Правильная помощь при кишечном коронавирусе
Напряженная эпидемиологическая ситуация во всем мире не теряет своей актуальности. Covid-19, является вирусным заболеванием, которое поражает не только дыхательную систему, но и может вызывать осложнения со стороны пищеварительного тракта. Любой вирус склонен к мутациям, которые приводят к появлению новых форм болезни. Кишечный коронавирус не менее опасен для здоровья и жизни, чем легочная форма данного заболевания, поэтому данное состояние не должно оставаться без внимания.
Характеристики состояния
С момента проникновения вируса в организм и до момента появления клинических симптомов кишечного коронавируса проходит от 2 до 5 суток. Данное состояние не протекает в бессимптомной форме. В отличие от респираторной формы, после того как человек переболел кишечной формой коронавируса, в его организме вырабатывается неустойчивый иммунитет. Клиническая картина данного состояния во многом напоминает гастроэнтерит.
У пациентов, имеющих хронические заболевания желудочно-кишечного тракта, клиническая симптоматика кишечного коронавируса выражена в большей степени.
Причины
Диарея при коронавирусной инфекции может быть как первичной, так и вторичной, Первичный вариант заболевания развивается от непосредственного влияния вируса на организм. При передаче вируса фекально-оральным способом, в просвете кишечника патогенный микроорганизм прикрепляется к клеткам эпителия слизистой оболочки органа и провоцирует развитие воспалительного процесса.
Вторичный вариант кишечной формы коронавируса является осложнением, возникающим после комплексного лечения Covid-19. В 90% случаев, комплексная терапия данного инфекционного заболевания включает прием антибиотиков, так как это позволяет предотвратить присоединение вторичной бактериальной инфекции. Антибиотики, в свою очередь, оказывают губительное влияние не только на болезнетворные микроорганизмы, но и на полезную кишечную микрофлору. Человек сталкивается с таким явлением, как дисбактериоз.
Клинические симптомы
У 50% пациентов с диагностированным Covid-19 первично проявляются кишечные симптомы коронавирусной инфекции. Такие респираторные симптомы заболевания, как одышка, сухой кашель, боль в горле, повышение температуры тела, могут развиться позже. К наиболее вероятным симптомам кишечного коронавируса, можно отнести:
Дополнительно, клиническая картина кишечной формы коронавируса может быть дополнена головной болью, головокружением, лихорадочным состоянием, общей слабостью, повышенной потливостью и мышечной болью.
Продолжительность так называемой острой фазы инфекционного поражения ЖКТ индивидуальна. В среднем, этот период составляет от 4 до 10 дней. По сравнению с респираторной формой коронавируса, кишечная форма заболевания протекает тяжелей, а ее симптомы более выражены.
Расстройства стула при кишечном коронавирусе у человека сохраняются на протяжении 2-5 дней. Рвотные позывы могут сохраняться в течение 2-4 дней.
Опасность кишечного коронавируса
Это состояние опасно не только тем, что развивается воспалительная реакция, но и тем, что при рвоте и диареи организм человека теряет большое количество жидкости, в результате чего может возникнуть обезвоживание (дегидратация). Особой опасности подвергаются люди преклонного возраста, имеющие дополнительные хронические заболевания. Для них такое состояние несет угрозу не только здоровью, но и жизни.
Диагностика
По аналогии с респираторной формой коронавируса, диагностика кишечной формы заболевания проводиться с помощью лабораторного ПЦР исследования. Во внимание берется характер жалоб пациента.
Лечение
Как и при респираторной форме данного заболевания, чаще назначается симптоматическое комплексное лечение. При выраженных клинических проявлениях назначается курсовой прием интерферонов, которые являются одним из главных звеньев иммунитета. Ключевое значение имеет восстановление водно- солевого баланса. С этой целью назначается обильный питьевой режим, а также препараты, содержащие необходимый набор электролитов. Наиболее популярен препарат Регидрон в форме порошка для приготовления раствора. Препарат используется в качестве регидратационной терапии при диареи, независимо от причины ее развития. Доказательной эффективностью при лечении всех форм Covid-19 обладает селен, который помогает усилить общую сопротивляемость организма.
Обязательным пунктом комплексного лечения является диета. Пациентам назначают щадящий режим, который предусматривает полное исключение из рациона жаренной и жирной пищи, алкоголя, приправ и специй, соусов. С заботой о здоровье кишечника, предпочтение отдается слизистым супам, кашам на воде, отварной рыбе, молочным киселям и другим продуктам, способствующим обволакиванию стенок ЖКТ.
При любой степени выраженности проявлений кишечного коронавируса, важно не откладывать визит к врачу. Независимо от того, имеет заболевание первичную или вторичную природу, это патологическое состояние нарушает баланс кишечной и желудочной микрофлоры, что провоцирует или усугубляет диарею. Восстановлению микрофлоры кишечника способствует прием метапребиотика Стимбифид Плюс. В состав Стимбифид плюс входят 3 активных компонента, эффективно восстанавливающих баланс собственной микрофлоры кишечника человека.
Нормальная микрофлора помогает ускорить процесс выздоровления при кишечной форме коронавирусной инфекции, укрепить защитные силы организма и предупредить развитие обезвоживания организма. Эффективность средства доказана как при лечении кишечной формы коронавируса, так и для профилактики заболевания. Метапребиотик одинаково безопасно использовать в любом возрасте. Полный курс приема метапребиотика Стимбифид Плюс поможет снизить до минимума риск развития осложнений респираторной и кишечной форм коронавирусной инфекции.
Тошнота и рвота при коронавирусе
Важное о коронавирусе
При второй волне КОВИД-19 преимущественно наблюдается поражение ЖКТ. На фоне типичных симптомов патологии появляется тошнота, которая иногда сочетается со рвотой.
Интоксикация при коронавирусе
Примерно на 3-4 день после заражения у человека появляются симптомы интоксикации:
Есть ли тошнота при коронавирусе
Тошнота – реакция организма на коронавирус. Ее появление обусловлено тем, что рецептор ангиотензин-конвертирующего фермента, являющийся “точкой входа” коронавируса в организм, встречается и в желудочно-кишечном тракте.
Выраженность желудочно-кишечных симптомов чаще всего коррелирует с тяжестью COVID-19: чем тяжелее протекает коронавирусная инфекция, тем ярче проявляются симптомы поражения ЖКТ.
У детей
Тошнота у детей провоцируется высокой температурой и интоксикацией организма.
Маленьких детей может тошнить при кашле: при сильном приступе спазмируются брюшные мышцы. Кашлевой и рвотный центры у них находятся рядом, поэтому тошнота часто сопровождается рвотой.
У взрослых
У взрослых тошнота часто возникает на фоне патологий ЖКТ.
В группе риска находятся люди с хроническим:
Кишечная симптоматика у них протекает ярче и серьезнее.
Не менее неблагоприятным фоном для прогрессирования coronavirus являются функциональные расстройства и воспалительные заболевания кишечника.
Может ли быть рвота при коронавирусе
Рвота при КОВИД19 в 90% случаев появляется при поражении пищеварительного тракта.
Также ее провокатором может стать сильная интоксикация, развивающаяся в ответ на разрушительное действие вируса.
Частота рвоты
У детей рвота возникает после каждого приступа кашля.
У взрослых рвота (при тяжелом протекании болезней желудка, кишечника или печени) может возникать после каждого приема пищи.
Причины рвоты
Ее появление обусловлено активным размножением возбудителя коронавирусной инфекции в эпителиальных клетках тонкого кишечника.
При появлении воспалительного процесса рецепторы, которые принимают участие в рефлекторной рвоте, раздражаются.
Если COVID-19 начинается с тошноты и рвоты, а затем к этим признакам присоединяется респираторная симптоматика, то восстановление ЖКТ после коронавируса затягивается. В каловых массах вирус находят еще достаточно долго.
После кашля
Позывы провоцируются приступами тяжелого надсадного кашля, который обычно не сопровождается отделением мокроты.
Такой кашель облегчения не приносит. Результат: опорожнение желудка.
При температуре
Появление рвоты обусловлено агрессивным развитием воспалительного процесса, и связанным с этим самоотравлением организма.
В группе риска находятся подростки и дети.
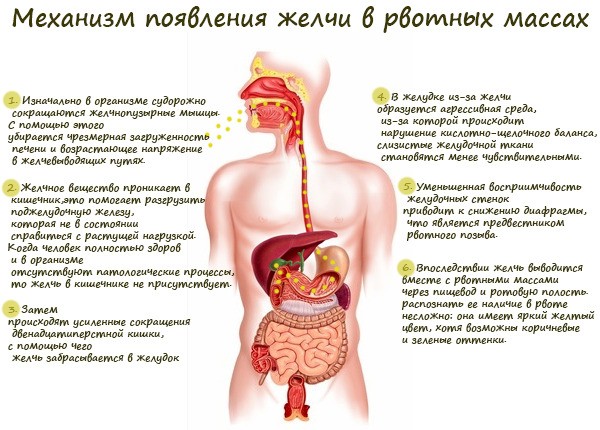
Если с желчью
Провокаторами такой рвоты являются хронические заболевания печени и желчевыводящей системы.
Механизм появления желчи во рвоте:
Присутствующая в рвоте желчь имеет желтый (иногда – зеленый или коричневый) оттенок.
Опасность для людей с гастроэнтерологическими заболеваниями
На фоне сочетания тошноты, рвоты и диареи ухудшается всасываемость лекарственных препаратов. Цепочка, приводящая к тяжелым последствиям, выглядит так:
Если коронавирусный гастроэнтерит протекает тяжело, на фоне потерь жидкости возникает обезвоживание.
Кровь сгущается: это приводит к повышению риска закупоривания сосудов тромбами. Работа сердца нарушается, возрастает вероятность инсульта и инфаркта.
Как отличить от других заболеваний
Коронавирус можно спутать с кишечным гриппом и с обострением хронической патологии пищеварительной системы.
При КОВИД-19 появляются следующие симптомы:
Именно эти признаки отличают коронавирус от других патологий.
Как снять интоксикацию при коронавирусе
Интоксикация снимается при помощи препаратов. Дополнительно больной обязуется придерживаться диеты, и соблюдать питьевой режим.
Лекарственные средства
Если больного тошнит и рвет, ему назначаются препараты:
При сильной рвоте однократно применяется Церукал. Болезненные ощущения и спазмы в кишечнике снимаются Но-Шпой.
Для восстановления клеток печени и улучшения состава желчи рекомендуется принимать гепатопротекторы. Дополнительно следует пить пробиотики и метабиотики: они способствуют улучшению микрофлоры. В результате нормализуется состояние иммунной системы, восстанавливается слизистая кишечника.
Препараты цинка сопутствуют восстановлению желудочно-кишечного тракта и предотвращают риск проникновения вируса в клетки. Омега-3 усиливает иммунитет, и уменьшает интенсивность воспалительного процесса. Аминокислота L-глютамин помогает успокоить нервную систему.
Народные средства
Если присутствует легкая тошнота, можно выпить чашку зеленого чая. Пить напиток нужно небольшими глотками.
Если тошнота при КОВИД спровоцирована заболеванием желудка, рекомендуется заварить 1 ч.л. семян укропа в 1 стакане кипятка. Пить укропную воду нужно в течение дня, небольшими глотками.
Если приступы тошноты наблюдаются часто, нужно:
Чтобы остановить рвотный процесс, нужно исключить прием пищи и пить воду (небольшими дозами, медленно). После каждого приступа необходимо обтирать лицо полотенцем, смоченным в прохладной воде.
Диета
Питание должно быть щадящим. Не рекомендуется употреблять в пищу сладкое и сахар. В рацион следует включить продукты с большей пищевой ценностью: он должен быть сбалансированным и разнообразным.
Даже если не ощущается вкус, принимать пищу требуется небольшими порциями. Если есть не хочется, заставлять себя не нужно.
Питьевой режим
Пить желательно кипяченую теплую воду. Оптимальный суточный объем – 400-700 мл. Пить воду нужно небольшими порциями, в течение дня.
Если тошнота сочетается с повышенной температурой и рвотой, рекомендуется в час выпивать по ½ стакана теплой воды. Температура воды при этом не должна быть выше температуры тела.
Помимо воды можно пить некрепкий чай, компоты, морсы.
Постельный режим
Соблюдать постельный режим нужно в том случае, если тошнота и рвота сопровождаются повышенной температурой, кашлем и слабостью.
Не следует лежать постоянно в одном и том же положении. Время от времени необходимо изменять позицию, выбирая ту, в которой можно свободно дышать.
Спать можно в любом положении: на боку, или на спине.
Если состояние не тяжелое (температура не повышена, голова не кружится, человек может самостоятельно дышать), то “вылеживать” КОВИД-19 не стоит.
Гигиена больного при COVID-19
Правила личной гигиены:
Тошнота и рвота после коронавируса
Неприятное состояние вызывается последствиями заболевания: коронавирусная инфекция негативно влияет на состояние желудка и пищевода.
Профилактика тошноты и рвоты
В целях профилактики тошноты и рвоты следует включить в рацион кисломолочную продукцию и пищевые волокна. Уровень легкоусвояемых углеводов необходимо снизить.
Советы врачей при интоксикации из-за коронавируса
Исключите бесконтрольный прием лекарственных препаратов. Особенно это касается антибиотиков. Эти препараты должны помогать в тяжелых случаях: без них не выживет больной, находящийся на искусственной вентиляции легких.
Придерживайтесь следующих советов:
Отзывы переболевших коронавирусом с тошнотой и рвотой
В моем случае КОВИД усугубил протекание гастрита, который меня в принципе особо не беспокоил. Тошнило, мутило, иногда рвало. И все это – на фоне лихорадки. Когда поправился, радовался, что без последствий. Но буквально вчера ночью набросился на торт, который купили ребенку. С детства сладкое не люблю, но ел его, буквально трясясь. С тех пор приступы жора нападали на меня еще дважды: один раз я не донес до дома купленные в кулинарии вареные окорочка. Отвернуло от алкоголя и от сигарет: даже запаха не выношу. Однажды преследовала вонь немытой пепельницы, хотя никого курящего не было рядом на расстоянии гектара. Хоть какой-то плюс от этого КОВИДа.
Сергей, 38 лет
Меня тошнило на фоне кашля. Не рвало, но мутило так сильно, что почти ничего не ела. После коронавируса нарушился сон. Интересно, что примерно к 22:00 начинаю как будто обледеневать изнутри. Не помогают ни шерстяные носки, ни несколько одеял: холод идет из кишечника. Пока не знаю, что делать, а врачи только руками разводят.
Елена, 42 года
Меня продолжает мутить даже после того, как переболела. Периодически возвращаются одышка и тахикардия, хотя после болезни прошло уже больше 2 месяцев. Врач говорит, что пройдет, а когда спрашиваю, отчего это, только руками разводит.
Галина, 34 года
Я сам врач. У меня симптоматика по линии ЖКТ сочеталась с типичными ковидными признаками. После болезни прошло уже больше месяца: до сих пор по вечерам субфебрильная температура, одышка при нормальной сатурации и сильная слабость. Соображаю туго, ночью уснуть могу только под тремя одеялами, а потом просыпаюсь в поту. Сама болезнь реально странная: я никогда так не болел, это не характерно для меня.
Евгений, 45 лет
Коронавирусная инфекция бьет по всем органам и системам. Тошнота, сопровождающаяся рвотой, обычно возникает у людей с патологиями ЖКТ в анамнезе. Лечение в этом случае направлено не только на подавление КОВИД, но и на устранение основного заболевания.
Видео о тошноте и рвоте при коронавирусе
Структура статьи
Хотя новая коронавирусная инфекция (COVID-19) наиболее тяжело поражает легкие, сейчас хорошо известно, что эта инфекция характеризуется высокой активностью воспаления, поражением кровеносных сосудов с образованием в них тромбов и поражением различных органов и систем организма.
Желудочно-кишечный тракт – входные ворота для вируса.
Вирус проникает в организм не только через дыхательные пути, но и через клетки желудочно-кишечного тракта и печени, на поверхности которых также обнаружены рецепторы (или входные ворота) для вируса. Поэтому особенностью COVID-19 является высокая частота симптомов со стороны органов пищеварения. Примерно у 15% больных, переносящих COVID-19, наблюдаются тошнота и рвота, потеря аппетита, послабление стула, боль в животе. Иногда эти симптомы оказываются первыми проявлениями болезни, то есть предшествуют симптомам со стороны дыхательной системы, лихорадке и др. Именно поэтому экспертами в мире сделано заключение, что все пациенты с впервые появившимися желудочно-кишечными жалобами, должны проходить тестирование на COVID-19.
Кроме того, примерно у 1/3 больных, особенно при тяжелом течении COVID-19, наблюдаются изменения в биохимическом анализе крови, свидетельствующие о поражении печени (повышение АСТ, АЛТ, билирубина, щелочной фосфатазы, гамма-глутамилтрансферазы).
Более высок риск заражения вирусом, а также осложнений этой инфекции у больных, имевших до COVID-19 какое-либо хроническое заболевание органов пищеварения. Кроме того, отрицательное действие на органы пищеварения может оказывать назначаемое сложное лечение COVID-19, в частности нестероидные противовоспалительные (ибупрофен и др.), антибиотики, противовирусные препараты и др.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом гастроэнтерологом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах.
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Последствия COVID-19 у больных с заболеваниями органами пищеварения
Перенесенная тяжелая инфекция может привести к обострению и декомпенсации хронического заболевания печени, особенно на стадии цирроза печени. Редко наблюдается тяжелая реакция на применяемые препараты для лечения COVID-19 в виде лекарственного гепатита. Такое заболевание может развиться и у пациентов с прежде здоровой печенью. Еще реже вирус и лекарства могут спровоцировать развитие впервые аутоиммунного заболевания печени.
Поэтому все пациенты, перенесшие COVID-19, должны контролировать биохимический анализ крови после разрешения инфекции и при сохранении отклонений в биохимических показателях обратиться к врачу-гепатологу.
Поэтому во всех случаях развития после COVID-19 болей в животе, изжоги, тошноты, диареи и вздутия кишечника следует обратиться к врачу гастроэнтерологу и провести полное обследование для уточнения причины и проведения соответствующего лечения.
Головная боль при коронавирусе
Головная боль (цефалгия) при коронавирусе — распространенный симптом. Это неприятные ощущения различного характера, затрагивающие всю голову или только отдельный ее участок. Появление подобного недуга само по себе не указывает на развитие опасных осложнений, однако врачи рекомендуют провести диагностику для исключения патологий со стороны нервной системы и сосудов. Специалисты Клинического Института Мозга проводят все необходимые обследования и определяют причину появления боли.
Как часто болит голова при коронавирусе?
Цефалгия относится к часто встречающимся жалобам среди пациентов, страдающих от COVID-19. Поскольку клиническая картина и симптоматика инфекции в значительной степени варьируются, точно определить время появления неприятных ощущений в области головы с момента заражения невозможно. Зачастую боль возникает на ранних стадиях, когда отсутствуют явные респираторные симптомы в виде кашля, насморка и чихания. У многих пациентов жалоба появляется на поздних этапах и сохраняется в течение нескольких недель после выздоровления.
Проведенные исследования показали, как часто возникает цефалгия на фоне коронавирусной инфекции. Среди госпитализированных пациентов такой симптом обнаруживается примерно в 20% случаев. По результатам исследования Всемирной организации здравоохранения, болезненность в области головы развивается у каждого десятого больного. Позднее возникновение цефалгии ассоциировано с ухудшением течения болезни.
Головную боль нельзя рассматривать в качестве специфического признака ковида. Подобный недуг характерен для разных патологий инфекционной и неинфекционной природы. Острые респираторные вирусные инфекции, включая грипп, почти всегда протекают с цефалгией. Частота появления того или иного признака не всегда связана с особенностями патологического процесса.
Особенности симптома при COVID-19
Боль в области головы у людей с коронавирусной инфекцией может быть сдавливающей, пульсирующей, тупой или распирающей. Характер болевого синдрома зависит от причины его появления. Нередко цефалгия связана с хроническим заболеванием, обостряющимся на фоне инфекционного процесса. Если человек страдает от мигрени, неприятные ощущения не проходят в течение длительного периода времени. При шейном остеохондрозе болезненность усиливается во время движений или в определенном положении тела.
Слабость, кашель, ломота в мышцах, увеличение температуры тела — дополнительные симптомы коронавирусной инфекции. Часто лихорадка сопровождается мучительной головной болью. Больные также жалуются на тяжесть в голове, покалывание в области конечностей, нарушение вкусовой или обонятельной чувствительности. Это другие признаки воздействия вируса на нервную систему.
Головная боль без температуры
Увеличение температуры тела при коронавирусной инфекции отмечают далеко не во всех случаях. Такой симптом может отсутствовать в течение всего периода протекания болезни. У многих больных наблюдается лишь незначительный субфебрилитет, не влияющий на общее самочувствие. Цефалгия в большинстве случаев не связана напрямую с температурой тела, поэтому отсутствие лихорадки не может быть препятствием для возникновения болевого синдрома.
Почему развивается цефалгия?
Головной мозг не обладает собственными болевыми рецепторами. Источниками неприятных ощущений могут быть мозговые оболочки, шейные позвонки или другие анатомические структуры. Часто подобное состояние формируется в ответ на физиологические изменения в отдаленных участках организма. Например, у многих женщин постоянно появляется цефалгия во время менструации. Специалисты считают, что определенные патологические и физиологические изменения влияют на состояние проходящих в мозговых оболочках кровеносных сосудов и синусов.
Поражение выстилающих внутреннюю оболочку сосудов эндотелиальных клеток — хорошо изученная особенность коронавируса. Патологический процесс приводит к уменьшению сосудистого просвета и нарушению кровоснабжения тканей. Если подобные изменения формируются в синусах мозговых оболочек, возникает боль. Больные короной также страдают от воспаления сосудов, тромбов и других недугов, сопровождающихся болезненными ощущениями в области головы.
Другие причины
Первичная или вторичная головная боль, формирующаяся на фоне коронавируса, может быть обусловлена разными этиологическими факторами. Врачи во время обследования учитывают наличие любых хронических заболеваний, проявляющихся этим признаком, поскольку COVID-19 известен своей способностью влиять на состояние практического всех органов и систем.
Дополнительные причины цефалгии:
Стресс, слабость и другие факторы провоцируют приступы мигрени и головной боли напряжения. Наличие высокой температуры повышает вероятность появления первичной цефалгии. Если голова сильно болит во время движений, причина может быть связана с обострением остеохондроза.
Признак опасных осложнений
Боль в голове у пациентов с ковидом в ряде случаев указывает на развитие жизнеугрожающих осложнений. Следует внимательно следить за своим самочувствием и при необходимости пройти диагностику.
Осложнения COVID-19, проявляющиеся цефалгией:
Жизнеугрожающие последствия COVID-19 зачастую развиваются стремительно. При обнаружении тревожных признаков необходимо вызвать бригаду скорой помощи. Своевременные лечебные мероприятия снижают вероятность летального исхода.
Что делать при появлении головной боли?
Поскольку это характерное проявление коронавируса у большинства пациентов, паниковать не нужно. Специалисты советуют следить за общим самочувствием, дыханием и уровнем кислорода в крови. Периодически рекомендуется проводить пульсоксиметрию для определения сатурации. Если отмечаются другие признаки коронавирусной инфекции, следует вызвать врача для общего осмотра и оценки тяжести состояния. Терапевт при необходимости назначит диагностические процедуры или даст направление на госпитализацию.
Самолечение при COVID-19 чревато формированием опасных осложнений. Пациент не сможет самостоятельно определить причину возникновения цефалгии, а без постановки диагноза невозможно провести лечение. Если болевой синдром быстро усиливается и сопровождается вызывающей тревогу симптоматикой, необходимо сразу вызвать скорую помощь. Медики на месте проведут необходимые мероприятия для определения причины недуга и исключения связанных с ковидом осложнений.
Диагностика
Обследует пациентов с коронавирусом врач общей практики. При необходимости назначается консультация невролога. Специалист собирает анамнестические данные для оценки всех жалоб и определения тяжести состояния. Проводится неврологический осмотр для исключения поражения центральной нервной системы. С учетом результатов осмотра подбираются инструментальные и лабораторные методы исследования.
Виды диагностических процедур:
Головная боль не всегда требует проведения специальных диагностических мероприятий. В большинстве случаев достаточно осмотра и исключения связанных с ковидом осложнений.
Лечение
Цефалгия — это симптом, который поддается купированию. Лечение предполагает устранение причины возникновения головной боли, поэтому для подбора схемы терапии следует обратиться к врачу. Если пациент ранее проходил диагностику по поводу этого симптома и получил врачебные назначения, следует продолжить принимать соответствующие медикаменты. Перед этим желательно проконсультироваться у специалиста для исключения лекарственных взаимодействий и рисков, связанных с COVID-19.
Для временного облегчения состояния используют обезболивающие препараты. Они нарушают высвобождение медиаторов воспалительной реакции, обуславливающих появление болевых ощущений. Парацетамол — безопасный анальгетик при коронавирусе, который можно принимать при отсутствии индивидуальных противопоказаний. Это лекарство блокирует болевые ощущения в области центральной нервной системы и снижает температуру тела при лихорадке.
Препараты для облегчения цефалгии
С учетом результатов диагностики невролог может дополнительно назначить средства для лечения гипертонии, тромбоза, церебральной ишемии или других патологических состояний.
Немедикаментозное лечение
Медикаменты лишь временно облегчают боль. Для достижения выраженного терапевтического эффекта и устранения причины появления цефалгии врач может назначить следующие методы лечения:
Важность комплексной терапии при коронавирусе обусловлена воздействием вируса на разные органы и системы. Если обходиться только временным обезболиванием, болевой синдром может остаться после выздоровления.
Врачебные рекомендации
Лечебные мероприятия требуются не всегда. Если больной страдает от цефалгии напряжения или мигрени в период инфекционного заболевания, есть возможность уменьшить выраженность болевых ощущений и частоту появления приступов. Для этого нужно соблюдать следующие рекомендации специалистов:
Перечисленные рекомендации необходимо рассматривать только в качестве дополнения к назначенной специалистом схемы лечения.
Профилактика
Головная боль не возникнет или быстро пройдет самостоятельно, если пациент воспользуется мерами профилактики. Во время протекания инфекционного процесса важно отказаться от любых вредных привычек, провоцирующих развитие болевого синдрома. Не следует курить, употреблять кофе или алкогольные напитки. Необходимо отказаться от физических нагрузок вплоть до полного выздоровления. Повышенная сонливость на фоне коронавируса приводит к нарушению режима дня, поэтому нужно стараться спать только ночью.
Если в анамнезе есть любое заболевание сердечно-сосудистой или нервной системы, следует проводить лечение согласно врачебным назначениям после инфицирования. Контроль артериального давления, пульса и сатурации поможет вовремя обнаружить ухудшение состояния или обострение имеющейся патологии. При выявлении любых опасных признаков нужно сразу обратиться за врачебной помощью.
Специалисты Клинического Института Мозга уточнят причину цефалгии и проведут необходимые лечебные мероприятия для устранения патологического состояния. Наши врачи также подберут индивидуальную схему реабилитации с учетом выявленных осложнений коронавирусной инфекции со стороны центральной нервной системы.