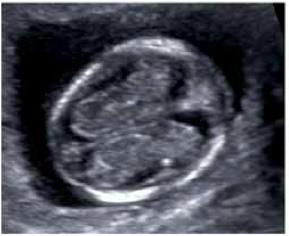
Пренатальный скрининг что это
Пренатальный скрининг
Поделиться:
— С малышом все в порядке? — спрашивают женщины, разглядывая на экране пятимиллиметровый эмбрион.
— Да, пока все хорошо. Размеры плодного яйца и эмбриона соответствует сроку, есть красивый желточный мешок, но более точную информацию мы получим несколько позже.
— На скрининге?
— Да, на скрининге.
Само слово «скрининг» во время беременности порождает некоторую путаницу. Скрининги во время беременности бывают разные. Мы уже обсуждали скрининг на гестационный сахарный диабет, скрининг на гестационный гипотиреоз, пришло время обсудить самый важный скрининг — на врожденные заболевания.
Какие нарушения покажет пренатальный скрининг
Некоторые заболевания отчетливо видны при проведении УЗ-диагностики на определенном сроке беременности, но часть генетических нарушений могут не иметь явных УЗ-признаков, особенно в первой половине беременности. Поэтому беременным назначают целый комплекс диагностических мероприятий, который надо провести до 22-й недели гестации.
В первую очередь выявляют самые распространенные трисомии:
Основная задача пренатального скрининга — вовремя заподозрить, что ребенок может родится больным, и предоставить женщине возможность принять решение: проводить уточняющие исследования или не проводить; продолжать вынашивать эту беременность или прервать.
Первый скрининг
Первый скрининг — самый главный. Проводится в сроке беременности от 11 недель 6 дней до 13 недель 6 дней. Скрининг включает УЗИ и биохимическое исследование двух показателей в сыворотке крови: свободной субъединицы β-ХГЧ и РАРР-А (Pregnancy-associated plasma protein-A — плазменный протеин А, ассоциированный с беременностью).
Врач УЗ-диагностики ищет аномалии развития плода и обязательно измеряет толщину воротникового пространства и наличие носовых костей (это важные маркеры, которые используют для расчета риска).
Затем все показатели загружают в компьютерную программу, указывая возраст, вес пациентки, расовую принадлежность, срок беременности, некоторые сопутствующие заболевания и особенности течения беременности, лекарственные препараты, применявшиеся во время гестации.
Компьютерная интегративная оценка этих показателей позволяет диагностировать до 90 % трисомий по 21-й хромосоме (синдром Дауна) и до 95 % трисомий по 18-й и 13-й хромосомам (синдром Эдвардса и синдром Патау). Результат представлен в виде графика и в цифрах. В РФ преимущественно используется компьютерная программа PRISCA.
Второй вариант компьютерной оценки результата — использование программы ASTRAIA, которая была разработана Институтом внутриутробной медицины (Fetal Medicine Foundation, FMF), Лондон, и всемирно известными экспертами в области гинекологии и предродовой диагностики. Для того чтобы использовать эту программу, врач должен получить сертификат FMF и купить лицензию.
Особенностью ASTRAIA является возможность добавить в программу несколько ультразвуковых параметров и данные кровотока в венозном протоке, что позволяет прогнозировать не только риск трисомий по 21-й, 13-й и 18-й паре хромосом, но и заранее предсказать вероятность развития преэклампсии — грозного осложнения беременности, которое возникает в третьем триместре.
Второй скрининг и УЗИ
Второй скрининг — это квадротест в сроке от 15 недель 6 дней до 18 недель 6 дней. Этот этап предполагает только биохимическое исследование крови: α-фетопротеин (АФП), неконъюгированный эстриол, β-ХГЧ, ингибин А. Кроме рисков трисомий квадротест позволяет заподозрить еще одну группу пороков — дефекты нервной трубки у плода.
Завершает рутинный диагностический этап ультразвуковое исследование на сроке 18–21 недель беременности.
Скрининги необходимо проводить в строго регламентированные сроки беременности. Неправильно выбранное время делает исследование совершенно неинформативным. Беременные, опоздавшие на первый скрининг, могут пройти второй. Делать и первый, и второй скрининг можно (если лечащий врач хочет получить более полную оценку ситуации), но результаты первого скрининга считаются более точными.
Обычно степень риска выражают в цифрах. Если на бланке написано, что риск Оксана Богдашевская
Пренатальный скрининг: уточняющие тесты
Поделиться:
— Там все девочки плакали, я одна была уверена, что все будет в порядке! — рассказывает мне беременная, гордо демонстрируя бумажку с результатом 46XY. У нас родится отличный здоровый мальчик без хромосомной патологии.
Да, вероятность того, что ребенок совершенно здоров, очень высока. Но если плод все-таки имеет генетические отклонения, об этом необходимо знать заранее. Консультирование в таких случаях проводят специалисты по медицинской генетике, которые могут подробно рассказать о результатах уточняющего тестирования и помочь родителям принять решение о сохранении или прерывании беременности.
По сути, уточняющих тестов всего два — инвазивный и неинвазивный. Инвазивный тест — это вмешательство в окружающий плода мир для получения клеточного материала. Неинвазивный — исследование, которое проводится по крови матери. Безусловно, сдать кровь из вены после 10-й недели беременности — совсем не страшно, но очень дорого и не оплачивается фондом ОМС. Обе методики имеют свои ограничения, поэтому стоит рассмотреть их подробнее.
Инвазивные тесты
Инвазивные тесты выполняются высококвалифицированными специалистами. Задача тестов — получить клетки плода, чтобы изучить его хромосомный набор. В сроке 10–13 недель проводится биопсия ворсин хориона. Через шейку вводится специальный инструмент, позволяющий отщипнуть небольшие фрагменты плаценты.
Если время для биопсии хориона упущено, в сроке 15–20 недель выполняют амниоцентез — под контролем УЗИ тонкой иглой выполняют прокол и собирают небольшое количество околоплодных вод.
Обе процедуры имеют свои риски и 1–2%-ную вероятность выкидыша. Именно поэтому инвазивные тесты рекомендованы только в тех случаях, когда вероятность рождения ребенка с хромосомным заболеванием выше, чем 1–2 %.
Клетки, полученные при инвазивных процедурах, могут исследовать разными способами:
НИПТ — неинвазивное пренатальное тестирование
Это совершенно новый метод, который постепенно входит в клиническую практику с 2011 года. Начиная с 9–10-й недели беременности выделяют плацентарные клетки (трофобласты) в крови матери и исследуют их ДНК. Этого оказалось достаточно, чтобы в очень раннем сроке беременности (до стандартного первого скрининга) с высокой точностью диагностировать хромосомную патологию плода.
НИПТ — достаточно дорогое исследование. Высокоточное определение пола ребенка — совсем небольшой бесплатный бонус метода. Конечно, чем больше параметров предстоит изучить, тем дороже анализ. Стандартная панель НИПТ с точностью 99 % позволяет исключить синдром Дауна, Эдвардса, Патау и аномалии половых хромосом (это большая группа заболеваний, когда вместо двух половых половых хромосом находят одну, три и даже четыре).
Самый дорогой вариант — расширенное исследование с микроделециями (маленькими поломками хромосом), позволяющее исключить/подтвердить 22q11.2 делецию (синдром Ди Джорджи), 1p36 делецию (синдром Ангельмана, синдром Прадера – Вилли, синдром кошачьего крика).
Кому стоит делать НИПТ
В интернете можно найти огромное количество показаний для проведения этого теста. Это и возраст матери 35+, и привычное невынашивание беременности, и случаи рождения таких деток в семье. На самом деле единственным показанием для проведения НИПТ является желание женщины.
FIGO в 2015 году предложила использовать следующий алгоритм диагностики:
Гораздо важнее понимать, в каких случаях использование НИПТ невозможно или нецелесообразно:
В этом случае очень сложно разделить, где чья ДНК (матери, одного, или второго, или третьего плода, донора крови либо тканей), поэтому результаты получаются неинформативными.
Неинвазивные тесты имеют различные фирменные названия (Panorama, Prenetix, Harmony, Veracity) и несколько отличаются по технике выполнения. Каждая компания тщательно лелеет свою «придумку» и считает, что их НИПТ гораздо лучше других.
Что надо учитывать?
Если первый скрининг выявил высокий риск хромосомных аномалий, важно понимать, что риск — это не диагноз. Но если женщина категорически против рождения ребенка с хромосомной аномалией (важно понимать, что на сегодняшнем этапе развития медицины такие болезни неизлечимы), проведение инвазивного теста обязательно. Прервать беременность после 12-й недели можно только по решению врачебной комиссии с серьезными аргументами на руках.
Если женщина принимает решение вынашивать беременность в любом случае, она вправе отказаться от дальнейших диагностических процедур. Вместе с тем более определенная информация поможет родителям подготовиться к рождению «синдромного» ребенка: найти группы поддержки в соцсетях, поговорить с родителями, воспитывающими таких детей, заранее составить план медицинского обслуживания.
Что касается выбора между инвазивными методиками и НИПТ, то важно понимать, что материалы инвазивного теста можно исследовать разными способами — и обнаруживать всевозможные заболевания. А методика НИПТ отвечает только на те вопросы, которые сформулированы врачом. Именно поэтому «последнее слово» все еще остается за инвазивной диагностикой, хотя ложноположительные результаты встречаются у любого вида тестирования.
Также родители имеют право полностью отказаться от проведения скрининга или любых уточняющих тестов. В этом случае достаточно подписать информированный добровольный отказ от вмешательства. Однако если женщина передумает и захочет все-таки выполнить тестирование, некоторые из них (те, которые проводятся строго в определенные сроки беременности) сделать уже не получится.
Пренатальный скрининг – ранняя диагностика аномалий плода
Многие будущие мамы жалуются на то, что приходится часто сдавать анализы и проходить разные обследования. Зачем только это нужно? Однако Приказ Минздрава РФ обязывает проводить пренатальный скрининг всем беременным.
Есть методы, которые позволяют на ранних стадиях беременности выявить риск рождения ребенка с грубыми пороками развития и хромосомными нарушениями. В план обследования беременной входят два пренатальных скрининга – первый скрининг в I триместре и второй скрининг во II триместре. Несмотря на то, что эти обследования занимают время, следует сделать скрининг, чтобы быть уверенным в том, что с ребенком все нормально.
Что такое скрининг? «Скрининг» переводится как «просеивание»: из всех прошедших обследование выявляется группа женщин, у которых высокий риск по результатам скрининга рождения ребенка с патологией.
Пренатальный скрининг (дородовый) и сроки его проведения
Основной целью перинатального скрининга является выявление беременных, у которых могут родиться дети с синдром Дауна, пороками развития нервной трубки или синдром Эдвардса.
Прежде всего, во время первичного осмотра беременной и беседы с ней выявляются факторы риска возникновения патологии у будущего ребенка. Таковыми являются:
Перинатальный скрининг – это комплекс исследований, направленных не только на выявление хромосомных аномалий, но и грубых врожденных пороков развития плода. Пренатальный скрининг состоит из нескольких этапов, которые очень важны в плане получения информации о развитии плода и возможных проблемах.
Пренатальный скрининг включает в себя:
Толщина воротникового пространства более 3 мм может указывать на нарушения развития плода. Если скрининг УЗИ подтверждает сроки беременности 11-13 недель, то проводится биохимический скрининг.
При нормальном течении беременности уровень гормона постепенно повышается, и максимальное значение достигается к 10-12-й неделе. Затем его уровень должен постепенно снижаться, и во второй половине беременности быть постоянным.
Расшифровка скрининга ХГЧ
Хороший скрининг считается, если уровень ХГЧ на 11-12-ой неделе составляет 20000- 90000 мЕд/мл. Если при скрининге ХГЧ выявляется повышенный уровень гормона, то это считается плохой скрининг, поскольку можно заподозрить сахарный диабет у беременной и синдром Дауна у ребенка.
Точно также плохой скрининг, если при скрининге ХГЧ уровень его понижен. Это может свидетельствовать о наличии внематочной беременности, угрозе самопроизвольного аборта задержке развития плода, плацентарной недостаточности и гибели плода во второй половине беременности. Однако не стоит волноваться, поскольку один тест скрининг ни о чем еще не говорит, необходимо дополнительное обследование беременной.
Расшифровка скрининга РАРР-А
Норма белка РАРР-А в сыворотке крови на 11-12-ой неделе составляет 0,7-4,76 мЕД/мл. Снижение уровня белка РАРР-А при скрининге свидетельствует о рисках хромосомных аномалий плода, угрозе выкидыша или замершей беременности.
Этот скрининг беременных проводят с 16-й по 20-ю неделю. Второй скрининг тоже направлен на выявление риска рождения ребенка с синдромом Дауна, Эдвардса, дефектом развития нервной трубки, а также с другими аномалиями. Это также комбинированный скрининг беременных, который включает биохимический скрининг и скрининг УЗИ.
Расшифровка скрининга по уровню АФП
Хороший скрининг, если уровень АПФ в сыворотке крови на 15-19-ой неделе составляет 15-95 Ед/мл. Плохой скрининг считается, если уровень белка повышается, что может говорить о наличии порока развития нервной трубки, затылочной черепно-мозговой грыже, атрезии пищевода, некрозе печени плода, несращении передней брюшной стенки или пупочной грыже. Плохой скрининг также в том случае, если обнаружено понижение уровня белка. В таком случае скрининг показывает риски синдрома Дауна, синдрома Эдвардса или смерти плода.
Свободный эстриол, уровень которого определяется при втором скрининге, вырабатывает плацента, а несколько позже печень плода. Уровень этого гормона при нормальном течении беременности постоянно растет.
Расшифровка скрининга по уровню эстриола в сыворотке крови
Норма свободного эстриола на 17-18-ой неделе составляет 6,6-25,0 Ед/мл. Если по результатам скрининга повышен уровень эстриола, то это может свидетельствовать о многоплодной беременности, наличии крупного плода, заболеваниях печени и почек у беременной.
О плохом скрининге говорят в том случае, если уровень эстриола снижен, что может свидетельствовать об угрозе преждевременных родов и фетоплацентарной недостаточности. Кроме того, такой результат скрининга говорит о риске синдрома Дауна, анэнцефалии плода и внутриутробной инфекции.
В результатах скрининга рассчитывается генетический риск. Расчеты проводит компьютерная программа с учетом возраста, веса, наличия хронических заболеваний у женщины, а также наследственных болезней в семье.
В третьем триместре проводится только скрининг УЗИ. Скрининг 3 триместра проводится в срок 32-34 недели, поскольку в этом сроке часто обнаруживается плацентарная недостаточность. УЗИ дает сведения о состоянии и расположении плаценты, о количестве околоплодных вод и положении плода.
Иногда по результатам скрининга в 3 триместре возникает необходимость проведения допплерометрии и кардиотокографии. Допплерометрия дает информацию о кровоснабжении плода и проводится она после 30-й недели. Исследуется скорость кровотока в сосудах матки и пуповины, а также в средней мозговой артерии и аорте плода. При недостаточном кровоснабжении плаценты назначаются препараты для его улучшения. Кардиотокография регистрирует сердцебиение плода и его изменения. Исследование рекомендуется проводить с 32-й недели беременности.
Многие будущие мамы сразу отказываются сделать скрининг, и говорят, что рожать будут в любом случае. Если вы не хотите сделать скрининг, то это ваше право. Признательные скрининги не являются строго обязательными. Врач только направляет на скрининг и рекомендует, если это необходимо, дальнейшее обследование. Врач должен объяснить, зачем проводится скрининг, что может быть выявлено и какие прогнозы возможны после проведения скрининга. Также должен рассказать о высоких рисках по результатам скрининга.
Где сделать скрининг?
Врачи гинекологи направляют беременных в лаборатории, имеющие необходимые тест системы и качественное оборудование, где можно сделать скрининг. И в случае выявления при скрининге рисков врожденных пороков и аномалий беременные направляются в медико-генетический центр, который можно назвать центром скрининга. Медико-генетические центры есть во всех областных городах, поэтому сделать скрининг не составит труда. В центр скрининга можно обратиться и без направления гинеколога.
Скрининговые исследования проводятся не только беременным, но существует и скрининг новорожденных.
Скрининг новорожденных
Неонатальный скрининг – это обследование новорожденных детей на наличие наследственных заболеваний. Неонатальный скрининг направлен на раннее выявление адреногенитального синдрома, галактоземии, муковисцидоза, фенилкетонурии. По результатам неонатального скрининга проводится своевременное лечение новорожденных, что является профилактикой появления тяжелых осложнений, инвалидности и снижения детской летальности.
Неонатальный скрининг проводится в родильных домах путем забора крови из пятки ребенка на 4 день жизни. Дети с наследственными заболеваниями, которые нуждаются в лечении, направляются в федеральные специализированные медицинские учреждения. Если вы сомневаетесь в результатах исследования можно обратиться в городской или республиканский центр неонатального скрининга. Такие центры есть в Москве, Санкт-Петербурге.
Пренатальная (дородовая) диагностика врожденной патологии плода
Рождение здорового ребенка – естественное желание каждой беременной женщины. Но, к сожалению, надежды на счастливое материнство не всегда оправдываются. Около 5% новорожденных имеют различные врожденные заболевания. Скрининг в 1 и во 2 триместрах беременности позволяет определить, насколько велик риск врожденной патологии у будущего ребенка.
В настоящее время существуют достаточно эффективные методы пренатальной (дородовой) диагностики многих заболеваний плода, которые можно выявить с 11 недели беременности. Своевременное проведение скрининговых обследований дает возможность определить большой спектр патологии плода и увидеть ультразвуковые признаки хромосомных аномалий.
Что такое ранний пренатальный скрининг и когда он проводится
Скрининг (от англ. «просеивание») – это совокупность исследований, позволяющих определить группы беременных, у которых существует риск рождения ребенка с хромосомными аномалиями и врожденными пороками. Но ранний скрининг – это только начальный, предварительный этап обследования, после которого женщинам, с выявленным риском врожденных аномалий, рекомендуется более детальное диагностическое обследование, которое точно подтвердит или исключит наличие патологии.
Что включает в себя ранний пренатальный скрининг
В комплексное обследование входят:
Полученные данные: анамнез, УЗИ и биохимические маркеры помещают в специально разработанную программу Astraia, которая рассчитывает риск рождения ребенка с врожденными аномалиями. Комбинация данных исследований увеличивает эффективность выявления плодов с синдромом Дауна и другими хромосомными заболеваниями.
Что такое программа Astraia
Astraia – это профессиональная программа, вычисляющая вероятность хромосомных аномалий у плода. Программа была разработана Фондом Медицины Плода (Fetal Medicine Foundation – FMF) в Лондоне и успешно апробирована на огромном клиническом материале во многих странах мира. Она постоянно совершенствуется под руководством ведущего специалиста в области пренатальной диагностики профессора Кипроса Николаидеса, в соответствии с последними мировыми достижениями в области медицины плода.
Специалист, проводящий ранний пренатальный скрининг, должен иметь международный сертификат FMF, дающий право на выполнение данной диагностики и работу с программой Astraia. Сертификат подтверждается ежегодно после статистического аудита проделанной за год работы и сдачи сертификационного экзамена. Таким образом обеспечивается высокая диагностическая точность полученных рисков.
Проведение раннего пренатального скрининга с помощью данной программы регламентировано приказом Министерства Здравоохранения РФ от 1 ноября 2012 г. № 572н «Об утверждении порядка оказания медицинской помощи по профилю «акушерство-гинекология» (за исключением использования вспомогательных репродуктивных технологий)».
Ранний пренатальный скрининг позволяет вычислить следующие риски:
Что оценивается при УЗИ в 1 триместре
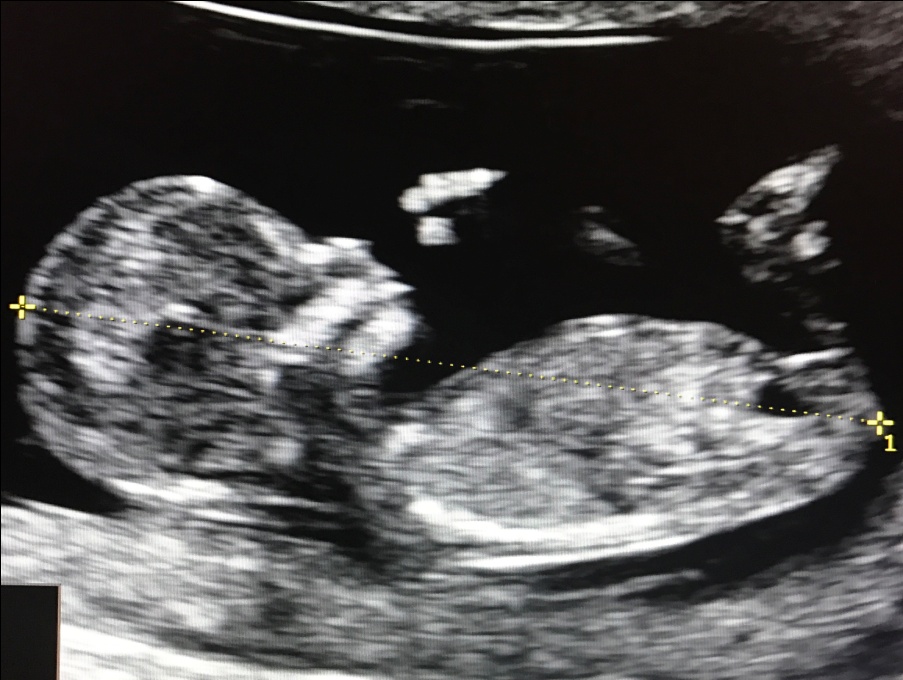
1. Копчико-теменной размер (КТР) плода
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
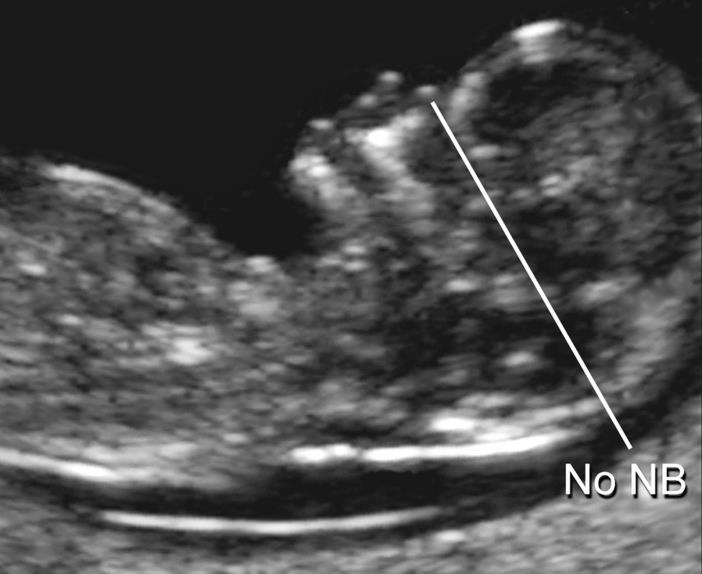
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
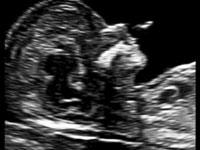
Нормальная носовая кость Отсутствие носовой кости
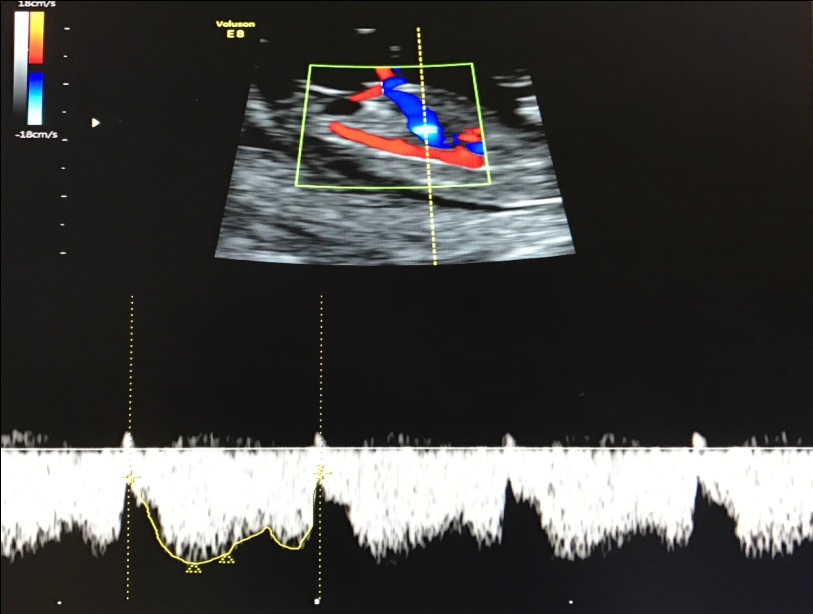
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.
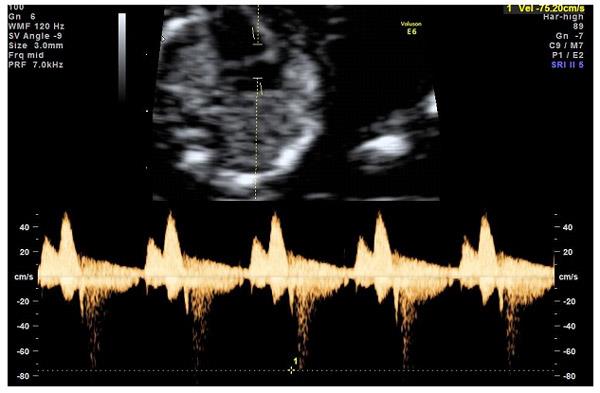
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
3. Анатомические структуры плода и исключение крупных врожденных пороков
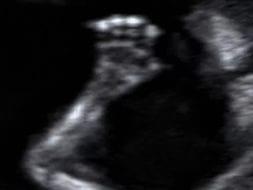
Ручка плода Мозг плода в виде “бабочки” в норме
4. Длина шейки матки
5. Стенки матки и придатков (яичников)
6. Кровоток в маточных артериях
УЗИ может проводиться как трансабдоминально, так и трансвагинально.
Что делать при высоком риске хромосомной патологии у плода
Если комплекс раннего пренатального обследования указывает на высокий риск врожденной патологии у плода, Вам будет рекомендована консультация генетика с последующей инвазивной диагностикой (биопсия ворсин хориона на сроке до 14 недель или амниоцентез, проводимый после 16 недель) и генетическим анализом. Именно генетический анализ точно определяет хромосомные заболевания и врожденные патологии у плода.
Что представляет собой скрининг во втором триместре беременности
Согласно приказу № 572н от 1.11.2012 г., второй скрининг состоит из ультразвукового исследования плода на сроке 18-21 неделя беременности. В этом возрасте кровь на биохимические маркеры уже не сдается. Плод имеет массу около 300-500 грамм и длину 20-25 см, и УЗИ позволяет детально проанализировать все анатомические структуры плода и выявить большинство пороков развития. Тогда же оценивается количество околоплодных вод, расположение и структура плаценты, длина шейки матки и др.
После проведения УЗИ на данных сроках беременности большинство вопросов пренатальной диагностики считаются закрытыми.
Надеемся, что эта информация поможет Вам лучше понять важность и необходимость скрининга в первом и втором триместрах беременности. В нашей клинике у Вас есть уникальная возможность пройти качественное обследование и получить максимально объективные данные о состоянии Вашего плода.