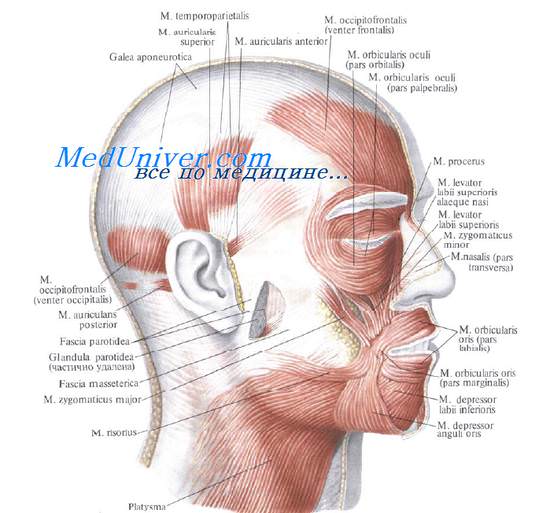
Правосторонний прозопарез что это
Мы наблюдали больного со стенозирующим процессом в общей сонной артерии с неоднократными острыми нарушениями мозгового кровообращения, у которого обнаруживался центральный парез лицевой мускулатуры с периферическим оттенком, который сочетался с моторной афазией. Обращало на себя внимание несоответствие степени выраженности пареза лицевой мускулатуры с характеристикой двигательных нарушений. Как указывалось выше, в случае центрального паралича лицевой мускулатуры с периферическим оттенком в конечностях наблюдается глубокий парез или илегия. В нашем случае больной был в состоянии достать спинку кровати, согнуть руку в локтевом суставе, сжать кисть в кулак, противопоставить большой палец остальным. Фациобрахиальный тип паралича подтверждался тем, что движения в проксимальных отделах руки совершались с незначительным замедлением темпа, сгибание же, разгибание кисти, разведение пальцев, противопоставление большого пальца остальным производилось с заметными затруднениями и в медленном темпе. Движения в ноге не имели ограничений. Полушарная локализация процесса находила подтверждение в сочетании пареза лицевой мускулатуры с моторной афазией и преобладанием пареза в кисти.
Локализация процесса в области внутренней капсулы. В данном случае центральная нейропатия лицевого нерва сочетается с синдромом трех «геми»: гемиплегией, гемианестезией и гемианопсией, причем парез в руке и ноге приблизительно одинаков.
Парез лицевого нерва
Главный симптом болезни – асимметричность и неподвижность одной части лица (это обычно изображено на фото пареза лицевого нерва). Больной не может закрыть один глаз, улыбнуться, нормально разговаривать. При условии обращения за квалифицированной медицинской помощью от проблемы можно полностью избавиться.
Выделяют три формы пареза:
Причины
Причины пареза лицевого нерва у ребенка и взрослого могут быть разными. Наиболее часто проблему провоцирует сильное переохлаждение околоушной области или головы. Также заболевание вызывают:
Все названные болезни способствуют возникновению сильного воспалительного процесса.
Еще одним фактором, запускающим патологический процесс, является нарушение кровоснабжения лица, что отмечается при гипертоническом кризе, ишемическом инсульте, рассеянном склерозе, сахарном диабете. Иногда чувствительную и двигательную функции лицевого нерва нарушают при выполнении стоматологических манипуляций.
Симптомы пареза лицевого нерва
Ветви лицевого нерва отвечают за двигательную функцию. Они обеспечивают подвижность мышц, делают мимику живой. Если нервный импульс не проходит, мимические движения становятся невозможными. Выделяют три стадии пареза лицевого нерва:
На пораженной стороне лица наблюдаются:
Парез может протекать, минуя три стадии:
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика
Диагноз пареза лицевого нерва ставится с учетом имеющихся симптомов. Дополнительно больного направляют на консультацию в отоларингологу, чтобы исключить наличие патологии отделов уха. Также назначаются анализы, диагностические процедуры, направленные на выявление причины пареза.
Важно удостовериться, что заболевание не связано с абсцессом и опухолью лица. Для измерения скорости нервного импульса, проходящего по периферическим волокнам, осуществляется электронейрография. Она дает возможность точно определить локализацию очага воспаления, остроту и степень патологического процесса.
Лечение пареза лицевого нерва
То, удастся ли полностью избавиться от пареза лицевого нерва, зависит от того, вовремя ли больной обратился за медицинской помощью. Если процесс переходит в хроническую форму, на 100% восстановить иннервацию нерва невозможно. Это значит, что пациент навсегда останется с ассиметричным лицом, что выглядит противоестественно.
Обычно лечение пареза лицевого нерва занимает около шести месяцев. Все это время необходимо принимать различные лекарственные препараты, делать массаж, специальную гимнастику, проходить сеансы физиотерапии.
Лечение пареза лицевого нерва медикаментами
Прежде чем начать лечение острой формы пареза лицевого нерва, выявляется причина заболевания. После принимаются меры для снятия отека, устранения воспалительного процесса и активации процесса регенерации нервных клеток.
Медикаментозное лечение пареза лицевого нерва включает использование:
Хирургическое лечение пареза лицевого нерва
Хирургическое лечение пареза осуществляется, если диагностирован полный разрыв нерва. Такое случается при врожденных аномалиях, полученных травмах. Операция позволяет достичь положительных результатов только в том случае, если проведена в течение года с момента начала болезни. Если ждать дольше, мышцы лица атрофируются, и восстановленный нерв уже не сможет ими управлять.
В случае разрыва нерв сшивают. Если речь о врожденной аномалии, проводится аутотрансплантация – трансплантат берут с ноги больного и помещают его в нужное место на лице. Затем к нему пришивают ветви нерва со здоровой стороны. Как результат, мимикой лица прооперированного человека управляет один нерв. Шрам остается только за ухом. Других изменений на коже, связанных с операцией, не остается.
Физиотерапевтическое лечение пареза лицевого нерва
В течение первой недели заболевание можно лечить Соллюксом. Это специальная лампа, предназначенная для светолечения. Позже больному назначают сеансы УВЧ, парафинотерапию и фонофорез.
Иглоукалывание и гомеопатия в лечении пареза лицевого нерва
Надеяться на успех гомеопатии можно не во всех случаях. Если улучшения в течение месяца не наблюдаются, разумнее обратиться к традиционным методам лечение пареза. В противном случае болезнь может сильно обезобразить лицо, и изменить что-то уже не удастся. При этом важно не превышать дозировки гомеопатических препаратов, потому что в них могут содержаться экстракты ядовитых растений.
Наиболее часто для лечения пареза применяется гомеопатический препарат «Гельземиум». Однако назначать его себе самостоятельно не следует. Обратитесь за консультацией к специалисту в ближайший центр гомеопатии.
Неплохих результатов позволяет достигать и иглоукалывание.
Психотерапия при парезе
Перекошенное лицо негативно сказывается на эмоциональном состоянии многих пациентов. У них развивается депрессия, ухудшается настроение, снижается самооценка.
Если назначенные врачом седативные лекарственные препараты не помогают улучшить сложившуюся ситуацию, рекомендована консультация квалифицированного психотерапевта. Также важно, чтобы во время острого периода болезни пациент находился дома.
Народные способы лечения пареза лицевого нерва
Лечение пареза лицевого нерва в домашних условиях может осуществляться с помощью народных рецептов. Но они должны дополнять медикаментозную терапию, а не применяться изолированно.
Гимнастика при парезе лицевого нерва
Очень важный этап в процессе восстановления функционирования поврежденного нерва – гимнастика. Ежедневно больному нужно выполнять следующие упражнения:
Комплекс упражнений ЛФК при парезе лицевого нерва обычно подбирается лечащим врачом в индивидуальном порядке. При этом учитывается форма патологии и степень выраженности симптомов.
Улучшить работу мышц при парезе лицевого нерва помогает массаж. Видео, снятое специалистами, позволяет научиться делать его самостоятельно, либо вы можете обратиться за помощью в ближайший к вам медицинский центр массажа. Начинать сеансы можно, спустя 5-7 дней после первых симптомов болезни. Так как массаж имеет свои особенности, лучше, если его будет делать опытный массажист.
Повторять массаж следует до тех пор, пока не исчезнут все симптомы пареза лицевого нерва.
Опасность
Парез лицевого нерва, при условии своевременно начатого лечения, не способен причинить вреда здоровью и психике. Если же болезнь хронизируется, асимметрия сохраняется навсегда. Это значит, что вести прежний образ жизни больной не сможет. Он будет комплексовать из-за своей внешности, начнет избегать контактов со знакомыми.
Среди наиболее распространенных осложнений пареза:
Группа риска
В группу риска попадают люди:
Профилактика
Чтобы минимизировать риск развития пареза лицевого нерва, необходимо:
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Руководство по ведению пациентов с острой нейропатией лицевого нерва (2020)
Fieux M, et al. French Society of ENT (SFORL) guidelines. Management of acute Bell’s palsy. European Annals ofOtorhinolaryngology, Head and Neck diseases (2020)
Введение
Паралич Белла является наиболее распространенной формой нейропатии лицевого нерва, тем
не менее, в 8–12% случаев причиной становится наличие объемного образования [1,2] (уровень
доказательности 4). Более чем в 70% случаев паралич Белла имеет благоприятный прогноз с
полным восстановлением в течение 6 месяцев [3,4] (уровень доказательности 3); практически
полного восстановления (до степени I-II по шкале Хауса-Браакмана) достигают более 80%
больных [5] (уровень доказательности 3). Таким образом, прогноз заболевания благоприятный,
однако отсутствие полного восстановления нарушает социальную адаптацию и ухудшает качество
Клиническое обследование
Паралич Белла представляет собой одну из форм нейропатии лицевого нерва, которая
характеризуется быстрым развитием (в течение 24–48 часов) слабости верхней и нижней групп
мимических мышц половины лица и вегетативных нарушений. Началу заболевания может
предшествовать боль в ухе или в заушной области, нарушение вкуса, гиперакузия. Диагноз
устанавливается путем исключения других причин. Клиническое обследование должно включать
оценку силы мимической мускулатуры, в первую очередь для подтверждения периферического
уровня поражения с подробным неврологическим и отоларингологическим обследованием [5,9, 10] (уровень доказательности 2).
Критерии периферического уровня поражения:
Подтверждение периферического уровня поражения лицевого нерва:
Оценка скорости развития симптоматики позволяет предположить возможную этиологию поражения лицевого нерва, например, объемное образование. Истинный паралич Белла развивается достаточно быстро, в отличие от нейропатии.
Чаще всего должен проводиться дифференциальный диагноз [11] (уровень доказательности 2).
Согласно рекомендациям Американской академии отоларингологии (2013), максимальное время
развития симптоматики – 72 часа [6] (уровень доказательности 1). Несмотря на то, что в 6%
случаев паралич Белла может рецидивировать [9] (уровень доказательности 2), наличие в анамнезе
пациента нейропатии лицевого нерва ставит под сомнение диагноз идиопатического паралича
Белла [12] (уровень доказательности 4).
Изолированная нейропатия лицевого нерва не должна сопровождаться ипсилатеральным
снижением слуха, в связи с чем проведение аудиометрии является обязательным для исключения
кондуктивной тугоухости, которая позволяет предположить наличие опухоли лицевого нерва в
пирамиде височной кости, или нейросенсорной тугоухости, наличие которой позволяет сделать
предположение о сдавлении лицевого нерва объемным образованием, расположенным в области
мосто-мозжечкового угла. Тимпанометрия позволяет оценить акустический рефлекс стременной
мышцы, что предоставляет дополнительную информацию для топического диагноза [13,14]
(уровень доказательности 4).
Для клинической оценки тяжести острой нейропатии лицевого нерва рекомендовано
применение классификации Хауса-Браакмана (House-Brackmann facial nerve grading system) [15],
тогда как для последующего динамического наблюдения за пациентом и оценки степени
восстановления наиболее удобна классификация Саннибрука (the Sunnybrook classification).
Лабораторное обследование
В американском (2013) и канадском (2014) руководствах по ведению пациентов с параличом
Белла [6,7] (уровень доказательности 1) не рекомендовано проведение у больных каких-либо
Нейровизуализационное обследование
Согласно американскому и канадскому руководствам по ведению пациентов с параличом
Белла [6,7] (уровень доказательности 4), проведение нейровизуализационного обследования у
пациентов с отсутствием другой очаговой неврологической симптоматики и с нормальными
показателями аудиометрии нецелесообразно. Тем не менее, в недавно опубликованных работах
сообщается, что в 8–12% случаев нейровизуализационное обследование пациентов с типичной
клинической картиной паралича Белла выявляло наличие объемных новообразований, 30% из
которых являлись злокачественными [2] (уровень доказательности 4). МРТ головного мозга с
контрастным усилением является методом выбора, поскольку позволяет детально оценить
состояние церебральных структур по ходу нерва, а также структуру околоушной слюнной железы.
Для паралича Белла характерно, но не специфично, накопление контрастного вещества лицевым
нервом на стороне клинических симптомов [20–22] (уровень доказательности 4). В случае наличия
у пациента типичной картины паралича Белла проведение экстренного нейровизуализационного
обследования нецелесообразно [23] (уровень доказательности 4), диагностика должна быть
проведена в течение 1 месяца от дебюта симптомов.
Оценка степени тяжести
Электронейромиография (ЭНМГ) является основным инструментальным методом оценки
тяжести и прогноза заболевания, однако она не должна проводиться в ранние сроки [24] (уровень
доказательности 4). Отсутствие потенциала двигательных единиц (ПДЕ) при произвольном
мышечном сокращении не имеет прогностического значения вплоть до 15 дня от дебюта
симптомов [25] (уровень доказательности 4).
В соответствии с мнением экспертов и литературными данными, на основании результатов
ЭНМГ выделяются следующие варианты нейропатии лицевого нерва при параличе Белла и ее
— миелинопатия с благоприятным прогнозом;
— сочетание миелино — и аксонопатии с относительно благоприятным прогнозом;
— тяжелая аксонопатия с неблагоприятным прогнозом [26] (уровень доказательности 4).
В случае тяжелой нейропатии лицевого нерва (V-VI степень по шкале Хауса-Браакмана) для оценки прогноза восстановления ЭНМГ следует выполнять на 9–20 день от дебюта симптомов (Мнение экспертов).
Для наибольшей прогностической ценности результатов протокол ЭНМГ должен включать:
Медикаментозное лечение
Тактика ведения пациентов с параличом Белла остается предметом обсуждений ввиду его
спонтанного благоприятного прогноза, наблюдаемого у большинства пациентов. Частота полного
восстановления нарушенных функций коррелирует с исходной тяжестью симптомов и колеблется
от 61% при тотальной прозоплегии до 94% при менее выраженной тяжести прозопареза [5]
(уровень доказательности 3). Большинство авторов подтверждают эффективность
глюкокортикоидной терапии при лечении пациентов с параличом Белла [6,7, 27,28] (уровень
доказательности 1). В исследовании Giri P. и соавт. (2015) было продемонстрировано отсутствие
различий в эффективности внутривенной и пероральной глюкокортикоидной терапии [29]
(уровень доказательности 2). Также в многоцентровых рандомизированных двойных слепых
плацебо-контролируемых исследованиях было показано отсутствие значимой эффективности
монотерапии ацикловиром или валацикловиром у пациентов с параличом Белла [31–33] (уровень
В американском и канадском руководствах по ведению пациентов с параличом Белла
рекомендовано назначение комбинированной глюкокортикоидной и противовирусной терапии на
ранних стадиях заболевания [6,7] (уровень доказательности 2). В недавно опубликованных
работах также подтверждается целесообразность назначения комбинированной терапии после
оценки противопоказаний и возможных побочных эффектов противовирусных препаратов
[34,35,36] (уровень доказательности 2).
Медикаментозное лечение синдрома Рамсея-Ханта
Синдром Рамсея-Ханта протекает тяжелее классического паралича Белла, у 50–85% пациентов
сопровождается развитием осложнений [11,37,38] (уровень доказательности 3) и характеризуется
высокой склонностью к рецидивам [11] (уровень доказательности 3).
Уход за глазами
К основным осложнениям, развивающимся у пациентов с параличом Белла и синдромом
Рамсея-Ханта, относится офтальмологическая патология в виде кератита, язв роговицы,
панофтальмии. Профилактика осложнений включает назначение пациентам систематического
использования глазных капель, защитного геля или искусственной слезы с частотой до нескольких
раз в день, особенно в ночное время [6,27,39–41] (уровень доказательности 4).
Профилактика офтальмологических осложнений паралича Белла и синдрома Рамсея-Ханта
включает раннее назначение пациентам систематического
использования местной терапии (глазных капель, защитного геля или
искусственной слезы, ночной окклюзии глаза). При выявлении признаков
воспаления глазного яблока пациент должен быть направлен к офтальмологу.
Наблюдение офтальмологом должно продолжаться в течение нескольких недель
от начала выздоровления (Мнение экспертов).
Физиотерапевтическое и реабилитационное лечение
В мета-анализе 12 исследований с участием 872 пациентов, проведенном MacIntosh P. W. и
соавт. (2019), сообщалось о высоком риске систематической ошибки ввиду значительных
различий в используемых методах восстановительного лечения, сроках его назначения и
длительности [42] (уровень доказательности 4). Тем не менее, при отсутствии полного
восстановления силы мимической мускулатуры у пациентов с параличом Белла проведение
восстановительного лечения является эффективным и обоснованным [6,43,44] (уровень
Гипербарическая оксигенация
Динамическое наблюдение
Клиническое и офтальмологическое наблюдение должно продолжаться в течение нескольких
месяцев после начала восстановления с целью профилактики и своевременного лечения
осложнений, в особенности – офтальмологических [6,7] (уровень доказательности 4).
Хирургическое лечение
Польза от проведения хирургической декомпрессии лицевого нерва в настоящее время не
доказана. Поскольку на эффективность оперативного лечения влияет множество факторов, таких
как критерии отбора пациентов, сроки и методы выполнения операции, достоверно оценить
пользу от проведения декомпрессии лицевого нерва достаточно сложно. Тем не менее,
декомпрессию лицевого нерва следует рассматривать в качестве альтернативного метода лечения,
что подтверждается результатами мета-анализа LeeS-Y. и соавт. (2019) [48] (уровень
Вопрос о хирургическом вмешательстве может рассматриваться только после постановки
достоверного диагноза паралича Белла, который основывается на комплексной оценке результатов
клинического, электромиографического и нейровизуализационного обследования.
Поражения лицевого нерва
Общая информация
Краткое описание
Протокол «Поражения лицевого нерва»
Код по МКБ-10:
G51.0 Паралич Белла
G51.8 Другие поражения лицевого нерва
Р11.3 Поражение лицевого нерва при родовой травме
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
I. По тяжести:
II. Период:
2. Восстановительный период.
3. Период остаточных явлений.
Диагностика
Диагностические критерии
Лабораторные исследования: общий анализ крови и мочи, биохимический анализ крови.
Инструментальные исследования:
2. Рентгенография черепа по Стенверсу и Майеру с визуализацией сосцевидного отростка и пирамиды височной кости позволяет исключить остеомиелит и опухоль.
3. УЗДГ сосудов головного мозга.
Показания для консультаций специалистов:
Минимум обследований при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Биохимический анализ крови (сахар крови).
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томограмма головного мозга.
2. Магнитно-резонансная томография головного мозга.
3. Рентгенография черепа по Стенверсу.
4. УЗДГ сосудов головного мозга.
7. УЗИ органов брюшной полости.
Дифференциальный диагноз
Заболевание
Анамнез
Клиника
Причина
Идиоапатическая невропатия лицевого нерва
Заболевание нередко начинается болью в области сосцевидного отростка. Через 1-2 дня возникает паралич мимических мышц на стороне боли, иногда сопровождается общеинфекционными признаками.
На больной стороне: глазная щель шире, лагофтальм, симптом Белла, плохо оскаливаются зубы, наморщивается лоб, нахмуривается бровь, раздувается щека.
Этиология неизвестна, паралич нередко возникает после охлаждения. Предполагается, что в основе болезни лежит ишемия, приводящая к отеку и его ущемлению в лицевом канале.
Лицевой неврит при опоясывающем лишае (синдром Ханта)
Остро возникающие герпетические высыпания в ушной раковине, наружном слуховом проходе.
Жгучая интенсивная боль в ухе, иррадиирущая в лицо, в затылок, в шею. При этом на той же стороне через 1-2 суток парез мимической мускулатуры.
Поражение узла коленца вирусом опоясывающего лишая.
Наследственный синдром, тип наследования не установлен.
Ангионевротический отек половины лица, чаще губ, лицевого нерва, хейлит и складчатый язык с соответствующей симптоматикой лицевой невропатии; рецидивирующий, иногда двусторонний.
Сбавление нерва в канале в результате отека. Этиология неясна, но может наблюдаться на фоне поражения лимфатической системы. Синдром чаще встречается у женщин.
Окуло-фасциальный врожденный паралич. Синдром Мебиуса
Асимметрия лица, слабость мимической мускулатуры отмечается с рождения.
Лагофтальм, наличие симптома Белла, врожденные стойкие двусторонние, реже односторонние параличи или парез мимических мышц, что проявляется затруднением при сосании, невыразительность или отсутствие мимических реакций. Возможны косоглазие, отвисание нижней челюсти, олигофрения.
Агнезия (аплазия) или атрофия двигательных ядер, недоразвитие корешков и стволов глазо-двигательного, отводящего, лицевого нервов. Этиология неизвестна.
Отогенная невропатия лицевого нерва
Возникают чаще при хронических, чем при острых отитах; отогенных абсцессах, мастоидит.
Протекают тяжело, неблагоприятные исходы в половине случаях.
Дисциркуляторные нарушения, сдавление кровеносных и лимфатических сосудов, непосредственная травматизация и компрессия ствола, отек в тканях костного канала пирамиды височной кости, переход местной инфекции на нерв.
Травматическая невропатия лицевого нерва
Тяжелая черепно-мозговая травма.
Клиника невропатии лицевого нерва по периферическому типу на стороне поражения.
Непосредственная травматизация и компрессия ствола, отек в тканях костного канала пирамиды височной кости.
Поражение лицевого нерва при родовой травме
Натальная травма, наложение акушерских щипцов.
С рождения асимметрия лица, клиника невропатии лицевого нерва по периферическому типу на стороне поражения.
Непосредственная травматизация и компрессия ствола, отек в тканях костного канала пирамиды височной кости.
Лечение
Тактика лечения: в первую очередь направлена на снятие отека и восстановление микроциркуляции в стволе мозга.
Цель лечения: улучшение двигательной активности, профилактика контрактур.
Немедикаментозное лечение:
2. ЛФК начинают со второй недели, упражнение перед зеркалом.
Медикаментозное лечение
Противовирусная терапия: учитывая предполагаемую роль вируса простого герпеса, предложено применять на ранней стадии в комбинации с кортикостероидами ацикловир (400 мг внутрь, 5 раз в день, в течение 7-10 дней). Альтернативой ацикловиру могут служить фамцикловир и валацикловир. Указанные противовирусные препараты показаны и при синдроме Рамсея Ханта, в этом случае их используют в более высоких дозах.
Нейропротекторы: церебролизин, актовегин, пирацетам, пиритинол, гинкго-билоба, глицин.
Дегидратационная терапия: диакарб, фуросемид, магния сульфат.
Ангиопротекторы: винпоцетин, инстенон, сермион, циннаризин.
Витамины группы В: тиамина бромид, пиридоксина гидрохлорид, цианокобаламин, фолиевая кислота.
Профилактические мероприятия:
— профилактика вирусных и бактериальных инфекций.
Дальнейшее ведение: продолжить регулярные занятия ЛФК. Диспансерное наблюдение у невропатолога по месту жительства, избегать переутомления, переохлаждения.
Основные медикаменты:
1. Актовегин, ампулы по 80 мг, 2 мл
2. Аспаркам, таблетки
3. Ацетозоамид (диакарб), таблетки 0,25
4. Винпоцетин (кавинтон), таблетки 5 мг
5. Гинкго-Билоба (танакан), таблетки 40 мг
6. Дибазол, таблетки 0,02
7. Инстенон, ампулы 2 мл, таблетки
8. Пиридоксина гидрохлорид, ампулы по 1 мл 5%
9. Преднизолон, таблетки, 5 мг
10. Прозерин, ампулы по 1 мл 0,05%
11. Тиамина бромид, ампулы по 1 мл 5%
12. Церебролизин, ампулы по 1 мл
13. Цианокобаламин, ампулы по 200 и 500 мкг
Дополнительные медикаменты:
2. Ацикловир, таблетки 200 мг, 400 мг
3. Галантамин, ампулы 1 мл 1%, 0,25%
4. Глицин, таблетки 0,1
5. Ипидакрин (нейромидин), таблетки 20 мг
6. Карбамазепин, таблетки 0,2
7. Луцетам, таблетки 0,4
8. Магне В6, таблетки
9. Нейромультивит, таблетки
10. Неуробекс, таблетки
11. Но-шпа ампулы 2 мл 2%, таблетки 0,04
12. Оксазил, таблетки 0,005
13. Оротат калия, таблетки 0,25, 05
14. Пирацетам, ампулы 5 мл 20%
15. Преднизолон, ампулы 30 мг
16. Сермион, ампулы и таблетки 5 мг, 10 мг
18. Фолиевая кислота 0,001
19. Фуросемид, таблетки 40 мг, ампулы 2 мл 1%
20. Циннаризин (стугерон), таблетки 25 мг
Индикаторы эффективности лечения:
1. Улучшение функции мимических мышц.
2. Улучшение мышечного тонуса.
3. Уменьшение асимметрии лица.
Госпитализация
Показания для госпитализации (плановая): парестезии, асимметрия лица, нарушение функции мимической мускулатуры, изменение вкуса на языке, слезотечение или сухость глаза с одной стороны, гиперакузия и вегетативные нарушения.
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Мухамбетова Гульнара Амерзаевна
Кафедра нервных болезней, КазНМУ
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3