Появление резистентных штаммов микроорганизмов что это значит
Антибиотикорезистентность: аргументы и факты
Устойчивость к антимикробным препаратам создает угрозу для проведения эффективной профилактики и лечения постоянно возрастающего числа инфекций. Все более необходимым становится рациональное использование имеющихся антимикробных препаратов с учетом спектра их активности и профиля антибиотикорезистентности основных возбудителей. В связи с этим чрезвычайно актуально проведение научных и общественных мероприятий, направленных на обсуждение целого ряда вопросов, касающихся распространенности бактериальных инфекций, трудностей микробиологической диагностики, текущей ситуации с антибиотикорезистентностью и перспектив использования разных классов антимикробных препаратов при лечении инфекций различной локализации.
За последние 100 лет врачам удалось справиться со многими болезнями и значительно увеличить среднюю продолжительность жизни людей. Ряд открытий и изобретений в области медицины по праву можно отнести к числу наиболее значимых в прошлом столетии. Примерами могут служить появление первых кровезаменителей и расшифровка ДНК. Но, по мнению многих экспертов, именно изобретение пенициллина, внедрение его в клиническую практику и последующее бурное развитие антимикробной терапии (АМТ) сыграли наиболее существенную роль в увеличении продолжительности жизни людей в XX веке. Сегодня невозможно представить нашу жизнь без антимикробных препаратов (АМП), помогающих бороться с большинством инфекционных заболеваний [1].
Вместе с тем, в настоящее время во всем мире наблюдается совершенно объективный процесс глобальный рост антибиотикорезистентности микроорганизмов к АМП. Проблема резистентности во многом обусловлена широким и часто нерациональным использованием данных препаратов. Инфекции, вызванные резистентными штаммами микроорганизмов, характеризуются более тяжелым течением, чаще требуют госпитализации больного, увеличивают продолжительность пребывания его в стационаре, предполагают применение комбинированной АМТ с использованием резервных препаратов. Все это приводит к увеличению затрат на лечение, ухудшает прогноз для здоровья и жизни пациентов, а также создает условия для возникновения эпидемий. По данным Центра по контролю и профилактике заболеваний, в США ежегодно не менее 2 миллонов человек инфицируются бактериями, устойчивыми к антибиотикам, из которых примерно 23 тысячи умирают вследствие этих инфекций [2,3].
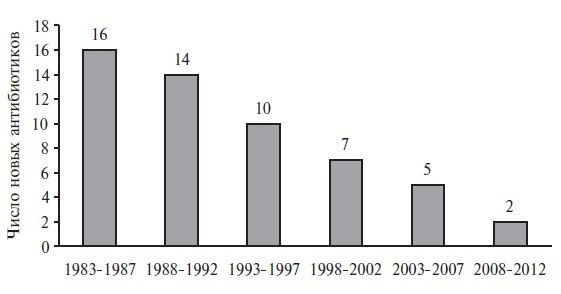
Несмотря на значительный прогресс в медицине, интенсивность разработки новых АМП за последние 30 лет значительно снизилась. Американское общество по борьбе с инфекционными болезнями в 2004 году сообщило, что за период 1998–2002 гг. количество одобренных Управлением по контролю за пищевыми продуктами и лекарственными средствами (FDA) новых антибиотиков уменьшилось на 56% по сравнению с периодом 1983–1987 г.
Во втором квартале 2014 года Всемирная организация здравоохранения опубликовала отчет об антибиотикорезистентности в мире. Это один из первых детальных докладов за последние 30 лет, касающийся столь актуальной глобальной проблемы. В нем проанализированы данные из 114 стран, в том числе России, на основании которых сделан вывод о том, что резистентность к антибиотикам на сегодняшний день отмечается уже во всех странах независимо от уровня их благосостояния и экономического развития. Российская Федерация в 2014 году со своей стороны стала инициатором подписания документа, в котором закреплено, что оценка ситуации с антибиотикорезистентностью в стране является национальным приоритетом. Сложившаяся ситуация имеет большое социально-экономическое значениеи рассматривается как угроза национальной безопасности. При неэффективности стартовой терапии клиницисты вынуждены использовать альтернативные АМП, которые часто характеризуются более высокой стоимостью и худшим профилем безопасности.
Все более необходимым становится рациональное использование имеющихся АМП с учетом спектра их активности и профиля антибиотикорезистентности основных возбудителей. В связи с этим чрезвычайно актуально проведение научных и общественных мероприятий, направленных на обсуждение целого ряда вопросов, касающихся распространенности бактериальных инфекций, трудностей микробиологической диагностики, текущей ситуации с антибиотикорезистентностью и перспектив использования разных классов АМП при лечении инфекций различной локализации [3,4].
Проблема антибиотикорезистентности
Значение проблемы антибиотикорезистентности подтверждается многими исследованиями. Согласно данным, опубликованным в 2014 году, при сохраняющихся темпах роста антибиотикорезистентности суммарные потери общемирового ВВП к 2050 году составят более 100 триллионов долларов, а количество случаев преждевременной смерти людей в два раза превысит численность населения России [5].
Монорезистентные организмы становятся полирезистентными, а затем и панрезистентными. Появилось понятие так называемых “проблемных” микроорганизмов, среди которых особенно часто, особенно в условиях стационара, где широко применяются АМП и дезинфектанты, встречаются штаммы, резистентные к тем или иным (ко всем известным) АМП. К таким микроорганизмам относятся Staphylococcus spp., Enterococcus spp., Pseudomonas aeruginosa, Acinetobacter spp., ряд штаммов бактерий семейства Enterobacteriaceae.
Одной из наиболее важных причин сложившейся ситуации является доступность АМП населению во многих странах мира и высокая частота самолечения, которое очень часто является неадекватным. Так, по данным Европейского центра по профилактике и контролю заболеваний, около 40% европейцев уверены в том, что антибиотики эффективны при простуде и гриппе.
Свой вклад в усугубление проблемы, к сожалению, вносят и врачи. Недостаточная осведомленность клиницистов относительно правил рациональной АМТ, а иногда и неспособность устоять перед настойчивыми просьбами пациентов и их родителей приводят к неоправданному или неадекватному назначению АМП. Отсутствие просветительской работы с пациентами, в частности о необходимости завершения полного курса АМТ, становится причиной досрочного прекращения лечения. Все это способствует формированию и распространению устойчивых штаммов микроорганизмов.
Многими экспертами не раз уже отмечено, что хотя генерические препараты являются важным инструментом снижения общих затрат здравоохранения, по целому ряду из них отсутствуют адекватные исследования эффективности и безопасности по сравнению с оригинальными препаратами. Несколько исследований, проведенных в Российской Федерации, продемонстрировали наличие более низких концентраций активных субстанций в ряде “псевдогенериков”, что потенциально может приводить не только к снижению эффективности терапииу конкретного пациента, но и более быстрому росту резистентности к целому классу антибиотиков. В настоящее время рассматривается возможность внесения поправок к Федеральному закону №61. Согласно предложенным поправкам для регистрации новых генериков необходимо будет проводить исследование биоэквивалентности регистрируемого генерика по сравнению с оригинальным препаратом, а не любым уже зарегистрированным генериком.
Одной из основных проблем получения достоверных данных в бактериологических лабораториях России является недостаточно хорошее оснащение. Использование нестандартизированных сред и дисков с антибиотиками приводит к получению ложных результатов. В связи с этим значительное количество данных о чувствительности различных микроорганизмов к АМП не может быть использовано для проведения рациональной эмпирической АМТ. Следует также с осторожностью относиться к публикациям в отечественных и зарубежных источниках, в которых отсутствует информация о методах определения чувствительности и критериях интерпретации результатов. Необходимо помнить о том, что данные, полученные в зарубежных странах, могут существенно отличаться от российских, поэтому их нельзя использовать для выбора АМП.
Ситуацию также усугубляет недостаточный контроль за использованием АМП в ветеринарии и сельском хозяйстве. Применение антибиотиков в животноводстве в качестве добавки в корм для скота в малых дозах для стимулирования роста является общепринятой практикой во многих промышленно развитых странах и, как известно, приводит к повышению уровня резистентности микроорганизмов. Сельскохозяйственные животные могут служить резервуаром антибиотикорезистентных бактерий Salmonella spp., Campylobacter spp., Escherichia coli, Clostridium difficile, Staphylococcus aureus (MRSA), Enterococcus faecium (VRE) [7,8].
В настоящее время учитывая потенциальное развитие антибиотикорезистентности, АМП теряют коммерческую привлекательность, что находит подтверждение в отрицательной динамике появления новых системных антибиотиков (рис. 1).
Сдерживание распространения антибиотикорезистентности
Антибиотики на сегодняшний день являются одной из самых часто применяющихся групп лекарственных средств. По данным Ассоциации международных фармацевтических производителей и ГК Ремедиум в 2014 году системные антибиотики в России занимали 4-е место в структуре амбулаторных и 2-е место в структуре госпитальных продаж готовых лекарственных средств.
В настоящее время во всем мире идет поиск альтернативных подходов к терапии инфекционных заболеваний. Одним из перспективных направлений в борьбе с инфекциями является применение бактериофагов и их компонентов. Бактериофаги природных штаммов и искусственно синтезированные генетически модифицированные фаги с новыми свойствами инфицируют и обезвреживают бактериальные клетки. Фаголизины – это ферменты, которые используются бактериофагами для разрушения клеточной стенки бактерий. Ожидается, что препараты на основе бактериофагов и фаголизинов позволят справиться с устойчивыми к АМП микроорганизмами, однако эти препараты появятся не ранее 2022-2023 гг. Параллельно с этим идет разработка препаратов на основе антибактериальных пептидов и вакцин для лечения инфекций, вызванных C. difficile, S. aureus, P. aeruginosa [9].
В последние годы резко возросла поддержка со стороны органов исполнительной и законодательной власти, а также Министерства здравоохранения Российской Федерации исследований, направленных на сдерживание антибиотикорезистентности. Так, например, Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии (МАКМАХ) и Федеральный научно-методический центр мониторинга резистентности к антимикробным препаратам активно занимаются разработкой страте гических направлений по данной проблеме.
На международный уровень обсуждение данной проблемы вышло на рубеже веков. В 2001 году ВОЗ опубликовала Глобальную стратегию по сдерживанию устойчивости к противомикробным препаратам, а в 2016 году вопрос борьбы с растущей угрозой антибиотикорезистентности был вынесен на повестку дня Генеральной Ассамблеи ООН.
Входящие в ООН государства в совместном заявлении обязались разработать национальные планы мер по противодействию устойчивости микроорганизмов к АМП. Это подразумевает усиление мониторинга лекарственноустойчивых инфекций и контроля за применением АМП в медицине, ветеринарии и сельском хозяйстве, а также укрепление международного сотрудничества и финансирования. Также члены организации взяли на себя обязательства ужесточить законодательное регулирование применения АМП, заниматься поиском рационального их использования (улучшение диагностики инфекций с учетом их чувствительности к препаратам) и широко внедрять меры профилактики инфекционных заболеваний (вакцинация, очистка воды, санитария, должный уровень гигиены в стационарах и на фермах) [10].
Еще одним знаменательным событием 2016 года стало подписание ведущими международными фармацевтическими, диагностическими и биотехнологическими компаниями совместной декларации о принятии всеобъемлющих мер против инфекций, устойчивых к лекарственной терапии. Декларация была оглашена на Всемирном экономическом форуме в г. Давосе и подписана на сегодняшний день почти 100 фармацевтическими компаниями. Представители индустрии призывают правительства всех стран мира выйти за рамки заявлений о намерениях и в сотрудничестве с компаниями принять конкретные меры для поддержки инвестиций в разработку антибиотиков, средств диагностики, вакцин и других продуктов, имеющих жизненно важное значение для предотвращения и лечения лекарственно устойчивых инфекций. Одновременно с этим в Декларации устанавливаются обязательства подписавших сторон по дальнейшим действиям в области проблем лекарственной устойчивости. Компании обязуются уменьшить воздействие производства АМП на окружающую среду; содействовать надлежащему применению новых и существующих АМП, в том числе за счет поддержки рекомендаций по применению АМП; продолжать и расширять научноисследовательские разработки по созданию новых АМП; поддерживать инициативы, направленные на обеспечение доступа к АМП во всех частях света при любых уровнях доходов.
Заключение
Современная медицина немыслима без АМТ. Антибиотики во много раз сократили смертность от инфекционных заболеваний, смягчили тяжесть их течения, уменьшили количество постинфекционных осложнений. Однако, несмотря на появление в арсенале врачей значительного перечня лекарственных препаратов, активных в отношении практически всех патогенных микроорганизмов, существует значительное количество проблем и нерешенных вопросов в области АМТ [1].
В течение последних десятилетий АМТ инфекционных заболеваний существенно осложняется резистентностью возбудителей к АМП. Постоянный рост резистентности к АМП отмечен среди возбудителей как нозокомиальных, так и внебольничных инфекций. Возникновение резистентности и распространение ее среди микроорганизмов является естественным процессом, возникшим в ответ на широкое использование АМП в клинической практике, однако имеет большое социально-экономическое значение и в развитых странах рассматривается как угроза национальной безопасности. Инфекции, вызванные резистентными штаммами микроорганизмов, отличаются более тяжелым течением, чаще требуют госпитализации и увеличивают продолжительность пребывания в стационаре, ухудшают прогноз для пациентов.
Специалисты в области АМТ выделяют несколько уровней резистентности к АМП глобальный, региональный и локальный. Прежде всего, необходимо учитывать глобальные тенденции в развитии резистентности. Примерами микроорганизмов, у которых во всем мире стремительно распространяется резистентность к АМП, являются Staphylococcus spp., Enterococcus spp, Streptococcus pneumoniae, Neisseria gonorrhoeae, Pseudomonas aeruginosa, Acinetobacter spp., бактерии семейства Enterobacteriaceae и другие. При этом следует помнить, что резистентность не является тотальной. Так, например, Streptococcus pyogenes сохраняет чувствительность к пенициллину.
При планировании политики АМТ внебольничных инфекций следует более рационально опираться на локальные (региональные) данные, полученные в конкретной стране или регионе страны. В Российской Федерации существуют значительные территориальные вариации частоты резистентности возбудителей вне больничных инфекций к АМП. Вот почему необходимы постоянный мониторинг резистентности и информирование врачей различных специальностей. Наряду с региональными данными по резистентности к АМП внебольничных возбудителей в каждом ЛПУ необходимо иметь данные по резистентности нозокомиальных возбудителей, особенно в отделениях с интенсивным использованием АМП: ОРИТ, отделения хирургической инфекции, травматологии и ортопедии [4].
Хотя от адекватных назначений врачей и отказа пациентов от самолечения во многом зависит успех борьбы с проблемой антибиотикорезистентности, этих шагов, к сожалению, недостаточно. Очень многие решения должны быть приняты на национальном уровне, например, запрет на безрецептурный отпуск антибиотиков, усиление законодательства в отношении предотвращения производства и продажи фальсифицированных АМП, снижение применения антибактериальных средств в продовольственном животноводстве. Следует также отметить, что современные тенденции развития фармацевтической промышленности таковы, что гарантий появления новых групп АМП нет [11,12].
Без сомнения, эра АМП сыграла существенную роль в жизни современного общества. Однако только трезвый подход как к проблеме лечения АМП и ее принципам, так и к роли антибиотикотерапии в современном обществе способен обеспечить правильное планирование выпуска АМП и прогнозирование их эффективности в будущем.
РЕЗИСТЕНТНОСТЬ МИКРООРГАНИЗМОВ И АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
S.V.Sidorenko — Department of Microbiology and Clinical Chemotherapy, Russian Medical Academy of Postgraduate Training, Moscow
S.V.Sidorenko — Department of Microbiology and Clinical Chemotherapy, Russian Medical Academy of Postgraduate Training, Moscow
| Ферменты | Устойчивость к антибиотикам |
| Грам (+) микроорганизмы | |
| APH (3′)-III | Кан, Нео, Амк, Изп |
| ANT (4′)-I | Тоб, Амк, Изе |
| ANT (6)-I | Стр |
| ААС (6′)-APH (2») | Ген, Тоб, Нтл, Амк, Изп |
| Грам (-) микроорганизмы | |
| ANT(2″) | Кан, Ген, Тоб |
| ААС (2′) | Ген, Тоб, Сиз, Нтл |
| AAC(3)-V | Ген, Тоб, Нтл |
| AAC(3)-I | Ген, Сиз |
| AAC(6′)-I | Тоб, Нтл, Амк, Сиз |
| APH(3′)-I | Кан, Нео, Мон |
| APH (3′)-II | Кан, Нео, Мон, Ген |
| APH (3′)-VI | Кан, Амк, Изп |
| Примечание: Кан – канамицин, Нео – неомицин, Мон – мономицин, Стр – стрептомицин, Ген – гентамицин, Тоб – тобрамицин, Нтл – нетилмицин, Сиз – сизомицин, Амк – амикацин, Изп – изепамицин. | |
Мировое научное сообщество осознало бесперспективность пассивного отношения к процессам возникновения и распространения резистентности, поскольку оно неизбежно приводит к проигрышу человека в борьбе с микроорганизмами на популяционном уровне. Подобно тому как в подавляющем большинстве областей внутренней медицины приоритет отдается выявлению и коррекции ранних стадий патологических процессов у отдельных пациентов, так и в отношении всей популяции человека необходимо выявлять ранние стадии распространения резистентных микроорганизмов и предпринимать адекватные меры. При этом речь идет не столько о пропаганде и быстрейшем внедрении в практику новых АБП, к чему непроизвольно подталкивает фармацевтическая индустрия, сколько о раннем выявлении неблагоприятных тенденций и разработке мер, направленных на «продление жизни» известных препаратов. Работы в этом направлении находятся в центре внимания ряда международных и национальных организаций (Всемирной Организации Здравоохранения, Международного и Европейского обществ химиотерапии, Альянса за разумное использование антибиотиков и др.), однако в Российской Федерации уровень осознания проблем антибиотикорезистентности все еще можно относить к рудиментарному.
Вполне естественно, что для профессионалов в большинстве областей медицины сегодня уже недостаточно банального общего представления о возможности формирования у микроорганизмов устойчивости к АБП. Необходимо владение информацией о тех микроорганизмах и АБП, для которых наиболее характерно формирование устойчивости, а также об основных закономерностях и механизмах этого процесса.
Понятие и механизмы резистентности к АБП
Основным отличием, хотя и не принципиальным, АБП от антисептиков является наличие механизма действия, направленного на угнетение более или менее специфичного для микроорганизмов (прокариот) метаболического процесса. Угнетение происходит в результате связывания АБП с некой мишенью, в качестве которой может выступать либо фермент, либо структурная молекула микроорганизма. Благодаря этому АБП подавляют жизнедеятельность микроорганизмов в концентрациях, не наносящих вреда эукариотическим клеткам организма хозяина.
Таблица 2. Возможные варианты перекрестной резистентности между хинолонами
| Налидиксовая кислота | Норфлоксацин | Пефлоксацин | Ципрофлоксацин Офлоксацин Ломефлоксацин | Спарфлоксацин Тровафлоксацин Грепафлоксацин |
| Примечание: S – чувствительность, R – резистентность. | ||||
Механизмы устойчивости к отдельным группам АБП
Ограниченный объем публикации позволяет остановиться только на механизмах устойчивости к клинически наиболее важным АБП.
Устойчивость к b- лактамным антибиотикам опосредуют в основном два механизма. Первым является модификация чувствительной мишени – появление пенициллинсвязывающих белков (ПСБ), обладающих пониженной аффинностью к b- лактамным антибиотикам. Второй – гидролиз антибиотиков, опосредуемый ферментами b- лактамазами. Более детально механизмы резистентности к b- лактамным антибиотикам и их клиническое значение рассмотрены в статье, ранее опубликованной в Русском медицинском журнале [1].
Механизмы устойчивости к аминогликозидным антибиотикам
Механизмы устойчивости к нефторированным и фторированным хинолонам
Механизмы устойчивости к макролидным, линкозамидным и стрептограминовым антибиотикам (МЛС группа)
Резистентность бактерий: опасность, которая рядом
Врачи и ученые бьют тревогу

Насколько вопрос, о котором пойдет ниже речь, имеет важнейшее значение, можно судить по тому факту, что к нему четыре года назад привлек внимание научного сообщества первооткрыватель структуры ДНК нобелевский лауреат Джеймс Уотсон. В 2011 году он и еще 30 ученых-биологов из Канады, Франции, Финляндии, Бельгии, Германии, Великобритании и США собрались в Нью-Йорке на конференцию, посвященную проблеме устойчивости бактерий к антибиотикам. По ее итогам участники опубликовали совместное заявление, в котором с нескрываемой тревогой говорилось: «Развитие и распространение устойчивости к антибиотикам у бактерий представляет всеобщую угрозу для человека и животных, которую, как правило, сложно предотвратить, но, тем не менее, можно держать под контролем, и эту задачу нужно решать наиболее эффективными способами. До широкой общественности должны быть доведены факты, касающиеся важнейшей роли бактерий в жизни и благополучии людей, природе антибиотиков и важности их разумного использования».
Следующее громкое заявление прозвучало в 2012 году. Генеральный директор ВОЗ Маргарет Чен выступила в Копенгагене на конференции «Борьба с устойчивостью к противомикробным препаратам — время действовать». Отбросив всякую дипломатичность, М. Чен прямо и откровенно заявила, что наступает новый, непредсказуемый этап развития и нас может ожидать «конец современной медицины в том виде, как мы ее знаем». Гендиректор ВОЗ предрекла наступление постантибиотической эпохи, когда «даже стрептококковое воспаление горла или царапина на коленке ребенка могут снова приводить к смерти».
Конечно, для того чтобы услышать из уст руководителя ВОЗ о скором конце современной медицины, должны были сложиться исключительные обстоятельства. К сожалению, об этих обстоятельствах большинство людей не имеет ни малейшего представления. Ныне процесс возникновения и распространения устойчивых клинических штаммов бактерий происходит слишком стремительно, буквально на глазах врачей и исследователей. За последние 10–15 лет в результате продолжающегося интенсивного применения антибактериальных средств (АБ) бактериальные «монстры», устойчивые к различным антибиотикам, практически полностью вытеснили штаммы, устойчивые только к одному виду АБ. Отмечено появление так называемых панрезистентных супербактерий, устойчивых абсолютно ко всем используемым ныне АБ.
Такая ситуация не только усложняет борьбу с типичными инфекционными заболеваниями, но и ставит под угрозу применение многих жизненно важных медицинских процедур вроде трансплантации органов, имплантации протезов, передовой хирургии и химиотерапии раковых заболеваний. При всех этих процедурах повышается риск развития инфекционных заболеваний.
Как возникает и распространяется устойчивость к антибиотикам?
Почему же сложилась такая ситуация, что когда-то всемогущие АБ вдруг перестали эффективно действовать на бактерии? Чтобы ответить на этот вопрос, необходимо разобраться с основными способами возникновения устойчивости и путями ее распространения.
Устойчивость бактерий к АБ может быть врожденной и приобретенной. Врожденная устойчивость обусловлена особенностями строения структур клетки, на которые направлено действие антибиотика. Такая устойчивость может быть связана, например, с отсутствием у микроорганизмов мишени действия АБ или недоступностью мишени вследствие низкой проницаемости оболочки клетки. Приобретенная устойчивость возникает в результате контакта микроорганизма с антимикробным средством за счет возникновения мутаций либо благодаря горизонтальному переносу генов (ГПГ) устойчивости. В настоящее время именно горизонтальный перенос различных генов резистентности является главной причиной быстрого возникновения множественной лекарственной устойчивости у бактерий.
ГПГ — процесс, в котором организм передает генетический материал другому организму, не являющемуся его потомком. Такая переданная ДНК встраивается в геном и затем стабильно наследуется. Центральную роль в этом процессе играют различные мобильные генетические элементы — плазмиды, транспозоны, IS-элементы, интегроны. За последние годы сформировано четкое понимание того, что ГПГ является одним из ведущих механизмов эволюции бактерий.
Эволюционные корни проблемы устойчивости
Гипотеза о том, что актиномицеты-продуценты антибиотиков, живущие в почвах, становятся источником генов устойчивости к антибиотикам, была сформулирована еще в 1973 году американскими учеными Бенвенистом и Дэвисом (Benveniste, Davies). Однако впоследствии выяснилось, что гены продуцентов АБ имеют очень низкое сходство с генами патогенных бактерий. Поэтому было сделано предположение о том, что любые природные бактерии, а не только сами продуценты, являются источником генов устойчивости к АБ. Первые свидетельства в пользу этого предположения были получены французскими учеными при изучении происхождения генов бета-лактамазы и генов устойчивости к хинолонам. В обоих случаях удалось обнаружить природные бактерии, несущие гены, почти идентичные клиническим. Однако это были лишь единичные примеры; к тому же нельзя было исключить возможность переноса генов в обратном направлении, от клинических штаммов бактерий к бактериям природным.
Для убедительного подтверждения данной гипотезы было необходимо выделить гены, идентичные или практически идентичные клиническим из природных экосистем, не подвергавшихся антропогенному воздействию. Впервые такие гены устойчивости к АБ из абсолютно нетронутых экосистем удалось обнаружить в 2008 году российским генетикам из Института молекулярной генетики РАН. Для этих исследований были использованы образцы «вечной» мерзлоты возрастом от 20 тыс. до 3 млн лет. В 2011 году канадские исследователи также обнаружили гены устойчивости в ДНК, выделенной из образца мерзлоты с Клондайка возрастом 30 тыс. лет. В настоящее время в лабораториях ряда стран активно ведутся геномные исследования в этом направлении. Благодаря всем этим исследованиям уже никто не сомневается в том, что резистентность к АБ имеет глубокие эволюционные корни и существовала задолго до начала применения АБ во врачебной практике.
Хозяйственная деятельность и устойчивость к АБ
Хотя гены устойчивости к АБ у бактерий возникли еще в древности, широкое распространение таких генов среди микроорганизмов началось после начала использования антибактериальных средств в медицине. Активное и повсеместное применение антибактериальных средств послужило мощнейшим эволюционным инструментом, способствуя селекции и распространению бактерий с измененным геномом. Более 100 тыс. тонн АБ, производимых ежегодно, заставляют микроорганизмы проявлять чудеса приспособляемости.
По сути, начав активно использовать антибиотики, человек неожиданно для себя поставил широкомасштабный и планомерный эксперимент по отбору устойчивых бактерий. Следует особо подчеркнуть, что в результате этого в клинике произошел отбор не только генов устойчивости, но и особых систем, значительно ускоряющих приобретение новых генов устойчивости за счет ГПГ. Это привело к тому, что АБ, которые еще недавно успешно использовались для борьбы с самыми различными возбудителями инфекций, теперь в подавляющем большинстве случаев оказываются неэффективными. Ведь в процессе эволюции у бактерий выработаны многочисленные приспособительные механизмы, позволяющие быстро меняться и выживать в условиях самого жесткого отбора, будь он естественным или искусственным.
Нынешняя опасная ситуация, сложившаяся в борьбе с инфекциями, напрямую связана с огромным количеством производимых АБ. Большинство из них плохо усваивается человеком и животными, в результате чего от 25% до 75% потребляемых антибактериальных средств без изменений выводится из организма с калом и мочой, попадая затем вместе с водой в естественные водоемы. По всему миру ученые регулярно находят в городских сточных водах высокую концентрацию АБ после их использования в медицине и животноводстве. И никакие очистные сооружения не в силах этому противостоять. Такая ситуация прямо способствует распространению резистентности к АБ: бактерии, живущие в естественной среде, после контакта с малыми дозами АБ из очистных сооружений приобретают к ним устойчивость. Подтверждением этому служит тот факт, что в местах слива сточных вод постоянно обнаруживаются бактерии с генами устойчивости к АБ, а также бактериофаги, передающие эти гены бактериям. Кроме того, использование для удобрения полей навоза животных, получавших антибиотики, также приводит к заметному увеличению в почве бактерий, содержащих гены устойчивости. Эти гены потом могут передаваться бактериям, живущим на растениях, а затем с растительной пищей попадать в кишечник человека и захватываться кишечной микрофлорой.
В немалой степени способствует распространению устойчивости к АБ заведенная в животноводстве практика создания крупных комплексов с многотысячными поголовьями. Плазмиды с генами устойчивости, R-плазмиды, очень быстро распространяются на ограниченном пространстве с большим количеством животных. И здесь уже можно увидеть социальные причины увеличения резистентности к АБ. Постепенная миграция сельских жителей в города приводит к исчезновению небольших животноводческих хозяйств и замене их гигантскими комплексами, которые являются прекрасным резервуаром для накопления факторов резистентности. В таких комплексах гены устойчивости к АБ приобретают не только животные, но и люди из обслуживающего персонала.
Еще одним важным фактором распространения устойчивости к АБ оказывается принятое сегодня за правило применение субтерапевтических доз АБ в животноводстве в качестве факторов роста. Директор ВОЗ М. Чен привела поразительные данные о том, что более половины всех производимых сегодня антибиотиков скармливают животным для их быстрого роста: «Количество антибиотиков, используемых среди здоровых животных, превышает количество антибиотиков, используемых среди нездоровых людей».
Еще одной ключевой причиной распространения устойчивости к АБ стало необоснованное назначение их врачами (наряду с самолечением). Вообще, как это ни парадоксально, любые контакты со сферой здравоохранения несут в себе повышенный риск заразиться бактериями, устойчивыми к целому спектру АБ. Нужна по-настоящему стерильная чистота, аккуратность и ответственность, чтобы противостоять распространению устойчивых штаммов в таких медицинских учреждениях.
Выход есть!
Но даже из такой сложной ситуации есть выход. И здесь будет уместно привести два примера. Дания в конце 1990-х первой в Европе ввела запрет на использование антибиотиков в качестве стимуляторов роста животных. Результаты такого шага не заставили себя ждать. Международная группа экспертов показала, что отказ Дании от АБ в животноводстве не только не нанес большого ущерба доходам фермеров, но и способствовал значительному снижению факторов устойчивости к АБ на фермах и в мясе животных. В выигрыше оказались все, кроме производителей АБ. Германия, запретив использование АБ авопарцина на птицефермах, тоже добилась внушительных результатов: количество энтерококков, устойчивых к ванкомицину (аналогу авопарцина), за четыре года после запрета снизилось в три раза.
Налицо непростая ситуация. Человечество стоит перед очень сложной многогранной проблемой. Научные исследования показали, насколько сложно устроены биологические процессы у живых организмов и как осторожно нужно вмешиваться в их естественный ход. Появление в последние десятилетия устойчивых к лекарствам супербактерий и множества новых инфекций — лучшее тому подтверждение. Бездумное применение антибиотиков создало реальную угрозу для человечества. И для того, чтобы устранить или хотя бы уменьшить эту угрозу, потребуются большие усилия, и в первую очередь правительств и научно-медицинского сообщества.
