Потянул голеностоп на футболе что делать
Лечение растяжения и разрыва связок голеностопного сустава
Квалифицированная помощь при повреждении связок голеностопного сустава: УВТ и хирургическое вмешательство под руководством опытных специалистов, в комфортной обстановке, с гарантией пролонгированного результата.
Одной из наиболее распространенных проблем среди современного населения является травмирование связок в области голеностопа. Этот процесс может сопровождаться разрывами и вывихами, и другими серьезными последствиями, способными нарушать двигательную активность пациента и негативным образом отражаться на его привычном образе жизни.
Чтобы избежать нежелательных последствий следует своевременно обратиться к опытному специалисту в проверенную клинику.
В нашем медцентре Вам окажут профессиональную помощь при наличии любых проблем в области голеностопного сустава. Рентген, ультразвуковое исследование, хирургическая операция и УВТ с использованием инновационной аппаратуры премиального качества – это лишь часть тех преимуществ, на которые Вы можете рассчитывать, обратившись к нам.
Далее мы дадим детальную информацию, касающуюся повреждения связок в области голеностопа.
Описание травмы связок голеностопного сустава
К числу наиболее распространенных травм, встречающихся у современного населения, относится повреждение связок голеностопного сустава. При этом в 12% случаев это обусловлено наличием надрывов, разрывов и растяжений в области голеностопа. Также спровоцировать нарушение целостности связочного аппарата могут вывихи или подвывихи в вышеуказанной зоне.
Чаще всего, травма связок голеностопного сустава случается в холодный период, при преодолении человеком обледенелых поверхностей. Нередко, причиной подобного повреждения может стать передвижение по неровной местности или прыжок с высоты.
Первая помощь при повреждении связок голеностопного сустава
Иногда растяжение связок голеностопного сустава сопоставляют с повреждениями, проявляющимися в результате подворачивании стопы. Однако в этом случае ошибочно говорить о растяжении, поскольку имеют место кровоподтеки и отечность. В момент получения травмы возникают разрывы в области связочного аппарата. В свою очередь, при растяжении нарушается целостность некоторых волокон, но функциональные характеристики остаются без изменений.
В случае обнаружения признаков повреждения в области голеностопа человеку следует оказать срочную помощь. В первую очередь, требуется минимизировать на грузки на голеностопный сустав. Это позволит предотвратить ухудшение состояния связок и сухожилий в дальнейшем. Также по отношению к пострадавшему следует применить следующие меры:
Использование согревающих средств категорически запрещено в период оказания первой помощи. Не рекомендуется делать спиртовые растирания и принимать горячий душ. Следует помнить, что перед ночным отдыхом фиксирующие повязки снимаются.
Лечение повреждения связок голеностопного сустава 1–2 степени
Как правило, при легком травмировании связочного аппарата пациент не замечает каких-либо признаков недуга. В первые дни болевой синдром не дает о себе знать даже при повышенных физических нагрузках.
Усиление отечности, расширение площади кровоподтека и увеличение очага воспаления наблюдается в последующие сутки. Больной начинает хромать, руководствуясь желанием устранить дискомфорт.
Признаки растяжения связок голеностопного сустава 2-ой степени дают о себе знать непосредственно после травмирования и сопровождаются интенсивными болевыми ощущениями. Появление кровоподтеков и отечности отслеживается примерно через 60 минут после случившегося. Чтобы исключить вероятность нарушения целостности лодыжки, следует незамедлительно обратиться в травматологию.
Если у пациента диагностировано растяжение связок голеностопного сустава 1-2 степени, лечение не предполагает его госпитализации. В первые 48-72 часа после травма рекомендуется накладывать фиксирующую повязку и холодный компресс:
Наиболее действенными препаратами, когда повреждены связки голеностопного сустава, считаются средства нестероидного противовоспалительного ряда. Также лечить связки голеностопного сустава можно при специальных гелей и мазей: Диклофенак, Кеторолак, Нимесулид, Индометацин и др. Подобные средства предназначены исключительно для наружного применения, но они способны оказывает мощное обезболивающее и противовоспалительное воздействие.
Также врач может назначить мази для восстановления кровотока. В их число входят гель Лиотон и Гепариновая мазь. Благодаря их использованию удается улучшить микроциркуляцию крови и обеспечить активное питание связок важными биологическими и питательными веществами.
Помощь при растяжении связок голеностопного сустава 3 степени
При более серьезных травмах может наблюдаться полный разрыв связок голеностопного сустава. При этом проявляются признаки, идентичные перелому костей. Больной утрачивает способность передвигаться, поскольку ощущает сильный болевой синдром и невозможность наступать на конечность. Подобные симптомы обусловлены изменением анатомического соотношения составных частей сустава. К числу характерных черт недуга также относится быстрое распространение гематомы и отечности на всю площадь лодыжки.
В случае разрыва связок голеностопного сустава консервативное лечение практически не назначается, что связано со следующими моментами:
Плановое оперативное вмешательства производится в случае полного отрыва связки от кости. Для восстановления ее непрерывности накладываются костные и сухожильные швы. После завершения хирургической манипуляции больному рекомендуется носить повязку, изготовленную из гипса, на протяжении 21-28 дней. В течение всего реабилитационного периода пациент должен принимать медикаментозные средства, улучшающие кровоснабжение тканей в голеностопном суставе. Также назначаются лекарства, расширяющие сосудистые просветы: Венарус, Детралекс и Флебодиа.
Физиотерапия при повреждении связок голеностопного сустава
Выполнение физиотерапевтических процедур для тех, кто интересуется, как лечить растяжение связок голеностопного сустава, является обязательным шагом. При реализации подобных мероприятий можно получить более ощутимый положительный эффект, чем после приема медикаментозных средств.
В случае получения травм первой и второй степени к физиотерапевтическому воздействию следует прибегать уже через 72 часа после начала лечения. Также они могут выполняться после оперативного вмешательства, в период реабилитации. Подобрать наиболее действенные физиопроцедуры Вам поможет опытный специалист. При этом он учитывает индивидуальные нюансы каждого пациента, а также:
Первоначально пациенту рекомендуется пройти процедуру, в рамках которой производится воздействие постоянным электрическим током и специальными лекарственными препаратами. Для этой цели на поврежденный участок наносится ватный тампон, пропитанный специальным лекарственным средством, а на него накладывают металлические пластины. Благодаря использованию электрических импульсов лекарство может достигать наиболее глубоких слоев ткани. Как правило, в процессе процедуры используются средства с анальгезирующим и противовоспалительным эффектом. В отдельных ситуациях, для ускорения процесса сращивания связок, которые были ранее оторваны от основания, рекомендуется использовать хондропротекторы.
Также в восстановительный период можно использовать следующие методики: воздействие ультразвуком, парафиновые аппликации, магнитотерапия и УВТ.
Лечение связок голеностопного сустава ударно-волновой терапией
Наилучший эффект при восстановлении голеностопного сустава можно получить благодаря ударно-волновому методу. В его основе лежит воздействие акустических волн, за счет чего обеспечивается быстрые процессы регенерации:
Однако, чтобы добиться более качественного результата при восстановлении дельтовидной связки голеностопного сустава, следует обеспечить комплексный подход – сочетая методику УВС с применением медикаментов. Это позволит быстро справиться с болевыми проявлениями при движении, устранить отечность и улучшить двигательную активность сустава.
По мнению большинства пациентов, получить заметные улучшения после ударно-волновой терапии удается уже после первых сеансов. Возвращается утраченная легкость, уходит ощущение скованности и дискомфорта, улучшается общее самочувствие.
В нашей клинике процедуру УВТ выполняют врачи-ортопеды с солидным стажем, которые владеют навыками работы со специальной техникой и обеспечивают персональный подход к каждому посетителю. При этом первый визит в наш медцентр осуществляется с 20%-ной скидкой.
ЛФК для укрепления голеностопного сустава и связок
Улучшить функциональную активность связок и сухожилий также позволяет лечебная физкультура. На первоначальном шаге выполняется легкая разминка. Постепенно вводятся более сложные упражнения. Основной принцип ЛФК – отсутствие болевого синдрома. При занятиях физкультурой следует придерживаться следующих правил:
Одним из наиболее эффективных и обязательных упражнений для всех пациентов с данным недугом является хождение на пятках и пальцах несколько раз в сутки. Также специалисты советуют производиться разгибания/сгибания стопы, сочетая их с вращательными движениями.
При отсутствии своевременных мер при патологии первой степени могут возникать серьезные осложнения в дальнейшем. К их числу относятся: заболевания суставов воспалительной этиологии, патологическое уплощение стопы, вывихи, деформирующий остеоартроз.
В медцентре «Здоровье Плюс» работают грамотные специалисты, которые окажут первую помощь, выполнят все необходимые обследования и составят лечебный план, реализация которого позволит избежать возникновения необратимых последствий в дальнейшем. В нашей клинике осуществляется рентгенографическое исследование, УЗИ и оперативное вмешательство. Однако приоритетным и наиболее действенным способом восстановления голеностопного сустава является УВТ. При реализации данной методики применяется современная швейцарская аппаратура, что позволяет получить быстрый и эффективный результат.
Как избежать травмы связок голеностопного сустава?
С целью минимизации риска травмирования сустава специалисты рекомендуют придерживаться следующих мер:
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
Растяжение связок голеностопного сустава: первая помощь, лечение, причины, симптомы
При неловком резком движении возможны травмы, вызванные растяжением, а также частичным или полным разрывом тканей, соединяющих кости и суставы.
Растяжение связок голеностопа не считается серьезной проблемой, у некоторых категорий людей, например, у профессиональных спортсменов, это обычное дело, с которым можно справиться самостоятельно после оказания первой помощи при растяжении связок голеностопа.
Однако при часто повторяющихся травмах стабильность сустава снижается, что может вызвать серьезные последствия. Поэтому необходимо правильно и своевременно осуществлять лечение растяжения связок голеностопа.
Причины растяжения связок голеностопа

Вероятность растяжений выше при наличии следующих факторов:
Степени растяжения
Различают три степени травмирования:
Симптомы
Растяжение можно определить по внезапной резкой боли. Затем в поврежденной области образуется отек, наблюдается покраснение тканей. При разрыве связок наблюдается сильная подвижность сустава. В месте травмы ощущается онемение или покалывание, повышается температура.
Первая помощь при растяжении связок голеностопа
Поскольку от травматизма никто не застрахован, необходимо знать, что делать при растяжении голеностопа.
В качестве первой помощи при растяжении голеностопа необходимо:
Лечение

Терапия состоит в приеме лекарств с обезболивающим и противовоспалительным действием. После устранения отека врач порекомендует прием лекарств, улучшающих микроциркуляцию крови, накладывание рассасывающих мазей и согревающих препаратов.
Восстановление после растяжения
Срок реабилитации при растяжении связок голеностопа зависит от тяжести полученной травмы, возраста и физического состояния пациента. В среднем период заживления может длиться в течение 1–5 месяцев.
Этот срок можно условно разбить на три этапа:
Профилактика растяжения связок
Профилактические меры очень просты и доступны к выполнению независимо от уровня физической активности:
Выбор обуви
Растяжение часто встречается у любительниц обуви на высоких каблуках, которая недостаточно поддерживают стопу. Чтобы этого избежать, рекомендуется носить удобную обувь на невысоком каблуке (до 6–7 см), обязательно иметь комплект спортивной обуви и аксессуаров для занятий спортом.
Общие рекомендации
При активных занятиях спортом желательно всегда иметь под рукой обезболивающие средства и эластичный бинт для фиксации сустава в случае растяжения. Лучше всего подойдут самофиксирующиеся повязки разной степени растяжимости.
Когда нужна врачебная помощь
Необходимо срочно обратиться за медицинской помощью при нарастающей боли и повышении общей температуры тела. Следует помнить, что растяжение средней и тяжелой степеней имеет схожие симптомы с переломом, поэтому необходимо как можно быстрее обратиться в травмпункт.
Осложнения и прогноз
Никакие травмы не проходят бесследно, особенно это касается повреждения связок, ведь последние очень медленно восстанавливаются. Даже незначительная травма чревата серьезными осложнениями, но после более тяжелых повреждений они случаются еще чаще. К ним относятся:
После растяжений легкой и средней тяжести прогноз в целом благоприятный. В особо тяжелых случаях высока вероятность неблагоприятного прогноза, например развитие хромоты.
Подвернул «галик» или что такое травма связочного аппарата голеностопного сустава
Повреждения голеностопного сустава являются, пожалуй, одними из самых распространенных травм в мире спорта. Большинство любителей игровых видов спорта хотя бы раз в той или иной мере сталкивались с такой проблемой Под определение подобной травмы подходит сразу несколько патологических состояний (переломы, повреждения сухожилий), но я бы хотел бы рассказать именно о травмах связок.
В среднем футболисты элитного уровня пропускают из-за подобных повреждений от 8 до 28 дней (по данным UEFA Elit Club Injury Study), а среднее количество повреждения связок голеностопа составляет 10-15% от общего количества травм за сезон.
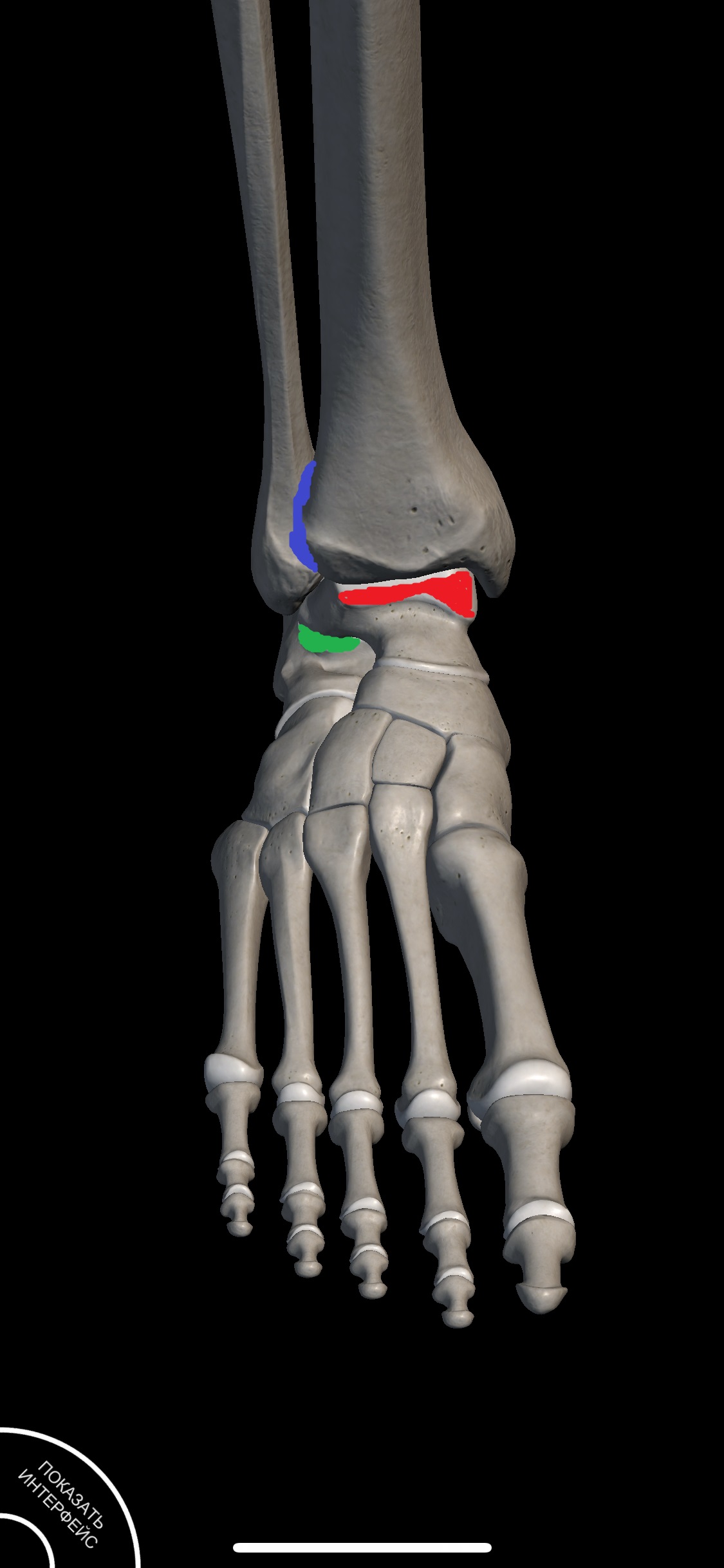
Голеностоп включает в себя множество суставных сочленений, выделю из них 3:
1. Собственно сам голеностопный сустав (выделен красным). Основная функция – сгибание и разгибание стопы. Во время сгибания стопы стабильность сустава обеспечивается по большей части лишь связочным аппаратом и, соответственно, именно положение сгибания является наиболее опасным с точки зрения получения травм.
2. Тибиофибуларный сустав (выделен синим). Объем движений в этом суставе не велик, но все равно играет большую роль для ходьбы и бега.
3. Субталарный сустав (выделен зеленым). За счет этого сустава наша стопа может поворачиваться наружу (эверсия) и внутрь (инверсия).
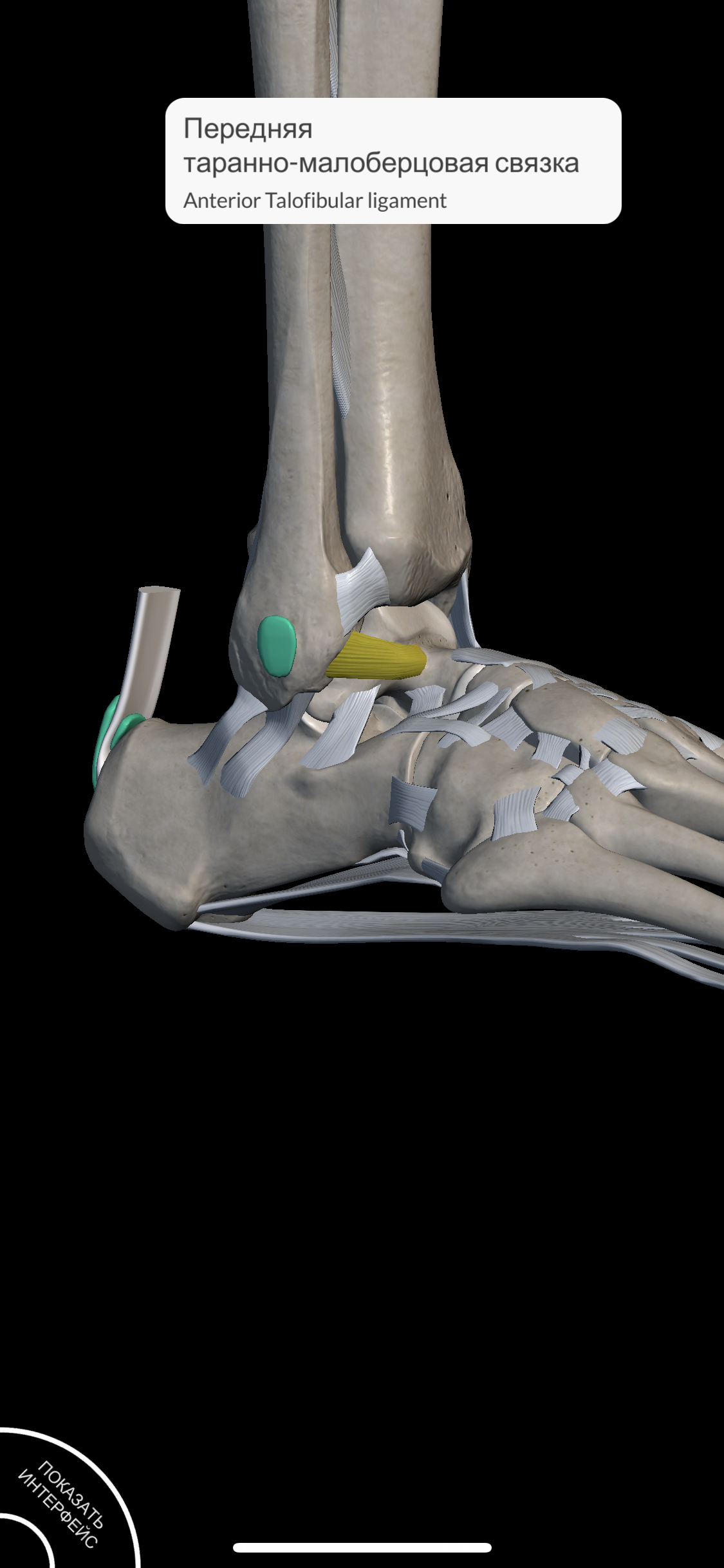
Около 80% всех подобных травм являются следствием резкого сгибания или инверсии стопы. Травмирующее движение, как правило, происходит в субталарном суставе и повреждает одну из наиболее уязвимых связок голеностопа – переднюю таранно-малоберцовую связку.
Немного поподробнее о связках. В стопе их бесчисленное множество, рассмотрим 2 основные группы – латеральные связки стопы и медиальные связки стопы. В медицинской терминологии медиальным грубо говоря обозначается структура, расположенная ближе к центру тела, латеральный наоборот.
Латеральная группа страдает чаще всех, сюда входят :
1. Передняя таранно-малоберцовая связка. О ней уже говорил выше.
2. Пяточно-малоберцовая связка.
3. Задняя таранно-малоберцовая связка.
Медиальная группа представлена дельтовидными связками. Состоят эти связки из двух слоев, что делает их более крепкими, по сравнению с латеральной группой.
Быстрые смены направления бега, особенно на неровной поверхности (привет кривым искусственным полям) являются наиболее частой причиной подобной травмы. Так же получить подобную травму можно во время неудачного приземления после прыжка, после жесткого контакта с соперником. Иногда травма может сопровождаться треском или хрустом, который пугает самого спортсмена и окружающих, но не несет никакой диагностической ценности.
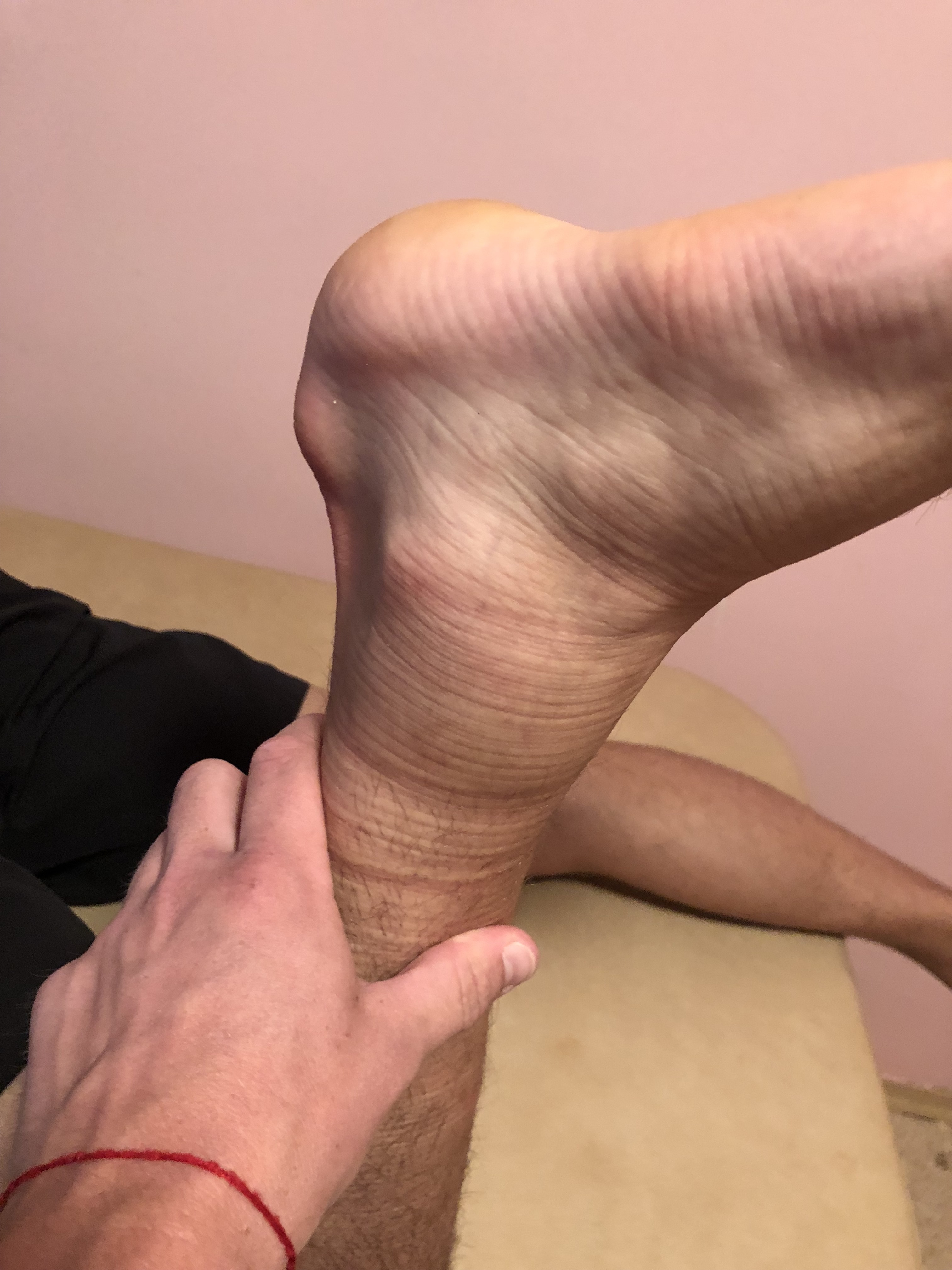
Характерные признаки подобной травмы это ограничение объема движений, боль, отек и нарастающая гематома в месте повреждения.
Вот как это выглядит, если первая помощь оказана своевременно, учитывая протокол POLICE:
А вот как эта же травма может выглядеть в более тяжелом случае без оказания необходимой первой помощи:
Первая помощь. Как и при большинстве других подобных спортивных травм это так называемая POLICE терапия, плюс необходимо ограничить осевую нагрузку на поврежденную конечность (можно использовать костыли). К поврежденному участку в течение 24-48 часов прикладываем холод на 15-20 минут (обязательно через полотенце или какую-либо обертку), ногу стараемся держать выше уровня сердца для минимизации отека, далее либо плотно бинтуем ногу, либо надеваем специальный бандаж. Запрещается греть поврежденный участок (душ, сауна, баня, разогревающие мази – все это противопоказано в первые 48 часов с момента получения травмы).Все это очень важно с точки зрения дальнейшего прогноза.
У меня в практике был случай, когда мой игрок получил подобное повреждение в расположении сборной. На разминке он подвернул ногу, сообщил об этом врачу сборки, который, видимо, не придал этой информации большого значения, докатал тренировку и еще где-то пол дня ходил, опираясь на больную ногу. Итог – вместо 4-6 недель он провел в лазарете больше 2х месяцев.
Каждый случай уникален и тактика лечения должна подбираться индивидуально.
В первые дни после травмы необходимо добиться уменьшения отека и болевого синдрома.
Затем в дело идет медикаментозная терапия и упражнения.
Отличным эффектом обладает локальное введение богатой тромбоцитами плазмы. Очень люблю использовать плазму в своей практике.
Далее необходимо восстановить прежний объем движений. Отбираем у больного костыли, пока он вспоминает, как ходить без них мы параллельно начинаем мануальную мобилизацию сустава. При уменьшении болевого синдрома добавляем велоработу на стационарном велотренажере, а так же потихонечку включаем в программу занятий тренажерный зал. Упражнения с резиной один из самых эффективных методов реабилитации.
Функциональный тренинг (прыжки, бег со сменой направления движения) возможен только после восстановления полного объема движений, возвращения адекватной мышечной силы и отсутствия боли.
Стоит помнить, что около 75% людей, перенесших подобную травму ранее уже травмировали связки голеностопа. В большинстве случаев старая травма не была долечена.
Возвращения к спорту возможно только при условии выполнения специфической нагрузки в без болевом диапазоне во время и после тренировки.
Для профилактики новой травмы перед любой активностью рекомендуется тейпировать область сустава, либо использовать специальный фиксатор для голеностопа (скажу по личному опыту, что многим атлетам фиксатор мешает, поэтому тейпированию отдается предпочтение).
И бонус. Тест для определения мобильности вашего голеностопного сустава. Можете потратить пару минут вашего времени и выяснить достаточный ли у вас объем движений, а так же сравнить объем движений в правой и левой ноге.
Повреждение связочного аппарата голеностопного сустава в футболе
Введение
Травмы связок голеностопного сустава являются одними из самых распространенных не только в спорте (футболе), но и в повседневной жизни. В Великобритании «неспортсмены» получают 5000 травм голеностопного сустава в день, в США эти цифры более чем в 4 раза выше(Rendstrom 1992, Karlson 2004). Среди спортсменов 40% всех травм приходится на повреждения этого сустава (Balduke 1987), Травмы голеностопного сустава составляют 10% от всех неотложных спортивных травм (Barlef 1999).
Анатомия
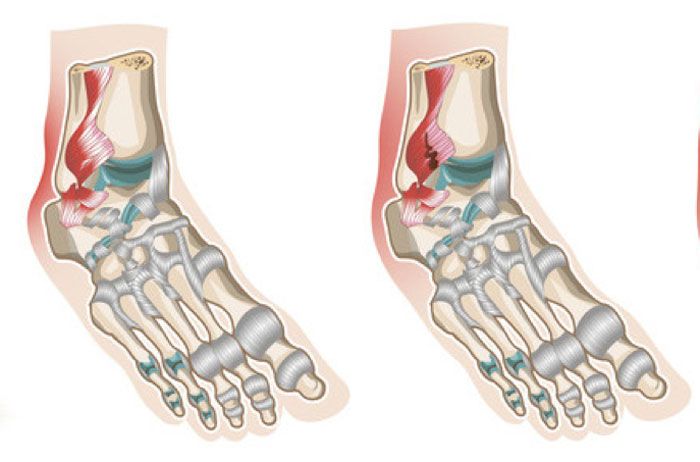
Латеральная группа связок голеностопного сустава представлена передней таранно–малоберцовой связкой (ПТМС), задней таранно–малоберцовой связкой (ЗТМС) и пяточно–малоберцовой связкой (ПМС). ПТМС и ПМС имеют большое клиническое значение. Выраженность их повреждения лежит в основе функционального теста, определяющего объем травмы. ПТМС предупреждает движение таранной кости вперед, а ПМС предупреждает движение пяточной кости вовнутрь (супинация), в то время как ЗТМС препятствует движению таранной кости назад. Механика движения состоит в комбинации «сгибание–супинация», а потому при получении травмы в первую очередь страдает ПТМС, а при более серьезных травмах еще и ПМС.
Латеральная группа связок голеностопного сустава представлена передней таранно–малоберцовой связкой (ПТМС), задней таранно–малоберцовой связкой (ЗТМС) и пяточно–малоберцовой связкой (ПМС). ПТМС и ПМС имеют большое клиническое значение. Выраженность их повреждения лежит в основе функционального теста, определяющего объем травмы. ПТМС предупреждает движение таранной кости вперед, а ПМС предупреждает движение пяточной кости вовнутрь (супинация), в то время как ЗТМС препятствует движению таранной кости назад. Механика движения состоит в комбинации «сгибание–супинация», а потому при получении травмы в первую очередь страдает ПТМС, а при более серьезных травмах еще и ПМС.
Классификация
В соответствии со всемирно принятой классификацией Kannus/Renstrom (1991) травмы связок голеностопного сустава различаются по степени тяжести: степень I – растяжение связки, степень II – частичный разрыв, степень III – полный разрыв. Однако, несмотря на все достоинства подобной классификации, лично нам более импонирует классификация Гамильтона (Hamilton, 1982), так как в ней лучше отображается соотношение диагноз — анатомическая структура, а также механизм получения травмы: степень I – растяжение связки, степень II – разрыв ПТМС, ПМС не повреждена, степень III – разрыв ПТМС и ПМС.
Диагностика
Анамнез. Следует восстановить механизм получения травмы (очень помогает просмотр видеозаписи). Необходима информация о предшествующих травмах, выяснить было ли при получении травмы ощущение щелчка (признак тяжести повреждения), боль (сильная боль, уменьшающаяся через 3–4 часа – признак тяжести травмы, сразу после получения травмы больше болевых ощущений вызывает повреждение I–II степени, чем III степени).
Осмотр. Представляется очень важным различать гемартроз от периартикулярной гематомы. Часто гематому перед лодыжкой в форме мячика для пинг–понга считают признаком тяжести травмы. Наш опыт показывает, что это не так. Далее надо оценить деформацию сустава: если она явная,то это указывает на более серьезное повреждение (перелом с вывихом, например). Кровоизлияние для нас служит непрямым показателем тяжести травмы, хотя его объем в голеностопном суставе оценить сложнее, чем в коленном, а гематома обычно появляется через 48–72 ч.
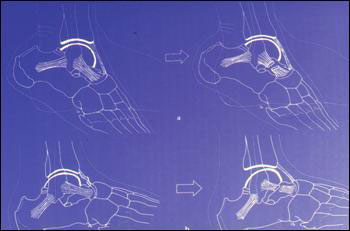
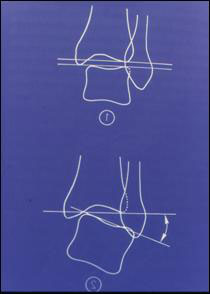
Клинический осмотр. Для нас очень важен симптом переднего выдвижного ящика или симптом Кастанье ( рис. 1) и симптом бокового выдвижного ящика (рис.2), а также локализация боли ( рис.3). Если тест на передний выдвижной ящик отрицательный, мы имеем дело с травмой степени I, если он положительный, но тест на боковой выдвижной ящик отрицательный – степень II (разрыв ПМТС, ПМС не повреждена), если оба теста положительны – степень III (разрыв ПМТС и ПМС). Однако всегда следует принимать во внимание сокращение перонеальных мышц, которое может провоцировать ложные отрицательные тесты, и предшествующие хронические травмы, провоцирующие ложные положительные тесты.
Рис.1 Передний выдвижной ящик
Рис.2 Боковой выдвижной ящик
Дополнительные обследования. Можно выполнить стандартное рентгенологическое исследование (для исключения перелома V плюсневой кости), функциональную рентгенографию (многие авторы правомерно сомневаются в его необходимости, но в нашей ситуации мы считаем его необходимым), артрографию (мы данный метод не используем, но еще несколько лет назад широко использовалась назад французской школой травматологов), УЗИ сустава (возникает сложность с правильной интерпритацией, но с каждым днем становится информативнее, всегда есть с чем сравнить, функциональна). Компьютерная томография помогает исключить остеохондральные повреждения, Магнитно–резанансная томография используется для исключения костной контузии и отека, которые влияют на длительность восстановления. МРТ рекомендуется, если при нагрузке в лангете есть болевые ощущения. Нужно помнить, что оценка состояния ПТМС затруденена и при УЗИ и при МРТ, так как связка очень прочно крепится к капсуле).
Лечение
Уже довольно давно было доказано, что полная иммобилизация сустава препятствует нормальной выработке коллагена и провоцирует дезинтеграцию волокон связки, что препятствует ее нормальному заживлению. В этой связи гипсовая повязка, обеспечивающая полную иммобилизацию сустава противопоказана, если мы имеем дело с повреждением только связочного аппарата. Мобилизация (сгибание–разгибание) и минимальный стресс при движении голеностопного сустава вовнутрь, напротив, улучшают качество рубца (больше коллагена и волокна расположены более равномерно) и предотвращает мышечную атрофию, а также рефлекторную альгодистрофию, не распространенную у молодых пациентов–неспортсменов, но опаснейшую для футболиста. В этой связи лечение состоит в отказе от иммобилизации и является функциональным.
Мы планируем лечение следующим образом.
Степень I
Покой, лед, компрессия, подъем (RICE – rest, ice, compression, elevation – общепринятая английская аббревиатура), с использованием бандажа или стабилизатора несколько часов спустя после травмы до появления нормальной подвижности и отсутствия болевых ощущений. Иногда это происходит сразу же, и игрок может продолжать игровую деятельность.
Степень II и степень III имеют во многом общие цели: отсутствие боли, полная подвижность, отсутствие нестабильности и полный мышечный контроль. При этом:
Степень II
Введение факторов роста в зону ПМТС
Использование стабилизатора Aircast
Возобновление игровой деятельности через 2 недели
Введение факторов роста в зону ПМТС и ПМС
Использование стабилизатора Aircast
Возобновление игровой деятельности через 3 недели
Степень III
Реабилитационный процесс имеет огромное значение. Следует сосредоточить внимание на проприоцепции (тренировка нейромышечного контроля), а также на полноценном выполнении программы реабилитации до возобновления полноценных тренировок (мы всегда составляем ее в индивидуальном порядке в письменной форме). При этом необходимо всегда руководствоваться принципами отсутствия боли и постепенного увеличения нагрузок.
Профилактика
Профилактика должна основываться на сокращении числа факторов риска (мы называем ее теоретической): начиная с контроля морфотипа, покрытия поля, отдыха – все те общие внешние факторы, которые могут спровоцировать травму. Основу практической профилактики составляет тренировка нейромышечного контроля (проприоцепции), которую травмированному игроку рекомендуется выполнять ежедневно в течение минимум месяца, а затем продолжать работать над проприоцепцией постоянно минимум два раза в неделю. В идеале работа над нейромышечным контролем должна быть частью обычной тренировки всей команды. Спорным является вопрос, о применении футболистами тейпов на тренировках и во время игр. Наше мнение однозначно: дети – нет ( кроме игроков с травмами), взрослые футболисты при отсутствии предшествующих травм (расслабленность ПМТС) по желанию, но если травмы уже случались раньше – обязательно.
Обратим внимание на то, что тейпинг ограничивает подвижность и может снизить проприоцептивное чувство сустава. С другой стороны, эффективность тейпинга через 30 мин тренировки или игры довольно сомнительна (повышенная подвижность, удары по мячу, пот), но на практике это компенсируется ощущением уверенности у игрока. Хотя с точки зрения биомеханики стабилизаторы превосходят тейпинг уже через 10 минут тренировки/игры, однако в футболе их использование не рекомендуется, так как они вызывают чувство дискомфорта у игроков.
Естественно, лучшее лечение – профилактика. Но если повреждение получено – правильный своевременно поставленный диагноз позволит выбрать лечение, результатом которого станет корректное заживление и максимально быстрое восстановление игрока. При этом важно четко понимать, что повторная травма и ее переход в хроническую — наши самые главные враги.