Постиммунизационная лихорадка что это
Этот вопрос беспокоит каждого ответственного родителя. К счастью в настоящее время перед большинством молодых пап и мам уже не стоит вопрос о необходимости самих прививок. В наше довольно неспокойное время, по разным причинам вновь «поднимают голову» такие, казалось бы уже изжитые инфекции, как например корь, или даже полиомиелит. И если случаев, впервые выявленного на территории РФ полиомиелита с 2009 года на наблюдалось, но сохраняются опасения привозной инфекции, то эпидемических вспышек кори за последние три года было, как минимум две, и в обоих случаях «ноги росли» из белокаменной столицы нашей Родины. Кстати, в недавних вспышках заболеваемости корью были виноваты, не привитые в свое время взрослые пациенты, а жертвами, слава Богу всего лишь в кавычках, то есть переболевшими, в большинстве случаев были дети младшего возраста от 6 месяцев до 3 — 4 лет, среди которых было также много непривитых.
Помимо вышеперечисленных кори и полиомиелита, в календарь обязательных прививок входит также вакцина против коклюша. Данный вид вакцинации является одним из самых спорных, ибо очень часто врачи в государственных и частных поликлиниках сами дают медотвод от этой прививки, вследствие чего в нашей популяции постоянно растет группа неиммунных к данной инфекции лиц, что безусловно плохо. Когда в семье коклюшем заболевает сначала маленький, непривитой ребенок, то от него, как правило, заражается и заболевает и старший брат или сестра школьного возраста. В таких странах как США, например, в виде эксперимента уже начинают прививать от коклюша подростков в возрасте 12 — 14 лет, а вторая ревакцинация против коклюша перед школой вообще является обязательной в большинстве развитых стран. Делается это для того, чтобы «обновить» иммунитет против коклюша у детей, получавших прививку 5 или 10 лет назад, поскольку все-таки мы живем в мире, где нет ничего вечного, особенно поствакцинального иммунитета.
Однако, здесь мы сталкиваемся с возрастающим риском развития поствакцинальных осложнений. Итак, пришло время разобраться: что же такое поствакцинальные реакции?
Поствакцинальные неврологические реакции
Частота, клиническая картина и тяжесть реакции зависят от многих обстоятельств, но главным образом — от вида вакцины, наличия в ней примесей и от особенностей реактивности реципиента (лица, получающего вакцину). Так известно, что бактериальные вакцины в связи с более сложным антигенным составом бактерий вызывают осложнения чаще, чем анатоксины. Большое число осложнений проявляется при применении цельноклеточной неочищенной вакцины против коклюша, то есть АКДС, которая до недавнего времени вводилась в организм одновременно с другой бактериальной вакциной — живой полиомиелитной оральной вакциной ( ОПВ ). К тому же и коклюшный эндотоксин (белок, высвобождающийся при разрушении клетки бактерии) и вирус полиомиелита обладают тропизмом, то есть сродством к тканям нервных волокон, чем собственно и определяется их основное патологическое воздействие на организм. Таким образом, можно предположить, что у некоторых реципиентов возможно воздействие компонентов цельноклеточных и атеннуированных (ослабленных) вакцин на нервные клетки, что скорее всего и приводит у небольшого количества пациентов, привитых этими вакцинами, к таким осложнениям, как парезы и параличи, и даже судороги. Наблюдения показывают, что поражения нервной системы после АКДС-вакцинации, безусловно, чаще развиваются у детей с измененной реактивностью, то есть перенесших внутриутробную инфекцию или гипоксию плода, перинатальное поражение центральной нервной системы. Это свидетельствует о необходимости очень серьезного подхода и тщательного изучения анамнеза перед вакцинацией. Согласно приказу министерства здравоохранения, посвященного диспансерному наблюдению детей первого года жизни, в обязательную программу обследования детей первого года жизни входит проведение нейросонографии (УЗИ головного мозга) в сроки 1 и 3-х месяцев жизни ребенка, а также наблюдение врачом неврологом именно в эти сроки, то есть неврологическое обследование должно обязательно предшествовать вакцинации. Итак, мы установили, что для того, чтобы избежать при проведении вакцинации неврологических осложнений, необходимо проводить скрининговое ультразвуковое исследование головного мозга (НСГ) и своевременно наблюдаться у врача невролога.
Поствакцинальные аллергические реакции
Пожалуй наиболее распространенными поствакцинальными осложнениями являются аллергические реакции на компоненты вакцин.
Примеси сред, на которых выращиваются вирусы для приготовления вакцин, могут вызывать сенсибилизацию (повышенную чувствительность иммунной системы) и как следствие, развитие аллергических и\или аутоаллергических реакций. Вирусные вакцины содержат ту же среду, на которой выращиваются соответствующие вирусы. На тканях куриного, утиного и перепелиного эмбрионов выращивают вирусы гриппа, кори, краснухи, паротита и многие другие. Поскольку куриное яйцо является одним из частых и сильных пищевых аллергенов, реакции на введение вирусных вакцин за счет примеси протеинов яйца не являются такими уж редкими, и об этом надо тоже помнить. Совершенно необязательно «бегом вводить» в рацион ребенка куриный желток, если вы видите перед собой ярко красные и шелушащиеся щеки малыша. Да и с перепелиным яйцом тоже можно подождать месяцев до 7, когда большая часть прививок уже будет сделана. В любом случае, если у ребенка с первых месяцев жизни имеются сухость, покраснение и шелушение кожи, начинать вакцинацию такому малышу можно только после посещения и консультации у врача аллерголога-иммунолога, имея при этом на руках свежий клинический анализ крови желательно не более, чем двухнедельной давности.
Поствакцинальная лихорадка
И все-таки наиболее частой неприятностью после введения прививки является безусловно повышение температуры тела. Причина поствакцинальной лихорадки заключается в том, что в ответ на введение чужеродного вещества в организм, антиген-презентирующие клетки организма начинают вырабатывать специальные вещества, интерлейкины, служащие сигналом для старта иммунного ответа в организме. А повышенная температура — это как раз и есть один из механизмов самозащиты организма от внедрения вирусов и бактерий. Короче, повышение температуры тела, особенно при повторном введении вакцин, не является чем-то из ряда вон выходящим. Это в общем-то нормальная реакция организма, с поправкой на то, что у некоторой части детей температура может повышаться довольно существенно, то есть выше 37,5 градусов. На этот случай врач педиатр рекомендует заранее запастись жаропонижающими препаратами, принимать которые можно только в том случае, если температура действительно начнет повышаться. Давать ребенку противовоспалительные препараты на всякий случай не следует. Правда повышенная температура тела может быть и проявлением настоящей инфекции. Такие «фокусы» бывают в случаях, когда ребенок успел проконтактировать с заразным больным накануне или даже в день самой вакцинации. Вот в этом случае существует реальная вероятность того, что лихорадка продлится 4 — 5 дней и потребует врачебного вмешательства. Отсюда вывод: за три дня до планируемой вакцинации надо исключить все контакты с возможными источниками инфекции. В идеале — не посещать детский сад, не контактировать с детьми, хотя поверьте моему большому опыту, наверное в половине подобных осложнений от вакцинации бывают виноваты домочадцы. Не единожды мне доводилось посещать на дому уже заболевшего на вторые, а то и в первые сутки после вакцинации ребенка, и обнаруживать при этом в квартире еще как минимум одного сопливого или кашляющего ребенка, а то и взрослого. Поймите, пожалуйста, что при проведении предвакцинального осмотра у такого, уже инфицированного ребенка, может просто не быть никаких признаков начинающейся болячки, а их и не должно быть в первые сутки-двое так называемого продромального периода. Говорить-то грудной ребенок еще не может, он же не скажет: ой доктор, что-то меня сегодня колбасит. Повышение температуры тела до 37,2 — 37,3 градусов у детей первых 3х лет НЕ является обязательным признаком начинающейся простуды, поэтому единственным способом хоть как-то обезопаситься от подобных сюрпризов является:
1. Измерять температуру тела дважды в сутки в течение 3-х дней перед вакцинацией. Если температура все три дня к вечеру повышалась до 37,3, значит это его, ребенка физиологическая норма, а если она 2 дня была 36,6, а на третий вдруг стала 37,2 или 37,5, то все, стоп, отмена. Лучше отложить вакцинацию при подозрении на какое-то нездоровье, чем получить поствакцинальную реакцию.
2. Проведение самой прививки лучше назначить на утренние часы, когда процедурный кабинет, в котором проводится вакцинация, с вечера простерилизован, а в коридоре клиники еще не успели накашлять.
3. В течение минимум 3-х дней после прививки, а лучше всю неделю не посещать детских групп и коллективов, минимизировать любые подозрительные контакты. Встречу с любимой бабушкой тоже можно отложить.
4. Держать контакт со своим лечащим врачом педиатром, и строго выполнять его рекомендации.
Поствакцинальные реакции: что колоть, наши или не наши?
Ответ на этот вопрос, уважаемые родители, я думаю, Вы знаете сами без моего совета. К сожалению, риск развития наиболее опасных, перечисленных мною в первых двух абзацах, поствакцинальных осложнений в разы выше при проведении прививок такими вакцинами отечественного производства, как АКДС и ОПВ (живая оральная полиомиелитная вакцина). Доказано, что количество поствакцинальных осложнений существенно ниже при использовании современных адсорбированных и конъюгированных вакцин, то есть не содержащих цельной клетки возбудителя, а только часть его антигенов, «приклеенных» на молекулу носитель, так называемый гаптен. Импортные комбинированные вакцины, такие как пентаксим или инфанрикс содержат меньше дополнительных примесей, в следствие чего, имея в своем составе больше компонентов, являются гораздо менее аллергенными и реактогенными, чем цельноклеточные вакцины. Надеюсь, уважаемые родители, что Вы сделаете правильные выводы из данной статьи, и это Вам поможет избежать неприятных побочных реакций при вакцинации Ваших детей.
Лихорадка неясного генеза
Лихорадкой неясного генеза (ЛНГ) называют состояние, характеризующееся длительным повышением температуры — более 38,3 °C — при отсутствии очевидной причины, т.е. не установленной в ходе обследований.
Причины
ЛНГ может быть обусловлена инфекционными болезнями, развитием воспалительного или злокачественного процесса, системными заболеваниями соединительной ткани.
Наиболее распространенные причины:
К другим причинам относятся:
Симптомы
Основным симптомом ЛНГ является стойкое повышение температуры тела — продолжительностью более 8 дней у детей и более 3 недель у взрослых. Ее также могут сопровождать такие симптомы, как озноб, повышенное потоотделение, одышка, головные боли, потеря веса, нарушения зрения, кардиологические боли, кожная сыпь или плотные болезненные узелки и другие симптомы.
Диагностика
Врач проводит тщательный сбор анамнеза, осматривает кожные покровы и слизистые оболочки, проводит пальпацию лимфатических узлов и брюшной полости пациента. Назначает стандартный комплекс лабораторных исследований, которые помогают выявить или исключить причины повышения температуры.
В процессе сбора анамнеза повышенное внимание уделяется недавним путешествиям обследуемого (особенно в эпидемиологически неблагополучные районы), контактам с людьми, у которых проявлялись аналогичные симптомы, контактам с животными. Пациента просят подробно рассказать о том, какие лекарства он принимает, наличии заболеваний, семейном анамнезе, хирургических вмешательствах, травмах, иммунизации.
Решение о проведении дополнительных исследований основывается на результатах стартовой оценки и результатах лабораторной диагностики. Важная роль отводится серологическому и вирусологическому исследованиям, а также инструментальной диагностике — рентгенографии, УЗИ, КТ, ПЭТ, МРТ, эхокардиографии, которые могут помочь выявить воспалительные процессы, злокачественное опухоли, асбцессы, диффузные поражения соединительной ткани и сосудов. При необходимости могут назначаться гастродуоденоскопия, бронхоскопия, биопсия (лимфатических узлов, костного мозга, печени).
Лечение лихорадки неясного генеза
Лечение лихорадки неясного генеза направлено на устранение основной причины. Так, примерно половина пациентов с гранулематозными поражениями печени, обращающихся по поводу ЛНГ, с течением времени выздоравливают самопроизвольно, без специфического лечения. Остальные демонстрируют хороший ответ на кортикостероиды, а продолжительность терапии варьируется от нескольких недель до нескольких лет. Лечение гигантоклеточного артериита и ревматической полимиалгии также проводится при помощи стероидов, при этом ведется тщательное наблюдение за пациентом, чтобы избежать стероидной токсичности и развития осложнений. При подозрении на лекарственную лихорадку пациента просят прекратить прием препарата на некоторое время. Если причина в лекарстве, снижение температуры наступает в течение 2 дней.
Исследования показывают, что длительная ЛНГ, причину которой установить не удалость, обычно имеет благоприятный прогноз.
Выбор терапии для пациентов с лихорадкой неизвестного происхождения зависит от ее этиологии.
Особенности и преимущества лечения лихорадки неясного генеза в клинике Рассвет
Лечение лихорадки неясного генеза требует тщательного сбора анамнеза, точного выбора направления диагностического поиска, внимательного исключения всех возможных причин повышенной температуры, подбора оптимальной тактики лечения.
Если у вас или вашего ребенка наблюдается длительное повышение температуры тела, а причина остается неясной, обратитесь к терапевту или педиатру Рассвета. Наши врачи точно установят причину вашего недомогания, при необходимости пригласят для консультации других специалистов клиники: инфекционистов, гематологов, онкологов, гастроэнтерологов, ревматологов, пульмонологов, хирургов.
Рассвет располагает мощной диагностической базой, современным высокотехнологичным диагностическим и лечебным оборудованием. Наши врачи используют международные протоколы, проводят лечение, основываясь на принципах доказательной медицины. Антибиотикотерапия и стероидная терапия при ЛНГ назначается только по показаниям, после проведения лабораторных и инструментальных исследований. До установления причины ЛНГ мы проводим симптоматическую терапию. Доверьте свое здоровье нашим специалистам. Ваш сложный диагноз — наша работа.
Особенности использования жаропонижающих препаратов у детей
Опубликовано в журнале:
Практика педиатра, Октябрь, 2007
Проблема правильного, рационального использования лекарственных препаратов существует во всем мире. По данным ВОЗ, более 50% всех лекарственных средств назначаются нерационально, более половины пациентов неверно принимают препараты. В России зарегистрировано огромное количество лекарств, разрешенных для применения у детей, но лишь часть из них имеет доказанную эффективность, безопасность, и их использование оправдано.
Группа нестероидных противовоспалительных препаратов (НПВП) насчитывает большое количество лекарственных средств, и зачастую в типичной врачебной практике многие препараты применяются у детей без учета возрастных ограничений и побочных реакций на препарат.
Мы обратились к Галине Григорьевне Кетовой, профессору, доктору медицинских наук, заведующей отделением клинической фармакологии клиники Челябинской государственной медицинской академии, руководителю Регионального центра по изучению побочных действий лекарств, с просьбой рассказать о правильном, рациональном использовании удетей НПВП в качестве жаропонижающих средств.
— Галина Григорьевна, скажите, пожалуйста, какие жаропонижающие средства можно применять в педиатрии?
Лидером купирования лихорадки у детей по праву считается ибупрофен, являющийся производным пропионовой кислоты и обладающий жаропонижающим, обезболивающим и противовоспалительным действиями. Ибупрофен, синтезированный в 1962 году, широко используется у взрослых. С 1989 года в США препарат применяется в качестве антипиретика у детей с шестимесячного возраста. В 1990 году на европейский рынок вышел первый оригинальный ибупрофен под названием Нурофен и специально разработанная для детей суспензия Нурофен для детей, с 1998 года этот препарат успешно применяется в России.
Перед выходом суспензии Нурофен для детей на международный рынок проводилось исследование побочных эффектов препарата [S. Lesko, A Mitchell, 1995], в ходе которого было обследовано 84 000 детей. Результаты свидетельствуют о том, что хороший профиль безопасности препарата позволяет широко применять его в педиатрической практике. Кроме того, проведенные сравнения ибупрофена с парацетамолом свидетельствуют о многих преимуществах про-пионовой кислоты. Так, при использовании ибупрофена в дозе 10 мг/кг (по сравнению с аналогичной дозой парацетамола) достигается более эффективное снижение температуры и отмечается более длительный (до 8 часов) жаропонижающий эффект. Кроме того, парацетамол существенно не влияет на течение самого заболевания, поскольку не обладает противовоспалительным действием.
— Что такое оригинальный препарат?
— Каковы показания к назначению препарата Нурофен для детей?
— Это следующие недомогания:
Современные представления о периодической болезни и клинические рекомендации по диагностике и лечению
В статье представлены современные сведения о патогенезе, клинических проявлениях, диагностике и лечении периодической болезни. Обсуждаются клинические и лабораторные методы оценки активности заболевания и подходы к лечению больных, резистентных к колхицину, на основе подавления эффектов интерлейкина-1.
Периодическая болезнь (ПБ), более известная в англоязычной литературе под названием Средиземноморская лихорадка, является древнейшим заболеванием. Первые наблюдения ПБ были описаны еще на закате средневековья. Так, H. Reimann указывает, что в 1629 г. Aubrey сообщил о своем страдании, которое проявлялось ознобом, тошнотой, рвотой, болями в животе, длящимися до полусуток и возникающими сначала каждые 2 недели, позже ежемесячно, один раз в 3 месяца, один раз в полгода [1].
Как самостоятельная нозологическая единица ПБ была выделена только в середине ХХ столетия. В 1948 г. H. Reimann на основании 6 наблюдений объединил общим термином “периодическая болезнь” ряд синдромов, включающих периодическую лихорадку, доброкачественный пароксизмальный перитонит, циклическую нейтропению и перемежающуюся артралгию [2]. Основными критериями считали периодичность и доброкачественность течения. По этой причине понятие “периодическая болезнь” стало очень широким. Благодаря работам E. S):1–112. ohar и соавт. (1967) [3], а в нашей стране – О.М. Виноградовой (1964, 1973) [4], В.А. Аствацатрян и соавт. [5] клиническая картина ПБ была очерчена более отчетливо. После открытия гена MEFV, мутации которого приводят к развитию клинических проявлений ПБ, были сформулированы окончательные критерии ПБ.
Тем не менее, сохраняет актуальность выделение особого обобщающего термина для всех периодических синдромов, клинические проявления и принципы диагностики которых сходны. Учитывая их наследственный характер, широко применяется термин семейные периодические лихорадки, которые, помимо ПБ, включают в себя криопиринопатии (семейная холодовая крапивница, синдром Макла-Уэллса, NOMID-CINCA синдром), гипериммуноглобулинемию D (дефицит мевалонаткиназы), TRAPS):1–112. (синдром, обусловленный мутацией гена рецептора к фактору некроза опухоли [ФНО]-α) и некоторые другие. Все эти заболевания характеризуются беспричинно повторяющимися приступами лихорадки в сочетании с воспалением кожи, серозных оболочек и суставов [4]. В основе патогенеза ведущую роль играют генетически детерминированные нарушения врожденного иммунитета, а механизмы специфического иммунитета – гуморального, связанного с синтезом аутоантител, и Т-клеточного, не имеют значения [5].
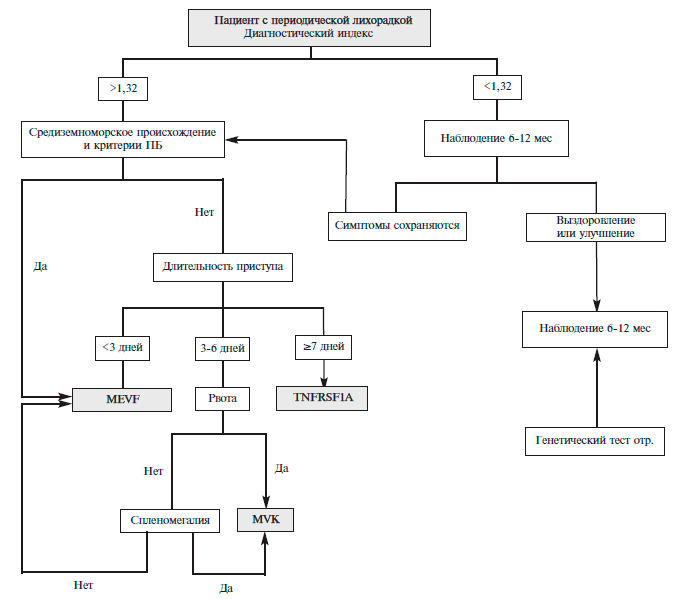
Клиническое предположение о наличии этих синдромов может возникать преимущественно у молодых пациентов с приступами болей в животе, грудной клетке в сочетании с афтозным стоматитом, диареей при наличии подобных признаков у родственников (табл. 1) [8]. Для оценки риска семейных периодических лихорадок предложен специальный индекс [9], автоматизированный расчет которого, предлагается на сайте Eurofever Project (https://www.printo.it/eurofever/index. asp). Паци ен там с высоким риском следует проводить генетическое тестирование для исключения семейных периодических лихорадок. У выходцев из Средиземно морья и Кавказа с непродолжительными приступами (менее 3 дней) в первую очередь следует исключать ПБ, у остальных пациентов с длительностью приступов до недели и эпизодами рвоты следует думать о дефиците мавалонаткиназы с развитием гипериммуноглобулинемии D, приступы длительностью более недели являются основанием для исключения TRAPS):1–112. (рис. 1). У пациентов с низким риском предлагается наблюдение за течением болезни с последующим повторным обсуждением показаний к генетическому исследованию на семейные периодические лихорадки.
Эпидемиология периодической болезни
Одним из признаков наследственной природы ПБ является этноассоциированный характер болезни – ее широкое распространение у народов, проживающих в бассейне Средиземного моря – армян, евреев-сефардов и, реже, арабов, турков, была показана разными авторами на больших группах больных. По данным О.М. Ви но градовой лица других национальностей среди больных ПБ встречались лишь в 2% случаев [4]. Среди 86 носителей гена ПБ, наблюдавшихся J. S):1–112. amuels и соавт. [10], необычно высоким было число итальянцев и евреев-ашкенази. Однако и в этой группе 96% пациентов оказались представителями средиземноморской популяции. В группе из 150 больных ПБ, обследованных О.М. Виноградовой [4], 88,6% составили армяне. В последние годы эту болезнь на территории России широко диагностируют у азербайджанцев, представителей разных народов Северного Кавказа, имеются также отдельные наблюдения ПБ среди русских и украинцев, преимущественно жителей южных регионов России. Болезнь наследуется по аутосомно-рецессивному пути. Это означает, что у родителей симптомы заболевания обычно отсутствуют, однако в больших семьях болезнь может проявиться у родных или двоюродных братьев/ сестер, дяди или дальнего родственника.
Ген, ответственный за ПБ, был клонирован в 1997 году и обозначен аббревиатурой MEFV (MEditerranean FEver) [11,12], в том же году были идентифицированы 8 основных мутаций гена. Ген MEFV располагается на коротком плече 16 хромосомы центромерно к гену гемоглобина- α, рядом с генами, ответственными за аутосомно-доминантный поликистоз почек и туберозный склероз 14. Показано, что среди евреев-сефардов, выходцев из Испании, частота носительства MEFV составляет от 1:16 до 1:8 (при распространенности ПБ в этой популяции от 1:250 до 1:1000) [15]. Частота носительства среди евреев-ашкенази Южной Европы почти на 2 порядка ниже – 1:135 (при распространенности ПБ 1:73000). Частота носительства среди американских армян составляет 1:7 [16].
Причина сохранения в современной средиземноморской популяции высокой частоты носительства MEFV остается неясной, однако сочетание ее с многочисленностью аллелей MEFV может свидетельствовать в пользу благоприятных условий для естественного отбора гетерозигот-носителей этих аллелей, по аналогии с распространенностью гена серповидноклеточной анемии в эндемичных очагах малярии.
Клиническая картина и диагноз
Продуктом MEFV является белок пирин, или маренострин (от латинского Mare Nostrum – Средиземное море) [11,12]. Одним из отличительных свойств пирина является наличие В30.2-домена. Кроме того, в молекуле пирина обнаружены 2 локуса потенциального связывания с ядром, а α-спиральный и В-box-домены могут обеспечивать взаимодействие с другими белками. Все выявленные в настоящее время мутации, ассоциирующиеся с ПБ, касаются изменений в В30.2-зоне пирина.
Экспрессия MEFV происходит почти исключительно в гранулоцитах и не наблюдается в лимфоцитах и моноцитах [11]. Не обнаруживают экспрессию гена и в других тканях. Согласно основной в настоящее время рабочей гипотезе пирин является базовым регулятором воспалительного ответа нейтрофилов. Соответ ственно, структурные изменения в молекуле пирина могут изменить функцию контроля и способствовать постоянному провоспалительному потенциалу нейтрофилов.
Немутантный пирин ингибирует адапторный белок AS):1–112. C, который кроме участия в апоптозе формирует ядро инфламмасомного комплекса путем гомотипического взаимодействия с белком NLRP и каспазой, что ведет к активации интерлейкина (ИЛ)-1 β. Инфламма сома – макромолекулярная платформа в цитоплазме, устойчивая к внутриклеточным механизмам деградации белков и, в силу этого, способная обеспечить реализацию провоспалительной активности клетки. Суще ствует несколько разновидностей инфламмасом. При ПБ и других семейных периодических лихорадках основное значение придают инфламмасоме на основе белка NLRP3 – криопирина. В качестве основной причины развития ПБ рассматривают утрату ингибиторного эффекта мутантного пирина на AS):1–112. C и, как следствие, активацию каспазы-1 [17], либо формирование пирином собственной инфламмасомы [18]. Однако роль мутаций домена B30.2 в развитии ПБ остается спорной; возможно, пирин может проявлять как про-,так и противовоспалительные свойства в зависимости от конкретных условий. Значение мутантного пирина в усилении секреции ИЛ-1 β при ПБ подтверждается купированием приступа ПБ при парентеральном введении ингибиторов ИЛ-1 [19].
Таким образом, в настоящее время несомненным диагностическим критерием ПБ является выявление гомозиготного носительства мутаций пирина. Однако у 20% больных клинические признаки ПБ развиваются при наличии только одной мутации. У таких пациентов сохраняют диагностическое значение клинические критерии болезни, в частности эффективность колхицина. Окончательный диагноз в этом случае может быть установлен только через 6-12 месяцев наблюдения за эффектом колхицина.
Важное значение имеет осмотр пациента во время периодических приступов заболевания, которые проявляются лихорадкой в сочетании с абдоминалгиями, торакалгиями, артралгиями и другими, более редкими, проявлениями. Указанные проявления могут возникать в различных сочетаниях или с разной периодичностью, обычно выделяют абдоминальный, торакальный, лихорадочный, реже суставной варианты ПБ.
Болезнь возникает преимущественно в детском или юношеском возрасте, чаще у мужчин, и характеризуется хроническим течением с обострениями и ремиссиями, возникающими от разнообразных причин и через различные сроки. Между приступами болезненные проявления отсутствуют, а во время приступа болезни многие пациенты сохраняют работоспособность. Приступы продолжаются от 12 ч до 3 суток, а затем самостоятельно разрешаются. Продолжительность межприступного периода у одного и того же пациента составляет от нескольких дней до нескольких месяцев, иногда приступы следуют один за другим с промежутками в 1-3 дня, но возможны и длительные ремиссии до нескольких лет. Характерный признак болезни, имеющий диагностическое значение, – стереотипность приступов. Пациенту, как правило, без труда удается отличить боль и лихорадку, вызванные приступом болезни, от подобных симптомов другого генеза.
Лихорадка, которая у нелеченных больных, как правило, достигает высоких значений и сопровождается потрясающими ознобами, является практически постоянным симптомом приступа. Выделение особой лихорадочной формы болезни обосновывается тем, что другие симптомы, включая абдоминалгии, встречаются реже. Однако В.М. Арутюнян и соавт. полагают, что острый асептический серозит, хотя бы и кратковременный, является облигатным проявлением болезни, в связи с чем нецелесообразно расширять классификацию болезни за счет лихорадочной и суставной форм, а достаточно ограничиться тремя формами – абдоминальной, торакальной и смешанной [20].
Абдоминальный вариант наблюдается у 91% больных [11,12]. В основе абдоминального варианта ПБ лежит рецидивирующее доброкачественное воспаление серозной оболочки брюшной полости с преобладанием экссудативной реакции над пролиферативной, что подтверждается малым количеством спаек, несмотря на частоту приступов. В воспалительный процесс вовлекаются брыжейка, серозная оболочка кишки, печени, селезенки, диафрагмы. Абдоминалгии обычно сопровождаются симптомами раздражения брюшины и вялой перистальтикой, что наряду с лихорадкой и лейкоцитозом периферической крови создает существенные дифференциально-диагностические сложности и ведет к необоснованной лапаротомии.
Торакальный вариант, в основе которого лежит асептический плеврит, наблюдается у 57% пациентов [11, 12]. При рентгеноскопии грудной клетки во время приступа отмечают ограничение подвижности купола диафрагмы, небольшой выпот в синусе над диафрагмой, реже дисковидные ателектазы, все эти явления затем полностью исчезают, но у трети больных возникают спайки.
Артрит и артралгии развиваются у 45% больных [11,12], очень редко как единственное проявление болезни. Суставные проявления имеют характер летучих артралгий, моноартрита, реже полиартрита, чаще вовлекаются коленные и голеностопные суставы. По окончании приступа эти явления полностью исчезают, не оставляя пролиферативных изменений. Ревматоид ный фактор, антистрептококковые антитела не определяются.
Редко (13%) встречается рожеподобная эритема в виде болезненных плотноватых пятен диаметром 10-15 см обычно в области голеностопных суставов [11,12].
Самым тяжелым осложнением является АА-амилоидоз, строящийся из циркулирующего белка-предшественника S):1–112. AA, близкого С-реактивному белку. Частота амилоидоза значительно отличается по данным разных авторов. О.М. Виноградова на примере популяции бывшего СССР указывает частоту амилоидоза 41,3%. Аме риканские авторы, обследовавшие популяцию армян, проживающих в США, сообщают о низкой частоте амилоидоза – 2% [8,21]. В любом случае, прогноз болезни определяется наличием и тяжестью амилоидоза. Клинические проявления амилоидоза характерны для АА-типа, при котором основным органом-мишенью являются почки. В течении амилоидной нефропатии обычно удается выделить три стадии – протеинурическую, нефротическую и стадию почечной недостаточности. Особенностью амилоидоза является сохранение высокой протеинурии на стадии хронической почечной недостаточности [22]. Нелеченный ААамилоидоз в рамках ПБ обычно прогрессирует быстрее, чем при других воспалительных заболеваниях: 5- и 10летняя выживаемость составляет соответственно 48% и 24%, соответственно, а при вторичном АА-амилоидозе другой этиологии – 77% и 44% [23].
Широко распространено мнение о наследственном характере амилоидоза при ПБ. Так, у больных ПБ с отягощенным по амилоидозу семейным анамнезом риск амилоидоза увеличивается в 6 раз [24]. Описан так называемый фенотип II ПБ (некоторые исследователи ставят под сомнение наличие фенотипа II, учитывая его исключительную редкость [25]), при котором клинически выраженных приступов не бывает, однако развивается АА-амилоидоз. При этом у родственников нередко регистрируется клиника несомненной ПБ.
Благодаря обнаружению в последние годы гена ПБ и его продукта – белка пирина показаны различные механизмы наследования ПБ и АА-амилоидоза. Пирин непосредственно не участвует в метаболизме S):1–112. AA, а гены обоих белков располагаются в разных хромосомах (гены S):1–112. AA обнаружены в 11 хромосоме). Таким образом, ПБ в настоящее время, подобно другим хроническим воспалительным процессам, рассматривают в качестве пускового фактора вторичного АА-амилоидоза.
У больных ПБ описаны единичные наблюдения асептического менингита, перикардита, миалгий, узелкового полиартериита, гломерулонефрита, пурпуры Шенлейн-Геноха, клиническое значение которых не вполне ясно [4]. Спленомегалия, как правило, сопутствует амилоидозу [4].
Оценка активности аутовоспалительных заболеваний
Первая попытка создания критериев активности аутовоспалительных заболеваний была предпринята группой ученых из Клиники Шиба (Израиль) в отношении ПБ [26]. В разработанной ими шкале учитываются возраст на момент начала заболевания, частота приступов, наличие артритов, рожеподобной эритемы и доза колхицина, необходимая для достижения ремиссии болезни. В 2005 г. ученые из той же клиники провели дополнительное исследование, в котором показали недостаточность этой шкалы для корректной оценки активности болезни [27]. С использованием статистических методов были разработаны новые критерии тяжести ПБ (модифицированные критерии Тель Хашомер), которые отличаются для больных, принимающих и не принимающих колхицин [27].
Эксперты рабочих групп EUROFEVER и EUROTRAPS):1–112. попытались разработать единые критерии активности семейных периодических лихорадок с использованием дельфийского метода и метода номинальных групп [28]. Для каждого заболевания были выделены симптомы, которые, по мнению экспертов и опрошенных больных, свидетельствуют о его высокой активности. В опроснике для больных содержатся ежедневные сведения о наличии и выраженности симптомов в баллах. По завершении месяца сумма баллов делится на количество дней в месяце (30 или 31): максимальной активности соответствует 13 баллов для криопиринопатий и 16 баллов для ПБ, HIDS):1–112. и TRAPS):1–112.
Традиционными методами подтверждения воспалительной природы заболевания и оценки его активности являются подсчет лейкоцитов крови и измерение показателей острофазового воспаления – СОЭ, уровня С-реактивного белка (СРБ), фибриногена и других.
Нередко при аутовоспалительных заболеваниях развивается анемия, как правило, нормохромная нормоцитарная, которая является следствием хронического воспаления (анемия хронических заболеваний). Веду щую роль в ее патогенезе играют провоспалительные цитокины – ФНО-α, ИЛ-1β, ИЛ-6 и интерферон-g [30,31]. Так, ФНО-α снижает эритропоэз за счет непосредственного блокирующего действия на рост эритроидных клеток-предшественниц и активации их апоптоза в костном мозге [32–34]. ИЛ-6 также подавляет костномозговую пролиферацию эритроидных клеток-предшественниц, снижает синтез эритропоэтина, через стимуляцию печеночной продукции гепсидина блокирует макрофагальное депо железа и его абсорбцию энтероцитами [35].
В последнее время исследователи стали уделять внимание новому показателю активности воспаления – отношению нейтрофилы/лимфоциты – ОНЛ (в норме оно равно 0,78-3,53 с медианой 1,65) [36]. Это надежный маркер, который может быть легко определен по результату клинического анализа крови. В настоящее время показана способность этого показателя отражать активность воспаления при ПБ. А. Ahsen и соавт. определяли ОНЛ и концентрацию СРБ у 62 больных ПБ в стадии ремиссии и 41 здорового человека [37]. Как ОНЛ, так и концентрация СРБ у больных с ремиссией ПБ были выше, чем у здоровых людей. Отмечена умеренная корреляция между этими параметрами (r=0,449, p
Лечение периодической болезни
Несмотря на наследственный характер ПБ в настоящее время существуют эффективные методы ее лечения. С 1970 г. в практику вошел колхицин, который позволил не только предупреждать приступы болезни, но также проводить лечение и профилактику амилоидоза, что существенно улучшило прогноз больных. Механизм противовоспалительного действия колхицина может быть связан с торможением дегрануляции полиморфноядерных лейкоцитов, способностью уменьшать продукцию ИЛ-1, снижать проницаемость сосудистой стенки. Известный цитостатический эффект колхицина в применяемых дозах, по-видимому, незначителен. Ежедневный прием 1-2 мг колхицина позволяет прово дить надежную профилактику приступов ПБ и амилоидоза. Терапевтическая доза при уже развившемся амилоидозе составляет 2 мг/сут. По данным клиники им. Е.М. Тареева колхицин эффективен даже у большинства больных с нефротическим синдромом, однако эффект наступает не сразу, спустя 2-4 года постоянного приема колхицина. Эффективность препарата при амилоидозе почек резко снижается на стадии почечной недостаточности, свидетельствующей о тяжести склеротических изменений.
Указанные дозы обычно хорошо переносятся, в том числе при многолетнем приеме. Нередко развивающаяся в начале лечения диарея носит преходящий характер и, как правило, не требует полной отмены препарата.
Приблизительно у 15-20% больных колхицин оказывается изначально неэффективным. Представление о ПБ как о внешней инфламмасомопатии позволило рекомендовать назначение ингибиторов ИЛ-1 пациентам, резистентным к лечению колхицином. В Рос сийской Федерации зарегистрирован канакинумаб (Иларис®) – человеческие моноклональные IgG1 антитела к ИЛ-1, которые связываются с цитокином и блокируют его взаимодействие с рецепторами. Канакинумаб обладает длительным периодом полувыведения (21-28 дней), что позволяет вводить его подкожно каждые 8 недель. Рекомендуемая стартовая доза у взрослых составляет 150 мг один раз в 4 недели, при необходимости ее можно увеличить до 300 мг.
Эффективность и безопасность канакинумаба изучались у больных с различными аутовоспалитель ными заболеваниями. В двойном слепом, плацебоконтролируемом, рандомизированном исследовании, состоявшем из 3 час тей, 35 пациентов с криопиринассоциированным периодическим синдромом (КАПС; синдром Макла-Уэллса у 33 и синдром NOMID/CINCA у 2) получали канакинумаб в течение 48 недель [52]. Во время части 1 всем пациентам вводили канакинумаб в дозе 150 мг подкожно. Если в течение 15 дней после введения препарата наблюдался полный ответ (отсутствие активности или минимальная активность по оценке исследователя и концентрации СРБ и S):1–112. AA ТАБЛИЦА 1. Эффективность канакинумаба в исследовании CLUSTER
Заключени
Представленная нами проблема ПБ демонстрирует достижения молекулярно-биологических исследований в современной практической медицине, показывает возможности диагностики и лечения на основе знаний о молекулярных механизмах ПБ. Последнее особенно важно с практических позиций, поскольку возможность выделения аутовоспалительных реакций с центральной ролью нейтрофила среди патофизиологических механизмов позволяет определить критерии индивидуального подхода к лечению с выбором патогенетически обоснованного средства подавления активности ПБ. Главным препятствием в диагностике и лечении больных ПБ остается низкая информированность врачей об этом заболевании, хотя в этнических группах высокого риска заболевание встречается с частотой 1-3 на 1000.

