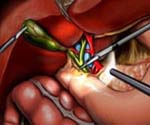
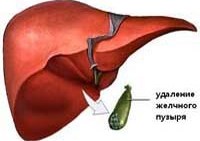
Постхолецистэктомический синдром
Постхолецистэктомический синдром – специфический симптомокомплекс, обусловленный перенесенной холецистэктомией и связанными с этим изменениями функционирования желчевыделительной системы. К проявлениям постхолецистэктомического синдрома относятся рецидивирующие болевые приступы, диспепсические расстройства, диарея и стеаторея, гиповитаминоз, снижение массы тела. Для выявления причин синдрома проводится УЗИ и МСКТ брюшной полости, фиброгастродуоденоскопия, РХПГ. Лечение постхолецистэктомического синдрома может быть консервативным (щадящая диета, прием спазмолитиков и ферментов) и хирургическим (дренирование желчных протоков, эндоскопическая сфинктеропластика и др.).
МКБ-10
Общие сведения
Постхолецистэктомический синдром – это комплекс клинических симптомов, развивающийся вследствие оперативного удаления желчного пузыря. В группу пациентов с постхолецистэктомическим синдромом не входят больные, у которых проведена холецистэктомия с погрешностями, остались камни в желчных протоках, развился послеоперационный панкреатит, сопровождающийся сдавлением общего желчного протока, холангит.
Постхолецистэктомический синдром встречается в среднем у 10-15% пациентов (при этом в разных группах этот показатель доходит до 30%). У мужчин он развивается практически в два раза реже, чем у женщин. Постхолецистэктомический синдром может развиться сразу после проведения оперативного удаления желчного пузыря, а может проявиться спустя длительное время (несколько месяцев, лет).
Причины
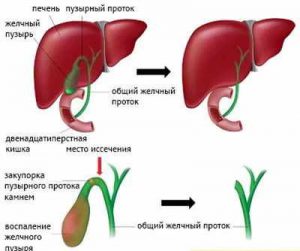
Основным патогенетическим фактором развития постхолецистэктомического синдрома является нарушение в билиарной системе – патологическая циркуляция желчи. После удаления желчного пузыря, являющегося резервуаром для вырабатываемой печенью желчи и участвующего в своевременном достаточном ее выделении в двенадцатиперстную кишку, привычный ток желчи изменяется. В некоторых случаях нормальное снабжение кишечника желчью не удается обеспечить. Окончательный механизм этих нарушений еще недостаточно изучен.
Факторами, способствующими развитию постхолецистэктомического синдрома, могут быть имеющие место дискинезии желчевыводящих путей, спазм сфинктера Одди (мышечного образования в месте впадения общего желчного протока в двенадцатиперстную кишку), оставшийся после операции пузырный проток значительной длины. Иногда причинами возникновения этого синдрома может быть выраженная послеоперационная боль и скопление жидкости в области произведенной операции. Только в 5% случаев причину развития постхолецистэктомического синдрома выявить не удается.
Симптомы постхолецистэктомического синдрома
Данный симптомокомплекс может проявляться сохранением клинических проявлений, имевших место до операции, в той или иной степени выраженности (чаще всего менее выраженных, но иногда отмечают и усиление дооперационной клиники). Иногда после холецистэктомии возникают новые симптомы.
Основной симптом – болевой. Боль может быть как режущей, так и тупой, различной степени интенсивности. Встречается приблизительно в 70% случаев. Вторым по распространенности является диспепсический синдром – тошнота (иногда рвота), вздутие и урчание в животе, отрыжка с горьким привкусом, изжога, диарея, стеаторея. Секреторные нарушения приводят к нарушению всасывания пищи в 12-перстной кишке и развитию синдрома мальабсорбции. Следствием этих процессов служат гиповитаминоз, снижение массы тела, общая слабость, ангулярный стоматит.
Также может подниматься температура тела, возникать желтуха (иногда проявляется только субиктеричностью склер). Постхолецистэктомический синдром может принимать различные клинические формы, проявляясь ложными и истинными рецидивами камнеобразования холедоха, стриктурами общего желчного протока, стенозирующим папиллитом, спаечным процессом в подпеченочном пространстве, холепанкреатитом, билиарными гастродуоденальными язвами.
Диагностика
В ряде случаев диагностирование развивающегося постхолецистэктомического синдрома бывает затруднено сглаженной, слабо выраженной клинической картиной. Для получения полноценной медицинской помощи пациенту в послеоперационном периоде и в дальнейшей жизни без желчного пузыря необходимо внимательно относиться к сигналам своего организма и однозначно сообщать об имеющихся жалобах своему врачу. Необходимо помнить, что постхолецистэктомический синдром – это состояние, требующее выявления причин его возникновения и соответствующей этиологической терапии.
Для выявления состояний, приведших к развитию постхолецистэктомического синдрома, назначают лабораторные исследования крови, чтобы обнаружить возможный воспалительный процесс, а также инструментальные методики, направленные на диагностирование патологий органов и систем, как непосредственно оказывающих влияние на работу билиарной системы, так и опосредованно действующих на общее состояние организма.
Спиральная компьютерная томография (МСКТ) и магнитно-резонансная томография (МРТ печени) максимально точно визуализирует состояние органов и сосудов брюшной полости, также информативной методикой является УЗИ брюшной полости. Эти методы могут выявить присутствие конкрементов в желчных протоках, послеоперационное воспаление желчных путей, поджелудочной железы.
При рентгенографии легких исключают заболевания легких и средостения (которые могут быть причиной болевого синдрома), рентген желудка с контрастным веществом может помочь выявить наличие язв и непроходимости в желудочно-кишечном тракте, рефлюкса.
Для исключения происхождения симптомов в результате иных заболеваний пищеварительного тракта, производят эндоскопическое исследование желудка (гастроскопия) и двенадцатиперстной кишки (фиброгастродуоденоскопия). Нарушения в циркуляции желчи выявляют с помощью радионуклеидного исследования – сцинтиграфии. При этом в организм вводится специфический маркер, который скапливается в желчи.
Одним из самых информативных методов, позволяющих изучить состояние протоков билиарной системы является РХПГ (эндоскопическая ретроградная панкреатохолангиография). В ходе этого исследования выявляются нарушения тока желчи, отмечают состояние желчных путей, протоков, ампулы Фатерова сосочка, выявляют мелкие конкременты, отмечают скорость выделения желчи. Также можно произвести манометрию сфинктера Одди и общего желчного протока.
Во время проведения РХПГ возможно осуществить некоторые лечебные мероприятия: удалить имеющиеся в протоках камни, расширить просвет желчных путей в местах сужений, произвести сфинктеротомию при стойком спазме. Однако стоит помнить, что в некоторых случаях эндоскопия желчных протоков способствует возникновению панкреатита. Для исключения патологии сердца используют ЭКГ.
Лечение постхолецистэктомического синдрома
Методы лечения постхолецистэктомического синдрома напрямую зависят от причин его развития. В том случае, если данный синдром является следствием какой-либо патологии органов пищеварения, лечение осуществляют согласно рекомендациям по терапии данной патологии.
Лечение, как правило, включает в себя щадящую диету: соблюдение режима питания – еда небольшими порциями 5-7 раз в день, пониженное суточное содержание жиров (не более 60 грамм), исключение жареных, кислых продуктов, острой и пряной пищи, продуктов, обладающих желчегонной активностью, раздражающих слизистые оболочки элементов, алкоголя. При выраженном болевом синдроме для его купирования применяют дротаверин, мебеверин. Лекарственные средства назначаются гастроэнтерологом в соответствии с принципами медикаментозного лечения основной патологии.
Хирургические методы лечения направлены на дренирование и восстановление проходимости желчных протоков. Как правило, проводится эндоскопическая сфинктеропластика. При неэффективности производят диагностическую операцию для детального изучения брюшной полости на предмет вероятных причин развития синдрома.
Профилактика и прогноз
В качестве профилактики постхолецистэктомического синдрома можно отметить меры по своевременному выявлению различных сопутствующих заболеваний, могущих послужить причиной развития нарушений циркуляции желчи: полное и тщательное комплексное обследование печени, поджелудочной железы, желчевыводящих путей, пищеварительного тракта, сосудистой системы брюшной полости при подготовке к операции.
Прогноз излечения от постхолецистэктомического синдрома связан с излечением от основного заболевания, послужившего причиной развития симптомокомплекса.
Постхолецистэктомический синдром
Постхолецистэктомический синдром (ПХЭС) – это патологическое состояние функционального характера, при котором отмечаются нарушения процессов желчеотделения в результате удаления желчного пузыря (после холецистэктомии). Частота встречаемости данного синдрома варьирует от 10% до 30% и чаще наблюдается у женщин. Жалобы могут появиться как сразу после операции, так и спустя значительный промежуток времени после вмешательства.
К постхолецистэктомическому синдрому не имеют отношения послеоперационные осложнения в виде панкреатита или неправильно проведенная холецистэктомия с оставшимися камнями в протоках, что также способствует нарушению оттока желчи в 12-типерстную кишку (ДПК).
Причины развития ПХЭС
У пациентов, которым удалили желчный пузырь, основная регулирующая функция приходится на сфинктер Одди (СО) – круговую мышцу, расположенную на выходе желчного протока в 12-типерстную кишку. СО отвечает за поступление желчи в кишечник.
В основе развития ПХЭС лежит нарушение сократительной способности сфинктера. Во многом его работа зависит от градиента давления между системой протоков и ДПК. Выделяют и другие факторы, влияющие на формирование ПХЭС:
Клинические проявления ПХЭС
Симптомы, имевшие место до проведения операции, могут сохраняться и после холецистэктомии. Нередко жалобы возникают впервые после хирургического вмешательства.
Основным клиническим проявлением является болевой синдром различной степени выраженности, как правило, приступообразного характера, длительностью от 20 минут, который беспокоит на протяжении более 3-х месяцев. Болевые ощущения могут возникать как после еды, так и в ночное время. Нередко сопровождаются тошнотой или рвотой.
Выделяют три клинически значимых варианта ПХЭС:
Второй по частоте встречаемости считается диспепсия. Пациентам присущи следующие жалобы:
В результате недостаточного всасывания в кишечнике организм не усваивает достаточное количество питательных веществ, витаминов и микроэлементов. В связи с этим возникают другие жалобы: потеря веса, общая слабость, вялость, анемия, эректильная дисфункция, трещины в уголках губ (заеды) и другие проявления авитаминоза.
Пациента могут беспокоить повышение температуры тела, желтушность кожных покровов и склер, что свидетельствует о наличии воспалительного процесса и холестаза (прекращения или уменьшения пассажа желчи в ДПК). При наличии любых жалоб после перенесенной холецистэктомии пациенту следует обратиться за консультацией к врачу-гастроэнтерологу для уточнения диагноза и решения вопроса о лечении.
Наши врачи
Диагностика ПХЭС
Важно распознать возникший ПХЭС на ранних его стадиях. Это позволит вовремя принять необходимые меры лечебного воздействия. В большинстве случаев первые клинические проявления ПХЭС невыраженные, что иногда затрудняет своевременную диагностику. Поэтому пациентам с удаленным желчным пузырем необходимо всегда принимать во внимание свои субъективные ощущения и уже при первых симптомах обращаться к специалисту.
На первичном приеме врач детально соберет жалобы пациента, историю его заболевания и жизни, поинтересуется семейным анамнезом (не было ли у ближайших родственников каких-либо патологий желудочно-кишечного тракта) и тщательно осмотрит больного. После установления предварительного заключения понадобятся дополнительные методы обследования для уточнения окончательного диагноза.
Инструментальные обследования для диагностики ПХЭС включают в себя следующие методы:
Лечение ПХЭС
Необходимо помнить о том, что лечение ПХЭС напрямую зависит от этиологического фактора, спровоцировавшего развитие данного патологического состояния. Если причиной возникновения ПХЭС явилось заболевание желудочно-кишечного тракта, то все меры будут направлены на терапию основной патологии.
Подход к лечению сводится к следующим этапам:
Профилактика ПХЭС
Прогноз заболевания благоприятный. Одним из главных условий достижения максимального эффекта является своевременная диагностика и правильное лечение патологий, которые могут стать причиной развития ПХЭС. Диетотерапия, витаминотерапия, отказ от курения и алкоголя также имеют решающее значение.
Наши услуги
Администрация АО «ЦЭЛТ» регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Постхолецистэктомический синдром (ПХЭС)
Постхолецистэктомический синдром развивается почти у половины оперированных пациентов.
Формы ПХЭС
Выделяют следующие варианты ПХЭС:
Факторы, влияющие на формирование ПХЭС, можно разделить на две основные группы:
Симптомы ПХЭС
Выделяют два клинических типа ДСО: билиарный и панкреатический.
Диагностика ПХЭС
В диагностический спектр исследований должны входить:
Лечение ПХЭС
После того как диагноз поставлен и расшифрованы механизмы развития заболевания, назначается лечение, общие принципы которого могут быть сведены к следующим этапам.
I. Диетотерапия рассматривается как важный компонент лечения. По срокам выделяют несколько ступеней:
II. Фармакотерапия зависит от формы и выраженности ПХЭС и включает в себя различные группы препаратов, снимающих спазмы, регуляторы моторики, противовоспалительные и антибактериальные средства, препараты желчных кислот, ферментные средства.
Терапия должна быть беспрерывной (продолжительность и интенсивность подбираются индивидуально).
III. В случаях неэффективности проведения комплексного лечения решается вопрос о проведении хирургических вмешательств — папиллосфинктеротомия.
Прогноз
Прогноз зависит от причины возникновения ПХЭС. В целом можно сказать, что состояние склонно к рецидивированию.
Профилактика и рекомендации
Специфической профилактики, позволяющей избежать возникновения постхолецистэктомического синдрома не существует. Поэтому для лечения болевого синдрома и предотвращения рецидивов рекомендуется соблюдение регулярного питания и плановые визиты к врачу гастроэнтерологу.
Часто задаваемые вопросы
Обусловлено ли развитие ПХЭС хирургическими ошибками?
По мере изучения механизма развития данного процесса было установлено, что погрешности в проведении хирургического вмешательства стоят на последнем месте среди причин формирования данного состояния.
Лечится ли ПХЭС?
Заболевание имеет склонность к рецидивам, поэтому лечение должно проводится курсами, порой пожизненно.
Как часто развивается ПХЭС после удаления желчного пузыря?
В среднем, заболевание развивается у 30% лиц, подвергшихся холецистэктомии.
Можно ли ограничиться соблюдением диеты в лечении ПХЭС?
Соблюдение диетических рекомендаций обязательный, но не единственный этап в лечении данного состояния.
Применяются ли препараты желчных кислот в лечении ПХЭС?
Да, в случае, если имеются признаки нарушения состава, образования и выделения желчи.
Истории болезни
История №1
Пациентка Ш., 56 лет, обратилась в Клинику ЭКСПЕРТ с жалобами на тянущие боли в правом после еды, горечь во рту. Из анамнеза известно, что 7 лет назад проведено удаление желчного пузыря по поводу желчнокаменной болезни в плановом порядке. В дальнейшем пациентка соблюдала диету. Жалоб не предъявляла.
Последние 3 года диету не соблюдает, прибавила 6 кг. В течение последнего года стала отмечать указанные жалобы, что и послужило поводом для обращения к врачу.
При проведении УЗИ органов брюшной полости по месту жительства серьезных нарушений в структуре органов выявлено не было. Врач-гастроэнтеролог Клиники ЭКСПЕРТ назначил комплексное лабораторно-инструментальное обследование, включающее оценку функции желчных протоков и сфинктера Одди (динамическая холедохография).
По результатам обследования было установлено вторичное функциональное расстройство сфинктенра Одди (ПХЭС). Назначена диетотерапия и курсовое лечение направленное на восстановление функции желчевыводящей системы в отсутствие желчного пузыря. На фоне проводимой терапии самочувствие улучшилось, пациентка жалоб не предъявляет, продолжает лечение и наблюдение врача-куратора в условиях Клиники ЭКСПЕРТ.
История №2
Пациент П., 48 лет обратился в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после еды, подташнивание. Из анамнеза известно, что 3 года назад проведено удаление желчного пузыря по поводу желчнокаменной болезни в плановом порядке. Старался соблюдать диету с незначительными погрешностями. Алкоголем не злоупотреблял. При обращении к врачу по месту жительства состояние было расценено как хронический панкреатит и назначались курсы ферментных препаратов поджелудочной железы без значимого эффекта, в связи с чем пациент обратился в Клинику ЭКСПЕРТ.
При проведении комплексного лабораторно-инструментального обследования, назначенного врачом Клиники ЭКСПЕРТ было установлено, что указанные жалобы обусловлены не воспалительным процессом в поджелудочной железе, а формированием функциональное расстройство сфинктера Одди по панкреатическому типу. По этому поводу было назначено лечение, включающее в себя не только ферментные препараты, но и средства спазмолитического действия, препараты желчных кислот. На фоне указанного лечения жалобы прекратились. Пациент продолжает курсовую антирецидивную терапию.
Постхолецистэктомический синдром
Постхолецистэктомический синдром (ПХЭС) — состояние после операции удаления желчного пузыря (холецистэктомии) по поводу хронического калькулезного холецистита. ПХЭС — это условное обозначение различных нарушений, повторяющихся болей и диспепсических проявлений, которые возникают у больных после холецистэктомии.
Постхолецистэктомический синдром. Причины
Функциональные нарушения сфинктерного аппарата желчевыводящих путей
В настоящее время считается доказанным факт, что после удаления желчного пузыря наблюдается повышение тонуса сфинктера Одди, причиной которого является исключение регулирующей роли сфинктера желчного пузыря и мышечной активности желчного пузыря на сфинктер Одди.
После удаления желчного пузыря включаются механизмы приспособления к работе желчевыводящих путей без желчного пузыря. Изменение моторной функции сфинктера Одди является одной из причин формирования острой или хронической боли в животе и диспепсического синдрома в послеоперационном периоде. Перестройка работы желчевыводящих путей после холецистэктомии может продолжаться до 1 года после операции.
Дисфункция сфинктера общего желчного протока и других сфинктеров желчевыводящей системы может приводить к повышению давления в протоках, застою желчи в них, что проявляется болями в правом подреберье или в подложечной области. Если преобладает дисфункция панкреатического протока, то появляется клиническая картина, характерная для панкреатита.
Разнообразие клинических проявлений ПХЭС затрудняет не только определение типа функциональных нарушений сфинктерного аппарата желчевыводящей системы, но затрудняет диагностику ПХЭС.
Нарушения печени, поджелудочной железы и кишечного тракта после холецистэктомии
Удаление желчного пузыря перестраивает процессы желчеобразования и желчевыделения.
Вследствие этого, обострения хронического панкреатита после удаления желчного пузыря встречаются достаточно часто — от 5 до 90 %. Такой разброс объясняется тем, что до операции не проведено достаточное обследование для оценки состояния поджелудочной железы, но в ряде случаев имеет место гипердиагностика хронического панкреатита.
В медицинской практике отмечается, что чем дольше существуют камни в желчном пузыре, тем чаще возникает хронический панкреатит.
В поджелудочной железе снижается объем секреции ферментов, развивается внешнесекреторная недостаточность функции поджелудочной железы, нарушаются процессы пищеварения. Холецистоэктомия, вовремя проведенная, способствует улучшению или нормализации показателей ферментативной функции поджелудочной железы.
После удаления желчного пузыря нередко нарушается функция 12-перстной кишки, что подтверждается появлением дуоденогастрального рефлюкса, т.е., заброс содержимого 12-перстной кишки в желудок, и вызывающего морфологические изменения в выходном отделе желудка и формирование хронического рефлюкс-гастрита (желчного).
После удаления желчного пузыря нарушается функция тонкой кишки (всасывания пищевых компонентов) и моторная функция толстой кишки (запоры, поносы).
Постхолецистэктомический синдром. Диагностика
Диагностика направлена на выявление различных заболеваний желудочно-кишечного тракта, которые пациент имел до операции, возникших после операции, возможные послеоперационные осложнения.
Диагноз устанавливается на основе:
Постхолецистэктомический синдром. Лечение и профилактика
В раннем послеоперационном периоде большое значение имеет лечебное питание, которое предусматривает часто дробное питание до 6 раз в день, небольшими порциями с ограничением жиров до 60-70 г в сутки.
С целью более быстрой адаптации пищеварительной системы к новым физиологическим условиям – функционирование без желчного пузыря, с учетом сопутствующих болезней рекомендуется более раннее расширение питания близкого к рациональному.
Постхолецистэктомический синдром. Лекарственная терапия по показаниям
С целью улучшения качества желчи, продуцируемой печенью, назначакются препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк, Урсодез, Ливодекса, Эксхол, Холудексан, Урсодокса и др.). Доза продолжительность приема препарата определяется лечащим врачом.
Для связывания избытка желчи в кишечник и особенно наличие холагенной диареи назначаются сорбенты (Смекта) и антациды (Фосфалюгель, Маалокс, Алььагел и др.) по 1 пакету 3-4 раза в день через 1 час после еды в течение 7- 14 дней, режим приема и продолжительность определяется индивидуально.
При наличии боли в верхних отделах живота назначаются спазмолитики (например, Дюспаталин по 1 капсуле 2 раза в день, Дицетел по 50-100 мг 3 раза в день в течение 2-4 недель).
При наличии дуоденита, папиллита, появлении условно-патогенной флоры в посевах кала проводится 7-дневный курс антибактериальных препаратов. Препаратами выбора могут быть Эрцефурил, Интетрикс, Фуразолидон и др., реже антибиотики в общепринятых дозах.
При наличии сопутствующей патологии (панкреатит и др.) по показаниям назначаются ферментные препараты (Панкреатин, Мезим форте, Креон и др.).
Постхолецистэктомический синдром. Профилактика
Профилактика ПХЭС начинается уже в процессе подготовки к операции с целью выявления и своевременного лечения заболеваний гепатопанкреатодуоденальной зоны (заболеваний печени, панкреатита, дуоденита и эрозивно-язвенного процесса в 12-перстной кишке).
Особенно врача беспокоит состояние поджелудочной железы, и если до операции выявлен хронический панкреатит, необходимо провести курс лечения (антисекреторные препараты, спазмолитики, ферментные препараты, препараты урсодезоксихолевой кислоты). Эти мероприятия снижают риск возникновения обострений панкреатита в послеоперационный период в 2.5-3 раза.
Реабилитация
Опыт показывает, что признаки постхолецитэктомического синдрома чаще возникают в первый год наблюдения в период адаптации пищеварительного тракта в новых анатомических условиях.
Через 3-6 месяцев, хотя в настоящее время имеются сведении об успешном применении минеральных вод низкой минерализации после 10 дня после операции, показан прием минеральных вод, оптимальнее в условиях гастроэнтерологического питьевого курорта (Железноводск, Кашин, Дорохово, Карловы Вары и др.) с повторением курса минеральной воды в домашних условиях через полгода.
Диспансерное наблюдение пациентов проводится в течение первого года после операции.