После укола в глаз кровоизлияние что делать
Интравитреальное введение гемазы
Кровоизлияния в полость глазного яблока регулярно диагностируются в офтальмологии. Независимо от причины, которая вызвала появление крови в стекловидном теле, само по себе ее наличие в полости глаза всегда является отягощающим фактором, и чем дольше кровь находится в глазу, тем более неблагоприятным может быть исход такого состояния. По мере организации кровяного сгустка он оказывает определенное негативное влияние на структуры глазного яблока, ведь стекловидное тело является своеобразным депо для образующихся токсических продуктов. При рассасывании крови клетки макрофаги, нагруженные элементами крови, могут блокировать угол передней камеры глаза, нарушая нормальную циркуляцию внутриглазной жидкости и вызывать повышение внутриглазного давления. Нормальная структура стекловидного тела нарушается, в нем образуются тяжи и шварты, что в последующем периоде может вызвать отслойку стекловидного тела, тракционные отслойки сетчатки и другие нарушения.
Своевременная ликвидация крови из стекловидного тела является одним из основных пунктов лечебной тактики заболеваний глаз, сопровождающихся гемофтальмом. Для этих целей применяют лекарственные препараты, действие которых направлено на быстрое рассасывание излившейся крови. Одним из таких препаратов является гемаза. При введении в ткани глаза гемаза катализирует процесс лизиса (рассасывания) кровяных сгустков. В офтальмологии препарат может вводиться ретробульбарно (способ, при котором инъекция производится в ткани позади глазного яблока) и интравитреально (в виде инъекций в стекловидное тело). Многочисленные научные исследования подтвердили высокую эффективность лечения внутриглазных кровоизлияний с помощью интравитреальных инъекций, поскольку данный метод позволяет ускорить рассасывание кровяных сгустков и способствует более быстрому восстановлению пациентов.
Интравитреальное введение гемазы назначается при лечении кровоизлияний в переднюю камеру глаза (гифема) или полость стекловидного тела (гемофтальм), для рассасывания ретинальных кровоизлияний, в комплексной терапии окклюзии центральной артерии сетчатки или тромбоза вен сетчатки. Уколы гемазы показаны после операции по глаукоме и катаракте для профилактики образования послеоперационных спаек.
Препарат выпускается в ампулах в виде сухого (лиофилизированного) порошка, предназначенного для приготовления раствора. Содержимое ампулы разводят в 0,5 – 1 мл физраствора. После введения гемазы в полость глаза максимальная ее концентрация устанавливается через 1- 2 часа после инъекции, затем она постепенно снижается в течение 12 – 24 часов. При внутриглазном введении в рекомендованной дозировке гемаза хорошо переносится и отличается низкой токсичностью. Рассасывающий эффект гемазы увеличивается в случае комбинации ее с дексаметазоном. Важно не превышать дозу препарата, рекомендованную для однократного введения (500 МЕ), поскольку передозировка может вызвать повторное кровотечение и повышает риск развития аллергии.
Как и во время интравитреальной инъекции других препаратов, внутриглазное введение гемазы может сопровождаться риском появления ряда осложнений. В первую очередь, возможно появление воспалительной реакции тканей глаза (увеит, эндофтальмит, воспаление мягких тканей орбиты) и временное повышение внутриглазного давления. К редким, но тяжелым осложнениям интравитреального введения лекарственных препаратов относятся отслойка стекловидного тела, образование синехий и мембран, подвывих хрусталик а и пр.
Чтобы предотвратить развитие побочных эффектов или осложнений, интравитреальное введение гемазы для лечения кровоизлияний в полость глаза должно проводиться в стерильных условиях с соблюдением техники введения и дозировки препарата. Выполнять интравитреальные инъекции может только квалифицированный врач, прошедший специальное обучение и имеющий опыт выполнения подобных манипуляций.
Гемаза не применяется у пациентов, в анамнезе которых имеются указания на перенесенный гипертонический криз, почечную недостаточность, заболевания крови, желудочно-кишечные кровоизлияния, бактериальный эндокардит.
В «Центре сетчатки глаза» доступны все современные методы для эффективного лечения глазных патологий. Специалисты клиники прошли специальное обучение и имеют большой опыт выполнения интравитреальных инъекций. При появлении симптомов, характерных для глазных болезней, не пускайте ситуацию на самотек, обязательно обращайтесь на диагностику и лечения! Вовремя выполненное вмешательство поможет сохранить самое важное – возможность видеть!
Стоимость процедуры
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние глаз пациента и составлен план лечения.
Кровоизлияние в глаз
До 90% информации об окружающем мире человек получает с помощью органа зрения. Глаз – это очень чувствительный орган, глаза нужно беречь и с вниманием относиться к травмам и повреждениям. Кровоизлияние в глаз может произойти в любом возрасте и по самым разным причинам. Когда это признак патологии, а когда можно обойтись без врача? Почему развиваются осложнения, и можно ли этого избежать?
В первую очередь, кровоизлияние – это не отдельное заболевание, а симптом, иногда свидетельствующий о наличии болезни сосудов или зрительного анализатора. Если патология возникает на фоне травмы или физической нагрузки и не сопровождается сильной болью или нарушением зрения, то такая ситуация, как правило, не опасна. Если наблюдаются дополнительные симптомы и кровоизлияние не проходит – без помощи врача-офтальмолога не обойтись. Лечение зависит исключительно от причины возникновения проблемы и назначается только после обследования.
Виды кровоизлияния в глаз
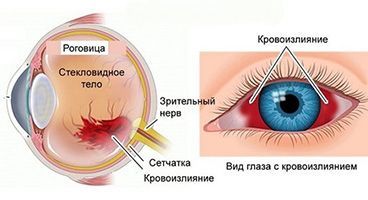
Кровоизлияние – это повреждение кровеносных сосудов, чаще всего самых мелких – капилляров. Оно приводит к покраснению, интенсивность которого зависит не от степени повреждения, а от локализации разрыва сосудов.
По тому, в каком отделе глаза произошло кровоизлияние, выделяют четыре типа:
Определить, к какой категории относится кровоизлияние, может только специалист. Поэтому при появлении типичных симптомов правильнее всего в тот же день обратиться к офтальмологу.
Симптомы
Симптомы кровоизлияния также различаются в зависимости от локализации повреждений.
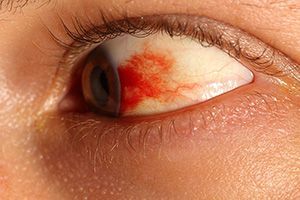
При возникновении гифемы развивается такая характерная клиническая картина:
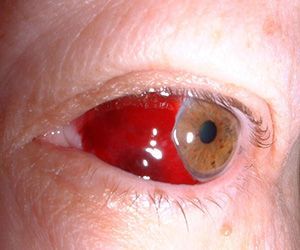
Симптомы гемофтальма сильно отличаются:
Гемофтальм требует врачебной помощи, потому что среди возможных осложнений числятся отслойка сетчатки и атрофия глаза. А при оперативном лечении можно сохранить зрение.
Симптомы кровоизлияния в сетчатку:
Возникает на фоне контузии орбиты (что часто является следствием тяжелых травм в области глаз), а также на фоне васкулита и некоторых системных заболеваний.
Если при кровоизлиянии накапливается много крови, развивается такое состояние как экзофтальм. Глазные яблоки начинают выступать вперед, пациент ощущает ограничение в движении глаза. Если кровь находит выход, то она может выступать под веком и в конъюнктивальный мешок.
Существуют симптомы, указывающие на специфические повреждения и использующиеся в диагностике. Например, если кровоизлияние распространяется и на кожу и напоминает оправу очков, это говорит о переломе основания черепа.
Причины
Причины бывают разные:
Риск значительно возрастает при наличии любых хронических патологий сердца, сосудов и внутренних органов, а также в первые несколько недель после операций на глазах.
Кровоизлияния могут происходить и у детей любого возраста: от новорожденных до подростков. Причины в основном те же, что и у взрослых.
Рекомендации пациентам
Когда стоит немедленно обратиться к врачу:
Если кровоизлияние не сопровождается перечисленными симптомами, оно субконъюнктивальное, и пациенту известна причина, то обращаться к врачу необязательно. Офтальмолога стоит посетить, если покраснение не пройдет в течение нескольких дней.
Что нельзя делать при кровоизлиянии:
При появлении кровоизлияния в глаз в любом случае необходимо дать глазам отдых, не напрягаться, избегать физических нагрузок до видимого улучшения.
Что касается профилактики, то не существует специальных мер, которые могут защитить от кровоизлияния. Пациентам, страдающим от системных заболеваний, необходимо принимать прописанные препараты, соблюдать рекомендации по образу жизни. Больным сахарным диабетом и гипертонической болезнью нужно наблюдаться у офтальмолога, посещать профилактические осмотры.
Гемофтальм и его лечение
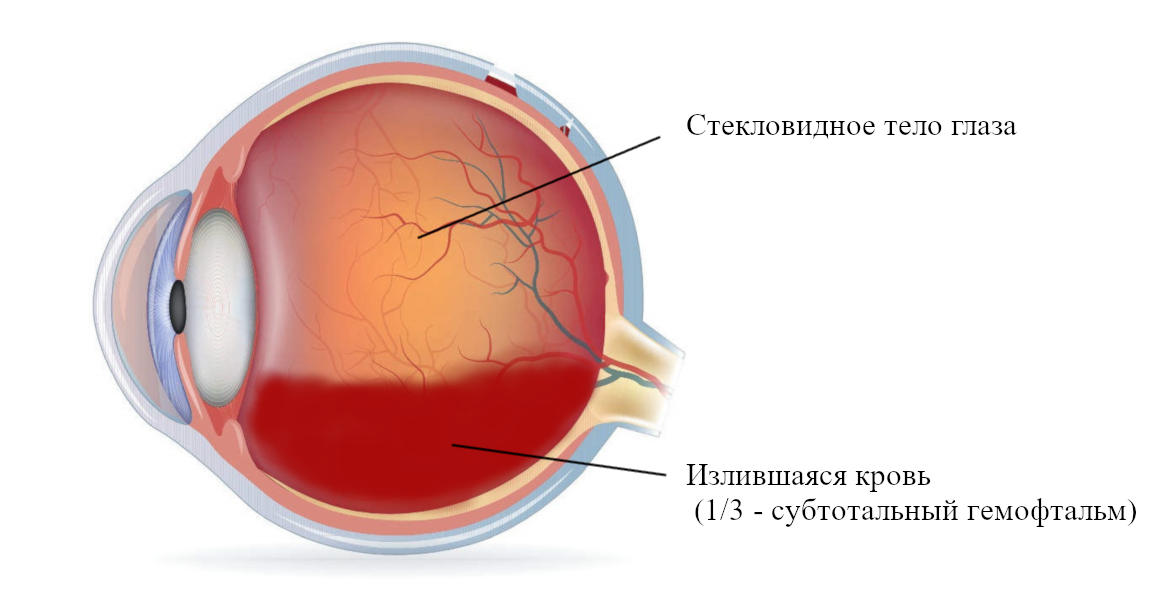
Гемофтальмом называют кровоизлияние в стекловидное тело глазного яблока (слово произошло от греческих «гема» — кровь и «офтальмос» — глаз). Заболевание проявляется существенным снижением остроты зрения. При неправильном или несвоевременно начатом лечении возникают необратимые последствия, вплоть до слепоты.
Виды гемофтальма
В стекловидное тело может излиться различный объём крови. Это может быть несколько капель или кровь пропитывает всю его массу. В зависимости от объёма излившейся крови различают следующие виды гемофтальма:
Гематома проходит четыре стадии эволюции, которые представлены в табл.№1
Таблица №1. Стадии эволюции внутриглазной гематомы
От нескольких минут до 48 часов
От 10 суток до 6 месяцев
Более шести месяцев
По данным ультразвукового исследования выделяют низкую, среднюю и высокую плотность кровоизлияния.
Причины гемофтальма
Кровоизлияние в стекловидное тело может развиться по следующим причинам:
Наиболее частая причина гемофтальма – заболевания крови и сосудов (онкологическая патология крови, серповидно-клеточная анемия, васкулиты), а также общесоматические заболевания (артериальная гипертензия и диабет).
Симптомы
Основной признак гемофтальма – ухудшение зрения. Жалобы пациентов варьируют. Одни больные отмечают появление множества плавающих помутнений, у других значительно снижается острота зрения, вплоть до светоощущения. Клинические проявления гемофтальма зависят от объёма крови, излившейся в стекловидное тело.
Особенность заболевания заключается в том, что после сна, в утренние часы, выраженность симптомов меньше, а качество зрения лучше. Это происходит по той причине, что в спокойном состоянии (во время сна) кровь оседает в нижних отделах глазного яблока, а днём при движении она «взбалтывается».
Видео о заболевании
Диагностика
Офтальмологи при подозрении на гемофтальм проводят комплексное обследование пациента. Оно включает следующие инструментальные исследования:
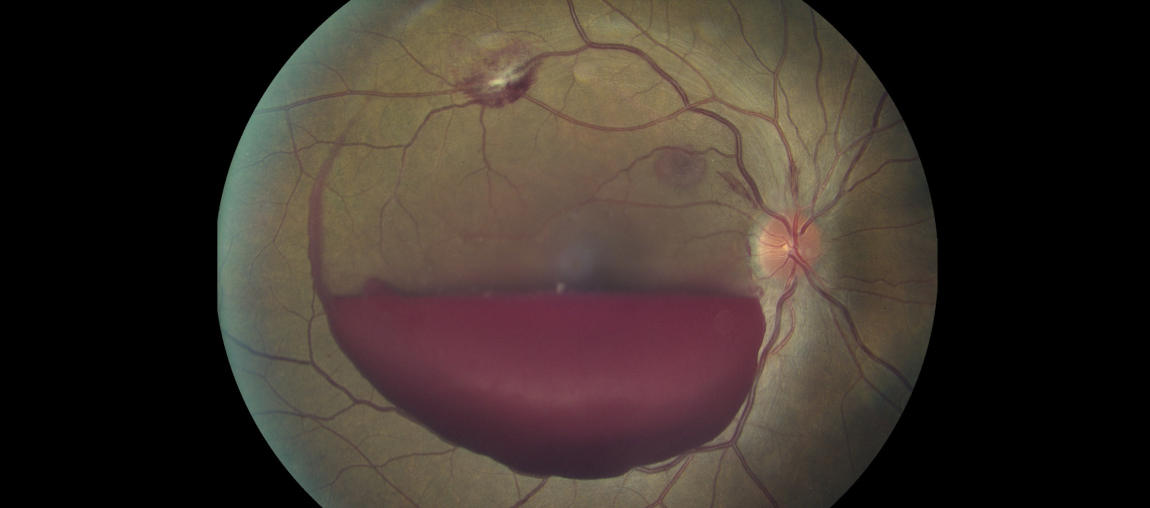
При исследовании повреждённого глазного яблока ослабевает, а в некоторых случаях и полностью ослабевает, розовый рефлекс, определяемый с глазного дна. При проведении биомикроскопии офтальмологи видят тёмно-коричневую с красноватым оттенком зернистую массу крови, пропитавшую стекловидное тело.
Рис.2 Вид глазного дна при частичном гемофтальме (офтальмоскопия)
Поскольку в стекловидном теле находится небольшое количество фибринолитических веществ, излившаяся кровь рассасывается медленно. У пациентов, которым не проводилось лечение, из не рассосавшейся крови образуются грубые соединительнотканные тяжи. Они – одна из причин формирования тракционной отслойки сетчатки.
Проводят и флюоресцентную ангиографию (ФАГ), которая позволяет уточнить источник кровотечения, или оптическую когерентную томографию с функцией ангиографии (ОКТА). В зависимости от патологии, которая стала причиной гемофтальма, могут применяться и иные диагностические манипуляции – все они доступны в нашей клинике.
Лечение
Офтальмологи «Центра диагностики и лечения сетчатки глаза» индивидуально подходят к выбору тактики лечения каждого пациента с гемофтальмом. Методы терапии или оперативных вмешательств зависят, прежде всего, от причины кровоизлияния и его массивности.
Консервативная терапия проводится в ранние сроки. Она направлена на повышение фибринолитической активности стекловидного тела, рассасывание кровоизлияния. С этой целью офтальмологи назначают пациентам следующие препараты:
Капли, как правило не эффективны, поэтому медикаментозное лечение проводят в виде инъекций (субконъюнктивальные и парабульбарные).
При гемофтальме из-за временной блокады путей оттока продуктами распада излившейся крови может повышаться внутриглазное давление. В этом случае назначают капли, которые его снижают.
Если произошла отслойка сетчатки, наши офтальмохирурги в кратчайшее время проводят срочное оперативное вмешательство.
При наличии пролиферативных заболеваний, разрывов сетчатки проводят лазерную или криокоагуляцию. В качестве альтернативы в стекловидное тело можно ввести препараты–ингибиторы факторов образования сосудов («Луцентис» или «Эйлеа»).
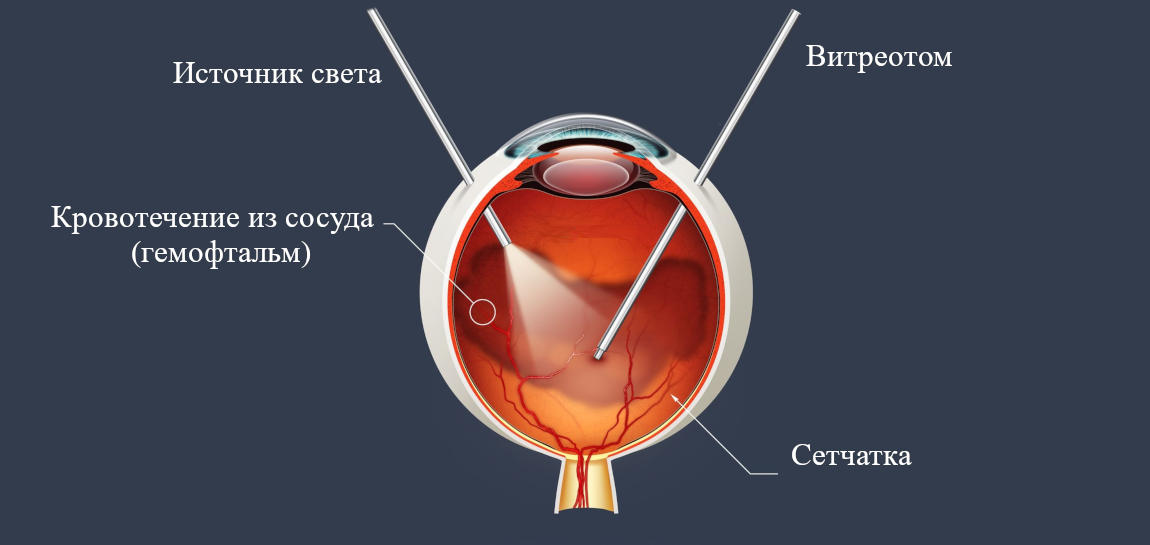
Если в течение одного месяца эффекта от проведенного лечения не наступает (при частичном гемофтальме), наши офтальмологи проводят оперативное вмешательство – виртэктомию. В случае тотального и субтотального гемофтальма, хирургическое лечение проводится сразу. После удаления стекловидного тела хирург вводит в полость глаза специальные растворы, силикон или газо-воздушную смесь. Одновременно врач рассекает рубцы, которые тянут сетчатку и могут вызвать её отслойку, разрывы, прижигает лазером кровоточащие сосуды.
Следует помнить, что небрежное отношение к кровоизлиянию в стекловидное тело может в будущем создать массу проблем. Только обследование у врача-ретинолога, который проведёт тщательный осмотр глазного дна, позволяет выяснить и устранить причины гемофтальма.
В нашей клинике возможна полная диагностика зрения за один день и проведение лечения (в т.ч. хирургического) уже на следующие сутки. Не затягивайте с лечением – обращайтесь к профессионалам!
Прогноз и профилактика
В настоящее время учёные не разработали специфических мер по профилактике гемофтальма. Пациентам рекомендуют контролировать уровень артериального давления, а после сорока лет измерять внутриглазное давление 1 раз в год. Эффективный метод профилактики гемофтальма у больных сахарным диабетом – систематический мониторинг уровня глюкозы крови. Им следует проводить адекватную терапию основного заболевания, дважды в год посещать офтальмолога с целью профилактического осмотра. При необходимости наши специалисты могут провести лазерную коагуляцию сосудов и снизить риск развития заболевания.
При гемофтальме прогноз зависит от объёма излившейся в стекловидное тело крови. Только раннее выявление кровоизлияния и своевременное лечение позволяют восстановить функции глаза в полном объёме. Благоприятный прогноз при заполнении кровью стекловидного тела на 1/8. Если кровь пропитывает от 1/8 до 1/4 его части – риск отслоения сетчатки высокий. При гемофтальме 1/4 – 3/4 стекловидного тела прогноз в отношении восстановления зрения сомнительный. Если развился тотальный гемофтальм, восстановить зрение без операции не представляется возможным. У 95% пациентов развивается атрофия глазного яблока. Это в дальнейшем приводит к полной слепоте и инвалидизации.
Цены на лечение гемофтальма
Для составления плана лечения и определения его стоимости необходима консультация нашего офтальмолога (цены от 3 000 рублей, без учёта дополнительной диагностики), т.к. процедуры и операции достаточно разнообразны и в каждом конретном случае подбираются индвидуально.
Узнать стоимость наших услуг вы можете в разделе ЦЕНЫ.
О медикаментозной терапии заболеваний сетчатки (anti-VEGF терапии)
Что такое сетчатка и макула?
Сетчатка — это задняя часть глаза, которая позволяет нам видеть. Сетчатка является сложной тканью, состоящей из нейронов и является своеобразным аналогом пленочного или цифрового фотоаппарата. Свет, попадая на сетчатку, проходит через зрачок и фокусируется в центральной ее области, макуле, которая отвечает за центральное зрение.
Что такое препарат/лекарство и при каких заболеваниях их чаще всего используют?
Офтальмологи часто применяют эти препараты при следующих заболеваниях сетчатки:
Что такое интравитреальная инъекция и почему она лучше, чем глазные капли?
Интравитреальная инъекция — это укол, при котором лекарство вводится непосредственно внутрь глаза (в стекловидное тело). Обычные глазные капли не могут адекватно воздействовать на процессы в сетчатке, не проникают в нее в достаточной мере. Сетчатка является труднодоступной областью для лекарств, поэтому используемый препарат для лечения не достигнет сетчатки, если его не ввести непосредственно внутрь глазного яблока.
В чем разница между субконъюнктивальной инъекцией и интравитреальной?
Как было описано выше, интравитреальная инъекция — это укол непосредственно внутрь глаза. Субконъюнктивальная инъекция делается лишь под наружную тонкую оболочку глаза, которая покрывает склеру (видимую белую часть глаза). При этом лекарство в сетчатку не попадает.
Является ли интравитреальная инъекция болезненной процедурой? Какие будут ощущения после инъекции?
Большинство пациентов не испытывают боли при интравитреальных инъекциях, перед самой процедурой закапывают капли с анестетиком и делают анестезирующий укол. Чаще случается так, что большинство пациентов даже не успевают понять, что инъекцию им уже сделали. Однако после того, как эффект от анестезии проходит, вы можете почувствовать жжение или легкую боль, которая вызвана закапыванием мощного антисептика до и после инъекции.
Какие побочные эффекты могут быть у препаратов и интравитреальных инъекций?
После интравитреальной инъекции возможна легкая боль, покраснение глаза (кровоизлияние в месте укола), жжение и слезотечение (особенно после проходящего эффекта анестезии). Также возможны повышенная чувствительность к свету, ощущение инородного тела и плавающие помутнения. Эти побочные эффекты носят временный характер, не требуют лечения или вмешательства и проходят самостоятельно в течение нескольких часов или дней. Серьёзные осложнения при интравитреальной инъекции крайне редки.
Что представляет из себя препарат «Луцентис»?
«Луцентис» — это самый распространенный и официально зарегистрированный для внутриглазного введения препарат. Он блокирует белок VEGF и тем самым останавливает дальнейший рост новообразованных сосудов. Другое его название — ранибизумаб.
Что представляет из себя препарат «Эйлеа»?
«Эйлеа» — это еще один препарат, механизм которого несколько отличается от «Луцентиса». Он является своеобразной ловушкой для рецепторов VEGF и связывается с ними с большей эффективностью. Другое его название — афлиберцепт.
Сколько инъекций понадобиться сделать для полного излечения?
Количество инъекций при разных заболеваниях отличаются. Некоторым пациентам требуется ограниченное их количество, другим требуется постоянное лечение в течение долгого времени, все препараты, вводимые внутрь глаза, прекращают свое действие в течение 1–2 месяцев. Если предстоит длительная терапия, то большинство врачей придерживаются схемы лечения с постепенным продлением интервала между инъекциями (как правило, каждый раз он продлевается минимум на 2 недели). Если интервал приводит к рецидиву заболевания, то интервал лечения сокращается. При такой схеме у некоторых пациентов на или году возможно прекращение лечения или долгие интервалы без инъекций.
Люди в преклонном возрасте тоже должны придерживаться подобных схем лечения инъекциями с интервалом в 4 недели или более?
Интравитреальные инъекции обладают определенным временным эффектом, поэтому без правильной схемы лечения многие пациенты могут продолжать терять центральное зрение. При правильной схеме лечения центральное зрение обычно удается сохранить. Когда человек обладает достаточным центральным зрением хотя бы на одном глазу, это позволяет быть ему более независимым в повседневной и бытовой жизни. Поэтому обычно врачи рекомендует лечиться всем независимо от возраста.
Через какое время после лечения мое зрение улучшиться?
Среди тех пациентов, которым было начато лечение, улучшить зрение удается далеко не всем. Это происходит того, что чаще всего структура сетчатки в начале лечения уже имеет необратимые повреждения. Однако проводимое лечение существенно снижает риск дальнейшей потери зрения. Как правило, большинство пациентов все равно сообщают о субъективном положительном эффекте в виде уменьшения искажений и/или уменьшении пятен, мешающих видеть. Около 15–20% пациентов, у которых имеются более высокие зрительные функции до начала лечения, имеют хороший шанс улучшить свое зрение, однако для этого требуется начать лечение как можно раньше (в течение 2–3 недель после начала симптомов).
Что делать, если лечение идет по правильной схеме, но не помогает? Можно ли будет заменить начатое лечение другим препаратом или дополнить другими методами?
Начальный курс лечения, который нужен для стабилизации состояния, может занять от 3 до 6 месяцев. Кроме того, есть несколько препаратов для лечения того или иного заболевания сетчатки. Если один препарат не помогает, то оправданным считается его замена на другой (например, «Луцентис» на «Эйлеа»). В большинстве случаев интравитреальные инъекции этих препаратов являются самым безопасным и эффективным методом лечения. Для некоторых заболеваний (особенно для диабетической ретинопатии и окклюзий вен сетчатки) лечение может быть дополнено лазерной коагуляцией.
Может ли лечение интравитреальными инъекциями в течение долгого времени причинить вред?
Лечение интравитреальными инъекциями активно используется во всем мире с 2006 года. Некоторые пациенты с того времени получили несколько десятков инъекций, которые привели к окончательной стабилизации заболевания и не дали серьёзных побочных эффектов. Каждый год в мире продолжают делать десятки миллионов интравитреальных инъекций. Иглы, которые используются для инъекции, крайне малы и не приводят к травматизации и рубцеванию. У 10% пациентов, которые получают длительную терапию инъекциями, в долгосрочной перспективе может быть повышено внутриглазное давление и существовать риск перехода заболевания в атрофическую форму. Однако эти риски являются незначительными с учетом той пользы, которую привносит данная терапия в лечение заболеваний сетчатки.
Что нужно делать, если я пропустил одну инъекцию препарата?
Поговорите со своим лечащим врачом о вашем индивидуальном графике инъекций и старайтесь его придерживаться. Пропуск в несколько дней не будет иметь серьёзного значения. Однако если же вы пропустили запланированную инъекцию на неделю и более, позвоните в клинику и поговорите со специалистом о скором возобновлении лечения.
После укола в глаз кровоизлияние что делать
С целью лечения консервативного лечения внутриглазных кровоизлияний с первых часов поступления используют аминокапроновую кислоту в виде местных и внутривенных инъекций. Этот препарат угнетает фибринолиз путем конкурентного торможения плазминогенактивирующего фермента и угнетения образования плазмина. К другой группе ингибиторов фибринолиза относятся гордокс, контрикал, имеющие аналогичное применение. Они угнетают фибринолиз за счет комплексирования с плазмином.
Для предупреждения рецидива кровотечения используют гемостатики, повышающие свертываемость крови. К гемостатикам общего действия относится викасол (витамин К), применяемый в виде внутримышечных инъекций.
Уникальным гемостатиком, активатором тромбопластина, является этамзилат (дицинон). Гемостатическое действие препарата при внутривенном введении развивается через 5—15 мин. Его используют для парабульбарных, внутримышечных, внутривенных инъекциий, а также внутрь в виде таблеток.
В связи с этим в отделе проведены клинические испытания нового отечественного фибринолитика «гемаза». Лечение травматической гифемы гемазой проведено у 17 больных. В группу сравнения включены 16 больных с традиционным лечением. Установлено: гифема в зависимости от выраженности рассасывалась полностью у всех больных при лечении гемазой в сроки 1—5 дней. В контрольной группе рассасывание отмечено у 57 % больных в сроки 5—7 дней. Эти результаты иллюстрируют следующие клинические примеры.
Больная П., 28 лет, находилась на стационарном лечении с диагнозом: OS-контузия глазного яблока II степени, гифема II степени, эрозия роговицы. При поступлении: острота зрения OD 1,0; OS 0,1 н/корр., ВГД OD 19 мм рт. ст., OS 21 мм рт. ст. При биомикроскопии: глаз раздражен, эрозия роговицы, в передней камере гифема 4 мм (рис. 5.10, а), хрусталик прозрачный, стекловидное тело прозрачное, рефлекс с глазного дна ослаблен.
На 3-й день после начала лечения препаратом гемаза кровь в передней камере полностью рассосалась. При выписке острота зрения OD 1,0; OS 0,8 н/корр.
Больная К., 42 года, находилась на стационарном лечении с диагнозом OS-обработанное проникающее ранение роговицы, внутриглазное инородное тело, гифема III степени. При поступлении: острота зрения OD 1,0; OS неправильное светоощущение. ВГД OU 20 мм рт. ст. При биомикроскопии: глаз раздражен, на роговице 4 узловых шва. Передняя камера заполнена кровью, с назальной стороны видна полулунная полоска радужки. Глубжележащие отделы не видны.
На 4-й день после начала лечения кровь рассосалась. При выписке острота зрения OD 1,0; OS 0,2 н/корр.
Лечение травматического гемофтальма гемазой осуществлено у 15 больных, традиционное лечение проводили у 52 пациентов (контрольная группа). Анализируя результаты лечения с помощью В-метода эхографии, следует заключить, что при использовании гемазы гемофтальм полностью рассосался у 67 % больных (10 глаз), а при традиционном методе лишь в 25 % случаев (13 глаз).
По данным квантитативной эхографии получены следующие результаты:
• частичный гемофтальм при лечении гемазой рассосался во всех случаях, а при традиционном методе лечения — только у 60 % больных;
• субтотальный гемофтальм полностью рассосался в 83,3 % случаев, а при традиционном методе — в 22 % случаях;
• тотальный гемофтальм полностью рассосался в 40 % случаев, а при традиционном методе лечения — лишь в 11 % случаев.
Учитывая полученные результаты и начавшийся серийный выпуск препарата, мы можем рекомендовать включение гемазы в число препаратов, рекомендуемых для лечения травматических внутриглазных кровоизлияний.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021