После солярия отекли глаза что делать
medportal-ru.turbopages.org
Онколог рассказал об опасных «эффектах» солярия
Чем ближе холода, тем больше дефицит ультрафиолета, а иметь ровную загорелую кожу хочется всегда. MedPotal задал самые важные вопросы о загаре в солярии дерматовенерологу консультативно-диагностического центра НМИЦ онкологии им. Н.Н. Петрова Роману Назарову.
МедПортал: «Существует мнение, что загар в солярии значительно повышает риск развития меланомы. Так ли это?»
Р.Н.: «Да, регулярное посещение солярия белокожими молодыми людьми в возрасте до 35 лет на 75% увеличивает риск появления меланомы, это данные Центра по контролю и профилактике заболеваний США. Посещение солярия в молодом возрасте может отозваться раком кожи спустя десятки лет. В нашей стране, я думаю, ситуация подобная. Кроме того, в Европе подсчитали, что посетитель солярия в возрасте от 20 до 35 лет, который загорает по 12 минут один раз в восемь дней, имеет на 90% больше шансов заболеть плоскоклеточным раком кожи до 50 лет. Это второй по частоте из раков кожи, тоже очень опасный.
Солярий особенно опасен для молодых людей, потому что они в погоне за стандартами красоты они быстро теряют чувство меры. Даже есть состояние, которое называется танорексия (от английского tan — «загар») — психологическая зависимость человека от загара. Чаще всего танорексией страдают подростки в возрасте от 12 до 16 лет, особенно девочки, в странах, где мало солнца. Считается, что, если человек два раза в неделю посещает солярий по 10 минут и не может от этого отказаться – это уже танорексия. Недаром во многих странах посещать солярий детям до 18 лет строго запрещено.»
МедПортал: «Связаны ли загар в солярии и раком груди?»
Р.Н.: «Это не миф. Регулярное посещение солярия – это доказанный фактор развития не только рака кожи (в частности кожи молочной железы и соска), но и рака молочной железы. Ведь избыточная инсоляция приводит к нарушению гормонального баланса, что способствует изменению тканей в молочной железе. Есть данные исследований в Европе о том, что у женщин, регулярно посещающих солярий, риск развития рака молочных желез после 40 лет в два раза выше.»
МедПортал: «Защищают ли «стикини» – наклейки на соски?»
Р.Н.: «Никакие наклейки на соски не могут давать полноценную защиту ни в солярии, ни на пляже. Солярий посещать я вообще никому не рекомендую, а на пляже обязателен купальник, полностью закрывающий молочную железу. На открытые участки кожи должен быть нанесен аптечный фотозащитный крем с комбинированными фильтрами от ультрафиолетовых лучей типа А, В и от инфракрасного излучения. Это основные лучи, которые повреждают кожу и провоцируют возникновение рака».
МедПортал: «Есть ли какие-то «терапевтические дозы» для солярийного загара, или лучше вообще от него отказаться раз и навсегда?»
Р.Н.: «Вот это уже точно миф, который внедряют маркетологи индустрии красоты. Никакой пользы от солярия нет. И даже если человек проживает в регионе, в котором недостаточно ультрафиолета, нехватку витамина D можно восполнить с помощью пищевых добавок и продуктов богатых этим витамином. А если речь идет о применении специального медицинского солярия, то есть фототерапии, то она используется при комплексном лечении кожных заболеваний, например, псориаза или атопического дерматита. Но это происходит в медицинском учреждении под контролем врача-физиотерапевта. И называется это не солярий, а фототерапия или физиотерапия. Во всех других случаях посещение солярия несет в себе огромные риски для здоровья и наносит больше вреда, чем приносит какую-то мифическую пользу. Солярий – это очевидное зло».
Отек лица от солнца: чем лечить?
Отек лица от солнца – признак получения солнечного ожога и является начальной стадией, которая со временем может развиться в серьезное поражение кожи.
Признаки солнечного ожога, необходимые меры первой помощи и дальнейшее лечение солнечного ожога – подробней в статье.
Признаки солнечного ожога
Солнечный ожог – острое воспаление верхних слоев кожи (до дермы), требующее немедленных мер, направленных на снятие воспаления и восстановление кожи.
Различают 4 степени солнечного ожога :
I степень – возникновение эритемы. Эритема очаговая или распространенная, легкая.
Интенсивность эритемы развивается в течение 12-24 часов. Умеренная проходит в течение 3 дней. Полное восстановление в течение 7 дней.
Кожа на ощупь горячая, сухая и немного отечная.
Болезненность и/или зуд отсутствуют или незначительные.
II степень – формирование на коже милиарных папул и пузырей (волдыри).
Сопровождаются общей симптоматикой: повышением температуры, ознобом, слабостью, головной болью.
Отмечается выраженный отек кожи.
Требуется обратиться за врачебной помощью. Возможно присоединение вторичной инфекции.
III и IV степени – редко встречаются, возникают при пребывании под палящим солнцем более 10 часов. Опасны для жизни и требуют незамедлительного обращения в службу скорой помощи.
Первые меры по снятию отека
Как только появилась отечность и подозрение на солнечный ожог необходимо:
Внутрь
Что нанести на кожу при солнечном ожоге
Примеры средств:
Крем увлажняющий для деликатной кожи, повседневный уход DermaQuest – крем легкой текстуры на основе ценных масел Арганы, Жожоба, Шиповника, антиоксидантов, регенерирующих и увлажняющих комплексов. Моментально смягчает, увлажняет и восстанавливает барьеры поврежденной кожи. Снимает раздражение и покраснение.
Крем «Восстанавливающий бальзам» для лица DermaQuest – с содержанием 1% гидрокортизона, микронизированного оксида цинка и антиоксидантов – максимальное противовоспалительное действие и регенерация поврежденных УФО клеток.
Крем «Пост Пил бальзам» для лица Circadia – содержит пантенол, аллантоин, пчелиное маточное молочко, сквалан и тетрапептид-22. Эффективный и негормональный бальзам мощного восстанавливающего и противоотечного действия. Must-have в косметичке на пляжном отдыхе!
Что нельзя делать при солнечном ожоге кожи
Немного простой и важной информации.
При солнечном ожоге запрещено:
Когда бить тревогу
Необходимо обратиться за медицинской помощью, если:
Отек лица после солнца и солярия

Как правило, отек лица после солнца локализуется в области лба, носа, глаз (их невозможно широко распахнуть), иногда – опухает только один глаз или половина лица. Это зависит от того, какая часть лица получила чрезмерную дозу ультрафиолета.
Существует две причины того, что отекло лицо после загара: аллергия на ультрафиолет или косметические средства для защиты организма от солнца, либо солнечный ожог.
В случае аллергии плотные неподвижные отеки внезапно без видимой причины растут под глазами, на щеках, губах, слизистых рта, языке, частые их спутники – зуд и сыпь. Если наблюдается бледность кожных покровов, наличие холодного пота, удушье, потеря сознания, то пострадавшему необходимо вызвать скорую помощь, поскольку не исключено развитие смертельно опасного ангионевротического отека.
При отсутствии опасности для жизни больной должен выпить антигистаминный препарат (Зиртек, Тавегил, Супрастин и т.д.) и обратиться за медицинской помощью.
Что делать, если отекло лицо после загара?
Врачи рекомендуют в случаях солнечных ожогов, сопровождающихся отечностью, использовать средства на основе пантенола, например, Бепантен, Депантенол, Пантенол.
Хорошо помогают от отеков маски из картофеля. Можно натереть его в сыром виде, как на драники или сварить и сделать пюре, добавив в него сметаны.
Прекрасное противоотечное действие оказывают также маски из тыквы, листовой или корневой петрушки, огурца, примочки из черного и зеленого чая.

Если на следующий день отечность не уменьшилась, следует обратиться за медицинской помощью.
Нельзя пребывать под прямыми солнечными лучами во время наибольшей активности светила, а именно, с 12 до 16 часов дня. При принятии солнечных ванн соблюдайте принцип постепенности, осторожно, день ото дня, увеличивая длительность загара.
Не пренебрегайте солнцезащитными средствами. На пляже и в солярии старайтесь двигаться, а не находиться в одной и той же позе, так загар ложится более ровно и меньше риск получить ожоги.

С помощью загара можно сделать свой внешний вид более привлекательным, но при этом воздействие ультрафиолетовых лучей несет ощутимый вред.

Если кожа в лицевой зоне обгорела на солнце, не смазывайте ее жирными, масляными веществами, лучше нанесите холодную сметану.

Чтобы быстро снять аллергический отек, важно знать, какой аллерген его спровоцировал и немедленно прекратить с ним контакт.

Причины этого явления могут быть связаны с некоторыми заболеваниями или аллергической реакцией организма.
Ожог роговицы глаза: лечение и первая помощь
В травматологии под ожогом понимают острую травму наружных оболочек тела агрессивными средами: высокой или низкой температурой, кислотой или щелочью, солнечным или иным волновым излучением и т.д.
Из всех офтальмологических травм ожог роговицы фиксируется у 15% пациентов. Большая часть из них получается на производстве, и лишь треть — в быту. По своей специфике они относятся к категории тяжелых повреждений, требующих срочного оказания помощи. Помимо опасности необратимых изменений тканей глазного яблока, ожоги чреваты интенсивным болевым шоком, негативно влияющим на функции жизненно важных органов.
Причины
Наиболее распространенными причинами ожогов наружной оболочки глаза, прилегающих к ней кожи век, слезных протоков и желез, а также глубоко расположенных структур, являются контакты с химическими веществами. Такое воздействие в офтальмологии относится к химическим ожогам роговицы и делится на несколько подвидов в зависимости от того, какое вещество попало на роговую оболочку:
По статистике, в основе любого ожога роговицы лежит несоблюдение стандартных мер безопасности при использовании бытовой или профессиональной химии, работы с потенциально опасными объектами.
Разновидности
Классификация термических, лучевых и химических ожогов роговицы глаза делит травму по степени повреждения тканей, локализации очага и стадии патологического процесса. В соответствии с этим выделяют 4 степени ожогов роговой оболочки глаза:
Легкая, или I степень — поверхностное повреждение, сопровождающееся легким покраснением конъюнктивы и кожи век, незначительным эрозированием поверхности роговицы, которая заметна только после обработки глаза флюоресцеином. Не требует интенсивной терапии, по мере заживления исчезает без следа. Не угрожает снижением зрения.
По признаку локализации и распространенности процесса выделяют три вида ожога роговицы:
В зависимости от стадии патологического процесса ожоги глаз делятся на:
Важно! Наиболее благоприятные прогнозы у легких поверхностных повреждений. Полное восстановление остроты зрения после них происходит через 12-24 месяца. Тяжелые повреждения зачастую приводят к стабильной потере зрения.
Симптомы
Клинически ожог роговицы всегда проявляется ярко и однозначно: даже не обладая специальными знаниями, сложно принять его за другую травму. Наиболее яркими симптомами химического и термического ожогов служат:
Лучевые повреждения сразу после их получения могут не сопровождаться неприятными симптомами. Жжение, слезотечение, светобоязнь, гиперемия и светобоязнь проявляются спустя несколько часов.
Первая помощь
По статистике, на степень и глубину повреждения роговицы влияет не вид травмирующего воздействия, а продолжительность его контакта с поверхностью глаза. Именно поэтому всем без исключения необходимо знать основные меры по оказанию первой помощи.
Важно! Быстрая и правильная реакция особенно важна для случаев, если имеет место термический или химический ожог роговицы глаза.
Что необходимо предпринять, чтобы остановить или ослабить влияние травмирующих факторов:
В первые часы после поступления больного в стационар медики должны провести промывание слезных каналов и удаление внедренных в оболочку глаза инородных тел. Для исключения инфицирования для промывания глаза используют нейтральные по химическому составу растворы антисептиков.
Важно! Категорически запрещено смывать химические реагенты с поверхности глаза другими химикатами, например, кислоты щелочью и наоборот, так как это может привести к дополнительным повреждениям. Специалисты отмечают, что лечить комбинированный ожог роговицы в разы сложнее, чем определенный его вид.
Лечение
Интенсивное лечение любых видов ожога роговой оболочки глаз начинается сразу после поступления больного в медицинское учреждение. Для начала назначают инстилляцию скополамина и атропина непосредственно в глаз. Эти препараты облегчают боль, уменьшают формирование спаек между роговицей и конъюнктивой.
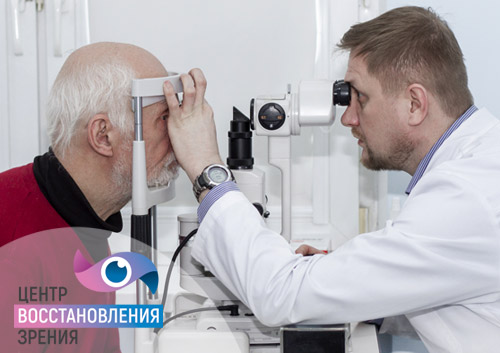
В первые сутки процесс изменения тканей под действием травмирующих факторов продолжается. Остановить его полностью невозможно, поэтому врачам предстоит дождаться стабилизации некротических процессов. На этом этапе важно не допустить инфицирования глазного яблока и снизить интенсивность симптоматики. Для этого используют:
После стабилизации состояния начинают восстановительное лечение. При отсутствии перфораций оболочек глаза ограничиваются консервативными методами:
Если ожог роговицы глубокий, назначаются гормональные средства, чаще всего глюкокортикоиды в форме растворов для инъекций в глазное яблоко или конъюнктиву.
Хирургическое вмешательство используется при глубоком и распространенном повреждении оболочек и внутренних структур глаза. При поражении передней камеры глаз проводят парацентез роговицы с последующей санацией камеры. При глубоких повреждениях глазного яблока удаляют погибшие участки конъюнктивы, роговой оболочки, стекловидное тело, после чего проводят пластическое восстановление удаленных тканей.
В отдаленном периоде больным может потребоваться пластическое восстановление век: устранение выворотов и заворотов, птоза, трихиаза, исправление послеожоговой катаракты, послойная кератопластика и т. д.
Последствия и возможные осложнения
При легкой степени поражения и своевременно назначенном лечении ожог роговицы не влечет серьезных последствий для здоровья. Менее радужные прогнозы имеют повреждения 2 и более тяжелых степеней. После них высока вероятность появления бельма, атрофии глазного яблока, катаракты, заращения конъюнктивального мешка. Более 80% ожогов глаз тяжелой степени заканчиваются частичной или полной потерей зрения.
gormed.su
Фотодерматоз
Заказать звонок
Солнечная аллергия, солнечная крапивница, фотодерматоз, солнечный герпес
К нашему всеобщему счастью пришло лето, а с ним и постоянное жаркое солнышко. После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу.
Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи.
Все мы знаем, что ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться при первых теплых лучах солнца, а у некоторых людей, только при длительном и интенсивном облучении, например во время отдыха в южных, тропических странах.
Классификация
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
Факторами, способствующими развитию фотодерматоза, могут быть:
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей с гнойным содержимым; по времени — могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия.
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться.
Диагностика
Не смотря на все вышенаписанное, заранее не паникуйте, не настраивайте себя на то, что может случиться, ведь всего не предвидишь.
Если Вы заметили, необычную реакцию на солнце, рекомендую обратиться к аллергологу или дерматологу, которые назначат вам определенный спектр анализов и тестов, с помощью которых можно будет подтвердить факт наличия аллергии или предрасположенности к ней.
Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование.
Медикаментозное лечение солнечной аллергии
Важно! – обратитесь к квалифицированному специалисту при первых же проявлениях солнечной аллергии, будьте осторожны с применением средств народной медицины, ведь затягивание времени и самолечение может привести к ухудшению симптомов.
В связи с тем, что провоцируют заболевание внутренние расстройства организма, лечение должно быть направлено на преодоление, как внешних последствий, так и внутренних причин солнечной аллергии.
Справиться с самым неприятным внешним проявлением – зудом, поможет применение мазей, гелей, которые содержат успокаивающие кожу, охлаждающие, ранозаживляющие компоненты. Обычно применяются препараты антигистаминной группы, не имеющие негативных реакций на солнечный свет. Врач может также при необходимости прописать и применение гормональных мазей, противовоспалительных препаратов и т.д.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, при том, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.
После долгой и холодной зимы первые лучи ласкового солнышка манят нас на природу. Хочется отдохнуть, набраться сил, укрепить свой иммунитет, приобрести здоровый и красивый оттенок кожи. Однако далеко не всегда солнечные лучи так приветливы, как нам казалось. Если вы заметили появление высыпаний и пятен на открытых участках тела, на которые попадало солнце, а также зуд, жжение кожи или ощущение «мурашек», «пощипывания», «покалывания» – или любые другие признаки фотодерматоза — стоит обратиться к аллергологу или дерматологу за развернутой консультацией.
Ультрафиолет и, соответственно, ожидаемые от него эффекты можно разделить на положительные и отрицательные. К положительным относится: ровный, красивый загар, уменьшение видимости косметических дефектов, выработка витамина D, масса положительных эмоций, дающая заряд бодрости и здоровья на целый год. Негативная сторона загара отображается в более быстром старении кожи, повышении риска опухолевых и аутоиммунных процессов, а у некоторых людей может развиться солнечная аллергия (фотодерматоз – боле широкое понятие), или как ее еще называют солнечная крапивница.
Причины и симптомы солнечной аллергии
Важно знать, что сами по себе солнечные лучи — не аллергены, они лишь являются провокаторами, пусковым механизмом в цепочке аллергической реакции.
Солнечная аллергия может появиться как при первых теплых лучах солнца, так и при длительном и интенсивном облучении, например, во время отдыха в южных, тропических странах.
Классификация фотодерматозов
Фотодерматиды в зависимости от факторов, вызывающих их, подразделяют на:
Факторами, способствующими развитию фотодерматоза, могут быть:
Часто аллергией на солнце страдают дети, чей иммунитет ослаблен, после болезни.
Симптомы, проявления фотодерматоза
Проявления солнечной аллергии могут быть различными от легкого раздражения до больших волдырей или пятен, покрывающих практически всю поверхность кожи. Что касается времени – они могут проявляться после получаса непрерывного пребывания на солнце или через некоторое время (до трех суток).
Важно помнить, что фотодерматоз не всегда зависит от дозы ультрафиолетового облучения, он может возникнуть даже после посещения солярия и проявиться в виде:
Реже бывают следующие симптомы:
Своими проявлениями солнечная аллергия чаще напоминает солнечный ожог, но отличительным и неприятным симптомом является, сильный зуд, с которым невозможно мириться. Также важным отличием служит четкость границ пятен или других высыпаний, которая свойственна только для солнечной крапивницы.
Диагностика солнечной аллергии

Невозможно бороться с болезнью не устраняя ее причин, поэтому будьте готовы к тому, что вам предложат комплексное обследование:
Лечение фотодерматоза

В связи с тем, что заболевание провоцируют внутренние расстройства организма, лечение должно быть направлено на преодоление как внешних последствий, так и хронических заболеваний и очагов инфекции.
Справиться с самым неприятным внешним проявлением – зудом, поможет применение мазей, гелей, которые содержат успокаивающие кожу, охлаждающие, ранозаживляющие компоненты. Обычно применяются препараты антигистаминной группы, не имеющие негативных реакций на солнечный свет. Врач может также при необходимости прописать и применение гормональных мазей, противовоспалительных препаратов и т. д.
Обязательно назначаются лекарственные препараты, которые способствуют нормализации обмена веществ, работы печени, обновлению клеток кожи. В большинстве случаев это витамины С, Е и В, антиоксиданты, а также никотиновая кислота.
Своевременный прием, начиная с середины февраля — начала марта, лекарственных средств, улучшающих обменные процессы, существенно повышает толерантность к ультрафиолету и в несколько раз уменьшает частоту возникновения рецидивов или делает их клинические проявления слабее. Кроме того, у некоторых больных удается достичь повышения резистентности к солнечному свету в 10—20 раз при применении фототерапии (повторных облучениях кожи в постепенно нарастающих дозах).
Профилактика солнечной аллергии
Помните, что отдых должен быть в меру активным, не стоит нагружать свой организм употреблением незнакомой, экзотической еды в больших количествах, алкоголя и тонизирующих напитков – ведь все это огромный стресс для всего организма! А постоянное пребывание на открытом солнце, притом, что диапазон волн в жарких странах отличается от привычного для нас, может послужить причиной развития солнечной аллергии.
Помните, что своевременное обращение к специалисту поможет вам избежать или уменьшить проявления солнечной крапивницы.







