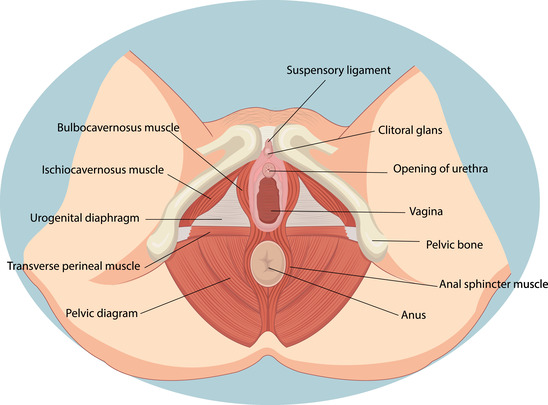
ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
ОБЛАСТЬ ВОСПАЛЕНИЯ
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Показания к применению
Технология проведения процедуры
Рекомендуемые дозы и курс лечения [5]
ЛИТЕРАТУРА
© ООО «Анджелини Фарма Рус», Россия, 2020
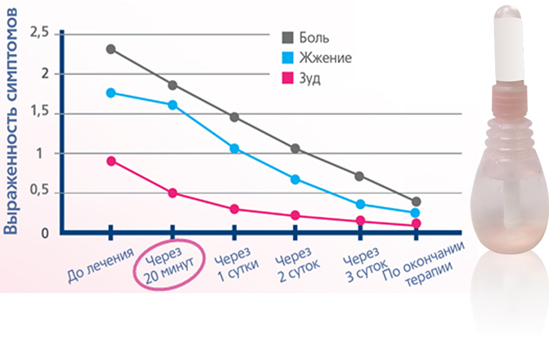
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку «Поделиться в социальных сетях», я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Лечение атрофического вагинита
Изменения слизистой оболочки влагалища, которые проявляются в виде истончения тканей, а также уменьшения концентрации гликогена и исчезновения лактобацилл. Процесс связан с возрастным дефицитом эстрогенов в постменопаузе. Лечение атрофического вагинита заключается в восполнении недостатка гормонов и восстановлении микрофлоры половых путей.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Причины атрофических изменений в постменопаузе
У женщин состав микрофлоры влагалища напрямую зависит от функции яичников. В них вырабатываются эстрогены, которые стимулируют накопление гликогена в клетках эпителия. Он постоянно обновляется, а слущенные клетки становятся питательной средой для лактобактерий. Здоровая микрофлора окисляет гликоген и выделяет молочную кислоту, перекись водорода и другие вещества, которые увлажняют слизистую оболочку. Благодаря кислой среде половые пути защищены от размножения патогенной флоры.
Постменопаузный атрофический вагинит формируется при недостатке эстрогенов. После 45 лет функция яичников начинает снижаться, в них прекращают созревать фолликулы, не вырабатывается нужная фракция гормонов. Поэтому с этого возраста могут появляться атрофические изменения в слизистой оболочке. Это первые симптомы приближающегося климакса.
Наиболее выраженные симптомы появляются в постменопаузу, или в период до 2 лет от последней самостоятельной менструации.
Но атрофический вагинит у женщин может появиться и до наступления менопаузы. Причинами этого могут быть:
Как проявляется вагинит?
Постменопаузальный атрофический вагинит развивается постепенно. Его первые симптомы могут появляться уже в 40 лет. Атрофия затрагивает не только слизистую оболочку влагалища, но и сосудистую стенку, связочный аппарат. Из-за недостатка эстрогенов, снижения кровотока, ткани не получают достаточного питания. Женщина может заметить, что во время полового акта появилась сухость. Со временем недостаток смазки делает интимные отношения болезненными, а после полового контакта могут появляться мажущие кровянистые выделения.
Сухость сохраняется постоянно, она дает ощущение стянутой кожи половых губ и преддверия влагалища, появляется нестерпимый зуд и жжение. Они могут усиливаться после полового акта или гигиенических процедур с мылом.
Нормальные бели исчезают, из-за гибели лактобактерий снижается защитная функция. Поэтому увеличивается риск заражения половыми инфекциями или обострения имеющихся хронических кольпитов. Постменструальный атрофический вагинит сопровождается смещением рН в щелочную сторону, поэтому у женщины развивается бактериальный вагиноз. Это невоспалительное изменение слизистой, при котором увеличивается концентрация анаэробной флоры. Беспокоят следующие симптомы:
Избавиться от признаков вагиноза можно, если провести лечение атрофического вагинита. Иначе признаки дисбактериоза будут прогрессировать.
Симптомы атрофических изменений при вагините сопровождаются дизурическими расстройствами. У женщины в постменопаузу появляется недержание мочи, которое проявляется при смехе и кашле, императивные позывы в туалет. Но если начать лечение основного заболевании, эти симптомы исчезают.
Постоянный зуд раздражает, усиливает стресс, ведет к развитию невроза. Одновременно из-за гормональных расстройств появляются нервно-психические расстройства, повышенная возбудимость, импульсивность, плаксивость.
Частота вагинита, вызванного атрофией, возрастает с возрастом. У женщин, которые вступили в фазу менопаузы 5-6 лет назад, болезнь развивается в 50% случаев. Те, у кого климакс начался 7-10 лет назад, сталкиваются с атрофией слизистой оболочки в 75% случаев.
Методы диагностики атрофического вагинита
Обследование при вагините в постменопаузу проводит врач-гинеколог. Начальным этапом обследования является сбор анамнеза. Женщина должна указать, с какого времени у нее появились признаки болезни. Если симптомы климакса выявлены раньше возрастной нормы, необходимо искать причины заболевания.
При осмотре на кресле врач отмечает истонченную слизистую оболочку влагалища, которая легко травмируется при касании инструментами. На ней могут быть заметны ссадины и мелкие трещины. Выделения при вагините могут отсутствовать, но после присоединения вагиноза отмечаются зловонные серые бели. Для уточнения состояния рН проводят нитрозаминовый тест. Для этого выделения смешивают с аммиаком на предметном стекле. При положительной реакции рыбный запах усиливается. Используются следующие методы диагностики вагинита:
Если признаки климакса появились раньше среднего возраста, проводят УЗИ малого таза, определяют гормональный профиль, исследуют щитовидную железу, а в некоторых случаях делают рентгенографию турецкого седла и КТ головного мозга.
Направления лечения вагинита
Чтобы уменьшить проявления вагинита, необходимо восполнить дефицит эстрогенов. Поэтому основное лечение постменопаузного вагинита проводится при помощи гормональных препаратов.
Женщинам с ранними симптомами климакса лечение начинают с комбинированных оральных контрацептивов. После 45 лет предпочтение отдают трехфазным препаратам. Но с 50 лет необходимо перейти на лекарственные средства, в состав которых входят натуральные эстрогены с гестагенами. Такое лечение называют заместительная гормональная терапия.
Для вагинита в постменопаузу предпочтительно использовать эстрогены одновременно с гестагенами. Это позволит избежать негативного влияния на матку и риска развития рака эндометрия. Но если у женщины была удалена матка вместе с яичниками, допускается лечение только эстрогенами.
Эстрадиол при вагините применяется в виде инъекций, депо-форм. В случаях, когда нет других признаков климакса, кроме сухости слизистой, не нужно системное применение гормонов. Пациенткам назначают свечи с гормонами или мази, крем, который втирают в кожу бедер или живота.
Использовать препараты эстрогенов постоянно нельзя. Врач назначает их по специальной схеме, когда в начале курса они используются ежедневно для насыщения организма, а затем переходят на поддерживающий режим лечения.
Негормональное лечение атрофического вагинита в постменопаузе применяется у женщин с противопоказаниями к терапии гормонами, а также, если с момента наступления климакса прошло больше 5-7 лет. Для этого применяют смягчающие и увлажняющие крема, проводят лечение антигистаминными препаратами, витаминными комплексами.
Женщинам при вагините рекомендуется специальная диета со сниженным количеством сахара, простых углеводов в виде выпечки, хлеба, макаронных изделий. Это необходимо, чтобы поддержать на нормальном уровне глюкозу крови и избежать ее повышения. Иначе гипергликемия усилит неприятные симптомы вагинита.
Гигиенические процедуры рекомендуют проводить без мыла, можно применять специальные гели для интимной гигиены, которые поддерживают рН на нормальном уровне.
Современные представления о лечении урогенитального кандидоза
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урог
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
В зарубежной литературе нередко употребляют термины «осложненный» и «вторичный» вульвовагинальный кандидоз. К осложненному относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, рак, болезни крови, иммунодефицит, в том числе ВИЧ-инфекция), т. е. случаи, плохо поддающиеся терапии.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
Противокандидозные препараты включают:
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
Препараты флуконазола являются «золотым стандартом» в лечении больных кандидозом. Для терапии данной патологии также применяются итраконазол и кетоконазол.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор
Н. М. Герасимова, доктор биологических наук, профессор
И. Ф. Вишневская
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Оценка эффективности препарата «Гексикон», суппозитории вагинальные, в терапии бактериального вагиноза
ГУ НИИ АКУШЕРСТВА И ГИНЕКОЛОГИИ им. Д.О.Отта РАМН
«Утверждаю»
Директор ГУ НИИАГ им. Д.О.Отта РАМН
Академик РАМН, профессор
Айламазян Э.К.
ВВЕДЕНИЕ
В настоящее время большое внимание уделяется изучению нормального и патологического микробиоценоза влагалища. Нормальный или физиологический микробиоценоз влагалища – это динамическое состояние, зависящее от разных факторов. Микроэкология влагалища меняется в зависимости от возраста и гормонального состояния женщины. В течение менструального цикла у женщин репродуктивного возраста также происходят динамические изменения в количестве и качестве вагинальной микрофлоры. Дни, когда доминирует лактобациллярная флора, сменяются днями, когда преобладают Gardnerella vaginalis и Bacteroides spp. Влагалищная экосистема динамична, а такие состояния, как бактериальный вагиноз и кандидоз, проявляются перемежающимся образом.
Бактериальный вагиноз – это клиническое состояние, не относящееся к инфекциям, передаваемым половым путем (ИППП), при котором нормальная вагинальная микрофлора, состоящая в основном из лактобацилл, замещается анаэробными бактериями, такими как Bacteroides, Mobiluncus, Gardnerella vaginalis, Mycoplasma hominis и анаэробные кокки. Вследствие снижения концентрации лактобацилл или полного их исчезновения происходит чрезмерное размножение других видов бактерий, которые в норме присутствуют лишь в незначительных количествах. В лечении бактериального вагиноза традиционно используют препараты, содержащие метронидазол – препарат, подавляющий развитие анаэробных микроорганизмов.
Лечение бактериального вагиноза до сих пор остается трудной задачей, т.к. даже применение метронидазола не всегда способствует элиминации анаэробных бактерий и нормализации клинической картины заболевания.
С целью успешного лечения бактериального вагиноза необходимо выявление и устранение причины развития этого состояния, поиск новых современных препаратов для элиминации анаэробных бактерий, создание препаратов местного воздействия, восстанавливающих нормальный физиологический микробиоценоз влагалища.
Поэтому предпринятое исследование представляется чрезвычайно актуальным.
ЦЕЛЬ
Основная цель исследования – изучение эффективности препарата «Гексикон» в виде вагинальных суппозиториев в терапии бактериального вагиноза.
1. Оценить эффективность терапии препаратом «Гексикон», суппозитории вагинальные, в дозировке 1 суппозиторий в сутки в течение 7-10 дней (степень уменьшения объективных и субъективных симптомов) в сравнении с эффективностью терапии препаратом «Гексикон», суппозитории вагинальные в дозировке 2 суппозитория в сутки в течение 7-10 дней у пациентов, страдающих бактериальным вагинозом (БВ)
2. Оценить безопасность терапии препаратом «Гексикон», суппозитории вагинальные, (регистрация побочных эффектов) у пациентов, страдающих БВ
3. Изучить влияние препарата «Гексикон», суппозитории вагинальные, на состояние нормальной микрофлоры влагалища по окончании терапии основного заболевания (наличие и количество лактобацилл по результатам микроскопического и бактериологического исследования вагинального содержимого), необходимость в назначении эубиотиков после окончания терапии препаратом «Гексикон»
МАТЕРИАЛ И МЕТОДЫ
Исследование проводилось на базе Государственного учреждения Научно-исследовательский институт акушерства и гинекологии им. Д.О. Отта РАМН, поликлиника и лаборатория микробиологии.
Название исследования: Оценка эффективности препарата «Гексикон», суппозитории вагинальные, в терапии бактериального вагиноза.
Обследовано 60 небеременных женщин в возрасте от 18 до 45 лет, средний возраст – 28,3 года с диагнозом бактериальный вагиноз.
Критерии включения :
1. Женщины в возрасте от 18 до 45 лет
2. Пациентки с диагнозом бактериальный вагиноз
3. Пациентки, соблюдающие указания врача и исключающие половые контакты в течение всего периода наблюдения
Критерии исключения :
1. Пациентки с диагнозом кандидозный кольпит
2. Женщины, страдающие острыми и хроническими (в стадии обострения) заболеваниями малого таза, требующие назначения системной антибиотикотерапии
3. Больные с ИППП – сифилисом (диагностика на основании клинической картины заболевания и RW); гонореей, трихомониазом (диагностика на основании клинической картины заболевания и микроскопического исследования из V, C, U); хламидиозом, уреаплазмозом и микоплазмозом (диагностика на основании ПЦР); острым генитальным герпесом (наличие клинических проявлений)
4. Индивидуальная непереносимость компонентов препарата
5. Больные, которые нуждаются в недопустимой сопутствующей терапии
6. Женщины в период беременности и лактации, а также отсутствие активной контрацепции и/или желание забеременеть
Рандомизация проходила на основании рандомизационного списка, разработанного медицинским отделом ОАО «Нижфарм».
Наблюдение проводилось во время 5 визитов пациенток.
Скрининговые процедуры проводились в амбулаторных условиях. Скрининг не превышал 3 дней. В течение визита исследователь выполнял следующие процедуры:
— Выяснял анамнестические данные: длительность заболевания, провоцирующие факторы, предшествующую терапию, эффект от предшествующей терапии
— Выяснял жалобы пациентки
— Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
— Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого с 10% КОН
— Проводил лабораторные исследования: (микроскопия мазков, окрашенных по Граму из отделяемого V, C, U; серологическое исследование крови на RW и ВИЧ, исследование на ИППП), бактериологическое исследование влагалищного содержимого
— Оценивал критерии включения/исключения
— Заполнял ИРК страницы визит 0
— Приглашал пациентку на визит 1
Визит 1 проводился исследователем по завершении скрининговых процедур не позднее 2 дней после Визита 0.
В течение визита исследователь выполнял следующие процедуры:
— Оценивал критерии включения/исключения
— Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
— Назначал препарат «Гексикон» (в соответствии с рандомизационным списком, по 1 или 2 суппозитория в день в течение 7 дней)
— Заполнял ИРК страницы визит 1
— Приглашал пациентку на визит 2
Визит 2 осуществлялся на 8 день исследования.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
— Оценивал динамику жалоб пациента
— Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
— Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого
— Проводил лабораторные анализы: (микроскопия мазков, окрашенных по Граму из отделяемого V, C, U)
— В случае необходимости решал вопрос о продолжении терапии до 10 дней.
— Регистрировал нежелательные явления и изменения в сопутствующей терапии, если такие имели место
— Заполнял ИРК страницы визит 2
— Приглашал пациентку на визит 3 (в случае, если терапия была продолжена до 10 дней) или на визит 4 (в случае выздоровления и прекращения терапии)
Визит 3 осуществлялся на 11-й день исследования только в случае продолжения терапии до 10 дней.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
— Оценивал комплаентность пациентки
— Оценивал динамику жалоб пациентки
— Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
— Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого
— Проводил лабораторные анализы: (микроскопия мазков, окрашенных по Граму из отделяемого V, C, U)
— Регистрировал нежелательные явления и изменения в сопутствующей терапии, если такие имели место
— Заполнял ИРК страницы визит 3
— Приглашал пациентку на визит 4
Визит 4 осуществлялся на 20-й день исследования.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
— Оценивал динамику жалоб пациентки
— Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
— Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого
— Проводил лабораторные анализы: микроскопия мазков, окрашенных по Граму из отделяемого V, C, U), бактериологическое исследование влагалищного содержимого c посевом на селективные среды для выделения лактобацилл
— Оценивал эффективность терапии, в случае необходимости (если количество лактобацилл при микроскопическом исследовании вагинального содержимого оценивалось как «очень скудное») назначал пациентке эубиотики интравагинально и приглашал пациентку на Визит 5.
— Если назначения эубиотиков не требовалось, пациентка завершала исследование
— Регистрировал нежелательные явления и изменения в сопутствующей терапии, если такие имели место
— Заполнял ИРК страницы визит 4 и страницы ИРК «Заключительная информация о пациенте» в случае, если пациентка закончила исследование на Визите 4
Визит 5 осуществлялся на 40-й день исследования для пациенток, которым были назначены эубиотики для коррекции микробиоценоза влагалища.
В ходе данного визита врач-исследователь выполнял следующие процедуры:
— Оценивал динамику жалоб пациентки
— Проводил физикальное обследование: наружный осмотр области промежности, (гиперемия, болезненность, отек тканей, характер выделений), бимануальное гинекологическое исследование, осмотр слизистой влагалища (гиперемия, отек тканей, характер выделений)
— Определял рН влагалищного содержимого, проводил аминотест влагалищного содержимого
— Проводил лабораторные анализы: микроскопия мазков, окрашенных по Граму из отделяемого V, C, U), бактериологическое исследование влагалищного содержимого с посевом на селективные среды для выделения лактобацил
— Оценивал эффективность терапии
— Регистрировал нежелательные явления и изменения в сопутствующей терапии, если такие имели место
— Заполнял ИРК страницы визит 5 и страницы ИРК «Заключительная информация о пациенте»
Условия хранения:
Препарат «Гексикон» получен и распределен между пациентками. Препарат хранился в сухом, прохладном защищённом от света месте, при температуре не выше 25 0 С в запираемом помещении с ограниченным доступом.
Назначение препарата:
Препарат «Гексикон» назначался по 1 или 2 суппозитория ежедневно. Курс терапии продолжался 7 дней. На Визите 2 на основании клинической картины и результатов лабораторного обследования врач решал вопрос о продолжении терапии до 10 дней.
В случае отсутствия или очень скудного количества лактобацилл при микроскопическом исследовании вагинального отделяемого на Визите 4 назначались эубиотики.
Не назначались препараты, вводимые вагинально (кроме препарата «Гексикон»), препараты метранидазола местного и системного назначения, другие антибиотики местного или системного назначения.
Оценивались следующие параметры эффективности:
Субъективные жалобы пациентки (наличие/отсутствие общего дискомфорта, зуд, боль, жжение, наличие/отсутствие характерных выделений)
Объективные клинические симптомы (при осмотре и пальпации – гиперемия, отек, болезненность, наличие/отсутствие характерных выделений)
Лабораторные показатели (количество лейкоцитов, наличие ключевых клеток, качественный и количественный состав влагалищной микрофлоры при микроскопическом и бактериологическом исследованиях)
Наличие лактобацилл при микроскопическом исследовании вагинального отделяемого по окончании терапии и через 10-12 дней после окончания терапии.
Для оценки терапевтического эффекта использовались следующие критерии эффективности:
удовлетворительный эффект – улучшение: положительная динамика субъективной (зуд, боль, жжение) и объективной симптоматики, недостаточная для отнесения эффекта к категории «хороший эффект»
Безопасность и переносимость препарата оценивались на основе регистрации побочных эффектов, связанных с применением препарата «Гексикон», суппозитории вагинальные.
РЕЗУЛЬТАТЫ
Сравнительное исследование по применению препарата «Гексикон», суппозитории вагинальные, проведено в двух группах пациенток в бактериальным вагинозом (по 30 человек в каждой группе). Одна группа получала вагинальные суппозитории «Гексикон» по 1 в сутки в течение 7 дней. Вторая группа получала эти же суппозитории по 2 в сутки в течение 7 дней.
Все 60 женщин обратились с жалобами на выделения из половых путей. Жалобы на запах этих выделений были у 45 человек, что составило 75%. Жалобы на зуд в области промежности были у 20 женщин (33,3%), жжение в области половых органов – у 15 женщин (25%).
При физикальном осмотре на визите 0 (до лечения) у всех 60 женщин имелись пенистые выделения из влагалища и отсутствие гиперемии слизистой влагалища. У всех женщин положительный аминотест (появление запаха аммиака при соединении 1 капли выделений, помещенных на стекло, и 1 капли 10% раствора КОН), рН влагалищных выделений – 4,6 – 4,8.
При микробиологическом исследовании отделяемого влагалища получены следующие результаты. При микроскопии вагинальных мазков выявлены единичные лейкоциты (1-3-5 в поле зрения микроскопа), наличие «ключевых клеток». При посевах вагинального отделяемого Gardnerella vaginalis обнаружены в количестве >10 4 КОЕ/мл у 35 человек (58,3%), 10 3 КОЕ/мл у 22 человек (36,7%), 10 2 КОЕ/мл у 3 человек (5%), кроме того у пациенток обнаруживались представители кокковой группы и кишечной группы микроорганизмов. Лактобациллы в посевах не обнаружены.
На визите 1 – назначено лечение по схемам, приведенным выше.
На 2 визите при оценке состояния пациенток всеми женщинами отмечено отсутствие симптомов БВ: жалобы на выделения отсутствовали, при физикальном осмотре выделения из влагалища не зафиксированы, аминный тест был отрицательным, рН вагинальных выделений был равен 4,5. Микроскопически «ключевые клетки», гарденереллы не определялись. Ни одной пациентке не потребовалось продления терапии до 10 дней. В 1 и 2 группе применение препарата Гексикон привело к нормализации микрофлоры влагалища, что подтверждает эффективность данного препарата для лечения бактериального вагиноза при одно- и двухкратном применении препарата Гексикон в течение суток. Поэтому визит 3 был исключен. Женщины сразу приходили на визит 4 (через 12 дней).
Удовлетворительный эффект отмечен у 11 женщин. В 1 группе – у 10 (33,3%) женщин, во 2 группе – у 1 (3,3%). У этих женщин отмечались только незначительные скудные выделения из половых путей, которые их беспокоили. Количество лактобацилл в отделяемом влагалища у этих женщин было скудным, при микроскопическом исследовании была обнаружена грамвариабельная флора., рН вагинального содержимого 4,5, аминотест отрицательный. В связи с этим был назначен эубиотический препарат «Ацилакт» по 1 свече в сутки вагинально на 10 дней.
На 5 визите у всех 11 женщин отмечен хороший эффект: отсутствие жалоб, отсутствие объективной симптоматики БВ. Микробиологически отмечено также выздоровление.
Нежелательных явлений или побочных реакций у пациенток обеих групп не было.
ВЫВОДЫ
Проведено изучение эффективности терапии препаратом «Гексикон», суппозитории вагинальные, в дозировке 1 суппозиторий в сутки в течение 7 дней в сравнении с эффективностью терапии препаратом «Гексикон», суппозитории вагинальные в дозировке 2 суппозитория в сутки в течение 7 дней у пациенток, страдающих бактериальным вагинозом (БВ)
1. Установлена клиническая и микробиологическая эффективность применения разных схем терапии препаратом Гексикон через 12 дней после 7-ми дневной терапии, которая составила 66,7% для схемы в 1 суппозиторий в течение 7 дней и 96,7% для схемы в 2 суппозитория в течение 7 дней. Сразу после 7-дневной терапии (на 8-ой день наблюдения) у всех пациенток в обеих группах отмечался хороший эффект: выделения отсутствовали, аминный тест был отрицательным, рН в норме, микроскопически «ключевые клетки», гарденереллы не определялись. Таким образом, эффективность применения препарата Гексикон для лечения бактериального вагиноза 1 раз и 2 раза в день сразу по окончании лечения практически не отличается.
2. Зарегистрировано отсутствие угнетающего влияния препарата «Гексикон», суппозитории вагинальные, на состояние нормальной микрофлоры влагалища, в частности лактобациллы, т.к. у 96,7% пациенток, принимавших по 2 суппозитория Гексикона в сутки, и у 67,7% пациенток, принимавших по 1 суппозиторию в сутки, на 20-й день наблюдения при посевах было зарегистрировано достаточное количество лактобацилл (>10 3 КОЕ/мл). Таким образом, отсутствие угнетающего действия препарата Гексикон на лактобактерии, позволяет у большинства пациенток ограничиться одним этапом лечения – назначением препарата Гексикон без добавления эубиотиков.
3. По окончании терапии бактериального вагиноза назначение эубиотиков потребовалось лишь 11 пациенткам (18,3%), 10 (33,3%) пациенткам из 1 группы (1 суппозиторий 7 дней) и 1 (3,3%) пациентке из 2 группы (2 суппозитория 7 дней).
4. Применение эубиотиков в течение 10 дней по окончании терапии препаратом Гексикон у 10 (33,3%) женщин в первой группе, и у 1 (3,3%) женщины во второй группе, позволило добиться хорошего эффекта терапии без дополнительного назначения лекарственных препаратов (у всех пациенток по окончании приема эубиотиков исчезли клинические и лабораторные симптомы БВ, нормализовалась лактофлора).
5. Проведена оценка безопасности терапии препаратом «Гексикон», суппозитории вагинальные. Побочных эффектов от лечения препаратом «Гексикон» у пациенток, страдающих БВ, не было.
Таким образом, вагинальные свечи «Гексикон», применяемые по 1 и 2 свече в течение 7 дней, являются высоко эффективными препаратами для лечения бактериального вагиноза. Через 7 дней лечения клинико-микробиологическое излечение наступало у 100% пациенток обеих групп. Схема терапии по 2 свечи в сутки в течение 7 дней более эффективна по сравнению со схемой терапии по 1 свече в сутки в течение 7 дней. Отрицательное влияние на нормальную микрофлору влагалища не зарегистрировано. При применении 2 свечей в сутки восстановление нормальной микрофлоры происходит быстрее, чем при применении 1 свечи в сутки, вследствие лучшей санации влагалища и исчезновения аэробных и анаэробных микроорганизмов, которые находятся в антагонистических взаимоотношениях с лактобациллами, в результате чего последние начинают усиленно размножаться. Это происходит вследствие конкурентного подавления сопутствующей микрофлоры препаратом «Гексикон» и размножения лактобацилл. В случае назначения препарата Гексикон по 1 суппозиторию в сутки 7 дней, необходимо сразу после завершения курса лечения препаратом Гексикон проводить второй этап лечения с использованием местного эубиотика. В этом случае эффективность лечения 100%.
Врач-исследователь: к.м.н. Н.К. Селимян
Руководитель исследования: Профессор А.М. Савичева:
Директор ГУ НИИАГ им. Д.О.Отта РАМН Академик РАМН, профессор Э.К. Айламазян