Какие бывают пороки, и к чему они приводят после рождения ребенка
Специалистам известно более 100 видов врожденных пороков сердца и сосудов. Некоторые из них являются относительно простыми по анатомии и тяжести проявления заболевания после рождения ребенка. К таким порокам можно отнести открытый артериальный проток (сообщение между аортой и легочной артерией, которое в норме должно закрываться практически сразу после рождения ребенка), дефекты межпредсердной и межжелудочковой перегородок (отверстия в перегородках сердца, которых не должно быть в норме), незначительные изменения клапанов сердца. Дети с такими пороками находятся под тщательным наблюдением кардиологов, при необходимости им назначается соответствующее лечение. Дефекты небольших размеров, как правило, не нарушают нормальной работы сердца, не мешают росту и развитию ребенка и, нередко, самопроизвольно закрываются в первый год жизни. Большие дефекты, оказывающие негативное влияние на развитие ребенка и приводящие со временем к развитию сердечной недостаточности, должны быть подвергнуты оперативному лечению в специализированных кардиохирургических клиниках. Операции по устранению таких пороков считаются относительно несложными и, с точки зрения опытных кардиохирургов, хорошо отработанными технически.
При любом из таких пороков стремительно развивается и нарастает сердечная недостаточность. Сердце оказывается не в состоянии обеспечить кислородом и питательными веществами ткани организма, с чем связано крайне тяжелое состояние детей сразу после рождения. Эти пороки являются несовместимыми с жизнью и достаточно быстро приводят к гибели ребенка в том случае, если ему не будет проведена хирургическая операция. Некоторые из этих пороков специалисты называют “критическими”, т.е. требующими хирургического вмешательства в первые дни, а иногда и часы жизни ребенка.
От чего зависит успех операции
В связи с интенсивным развитием кардиохирургии, как в мире в целом, так и в нашей стране, большинство таких тяжелых пороков сегодня успешно оперируется, несмотря на высочайшую степень сложности таких операций. Однако важно отметить, что успех хирургического лечения напрямую зависит от того, насколько оперативно ребенок был доставлен в специализированную клинику, а также от правильного выбора тактики его лечения в первые часы или дни до операции. Упущенное драгоценное время, которое тратится на постановку диагноза, и связанные с этим тактические ошибки в лечении таких больных, приводят к развитию тяжелых нарушений во всем организме, что часто является причиной неудачного исхода операции. Именно поэтому о наличии у ребенка врожденного порока сердца необходимо знать задолго до его рождения. Это дает возможность врачам правильно определить тактику ведения беременности, организовать проведение родов в специализированном роддоме, максимально рано доставить новорожденного в кардиохирургический стационар и вовремя оказать ему специализированную помощь по подготовке к операции.
Порок сердца: причины, симптомы, диагностика, лечение
Порок сердца – это деформация и патологические изменения в структуре клапанов, перегородок и стенок камер, которые ведут к неправильной работе органа и нарушению внутрисердечной гемодинамики.
Заболевание бывает врожденным и приобретенным. Вероятность передачи врожденного порока сердца от матери ребенку составляет от 3% до 50%. У клинически здоровых родителей риск рождения ребенка с такой патологией равен 1% [1].
Порок сердца связан с высоким риском внутриутробной и детской смертности, внезапной смерти у пациентов старшего возраста, а также снижает качество жизни и трудоспособность, приводит к инвалидизации.
Профилактика заболевания включает грамотное планирование беременности, здоровый образ жизни, своевременную диагностику и лечение патологии на ранних стадиях. Наиболее эффективной терапией считается хирургическое вмешательство.
Классификация и причины пороков сердца
По происхождению выделяют два основных класса этого заболевания.
По общей оценке гемодинамики пороки сердца бывают компенсированными, субкомпенсированными или декомпенсированными.
По числу пораженных клапанов выделяют многоклапанный (трикуспидальный или митральный) или комбинированный порок сердца (с вовлечением обоих клапанов и/или аорты).
Симптомы порока сердца
При незначительном нарушении симптомы заболевания длительное время не проявляются. Если гемодинамика серьезно нарушена, то отмечаются одышка, синюшность кожи, отеки, боли в области сердца, учащенное сердцебиение, беспричинный кашель, повышенная утомляемость, ухудшение трудоспособности, головокружение и обмороки, повышенное или пониженное артериальное давление. При аускультации также выявляют шум в сердце.
У новорожденных порок сердца проявляется появлением синюшности при кормлении грудью, холодными конечностями и кончиком носа, плохим прибавлением веса, отставанием в развитии.
Диагностика пороков сердца
Врач может заподозрить заболевание при первичном осмотре по таким внешним признакам, как синюшность или бледность кожи, одышка в покое. При аускультации выслушиваются характерный шум в сердце или нарушения ритма. С помощью пальпации врач выявляет отеки, пульсацию вен, границы печени. Перкуторно прослушиваются легкие и сердечные тоны, определяются границы сердца.
Важное значение имеет сбор анамнеза: жалобы пациента (для детей – симптомы, которые наблюдаются родителями), хронические, наследственные и перенесенные инфекционные заболевания.
Для подтверждения и уточнения диагноза проводят дополнительные обследования.
Лабораторная диагностика порока сердца включает общий анализ крови (лейкоформула, гематокрит), анализ мочи по Нечипоренко. Из инструментальных методов применяют электрокардиограмму, суточный мониторинг по Холтеру, УЗИ сердца, рентгенографию органов грудной клетки, МРТ сердца и крупных сосудов, ЭХО-КГ.
Лечение порока сердца
При врожденной патологии диагноз обычно известен еще до родов. Эффективным считается только хирургическое лечение, направленное на полное устранение причины. Чем раньше будет проведена операция по коррекции порока сердца, тем больше шансов на то, что дефект не скажется на развитии ребенка, и тем меньше риск послеоперационных осложнений. Если такое вмешательство невозможно, то ребенку назначают специальный режим физической активности и питания.
Тактика лечения приобретенного заболевания предусматривает комплексный подход. В этой подгруппе пациентов сначала применяют медикаментозное (симптоматическое) лечение, диетотерапию, коррекцию образа жизни. При отсутствии эффекта, ухудшении симптомов или риске осложнений назначают операцию.
Прогноз при пороке сердца
Ввиду серьезности заболевания остро встает вопрос о том, сколько живут пациенты с пороком сердца и как увеличить продолжительность их жизни.
Согласно статистике, 25% детей с врожденной патологией умирают в раннем младенчестве и еще порядка 50% – на первом году жизни. Без лечения до подросткового возраста доживают около 10% детей. Благодаря современным технологиям до 80% людей с врожденным пороком сердца доживают до средних лет [2].
При клапанных пороках сердца отмечается высокий процент внезапной смерти, поэтому своевременность хирургического лечения в этой подгруппе пациентов играет решающую роль.
Приобретенная патология может проявиться в позднем возрасте. Продолжительность жизни в этом случае зависит от общего состояния здоровья пациента, физической выносливости, индивидуальных особенностей, условий жизни и работы.
Профилактика и рекомендации при пороках сердца
Врожденный порок сердца можно предотвратить только путем комплексной оценки состояния здоровья родителей при планировании беременности, соблюдения полноценной диеты и надлежащих условий для беременной женщины.
Профилактика приобретенного порока сердца заключается в своевременном и полном излечении основного заболевания, вызвавшего патологию. Общие рекомендации включают соблюдение кардиотрофической диеты, отказ от курения и алкоголя, умеренные физические нагрузки, избегание простудных и инфекционных заболеваний, прохождение регулярного осмотра у кардиолога.
7 смертных грехов, или Сколько страстей могут нас погубить на самом деле
Приблизительное время чтения: 8 мин.
Вопреки распространенному мнению, выражение «семь смертных грехов» отнюдь не указывает на некие семь поступков, которые бы являлись самыми тяжелыми грехами. В действительности список таких поступков может быть намного длиннее. А число «семь» указывает здесь лишь на условное объединение этих грехов в семь основных групп.
У православных христиан идет Великий пост — время сугубого покаяния. Мы предлагаем нашим читателям пройти его с «Фомой». Покаяние — это путь человека к Богу. Но что Церковь понимает под покаянием? Можно ли ему научиться? Что говорится в Библия о покаянии? Для чего нужно таинство исповеди? Как к нему подготовиться? Мы собрали ответы на эти и многие другие вопросы. Добавили личные история покаяния святых и наших современников. Каждый день на foma.ru вас ждет очередной материал. Надеемся, наш проект поможет вам чаще вспоминать о главной цели Великого поста — подготовить свое сердце к встрече с Воскресшим Спасителем. Все материалы о покаянии вы можете посмотреть здесь.
Впервые такую классификацию предложил святитель Григорий Великий в 590 году. Хотя наряду с ней в Церкви всегда существовала и другая классификация, насчитывающая не семь, а восемь основных греховных страстей. Страстью называется навык души, который сформировался в ней от многократного повторения одних и тех же грехов и стал как бы природным ее качеством — так, что человек не может избавиться от страсти даже когда поймет, что она приносит ему уже не удовольствие, а мучение. Собственно, слово «страсть» в церковнославянском языке как раз и означает — страдание.
Св. Феофан Затворник пишет об отличии смертного греха от менее тяжкого: «Смертный грех есть тот, который отнимает у человека нравственно-христианскую жизнь его. Если нам известно, в чем нравственная жизнь, то определение смертного греха не трудно. Жизнь христианская есть ревность и сила пребывать в общении с Богом исполнением Его святого закона. Потому всякий грех, который погашает ревность, отнимает силу и расслабляет, отдаляет от Бога и лишает Его благодати, так что человек после него не может воззреть на Бога, а чувствует себя отделенным от Него; всякий такой грех есть грех смертный. …Такой грех лишает человека благодати, полученной в крещении, отнимает Царство Небесное и отдает суду. И это все утверждается в час греха, хотя не совершается видимо. Такого рода грехи изменяют все направление деятельности человека и самое его состояние и сердце, образуют как бы новый источник в нравственной жизни; почему иные определяют, что смертный грех есть тот, который изменяет центр деятельности человеческой».
И не так уж важно, на сколько категорий подразделяются эти грехи — на семь или на восемь. Гораздо важнее помнить о той страшной опасности, которую таит в себе любой такой грех, и всячески стараться избегать этих смертоносных ловушек. А еще — знать, что даже для согрешивших таким грехом остается возможность спасения. Святитель Игнатий (Брянчанинов) говорит: «Впадший в смертный грех да не впадает в отчаяние! Да прибегает к врачевству покаяния, к которому призывается до последней минуты его жизни Спасителем, возвестившим во Святом Евангелии: верующий в Меня, если и умрет, оживет (Ин 11:25). Но бедственно пребывать в смертном грехе, бедственно — когда смертный грех обратится в навык!»
А преподобный Исаак Сирин сказал еще определеннее: «Нет греха непростительного, кроме греха нераскаянного».
Семь смертных грехов
1. Гордость
«Началом гордыни бывает обычно презрение. Тот, кто презирает и считает за ничто других — одних считает бедными, других людьми низкого происхождения, третьих невеждами, вследствие такого презрения доходит до того, что почитает себя одного мудрым, благоразумным, богатым, благородным и сильным.
…Как узнается гордый и чем исцеляется? Узнается потому, что домогается предпочтения. А исцеляется, если будет верить суду Сказавшего: Бог гордым противится, а смиренным дает благодать (Иак 4:6). Впрочем, надо знать, что, хотя убоится суда, произнесенного за гордость, однако не может исцелиться от этой страсти, если не оставит всех помышлений о своей предпочтительности».
Свт. Василий Великий
Гордость — самодовольное упоение собственными достоинствами, подлинными или мнимыми. Овладев человеком, она отсекает его сначала от людей малознакомых, потом — от родных и друзей. И наконец — от самого Бога. Никто не нужен гордому, даже восторг окружающих его не интересует, и лишь в себе самом он видит источник собственного счастья. Но как любой грех, гордость не приносит подлинной радости. Внутреннее противостояние всему и вся иссушает душу гордого человека, самодовольство, словно короста, покрывает ее грубым панцирем, под которым она мертвеет и становится неспособной к любви, дружбе и даже к простому искреннему общению.
2. Зависть
«Зависть есть печаль из-за благополучия ближнего, которая ищет не добра для себя, а зла для ближнего. Завистливый хотел бы видеть славного бесчестным, богатого — убогим, счастливого — несчастным. Вот цель зависти — видеть, как завидуемый из счастья впадает в бедствие».
Святитель Илья Минятий
Такое расположение человеческого сердца становится стартовой площадкой для самых страшных преступлений. А также бесчисленного множества больших и мелких пакостей, которые люди творят только ради того, чтобы другому человеку стало плохо или хотя бы перестало быть хорошо.
3. Чревоугодие
«Чревоугодие разделяется на три вида: один вид побуждает принимать пищу раньше определенного часа; другой любит только пресыщаться, какой бы то ни было пищей; третий хочет лакомой пищи. Против этого христианин должен иметь троякую осторожность: ожидать определенного времени для принятия пищи; не пресыщаться; довольствоваться всякой самой скромной пищей».
Преподобный Иоанн Кассиан Римлянин
Чревоугодие — рабство собственному желудку. Оно может проявлять себя не только в безумном обжорстве за праздничным столом, но и в кулинарной разборчивости, в тонком различении оттенков вкуса, в предпочтении изысканных блюд простой пище. С точки зрения культуры между грубым обжорой и утонченным гурманом — пропасть. Но оба они — рабы своего пищевого поведения. И для того, и для другого еда перестала быть средством поддержания жизни тела, превратившись в вожделенную цель жизни души.
4. Блуд
«…сознание все более и более наполняется картинами сладострастия, грязными, жгучими и соблазнительными.
Сила и ядовитый чад этих образов, чарующих и позорных, таковы, что вытесняют из души все возвышенные мысли и желания, которые увлекали (молодого человека) раньше. Нередко бывает, что человек не в состоянии думать более ни о чем другом: им всецело владеет демон страсти. На каждую женщину он не может смотреть иначе, как на самку. Мысли одна другой грязнее ползут в его отуманенном мозгу, а в сердце одно желание — удовлетворить свою похоть. Это уже состояние животного или, вернее, хуже животного, потому что животные не доходят до того разврата, до которого доходит человек».
Священномученик Василий Кинешемский
Грех блуда включает в себя все проявления половой активности человека вопреки естественному способу их осуществления в браке. Беспорядочная половая жизнь, супружеские измены, всевозможные извращения — все это различные виды проявления блудной страсти в человеке. Но хотя это и телесная страсть, истоки ее лежат в сфере ума и воображения. Поэтому к блуду Церковь относит и непристойные мечтания, просмотр порнографических и эротических материалов, рассказ и слушание похабных анекдотов и шуток — все то, что способно возбудить в человеке фантазии на сексуальную тему, из которых потом вырастают и телесные грехи блуда.
5. Гнев
Святитель Тихон Задонский
Человек в гневе страшен. А между тем гнев — естественное свойство человеческой души, вложенное в нее Богом для отвержения всего греховного и неподобающего. Этот полезный гнев был извращен в человеке грехом и превратился в гнев на ближних людей порой по самым ничтожным поводам. Обиды другим людям, ругань, оскорбления, крики, драки, убийства — все это дела неправедного гнева.
6. Алчность (корыстолюбие)
«Корысть есть ненасытимое желание иметь, или искание и стяжание вещей под видом пользы, затем только, чтобы сказать об них: мои. Предметов этой страсти множество: дом со всеми его частями, поля, слуги, а главное — деньги, потому что ими можно всё доставать».
Святитель Феофан Затворник
Иногда считают, что этим духовным недугом могут страдать исключительно богатые люди, уже обладающие богатством и стремящиеся его преумножить. Однако и человек среднего достатка, и малоимущий, и совершенно нищий — все подвержены этой страсти, поскольку заключается она не в обладании вещами, материальными благами и богатством, а — в болезненном, непреодолимом желании ими обладать.
7. Уныние (лень)
«Уныние — это продолжительное и одновременное движение яростной и вожделеющей части души. Первая неистовствует по поводу того, что находится в ее распоряжении, вторая, напротив, тоскует по тому, чего ей недостает».
Унынием принято считать общее расслабление душевных и телесных сил, соединенное с крайним пессимизмом. Но важно понимать, что уныние наступает у человека вследствие глубокой рассогласованности способностей его души, ревностности (эмоционально окрашенного стремления к действию) и воли.
В обычном состоянии воля определяет для человека цель его устремлений, а ревностность является «мотором», который позволяет двигаться к ней, преодолевая трудности. При унынии же человек направляет ревностность на свое нынешнее, далекое от поставленной цели состояние, а воля, оставшись без «двигателя», превращается в постоянный источник тоски о несбывшихся планах. Эти две силы унывающего человека вместо движения к цели как бы «тянут» его душу в разные стороны, доводя ее до полного изнеможения.
Такая рассогласованность — результат отпадения человека от Бога, трагическое следствие попытки устремить все силы своей души к земным вещам и радостям, в то время как даны они нам были для устремления к радостям небесным.
Читайте также:
В оформление использованы фрагменты мозаики алтарной части крипты базилики Нотр-Дам-де-Фурвьер, Лион, Франция, 1872-1884 г.
«Старческий» порок сердца: истина и мифы
Что скрывается за диагнозом «атеросклеротический стеноз устья аорты»? Каков механизм развития аортального стеноза? Есть ли разница в лечебной тактике в России и за рубежом? Рисунок 1 Многим терапевтам и кардиологам
Что скрывается за диагнозом «атеросклеротический стеноз устья аорты»?
Каков механизм развития аортального стеноза?
Есть ли разница в лечебной тактике в России и за рубежом?
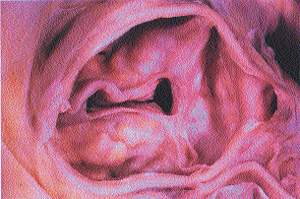 |
| Рисунок 1 |
Многим терапевтам и кардиологам хорошо известен такой нередко встречающийся клинический феномен: у пожилого человека без ревматического анамнеза при выслушивании сердца определяется грубый систолический шум над аортальными точками. Зачастую его практически никак не трактуют и в диагнозе не отражают. Но иногда в попытке объяснить подобную аускультативную картину врач все же выносит примерно такой вердикт: «атеросклеротический стеноз устья аорты». Но нельзя забывать, что диагноз — это формула для лечения, и от того, насколько правильно он будет сформулирован, во многом зависит дальнейшая тактика. Это касается любого диагноза, и данного — в частности. Именно поэтому следует серьезно разобраться не только и не столько в правомочности термина «атеросклеротический стеноз», сколько в том, что же в действительности скрывает за собой «неревматический» систолический шум на основании сердца.
В СССР традиционно рассматривались три основные причины приобретенного аортального стеноза: 1) ревматизм, 2) инфекционный эндокардит и 3) атеросклероз. Именно эта триада, и, как правило, именно в таком порядке перекочевывала из руководства в руководство, из одного учебника в другой до середины настоящего десятилетия, тогда как другим предпосылкам отводилось место в графе «и прочие». Большинство авторов после описания ревматического и «септического» эндокардитов в той или иной форме упоминают атеросклероз, который обычно в преклонном возрасте может привести к формированию кальцинированного стеноза аортального клапана [1].
Между тем за рубежом уже более 30 лет придерживаются иной точки зрения. Она последовательно рассматривается в англоязычных источниках, вышедших в свет в 60-е, 70-е и 80-е годы, и последнее десятилетие исключением не является. Согласно мнению западных исследователей, аортальный стеноз у взрослых может быть результатом: 1) кальцификации и дистрофических изменений нормального клапана, 2) кальцификации и фиброза врожденного двустворчатого аортального клапана или 3) ревматического поражения клапана, причем первая ситуация является наиболее частой причиной аортального стеноза [2].
Итак, налицо очевидная разница в подходах к этой проблеме в России и за рубежом. «Точкой пересечения» был и остается лишь ревматизм, тогда как отечественная и зарубежная школы «дополняют» его каждая двумя разными этиологическими формами: первая — инфекционным эндокардитом и атеросклерозом, вторая — идиопатическим кальцинозом и кальцификацией врожденного порока (чаще двустворчатого клапана). Но следует учитывать, что существуют две оговорки. Во-первых, изолированный кальциноз как трикуспидального, так и бикуспидального аортального клапана — по сути есть один и тот же процесс, наблюдающийся лишь в разных временных диапазонах. Во-вторых, инфекционный эндокардит работами современных авторов фактически исключен из списка существенных причин аортального стеноза. Таким образом, по большому счету остаются два состояния, определяющие диагностические, лечебные и методологические разночтения: атеросклероз и идиопатический кальциноз. Принципиальная разница между этими двумя патологическими состояниями станет понятна после более детального рассмотрения сенильного кальциноза устья аорты как самостоятельной нозологической формы.
В 1904 году в журнале «Архив патологической анатомии» 28-летний немецкий врач Иоганн Георг Менкеберг описал два случая стеноза устья аорты со значительным обызвествлением клапанов [3]. Он предложил рассматривать изменения в створках как дегенеративные, как результат изнашивания тканей с последующим их «склерозом» и обызвествлением. Обнаружив, по-видимому, что-то подобное тому, что изображено на рис. 1, он изобразил в своей статье деформированный клапан, в котором на фоне жировой дегенерации расположено множество известковых депозитов (рис. 2). Его правота будет подтверждена спустя много лет, что найдет отражение в самом термине «дегенеративный кальцинированный аортальный стеноз». Но в начале века статья И. Г. Менкеберга существенного резонанса не вызвала. И лишь через полтора десятка лет она станет объектом внимания и ляжет в основу жарких дискуссий, ведущихся на протяжении долгого времени. Морфогенез порока также вызвал много споров.
 |
| Рисунок 2 |
С менкеберговской гипотезой конкурировали в основном две теории: атеросклеротического поражения и поствоспалительного кальцинирования.
В нашей стране основное значение приобрела атеросклеротическая гипотеза. Считается, что детальное изучение «атеросклероза аортального клапана» в динамике развития «атеросклеротического порока» было выполнено профессором А. В. Вальтером в конце 40-х годов. Он описывал интенсивную липоидную инфильтрацию фиброзного пласта клапана на уровне замыкательной линии и на дне синусов Вальсальвы, причем отложение липоидов он наблюдал также на синусовой поверхности створок в небольших утолщениях субэндотелиального слоя. Далее имела место петрификация липоматозных очагов. Известковые массы раскалываются, что исследователь объяснял подвижностью створок, а образовавшиеся трещины заполняются плазменными белками и новыми порциями липоидов, в которых снова откладывается кальций. Раскалывание петрификатов продолжается, а вслед за этим продолжается и кальцинирование клапана. Фиброзное кольцо становится ригидным, створки твердыми и малоподвижными. Развивается аортальный стеноз [4].
Думается, в 1948 году опубликования этих данных было достаточно для обоснования атеросклеротической гипотезы, хотя критического осмысления требует даже сама идея «раскалывания» петрифицированных масс: если бы оно имело место, вероятно, в значительной степени возросла бы частота микроэмболических осложнений. Сегодня же, когда знания об атерогенезе куда более обширны, представляется возможным выдвинуть минимум два контраргумента теории А. В. Вальтера.
Черту под этими рассуждениями можно подвести выдержкой из статьи об атеросклерозе профессора Вашингтонского университета Э. Бирмана: «С атеросклерозом не следует путать локальное кальцифицирующее поражение клапана аорты, когда с возрастом происходит постепенное накопление кальция на аортальной поверхности клапана» [8].
Поствоспалительная гипотеза, распространенная в основном на Западе, предлагала искать связь кальцинирования с перенесенным когда-то инфекционным эндокардитом, или, что еще более вероятно, латентным ревмокардитом. Так, одни исследователи указывают на наличие в кальциевых конгломератах микробных агентов [9]. Другие публикуют сообщение о результатах гистологического исследования 200 обызвествленных аортальных клапанов, в 196 из которых обнаружены признаки ревматического поражения [10]. Сейчас сложно дать объективную оценку таким данным, но, вероятно, это были секционные находки у людей не столь пожилых и без выраженных известковых отложений. Именно к таким выводам приходишь, изучая мнение современных патологов, утверждающих, что у старых пациентов массивность петрификации всегда маскирует признаки, быть может, когда-то перенесенного ревматического эндокардита.
Однако наметившийся в первой половине века подход привел к формированию двух бытующих теперь за рубежом взглядов. Один из них предполагает, что ревматический вальвулит, даже не оставив стойких гранулематозных повреждений, делает клапан более ранимым в будущем, в значительной степени повышая риск структурной дегенерации [11] и позволяя рассматривать сенильный аортальный стеноз действительно как «дегенеративный», тогда как имеет место поствоспалительная дистрофия, постревматическая дегенерация; при этом перенесенное воспаление как бы детерминирует соединительнотканную деструктуризацию створок в пожилом и старческом возрасте, оказываясь своего рода предиктором кальцинирования клапанного аппарата аорты. Согласно другому взгляду, старческий кальцинированный стеноз является не столько результатом инфекционного эндокардита, сколько сам по себе может вызываться персистирующим в аортальных створках инфекционным возбудителем [12], то есть речь вообще идет о совершенно самостоятельной нозологической форме.
О своеобразности разбираемой патологии свидетельствует также и то, что все чаще появляются публикации об обнаружении в обызвествленных створках аортального клапана различных клеток костной ткани и даже элементов красного костного мозга [13].
Напоминание хорошо известных признаков аортального стеноза врачебной аудитории в данном случае не случайно. Дело в том, что у пожилых и старых пациентов доктора зачастую склонны объяснять наличие тех или иных жалоб скорее ишемической болезнью или общими инволютивными процессами в организме, нежели сформировавшимся «старческим» пороком сердца. Поэтому — коротко об основных особенностях этого заболевания.
 |
| Рисунок 3 |
Аортальный стеноз — один из самых длительно компенсируемых пороков из-за гипертрофии миокарда, столь сильно выраженной, как можно встретить при других заболеваниях сердца (рис. 3). В связи с этим значительно возрастает конечное диастолическое давление в левом желудочке, его наполнение (особенно при физической нагрузке и в условиях тахикардии) затрудняется, что постепенно приводит к повышению давления заклинивания легочной артерии. Развивающаяся при этом одышка, таким образом, на первых порах оказывается следствием первичной диастолической дисфункции левого желудочка, а в период декомпенсации — и систолической дисфункции. С повышенным тонусом миокарда в диастолу связано и нарушение его оксигенации. В то время как увеличение массы левого желудочка усиливает потребность миокарда в кислороде, сдавленные коронарные артерии удовлетворить ее не могут. Отсюда столь типичные для этой категории больных стенокардические боли. При этом, хотя стенокардия возникает у 70% больных с аортальным стенозом, лишь у половины из них имеется коронарный атеросклероз [2]. Третья частая жалоба — обмороки — является следствием снижения сердечного выброса, развивающегося в результате, с одной стороны, уменьшения диастолического наполнения желудочка, с другой — возрастающего градиента давления на уровне аортального клапана [14]. Эквивалентами синкопального состояния могут служить головокружения.
Среди осложнений сенильного стеноза следует отметить эмболии крошащимися известковыми массами (чаще всего коронарных, почечных и церебральных артерий), плохо переносимые и прогностически неблагоприятные аритмии (связанные как с ишемической миокардиопатией, так и с увеличением и дисфункцией левого предсердия) и изредка развивающиеся желудочно-кишечные кровотечения, связанные с ангиодисплазией правых отделов толстой кишки. При этом риск инфекционного эндокардита кальцинированных клапанов снижается в сравнении с изолированными аортальными стенозами ревматической этиологии.
При осмотре редко можно обнаружить что-то специфическое для дегенеративного стеноза у пожилых больных. В отличие от молодых пациентов, имеющих нередко «медленный и малый» пульс, у них даже при тяжелом стенозе в силу снижения эластичности артерий пульс может оставаться нормальным. Пальпаторно длительный приподнимающийся верхушечный толчок определяется в V межреберье несколько кнаружи от среднеключичной линии; нередко может пальпироваться систолическое дрожание. При аускультации первый тон может не изменяться, но в силу функционально-гемодинамических изменений нередко наблюдается его
 |
| Рисунок 4 |
ослабление. При этом второй тон, как правило, меняется, что особенно отчетливо фиксируется при длительном наблюдении за пациентом: пока кальциноз клапана не привел к стенозу, второй тон усилен (при этом в точке Боткина вслед за первым тоном иногда выслушивается систолический тон изгнания), затем из-за уменьшения подвижности створок ослаблен. Для аортального стеноза характерен грубый веретенообразный систолический шум, максимально выслушивающийся у левого края грудины и проводящийся на сонные артерии. При сенильном поражении этот шум имеет некоторые патогенетические особенности (рис. 4). Как видно из схемы, ревматический кальцинированный порок создает при систолическом изгнании гемодинамический эффект «струи», рождающий одни аускультативные феномены, а изолированный кальцинированный стеноз — эффект «спрея» с несколько другими гемодинамикой и нюансами выслушиваемой картины [15]. Так, при выраженной петрификации возникает симптом Галлавардена: высокочастотные компоненты шума проводятся в подмышечную область, имитируя шум митральной регургитации.
В диагностике клиницисту помогут рутинные инструментальные методики: ЭКГ (признаки гипертрофии и нарушения кровоснабжения миокарда левого желудочка, аритмии), рентгенография (кальциноз аортального клапана, изменение конфигурации сердца, признаки застоя в легких) и, конечно, ЭхоКГ (характер изменений в створках клапана, точная оценка степени стеноза и гипертрофии миокарда, измерение показаний внутрисердечной гемодинамики, нарушение локальной сократимости, фракция выброса, градиент давления между аортой и левым желудочком).
Лабораторные показатели, как правило, малоспецифичны и отражают экстракардиальную патологию.
Прогноз при изолированном дегенеративном аортальном стенозе определяется степенью сужения отверстия аортального клапана (см. табл.), но в целом, как правило, благоприятен. Это определяется длительной компенсацией с бессимптомным течением и медленной прогрессией из-за отсутствия комиссуральных сращений, как при ревматическом пороке. При этом следует помнить, что при появлении симптомов летальность и риск осложнений резко возрастает, а 15-20% больных умирают внезапно.
В России изучения этой нозологии как таковой не проводилось, а значит, практикующий врач не ориентирован на соответствующий диагностический поиск. При этом довольно редкое установление диагноза «атеросклеротический стеноз устья аорты» из-за непонимания истинной природы порока приводит к тому, что больному чаще назначают диету и холестеролснижающие средства, нежели направляют на консультацию к кардиохирургу. Но подобное «патогенетическое лечение» приводит лишь к прогрессированию петрифицированного стеноза. Консервативная же симптоматическая тактика вообще у больных аортальным стенозом малоэффективна, а кальцинированным — тем более. Вазодилатирующая и инотропная терапия требует большой осторожности, а назначения нитратов и диуретиков следует избегать.
Скорость прогрессирования стеноза устья аорты
Другими словами, отказ от трактовки сенильного кальцинированного стеноза устья аорты как «атеросклеротического» подведет российских кардиологов и терапевтов к формированию совершенно определенного взгляда на лечебные перспективы у таких пациентов. Единственно эффективным во всем мире признано хирургическое лечение либо путем протезирования аортального клапана (метод с наилучшими показателями отдаленной выживаемости), либо путем баллонной вальвулопластики. Второй метод имеет целый ряд существенных недостатков: большой риск осложнений и вероятность повторной обструкции, высокая интраоперационная летальность (>6%) и смертность в течение года (25%). Между тем именно этот вариант вмешательства остается основным у пожилых пациентов за рубежом; и вообще дегенеративный кальциноз стал основной причиной хирургического лечения при изолированном аортальном стенозе (51% случаев чрескожной баллонной вальвулопластики, тогда как кальциноз бикуспидального клапана и постревматическое поражение — соответственно 40 и 8% случаев). Причем возраст прооперированных больных нередко превышает 80 лет [16].
При написании последнего параграфа автор, разумеется, отдавал себе отчет в том, что проецировать зарубежную ситуацию на российскую действительность невозможно. Нередкая соматическая «запущенность» наших пациентов и стоимость кардиохирургической операции в ближайшее время не позволяют надеяться на какие-то кардинальные изменения в этом вопросе. Настоящая статья лишь подняла геронтологическую проблему, к обсуждению которой в нашей стране не обращались уже многие годы. И дело не столько в том, что 1999 год объявлен «годом пожилого человека» — отечественные медики должны располагать современной информацией и отказаться от устаревших формулировок и несуществующих диагнозов.







