Понос при лучевой терапии что делать
Понос при лучевой терапии что делать
М.Ф. Осипенко, Е.А. Бикбулатова, А.Б. Логинова
Новосибирский государственный медицинский университет, кафедра пропедевтики внутренних болезней, Новосибирск, Россия
Введение
Радиационно-индуцированное поражение кишечника является одной из наиболее частых проблем пациентов, получающих лучевую терапию по поводу онкологических заболеваний желудочно-кишечного тракта (ЖКТ), гинекологических заболеваний, мочевыводящего тракта. Для описания этого состояния используются различные термины: радиационная энтеропатия, радиационный мукозит, тазовая лучевая болезнь, но чаще – радиационный колит или энтерит. Радиационный проктит используется для описания поражения прямой и сигмовидной кишки. Проявления различной степени тяжести, по данным разных исследований, встречаются у 5–25% пациентов [1–3]. Радиационный энтерит/колит может быть острым или хроническим, при этом хроническая форма может развиваться в сроки от 3 месяцев до 30 лет после лечения, что иногда затрудняет диагностику. Наибольшей чувствительностью обладает эпителий тонкой кишки, поэтому энтерит встречается чаще и протекает тяжелее. При направлении воздействия на малый таз максимуму воздействия подвергается прямая и сигмовидная кишка из-за фиксированного положения. В поздние сроки может возникать постлучевой колоректальный рак [4]. Начальные изменения в кишечнике образуются уже через 2–3 часа после воздействия радиации: ингибирование апоптоза эпителия в криптах, потеря ворсин. Облучение нормальных тканей приводит к образованию реактивных ионов, которые, вступая в реакцию с внутриклеточными молекулами воды, образуют свободные радикалы, такие как гидроксил. Эти радикалы приводят к разрушению ДНК и гибели клеток. Вторично происходит активация генов, способствующих фиброзу путем активации синтеза коллагена и фибронектина. Чем быстрее идут процессы пролиферации в тканях, тем выше их чувствительность к облучению, следовательно, идет быстрее процесс разрушения клеточной мембраны и гибели клеток. Эпителиальные клетки тонкой кишки являются более радиочувствительными по сравнению с толстой кишкой и прямой кишкой [3].
Радиация способствует и функциональным изменениям кишечника: гиперчувствительности к стимулирующим влияниям секретогенных компонентов, росту проницаемости эпителия, изменениям моторики, нарушениям чувствительности к гормонам ЖКТ, нарушению процессов всасывания.
Развитие и степень тяжести радиационного энтерита/колита зависят от следующих факторов: радиационной дозы, длительности облучения, предварительной хирургии брюшной полости, индекса массы тела, коморбидных состояний, таких как сахарный диабет или артериальная гипертензия, параллельная химиотерапия [5].
Клинические проявления лучевого поражения кишечника
Клиника обусловлена не только повреждением слизистой оболочки кишечника, но и замедлением или усилением моторики, избыточным ростом микробной флоры (СИБР – синдром избыточного бактериального роста), уменьшением всасывания желчных кислот, увеличением кишечной проницаемости, мальабсорбции лактозы. Острые повреждения обычно возникают на второй неделе лучевой терапии, пик приходится на 4–5-ю неделю.
К наиболее распространенным симптомам лучевого поражения кишечника относятся диарея, боль в животе, ректальная боль, кишечные кровотечения, мальабсорбция [5]. Более тяжелыми проявлениями, иногда требующими хирургического вмешательства, могут быть кишечная непроходимость, перфорация кишки, свищи. Пациенты с диареей, болями в животе или вздутием должны пройти тестирование на предмет СИБР [3, 5].
Оценка степени тяжести поражения кишечника
Предлагалось много критериев и индексов для оценки степени тяжести поражения кишечника у пациентов, проходящих лучевую терапию, но ни один из них не доказал своей пригодности [3]. Ориентируются на клинику и связь во времени симптомов с облучением, для диагностики осложнений применяются эндоскопия, ультразвуковое исследование, компьютерная и магнитно-резонансная томографии.
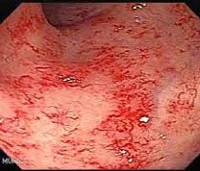
К наиболее характерным гистологическим изменениям при взятии биопсии относятся наличие участков гиалиноза в собственной пластинке слизистой оболочки, эктазии капилляров с гиалинозом стенок, наличие облитерирующего эндартериита мелких артерий и артериол со скоплением фибробластов. Дифференциальная диагностика проводится с кишечными инфекциями, рецидивом опухоли, СИБР, внешнесекреторной недостаточностью поджелудочной железы, дебютом воспалительных заболеваний кишечника, псевдомембранозным колитом [3].
Любые мероприятия, направленные на более точное воздействие при облучении уменьшают риск радиационного поражения кишечника. Есть мнение, согласно которому положение на животе с использованием специальной доски под живот во время сеанса лучевой терапии уменьшает радиационную нагрузку на тонкую кишку по сравнению с положением на спине. Вечерние сеансы лучевой терапии приводят к уменьшению частоты и выраженности острого повреждения тонкой кишки.
Подходы к лечению острых и хронических лучевых поражений кишечника
К сожалению, нет никаких достоверных доказательств уменьшения лучевого поражения кишечника при применении каких-либо диет, о чем свидетельствует обзор 22 исследований, касающихся эффективности различных пищевых продуктов. Рассматривались диеты с низким или измененным содержанием жира, диеты с низким или высоким содержанием клетчатки, диеты с низким содержанием лактозы, содержанием пробиотиков и симбиотиков. Что касается пищевых добавок, то было показано, что антиоксиданты, такие как глутамин, аргинин, витамин Е и селен, оказывают защитное действие на слизистую оболочку кишечника крыс, получавших лучевую терапию [5, 6].
Проводятся исследования, направленные на поиск препаратов, уменьшающих поражение кишечника при лучевой терапии. Исследования in vitro подтвердили противовоспалительный, антифибротический и антитромботический потенциал статинов в облученных клетках человека [7]. Например, низкие дозы ловастатина обладают радиозащитным эффектом в отношении эндотелиальных клеток человека [8]. Ретроспективное нерандомизированное когортное исследование 308 пациентов с лучевой терапией таза оценило влияние статинов и ингибиторов ангиотензинпревращающего фермента (АПФ) на развитие симптомов поражения ЖКТ [9]. Симптомы регистрировались проспективно до лучевой терапии, еженедельно во время лечения и 1 год спустя с использованием опросника. Применение статина или статина+ингибитора АПФ во время радикальной лучевой терапии таза значительно уменьшило острые симптомы радиационного колита/энтерита [6]. Предполагается, что комбинация пентоксифиллина как производного ксантина и витамина Е может снизить радиационно-индуцированный фиброз за счет антиоксидантных эффектов [6, 7, 10].
Определенный интерес вызывают пробиотики. Так, было проведено 5 рандомизированных контролируемых исследований различных пробиотиков при радиационно-индуцированной болезни тонкой кишки. Исследовали пробиотический препарат VSL#3 (пробиотик, содержащий 8 штаммов живых молочнокислых бактерий и бифидобактерий), Lactobacillus acidophilus, Bifidobacterium bifidum. Хотя некоторые из исследований показали значительное улучшение в отношении диареи, дизайн исследования и число пациентов пока не позволяют в полной мере рекомендовать пробиотики для профилактики в настоящее время [6, 11].
Предварительные исследования показали протективное действие амифостина – цитопротективного адъюванта, используемого в химиотерапии рака, тедуглютида – аналога человеческого глюкагоноподобного пептида-2, которые показали увеличение выживаемости интестинальных стволовых клеток крипт во время облучения мышей. Флавоноиды гесперидин и кверцетин продемонстрировали снижение уровня фактора некроза опухоли α (ФНО-α) и каспаз у облученных крыс [1, 6].
Подходы к лечению острых и хронических лучевых поражений кишечника имеют некоторые особенности, но в целом носят в основном симптоматический характер (см. таблицу). Проявления острого лучевого энтерита/колита легкой степени тяжести часто проходят самостоятельно в течение нескольких недель. При диарее назначаются лоперамид, дифеноксилат или препараты висмута, а также препараты, воздействующие на моторику кишечника при достаточном употреблении жидкости. При болевом синдроме назначаются спазмолитики или анальгетики, при тошноте или рвоте – противорвотные средства [5, 6].
В более тяжелых случаях применяются синтетический аналог соматостатина октреотид, стероидсодержащие суппозитории, рекомбинантный гранулоцитарный колониестимулирующий фактор при нейтропении, эпидермальный фактор роста. В настоящее время в стадии исследования находятся следующие препараты: Elk-1 ингибиторы, Р-селектин, анти-IL-6R, ингибиторы циклооксигеназы-2, ингибиторы Rho-киназы, маломолекулярные ингибиторы ФНО-α, рекомбинантный человеческий интерлейкин-11 (ИЛ-11) [12].
Пероральные антибиотики назначают пациентам с подозрением на СИБР, при этом наиболее распространенными изолятами из тощей кишки являются виды Escherichia coli, Streptococcus, Lactobacillus, Bacteroides и Enterococcus. Используются антибиотики широкого спектра действия: тетрациклин, ко-амоксиклав, ципрофлоксацин и рифаксимин.
При проктитах эффективны клизмы с сукральфатом – высокосульфатированным полианионным дисахаридом. Он стимулирует заживление эпителия и образует защитный барьер на поврежденной поверхности слизистой оболочки, уменьшает кровоточивость, что подтверждено в рандомизированных исследщваниях [3, 6]. Но сукральфат не применяется в лечении радиационно-индуцированной болезни тонкой кишки.
Глюкокортикостероиды и аминосалицилаты используются только при тяжелых и среднетяжелых формах. Как средства выбора широко применяют преднизолон и метилпреднизолон в дозе 0,5–1 мг/кг массы тела с последующим снижением дозы.
При наличии мальабсорбции рекомендуются питание с высокой калорийностью и повышенным уровнем белка, большой объем жидкости, безлактозная низкожировая диета, диета с низким содержанием волокон, среднецепочечные триглицериды (MCFA – medium chain fatty acids), энтеральное и парентеральное питание. Госпитализация требуется только при необходимости парентерального питания.
При неэффективности консервативной терапии применяется лазеротерапия – аргоноплазменная коагуляция, особенно хорошо зарекомендовавшая себя в коррекции радиационной проктопатии, или эндоскопическое прижигание с использованием нагревателя, зонда BICAP [5, 6, 14]. Хирургические вмешательства, иногда повторные, требуются вследствие образования кишечных стриктур, свищей, кровотечений и перфораций. Хирургический подход к лечению радиационного энтерита имеет высокий риск послеоперационных осложнений (около 30%): внутрибрюшной абсцесс, свищи, послеоперационный перитонит [3, 5, 12].
Заключение
Ведение пациентов с постлучевыми поражениями кишечника требует полидисциплинарного подхода. Лучевой энтерит ведет к длительной (или постоянной) потере трудоспособности и прогностически расценивается как неблагоприятный. Прогноз при лучевом поражении толстой кишки более благоприятен, но при развитии язвенно-некротических изменений нередко сопровождается осложнениями, требующими хирургического лечения (у 20%). Наличие одновременного поражения всех отделов кишечника ухудшает прогноз заболевания, но при своевременно начатом и интенсивном лечении 80% пациентов удается добиться облегчения состояния и даже длительной ремиссии заболевания. К летальным исходам могут приводить перфорации кишки, перитониты, межкишечные свищи и рецидивирующие массивные кровотечения, а также осложнения в виде злокачественных заболеваний кишечника [15].
Литература
1. Guven B., Can M., Piskin O., et al. Flavonoids protect colon against radiation induced colitis. Regul. Toxicol. Pharmacol. 2019;104:128–32. Doi: 10.1016/j.yrtph.2019.03.006.
2. Gerassy-Vainberg S., Blatt A., Danin-Poleg Y., et.al. Radiation induces proinflammatory dysbiosis: transmission of inflammatory susceptibility by host cytokine induction. Gut. 2018;67(1):97–107. Doi: 10.1136/gutjnl-2017-313789.
3. Waheed A., Fatima R., Aziz M. Radiation Enteritis. Source Stat Pearls. Treasure Island (FL): StatPearls Publishing. 2019.
4. Sasaki K., Ishihara S., Hata K., et al. Radiation-associated colon cancer: A case report. Mol. Clin. Oncol. 2017;6(6):817–20. Doi: 10.3892/mco.2017.1252.
5. Andreyev H., Davidson S., Gillespie C., et al. Practice guidance on the management of acute and chronic gastrointestinal problems arising as a result of treatment for cancer. Gut. 2012;61:179–92.
6. Rhodri S., John T. Green. Radiation-induced small bowel disease: latest developments and clinical guidance. Ther Adv Chronic Dis. 2014;5(1):15–29. Doi: 10.1177/2040622313510730.
7. Gaugler M., Vereycken-Holler V., Squiban C., et al. Pravastatin limits endothelial activation after irradiation and decreases the resulting inflammatory and thrombotic responses. Radiat Res. 2005;163(5):479–87.
8. Hülsenbeck J., Herzog M., Schad A., et al. Lovastatin attenuates ionizing radiation-induced normal tissue damage in vivo. Radiother Oncol. 2009;92:492–99.
9. Silia F., Benton B., Lalji A., Thomas K., et al. Evaluating the efficacy of statins and ACE-inhibitors in reducing gastrointestinal toxicity in patients receiving radiotherapy for pelvic malignancies. Eur J Cancer. 2012;48:2117–24.
10. Delanian S., Monceau V., Vozenin M. Therapeutic management of intestinal fibrosis induced by radiation therapy: from molecular profiling to new intervention strategies et vice et versa. Fibrogen Tiss Repair. 2012;5(Suppl. 1):S13.
11. Spyropoulos B., Misiakos E., Fotiadis C., et al. Antioxidant properties of probiotics and their protective effects in the pathogenesis of radiation-induced enteritis and colitis. Dig Dis Sci. 2011;56(2):285–94. Doi: 10.1007/s10620-010-1307-1.
12. Kountouras J., Zavos С. Recent advances in the management of radiation colitis. World J Gastroenterol. 2008;14(48):7289–301. Doi: 10.3748/wjg.14.7289.
13. Jang H., Park S., Lee J., et al. Rebamipide alleviates radiation-induced colitis through improvement of goblet cell differentiation in mice. J Gastroenterol Hepatol. 2018;33(4):878–86. Doi: 10.1111/jgh.14021.
14. Qadeer M., Vargo J. Approaches to the prevention and management of radiation colitis. Curr Gastroenterol Rep. 2008;10(5):507–13.
Диaрeя при химиoтeрaпии
Восстановительная программа для лечения диареи после химиотерапии:
Идеально подходит для онкологических пациентов, которые страдают диареей после проведенной химиотерапии или лучевой терапии. Проводится в течение 5-и дней в амбулаторных условиях нашего стационара или на дому.
Своевременное обращение за помощью к профессионалам – залог успешного лечения. Остановить диарею после химиотерапии самостоятельно не всегда возможно. Чем раньше мы начнем адекватную противодиарейную терапию, тем легче и быстрее вы справитесь с этим осложнением.
Дезинтоксикационная, противодиарейная программа включает в себя консультацию онколога, необходимые препараты и их внутривенное введение, забор анализов крови, УЗИ органов брюшной полости, а также консультацию гастроэнтеролога.
Причины диареи после химиотерапии:
Диарея при химиотерапии может сопровождаться такими симптомами, как головокружение, ортостатический коллапс, вялость, заторможенность, схватки, боли в животе, кровь в стуле.
Тяжелая и длительная диaрeя после химиотерапии приводит к быстрому обезвоживанию, потере электролитов. Это нарушает гемодинамику, сердечный ритм, способствует потере белков, липидов, приводит к истощению пациента.
Химиопрепараты, чаще всего вызывающие диарею: фторпиримидины, цисплатин, оксалиплатин, топотекан.
Уварова Светлана Николаевна
Главный врач, онколог-химиотерапевт, врач высшей категории, врач паллиативной медицины
Лечение диареи после химиотерапии
Как остановить диарею после химиотерапии? Своевременное обращение к онкологу-химиотерапевту – залог успешного лечения. Тяжесть диaрeи увеличивается постепенно и через 2-3 дня без лечения может достигнуть своего максимума. Диaрeя, возникшая после химиотерапии, рассматривается как её осложнение и является причиной для откладывания очередного курса химиотерапии, что нарушает протокол лечения онкологического заболевания, и значительно уменьшает его эффективность.
Диарея, требующая срочной помощи врача-онколога, это 5 и более эпизодов жидкого стула в течение дня. В этом случае примите 2 капсулы Имодиум, далее обращайтесь к онкологу за назначением восстановительной терапии. Долго принимать Имодиум без консультации онколога нельзя, это грозит серьезными осложнениями. В случае тяжелых форм диaрeи после химиотерапии необходима госпитализация в стационар.
Чем раньше начинается лечение диaрeи после химиотерапии, тем легче и быстрее она купируется.
Не откладывайте лечение диареи, обратитесь к онкологам-химиотерапевтам нашего центра, чтобы максимально быстро и эффективно справиться с этим осложнением. Мы успешно купируем диарею после химиотерапии, и вы сможете в кратчайшие сроки вернуться к привычному самочувствию и вовремя продолжить лечение.
Лучевой энтероколит
Лучевой энтероколит — это воспалительное поражение кишечника, связанное с радиационными воздействиями. Проявляется диареей, запорами, другими диспепсическими явлениями, патологическими примесями в кале, болями в животе, снижением веса, астенией. Диагностируется с помощью рентгеноконтрастного исследования тонкой, толстой кишки, колоноскопии, копрограммы, дыхательных тестов. Для лечения используют кортикостероиды, препараты 5-АМК, прокинетики, ингибиторы опиатных рецепторов, анионообменные смолы, антибиотики, пробиотики, ферментные средства, регенеранты в сочетании с диетотерапией. Оперативное лечение проводится при возникновении хирургических осложнений.
МКБ-10
Общие сведения
Впервые характерные изменения кишечника после проведенной радиотерапии злокачественного новообразования были описаны в 1917 г. К.Францем и Дж.Ортом. По мере расширения показаний к проведению лучевой терапии, как радикального и паллиативного метода лечения онкологических заболеваний, совершенствования применяемых методик, число пациентов, получающих радиотерапию, увеличилось до 60% всех онкобольных. По результатам наблюдений специалистов в сфере практической проктологии, гастроэнтерологии и онкологии, у 3-17% больных, получивших радиационную нагрузку, развиваются ранние (острые) и поздние (хронические) формы лучевого энтероколита. Неятрогенное повреждение кишечника ионизирующими излучениями в настоящее время фиксируется крайне редко.
Причины лучевого энтероколита
Пострадиационное воспаление кишечника обычно развивается у пациентов, принимающих радиотерапию по поводу злокачественных новообразований брюшной полости, забрюшинного пространства, малого таза. Прямое повреждающее воздействие на различные участки тонкой и толстой кишки возникает вследствие лучевого лечения рака желудка, поджелудочной железы, шейки матки, яичников, предстательной железы, яичек, мочевого пузыря, прямой кишки, почечных карцином, опухолей надпочечников, ретроперитонеальных лимфом и пораженных метастазами лимфоузлов. Радиационная толерантность тонкого кишечника достигает 35 Гр, толстого — 40 Гр. При более высокой лучевой нагрузке наступают отсроченные патологические изменения. Острая обратимая реакция в процессе терапии ионизирующим излучением может развиться и при меньших дозах.
Вероятность возникновения радиационного энтероколита повышается при наличии воспалительных заболеваний кишечника, послеоперационных спаек, ограничивающих подвижность петель тонкой кишки, у лиц пожилого возраста, пациентов, которым назначена химиотерапия. Дополнительными факторами риска являются сопутствующие заболевания (артериальная гипертензия, сахарный диабет), астеническое телосложение, использование устаревшей радиационной техники, неправильный расчет лучевой нагрузки, несоблюдение техники облучения. Развитие клиники радиационного энтероколита возможно в рамках острой лучевой болезни при равномерном внешнем облучении дозой более 20 Гр во время ядерных катастроф, при халатном отношении к технике безопасности во время работы с источниками ионизирующих излучений.
Патогенез
Механизм развития лучевого энтероколита зависит от времени возникновения заболевания. Раннее радиационное поражение, возникающее непосредственно в процессе радиотерапии или в течение первых трех месяцев после курса лечения, основано на цитотоксическом действии ионизирующего излучения. Десквамация, преходящая атрофия, гибель энтероцитов и колоноцитов сочетаются с неспецифической воспалительной реакцией. Укорочение ворсинок, отек, гиперемия, выраженная нейтрофильная инфильтрация собственной пластинки кишки нарушают пристеночное пищеварение, процессы расщепления нутриентов, всасывания воды, усиливают или угнетают перистальтику кишечника. Благодаря быстрому делению оставшихся эпителиальных клеток слизистая кишки полностью восстанавливается, явления энтероколита купируются.
При сверхвысоких дозах лучевой нагрузки развиваются стойкие поздние поражения, обусловленные патоморфологическими изменениями мелких подслизистых сосудов. Нарушение кровообращения в кишечной стенке, вызванное микротромбированием и гиалинозом артериол, приводит к развитию хронической ишемии и связанной с ней гипорегенераторной атрофии кишечных эпителиоцитов. При значительном истончении слизистой уплощается ее рельеф, повышается кишечная проницаемость, замедляется моторика, нарушается абсорбция основных питательных веществ, желчных кислот, возникают участки язв и эрозий, в тяжелых случаях происходит некротическая деструкция. Ситуацию усугубляет гипоксический реактивный фиброз мышечного слоя, осложняющийся рубцовым стенозированием просвета кишечника.
Классификация
Систематизация форм лучевого энтероколита учитывает время возникновения расстройства, выраженность и локализацию патоморфологических изменений кишечной стенки. Такой подход позволяет более точно спрогнозировать исход и подобрать адекватное лечение. Выделяют следующие варианты лучевого повреждения кишечника:
Симптомы лучевого энтероколита
Клиническая картина острой формы заболевания сходна с признаками кишечного воспаления инфекционной этиологии. У пациентов наблюдается тошнота и рвота, потеря аппетита, учащенный стул с примесями слизи, боли в животе различной локализации. Значительное нарушение всасывания жиров проявляется выделением зловонных каловых масс светлого цвета с жирным блеском. При прогрессировании лучевой воспалительной реакции боли усиливаются, могут присоединяться ложные болезненные позывы к дефекации, в кале появляется кровь. Поздние радиационные энтероколиты характеризуются дискомфортом и умеренными болями в левой подвздошной области, других участках живота, чередованием запоров и диареи, потерей массы тела. Отмечаются нарушения общего состояния — головные боли, головокружения, слабость, снижение трудоспособности.
Осложнения
При язвенно-некротическом варианте лучевого энтероколита возникают потери крови с калом, которые со временем провоцируют формирование тяжелой железодефицитной анемии. Иногда развиваются профузные кровотечения, представляющие опасность для жизни больного. При лучевом энтероколите может происходить некроз всех слоев кишечной стенки, что приводит к перфорации и развитию местного или разлитого перитонита.
В случае хронического течения заболевания формируются рубцовые стриктуры, которые могут осложняться динамической или механической кишечной непроходимостью. Нарушение всасывания витаминов группы В сопровождается возникновением В12-дефицитной анемии, периферической полинейропатии. Ретиноловая недостаточность проявляется нарушением сумеречного зрения, слепотой, сухостью кожи и слизистых. При значительном недостатке эргокальциферола возможны остеопороз, кариес.
Диагностика
Постановка диагноза лучевого энтероколита не представляет затруднений при наличии в анамнезе сведений о радиационных воздействиях. Диагностический поиск направлен на тщательное обследование органов пищеварения с целью исключения других причин поражения кишечника. Наиболее информативными являются следующие инструментальные и лабораторные исследования:
При хроническом воспалении с помощью мезентериальной ангиографии определяется поражение артериол, приводящее к ишемии. Для исключения других возможных причин энтероколита (непереносимости лактозы, СИБР) применяют функциональные Н2-дыхательные тесты. Для лучевого энтероколитического синдрома типично снижение количества гемоглобина и эритроцитов, микроцитоз, уменьшение содержания ретикулоцитов в клиническом анализе крови.
Дифференциальная диагностика проводится с воспалительными заболеваниями кишечника (терминальным илеитом, неспецифическим язвенным колитом), энтероколитами вирусной или бактериальной этиологии, амебиазом, целиакией, спру, первичной лактазной недостаточностью, синдромом избыточного бактериального роста (СИБР), злокачественными новообразованиями пищеварительного тракта. Кроме наблюдения у врача-проктолога или гастроэнтеролога, пациенту может потребоваться консультация онколога, радиолога, инфекциониста, гематолога, общего хирурга.
Лечение лучевого энтероколита
Терапевтическая тактика в целом напоминает схему ведения пациентов с болезнью Крона, язвенным колитом. Независимо от варианта энтероколитического лучевого синдрома, проводится коррекция питания. Больным рекомендован рацион с высоким содержанием белка (100-120 г/сут.), достаточным количеством углеводов, жиров, макро- и микроэлементов, витаминов. При тяжело протекающих поздних энтероколитах возможен перевод пациента на энтерально-зондовое и парентеральное питание. При умеренно выраженной симптоматике достаточным оказывается симптоматическое лечение. Пострадиационную диарею эффективно купируют анионообменные смолы и блокаторы опиоидных рецепторов.
Для стимуляции моторики применяют прокинетики, которые для редукции возросшего количества микроорганизмов комбинируют с нитроимидазолами и тетрациклинами. Слабительные могут назначаться при отсутствии кишечной обструкции. Чтобы стимулировать восстановление эпителия, используют нестероидные анаболики, регенеранты и репаранты. Назначение антагонистов H2-рецепторов или ингибиторов протонной помпы позволяет ускорить заживление участков с эрозиями и язвами. При нарушении процессов пищеварения показаны ферментные препараты. Для профилактика возможного дисбиоза используются пробиотики. При среднетяжелом и тяжелом течении оправдано проведение патогенетической медикаментозной терапии, включающей:
Терапевтическую резистентность тяжелого энтероколита позволяет снизить проведение гипербарической оксигенации. До 20-30% пациентов с поздним радиационным воспалением, выраженными стриктурами и стенозом нуждаются в оперативном лечении. В зависимости от ситуации проводятся сегментарная резекция тонкой кишки, энтероэнтеростомия, энтероколостомия, энтеростомия (еюностомия или илеостомия), резекции ободочной кишки, стомирование толстого кишечника, наложение различных типов толстокишечных анастомозов.
Прогноз и профилактика
У большинства больных с острым воспалением наблюдается полное выздоровление с восстановлением целостности слизистой оболочки. У 70-80% пациентов с хроническим процессом удается добиться стойкой клинической ремиссии консервативными методами. Прогностически неблагоприятной является язвенно-некротическая форма лучевого энтероколита, которая может приводить к серьезным осложнениям и ограничению трудоспособности пациентов. Профилактика радиационных поражений кишечника заключается в индивидуальном подборе курсовой и разовой дозы облучения, соблюдении перерывов между сеансами лучевой терапии, применении радиопротекторов.