Положительный тест на стрептококк что делать
АСЛ-О в крови повышен, что это значит?
АСЛ-О – это достоверный показатель перенесенного ранее инфекционного заболевания, возбудителем которого являются стрептококки. Анализ на его количество используется для подтверждения недавнего инфицирования стрептококком группы A. В большинстве случаев инфекционное заболевание имеет характерную клиническую картину, поэтому оно легко диагностируется. При своевременной диагностике оно успешно лечится путем приема курса антибактериальных препаратов. Они уничтожают возбудителя и наступает выздоровление. Иногда инфекция имеет атипичное течение. Если она своевременно не лечится или выбран неэффективный в данном случае метод лечения, велик риск развития осложнений. К ним относится гломерулонефрит и ревматическая лихорадка. Анализ крови на АСЛ-О используется, чтобы подтвердить стрептококковую инфекцию, а также для наблюдения хода ее лечения (при выздоровлении показатели снижаются).
Показания к исследованию
Анализ назначают в следующих случаях:
Интерпретация результатов
Для детей до 14-ти лет референсные значения ниже, чем для пациентов старшего возраста. Выработка АСЛ-О в организме начинается через 7-14 дней после заражения. Через 1-1,5 месяца его концентрация достигает максимального значения. Антитела могут определяться в крови еще некоторое время после выздоровления.
Низкий уровень антител или их отсутствие позволяет с высокой долей вероятности исключить недавнее заражение стрептококками. Для подтверждения анализ может проводиться повторно с интервалом около двух недель. Если результат вновь будет отрицательным, скорее всего инфекция отсутствует. Из этого правила редко, но все же случаются исключения. В редких случаях у пациентов с осложнениями после инфекции уровень АСЛ-О остается в пределах референсных значений.
Превышение нормы в 4 и более раз, а также нарастание показателей указывают на стрептококковую инфекцию, которую пациент перенес недавно. Снижение концентрации антител свидетельствует о выздоровлении. По количеству антител можно судить о том, насколько давно была перенесена инфекция.
Только по показателям АСЛ-О невозможно судить о вероятности развития осложнений, а также о возможной степени их тяжести. Результаты теста позволяют подтвердить диагноз у пациентов с симптомами гломерулонефрита или ревматической лихорадки. При интерпретации результатов необходимо учитывать целый ряд факторов. Уровень антител может возрастать у пациентов с реактивным артритом, патологиями печени и гиперхолестеринемией. При приеме ряда антибактериальных лекарственных препаратов, кортикостероидов, а также у пациентов с нефротическим синдромом возможно получение ложноотрицательных результатов. Для диагностики острой инфекции данный тест не используется, так как АСЛ-О выявляется не ранее, чем через 1-2 недели после заражения.
Подготовка к исследованию
Специальная подготовка к сдаче крови из вены для этого теста не требуется. Достаточно полчаса перед сдачей крови спокойно посидеть. В это время необходимо отказаться от курения.
Острый тонзиллофарингит
Чекалдина Елена Владимировна
оториноларинголог, к.м.н.
В ряде случаев лечением данного заболевания занимается терапевт или педиатр.
Острый тонзиллофарингит (ангина) — инфекционное воспаление слизистой оболочки и лимфатических структур ротоглотки.
Самым распространенным возбудителем бактериального тонзиллофарингита (далее — просто фарингита) у детей и подростков является бета-гемолитический стрептококк группы А (Group A Streptococcus pyogenes, БГСА). На долю БГСА-инфекции приходится 15-30% от общего количества случаев острого фарингита у детей в возрасте от 5 до 15 лет.
Основной симптом БГСА-фарингита — боль в горле, при этом отсутствуют другие признаки ОРВИ (например, насморк, конъюнктивит, кашель).
У детей старше 3 лет БГСА-фарингит начинается внезапно. Помимо боли в горле могут наблюдаться лихорадка, головная боль, боль в животе, тошнота и рвота. При осмотре (фарингоскопии) диагностируется диффузное воспаление слизистой оболочки задней стенки глотки и миндалин, их гиперемия и отечность. Может присутствовать петехиальная (точечная) сыпь на небе или скарлатиноподобная сыпь на теле (эритематозная, папулезная сыпь, которая обычно начинается в паховой области, а затем распространяется на туловище и конечности с последующим шелушением). Пальпируются увеличенные и болезненные передние шейные лимфатические узлы.
У детей младше 3 лет симптомы стрептококковой инфекции обычно атипичные. Вместо четко определенного эпизода фарингита у них может наблюдаться затяжная заложенность носа, невысокая температура, болезненность и увеличение передних шейных лимфоузлов.
Проявления у младенцев до 1 года — суетливость, снижение аппетита и пониженная температура.
Не существует одного признака или симптома, достоверно определяющего острый фарингит, как стрептококковый. Только оценка совокупности симптомов позволяет говорить о вероятном наличии БГСА.
Диагностика острого тонзиллофарингита
При наличии признаков стрептококковой инфекции диагноз подтверждается положительным микробиологическим тестом (экспресс-тест на обнаружение антигена БГСА или мазок из зева на БГСА). Тест или мазок должны быть проведены перед началом антибактериальной терапии, так как даже разовая доза антибиотиков может привести к отрицательному результату.
Экспресс-тесты на БГСА имеют специфичность более 95% и чувствительность, которая варьируется между 70 и 90%. Учитывая высокую специфичность и ограниченную чувствительность доступных тестов, положительный тест на БГСА достаточен для установления диагноза стрептококкового фарингита, но отрицательный тест, в свою очередь, не исключает БГСА-инфекции. Поэтому у ребенка или подростка, в случае отрицательного результата экспресс-теста, необходимо выполнить мазок из зева на БГСА. Если экспресс-тест положительный, то последующее бактериологическое исследование не требуется.
У взрослых при отрицательном экспресс-тесте в стандартной ситуации последующее микробиологическое исследование не требуется.
Исследование на БГСА показано в следующих случаях:
Исследование на БГСА не показано детям и подросткам с проявлениями вирусной инфекции. От 5 до 21% детей в возрасте 3-15 лет являются носителями БГСА, что может быть ошибочно воспринято как стрептококковый, а не вирусный фарингит.
Своевременное лечение БГСА у детей и подростков в первую очередь необходимо для:
Осложнения БГСА-фарингита
В большинстве случаев БГСА-фарингит проходит без осложнений. К негнойным осложнениям относятся острая ревматическая лихорадка, постстрептококковый гломерулонефрит, детские аутоиммунные нервно-психические расстройства, ассоциированные со стрептококковой инфекцией. Гнойные осложнения стрептококкового фарингита включают некротический фасцит, бактериемию.
Дифференциальный диагноз БГСА-фарингита включает как инфекционные, так и неинфекционные причины фарингита.
Основные вирусные заболевания, проявляющиеся острым фарингитом:
Основные бактериальные причины фарингита:
Неинфекционные причины фарингита диагностируются на основании истории заболевания. Это могут быть раздражение или сухость глотки, инородное тело (например, рыбья кость), химическое воздействие, иррадиирущие боли при абсцессе зубов, остром средним отите.
Лечение острого тонзиллофарингита
Антибактериальная терапия рекомендована для любого пациента с симптоматическим фарингитом или тонзиллофарингитом при положительном экспресс-тесте на антиген или культуру для стрептококка группы А.
Эмпирическое лечение, как правило, не рекомендуется, так как клинические признаки БГСА-фарингита и нестрептококкового фарингита в значительной степени пересекаются. Короткие задержки в терапии (например, в ожидании результатов посева) не приводят к увеличению частоты осложнений, в том числе острой ревматической лихорадки. Однако неизвестно, влияют ли такие задержки лечения на частоту других осложнений (например, развитие перитонзиллярного абсцесса).
Если клинические подозрения на БГСА-фарингит высоки, и результаты тестирования нельзя получить быстро, целесообразно начать лечение антибиотиками, пока ожидаются результаты анализов. Если диагноз не подтверждается, антибиотики следует прекратить.
Лечение антибиотиками не рекомендуется для бессимптомных хронических носителей БГСА или для носителей БГСА с признаками острого вирусного фарингита.
Антибактериальная терапия
Препаратом выбора для лечения БГСА-фарингита являются антибиотики пенициллинового ряда. Пенициллин — единственный антибиотик, который был изучен и показал снижение частоты развития острой ревматической лихорадки. Для полноценной эрадикации БГСА длительность курса антибактериальной терапии составляет 10 дней.
Амоксициллин более предпочтителен для детей младшего возраста. Его можно давать один раз в день, используя формы с пролонгированным высвобождением препарата (суспензии). В нескольких рандомизированных исследованиях амоксициллин в суспензии в стандартной дозе (один раз в день) показал такую же эффективность, как и пенициллин, принимавшийся перорально.
В случае аллергии к пенициллинам или плохой переносимости предпочтение отдается антибиотикам цефалоспоринового ряда, линкозамидам (клиндамицин) и макролидам — выбор препарата зависит от вида аллергической реакции на пенициллин.
Исследования, в которых суммарно оценивались данные более 5000 взрослых и детей, не показали клинически значимых различий между приемом цефалоспоринов, макролидов или клиндамицина в сравнении с пенициллином или амоксициллином в разрешении симптомов БГСА-тонзиллита. Но ни в одном исследовании не оценивалось использование альтернатив пенициллину для профилактики острой ревматической лихорадки. Таким образом, пенициллин остается препаратом выбора, когда это возможно.
Тетрациклины, сульфаниламиды и фторхинолоны не должны использоваться для лечения стрептококкового фарингита из-за высокой резистентности и высокого профиля побочных эффектов.
Для облегчения лихорадки и боли могут применяться нестероидные противовоспалительные препараты (ибупрофен) или ацетаминофен (парацетамол).
Как происходит лечение острого тонзиллофарингита в клинике Рассвет
При диагностике боли в горле мы всегда обращаем внимание не только на фарингоскопическую картину, но и на наличие признаков вирусной инфекции. А значит не выполняем исследование на стрептококк всем пациентам с острым фарингитом.
При признаках БГСА-фарингита мы в обязательном порядке выполняем экспресс-тест, по показаниям берем материал для исследования только на БГСА. Подтверждение стрептококковой инфекции помогает предотвратить ненужное назначение антибиотиков при вирусном фарингите.
Мы не назначаем мазки из зева на флору. Стрептококковая инфекция является одной из немногих причин тонзиллофарингита, для которых рекомендуется лечение антибиотиками. До настоящего времени остается спорным вопрос о необходимости антибактериальной терапии для большинства других возбудителей. Из других бактериальных инфекций, строго требующих лечения, — дифтерия, гонорея.
Мы не назначаем анализ на АСЛО в первый день заболевания (АСЛО — антистрептализин-О, антитела, вырабатываемые в ответ на токсин бета-гемолитического стрептококка группы А). АСЛО повышается только через 10-20 дней с момента возникновения стрептококковой инфекции. Нет также смысла в его контроле каждую неделю, так как данный маркер начинает снижаться через 3-5 недель после перенесенного заболевания, но его показатели могут быть выше нормы вплоть до года.
Мы понимаем, что основная цель антибиотикотерапии при стрептококковом фарингите — предупреждение осложнений. Было доказано, что лечение антибиотиками уменьшает тяжесть симптомов и ускоряет выздоровление у пациентов со стрептококковым фарингитом, однако даже без антибиотикотерапии в большинстве случаев симптомы проходят через три-пять дней.
Мы не лечим антибиотиками любые налеты в горле, так как их наличие не равняется стрептококковому тонзиллиту, равно как и наоборот.
Общие рекомендации
Отдых, адекватное потребление жидкости, щадящее питание, желательно избегать раздражения дыхательных путей. Большинство пациентов могут вернуться на работу или в школу после завершения одного полного дня лечения, при условии, что их общее самочувствие это позволяет.
Рекомендация основана на небольшом когортном исследовании у детей, которое показало, что около 80% пациентов с доказанным в культуре стрептококковым фарингитом перестают быть заразными в течение 24 часов после начала терапии.
Контрольный экспресс-тест на стрептококк после лечения обычно не требуется и показан только в следующих случаях:
При положительном контрольном тесте рекомендовано повторить 10-дневный курс антибактериальной терапии. Для второго курса лечения выбирается антибиотик, который обладает более высокой стабильностью к расщеплению бета-лактамазы.
Профилактика острого тонзиллофарингита
Гигиена рук — ключевая мера предотвращения распространения инфекции. Руки следует мыть обязательно после эпизодов кашля или чихания, а также перед приготовлением пищи или еды.
Вакцинация — вакцина против БГСА пока не доступна. Тем не менее, исследования по ее разработке продолжаются.
Положительный тест на стрептококк что делать
АСЛ-О в крови: что это, почему повышен у детей. Боли в суставах.
Антистрептолизин-О (АСЛО, ASO) – антитела, направленные на стрептолизин, который представляет собой антиген β-гемолитического стрептококка группы А (БГСА), расселяющегося на коже и слизистых оболочках человеческого организма.
Данный лабораторный тест имеет важное практическое значение по причине особой «вредности» (способности обладать гноеродными свойствами) конкретного вида микроорганизмов (Streptococcus pyogenes), принадлежащих роду стрептококков. Открыты эти маленькие шаровидные бактерии (кокки) были еще в конце 19 века, однако по сей день они, поселившись в организме человека, наносят большой, часто непоправимый, вред своему «хозяину».
Об анализе, нормах и отклонениях
Для предупреждения вреда, наносимого бета-гемолитическим стрептококком организму человека, с целью обнаружения присутствия бета-гемолитического стрептококка группы А в клинической лабораторной диагностике используется биохимическое исследование антител к антигену возбудителя, кратко называемое — АСЛО.
Норма титра антител к стрептолизину в разных лабораториях могут несколько отличаться, однако классическим вариантом нормальных значений приняты показатели:
Для взрослых и подростков (старше 14 лет) — до 200 Ед/л;
Для детей моложе 14 лет — до 150 Ед/л.
Существуют тесты качественные и количественные. Если в анализе указано, что АСЛ-О отрицательно (или стоит знак минус (-) или плюс (+)) – это тест качественный (т.е. данный тест не определяет концентрацию – титр антител в крови. В своей практике, как правило, врачи центра «Гален» используют количественный метод диагностики (в г. Гомеле – лаборатории «Инвитро», «Синэво», «Синлаб»).
Варианты результатов в динамике
Данный лабораторный тест подходит для наблюдения за течением патологического процесса, однако хочется обратить внимание читателя, что однократное исследование концентрации антител не будет особенно информативным в плане диагностики и прогноза, поэтому анализы следует проводить серийно с интервалом в одну неделю (7 дней).
И здесь возможны различные варианты:
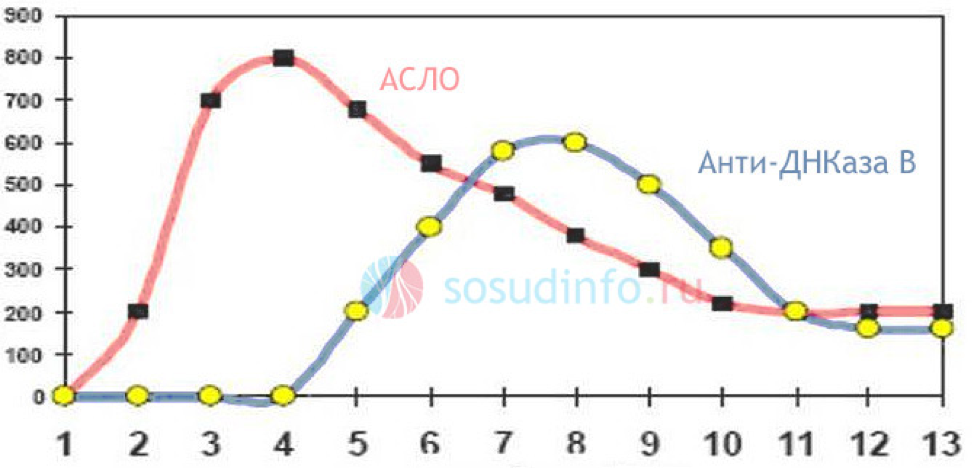
Титр антистрептолизина-О начинает увеличиваться приблизительно через неделю от момента проникновения возбудителя. Пик приходится на 3-5 недели и, если все пойдет хорошо (организм справится), уровень АСЛО начнет снижаться и к полугоду-году достигнет нормальных значений.
Стойкое возрастание концентрации антител к антигену бета-гемолитического стрептококка дает основания подозревать позднее осложнение инфекции – ревматического процесса. Развитие ревматического процесса можно предполагать и после перенесенной ангины (при длительной, не изменяющейся в сторону снижения активности антистрептолизина-О).
На благоприятное течение ревматического ппоцесса (без вовлечения в процесс сердца) указывает (и обнадеживает в плане прогноза) снижение титра АСЛО до нормы к концу первого-второго месяц болезни. Под воздействием адекватного лечения данные сроки могут существенно сокращаться.
Напротив, отсутствие изменений в титрах АСЛО в сторону убывания (они продолжают оставаться высокими через полгода от дебюта болезни) усложняет прогноз и заставляет думать о наступлении рецидива.
При большой диагностической ценности данного лабораторного теста (АСЛО) все же следует иметь в виду, что в крови отдельных пациентов, которые могут составлять до 15 % заболевших ревматизмом, повышение титра антител к стрептолизину не обнаруживается. И, наоборот, относительно высокий уровень иной раз отмечается у носителей возбудителя, не имеющих никаких признаков заболевания. Повышенные титры АСЛО можно ожидать и в крови людей, имеющих хронический тонзиллит, ревматоидный артрит, или у носителей стрептококковой инфекции, считающих себя здоровыми, поскольку она находится в состоянии «спячки» (правда, до определенного времени).
график: пример динамики уровня АСЛО при стрептококковой инфекции
Известно, что основной причиной повышения активности ASO является сенсибилизация организма стрептококковым антигеном после проникновения стрептококковой инфекции (в частности, Streptococcus pyogenes — БГСА). Надеяться на постинфекционный иммунитет в случае заражения особо не приходится – он не отличается ни выраженностью, ни продолжительностью, зато допускает высокий риск осложнений. Стрептококковая инфекция нередко приводит к развитию ревматического процесса и формированию приобретенных пороков сердца у детей, поэтому после перенесенной ангины или других инфекций у ребенка очень важно узнать значения данного показателя (была ли болезнь обусловлена стрептококком?).
Между тем, такой анализ, как АСЛО, зачастую предлагают сдать взрослому человеку. Этот тест, наряду с другими анализами (РФ-рематоидный фактор и ЦРБ – острофазовый реактивны белок) помогает установить диагноз ревматоидного артрита, правда, при РА активность АСЛО существенно ниже, чем при ревматизме.
Причины повышения АСЛО
Не вдаваясь в подробности систематического положения, морфологических особенностей и антигенной структуры БГСА, следует лишь отметить его отрицательные качества и потенциальный вред, который могут принести эти шаровидные бактерии, внедрившись в человеческий организм. А внедряются они быстро: воздушно-капельным путем, посредством пищевых продуктов, при прямом контакте с больным человеком или носителем.
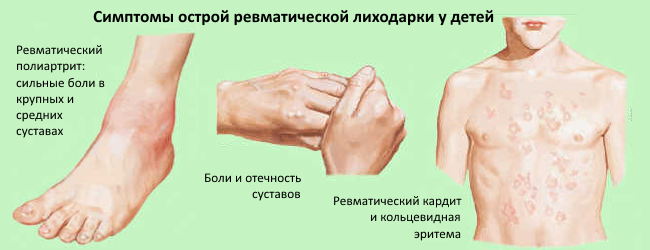
Бета-гемолитический стрептококк группы А может вызывать в организме ряд заболеваний, которые являются причинами повышенных значений такого лабораторного теста, как АСЛО:
Острый диффузный гломерулонефрит;
Клинически, высокий титр АСЛ-О может проявляться болями в суставах (по типу реактивных артритов), артралгиями после перенесенных острых респираторных заболеваний. Особенно это характерно для детей до 10 лет. Нередко у детей на фоне высокого титра АСЛ-О появляются ночные боли в ножках (ребенок просыпается с фразой: «мама, помассируй ножку»). И наличие подобных изменений является показанием для назначения общего анализ крови и биохимического анализа крови: ЦРБ, РФ, мочевая кислота, АСЛ-О, ионизированного кальций и витамина Д общего (или его активного метаболита 25-ОН-вит Д)
От данного вида бактерий можно ожидать всевозможных «сюрпризов», БГСА чаще других инфекционных агентов является причиной вторичных инфекций и дает различные осложнения:
Гнойные отиты и синуситы;
Ревматическую лихорадку (ревматизм), которая без адекватного лечения сама осложняется пороками сердца (если в процесс вовлекаются оболочки сердца);
Септические состояния (например, послеродовый сепсис);
Неврологические расстройства у детей (PANDAS-синдром).
В случае осложнений, скорее всего, будет наблюдаться высокое значение показателя, ведь на тот момент бета-стрептококк «почувствует себя хозяином» в организме (особенно, если тот не отличается сильной естественной резистентностью) – начнет активно размножаться, продуцировать токсины, и, хотя иммунная система попытается отчаянно сопротивляться, болезнь войдет в стадию самого разгара.
После некоторых инфекций (тонзиллофарингиты, рожистое воспаление, флегмоны) у отдельных людей формируется повышенная чувствительность к данному инфекционному агенту и, следовательно, склонность к рецидивам. Как правило, в крови таких пациентов постоянно наблюдается повышенный уровень антистрептолизина-О.
Не допустить осложнений
Обнаружить БГСА сразу после поселения в первые дни болезни крайне сложно, а в крови и вовсе невозможно, ведь должно пройти время, чтобы стрептококк освоился, а иммунная система носителя инфекции ответила, то есть, иммунокомпетентные клетки дали команду на включение гуморального иммунитета и продукцию антител, направленных на антигенную структуру инфекционного агента. Этими антителами и станет АСЛО или антистрептолизин-О — и тогда можно ожидать повышенный уровень показателя. Но пока организм не обнаружит «гостя» и не начнет синтез антител, следы β-гемолитического стрептококка в крови подхватившего инфекцию человека определяться не будут.
Если имеет место подозрение, то можно сделать мазок из зева и произвести посев на кровяной агар (бактериологическое исследование), в результате которого через 3 дня вырастут колонии гноеродной флоры.
Знать происхождение воспалительного заболевания (тонзиллофарингита) очень важно, если дело касается ребенка, ведь только ангина стрептококковой этиологии нуждается в применении антибактериальной терапии (антибиотиков), другие процессы способны обойтись и без нее. Исследование АСЛО поможет избежать частого и нередко ненужного использования антибиотиков и предотвратить возможные осложнения, наиболее «ожидаемым» из которых является острая ревматическая лихорадка.
Острая стрептококковая инфекция ротоглотки в педиатрической практике – проблема и пути решения
Чрезвычайная распространенность стрептококка группы А (СГА) как респираторного патогена, множество его серотипов, строго типоспецифическое формирование постинфекционного иммунитета и легкость передачи предопределяют тотальную распространенность стрептококковых инфекций у детей, особенно в организованных коллективах [1]. Существуют стандарты лечения скарлатины, а также ангины (последняя имеет стрептококковую природу в 70% случаев по данным инфекционного стационара Новосибирска) на основе использования этиотропных, патогенетических и симптоматических средств. Многочисленными исследованиями показано, что СГА уже более 50 лет остается чувствительным к препаратам пенициллинового ряда вследствие того, что не выделяет пенициллиназу, как другие возбудители. Вместе с тем в случаях микст-инфицирования пенициллины малоэффективны; при нерациональной терапии либо в случаях частого реинфицирования новыми серотипами СГА при генотипически обусловленных особенностях реактивности детского организма (сенсибилизации с развитием иммунопатологических реакций) возможно развитие осложнений в виде ревматизма, гломерулонефрита и других иммуновоспалительных процессов.
Инфекционные и иммуноопосредованные болезни, связанные со стрептококком:
По характеру гемолиза в кровяном агаре стрептококки классифицируют на альфа, бета и гамма. Альфа- (зеленящие) и гамма-стрептококки не лизируют эритроциты и называются негемолитическими, т. о. они непатогенны для человека. Они широко представлены в нормальной микрофлоре ротовой полости (оральные) и толстом кишечнике (энтерококки). Бета-гемолитические стрептококки относят к пиогенным, т. е. являются болезнетворными. Редко выделяются от здоровых и являются потенциальной угрозой для хозяина.
Иммунитет человека к стрептококковым инфекциям обусловлен антителами к М-антигену. Выделяют более 80 серотипов СГА по М-протеину, при этом антибактериальный иммунитет носит узкий типоспецифический характер. На каждый М-серотип вырабатываются свои агглютинины, преципитины, комплементсвязывающие антитела, почему возможны реинфекции, т. е. повторные заболевания в результате заражения новыми серотипами.
Количество госпитализированных детей с ангиной по данным детской городской клинической больницы № 3 Новосибирска в 2008 г. составило 740, в 2009 г. — 1190, в 2010 г. — 1438 человек, т. е. 11% от всех нозологических форм. В равной мере болеют как мальчики, так и девочки. Интересным оказалось распределение больных по возрасту: меньше поступало детей в возрасте 7–10 лет и старше (возможно, они лечились на участке). Интересно увеличение доли детей первых трех лет жизни за последние три года (учитывая несовершенство лимфоидно-глоточного кольца данной возрастной категории). До настоящего времени ангина у них была нехарактерным, почти казуистическим явлением, особенно у детей первого года жизни. В 2010 г. больные до трех лет составили 45% госпитализированных, включая 9% детей до года.
Традиционно бактериологическая диагностика Streptococcus pyogenes (рутинный метод) включает:
В 2009 г. мы провели ретроспективный анализ 300 историй болезней детей с диагнозом «лакунарная ангина». Уровень высева S. pyogenes составил около 20%, другая часть бета-гемолитических стрептококков с использованием рутинных методик не могла быть идентифицирована до вида, и их диагностическая значимость обычно остается неясной. Американской академией педиатрии для выявления S. pyogenes у детей с острым тонзиллофаригитом ввиду недостаточной информативности рутинного метода бактериологической диагностики рекомендован метод экспресс-диагностики с дублирующим микробиологическим исследованием материала с помощью теста OSOM Ultra Strep A Test либо метод двух последовательных экспресс-тестов [2].
В России экспресс-методы доступны не каждой лаборатории, поэтому для улучшения диагностики S. pyogenes и других бета-гемолитических стрептококков в стационаре мы проводим двойное последовательное микробиологическое исследование. В качестве системы обогащения используем Brain Heart infusion Broth HiMedia (сердечно-мозговой бульон), с помощью которого обычно культивируют «привередливые» микроорганизмы. Для идентификации большинства стрептококков до вида предназначены микротест-системы СТРЕПТОтест 16 Pliva-Lachema, компьютерная программа ВАСТ v 3,5.
Первичный высев S. pyogenes составил 60 из 254–20,4%. При пересеве через среду обогащения дополнительно получено еще 36 штаммов, что составило еще 14,2%. Таким образом, всего получено 96 штаммов S. pyogenes и общий уровень высеваемости — 37,4% (табл. 1).
Благодаря тест-системам СТРЕПТОтест 16 удалось идентифицировать дополнительных представителей бета-гемолизирующих стрептококков, а с помощью дополнительного пересева и использования программы BACT получить также представителей родов Moraxella spp., Haemophilus spp., S. pneumoniae [3]. Возможности повышения эффективности микробиологической диагностики стрептококковой инфекции ротоглотки у детей заключаются в использовании метода повторного высева на среды обогащения. Таким образом, гемолитический стрептококк гораздо чаще является этиологическим агентом ангины у детей, чем это подтверждается рутинным бактериологическим методом (у каждого третьего госпитализированного больного).
На следующем этапе исследования из 254 детей мы отобрали 96 с высевом S. pyogenes (табл. 2). У 75% детей со стрептококковой ангиной пиогенный стрептококк сочетался с возбудителями, выделяющими бета-лактамазы (золотистый стафилококк, пневмококк, гемофил, моракселла, синегнойная палочка, условно-патогенные энтеробактерии, коагулазонегативный стафилококк, кандиды), что может способствовать неудачам пенициллинотерапии.
Антибактериальная терапия
Целью антибактериальной терапии острого стрептококкового тонзиллита является эрадикация возбудителя, что ведет не только к ликвидации симптомов инфекции, но и к предотвращению ее распространения, предупреждает ранние и поздние осложнения. Паратонзиллярный абсцесс и гнойный шейный лимфаденит в допенициллиновую эру развивались у 13% госпитализированных больных, в настоящее время встречаются редко. Вероятность развития ревматизма составляла в 40-х годах 2,1%, а с появлением антибактериального лечения — 0,3% [1]. Назначение антибиотиков предотвращает распространение стрептококковой инфекции, снижается число носителей возбудителя.
Показаны пенициллины, аминопенициллины, цефалоспорины. У пациентов с доказанной аллергией на бета-лактамы сдедует применять макролиды, а при непереносимости последних — линкосамиды. СГА отличаются высокой чувствительностью к пенициллинам и цефалоспоринам.
Путь введения при системной антибиотикотерапии должен обеспечить необходимую концентрацию препарата в очаге инфекции, быть простым и не тягостным для ребенка. Амбулаторным больным антибиотики обычно назначают внутрь, за исключением тех случаев, когда достаточно бывает одной внутримышечной инъекции. В стационаре антибиотик часто вводится внутримышечно (в отсутствие нарушений свертывания крови), а при тяжелых формах и возможности венозной катетеризации — внутривенно. К парентеральному введению антибиотиков необходимо прибегать в начале лечения, а как только состояние больного улучшится, перейти на прием препарата внутрь. В педиатрии это положение особенно важно для сокращения негативных реакций со стороны ребенка.
Препаратами первого ряда в лечении инфекционных процессов, вызванных пиогенным стрептококком, как в России, так и за рубежом являются пенициллины. В связи с тем, что СГА наиболее вероятен для ангины как этиологический ее агент, с одного из данных препаратов необходимо начинать терапию (эмпирически), а с получением результатов бакпосевов из зева проводить дальнейшую ее корректировку. Пенициллины используются в дозе 100–150 тыс ед/кг/сут. Не получено данных о резистентности СГА к пенициллинам. Основа действия пенициллинов и бета-лактамов — ингибирование синтеза клеточной стенки и бактерицидный эффект. Бензилпенициллин используется парентерально 6 раз в сутки, что невозможно обеспечить в амбулаторных условиях. Феноксиметилпенициллин (пенициллин V) назначается энтерально за час до еды либо через 2 ч после еды (при взаимодействии с пищей наблюдается снижение бактерицидной концентрации в плазме) по 0,375 г в 2 приема ( 25 кг).
Уровень амоксициллина в миндалинах в 3 раза выше, чем уровень равных доз феноксиметилпенициллина и ампициллина. Имеет больший период полувыведения, поэтому назначается 2–3 раза в сутки. Пища не влияет на биодоступность препарата. Лекарственная форма амоксициллина Флемоксин Солютаб хорошо проникает в ткань миндалин, назначается по 0,375 г в 2 приема ( 25 кг).
Амоксициллин-клавунат — наличие ингибитора бета-лактамаз клавулановой кислоты препятствует ферментативной деградации амоксициллина, повышает активность препарата в отношении грамположительных и грамотрицательных аэробных и анаэробных микроорганизмов, продуцирующих эти ферменты. Амоксиклав (Lek, Словения), Аугментин (SmithKline Beecham, Великобритания).
Используя в лечении аминопенициллины, необходимо помнить, что в детской практике существует противопоказание к назначению — инфекционный мононуклеоз. Имеется высокий риск появления сыпи (90–100%) иммунокомплексного генеза вследствие образования иммунных комплексов из аминогруппы антибиотика (гаптен), IgM к вирусу Эпштейна–Барр и иммунных комплексов. Ангина является одним из первых симптомов инфекционного мононуклеоза, поэтому нередко является первоначальным диагнозом. При терапии аминопенициллином не сразу, а спустя несколько дней (когда начнут появляться антитела к вирусу) возникает генерализованная пятнисто-папулезная сыпь, ухудшается состояние больного. Поэтому важна ранняя дифференциальная диагностика ангины и инфекционного мононуклеоза для рационального выбора лекарственного препарата.
Цефалоспорины 1-го и 2-го поколения — антибиотики, имеющие в своем составе лактамное кольцо. Тормозят синтез пептидогликанов клеточной стенки. Спектр действия — большинство грамположительных бактерий, в том числе не только стрептококки, но и стафилококки. С каждым следующим поколением в отношении грамотрицательных бактерий их активность возрастает, а в отношении кокков убывает (исключение — цефтриаксон, высокоактивный в отношении кокков). Препараты 1-го поколения действуют только на кокковую флору. В настоящее время используются редко. Препараты 2-го поколения имеют более широкий спектр: помимо кокков они подавляют рост некоторых штаммов, устойчивых к ампициллину возбудителей (M. catarrhalis, H. influenzae, S. pneumoniae). Цефуроксим-аксетин (2-е поколение) назначается 30 мг/кг/сут в/м, в/в или внутрь 2 раза в день. В таблетках выпускается по 125, 250 и 500 мг.
Обычно больным стрептококковой ангиной нет необходимости назначать цефалоспорины 3-го поколения, однако ежегодно наблюдаются 2–3 случая тяжелого поражения зева с обширными гнойными наложениями и некрозами. При этом отмечается низкая эффективность использования пенициллинов и цефалоспоринов 1-го и 2-го поколения — сохранение лихорадки, гнойно-воспалительного процесса в воротах инфекции. Посевы из зева дают мало информации: выделяется пиогенный стрептококк, чувствительный к традиционным препаратам, однако эффекта в терапии не наблюдается. Причиной тому, по нашим данным, является ассоциированная со стрептококковой другая бактериальная инфекция с бета-лактамазной активностью (пневмококки, кандиды, моракселлы, гемофил и др.) либо анаэробная (бактериоды, в том числе пептококки, пептострептококки, фузобактерии и др.) и снижение «мукозального» иммунитета.
Препараты 3-го поколения — цефотаксим, цефтазидим и цефтриаксон — обладают выраженной активностью в отношении M. catarrhalis, H. influenzae, в том числе штаммов со сниженной чувствительностью вне зависимости от типа лактамазы.
Цефтазидим (Фортум), чаще в комбинации с аминогликозидами, является препаратом первого выбора при инфекциях, вызванных синегнойной палочкой. Назначается в/в, в/м 100–150 мг/кг/сут однократно. 19% детей с синдромом ангины помимо гемолитического стрептококка выделяли из зева Pseudomonas aeruginosa (табл. 2). Большой интерес представляет тот факт, что эти дети госпитализировались не из других стационаров, где обычно распространяется синегнойная инфекция, а с места жительства, где у них был контакт с длительно болеющими родственниками (бабушками, дедушками, получавшими курсы лечения антибиотиками), также выделяющими из зева данный возбудитель.
Цефтриаксон имеет период полувыведения 7 ч и может вводиться 1 раз в сутки в/в, в/м 20–80 мг/кг/сут.
Цефотаксим — в/в, в/м 50–100 мг/кг/сут при инфекциях, вызванных любым типом лактамаз, а также больным, получавшим ранее антибиотики.
Цефиксим (Cупракс) — препарат для перорального применения в виде капсул либо суспензии, удобен для применения в детской практике, в том числе и при ангине в случаях наличия нескольких инфекционных агентов в ротоглотке. Детям в возрасте до 12 лет препарат назначают в суспензии в дозе 8 мг/кг 1 раз в сутки или 4 мг/кг каждые 12 часов. Детям от 6 мес до года суточная доза составляет 2,5–4 мл; от 2–4 лет — 5 мл; с 6–11 лет — 6–10 мл суспензии. Для взрослых и детей старше 12 лет с массой тела более 50 кг суточная доза составляет 400 мг 1 раз в сутки, или по 200 мг/2 раза в сутки. Продолжительность курса лечения 7–10 дней.
Макролиды активны в отношении кокковой флоры, возбудителей дифтерии, анаэробов (кроме B. fragilis), однако все они, кроме азитромицина, неактивны в отношении гемофильной палочки. Хорошо накапливаются в клетках, где их концентрация превышает таковую в сыворотке крови.
Азитромицин (Cумамед) — разновидность азалидов, устойчив к кислой среде желудка, создает высокие концентрации в миндалинах. Особенность фармакокинетики — длительный период полувыведения из тканей (ингибирование цитохрома Р450 в печени). Бактерицидные концентрации в миндалинах сохраняются еще 7 дней после отмены препарата. Назначается 1 раз в сутки в дозе 10 мг/кг, со 2-го дня 5 мг/кг в течение 5 дней. Пища замедляет всасывание (рекомендуется принимать за час до еды или через 2 ч после).
Джозамицин, мидекамицин (Макропен) — 40–50 мг/кг/сут.
Кларитромицин, рокситромицин — 6–8 мг/кг/сут внутрь.
Спирамицин (Ровамицин) — 100 ЕД/кг 2 раза в сутки внутрь.
Эритромицин — в/в 20–50 мг/кг/сут, внутрь 50 мг/кг/сут, максимум 1–2 г/сут.
Курс антибактериальной терапии при синдроме ангины с выделением бета-гемолитического стрептококка — не менее 10 дней. Менее продолжительные курсы нередко приводят к рецидивам острого тонзиллита и повторной госпитализации больных.
Местные антибактериальные средства
В связи с тем, что невозможно дать детальный обзор препаратов местного действия, мы остановимся на тех средствах, эффективность которых подтверждена собственным опытом.
Препараты местного действия при ангине обязательно должны быть дополнением к системе антимикробной терапии, т. е. их роль второстепенна.
Фузафунгин (Биопарокс) — местный ингаляционный антимикробный препарат может назначаться с первого дня заболевания до получения результатов микробиологического исследования. Обладает широким спектром антимикробного действия, собственными противовоспалительными свойствами, отсутствием абсорбции со слизистой оболочки, низкой аллергенностью, т. е. отвечает всем требованиям к местным антибактериальным средствам. Самым оптимальным является использование препарата от 1 до 4 доз в зависимости от возраста каждые 4 часа в течение 10 дней.
Тонзилгон Н — является комбинированным препаратом растительного происхождения. Компоненты ромашки, алтея и хвоща, входящие в его состав, стимулируют защитные силы организма за счет повышения фагоцитарной активности макрофагов и гранулоцитов. Препарат обладает противовоспалительным, иммуностимулирующим, противоотечным и противовирусным действием, ускоряет процесс выздоровления, в дальнейшем может использоваться для профилактики рецидивов ангины. Побочных эффектов при использовании препарата не отмечено. Тонзилгон Н выпускается в двух формах: капель для приема внутрь и драже. Взрослым препарат назначают по 25 капель или 2 драже 5–6 раз в день, детям до 5 лет по 5–10 капель, от 6–10 лет 15 капель, 11–16 лет — 20 капель 5–6 раз в день. После исчезновения острых проявлений заболевания кратность приема Тонзилгона Н сокращается до 3 раз в день. Длительность базисной терапии у ЧБД при рецидивах ангины и хроническом тонзиллите может продолжаться 4–6 недель.
Гексетидин (Гексорал) выпускается как в виде раствора для полоскания, так и аэрозоля. В отличие от хлоргексидина, препарат малотоксичен. Активен в отношении большинства бактерий — возбудителей тонзиллофарингита, а также грибков. Помимо антимикробного, обладает кровоостанавливающим, анальгезирующим и дезодорирующим действием.
Октенисепт — антисептик для слизистых оболочек с наиболее широким спектром антимикробного действия, охватывающим грамположительные и грамотрицательные бактерии, хламидии, микоплазмы, грибки, простейшие и даже вирусы семейства герпеса. Действие препарата начинается уже через минуту и длится в течение часа. Он нетоксичен и не всасывается через неповрежденную слизистую оболочку. Препарат можно распылять на слизистые оболочки с помощью инсуфлятора (для полосканий или распылений растворять 1:10).
Аква Марис — спрей для горла и носа для очищения, снятия раздражения и защиты слизистой оболочки носоглотки. Состав: флакон содержит 30 мл стерильного гипертонического раствора воды Адриатического моря.
Способ назначения: взрослым и детям 4–6 раз в сутки по 3–4 впрыскивания, направляя распылитель на заднюю стенку глотки.
Стрепсилс — таблетки для рассасывания, содержит амилметакрезол и дихлорбензиловый спирт, обладающие антисептическим, противовоспалительным и обезболивающим свойствами, а также ментол и эвкалипт, масло аниса, мед, лимон, витамин С. Активен в отношении грамположительной и грамотрицательной микрофлоры. Способ применения:
Безусловно, самые эффективные местные препараты не заменят полностью потребности в системном введении антибиотиков при ангине. Вместе с тем при нежелательных эффектах общей антибиотикотерапии местное назначение препаратов с широким спектром антимикробной активности является методом выбора.
Противовоспалительные и жаропонижающие средства
Лихорадка и болевой синдром, связанные с развитием воспалительных проявлений в зеве, являются основными клиническими признаками ангины. Лихорадка с температурой менее 39 °C у здоровых детей в основном не требует лечения. Однако при стрептококковой ангине лихорадка часто манифестирует и сочетается с проявлениями интоксикации, что заметно ухудшает самочувствие больных.
Жаропонижающая терапия показана:
Назначение с этой целью ацетилсалициловой кислоты (Аспирина) детям и подросткам запрещено в США с 70-х годов, а в России — с конца 90-х, ввиду доказанной связи их применения с развитием синдрома Рея, летальность при котором высокая (приказ Фармкомитета от 25.03.1999); Аспирин остается в практике как препарат, эффективный при ревматологических нарушениях.
В качестве безрецептурного жаропонижающего не используется Анальгин, что связано с опасностью развития агранулоцитоза и коллапса с гипотермией; этот препарат назначается только как обезболивающее или для быстрого снижения температуры по особым показаниям в составе литической смеси: в/м Анальгин 50% р-р 0,1–0,2 мл/10 кг + папаверин 0,1–0,2 мл 2% р-ра.
Парацетамол — часто применяемый антипиретик и легкий анальгетик у детей, производное фенацетина, но значительно менее токсичен, чем последний. Основной механизм жаропонижающего эффекта — угнетение синтеза простагландинов за счет снижения активности циклоксигеназы в гипоталамусе. В большей степени парацетамол угнетает «церебральный» синтез простагландинов, чем «периферический», не обладает антитромбоцитарным эффектом, не вызывает кровоточивость, как Аспирин.
Парацетамол метаболизируется в печени, малотоксичен в рекомендуемых дозировках. Ежедневная суммарная доза парацетамола при пероральном или ректальном применении не должна превышать 100 мг/кг в день у детей старше года, 75 мг/кг — у грудных детей. Не рекомендуется в комбинации с препаратами, которые, как и сам парацетамол, под влиянием цитохрома Р 450 способны превращаться в печени и почках в «реактивные метаболиты» и повреждать последние (рифампицин, фенобарбитал, противоэпилептические средства). Противопоказан при заболеваниях печени. Превышение рекомендуемых доз может приводить к печеночной недостаточности и печеночной энцефалопатии за счет образования избытка «реактивного метаболита». Возможна также острая почечная недостаточность (острый канальцевый некроз почек). Педиатров может поразить, насколько часто безрецептурные антипиретики используются в практике. По данным проведенного анкетирования матерей в США в 1994–2000 гг., более половины матерей давали безрецептурные антипиретики и анальгетики детям раннего возраста в течение последних 30 дней до анкетирования, при этом 2/3 детей получали Ацетаминофен (парацетамол). Установлено, что родители не способны измерять точные дозы жидких препаратов, которые в лечении маленьких детей используются наиболее часто. Они считали, что антипиретики, предназначенные для детей первых трех лет жизни, менее концентрированы (т. е. содержат меньше активного вещества в растворе), чем те, которые используются у детей старших возрастных групп. На самом деле они были более концентрированы, чтобы облегчить измерение малых доз, необходимых для детей раннего возраста доз. Описанная «путаница» привела к передозировкам и даже к смерти детей [4]. В России данная проблема не менее актуальна, потому что при упорной лихорадке и коротком периоде апирексии родители завышают дозы парацетамола детям в 40% случаев, желая получить более быстрый и продолжительный обезболивающий результат [5]. Безопасность парацетамола для детей может быть обеспечена только строгим соблюдением инструкции по его применению.
Ибупрофен (Нурофен для детей, Нурофен) — производное пропионовой кислоты — обладает жаропонижающими, болеутоляющими и противовоспалительными свойствами. В настоящее время применяется более чем в 30 странах. Нурофен для детей (ибупрофен) является нестероидным противовоспалительным лекарственным средством (НПВС) и показан для снижения высокой температуры, а также для снятия слабой или умеренной боли, например, боли в горле при ангине, головной боли как симптоме ангины. Фебрильная лихорадка является одним из ведущих проявлений болезни при острой СГА-инфекции (ангине, скарлатине), поэтому часто возникает необходимость получения жаропонижающего эффекта. Но, кроме того, имеются выраженные воспалительные проявления в зеве: 1) яркая гиперемия миндалин, дужек, язычка, задней стенки глотки; 2) гипертрофия миндалин, связанная преимущественно с их инфильтрацией полинуклеарами и в меньшей степени с отеком; 3) налеты на миндалинах в качестве экссудативного компонента местной воспалительной реакции; 4) болевой синдром из-за воспалительных проявлений в зеве. В случаях выраженного воспаления в ротоглотке и региональных лимфатических узлах, а также при рецидивировании острого тонзиллита, вызванного бета-гемолитическим стрептококком, патогенетически оправдано включение в комплекс средств терапии противовоспалительных средств. С этой целью в настоящее время в клинической практике широко применяются нестероидные противовоспалительные препараты. Они обладают уникальным сочетанием противовоспалительного, обезболивающего и жаропонижающего механизмов действия. В основе терапевтического действия нестероидных противовоспалительных препаратов лежат механизмы угнетения синтеза простагландинов за счет снижения активности циклоксигеназы (ЦОГ) — фермента, регулирующего превращение арахидоновой кислоты в простагландины.
Нурофен выпускается в виде: 1) суспензии (во флаконе 100 мл и мерный шприц) с приятным апельсиновым или клубничным вкусом, в которой содержится 100 мг/5 мл ибупрофена (отсутствуют сахар, алкоголь и искусственные красители); 2) таблетки, покрытые оболочкой (200 мг ибупрофена в 1 таблетке); 3) суппозитории ректальные (60 мг ибупрофена в 1 супп.).
При развитии острой стрептококковой инфекции 7–10-дневный курс антибактериальной терапии обеспечивает санацию организма от возбудителя, но провоспалительная активность эндогенной усилительной системы организма (цитокиновый «каскад», синтез простагландинов, лейкотриенов, активных форм кислорода и т. д.) может способствовать значительному повреждению тканей в очаге воспаления и последующему длительному сохранению воспалительного процесса. Изучение противовоспалительного эффекта нестероидных противовоспалительных препаратов в комплексе средств терапии острой стрептококковой инфекции у детей представляет несомненный интерес. В 2010 г. нами проведено исследование по изучению противовоспалительного действия ибупрофена у детей, больных острой стрептококковой инфекцией ротоглотки, в зависимости от разных схем терапии: 10-дневной антибактериальной с включением курса Нурофена для детей в первые 5 дней терапии (исследуемая группа из 30 человек в возрасте от 3 до 12 лет) либо без него (контрольная группа из 26 человек того же возраста) [6].
Безопасность Нурофена для детей обусловлена:
Помимо антибактериальных препаратов, Нурофен для детей применяли пациентам опытной группы 3–4 раза в сутки в течение первых 5 дней терапии в стандартной разовой дозе 5–10 мг/кг, что чаще составляло от 2,5 до 5 мл суспензии на прием. Оценивались жаропонижающий и противовоспалительный эффекты Нурофена, а также его безопасность. Дети контрольной группы при появлении лихорадки выше 38,5 °С получали парацетамол в разовой дозе 10–15 мг/кг, т. е. в виде симптоматической терапии по мере необходимости. Как известно, парацетамол не является нестероидным противовоспалительным препаратом, а относится к группе «простых анальгетиков», поскольку обладает жаропонижающим и обезболивающим действием, а противовоспалительная активность его незначительна. У детей, получавших Нурофен, стабильная нормализация температуры, очищение небных миндалин от налетов, уменьшение степени гипертрофии миндалин, регресс регионарного лимфаденита происходили в более быстрые сроки, чем в группе сравнения. Осложнения в виде паратонзиллярного абсцесса у одного ребенка 8 лет со стрептококковой ангиной и острого гайморита у одного ребенка 6 лет с микст-инфекцией отмечены во второй группе, в то время как в первой осложнений не наблюдалось. Нежелательные явления (аллергическая сыпь) были отмечены у одного больного первой группы и одного больного — второй. Таким образом, Нурофен представляется высокоэффективным жаропонижающим и противовоспалительным средством, используемым при ангине у детей.
Нурофен для детей в форме суспензии дают детям 3–12 мес по 2,5 мл не более 3–4 раз в сутки (не более 200 мг/сут); 1–3 лет — 5 мл 3 раза в сутки (не более 300 мг/сут); 4–6 лет — 7,5 мл 3 раза в сутки (не более 450 мг/сут); 7–9 лет — 10 мл 3 раза в сутки (не более 600 мг/сут); 10–12 лет — 15 мл 3 раза в сутки (не более 900 мг/сут). Таблетированная форма Нурофена применяется у детей старше 6 лет с массой тела более 20 кг в тех же дозах, что и сироп, но не более 4 таблеток/800 мг ибупрофена в сутки. Максимальная суточная доза не должна превышать 30 мг/кг массы тела ребенка.
При наличии аллергических заболеваний в анамнезе и сопутствующей патологии органов пищеварения рационально использование парацетамола или Нурофена в свечах в связи с отсутствием в ректальной форме вкусовых добавок и прямого воздействия на слизистую оболочку желудка.
Нурофен для детей выпускается в суппозиториях по 60 мг/1 супп. Предназначены к употреблению у детей от 3 месяцев, разовая доза составляет 5–10 мг/кг. Если лихорадка не является кратковременным эпизодом и сохраняется в течение суток и более, Нурофен детям от 3 до 9 месяцев жизни назначают по 1 свече 3 раза в сутки (не более 180 мг в сутки), от 9 месяцев до 2 лет — по 1 свече 4 раза в сутки (не более 240 мг/сутки).
У детей с синдромом срыгиваний и рвоты применение ибупрофена желательно именно в ректальной форме, что исключает прямое воздействие на слизистую оболочку желудка и возможность передозировки препарата. Отсутствие вкусовых добавок в свечах предупреждает развитие аллергических реакций у детей с неблагоприятным аллергоанамнезом.
Профилактика рецидивов стрептококковой инфекции
В 50-е годы 20-го века в связи с преобладающей циркуляцией ревматогенных штаммов СГА МЗ РФ был издан приказ об обязательной однократной бициллинопрофилактике всех детей, перенесших стрептококковую ангину либо скарлатину после проведения 10-дневного курса лечения антибиотиками. Данный приказ не отменен до настоящего времени, несмотря на то, что случаи ревматизма в последние годы регистрируются редко, отечественные бициллины-3 и 5 являются многокомпонентными и требуют усовершенствования (их введение приводит к образованию пиковых концентраций в крови в первые дни с быстрой утратой бактерицидного эффекта в динамике). В справочнике по лекарственной терапии В. К. Таточенко «Педиатру на каждый день» (стр. 125) появилось Решение антибиотической комиссии МЗ РФ и РАМН «Антибактериальная терапия стрептококкового тонзиллита (острого) и фарингита». Методические рекомендации. М., 1999: «Бициллины назначают при невозможности провести 10-дневный курс лечения, при ревматическом анамнезе, а также при вспышках инфекции, вызванной бета-гемолитическими стрептококками группы А, в коллективах. При остром А-стрептококковом тонзиллите у больных, имеющих факторы риска развития острой ревматической лихорадки (отягощенная наследственность, неблагоприятные социально-бытовые условия и др.), целесообразно применение бензилпенициллина 10 дней с последующей однократной инъекцией бензатилбензилпенициллина. В остальных случаях необходимо проводить только 10-дневный курс антибиотиков». Однако в регионы не поступало регламентирующих указаний об отмене старого приказа, в связи с чем во многих поликлиниках и стационарах продолжают его выполнять. Использование иммуномодуляторов, в том числе бактериальных лизатов, а также средств, нормализующих биоценоз полости рта, является важнейшим способом профилактики рецидивов стрептококковой инфекции ротоглотки.
Литература
Е. И. Краснова, доктор медицинских наук, профессор
С. О. Кретьен
А. В. Васюнин, доктор медицинских наук, профессор
НГМУ, Новосибирск

.gif)