Полицитемия истинная что это такое
Истинная полицитемия
Истинная полицитемия (ИП)– это клональное миелопролиферативное заболевание хронического характера с относительно доброкачественным течением, поражающее гемопоэтические стволовые клетки и сопровождающееся пролиферацией трех ростков кроветворения. Для него характерно увеличение количества эритроцитов, повышение концентрации гемоглобина, форменных элементов крови (лейкоцитов, эритроцитов, тромбоцитов) и общего объема крови.
Согласно МКБ-11 ИП присвоен код 2A20.4.
Причины
Точные причины болезни пока неизвестны. Ученые предполагают, что существенную роль в развитии патологических изменений играют наследственная предрасположенность, воздействие ионизирующей радиации и токсических веществ.
Увеличивается вероятность развития эритремии у сотрудников похоронных агентств, бальзамирующих тела, у лиц, вынужденных часто контактировать с бензином и другими нефтепродуктами, а также подвергающихся низким дозам радиации. У людей, переживших атомную бомбардировку Нагасаки и Хиросимы, высокий риск возникновения ИП не замечен.
Симптомы болезни
Клинические проявления ИП разделяют на 2 группы:
— возникают головные боли и головокружения;
— кожа и слизистые оболочки приобретают синюшный или красно-вишневый оттенок;
— тревожит кожный зуд;
— конъюнктива окрашивается в красный цвет;
— ухудшается зрение, перед глазами «мелькают мушки»;
— развивается эритромелалгия – периодически расширяются мелкие сосуды, что провоцирует покраснение пальцев на руках и ногах, невыносимую жгучую боль и жжение;
— возникают тромбозы, недостаточность мозгового кровообращения ;
— наблюдаются приступы стенокардии.
2.Миелопролиферативный синдром обусловливается гиперплазией трех ростков кроветворения: эритроидным, гранулоцитарным, мегакариоцитарным
При истинной полицитемии часто развиваются миелоидная метаплазия селезенки и спленомегалия (увеличиваются размеры селезенки). Самые частые осложнения – тромбозы (встречаются у 39% больных), тромбоэмболии и кровотечения (десневые, носовые, желудочно-кишечные, меноррагии).
При истинной полицитемии симптомы зависят от стадии:
Диагностика заболевания
На первичном приеме врач выслушивает жалобы и изучает анамнез болезни. Также он проводит физикальный осмотр, при котором осматривает кожный покров и слизистые оболочки, оценивая их пигментацию, наличие геморрагий, отеков, трофических расстройств.
Затем специалист направляет пациента на лабораторную и инструментальную диагностику, которая может включать:
* клинический, биохимический и молекулярно-генетический анализ крови;
* исследование обмена железа;
* анализ крови на ВИЧ-инфекцию и гепатиты;
* трепанобиопсию костного мозга с последующим цитологическим, гистологическим и гистохимическим анализом биоптата;
* допплерографию церебральных артерий;
* УЗИ органов брюшной полости.
Основным маркером для установления диагноза является мутация гена Jak-2, которая встречается у 95% пациентов. Также у пациентов с ИП уровень эритропоэтина должен быть снижен либо быть на нижней границе нормы и никогда не бывает повышенным, что изначально используется для дифференциальной диагностики.
Лечение полицитемии
При ИП терапия направлена на:
* предотвращение и устранение тромбогеморрагических осложнений;
* контроль и ослабление симптомов опухолевой интоксикации (зуд, потливость, лихорадку);
* снижение риска нарушений микроциркуляции крови и возникновения острого лейкоза;
* предупреждение развития осложнений при беременности и операциях;
повышение качества жизни.
При выборе метода лечения врач учитывает выраженность клинических проявлений, стадию заболевания, возраст и образ жизни больного, наличие сопутствующих патологий, риск развития тромбоза.
Медикаментозная терапия включает прием:
* сосудистых препаратов – предотвращают нарушения кровообращения;
* антиагрегантов и антикоагулянтов – предупреждают образование тромбов и развитие тромбозов;
* цитостатиков – подавляют рост опухоли;
* ингибиторов янускиназ или гидроксимочевины – уменьшают размеры селезенки и другие проявления болезни;
* интерферона – подавляет пролиферацию;
* антигистаминов – устраняют зуд.
Дополнительно удаляют часть крови (флеботомии) и эритроцитов (эритроцитафарез).
В основном больные ИП умирают от нарушений функционирования внутренних органов, тромбозов, инфекционных и геморрагических осложнений.
Полицитемия истинная что это такое
В отдельных случаях развивается нефрогенная АГ, предпосылкой к которой является осложнение уратовым диатезом и хроническим пиелонефритом, а также нарушение микроциркуляции в почках.
Между тяжестью плеторы при истинной полицитемии и величиной АГ нет прямого параллелизма. Поскольку истинная полицитемия чаще болеют лица пожилого и старого возраста, высока вероятность сопутствующей эссенциальной АГ, особенно в случаях, когда эксфузионная терапия не приводит к нормализации АД.
Для истинной полицитемии очень характерен кожный зуд, связанный с приемом водных процедур, который наблюдается у 50—55 % больных. Его объясняют повышенным образованием гистамина, однако, антигистаминные препараты неэффективны при данном синдроме, что вызывает сомнение в достоверности этого объяснения. Устранить его частично или полностью удается с помощью терапии ИФН-а.
К висцеральным осложнениям истинной полицитемии относят язвы желудка и двенадцатиперстной кишки, частота которых составляет 10—17 %, если ее рассчитывать по клиническим данным, и значительно выше, если это делать по результатам поисковой гастроскопии. Помимо язв при истинной полицитемии почти постоянно находят гиперемию слизистой оболочки и эрозии желудка и двенадцатиперстной кишки.
Частота подагры, по литературным данным, составляет 5— 10 %, но по некоторым сообщениям она значительно выше: нефролитиаз авторами наблюдался в 24 %, а в постэритремической стадии в 33 %, тофусы — в 35 и 66 % соответственно. Подчеркивается клиническое своеобразие течения подагры и подагрической полиартралгии (смазанность симптомов, преобладание хронического, а не острого течения артрита).
Нефролитиаз иногда становится главной клинической проблемой, приводит к обструкции мочеточников, вызывает осложнение хроническим пиелонефритом с последующим развитием острой и хронической почечной недостаточности (одна из реальных причин смертельного исхода в эру, предшествующую широкому применению аллопуринола с лечебной и профилактической целями).
Статистика сосудистых осложнений широко варьирует в отдельных публикациях, что объясняется различиями отбора больных, сроков наблюдения, особенностями предшествующего лечения, возрастом больных и значением дополнительных факторов риска.
По данным группы по исследованию истинной полицитемии (PVSG, США), у леченных кровопусканиями частота тромботических осложнений составила 29,2 % за все время наблюдения. У 35 % больных они явились причиной смерти. У леченных цитостатическими препаратами риск тромботических осложнений уменьшился, но не исчез полностью. В исследовании Gruppo Italiano Study Policitemia (GISP), основанном на ретроспективном анализе течения заболевания у 1213 больных, частота тромбозов сосудов составила 3,4 % в год; в 30 % они явились причиной смерти.
Тромбоз мозговых сосудов составил 70 % всех артериальных тромбозов. Частота микроциркуляторных нарушений при нелеченой истинной полицитемии составила, по данным GISP, 68—80 % всех тромбофилических осложнений.
Микроциркуляторные тромбофилические осложнения чаще всего и наиболее наглядно проявляются клинической картиной эритромелалгии. Этим термином обозначаются приступы острых жгучих болей в кончиках пальцев верхних или нижних конечностей, сопровождающиеся их резким покраснением или посинением и отеком. Боль снимается приемом аспирина, что подтверждает патогенетическую связь этого синдрома с внутрисосудистой агрегацией тромбоцитов, к которой в дальнейшем добавляются тромбообразование в артериолах, воспаление и пролиферация эндотелия.
Упорная эритромелалгия может быть предвестником тромбоза более крупного сосуда с развитием некроза пальцев ног, стоп, голеней. Они не являлись редкостью в период, предшествующий широкому применению цитостатиков и дезагрегантов тромбоцитов.
Тромбозы коронарных сосудов в процессе динамического наблюдения отмечаются у 7—10 % больных. Инфаркт миокарда может быть первым проявлением нераспознанной ИП, в том числе и у женщин, не имеющих других факторов риска. Это подтверждают и данные GISP: 30 % инфарктов миокарда пришлись на период, предшествующий постановке диагноза. Достаточно часты безболевые формы инфаркта миокарда или его атипическое течение. ЭКГ-признаки инфаркта миокарда нередко со временем полностью нивелируются.
Обращает на себя внимание высокая частота асимметрии пульсации a. dorsalis pedis на стопах, достигающая 40 %. Она не зависит от возраста. Чаще всего это тромбофилическое нарушение артериального кровообращения, протекающее клинически бессимптомно, что можно объяснить постепенным развитием окклюзии. Если боли на стороне нарушения пульсации артерии имеются, им свойствен ряд клинических особенностей, по которым можно проводить дифференциальную диагностику с атеросклеротическим поражением сосудов.
Боли жгучие, усиливаются в опущенном положении конечностей и ослабевают в приподнятом. Тепловые процедуры усиливают боль, холод и прием аспирина их уменьшают.
Симптоматика перемежающейся хромоты может наблюдаться у больных истинной полицитемией пожилого возраста, у которых тромбофилические процессы сочетаются с окклюзирующим атеросклерозом этих же сосудов. Причиной внезапных острых болей в стопе может быть эмболия из высоко расположенного артериального тромба, например из подвздошной артерии, как это было в одном нашем наблюдении.
Тромбозы поверхностных и глубоких венозных сосудов нижних конечностей обычно протекают с клинической картиной тромбофлебита, т. е. с элементами воспаления, отека, гиперемии кожи. У нелеченых больных тромбофлебит «склонен» рецидивировать и оставлять после себя бурые пятна, которые как бы «метят» больных эритремией. Нередко развиваются меланодермия нижней трети или всей голени, трофические язвы.
Тромбозы вен верхних конечностей наблюдаются редко, обычно после внутривенных инъекций или кровопусканий, т. е. после травмы сосудистой стенки. Тромбоэмболия легочной артерии, источником которой являются тромбы в глубоких венах нижних конечностей, относится к числу наиболее опасных.
При осложнении тромбозом в системе воротной вены развивается синдром портальной гипертонии с выраженной спленомегалией, варикозным расширением вен пищевода, а со временем и асцитом. Аналогичны проявления и внутрипеченочной портальной гипертонии.
К редким осложнениям истинной полицитемии относится тромбоз надпеченочных вен — синдром Бадда — Киари. Для него характерны резистентный к лечению асцит, выраженная гепатомегалия, умеренное увеличение селезенки, кровотечения из варикозно-расширенных вен пищевода и желудка, желтуха, печеночная недостаточность, резкое общее истощение больных. Возможно острое и подострое течение данного осложнения. Молодой возраст больных с данной патологией, внезапность ее развития при отсутствии анамнеза ХМПЗ у большинства пациентов в подобных случаях вызывают подозрение на реактивную природу изменений крови, что в принципе возможно. Разрешают вопрос об их происхождении культуральные исследования, и часто в пользу истинной полицитемии.
Эпизоды ишемии, особенно церебральной, обычно связаны с временной блокадой капилляров и артериол клеточными агрегатами: эритроцитарнотромбоцитарными, лейкоцитарными и смешанно-клеточными. Тромбоцитоз увеличивает риск развития всех тромбофилических осложнений, хотя прямого параллелизма между степенью тромбоцитоза и частотой сосудистых осложнений обычно не отмечают. Более чем у половины больных выявляется спонтанная агрегация тромбоцитов в кровяном русле. При числе тромбоцитов свыше 900*109/л подобный феномен является скорее правилом, чем исключением. Внутрисосудистая агрегация тромбоцитов составляет основу для микротромбообразования, при этом усиливается контакт тромбоцитов с сосудистым эндотелием.
Тромбоциты больных истинной полицитемии часто находятся в состоянии активации, о чем свидетельствует увеличение содержания в плазме крови пластиночного фактора-4, b-тромбоглобулина и тромбоксана. Ее наиболее вероятной причиной является, «болезнь хранения» (storage pool disease) с немотивированным высвобождением индукторов агрегации. В пользу эндогенной дефектности тромбоцитов свидетельствуют многочисленные функциональные нарушения тромбоцитов, в том числе и снижение индуцированной эпинефрином агрегации тромбоцитов у 80 % больных. Этот дефект характерен и для других ХМПЗ.
Снижение индуцированной адреналином, коллагеном и АДФ агрегации тромбоцитов, по нашим данным, наблюдается у 50 % больных. Данная тромбоцитопатия наряду со склонностью тромбоцитов к спонтанной агрегации, множественными дефектами структуры мембраны тромбоцитов находит объяснение в происхождении тромбоцитов из неопластического клона мегакариоцитов.
Отметим, что при истинной полицитемии наблюдается расхождение в результатах исследования функции тромбоцитов in vivo и in vitro.
По мере удлинения продолжительности заболевания дефектность тромбоцитов возрастает. Очевидно, у части больных тромбоцитопатия носит приобретенный характер. Связь частоты и характера сосудистых осложнений с числом тромбоцитов при истинной полицитемии не столь прямолинейна, как при другом ХМПЗ — эссенциальной тромбоцитемии. Это определяется более многоплановым патогенезом сосудистых осложнений при истинной полицитемии и участием в нем плеторических нарушений гемодинамики, эритроцитов и тромбоцитов.
Эритроциты оказывают стимулирующее воздействие на агрегацию тромбоцитов, что доказывает использование в качестве индуктора агрегации гемолизата собственных эритроцитов: по нашим данным, у 54 % больных с неосложненной истинной полицитемией она повышена даже при применении субпороговых доз этого индуктора.
Роль эритроцитов в гемостазе определяется следующими факторами:
• они содержат и адсорбируют из плазмы вещества и соединения, а также белковые молекулы, влияющие на агрегацию клеток, свертывание крови и фибринолиз; набор этих компонентов почти идентичен содержимому гранул тромбоцитов;
• они определяют реологические свойства крови, особенно в зонах микроциркуляции; в местах сосудистых стазов эритроциты могут агрегировать; они являются мощными индукторами агрегации тромбоцитов, причем этим свойством обладают как разрушенные, так и цельные эритроциты; эритроцитам также свойственны «реакции высвобождения».
Лейкоциты тоже принимают активное участие в гемостазе, определяемое многими факторами, в том числе их способностью взаимодействовать с тромбоцитами (феномен адгезии тромбоцитов к нейтрофильным лейкоцитам, розеткообразование). Клиническим эквивалентом усиленных клеточных взаимодействий с образованием агрегатов могут быть эпизоды периферической сосудистой ишемии, нестабильной стенокардии, нарушений зрения и др. При лейкоцитозе 50 • 109/л и более лейкоцитарно-тромбоцитарную агрегацию можно видеть в мазке периферической крови. Выявляются следующие типы клеточных взаимодействий:
1) адгезия тромбоцитов к единичному лейкоциту (клетки-«наездники»);
2) попарная агрегация: 2—3 лейкоцита связываются между собой мостиками из тромбоцитов;
3) клеточная агломерация — большие скопления лейкоцитов и тромбоцитов.
Нарушение клеточной агрегации, очевидно, лежит в основе геморрагического отека.
Этим термином можно обозначить рожеподобную воспалительную гиперемию нижней трети нижних конечностей, происхождение которой неясно. Исследование агрегационной способности тромбоцитов у больных с острой стадией этого осложнения показало ее повышение при стимуляции субпороговыми дозами гемолизата эритроцитов (161 %) и ристомицином (154 %) при повышенном содержании пластиночного фактора-4 (от 52 до 82 % после агрегации тромбоцитов). Отмечено также ускоренное образование пороговых доз тромбина в аутокоагулоло-гическом тесте (АКТ), умеренное замедление Хаге-ман-зависимого фибринолиза, нормальное содержание продуктов деградации фибриногена.
Подобные изменения можно трактовать как вариант локального клеточного микротромбообразования с умеренным повышением агрегационной функции тромбоцитов.
Подтверждением клеточно-агрегационного механизма развития геморрагического отека является быстрый клинический эффект приема аспирина в суточной дозе 1 г или 0,5 г, сопровождавшийся нормализацией уровня пластиночного фактора-4. Таким образом, это также тромбофилическое микроциркуляторное осложнение истинной полицитемии. Оно всегда сопровождается мощной воспалительной реакцией, дающей повод предполагать рожу.
Развитию тромбозов артериальных сосудов способствуют дополнительные факторы. К ним относятся:
1) возраст старше 60 лет;
2) тромбоз сосудов в анамнезе;
3) артериальная гипертония (она учащает риск церебрального инсульта и инфаркта миокарда);
4) сопутствующий окклюзирующий атеросклероз любой локализации;
5) эксфузии крови, если они совершаются без предшествующего введения реополиглюкина и приема аспирина;
6) тромбоцитаферез, производимый без назначения антикоагулянтной и дезагрегантной терапии.
Кровотечения, спонтанные и спровоцированные оперативными вмешательствами, обусловлены нарушениями свертывания крови, фибринолиза и ретракции кровяного сгустка. Наблюдаются:
• замедление превращения фибриногена в фибрин пропорционально увеличению показателя гематокрита; наибольшие сдвиги наблюдаются при Ht свыше 75 %; гипокоагуляционные сдвиги в конечном звене коагуляции обусловлены антикоагулянтным эффектом увеличенной МЦЭ; потенцирует подобное действие эритроцитов относительная гипофибриногенемия, свойственная истинной полицитемии;
• нарушение ретракции кровяного сгустка, зависящее от нескольких факторов, в том числе и от функции тромбоцитов; образующаяся в процессе свертывания фибринтромбоцитарная сеть, рыхлая и крупнопетлистая, не в состоянии удерживать всю массу эритроцитов, попадающих в сгусток (известный феномен ускользания эритроцитов), этому способствует ригидность и плохая приспособляемость красных клеток к структуре сгустка при его сжатии.
Патогенез микроциркуляторной кровоточивости, клиническими проявлениями которой являются кровоточивость десен, экхимозы на коже, носовые кровотечения, определяется преимущественно снижением агрегации тромбоцитов. Наибольшая корреляция в наших исследованиях выявлена между степенью снижения агрегации на максимальные дозы гемолизата эритроцитов и выраженностью кровоточивости. Последней способствует и снижение прямого активирующего воздействия тромбоцитов на фактор X. Этот тест может быть использован для прогнозирования геморрагических осложнений у больных истинной полицитемией и другими ХМПЗ.
Многие гемостазиологические лаборатории нашей страны систематически совершают методологическую ошибку, исследуя свертывание крови в образцах цельной крови. Получаемый при этом результат всегда один: гипокоагуляция даже в момент тромботических осложнений. Исследуемую кровь нужно разводить до нормального уровня гематокрита. Малый объем плазмы и антикоагулянтный эффект увеличенных в числе эритроцитов в цельной крови объясняют неинформативность данного исследования.
Поскольку истинной полицитемией болеют и женщины молодого возраста, представляет интерес переносимость беременности и ее конечные результаты — судьба плода. Наблюдения над 14 беременными женщинами, страдающими истинной полицитемией, показали высокий риск для плода при данном заболевании матери: только 20 % рождается живыми, а в остальных случаях происходит внутриутробная гибель плода, связанная с нарушением плацентарного кровоснабжения. У принимавших аспирин в дозе 75 мг в сутки и периодическом применении низкомолекулярных гепаринов число живых новорожденных повысилось до 86 %.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
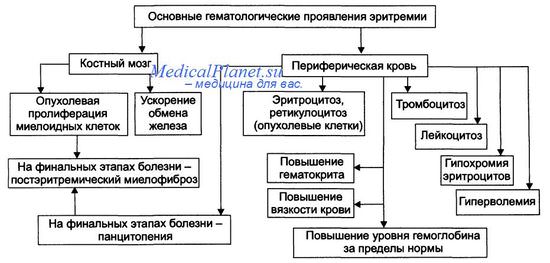
Полицитемия – хронический гемобластоз, в основе которого лежит неограниченная пролиферация всех ростков миелопоэза, преимущественно эритроцитарного. Клинически полицитемия проявляется церебральной симптоматикой (тяжестью в голове, головокружением, шумом в ушах), тромбогеморрагическим синдромом (артериальными и венозными тромбозами, кровотечениями), микроциркуляторными расстройствами (зябкостью конечностей, эритромелалгией, гиперемией кожи и слизистых). Основные диагностические сведения получают при исследовании периферической крови и костного мозга. Для лечения полицитемии применяются кровопускания, эритроцитаферез, химиотерапия.
Общие сведения
Полицитемия (болезнь Вакеза, эритремия, эритроцитоз) – заболевание группы хронических лейкозов, характеризующееся повышенной продукцией эритроцитов, тромбоцитов и лейкоцитов, увеличением ОЦК, спленомегалией. Заболевание является редкой формой лейкемии: ежегодно диагностируется 4-5 новых случаев полицитемии на 1 млн. населения. Эритремия развивается преимущественно у пациентов старшей возрастной группы (50-60 лет), несколько чаще у мужчин. Актуальность полицитемии обусловлена высоким риском развития тромботических и геморрагических осложнений, а также вероятностью трансформации в острый миелобластный лейкоз, эритромиелоз, хронический миелолейкоз.
Причины полицитемии
Развитию полицитемии предшествуют мутационные изменения полипотентной стволовой гемопоэтической клетки, дающей начало всем трем клеточным линиям костного мозга. Наиболее часто выявляется мутация гена тирозинкиназы JAK2 с заменой валина фенилаланином в 617 позиции. Иногда наблюдается семейная заболеваемость эритремией, например, среди евреев, что может свидетельствовать в пользу генетической корреляции.
При полицитемии в костном мозге присутствуют 2 вида клеток-предшественников эритроидного кроветворения: одни из них ведут себя автономно, их пролиферация не регулируется эритропоэтином; другие, как и положено, являются эритропоэтинзависимыми. Считается, что автономная популяция клеток представляет собой не что иное, как мутантный клон – основной субстрат полицитемии.
Патогенез
В патогенезе эритремии ведущая роль принадлежит усиленному эритропоэзу, следствием которого служит абсолютный эритроцитоз, нарушение реологических и свертывающих свойств крови, миелоидная метаплазия селезенки и печени. Высокая вязкость крови обусловливает склонность к сосудистым тромбозам и гипоксическому повреждению тканей, а гиперволемия вызывает повышенное кровенаполнение внутренних органов. В финале полицитемии отмечается истощение кроветворения и миелофиброз.
Классификация
Истинная полицитемия (эритремия) по происхождению может быть первичной и вторичной. Первичная форма является самостоятельным миелопролиферативным заболеванием, в основе которого лежит поражение миелоидного ростка кроветворения.
Вторичная полицитемия обычно развивается при повышении активности эритропоэтина; данное состояние является компенсаторной реакцией на общую гипоксию и может встречаться при хронической легочной патологии, «синих» пороках сердца, опухолях надпочечников, гемоглобинопатиях, при подъеме на высоту или курении и т. д. Истинная полицитемия в своем развитии проходит 3 стадии: начальную, развернутую и терминальную.
I стадия (начальная, малосимптомная) – длится около 5 лет; протекает бессимптомно или с минимально выраженными клиническими проявлениями. Характеризуется умеренной гиперволемией, небольшим эритроцитозом; размеры селезенки в норме.
II стадия (эритремическая, развернутая) подразделяется на две подстадии:
III стадия (анемическая, постэритремическая, терминальная). Характерны анемия, тромбоцитопения, лейкопения, миелоидная трансформация печени и селезенки, вторичный миелофиброз. Возможны исходы полицитемии в другие гемобластозы.
Симптомы полицитемии
Эритремия развивается длительно, постепенно и может быть обнаружена случайно при исследовании крови. Ранние симптомы, такие как тяжесть в голове, шум в ушах, головокружение, ухудшение зрения, зябкость конечностей, расстройство сна и др., часто «списываются» на преклонный возраст или сопутствующие заболевания.
Наиболее характерной чертой полицитемии служит развитие плеторического синдрома, обусловленного панцитозом и увеличением ОЦК. Свидетельством полнокровия служат телеангиэктазии, вишнево-красная окраска кожи (особенно лица, шеи, кистей рук и других открытых участков) и слизистых (губ, языка), гиперемия склер. Типичным диагностическим признаком служит симптом Купермана – окраска твердого нёба остается нормальной, а мягкое нёбо приобретает застойный цианотический оттенок.
Другим отличительным симптомом полицитемии является кожный зуд, усиливающийся после водных процедур и иногда имеющий нестерпимый характер. К числу специфических проявлений полицитемии также относится эритромелалгия – болезненное жжение в кончиках пальцев, которое сопровождается их гиперемией.
В развернутой стадии эритремии могут возникать мучительные мигрени, боли в костях, кардиалгия, артериальная гипертензия. У 80% пациентов обнаруживается умеренная или выраженная спленомегалия; печень увеличивается несколько реже. Многие больные полицитемией замечают повышенную кровоточивость десен, появление синяков на коже, длительные кровотечения после экстракции зубов.
Осложнения
Результатом микротромбозов и нарушения трофики кожи и слизистых оболочек служат трофические язвы голени, язвы желудка и двенадцатиперстной кишки. Наиболее часты в клинике полицитемии осложнения в виде сосудистых тромбозов глубоких вен, мезентериальных сосудов, портальных вен, церебральных и коронарных артерий. Тромботические осложнения (ТЭЛА, ишемический инсульт, инфаркт миокарда) выступают ведущими причинами смерти больных полицитемией. Вместе с тем, наряду с тромбообразованием, больные полицитемией склонны к геморрагическому синдрому с развитием спонтанных кровотечений самой различной локализации (десневых, носовых, из вен пищевода, желудочно-кишечных и др.).
Диагностика
Гематологические изменения, характеризующие полицитемию, являются определяющими при проведении диагностики. При исследовании крови выявляется эритроцитоз (до 6,5-7,5х10 12 /л), повышение гемоглобина (до 180-240 г/л), лейкоцитоз (свыше 12х10 9 /л), тромбоцитоз (свыше 400х10 9 /л). Морфология эритроцитов, как правило, не изменена; при повышенной кровоточивости может обнаруживаться микроцитоз. Достоверным подтверждением эритремии служит увеличение массы циркулирующих эритроцитов более 32-36 мл/кг.
Для оценки риска развития осложнений эритремии проводятся дополнительные лабораторные тесты (функциональные печеночные пробы, общий анализ мочи) и инструментальные исследования (УЗИ почек, УЗДГ вен конечностей, ЭхоКГ, УЗДГ сосудов головы и шеи, ФГДС и др.). При угрозе тромбогеморрагических и метаболических нарушений необходимы консультации соответствующих узких специалистов: невролога, кардиолога, гастроэнтеролога, уролога.
Лечение полицитемии
С целью нормализации объема ОЦК и снижения риска тромботических осложнений первой мерой являются кровопускания. Эксфузии крови проводятся в объеме 200-500 мл 2-3 раза в неделю с последующим восполнением удаленного объема крови физиологическим раствором или реополиглюкином. Следствием частых кровопусканий может явиться развитие железодефицитной анемии. Кровопускания при полицитемии могут быть успешно заменены эритроцитаферезом, позволяющим извлечь из кровотока только эритроцитарную массу, вернув плазму.
Прогноз
Течение эритремии носит прогрессирующий характер; заболевание не склонно к спонтанным ремиссиям и самопроизвольному излечению. Больные пожизненно вынуждены находиться под наблюдением гематолога, проходить курсы гемоэксфузионной терапии. При полицитемии высок риск тромбоэмболических и геморрагических осложнений. Частота трансформации полицитемии в лейкоз составляет 1% у пациентов, не проходивших химиотерапевтическое лечение, и 11-15% у получавших цитостатическую терапию.