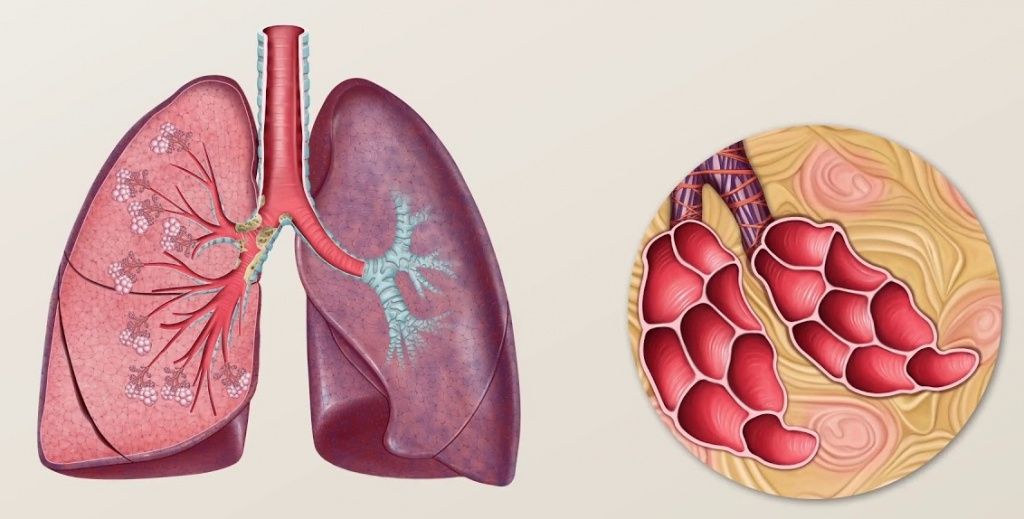
Полисегментарная пневмония что это у взрослых двухсторонняя лечение
Тактика лечения двухсторонней полисегментарной пневмонии
Двухсторонняя полисегментарная пневмония характеризуется воспалительным процессом в легочной ткани, затрагивающим несколько функциональных сегментов обоих лёгких. Заболевание быстро прогрессирует и приводит к дыхательной недостаточности. В связи с тяжёлым течением заболевания и высоким риском развития осложнений пациентов с полисегментарной пневмонией круглосуточно 7 дней в неделю госпитализируют в отделение реанимации и интенсивной терапии. Врачи Юсуповской больницы сразу же после установки диагноза начинают комплексное лечение полисегментарной пневмонии у взрослых.
Во все палаты централизовано подаётся кислород. Врачи-реаниматологи контролируют функциональную активность сердечно-сосудистой и дыхательной систем с помощью современных мониторов. Всем пациентам с полисегментарной пневмонией проводят кислородотерапию. При наличии показаний им выполняют искусственную вентиляцию лёгких, используя современные аппараты ИВЛ европейского и американского производства.
Для лечения внебольничной двусторонней полисегментарной пневмонии используют наиболее эффективные препараты, зарегистрированные в РФ. Они оказывают минимальное побочное действие. Все сложные случаи полисегментарной пневмонии обсуждают на заседании Экспертного Совета с участием профессоров и врачей высшей категории, являющихся ведущими специалистами в области лечения заболеваний органов дыхания. Пульмонологи принимают коллегиальное решение в отношении тактики ведения пациентов с двухсторонней полисегментарной пневмонией.
Причины полисегментарной интерстициальной пневмонии
В группу высокого риска развития двухсторонней полисегментарной пневмонии относятся следующие категории населения:
Двухстороннее полисегментарное воспаление лёгких развивается при недостаточном поступлении в организм питательных веществ. Полисегментарная пневмония поражает не только взрослых, но и детей любого возраста. У взрослых она обычно протекает как самостоятельное заболевание, а у детей в большинстве случаев развивается после перенесенного гриппа или острых вирусных инфекций.
Симптомы и диагностика полисегментарной пневмонии
Заболевание начинается с подъёма температуры тела до 39°С, головных болей, озноба, мышечной слабости. На второй или третий день болезни присоединяется редкий отрывистый кашель, боль в грудной клетке и эпигастральной области. При двухсторонней сегментарной пневмонии быстро развивается дыхательная недостаточность.
Во время физикального обследования определяется укорочение перкуторного отзвука, ослабление дыхания, мелкопузырчатые или крепитирующие хрипы. При двухсторонней полисегментарной пневмонии эти признаки выявляют в обоих лёгких. Изменения в клиническом анализе крови (нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, увеличенная скорость оседания эритроцитов) свидетельствуют о выраженном воспалительном процессе в организме.
Для диагностики пневмонии пациентам в Юсуповской больнице делают крупнокадровую флюорографию или рентгенографию в двух проекциях. Изменения на рентгенограммах зависят от возбудителя инфекции и распространённости патологического процесса. Рентгенологическими признаками полисегментарной пневмонии является ограниченное затемнение, захватывающее несколько сегментов лёгкого. При двухсторонней полисегментарной пневмонии определяются очаги инфильтрации в обоих лёгких.
Для идентификации возбудителя полисегментарной пневмонии врачи Юсуповской больницы до назначения антибактериальной терапии проводят бактериологическое исследование мокроты или бронхиальных смывов. Диагноз уточняют с помощью иммунологических исследований, реакции связывания комплемента и реакции торможения гемагглютинации с вирусными и бактериальными антигенами. При обследовании пациентов, не поддающихся общепринятой терапии, в случае атипичного течения пневмонии или развития тяжелых осложнений применяют вирусологические и серологические исследования (культуральное исследование мокроты, метод иммунофлюоресценции, серологический метод с использованием парных сывороток против вирусов и микоплазмы).
Исследование мокроты помогает уточнить природу сегментарных пневмоний. Наличие большого числа эозинофилов свидетельствует об аллергических процессах, атипичные клетки – о пневмонии ракового генеза, эластические волокна – о распаде легочной ткани при раке, туберкулёзе, абсцессах. Пациентам с затяжным течением сегментарной пневмонии проводят иммунологические исследования. Для уточнения вовлечения в патологический процесс других органов регистрируют электрокардиограмму, выполняют эхокардиографию, исследуют показатели внешнего дыхания с помощью спирометрии.
При своевременном лечении клинические признаки полисегментарной пневмонии подвергаются обратному развитию через 10-12 дней, однако рентгенологические изменения сохраняются в течение 2-3 недель. Поскольку пораженные легочные сегменты спадаются, полисегментарная пневмония может приобретать торпидное течение и затягиваться на 2-3 месяца.
Осложнениями полисегментарной пневмонии являются:
После полисегментарной пневмонии может развиться обструктивный синдром, серозный и фибринозный плеврит, абсцесс лёгкого, эмпиема плевры. Вследствие интоксикации часто развивается острая сердечная недостаточность, артериальная гипотензия, коллапс, кардиоваскулярный синдром, нейротоксикоз.
Лечение полисегментарной пневмонии
Лечение односторонней или двухсторонней полисегментарной пневмонии врачи Юсуповской больницы начинают сразу же после установки диагноза, не дожидаясь результатов микробиологического исследования. При получении данных бактериологического исследования антибактериальную терапию корригируют.
Пациентам с полисегментарной пневмонией назначают следующие антибиотики:
Продолжительность антимикробного лечения двухсторонней полисегментарной пневмонии от 14 до 20 дней. Пульмонологи применяют ступенчатую терапию. Лечение начинают с внутривенного назначения антибиотика. По достижении положительного эффекта переходят на применение этих же антибактериальных средств внутрь. Предпочтение отдают препаратам, которые можно применять 1-2 раза в сутки. Если полисегментарная пневмония возникла на фоне острой вирусной инфекции, пациентам назначают противовирусные препараты.
Реабилитация после пневмонии
При затяжном течении полисегментарной пневмонии, сохраняющемся бронхоспастическом синдроме используют глюкокортикостероиды. Эти препараты врачи Юсуповской больницы назначают в небольших дозах коротким курсом (7-10 дней). Для улучшения отхождения мокроты применяют бронхолитики и муколитики. Их пациенты принимают внутрь или в виде ультразвуковых ингаляций.
После нормализации температуры тела пациентам отпускают физиотерапевтические процедуры, делают массаж. Способствует улучшению дренажной функции бронхов лечебная физкультура. Дыхательную гимнастику пациенты начинают делать в постели. Врач назначает ароматерапию, спирометрию и физиотерапевтические процедуры.
В Юсуповской больнице врачами-реабилитологами разработана специальная программа для реабилитации после перенесенной пневмонии.
Позвоните по телефону клиники и запишитесь на прием. В Юсуповской больнице пациенты индивидуально подходят к лечению каждого пациента.
Вирусная пневмония
Пневмония — это воспаление легких, вызванное тем или иным инфекционным возбудителем — вирусом: коронавирусом, аденовирусом и др.
Патогенные микроорганизмы попадают в организм человека воздушно-капельным или контактно-бытовым путем. Если вирусная инфекция беспрепятственно проникает по дыхательным путям к паренхиме легких, а иммунитет человека не может ей противостоять, начинается воспалительный процесс — иногда с осложнениями (плевральный выпот, абсцедирование, фиброз легких).
Возбудителем пневмонии могут быть:
Этиология пневмонии
Такие респираторные инфекции по-разному ведут себя в организме человека: одни поражают альвеолы и интерстиций, другие — бронхиолы, в одних случаях вирусы провоцируют воспаление легких «молниеносно», в течение нескольких суток, в других — постепенно, «спускаются» по носоглотке, трахее и бронхам, вызывая пневмонию только через месяц. Наконец, инфекции предпочитают разные сегменты легких для локализации, а иногда распространяются хаотично и диффузно.
Таким образом, для каждой вирусной пневмонии, в зависимости от типа возбудителя, характерен типический паттерн. Иногда уже по одному «рисунку» пневмонии на КТ-сканах возможно отличить, например, аденовирусную пневмонию от респираторно-синцитиального вируса. Для уточнения типа инфекционного возбудителя пациенту назначается лабораторное исследование (анализ отделяемого из носоглотки, ПЦР, тест на иммуноглобулины и др.).
Вирусной пневмонии, как правило, сопутствует резкое ухудшение самочувствие, высокая температура, симптоматика острого респираторного заболевания (кашель, затрудненное дыхание), интоксикация организма. Однако известны случаи, когда внебольничная пневмония на ранней стадии развивалась без ярко выраженных симптомов, которые сложно отличить от ОРВИ.
Механизм развития вирусной пневмонии следующий — вирус проникает в альвеолоциты (клетки легких), закрепляется в них и начинает размножаться. В результате клетки погибают. В ответ на заражение крови вирусом, лейкоциты и лимфоциты — защитные клетки организма — выделяют цитокины. Однако это приводит к скоплению жидкого экссудата в альвеолах, вследствие чего легочная ткань отекает, а человеку становится трудно дышать, поскольку количество функциональных альвеол — маленьких ячеек, в которых хранится кислород — сокращается.
Атипичная пневмония — это воспаление легких вызванное ранее неизвестным и неопределимым возбудителем, при этом клинические проявления заболевания необычны и не поддаются известной медицинской классификации.
Вирусным пневмониям особенно подвержены маленькие дети и пациенты с иммунодефицитом, поскольку у организма таких пациентов не достаточно защитных ресурсов (антител). Более 90% всех пневмоний у детей — это вирусное поражение легких.
Симптомы вирусной пневмонии
В зависимости от типа возбудителя (вида пневмонии), заболевание развивается по-разному. Например, у аденовируса острое начало — высокая температура, конъюнктивит, сильная боль в горле и продолжительный ринит, при котором дышать носом невозможно.
Пневмония, ассоциированная с коронавирусом, развивается постепенно — сначала пациента беспокоит лишь невысокая температура (37-38 градусов) и слабость. Однако температура держится долго, а на 5-6 сутки может появиться явная одышка, боль в груди, сухой кашель, указывающие на поражение легких.
Тяжело протекает воспаление легких, которое возникает на фоне обычного гриппа. Болезнь начинается с высокой температуры (до 40 градусов), озноба, затуманенности сознания, болей во всем теле. Пациента беспокоят респираторные симптомы (кашель и насморк), выраженные однако не очень интенсивно. Иногда вирус поражает слизистую оболочку глаз (коньюктивит). Больному эпизодически становится лучше, однако за короткий срок самочувствие может резко ухудшиться. О критическом состоянии пациента свидетельствует посинение кожи, усиление кашля и одышки, боли и снижение артериального давления.
К наиболее распространенным, общим признакам вирусной пневмонии относятся:
При подозрении на вирусное поражение легких измеряют сатурацию крови кислородом с помощью пульсоксиметра. Если показатель ниже 95%, пациенту необходима медицинская помощь. В норме процент насыщенности крови кислородом = 100 или близок к этой цифре.
Полисегментарная вирусная пневмония
Если на КТ выявлено, что воспалительные очаги и инфильтраты присутствуют не в одном сегменте легкого, а в нескольких, такую пневмонию называют полисегментарной.
Легкие принято визуально делить на 21 сегмент — 11 с правой и 10 с левой стороны. Двусторонняя пневмония вирусного происхождения встречается наиболее часто. Например, «матовые стекла» при коронавирусной пневмонии обычно локализуются симметрично с обеих сторон вокруг бронхов или в боковых отделах легких. При пневмоцистной и гриппозной пневмонии они расположены с двух сторон диффузно.
Вирусная пневмония COVID-19
Все известные коронавирусы характеризуются стремительным (до 14 дней) развитием острой дыхательной недостаточности. Вирус быстро и агрессивно поражает легкие, вызывая не только обширный воспалительный процесс, но и сопутствующие осложнения: отек дыхательного органа, фиброз (рубцевание легких), острую сердечную недостаточность, миокардит.
Первый коронавирус типа B (SARS-CoV) был зарегистрирован в 2002 году, считается, что его первичные носители — подковоносые летучие мыши. В 2012 году мир охватила эпидемия коронавируса типа C MERS-CoV (ближневосточный респираторный синдром). Наконец в 2019 году случилась вспышка нового коронавируса типа B COVID-19 (или SARS-Cov2). Их объединяет то, что новые вирусы устойчивы, легко прикрепляются к паренхиме легких белковыми шипами и в короткий срок провоцируют обширное острое воспаление. Показатель летальных исходов — около 10%.
Однако не всегда причиной смерти от этих вирусов является пневмония. Например, если анамнез пациента осложнен атеросклерозом или миокардитом, вирус в первую очередь поражает сердечно-сосудистую систему. В целом семейство коронавирусов объединяет около 46 видов вирионов.
Подробнее о пневмонии, ассоциированной с COVID-19, в наше статьеЧто показывает КТ легких при коронавирусе?
Поражение легких при вирусной пневмонии
Инфильтрация легких при вирусной пневмонии на 3D-реконструкции дыхательных путей (КТ-3)
Для сравнения — так выглядят легкие в норме
Симптом «матового стекла» (инфильтраты) при вирусной пневмонии на посрезовых КТ-сканах
Стадии коронавируса: КТ-1, КТ-2, КТ-3, КТ-4
Вирусно-бактериальная пневмония
В некоторых случаях вирусная пневмония осложняется присоединением вторичной бактериальной инфекции. Так бывает, например, при респираторно-синцитиальном вирусе и коронавирусе (манифестируется на 6-7 сутки, сопутствует более выраженному отеку легочной ткани). Лечение вирусно-бактериальной пневмонии проводится с применением курса антибиоткиков, которые подбираются только после точного определения вида бактериальной инфекции.
КТ при вирусной пневмонии
Компьютерная томография легких при вирусной пневмонии считается «золотым стандартом» диагностики. КТ покажет все воспалительные очаги в легких, скопление жидкости, воспаленные лимфоузлы на объемной 3D-томограмме. С помощью этого обследования можно наиболее достоверно оценить объем поражения легких, а в некоторых случаях предварительно определить, каким возбудителем вызвано заболевание, не произошло ли присоединение бактериальной инфекции к вирусной.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Полисегментарная пневмония у взрослых что это

Как правило, болезнь протекает тяжело. При лечении врач-пульмонолог назначает сильные антибиотики внутривенно, а также препараты для комплексной терапии в виде муколитических средств, противомикробных лекарств и витаминов. Подробнее расскажем в статье.
Общие сведения
По данным статистики, в России патология фиксируется:
Полисегментарная пневмония – многокомпонентная болезнь, которая развивается из-за инфицирования организма вредоносными микроорганизмами (грибы, вирусы, паразиты, бактерии) на фоне резкого снижения иммунитета.
Характерные побочные процессы затрагивают лимфатические узлы, провоцируют кислородную и сердечную недостаточность. Из-за анатомических особенностей чаще всего поражаются правое легкое во II, VI, X сегментах и левое в VI, VIII, IX, X.
80% больных не требуют госпитализации, 20% проходят лечение в отделении больницы, в интенсивную терапию попадают больные с агрессивным течением болезни, смертность составляет 5%.
Причины развития заболевания
70-90% клинических случав воспалительного процесса – это инфицирование патогенными микроорганизмами. Микроорганизмы за короткое время активно разрастаются, создавая несколько внутренних слоев, что усложняет процесс лечения. Антибактериальная терапия ликвидирует наружный стафилококковый конгломерат, оставляя нетронутым внутренний.
Патогены попадают в организм через верхние дыхательные пути, фиксируются на эпителии бронхиол и размножаются.
Инфекции, провоцирующие заболевание:
Между тяжестью протекания пневмонии и иммунитетом существует прямая взаимосвязь: чем слабее иммунный ответ, тем сильнее поражаются нижние дыхательные пути. Это происходит по ряду причин:
Полисегментарную пневмонию можно классифицировать по нескольким видам:
Внебольничная форма легко и быстро поддается лечению, штаммы возбудителей не обладают ярко выраженной резистентностью по отношению к антимикробной терапии.
Больничная форма развивается, когда на фоне основного заболевания присоединяются больничные микроорганизмы (заражение от медперсонала или соседа по палате). Такая форма плохо откликается на лечение, так как микроорганизм возник непосредственно в больничных условиях, его защитные механизмы сильны.
Левосторонняя полисегментарная пневмония в отличие от правосторонней опаснее, из-за близости воспалительного инфильтрата к сердечной мышце и крупным кровеносным сосудам. По этой причине левостороннюю форму недуга лечат в стационарных условиях больницы.
Симптомы пневмонии легких
Начальная стадия пневмонии протекает в ряде случаев бессимптомно или же как обычное респираторное заболевание. Однако в случае с полисегментарной пневмонии симптомы более выражены, интенсивность идет по нарастающей, заболевание проходит в агрессивной форме.
Абсцесс легкого, бактериальный плеврит, инфаркт миокарда нередко встречаются как возможные осложнения при поражении обоих легких.
Диагностика
Для классификации типа пневмонии и назначения корректного лечения необходимо выявить возбудителя. 85% успешной диагностики – это правильное сопоставление БАК-посева и результатов рентгена.
На основе истории болезни, медицинского осмотра и результатов анализов врач может поставить диагноз «пневмония». В случаях с атипичной пневмонией или же неточностью диагноза может потребоваться консультация у врача-пульмонолога.
Лечение полисегментарной пневмонии
Пневмония вирусного происхождения лечится противовирусными лекарствами. Если присоединяется бактериальная инфекция, назначается курс антибиотиков.
Симптоматическое лечение включает:
Комплексная терапия проводится не менее 14 дней, в случае слабой реакции организма назначение корректируется и проводится ряд дополнительных анализов и исследований.
В качестве реабилитационных мероприятий рекомендуется электрофорез, ультрафиолетовое облучение, массаж грудной клетки – для улучшения дренажа бронхиального дерева.
Пневмония
Воспаление лёгких или пневмония – вирусное заболевание, которое поражает лёгочную ткань и препятствует нормальному кислородному обмену между воздухом и кровью. Воспалительные выделения, которые попадают в альвеолы, не позволяют организму получать достаточный объем кислорода. А если заболевание захватывает большую часть легких, развивается острая дыхательная недостаточность.
Пневмонии подвержены люди со слабой иммунной системой, дети и пожилые люди. Ежегодно только в России от заболевания страдают 1,5 млн человек и 30% из них составляют дети младшего возраста и люди старше 70 лет.
Но пневмонию можно и нужно лечить! И делать это рекомендуется с помощью комплексного подхода. Лечение любого заболевания начинается с правильной постановки диагноза. Поэтому при первых признаках развития патологии обращайтесь за консультацией специалиста.
Какие первые симптомы пневмонии, как правильно и комплексно подходить к лечению и что требуется для диагностики заболевания, мы расскажем в этой статье.
Причины развития пневмонии
Пневмония развивается, когда в легкие попадают бактерии и вирусы, а также инородные агенты, которые поражают часть или всю легочную ткань. Возбудители патологии попадают в организм человека респираторным путем, редко – через кровь.
Почему заболевание быстро развивается в теле человека с пониженным иммунитетом? В нашем организме постоянно присутствуют бактерии, но защитные механизмы не дают им размножаться, вызывая патологию. Но если иммунная система ослаблена, вредная микрофлора увеличивает популяцию, что приводит к появлению воспалительного процесса.
Также часто развивается вирусная пневмония на фоне распространения простудных заболеваний верхних дыхательных путей (бронхита, трахеита). Также причиной воспаления легких может стать переохлаждение организма, стресс, переутомление, злоупотребление курением. Риск развития заболевания повышается у людей с хроническими заболеваниями и ожирением.
Признаки пневмонии у взрослого
При появлении заболевания у человека повышается температура тела, которая может достигать 38°, присутствует общая слабость во всем организме, болит голова, пациенту хочется лечь и расслабиться. Через несколько дней появляется сильный приступообразный кашель, появляется мокрота.
Боль в грудной клетке, особенно в очаге воспаления, а также появление одышки говорят о серьезности ситуации и явно указывают на воспаление лёгких.
Здесь указаны общие признаки, однако характер и время их проявления может отличаться в зависимости от вида пневмонии. При вирусной пневмонии первые симптомы появляются стремительно и больной чувствует резкое ухудшение самочувствия. С самого начала болезни наблюдается боль в мышцах, высокая температура тела, сильная головная боль, мучительный сухой кашель.
Бактериальная пневмония напротив развивается постепенно. Болезнь начинается только через 2 недели после появления первых признаков. После этого наступает резкое облегчение, улучшение общего состояния больного, потом снова резко поднимается температура, возникает головная боль, усиливается кашель, появляется гнойная мокрота.
Одним из серьезных видов заболевания является атипичная двусторонняя пневмония, которая обширно поражает лёгочную ткань и развивает дыхательную недостаточность. По своим симптомам двусторонняя пневмония напоминает простудную вирусную инфекцию, а в лёгких еще не слышны характерные хрипы. Многие начинают лечиться самостоятельно, что усугубляет состояние.
Поначалу заболевший думает, что его состояние улучшилось, симптомы патологии начинают уходить. Но потом кашель усугубляется и начинается вторая волна заболевания.
Симптоматика у пожилых людей может немного отличаться. В первую очередь появляется сухой кашель, одышка во время небольших физических нагрузок на тело или даже в состоянии покоя. Часто заболевание протекает без повышения температуры у людей зрелого возраста.
Признаки пневмонии у ребенка
Часто пневмония у детей появляется как осложнение какой-либо вирусной инфекции (ОРВИ, грипп и т. д.).
Заразна ли пневмония?
Воспалительный процесс в легочной системе чаще всего появляется по причине размножения вируса и как осложнение перенесенного гриппа или ОРВИ. Самой пневмонией в таких случаях заболеть невозможно, но легко подхватить заболевание, которое стало первопричиной. То есть пневмония сама по себе не заразна, а развитие воспаления в лёгких – самостоятельное осложнение, которое возникло на фоне ослабленного иммунитета и неправильного самолечения.
Может ли пневмония пройти сама по себе без лечения?
Воспаление легких или пневмония — одно из самых опасных и частых заболеваний дыхательной системы. Опасность заключается в том, что не всегда специалисты успевают вовремя поставить диагноз. Люди не идут с кашлем и температурой к доктору, а предпочитают пару дней отлежаться дома, пока заболевание не распространится. Состояние может ухудшиться до двусторонней пневмонии, которая несет за собой тяжелые последствия, длительное лечение или хронические заболевания.
Сто лет назад, до открытия пенициллина, пневмония забирала жизни заболевших. Наука и медицина не стоят на месте — за сто лет наша жизнь кардинально изменилась. У людей в каждой аптечке лежат антибиотики, а в больницах проводят операции на современном оборудовании. Однако по данным РАН, пневмония все еще входит в список самых смертоносных инфекционных болезней, и ее не стоит недооценивать.
Пневмония сама не пройдет. Эта болезнь может привести к смерти человека, поэтому обращение к врачу жизненно важно. Лечение пневмонии должен назначать врач. Именно он определяет: нужны ли антибиотики и какие, а также решает вопрос о степени тяжести заболевания.
При пневмонии всегда высокая температура и сильный кашель, так ли это?
Это очень большое и опасное для здоровья заблуждение. Ошибки при диагностировании заболевания — одна из основных причин смертности от пневмонии. По данным врачей, до 30% случаев пневмонии не диагностируются или выявляются слишком поздно, так как люди не видят надобности приходить к врачу до появления высокой температуры. В итоге это приводит к ухудшению состояния человека и развитию тяжелых осложнений. Бессимптомная, скрытая, но самая настоящая пневмония нередко развивается у детей и у пожилых людей. Главная и самая опасная проблема диагностики пневмонии у пожилых пациентов заключается в том, что болезнь успешно маскируется под различные хронические заболевания. В таком случае она проходит без самого главного для нас маркера заболевания — без температуры. Как тогда понять, что пневмония проходит у взрослого человека? — Наблюдать за своим организмом, и своевременно при ухудшении самочувствия обращаться к врачу.
При наличии каких признаков следует обратиться к доктору?
К слову, миф о том, что пневмония обязательно сопровождается сильным кашлем — всего лишь миф. Эта проблема в большинстве своем свойственна не старшему поколению, а детям. Нередки случаи, когда пневмония прогрессирует, а кашля нет. Если вовремя не обратиться к врачу и не поставить диагноз, то у ребенка могут появиться хронические последствия.
Воспаление легких у детей можно выявить по следующим симптомам:
Как передается пневмония?
Заболевание может передаваться разными способами, среди которых:
Однако обрабатывать предметы личной гигиены нужно очень тщательно. Доказано, что вирусный микроорганизм способен выживать до 4 часов на любой поверхности. Болезнетворным бактериям нестрашен мороз, даже хлоркой его можно уничтожить лишь спустя пять минут после непосредственной обработки.
Пневмония и бронхит: в чем различие?
Оба заболевания оказывают влияние на дыхательную систему человека, а значит имеют схожие симптомы. Зачастую две патологии бывает сложно отличить друг от друга.
| Пневмония | Бронхит |
| В большинстве случаев сопровождается резким повышением температуры до 38-39° и лихорадочным состоянием. Наблюдается незначительное повышение температуры. | Сопровождается сильным сухим кашлем. В некоторых случаях может появиться мокрота зеленоватого цвета или с прожилками крови. Влажный кашель, мокрота имеет светлый оттенок. |
| При прослушивании грудной клетки слышны «влажные» хрипы. | При прослушивании грудной клетки слышны «сухие» хрипы. |
Как происходит диагностика пневмонии?
Если заболеванием страдает ребенок, нужно обратиться за осмотром педиатра. Если взрослый – запишитесь на прием к терапевту, который направит вас при необходимости к узкопрофильному специалисту. Врач проведет внешний осмотр, соберет анамнез, изучит историю болезни и узнает о проявляющихся симптомах заболевания.
Вас направят на сдачу лабораторных анализов:
Из диагностических методов исследования вам назначат:
Способы лечение пневмонии
Если пневмония имеет бактериальную природу, назначают прием антибиотиков. Их эффективность можно оценить через 48-72 часа. Если температура спадает, кашель становится реже, а пациент начинает чувствовать себя лучше, прием продолжается. Прерывать курс лекарств нельзя, и важно принимать их правильно по предписанию врача. Если антибиотики не помогают, назначают другое лечение или меняют на препарат из другой группы.
При вирусной пневмонии антибиотики не эффективны, поэтому назначают противовирусные препараты. В качестве вспомогательных веществ могут быть назначены витамины и иммуномодуляторы.
Как только температура тела больного вернулась к норме, можно назначать физиотерапию. Она позволяет вывести мокроту из лёгких. Для этого нередко принимают и фитопрепараты, например, корень солодки или комплексные грудные сборы.
Вместе с медикаментозным лечением больным необходим постельный режим, питание с содержанием белка и витаминов, обильное теплое питье. Для лучшего эффекта рекомендуются терапевтические методы – электрофорез, ингаляции, массаж, магнитотерапия и т.д.
Прививка от пневмонии как профилактика
Прививаться от пневмококковой инфекции стоит в тех случаях, когда:
Существует несколько препаратов, которые вводятся внутривенно от защиты от заболевания. Все они отличаются по своему составу, стоимости и широтой спектра действия.
Во взрослом возрасте прививка ставится единоразово, стойкая иммунная реакция на возбудителя вырабатывается через 2-3 недели. Но при этом специалисты рекомендуют прививаться раз в 5 лет.
Диагностикой и лечением пневмонии занимаются специалисты клиники «Медюнион». Записаться на прием к специалисту вы можете одним из удобных для вас способов:
.png)
.png)

.png)