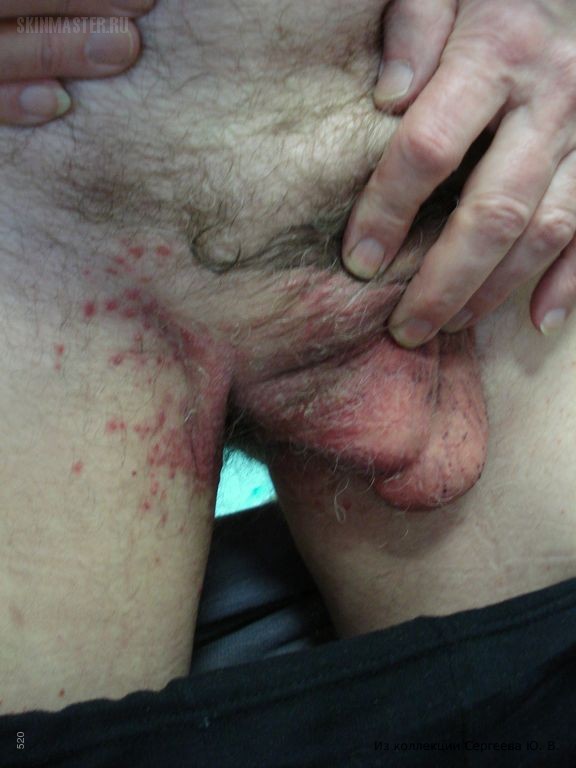
Зуд мошонки
У мужчин иногда бывает покраснение и зуд мошонки.
Этому способствует много факторов.
Зуд является симптомом многих заболеваниях.
В сегодняшней статье поговорим о причинах и следствиях, которые могут привести к зуду под мошонкой.
Механизмом возникновения покраснения является, то что в кожу мошонки и яичек приходит обильное поступление крови, вследствие чего она и краснеет.
Кровоток, помимо мошонки и яичек, может также обильно поступать в придатки яичек и семенные канатики.
Во многих случаях это является свидетельством того, что начался воспалительный процесс.
Существует несколько причин возникновения такой гиперемии.
Их устранение направлено на уничтожение патогенетических факторов и снижение воспалительного процесса:
Если говорить об инфекционном появлении гиперемии мошонки, её вызывают несколько групп бактерий.
Они вызывают и зуд самой мошонки, и её гиперемию.
Неспецифическая инфекция бактериального типа может быть представлена такими патогенными микроорганизмами:
Помимо того, что они могут поражать саму мошонку и её ткани, они ещё могут проникать в яички и их придатки.
Заноситься они могут просто, через ток крови или с течением самой лимфы.
По утверждению многих врачей, эти патогены не имеют чёткой направленности в выборе повреждаемой ткани и её клеток.
Это говорит о неразборчивости к клеткам, которые они уничтожают.
Когда мужчина говорит, что у него чешется мошонка и начинается зуд, в основном виноват он сам.
Он сразу же начинает нервничать и вспоминает, что же он такого делал, с кем спал или не спал.
В основном причинами такого зуда могут быть обычные несоблюдения личной генитальной гигиены.
И достаточно просто принять душ или сходить в ванную и хорошо помыться с мылом.
После этого зуд мошонки можно снизить или вовсе убрать, если такой процесс носит небактериальный тип, который поражает уже куда хуже.
Не смотря на всю свою стеснительность, мужчине всё же стоит посетить соответствующего врача.
А именно уролога или дерматовенеролога.
Доктор осмотрит гениталии на наличие гиперемии и воспалительного процесса, как яички, так и саму мошонку.
Но многие мужчины стесняются такого осмотра.
Несмотря на то, что начинается сильный зуд мошонки, остаются на своём и терпят, что чревато для них самих же.
Процесс может перейти в хроническую стадию и поразить уже куда больше и хуже, затрагивая весь организм в целом.
Тем более какие-либо воспалительные процессы могут отрицательно влиять на детородную функцию мужчин.
Зуд мошонки: проявления и механизм
Сам зуд — это специфическая реакция организма, которая проявляется неопределимым желанием расчесать ту область, где были задействованы болезнетворные бактерии.
По-другому, это дискомфортное состояние, которое ощущается не очень приятно.
Зуд может проявиться не только на мошонке, но и практически на любом участке тела.
Если говорить о механизме появления самого зуда, то это специфическая иннервация клеток эпителия.
Возникает в результате различных воздействий окружающей среды или с целью создания возбуждения клеток (экзогенные и эндогенные факторы).
Механизм зуда заключается в продуцировании интенсивного воздействия на клетки иммунной системы и клетки крови (лейкоциты).
Помимо этих клеток также в проявлении и возникновении зуда может принимать участие кальцитонин или основной гормон, вырабатывающейся в щитовидной железе.
Встречается и зуд полового члена, в основном при инфекционном процессе (при заболеваниях, передающихся половым путем сифилисе, гонорее, при ВИЧ-инфекциях и др.).
Пациент может отмечать зуд и в других областях, например:
Мужчины, которые пришли на приём к врачу, жалуются:
Виды зуда мошонки
Зуд можно подразделить на несколько типов:
Пруритоцептивный – или зуд, сопровождающийся воспалительным процессом, повреждением и сухость покрова кожи. Именно при таком типе зуда мошонки, пациенты отмечают выраженный сильный зуд и шелушение самой мошонки.
Невропатический – зуд специфичный для различных нервных расстройств.
Нейрогенный – зуд специфичный для различных других видов расстройств, но как правило он не носит нервного характера.
Психогенный – зуд характерный для специфических психических патологий и расстройств.
Благодаря разделению на типы, можно рассуждать о патогенных или же непатогенных факторах зуда.
Если говорить о непатогенном факторе зуда мошонки, то само раздражение, появляющееся на области мошонки, носит естественный характер на то или иное воздействие.
Например, химические, термические, тактильные, физические.
Обычно проходит в силу устранения указанных выше причин.
Такая причина не является серьезной и не требует посещения врачебного учреждения.
Мужчине достаточно лишь принять соответствующие меры.
Например, сходить в душ и проделать соответствующие гигиенические процедуры.
Причины, приводящие к сильному зуду мошонки и области яичек
Существует множество факторов, влияющих на такой малоприятный процесс.
Порой его нелегко тяжело купировать даже препаратами с антигистаминным воздействием.
Аллергия
Прикосновение нежной кожи гениталий с некачественной тканью нижнего белья, или же контакт с шампунем, гелем, мылом, малоизвестными кремами или мазями.
Порой за красивым видом прячется обработка белья токсическими красками, которые содержат большое количество хрома.
Если нижнее белье из синтетики, то это тоже может вызвать зуд при длительном ношении, и приводит к опрелостям в области гениталий.
Многие мужчины отмечают возникновение аллергического зуда из-за применения латексных презервативов.
Инфекции
На поверхности гениталий мужчины постоянно проживает большое количество как полезных, так и болезнетворных микроорганизмов.
Если мужчина постоянно соблюдает правила личной гигиены, а именно ежедневно меняет нижнее белье и принимает душ, то полезные и болезнетворные микроорганизм уживаются мирно.
Но если мужчина не соблюдает эти простые правила, то может возникнуть воспалительный процесс на коже мошонки, приводящий к зуду.
Ввиду повреждения нежных тканей кожного покрова.
Часто область, в которой расположены яички (мошонка), «атакуется» стрептококковой бактерией.
Также помимо стрептококка мошонка может быть «атакована» микоплазмой и уреаплазмой, некоторыми видами грибков.
Одним из них является грибок Кандида (кандидоз).
Именно при инфекционном дерматите на коже мошонки появляется специфическая сыпь, чем-то напоминающая ожог, так называемая уртикарная сыпь.
Если к ней внимательно присмотреться, то она похожа на ожог крапивой.
Педикулез
Не смотря на все соблюдение личной интимной гигиены, многие мужчины, ведущие беспорядочную половую жизнь, могут подцепить очень неприятного паразита.
Это лобковые или платяные вши.
Такое паразитарное заболевание носит название педикулез.
Заразиться можно практически везде:
Возникновение зуда спровоцировано укусами паразита нежной кожи гениталий.
Но при самом укусе пациент не ощущает болей.
В слюне паразита содержится вещество анестезирующего характера, которое он вводит непосредственно после укуса.
Зуд в месте укуса начинается лишь спустя 5 минут.
Зуд при педикулезах может вызывать очень болезненные ощущения и сопровождается небольшими кровяными мозолями после расчесываний.
Хламидиоз
Заболевание венерической природы провоцирует сильный зуд в области мошонки и находящихся в ней яичек.
Многие мужчины, заболевшие хламидиозом, отмечают непосредственно зуд в области мошонки.
На самом деле зуд сосредоточен на внутренней поверхности яичек, что говорит о большой популяции паразитов-хламидий.
Помимо зуда, мужчина жалуется также на боли и жжение при мочеиспускании.
При своевременно начатом лечении и приёме соответствующих препаратов зуд в области яичек как правило снижается или же вовсе прекращается.
Эритразма
Возникает при снижении иммунных свойств организма.
При таком течении паразиты начинают активно размножаться и выделять свои патогенные остатки жизнедеятельности в организм человека.
Основной характерный симптом, который проявляется при эритразме, – мошонка начинает приобретать цвет красного кирпича.
Зуд может переходить между областью гениталий в область ануса и промежность.
Зуд не носит постоянный характер, обычно он начинается после обеда и усиливается уже к вечеру.
При эритразме такой процесс специфичен только при снижении иммунной системы, когда организм не способен противостоять большому количеству болезнетворных микроорганизмов.
Паховая эпидермофития
Патология грибкового типа, основным возбудителем являются микозные споры грибков.
Паховая эпидермофития способна переходить в хроническую стадию, вызывая при этом очень тяжелые последствия.
Может протекать с периодами как падения, так и обострения.
Чаще болеют мужчины в возрасте от 32 до 45 лет.
Помимо того, что чешутся яички или мошонка, пациенты жалуются на появление на гениталиях пятен округлой форму, чем-то напоминающих красный плоский лишай.
Герпетическая генитальная инфекция
Как известно герпес имеет вирусную природу.
Такой тип зуда как герпетический, возникает вследствие появления герпеса на половом органе.
Причиной появления является незащищенный половой акт с партнёршей, имеющей уже такую инфекцию.
Чтобы избежать появления заражения, необходимо использовать презерватив.
Основной симптом герпеса на гениталиях – это появление мелких пузырьков, наполненных желтовато-белесоватой жидкостью.
Псориаз
Специфическая аутоиммунная реакция организма.
Патогенез данного состояния не изучен до конца, и до сих пор не найдено средства полностью излечить данное заболевание.
При первых признаках псориаза у мужчин всегда начинают чесаться яички из-за появления на них псориатических бляшек.
Мошонка при этом покрывается белесоватым налетом, шелушится из-за повреждения эпителиальных тканей.
Лечение зуда мошонки
Если говорить о таком симптоме как зуд мошонки рационально, то его можно снизить или вовсе убрать.
Например, чтобы снизить зуд, мошонку можно самому промыть антисептическими растворами.
Они есть у каждого дома (перекись водорода, таблетки или раствор фурацилина, мирамистин, хлоргексидин).
После промывания можно использовать мазь Синафлан.
Промывание лучше всего проводить перед тем, как лечь спать.
Если говорить о народных методах, то хорошо себя проявили различные ванночки из настоя ромашек, душиц, донников.
Если всё же вы посетите врача, то знайте, что он в обязательном порядке назначит гидрокортизоновую мазь.
Это самое известное и проверенное средство при лечении зуда мошонки.
Порой врач также может назначить приём антигистаминных средств, позволяющие снизить зуд и боль в яичках.
Очень хорошо снижает зуд в мошонке такие препараты как тридерм, пантенол, незулин, гистан.
Такие мази и таблетки, сделанные на основе ментола, нельзя применять, когда пациент глубоко расчесал кожные покровы и имеются язвочки и кровянистые паутинки.
Но в основном лечение будет эффективно лишь при правильном определении диагноза.
При своевременном назначении соответствующих препаратов и дабы избежать различных осложнений.
Но помните, каждый препарат имеет побочные эффекты.
Поэтому, прежде чем принимать те или иные препараты, необходимо проконсультироваться со специалистом (урологом, инфекционистом).
Зуд мошонки при орхите и орхоэпидидимите
Распространёнными заболеваниями являются орхит и орхоэпидидимит.
Давайте разберемся что такое орхит и орхоэпидидимит?
Это патология, при которой происходит воспаление яичек и их придатков.
Факторы, влияющие на возникновение орхита или орхоэпидидимита, это травмы и ИППП.
Чаще всего в этом процессе задействованы в основном гонококки и трихомонады.
Возникновение того же орхоэпидидимита – осложненная форма гонореи или же трихомониаза.
Заболевание сопровождается болями в яичках при ходьбе, которые способны иррадиировать в поясницу, в нижнюю часть живота, надлобковую область.
Главным симптомом орхоэпидидимита является увеличение яичка почти в 2 раза, его сильная гиперемия, повышение температуры выше субфебрильной, выделения из мочеиспускательного канала.
Также боли и рези при мочеиспускании.
Профилактика орхоэпидидимита и всех описанных выше заболеваний в основном направлена на строгое соблюдение личной гигиены, в частности интимной.
При появлении зуда мошонки обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Синдром жжения мошонки (JAAD, июнь 2021)
Обзор

В выпуске за июнь 2021 г. журнала JAAD врачи клиники Mayo Clinic представили случай успешного лечения пациента с синдромом жжения мошонки.
Синдром жжения мошонки (по другому называется синдром красной мошонки) является кожной дизестезией, которая характеризуется персистирующей эритемой передней части мошонки. Персистирующая эритема сопровождается чувством жжения, раздражения и гиперальгезией мошонки. Предыдущие данные показали пероральный габапентин, прегабалин, доксициклин и бетаблокаторы как возможные методы лечения.
Мужчина 41 лет обратился в клинику Mayo Clinic с жалобами на боль в мошонке и эритему с чувством жжения. За 1,5 года до данного обращения он получил лечение нистатином по поводу неизвестной сыпи на кончике и теле полового члена, после чего сыпь прошла, но боль переместилась на мошонку. Предпринимались попытки лечения (в других клиниках) азитромицином, моксифлоксацином, бетаметазоном, такролимусом, крисаборолом. Ни одно из лечений не дало улучшения. После этого в одной из клиник попробовали ибупрофен по 400 мг 2 раза в день, что не дало улучшения. Также были попытки системных стероидов.
При осмотре в клинике Mayo Clinic обнаружилось хорошо разграниченное воспалительное красное пятно на мошонке. По симптомам и пятну установили диагноз синдрома красной мошонки. Назначили доксициклин 100 мг 2 раза в день и местно 0,5% ментол/0,5% камфора в течение 2-х месяцев, что не дало улучшения. Поэтому доксициклин отменили. Назначили индометацин по 50 мг 3 раза в день. Через 10 дней лечения индометацином наступило улучшение и боли, и эритемы (на 60-70%). На контрольном осмотре через 4 недели все симптомы полностью прошли. К этому времени пациент сам снизил дозу индометацина до 50 мг 2 раза в день. Пациенту далее предписали продолжить прием индометацина в дозе 50 мг 2 раза в день в течение 2-х недель и затем прекратить прием индометацина. После того как пациент прекратил прием индометацина у него отмечались редкие небольшие обострения, при которых он сразу принимал индометацин по 50 мг 2 раза в день в течение нескольких дней, а далее по 50 мг 3 раза в неделю. Постепенно интенсивность обострений снизилась и реагировала на меньшую дозу индометацина, иногда была достаточна одна доза 50 мг индометацина. Через 5 месяцев после начала лечения индометацином чувство жжения мошонки полностью прошло и более не требовался прием индометацина.
Синдром жжения мошонки обычно поражает мужчин во второй половине жизни. Точная причина не определена. Были предложены разные механизмы. На гистологии наблюдается телеангиэктазия без выраженного воспаления.
Далее авторы описывают разницу между индометацином и ибупрофеном, сосудосуживающий эффект индометацина на тестикулярные сосуды и его действие при синдроме жжения мошонки. С учетом этого, авторы предполагают, что возможно синдром жжения мошонки развивается из-за простагландинов/брыжеечного кровотока ввиду быстрого разрешения при приеме индометацина и отсутствия ответа на лечение ибупрофеном.
Подробнее смотрите в прикрепленном файле.
Посмотреть другие обзоры
Автор обзора
Воспаление органов мошонки
ЭПИДИДИМИТ, ОРХИТ, ОРХОЭПИДИДИМИТ и ДЕФЕРЕНТИТ или ВОСПАЛЕНИЯ ОРГАНОВ МОШОНКИ в вопросах и ответах
Что это такое, как проявляется и отчего бывает?
Эпидидимит — это воспаление придатка яичка. Орхит — воспаление самого яичка, а орхоэпидидимит — одновременное воспаление яичка и его придатка. Яичко, придаток яичка и семенной канатик еще называют органами мошонки. На практике чаще всего наблюдается эпидидимит, реже орхоэпидидимит и еще реже изолированный орхит. Также достаточно редко встречается изолированное воспаление входящего в состав семенного канатика семявыносящего протока — деферентит. Данные воспалительные процессы могут быть острыми, хроническими и рецидивирующими.
Острый эпидидимит, орхоэпидидимит или орхит — это внезапно возникшее воспаление, сопровождающееся увеличением и уплотнением яичка и/или его придатка, резкими и интенсивными болями и подъемом температуры тела. На фоне правильно проведенного лечения эти заболевания проходят в течение 2-х недель.
Хронические воспаления яичка и/или его придатка характеризуются длительным (от нескольких месяцев до нескольких лет) течением и устойчивостью к проводимому лечению. Хроническим течением чаще всего отличается туберкулезный эпидидимит. Рецидивирующие воспаления органов мошонки связаны с неадекватно проведенным лечение или повторным попаданием инфекции в придаток яичка и яичко. Хронические и рецидивирующие эпидидимиты, орхоэпидидимиты и орхиты проявляются менее выраженным увеличением и более локальным уплотнением органов мошонки, боль носит менее интенсивный и приступообразый характер, температура тела, как правило, нормальная.
Причинами данных воспалительных процессов чаще всего бывают инфекции, которые попадают в придаток яичка через семявыносящий проток из мочеиспускательного канала (уретры). Причем у молодых мужчин, моложе 35 лет, это чаще всего инфекции передаваемые половым путем. В частности, хламидии являются причиной острых эпидидимитов молодых мужчин с частотой более 50%. В более старшем возрасте (после 50 лет) ведущей причиной воспалений органов мошонки являются кишечные микроорганизмы, которые вызывают инфекции мочевых путей (циститы, пиелонефриты). К ним относятся кишечная палочка, клебсиеллы, энтерококки, псевдомонады, протей и др. Реже причиной эпидидимита и орхита, а также деферентита, может стать туберкулезная или вирусная инфекция. Так у мальчиков моложе 15 лет орхиты нередко могут стать осложнением вирусного паротита (свинки) или краснухи. Развитию эпидидимита, орхита и орхоэпидидимита в значительной степени способствует резкое переохлаждение, которое приводит к ухудшению кровоснабжения мошонки. Воспаления органов мошонки также могут быть вызваны травмами и операциями на яичке, его придатке и семенном канатике. В связи с этим после травм мошонки и операций на ее органах часто назначаются антибиотики и противовоспалительные препараты.
Чем опасны воспаления органов мошонки? Надо ли срочно обращаться к врачу?
Воспаления яичка и/или его придатка опасны, прежде всего, развитием мужского бесплодия. Если их своевременно не лечить, они могут привести к нарушению образования сперматозоидов, их нормального развития и транспорта из яичка в задний отдел уретры, где окончательно формируется сперма. Если имеет место двухстороннее воспаление органов мошонки — опасность наступления бесплодия значительно выше. В таких случаях могут развиться и проблемы, связанные с недостаточной выработкой мужского полового гормона — тестостерона (снижение полового влечения, ослабление эрекции, снижение работоспособности, снижение мышечной массы и др.).
Вторым очень важным моментом, диктующим обязательность срочного обращения к врачу, является опасность наличия опухоли яичка, которая может начать проявляться так же, как и орхоэпидидимит. Как известно опухоли яичка более чем в 90% моложе 45 лет мы рекомендуем проверяться на инфекции, передающиеся половым путем, в этом возрасте может развиться и злокачественны и могут стать причиной смерти молодого человека, если он своевременно не обратиться к врачу. В то же время, если опухоль яичка вовремя выявлена и правильно пролечена — она излечима почти в 100% случаев. При наличии болезненного увеличения, а особенно уплотнения яичка, важно исключить его инфаркт, или омертвение, связанное с прекращением нормального кровоснабжения органа. Инфаркт яичка — необратимое заболевание приводящее к омертвению органа и требующее удаления яичка. Он наступает как правило в результате перекрута семенного канатика и пережатия яичковой артерии. Перекрут семенного канатика развивается чаще всего на фоне значительного переохлаждения или травмы, когда наступает спазм мышцы, поднимающей яичко (musculus cremaster). Таким образом, при появлении описанных выше симптомов (увеличение и уплотнение яичка и/или его придатка, боли в мошонке, повышение температуры тела) следует срочно обратиться к урологу и пройти надлежащие диагностику и лечение.
Как проводится диагностика воспалительных заболеваний органов мошонки?
В основе диагностики заболеваний яичка, его придатка и семенного канатика лежит физикальное обследование (прежде всего пальпация или ощупывание). Ведущими вспомогательными методами являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки. Все эти методы абсолютно безболезненны, а их правильное использование и надлежащая интерпретация позволяют поставить точный диагноз в подавляющем большинстве случаев. В последние годы УЗИ мошонки, как значительно более информативный и точный метод, практически вытеснил диафаноскопию.
Для установления причин эпидидимита, орхита и орхоэпидидимита обязательно проводятся общий анализ и посев мочи на микрофлору, иногда выполняется анализ спермы (эякулята) на присутствие в ней различных инфекций. Выполняются тесты на наличие заболеваний, передаваемых половым путем. Если есть подозрения, осуществляется обследование на наличие микобактерий туберкулеза в моче и/или эякуляте. При подозрении на опухоль яичка — выполняются анализы крови на соответствующие онкомаркеры. Только правильно построенный комплекс диагностических мероприятий позволяет установить точный диагноз и провести максимально эффективное лечение. Обязательно обращайтесь к врачу-урологу!
В чем заключается лечение воспалительных заболеваний органов мошонки?
Лечение эпидидимита, орхита, орхоэпидидимита и деферентита осуществляется в первую очередь антибиотиками, так как их главной причиной являются различные инфекции. Выбор антибиотика при остром воспалительном процессе осуществляется эмпирически, с учетом известных возрастных особенностей причинных инфекций. По получении результатов микробиологических исследований и анализа на чувствительность выделенной микрофлоры к антибиотикам, возможна корректировка антибиотикотерапии, изменение ее длительности, дозировок препаратов, а иногда и самих препаратов и их комбинаций.
Вместе с антибиотиками назначаются нестероидные противовоспалительные препараты (индометацин, диклофенак, целебрекс и др.) с целью уменьшения воспалительного отека, болей и быстрейшего обратного развития воспалительных изменений. При сильных болях, применяется блокада семенного канатика с местным анестетиком (лидокаин, прилокаин, маркаин), которая существенно уменьшает болевые ощущения. Всем пациентам во время лечения рекомендуется ношение подтягивающих мошонку тугих трусиков (плавок). Это способствует лучшему кровотоку и лимфотоку в мошонке, ускоряет обратное развитие воспаления.
При наличии гнойников или абсцессов яичка и его придатка, а также при хроническом рецидивирующем эпидидимите, плохо поддающемся лечению, в случае туберкулеза яичка — применяется хирургическое лечение. Оно может заключаться во вскрытии и дренировании абсцессов, частичном или полном удалении яичка и/или его придатка. Использование различных методов физиотерапии при воспалительных заболеваниях органов мошонки не доказало своей эффективности в корректно проведенных научных исследованиях и не входит в международные стандарты лечения эпидидимитов, орхитов и орхоэпидидимитов. В связи с этим мы не используем в своей практике физиотерапевтические методы лечения данных заболеваний.
Какова профилактика воспалительных заболеваний органов мошонки и их осложнений?
Для профилактики описанных выше заболеваний и их осложнений следует, прежде всего, избегать заражения инфекциями, передаваемыми половым путем и своевременно их лечить, не подвергаться резким переохлаждениям, беречь мошонку от травм. Следует отдавать предпочтение обтягивающим трусикам, одеваться достаточно тепло зимой. При наличии описанных выше признаков эпидидимита, орхита и орхоэпидидимита следует срочно обратиться к врачу урологу!
 Посмотрите другие вопросы или задайте свой на тему: Боли в мошонке |