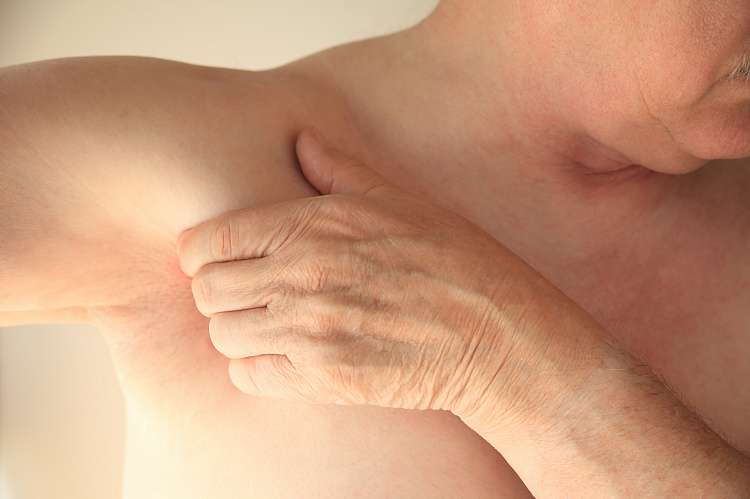
Подмышками шишка образовалась что это
Гидраденит
Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
Увеличение лимфоузлов подмышками причины, способы диагностики и лечения
Увеличение лимфоузлов под мышками — симптом со стороны лимфатической системы, возникает в ответ на локальные и патологические процессы в организме, и характеризуется увеличением, уплотнением, болезненностью лимфатических узлов. Увеличение лимфатических узлов подмышечной впадины любой природы называют, как лимфаденопатия подмышечных лимфоузлов. Сопутствует иммунным и воспалительным заболеваниям, инфекциям, опухолевым поражениям.
Причины увеличения лимфоузлов под мышками
Увеличение лимфоузлов под мышками — частый признак лимфаденита подмышечных лимфоузлов. Заболевание развивается при условии наличия в организме первичного острого или хронического очага воспаления. Инфекция с током лимфы, крови или контактным путём распространяется в организме, поражает органы лимфатической системы. Воспаление лимфоузлов — предболезненное состояние или симптом таких заболеваний, как:
Среди других причин, почему увеличенные лимфоузлы в области подмышечной впадины, рассматривают следующие заболевания и патологические состояния:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 08 Декабря 2021 года
Содержание статьи
Типы увеличения лимфоузлов подмышками
Классификацию лимфаденопатии подмышечных лимфоузлов проводят по разным признакам:
При острой форме лимфаденопатии подмышечные лимфатические узлы визуально увеличены в размерах, плотно-эластичные, ощущается боль при пальпации. По мере развития основного заболевания болезненность усиливается, проявляется интенсивной тянущей или стреляющей болью в груди, снижением подвижности.
В случае гнойной формы воспаления лимфоузлов ухудшается общее состояние, развиваются симптомы интоксикации: лихорадка, высокая температура, головная боль, общее недомогание, мышечная слабость, нарушение сна, отсутствие аппетита. Нарастают местные кожные реакции: покраснение, отёк и припухлость в области пораженного лимфоузла, болезненность, которая усиливается при ощупывании, движениях рукой. Далее в области подмышек образуется флюктуация — ограниченная полость с эластичными стенками, заполненная жидкостью: гноем, выпотом, кровью.
Симптомы увеличения лимфоузлов под мышками при хроническом течении иные: лимфоузлы плотные на ощупь и увеличены, ограничены в подвижности, но не болезненны, общее состояние сохраняется в норме.
Цитата от специалиста ЦМРТ
Цитата от специалиста ЦМРТ
Увеличение лимфатических узлов подмышками может быть связано с воспалительными или инфекционными процессами, а также развитием других серьезных заболеваний, поэтому требует безотлагательного визита к врачу. Важно учитывать сопутствующие симптомы и провести актуальную диагностику, которая позволит поставить точный диагноз.
Методы диагностики
При увеличении подмышечных лимфоузлов необходимо обратиться к лимфологу или флебологу, можно терапевту для установления основного заболевания, причин его развития. В некоторых случаях может понадобиться консультация эндокринолога, инфекциониста, онколога, пульмонолога, маммолога или специалиста другой области.
Врач проводит внешний осмотр, в ходе которого оценивает состояние кожных покровов, размер, плотность, спаянность, четкость границ лимфоузлов в области подмышек, выраженность боли при пальпации.
По показаниям в план диагностики включают разноплановые исследования:
Специалисты клиник ЦМРТ, чтобы выявить причины увеличения лимфоузлов подмышками, назначают следующие исследования:
Воспаление лимфоузлов под мышкой
Лимфатические узлы – основа иммунной системы. Они помогают организму очиститься от бактерий, вирусов и других вредоносных клеток. Человеческое тело состоит из большого количества лимфоузлов, но поражению обычно подвергаются те, которые находятся в области подмышек. При попадании инфекции в эту зоны происходит воспаление лимфатических узлов. Однако данный процесс также может указывать на развитие рака груди, поэтому необходимо своевременно обратиться к врачу. Специалисты медицинского центра «Клиника практической медицины» рекомендуют не откладывать визит к доктору при появлении симптомов воспаления лимфоузлов в подмышках. Мы проведем необходимые диагностические исследования, чтобы установить точную причину патологии и назначить лечение.
Причины воспаления подмышечных лимфоузлов
Воспаление лимфоузлов в подмышках указывает на повышение их активности для борьбы с инфекцией или другими вредоносными клетками, которые попали в организм. Однако к причинам увеличения лимфатических узлов также относят:
Ввиду разнообразия причин заболевания лечение при воспалении лимфоузлов в подмышках должно проводиться опытным врачом после проведения всех необходимых исследований.
Симптомы воспаления подмышечных лимфоузлов
На начальной стадии воспаление лимфоузлов в области подмышек может протекать достаточно медленно. Сначала увеличивается их размер, затем появляется болезненность и повышается чувствительность в данной зоне. Постепенно кожа приобретает красноватый оттенок. Такое состояние может пройти самостоятельно без лечения и удаления лимфоузлов. Если этого не случилось, к нему добавляются общая слабость, тошнота и повышенная температура.
Лечение при воспалении подмышечных лимфоузлов
При увеличении подмышечных лимфоузлов терапия бывает направлена на устранение причины заболевания. Как правило, назначается консервативное лечение, подразумевающее прием антибиотиков, иммуностимулирующих препаратов и других средств. При неэффективности такого метода выполняется удаление подмышечных лимфоузлов. Если воспаление вызвано онкологией, в первую очередь проводится иссечение опухоли и биопсия региональных узлов.
Специалисты медицинского центра «Клиника практической медицины» настоятельно рекомендуют не откладывать визит к врачу при наличии симптомов воспаления подмышечных лимфоузлов. Своевременная диагностика и обнаружение причины позволят повысить эффективность терапии и в большинстве случаев избежать операции по удалению пораженных тканей.
| № | Вид медицинских услуг | Стоимость, руб |
|---|---|---|
| 1 | Прием врача хирурга-маммолога, онколога, К.М.Н. | 1800 |
| 2 | Профилактический осмотр молочных желёз | 1300 |
| Операции при доброкачественных заболеваниях молочной железы. В цену операций включена стоимость местной анестезии. | — | |
| 3 | 1-й категории сложности. Небольшие, легкодоступные образования. Операция из простых доступов (включена стоимость местной анестезии) | 15500 |
| 4 | 2-й категории сложности. Небольшие образования. Операция из периареолярного или подмышечного доступа | 19000 |
| 5 | 3-й категории сложности. Большие опухоли. Операция из периареолярного или подмышечного доступа с контурной пластикой | 23700 |
| 6 | 4-й категории сложности Большие опухоли. Операция из периареолярного или подмышечного доступов с контурной пластикой.. | 25200 |
| 7 | 5-й категории сложности Большие опухоли. Операция из периареолярного или подмышечного доступов с контурной пластикой.. | 31700 |
| 8 | 6-й категории сложности (нестандартные операции) | 47700 |
| 9 | 7-й категории сложности (нестандартные операции) | 55000 |
| 10 | Мастэктомия | 57000 |
| Диагностическая пункционная биопсия опухолей. В цену операций включена стоимость местной анестезии.. | — | |
| 11 | 1-й категории сложности, пункция подкожных образований | 2100-2500 |
| 12 | 2-й категории сложности, пункция глубокорасположенных образований и кист | 2800-3300 |
| 13 | 3-й категории сложности, пункция глубокорасположенных образований и кист с промыванием или введением лекарственных препаратов | 3100-3500 |
| 14 | Цитологическое исследование пунктата | 1560 |
| 15 | Гистологическое исследование (Герцена) | 2120 |
| Операции при гинекомастии у мужчин. В стоимость операций включена стоимость местной анестезии. | — | |
| 16 | 1-й категории сложности. Простое удаление грудной железы | 10500-12700 |
| 17 | 2-й категории сложности. Подкожное удаление ткани железы с пластикой сосково-ареолярного комплекса | 13500-17700 |
| 18 | 3-й категории сложности. Подкожное удаление ткани железы с пластикой сосково-ареолярного комплекса с обеих сторон. | 20500-27700 |
| Удаление опухолей подкожно-жировой клетчатки (атеромы, липомы, фибромы и др.). В стоимость операций включена стоимость местной анестезии. | — | |
| 19 | 1-й категории сложности. Небольшие образования в простых анатомических зонах | 5200-6800 |
| 20 | 2-й категории сложности. Небольшие образования в сложных анатомических зонах | 9000-12000 |
| 21 | 3-й категории сложности. Большие образования в сложных анатомических зонах | 13500-17500 |
| 22 | Операции при гнойно-воспалительных заболеваниях (маститы, флегмоны, абсцессы и др.) В стоимость операций включена стоимость местной анестезии. | 10600-12800 |
Чтобы установить причину воспаления лимфоузлов, в первую очередь выполняются стандартные анализы крови и мочи. Это позволяет определить уровень лейкоцитов и исключить наличие инфекции в организме. При подозрении на другие причины воспаления возможно выполнение ультразвукового и рентгенологического исследования. В некоторых случаях требуется биопсия подмышечного лимфоузла, позволяющая исключить злокачественную природу клеток.
В целях профилактики воспаления лимфоузлов следует придерживаться общих рекомендаций по поддержанию иммунитета. Кроме того, необходимо тщательно обрабатывать раны и трещины на коже, через которые бактерии могут попасть в организм. Специалисты медицинского центра «Клиника практической медицины» рекомендуют вовремя лечить все заболевания, чтобы избежать их осложнения и появления таких последствий, как воспаление лимфоузлов в подмышках.
Уплотнение в подмышечной области: стоит ли бить тревогу
Образования в подмышечной области часто вызывают беспокойство у женщин – сразу на ум приходит самое плохое. Онколог-маммолог Надежда Ивановна Рожкова в эфире канала «Россия 1» рассказала, что это нечастое явление, но при регулярном самообследовании женщины порой обнаруживают уплотнения. Какие же причины у этого явления и стоит ли бить тревогу?
Гидраденит, в народе сучье вымя, как правило, проявляет себя в летнее время. Его может спровоцировать, например, слишком частое использование дезодоранта, неудобная тесная одежда. Воспаление потовых желез может сопровождаться температурой и ознобом. Соблюдайте личную гигиену, и эта проблема обойдет вас стороной.
Воспаление лимфатического узла дает болевые ощущения, может быть покраснение, температура. Здесь необходимо сделать УЗИ, причина заболевания может быть любой (аллергия, фурункулез), в том числе той, которой мы боимся.
Туберкулез – хоть и редкая, но тоже причина возникновения уплотнений в подмышечной впадине.
Рак молочной железы не дает ни боли, ни покраснений – исключительно уплотнение. В этом случае женщина должна забить тревогу и сделать УЗИ. Идеально – сразу после завершения менструации. В группе риска – женщины старше 40 лет, женщины с избыточным весом и плохой наследственностью. Прием оральных контрацептивов и роды после 30-40 лет – также факторы риска. Но нерожавшие и некормившие женщины также подвергаются опасности. Важный момент – травмы и ушибы, они усугубляют проблемы с молочной железой. Психоэмоциональный настрой тоже влияет на состояние груди и лимфоузлов. Хронические и острые стрессовые ситуации в корне меняют гормональный баланс. Будьте спокойны, учитесь снимать стресс, живите с удовольствием, и все будет хорошо!
Гидраденит под мышкой и других локализаций. Причины, признаки, лечение
Автор:
Причины, симптомы и лечение гнойного гидраденита
Инфекции мягких тканей – наиболее частая причина обращения к хирургу в поликлинических условиях (более 70% обращений). Одно из заболеваний этой группы – острый гнойный гидраденит, или воспаление потовой железы. Чаще всего возникает гидраденит под мышкой, несколько реже – в паховой области и в других местах, где есть складки кожи. Читайте об этой патологии на нашем сайте Добробут.ком
Причины гидраденита (подмышечного, пахового и других локализаций)
Главный пусковой фактор этой патологии – личная неопрятность. Если человек игнорирует правила личной гигиены, своевременно не принимает душ или ванну, кожа становится благоприятной средой для бурного роста микроорганизмов, среди которых и золотистый стафилококк. В последние годы основная причина нагноений потовых желез подмышечной и паховой областей – бритье. Возникающие в процессе сбривания волос микропорезы становятся входными воротами для инфекции.
Кроме нечистоплотности большую роль играет ожирение, из-за которого складки кожи своевременно не высыхают (во влажной среде микробы размножаются в десятки раз активнее). Опрелости и расчесы также снижают защитные функции кожи. Наконец, сахарный диабет, ухудшающий питательную функцию кровеносных сосудов, тоже является благоприятным фоном для развития гнойных инфекций кожи.
Применение антиперспирантов основано на блокировании функции потовых желез. Из-за этого пот не промывает их протоки, вымывание золотистых стафилококков не происходит и воспаление развивается в самой потовой железе.
Где возникает гидраденит
Типичная локализация – подмышечная область (одинаково и у женщин, и у мужчин), гидраденит в паху (у женщин чаще из-за бритья интимной зоны), в области ареолы соска и под молочными железами. Реже возникает половой гидраденит (у мужчин – мошонки, у женщин— больших половых губ), а также на лице (преимущественно у мужчин).
Такие локализации связаны с тем, что воспалению чаще всего подвержены апокринные потовые железы, расположенные именно в этих местах. Их особенностью является извилистость протоков, что ухудшает отток пота и способствует при проникновении в железу золотистого стафилококка ее воспалению.
Стадии болезни гидраденит
Четкой стадийности в развитии болезни нет. Все начинается с появления в типичном месте болезненного небольшого узелка под кожей. Вначале он не виден, но может быть нащупан. Через 24-48 часов он значительно увеличивается в размерах, кожа над ним меняет цвет на красный, а затем на багрово-синюшный. Боль становится очень сильной, часто препятствует активным движениям конечностью.
В этот момент в толще узла идет процесс расплавления тканей, что проявляется появлением флюктуации (при ощупывании узла чувствуется, что его центр как бы проваливается под пальцем). Кожа над гнойником постепенно истончается, пока в ней не появляется небольшое отверстие, через которое начинает поступать густой гной. Обычно это происходит на 7-10 день от начала болезни. Часто при отсутствии лечения гнойного гидраденита процесс заканчивается образованием свища, по которому постоянно подтекает серозно-гнойное содержимое.
Подкожная клетчатка пронизана большим количеством лимфатических сосудов. По ним инфекция может распространяться на соседние потовые железы. В этом случае может страдать и общее состояние больного. Симптомы хронического гидраденита: повышается температура тела, появляется разбитость, слабость, нарушается сон и работоспособность. Из-за массивного поражения инфекцией подкожная клетчатка сильно отекает, очаги инфекции выступают над кожей, что вместе образует картину похожую на «сучье вымя» (это стало народным названием болезни).
Лечение гидраденита
В стадии образования инфильтрата врач может попробовать лечить гидраденит паховой области, подмышечных впадин и других локализаций консервативно. В первые-вторые сутки рекомендовано применение местных средств. Антибиотики при гидрадените применяются в виде мазей, чаще всего используют тетрациклиновую, эритромициновую мази, примочки с клиндамицином. Так как вылечить острый гидраденит консервативными методами чаще всего не удается, приходится прибегать к хирургическому вмешательству.
Адекватный отток – ключевой момент в лечении любого гнойного процесса. Операция по вскрытию гидраденита – оптимальный способ достичь этого. По мнению хирургов, самый целесообразный способ обезболивания – наркоз. Это позволяет избежать появления системных эффектов от анестетиков, которые пришлось бы вводить в слишком большом количестве.
После операции проводят ежедневные перевязки, во время которых кожу вокруг раны обрабатывают антисептиками. Ими же промывают полость гнойника, меняют турунды с мазью. В конце перевязки на рану накладывают повязки с антимикробной мазью.
Турунду удаляют после того, как из раны прекращает поступать гной. После этого она быстро заживает самостоятельно. Разумеется, до полного заживления перевязки продолжаются.
Общее консервативное лечение обычно проводят после операции в тех случаях, когда гидраденит рецидивирует (некоторые называют такую форму болезни хронической, что не отражает реальное ее течение) или поражается множество потовых желез. В этом случае применяются:
При выраженных болях назначаются ненаркотические анальгетики, при нарушениях сна – соответствующие снотворные средства.
Как предотвратить гидраденит
Меры профилактики просты:
Нужна профилактика гидраденита и при беременности.
Гидраденит – неприятное, но не смертельное заболевание. Своевременное обращение к врачу позволит избежать длительной потери трудоспособности и развития осложнений.