Центральный катетер — Установка центрального венозного катетера
Центральный катетер — Установка центрального венозного катетера
Центральный катетер — Установка центрального венозного катетера
Central Line Inserted Central Catheter
Описание
Центральный катетер представляет собой длинную тонкую трубку, которая вводится в крупную вену. Центральный катетер используется для доставки в кровь лекарств, питания, внутривенных препаратов и химиотерапии.
Существуют различные типы центральных катетеров, в том числе:
Причины выполнения процедуры
Центральный катетер вводится, когда пациенту необходимо:
Центральный катетер обычно вводит интервенционный радиолог или сосудистый хирург. После введения катетер может быть использован в течение нескольких недель и месяцев.
Возможные осложнения после введения центрального катетера
Осложнения встречаются редко, но никакая процедура не гарантирует отсутствие риска. Перед тем, как выполнить установку центрального катетера, нужно знать о возможных осложнениях, которые могут включать:
Факторы, которые могут увеличить риск осложнений включают в себя:
Как проводится введение центрального катетера?
Подготовка к процедуре
Анестезия
Область введения катетера обезболивается с помощью местной анестезии. В зависимости от того, где центральный катетер будет введен, седативное может быть введено внутривенно.
Описание процедуры введения центрального катетера
Эта процедура может быть сделана как в больнице, как часть лечения, так и в амбулаторных условиях.
Наличие катетера повышает риск инфекции кровотока. Сотрудники больницы должны проводить процедуру, принимая следующие шаги, чтобы уменьшить этот риск:
Следующие шаги могут отличаться в зависимости от типа катетера и места его введение. В общем, персонал будет делать следующее:
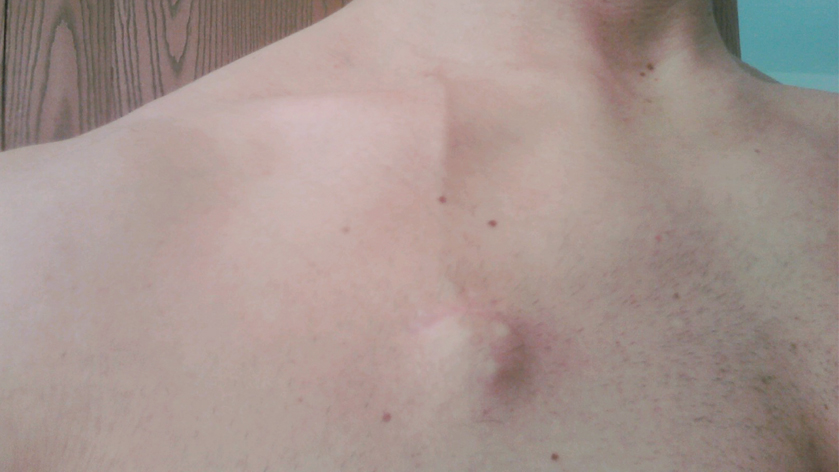
Если введен порт-катетер, под кожей делается небольшая полость для его размещения. Разрез будет зашит, как правило, рассасывающейся нитью.
Сразу после процедуры
Место установки будет проверено на кровотечение, утечку жидкости, и отеки.
Сколько времени займет введение центрального катетера?
Будет ли это больно?
Во время процедуры пациент не будет чувствовать боль из-за наркоза. Может быть небольшой дискомфорт в месте установки после процедуры.
Среднее пребывания в больнице после введения центрального катетера
Эта процедура обычно делается в стационаре, поскольку она необходима для лечения. Продолжительность пребывания будет зависеть от причины введения центрального катетера. Если проводится амбулаторный курс лечения через центральный катетер, пациент может быть отправлен домой в день процедуры.
Уход за пациентом после процедуры введения центрального катетера
Уход на в больнице
После процедуры, персонал может предоставить следующую помощь, чтобы помочь в восстановлении:
Есть также шаги, которые можно предпринять, чтобы снизить риск заражения:
Уход на дому
По возвращении домой нужно выполнять следующие действия, чтобы обеспечить нормальное восстановление:
Связь с врачом после процедуры введения центрального катетера
По возвращении домой нужно обратиться к врачу, если появились следующие симптомы:
Установка венозного порта для химиотерапии

В нашей статье мы расскажем об инфузионных порт-системах и их установке. Частые пункции периферических вен и введение противоопухолевых лекарств могут со временем привести к серьёзным проблемам и ограничению возможностей для дальнейшего лечения. Очень часто среди осложнений после пункций и установки периферических катетеров отмечают попадание противоопухолевого препарата в окружающие мягкие ткани, развитие химического флебита, облитерацию (закрытие) просвета сосудов.
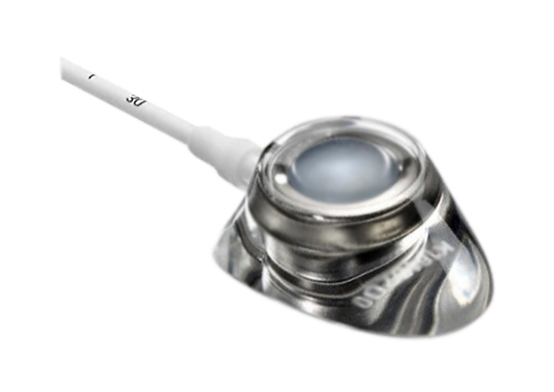
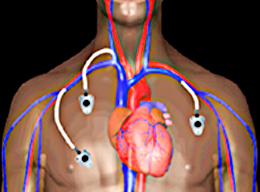
В последнее десятилетие в нашу практику внедрены инновационные устройства, устанавливаемые в организм больного для венозного доступа с целью длительных внутривенных инфузий. Это специальные имплантируемые порт-системы, которые имеют огромное преимущество перед классическими методами вливаний. Порт представляет собой специальную коробочку с мембраной, изготовленную из титанового сплава, инертного для организма. Эта коробочка соединяется с внутривенным катетером, заводимым под рентгеновским контролем в подключичную вену. Порт может использоваться не только для вливаний химиотерапевтических препаратов, но и для забора крови на анализ, введения любых других лекарственных препаратов и парентерального питания.
Установка порт-систем в Инновационном сосудистом центре
Одним из важнейших условий для проведения химиотерапии является возможность регулярного и безопасного внутривенного введения препаратов.
Имплантируемые в Инновационном сосудистом центре венозные порты являются лучшей заменой частых пункций с помощью периферических или подключичных катетеров пациентам, нуждающимся в длительной и регулярной химиотерапии или других частых продолжительных внутривенных введений препаратов (пациенты отделений интенсивной терапии). Венозные порты решают массу проблем, присущих традиционным методам катетеризации, обеспечивают максимальный комфорт и качество жизни.
В нашей клинике освоена и с успехом применяется технология установки порт-систем под рентгенологическим контролем. Операция занимает около 30 минут и не требует госпитализации.
Мы имплантируем современные венозные порты в подключичную вену под местной анестезией. Пункция сосуда проводится под УЗИ контролем, все дальнейшие манипуляции под рентгеновской визуализацией. Такой подход позволяет избежать осложнений при данной процедуре. Местной анестезии достаточно, для полноценного обезболивания этой высокотехнологичной операции.
Преимущества порт-систем
Подготовка к установке постоянного венозного доступа
Для того чтобы установить систему в нашей клинике необходимо получить направление от онколога, сдать общий анализ крови и мочи, анализы на инфекции (РВ, ВИЧ, гепатиты В и С).
Специальной подготовки перед операцией не требуется. Если имеются инфекционные процессы в области груди, то венозная инфузионная система устанавливается после купирования воспалительных явлений.
 Как проходит операция установки порт-системы
Как проходит операция установки порт-системы
В Клинике инновационной хирургии имплантация системы постоянного венозного доступа осуществляется только высококвалифицированным рентгенэндоваскулярным хирургом и только в условиях стерильной рентгеноперационной. Вы приходите в клинику, доктор вас осматривает, выполняется УЗИ подключичной вены. Вы даете согласие на оперативное вмешательство, после того, как доктор дает прочитать памятку пациента о самих венозных порт-системах, особенностях ухода за ними после операции и правилах проведения химиотерапии через устройство. Установка венозной порт системы проводится только под местной анестезией и практически безболезненна.
Операция состоит из нескольких этапов:
Возможные осложнения
Осложнения при данной операции развиваются крайне редко. Подключичная область перед каждой инъекцией осматривается лечащим врачом, при первых признаках воспаления порт-системы для химиотерапии необходимо принимать меры для профилактики нагноения. Колоть в мембрану можно только специальной иглой Губера, соблюдая правила асептики. Существует вероятность следующих проблем:
В нашей практике подобных осложнений не встречалось.
Прогноз
Имплантируемые порт-системы – назначение и преимущества
СОДЕРЖАНИЕ:
Что делать, если врач для успешного лечения считает необходимым постоянный доступ к вене, например, для введения лекарства? Неужели придется все время катать за собой капельницу на колесиках? К счастью, нет – именно для этих случаев существуют имплантируемые порт-системы. Благодаря им лечение проходит без осложнений, а пациент может вести практически тот же образ жизни, к которому привык. Но что же такое порт-системы, как они работают и в чем их преимущества перед другими методами лечения?
Имплантируемая порт-система – что это?
Несмотря на большое количество моделей от разных производителей, можно сказать, что в целом конструкция всех порт-систем одинакова:
Плюсы имплантируемых порт-систем
Установка и работа порт-системы
Порт-система устанавливается подкожно, под местной анестезией. Эта операция длится около 20-30 минут. Порт можно использовать по назначению после первых же минут по окончании имплантации.
Будет ли это лечение проходить одним этапом или курсами, которые разделены временными промежутками – неважно. Порт-система никак не будет беспокоить пациента.
4433842 Детская Порт-Система Celsite Epoxy (Babyport S)
Виды порт-систем
| Венозный доступ | |
  | |
| Показания | Место имплантация |
| Длительная химиотерапия | Верхняя часть груди |
| Длительная антибиотикотерапия | Внутренняя и внешняя яремная вена |
| Парентеральное питание | Подключичная вена |
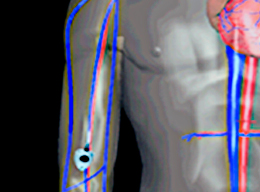
| Взятие проб крови на анализ | Плечо |
| Переливание крови | V. cephalica |
| V. basilica | |
| Нижняя часть тела | |
| Бедренная вена | |
| Артериальный доступ | |
 | |
| Показания | Место имплантация |
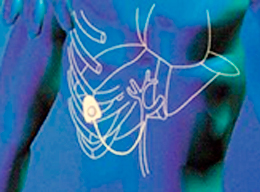
| Региональная химиотерапия опухолей печени | Нижняя часть груди |
| Печеночная артерия | |
| Перитонеальный и Плевральный доступы | |
 | |
| Показания | Место имплантация |
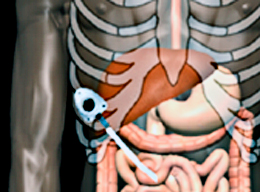
| Проведение региональной химиотерапии (например, при раке яичников) | Нижняя часть груди |
| Проведение дренирования злокачественных асцитов или плевритов | |
| Эпидуральный и Спинальный доступы | |
 | |
| Показания | Место имплантация |
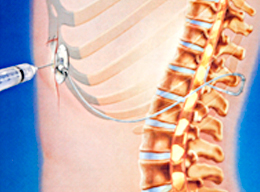
| Введение в спинальное или эпидуральное пространство обезболивающих препаратов | Нижняя часть груди |
Рекомендации по подбору порт-систем
| Показания | Возраст пациента | Модель порт-системы | ||||
| Химиотерапия Антибиотикотерапия | Взрослый | ST301 | ST301F | ST301P | ||
| ST201 | ST201F | ST201P | ||||
| Ребенок | ST305 | ST305P | ST205 | |||
| Парентеральное питание | Взрослый | ST301G | ST301H | ST201G | ST201H | |
| Ребенок | ST305H | ST305L | ||||
| Особые условия | Модель порт-системы | |||||
| Пациент: ребенок, истощенный взрослый | ST305 | ST205 | Babyport | |||
| Лучевая терапия в области груди | Brachial port | |||||
| Особые требования или пожелания врача к установке порта | Celsite Discreet | |||||
| Маленький ребенок | Babyport | ST205 | ||||
| Паллиативная помощь: болевой синдром | ST304 | |||||
| Паллиативная помощь: эвакуация жидкости при плевритах или асцитах | T203J | T203J-1 | ||||
| Регионарная химиотерапии артериальным доступом | T302 | Anthron | ||||
| Отсутствие Rg в операционной | Celsite ECG | |||||
В каких случаях применяются порт-системы?
Сфера их использования весьма широка:
Инструкция для медперсонала
Обязательные меры предосторожности, дабы избежать инфицирования:
Подготовка к использованию порт-системы:
Проверка работы порт-системы:
Тест на проходимость после установки иглы: к свободному концу иглы подсоединить шприц объемом 20 мл со стерильным физиологическим раствором. Затем потяните поршень на себя до появления в просвете шприца 1-2 мл венозной крови.
Важно! Если обратного тока крови нет, значит игла установлена неверно и ее следует заменить на новую.
При работе с порт-системой применяют только иглы Губера, т.к. обычные игры прокалывают мембрану, тогда как игла Губера лишь раздвигает ее поверхность без повреждений.
Если порт не используется более месяца, то рекомендуется регулярно его промывать: каждые 4-6 недель при использовании раствора гепарина.
Особенности работы с порт-системой при химиотерапии:
Выбор имплантируемой порт-системы
Подбирая порт-систему, лучше ориентироваться не на производителя, т.к. все они давно производят медицинскую технику и являются проверенными, надежными компаниями, а на рекомендации доктора. Кроме того, важно иметь в виду следующее:
Подключичный катетер что это
ЦЕНТРАЛЬНЫЙ ВЕНОЗНЫЙ ДОСТУП
ЧЕРЕЗ ПОДКЛЮЧИЧНУЮ ВЕНУ:
ВАРИАНТ СТАНДАРТА БЕЗОПАСНОСТИ
Лебединский К.М., Ваневский П.В., Михалева Ю.Б., Карелов А.Е.,
Онищенко Е.Ф., Соколов Д.В.
Кафедры анестезиологии и реаниматологии и амбулаторной медицины Санкт-Петербургской медицинской академии последипломного образования, кафедра оперативной хирургии Военно-медицинской академии имени С.М. Кирова, Санкт-Петербург
Широко известно, что пункции и катетеризации магистральных вен для постановки центральных венозных катетеров по-прежнему сопровождаются довольно значительным числом осложнений, часть из которых представляют самостоятельную опасность для жизни пациента [2, 4]. Достаточно высокой остается и частота гнойно-септических осложнений катетеризации центральных вен, включая развитие ангиогенного сепсиса и инфекционного эндокардита. Особенно значительная доля осложнений сопровождает пункцию и катетеризацию подключичной вены, что в ряде зарубежных стран обусловило отказ от данного варианта доступа [3], а при обучении молодых специалистов всегда создает очевидный психологический барьер. Ситуацию усугубляет то обстоятельство, что обучение этой манипуляции в сегодняшней практике почти всегда минует классический этап отработки навыка на трупах: как показывают наши опросы, свыше 80% молодых врачей «первично» осваивают процедуру в клинике. Таким образом, реальность ставит задачу сделать такое первичное обучение максимально безопасным.
В то же время необходимо отметить, что центральный венозный доступ через подключичную вену отличается целым рядом существенных преимуществ. Прежде всего, подключичный доступ субъективно легче переносится больными в сознании, поскольку, в отличие от пункции внутренней яремной вены или подключичной вены из надключичного доступа, не требует накрывания лица стерильным бельем, а точка вкола расположена дальше от лица. При этом введенный катетер в меньшей степени ограничивает движения больного и легче фиксируется повязкой. Реже встречаются перегибы катетера под действием веса инфузионной линии, как это нередко бывает при установке недостаточно эластичных отечественных катетеров во внутреннюю яремную вену у подвижных больных. Более длинный подкожный тоннель, характерный для подключичного доступа в сравнении с яремным или бедренным, предпочтительнее с точки зрения профилактики ангиосептических осложнений. В сравнении с бедренной катетеризация подключичной вены также чревата меньшим риском местного инфицирования и упрощает уход за катетером. Подключичный доступ наиболее привычен для большинства анестезиологов–реаниматологов, особенно со стажем работы свыше 15–20 лет и, наконец, он нисколько не затрудняет установки в просвет сосуда различных специальных интродьюсеров с последующей катетеризацией легочной артерии, введением зонда-электрода ВЭКС и т.п.
Важно подчеркнуть, что представление о постоянстве просвета подключичной вены не подкрепляется ни клиническим опытом, ни данными специальных исследований Нередко аспирацию венозной крови удается получить лишь при обратном движении шприца, что ясно свидетельствует о полном сдавлении иглой просвета вены в момент пункции. Изучение же постуральных изменений просвета вены УЗ-методом показало, что в положении Тренделенбурга ее диаметр немного увеличивается, тогда как опускание плеч и поворот головы в противоположную сторону – излюбленные приемы укладки больных для пункции вены! – в действительности могут существенно уменьшать диаметр сосуда [5].
Принимая во внимание все эти обстоятельства, мы ранее опубликовали алгоритм пункции и катетеризации подключичной вены, сформулированный специально для целей обучения и ориентированный на создание максимально очевидных гарантий безопасности пациента [1]. Прежде всего, речь идет о гарантиях интактности купола плевры и сведении к минимуму шансов развития инфекционных осложнений.
Описанный алгоритм, действительно, позволил исключить ранение легкого, однако не исключал многочисленных попыток пункции вены в случае, если ее топографо-анатомическое расположение отличается от «типового». Не исключена и пункция артерии, которая, хотя и не является осложнением сама по себе (т.к. не формирует новую нозологию!), но может стать предпосылкой для развития таковых.
Желание преодолеть опасности слепой процедуры уже более четверти века назад породило рекомендации выполнять пункцию подключичной вены под контролем УЗ-датчика, синхронно лоцируя просвет сосуда и иглу [7]; показано, что подобная техника достоверно (р=0,0003) повышает частоту удачных попыток в руках начинающих с 44% до 92% [6]. С другой стороны, пункция вены под контролем УЗ-визуализации ее просвета представляет определенные трудности лечебно-организационного порядка, требуя создания стерильных условий в кабинете УЗИ либо транспортировки УЗ-сканера в перевязочную или операционную. Кроме того, одновременная работа датчиком и иглой требует от оператора известного навыка.
1. Этап подготовки к процедуре.
1.1. В ситуациях плановой катетеризации для уточнения проекции вены на кожу предварительно (например, на этапе предоперационного обследования) выполняется эхография подключичной области. При этом в положении пациента на спине вначале лоцируют поперечные сечения лежащих рядом подключичной артерии и вены (последняя заметно шире по диаметру и имеет более тонкие стенки), а затем разворачивают датчик непосредственно под ключицей таким образом, чтобы в плоскости сканирования оказалось продольное сечение просвета подключичной вены, а сама эта плоскость была перпендикулярной поверхности тела. В этом положении датчика плоскость сканирования, совпадающую с проекцией просвета вены на поверхность тела, отмечают на коже трудносмываемым маркером – например, гелевой ручкой.
1.2. Непосредственно перед выполнением процедуры необходимо провести аускультацию легких с обеих сторон, обращая внимание на симметричность проведения дыхательных шумов. Это позволит в дальнейшем убедиться в отсутствии повреждения легкого в процессе пункции вены.
2. Этап выполнения процедуры.
2.1. Пациента укладывают в положение на спине, полностью идентичное тому, в котором проводили эхолокацию вены. Приведение руки к туловищу и использование валика не являются обязательными, и желательны лишь в тех случаях, когда пункцию выполняют без предварительного трассирования хода вены на коже (например, по экстренным показаниям).
2.2. После обработки кожи антисептическим раствором операционное поле обкладывают стерильным бельем таким образом, чтобы им была покрыта поверхность грудной клетки и плеча пациента под руками оператора, а видимость основных анатомических ориентиров (ключица, шея, яремная вырезка, угол нижней челюсти) была сохранена. Не следует также накрывать стерильным бельем лицо пациента.
2.3. Место пункции кожи выбирают на трассе хода подключичной вены, отступя от ключицы вниз не менее 4 см. В случае, если предварительная трассировка хода вены не выполнялась, место пункции выбирают произвольно с указанным отступом под средней или латеральной третью ключицы.
2.4. Местную анестезию выполняют по общим правилам в том случае, если на момент процедуры пациент не находится под общей анестезией. Необходимо помнить, что инфильтрационному обезболиванию подлежит только подкожная клетчатка по ходу вены от места вкола до ключицы. Не следует пытаться ввести раствор местного анестетика под ключицу, т.к. ход тонкой иглы невозможно четко контролировать!
2.5. Вкол иглы производится строго параллельно коже в кожную складку, собранную в произвольном направлении.
2.6. Пальпируя иглу под кожей, продвигают ее строго вдоль линии хода вены, а если трассировка последней не выполнялась – к медиальной трети ключицы.
2.7. По достижении ключицы иглу погружают под ключицу, надавливая на нее сверху через кожу и одновременно продвигая вперед строго по оси. Изменение угла пункции в сагиттальной плоскости движениями руки со шприцем запрещается! Далее продвижение иглы под контролем аспирации производится также без изменений угла пункции.
2.9. После введения катетера проводят аспирационную пробу: ток венозной крови через катетер должен быть совершенно свободным и не должен требовать каких-либо смещений катетера.
2.10. Фиксацию катетера к коже осуществляют таким образом, чтобы полностью исключить возможность смещения катетера вдоль его оси. Наилучшими способом является подшивание катетера с помощью достаточно толстых лигатур (№№ 4 или 5) к коже в точке пункции и, если они взаимно отдалены, также в месте расположения павильона.
2.11. Асептическая повязка должна накладываться таким образом, чтобы полностью исключить создание анаэробных условий в точке пункции, где всегда имеется незначительное подтекание лимфы, крови и т.д. Наилучшим способом является наложение гигроскопичной марлевой повязки из развернутого шарика вокруг катетера в месте его входа под кожу. Концы марлевой полоски фиксируют к коже в стороне от места пункции полоской лейкопластыря, на которой удобно отметить дату наложения повязки. Использование «штанов» из лейкопластыря, а также любое «обклеивание» пластырем места входа катетера под кожу должны быть полностью исключены!
3. Возможные технические трудности и осложнения.
3.1. В случае непопадания в просвет вены игла выводится до точки пункции, а затем вновь продвигается согласно пп. 2.6., 2.7. и 2.8., а если предварительная трассировка вены не производилась – то под иным углом во фронтальной плоскости (т.е. со сменой «точки прицеливания» на протяжении ключицы). Цикл повторяется до достижения результата.
3.3. В случае невозможности введения проводника в просвет вены следует воспользоваться ангиографическим проводником (с J-образным кончиком), техникой «катетер через канюлю» или, при отсутствии подобного оснащения, попытаться вручную сформировать изгиб кончика проводника.
3.5. В случае трудностей с введением катетера по проводнику следует воспользоваться специальным дилататором из набора для катетеризации, использовать более жесткий катетер или попытаться ввести катетер вращательными движениями, максимально сблизив точки входа проводника под кожу и в просвет вены за счет натяжения тканей.
3.8. Наиболее важным осложнением процедуры является ранение легкого с развитием пневмоторакса со стороны пункции. Следует помнить, что поступление в шприц воздуха далеко не всегда отмечается при ранении легкого, но зато часто встречается при негерметичном соединении шприца с иглой. Поэтому наиболее надежные начальные симптомы данного осложнения – внезапная боль во всей половине грудной клетки вплоть до уровня диафрагмы (а не только в зоне манипуляции!) и/или болезненность глубокого вдоха. Необходимо немедленное дренирование плевральной полости!
4. Этап контроля результатов и документирования процедуры.
4.1. После фиксации катетера к коже необходимо вновь провести пробу с аспирацией крови из катетера. При нормальном его положении ток венозной крови должен быть совершенно свободным и не требовать каких-либо смещений катетера.
4.2. Процедуру следует завершить аускультацией легких с обеих сторон с повторной оценкой симметричности дыхательных шумов (см. п. 1.2.).
4.3. В истории болезни необходимо сделать запись, содержащую основную информацию о выполненной процедуре: время и место ее выполнения, личные данные оператора, показания к процедуре, сторону выполнения, вид обезболивания, технику пункции (в данном случае – модифицированный подключичный доступ) и катетеризации. Следует непременно отметить отсутствие или наличие осложнений процедуры.
Наибольшие технические трудности при описанной методике иногда вызывает проведение катетера по проводнику (техника по S. Seldinger). Однако тщательное соблюдение пп. 2.7., 2.8. и 3.1. позволяет избежать взаимного натяжения слоев ткани и обычно снимает проблему.
Описанная выше техника включает несколько принципиальных моментов.
Во-первых, визуализацию просвета вены и ее пункция разделены во времени, что более удобно для врача, нежели пункция под непосредственным контролем УЗ-сканера. Такая возможность создается относительной простотой топографии вены, позволяющей, из-за поверхностного залегания сосуда, легко трассировать его проекцию на кожу. В дальнейшем наличие на коже подобной «прокладки курса иглы» позволяет полностью исключить нередкие поиски вены в подключичной области – нужно только обращать внимание на идентичность укладки пациента во время сканирования и пункции! Исключение поисков вены, помимо повышения комфорта пациента, в свою очередь, исключает формирование в ткани ложных ходов и гематом, способствующих развитию гнойно-септических осложнений катетеризации.
Во-вторых, независимо от наличия предварительной трассировки вены, предложенная техника взаимно отдаляет точки пункции кожи и сосуда. Это, в свою очередь, препятствует формированию опасного угла пункции (поскольку игла продвигается по касательной к огибающей костного каркаса грудной стенки!) и существенно, в несколько раз, увеличивает длину подкожного туннеля, снижая риск септических осложнений. Кроме того, создается значительно бoльшая терпимость к укладке больного, что важно у больных с ожирением, пожилых и во время операции, а реалистичные допуски в топографии «легализуют» неизбежную вариабельность точки пункции и направления движения иглы.
Авторы убеждены, что основу безопасности пациентов анестезиолога–реаниматолога, наряду с крепкой теоретической подготовкой врача, должны составлять точная формулировка и строгое соблюдение правил безопасного выполнения всех без исключения «элементарных» процедур из того небольшого (в сравнении с другими специалистами хирургического профиля!) арсенала, которым он обязан владеть.
1. Лебединский К.М., Кузупеев М.Г., Карелов А.Е., Макарова А.В. Учебный алгоритм пункции подключичной вены // В сб.: Материалы IX Всероссийской научной конференции “Актуальные вопросы анестезиологии и реаниматологии” – СПб, 1998. – С. 161–162.
2. Пермяков Н.К. Патология реанимации и интенсивной терапии. – М.: Медицина, 1985. – 288 с.
3. Роузен М., Латто Я.П., Шэнг Нг У. Чрезкожная катетеризация центральных вен. Пер. с англ. – М.: Медицина, 1986. – 160 с.
4. Тимофеев И.В. Патология лечения (руководство для врачей). – СПб.: Северо-Запад, 1999. – 656 с.
7. Petzoldt R. Ultrasound-guided puncture of the subclavian vein // Int. Care Med. – 1980. – Vol. 7(1). – P. 39–40.
CENTRAL VENOUS ACCESS VIA SUBCLAVIAN VEIN:
SAFETY STANDARD PATTERN
K.M. Lebedinsky, P.V. Vanevsky, J.B. Mikhaljova,
A.E. Karelov, E.F. Onischenko, D.V. Sokolov
St. Petersburg Medical Academy of Postgraduate Studies, Military Medical Academy



 Как проходит операция установки порт-системы
Как проходит операция установки порт-системы