Кому и зачем нужен аппарат ИВЛ: 7 ответов анестезиолога-реаниматолога
Что такое аппарат ИВЛ?
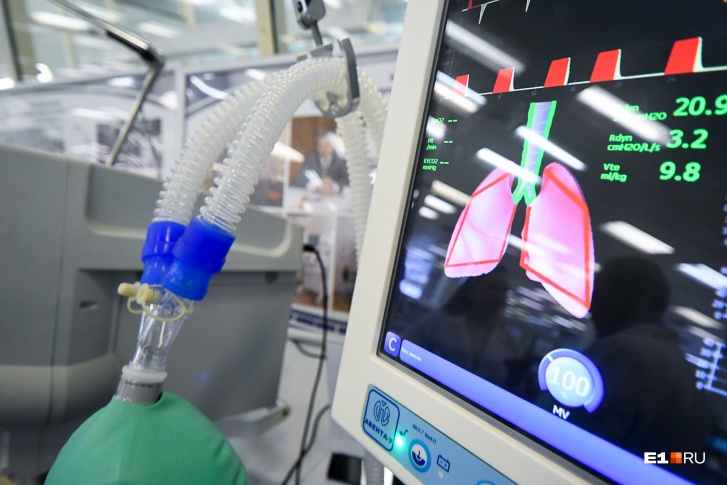
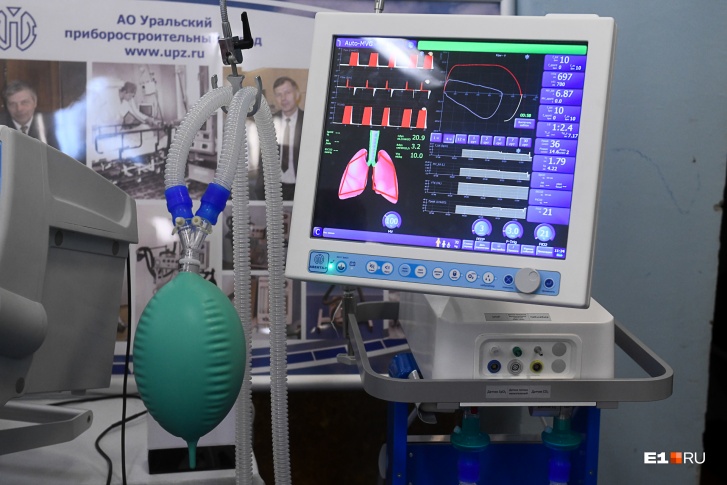
Это высокотехнологичное медицинское оборудование, которое подает в легкие дыхательную смесь, насыщает кровь кислородом и удаляет из легких углекислый газ.
Искусственная вентиляция легких применяется в практике врача — анестезиолога-реаниматолога в различных ситуациях. Современный аппарат ИВЛ анализирует множество параметров, у него много датчиков, которые обеспечивают эффективность и безопасность проведения процедуры. Это позволяет настроить индивидуальный режим для каждого реанимационного пациента.
Проведение искусственной вентиляции легких можно сравнить с полетом на самолете. Здесь есть свой взлет, своя посадка и зоны турбулентности.
Где применяются аппараты ИВЛ?
Аппараты для проведения ИВЛ используются при общей анестезии, особенно при длительных и сложных хирургических вмешательствах. В этом случае пациент переводится на ИВЛ в операционной в процессе проведения наркоза.
Это делает хирургическое вмешательство более удобным для хирурга и безопасным для пациента, а наркоз — более управляемым. Тем самым улучшаются результаты хирургических вмешательств. После окончания операции пациент просыпается и снимается с искусственного дыхания.
Также ИВЛ используют при острой дыхательной недостаточности для спасения жизни человека. Причем неважно, чем обусловлена дыхательная недостаточность.
Пациентов переводят на искусственное дыхание при травмах, инсультах, отравлениях, при повреждениях головного мозга, чтобы предотвратить гипоксию (кислородное голодание). Она может возникнуть и при повреждении легких бактериальной или вирусной пневмонией, коронавирусной инфекцией.
После ИВЛ человек сможет дышать сам?
Среди людей бытует мнение, что если человек попал на ИВЛ, то снять его уже невозможно. Это не так. Искусственная вентиляция позволяет пациенту пережить критическое состояние, минимизировать его энергетические затраты. Тогда человек может направить все силы организма на борьбу с болезнью.
Аппарат ИВЛ защищает центральную нервную систему от кислородного голодания. Когда болезнь отступает, человека снимают с аппарата.
Современные аппараты обладают различными режимами, которые способны учитывать дыхательные попытки пациента и помогать ему дышать самостоятельно.
Как врачи понимают, что пациента нужно переводить на ИВЛ?
В каждой ситуации анестезиолог-реаниматолог принимает решение индивидуально. Он основывает его на лабораторных показателях, на клинической картине и согласует с различными протоколами ведения дыхательной недостаточности.
Есть определенные критерии, по которым врач оценивает состояние человека и масштаб поражения легочной ткани.
У пациента проверяют уровень кислорода и углекислого газа в крови, определяют кислотность крови, частоту дыхания, цвет кожных покровов, сатурацию кислорода (это доля насыщенного кислородом гемоглобина относительно общего гемоглобина в крови. — прим. ред.).
Как работает аппарат ИВЛ?
Аппарат вдувает в человека определенный объем воздуха, а человек выдыхает его. Грудная клетка у человека ригидна. Это можно сравнить с тем, как мы надуваем воздушный шар. Для того чтобы он сдулся, нужно лишь открыть клапан, дополнительных усилий не нужно. Так и в случае с выдохом при искусственной вентиляции легких.
При аппаратном дыхании врач задает многие параметры: поток воздуха, содержание кислорода во вдыхаемой смеси, давление, под которым осуществляется дыхание, давление в конце выдоха, частота дыхания. Критериев очень много.
Когда у человека восстанавливается дыхание, можно активировать режим, при котором аппарат лишь помогает ему сделать эффективный вдох. Он как бы предугадывает желание человека вдохнуть. Это помогает человеку адаптироваться к самостоятельному дыханию.
Когда дыхание человека становится эффективным, его можно отключить от аппарата.
Как аппарат ИВЛ помогает при COVID-19?
Абсолютно так же, как и при другой дыхательной недостаточности. При коронавирусной инфекции у человека нарушается газообмен в легких, их физические свойства, способность насыщать кровь кислородом.
При коронавирусной инфекции у пациента возникает одышка, истощаются мышцы, которые обеспечивают дыхание. В результате на каждый акт вдоха человек начинает тратить слишком много энергии. Перевод на ИВЛ помогает пациенту экономить силы и направить их на борьбу с болезнью. Кроме того, это позволяет бороться с кислородным голоданием.
Если состояние легких улучшается и человек может дышать сам, то его снимают с искусственной вентиляции. Таким образом, ИВЛ — это метод, который помогает пациенту пережить критическое состояние. Это дыхательный кокон аппарата ИВЛ, через который пациенту доставляется дыхательная смесь
Как долго человек может быть на ИВЛ?
В моей практике были люди, которые находились на искусственном дыхании по несколько месяцев. Все это время врач оценивал их состояние и менял вспомогательные режимы аппарата. И после у людей получалось или не получалось восстановить свое дыхание.
Есть много способов тренировки самостоятельного дыхания у пациентов. Это искусство реаниматолога «отлучить» человека от аппарата.
Сложно сказать, сколько времени пациенту с диагнозом COVID-19 потребуется для восстановления собственного дыхания, если он подключен к аппарату.
Пока клинические показания требуют ИВЛ, анестезиологи-реаниматологи его проводят. И неважно, чем вызвана патология, — коронавирусом, пневмококком, вирусом гриппа или другой болезнью.
Кому показана искусственная вентиляция легких и как их восстанавливать после респираторной поддержки
Глоток воздуха

— Игорь Зиновьевич, при каких условиях пациент не может обойтись без ИВЛ и как часто вы назначаете эту процедуру?
— Сразу же хочу подчеркнуть: искусственная вентиляция легких — не приговор. ИВЛ задействуется, если системы дыхания и кровообращения человека не справляются самостоятельно. Но нужно понимать, что часть пациентов, которых, к сожалению, не удается спасти, погибают не из-за ИВЛ, а из-за тяжелейшего течения коронавирусной инфекции и обширного поражения внутренних органов (это могут быть не только легкие).
Статистика во всем мире примерно равнозначная. Около 50 % человек могут перенести ковид бессимптомно, в амбулаторном лечении на дому нуждаются 30 %, а в госпитализации (но не в отделение реанимации) — до 20 % пациентов, из которых 5—7 % будут нуждаться в интенсивной терапии, а половина из них — в той или иной аппаратной поддержке.
К слову, за время пандемии специалисты пересмотрели подходы к респираторной терапии. Сегодня она ступенчатая: начинается с подачи определенного количества литров кислорода в минуту, и многим этого бывает достаточно. Если нет, дальше используют высокопоточную оксигенацию, но и это еще не подключение к ИВЛ: пациент в сознании, дышит сам, просто ему под повышенным давлением подают кислород либо через специальные назальные канюли, либо через лицевую маску, либо через шлем для неинвазивной вентиляции легких. И только следующий шаг — ИВЛ, когда аппарат полностью берет на себя дыхательную функцию.
— Пациент в это время находится в медикаментозной коме?
— Прежде чем подключить человека к аппарату ИВЛ, необходимо установить в трахею специальную трубку. Для этого больного вводят в медикаментозную кому. Но когда уже достаточное количество кислорода поступает в легкие и ситуация в целом улучшается, пациент возвращается в сознание. Если он находится на ИВЛ достаточно длительное время, трубку, помещенную в трахею, заменяют на трубку, которая вводится через шею (трахеостому). По мере уменьшения интенсивности работы аппарата ИВЛ и стабилизации состояния многие пациенты могут пить воду и даже самостоятельно есть ложкой кашу.
— А общаться с врачами?
— Только письменно и жестами. И эту возможность все стараются использовать. Спрашивают о своем состоянии, просят передать привет родным, поддержать их. Кто-то даже пытается шутить, кто-то пишет слова благодарности врачам. Кто-то просто выражает свои эмоции, это тоже полезно. Медики, в свою очередь, просят своих подопечных быть оптимистами, потому что вера в себя, свои силы очень помогает справиться с болезнью.
— Как долго можно находиться на ИВЛ?
— В третью волну пандемии больше тяжелых случаев ковида? Аппараты ИВЛ теперь нужны чаще?
— На данный момент мы не наблюдаем обвального роста новых случаев. Не исключено, что это связано с особенностями эпидемиологического процесса. Заболевание новое, оно проходит определенные этапы эволюции. А вот что касается тяжелых случаев, то их действительно больше. В чем причина? Есть много теорий. Сейчас весна, традиционное время гиповитаминоза, когда организм ослаблен, снижен защитный механизм иммунитета. Кроме того, вирус мутирует, подстраивается под своего носителя. Основная проблема состоит в иммунном ответе организма на ковид. Тем не менее подчеркну, что далеко не каждому из нынешних тяжелых пациентов необходима искусственная вентиляция легких, так что аппаратов у нас хватает, есть даже запас.
— Игорь Зиновьевич, насколько мне известно, основной момент в развитии любой пандемии — ее купирование. Нужно ли вакцинироваться людям, которые перенесли тяжелую форму ковида, нуждались в респираторной поддержке?
— Обязательно. При накоплении определенного пула в 60—70 % вакцинированных людей в популяции любая пандемия сходит на нет. Поэтому и тем, кто уже перенес ковид, и тем, кому посчастливилось пока с ним не столкнуться, нужно вакцинироваться. Сегодня мы не можем однозначно утверждать, что чем тяжелее была форма болезни, тем больше выработалось антител. Увы, практика показывает, что такие пациенты заболевают и по второму, и по третьему разу. Не так давно в Китае подтвердили четвертый случай ковида у одного и того же человека. А ведь каждый раз организм работает на износ, чтобы справиться с болезнью, расходует иммунные ресурсы, после чего вынужден бороться еще и с последствиями. Поэтому мой совет — привиться и вздохнуть свободнее.
— Посоветуйте, как в домашних условиях восстанавливать легкие после респираторной поддержки.
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
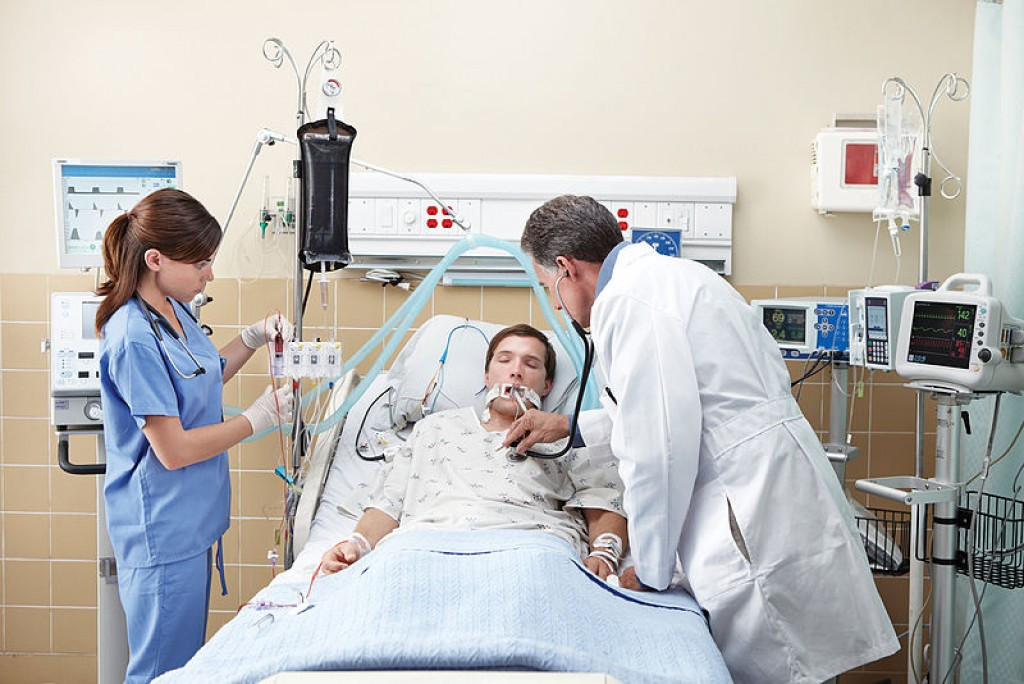
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
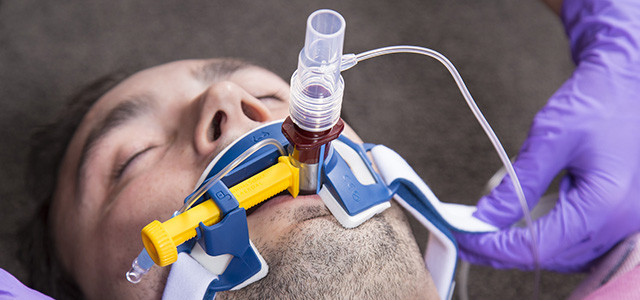
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Чурсин В.В. Искусственная вентиляция легких (учебно-методическое пособие)
Информация
Физиология дыхания
Анатомия
Проводящие пути
Нос — первые изменения поступающего воздуха происходят в носу, где он очищается, согревается и увлажняется. Этому способствует волосяной фильтр, преддверие и раковины носа. Интенсивное кровоснабжение слизистой оболочки и пещеристых сплетений раковин обеспечивает быстрое согревание или охлаждение воздуха до температуры тела. Испаряющаяся со слизистой оболочки вода увлажняет воздух на 75-80%. Длительное вдыхание воздуха пониженной влажности приводит к высыханию слизистой оболочки, попаданию сухого воздуха в легкие, развитию ателектазов, пневмонии и повышению сопротивления в воздухоносных путях.
Трахея — основной воздуховод, в ней согревается и увлажняется воздух. Клетки слизистой оболочки захватывают инородные вещества, а реснички продвигают слизь вверх по трахее.
Бронхи (долевые и сегментарные) заканчиваются концевыми бронхиолами.
при низком давлении растяжения, уменьшает действие сил, вызывающих накопление жидкости в тканях. Кроме того, сурфактант очищает вдыхаемые газы, отфильтровывает и улавливает вдыхаемые частицы, регулирует обмен воды между кровью и воздушной средой альвеолы, ускоряет диффузию СО2, обладает выраженным антиокислительным действием. Сурфактант очень чувствителен к различным эндо- и экзогенным факторам: нарушениям кровообращения, вентиляции и метаболизма, изменению РО2 во вдыхаемом воздухе, загрязнению его. При дефиците сурфактанта возникают ателектазы и РДС новорожденных. Примерно 90-95% альвеолярного сурфактанта повторно перерабатывается, очищается, накапливается и ресекретируется. Период полувыведения компонентов сурфактанта из просвета альвеол здоровых легких составляет около 20 ч.
увеличением скорости потока (форсирование вдоха или выдоха) сопротивление дыхательных путей увеличивается.
Сопротивление дыхательных путей зависит также от объема легких. При большом объёме паренхима оказывает большее «растягивающее» действие на дыхательные пути, и их сопротивление уменьшается. Применение ПДКВ (PEEP) способствует увеличению объема легких и, следовательно, снижению сопротивления дыхательных путей.
Сопротивление дыхательных путей в норме составляет:
Острая дыхательная недостаточность
Классификация ОДН
В соответствии с вышеизложенным (с позиции оказания экстренной помощи), в первую очередь нужно классифицировать ОДН по тяжести.
Наиболее удобно в реаниматологии классифицировать все синдромы, связанные с органной недостаточностью (точнее – с функциональной недостаточностью того или иного органа) по степени компенсации – способности выполнять свои функции. Любую недостаточность можно разделить на компенсированную, субкомпенсированную и некомпенсированную.
Взяв для аналогии классификации Дембо А.Г. (1957), Rossier (1956), Малышева В.Д. (1989) можно разделить ОДН на:
— Некомпенсированную, когда при выраженных нарушениях механики дыхания не поддерживается нормальный газовый состав крови и уже абсолютно не удовлетворяются метаболические потребности организма. Клинически в состоянии покоя ЧДД более 35 в мин или брадипноэ ( 1, увеличивается физиологическое мертвое пространство, сокращается площадь реального газообмена. Как итог, прогрессирует гипоксемия и гипоксия, которые невозможно компенсировать развивающимся тахипноэ. Для ТЭЛА, кроме того, характерны выраженные гемодинамические нарушения и явления правожелудочковой недостаточности, что усугубляет ситуацию.
Искусственная вентиляция легких
Однако на практике существенное отрицательное влияние ИВЛ на функцию почек наблюдается достаточно редко. Вероятно, положительное влияние на оксигенацию адекватно проводимой ИВЛ все-таки превалирует над отрицательным антидиуретическим эффектом. И в практике автора, и по данным литературы нередки случаи, когда при развивающейся олигурии на фоне гипоксии различного генеза (ОРДС, артериальная гипотен-зия, гестозы) перевод больных на ИВЛ (в комплексе с другой терапией) сопровождался увеличением диуреза вплоть до полиурии. Надо думать, это связано с устранением гипоксии, снижением уровня катехоламинов, купированием спазма артериол и т. д. Прогрессирование олигурии чаще всего обусловлено другой причиной (например, органическими изменениями почек, нескоррегированной гиповолемией, эндогенной или экзогенной интоксикацией).
Возможное отрицательное действие ИВЛ на функцию печени и ЖКТ связано со следующими механизмами:
Принципы работы аппаратов ИВЛ
Существуют несколько способов осуществления цикличности:
— По давлению – аппарат контролирует давление в дыхательном контуре и по заданным величинам давления в конце вдоха и выдоха обеспечивает цикличную ИВЛ. Принцип работы следующий – генератор сжатой газовой смеси (компрессор, турбина) осуществляет вдох – раздувает лёгкие, пока в них не поднимется давление, например до 18 см.вод.ст., после чего срабатывают клапана и лёгким пациента даётся возможность освободиться от избыточного давления, удалив отработанную газовую смесь и снизив давление, например до 0 см вод.ст. Затем опять начинается вдох, опять до достижения 18 см.вод.ст. и т.д. Изменяя величины давления для срабатывания клапанов и производительность генератора можно менять параметры ИВЛ – ДО, ЧД и МОД.
— По частоте – аппарат контролирует время фаз дыхательного цикла – вдоха и выдоха. Зная частоту дыхания и соотношения длительности фаз, можно рассчитать длительность вдоха и выдоха. Например, ЧД – 10 в минуту, значит на один дыхательный цикл (вдох+выдох) уходит 6 секунд. При соотношении вдох:выдох (I:E) – 1:2, длительность вдоха составит 2 секунды, выдоха 4 секунды. Принцип работы следующий – генератор сжатой газовой смеси (компрессор, турбина) осуществляет вдох – раздувает лёгкие в течении 2-х секунд, после чего срабатывают клапана и лёгким пациента даётся возможность освободиться от отработанной газовой смеси в течении 4-х секунд. Изменяя ЧД (и/или I:E) и производительность генератора можно менять ДО и МОД.
— По объёму – аппарат контролирует объём газовой смеси, нагнетаемой в лёгкие пациента, обеспечивая ДО. Затем даётся время для освобождения от отработанной газовой смеси. Изменяя ДО и производительность генератора (МОД), при заданном соотношении I:E, можно изменять ЧД.
Достаточно давно появился (ещё в РО-5), но только сейчас широко используется ещё один принцип управления цикличностью:
— По усилию пациента – когда сам больной инициирует вдох и генератор нагнетает в его лёгкие заданный ДО. В этом случае такие показатели как ЧД и, соответственно МОД, определяются самим пациентом. Эти триггерные (откликающиеся) системы определяют попытки самостоятельного вдоха а) по созданию небольшого отрицательного давления в дыхательном контуре или б) по изменению потока газовой смеси.
В более современном представлении классификацию по принципу обеспечения цикличности можно представить в следующем виде:
— Аппараты или режимы ИВЛ с контролем дыхательного объёма. Работая «по частоте», т.е. в рамках расчётного времени на вдох, аппарат рассчитывает с какой скоростью надо доставить заданный ДО в лёгкие пациента.
— Аппараты или режимы ИВЛ с контролем давления на вдохе. Работая также «по частоте», т.е. в рамках расчётного времени на вдох, аппарат с определённой скоростью и до достижения установленного давления в дыхательных путях, нагнетает в лёгкие пациента ДО, измеряя его величину.
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.