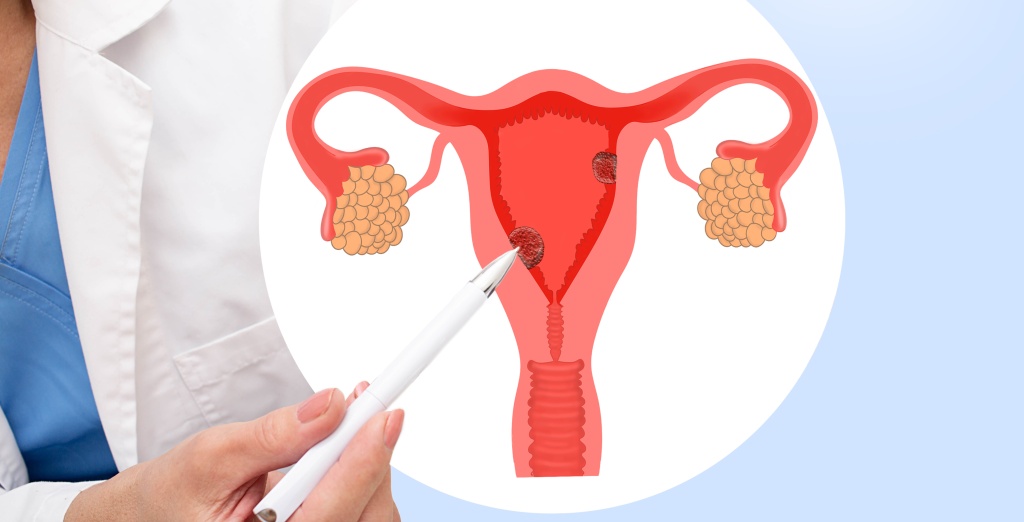
Почему вздувается живот во время месячных
Как бороться со вздутием живота при ПМС
Содержание:
ПМС или предменструальный синдром знаком многим женщинам. Чаще всего он проявляется дискомфортными состояниями, в том числе вздутием и газообразованием. В нашей статье мы расскажем, как можно минимизировать неприятные ощущения в животе при ПМС.
Предменструальный синдром (ПМС)
ПМС отмечают у себя многие женщины во второй фазе цикла, примерно за 3-10 дней до наступления менструации. Гинекологи сходятся на мысли, что скорее всего ПМС может затрагивать до 80% всех женщин фертильного возраста. Однако определить точную цифру сложно, поскольку ПМС может протекать как в легкой, даже незаметной форме, так и в тяжелой. При этом гинекологи отмечают, что чаще ПМС встречается у женщин старше 30 лет. Эти симптомы проходят в первый день цикла, реже – на 2–3 день месячных.
Основные признаки ПМС:
Вздутие живота во время ПМС
Вздутие живота перед месячными отмечается многими женщинами, реже фиксируют жалобы на газы, бурление или тяжесть в животе.
Причины вздутия живота перед месячными могут быть разные. Дело в том, что половые органы находятся в брюшной полости, как и кишечник. Они тесно связаны и дискомфорт в одном органе может передаваться другому, что в любом случае характеризуется болью в животе при ПМС. Кроме того, гормональные колебания в разных фазах цикла могут влиять на перистальтику кишечника и работу желудочно-кишечного тракта.
Вздутие при ПМС имеет кратковременный характер и проходит с началом месячных. Вот только оно имеет цикличный характер – может повторяться регулярно в определенные дни цикла. А также причиняет дискомфорт женщине: выпирание живота, газы, боли, ощущение расстройства кишечника при ПМС. Есть несколько рекомендаций, как уменьшить вздутие во время ПМС.
ПМС и кишечник. Как помочь?
Первое, на что следует обратить внимание – рацион.
Чаще всего именно неправильное питание является причиной вздутия и болезненных ощущений в животе.
Пейте достаточное количество жидкости. Водный баланс в целом благотворно влияет на организм и перистальтику. Но важно, что вы пьете. Лучший напиток, особенно во второй фазе менструального цикла – вода. С началом месячных лучше увеличить ее потребление на 1 стакан в день (при сильных кровотечениях – на 2 стакана), поскольку организму нужно восполнять потерю жидкости с менструальными выделениями.
Выбирайте правильные продукты. Во время ПМС и месячных следует увеличить в рационе число продуктов, содержащих калий и белок, а также полезные жиры. Продукты с большим содержанием калия: бананы, томаты, дыня, спаржа. Продукты с большим содержанием белка: куриное филе, рыба, творог или тофу. Продукты, содержащие полезные жиры: лосось, семена льна, грецкие орехи.
Увеличьте потребление клетчатки. Грубые волокна или клетчатка улучшает моторику желудочно-кишечного тракта. Самый простой продукт в данном случае – отруби. Также врачи рекомендуют завтракать кашей из необработанных злаков.
Второе – правильный образ жизни.
Нужно больше двигаться и соблюдать режим сна. Для гармоничной работы организма достаточно спать не менее 8 часов в сутки и проходить минимум 8000 шагов в день.
По возможности не следует сокращать дополнительные физические нагрузки: занятия фитнесом, зарядка, бег. Если болезненные ощущения в животе во время ПМС мешают спортивным занятиям, попробуйте подобрать менее активные упражнения или замените их на время ПМС ходьбой на свежем воздухе.
Третье – комплексное лечение.
Это могут быть препараты, улучшающие работу желудочно-кишечного тракта: бифидобактерии, растительные экстракты. Наши бабушки раньше советовали чаи с мятой или ромашкой. Современные женщины могут выбирать передовые решения, например пробиотические комплексы. Такие, как Lactoflorene® ПЛОСКИЙ ЖИВОТ.
Lactoflorene® ПЛОСКИЙ ЖИВОТ имеет в своем составе оптимальное соотношение растительных компонентов, пробиотиков и ферментов для снижения вздутия живота.
Бифидобактерии Bifidobacterium lactis HN019TM и лактобактерии Lactobacillus acidophilus NCFM® благоприятно влияют на микрофлору кишечника. Ферменты α- галактозидаза и β-галактозидаза увеличивают усвояемость сложных углеводов и молочных продуктов. Экстракты ромашки, мелиссы, пассифлоры и имбиря направленно работают с газообразованием и стимулируют газовыведение, а также оказывают антистрессовый эффект и способствуют расслаблению.
Немного эндокринной гинекологии
Давно хочу начать этот цикл статей по эндокринной гинекологии.
Правильнее было бы начать с параметров «нормального» менструального цикла. Эту информацию про себя должна знать каждая женщина.
Менструальный цикл (МЦ) – это цикл созревания и овуляции фолликула в яичнике с целью обеспечения зачатия, а при отсутствии беременности с исходом в менструальное кровотечение. МЦ очень ярко отражает гормональное, соматическое и психологическое здоровье женщины!
Менструальное кровотечение характеризуется такими параметрами как: длительность, наличие/отсутствие боли, обильность.
Длительность менструального кровотечения 2-7 дней. Причём чётко надо выделять: кровотечение и кровомазанье, кровомазанье не относится к менструальному кровотечению – это отдельный симптом и его, конечно, надо учитывать.
Кровомазанье – это такой тип кровянистого отделяемого, на который за 1 сутки (не учитывая условий гигиены) требуется не более 1 гигиенической прокладки, и длится оно не более 2 дней. Кровомазанье может быть в норме, но такое, чтобы в сумме с менструальным кровотечением они не составили более 8 дней!
Боль при менструации не должна длиться более 1 суток и нарушать привычный образ жизни.
Менархе – это начало первого менструального кровотечения в жизни девочки, оно не должно быть позже 16 лет, и не раньше 10,5 лет.
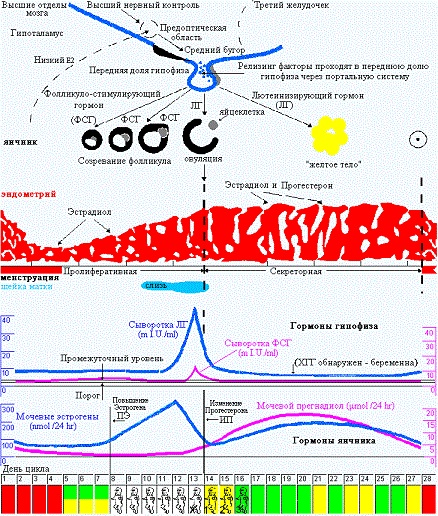
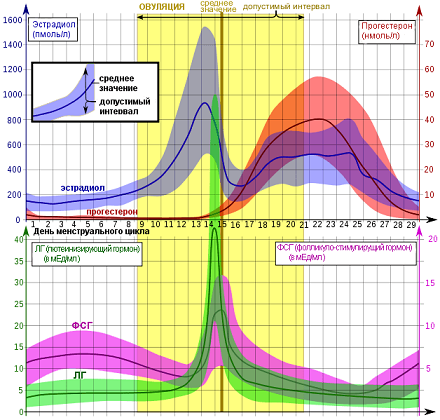
Теперь поговорим о тех гормональных изменениях, которые вызывают такую цикличность в организме. В начале, в истоке всего, стоит «цикличность работы репродуктивной системы», она «заложена» в головном мозге – гипоталамусе, из которого выходят пульсирующие импульсы стимулирующие выработку главных половых гормонов гипофиза: ФСГ (фолликулостимулирующего гормона), стимулирующего в яичнике синтез эстрогенов в 1 фазу МЦ и овуляцию и ЛГ (лютеинизирующего гормона), гормона, готовящего организм к беременности и сохраняющего беременность и стимулирующего выработку прогестерона во 2 фазу цикла. Если беременность не наступила – выработка в яичниках эстрогенов/прогестерона снижается и это является сигналом для гипоталамуса/ гипофиза к очередному циклу выработки ФСГ/ЛГ, и так «по кругу».
Это я очень примитивно описала эту связь головного мозга и яичников, конечно, она гораздо объёмнее и сложнее). На рисунке 1 (а) хорошо показаны колебания гормонов в одном цикле, выраженные в истинных единицах измерения. Нормы половых гормонов здесь не привожу, об этом отдельно, при описании нарушений. А на рисунке 1 (б) представлена «циклическая закономерность» репродуктивной системы.
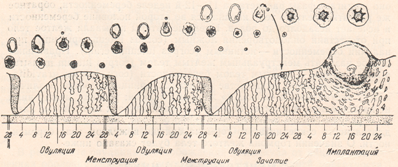
На рисунке 2 очень наглядно представлен рост фолликула, график базальной температуры и изменения эндометрия – внутреннего слоя матки в разные фазы цикла, красным – указана менструация, особенно мне нравится в этой схеме, что «детками» (8-16 день цикла) указаны дни возможного зачатия, указан «высший нервный контроль» МЦ и предоптическая область гипоталамуса, где расположено аркуатное ядро из которого исходят основные циклические импульсы к началу МЦ, указано на каком этапе ФСГ, а на каком ЛГ (главные «головные» половые гормоны) распределяют «роли» в регуляции роста фолликула, показаны пики гормонов как стимул к овуляции, указано влияние эстрогенов и прогестерона на эндометрий.
Теперь об ощущениях, которые могут сопровождать женщину в течение МЦ.
Женщины с пластичной психикой действительно чувствую перепады уровня половых гормонов в течение цикла на эмоциональном уровне. Я уже не говорю о физиологических проявлениях.
Во время менструации, как правило, (если цикл будет овуляторный) идёт повышение настроения и «прилив сил», если цикл будет неовуляторным, то к последнему дню кровотечения и на следующий день может отмечаться снижение настроения, так как при отсутствии доминантного фолликула несколько «падает» уровень эстрогенов в крови.
Далее, по окончанию менструации, настроение становится ровным примерно до 20 дня цикла (при 28 дневном МЦ), яркий пик «прилива сексуальности, сексуального желания, эмоционального подъёма» может быть в «основные» 3-4 дня овуляции, это 13-16 день цикла. 2 фаза цикла, после овуляции, в «здоровом цикле» эмоциональными всплесками не сопровождается.
В следующих статьях на эту тему я напишу о разных видах нарушений менструального цикла с позиции эндокринологии, о контрацепции и не только.
Менструальные расстройства
Довольно часто гинекологические заболевания связаны с менструальным циклом – например, предменструальный синдром и боль во время менструации (дисменорея). Хотя некоторые расстройства могут быть легкими и проходят без специального лечения, другие, как, например, инфекционные воспаления, являются опасными для здоровья и требуют квалифицированной помощи.
Среди менструальных расстройств распространены так называемый предменструальный синдром (ПМС) и боль во время менструации (дисменорея). Сложные взаимодействия гормонов регулируют начало менструаций при половом созревании, ритм и продолжительность циклов во время репродуктивного периода и окончание менструаций в менопаузе. Регуляция менструаций определяется гипоталамусом (отделом головного мозга, который координирует гормональную активность и управляет ею) и гипофизом, расположенным в основании головного мозга, и, в конечном счете, зависит от функции яичников. Гормоны, производимые другими железами, например надпочечниками, могут также влиять на менструации.
Предменструальный синдром (ПМС, синдром предменструального напряжения, синдром дисфории конца лютеиновой фазы) – это состояние, которое может возникать за 7-14 дней до начала менструации и сопровождаться множеством симптомов, в том числе нервозностью, раздражительностью, эмоциональными расстройствами, депрессией, головными болями, отеками тканей и болезненным состоянием молочных желез.
Предменструальный синдром может быть связан с возникающими во время менструального цикла колебаниями в содержании эстрогенов и прогестерона. Эти колебания могут вызвать задержку жидкости в организме, что, по-видимому, приводит к увеличению веса тела, отеку тканей, болезненному состоянию молочных желез и вздутию живота. Могут также происходить и другие гормональные и обменные изменения.
Характер и интенсивность симптомов различны у разных женщин и в отдельные менструальные циклы у одной и той же женщины. Широкий диапазон объективных и психогенных (имеющих психологическую основу) симптомов может временно нарушать жизнь женщины. У женщин, страдающих эпилепсией, может увеличиваться количество судорожных приступов. У женщин с системными заболеваниями, например системной красной волчанкой или ревматоидным артритом, в это время могут возникать обострения болезни.
Обычно симптомы предменструального синдрома возникают за 1-2 недели перед менструацией, длятся от нескольких часов до 14 дней и прекращаются с началом менструации. У женщин в предменопаузальном периоде симптомы могут сохраняться также во время и после менструации. Симптомы предменструального синдрома часто сопровождаются болезненной менструацией.
Симптомы предменструального синдрома
Объективные проявления
Изменения настроения
Изменения психики
Прием комбинированных пероральных контрацептивов (противозачаточных средств, принимаемых внутрь), которые содержат эстрогены и прогестаген, помогают уменьшить колебания в концентрации этих гормонов. Такие симптомы, как задержка жидкости и вздутие живота, часто ослабевают при уменьшении потребления соли и приеме легких мочегонных средств, например спирополактона, перед ожидаемым появлением отеков. Помогают изменения в диете – уменьшение количества потребляемого сахара, кофеина и алкоголя, увеличение количества углеводов в рационе; более частые приемы пищи. Могут быть полезны и диетические добавки, содержащие кальций и магний. Препараты витаминов группы B, особенно В6 (пиридоксин), иногда уменьшают проявления некоторых симптомов. Однако целесообразность приема этого витамина подвергается сомнению, а его слишком высокие дозы могут быть даже вредны; так, нервные расстройства были отмечены при приеме всего лишь 200 мг витамина в день. Нестероидные противовоспалительные средства (НПВС) способствуют уменьшению головных болей, болей от спазмов матки и болей в суставах.
Нервозность и волнение снижаются благодаря физическим упражнениям и контролю над стрессом, в частности использованию медитативных техник и упражнений на расслабление. Флуоксетин может уменьшать депрессию и другие симптомы. Буспирон и альпрозолам, которые используются в течение короткого времени, снижают раздражительность и нервозность и помогают уменьшить напряжение. Однако при лечении альпрозоламом существует риск развития зависимости от него. Врач иногда просит женщину регистрировать симптомы в дневнике, что помогает ему судить об эффективности лечения.
Дисменорея – это боль в животе, связанная со спазмами матки во время менструации.
Это состояние называется первичной дисменореей, когда причину выявить не удается, и вторичной дисменореей, когда его причина (гинекологическое заболевание) установлена. Первичная дисменорея широко распространена, возможно, она встречается больше чем у 50% женщин и бывает тяжелой приблизительно у 5-15% женщин. Состояние обычно начинается в периоде полового созревания (пубертатном) и может быть достаточно тяжелым, так как нарушает повседневную деятельность из-за пропусков школы или работы. Симптомы первичной дисменореи могут уменьшаться с возрастом и после беременности. Вторичная дисменорея встречается реже, приблизительно у четверти всех женщин с дисменореей.
Боль при первичной дисменорее рассматривается как следствие сокращений матки, которые возникают, когда кровоснабжение матки ухудшается. Боль возникает только во время тех менструальных циклов, при которых созревает яйцеклетка. Боль усиливается, когда ткани эндометрия, отторгнутые во время менструации, проходят через шейку матки, особенно если ее канал узкий, что может быть следствием заболеваний шейки матки. Другими факторами, способствующими усилению боли, бывает наклон матки назад (ретроверзия матки) вместо обычного наклона вперед, недостаток физического развития, психический или социальный стресс.
Эндометриоз является одной из наиболее распространенных причин вторичной дисменореи. Другие возможные причины – фибромиомы и аденомиоз (внедрение доброкачественных элементов эндометрия в мышечную стенку матки). Воспаление маточных труб и патологические сращения (спайки) между органами могут вызывать боль в животе, которая часто незначительная, неопределенная и непрерывная, но бывает более сильной, локализованной и острой. Во время менструации эта боль обычно усиливается независимо от ее интенсивности.
Дисменорея сопровождается болью в нижней части живота, которая может распространяться в поясницу или в ноги. Это могут быть спазмы, которые появляются и исчезают, или тупая постоянная боль. Обычно боль начинается незадолго перед или во время менструации, достигает пика через 24 часа и стихает в течение 2 дней. Часто беспокоит головная боль, тошнота, запор или понос и учащение позывов к мочеиспусканию. Иногда возникает рвота. Проявления предменструального синдрома в виде раздражительности, нервозности, депрессии и вздутия живота могут сохраняться во время менструации. Иногда выделение из матки сгустков крови или кусочков слизистой оболочки матки сопровождается болью.
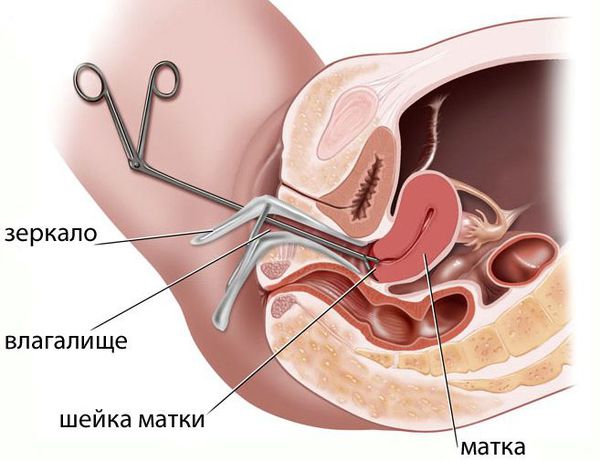
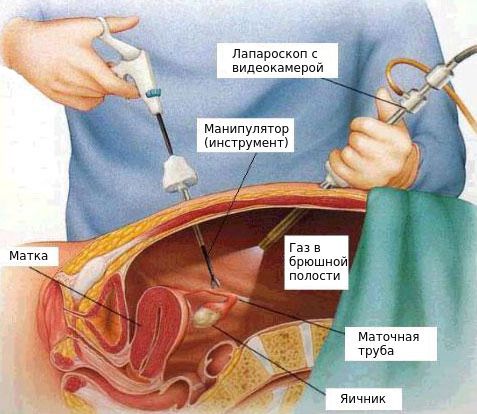
Боль обычно уменьшается при использовании нестероидных противовоспалительных средств, например ибупрофена и напроксена. Эти лекарства, как правило, эффективны, если их прием начинается за 2 дня до менструации и продолжается в течение одного-двух первых дней цикла. Тошноту и рвоту облегчают противорвотными препаратами, но эти симптомы обычно исчезают и без лечения, по мере того как стихают спазмы. Достаточный отдых, сон и регулярные физические упражнения также помогают уменьшить симптомы. Если боль нарушает нормальную жизнь женщины, то рекомендуется подавление овуляции пероральными контрацептивами в низкой дозировке, содержащими эстрогены и прогестин, или длительно действующим медроксипрогестероном. Если эти виды лечения неэффективны, то для выяснения причины боли прибегают к дополнительным методам исследования, например лапароскопии – процедуре, в которой используется волоконно-оптическая система для исследования брюшной полости.
Лечение вторичной дисменореи зависит от ее причины. Узкий канал шейки матки может быть расширен хирургически, что часто приводит к облегчению на 3-6 месяцев. При неэффективной терапии и интенсивном болевом синдроме иногда помогает денервация матки; осложнением этой операции может быть повреждение других органов малого таза, например мочеточников. Из других методов терапии иногда применяются гипноз и иглоукалывание.
Задержка воды и увеличение веса перед менструацией
В женском организме гормональные изменения происходят циклически, в зависимости от фазы менструального цикла. При этом концентрации гормонов влияют на функции разных систем организма и органов не всегда положительно. Например, ряд неприятных последствий в виде задержки воды, приводящей к отекам и увеличению веса перед менструацией несут изменения уровней эстрогена и прогестерона.
Гормональные изменения в цикле
Во время менструального цикла в крови меняется концентрация эстрогена и прогестерона. На первом этапе, т.е. после менструации до овуляции, уровень эстрогена постепенно увеличивается, а уровень прогестерона относительно низок. В этот период женщины обычно не ощущают неприятных симптомов.
После овуляции лопнувший фолликул Граафа превращается в желтое тело, которое производит прогестерон. Этот гормон предназначен для поддержки возможной беременности, если происходит оплодотворение. В противном случае эндометрий начинает отслаиваться и наступает менструальное кровотечение.
Получается, что в этот период в организме женщины репродуктивного возраста на пике находятся сразу 2 гормона — прогестерон и эстроген. Прогестерон в комплексе с эстрогенами вызывает неблагоприятные симптомы, которые могут быть более серьезными у одних женщин и менее серьезными у других. Гинекологи называют это состояние предменструальным синдромом (ПМС).
При ПМС могут наблюдаться:
По этой же причине большинство женщин перед менструацией страдают от задержки воды в организме и связанного с этим увеличения веса. Бывает, что масса тела до менструации увеличивается сразу на 2-4 килограмма. И организм возвращается в норму только через несколько дней после месячных.
Прибавка в весе перед менструацией — каковы причины?
Увеличение веса перед критическими днями происходит из-за изменений в уровнях гормонов, особенно из-за высоких уровней прогестерона и эстрогена. Эти половые гормоны влияют не только на функцию репродуктивной системы, но и практически на весь организм, в том числе на водно-минеральный баланс.
Женские половые гормоны стимулируют секрецию гормонов вазопрессина и альдостерона. Вазопрессин, называемый антидиуретическим гормоном, контролирует объем воды в почках и может блокировать ее отток из организма, из-за чего вода накапливается в тканях. Альдостерон задерживает ионы натрия и влияет на их взаимодействие с молекулами воды.
В итоге механизм задержки воды обусловлен влиянием как вазопрессина — прямая резорбция воды, так и альдостерона — косвенно, путем абсорбции натрия. Натрий обладает сильной способностью связывать воду, поэтому, потребляя большое количество соли, мы обеспечиваем задержку воды, отеки и увеличение веса.
Увеличение веса и контрацепция
Прием противозачаточных таблеток
Прием противозачаточных таблеток
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?fit=401%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?fit=734%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%9F%D1%80%D0%B8%D0%B5%D0%BC-%D0%BF%D1%80%D0%BE%D1%82%D0%B8%D0%B2%D0%BE%D0%B7%D0%B0%D1%87%D0%B0%D1%82%D0%BE%D1%87%D0%BD%D1%8B%D1%85-%D1%82%D0%B0%D0%B1%D0%BB%D0%B5%D1%82%D0%BE%D0%BA.jpg?resize=900%2C674&ssl=1″ alt=»Прием противозачаточных таблеток» width=»900″ height=»674″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?resize=401%2C300&ssl=1 401w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?resize=734%2C550&ssl=1 734w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Прием-противозачаточных-таблеток.jpg?resize=768%2C575&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Прием противозачаточных таблеток
В случае лечения противозачаточными таблетками у женщины нет скачков гормонов и не происходит настоящей менструации. По факту это кровотечение, связанное с отменой гормонов. В естественном цикле уровни гормонов переменные. Уровень гормонов в таблетках дает большую концентрацию гормонов в крови, чем в физиологическом цикле. Таким образом, предрасположенность к задержке воды и увеличению веса во время применения противозачаточных таблеток выше и она постоянная.
Это особенно очевидно, когда используются таблетки прошлых поколений, в которых используемый гестаген (прогестерон) способствует задержке жидкости. Таблетки нового поколения оказывают мочегонное действие и, следовательно, удаляют воду из организма, но иногда увеличивают риск образования тромбов, обезвоживая и сгущая кровь. Поэтому каждый вариант таблеток имеет как положительные, так и отрицательные эффекты.
Как избавиться от воды в организме и отеков?
Отечность — это нарушение, с которым нужно бороться. Неприятное чувство переполнения, отек лица, рук, живота или ног — симптомы, требующие принятия мер. При этом нужно понимать, что задержка воды связана не только с увеличением массы тела, но и с появлением водного целлюлита. У пациенток с постоянными отеками эту патологию можно наблюдать в основном в области бедер и ягодиц, то есть в местах, где у женщин больше всего жира. Водный целлюлит, как результат гормональных изменений, также встречается у стройных девушек.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%92%D0%BE%D0%B4%D0%BD%D1%8B%D0%B9-%D1%86%D0%B5%D0%BB%D0%BB%D1%8E%D0%BB%D0%B8%D1%82.jpg?resize=900%2C600&ssl=1″ alt=»Водный целлюлит» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Водный-целлюлит.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Водный целлюлит
Существуют простые и дешевые способы борьбы с задержкой воды. Например, чтобы избавиться от лишней воды в организме, нужно больше пить. Потребление слишком малого количества чистой воды вызывает парадоксальную «экономию» воды организмом и ее хранение.
Чтобы избавиться от лишней воды нужно:
Избавление от отеков определенно улучшит состояние кожи и уменьшит целлюлит. А спортивные занятия помогут сделать кожу более упругой и подтянутой. Физическая активность может поддерживаться лимфодренажем, массажем, вакуумными процедурами.
Если отеки не проходят, нужно обратиться к эндокринологу и сдать анализы на гормоны. Также отеки могут быть связаны с заболеваниями почек, поэтому если со стороны эндокринологии все будет нормально, нужно будет записаться к урологу.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Ранние признаки беременности
Для женщин с регулярным месячным менструальным циклом самый ранний и надежный признак беременности — это задержка менструации. Однако есть и другие ранние признаки беременности, на которые, также следует обращать внимание.
При беременности различают акушерский и эмбриональный сроки.
Акушерский срок гинекологи отсчитывают с первого дня последней менструации, ввиду более простого вычисления, так как точную дату овуляции и зачатия определить сложно.
Как проявляются первые симптомы беременности:
Каждая женщина индивидуальна, а значит и первые признаки беременности не всегда бывают идентичными. В связи с чем, заметить первую симптоматику, которая может возникать еще до задержки — сложно.
Полное отсутствие ранних симптомов беременности в первые недели бывает очень редко, и связано это с повышенным уровнем чувствительности организма женщины к ХГЧ (гормон, вырабатываемый эмбрионом в первые 14 дней своего развития).
И так как подобное состояние наблюдается не часто, в большинстве случаев, все-таки нетрудно заметить период первых симптомов беременности.
Среди которых у женщины встречается:
При этом вы можете заметить и другие признаки беременности:
На ранних сроках беременности может беспокоить учащенное мочеиспускание. И такие симптомы легко спутать с циститом. Именно поэтому лечение без консультации доктора может навредить.
Таким образом, если вы жаждете новой еды, теряете интерес к определенным продуктам или напиткам, которые раньше любили, например, к чаю, кофе или жирной пище, у вас более чувствительное обоняние, чем обычно, например, раздражает запах еды или готовка, вы часто посещаете туалет — поговорите с вашим доктором.
Если вы все время болеете и ничего не можете подавить, обратитесь к терапевту.
У вас может быть гиперемезис беременных — серьезное заболевание во время беременности, которое вызывает сильную рвоту и требует лечения.
Может ли быть беременность при месячных?
У беременных женщин иногда бывает кровотечение, похожее на очень легкую менструацию, с небольшими кровянистыми выделениями. Это называется «имплантационным кровотечением», которое женщины путают с настоящей менструацией. Это состояние не требует лечения и, тем более, назначения гормональных препаратов — прогестерона!
Как утверждают ведущие гинекологи, выделения на ранних сроках беременности возможны практически всегда. Однако имплантационные кровотечения прекращаются чуть раньше, нежели месячные.
И происходит это из-за того, что оплодотворенная яйцеклетка, пытаясь прикрепиться к стенке матки, становится причиной небольших кровяных выделений.
Поэтому, мы с уверенностью можем сказать, что беременности при наличии месячных не бывает. Если пошла обычная менструация – значит, яйцеклетка оплодотворена не была.
Задержка месячных без сопутствующей симптоматики, также не основной критерий беременности. Так как причина может крыться и в сбое гормонального фона женщины, который провоцируют стрессы, нервные перенапряжения, тяжелые физические нагрузки или гинекологические патологии.
Всегда очень важно прислушиваться к своему самочувствию и своевременно посещать гинеколога – это поможет не только не пропустить первые признаки беременности, но и гинекологические патологии.
Что делать если вы обнаружили первые симптомы беременности?
Если вы у себя обнаружили однозначные признаки беременности, в первые две недели — необходимо обратиться к гинекологу.
Если беременность подтвердилась — необходимо прислушаться рекомендаций врача, избавиться от вредных привычек (если они есть) и отрегулировать правильный рацион питания.
Ну и конечно, не забывать о плановых посещениях гинеколога, которые назначаются врачом в индивидуальном порядке.
Плановые назначения УЗИ исследования, анализы, контроль — входят в компетенцию гинеколога, ведущего беременность.
Во время беременности назначается три плановых УЗИ — один раз в первом триместре, во втором и иногда третьем.
Могут проводиться и дополнительные внеплановые УЗИ исследования беременной, по индивидуальным показаниям. Вас это не должно пугать, как так это необходимо для принятия своевременных решений во избежание тех или других осложнений.
Комплексная поддержка женщин в период беременности, квалифицированная организация и сопровождение родов — это основная специализация Иркутского городского перинатального центра. Тут все молодые мамы получают полную медицинскую помощь с индивидуальным подходом врачей.
Профилактика отечности во время месячных
Женская внешность очень сильно зависит от фазы ежемесячного цикла. Многие женщины замечают перед месячными появление отеков, увеличение веса на пару килограммов, кожа становится более чувствительной, на ней появляются воспаления.
Профилактика отечности во время месячных
Наиболее сильные изменения мы наблюдаем в четвертой, предменструальной фазе цикла, которая предшествует «критическим дням», и в первые дни менструации.
Все эти изменения связаны с усилением работы гормонов – эстрогена, прогестерона, тестостерона. Гормоны ежемесячно провоцируют не только естественные процессы избавления от неоплодотворенной яйцеклетки, но и другие, тоже естественные, но от этого не менее неприятные проявления: замедление метаболизма, задержку в организме лишней жидкости (отсюда и отеки, и лишний вес), спазм и сужение сосудов, ухудшение состояния кожи, усиление ее жирности и появления на ней воспалительных элементов.
Если мы хотим оставаться красивыми в «эти дни», за лицом и телом нужно ухаживать чуть более тщательно. Например, именно на предменструальные дни можно для профилактики отечности назначить процедуры, которые помогут «разогнать лимфу»: остеопатический лимфодренаж, лимфодренажный массаж. Также стоит пересмотреть некоторые свои привычки – это полезно всегда, но в трудные для каждой женщины критические дни – особенно.
Как снять отечность во время месячных
Скажите нет соли. Особенно не стоит налегать на соленое после 15.00. Соль способствует задержке жидкости в организме и возникновению отеков. Если без соленого жить невозможно, по крайней мере замените натриевую соль на калиевую – на соевый соус, он не так сильно влияет на возникновение отеков.
Не пейте много вечером. Да, в день нужно выпивать в среднем 6-8 стаканов воды, однако выпить эту норму лучше до 18.00. Привычка гонять чаи поздно вечером не очень полезна. Жидкости, которая попадает перед сном в организм, сложно покинуть наше тело – ведь мы не занимаемся в это время активно физкультурой, не потеем, во время сна наша выделительная система работает в более спокойном режиме. А значит, лишняя жидкость утром окажется на лице – в виде мешков под глазами и отеков.
Позы йоги. В дни, предшествующие месячным (но не во время самой менструации) практикуйте «перевернутые» позы йоги, например, ту, что в просторечии называется «березкой». Если считаете себя недостаточно подготовленной для этого, просто полежите у стены с поднятыми вверх ногами. Такие позы помогают почкам занять свое физиологически правильное место, улучшают их работу, облегчают им задачу по выводу токсинов из нашего организма, и, как следствие, могут считаться отличной профилактикой отечности.
Каждый день делайте контрастный душ. В идеале – утром и вечером. Небольшой локальный стресс для кожи, которым являются контрастные обливания, укрепляют иммунитет, способствуют улучшению тонуса сосудов – кровеносных и лимфатических, а значит, и улучшению микроциркуляции жидкости. Это тоже предотвращает появление отеков. Тонус кожи, ее упругость, ее цвет также улучшаются, если практиковать контрастные процедуры регулярно.
Контрастный душ. Принимать контрастный душ нужно правильно. Начинают всегда с теплой воды, не кипятка, а умеренно горячей. Принимаем теплый душ одну минуту, затем переключаем воду на прохладную. Она также не должна быть экстремально холодной: ледяные обливания можно практиковать только в зонах низкой чувствительности – плечи, предплечья, бедра, голени. Прохладную воду держим также одну минуту. Затем делаем еще два таких подхода. Заканчиваем процедуру всегда холодной водой.
Что нельзя делать во время месячных
8 СПОСОБОВ ИЗБАВИТЬСЯ ОТ ВЗДУТИЯ ЖИВОТА ПЕРЕД МЕСЯЧНЫМИ
Автор:
Акушер-гинеколог, врач ультразвуковой диагностики
Рецензент:
Акушер-гинеколог, врач ультразвуковой диагностики, генетик
Поясним, почему во время месячных пучит живот, и предоставим несколько эффективных советов, которые помогут вам не чувствовать начала цикла по крайней мере на своей талии и облегчат распространенные симптомы ПМС.
Завершение и начало менструации вызывают немало физиологических изменений в теле женщины, среди которых заметное вздутие живота и газы — неприятная с эстетической точки зрения, ведь сказывается на контурах вашей фигуры. По оценкам, примерно 70 процентов женщин ежемесячно чувствуют, что их живот заметно увеличивается и будто тяжелеет именно перед началом очередных месячных. Причина в колебании уровня эстрогена и резком снижении уровня прогестерона накануне каждого нового менструального цикла. Ощущение вздутия внизу живота у женщин — один из распространенных проявлений известного предменструального синдрома (ПМС), который на несколько дней значительно ухудшает жизнь многим женщинам фертильного возраста.
Хорошие новости: в течение первых двух-трех дней менструального цикла ваши яичники начинают вырабатывать необходимое количество гормонов снова. Благодаря этому живот постепенно возвращается к нормальной объема. Но что вы можете сделать в это время? Медики предлагают несколько действенных решений, которые помогут держать живот под контролем эти и без того непростые дни.
Выбирайте продукты, богатые белком и калий
Позаботьтесь, чтобы в вашем рационе на днях непременно были продукты, предотвращать вздутию живота и газообразованию. Овощи и фрукты с высоким содержанием калия, как то бананы, дыни, томаты и спаржа, помогают обеспечить надлежащий баланс жидкости в организме. То же касается и здоровых жиров: добавьте в меню, например, семена чиа и льна, грецкие орехи и лосось, содержащие омега-3 полиненасыщенные жирные кислоты. Это поможет стабилизировать уровень простагландинов — физиологически активных веществ, вызывающих сокращение мышц матки и регулируют водно-солевой обмен в организме.
Белок — еще один безопасный и необходимый ингредиент вашей диеты накануне месячных. Лучше выбрать куриное филе, морскую рыбу и тофу. Продукты, обладающие свойствами природных диуретиков, в частности сельдерей, огурцы, арбуз, лимонный сок, чеснок и имбирь, также помогут вам чувствовать себя легче (в буквальном смысле) на днях.
Исключите из меню продукты, приводящие к избыточному образованию газов
Речь идет о брокколи и брюссельскую капусту. Удивлены? Несмотря на то, что именно эти продукты входят в топ-списке здоровой пищи, они содержат трисахарид рафинозу и значительное количество водорастворимых растительных волокон. Нашему организму не хватает пищеварительных ферментов, чтобы должным образом переварить эти соединения, поэтому они попадают в кишечник непереваренными и, разбухая, вызывают избыточное газообразование, вздутие живота, кишечные колики и расстройства. Некоторые диетологи к продуктам этой категории включает также бобы, белокочанную капусту, цветную капусту и различные лиственные салаты.
Продолжайте тренировки
Наверное, спорт — последнее, чем бы вы хотели заняться в эти дни. Но медики утверждают, что повышение сердечного ритма является одним из лучших способов облегчить симптомы ПМС, включая ощущение вздутия внизу живота. Малоподвижный образ жизни приводит к низкой активности системы пищеварения. Поэтому, постоянные тренировки не только помогут вам поддерживать фигуру в норме, но и избавят запоров. Перед началом очередного менструального цикла отдайте предпочтение легким тренировкам, к примеру по плаванию и йоги. Физические упражнения высокой интенсивности, в частности кросфит, может, наоборот, провоцировать воспаление, усилит вздутие живота.
Понизьте уровень кофеина и алкоголя
Употребление алкоголя в дни перед началом месячных может усилить симптомы ПМС: набухание и болезненность груди, перепады настроения и вздутие живота, — предупреждают гинекологи. Кофе в свою очередь излишне стимулирует пищеварительный тракт и приводит к раздражению стенок кишечника, не говоря уже об обезвоживании, что заставляет ваш организм удерживать воду. Поэтому советуем пропустить утреннее латте в эти дни.
Примите противовоспалительные препараты
Такие медицинские препараты, как ибупрофен, способны блокировать в организме химические соединения, вызывающие воспаление и, как следствие, вздутие живота и газы. За два дня до начала очередного менструального цикла принимайте от 200 до 400 мг ибупрофена каждые шесть-8:00 — предварительно получив консультацию у своего гинеколога.
Откажитесь от газированных и сладких напитков
Минеральные газированные напитки могут на время облегчить ощущение вздутия внизу живота, но в конце концов приведут к еще большему. То же касается и сладких газированных напитков, даже содержащих искусственные подсластители. Вместо этого пейте обычную чистую воду — примерно 2 литра в день, но ориентируясь по собственным чувством жажды. Рекомендуемые в эти дни также некрепкий зеленый чай, настой мяты, ромашки и семян фенхеля — они будут предотвращать чрезмерное газообразование.
Уделяйте сну не меньше 8:00
Часто предменструальный боль, вздутие живота и газы, общий дискомфорт не позволяют женщинам нормально высыпаться в эти дни. Тем не менее, вставайте с постели и не откладывайте сон: ведь именно в эти часы ваш организм работает над тем, чтобы вывести избыток жидкости из зоны живота. Итак, старайтесь уделять ночному сну не менее 8:00.
Учтите возможность приема контрацептивов
Оральная контрацепция — это не только эффективный способ предотвратить нежелательную беременность, но и стабилизировать баланс гормонов и уменьшить болевые ощущения во время менструации. Медицинские исследования показали, что прием оральных контрацептивов снижает симптомы ПМС на 50 процентов. Поэтому посоветуйтесь со своим врачом о возможности такого решения проблемы, если в вашем индивидуальном случае проявления предменструального синдрома слишком острые и нарушают ваш привычный образ жизни.
Признаки овуляции
Содержание:
Иногда желанная беременность заставляет себя подождать. Некоторые женщины в такой ситуации начинают прислушиваться к своему организму, чтобы почувствовать особые ощущения при овуляции. Другие ищут информацию о методах, позволяющих обнаружить признаки более точно. Как не пропустить благоприятное для зачатия время, и чему лучше довериться — собственным ощущениям или научным методам?
Почему овуляция так важна для планирования беременности?
Когда происходит овуляция?
Длительность овуляции тоже бывает разная. Какова ее продолжительность у вас, можно узнать здесь.
Течение менструального цикла. Приводятся средние значения, продолжительность цикла может отличаться.
Как обнаружить овуляцию по изменению температуры?
В течение дня температура тела человека меняется, и самой низкой отметки она достигает в фазе отдыха, т.е. во время ночного сна. Такую температуру называют базальной, а в динамике ее изменения можно увидеть признаки овуляции у женщины. Больше о базальной температуре при овуляции читайте здесь.
В первые дни менструального цикла базальная температура держится примерно на одном и том же уровне. За день до овуляции она понижается на доли градуса, а в главный для будущей беременности день — возрастает, причем выше уровня начала цикла. Важно понимать, что все эти «скачки» едва заметны: температура после овуляции выше температуры до нее всего на 0,3–0,6 градуса. Однако благодаря характерной картине (почти прямая, кратковременное проседание, подъем выше начального уровня) эти признаки можно распознать.
График базальной температуры. Пример, продолжительность цикла и уровень температуры могут отличаться.
Чтобы метод сработал, надо следовать четким правилам:
Для измерения температуры подойдет только очень точный термометр. Речь идет о необходимости отслеживать изменения в десятые доли градуса, поэтому его погрешность должна быть минимальной. Иначе вместо признаков овуляции вы увидите на графике просто случайное блуждание температуры с ложными падениями и подъемами.
Измерения необходимо проводить сразу после пробуждения, не вставая с постели. Даже если вы решили быстро сбегать в туалет или к шкафчику за термометром, базальная температура поднимется, и симптомы будут смазаны.
Измерения проводятся ректально, другие способы могут давать существенные отклонения от реальной базальной температуры.
Для достижения необходимой точности желательно проводить измерения всегда примерно в одно и то же время суток. До этого у вас должно быть хотя бы три часа спокойного сна без пробуждений.
Температурный метод поиска признаков овуляции подходит только для дисциплинированных женщин с четким режимом дня. Но даже они иногда могут увидеть на графике неожиданные пики: на результаты измерений влияет не только фаза менструального цикла, но также различные побочные факторы. Базальная температура может вырасти из-за недомогания, секса предыдущим вечером, недосыпания, стресса и ряда других причин. Все это может усложнить поиск симптомов овуляции.
Как лютеинизирующий гормон поможет определить овуляцию в домашних условиях?
Измерение уровня лютеинизирующего гормона с помощью тест-полосок на овуляцию. Пример, продолжительность цикла и день овуляции могут отличаться.
При поиске симптомов овуляции у женщин с помощью тестов необходимо внимательно следовать инструкции и придерживаться следующих правил:
В отличие от теста на беременность, тест на овуляцию показывает более точные результаты в дневные часы. В это время концентрация лютеинизирующего гормона в моче возрастает.
Если «разбавить» мочу, тест может не выявить симптомы предстоящей овуляции, хотя на самом деле они уже есть. Поэтому женщине рекомендуется пить минимальное количество жидкости с момента пробуждения до проведения теста и вообще воздержаться от питья и содержащей много жидкости пищи (фрукты, овощи и т.д.) за 3 часа до теста.
Тестирование нужно начинать за несколько дней до планируемой овуляции, чтобы понять динамику и не пропустить нужные признаки. Сначала вы увидите, что заветная вторая полоска лишь немного побледнела, а при одном из следующих измерений она станет четкой и яркой. Измерения можно прекращать — это верные симптомы того, что овуляция случится в течение 24–48 часов.
А гинеколог может распознать признаки овуляции у женщины?
К сожалению, далеко не у всех женщин имеется возможность несколько дней подряд посещать специалиста. Но если у вас она есть — это, конечно, идеальный вариант.
Как почувствовать овуляцию?
Некоторые женщины утверждают, что испытывают особые, ни на что не похожие ощущения. И им сразу становится ясно: наступило чудесное время, в которое они могут дать начало новой жизни. Медицина относится к планированию беременности на основе собственных ощущений с осторожностью и считает, что сам момент овуляции почувствовать невозможно — никаких сильных сигналов (боль, спазм, резкий выброс гормонов) организм при этом не посылает.
Климактерический синдром у женщин представляет собой целый комплекс симптомов, возникающих в климактерическом периоде на фоне угасания детородной функции.
Эти симптомы осложняют нормальное (физиологическое) течение климактерического периода в силу следующих причин:
После менопаузы климактерический синдром наблюдается в 1,5-2 раза чаще, чем в пременопаузе. Особенно часто его типичные симптомы встречаются в первые 2-3 года постменопаузы.
Климактерический синдром, симптомы
При климактерическом синдроме у женщины может возникать целый ряд неприятных ощущений. Симптомы могут иметь разную интенсивность и присутствовать в разных комбинациях. Их подразделяют на несколько групп.
Нейровегетативные симптомы:
Обменно-эндокринные симптомы:
Психоэмоциональные симптомы:
Приливы при климаксе
Наиболее постоянный и ранний признак представляют собой приливы при климаксе – периодически возникающее покраснение кожи и ощущение жара в области лица, шеи, груди. Приливы часто сопровождаются потливостью, головной болью, сердцебиением и бессонницей. По количеству приливов в сутки различают следующие формы климактерического синдрома:
Следует отметить, что многообразие симптомов климактерического синдрома зачастую бывает обусловлено психосоматической составляющей, в частности, тревожным отношением самой женщины к переменам, происходящим в ее организме. Поэтому при грамотной помощи женщине психотерапевта или психоневролога многие проявления климакса удается смягчить даже без медикаментов.
Выделения при климаксе
В пременопаузе менструации постепенно теряют былую регулярность: они могут наступать позже или раньше ожидаемого срока. Меняется их интенсивность – причем она может как уменьшаться, так и увеличиваться. Возможны эпизодические межменструальные выделения – необильные, «мажущие», коричневатого цвета.
Так называемые климактерические кровотечения, связанные с нарушением выработки половых гормонов, развиваются у женщин в возрасте 40-50 лет, до наступления менопаузы. Обычно такое кровотечение начинается после задержки месячных, но может совпасть с ожидаемым сроком или даже начаться несколько раньше. От обычной менструации его отличает большая продолжительность – до нескольких недель.
Интенсивность таких кровотечений может быть различной, они могут повторяться. Иногда они бывают довольно обильными, даже угрожающими здоровью и жизни.
Климактерические кровотечения требуют лечения в стационаре, обычно поддаются гормонотерапии, но может потребоваться и хирургическое вмешательство. Как правило, для уточнения диагноза в таких случаях требуется диагностическое выскабливание. Это необходимо, чтобы не пропустить возможную гиперплазию (разрастание) эндометрия, его полипы и другие состояния, которые также проявляются маточными кровотечениями. От правильной постановки диагноза будет зависеть тактика лечения.
Маточные кровотечения, возникающие в постменопаузе, гораздо более опасны, так как часто указывают на серьезное заболевание. Так, например, кровянистые выделения у женщины, не получающей гормонозаместительной терапии, возникшие через несколько лет после наступления менопаузы, могут быть вызваны раком матки, опухолями яичников. При этом необходимо как можно быстрее пройти тщательнейшее медицинское обследование с обязательным раздельным диагностическим выскабливанием слизистой шейки и тела матки. Ранняя диагностика позволяет своевременно провести успешное лечение.
Изменения молочных желез при климаксе
Гормональные сдвиги, происходящие в организме женщины при климаксе, конечно, сказываются и на состоянии молочных желез. У многих женщин отмечается их болезненное напряжение («нагрубание»), особенно в области вокруг сосков. Иногда в толще желез то исчезают, то снова появляются прощупываемые небольшие болезненные узелки.
Это совсем необязательно рак груди, и все же при таких проявлениях необходимо показаться врачу. Только тщательное обследование, включающее маммографию и другие методы обследования, поможет выяснить, являются ли эти образования опухолевыми.
Мастопатия при климаксе
Развитие или усугубление уже имеющейся мастопатии в климактерическом периоде весьма вероятно, несмотря на то, что это заболевание связывают обычно с избытком эстрогенов, а при климаксе их выработка снижается. Дело в том, что на определенных стадиях климактерического процесса может наблюдаться относительное преобладание эстрогенов над прогестинами, что и вызывает особую, «климактерическую» форму мастопатии. Ее лечение осуществляется под постоянным наблюдением специалиста.
Недержание мочи при климаксе
Недержание мочи – довольно частое проявление климактерического синдрома. Дело в том, что работа мочевого пузыря, мочеиспускательного канала и тонус мышц тазового дна зависят от уровня эстрогенов в организме. И их недостаток может приводить к ослаблению мышц, отвечающих за контроль мочеиспускания. При этом могут возникнуть следующие нарушения:
Не нужно также забывать, что причиной дисфункций мочеиспускания у женщин в зрелом возрасте может быть не только климакс сам по себе, но и инфекции мочевыводящих путей. Возрастное ослабление сфинктеров способствуют их возникновению. На состояние мочевых путей могут также влиять сопутствующие заболевания, такие как сахарный диабет, нарушения мозгового кровообращения и многие другие факторы.
С нарушениями мочеиспускания нельзя смиряться как с неизбежной составляющей старения. Следует, не стесняясь, обсудить эту проблему с гинекологом и урологом, а также пройти подробное обследование тазовой области и мочевыделительной системы. Специалисты помогут выяснить истинные причины проблем и предложат пути их решения.
Обычно при недержании мочи рекомендуются:
Бессонница при климаксе
С наступлением климакса многие женщины (до 61%) жалуются на нарушения сна, в частности, на бессонницу. Ее причиной обычно являются ночные приливы с сердцебиением, потливостью, ощущением тревоги. Однако бывает бессонница и без приливов, когда становится просто трудно расслабиться и уснуть, или сон становится прерывистым, «коротким».
Возможно также появление храпа и угрожающего здоровью состояния – «обструктивного апноэ сна», то есть непроизвольных остановок дыхания во сне. Все эти нарушения сна могут приводить к дневной сонливости, снижению настроения и работоспособности, головным болям. У людей с гипертонией возможно развитие кризов и осложнений гипертонии.
Поэтому бессонницу ни в коем случае нельзя оставлять без внимания. О схеме лечения нарушений сна следует обязательно посоветоваться с врачом-сомнологом.
Гистероскопия: возможные осложнения и последствия
Гистероскопия — это лечебно-диагностическая процедура, в ходе которой врач при помощи гистероскопа осматривает полость матки и цервикального канала через влагалище, а также при необходимости выполняет малоинвазивные хирургические манипуляции (удаление полипов, выскабливание эндометрия и т. п.).
Медицинский центр «Формула здоровья» уже рассказывал о том, в каких случаях и каким образом проводится гистероскопия. Между тем техническая сторона процедуры мало интересует пациенток. Гораздо больший интерес у женщин вызывают возможные последствия гистероскопии. Детальному разбору этого вопроса и посвящается представленная публикация.

Осложнения и способы их лечения
Гистероскопия является малотравматичной процедурой, а потому осложнения после её проведения возникают крайне редко. К числу возможных последствий относят:
1. Перфорация стенки матки. В зоне риска находятся пожилые женщины, у которых снижена эластичность тканей или наблюдается атрофия шейки матки. Как правило, перфорация обнаруживается врачом сразу после возникновения. Небольшие повреждения специальной терапии не требуют — достаточно курсового приёма антибактериальных препаратов и компрессов на область живота. При значительных размерах перфорационного отверстия требуется его хирургическое ушивание.
2. Операционное кровотечение. Возникает как результат травмы матки (включая и перфорацию). При небольшом количестве кровянистых выделений назначаются препараты гемостатической группы. При больших кровопотерях показано ушивание раны.
3. Послеоперационное кровотечение. Может возникнуть на 7-10 сутки после процедуры в ситуациях, когда женщине иссекали миоматозные узлы (предвестники миомы) или проводили абляцию (удаление) эндометрия. Такое кровотечение не носит угрожающего характера и успешно лечится гемостатическими препаратами.
4. Внутриматочные синехии (спайки). В зоне риска женщины, которым проводили объёмные гистероскопические операции. Может проявляться тянущими болями в нижней части живота или скудностью менструальных выделений. Профилактикой спаечного процесса является неукоснительное соблюдение послеоперационных назначений/предписаний врача. При возникновении синехий показана повторная гистероскопия для их удаления.
5. Гематометра (скопление крови в матке). Очень редкое осложнение, возникающее при травме цервикального канала. Проявляется болями в области живота и отсутствием менструальных выделений. Для устранения патологии проводят дренирование полости матки с последующим расширением цервикального канала.
6. Инфицирование. Ещё одно редкое осложнение, возникает у 0,2% пациенток. Проявляется повышением общей температуры тела, сильной болью в животе и кровянисто-зловонными выделениями из влагалища. Рекомендуемое лечение — курс антибактериальной терапии.
Важно: вариантом нормы являются влагалищные выделения с незначительными примесями крови и лёгкая боль внизу живота в течение 2-4 суток после процедуры. Если интенсивность боли и количество выделяемой крови нарастают, женщине следует обратиться к врачу.
О противопоказаниях
Гистероскопия противопоказана в следующих ситуациях:
3 наиболее часто задаваемых вопроса о гистероскопии
Вопрос: можно ли лечить осложнения гистероскопии на дому?
Ответ: при возникновении любых вышеперечисленных последствий единственно разумным вариантом действий является посещение врача и прохождение курса соответствующей терапии.
Вопрос: можно ли заменить гистероскопию другими видами исследований?
Ответ: в полной мере — нет, нельзя. Определённую информацию о состоянии матки может дать трансабдоминальное и трансвагинальное УЗИ, МРТ органов малого таза, а также аспирационная биопсия миометрия, но без проведения гистероскопии получить исчерпывающе полную картину о состоянии матки невозможно.
Вопрос: проводят ли гистероскопию девственницам?
Ответ: провести полный осмотр матки гистероскопом без повреждения гимена (девственной плевы) достаточно сложно, а потому по возможности к девушкам данный метод исследования не применяется. Если же альтернативы нет, врач может обратно ушить повреждённый гимен, восстановив этим его целостность на 100%.
Методы лечения флюса на десне
Гнойное образование на десне в народе принято называть флюсом. Очень часто к нему относятся несерьезно, но это не просто небольшая припухлость, которая пройдет сама собой. Флюс – это онтогенный периостит, сложное инфекционное заболевание, поражающее надкостницу и челюстную кость. Встречается периостит достаточно часто, но без адекватного лечения оно чревато серьезными осложнениями, вплоть до заражения крови.
Без помощи стоматолога вылечить флюс практически невозможно. Лечебная программа включает в себя терапевтические, физиотерапевтические, хирургические методы.
Заметили гнойные образования на деснах и припухлость щек? Появилась острая боль в зубе или десне? Приходите на консультацию стоматолога нашей клиники. Вовремя начатое лечение флюса позволяет избавиться от проблемы в течение примерно 7 дней.
Почему образуется флюс
Предшественником флюса всегда являются стоматологические заболевания. Чаще всего к нагноению приводят:
Когда нужна помощь стоматолога
Флюс имеет ярко выраженные симптомы. Основной из них – появление гнойника на десне рядом с больным зубом. Гнойник развивается постепенно. Сначала десна немного припухает, на ней заметна небольшая шишка красного или белесого цвета. Через какое-то время на шишке образуется заметный свищевой ход, из которого вытекает гной. Развитие периостита сопровождают и другие симптомы:
Так как флюс вызывает инфекция, для него характерны симптомы, проявляющиеся при любом инфекционном процессе. Пациент чувствует недомогание, у него повышается температура, болит голова, появляется слабость. На голове и шее увеличиваются лимфоузлы.
Любой из этих симптомов – повод обратиться к врачу. Чем более запущен случай, тем выше риск развития осложнений. Это заболевание нередко сопровождается и другими патологическими процессами. Например, в тканях, пораженных инфекцией, может образоваться киста.
Методы лечения флюса
Начинать лечение нужно как можно раньше. Если абсцесс на десне вскрывается самопроизвольно, есть риск попадания инфекции в кровеносное русло. При таком инфицировании развивается заражение крови, а такое осложнение может привести к серьезным последствиям, вплоть до смерти пациента.
Лечение флюса всегда комплексное. Лечебная программа зависит от степени разрушения зуба и распространения инфекции.
Стоматология для тех,
кто любит улыбаться
Вскрытие гнойника на десне
Гнойник вскрывают всегда. Это позволяет снизить риск самопроизвольного вскрытия, которое может стать причиной развития осложнений. Флюс вскрывают под местной анестезией. Если у пациента есть панический страх или другие показания, врач может выбрать другой способ анестезии.
На обезболенной десне в районе флюса делают небольшой разрез, не больше 2 см в длину. После рассечения врач полностью очищает и стерилизует гнойную полость, обрабатывает ее антисептиками. Нельзя допустить образования корочки в районе разреза, так как она будет препятствовать оттоку сукровицы и гнойного содержимого. Для этого в разрез вставляют дренаж. После того, как полость очищена от гноя, можно приступать к общему лечению, цель которого – устранить причины, вызвавшие периостит.
Общее лечение
Методы зависят от причин, вызвавших флюс. Единственное исключение – периостит, развивающийся на фоне периодонтита. В этом случае сразу после вскрытия абсцесса врач приступает к пародонтологическому лечению. Никаких лечебных манипуляций с зубом проводить не требуется. В остальных случаях болезни зуба нужно лечить:
Физиотерапия
Физиотерапевтические методы используют как дополнительные. Они позволяют быстрее справиться с инфекцией, остановить воспалительный процесс. Хороших результатов позволяют добиться следующие методы:
Медикаментозная терапия
В лечении гнойных процессов обязательно используют антибиотики. Они снижают риск повторного развития инфекции. Обычно врач назначает метронидазол с линкомицином или клиндамицином. Такая комбинация препаратов позволяет воздействовать на граммположительные и анаэробные бактерии.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Метронидазол назначают перорально, линкомицин и клиндамицин – в виде таблеток или внутримышечных инъекций. Линкомицин применяют с осторожностью, так как этот препарат может вызвать аллергию.
Новейшая технология для протезирования и микропротезирования
Какие заболевания вызывают обильные менструации?
Обильные критические дни могут быть физиологической особенностью — некоторые женщины теряют больше крови во время менструации, чем другие. Но надеяться на это не стоит. К сожалению, чаще причина большой кровопотери в этот период — серьезное гинекологическое или эндокринное заболевание.
Узнайте, какие заболевания могут быть причиной обильных месячных.
Что такое обильная менструация
Обильные месячные (гиперменорея) — одно из наиболее часто диагностируемых нарушений менструального цикла. В ходе обильных менструаций женщина теряет кровь в чрезмерных количествах, то есть более 100 мл (норма — около 30-80 мл крови).
Если тяжелые менструальные периоды длятся дольше 7-10 дней, но появляются с регулярными интервалами, диагностируется меноррагия.
Гинекологу трудно объективно оценить, сколько крови было потеряно, и следовательно определить, борется ли женщина с тяжелыми менструациями, если пациентка сама не обращает на этот факт внимания. При этом в среднем половина женщин, обращающихся к гинекологу с проблемой чрезмерной кровопотери во время менструации, на самом деле не испытывают такого симптома — для них это физиологическая норма.
Однако есть некоторые симптомы, которые четко указывают на обильные менструации:
Тяжелые менструальные периоды: причины — заболевания матки
Причины тяжелой менструации — болезни яичников
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Киста-яичника.png?fit=450%2C273&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Киста-яичника.png?fit=900%2C545&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%9A%D0%B8%D1%81%D1%82%D0%B0-%D1%8F%D0%B8%D1%87%D0%BD%D0%B8%D0%BA%D0%B0.png?resize=900%2C545″ alt=»Киста яичника» width=»900″ height=»545″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Киста-яичника.png?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Киста-яичника.png?resize=450%2C273&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Киста-яичника.png?resize=768%2C465&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Киста яичника
Причины обильной менструации — внематочная беременность, выкидыш
Внезапное начало сильного кровотечения у женщины детородного возраста вызывает подозрение на выкидыш или внематочную беременность, поэтому, когда это происходит, вам необходима срочная медицинская помощь.
Тяжелые менструальные периоды у девочек
Тяжелые менструальные периоды у девочек могут быть следствием незрелости оси гипоталамус-гипофиз-яичник и, следовательно, дисбаланса между эстрогеном (который повышен) и прогестинами.
В таких случаях ежемесячное кровотечение длится до 10-15 дней, бывает тяжелым и часто нерегулярным. Кроме того, в слизистой оболочке полости матки нарушается процесс коагуляции, что также приводит к сильному и длительному кровотечению. В этой ситуации врач может назначить применение оральных контрацептивов на 2-3 месяца для компенсации гормональных нарушений.
Тяжелые менструальные периоды из-за внутриматочной спирали
Тяжелые месячные могут возникнуть у женщин, использующих ВМС как форму контрацепции. ВМС вызывают местное воспаление эндометрия, что приводит к чрезмерному кровотечению. В этом случае придется изменить форму контрацепции.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Спираль.jpg?fit=450%2C253&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Спираль.jpg?fit=900%2C506&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/%D0%A1%D0%BF%D0%B8%D1%80%D0%B0%D0%BB%D1%8C.jpg?resize=900%2C506″ alt=»Спираль» width=»900″ height=»506″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Спираль.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Спираль.jpg?resize=450%2C253&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/11/Спираль.jpg?resize=768%2C432&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Спираль
Причины нарушений менструации — нарушения свертывания крови
Тяжелые менструальные периоды при гипотиреозе
В ходе гипотиреоза возникают гормональные нарушения — снижение концентрации женского полового гормона — эстрадиола и повышение концентрации пролактина.
Обильные менструальные периоды перед менопаузой
Обильные менструации перед менопаузой обычно являются результатом гормональных нарушений репродуктивной системы, угасания функции яичников.
Иногда обильные менструации могут быть симптомом развития рака эндометрия, поэтому при сильных месячных перед менопаузой нужно пройти гистопатологическое исследование.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Популярные записи и страницы
Новые статьи
Анализ на уровень ацетаминофена. Лицензия freepik. Автор фото freepik
Воспаление щитовидной железы. Лицензия freepik. Автор фото benzoix
Ранняя диагностика рака шейки матки. Лицензия freepik. Автор фото stefamerpik
Гарднерелла и кандида. Лицензия freepik. Автор фото freepik
Гиперпролактинемия. Лицензия freepik. Автор фото wayhomestudio
Гиперандрогения. Лицензия freepik. Автор фото karlyukav
Профилактика простатита. Лицензия freepik. Автор фото cookie_studio
Профилактика простатита. Лицензия freepik. Автор фото benzoix
Опасный панкреатит.
Лицензия freepik. Автор фото KamranAydinov
Скорая гинекологическая помощь.
Лицензия freepik. Автор фото gpointstudio
Побочные эффекты внутриматочных спиралей и как с ними справляться
Внутриматочная спираль (ВМС) — это разновидность контрацептива, которую вводят в матку для предотвращения беременности. Это долгосрочная форма контроля над рождаемостью, и один из самых эффективных видов на рынке. Но, как и любой другой вид противозачаточных средств, ВМС имеет побочные эффекты.
Существуют различные типы ВМС, и побочные эффекты могут варьироваться в зависимости от того, какой из них вы используете. Как правило, ВМС делятся на два типа: гормональные и медные спирали. Они похожи в том смысле, что оба изменяют способ движения сперматозоидов через матку, чтобы предотвратить их попадание к яйцеклетке. Но они отличаются подходом изменения движения сперматозоидов. Как следует из их названий, один вид использует медь, а другой гормоны. Соответственно, и побочные эффекты от них могут различаться.
Они не обязательно появятся после установки ВМС, но стоит знать про распространенные типы побочных эффектов и то, как вы можете справиться с ними, чтобы без проблем использовать эту форму контрацепции.
Головные боли
Головные боли чаще возникают при использовании гормональных ВМС, поскольку гормоны, используемые для противозачаточного эффекта, могут способствовать возникновению предменструальных симптомов. Когда вы испытываете «гормональную» головную боль, вы можете чувствовать боль в голове или области лица. Она может быть резкой или давящей или даже давать ощущение пульсации.
Существует множество способов справиться с головной болью естественным путем и с помощью лекарств, в том числе:
Прыщи и акне из-за ВМС

Установка гормональной внутриматочной спирали может вызвать высыпания на коже – почти как подростковые прыщи и угри. Прогестин, содержащийся во многих гормональных ВМС, может повышать уровень андрогенов в организме (включая тестостерон). Это заставляет кожу вырабатывать больше кожного сала, тем самым способствуя появлению прыщей. Если вы склонны к гормональным высыпаниям перед месячными, вероятность появления прыщей после установки ВМС повышается.
Однако, если гормональная ВМС содержит как прогестин, так и эстроген, эта комбинация, напротив, может помочь снизить уровень тестостерона. Причем она не только снижает риск появления прыщей как побочного эффекта, но и может помочь в борьбе с уже существующими прыщами.
Если вы боретесь с прыщами, следующие стратегии могут помочь смягчить появление высыпаний на коже:
Чувствительность груди
Акне — не единственный побочный эффект, за который отвечает прогестин. Этот гормон также может вызывать болезненность молочных желез, что является еще одним побочным эффектом гормональной ВМС. Хотя это действие может возникать и на фоне применения медных ВМС, но шансы ниже.
Существуют естественные способы помочь справиться с болью в груди, в том числе следующие:
Если боль в груди не утихает, врач может порекомендовать перейти на другую форму или марку ВМС. В некоторых случаях может потребоваться переход на другой вид контрацепции.
Изменения настроения

Во время применения ВМС часто возникают изменения в настроении: женщина может испытывать раздражительность или перепады настроения, как перед началом менструации. Но некоторые сообщали также о возникновении тревоге и депрессии при использовании ВМС.
Например, исследование французских ученых (British Journal of Clinical Pharmacology) показало, что 6,4% людей, использовавших популярную в нашей стране гормональную ВМС, испытывают депрессию в течение 5 лет после установки. Аналогичные исследования выявили также, что риск депрессии после установки ВМС выше у девушек в возрасте от 15 до 19 лет.
Колебания настроения, как правило, смягчаются по мере того, как тело привыкает к спирали, но это так происходит не у всех. Вот как можно смягчить последствия смены настроения:
Если вы обнаружите, что изменения настроения мешают вашей повседневной жизни, мы рекомендуем поговорить с врачом. Специалисты смогут предложить варианты лечения или даже порекомендовать выбрать другую форму контроля над рождаемостью.
Все побочные эффекты после установки ВМС должны со временем уменьшаться или полностью проходит. Если они усиливаются – нужна консультация врача.
Нерегулярные месячные

Ненормальные менструации после введения ВМС — это нормально. Этот эффект может отличаться в зависимости от женщины. У некоторых наблюдаются нерегулярные кровотечения в течение нескольких месяцев или усиление выделений, в то время как у других месячные становятся более легкими или короткими. У некоторых полностью прекращаются менструации.
Чтобы нормализовать менструальный цикл, попробуйте следующие стратегии:
Важно помнить, что нерегулярные кровотечения после установки ВМС — это нормально. Но если что-то кажется неправильным или у вас есть какие-либо вопросы, поговорите со своим врачом.
Спазмы в животе
Боль в животе во время менструаций и ее усиление после установки ВМС — это нормально, но этот симптом должен стать менее заметным через несколько месяцев после введения. Спазмы могут возникать из-за сокращения матки после установки ВМС и/или выброса гормонов, если вы выбрали гормональную ВМС.
Справляться с ними можно так же, как и с болью во время месячных. Оптимальные стратегии борьбы читайте в статье «7 способов уменьшить менструальную боль».
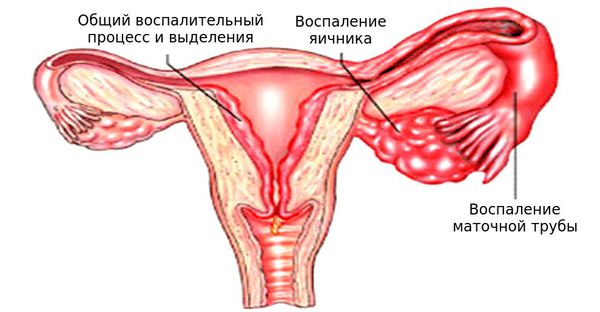
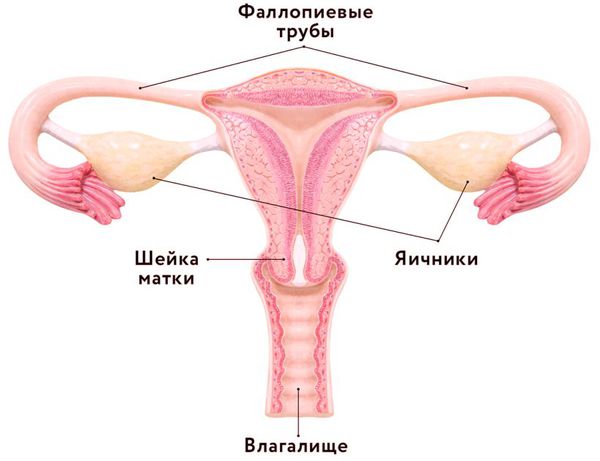
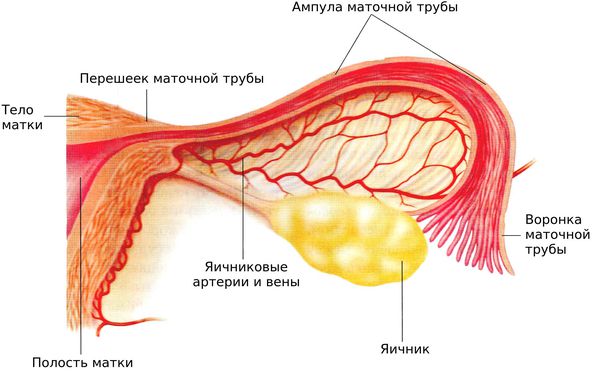
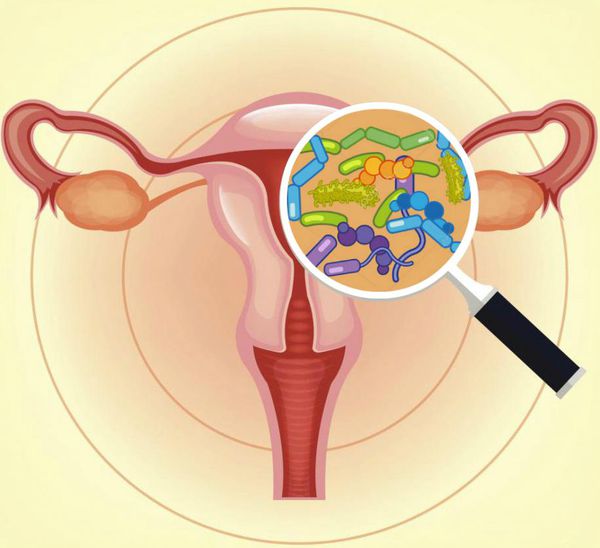
Воспаление матки
Воспаление матки относится к заболеваниям органов малого таза. В большинстве случаев патологический процесс также затрагивает маточные трубы и яичники. Наиболее часто возбудителями воспаления бывают бактерии, гораздо реже болезнь имеет вирусную или грибковую природу.
Причины воспаления матки
Воспалительные процессы слизистых оболочек шейки матки могут быть условно разделены на два типа: самостоятельные заболевания – эндометрит, параметрит, эндометрит, либо как вторичное инфекционное заболевание вследствие ранее имевшихся патологий других органов малого таза. Как правило, заболевание развивается на фоне сниженного иммунитета в результате попадания микробов или по причине травмирования стенок матки при хирургических вмешательствах. Риск развития воспалительного процесса в матке присутствует в следующих ситуациях:
Развитие воспалительных процессов бактериального или вирусного характера чаще всего происходит по причине пренебрежения средствами барьерной контрацепции при беспорядочной половой жизни. Также серьезными последствиями чреват любой хронический воспалительный процесс в малом тазу.
Какие бывают воспаления матки
Стенки главного женского органа матки состоят из трех слоев – слизистого, мышечного и серозного. Воспаление может затрагивать как весь орган целиком, так и какой-либо из его слоев.
В зависимости от места локализации патологического процесса выделяют следующие виды заболеваний матки:
Поскольку матка относится к внутренним органам, правильный диагноз может поставить только врач-гинеколог после проведения осмотра и лабораторной диагностики.
Симптомы воспаления матки
В большинстве случаев воспалительные заболевания матки уже на ранней стадии сопровождаются выраженным болевым синдромом, который усиливается с развитием болезни. Помимо болей в случае воспаления матки присутствуют следующие симптомы:
При наличии подобных симптомов женщине необходимо срочно обратиться к врачу-гинекологу. Речь идет не только о проблемах с женским здоровьем и развитием опасных патологий, но и риском утраты возможности зачать, выносить и родить здорового малыша. При непринятых вовремя мерах, воспалительные заболевания матки могут привести к серьезным, порой опасным для жизни состояниям:
Опасность этих заболеваний заключается в том, что при неправильном лечении, (например, народными средствами), они легко переходят в хроническую форму, чему способствует ряд факторов (ежемесячные гормональные скачки в женском организме, присутствие патогенной флоры на внешних половых органах и др.). Хроническое воспаление матки может проходить в так называемой «вялотекущей» форме и не доставлять серьезного дискомфорта вне периода обострения, но его следствием обычно становятся спаечный процесс и бесплодие, которое крайне сложно вылечить. В крайне запущенных случаях пациентка может полностью утратить способность к самостоятельному рождению ребенка.
Диагностика и лечение воспаления матки в гинекологии поликлиники Отрадное
Высококвалифицированные специалисты гинекологического отделения поликлиники Отрадное имеют многолетний опыт лечения воспалительных заболеваний женской половой сферы, сочетая опыт прежних лет с новейшими достижениями и разработками в области терапии.
Диагностика
При первичном осмотре и сборе анамнеза и жалоб пациентки врач ставит предварительный анализ, который в дальнейшем уточняется с помощью лабораторных анализов и аппаратного обследования. Поликлиника Отрадное располагает необходимым современным оборудованием, а врачи постоянно совершенствуются в области диагностики, поскольку некоторые виды воспаления матки имеют симптомы, схожие с другими заболеваниями органов малого таза. Для точной постановки диагноза и места локализации воспалительного процесса проводятся следующие виды обследований:
Воспалительный процесс в каком-либо из органов малого таза нередко переходит на соседствующие органы, особенно при хронических и запущенных процессах. По этой причине иногда возникает необходимость привлечения к диагностике смежных специалистов. В поликлинике Отрадное есть возможность получить консультацию терапевта, уролога, проктолога или инфекциониста, что в значительной степени облегчает как диагностику, так и лечение.
Лечение воспаления матки
Лечение воспалительных заболеваний матки происходит в условиях стационара, где помимо медикаментозной терапии обеспечивается бережный уход, диета, и проведение физиотерапевтических процедур.
После обследования пациентке назначается индивидуальная терапия, в которую входят противомикробные препараты, иммуностимуляторы и иммуномодуляторы, препараты для коррекции менструального цикла, физиопроцедуры (назначаются после снятия острой стадии воспаления).
При лечении острой стадии воспаления шейки матки или ее стенок после тестирования на резистентность возбудителя, обязательно проводится антибиотикотерапия. Назначается постельный режим. Доброжелательное и внимательное отношение персонала наравне с комфортными условиями пребывания в стационаре Поликлиники Отрадное также способствует успеху лечения, поскольку обеспечивает психологический комфорт пациенток.
При лечении воспаления матки в нашей клинике реализуется комплексный подход, благодаря которому достигается стойкая ремиссия:
Помимо перорального приема препаратов и внутримышечных инъекций, лекарственные препараты вводятся непосредственно в полость органа, также применяется парафинотерапия, лечебные ванны, электрофорез.
Особое внимание уделяется женщинам с перенесенным эндометритом в любой форме при ведении беременности, поскольку наличие подобного заболевания в анамнезе обеспечивает их попадание в группу риска.
При лечении острого послеродового метроэндометрита обязательно удаляют из полости матки остатки плаценты и применяют антибиотикотерапию для устранения риска развития воспаления.
Успех лечения заболевания во многом зависит от восстановления нормальной функции яичников и менструального цикла, поскольку именно его нарушения зачастую провоцируют развитие воспалительного процесса.
В особо запущенных случаях при прямой угрозе жизни пациентки гинеколог-хирург может принять решение об удалении матки полностью или с сохранением части органа. Такие меры позволяют избежать перитонита (воспаления брюшины), но ведут к ряду осложнений в жизни пациентки. Современные методы лечения и диагностики при условии своевременного обращения обеспечивают гарантированное успешное излечение и полное восстановление функций матки и ее придатков.
Тревожные симптомы развития кисты яичника у женщин
Киста яичника внешне напоминает наполненный жидкостью мешочек (от 1 до 20 см в диаметре), прикрепленный к одному из яичников. Она образуется, если фолликул, где развивается женская половая клетка, не разрывается, а наполняется жидкостью и остается в яичнике. Наиболее частые факторы риска развития этой болезни: курение, лишний вес, длительное отсутствие беременности, отказ от грудного вскармливания, прием некоторых лекарств. Многие кисты яичника не проявляются какими-либо симптомами и пропадают самостоятельно. Но иногда их развитие требует бдительного контроля и медицинской помощи. Перечислим десять признаков этого заболевания, которые нельзя игнорировать.
1. Боли внизу живота
Одни из основных показателей кисты в яичнике — болевые ощущения внизу живота или нижней части спины. Киста постепенно растет и вызывает тупую боль, а при разорванной кисте могут ощущаться очень сильные, острые боли внизу живота. Часто женщины такие ощущения игнорируют и связывают их с наступающей менструацией или кишечным расстройством. Но если боль не прекращается в течение длительного периода и становится только сильнее, то необходимо незамедлительно обратиться к врачу.
2. Частые позывы в туалет
Необходимость частого посещения туалета относят еще к одному распространенному признаку кисты яичника. В таких случаях позывы к мочеиспусканию становятся более частыми, чем обычно. Увеличенная в несколько раз киста давит непосредственно на мочевой пузырь, и по этой причине вместительность его уменьшатся. Иногда мочеиспускание при этом сопровождается болевыми ощущениями, а в моче в небольших количествах обнаруживается кровь. Для того чтобы подтвердить или опровергнуть диагноз, нужно поговорить с доктором.
3. Болезненные ощущения в области живота
Из-за роста кисты яичника, появляется давление в области живота. Это провоцирует боли в брюшной, либо тазовой области. Если киста достигла больших размеров, даже незначительное прикосновение к животу вызывает сильнейшие болевые ощущения. Чаще всего этот признак проявляется у женщин в период менопаузы. Кроме этого, нередко ощущается боль вовремя интимной близости. Такие симптомы характерны не только при кисте яичника, но и в случае других не менее серьезных заболеваний. Определить истинную причину поможет врач.
4. Повышенный метеоризм
Вздутие живота достаточно часто сопровождает период месячных, поэтому женщины не обращают на это особого внимания, принимая это недомогание за признак менструального цикла, переедание, расстройство желудка. Однако метеоризм и вздутие тоже относят к симптомам кисты яичника и некоторых других более серьезных заболеваний. Растущая киста занимает много места в брюшной полости, из-за чего появляется ощущение вздутия и переполненности живота. Если же метеоризм сохраняется длительное время (к примеру, на протяжении нескольких недель), то стоит сходить в больницу и обследоваться.
5. Кровь из влагалища
Коричневато-бурые выделения или жидкость, похожая на застоявшуюся кровь, нередко появляются при разрыве кисты. Иногда кисты разрываются без болевых ощущений, и женщины воспринимают незначительные выделения и кровь из влагалища как неопасный симптом окончания или начала менструации. Но если при этом еще повышается температура, кожные покровы заметно бледнеют, давление падает, появляются приступы тошноты и рвоты, то нужно срочно вызывать скорую помощь.
6. Тошнота и рвота
Они очень часто сопровождают беременность, но нередко могут указывать и на наличие кисты яичника. Тошнота бывает явным признаком уже разорванной кисты яичника. Из нее жидкость выливается в брюшную полость, из-за чего развивается воспалительный процесс. Это влечет за собой чувство тошноты и рвоты. Если они не прекращаются длительное время и при этом сопровождаются болевыми ощущениями внизу живота или в тазу, то лучше сдать анализы на определение кисты яичника.
7. Повышенная чувствительность груди
Нередко в дополнение к тошноте появляется повышенная чувствительность молочных желез, такая же, какая часто бывает при беременности. Как правило, она сохраняется непостоянно, а проявляется периодами. Киста яичника вызывает определенные гормональные изменения в организме женщины, провоцируя данный симптом. Нередко его игнорируют, ведь незначительные боли и повышенная чувствительность в груди возможны и перед менструацией. Если же подобные ощущения дополнены другими перечисленными здесь симптомами, то не стоит исключать наличия в организме кисты.
8. Болезненный менструальный цикл
Обильный и чрезмерно болезненный менструальный цикл тоже может сигнализировать о кисте яичника. Нередко при этом заболевании наблюдаются обильные кровотечения во время месячных, сопровождающиеся интенсивными болями в области таза. Большая кровопотеря влечет за собой анемию. Чтобы ее предотвратить, при аномальном менструальном цикле лучше поговорить с врачом и выяснить причины такого явления.
9. Боли в кишечнике из-за развития кисты
Болевые ощущения в кишечнике могут возникнуть из-за давления на него переполненной кисты. В зависимости от силы давления проявляется болевой синдром. Боль в кишечнике может быть как острой, так и ноющей. Если же она становится постоянной и сильной, то важно обратиться к доктору и пройти обследование, чтобы исключить риск возникновения кисты яичника или других опасных заболеваний.
10. Проблемы с питанием
У женщин с кистой яичника нередко возникают проблемы с питанием. К примеру, если раньше она очень любила хорошо и сытно покушать, то вдруг внезапно может ощутить резкую потерю аппетита. Это частый симптом как кисты яичника, так и многих других болезней. Когда активно развивается киста, она сильно давит на пищеварительные органы, и в них уменьшается место для еды и, в свою очередь, пропадает желание поесть. Утрата аппетита приводит к снижению веса, анемии и потере сил, поэтому на такой симптом важно обратить пристальное внимание.
Почему месячные со сгустками
Как формируются менструальные сгустки
Ваши месячные начинаются, когда гормоны заставляют матку начать сбрасывать слизистую оболочку, обнажая мелкие кровеносные сосуды и вызывая из них кровотечение. В то время как эта кровь ждет в вашей матке, чтобы пройти через шейку матки и влагалище во время менструации, ваш организм вырабатывает антикоагулянты, которые помогают расщепить кровь и ткани, чтобы вы могли легче пропускать ее.
Однако, когда кровь движется быстрее, чем могут быть произведены антикоагулянты, могут образоваться сгустки. К менструальной крови примешиваются также крошечные кусочки ткани из мелких сосудов в слизистой оболочке матки, эндометрия. Иногда то, что кажется сгустком крови, на самом деле является сгустком эндометрия. Темно-красные или черноватые сгустки могут появиться в течение первых нескольких дней от начала цикла. Вообще говоря, если сгустки меньше четверти и их не так много, вам не стоит беспокоиться.
Когда критические дни значительно сильные, сгустки крови будут больше, потому что в матке находится большее количество крови. Образующийся сгусток обычно имеет гораздо более яркий красный цвет, потому что кровь заполняет полость матки быстрее и также быстро вытекает наружу, что не успевает потемнеть. Это также объясняет, почему у вас, скорее всего, будут боли и спазмы. Чтобы пропустить более крупные менструальные сгустки крови, шейка матки должна расшириться больше, вызывая боль, которая может быть довольно интенсивной.
Для таких сгустков при месячных часто находятся причины, связанные с гинекологическими заболеваниями.
Отчего месячные идут сгустками
В зависимости от вашего возраста и истории болезни любое количество факторов может увеличивать объем вашей менструации и/или вызывать образование сгустков больше среднего, в том числе:
Если вы беременны и у вас появляются кровянистые выделения со сгустками, обратитесь к своему врачу или обратитесь в ближайшее отделение неотложной помощи, так как это может быть признаком выкидыша или потенциально опасной для жизни внематочной беременности. Понять точную причину обильных, больших сгустков во время месячных поможет обследование у гинеколога.
Диагностика причин
Сгустки крови сами по себе не являются патологией, а скорее возможным симптомом другого, основного заболевания. Ваш врач может начать поиски, чтобы выяснить причину ваших менструальных сгустков крови, проведя гинекологическое обследование. Эти тесты могут включать:
Общий и клинический анализы крови.
Анализ крови может быть сделан, чтобы посмотреть функцию щитовидной железы, проверить гормональный дисбаланс, узнать, есть ли анемия.
ПАП-тест.
На анализ цитологии берутся клет из шейки матки и оцениваются на предмет изменений, чтобы определить, может ли это быть причиной сильного кровотечения и/или образования сгустков и тромбов.
УЗИ малого таза.
Врач может сделать ультразвук, безболезненную диагностическую процедуру, которая использует звуковые волны, чтобы контролировать кровоток и проверить наличие миомы или эндометриоза в матке.
Биопсия эндометрия.
Во время Пайпель процедуры берутся образцы тканей слизистой оболочки матки и оцениваются на предмет наличия аномальных клеток.
Гистероскопия.
Врач вводит тонкий оптический прибор со светом, чтобы более подробно осмотреть вашу матку изнутри. Это может помочь диагностировать полипы и миомы.
Компьютерная томография или МРТ.
КТ похожа на рентген, а МРТ использует мощные магниты и радиоволны для создания изображения содержимого матки и ее окружения.
Лечение аномальных сгустков крови
1. Лекарственные средства (прием только по назначению врача):
2. Оперативное лечение
Хирургическое лечение может быть вариантом, когда нужно удалить полипы или симптомные миомы, или когда лекарства противопоказаны или не помогают. Проводится в условиях гинекологического стационара и может включать в себя такие операции:
Предменструальный синдром и мастопатия
Представлены современные взгляды на диагностику заболеваний молочных желез у женщин, взаимосвязь гинекологических заболеваний и заболеваний молочных желез.
Modern views on diagnostics of mammal glands disease in women were presented, as well as correlation between gynecological diseases and mammal glands diseases.
Предменструальный синдром (ПМС) — многофакторный клинический симптомокомплекс, возникающий в предменструальные дни и проявляющийся нервно-психическими, вегетососудистыми и обменно-эндокринными нарушениями [1]. Частота предменструального синдрома колеблется в пределах 25–90%, причем у каждой женщины симптомы индивидуальны, встречаются в разных сочетаниях, у 10% — ярко выражены и снижают качество жизни [1, 3]. Синонимы ПМС: синдром предменструального напряжения, циклическая болезнь, предменструальная болезнь, мастопатия, масталгия.
Патогенез предменструального синдрома сложен и окончательно не изучен. Существует множество теорий, пытающихся объяснить происхождение данного патологического состояния. Взгляды на причины и механизм его развития менялись с расширением знаний о физиологии и патологии менструального цикла.
Согласно нейроэндокринной теории, в центральной нервной системе женщины с ПМС происходят колебания уровня таких значимых нейромедиаторов, как серотонин и гамма-аминомасляная кислота (ГАМК), что оказывает влияние на ход периферических нейроэндокринных процессов. Так, с изменениями уровня серотонина связывают проявления суицидальных попыток и агрессии у женщин в предменструальном периоде, а также задержку жидкости в организме. В последнее время уделяется много внимания меланостимулирующему гормону средней доли гипофиза, который, взаимодействуя с β-эндорфином, может влиять на настроение, повышать аппетит и жажду [1–4].
Согласно психосоматической теории, изменения гормонального статуса вызывают определенные биохимические сдвиги, а те ведут к изменению в психической сфере.
Причиной недостаточности дофамина в мозге может быть дефицит магния, который вызывает гипертрофию гломерулярной зоны коры надпочечников, секретирующей альдостерон, что ведет к задержке жидкости.
Гормональная теория наиболее распространенная на сегодняшний день. Согласно ей, в организме женщины с предменструальным синдромом имеется дисбаланс содержания эстрогенов и гестагенов в сторону увеличения первых и снижения вторых. Эстрогены способны вызывать задержку натрия (возможно, путем увеличения продукции альдостерона), а следовательно, и жидкости в тканях, межклеточном пространстве, что способствует развитию отеков. Прогестерон, наоборот, обладает определенной натрийдиуретической активностью. Некоторые авторы предполагают, что имеет место сенсибилизация женщины к эндогенному прогестерону (аллергическая теория) [1–3].
Наиболее вероятно, что ПМС формируется в результате взаимодействия циклически изменяющихся концентраций эстрогенов и прогестерона и центральных нейротрансмиттеров вегетативной нервной системы. Клинические проявления заболевания наблюдаются у женщин с неблагоприятным преморбидным фоном вследствие воздействия патологических факторов внешней среды. При этом роль пускового толчка принадлежит изменению уровня половых гормонов.
Некоторые исследователи считают, что большую роль в патогенезе предменструального синдрома играет пролактин, повышенный уровень которого выявлен у части больных. Полагают, что пролактин способствует натрийзадерживающему эффекту альдостерона и антидиуретическому влиянию вазопрессина.
Простагландиновая — одна из ведущих теорий, объясняющих возникновение ПМС. Простагландины (ПГ) — универсальные тканевые гормоны, образующиеся практически во всех органах и тканях. Нарушение их синтеза и метаболизма может обусловливать множество симптомов: раздражительность, нервозность, депрессию, аффективные расстройства, масталгию, боли внизу живота, метеоризм, повышение температуры тела [1–5]. К нарушению синтеза простагландинов приводит и нехватка ненасыщенных жирных кислот в продуктах питания [1, 5].
На сегодняшний день очень высока частота воспалительных заболеваний органов малого таза у женщин (матки и придатков). Это связано с ростом распространенности заболеваний, передаваемых половым путем (таких как гонорея, хламидиоз, сифилис и др.). Эта патология при несвоевременном обращении к врачу и отсутствии лечения способна приводить к бесплодию.
Другая распространенная патология женской сферы — эндометриоз. При этом заболевании вне полости матки возникают очаги разрастающейся ткани, по гистологическим параметрам идентичной ткани эндометрия. Нередко диагностируют поликистоз яичников, при котором бесплодие возникает по причине отсутствия овуляции. С возрастом увеличивается вероятность миомы, чаще миоматозные узлы бывают не единичными, а множественными. Не на последнем месте стоит и онкологическая патология, риск которой также увеличивается с возрастом, поэтому женщинам в любом возрасте необходимо регулярно проводить профилактические осмотры у гинеколога.
Клиническая практика подтверждает, что большинство больных с гинекологическими, а особенно нейроэндокринными гинекологическими заболеваниями имеют ту или иную патологию молочных желез. Доказана связь изменений молочной железы при мастопатии с нарушением функционального состояния яичников и менструально-репродуктивной функции. При этом наиболее высокую группу риска тяжелой патологии молочных желез представляют собой женщины с гиперпластическими процессами гениталий.
Таким образом, многочисленными исследованиями было показано единство генеза при гиперпластических процессах в органах-мишенях и женских половых органах. При этом все механизмы, регулирующие формирование гинекологической патологии, реализуют свое действие и в молочных железах. Рассмотрение изолированно патологии гениталий и молочных желез является абсолютно неправильным, в связи с чем как для гинекологов, так и маммологов необходима разработка единых стандартов обследования и лечения данного контингента больных. Приведенные данные также указывают на необходимость расширения круга специалистов, которые могли бы проводить первичный осмотр молочных желез с целью охвата наибольшего количества женщин.
Плохая экология, пища, содержащая канцерогены, а самое главное, дефицит йода в нашем питании и воде приводят к различным заболеваниям щитовидной железы. Как избыточная (гипертиреоз, тиреотоксикоз), так и недостаточная (гипотиреоз) функциональная активность щитовидной железы является причиной разнообразных заболеваний. Уровень секреции гормонов щитовидной железы непосредственно связан с активностью других желез внутренней секреции (гипофиза, гипоталамуса, надпочечников, половых желез), наличия в пище достаточного количества йода, состояния нервной системы (центральной и периферической). Кроме того, на деятельность щитовидки влияют гормоны, которые вырабатывают два других органа: гипофиза — гормон ТТГ и гипоталамуса — гормон ТРГ. Дефицит йода — один из основных факторов, предрасполагающих к заболеваниям щитовидной железы. Особенно актуально это в детском, подростковом возрасте и во время беременности.
Некоторые работы указывают на связь возникновения симптомов ПМС и мастопатии с недостаточностью витамина В6 в лютеиновую фазу (теория циклического авитаминоза). Выявлено, что избыток эстрогенов может привести к недостатку этого витамина, который является коферментом в заключительной стадии образования дофамина и серотонина. Витамин В6 способствует уменьшению симптомов ПМС. Витамин А также оказывает положительное действие на организм женщины при предменструальном синдроме, обладая гипотиреоидным, антиэстрогенным и диуретическим эффектами.
Клиника
Клиника ПМС отличается большой вариабельностью. Наиболее характерные симптомы ПМС: повышенная утомляемость, нагрубание и болезненность молочных желез, изменения поведения (плаксивость, раздражительность, агрессивность), вздутие живота, тошнота, иногда рвота, нарушения сна и координации, отечность конечностей, увеличение массы тела, боли в спине и области таза.
Существует множество отечественных и зарубежных классификаций предменструального синдрома.
В зависимости от преобладания в клинической картине тех или иных симптомов, выделены четыре основные клинические формы ПМС [1–4]:
Помимо четырех основных форм выделяют атипичные: вегетативно-дизовариальная миокардиодистрофия, гипертермическая, офтальмоплегическая форма мигрени, гиперсомническая, «циклические» аллергические реакции, циклическая бронхиальная астма, неукротимая рвота, иридоциклит и др.
Предменструальный синдром разделяют на три стадии:
Выделяют три степени тяжести предменструального синдрома в зависимости от влияния на семейную, производственную жизнь и трудоспособность женщины:
Наиболее характерные симптомы ПМС: повышенная утомляемость, нагрубание и болезненность молочных желез, изменение поведения (частая смена настроения, плаксивость, раздражительность, агрессивность), вздутие живота, тошнота, иногда рвота, нарушение сна и координации, отечность конечностей, увеличение массы тела, боли в спине и в нижних отделах живота.
Существуют два основных критерия диагностики ПМС. Первый представлен Американской ассоциацией психиатров и основывается на признаках, опираясь на которые данный синдром определяют как LPDD (lutealphasedisphoricdisorder — дисфорическое расстройство лютеиновой фазы).
I. Симптомы зависят от менструального цикла, проявляются во время последней недели лютеиновой фазы и исчезают после начала месячных. Выраженность симптомов мешает работе, обычной деятельности или взаимоотношениям.
Диагноз требует наличия по крайней мере пяти из следующих симптомов, при обязательном включении одного из первых четырех:
II. Согласно установкам Американского национального института психического здоровья (National Institute of Mental Health, NIMH), для диагностики ПМС требуется подтверждение усугубления тяжести симптомов в течение пяти дней перед месячными примерно на 30%, по сравнению с пятью днями последующих месячных.
В целом диагностика включает регистрацию симптомов обязательно циклического характера, которые предпочтительнее всего отмечать в календаре менструального цикла. Также важны тщательный сбор анамнеза, особенно связанный с характером изменений настроения и жизненными стрессами, данные соматического и психиатрического обследования, соответствующие лабораторные показатели и дифференциальный диагноз.
Диагностика
Основным диагностическим критерием предменструального синдрома является четкая связь симптомов с менструальным циклом — возникновение клинических проявлений за 7–14 дней до месячных и их прекращение после менструации.
Существуют два основных критерия диагностики ПМС [4]. Первый представлен Американской ассоциацией психиатров (American Psychiatric Association, APA) и основывается на признаках, опираясь на которые данный синдром определяют, как LPDD (lutealphasedisphoricdisorder — дисфорическое расстройство лютеиновой фазы).
I. Симптомы зависят от менструального цикла, проявляются во время последней недели лютеиновой фазы и исчезают после начала месячных. Выраженность симптомов мешает работе, обычной деятельности или взаимоотношениям.
Диагноз требует наличия по крайней мере пяти из следующих симптомов, при обязательном включении одного из первых четырех:
II. Согласно установкам Американского национального института психического здоровья, для диагностики ПМС требуется подтверждение усугубления тяжести симптомов в течение пяти дней перед месячными примерно на 30%, по сравнению с пятью днями последующих месячных [4].
В целом диагностика включает регистрацию симптомов обязательно циклического характера, которые предпочтительнее всего отмечать в календаре менструального цикла [1–4]. Также важны тщательный сбор анамнеза, особенно связанный с характером изменений настроения и жизненными стрессами, данные соматического и психиатрического обследования, соответствующие лабораторные показатели и дифференциальный диагноз.
Обследование женщин, страдающих той или иной формой предменструального синдрома, проводится с участием врачей различных специальностей: невролога, терапевта, кардиолога, эндокринолога, психиатра и т. д. Назначение дополнительных методов диагностики диктуется формой предменструального синдрома и ведущими жалобами.
Диагностику заболеваний органов малого таза проводят с использованием различных методов. Первоначально проводят опрос больного и непосредственно врачебный осмотр. Далее, в зависимости от заинтересованной сферы при необходимости назначают специальные визуализирующие методы обследования. Это может быть ультразвуковое обследование, рентгенография, компьютерная томография.
На доклинической стадии заболевания данных методов диагностики недостаточно. Необходимо проведение радиотермометрии (РТМ). Этот метод совершенно безопасен для репродуктивных органов, так как при нем не применяют рентгеновское излучение. Кроме того, он дает информацию о функциональном состоянии органов малого таза.
При болезненном нагрубании молочных желез как проявлении фиброзно-кистозной мастопатии необходимо проведение мануального обследования. Доступность молочных желез для обследования и кажущаяся простота диагностики часто приводят к неправильной интерпретации результатов клинического исследования, которое зачастую проводятся малоподготовленными в этом вопросе специалистами. Все это ведет как к гипо-, так и к гипердиагностике.
Поэтому мануальное обследование должно дополняться комплексным рентгенологическим, ультразвуковым (УЗИ), радиотермометрическим и другими видами инструментальных исследований.
Основным методом объективной оценки состояния молочных желез в группе пациентов после 40 лет является маммография. Маммография — это рентгенография молочной железы без применения контрастных веществ. Ультразвуковая диагностика постоянно наращивает свой потенциал благодаря совершенствованию уже имеющихся и разработке новых методик диагностики.
Новой технологией измерения температуры тканей молочной железы и ее цифрового изображения является метод микроволновой радиотермометрии с использованием компьютеризированного диагностического комплекса (РТМ-01-РЭС), предназначенного для измерении интенсивности собственного электромагнитного излучения внутренних тканей пациента в диапазоне сверхвысоких частот, которое пропорционально температуре тканей.
Программа РТМ-скрининг функциональное тестирование на основе интерпретации измерений микроволнового диапазона собственного излучения тканей человека, что пропорционально температуре тела, позволяет провести обследование по органам и системам и определить физиологические и патологические закономерности, выявить скрыто протекающие заболевания, оценить эффективность проводимого лечения.
РТМ-скрининг функциональное тестирование используется для диагностики дисгормональных, воспалительных, онкологических заболеваний репродуктивных органов, щитовидной железы, молочных желез, печени, почек, позвоночника, суставов, оценки функционального состояния органов, эффективности лечения.
Способ осуществляют путем измерения величины термоасимметрии в симметричных точках органов или в точках здорового или пораженного участков одного и того же органа.
Приказом Министра здравоохранения № 744 от 1 декабря 2005 года радиотермометрия молочных желез включена в стандарт медицинской помощи больным со злокачественными новообразованиями молочной железы. Данный стандарт определяет проведение радиотермометрии при диагностике заболевания и присваивает ей код А05.20.002 (05 — методы регистрации электромагнитных сигналов, испускаемых или потенцированных в органах и тканях, 20 — женские половые органы, 002 — порядковый номер технологии).
Целесообразно начинать лечение предменструального синдрома с проведения психотерапии, применяя приемы психоэмоциональной релаксации и корректировки поведенческих реакций. Возможно обучить пациентку приемам аутотренинга. Обязательны нормализация режима труда и отдыха, прогулки перед сном, достижение гармонии в супружеской жизни, в том числе сексуальной.
Диета. Рекомендуется пища с высоким содержанием клетчатки, ограничение жиров, отдельных видов говядины (содержит эстрогены). Целесообразно употребление травяных чаев, соков (морковного, лимонного). Необходимо ограничить потребление кофеина, отказаться от алкоголя, пряностей, шоколада. Пищевой рацион должен содержать достаточное количество витаминов группы В [5].
Подавление циклических гормональных и биохимических процессов достигается назначением гормонотерапии после консультации гинеколога. При эмоциональной лабильности показаны психотропные средства: нейролептики и транквилизаторы.
Используется витаминотерапия: витамины А, Е, В6 (эффективен при назначении с препаратами магния).
Эффективно применение полиненасыщенных жирных кислот (омега-3 ПНЖК) для облегчения симптомов ПМС (дисменорея, тревожные расстройства) курсом 3 месяца при ежедневном приеме [5]. Было замечено, что у женщин, больных раком молочной железы, содержание омега-3 ПНЖК в жировой ткани оказалось намного ниже, чем у здоровых женщин. Антиканцерогенное действие омега-3 ПНЖК объясняется множеством механизмов. Например, за счет уменьшения продукции ряда метаболитов арахидоновой кислоты — простагландина Е2, тромбоксана А2, являющихся стимуляторами опухолевого роста. Омега-3 ПНЖК ингибируют (то есть тормозят) активность некоторых ферментов, способствующих опухолевой трансформации. Одним из главных механизмов онкопротекторного действия (то есть защищающего от опухолей) омега-3 жиров является их способность замещать омега-6 жиры в мембранах и конкурировать за ферментные системы и дальнейшие метаболические превращения. Омега-3 ПНЖК тормозят экспрессию онкогенов и ангиогенез (образование новых кровеносных сосудов), стимулируют апоптоз (запрограммированную гибель клеток) и противоопухолевый иммунитет.
Механизмы действия омега-3 и омега-6 ПНЖК заключаются в следующем:
1) подавление синтеза медиаторов воспаления (простагландина 2 и лейкотриена 4 из арахидоновой кислоты);
2) активация синтеза противовоспалительных эйкозаноидов (простагландина 3, лейкотриена 5);
3) уменьшение выработки фактора некроза опухоли α, интерлейкина-1, фактора агрегации тромбоцитов;
4) стимуляция дилатации эндотелия кровеносных сосудов, уменьшение агрегации эритроцитов;
5) нормализация липидного обмена:
Эффектами омега-3 и омега-6 ПНЖК являются:
1) гипохолестеринемия;
2) гипотриглицеридемия;
3) антиатерогенный эффект;
4) антитромботический эффект;
5) вазодилатирующий эффект;
6) противовоспалительный эффект;
7) антиаритмический эффект;
8) кардиопротективный эффект.
Основой для изучения эффективности применения омега-3 ПНЖК при воспалительных заболеваниях с аутоиммунным механизмом явились их противовоспалительные и иммуномодулирующие свойства.
Существует понятие «антионкологическая диета», которая обязательно включает обилие зеленолистных растений, свежий зеленый чай, растительные волокна, при условии исключения насыщенных жиров. Однако существуют и специализированные, профильные антионкологические диеты. Например, для профилактики рака простаты настоятельно рекомендуется потребление помидоров, черного перца, наряду с исключением из диеты красного мяса. Для профилактики рака матки очень важно достаточное потребление эпигаллокатехинов зеленого чая и растительных индолов из крестоцветных (капуста огородная, капуста китайская, редис, хрен, брюква, репа и турнепс). Для профилактики рака груди необходимо потребление повышенных доз селена, β-каротина и омега-3 ПНЖК. Было замечено, что большое значение для профилактики онкологических заболеваний имеют фармакологические препараты на основе омега-3 ПНЖК. Основанием для изучения возможностей применения омега-3 ПНЖК при злокачественных новообразованиях явились результаты ряда эпидемиологических исследований, которые показали, что у женщин Японии и Гренландии отмечается крайне низкий уровень заболеваемости раком молочной железы, что с наибольшей вероятностью связано с характером питания. Традиционный рацион питания жителей Японии и Гренландии включает большое количество рыбы и морских водорослей, содержащих омега-3 ПНЖК. Результаты последующих исследований позволили установить, что применение омега-3 ПНЖК предупреждает развитие, ограничивает рост и метастазирование рака молочной железы. В механизме протективного действия омега-3 ПНЖК в отношении канцерогенеза молочной железы имеет значение уменьшение продукции ряда метаболитов арахидоновой кислоты (простагландинов E2 и F2, тромбоксана А2), являющихся стимуляторами опухолевого роста. Наряду с влиянием омега-3 ПНЖК на синтез простагландинов предполагается уменьшение иммуноингибирующего эффекта кортизола, цитотоксический эффект за счет стимуляции перекисного окисления в мембранах опухолевых клеток. Включение омега-3 ПНЖК в диету женщин с повышенным риском развития рака молочной железы в течение четырех месяцев ведет к достоверному снижению содержания биомаркера риска развития опухоли в крови. Исключительно ценным подтверждением необходимости регулярного употребления омега-3 ПНЖК для профилактики онкологии молочных желез явилось изучение состава биопсии адипозной ткани более чем у трехсот пациенток. Эпидемиологическое исследование, проведенное в Италии, включившее наблюдение за двадцатью тысячами женщин, показало, что регулярный прием омега-3 ПНЖК способствует снижению риска не только рака груди, но и снижению риска рака ротовой полости, пищевода на 50%, рака яичников на 40% и рака прямой кишки на 30%.
Омега-3 ПНЖК тормозят старение кожи человека и делают это несколькими способами. Они обладают сильными антиоксидантными свойствами, которые не позволяют кислороду повреждать кожу. Омега-3 ПНЖК эффективно прекращают хроническое воспаление, тем самым не позволяют коллагену разрушаться и замедляют старение. Омега-3 ПНЖК борются не только с воспалением кожи, но и внутренних органов, суставов, связок и мышц. Омега-3 ПНЖК тормозят ключевые механизмы старения кожи, чувствительность к внешним воздействиям становится примерно как в молодости. Омега-3 ПНЖК защищают кожу от воздействия ультрафиолета: исследования показали, что регулярное употребление Омега-3 полиненасыщенных жирных кислот повышает защиту кожи от солнечных ожогов.
Оставленная без врачебного внимания мастопатия может привести к сексуальной дисгармонии, что в свою очередь способно утяжелить течение болезни молочных желез. Длительно существующая мастопатия является ведущим фактором риска развития рака молочной железы. Учитывая широкое распространение мастопатии среди женского населения и относительно невысокую эффективность лечения, необходимо также упомянуть о существовании проблемы экономических затрат и потерь, связанных с этим заболеванием, поэтому очевидна актуальность дальнейших исследований.
Принимая во внимание недостаточную изученность патогенеза предменструального синдрома и отсутствие препарата, эффективного в отношении всех симптомов заболевания одновременно, при разнообразии применяемой циклической терапии положительный результат лечения будет зависеть от терпения врача и настойчивости пациентки.
Литература
Ч. Н. Мустафин, кандидат медицинских наук
ГБОУ ДПО РМАПО МЗ РФ, Москва
Продукты, которые помогут легче перенести менструацию
То, как чувствует себя представительница прекрасного пола во время менструации — очень индивидуально. Кому-то едва удается встать с постели, испытывая спазмы, чувство усталости и головную боль, а другому — можно отправляться в космос — никаких неблагоприятных симптомов и в помине нет.
Тем не менее, и первым, и вторым очень важно наладить свое питание. Есть еда, которая спасает и та, что приносит вред. Подробнее об этом — сегодня на MedAboutMe.
Продукты, которые нужно есть во время менструации
Во время критических дней (и каждый день вашей жизни) следует употреблять в пищу продукты, богаты на витамины, антиоксиданты, минеральные вещества, протеины и клетчатку. Они не только дают организму нужный заряд энергии, но еще и облегчают предменструальный синдром (ПМС) и само течение менструации.
Что это за продукты?
Лосось
Богатая Омега-3-6-9 жирными кислотами рыба известна своими антиоксидантными преимуществами и противовоспалительными свойствами. В ней содержатся вещества, которые расслабляют мускулатуру и помогают бороться со спазмами.
Чтобы получить порцию высококачественного белка и витаминов группы В, приготовьте лосось на гриле или запеките в духовке на овощной подушке.
Темный шоколад
Если во время менструации хочется чего-нибудь сладкого, этот продукт — лучший вариант. Темный шоколад является кладезем антиоксидантов, магния и железа — веществ, в которых организм особенно нуждается в этот непростой период.
Орехи
Еще один отличный перекус в течение долгого рабочего дня или учебы — горсть орешков. «Большинство орехов богато Омега-3 жирными кислотами и являются превосходными источниками белка, — рассказывает доктор медицинских наук, диетолог Рохини Патил. — Если вы не любите орехи в чистом виде, добавляйте их в фруктовые коктейли или кашу».
Овсянка
Овсяная каша готовится из цельного зерна. В нем высокое содержание кальция, витаминов А и В, а также железа. В одной чашке овсяной каши около 14 мг железа из 18 мг — утвержденной суточной нормы для женщины.
Одно исследование показало, что более высокое потребление железа снижает риск возникновения предменструального синдрома у представительниц прекрасного пола. Поэтому на овсянку можно смело налегать каждый день.
Цитрусы
Апельсины, мандарины, лимоны и лаймы могут стать отличным вариантом десерта. Их калорийность настолько маленькая, что они являются безопасными сладостями для фигуры. А вот содержание витамина С в них высокое, благодаря чему они могут облегчить симптомы перепадов настроения и вздутия живота. Высокое содержание влаги в плодах помогает поддерживать уровень увлажненности организма.
А если вы боретесь с утренней тошнотой или усталостью, вызванной критическими днями, утренний стакан теплой воды с долькой лимона может вам помочь.
Куриные яйца могут обогатить организм железом, витаминами группы В, незаменимыми жирными кислотами. К тому же они источник «солнечного» витаминами D, отвечающего за хорошее самочувствие и чудесное настроение.
Если у вас чувствительный желудочно-кишечный тракт, избегайте яиц, сваренных вкрутую, они могут вызвать изжогу, повышенное газообразование и вздутие живота.
Чай из ромашки
Этот ароматный и вкусный напиток поможет расслабиться и матке (устраняя спазмы) и нервной системе. Он уменьшит выраженность судорог, встанет на борьбу со стрессом, снимет беспокойство и подарит хорошие сны. А заварить его — дело одной минуты!
Продукты, которые следует избегать во время критических дней
Точно так же, как некоторые продукты облегчают течение менструации, существуют те, которые могут их усугубить. Поэтому от них стоит отказаться, по крайней мере, на время критических дней и незадолго перед ними.
Соленая и острая пища
Планируя рацион на день, откажитесь от острой и соленой пищи. «Избыток соли вызывает задержку жидкости в организме, что приводит ко вздутию живота во время менструации, — объясняет диетолог Рохини Патил. — Также избегайте острой пищи, так как она может спровоцировать расстройство желудка и вызвать кислотный рефлюкс».
Обработанные продукты
Пища, приготовленная с использованием консервантов, усилителей вкуса и содержащая натрий, консервированные продукты и обработанное мясо (полуфабрикаты, мясные и колбасные изделия) могут усугубить вздутие живота и задержку жидкости в организме. Много соли в рационе вредно для здоровья в любой день месяца, но во время менструации это наносит наибольший вред.
Не знаете, какая пища считается обработанной, а какая нет? Эксперты советуют внимательно посмотреть на список ингредиентов. Если в нем больше 5 различных компонентов, скорее всего, перед вами — обработанный продукт.
Высокоуглеводная пища
«За неделю или две до менструации уровень половых гормонов в женском организме меняется — уровень эстрогена повышается, а уровень прогестерона понижается. Эти изменения могут привести к тому, что ваше тело будет удерживать больше воды, чем обычно, — рассказывает доктор медицинских наук Алисса Рамси. — Точно так же, как избыток соли, потребление слишком большого количества углеводной пищи может усугубить вздутие живота».
Если есть возможность, во время критических дней следует отказаться от кофе и продуктов на основе кофеина или, по крайней мере, ограничить их количество. Для кофе условный максимум в день составляет 2-3 чашки.
«Избегайте кофе и энергетических напитков, так как они могут вызвать усиление головной боли и проблемы с пищеварением», — комментирует диетолог Рохини Патил.
«Кофеин вызывает сужение кровеносных сосудов, в том числе тех, которые питают матку. Когда это происходит, могут появиться сильные судороги», — добавляет доктор медицинских наук, диетолог Изабель Смит.
Кофеин снижает способность организма усваивать железо, что влияет на энергетический уровень и может усилить симптомы ПМС.
Алкоголь
Употребление алкогольных напитков во время менструации может сыграть злую шутку с организмом. Дело в том, что естественная потеря крови в этот период может снизить артериальное давление, что делает организм более уязвимым перед неблагоприятными побочными эффектами алкоголя.
Коктейли «с градусами» могут усугубить чувство усталости, вызвать сильнейшую головную боль и продлить менструацию. «Учитывая мочегонный эффект спиртных напитков, вы можете чувствовать себя более раздутыми, так как обезвоженный организм вынужден задерживать воду», — добавляет доктор медицинских наук Алисса Рамси.
Продукты, вызывающие газообразование
Во время менструации женщине и так приходится нелегко. Не стоит усугублять свое состояние, употребляя в пищу продукты, тяжелые для пищеварения и те, которые вызывают вздутие живота. Поэтому от брюссельской и цветной капусты, бобовых культур, спаржи, некоторых грибов и других продуктов лучше отказаться до окончания критических дней.
Небольшие изменения в питании могут облегчить течение менструации у некоторых людей или помочь им оставаться здоровыми и активными.
Например, употребление продуктов, богатых железом, может пополнить запасы этого вещества и предупредить развитие анемии и других неблагоприятных последствий.
Тем не менее, не стоит относиться к пище, как к лекарству. Если у женщины критические дни проходят тяжело или менструация носит нерегулярный характер, следует обратиться к врачу за выяснением главной причины и при необходимости подбора лечения.
Влияние нагрузок на менструацию
Спорт во время месячных
Когда вы начинаете регулярно заниматься спортом, в вашем теле может произойти много изменений. У вас могут болеть мышцы, вы теряете вес, лучше спите и набираете силу. Но чего вы можете не ожидать, так это того, что регулярные физические упражнения также могут вызвать изменения в вашей менструации.
Эти изменения могут быть незначительными или резкими в зависимости от того, как ваше тело реагирует на повышенный уровень физической активности. В этой статье рассмотрим четыре наиболее распространенных эффекта, которые спорт может оказать на менструальный цикл.
Прорывное кровотечение
Регулярные физические упражнения могут вызвать изменения уровня гормонов. Слизистая оболочка матки может реагировать на эти гормональные сигналы случайным выделением крови, что в гинекологии называется «прорывное кровотечение».
Пропущенные месячные
Упражнения, как правило, полезны для женского здоровья. Но у некоторых людей стресс, вызванный интенсивными физическими упражнениями, может нарушить баланс гормонов, отвечающих за менструальный цикл. При этом увеличивается синтез гормонов стресса (АКТГ и кортизола) и подавляется синтез гонадотропинов (гормонов, регулирующих функцию половых желез). Поэтому занятия спортом следует начинать постепенно, соблюдать режим труда и отдыха. Если баланс сбивается чем-то, что вызывает стресс в теле, например, интенсивными физическими упражнениями или значительной потерей веса, у вас не будет овуляции. Если у вас нет овуляции, изменения, которые вызывают ежемесячные кровопотери, не произойдут, и вы пропустите очередную менструацию. Отсутствие менструаций в результате интенсивных физических нагрузок называется аменореей, вызванной физической нагрузкой.
Сочетание интенсивных упражнений и низкого потребления калорий создает значительную нагрузку на организм юного спортсмена. В ответ на этот стресс гипоталамус начинает меньше стимулировать яичники.
В конце концов, овуляция прекращается вместе с менструациями. Со временем ее яичники замедляют выработку гормонов, а уровень эстрогена падает, что вызывает потерю костной массы и другие негативные последствия для здоровья. Триада спортсменок наиболее часто распространена среди гимнасток, фигуристок, молодых танцовщиц балета, особенно подросткового возраста, которые усердно тренируются, пытаясь поддерживать низкий вес тела из-за внешнего давления, с которым они иногда сталкиваются, чтобы похудеть.
Скудные месячные
Не пугайтесь, если вы заметите, что ваши месячные стали немного скуднее, как только вы начали регулярно заниматься спортом. Теже самые гормональные изменения, которые могут полностью остановить ваши месячные, также могут привести к более легким менструальным выделениям. Кроме того, регулярные физические упражнения могут привести к потере веса, что также может привести к более легкому течению менструации на фоне снижения массы тела.
Жировые отложения (жировая ткань) на самом деле производят определенный тип эстрогена. Его избыток в женском организме может привести к тому, что слизистая оболочка матки будет накапливаться больше, чем обычно, в течение первой половины цикла. Чем толще эндометрий, тем сильнее и обильнее менструальные выделения.
Таким образом, потеря веса уменьшает количество эстрогена в организме, что, в свою очередь, уменьшает накопление слизистой оболочки матки, которое происходит в каждом цикле. Более тонкая слизистая означает меньшее выделение крови.
Изменение болезненности цикла
Существует два различных типа менструальной боли, известные как альгодисменорея. Упражнения могут облегчить или усилить эту боль, но это зависит от того, какой у вас тип этого нарушения.
Первичная форма представляет собой болезненный цикл без ясной и очевидной причины. Обычно это начинается с самой первой менструации, а затем боль приходит с каждой последующей менструацией. Но часто она уменьшается к тому времени, когда вам исполняется 20-25 лет. Вполне вероятно, что упражнения могут помочь уменьшить этот тип болезненных менструаций.
Вторичная форма возникает в результате основного заболевания. Этот тип менструальной боли обычно развивается со временем, обычно после возраста 20 лет или даже позже. Распространенными заболеваниями, которые вызывают вид «ежемесячной неприятности», являются миома матки и аденомиоз, хроническое воспаление придатков, матки, спаечный процесс в органах малого таза, киста яичника и др. Часто упражнения могут облегчить боль во время менструации. С другой стороны, есть вероятность, что физические упражнения могут сделать ваши «критические дни» более болезненными, особенно если у вас миома матки.
Выводы
Интенсивные упражнения могут вызвать изменения в уровне гормонов, ответственных за ваш менструальный цикл. Это может вызвать прорывное кровотечение, более скудные менструации, чем обычно, а иногда и полное их отсутствие. Физические упражнения и спорт могут помочь облегчить менструальные боли у некоторых людей, так как они уменьшают количество простагландинов в организме, ответственных за менструальные спазмы. Однако люди с определенными заболеваниями, такими как миома, спайки, эндометрит или аднексит, могут ощущать сильную боль внизу живота во время физических упражнений. Если вы заметили изменение в своем цикле на фоне занятий спортом, которое продолжается в течение двух-трех месяцев подряд, вам следует обсудить это со своим врачом, записаться на прием можно на этой странице.
Многие наслаждаются высокой температурой воздуха, в то время как другие страдают от высокой температуры. В этой статье врач раскроет причины, по которым человек может быть более чувствительным к жаре и что с этим делать.
Почему жара – проблема для людей с неврологическими заболеваниями?
Есть часть мозга, называемая гипоталамусом, которая отвечает за контроль температуры тела, регулируя ее в горячих или холодных условиях. Мозг делает это, посылая сигналы телу, чтобы начать потеть, если становится слишком жарко, или дрожать, если становится холодно.
Горячие температуры могут помешать работе нервных волокон. Это означает, что иногда сообщения не могут попасть в мозг и из него. Из-за этого вы можете испытывать усталость, слабость, проблемы с балансом или зрением.
Кроме того, у некоторых людей, страдающих рядом заболеваний, гипоталамус работает не так, как должен, и поэтому они не могут адекватно охлаждать тело. Если это неврологическое состояние, человек может страдать от усталости, истощения или недостатка энергии, а состояние может ухудшиться от жары. Это связано с тем, что тело легче обезвоживается и кровь не так легко циркулирует по телу. Некоторые лекарства, например, от кровяного давления, также могут повлиять на переносимость жары. В жаркую погоду вы можете быть более уязвимыми к тепловым высыпаниям или экземе, потому что тело более горячее и больше потеет, повышается риск теплового удара.
Рассмотрим несколько причин, по которым возникает непереносимость жары и что с этим делать:
Стресс и беспокойство
Давайте начнем с самой очевидной и наименее тревожной причины, по которой ухудшается переносимость жары. Стресс вызывает повышение температуры тела, потому организм обнаруживает стрессовую или угрожающую ситуацию, активизирует симпатическую нервную систему, которая подготавливает ваше тело к «борьбе или бегству».
Наряду с потливостью, вы можете заметить, что ваше сердцебиение учащается, и вы начинаете потеть в моменты тревоги, паники. В большинстве случаев, эти симптомы исчезают сами по себе, как и когда ситуация, вызывающая стресс, разрешается. Однако хронический стресс в течение длительного периода времени приводит к более длительному повышению температуры тела. Это называется «психогенная лихорадка».
Заболевания щитовидной железы
Гипертиреоз относится к группе состояний, при которых щитовидная железа больше производит гормоны щитовидной железы (T3, T4). Эти гормоны «активизируют» обмен веществ в организме, поэтому их количество вызывает ряд симптомов, среди которых непереносимость тепла. Безусловным признаком гипертиреоза является чувство чрезмерной жары и склонности к потоотделению.
Если у вас есть какие-либо из этих симптомов, вам необходимо проверить работу щитовидной железы у врача-эндокринолога и пройти лечение.
Диабет
Как диабет типа 1, так и тип 2 нарушают способность адекватно справляться с жарой и высокими температурами. Особенно это заметно у пациентов с диабетическими осложнениями, такими как микроангиопатия (поражение мелких кровеносных сосудов) и нейропатия (повреждение нервов). У них может наблюдаться выраженная чувствительность к жаркой погоде. Это связано с тем, что эти осложнения могут привести к повреждению потовых желез, что затрудняет охлаждение тела в жаркую погоду.
Более того, диабетики, как правило, легко обезвоживаются, что делает их чувствительными к жаре. Поэтому людям с диабетом нужно постоянно следить за сахаром крови и пить больше жидкости, не допуская обезвоживания.
Лекарства
Некоторые лекарства, отпускаемые без рецепта, связаны с побочными эффектами, такими как чрезмерное нагревание и потоотделение. Это, например:
Важно отметить, что лекарства не вызывают одинаковых побочных эффектов у всех, кто их принимает. Поэтому очень важно проконсультироваться с врачом перед началом приема новых препаратов.
Беременность
Общеизвестен факт, что женщины испытывают приливы во время менопаузы из-за гормональных колебаний. Но подобный тип чувствительности к жаре может быть и у беременных женщин. Во время беременности гормональный уровень женщины подвергается резким колебаниям, что вызывает изменения в реагировании на жару. В этом случае нужно выбирать легкую одежду, больше пить и контролировать состояние здоровья.
Гипогидроз и ангидроз
Гипогидроз может возникнуть в результате ряда системных, нервных или дерматологических состояний. Варианты лечения зависят от первопричины заболевания. Однако во многих случаях, к сожалению, гипогидроз не поддается лечению. Когда реакция на потоотделение полностью отсутствует, состояние называется «ангидроз».
Фибромиалгия
Фибромиалгия, помимо других симптомов, ухудшает способность организма приспосабливаться к различным температурам (терморегуляция). В жаркую погоду люди с фибромиалгией оказываются чрезмерно горячими и особенно подвержены тепловому удару или сыпи. Это связано с тем, что у людей с фибромиалгией уменьшается приток крови к коже, и поэтому они плохо потеют. Кроме того, они, как правило, довольно легко обезвоживаются, что дополнительно способствует непереносимости тепла.
Рассеянный склероз
Тепловая непереносимость является одним из многих симптомов РС. Поскольку нервы пациентов с РС оголены, они гораздо более чувствительны к теплу. Даже малейшее повышение температуры тела сопровождается сильным обострением симптомов. Нечто безобидное, например, горячий душ или легкая тренировка, может вызвать приступообразные вспышки у этих пациентов.
Возраст
Пожилые люди имеют больше метаболических проблем по сравнению с их более молодыми коллегами. Следовательно, им трудно регулировать температуру своего тела в зависимости от внешних условий. Они хуже переносят жару
Яичниковая недостаточность
Первичная недостаточность яичников или преждевременная недостаточность яичников относится к состоянию, при котором яичники перестают функционировать адекватно до наступления менопаузального возраста. Одной из основных функций яичников является выработка эстрогена – женского полового гормона. Без достаточного количества эстрогена организм испытывает симптомы менопаузы, такие как «приливы», раньше времени.
Женщины с первичной недостаточностью яичников чрезмерно чувствительны к жаркой погоде. Они также испытывают множество других симптомов, таких как нарушение концентрации внимания, низкое половое влечение, нерегулярные месячные.
Если вы не можете избежать высоких температур, вот несколько советов, как справиться с жарой.
Все о скудных месячных
Любое нарушение в менструальном цикле должно восприниматься женщиной как сигнал о неблагополучии женского здоровья. Скудные месячные – не исключение, это повод для обращения в клинику за квалифицированной консультацией и помощью.
Записаться на прием
Общие положения
Регулярный менструальный цикл можно охарактеризовать по нескольким показателям:
Один из важных параметров – количество кровяных выделений. Если месячные идут скудно, то женщине следует обеспокоиться вопросом — почему это происходит?
Вообще, скудные месячные — что это такое? Этим термином (по-научному гипоменорея) называют сбой, который характеризуется очень малым количеством кровяных выделений.
В норме кровяной слизи выходит из женского организма от пятидесяти до ста пятидесяти миллилитров, если эти параметры сильно отличаются от нормы (в любую сторону), то это – нарушение менструального цикла и повод для беспокойства.
50 мл кровяных выделений и менее – очень скудные месячные.
Важный фактор, который нужно принимать во внимание – гормональный период женщины. Если у девушки только устанавливается менструальный цикл, то незначительное количество выделений (когда это процесс происходит впервые) – нормальное явление.
Перебои в цикличности и скудные выделения вместо месячных в предклимактерическое время знакомы дамам в возрасте 45-55 лет.
Вероятные причины
Характер факторов, приводящих к скудным месячным, очень разнообразен. Менструация находится в непосредственной зависимости от того, какие противозачаточные средства использует женщина, что за препараты принимает для сохранения беременности.
Одна из возможных причин скудных выделений при месячных – анормальная работа щитовидной железы. Малое количество кровяной слизи при менструации при дисфункции щитовидки может перейти в полное отсутствие «красных дней календаря».
Сбои гормональной системы, вызванные лишним весом, — также неблагоприятный фактор. Дело в том, что при накапливании большого количества жира, в женском организме наблюдается и избыток эстрогена (женского полового гормона), способного повлиять на обильность выделений.
Очень скудные месячные могут наблюдаться не только у полных представительниц слабого пола, но и у дам с недостатком веса. Такая ситуация вызывается малыми дозами железа в женском организме, все это провоцируют неграмотно применяемые диеты, неправильное питание.
Структурные изменения в слизистых тканях матки – нередкая причина аномального количества менструальной крови. Это происходит в том случае, если женщина больна туберкулезом или перенесла на ранних сроках беременности выскабливание (из-за травмы матки).
Скудные месячные могут быть вызваны многими причинами, которые можно, систематизировав, представить в виде перечисления:
Если женщина заметила, что месячные идут скудно, то не стоит заниматься самолечением или пускать эту ситуацию на самотек. Обращение в специализированную клинику поможет выяснить истинную причину таких нарушений и назначить лечение.
Симптоматика
Собственно главный признак скудных выделений вместо месячных – небольшое количество выходящей слизи.
Капельное или незначительное проявление на нижнем белье вполне может «пройти незамеченным». Цвет выделений находится в цветовой палитре от светлого оттенка коричневого до его темного колера.
Но нередки случаи, когда к этим явным проявлениям прибавляются:
Если продолжительность скудных месячных довольно долгая, то представительницы женского пола могут «готовиться» к таким неблагоприятным последствиям как бесплодие, снижение либидо.
Очень негативный фактор для любой женщины репродуктивного возраста – наличие нормального менструального цикла с переходом его к нетипичной форме, когда месячные очень скудные.
В этом случае поход в консультационный центр к гинекологу просто необходим.
Лечение
Все лечебные мероприятия по приведению менструации в норму зависят напрямую от причин, которые привели к такому неблагоприятному явлению.
Скудные выделения при месячных не требуют коррекции, если женщина кормит грудью. Для периода лактации это вполне нормально.
Во всех остальных случаях потребуется точная диагностика и грамотно назначенный курс лечения.
Препараты, прописанные медиками, можно дополнять средствами акупунктуры, цветотерапии, народной медицины. Но все эти методы ни в коем случае не должны заменять то, что назначит лечащий врач-гинеколог.
Основные признаки миомы матки
Миома матки — новообразование органа, которое не склонно к малигнизации. Врачи-гинекологи пришли к выводу, что миома становится реакцией матки на повреждение, в том числе и на менструацию. То есть даже если женщина никогда не делала абортов, не переносила операций на матке, с возрастом риск развития миомы будет расти, по мере того как проходит все больше и больше менструаций.
Каковы основные симптомы миомы матки
Миома имеет схожие признаки с некоторыми другими заболеваниями репродуктивной сферы, например, с эндометриозом и полипом эндометрия. Заподозрить миому можно по следующим признакам:
Все вышеперечисленное — неспецифические признаки, которые могут присутствовать не только при новообразовании матки. Но по мере роста опухоли растет живот и возникают симптомы, которые уже более характерны именно для миомы:
Чем больше миома, тем ярче проявляются симптомы. Когда миоматозный узел очень маленький, женщину может ничего не беспокоить, он становится внезапной находкой во время планового УЗИ. Но по мере роста опухоли появляются жалобы, нарушения менструального цикла.
Женщина может заметить, что у нее растет живот, при том, что остальные части тела остаются такими же, как и раньше. Многие врачи при оценке размеров миомы используют обозначение в неделях беременности. Это условная классификация, так как точные размеры новообразования можно выявить и зафиксировать только с помощью УЗИ.
Лечение миомы матки проводится с помощью лекарственных средств, например, блокаторов рецепторов прогестерона, агонистов ГнРГ. Если миома слишком большая или не поддается лекарственной терапии, используют эмболизацию маточных артерий, гистерорезектоскопию. В самых тяжелых случаях приходится удалять орган. Современное лечение женщина всегда может получить в клинике Dr.AkNer.
Задать вопрос или записаться на прием
Лицензии
Миома матки — новообразование органа, которое не склонно к малигнизации. Врачи-гинекологи пришли к выводу, что миома становится реакцией матки на повреждение, в том числе и на менструацию. То есть даже если женщина никогда не делала абортов, не переносила операций на матке, с возрастом риск развития миомы будет расти, по мере того как проходит все больше и больше менструаций.
Каковы основные симптомы миомы матки
Миома имеет схожие признаки с некоторыми другими заболеваниями репродуктивной сферы, например, с эндометриозом и полипом эндометрия. Заподозрить миому можно по следующим признакам:
Все вышеперечисленное — неспецифические признаки, которые могут присутствовать не только при новообразовании матки. Но по мере роста опухоли растет живот и возникают симптомы, которые уже более характерны именно для миомы:
Чем больше миома, тем ярче проявляются симптомы. Когда миоматозный узел очень маленький, женщину может ничего не беспокоить, он становится внезапной находкой во время планового УЗИ. Но по мере роста опухоли появляются жалобы, нарушения менструального цикла.
Женщина может заметить, что у нее растет живот, при том, что остальные части тела остаются такими же, как и раньше. Многие врачи при оценке размеров миомы используют обозначение в неделях беременности. Это условная классификация, так как точные размеры новообразования можно выявить и зафиксировать только с помощью УЗИ.
Период реабилитации после аборта: что нужно знать женщине
Главная / Статьи / Период реабилитации после аборта: что нужно знать женщине
Период реабилитации после аборта: что нужно знать женщине
Практически ни одна женщина не застрахована от нежелательной беременности. На сегодняшний день применяются несколько технологий ее искусственного прерывания:
Каждую женщину после аборта интересуют вопросы: через какое время исчезнут выделения и боли, восстановится менструальный цикл, когда можно будет заниматься сексом, и как скоро можно будет снова забеременеть?
Статистика показывает, что у 10% женщин после аборта, каким бы способом он ни проводился, возникает обострение хронических воспалительных заболеваний органов малого таза. Через год количество нарушений репродуктивной системы достигает 15%, а через 5 лет – порядка 50%.
Любой аборт – это грубое нарушение естественных гормональных изменений в организме женщины, которые начинаются с момента оплодотворения яйцеклетки. Даже после щадящих видов аборта чаще всего необходимо проведение реабилитационного лечения.
Восстановление овуляторного-менструального цикла после аборта
После выскабливания восстановление менструального цикла происходит в среднем через 30 — 45 дней, редко бывает задержка до 60 дней. Если месячные не пришли в указанный период следует обратиться к доктору. Задержка может быть сигналом развития ряда осложнений после аборта, таких как развитие функциональной кисты в яичнике или атрезии (слипании) цервикального канала, когда кровь во время месячных не выходит наружу, а накапливается в полости матки.
После медикаментозного аборта овуляторный цикл восстанавливается сразу и уже через две недели после приема таблеток яйцеклетка выходит их яичника, поэтому вероятность наступления повторной беременности в этот период высока.
Интимные отношения после аборта
Во время первых после аборта сексуальных контактов женщина какое-то время может испытывать боль, ощущать сухость и дискомфорт. Эти симптомы считаются нормой, если не продолжаются слишком долго и достаточно быстро проходят.
Боли и выделения после аборта
Инструментальное вмешательство иногда приводит к появлению воспалительного процесса в прооперированной зоне. Это происходит из-за попадания инфекции во время проведения операции или несоблюдения женщиной предписаний врача.
Повторное обследование после аборта
Через две недели после любого аборта каждая женщина должна прийти на осмотр к врачу, провести УЗИ органов малого таза для исключения возможных осложнений и патологических процессов.
Лечебно-инновационный центр ЛИЦ приглашает женщин на консультационный прием к врачу-маммологу и гинекологу. Кроме того, у нас вы сможете пройти ультразвуковое исследование молочной железы и органов малого таза. Наши сертифицированные специалисты используют в своей работе современные УЗИ-аппараты экспертного уровня.
Мы значительно сэкономим ваше время — все вопросы, касающиеся здоровья, вы сможете решить в одном месте.
4 причины увеличения лимфатических узлов. Когда начинать беспокоиться?
15 августа 2011
Мало кто обращает внимание на лимфатические узлы, которые у каждого человека служат «сторожевыми по.
Однако даже небольшое их увеличение может указывать на серьезную опасность, когда нужно принимать срочные меры.
Защитный барьер
Лимфоаденопатия, активизация лимфатических узлов – это «визитная карточка» самых разных заболеваний. Иногда врач, наблюдая этот симптом, не может объяснить причину возникновения болезни без специальных исследований.
Припухание лимфатических узлов бывает при краснухе, кори, мононуклеозе, токсоплазмозе, туберкулезе. Могут его вызвать и аденовирусные инфекции.
Лимфатические узлы обычно воспаляются недалеко от очага инфекции. Если болит горло, то увеличиваются шейные и подчелюстные лимфоузлы, если была ранка и гнойник на ноге – паховые, если на руке – подмышечные. Почему это происходит? Дело в том, что при попадании возбудителей инфекции в лимфатическую систему узлы начинают действовать как пограничная застава. Они задерживают инфекцию, препятствуя ее распространению. Усиливается производство лимфоцитов, защитных клеток организма, которые скапливаются в этих участках лимфатической системы. Так что, по сути, увеличение лимфоузлов говорит о том, что процесс естественной защиты организма начался. Но в то же время такой сигнал тревоги требует обращения к врачу.
К увеличению лимфоузлов склонны, как правило, полные, рыхлые люди. Порой припухание узлов у них проходит, не отражаясь на состоянии организма. Бить тревогу надо, если увеличение держится слишком долго, а узел болезненный и достаточно велик – например, размером с грецкий орех. Нужно обратиться к специалистам, и они выяснят причину появления инфекции.
Причины для тревоги
› Причина первая. Поцарапала кошка. У многих в квартирах есть кошки, и не все они относятся к своим хозяевам «лояльно». Если домашний любимец как следует оцарапает руку, инфекция с кошачьих коготков может попасть в лимфу, и лимфоузел начинает на нее реагировать. Развивается «болезнь кошачьей царапины», или доброкачественный лимфоретикулез.
Сами кошки им не болеют, они только носят инфекцию на лапах. Но нанесенные им повреждения могут прогрессировать и проявляться в виде боли (от легкой до весьма чувствительной), а также припухлости недалеко от поврежденной области. К примеру, если пострадала рука в районе локтя, то распухание будет под мышкой. Может подняться небольшая температура – 37–37,5 градуса. Если организм не справляется с инфекцией, вовлекаются другие лимфоузлы – глотки, и тогда может начаться ангина, реагируют также печень и селезенка. Если царапина долго не заживает, появляется гной, небольшое уплотнение.
Другая «кошачья» инфекция – токсоплазмоз – проникает в организм через пищеварительный тракт. При этом увеличиваются лимфатические узлы, держится невысокая температура, слабость, иногда опухают, слезятся глаза. Особенно опасна эта инфекция для беременных женщин. Если кто-то из домашних поражен этой инфекцией, будущей маме нужно исключить всякий контакт с больным и с зараженным животным. Эта инфекция может неблагоприятно отразиться на состоянии ребенка.
• Чтобы избежать заражения, осторожно играйте с кошками.
• Если оцарапала, обязательно обработайте ранку йодом, понаблюдайте, пока не заживет.
• Когда инфекция все-таки начала распространяться, лимфоузлы припухли, надо обратиться к специалисту, который обязательно поможет, заболевание это излечимо.
› Причина вторая. Натерли ногу. Банальная и весьма частая причина увеличения лимфоузла – потертость на ноге от тесной обуви, которую не обработали должным образом антисептическими средствами. Бывает так, что ранка уже затянулась, и все успели забыть о том, что она была, – большинство людей не обращают внимания на то, что не болит, не беспокоит.
• Если на ноге образовалась ранка, обработайте ее бактерицидной мазью и только потом заклейте пластырем.
• Если нога долго не заживает, добавились другие неприятные ощущения, обратитесь к врачу.
› Причина третья. Фурункулы. Чаще всего они сигнализируют о гормональных всплесках. При повышенной потливости они могут появиться и в области подмышечных впадин. Порой это выглядит как плотные набухания, над которыми кожа краснеет, иногда даже больно поднять руку. Это гидраденит. Лечить его самостоятельно, привязывая листья алоэ или повязки с лечебными мазями, не имеет смысла. Лучше всего отправиться на прием к хирургу.
• Кожу в том месте, где часто появляются фурункулы, нужно протирать салициловым спиртом или специальными лосьонами. Трогать, прокалывать их ни в коем случае нельзя! Лучше доверить лечение дерматологу: он пропишет мази и протирания, которые уменьшат эти неприятные явления.
• Если у вас повышенная потливость, нужно тщательнее следить за чистотой тела: мыться два раза в день под душем с мылом или гелем, чтобы очистить тело от пота и кожных выделений. Ежедневно нужно менять и белье, причем желательно, чтобы оно было хлопчатобумажным.
› Причина четвертая. Уплотнение в районе груди. Иногда увеличение лимфоузлов в подмышечной впадине может сочетаться с уплотнениями в ткани груди. Это признак очень опасного заболевания, требующего немедленного обращения к онкологу. Многие наши соотечественницы живут по принципу «пока гром не грянет…». Вот только нельзя забывать, что опухоль молочной железы – такая болезнь, что если «грянет», то шутить не станет.
Чтобы обеспечить профилактику, нужно приучить себя после 35 лет к регулярному самообследованию молочных желез, как к чистке зубов. Важно также обязательное посещение гинеколога – как минимум дважды в год. Женщинам с высоким риском заболевания – наследственным или связанным с образом жизни – рекомендуется так же специальное онкологическое обследование: маммография, УЗИ, анализ на онкомаркеры.
• Два раза в месяц нужно тщательно ощупать каждую молочную железу, лежа и стоя. Если обнаруживается даже маленькое уплотнение, немедленно обратитесь к врачу.
• Наблюдение за грудью и подмышечными лимфоузлами стоит усилить, если случайно произошел ушиб или иная травма этой области.
Что такое воспаление яичников? Причины возникновения, диагностику и методы лечения разберем в статье доктора Шеломиенко Татьяны Владимировны, гинеколога со стажем в 17 лет.
Определение болезни. Причины заболевания
Воспаление яичников — это распространённое заболевание, при этом диагноз «Воспаление яичников» в медицинских терминах обозначается как «Аднексит», «Сальпингит» или «Сальпингоофорит». При воспалении яичников в воспалительный процесс вовлечены не только яичники, но и маточные трубы, поэтому правильным будет диагноз «Сальпингоофорит» — воспаление маточных труб с яичниками (придатков матки).
Диагнозы «Левосторонний сальпингоофорит» или «Правосторонний сальпингоофорит» сейчас не ставятся, так как этот процесс развивается с обеих сторон. Даже если женщину беспокоит боль внизу живота лишь с одной стороны, при обследовании выявляют, что воспаление двустороннее.
Причина воспаления придатков матки — бактериальная инфекция. Инфекция при сальпингоофорите попадает в матку и придатки следующими путями:
Микробная флора может быть:
Основной контингент больных — это молодые женщины, живущие половой жизнью. Однако сальпингоофоритом может страдать и девушка-подросток, которая никогда не имела половых контактов. При этом путь передачи инфекции будет не восходящим, а нисходящим, гематогенным или лимфогенным из очага инфекции, имеющегося в организме.
К факторам риска относят:
Симптомы воспаления яичников
Симптомы заболевания:
Патогенез воспаления яичников
Для понимания, что происходит при воспалении придатков матки (яичников и маточных труб), надо иметь представление об их строении и функциях.
Яичники — парные женские половые железы, расположенные в полости малого таза. Это небольшие по размеру, но очень сложные по строению внутренние органы. От правильной работы яичников зависит полноценная деятельность женской репродуктивной системы [1] .
Функции яичников:
Малейший сбой в работе яичников отражается на работе всей женской репродуктивной системы.
Маточные трубы (яйцеводы, фаллопиевы трубы) — это два канала длиной 10-12 см и диаметром до 4-5 мм. Они расположены по обе стороны матки: одна из сторон фаллопиевой трубы соединена с маткой, а другая прилегает к яичнику. Своё название фаллопиевы трубы получили по фамилии известного итальянского анатома Габриэля Фаллопия, впервые описавшего их в середине 16 века.
Маточная труба состоит из:
Воронка — это расширенный конец маточной трубы, который открывается в брюшину. Воронка маточной трубы окаймлена многочисленными бахромками или «фимбриями», которые способствуют захвату яйцеклетки.
Фимбрии колеблются, создавая ток, который «засасывает» вышедшую из яичника яйцеклетку в воронку маточной трубы. За воронкой следует ампула маточной трубы, далее — самая узкая часть фаллопиевой трубы — перешеек. Перешеек трубы переходит в её маточную часть, которая открывается в полость матки маточным отверстием.
Как и матка, стенки маточной трубы состоят из трёх слоёв:
Таким образом, в организме женщины маточные трубы выполняют одну, но очень важную, транспортную функцию — по ним оплодотворённая яйцеклетка проникает в матку с помощью специальных ресничек, расположенных на внутренней оболочке труб. Попав в матку, она прикрепляется и растёт.
Воспалительный процесс в маточных трубах и яичниках негативно сказывается на их структуре и функциях:
Острое воспаление яичников, своевременно диагностированное и правильно пролеченное, как правило, не переходит в хроническое. Хронический сальпингоофорит — это результат несвоевременного обращения к врачу, неправильного лечения или несоблюдения врачебных назначений. При своевременном обращении к врачу и правильно назначенном лечении шансы справиться с острым сальпингоофоритом и не допустить перехода заболевания в хроническую форму велики. Но иногда хронический процесс развивается, минуя острую стадию. Это может быть связано с особенностями иммунитета женщины или наличием хронического очага инфекции (например тонзиллита). Иногда женщина забывает сообщить врачу о наличии острого сальпингоофорита в анамнезе. Но если при обследовании выявляется характерная симптоматика (и это подтверждается дополнительными методами диагностики), то ставится диагноз «Хронический сальпингоофорит». Для хронического сальпингоофорита характерно преобладание бессимптомных и субклинических форм. Это ухудшает прогноз, так как возможны осложнения болезни или длительный период хронического воспаления в малом тазу. Достаточно высок процент пациенток, неизлеченных от острого сальпингоофорита из-за позднего обращения либо малоэффективной терапии. [2] [4] .
Классификация и стадии развития воспаления яичников
Сальпиногоофорит по форме течения:
По причинам возникновения:
Осложнения воспаления яичников
Осложнения острого сальпингоофорита могут быть очень опасными для здоровья и даже для жизни женщины. Без правильного и своевременного лечения острый сальпингоофорит переходит в хроническую форму.
Заболевание может привести к следующим осложнениям:
При первых признаках заболевания необходимо немедленно обращаться к врачу, не заниматься самолечением, соблюдать все врачебные предписания и не доводить болезнь до тяжёлых осложнений.
Диагностика воспаления яичников
Характерные жалобы при остром воспалительном процессе придатков матки (либо при обострении хронического процесса) — боли внизу живота, повышение температуры тела, выделения из половых путей.
Гинеколог должен грамотно собрать анамнез: сведения об образе жизни, перенесённых болезнях, в каком возрасте произошла первая менструация, живёт ли женщина половой жизнью, какими гинекологическими заболеваниями болела, были ли беременности, и чем они закончились.
Факты, позволяющие врачу заподозрить сальпингоофорит:
После сбора анамнеза выполняют тест на беременность, которая может быть и внематочной. Далее врач проводит гинекологический осмотр на кресле. При остром воспалении в области придатков матки при пальпации возникают выраженные болезненные ощущения, при хроническом — придатки могут быть просто чувствительны. Болевые ощущения также могут возникать при пальпации в области матки. Признаки воспаления заметны также во время осмотра шейки матки при помощи зеркал.
Анализы, обычно назначаемые при сальпингоофорите: общий анализ крови и общий анализ мочи. При остром сальпингоофорите на воспаление в анализе крови укажет повышенное число лейкоцитов — защитных клеток крови (лейкоцитоз) и ускорение СОЭ (скорости оседания эритроцитов). Общий анализ мочи показывает состояние мочеполовой системы, поэтому врач обращает внимание на число лейкоцитов (лейкоцитурия) и на присутствие в моче бактерий (бактериурия). При выраженных изменениях в общем анализе мочи потребуется консультация уролога.
К инструментальным методам диагностики относятся:
УЗИ показано всем женщинам с подозрением на сальпингоофорит. Для оценки кровотока в органах малого таза врачом УЗИ может дополнительно использоваться допплерография. КТ и МРТ применяются гораздо реже, только при необходимости в дообследовании. Они дают лечащему врачу более полную картину в сложных случаях.
Лапароскопия назначается при остром сальпингоофорите в двух ситуациях:
Дифференциальная диагностика
Сальпингоофорит похож на следующие заболевания:
Лечение воспаления яичников
К противовоспалительным средствам относят НПВС — нестероидные противовоспалительные средства. Это группа препаратов, противовоспалительное и жаропонижающее свойства которых важны при терапии как острого, так и хронического сальпингоофорита в стадии обострения. Чаще всего применяются ректально в виде свечей. Кроме того, допустимо назначение фитотерапии, то есть препаратов с противовоспалительными свойствами растительного происхождения.
Дезинтоксикационная терапия проводится в стационаре. Это инфузионная терапия в виде капельниц с физиологическим раствором, назначаемые внутривенно для снятия интоксикации при тяжёлом течении заболевания.
Дополнительно назначаются вагинальные противовоспалительные свечи и противогрибковые средства, принимаемые в таблетках. Свечи — это местная терапия вагинита, а противогрибковые препараты применяют при длительной антибактериальной терапии для профилактики молочницы.
Прогноз. Профилактика
При своевременном обращении за медицинской помощью и соблюдении врачебных рекомендаций прогноз благоприятный. Сексуально активных женщин необходимо информировать о вреде абортов и обследовать на половые инфекции. При выявлении инфекции у пациентки на обследование к врачу-урологу направляют также её партнёра.
Меры профилактики:
При первых же симптомах острого сальпингоофорита либо при обострении хронического следует обратиться к гинекологу. В случае длительной ремиссии (отсутствии обострений) гинеколога необходимо посещать один раз в год.
Бронхит
Бронхит — это воспалительный процесс в слизистой облочке бронхов. Заболевание может носить острый или хронический характер.
Острый бронхит (ОБ) – острое воспаление трахеобронхиальной ткани. В результате ткань отекает, увеличивается объем бронхиальной секреции, возникает кашель с отделением мокроты, а также затрудненное дыхание.
Эффективно пролеченный острый бронхит чаще всего проходит без последствий.
Хронический бронхит (ХБ) – прогрессирующее заболевание трахеобронхиальной ткани, характерное ремиссиями и обострениями. Во время обострения бронхи воспаляются, возникает кашель и обильное отделение мокроты. Постоянные воспалительные процессы ведут к нарушению структуры слизистой оболочки этих органов, и снижению их защитной и очистительной функции. В процесс может вовлекаться и легочная ткань. ХБ – самое распространенное хроническое заболевание дыхательный путей.
Для лечения бронхо-легочных заболеваний вам нужно обратиться к врачу-пульмонологу или терапевту.
Причины бронхита
Бронхи – парный орган, который представляет собой разветвленное дерево, «ветки» которого уходят в легкие. Основная его функция заключается в транспортировке кислорода от трахеи до альвеол легких во время вдоха и выведение из них углекислого газа на выдохе.
Вторая функция – очищение воздуха и защита организма от инфекций и инородных частиц (пыль, сажа и т.д), которые попадают в дыхательные пути вместе с воздухом. Этому способствует строение эпителия, который покрывает внутренние стенки бронхиального дерева. Такой эпителий называется мерцательным, так как в его структуру входят реснички, которые движутся синхронно в одном направлении. Реснички постоянно колеблются, выталкивая чужеродных агентов наружу вместе с потоком слизи, которая в норме обязательно присутствует в бронхиальных трубках. Кроме транспортной функции слизь также обладает противомикробными и противовирусным действием. Содержание иммуноглобулина А, который уничтожает бактерии и вирусы, в слизи в десять раз выше, чем в крови! Насколько хорошо слизь будет выполнять свои защитные свойства зависит также от ее реологических свойств (текучести).
После прохождения воздуха через трахеи и бронхи он поступает к альвеолам легких практически стерильным.
Но не всегда защитная функция организма срабатывает. Иногда чужеродные агенты оказываются сильнее, и внедряются в бронхиальную слизистую оболочку, разрушая ее клетки и вызывая в ней ответную реакцию – воспалительный процесс, который называется бронхитом.
Бронхиальные ткани отекают, его стенки утолщаются, и соответственно, диаметр бронхиальной трубки уменьшается. Организм пытается вытолкнуть инфекцию, усилив выделение слизи, и, подключив такой защитный механизм как кашель. Но при воспалении слизь становится более вязкой, что затрудняет ее отхождение.
Уменьшение диаметра бронхов и скопление в них вязкой слизи вызывает снижение их проходимости, а значит затруднение дыхания у человека – это называется обструкцией.
В подавляющем большинстве случаев возбудителями заболевания являются вирусы и бактерии – различные штаммы гриппа, парагриппа, адено- и рино-вирусы, стафилоккоки, стрептоккоки, и другие болезнетворные микроорганизмы.
Также возможно возникновение заболевания из-за аллергической реакции организма. Или по причине попадания в дыхательные пути токсических веществ, разрушающих слизистую оболочку бронхов.
Бронхит у взрослых чаще развивается при табакокурении, алкоголизме, работе на вредном производстве, хронических заболеваниях, в пожилом возрасте.
Виды бронхита
По форме течения бронхиты делятся на два вида:
Диагноз «хронический бронхит может быть поставлен, если у пациента периоды кашля с выделением мокроты составляют не менее 3-х месяцев в течение года. При этом период наблюдений должен составлять не менее 2-х лет.
Классификация по причине болезни:
Также бронхиты делят на обструктивные – с нарушением проходимости бронхов, и необструктивные – с сохраненной проходимостью.
Симптомы бронхита
Симптоматика заболевания и его протекание могут отличаться в зависимости от его вида. Однако характерный признак для всех форм болезни – кашель и отделение мокроты.
Признаки бронхита при остром инфекционном течении
Острое неосложненное заболевание протекает стереотипно. Как правило, оно начинается с воспаления верхних дыхательных путей – носоглотки, миндалин. Поэтому обычно острый бронхит инфекционного характера сопровождается насморком и болью в горле. Затем воспалительный процесс спускается ниже, затрагивая бронхи.
Кашель
Бронхиальные проявления начинаются с сухого кашля, который с течением времени переходит во влажный (продуктивный) – у больного начинает отходить мокрота.
В случае тяжелого течения болезни сухой кашель может быть приступообразным, надсадным, и вызывать боли за грудиной и между ребрами.
Зеленоватый и желтоватый цвет мокроты говорит в пользу бактериальной инфекции. Белая или прозрачная слизь – о ее отсутствии.
Интоксикация
Для ОБ типичны симптомы общей интоксикации – слабость, недомогание, озноб.
Температура
Повышается температура тела. Она может быть субфебрильной, а может подниматься выше 38,5С. Высокая температура держится до четырех дней, более длительный срок может свидетельствовать в пользу развития пневмонии.
ОБ длится в среднем 10-14 дней, но кашель может после выздоровления может затянуться до нескольких недель, так как процесс заживления бронхиальной ткани довольно долгий.
Хронический бронхит
Заболевание имеет периоды ремиссии и обострений. В период ремиссии пациента может ничего не беспокоить, но могут быть построенные слизистые выделения. При возникновении обострения мокрота становится вязкой и приобретает зеленоватый и желтоватый цвет.
Второй по частоте возникновения признак хронического заболевания – одышка.
Температура в период обострения может отсутствовать или может носить субфебрильный характер.
Общие симптомы – слабость, потливость, утомляемость, развиваются при обострении. Если такие симптомы проявляются и в ремиссии это скорее говорит о развитии дыхательной недостаточности (ХОБЛ).
При возникновении ХОБЛ пациенты имеют синюшный оттенок кожи, одутловатое лицо и утолщенные конечные фаланги пальцев. Даже незначительная нагрузка вызывает у них одышку.
Аллергический бронхит
Заболевание развивается при контакте с аллергеном – бытовая пыль, шерсть животных, пыльца растений, парфюм, пищевые продукты. Характерен сухой кашель со свитом, одышка. Обструктивные проявления также характерны, но они носят обратимый характер. Повышенной температуры тела не бывает. Мокрота носит слизистый характер без гнойного компонента.
Также возможно общее недомогание, слабость.
К бронхолегочным подключаются и другие аллергические проявления – ринит, высыпания на коже, конъюнктивит.
При выраженной аллергической настроенности организма аллергический ОБ в переходит в хроническую форму, и к нему может подключиться астматический компонент.
Диагностика бронхита
Постановка диагноза начинается со сбора анамнеза пациента – описания симптомов, сведений о хронических и ранее перенесенных заболеваний.
Затем выполняется ряд исследований.
Физикальное обследование
Врач прослушивает дыхание пациента при помощи фонендоскопа.
При сухом кашле в пользу болезни говорит жесткое дыхание, при влажном – хрипы с обеих сторон.
При перкуссии (простукивании) пациента тон без особенностей. Изменение звука характерно для серьезных осложнений.
Общеклинический анализ крови с развернутой лейкоцитарной формулой
При острой форме болезни будет выявлено повышение СОЭ и лейкоцитов. Если в лейкоцитарной формуле повышено количество лимфоцитов, скорее всего, бронхит имеет вирусную этиологию. Повышение числа нейтрофилов — скорее о бактериальном характере воспаления.
Если уровень эозинофилов превышает норму это говорит о выраженном аллергическом компоненте заболевания.
При хроническом течении показатели могут не изменяться или изменяться незначительно.
Рентгенограмма
Иногда пациенту рекомендуют сделать рентгенограмму легких. В этом случае при бронхите возможно усиление легочного рисунка.
При хронической форме заболевания рентгенография может выявить различные осложнения – эмфизему, бронхоэктазы.
Бронхоскопия
Назначается для диагностики хронического бронхита и при осложненном течении острого. Метод позволяет уточнить характер воспаления, его интенсивность, выявить нарушения в бронхиальном дереве, в том числе, органические поражения. А также получить биологический материал для микробиологического и цитологического исследования.
Исследование мокроты
Назначается при среднетяжелом, тяжелом и осложненном течении ОБ, а также при ХБ. При помощи исследования устанавливают характер и выраженность воспалительного процесса, а также выявляют возбудителя заболевания и его чувствительность к антибактериальным препаратам.
Лечение бронхита
Терапия заболевания направлена на ликвидацию очага инфекции, снятие воспаления, стимулирование процесса отхождения мокроты, облегчение дыхания пациента.
Антибактериальная терапия
При неосложненном течении вирусного или аллергического ОБ антибиотики не нужны. Их назначают при бактериальном характере болезни, при возникновении осложнений или высокой их угрозе.
О необходимости подключения антибиотиков говорит безуспешность симптоматический и патогенетической терапии в течение нескольких дней, а также изменение слизистой мокроты на гнойную.
При осложненном остром или тяжелом хроническом бронхите могут использоваться кортикостероиды, а также иммуномодуляторы.
Подавление механизмов развития болезни
Это также называют патогенетической терапией.
Пациенту назначают такие препараты:
Муколитики или бронхолитики применяют перрорально, а также в виде ингаляций. Для этой цели можно использовать домашний небулайзер, портативный ингалятор.
Симптоматическая терапия
Жаропонижающие. Показаны только при высоких значениях температуры.
Противокашлевые. Кашель – защитный механизм для изгнания инфекции из дыхательных путей. Поэтому средства, подавляющие кашлевой рефлекс назначают только в случае затяжных приступов, значительно ухудшающих качество жизни пациента.
Если у пациента наблюдается обструкция, подключают кислородотерапию.
Физиопроцедуры
Электрофорез с хлористым кальцием, ингаляции, кварц на область грудной клетки, массаж грудной клетки, дыхательная гимнастика.
Если в помещении, где находится больной, воздух пересушен (это часто бывает зимой при паровом отоплении), показано постоянное его увлажнение. Дело в том, что сухой воздух провоцирует высушивание слизистой оболочки дыхательных путей пациента, и, как следствие – приступы кашля.
Также пациенту необходимо обильное питье. Это важно по двум причинам. Во-первых, вместе с жидкостью из организма выводятся токсины, во-вторых, достаточное количество жидкости в организме способствует лучшему отхождению мокроты. Для этой цели рекомендована теплая щелочная минеральная вода, фитоотвары из липы, мать-и-мачехи, чаи с малиной и медом (если нет аллергии).
При хроническом бронхите в период ремиссии показано санаторно-курортное лечение. При среднетяжелом и тяжелом течении болезни пациенты постоянно принимают поддерживающие препараты, направленные на улучшение бронхиальной проводимости. Таким людям в обязательном порядке нужно заниматься дыхательными упражнениями и отказаться от курения.
Осложнения бронхита
К осложнениям могут привести такие факторы:
К часто встречающимся осложнениям острого бронхита относится пневмония. Она развивается, если воспалительный процесс с бронхов переходит на легкие.
Инфекция может распространяться за пределы дыхательной системы, вызывая воспаление оболочек сердца (миокардиты, перикардиты, эндокардиты), сосудов (васкулиты) или почек (гломерулонефрит).
Хронический бронхит может возникнуть как осложнение острого. Как было сказано, длительно и тяжело протекающий ХБ приводит и необратимым изменениям в бронхолегочной системе. В результате развивается ХОБЛ, бронхоэктатическая болезнь, эмфизема легких, кровохарканье.
Профилактика бронхита
Профилактические меры – прежде всего, общее укрепление иммунитета, закаливание, отказ от вредных привычек, своевременная ликвидация очагов инфекций, физическая активность, летний отдых на курортах.
Если уберечься от болезни не удалось, необходимо вовремя обращаться за врачебной помощью. Важно проходить курс, назначенный врачом полностью, не бросая лечение, как только стало полегче. Тогда вероятность того, что бронхит пройдет без последствий, значительно повышается.
Суровые менструальные будни: как месячные «ломают» организм?
Наверняка на свете есть особые везунчики даже среди женщин, на чью жизнь месячные не влияют совсем. Но всем остальным менструирующим приходится считаться с ограничениями «этих дней». Чтобы сделать жизнь проще, MedAboutMe рассказывает, как менструации влияют на организм. Спойлер: это не только кровь и спазмы, но и походы в туалет, сон и прочие неприятные моменты. Все это стоит знать, чтобы планировать жизнь без внезапных проблем.
Пара слов о теории: периоды менструального цикла
Чтобы не сбиваться, слыша о «высоком уровне эстрогена» или «отторжении эндометрия», нужно немного знать о том, что происходит внутри женского тела в течение четырех периодов цикла.
Средняя продолжительность цикла – 28 дней. Хотя она встречается всего у 15% женщин, но это действительно самый частый вариант. Если цикл длиннее или короче, для расчета овуляции надо от его продолжительности отнять 15 суток. Итак:
Это – основы секреции двух важных гормонов, эстрогена и прогестерона. И именно они в эти периоды скрыто влияют на самочувствие, вызывая самые неожиданные эффекты. Какие?
Бросить курить: только не перед месячными!
Если вы хотите бросить курить, то можно планировать любой день для отказа от привычки – день рожденья, Новый год, этот понедельник. Но только не тот, когда «эти дни» вот-вот начнутся.
Согласно новому отчету, опубликованному в Journal of Consulting and Clinical Psychology, женщины, бросившие курить на более позднем этапе менструального цикла, имеют значительно больше симптомов отмены и рецидивов зависимости.
Эксперты говорят, что отказ от сигарет течение первых 14 дней месячного цикла может уменьшить тревогу, депрессию и раздражительность.
Поскольку перепады в настроении, общая подавленность и нервозность характерны как для отказа от табака, так и для предменструального дискомфорта, исследователи сравнили женщин, бросивших курить во время фолликулярной фазы (1-14 дня цикла), с теми, кто бросал курить во время более поздней лютеиновой фазы (15-ый день цикла и дальше).
И оказалось, что в первой половине цикла бросить курить намного легче. Чем определенно стоит воспользоваться!
Запоры, диарея и синдром раздраженного кишечника
Чувствительный кишечник может реагировать на менструальный цикл – и это тоже происходит из-за гормонов. К концу цикла выше вероятность вздутия живота, дискомфорта, боли в животе, запора и/или диареи. А если синдром раздраженного кишечника сочетается с дисменореей – болезненными менструациями – то оба состояния будут более интенсивными.
Но и у здоровых женщин могут появляться такие симптомы в предменструальный период. Так что походы в туалет «по большому» перед месячными способны доставлять неприятности, от жидкого стула безо всяких видимых причин до проблем с опорожнением.
Уровень холестерина: когда сдавать анализы?
Как оказывается по результатам исследований, уровень общего холестерина способен изменяться почти на 20% в течение цикла, и особенно у полных женщин старше 40 лет.
Уровень холестерина является самым высоким в первой половине цикла, а затем после овуляции он начинает снижаться – потому что на него влияет эстроген. По мере повышения уровня эстрогена «хороший» холестерин (ЛПВП) возрастает и достигает пика при овуляции.
Так что, если вы регулярно контролируете свой холестерин, делайте это в одно и то же время цикла.
Менструальная мигрень
Изменение уровня гормонов непосредственно перед или во время менструации вызывает менструальную мигрень. Эта головная боль не похожа на боли напряжения, она более сильная, назойливая и хуже поддается обезболиванию. И да, причина тоже в гормонах.
Чаще всего менструальная мигрень начинает досаждать за 2 дня до выделений или в первые 3 дня после ее начала. Есть неприятная корреляция: у тех, кто страдает от головной боли в период ПМС и месячных, выше вероятность такого же симптома в первом триместре беременности.
Чтобы уменьшить риск мигрени, врачи советуют в поздней лютеиновой фазе переходить на диету с низким содержанием жиров, соли и кофеина. Это помогает и от головной боли, и от проблем с кишечником, и от чувствительности молочных желез в ПМС.
Сон: месячные и бессонница
Помимо изменений настроения и чувствительности груди предменструальный синдром очень часть влияет на сон.
Женщины с ПМС в два раза чаще страдают от бессонницы до и во время менструации. Плохой ночной сон может вызвать чрезмерную дневную сонливость и чувство усталости во время менструации.
ПМС также может заставлять некоторых спать намного дольше обычного. Усталость и утомляемость в период месячных, а также изменения настроения (особенно на фоне депрессии) могут привести к гиперсомнии, когда целыми сутками хочется только одного – спать.
Эти проблемы могут быть еще хуже для женщин с предменструальным дисфорическим расстройством, тяжелой формой ПМС. Около 70% женщин с этим заболеванием жалуются на бессонницу перед месячными и 80% – на подавляющую усталость.
Почему так происходит, не понятно, но есть несколько важных фактов. Многочисленные исследования показали, что качество сна действительно ухудшается во время поздней лютеиновой фазы (когда возникает ПМС).
Гормональные изменения до и во время менструации могут навредить сну из-за воздействия на температуру тела и выработку мелатонина. Например, прогестерон повышает температуру тела, и это может вызвать прерывистый сон. Некоторые исследования обнаружили изменение уровня мелатонина во время менструального цикла, а мелатонин является гормоном, необходимым для регуляции циркадного ритма и засыпания.
Яркие сны перед месячными – тоже влияние гормонов. Изменение их уровня удлиняет «быструю» фазу сна, заставляя мозг ночью работать активнее.
Ну и, наконец, обильные выделения могут заставлять просыпаться ночью, чтобы заменить тампон или прокладку или переживать о пятнах на простыне и матрасе.
Женские гормоны, аллергия и астма
Как оказывается, эстроген способен оказывать почти такое же влияние на дыхательные пути, как аллергия и сенная лихорадка (поллиноз, аллергия на пыльцу растений).
Сам по себе эстроген не является причиной появления симптомов этих заболеваний. А вот его изменение его количества может вызвать воспаление в дыхательных путях.
Колебания уровня эстрогена могут активировать белки, которые вызывают воспалительную реакцию. Локальный отек усиливает проявления болезней – так что на перед менструацией и во время нее заложенность носа и отечность слизистых могут вызывать более серьезные проблемы с дыханием, чем обычно.
Это нужно знать и при «простудном» насморке, и при аллергическом рините. Но особенно важно помнить о сочетании менструаций и астмы: согласно исследованиям, большинство госпитализаций с астмой приходятся на позднюю лютеиновую фазу.
Эксперты утверждают: если стабилизировать уровень эстрогена, можно лучше контролировать течение заболевания.
Генитальный герпес
Генитальный герпес может приносить большие неприятности, и у этой инфекции масса причин для обострения, порой совсем не очевидных.
Гормональные изменения, как и те, которые происходят в менструальном цикле, могут повлиять на вспышки генитального герпеса. Никто не знает почему, но обострения чаще совпадают с периодом ПМС и выделений.
Проблемы во рту
Из-за гормональных изменений (особенно увеличения уровня прогестерона) у некоторых возникают изменения в полости рта: отек и кровоточивость десен, опухание слюнных желез, даже появление язвочек на слизистой.
Менструальный гингивит – так называют это состояние. Оно обычно возникает за день или два до начала менструации и проходит вскоре после ее начала.
Менструация и мозг
Что бы там ни говорили злопыхатели, на умственные способности месячные не влияют. А вот на самочувствие могут, в том числе и на психическое. Причем через ткани мозга.
Гормональные изменения способны напрямую изменять химический баланс в мозге и вызывать колебания настроения, связанные с менструальным циклом.
Эксперты предполагают, что клетки гиппокампа генерируют разные типы рецепторов для химического вещества ГАМК (гамма-аминомасляная кислота) во время различных фаз менструального цикла. Эти изменения могут повлиять на подверженность тревоге, депрессии и даже эпилептическим судорогам.
Низкий прогестерон в сочетании с высоким эстрогеном уменьшает воздействие ГАМК на ткани мозга. А эта кислота оказывает успокаивающее действие.
Новое исследование предполагает наличие специальных механизмов, регулирующих возникновение предменструальной дисфории, и корректировать перепады настроения при помощи ГАМК, благо, препараты с этим веществом доступны и дешевы.
Менструальная эпилепсия: особые приступы судорог
Различные исследования показали, что 78% женщин с эпилепсией имеют больше приступов в период начала менструации, когда прогестерона меньше всего. А вот повышенное количество прогестерона и пониженное эстрогена помогало избегать приступов.
Этот феномен также связывают с работой рецепторов ГАМК.
У некоторых женщин выявляют также особую форму эпилепсии, связанную с месячными. Ее даже называют менструальной – приступы напрямую зависят от периода цикла.
Врачи не совсем уверены, сколько женщин с эпилепсией страдают этим заболеванием, но считают, что их от 10% до 12%.
На что не влияют месячные: разрушаем миф о выборе партнера
А вот хорошая новость. Меньше 10 лет назад группа исследователей заявила, что различные периоды цикла влияют на то, как женщины выбирают партнеров: во время овуляции они более пристально смотрят на лицо, вслушиваются в мужской голос (и изменяют свой) и более активно соглашаются на отношения, в том числе и интимные. Этакий природный призыв к продолжению рода.
Как выяснилось, все это неправда. Мета-анализы большинства научных работ показали, что условия исследований были не соблюдены. А более позднее изучение поведения и реакций выявило: на выбор мужчины период не влияет, только на самочувствие. А вот оно может действительно помешать началу отношений.