Почечная остеодистрофия что это такое
Почечная дистрофия — это поражение костей при ХПН. Причиной почечной остеодистрофии у детей чаще всего является вторичный гиперпаратиреоз, характеризующийся фиброзно-кистозным оститом.
На ранних стадиях ХПН, когда СКФ снижается примерно на 50 %, уменьшение функционирующей массы почек приводит к снижению активности почечной 1а-гидроксилазы и синтеза активной формы витамина D (1,25-дигидроксихолекальциферола). Дефицит этого витамина сопровождается нарушением всасывания кальция в кишечнике, пшокальциемией и повышением активности околощитовидных желез. Повышенная секреция ПТГ в какой-то степени компенсирует гипокальциемию за счет увеличения резорбции костной ткани.
На более поздних этапах ХПН (при снижении СКФ на 75-80 %) механизмы компенсации гиперфосфатемии (усиление экскреции фосфата) оказываются несостоятельными, уровень фосфата в крови повышается, что усугубляет гипокальциемию и еще больше усиливает секрецию ПТГ.
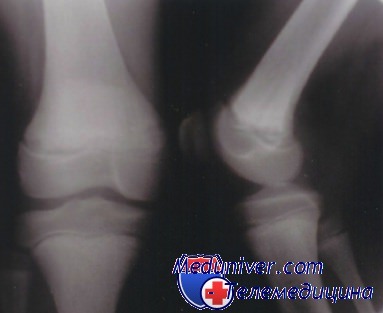
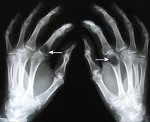
Клинические проявления почечной остеодистрофии включают мышечную слабость, боль в костях и переломы, возникающие уже при небольшой травме. У растущих детей наблюдаются признаки рахита, варусная и валыусная деформация длинных костей и остеохондропатия головок бедренных костей. Уровень кальция в сыворотке крови снижен, увеличено содержание фосфора, повышена активность ЩФ. Уровень ПТГ может быть нормальным. На рентгенограммах предплечий, запястий и голеней видны признаки поднадкостичной резорбции костей с расширением метафизов.
Лечение направлено на предотвращение костной деформации и нормализацию скорости роста с помощью диетических мер и медикаментозных средств. Дети и подростки должны получать диету с низким содержанием фосфора, а грудные дети — смеси с низким содержанием фосфора, например Similac PM 60/40. Поскольку полностью исключить потребление фосфора невозможно, применяют связывающие средства, повышающие его выведение с калом. Чаще всего с этой целью используют карбонат и ацетат кальция, хотя все большее применение находят новые, не содержащие кальция вещества (севеламер), особенно у больных с гиперкальциемией.
Алюминий всасывается в ЖКТ и обладает токсическим свойством, поэтому содержащие алюминий связывающие вещества применять нельзя.
Основой лечения почечной остеодистрофии является витамин D. Витаминотерапия показана больным, у которых уровень ПТГ более чем в 3 раза превышает норму или гипокальциемия сохраняется, несмотря на концентрацию фосфора в сыворотке ниже 6 мг%. Начинают с введения кальцитриола в дозе 0,01-0,05 мкг/кг/сут (капсулы по 0,25 мкг или суспензия 1 мкг/мл). В редких случаях используют раствор дигидротахистерола (0,05-0,20 мг/сут).
Все большее применение находят новые аналоги витамина D, не повышающие уровень кальция в крови (паракальцитол и доксеркальциферол), особенно у больных с предрасположенностью к гиперкальциемии. Дозы связывающих фосфат веществ и витамина D следует подбирать так, чтобы поддерживать содержание ПТГ на в 2-3 раза выше нормы, а концентрацию кальция и фосфора в сыворотке — на нормальном для данного возраста уровне. Произведение показателей кальция и фосфата (Са х РО4) должно быть ниже 55, чтобы свести к минимуму риск отложения фосфорно-кальциевых солей в мягких тканях.
Апластическая остеопатия. При ХПН часто развивается апластическая остеопатия (поражение костей с замедлением их обмена) — остеомаляция, обусловленная чрезмерным подавлением секреции ПТГ, вероятно, вследствие широкого использования кальцийсодержащих веществ, связывающих фосфат, и аналогов витамина D.
Почечная остеодистрофия
Рубрика МКБ-10: N25.0
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Под этим названием объединяют четыре типа поражений костной ткани при ХПН: остеомаляция, фиброзно-кистозный остит, остеопороз и остеосклероз. Возможны любые комбинации этих поражений.
А. Остеомаляция нередко оказывается первым проявлением почечной остеодистрофии и может не отличаться от остеомаляции, вызванной другими причинами. Она обусловлена снижением синтеза 1,25(OH)2D3 в почечных канальцах и накоплением алюминия в костной ткани. Риск остеомаляции повышен у больных, получающих недостаточное количество витамина D с пищей. Признак дефицита витамина D у таких больных — низкий уровень 25(OH)D3 в сыворотке.
Б. При нарастании почечной недостаточности на первый план выступает фиброзно-кистозный остит, вызванный избыточной секрецией ПТГ (вторичным гиперпаратиреозом). Секреция ПТГ усиливается вследствие гипокальциемии, обусловленной задержкой фосфата и нарушением синтеза 1,25(OH)2D3 в почках. При достаточном поступлении витамина D с пищей генерализованный фиброзно-кистозный остит с множественными очагами обызвествления мягких тканей становится преобладающей патологией. В США он выявляется у 40% больных с почечной остеодистрофией.
В. Остеопороз при ХПН обычно сочетается с другими типами поражений костей. Он обусловлен хронической гипокальциемией, повышением уровня ПТГ (вторичным гиперпаратиреозом), канальцевым ацидозом и потерей белка.
Г. Остеосклероз возникает обычно на поздних стадиях ХПН. В отличие от остеопороза и остеомаляции, при остеосклерозе масса костной ткани и ее плотность увеличиваются. Возникают очаги усиленного образования органического матрикса, который впоследствии минерализуется. Остеосклероз хорошо заметен на рентгенограммах грудных и поясничных позвонков в виде чередующихся светлых и темных полос. Такая картина обусловлена тем, что компактное вещество в области верхних и нижних границ позвонков очень плотное, а губчатое вещество менее плотное (поскольку вокруг балок образуются толстые прослойки органического матрикса). Остеосклероз чаще всего встречается у больных с повышенным произведением концентраций кальция и фосфата.
Клинические проявления [ править ]
Почечная остеодистрофия: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Почечная остеодистрофия: Лечение [ править ]
А. При снижении СКФ до 50 мл/мин ограничивают поступление фосфора с пищей. Еще более строгое ограничение фосфора необходимо при падении СКФ до 25—30 мл/мин. В таких случаях для предупреждения гиперфосфатемии назначают средства, связывающие фосфат: карбонат кальция или невсасывающиеся антациды, содержащие гидроксид алюминия. Стараются поддерживать уровень фосфата в сыворотке в пределах 1,3—1,6 ммоль/л. Более низкий уровень фосфата может привести к остеомаляции, а более высокий вызывает гипокальциемию, которая стимулирует секрецию ПТГ и приводит к обызвествлению мягких тканей.
Б. Препараты кальция назначают уже на ранних стадиях почечной недостаточности, особенно больным, получающим низкобелковую диету (обычно такая диета обеспечивает поступление менее 400 мг кальция в сутки). Чтобы предупредить обызвествление мягких тканей, кальций назначают только при уровне фосфата в сыворотке Ј 1,6 ммоль/л. Обычно используют карбонат кальция в дозах, соответствующих 1—1,5 г кальция. Суточную дозу делят на 2—4 приема. Применение диализирующих растворов с высокой концентрацией кальция также помогает поддерживать нормокальциемию.
В. Препараты витамина D используют для усиления всасывания кальция в кишечнике и подавления секреции ПТГ. Передозировка витамина D может вызвать осложнения, поэтому лечение должен проводить опытный эндокринолог. Нельзя назначать препараты витамина D до нормализации уровня фосфата в сыворотке. Лечение кальцитриолом в дозе 0,5—1 мкг/сут внутрь при постоянном контроле уровня фосфата в сыворотке облегчает боли в костях, снижает уровень ПТГ и активность щелочной фосфатазы в сыворотке и усиливает минерализацию костной ткани у больных с преобладанием фиброзно-кистозного остита. У больных с преобладанием остеомаляции кальцитриол менее эффективен: улучшение наступает через 6—12 мес; минерализация костной ткани восстанавливается не полностью.
Г. Многие случаи изолированной остеомаляции и некоторые случаи сочетания остеомаляции с фиброзно-кистозным оститом обусловлены интоксикацией алюминием (см. гл. 25, п. VII.Д.3). Алюминий может поступать в организм с водой и в составе невсасывающихся антацидов. Из-за нарушения функции почек алюминий накапливается в костной ткани. При интоксикации алюминием назначение препаратов кальция и витамина D может привести к тяжелой гиперкальциемии и гиперкальциемическому кризу. Чтобы предупредить интоксикацию алюминием, ограничивают или отменяют антациды, содержащие алюминий, и контролируют концентрацию алюминия в воде. При тяжелой интоксикации применяют комплексобразующее средство дефероксамин.
Почечная остеодистрофия у детей
Общая информация
Краткое описание
Почечная остеодистрофия – нарушение обмена костной ткани, связанное с врожденным или приобретенным нарушением функции канальцевого аппарата почек [Папаян А.В., Савенкова Н.Д., 1997].
Протокол «Почечная остеодистрофия у детей»
Код по МКБ-10: N25 Почечная остеодистрофия
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация [А.В. Папаян, Н.Д. Савенкова, 1997]:
1. По причине [Папаян А.В., Савенкова Н.Д., 1997]:
Первичная:
— болезнь де Тони-Дебре-Фанкони;
— врожденный витамин Д-зависимый рахит;
— почечный тубулярный ацидоз.
Вторичная: хроническая почечная недостаточность.
2. По состоянию функции почек – международная классификация стадий хронических болезней почек (ХБП) (по K/DOQI, 2002):
Диагностика
Диагностические критерии
Жалобы и анамнез: субфебрилитет, частые инфекции, боли в ногах, искривление ног, отставание в физическом развитии, нарушение прорезывания зубов, жажду, слабость, недомогание (В).
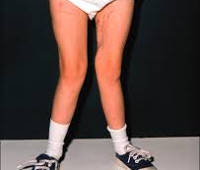
Физикальное обследование: отставание в физическом развитии, искривление ног по варусному типу, утиная походка.
Лабораторные исследования: выраженная гипофосфатемия, фосфатурия, повышение ЩФ, реже гипокальциемия, аминоацидурия, снижение концентрационной функции почек, анемия (В), при тубулярном ацидозе – метаболический ацидоз, камни в почках.
Инструментальные исследования:
1. УЗИ почек: при первичной остеодистрофии – нормальные размеры почек, при вторичной – уменьшенные.
2. Рентгенография трубчатых костей: рахитоподобные изменения в метаэпифизарной зоне с блюдцеобразным ее расширением, остеопороз.
3. Рентгенография органов брюшной полости: камни в почках и мочевых путях.
Минимум обследования при направлении в стационар:
3. Проба Зимницкого.
4. Креатинин, общий белок, трансаминазы, тимоловая проба и билирубин крови.
Перечень основных диагностических мероприятий:
2. Допплерография сосудов почек.
3. Измерение АД, учет диуреза.
5. ОАК, ОАМ, гематокрит.
6. Определение калия, натрия, кальция, магния, фосфора.
7. Определение общего белка, белковых фракций.
8. Определение холестерина, АЛТ, АСТ, билирубина.
10. ИФА на паратгормон.
11. Исследование кислотно-основного состояния.
13. Определение щелочной фосфатазы.
14. Определение креатинина, мочевины.
15. Определение глюкозы.
16. Рентгенография и денситометрия трубчатых костей.
Перечень дополнительных диагностических мероприятий:
1. Определение группы крови и резус-фактор.
2. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фибринолитическая активность плазмы).
3. Определение ферритина.
4. Рентгенограмма грудной клетки.
Дифференциальный диагноз
С витамин Д-дефицитным рахитом (отсутствие профилактики витамином Д в грудном возрасте, лечение обычными терапевтическими дозами витамина Д эффективно).
Лечение
Тактика лечения
Цели лечения:
— улучшение минерализации костей;
— коррекция ацидоза, других нарушений гомеостаза, анемии;
Немедикаментозное лечение:
2. Массаж, гимнастика.
Медикаментозное лечение
При гипофосфатемии назначается смесь Олбрайта, по 60-80 мл в сутки в 4-5 приемов.
При ХПН препараты фосфора противопоказаны из-за гиперфосфатемии. Гиперфосфатемия – алмагель (В) 1-3 мл/кг в сутки в 4 приема или карбонат кальция, общая дневная доза увеличивается постепенно до тех пор, пока уровень фосфора в сыворотке крови не приблизится к норме.
Проводится коррекция ацидоза 4% р.-ром натрия бикарбоната 3-5 мг/кг/с, р.-ром Шоля (140 г лимонной кислоты, 90 г натрия цитрата в 1 литре воды) 45-60 мл/с в 3-4 приема.
Основные медикаменты:
2. Фосфат калия, 50-70 мг/кг
3. Кальция глюконат, 10% р-р, амп. 10 мл
Дополнительные медикаменты:
1. Фозиноприл, тб 10 мг, эналаприл тб. 10 мг, рамиприл тб
2. Эритропоэтин-бета рекомбинантный, шприц-тюбик 2000 МЕ
3. Лозартан, ирбезартан, тб
4. Цефоперазон, фл. 1 г, цефтриаксон, фл. 1 г
5. Фосфат байндеры: севеламер, тб 800 мг
7. Кальция карбонат, тб
8. Кальция глицерофосфат, тб, калия хлорид, амп.
9. Глюкоза, р-р, д/и, в/в, 10% фл. 200 мл
10. Железа сульфат, капс. 300 мг
11. Атенолол, тб 100 мг
12. Натрия бикарбонат, 4% р-р д/инфуз. фл. 400 мл
13. Алгелдрат + магния гидроксид + бензокаин, гель (А) сусп.
Индикаторы эффективности лечения:
— нормализация уровней кальция, фосфора, ЩФ;
— восстановление показателей гомеостаза;
— нормализация артериального давления;
— купирование или уменьшение отеков, гиперазотемии.
Госпитализация
Показания для госпитализации: плановая. Рахитические деформации костей, остеопороз, остеомаляция.
Информация
Источники и литература
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Канатбаева Асия Бакишевна
КазНМУ, кафедра детских болезней, леч. фак.
Тапалов Жаксылык Умирбекович
РДКБ «Аксай», отделение нефрологии
Наушабаева Асия Еркиновна
Чингаева Гульнара Нуртасовна
КазНМУ, кафедра детских болезней, леч. фак.
Почечная остеодистрофия что это такое
а) Определения:
• Минеральные и костные нарушения при хронической болезни почек (МКН-ХБП): спектр патологических изменений, наблюдающихся при прогрессирующей почечной недостаточности и включающих метаболические нарушения, нарушения костеобразования и ремоделирования костной ткани, экстраоссальную кальцификацию артерий и мягких тканей
• Почечная остеодистрофия (ПОД): включает только патологические изменения костей, связанные с ХБП
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Позвоночник вида «свитера для регби»
• Локализация:
о Аксиальный и периферический скелет
2. Рентгенологические данные почечной остеодистрофии:
• Рентгенография:
о Остеосклероз и/или остеопения
о Позвоночник вида «свитера для регби»:
— Полосы склероза, ориентированные параллельно замыкательным пластинкам
— Границы этих полос размытые и нечеткие
о Изменения, характерные для гиперпаратиреоза (ГПТ):
— Акцентуация первичных костных трабекул
— Резорбция вторичных костных трабекул
— Истончение кортикальной кости
— Эрозии в области энтезов, замыкательных пластинок, крестцово-подвздошных сочленений
— Субпериостальная резорбция кости
— Коричневые опухоли: литические образования, без матрикса, с хорошо выраженной переходной зоной
о Изменения, характерные для остеомаляции/рахита:
— Размытые грубые костные трабекулы
— Дети: бокаловидное расширение метафизов трубчатых костей
о Замедление роста костей
о Патологические переломы
3. МРТ при почечной остеодистрофии:
• Неоднородность картины костного мозга, неспецифическая картина
• Коричневая опухоль:
о Т1-ВИ: низкоинтенсивное объемное образование
о Т2-ВИ: высокоинтенсивное объемное образование
4. Радиоизотопные исследования:
• При сцинтиграфии скелета может отмечаться диффузное усиление захвата изотопа («суперсцинтиграмма»)
5. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Рентгенография
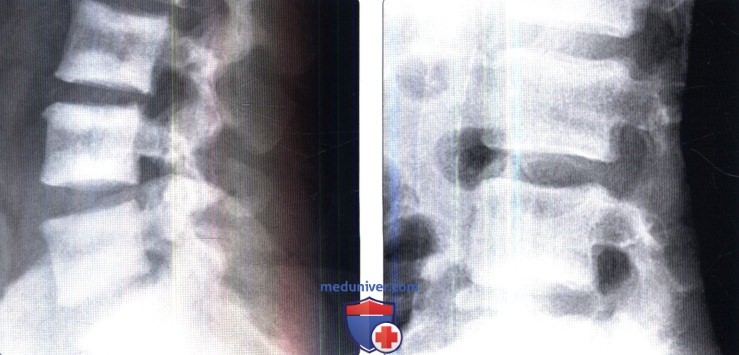
(Справа) Рентгенография в боковой проекции: признаки относительно минимально выраженной почечной остео-дистрофии (ПОД). Нечеткие зоны склероза ограничены участками в непосредственной близости к замыкательным пластинкам, трабекулярная структура кости размыта.
в) Дифференциальная диагностика почечной остеодистрофии:
1. Первичный гиперпаратиреоз:
• Остеопения, резорбция вторичных трабекул
• Эрозии замыкательных пластинок, крестцово-подвздошных суставов
2. Остеомаляция и рахит:
• Смазанность трабекулярной структуры кости
• Смазанность границ кортикальной и губчатой кости
3. Диализная артропатия:
• Артрит, являющийся следствием накопления в тканях сустава кристаллов или амилоида
• Характерна для пациентов, находящихся на диализе (обычно гемодиализе)
• Эрозии, деструкция замыкательных пластинок
• Мягкотканные образования, представляющие собой депозиты амилоида или кристаллов
4. Остеопетроз:
• Четко ограниченные полосы склероза в области замыкательных пластинок
5. Болезнь Педжета:
• Утолщение кортикальных стенок позвонков («фоторамка»)
• Утолщенные, хаотично ориентированные костные трабекулы
6. Дискогенный склероз:
• Нормальные костные трабекулы
• Остеофиты, снижение высоты межпозвонкового диска
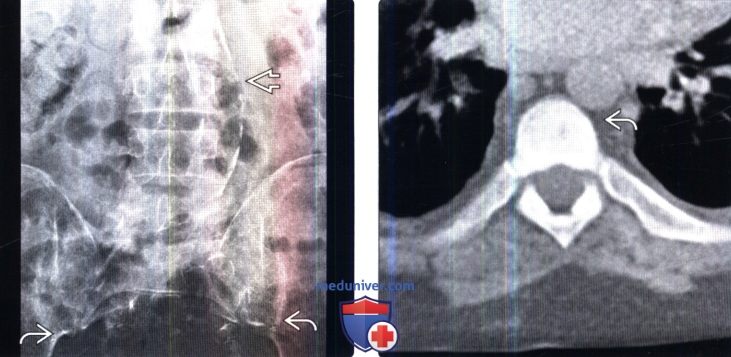
(Справа) Аксиальный КТ-срез грудного позвонка: признаки склерозирования и смазанность трабекулярной структуры кости на фоне почечной остеодистрофии. Рентгенологическая картина ПОД более однообразная и диффузная, чем это бывает при склерозирующих метастазах.
г) Патология. Общие характеристики:
• Этиология:
о Вторичный ГПТ:
— Нарушение экскреции фосфора почками → ↓ уровня кальция в сыворотке крови → усиление секреции паратгормона (ПГ)
— Усиление секреции ПГ → усиление резорбции костной ткани
о Остеомаляция:
— Нарушение образования активной формы витамина D
— Интоксикация алюминием у диализных пациентов также ранее рассматривалась как причина остеомаляции, однако на сегодняшний день она имеет в основном лишь историческое значение:
Изменения диализной среды позволили устранить эту проблему
• Сочетанные изменения:
о Кальцификация мягких тканей
д) Клинические особенности:
1. Клиническая картина:
• Бессимптомное течение до момента развития патологического перелома
2. Демография:
• Эпидемиология:
о Часто развивается у пациентов с хронической почечной недостаточностью
3. Течение заболевания и прогноз:
• Увеличение риска переломов
• Гемодиализ может становиться причиной развития диализной артропатии
4. Лечение почечной остеодистрофии:
• Витамин D, соблюдение диеты, препараты, связывающие фосфор
Редактор: Искандер Милевски. Дата публикации: 9.9.2019
Почечная остеодистрофия ( Минерально-костные нарушения, связанные с хронической болезнью почек )
Почечная остеодистрофия – это изменение морфологии костей у пациентов с хроническим заболеванием почек, вызванное нарушением минерально-костного обмена. Симптомы включают патологические переломы, костные боли, деформацию скелета. Диагностика основана на данных биопсии, рентгенографии, денситометрии, КТ и МРТ, маркерах костного обмена. Лечение подразумевает коррекцию кальций-фосфорного обмена: назначают метаболиты витамина Д, фосфат-связывающие средства. При отсутствии эффекта возможно выполнение паратиреоидэктомии, в исключительных случаях производят трансплантацию почки.
МКБ-10
Общие сведения
Термин почечная остеодистрофия используется с 1943 года, когда была выявлена связь между костными изменениями и ХПН. В 2006 году предложено название МКН-ХБП (минерально-костные нарушения, связанные с хронической болезнью почек), патологию стали рассматривать как прогрессирующее осложнение почечной недостаточности. Нарушение присутствует у большинства пациентов с ХБП при снижении скорости клубочковой фильтрации ниже 50%, у 90-100% больных (взрослых и детей) с терминальной стадией ХПН, находящихся на заместительной терапии. Риск переломов по сравнению с общепопуляционным повышается в 4-5 раз. У пациентов старше 60 лет метаболическую остеопатию регистрируют в 3 раза чаще.
Причины
В норме костная ткань постоянно ремоделируется, а почки поддерживают нормальный уровень фосфора и кальция в крови. При гипокальциемии любого генеза паращитовидные железы выделяют гормон, который провоцирует вымывание минерала из костей, что приводит к их деминерализации. Почечная остеодистрофия – один из признаков хронической почечной недостаточности, которая является исходом многих урологических и нефрологических патологий. Поэтому заболевания, вызывающие ХПН, одновременно считают триггерами нарушения костного метаболизма:
К утяжеляющим факторам относят неправильное питание, приводящее к гиповитаминозу витамина D, состояние постменопаузы, сопровождающееся нарушением минерального обмена, вредные привычки. К ренальной остеопатии предрасполагает пожилой возраст, неадекватный прием кальцитриола. У больных, принимающих антациды по поводу язв ЖКТ или получающих заместительную почечную терапию, в организме накапливается алюминий. Это является дополнительной причиной остеомаляции на фоне ингибирования активности остеобластов.
Патогенез
Почечная остеодистрофия описывается как результат гиперпаратиреоза, вторичной гиперфосфатемии с гипокальциемией, провоцируемых снижением экскреции фосфатов поврежденными почками. Наиболее важной причиной снижения уровня кальцитриола при ХПН является высокий уровень фактора роста фибробластов 23 (FGF23, фосфатонин), который вырабатывается остеоцитами и остеокластами в ответ на гиперфосфатемию. Соединение способствует уменьшению реабсорбции фосфора в проксимальных канальцах нефрона, блокирует активность 1-альфа-гидроксилазы.
1-альфа-гидроксилаза влияет на трансформацию 25(OH)D в 1,25(OH)2D и уменьшение всасывания витамина D стенками кишечника. Этот компенсаторный механизм поддерживает уровень фосфатов в норме при их усиленной экскреции с мочой. Поскольку большое количество FGF23 необходимо для поддержания нормального уровня сывороточного фосфора, синтез кальцитриола подавляется, что провоцирует снижение абсорбции Са, гипокальциемию. Этому же способствует деструкция проксимальных канальцев (место образования кальцитриола), ацидоз на фоне уремии, снижение запасов субстанций для выработки активного гормона.
Гипокальциемия поддерживается еще одним компенсаторным механизмом – усилением секреции паратиреоидного гормона. Его чрезмерная выработка увеличивает скорость резорбции, приводит к изменениям структуры скелета за счет вторичного гиперпаратиреоза. Прогрессирование ренальной дисфункции с гиперфосфатемией стимулирует гиперплазию паращитовидных желез, гиперсекрецию паратиреоидных гормонов, что постепенно ведет к развитию аденомы. Усиленный обмен и ремоделирование кости заканчиваются нарушением ее архитектоники, минерализации, утратой прочности.
Классификация
В основе систематизации патологии лежит оценка результатов гистологического исследования биоптатов костной ткани. Выделяют три основополагающих процесса, обозначаемых английской аббревиатурой TMV: интенсивность метаболизма (низкий, нормальный, высокий), минерализацию кости (нормальная, нарушенная), объем (низкий, в норме, высокий). Классификация была предложена экспертами в 2009 году, основана на корреляции между активностью обменных процессов костной ткани, морфологическими изменениями и содержанием в крови интактного паратиреоидного гормона. Почечная остеодистрофия, связанная с ХБП, может протекать:
К наиболее распространенным формам почечной остеопатии относят фиброзный остеит и смешанную остеодистрофию (высокий метаболизм), умеренный ВГПТ (нормальный костный метаболизм), адинамическую костную болезнь и остеомаляцию, для которой характерен низкий уровень обмена. Фиброзный остеит считается классическим проявлением ВГПТ и уремии, встречается в 40%. Остеомаляция и сочетанная форма обнаруживаются менее чем в 10% биоптатов. На долю адинамической болезни, по разным источникам, приходится от 15-60%.
Симптомы почечной остеодистрофии
Патология включает признаки вторичного гиперпаратиреоза, рахита, остеомаляции и остеопороза. Рахит с остеомаляцией встречаются у детей, вторичный гиперпаратиреоз с остеомаляцией – у взрослых. Клиника вариативна, зависит от формы ренальной остеодистрофии. Заболевание долгое время протекает бессимптомно. В последующем пациенты предъявляют жалобы на суставные боли, усиливающиеся при движении, костную ломоту. При накоплении кальция в хрящах отмечается ограничение объема движений из-за утраты эластичности суставных поверхностей, появляется утиная (переваливающаяся) походка.
Кальцификация стенки поверхностных сосудов вызывает кальцифилаксию, что проявляется очагами некроза на коже. Процесс сопровождается кожным зудом, который может быть временным или постоянным. Кальций отвечает за нервно-мышечную передачу, ее нарушение проявляется мышечной слабостью, которая постепенно прогрессирует, распространяясь на верхние конечности. Со стороны нервной системы обнаруживается апатия, постоянная сонливость, ухудшение памяти. Сердечно-сосудистые проявления представлены загрудинной болью, одышкой, тахикардией.
Осложнения
К осложнениям относят переломы и деформации костей, разрывы сухожилий. Со стороны сердца регистрируют очаговые изменения миокарда, клиника напоминает инфаркт. Острый гиперкальциемический криз – неотложное состояние, которое требует немедленной госпитализации и развивается при достижении уровня Са выше 3,5 нмоль/л. Для него характерны резкая слабость, изменение сознания, абдоминальные боли, сопровождаемые неукротимой рвотой. ЭКГ фиксирует нарушение ритма, блокады.
Как осложнения рассматривают кальцификации сосудов, приводящие к атеросклерозу, гипертонии, застойной сердечной недостаточности. Отложение кальцинатов в легких может стать причиной дыхательной недостаточности. Почечная остеодистрофия с низким метаболизмом часто сопровождается тяжелой анемией, устойчивой к лечению эритропоэтином. При этом страдает общее самочувствие, значительно ухудшается качество жизни. У детей вследствие нарушенного минерального обмена развивается карликовость, О-образные и Х-образные деформации нижних конечностей.
Диагностика
Диагноз устанавливают на основании жалоб, данных физикального осмотра, оценки результатов лабораторных и инструментальных исследований. Наиболее информативна биопсия костной ткани, но вмешательство рекомендовано не всем пациентам из-за инвазивности. Процедуру осуществляют в специализированных клиниках для исключения адинамической формы патологии, в спорных ситуациях или при решении вопроса о целесообразности операции. К инструментальным и лабораторным способам диагностики остеодистрофии на фоне болезни почек относят:
Дифференциальную диагностику проводят с миеломной болезнью, остеопорозом внепочечной этиологии, резорбтивной остеомаляцией на фоне дефицита витамина D. Основным критерием является сохранность почечной функции, мочевина и креатинин, как правило, не превышают нормы или снижены незначительно. Причиной остеомаляции иногда служит идиопатическая гиперкальциурия, не связанная с ацидозом. Ученые предполагают, что усиленная потеря Са происходит из-за сопутствующего пиелонефрита с аномальным строением канальцев.
Лечение почечной остеодистрофии
Заместительная терапия без других методик не может устранить нарушения фосфорно-кальциевого обмена и предотвратить костную патологию при терминальной уремии. Поддержка электролитного баланса включает назначение препаратов, которые способствуют обеспечению максимально близкого к норме уровня сывороточного кальция, фосфора, подавляют активность паратиреоидных желез. Адекватное лечение ренальной остеодистрофии во многом определяет качество жизни больных.
Огромное значение имеет диета, поскольку именно с пищей поступает большинство минералов. Гиперфосфатемию предупреждают ограничением продуктов, содержащих большое количество белка (мясо, молоко, яйца). Концентрацию кальция важно поддерживать на верхней границе нормы, для этого в рацион включают темно-зеленые овощи, тофу, цитрусовые, по показаниям дополнительно вводят кальциевые добавки. Соотношение Са и Р должно составлять 1:1. Врач постоянно контролирует электролиты крови, гормональный профиль, корректируют схему терапии.
Медикаментозное лечение
Выбор того или иного препарата производится с учетом формы остеодистрофии, стадии хронической болезни почек, тяжести вторичного гиперпаратиреоза. При подборе учитывают побочные эффекты от приема медикаментов, выявляющиеся у пациента. К основным группам лекарственных средств относят:
Хирургическое лечение
Удаление ткани паратиреоидных желез показано, если ПТГ превышает 800 пг/мл в течение 3 месяцев, несмотря на консервативную терапию и принятые меры: отмену витамина Д, отказ от использования диализирующего раствора с высоким содержанием Са, соблюдение диеты. Возвратная гиперкальциемия, появление ишемических некрозов, изнуряющий кожный зуд также требуют хирургического лечения. Вмешательство обосновано перед трансплантацией почки, поскольку послеоперационный период сопровождается гиперкальциемией. Наиболее часто выполняют субтотальную паратиреоидэктомию.
Прогноз и профилактика
При своевременной терапии почечная остеодистрофия поддается коррекции. Тяжесть состояния определяется стадией почечной недостаточности; после трансплантации почки прогноз для жизни более оптимистичен. Значительное улучшение самочувствия наблюдается при субтотальной резекции паращитовидных желез – минерализация усиливается через 3-6 месяцев после операции, в течение 10 дней купируется костно-суставной болевой синдром, увеличивается мышечная сила.
Профилактика подразумевает выявление гиперпаратиреоидных состояний, отказ от курения и злоупотребления алкоголем, правильное питание. Превентивные меры для пациентов на ЗПТ включают прием витамина Д после каждого сеанса гемодиализа. При первых симптомах неблагополучия со стороны органов мочевыделения важно сразу обратиться к урологу или нефрологу, что позволит диагностировать патологию на ранней стадии. Адекватное лечение помогает предотвратить или максимально отсрочить развитие почечной недостаточности, а следовательно – и остеодистрофии.