Питание при раздраженном кишечнике с болевым синдромом
Синдром раздраженного кишечника
Синдром раздраженного кишечника — распространенное расстройство пищеварения. Болезнь сопровождается чувством дискомфорта, болью в животе, чувством неполного опорожнения, вздутием и урчанием в животе, запорами и/или диареей. Это функциональное расстройство кишечника, при котором боль в животе непременно связана с дефекацией или изменениями характера и консистенции стула, и это отличает его от функциональной диареи или запора, где боли отсутствуют, и от функционального вздутия, которое не сопровождается модификациями характеристик испражнений.
Боль беспокоит как минимум 1 день в неделю за последние 3 месяца и связана как минимум с 2 или более признаками:
Врачи при постановке диагноза CРК и разделения больных на клинические варианты руководствуются Бристольской шкалой формы стула и используют типы 1 и 2 формы кала для идентификации запора и типы 6 и 7 выделяемых испражнений — для идентификации диареи.
Бристольская шкала формы кала:
1 тип – отдельные плотные комочки, стул по типу «овечьего»
2 тип – кал по типу колбаски, состоящей из комочков
3 тип – вид колбаски с трещинами на поверхности
4 тип – гладкая, мягкая каловая колбаска
5 тип – мягкие шарики с ровными краями
6 тип – кашецеобразный стул, мягкие комочки фекалий с пористой структурой
7 тип – водянистые или полностью жидкие фекалии без плотных комочков.
Особенности течения синдрома раздраженной кишки: склонность к персистированию (от лат. рег-sisto — постоянно пребывать, оставаться) клинической картины (как правило, на протяжении первых двух лет от начала заболевания), рецидивирующему течению с частыми обострениями (особенно в первые 3 месяца после постановки диагноза), одновременное наличие (изначально или появление в последующем) симптомов иных функциональных заболеваний, потенциальная возможность трансформации СРК в клинику других гастроинтестинальных расстройств взаимодействия «ЦНС–кишка».
Диагностика СРК
Будьте готовы, что врач назначит целый ряд анализов и обследований, чтобы исключить другие заболевания 
При постановке диагноза СРК обязательно должны быть исключены симптомы «тревоги»:
Диагностика СРК базируется на трех ключевых пунктах:
Пациенты с типичными симптомами СРК при отсутствии тревожных признаков обычно не нуждаются в проведении дополнительных обследований или нужда в их проведении минимальная.
Лабораторные методы: клинический анализ крови, исследование кала на скрытую кровь, развернутый биохимический анализ крови, фекальный кальпротектин, гормоны щитовидной железы, серологические тесты на целиакию, бактериологическое исследование кала при подозрении на инфекционный генез диареи.
Лечение СРК
Лечение пациентов с синдромом раздраженного кишечника проводится в зависимости от характера и тяжести симптомов, их связи с приемом пищи и дефекацией, наличием социальной дезадаптации и психологических особенностей. Поэтому при планировании терапии рекомендуется выделять больных с легким, среднетяжелым и тяжелым течением.
Поставив диагноз СРК согласно диагностическим критериям, врач, помимо лекарственных препаратов, обязательно назначит лечебное питание.
Лечебная диета при СРК
У людей, имеющих синдром раздраженного кишечника, диета занимает важное место в лечении. Пациентам рекомендуется принимать пищу 5-6 раз в сутки небольшими порциями, не делая больших перерывов между едой.
Лучше придерживаться определенного графика приема пищи – это способствует нормализации работы пищеварительных желез. Диета получится еще более результативной, если вести дневник ежедневного рациона, который поможет выявить продукты, которые ведут к обострению состояния. Так можно откорректировать примерное меню и добиться скорейшего выздоровления.
Для подбора диеты важно установить преобладающие симптомы заболевания, поскольку питание при синдроме раздраженного кишечника с диареей и с запорами будет значительно отличаться.Это может правильно сделать только врач-гастроэнтеролог. Но есть и перечень продуктов, которые не следует употреблять при любых формах СРК.
Что нельзя есть при синдроме раздраженного кишечника?
Боль при синдроме раздраженного кишечника провоцируется растяжением или, наоборот, спазмами кишки. Поэтому диета при СРК направлена на устранение факторов, их вызывающих. К избыточному давлению на кишечную стенку приводят повышенное газообразование, большое количество каловых масс (задерживающихся в кишке при запорах). Метеоризм и нарушение моторной функции кишечника возникают как из-за погрешностей в диете, так и при нарушенной работе органов, вырабатывающих пищеварительные ферменты. Поэтому у имеющих синдром раздраженного кишечника диета исключает следующие продукты питания:
Диета для пациентов с синдромом раздраженного кишечника с диареей
При СРК с диареей важно исключить из питания продукты, которые усиливают перистальтику кишечника и разжижают стул: овощи и фрукты с большим содержанием клетчатки и сахара (капуста, свекла, яблоки), сухофрукты, некоторые злаковые и крупы – диета при синдроме раздраженного кишечника с диареей подразумевает отказ от черного хлеба, отрубей. Рекомендуются к употреблению продукты, закрепляющие стул, такие как рис, чай, при хорошей переносимости – кефир, выпущенный более чем за сутки до употребления в пищу.
Питание пациентов при синдроме раздраженного кишечника с запорами
Диета при синдроме раздраженного кишечника с запорами заключается в употреблении продуктов, улучшающих моторную функцию кишечника. К таким продуктам относят: овощи и фрукты – для послабляющего эффекта их лучше обрабатывать термически, сухофрукты и отвары из них, отруби и овсяная каша, кисломолочные продукты, в том числе кефир первых суток изготовления. Не рекомендуется питание при синдроме раздраженного кишечника с запорами продуктами, замедляющими моторику желудочно-кишечного тракта: рис, белый хлеб, кофеин и танины, которые содержатся в чае, шоколаде и кофе.
Тем, у кого есть синдром раздраженного кишечника, диета помогает восстановить нормальную работу пищеварительной системы, улучшить микрофлору кишечника и устранить часть провоцирующих обострение состояния факторов. Правильное питание пациентов с СРК помогает уменьшить потребность в медикаментозном лечении, а в ряде случаев обходиться без него.
Течение
Пациенты с легкими и нечастыми симптомами обращаются чаще всего к терапевтам с жалобами на нарушение стула, боль носит минимальный характер, у пациентов нет доминирующей психопатологической симптоматики, а качество их жизни, как правило, не страдает или меняется незначительно. Для купирования симптомов в периоде обострения назначаются спазмолитики, слабительные или антидиарейные средства по показаниям, средства, улучшающие микрофлору кишечника.
Основной группой препаратов для лечения болевого синдрома СРК являются миотропные спазмолитики, предпочтение отдается препаратам, воздействующим на гладкую мускулатуру желудочно-кишечного тракта (мебеверин, дицикломин, отилония бромид и масло перечной мяты).
Наиболее распространенным препаратом является мебеверин (дюспаталин, ниаспам, спарекс). Это эффективное спазмолитическое средство нормализует моторную функцию кишечника и может быть использовано не только для купирования острых состояний, но и для длительного курсового лечения.
Течение средней тяжести. Такие пациенты чаще наблюдаются у гастроэнтерологов, отмечают ухудшение качества жизни, повседневной активности, обычно испытывают боль умеренной интенсивности и отмечают психологические нарушения, всегда нуждаются в назначении медикаментозного лечения. Таким больным обязательно рекомендуется психологическое лечение, включая когнитивно-поведенческую терапию, релаксацию, гипноз и др.
Тяжелое течение. Такие пациенты имеют стойкие жалобы, у них обычно доминирует психопатологическая симптоматика, существенно ухудшается качество жизни, они часто обращаются за консультациями к врачам разных специальностей и проводят множество ненужных диагностических исследований. Пациентам показано назначение антидепрессантов (трициклические или ингибиторы обратного захвата серотонина-норадреналина).
Синдром раздраженной кишки: новые рекомендации по диете
Весной 2012 года. Британская диетологичекая ассоциация (BDA) опубликовала рекомендации по диете при синдроме раздраженного кишечника (СРК) у взрослых.
Большая часть утверждений, приведенных в рекомендациях, характеризуется низким уровнем доказательности, что связано с недостатком качественных исследований, которые могли бы быть отобраны для включения в анализ. В связи с этим, авторы приводят также рекомендации по проведению исследований по данной проблеме.
Целью рекомендаций британских коллег явился систематический анализ ключевых аспектов диетологического контроля СРК для разработки доказательных рекомендаций. Группа разработчиков руководства составила список проблем, связанных с диетой пациентов с СРК. В частности: роль молока и лактозы, некрахмальных полисахаридов (НКП) и ферментируемых углеводов в развитии вздутия живота; применение пробиотиков; использование эмпирических и элиминационных диет. По данным обширного литературного поиска и критической оценки исследований группа разработала рекомендации по диете пациентов с синдромом раздраженной кишки, основанные на данных доказательной медицины, а также рекомендации по проведению исследований по данному вопросу. Полученный в итоге алгоритм представляет собой 3 линии диетологического контроля:
Кроме того, группа составила рекомендации для исследователей, содержащие требования к дизайну рандомизированных контролируемых исследований (РКИ).
Клинические рекомендации
Клинические рекомендации включают следующие моменты (в скобках указан уровень доказательности):
В новых рекомендациях по диете приводятся положения и практические советы для диетологов, касающиеся эффективного диетологического контроля симптомов раздраженного кишечника у взрослых. Будущие исследования должны сосредоточиваться на клинической эффективности и/или безопасности применения диеты с использованием объективной оценки симптомов с учетом подтипа синдрома раздраженного кишечника.
Диета при проблемах с кишечником
Правильное питание при синдроме раздраженного кишечника
Важно исключить из рациона продукты и блюда, которые усиливают процессы гниения и брожения в кишечнике. Пищу нужно готовить в неизмельченном виде на пару, отваривать или запекать. Плоды и овощи можно употреблять как в сыром, так и в вареном виде. Принимать пищу рекомендуется 4–6 раз в день. На ночь можно употреблять компоты, кефир, чернослив, свежие фрукты.
Что исключается из диеты
Помощь организму при синдроме раздраженного кишечника с Микразим®
Органическая причина возникновения синдрома раздраженного кишечника не установлена. Принято считать, что основным фактором является стресс. Многие пациенты отмечают, что их симптомы нарастают во время эмоционального напряжения или после употребления определённой пищи. Для облегчения этого состояния рекомендуется увеличить физическую активность и правильно питаться. При сочетании синдрома раздраженного кишечника с ферментативной недостаточностью поджелудочной железы в составе комплексной терапии можно применять ферментный препарат Микразим®, способствующий нормализации пищеварения и полноценному усвоению жиров, белков и углеводов*.
Диета при синдроме раздраженного кишечника
Текст предназначен исключительно для ознакомления. Мы настоятельно призываем не применять диеты, не прибегать к каким-либо лечебным меню и голоданию без присмотра врачей. Рекомендуем к прочтению: «Почему нельзя самостоятельно садиться на диету?».
Диета при синдроме раздраженного кишечника должна обязательно быть направлена на нормализацию процесса пищеварения и устранение имеющихся проблем с ЖКТ. Её необходимо придерживаться не менее трёх месяцев, чаще всего именно за это время удаётся привести организм в порядок.
Суть питания при синдроме раздраженного кишечника сводится к тому, чтобы человек получал полноценное питание и параллельно имел возможность снизить негативные симптомы имеющейся патологии. Важно выделить те продукты, которые стимулируют возникновение чувства дискомфорта, провоцируют запор, диарею или вздутие живота. Подобная пища из рациона должна быть устранена. Особенно это актуально при наличии непереносимости молочного сахара и глютена.
Диета при синдроме раздраженного кишечника делится на 2 типа, в зависимости основного симптома:
При преобладании диареи, следует правильно готовить пищу, лучше всего её перетирать. Ориентироваться нужно только на разрешённый список продуктов. Специалисты при диарее рекомендуют брать за эталон питания диетический стол №4. Он способствует укреплению двигательной функции раздраженного кишечника, уменьшению позывов к дефекации.
Если человек страдает от запоров, то также важно пересмотреть рацион, включить в него продукты, которые стимулируют работу кишечника. В этом случае специалисты рекомендуют обращаться к диетическому столу №3 по Певзнеру.
Не стоит отказываться от диетического питания, если его рекомендовал специалист. Из любого предложенного списка продуктов можно приготовить немало интересных блюд, которые к тому же будут оказывать лечебный эффект и улучшать качество жизни человека с синдромом раздраженного кишечника.
Диета №3 по Певзнеру
Диета №3 по Певзнеру направлена на устранение и предупреждение запоров, если подобная симптоматика превалирует при синдроме раздраженного кишечника у пациента. Кроме того, придерживаясь предложенной схемы питания и устранив из своего меню запрещённые продукты, можно добиться того, что полностью будут ликвидированы боли, вызванные повышенным газообразованием в кишечнике. Ведь придерживаться стола под №3 врачи рекомендуют людям с метеоризмом. (читайте также: Виды и причины метеоризма)
Включая в меню разрешённые продукты, удастся мягко простимулировать работу кишечника, ускорить процесс его естественного опорожнения.
Диета №3 не предполагает ограничения человека в калорийности, она должна соответствовать его массе тела и возрастным потребностям. Количество килокалорий варьируется от 2900 до 3600. При этом преобладать должна углеводная пища – до 450 г углеводов в сутки.
Соблюдая все рекомендации, можно получить следующий эффект:
Привести в норму процесс пищеварения.
Активизировать всасывающую способность желудка.
Усилить выработку ферментов пищеварительной железы.
Увеличить двигательную активность кишечника.
Добиться безболезненного и регулярного опорожнения кишечника.
Диета №3 по Певзнеру – это полноценная схема питания, которая богата на продукты с грубой растительной клетчаткой, способствующих стимуляции перистальтики кишечника.
Разрешённые продукты диеты №3 по Певзнеру
Разрешённые продукты диеты №3 по Певзнеру входят в следующий список:
Овощи: тыква, помидоры, свекла, цветная капуста, огурцы, кабачки, морковь. В отварном виде можно капусту белокочанную и зелёный горошек.
Кисломолочные продукты при отсутствии индивидуальной непереносимости: нежирная сметана, йогурт, творог, независимо от его калорийности, простокваша, сыр не острый, сливки, ряженка. Молоко и напитки на его основе.
Крупы: гречка, ячка, пшено, перловка. Желательно готовить их в виде рассыпчатых каш.
Яйца в отварном виде, всмятку, в виде омлета на пару, но не более 2 штук в день.
Нежирное мясо, нежирную рыбу, молочные сосиски. Мясные продукты лучше отваривать в кусковом виде, иногда можно использовать рубленое мясо.
Морепродукты: креветки, кальмары, мидии.
Не сдобная выпечка, вчерашний хлеб. Хлеб может быть ржаным, отрубным, пшеничным.
Супы лучше всего готовить на овощном отваре. Это может быть свекольник, окрошка, щи, борщ.
Субпродукты, холодец, студень.
Сладкие фрукты, ягоды: ананас, апельсины, бананы, виноград, голубика, дыня, киви, клубника, клюква, лимон, малина, мандарины, папайа, ревень, черника.
Домашнее варенье, покупной мармелад без эмульгаторов и искусственных красителей, любой вид мёда.
Отвар пшеничных отрубей.
Укроп, сельдерей, петрушку, лавровый лист в качестве приправ. Соусы можно делать на томатной и сметанной основе, либо на некрепком рыбном или мясном бульоне.
Из жиров разрешается добавлять растительные масла в блюда, можно включать в пищу сливочное масло и мягкий маргарин.
Орехи: все, кроме фисташек, арахиса и кешью, но в небольших количествах, семена подсолнечника и тыквы;
Чай чёрный и зелёный, отвары трав, фруктовые, компоты. Кроме того, разрешено миндальное, овсяное, соевое, рисовое молоко.
Сахаросодержащие продукты: глюкоза, кленовый сироп, стевия, сахар (в ограниченном количестве), шоколад (темный и молочный)
Запрещённые продукты
Хотя диета №3 по Певзнеру предлагает полностью исключить из меню следующие запрещённые продукты:
Сдобное тесто, слоеное тесто, хлеб, изготовленный из муки высшего сорта.
Мясо жирных сортов, из птицы запрещены гусь и утка. Полуфабрикаты, рафинированные продукты.
Копченые и любые консервированные продукты (в том числе и фрукты).
Рыба солёная и копчёная, а также рыба жирных сортов.
Яйца, приготовленные в виде яичницы.
Из круп под запрет попадает манная крупа, вермишель, бобовые, пшеница, рожь, ячмень;
Молочные продукты: мягкие сыры, а также все молочные продукты, за исключением тех, которые не содержат лактозу.
В качестве десертов не следует использовать любые изделия, содержащие кремы, а также кисель.
Из фруктов и ягод не следует употреблять: абрикосы, арбузы, вишня, гранат, грейпфрут, груши, манго, нектарины, персики, сливы, хурма, черешни, яблоки.
Подсластители: кукурузный сироп, мёд, сахарные спирты (ксилит, мальтит, сорбит), сироп агавы, фруктоза.
Соусы нельзя жирные, острые, на основе горчицы.
Из напитков под запрет попадает крепкозаваренный чай (в том числе ромашковый чай), кофе и какао, молочная сыворотка, спиртное, фруктовые соки.
Запрещены такие жиры, как говяжий, бараний и все кулинарные жиры.
Орехи (арахис, кешью, фисташки), сухофрукты, консервированные фрукты;
Диетотерапия больных с синдромом раздраженного кишечника

Существуют различные точки зрения относительно значения факторов питания в лечении СРК – от полного его отрицания до конкретных подходов в решении этого вопроса, наметившихся в основном в последнее время. Это обусловлено значительной неоднородностью СРК по этиопатогенезу, клиническому течению, а также недостаточностью доказательной базы влияния различных продуктов питания на патогенетические механизмы указанного заболевания.
В настоящее время достоверно установлено, что алиментарными триггерами СРК являются три основные группы пищевых веществ:
✸ 1. пищевые олигосахариды (фруктаны и галактаны), дисахариды (лактоза), моносахариды (фруктоза) и полиолы (сахарные спирты – маннит, ксилит, сорбит, мальтит, изомальтит), объединяемые под названием FODMAP (от первых букв «Fermentable Oligosaccharides, Disaccharides, Monosaccharides and Poliols») и относящиеся к семейству плохо всасываемых короткоцепочечных углеводов, которые склонны к сбраживанию в присутствии кишечных бактерий;
✸ 2. химические компоненты пищи, способные стимулировать энтеральную нервную систему;
✸ 3. глютен-компонент клейковины злаковых (пшеницы, ржи, ячменя) у лиц, не страдающих ► целиакией.
Следует иметь в виду, что выраженность симптомов СРК при употреблении FODMAPs зависит не только от их количества, но и от особенностей их усвоения в кишечнике. Симптомы СРК могут усиливаться в большей степени при употреблении продуктов, содержащих лактозу и сахарозу, у больных с недостаточной продукцией тонкой кишкой ферментов, обеспечивающих их усвоение (соответственно лактазой и сахаразой – изо-мальтазой), что может быть верифицировано с помощью водородного дыхательного теста с лактозой или путем изучения указанной ферментативной активности в биоптате тонкой кишки. Провокации симптомов СРК способствуют также избыточное бактериальное обсеменение тонкой кишки и ускоренный тонкокишечный транзит.
С учетом вышеизложенного следует отдавать предпочтение альтернативным продуктам с более низким содержанием FODMAPs:
✸ по фруктозе – цитрусовые, ягоды, бананы, виноград, нектарины, дыня, киви; по лактозе – безлактозные молокопродукты, рисовое молоко, твердые сыры;
✸ по фруктанам и галактанам – крахмалсодержщий рис, кукуруза, картофель, из овощей – тыква, салат, огурцы, сладкий перец, зеленая фасоль, помидоры, баклажаны;
✸ по полиолам – сахар, глюкоза, подсластители, не заканчивающиеся на «-ол» (сукралоза, аспартам, стевия и др.).
Небольшое количество FODMAPs содержится в необработаных мясных продуктах. Высокий эффект от использования «диеты low FODMAPs» отмечается у больных СРК с метеоризмом и диареей.
Важно также ограничивать употребление с пищей потенциально биологически активных химических веществ, которые являются основными афферентными стимуляторами энтеральной нервной системы и могут формировать висцеральную гиперчувствительность, играющую важную роль в патогенезе СРК. В их числе продукты, содержащие в значительном количестве салицилаты (особенно растительного происхождения), консерванты, красители и усилители вкуса (бензоаты сульфаты, нитраты и др.). Впрочем, не исключено, что повышенная чувствительность к указанным компонентам пищи может быть специфической. Последнее может быть установлено с помощью элиминационной диеты и плацебо-контролируемой провокации.
Веские доказательства наличия непереносимости глютена, не связанной с целиакией, у некоторых больных СРК послу жили основанием для постановки вопроса об ограничении в питании таких пациентов продуктов, богатых глютеном. Однако верификация таких больных возможна лишь путем использования элиминационных или провокационных диет, так как у них в крови не определяются ассоциированные с целиакией антитела. В связи с этим задачей исследователей является разработка биомаркеров непереносимости глютена без целиакии. Впрочем, необходимо иметь в виду, что од ним из углеводных остатков пшеницы является фруктан, который может быть триггерным фактором, способным провоцировать появление функциональных нарушений со стороны кишечника. В то же время в экспериментах на мышах, экспрессирующих HLADQ8, показано, что глютен может вызывать нарушения нейромоторной функции и микробной флоры кишечника без морфологических признаков его повреждения.
Уменьшению метеоризма может способствовать ограничение употребления продуктов, обусловливающих газообразование, – бобовых (фасоль, горох, бобы, чечевица идр.), некоторых овощей (белокочанная, брюссельская, цветная капуста, брокколи, редис, брюква, кольраби, лук и др.), избы точного количества некоторых фруктов (сливы, яблоки, изюм и др.) и соков из фруктов, богатых FODMAPs (абрикосовый, сливовый, яблочный и др.), а также мяса, рыбы, яиц. Следует иметь в виду, что у некоторых людей усилению газообразования способствует употребление жирной пищи.
Диеты назначаются на 6 недель; при существенном улучшении в течение последующих 5 недель еженедельно последовательно через день рекомендуют пробно включать один из разновидностей FODMAPs. Так:
✸ первая неделя – полиолы (маннитол и сорбитол): 1/2 стакана грибов, 4 сушеных абрикоса;
✸ вторая неделя – дисахарид (лактоза): 250 мл молока или 200 мл йогурта;
✸ третья неделя – моносахарид (фруктоза): 2 чайные ложки меда;
✸ четвертая неделя – фруктаны (олигосахариды): 2 кусочка пшеничного хлеба;
✸ пятая неделя – галактаны (олигосахариды): 1/2 стакана чечевицы или бобовых.
При возобновлении симптомов продукты, содержащие указанные разновидности FODMAPs, в дальнейшем исключают из рациона, заменяя их альтернативными в пределах одной продовольственной группы, разнообразив при этом диету. При отсутс твии эффекта после 6 недель соблюдения диеты следует учесть влияние природных химикатов и глютена.
Выводы. Доказана целесообразность ограничения в рационе больных СРК продуктов, богатых FODMAPs («диета low FODMAPs»). Научно обосновано внедрение стратегии ограничения употребления продуктов, богатых химически активными веществами и глютеном. Требуется индивидуальный отбор таких больных, что в настоящее время возможно лишь с помощью элиминационных и провокационных диет или теста активации базофилов, осуществляемого in vitro, в отношении химических компонентов пищи.
по материалам статьи: «Современные подходы к диетотерапии больных с синдромом раздраженного кишечника» Н.Б. Губергриц, д.м.н., профессор, Ю.В. Линевский, д.м.н., профессор, К.Ю. Линевская, к.м.н., П.Г. Фоменко, к.м.н., К.А. Воронин, Донецкий национальный медицинский университет им. М. Горького; статья опубликована в медицинской газете «Здоровье Украины» в номере 1(31) за февраль 2014 года,
Диета при синдроме раздраженного кишечника
Диета при синдроме раздраженного кишечника имеет множество особенностей. Все ради того, чтоб ваш кишечник успокоился и перестал напоминать о себе болью, запорами, диареей, метеоризмами и прочими симптомами, которые не дают спокойно жить пациенту.
Особенности лечебно-профилактического питания при синдроме раздраженного кишечника
Питание при синдроме раздраженного кишечника должно быть регулярным, частым и небольшими порциями.
Запрещенные и разрешенные продукты при синдроме раздраженного кишечника с запорами
Если вас преследуют запоры, в вашем меню должно быть как можно больше продуктов с высоким содержанием пищевых волокон. Конечно, все они хорошо нам знакомы. Это:
Они заставят потрудиться ленивый кишечник, благотворно сказываясь на его моторике, и избавят от сопутствующих неприятных симптомов, таких как чувство тяжести, вздутие, тошнота и т.п.
Остерегайтесь рафинированных углеводов, которые камнем ложатся в наших животах. Ограничивайте следующие проукты:
Запрещенные и разрешенные продукты при синдроме раздраженного кишечника с диареей
Жидкий пенистый стул нередко свидетельствует о том, что болезнь вступила в свою острую фазу. Диета при синдроме раздраженного кишечника в период диареи должна быть особенно щадящей, с максимальным исключением повреждающих факторов, в том числе грубых пищевых волокон.
По-прежнему действуют запреты на:
На период, пока не стихнут острые симптомы, придется отказаться:
Питание при раздраженном кишечнике с болевым синдромом
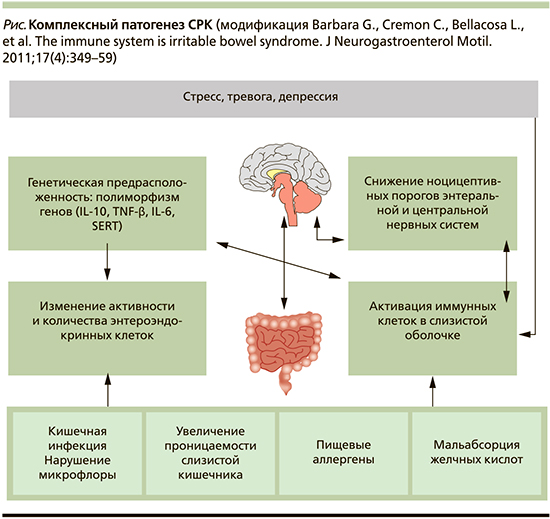
Синдром раздраженного кишечника (СРК) — наиболее распространенное функциональное заболевание желудочно-кишечного тракта, заболеваемость которым варьирует от 7% в странах Юго-Восточной Азии до 21% в странах Северной и Южной Америки. Для СРК характерны висцеральная гиперчувствительность, патологические моторные реакции кишечника и психологические нарушения. Из-за многофакторности этиопатогенеза заболевания выбор терапии определяется доминирующими симптомами. В терапии СРК различные подходы: коррекция эмоционального фона при помощи психотерапии и средств, влияющих на вегетативную нервную систему, коррекция образа жизни и диеты, воздействие на состав/количество кишечной микрофлоры, использование фармакологических препаратов, влияющих на моторную функцию кишечника, и др. Индивидуальность клинических проявлений, имеющихся у каждого конкретного пациента обусловливает необходимость разработки индивидуализированных схем лечения, основанных на тяжести доминирующих симптомов, наличии и природе сопутствующих психологических нарушений.
В последние годы отмечается значительный рост интереса к диетотерапии СРК вследствие усиления интереса в обществе к правильному питанию и выбору пищи, осознанию факта, что диета является первичным поведенческим фактором контроля симптомов непосредственно самим пациентом. Кроме того, были получены доказательства эффективности некоторых методов диетологической коррекции проявлений СРК. В то же время оценка взаимосвязи симптомов заболевания и используемого пациентом рациона (или отдельных факторов питания) является достаточно трудной задачей в связи с тем, что химический состав большей части пищевых продуктов и блюд является сложным и неоднородным. Еще более многогранны механизмы взаимодействия компонентов пищи с кишечником и микробиотой, что еще больше усложняет оценку взаимосвязи проявлений заболевания с использовавшимися нутриентами в каждом конкретном случае.
Во-первых, пища может оказывать воздействие на моторику и секрецию кишки еще в цефалическую фазу, когда вид, запах и вкус пищи запускают каскад сигналов из центральной нервной системы на вегетативную, что в конечном итоге может обусловливать изменение моторной функции кишечника, увеличивать секрецию ферментов и т. д. Поступление в просвет кишечника химуса и стимуляция механорецепторов, находящихся в кишечной стенке за счет ее растяжения, запускает ряд рефлекторных эффектов (например, гастроколитический рефлекс), что может обусловить спазм гладкой мускулатуры или усиление моторики. Появление симптомов может быть обусловлено употреблением трудноперевариваемых, осмотически активных компонентов пищи, нахождение которых в просвете кишечника приводит к поступлению в него жидкости и как следствие увеличению объема химуса, перерастяжению кишечной стенки и ускорению транзита. Трудноперевариваемые компоненты пищи могут подвергаться ферментации бактериями в просвете кишечника. Этот процесс сопровождается выделением газов, которые могут усилить описанные ранее патофизиологические воздействия.
Появление симптомов СРК может быть обусловлено и рядом гуморальных воздействий. В частности, стимуляция рецепторных полей кишки пищей или ее компонентами (пептиды, жирные кислоты и т. д.) приводит к высвобождению множества нейротрансмиттеров и гормонов (серотонина, холецистокинина, глюкагоноподобного пептида-1, пептида YY, мотилина, инкретинов и энкефалинов) с последующей реализацией их действия. Салицилаты пищи могут прямо активировать тучные клетки у восприимчивых индивидуумов.
Некоторые компоненты пищи могут нарушать целостность эпителия кишки, что может проявляться изменениями кишечной проницаемости, с последующими реакциями пищевой непереносимости. Наконец, большой набор пищевых продуктов известен способностью влиять на состав и численность кишечной микробиоты, что может приводить к изменению активности кишечной части вегетативной нервной системы, запуску иммунных реакций, изменению метаболического профиля. Поэтому изменение состава и объема съедаемой пищи может способствовать устранению симптомов у больных СРК.
В результате скрининга пищевых веществ, способных уменьшать проявления СРК, мы остановились на трех, эффект которых по отдельности был оценен в различных открытых или контролируемых исследованиях с участием этой группы больных: инулин, куркумин и пиридоксин. Предыдущими исследованиями было показано, что у больных СРК с преобладанием запоров в структуре питания наблюдается недостаточное потребление указанных факторов. Потенциальные механизмы, лежащие в основе эффективности указанных средств, приведены ниже.
Инулин — полисахарид, полимер фруктозы, имеющий естественное происхождение, относится к группе пищевых волокон. Считается, что основное действие пищевых волокон заключается в сокращении времени кишечного транзита, что проявляется увеличением частоты дефекаций. Стимуляция двигательной функции кишечника достигается усилением желчеотделения, размягчением и увеличением объема кишечного содержимого. В присутствии пищевых волокон уменьшается скорость расщепления пищевых полимеров пищеварительными ферментами, в связи с чем ослабляется интенсивность высвобождения гормонов обратной связи в двенадцатиперстной, подвздошной и ободочной кишке. Без достаточного влияния обратной связи замедляется опорожнение желудка, увеличивается время транзита по тонкой кишке, что может сопровождаться неприятными ощущениями переполнения живота и урчанием. Исследования показали, что пищевые волокна различаются по способности замедлять опорожнение желудка: так, у отрубей и пектина эта способность оказалась очень выраженной, а оболочки семян подорожника такого эффекта не оказывали, более того, для инулина был установлен дозозависимый эффект ускорения ороцекального транзита. Вероятно, влиянием этого фактора можно объяснить то, что уменьшение выраженности абдоминальной боли и метеоризма достигалось в большем количестве случаев при использовании растворимых пищевых волокон (псиллиум, частично гидролизованная гуаровая камедь, фруктоолигосахариды) по сравнению с нерастворимыми пищевыми волокнами (пшеничные, кукурузные отруби и обезжиренное семя льна). Инулин стимулирует рост бифидумбактерий и подавляет активность протеолитических ферментов условно-патогенных и патогенных микроорганизмов, что может быть использовано при создании специализированных и обогащенных пищевых продуктов. При ферментации инулина образуются короткоцепочечные жирные кислоты (ацетат, пропионат, бутират), которые колоноциты используют в качестве основного источника энергии, что необходимо для их правильного функционального созревания и поддержания архитектоники эпителия. Описанный в настоящих рекомендациях пищевой продукт содержит в составе инулин, а технология его использования предполагает поступление этого фактора в дозе 3 г/сут, что составляет 30% от рекомендуемой дозы.
Куркумин — гидрофобный низкомолекулярный флавоноид, экстрактируемый из высушенных корней желтого имбиря. Ярко-желтый порошок имбиря широко используется в качестве специй кухни Юго-Восточной Азии, а индийская Аюрведа рекомендовала его к применению при заболеваниях желчных путей, кашле, диабетических язвах, ревматизме и синуситах. Куркумин считается фармакологически безопасным на том основании, что в составе специй на протяжении веков он потреблялся в дозах до 100 мг/сут. В ряде исследований дозы до 8 г куркумина переносились пациентами удовлетворительно. Куркумин обладает довольно низкой биодоступностью, однако при совместном использовании его с рядом соединений, например в комбинации с алкалоидом пиперином, биодоступность его увеличивается в 20 раз. Клеточные эффекты куркумина реализуются посредством ингибирования каскадов липооксигеназы/циклооксигеназы, ксантиндегидрогеназы/оксидазы, усилением активности супероксиддисмутазы и глутатионпероксидазы, действием на протеины клеточного цикла (циклин D1 и р21), цитокины (ФНО-α, ИЛ-1, ИЛ-6 и хемокины) и рецепторы (рецептор эндотелиального фактора роста и НЕR2). Куркумин является антиоксидантом, который непосредственно инактивирует свободные радикалы семейств кислорода и азота. Влияние куркумина на эти клеточные сигнальные пути зафиксировано в тканях кишечника, почек, сетчатке глаза и периферической нервной ткани. Несколькими исследованиями подтверждена эффективность куркумина в предупреждении и лечении воспалительных заболеваний кишечника. Так, куркумин в дозе 500 мг 2 раза в сутки уменьшал тяжесть течения болезни Крона и неспецифического язвенного колита у взрослых к контрольному сроку 3 нед. При местном применении он способствовал сокращению времени заживления язв кишечника, индуцированных активацией провоспалительного каскада реакций NF-kB у крыс. В рандомизированном 8-недельном исследовании с частичным ослеплением отмечено уменьшение выраженности болевого синдрома у 65% больных СРК, получавших куркумин, однако отсутствие плацебо-контроля снижает ценность полученных результатов.
Целесообразность использования пиридоксина обусловлена результатами исследований, в которых была обнаружена достоверная (р=0,031) обратная зависимость между выраженностью симптомов СРК и содержанием витамина В6 в рационе. Авторы этих работ приводят несколько возможных объяснений этим находкам. Например, дериват витамина В6 — 6-азофенил-2,4-дисульфоновая кислота является антагонистом Р2Х-рецепторов, которые регулируют моторику кишечника и восприятие болевых ощущений.
Учитывая эти данные, были сформированы медико-биологические требования, в соответствии с которыми специалистами лаборатории пищевых биотехнологий и специализированных продуктов ФГБУН «ФИЦ питания и биотехнологии» совместно с ЗАО «Валетек Продимпэкс» (РФ) разработаны рецептура и технология производства специализированного пищевого продукта диетического лечебного питания в виде сухого концентрата киселя с витаминами и инулином для включения в рацион больных СРК с преобладанием запоров. Опытная партия продукта для проведения клинических испытаний выработана в промышленных условиях ЗАО «Валетек Продимпэкс», продемонстрировала хорошую переносимость и способствовала учащению стула.
2. Термины и определения
2.1. Классификация СРК (клиническая)
В зависимости от изменений стула выделяют:
— СРК с преобладанием диареи (СРК-Д), для которого характерно наличие жидкого стула (6-го или 7-го типа по Бристольской шкале) в 25% дефекаций и более и плотного стула (1-го или 2-го типа по Бристольской шкале) в 25% дефекаций и менее. Данный тип встречается приблизительно у 1/3 пациентов с СРК, чаще у мужчин.
— СРК с преобладанием запоров (СРК-З), для которого характерно присутствие плотного стула (1-го или 2-го типа по Бристольской шкале) в 25% дефекаций и более и жидкого стула (6-го или 7-го типа по Бристольской шкале) в 25% дефекаций и менее. Данный тип СРК также встречается в 1/3 случаев заболевания, чаще у женщин.
— СРК со смешанным характером консистенции стула (СРК-С), для которого характерно 25% случаев и более как плотного, так и неоформленного стула, составляет от 1/3 до ½ случаев заболевания.
— Неклассифицируемый вариант СРК (СРК-Н): пациенты, отвечающие диагностическим критериям СРК, у которых нарушения параметров дефекации не могут быть отнесены ни к одной из трех упомянутых групп.
Для описания консистенции стула может применяться Бристольская шкала формы кала, согласно которой плотному стулу соответствуют типы 1 и 2, а жидкому — типы 6 и 7 (табл. 1).

2.2. Диагностика в соответствии с Международной классификацией болезней десятого пересмотра (МКБ-10)
Другие болезни кишечника (К55—К64)
Синдром раздраженного кишечника (К58):
— К58.0 синдром раздраженного кишечника с диареей.
— К58.9 синдром раздраженного кишечника с запорами.
3. Принципы диагностики СРК
Диагноз СРК устанавливается при наличии хронических симптомов, отвечающих указанным критериям, после надлежащего исключения органической патологии желудочно-кишечного тракта (ЖКТ) (наличия описанных ниже «симптомов тревоги»).
При установлении диагноза СРК следует оценить наличие следующих характерных симптомов:
1. Боль в животе, характеризующаяся у больных СРК следующим:
— хроническое течение (наличие боли не реже 1 дня в неделю в течение 3 мес при общей продолжительности не менее 6 мес);
— боли связаны с дефекацией, изменением частоты или формы стула.
2. У больных СРК могут наблюдаться жалобы, не связанные непосредственно с заболеванием, которые могут быть обусловлены наличием нескольких функциональных расстройств органов желудочно-кишечного тракта:
— чувство раннего насыщения/переполнения в верхних отделах живота, тошнота, изжога;
— урологические симптомы (никтурия, учащенные и императивные позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря) — раздраженный мочевой пузырь;
— диспареуния (появление боли при половом сношении) у женщин;
Симтомы, требующие дополнительного обследования при подозрении на наличие у больного СРК
Приведенные ниже симптомы могут сопровождать органическую патологию ЖКТ и должны являться показаниями к углубленному обследованию, в большинстве случаев к проведению эндоскопического исследования ЖКТ:
— необъяснимая потеря массы тела;
— наличие крови в стуле;
— дебют заболевания в пожилом возрасте;
— симптоматика в ночное время;
— необъяснимое повышение СОЭ;
— необъяснимые изменения в биохимическом анализе крови.
3.2. Дифференциальный диагноз
Дифференциальный диагноз СРК с запорами проводится со следующими заболеваниями.
При преобладании запоров необходимо исключить:
— обструкцию кишки опухолевой природы. Особенно актуально у пациентов старше 45 лет и при наличии в семейном анамнезе случаев рака толстой кишки;
— побочные действия лекарственных препаратов (антидепрессанты, нейролептики, кальциевые блокаторы);
При преобладании болевого синдрома нужно исключить:
— частичную обструкцию тонкой кишки;
— заболевания желчевыводящих путей.
4. Лечение
4.1. Виды, формы, условия оказания медицинской помощи пациенту с данным заболеванием или состоянием
Целью лечения больных СРК являются достижение ремиссии заболевания (купирование болевого синдрома, коррекция нарушений моторики) и восстановление социальной активности.
Лечение в большинстве случаев проводится амбулаторно, госпитализация предусмотрена для проведения углубленного обследования и при трудностях в подборе терапии.
В лечении больных СРК можно выделить три основных этапа.
Первый этап — это общие мероприятия, включающие образование больных, диетические рекомендации и ведение пищевого дневника с отметками о наличии симптомов. Образование больного ставит перед собой целью ознакомление пациента в доступной форме с сущностью заболевания и его прогнозом. Важно переключить внимание пациента на нормальные показатели проведенных исследований. Больной должен поверить, что у него отсутствует тяжелое органическое заболевание, угрожающее его жизни. Диетические рекомендации включают обсуждение индивидуальных привычек питания, выделение продуктов, употребление которых вызывает усиление симптомов заболевания, — для определения продуктов питания, которые могут вызвать ухудшение состояния у конкретного пациента, целесообразно рекомендовать больному ведение «пищевого дневника».
Второй этап лечения больных СРК — проведение симптоматического лечения, когда коррекция образа жизни и нормализация питания недостаточно эффективны в устранении симптомов. Для устранения запора рекомендуется использование препаратов пищевых волокон — псиллиума (до 30 г, разделенных на несколько приемов), лактулозы (10—30 мл 1—3 раза в сутки), препаратов полиэтиленгликоля (17—34 г/сут), агонистов 5НТ4-серотониновых рецепторов (прукалоприд 1—2 мг 1 раз в сутки). При выраженном болевом синдроме применяют миотропные спазмолитики (дицикломин 10—20 мг 1—2 раза в сутки, отилониум 40—80 мг 2—3 раза в сутки, мебеверин 135 мг 3 раза в сутки), препараты масла мяты перечной (250—750 мг 2—3 раза в сутки), селективные ингибиторы обратного захвата серотонина и 5НТ3-антагонисты (алосетрон 0,5—1 мг 2 раза в сутки). За рубежом доступны активаторы хлорных каналов (любипростон 8 мкг 2 раза в сутки) и агонисты гуанилатциклазы С (линаклотид 290 мкг 1 раз в сутки).
Третий этап лечения больных СРК — применение психотропных препаратов по согласованию с психотерапевтом для уменьшения выраженности болевого синдрома или коррекции имеющихся психологических нарушений. В настоящее время для СРК подтверждена эффективность трициклических антидепрессантов (ТЦА), селективных ингибиторов обратного захвата серотонина (СИОЗС), нейролептиков, а также их сочетаний.
Хирургическое лечение больным СРК не показано.
4.2. Принципы коррекции питания пациентов СРК с преобладанием запоров
Лечебное питание, построенное на основе современных принципов оптимального питания, играет важную роль на всех этапах лечения больных СРК из-за ограниченных возможностей медикаментозной терапии, длительного рецидивирующего течения этого заболевания. Питание, организованное по рациональным принципам, уменьшает нагрузку на кишечник и может способствовать уменьшению вероятности формирования симптомов заболевания.
Более ½ больных СРК отмечают взаимосвязь симптомов заболевания c приемами пищи. Также отмечено, что ограничение в приемах пищи и голодание могут способствовать уменьшению частоты и интенсивности абдоминальной боли. В связи с этим у пациентов часто встречаются приспособительные реакции, связанные с приемом пищи, — сокращение объема разовой порции, исключение из рациона жирной пищи, молока, простых углеводов, кофеина, алкоголя, белковых блюд (мяса), увеличение потребления пищевых волокон (как правило, в неоптимальной разовой и суточной дозах, без адекватного потребления жидкости), что может привести к выраженной несбалансированности рациона, отсроченному появлению новых симптомов, формированию белково-энергетической недостаточности и дефицита микронутриентов, а также стать причиной развития синдрома избыточного бактериального роста в тонкой кишке (СИБР).
4.2.1. Обеспечение рационального питания пациентов с СРК с преобладанием запоров
Для оценки стереотипа питания и выявления основных погрешностей рекомендуется ведение пациентом дневника питания в течение 3—7 дней с обязательным указанием размера порции, хотя бы в общем виде (штуки, половники, ложки, стаканы и т. д.). Использование дневника питания «открывает глаза» пациенту на его пищевое поведение, что может способствовать большей приверженности к предложенной схеме диетотерапии. Анализ данных такого дневника позволит врачу оценить адекватность питания и выявить наиболее значимые нарушения, определить схему их коррекции.
Основные принципы коррекции пищевого поведения больных СРК с преобладанием запоров
Прежде всего следует оптимизировать потребление жидкости. Пациенты обычно знают, что надо много пить, но пьют воду стаканами, что увеличивает диурез и может ограничивать ежедневную активность, особенно у женщин. Более эффективно употребление воды глотками — 2—3 глотка каждые 20 мин периода бодрствования — вода не накапливается, не ограничивает активность тяжестью в животе и учащением мочеиспускания. Самоконтроль адекватности потребления воды следует проводить по влажности языка, которую пациент может самостоятельно оценить во время утренних гигиенических процедур.
Учитывая несбалансированность рациона, больным СРК можно рекомендовать ежедневный профилактический прием в течение всего года поливитаминных препаратов (в дозах, не превышающих нормы физиологического потребления) для устранения дефицита витаминов и микроэлементов, усиления адаптивных возможностей кишечника.
Для правильного запуска каскада пищеварительных рефлексов следует обращать внимание пациентов на тщательность пережевывания пищи, отказ от чтения, просмотра телевизора, активного общения во время еды. При нарушенной функции жевания — консультация стоматолога для оценки возможности ее восстановления.
Для уменьшения объема разовой порции пищи (большие порции могут запускать патологические рефлексы из-за перенапряжения адаптивных возможностей) следует рекомендовать пациентам частое дробное питание — 5—6 раз в сутки, перерывы между приемами пищи должны составлять около 3 ч, 3 основных приема пищи и 3 перекуса. В качестве перекусов возможно употребление фрукта (яблоко, банан), 100 г вязкого йогурта, стакана кисломолочного напитка.
Для учащения и размягчения стула на ночь можно порекомендовать ежедневное употребление порции кисломолочного напитка (кефир или йогурт) с тщательно размешанной чайной ложкой растительного масла, как это рекомендовалось больным СРК с преобладанием запоров в клинике питания еще в советские времена.
Больным СРК необходим полный отказ от употребления так называемой мусорной еды (фаст-фуд, продукты быстрого приготовления, готовые блюда в сетевых супермаркетах) из-за раздражающего действия ее компонентов. Если полный отказ невозможен, следует рекомендовать ограничение порций, уменьшение частоты употребления.
Обязателен полноценный, развернутый ранний завтрак (в пределах 1 ч с момента пробуждения) для запуска гастроколитического рефлекса и формирования позыва на дефекацию. Утренний завтрак является крайне важным, поскольку возникновение болевого синдрома у больных СРК после этого приема пищи происходит реже, в связи с чем отказ от завтрака нежелателен. Следует обратить внимание пациентов на то, что игнорирование позыва на дефекацию крайне нежелательно!
Прием белковых блюд (рыбы, мяса, творога) следует ограничить порцией около 100 г (для лиц физического труда 130 г) за один прием пищи, поскольку большее количество белка не может быть усвоено в тонкой кишке в силу физиологических причин. Неусвоенная часть олиго- и дипептидов, образующихся в процессе переваривания, будет использоваться кишечной флорой с образованием ряда раздражающих слизистую оболочку кишечника химических соединений, способных провоцировать симптомы СРК.
Рекомендуется ограничение или отказ от употребления жирных молочных продуктов, замена их на обезжиренные и маложирные (молоко 1,5—2,5%, творог 5—9%, сметана 10—15% и т. д.). Этот подход позволяет снизить содержание жира в рационе, облегчая нагрузку на ферментативные системы кишечника.
Важно обеспечить нормализацию потребления крахмалистой пищи в рационе — при низком содержании крахмала флора, осуществляющая утилизацию резистентного крахмала, использует в качестве субстрата муцин слизи, слизистый слой истончается, содержимое кишечника приближается к рецепторным полям, что повышает сигнальный поток кишечной нервной системы и способствует формированию патологических рефлексов.
Пациентам следует ограничить употребление в пищу продуктов и блюд, замедляющих моторную функцию кишечника, в том числе вяжущих продуктов: отваров и киселей из черники, черемухи, айвы, груш, кизила, крепкого чая, красных виноградных вин, какао, слизистых супов, протертых каш (особенно манной и рисовой).
На фоне коррекции питания пациентам рекомендуется регулярно (лучше ежедневно) отслеживать динамику массы тела: при стойком повышении массы тела более 1,5 кг в 1 нед у пациента с нормальной или повышенной массой тела рацион можно считать избыточным по калорийности, требуется снижение размеров порций на 10—15%. При стойком снижении массы тела у лиц с нормальной или низкой массой тела размер порции следует увеличить или ввести дополнительный прием пищи для восстановления баланса калорий.
К сожалению, сложившиеся у пациентов стереотипы питания с трудом поддаются коррекции, что существенно снижает эффективность рекомендаций, изложенных выше. В особенности это касается пациентов старшей возрастной группы, которым проще использовать слабительные препараты раздражающего действия, чем радикально менять устоявшуюся за десятилетия схему питания. Другой распространенной среди больных СРК ошибкой является отказ от ограничений в питании при устранении симптомов, что в большинстве случаев приводит к возобновлению имевшихся проявлений в короткие сроки. Значительные временные затраты на приготовление домашней пищи мешают реализовать предложенные рекомендации лицам с интенсивным графиком труда. Одним из способов необременительного усиления эффективности диетотерапии является включение в рацион специализированных пищевых продуктов для нормализации опорожнения кишечника.
4.2.2. Принципы включения специализированного пищевого продукта диетического лечебного питания «Концентрат киселя с витаминами и инулином “ИнТеНорм”» в рамках диетотерапии пациентов с СРК
Включение в рацион пациентов с СРК с запорами специализированных пищевых продуктов позволяет оптимизировать и повысить эффективность лечебного питания больных в амбулаторных условиях, обеспечить сохранение ремиссии в отдаленные сроки после купирования обострения.
Ингредиентный состав специализированного пищевого продукта диетического лечебного питания «Концентрат киселя с витаминами и инулином “ИнТеНорм”» представлен в табл. 2.

Разработанный концентрат киселя представляет собой многокомпонентную смесь, основу которой составляют сахар и картофельный крахмал. Для снижения содержания дисахаридов и обеспечения сладости, свойственной традиционному киселю, в рецептуре использован продукт неполного гидролиза крахмала — мальтодекстрин и смесь натуральных подсластителей «Стевилия Е», состоящая из эритритола и стевиозида. Кисель обогащен эссенциальными микронутриентами — витаминами В1, В2, В6, РР и фолиевой кислотой, содержит инулин, куркумин в количествах, не превышающих верхний допустимый уровень потребления этих биологически активных веществ для взрослых в составе специализированных пищевых продуктов. Для формирования полноты вкуса и аромата в состав продукта включены натуральные ароматизаторы и сублимированные соки.
Для приготовления порции продукта к содержимому пакета (12 г) следует добавить 100 мл кипящей воды и интенсивно перемешивать раствор до получения однородного продукта. Готовый кисель можно употреблять в теплом или остывшем виде.
Клиническое исследование эффективности и переносимости специализированного пищевого продукта диетического лечебного питания «Концентрат киселя с витаминами и инулином “ИнТеНорм”» было выполнено на базе отделения гастроэнтерологии и гепатологии ФГБНУ «НИИ питания» в 2015 г. В исследование были включены 50 пациентов (5 мужчин и 45 женщин) с СРК с запорами (диагноз выставлялся согласно действующим рекомендациям по Римским критериям III), средний возраст больных составил 47,3±16,3 года (от 25 до 76 лет). У включенных в исследование больных отсутствовали симптомы, свидетельствовавшие в пользу органической патологии (ректальное кровотечение, лихорадка, анемия, снижение массы тела). Для исключения органической патологии всем больным при поступлении проводилась колоноскопия или ирригоскопия. Отличительной особенностью данного исследования являлось то, что пациенты дополнительно не употребляли какую-либо другую пищу, помимо стандартизованного по содержанию основных нутриентов и кулинарной обработке рациона, что позволило сократить до минимума различия в их питании. В рамках исследования пациенты с СРК с запорами были рандомизированы на две группы: основную (1-я группа) и сравнения (2-я группа). Пациенты 1-й группы заменяли блюда 2-го завтрака и полдника на исследуемый продукт, пациенты 2-й группы получали стандартную диетотерапию. Группы были сопоставимы по возрасту, индексу массы тела, продолжительности анамнеза заболевания и его тяжести и другим показателям оценки течения.
Оценка качества жизни и тяжести СРК осуществлялась 2 раза (при поступлении и перед выпиской пациентов) с применением 36-позиционного вопросника Irritable Bowel Syndrome Quality of Life Instrument (IBS-QOL) и 4-позиционного вопросника “B.E.S.T.”. Оба вопросника заполнялись больными самостоятельно, без ограничения времени, в один и тот же день.
Во время пребывания пациента в клинике в специально разработанной карте осуществлялась ежедневная регистрация, согласно 5-балльной шкале Лайкерта динамики симптомов заболевания (наличие и выраженность абдоминальной боли, метеоризма, изжоги, тошноты, чувства тяжести после еды, неполного опорожнения кишечника, эмоционального дискомфорта).
Для оценки динамики показателей стула использовалась Бристольская шкала стула, которая заполнялась пациентом после каждого опорожнения кишки по специальной форме с отметкой о наличии в стуле слизи и качестве опорожнения в течение всего срока проведения исследования.
Включение в рацион пациентов с запорами исследуемого продукта способствовало более выраженному достоверному увеличению частоты стула и достоверному улучшению его консистенции (рис. 1: данные представлены в виде средних значений изучаемых показателей стула за период протяженностью 4 дня в начале, середине и конце времени наблюдения), в то время как в группе сравнения динамика этих параметров стула оказалась недостоверной.

К концу срока наблюдения пациенты основной группы отметили значимое достоверное уменьшение чувства неполного опорожнения кишечника, выраженности абдоминальной боли и интенсивности вздутия живота, в группе, получавшей стандартное лечение, отмечено достоверное снижение выраженности абдоминальной боли и вздутия живота (рис. 2: данные представлены в виде средних значений шкалы Лайкерта за период протяженностью 4 дня в начале, середине и конце времени наблюдения).

Специализированным вопросником IBSQoL был установлен достоверный рост показателей качества жизни у пациентов основной группы, в группе сравнения динамика качества жизни оказалась недостоверной (табл. 3).

За весь период наблюдения у пациентов, получавших специализированный пищевой продукт, не отмечалось каких-либо симптомов плохой переносимости, более того, они проявляли интерес в плане возможности приобретения специализированного продукта в розничной сети для продолжения лечения.
Таким образом, с учетом полученных в клинических испытаниях данных в целях усиления эффективности диетотерапии у пациентов с СРК с запорами кисель «ИнТеНорм» следует использовать в рационе ежедневно в виде двух раздельных порций — во второй завтрак (около 11 ч) и полдник (около 16 ч), желательно отдельно от остальной еды для снижения вероятности появления урчания в животе и метеоризма, особенно в первые дни приема. В клинических испытаниях достоверный положительный эффект киселя на частоту и консистенцию стула, а также на выраженность основных жалоб (вздутие живота, чувство неполного опорожнения кишечника, абдоминальную боль) наблюдался со 2-й недели приема специализированного продукта. Во время периода наблюдения у пациентов, получавших кисель «ИнТеНорм», не наблюдалось каких-либо нежелательных явлений, связанных с его применением.
По мере улучшения состояния больных в более отдаленные сроки после устранения симптомов и нормализации опорожнения кишечника прием киселя «ИнТеНорм» можно сократить до поддерживающей дозы 1 раз в день, как показано на схеме (рис. 3).

Внедрение в клиническую практику схем усиления диетотерапии больных СРК с запорами за счет включения специализированного пищевого продукта киселя «ИнТеНорм» позволяет добиться более быстрого купирования обострений заболевания, стойкого поддержания ремиссии и обеспечивает повышение качества жизни пациентов за счет формирования уверенности в возможности контроля имеющихся симптомов.
5.1. Критерии оценки качества медицинской помощи, оказанной пациенту с СРК
Индикаторами эффективности лечения являются нормализация опорожнения кишечника, купирование симптомов СРК (абдоминальная боль, вздутие живота, чувство неполного опорожнения кишечника), восстановление оптимального уровня качества жизни.
5.2. Порядок обновления клинических рекомендаций
Пересмотр рекомендаций будет осуществлен через 3 года с момента их опубликования при наличии новых данных по диагностике и лечению СРК с достаточным уровнем доказательности.
У значительной части больных СРК с преобладанием запоров приверженность стандартным рекомендациям по коррекции пищевого поведения низка в связи с устоявшимися привычками и/или условиями труда. Регулярное использование в питании больных СРК с преобладанием запоров специализированного пищевого продукта диетического лечебного питания «Концентрат киселя с витаминами и инулином “ИнТеНорм”» позволяет увеличить частоту стула, нормализовать его консистенцию и уменьшить выраженность основных жалоб. Использование указанного продукта может способствовать уменьшению необходимости следования строгим диетическим рекомендациям и обеспечить улучшение качества жизни больных СРК с преобладанием запоров.
Синдром раздраженного кишечника: диета, советы врача
Синдром раздраженного кишечника считается распространенным расстройством пищеварительного тракта и чаще всего регистрируется в молодом возрасте чаще у женщин, нежели у мужчин. Его проявления связаны с рядом неприятных симптомов: дискомфорт в животе, частые вздутия, запоры, которые сменяются диареей. Точные причины синдрома пока неизвестны, и это обстоятельство оказывает негативное влияние на выбор методов лечения. Но все же в индивидуальном порядке врачи могут дать рекомендации, которые помогут улучшить качество жизни. О рекомендованных диетах, профилактике стресса и других рекомендациях, расскажет MedAboutMe.
Соблюдение диеты
Внесение простых изменений в рацион многим пациентам позволяет справиться с проявлениями синдрома раздраженного кишечника (СРК). Стоит помнить, что нет специальной диеты, рекомендованной пациентам с данным диагнозом, более того, одни и те же рекомендации могут не подходить разным пациентам. Общая реакция на коррекцию питания будет зависеть от индивидуальных особенностей.
Врачи рекомендуют вести пищевой дневник, который поможет вычислить продукты, улучшающие или усугубляющие симптомы. Общеизвестно, что некоторые продукты вызывают ухудшение симптомов, к их числу можно отнести:
По некоторым данным, продукты, содержащие грубую клетчатку, шоколад, орехи, также могут спровоцировать ухудшение симптомов.
Тогда какие продукты нужно включать в рацион? Какой диете лучше всего следовать?
Продукты, богатые клетчаткой
Диета, которая включает продукты, богатые клетчаткой, способствует нормальному пищеварению и профилактике запоров. К их числу можно отнести: фрукты, овощи, цельнозерновой хлеб, макаронные изделия и др. Согласно некоторым рекомендациям, взрослым пациентам рекомендовано съедать 22-34 г клетчатки в день.
Главное помнить, что этот объем должен быть распределен в течение дня равномерно, в противном случае, увеличивается вероятность метеоризма, вздутия живота и других дискомфортных ощущений.
Низкоуглеводная диета
Вздутие живота — один из характерных симптомов СРК, и чтобы избежать его появления, рекомендовано придерживаться диеты с низким уровнем сбраживающихся веществ, к их числу относят некоторые углеводы. Их источниками могут стать:
Некоторые исследования показывают, что такие продукты способствуют увеличению количества воды в кишечнике, что может стать причиной жидкого стула и диареи.
Стоит отметить, что вышеописанные продукты далеко не всегда и не у всех становятся причиной ухудшения состояния. Только лишь наблюдение, ведение пищевого дневника и консультация врача помогут вычислить потенциально опасную пищу, и ее как раз нужно будет исключить из рациона.
Упражнения и физическая активность
Активный образ жизни и физические упражнения способствуют нормализации работы кишечника, что в итоге может облегчить симптомы СРК. Упражнения помогают стимулировать нормальные сокращения кишечника и снизить влияние стресса, который считают также одной из причин формирования неприятных симптомов.
Врачи рекомендуют 20-30 минут активных упражнений 3-5 дней в неделю. Следование таким рекомендациям позволяет уменьшить боль в животе и другие неприятные симптомы.
Влияние на стресс
Стресс — неотъемлемая часть жизни многих людей, но когда он становится хроническим, это приводит к ряду серьезных заболеваний и может стать причиной осложнений. Многие пациенты отмечают облегчение симптомов, следуя простым правилам и практикуя методы релаксации.
Особенно хорошо себя зарекомендовала йога, дыхательные методики связаны с рядом преимуществ для здоровья всего организма, а не только работы кишечника. Следуя этим правилам, можно добиться следующих результатов:
Важно отметить, что купирование стресса позволяет разорвать порочный круг: стресс способствует развитию СРК, а синдром, в свою очередь, ухудшает проявление стресса.
Медитации, дыхательные практики, консультации врача, активный образ жизни, полноценный сон — составляющие, которые помогут справиться со стрессом, следовательно, уменьшить проявления СРК.
Какие лекарства может назначить врач?
До сих пор неизвестно, что именно провоцирует симптомы СРК, и это обстоятельство может несколько затруднить лечение. Но оно всегда направлено на купирование причины, а также устранение симптомов. Если соблюдение всех рекомендаций врача не приносит каких-либо результатов, то врач может назначить лекарственные препараты, к числу которых можно отнести:
Выбор препаратов зависит от конкретной клинической картины и самочувствия пациентов. Некоторые из исследований предполагают, что пробиотики могут уменьшить симптомы СРК. Но данные оказываются неоднозначными.
Другие методы лечения
Кроме медикаментозной терапии, врач может рекомендовать и психологическую терапию. Наблюдения показали, что такие практики оказываются полезными:
Такой вид терапии фокусируется на мыслях, действиях пациента, а методы психодинамической терапии концентрируются на том, как эмоции влияют на симптомы СРК.
Практика осознанности может помочь сосредоточить внимание на собственных ощущениях и не допустить концентрации внимания на том, чтобы они могли значить. Осознание собственного тела поможет уменьшить симптомы СРК и улучшить самочувствие.
Не существует универсального подхода в борьбе с симптомами СРК. Но практика диет, физических упражнений, стресса, прием лекарств и методов психотерапии поможет снизить проявления синдрома и улучшить качество жизни.
Диета при раздраженном кишечнике
Раздражение слизистой оболочки кишечника обычно является сопутствующим заболеванием – следствием более глубоких и серьезных расстройств организма. В частности, СРК часто сопровождает болезни печени и поджелудочной железы, язвы и опухоли, кишечные инфекции, гормональные нарушения и многие другие диагнозы. Логично предположить, что лечить следует именно первопричину, пройдя тщательное обследование, однако даже купирование основного заболевания далеко не всегда приводит к стойкому улучшению. Один из способов нормализации состояния слизистой кишечника – лечебное питание.
Как определить СРК
Симптомы раздраженного кишечника включают в себя рецидивирующие боли в области живота, урчащие звуки и метеоризм, ненормальную частоту и форму стула, наличие в стуле большого количества непереваренной пищи и слизи, неприятные ощущения при дефекации.
При общем сниженном иммунитете и склонности к аллергическим реакциям даже отсутствие таких симптомов не должно усыплять бдительность – следует помнить, что организм находится в группе риска, и воспаление слизистой может проявиться в любой момент.
Общие рекомендации
Залечивание слизистой обязательно должно сопровождаться специальной диетой, богатой антиоксидантами, жирными кислотами Омега-3, клетчаткой, натуральными ферментами и напитками на основе трав мягкого противовоспалительного и успокаивающего действия. Основной принцип лечебного питания при СРК – оно должно быть максимально щадящим, чтобы не нанести еще больший вред здоровью. Следует полностью исключить все красители, консерванты, усилители вкуса, концентрированные соки и острые блюда. Кроме того, необходимо воздерживаться от употребления кондитерских изделий, кофе и алкоголя, маринованных продуктов и зерновых мюсли.
Полезные рецепты при СРК
Если вы страдаете СРК, включите в свой рацион льняную муку, которая обладает обволакивающим действием, способным облегчить состояние кишечника. Ее можно в небольших количествах добавлять в блюда во время приготовления (супы, рагу, каши и пр.), а можно принимать натощак, предварительно залив чайную ложку муки теплой водой и подождав до ее разбухания.
Употребляя в пищу крупы, следует правильно подготовить их к употреблению: накануне вечером тщательно промыть, затем залить чистой теплой водой. Наутро воду следует слить, а для приготовления залить крупу свежей. Использование в пищу круп без замачивая сильно перегружает желудочно-кишечный тракт, что при синдроме раздраженного кишечника просто недопустимо.
Не забывайте также, что обильное питье качественной воды в течение дня («растянутое», мелкими глотками), способствует очищению и самовосстановлению всего организма в целом.
Повседневная жизнь пациентов с синдромом раздраженного кишечника: путешествия и поездки
Врачи
Повседневная жизнь пациентов с синдромом раздраженного кишечника:
путешествия и поездки
Пациенты с синдромом раздраженного кишечника (СРК) могут и должны иметь полноценный отдых, в том числе отпуск с поездками по своей стране или посещение других стран. Несмотря на заболевание, большинство лиц с СРК продолжают работать, и иногда характер работы предполагает командировки в другие регионы/страны. Однако симптомы заболевания могут ограничивать свободу перемещений. Иногда эти ограничения связаны не столько с проявлениями болезни, сколько с опасениями пациентов. Будет ли мне достаточно комфортно ехать/лететь/проживать в другом городе, если обострится болезнь? Могу ли я получить своевременную медицинскую помощь при усилении симптомов? Такие вопросы вполне обоснованы, особенно если планируемое путешествие сопряжено с длительными переездами или перелетами в другую страну.
Ниже мы подготовили несколько рекомендаций, которые позволят пациентам с СРК сделать поездку комфортнее.
1. Тщательно планируйте поездку
1.1. При планировании путешествия стоит (при наличии такой возможности) выбрать поездку на личном автотранспорте. Некоторые люди могут чувствовать себя более комфортно, путешествуя на машине, поскольку у них имеется возможность остановиться при необходимости, чтобы воспользоваться туалетом или отдохнуть.
Путешествие на личном автомобиле позволяет лучше контролировать происходящее, так как Вы не зависите от планов других лиц или расписания транспорта. Пациенты с СРК с преобладанием диареи нередко вполне обоснованно избегают автобусов и других транспортных средств, которые не имеют доступных туалетов.
Если вы все-таки вынуждены путешествовать на автобусе, убедитесь, что знаете, сколько продлится путешествие, и сколько раз автобус будет останавливаться. Таким образом, вы можете попробовать распланировать походы в туалет соответственно остановкам.
1.2. Запланировав перелет, постарайтесь добраться до аэропорта вовремя, по возможности заранее. Это позволит воспользоваться уборной для совершения гигиенических процедур при необходимости.
1.3. Путешествие на самолете может представлять проблему для тех, кто страдает от симптомов СРК. В этом случае постарайтесь выбрать место как можно ближе к туалетным комнатам. Предпочтительным является место в проходе, чтобы вам не пришлось беспокоить других пассажиров.
1.4. Носите с собой дополнительно небольшую сумку, портфель или рюкзак, куда можно положить запас туалетной бумаги или влажных салфеток. Вы также можете носить с собой бутылочку антибактериального геля для рук на случай, если в туалете не окажется мыла. Этот совет также может оказаться полезным в случае потери багажа.
1.5. Выбирая для проживания в другом городе мотель или хостел, убедитесь, что Ваш номер с собственной ванной комнатой. Это позволит вам пользоваться туалетом, когда это необходимо, не подстраиваясь под других. Если прибытие в отель планируется до времени заселения в номер, воспользуйтесь туалетом в лобби отеля или спросите заранее о ранней регистрации заезда.
1.6. Если Ваша поездка долгая, заранее планируйте свои пешеходные и автомобильные маршруты с учетом расположения и доступности туалетов. Постарайтесь выбрать самый короткий путь. Помните, что в аэропортах и на железнодорожных и автовокзалах России и других стран доступ к туалетам бесплатный (в Российской Федерации туалеты на ж/д вокзалах бесплатны для всех посетителей с 01 января 2020 года). Также туалеты можно найти на автозаправках, в крупных торговых центрах, на рынках, общественных пляжах, в общественных парках, музеях, театрах, кинотеатрах. Согласно санитарным правилам Российской Федерации все кафе и рестораны оборудованы туалетными комнатами (увы, во многие из них можно попасть, лишь сделав заказ).
Ну и, конечно, общественные туалеты (бесплатные и платные) в виде кабинок, которые можно найти в крупных городах России и других стран. Для поиска ближайших туалетов можно воспользоваться некоторыми мобильными приложениями (например, «2ГИС» или иным удобным для Вас).
2. Соблюдайте режим питания
2.1. Отправляясь в путешествие, заранее распланируйте, где Вы будете есть. Перед поездкой стоит провести небольшое исследование, чтобы выяснить, какие рестораны или продуктовые магазины доступны в пункте назначения. Таким образом, вам не придется есть в ресторанах быстрого питания, где еда содержит большое количество жира и мало клетчатки. Если Вы обнаружите, что в пункте назначения не сможете найти подходящую еду, то в ряде случаев можно упаковать и взять с собой свои блюда. Проживание в апартаментах с собственной кухней может быть более комфортабельным, поскольку позволит приготовить те блюда, которые Вам привычны и хорошо переносятся.
2.2. Избегайте продуктов и напитков, которые могут усугубить ваши симптомы. Это может быть прием пищи с высоким содержанием жира, жареной пищи, кофе и напитки с кофеином, алкоголь, молоко, мороженое, бобовые, капуста – они могут спровоцировать или усугубить боли в животе и/или вызывать диарею. Выбирая блюда в заведениях общественного питания, старайтесь отдавать предпочтение привычной и известной Вам пище.
Если диарея все же развилась, то в первые 24 часа после приступа необходимо есть легкую и густую пищу, так как она, как правило, дольше остается в желудке. Примерами таких продуктов являются простой рис, картофель, бананы, овсянка, яблочное пюре, йогурт, черника, поджаренный хлеб и запеченная курица (без жира и кожи). Если нарушения стула вызвала известная пища (например, молоко или кофе), питайтесь как обычно, исключив продукт-провокатор.
2.3. Ешьте разнообразные продукты с высоким содержанием клетчатки (пищевых волкон), если СРК сопровождается запорами. Клетчатка помогает стулу быть регулярным. Пищевые волокна в большом количестве содержатся в овощах и фруктах. Не забывайте пить достаточное количество жидкости.
3. Имейте запас лекарств для облегчения симптомов
3.1. Возьмите с собой рекомендованные врачом и эффективные лекарства для снятия симптомов. Пациентам с диареей следует обсудить с лечащим врачом возможность использования в поездке некоторых препаратов (например, лоперамид, сорбенты и т.д.). Помните, что за пределами Российской Федерации зачастую невозможно приобрести даже самые простые и привычные лекарственные средства без рецепта.
3.2. Разделите ваши лекарства на две части: одну храните в своем гостиничном номере, а вторую всегда носите собой.
3.3. Всегда оформляйте медицинскую страховку, особенно при поездке за границу.
3.4. При возможности, возьмите с собой контактные данные своего лечащего врача или клиники, в которой лечитесь (телефон, электронная почта).
Путешествовать с СРК может быть не просто, но это не должно помешать Вам наслаждаться жизнью. Наличие собственного плана действий может помочь Вам насладиться отпуском и управлять поездкой. Некоторые планы, возможно, будут изменены в последнюю минуту, но это ведь наши планы постоянно меняются в течение жизни. Обсудите поездку заранее со своей семьей, попутчиками, лечащим врачом. Учитывая особенности своего организма, настройтесь на позитивный лад, не фокусируясь на возможной симптоматике. Позвольте себе совершать путешествия!
Лечение синдрома раздраженного кишечника без лекарств
Синдром раздраженного кишечника (СРК) – очень распространенная проблема среди наших пациентов. По статистике среди населения развитых стран СРК встречается у 5-11% граждан. Тем не менее, только 20-30% больных приходят на консультацию к врачу общей практики и только 2-3% доходят до специализированного врача и выясняют причину симптомов. Многие из наших пациентов годами пытались справляться с болезнью самостоятельно, пока недомогания не стали помехой для их повседневной жизни. Потому что в какой-то момент любая психоэмоциональная нагрузка становится причиной недомогания.
«В течение 5 лет я справлялась самостоятельно, при необходимости пила таблетки и жила в привычном темпе. Но в последние полгода жизнь стала невыносима – каждый раз перед выходом из дома накатывала диарея, и я уже просто не могла ходить на работу. Если же оставалась дома – то приступов практически не было» — жаловалась Валентина, пациентка Клинического Центра Вегетативной Неврологии.
Человек с проблемами желудочно-кишечного тракта (ЖКТ) часто не может найти причину своего недомогания, неоднократно проходит гастроскопию, колоноскопию, УЗИ внутренних органов, где нет никаких отклонений! Он привыкает жить, игнорируя симптомы болезни, которую вполне реально вылечить. Но как лечить? и почему врачи затрудняются поставить диагноз при СРК? – об этом поговорим в данной статье.
Причины и симптомы СРК
С точки зрения неврологии синдром раздраженного кишечника – это один из видов соматоформной вегетативной дисфункции. Это значит, что этиология заболевания заключена в расстройстве вегетативной части нервной системы (ВНС), но проявляется конкретной локальной болью и недомоганием в организме. В случае вегетативной дистонии, сопровождающейся синдромом раздраженного кишечника, страдают желудок, кишечник, весь процесс нормального пищеварения. То есть ЖКТ сигнализирует нам о том, что нервная система не здорова.
Как это проявляется? Типичные жалобы при СРК – это приступы спазмов в области желудка и кишечника. Боль может носить «острый», «режущий», «приступообразный» или «давящий» характер. Человек испытывает широкий спектр признаков, часто напоминающих отравление. Изменяется способ дефекации – от запора до диареи, которая беспокоит от несколько раз в день до нескольких раз в час. Также беспокоят отрыжка воздухом, сильная изжога, чувство неполного опорожнения кишечника, императивные (внезапные, ложные) позывы. Часто симптомы никак не связаны с приемом пищи, а в ряде случаев жалобы могут обостряться после еды. В таком случае пациент старается соблюдать строгую диету, или избегает приема пищи и существенно теряет в весе.
Симптоматика в данном случае идентична многим другим заболеваниям и расстройствам желудка. Но здесь речь идет о связи между нервной и желудочно-кишечной системами, о том контроле, который первая осуществляет над второй, равно как и над другими органами и системами организма.
Как же распознать вегетативную дисфункцию при вышеперечисленных симптомах? Пациенты с расстройством ВНС, сопровождающимся СРК, пытаются соблюдать строгую диету, пьют пробиотики и пребиотики, но это им практически не помогает. Тревога у таких пациентов повышена, они беспокоятся, что проблема застанет их врасплох. Такие признаки говорят о том, что следует пройти обследование вегетативной нервной системы.
[Из истории болезни.] Случай №1.
Мужчина, 37 лет, владелец собственного бизнеса
Проблемы с ЖКТ с 26 лет. Жалобы – боли в животе ниже пупка (кишечник), вздутие живота после еды, метеоризм, спастические боли в области правого и левого подреберий и эпигастрия. Жалобы возникают после приема пищи, сопровождаются вздутием живота и отрыжкой воздухом. Иногда просыпается ночью от вздутия живота. Часто горечь во рту.
Последние 5 лет появились другие жалобы – повышенная потливость ночью, поверхностный сон, головные боли (часто при изменении погоды), зябкость ног, общая слабость.
За 3 года пациент прошел 4 курса лечения в Клиническом Центре Вегеативной Неврологии. Существенное улучшение почувствовал уже после 1-ого курса. После 2-ого – значительное улучшение по жалобам ЖКТ. К 3 и 4 курсу лечения жалобы беспокоили эпизодически.
Диагностика синдрома раздраженного кишечника
Первое, что необходимо сделать, – это исключить заболевания с идентичной симптоматикой. Для этого достаточно сдать анализы (в том числе анализ крови на целиакию), провести УЗИ внутренних органов, исследовать ЖКТ при помощи одного из методов эндоскопии.
Кроме того можно сделать КТ (компьютерную томографию) органов брюшной полости и пройти рентгенографическое обследование.
Если ни одно из обследований не дало результата, следует сосредоточить все свое внимание на нервной системе, потому что с 99% вероятностью причина болезни кроется именно здесь.
Как проводиться диагностика нервной системы при СРК? Врач-невролог должен провести первичное обследование, собрать жалобы пациента и на их основе определить дальнейшие действия. В Клиническом Центре Вегетативной Неврологии мы проводим исследование вариабельности сердечного ритма – крайне эффективное для постановки первичного диагноза.
На данном этапе могут быть выявлены нарушения в работе симпатического или парасимпатического отдела ВНС.
При симпатикотонии в клинике болезни будет наблюдаться снижение тонуса гладкой мускулатуры желудка и кишечника, спазм сфинктеров, что выражается сильной тяжестью в животе, даже после небольшого количества съеденной пищи, запорами, вздутием живота. При парасимпатикотонии – это, наоборот, недостаточная работа сфинктеров и увеличение перистальтики, что проявляется отрыжкой воздухом, метеоризмом, частыми поносами. Боли могут быть при обоих состояниях. И часто наблюдается не изолированные проявления, а их сочетания (как симпатикотония, так и парасимпатикотония).
Следующий этап диагностики – это тепловизионная диагностика. Этот метод обследования ВНС является уникальным для нашей страны и доступным только в узкоспециализированных неврологических медцентрах в ряде стран Европы и Азии. Поэтому мы гордимся возможностью предложить нашим пациентам эту ценную диагностику. Тепловизор обладает высокой точностью определения нарушений терморегуляции на поверхности тела. При помощи сопоставления очагов патологической терморегуляции с вегетативными нервными центрами врач определяет, работа каких нервных центров нарушена и назначает локальную физио-, невральную и плацентарную терапию.
У пациента с СРК на тепловизоре, как правило, выявляется функциональное отклонение в работе нервных центров грудного и поясничного отделов спины, а также центров живота – чревное (солнечное) сплетение, верхнее и нижнее брыжеечные, верхнее и нижнее подчревные сплетения.
Лечение СРК
Как правило, вегетативное расстройство, проявляется не одним симптомом или синдромом. Проблем, как правило, много, но не всегда очевидна связь между ними. После лечения пациенты избавляются не только от симптомов СРК, но и от ряда других недомоганий, вызванных расстройством ВНС.
При этом, примечательно, что жалобы по ЖКТ, которые, согласно анамнезу, появились первыми, как правило, уходят последними, что абсолютно естественно для сценария выздоровления при любом немедикаментозном способе лечения. Результат такого лечения всегда направлен на то, чтобы организм начал восстанавливаться самостоятельно: собственными силами и из собственных резервов. В организме есть универсальный механизм по самоизлечению, и он работает по своим законам – врачу остается только запустить этот механизм, что и происходит благодаря комплексному подходу.
[Из истории болезни.] Случай №2.
Мужчина, 26 лет, курьер и водитель
Жалобы – метеоризм, боль в области кишечника, учащенный жидкий стул (не менее 2 раз утром и несколько раз днем: может быть 3 раза в день или 3 раза за час), постоянная сухость во рту, сниженный аппетит, часто тошнота, после еды сильное вздутие живота: «тяжесть в животе нереальная, будто слона туда засунули».
Эти жалобы мешали работе так, что неоднократно приходилось увольняться.
Кроме жалоб по ЖКТ, часто головные боли, высокая раздражительность, не может ездить в метро – появляются тревога, страх, учащение сердцебиения, нехватка воздуха (2 года в метро не заходит), боли в шее и спине, чувство дереализации, беспокойный сон, высокая утомляемость, зябкость кистей и стоп, метеозависимость.
Проблемы с ЖКТ беспокоят с 16 лет. Появились на фоне стрессов в семье – развод родителей, сложные личные взаимоотношения с девушкой, злоупотребление алкоголем.
Остальные жалобы – около 2 лет.
В течение 2 лет прошел 5 курсов лечения с перерывом в 4-6 месяцев. Отметил значительное улучшение самочувствия уже на 1 курсе лечения, особенно в отношении жалоб не связанных с ЖКТ, — улучшение сна, расслабление, спокойно стал ездить в метро. Относительно симптомов СРК – улучшение происходило постепенно от курса к курсу. Спустя 2 года пациент вылечился полностью, стабильно работает и не злоупотребляет алкоголем.
Комплексное лечение помогает пациенту не только избавиться от симптомов СРК, но также благотворно сказывается на кровообращении, сне, работоспособности, иммунной и сердечно-сосудистой системе. Все потому, что, чтобы избавиться от многих «неизлечимых» недугов – таких как депрессия, бессонница, головная боль, метеозависимость, остеохондроз, субфебрильная температура и пр., – достаточно привести в порядок свою нервную систему. Остальную работу она сделает за вас.
Магнитотерапия и цветоритмотерапия при вегетативной дистонии, сопровождающейся СРК, поддерживают и усиливают действие лазеротерапии. При необходимости врач назначает также лечебные блокады (невральную терапию) или плацентарную терапию препаратом Лаеннек.
После одного двухнедельного курса лечения 4 из 5 пациентов забывают о каждодневных проблемах с желудком и регулярном приеме таблеток. В более запущенных случаях может потребоваться повторный курс лечения, однако для его прохождения должно пройти не менее 6 месяцев после окончания первого. Это время дается нервной системе для саморегенерации, которая запускается во время первых сеансов лечения.
Синдром раздраженной кишки (СРК): новые представления об этиопатогенезе и лечении
В статье обсуждается новый подход в лечении синдрома раздраженной кишки с использованием бутирата кальция в сочетании с пребиотиком инулином не только для нормализации микробиоты, но также с целью купирования болевого синдрома.
We discuss new treatment’s approach in therapy of irritable bowel syndrome with calcium salt of butyrate and inulin as probiotic for not only normalization of the intestinal microbiome, but also for anesthetic effect in patients with irritable bowel syndrome.
До настоящего времени общепринято, что синдром раздраженного кишечника (СРК) — функциональное расстройство кишечника, при котором боль или неприятные ощущения в животе связаны с дефекацией, изменениями частоты и характера стула или другими признаками нарушения опорожнения кишечника.
Для диагностики СРК сейчас рекомендуют использовать так называемые Римские критерии III [1], по которым СРК диагностируется, если у больного имеются рецидивирующие боли или дискомфорт в животе по меньшей мере три дня в течение месяца на протяжении последних трех месяцев и эти проявления сочетаются с двумя из трех следующих признаков:
1) боли (или дискомфорт) уменьшаются после акта дефекации;
2) боли сопровождаются изменениями стула;
3) боли связаны с изменениями консистенции стула.
Предлагается также оценивать кал по Бристольской шкале, которая определяет семь его вариантов (рис. 1).
Тип кала 1 и 2 определяет запор, тип кала 6 и 7 — понос.
По Римским критериям III выделяют следующие варианты СРК:
1) СРК с запорами (стул 1-го или 2-го типа > 25%, а жидкий стул 25%, а твердый стул 25% всех опорожнений кишечника;
4) неклассифицируемый (неспецифический) вариант СРК — нарушения стула, несоответствующие другим вариантам СРК.
Этим заболеванием чаще болеют женщины (2:1). Пик заболеваемости приходится на возраст 21–40 лет, однако болеть этим заболеванием могут и дети в возрасте 14–17 лет (чаще — девочки). Значительно реже СРК возникает после 40–50 лет, а первое появление отдельных его симптомов у людей старше 60 лет делает диагноз СРК маловероятным и требует исключения органических заболеваний желудочно-кишечного тракта (ЖКТ). Статистические данные о распространенности СРК в разных странах показывают, что этим заболеванием страдает приблизительно 20% всего населения, причем распространенность СРК может варьировать в различных популяциях в пределах одной страны [2, 3].
Вопросы этиологии и патогенеза СРК и понятие о функциональных заболеваниях
Конечно, термин «функциональное заболевание» условен, поскольку за любой функцией стоит та или иная структура, нарушение которой и приводит к нарушению функции. Поэтому многие клиницисты и морфологи выступали и выступают против термина «функциональные заболевания». В последние годы наиболее последовательным критиком этого понятия, в частности в отношении СРК, выступает Я. С. Циммерман [4].
При выделении всей группы так называемых «функциональных заболеваний», в том числе и СРК, обычно имеют в виду отсутствие явных органных изменений при визуальном обследовании органа (по отношению к СРК — данные колоноскопии) и (в идеале) отсутствие специфических для какого-либо органического заболевания гистологических изменений (на уровне светового микроскопа). Иначе говоря, функциональные заболевания ЖКТ — это группа заболеваний, при которых специфическая структурная причина желудочных и кишечных недомоганий не определяется обычными методами исследования [5]. Вместе с тем в настоящее время показано, что в слизистой оболочке кишки у больных СРК может возникать воспаление с выделением различных биологически активных соединений, которые, в частности, стимулируют пролиферацию гладких мышц, что изменяет перистальтику кишки. Иногда такие изменения вторичны и возникают из-за присоединившегося дисбиоза, но иногда они могут ему предшествовать. Обнаружены также ультраструктурные изменения слизистой оболочки толстой кишки (электронная микроскопия): утолщение и разрыхление базальной мембраны, избыточное отложение коллагеновых волокон в субэпителиальной зоне, дистрофические изменения отдельных клеток эпителия и ряд других находок. Почти у половины больных с СРК повышена активность и количество воспалительных клеток в слизистой оболочке кишки [6], повышена экспрессия провоспалительных и понижена экспрессия противовоспалительных цитокинов [7, 8]. Иногда у больных СРК обнаруживают следующие особенности воспалительного инфильтрата слизистой оболочки кишки: преобладание энтерохромаффинных клеток, секретирующих серотонин (это вызывает усиление моторики), а также скопление тучных клеток и их дегрануляция в зоне нервных окончаний (это изменяет восприятие боли) [9–12].
Все это еще раз подчеркивает условность выделения группы «функциональных заболеваний».
Если один из главных авторов внедрения в клиническую практику диагноза СРК профессор Douglas A. Drossman в 1998 г. однозначно высказался, что СРК — биопсихосоциальное заболевание [13], то в 2006 г. он же писал: «В последние годы гистологические находки показали, что различия между функциональными и органическими изменениями стали размытыми» [14], а в 2013 году: «СРК — совокупность симптомов с гетерогенными определяющими факторами» [15].
Существует много факторов, способствующих развитию СРК. Как и при всех хронических заболеваниях, существенную роль в развитии СРК играет наследственность. Обнаружено, что 1/3 больных СРК имеют кровных родственников со сходной симптоматикой, а конкордантность в развитии СРК у разнояйцевых близнецов составляет 13%, а у однояйцевых — 33% [16]. Выявлена роль генетического полиморфизма генов, ответственных за синтез противовоспалительных и провоспалительных цитокинов (соответственно интерлейкина-10 и фактора некроза опухоли альфа), а также генов ферментов обратного захвата серотонина [17, 18]. Установлена роль генетического полиморфизма генов g-протеина, влияющего на центральную нервную систему и местную регуляцию моторной функции кишки, а также полиморфизм генов альфа-2-адренорецепторов кишки [19].
Нарушение моторики кишечника само по себе способствует развитию дисбиоза, в частности, снижению содержания полезной сахаролитической микрофлоры. Впрочем, следует иметь в виду, что возможен не только так называемый таксономический дисбиоз, при котором меняется видовой состав микрофлоры, не только количественные сдвиги в составе индигенной микрофлоры, например, при СИБР — синдроме избыточного бактериального роста в тонкой кишке, но и метаболический дисбиоз, при котором из-за неблагоприятных условий меняется метаболическая активность индигенных видов микроорганизмов [62].
Микробиота способна управлять моторикой кишечника: Bifidobacterium bifidum и Lactobacillus acidophilus усиливают пропульсивную моторику, а Escherichia ssp. ее угнетают [20].
У больных СРК практически всегда имеет место дисбиоз толстой кишки, а синдром избыточного бактериального роста в тонкой кишке (уровень обсеменения более 10 5 КОЕ) выявляется у большинства больных. При развитии дисбиоза кишечника практически всегда страдает сахаролитическая микрофлора, синтезирующая в процессе метаболизма короткоцепочечные жирные кислоты (КЖК), которые необходимы для нормальной функции колоноцитов и которые не образуются макроорганизмом. Масляная кислота (бутират), ацетоуксусная кислота (ацетат) и пропионовая кислота (пропионат) составляют около 83% КЖК, образующихся в кишечнике [21]. Концентрация этих КЖК в кишечнике колеблется от 60 до 150 ммоль/кг [22], а соотношение ацетат/пропионат/бутират обычно постоянно и составляет 60:25:10 [23]. КЖК быстро всасываются эпителием кишечника — пик абсорбции в слепой кишке и восходящей кишке [24]. Одной из важнейших КЖК является бутират — важнейший источник энергии для колоноцитов [25]. Помимо этого, бутират оказывает многообразное действие по обеспечению гомеостаза толстой кишки (см. рис. 2 — по Н. Hamer и соавт. с изменениями) [26].
Основными продуцентами бутирата являются Clostridium spp., Eubacterium spp., Fusobacterium spp., Butyrivibrio spp., Megasphaera elsdenii, Mitsuokella multiacida, Roseburia intestinalis, Faecalibacterium prausnitzii и Eubacterium hallii [27]. В последние годы многие авторы выявили изменения экспрессии toll-like-рецепторов (TLR) слизистой оболочки кишечника, что подчеркивает принципиальную роль дисбиоза кишечника и умеренно выраженного иммунного воспаления в развитии СРК [28, 29]. TLR в физиологических условиях взаимодействуют с лигандами нормальной микрофлоры кишечника. Такое распознавание комменсальной микрофлоры необходимо для поддержания нормального гомеостаза — это обеспечивает баланс функций кишечного эпителия и других клеток, баланс синтеза про- и противовоспалительных цитокинов и различных протективных факторов [30].
Например, в ряде исследований у больных СРК выявлено снижение концентрации в сыворотке крови антивоспалительного цитокина интерлейкина-10 и повышение провоспалительного цитокина — фактора некроза опухоли альфа [31].
При целом ряде патологических состояний выявлена активация различных TLR и повышение количества выделяемых провоспалительных цитокинов и других биологически активных веществ [32]. У больных СРК обнаружена повышенная экспрессия TLR-4 и TLR-5, ответственных за распознавание соответственно липополисахарида и флагеллина, и оба эти вещества определяют грамотрицательные бактерии [33]. При этом в крови определяется повышенный уровень антифлагеллиновых антител, и это коррелирует с повышенной проницаемостью слизистой оболочки кишки [34]. Высказано предположение о существовании в ряде случаев синдрома перекреста между СРК и воспалительными заболеваниями кишечника (ВЗК) (overlap of IBD and IBS). В частности, возможно сохранение симптомов, укладывающихся в клиническую картину СРК (по Римским критериям) у больных с почти полной гистологической ремиссией язвенного колита (ЯК) [35]. Существует мнение, что наличие персистирующего воспаления слизистой оболочки толстой кишки более 6 месяцев у больных с симптомами СРК позволяет ставить диагноз ЯК легкого течения [11].
Все эти находки не противоречат тезису о значимости эмоциональных и когнитивных нарушений в генезе различных вариантов СРК. С этой точки зрения важно подчеркнуть, что факторами риска развития СРК являются некоторые личностные особенности — склонность к истероидным реакциям, ипохондрии, агрессивность, канцерофобия. Иногда имеет место синдром маскированной депрессии. В последние годы нарушения со стороны центральной нервной системы (ЦНС) подтверждены с помощью позитронно-эмиссионной томографии и магнитно-резонансной томографии головного мозга [36, 37]. В частности, показана повышенная активность anterior cingulate cortex [38]. Эти находки коррелируют с нарушением тонуса прямой кишки и рядом нервно-психических расстройств. Показано, что нормальная микробиота контролирует эмоции и стрессовые реакции [39]. В моделях на животных показано влияние микробиоты на сигнальные процессы в ЦНС и аффективное поведение; в отсутствии нормальной микробиоты нарушается обмен серотонина в ЦНС, и это может носить необратимый характер [40].
Все биологические ритмы находятся в строгой зависимости от основного водителя циркадианных ритмов, который расположен в супрахиазматических ядрах гипоталамуса, а посредником, доносящим регулирующие сигналы до органов, является мелатонин. Продукции мелатонина подчинены все эндогенные ритмы нашего организма [41]. Мелатонин регулирует моторику, секрецию и микроциркуляцию кишечника в соответствии с биоритмами пищеварительных функций [42], и при СРК снижается его секреция.
Гетерогенность СРК
Гетерогенность этиологии и патогенеза СРК позволяет в настоящее время выделить несколько клинико-патогенетических вариантов СРК (фенотипов). Одним из первых был выделен постинфекционный вариант СРК (ПИ-СРК) — развитие болезни после перенесенной острой кишечной инфекции (чаще — бактериальной). Считается, что почти у трети больных с СРК развитию этого синдрома предшествовала острая кишечная инфекция и почти у 25% больных, перенесших острую кишечную инфекцию, возникает после этого СРК [43]. По многочисленным исследованиям различных авторов частота развития ПИ-СРК после перенесенной бактериальной кишечной инфекции колеблется от 4% до 31% [44]. К факторам риска развития ПИ-СРК относят женский пол, молодой возраст, длительное лечение острой кишечной инфекции антибиотиками, возможно, характер возбудителя (Salmonella spp., Shigella spp., Compylobacter spp. и ряд других возбудителей), тяжесть течения острой инфекции (степень выраженности интоксикационного синдрома) и психологические расстройства [45]. В последнее время показано, что после некоторых острых вирусных гастроэнтеритов, в частности, вызванных норовирусами, может также возникать ПИ-СРК [46]. Считается, что риск развития СРК в течение одного года после перенесенной кишечной инфекции возрастает в 12 раз. Чаще при этом возникает СРК с преобладанием диареи.
Важным фактором патогенеза постинфекционного СРК являются нарушения интрамуральной нервной системы кишки, приводящие к повышенной висцеральной чувствительности, а также расстройства регуляторных воздействий со стороны ЦНС [2]. Также после перенесенной кишечной инфекции воспалительный процесс может персистировать в слизистой оболочке толстой кишки (ТК) и соседних лимфатических узлах и имеет место гиперплазия и гиперфункция тучных клеток, активация моноцитов — это индуцирует иммунное воспаление [47].
В последние годы выделен еще один вариант СРК (фенотип), при котором доказана роль некоторых пищевых компонентов как триггеров возникновения симптомов СРК — в частности, сенсибилизация к глютену [48–50]. У этих больных нет целиакии — у них отсутствуют антитела к тканевой трансглютаминазе и нет атрофических изменений слизистой оболочки тонкой кишки, но присутствуют антиглиадиновые антитела. Авторы применили у этих больных аглютеновую диету, и все симптомы СРК были купированы. Они вполне справедливо задаются вопросом — нет ли среди больных СРК лиц с сенсибилизацией к каким-то другим пищевым антигенам?
Недавно был предложен еще один вариант СРК, связанный с дивертикулярной болезнью (ДБ), причем замечена достоверная связь возникновения симптомов СРК с преобладанием диареи при локализации дивертикулов в левой половине ТК или билатерально (но не при дивертикулах только в правой половине ТК!) [51]. Еще раньше было показано, что после перенесенного острого дивертикулита риск развития симптомов СРК возрастает почти в 5 раз в течение последующих 6 лет [52]. Впрочем, в этих ситуациях некоторые авторы предлагают говорить не о особом варианте СРК, а об СРК-подобной дивертикулярной болезни [53].
При любом из вариантов СРК часто встречаются сопутствующие симптомы, относящиеся к другим отделам ЖКТ:
Часто встречаются также внекишечные сопутствующие симптомы и коморбидные состояния (70–95% пациентов с СРК): боли в поясничной области, хроническая тазовая боль (50%), дизурия, дисменорея, синдром хронической усталости (51%), фибромиалгия (20–50%), патология височно-нижнечелюстного сустава (64%), гастроэзофагеальная рефлюксная болезнь (ГЭРБ) [2]. Очень часто встречаются изменения со стороны ЦНС: нарушения сна, синдром тревоги, тревожно-ипохондрический синдром, тревожно-депрессивный синдром.
Диагноз СРК является диагнозом «исключения» — необходимо установить, что у больного нет других (органических) заболеваний пищеварительной трубки. Для этого следует помнить так называемые «сигналы тревоги», которые делают сомнительным диагноз СРК и требуют тщательного лабораторно-инструментального обследования. К «сигналам тревоги» относятся: примесь крови в кале, полифекалия, появление симптомов в ночные часы, лихорадка, немотивированное похудание, стойкое снижение аппетита, локализованные стойкие боли, анемия, повышение СОЭ, начало заболевания в пожилом возрасте. При типичном течении СРК ни одного из этих симптомов не должно быть. При наличии хотя бы одного из них необходимо дополнительное обследование кишечника и при необходимости — других органов и систем.
Лечение СРК
При всей гетерогенности СРК существуют по крайней мере три момента, которые объединяют различные варианты этого заболевания и которые встречаются у всех больных и требуют терапевтической коррекции: психосоциальная компонента, нарушение моторики ТК и дисбиоз кишечника. Соответственно, лечебные мероприятия должны быть направлены на коррекцию всех этих нарушений. Изменения со стороны ЦНС могут быть достаточно стойкими и часто требуют привлечения к лечебным мероприятиям как медикаментозной терапии, так и различных психотерапевтических методик. Для лечения нарушенной моторики кишки используются современные селективные спазмолитики и нормокинетики. В этой статье мы уделим основное внимание коррекции ключевых нарушений кишечной микробиоты. Уже давно используются пребиотики и пробиотики, точнее, симбиотики, то есть препараты, содержащие не один вид микроорганизмов, а комбинацию живых культур микроорганизмов нескольких видов. Следует иметь в виду, что пробиотики действуют только во время курсового лечения ими и в течение нескольких дней после прекращения приема отмирают, так как являются чужеродными для макроорганизма. Помимо этого, действие пробиотиков не является строго направленным, поскольку микроорганизмы выделяют огромное количество биологически активных веществ разнонаправленного действия.
В связи с этим более перспективным является использование пребиотиков, которые создают благоприятные условия для роста и деятельности индигенной микрофлоры, восстанавливая тем самым ее количественные и качественные характеристики. Среди большого количества имеющихся пребиотиков широкое распространение получили пищевые волокна, в частности — гидрофильные волокна из наружной части семян подорожника овального (plantago ovata, или psyllium) — препарат Мукофальк. Это средство за счет гель-формирующей фракции оказывает цитопротективное и противовоспалительное действие на эпителий кишечника, усиливает желчеобразование и снижает уровень холестерина, за счет неферментируемой фракции нормализует моторику кишечника, а за счет быстроферментируемой кишечными бактериями фракции оказывает пребиотическое действие [55, 56].
В последние годы мы также получили возможность использовать сравнительно новый класс веществ, которые получили название метабиотиков — аналогов метаболитов кишечной микрофлоры.
Одним из первых таких препаратов является Закофальк, в состав которого входит бутират (в виде соли масляной кислоты — бутирата кальция — 250 мг) и пребиотик инулин (250 мг). Препарат является инновационной лекарственной формой на основе полимерной матриксной структуры, которая обеспечивает непосредственную доставку и высвобождение действующих веществ на всем протяжении толстой кишки. Оптимальным является прием повторными месячными курсами по три таблетки в сутки до еды. Следует также подчеркнуть, что в состав современных симбиотиков не входят наиболее активные продуценты бутирата, о принципиальной роли которого в гомеостазе было ранее сказано.
Доказано прямое противоспалительное действие бутирата — под его влиянием снижается секреция провоспалительных цитокинов, таких как ФНО-α, оксид азота, гамма-интерферон, ИЛ-2, ИЛ-12, ИЛ-8, снижается кишечная экспрессия TLR-4, который считается важным компонентом врожденного иммунитета и который, при избыточной продукции, приводит к развитию воспаления кишечника. Бутират также стимулирует высвобождение противовоспалительного цитокина ИЛ-10 из моноцитов [26]. С учетом обнаруженных у многих больных СРК воспалительных изменений в толстой кишке назначение Закофалька при этом заболевании представляется весьма перспективным. В литературе имеются данные об эффективности Закофалька. Так, по данным одного двойного, слепого, рандомизированного и плацебо-контролируемого исследования показана статистически достоверная эффективность препарата по сравнению с плацебо в отношении купирования болевого синдрома и нормализации стула [57]. Помимо противовоспалительного действия бутират, возможно, снижает висцеральную гиперчувствительность толстой кишки [58], что еще больше расширяет возможности его применения при СРК. Снижение висцеральной гиперчувствительности при использовании бутирата, возможно, происходит путем модуляции активности 5-окситриптамина (серотонина) — важного нейротрансмиттера, выделение которого стимулирует бутират [59]. В двойном слепом плацебо-контролируемом перекрестном исследовании S. A. Vanhoutvin и соавт. [60] изучали эффект ректального введения масляной кислоты на висцеральную гиперчувствительность у здоровых добровольцев. Каждый участник исследования ежедневно вводил себе перед сном бутират (50 и 100 ммоль) или физиологический раствор (плацебо) с помощью ректальных клизм. Соответственно, три режима — три периода по одной неделе. Эффект масляной кислоты на боль и дискомфорт, вызванные раздуванием ректального баллона, оценивали по визуальной аналоговой шкале. Результаты исследования показали, что введение масляной кислоты повышало пороги болевой чувствительности и снижало дискомфорт. При этом отмечено, что введение бутирата имело дозозависимый эффект: чем выше была доза бутирата, тем больше снижалась висцеральная чувствительность (рис. 3). В настоящее время применение масляной кислоты в качестве лекарственного средства для снижения висцеральной чувствительности запатентовано в Евросоюзе.
С целью оценки эффективности Закофалька в комплексной терапии пациентов с СРК мы провели собственное открытое исследование. Нами были обследованы 37 больных СРК в фазе обострения в возрасте от 19 до 40 лет, среди них женщин было 29 человек, мужчин — 8. Все больные соответствовали по клинической картине Римским критериям III, и у всех было нарушение стула — чаще двух раз в сутки, преимущественно 5-й тип кала по Бристольской шкале. У всех больных в той или иной степени страдало качество жизни. При этом в период обследования у больных не было клинических проявлений какой-либо другой острой или хронической патологии, кроме СРК, которая могла бы влиять на качество жизни. Больные были разделены на две группы по 18 и 19 человек соответственно. Больные обеих групп получали нормокинетики или селективные спазмолитики в сочетании с пробиотиком. Больным 2-й группы дополнительно назначался препарат Закофальк по 1 таблетке 3 раза в сутки. Длительность курса терапии была 1 месяц. До начала лечения и в его конце больные заполняли анкету оценки качества жизни (SF-36), несколько измененную в соответствии с целями исследования — учитывался характер стула, его кратность и степень выраженности болевого синдрома в брюшной полости. Больные дважды посещали врача — до начала лечения и через 1 месяц. Анкеты заполнялись в период посещения. Анализировалось качество жизни до и после месячного курса терапии.
В результате лечения у всех больных обеих групп было достигнуто клиническое улучшение — урежение частоты стула и нормализация его типа — почти у всех больных он стал соответствовать 3-му или 4-му типу по Бристольской шкале кала (у 34 больных из 37 — 91,8%), а также произошло значительное уменьшение (у 21 больного) или полное исчезновение болевого синдрома (у 16 больных). При этом в первой группе больных полное прекращение болей было у 3 человек, а во второй группе (больные, принимавшие Закофальк) — у 13 человек (рис. 4). Разница статистически достоверна: р обращайтесь в редакцию.
В. И. Немцов, докор медицинских наук, профессор
ГБОУ ВПО СПбГМУ им. акад. И. П. Павлова МЗ РФ, Санкт-Петербург
Синдром раздраженного кишечника
Что это
Синдром раздраженного кишечника (СРК) — обратимое расстройство, проявляющееся жалобами на работу кишечника в виде боли, спазмов, вздутия, запоров или диарей, вызванное перевозбуждением нервной системы.
Одни специалисты считают СРК отдельным заболеванием, другие — синдромом (то есть сочетанием нескольких симптомов), который может наблюдаться при разных заболеваниях и состояниях. Но все сходятся во мнении что это часто встречающееся расстройство является следствием обратимых нарушений в работе нервной системы.
СРК и психосоматические заболевания
Синдром раздраженного кишечника — одно из самых распространенных психосоматических заболеваний, наряду с экземой, приступами удушья, термоневрозом, кардионеврозом, синдромом разраженного мочевого пузыря, гипертонией, ожирением, ВСД, НЦД и др.
Распространенность
Заболеваемость синдромом разраженного кишечника достигает от 10 до 20% среди взрослого населения. Из всех страдающих СРК в поле зрения врача попадают не более четверти! от всего количества больных. Остальные 75% живут с этим расстройством, страдают и пытаются приспосабливаться к нему.

Мкб 10
В международной классификации 10 пересмотра синдром раздраженного кишечника кодируется шифром К 58.
Причины
Работа кишечника регулируется вегетативной нервной системой, которая «управляется» из головного мозга. Перевозбуждение срединных структур мозга запускает целый каскад реакций нервной системы, приводящий к нарушению инервации (проведения нервного импульса) стенки кишечника, нарушению мышечного тонуса толстой и тонкой кишки. Вследствие этого часть участков кишечника спазмируется, часть — наоборот расслабляется, что и вызывает основные симптомы СРК. Что же может вызвать перевозбуждение нервной системы? Приведем самые часто встречающиеся причины:
Симптомы
Врачи выделяют три группы симптомов СРК:
Для СРК свойственно некоторое облегчение состояния после опорожнения кишечника и отсутствие симптомов во время сна.

У взрослых
Для взрослых свойственно большая распространенность СРК у женщин чем у мужчин, прямая связь с эмоциональным состоянием. Чем старше возраст, тем менее выражена симптоматика.
У детей
СРК у детей чаще всего является проявлением невроза — психологического конфликта между желаемым и действительным. Самая частая причина такого нарушения кроется в семейных отношениях. Поэтому для адекватной помощи ребенку с симптомами СРК потребуется семейная психотерапия.
Кто лечит? К кому и куда обратиться при СРК?
Лечением СРК занимается врач психотерапевт или психиатр. Обратиться можно в любую клинику, имеющую лицензию на оказание психиатрической помощи: частную психиатрическую клинику, государственную больницу или ПНД.
Выявление и диагностика
Для точной постановки диагноза требуется исключить внутренние болезни, протекающие с похожей симптоматикой: инфекции желудочно-кишечного тракта, новообразования кишечника, желудочно-кишечные кровотечения, воспалительные и дистрофические заболевания внутренних органов. Для этого врач тщательно собирает анамнез (историю жизни и заболевания), оценивает физическое и психическое состояние. При необходимости, могут проводиться анализы, аппаратные обследования (томография, УЗИ, колоноскопия) и привлекаться смежные специалисты: хирург, терапевт-гастроэнтеролог, инфекционист, гинеколог, уролог и другие.
Лечение
Основа лечения — точное установление причин. После этого врачом подбираются терапевтические методики, нормализующие работу нервной системы и общеукрепляющие процедуры. Наиболее эффективные способы лечения СРК:
На практике используется сочетание указанных методик. Большинство случаев СРК протекают нетяжело и лечатся в домашних условиях или в дневном стационаре, без госпитализации. Тяжелые случаи (встречаются относительно редко), при которых наблюдается снижение веса, бессонница, снижается трудоспособность, требуют госпитализацию в специализированную клинику, где есть возможность обследоваться и проводить интенсивную терапию.
Диета при синдроме раздраженного кишечника
Соблюдение диеты позволяет уменьшить нагрузку на кишечник. Основные рекомендации заключаются в ограничении употребления молока и сливок, сладкого, фруктов и сырых овощей, грибов, отказ от газированного, спиртного и кваса. Рекомендуется большое количество воды, постные супы и бульоны, йогурт и кефир, рыба, белок яйца.
Народные методы лечения

Как избавиться в домашних условиях
При подозрении на СРК следует обратиться к врачу психотерапевту или психиатру и не заниматься самолечением. Вот несколько рекомендаций, выполнение которых в домашних условиях позволить уменьшить симптоматику синдрома раздраженного кишечника:
Указанные советы помогут облегчить тяжесть симптомов СРК, но не заменяют полноценного лечения. Помните, СРК склонен к хроническому течению и чем раньше Вы обратитесь за помощью, тем больше шансов за короткое время справиться с этим расстройством.
Синдром раздраженного кишечника
Причины
— Нарушение питания: неблагоприятно на работе ЖКТ сказывается переедание, пропуск приёмов пищи, частое употребление фастфуда, полуфабрикатов и жирной пищи.
— Стресс: частое попадание в стрессовые ситуации и неумение работать с эмоциями являются главными провоцирующими факторами болезни.
СРК не приводит к органическим патологиям в пищеварительной системе, а только вызывает функциональные нарушения. Поэтому заболевание не может привести к опасным для жизни осложнениям.
Диагностика
Диагностика синдрома заключается в исключении других патологических состояний с подобными симптомами. Для этого используются лабораторные и инструментальные методы исследования:
Лечение
Лечение важно проводить совместным приемом препаратов, психотерапией и соблюдение режима питания.
Из лекарств пациентам обычно назначают спазмолитики, ферменты, пробиотики, средства, действующие расслабляюще на нервную систему. Выбор лекарственных средств зависит от симптомов.
Синдром раздраженного кишечника с диареей
Если главным симптомом течения болезни у пациента является диарея, ему назначают препараты, замедляющие потерю жидкости и уменьшающие кишечную перистальтику. Они помогают сократить частоту позывов к дефекации. Также врач может выписать вам энтеросорбенты, связывающие вещества в ЖКТ путём адсорбации.
СРК с метеоризмом
При метеоризме пациентам назначают ветрогонные препараты, уменьшающие образование в желудочно-кишечном тракте газов и помогающие их выведению. Также выписываются спазмолитики, которые расслабляют гладкую мускулатуру внутренних органов и энтеросорбенты.
СРК с болевым синдромом
Для того, чтобы купировать болевой синдром, вызываемый СРК, пациентам выписывают спазмолитики, нормализующие моторику пищеварительного тракта и восстанавливающие перистальтику.
Для устранения запоров назначаются слабительные средства, которые регулируют опорожнение кишечника. При вялой перистальтике применяются раздражающие средства, которые помогают ускорить выведение каловых масс.
Диета
Для лечения синдрома важно и придерживаться правильного режима питания. Рекомендуется есть по 4-6 раз в день небольшими порциями, питаться нужно регулярно, не пропуская приёмы пищи. Универсального меню для пациентов с СРК нет. Её нужно подбирать индивидуально в зависимости от симптомов и реакции на разные продукты. Но в любом случае из рациона стоит убрать продукты, которые могут раздражать кишечник: газированные напитки, белый хлеб, выпечка, кофе.
Профилактика
Для профилактики заболевания нужно питаться вовремя и регулярно, избегать переедания. Также на пользу пойдет любой вид физической активности.
Записаться на консультацию к гастроэнтерологу в Клинике Наедине можно по телефону в г. Кирове: (8332) 32-7777
или через форму на сайте
Синдром раздраженного кишечника
Синдром раздраженного кишечника (ранее известный как «дискинезия кишечника», «хронический спастический колит» и т.д.) ─ это функциональное заболевание толстой кишки, которое характеризуется хронической болью в животе, сопровождается изменениями частоты стула и/или формы кала, а также другими кишечными и внекишечными симптомами.
Синдром раздраженного кишечника (сокращенно СРК) ─ одно из наиболее распространенных заболеваний желудочно-кишечного тракта в мире: им страдают 10-20 % населения земного шара, что в совокупности может достигать 1 млрд человек. СРК обычно диагностируется у лиц в возрасте 25-40 лет, 2/3 больных ─ женщины, 2/3 пациентов с СРК не обращаются за медицинской помощью. Это наиболее частая причина для консультации врача-гастроэнтеролога и вторая по частоте причина отсутствия на работе по медицинским показаниям.
Причины синдрома раздраженного кишечника
В настоящее время нет четкого представления о точных причинах возникновения СРК. Предполагается роль психоэмоционального фактора (острый и хронический стресс, тревожные состояния, депрессия), наследственной предрасположенности (выявлены несколько генов, ассоциированных с СРК), перенесенной кишечной инфекции или воспалительного заболевания кишечника. Известно, что у пациентов с СРК нередко выявляются признаки слабо выраженного воспаления в слизистой оболочке толстой кишки и повышенная активность некоторых клеток, продуцирующих активные вещества (например, серотонин).
Несмотря на отсутствия понимания точной причины возникновения СРК, медицинской науке известен ключевой механизм развития боли при этом заболевании – повышенная чувствительность рецепторов толстой кишки к растяжению.
В норме в толстой кишке постоянно происходит стимуляция чувствительных нервных окончаний, однако эти воздействия не приводят к развитию неприятных симптомов. У больных СРК даже нормальный уровень растяжения толстой кишки газами и каловыми массами вызывает появление боли. Болевой сигнал передается в центральную нервную систему (головной мозг), что в свою очередь может вызывать стимуляцию кишечника, усиливая его моторику и боль в животе, нарушая частоту и консистенцию стула. Лица, длительно находящиеся в состоянии стресса или тревоги, имеют повышенное восприятие чувства боли, у них долгое время сохраняется «память» о болевых ощущениях.
Длительное «раздражение» головного мозга сигналами из толстой кишки может привести к появлению жалоб, совсем не связанных с кишечником (см. внекишечные симптомы СРК ниже).
Симптомы синдрома раздраженного кишечника
Кишечные симптомы СРК:
При СРК не должно быть крови в стуле, ночных болей и нарушений стула (заставляющих пациента просыпаться), лихорадки и прогрессирующего беспричинного снижения массы тела. Симптомы СРК могут быть связаны с приемом пищи (чаще всего усиливаются после еды), у женщин ─ с менструальным циклом.
Внекишечные симптомы СРК:
Как кишечные, так и внекишечные симптомы СРК могут усиливаться при психоэмоциональных стрессах.
Описанные выше симптомы не являются специфичными для СРК. Подозревать этот диагноз можно в случаях, когда описанные типичные симптомы беспокоят человека продолжительное время (по крайней мере, 3 месяца), а проведенное обследование не выявило других причин для появления жалоб.
Диагностика синдрома раздраженного кишечника
Диагностика СРК базируется на так называемых «Римских диагностических критериях» – простого способа заподозрить диагноз на основании характерных симптомов. Важным является и глубокий анализ истории заболевания, в том числе уже проведенных ранее обследований во избежание необоснованного назначения повторных тестов и диагностических исследований.
При подозрении на СРК гастроэнтеролог нашей клиники назначает пациенту дифференциальную диагностику, чтобы исключить иные патологии со схожей симптоматикой.
Согласно мировым и российским рекомендациям по диагностике СРК следует проводить дифференциальную диагностику с такими заболеваниями и состояниями как целиакия, микроскопический колит, воспалительные заболевания кишечника, инфекционными и паразитарными заболеваниями, непереносимостью лактозы, нарушением всасывания желчных кислот (хологенной диареей), синдромом избыточного бактериального роста, изменение функции щитовидной железы (гипо- и гипертиреоз).
Для исключения других причин описанных выше симптомов (и, как следствие, подтверждения диагноза СРК) в нашей клинике используются следующие диагностические методики:
Лечение синдрома раздраженного кишечника
Лечение СРК представляет собой своеобразную «программу» по коррекции образа жизни и питания, физической активности, подбору лекарственных препаратов и нелекарственных методов воздействия.
Изменение режима работы и отдыха, нормализация ночного сна, борьба со стрессовыми факторами является важным моментом в лечении СРК.
Усиление симптомов после приема пищи свидетельствует о важной роли изменения режима питания. Рекомендуется ограничение напитков с кофеином (они являются стимуляторами кишечной моторики), газированных напитков, свежих фруктов (не запрещены, но количество их ограничено). Дополнительно по назначению врача можно использовать диету с ограничением некоторых плохо всасываемых углеводов, которые могут способствовать вздутию живота и послаблению стула (диета low FODMAP). Важно помнить, что усиление симптомов СРК при приеме пищи не всегда говорит о непереносимости продуктов, обычно это следствие повышенной чувствительности рецепторов кишки к раздражению. Не стоит сильно ограничивать рацион, это очень часто ведет к потере массы тела и появлению дефицита питательных веществ.
Умеренная физическая активность (ходьба, фитнесс, медленный бег, езда на велосипеде, плавание) достоверно улучшает общее самочувствие пациентов с СРК, а при преобладании запоров может быть дополнительным фактором для стимуляции стула.
Медикаментозная терапия включает в себя назначение препаратов, уменьшающих спазм (спазмолитики), слабительных препаратов у пациентов с запорами, лоперамида и других лекарств для уменьшения диареи, а также вспомогательных средств (невсасывающиеся антибиотики, пробиотики).
Неэффективность вышеописанных препаратов обычно является показанием для назначения антидепрессантов врачом-психотерапевтом. Препараты этой группы высоко эффективны в лечении пациентов с СРК, поскольку они влияют напрямую на основной механизм развития заболевания – повышенную чувствительность рецепторов кишки к растяжению. Нередко назначение антидепрессантов сочетается с немедикаментозной психотерапией, что повышает эффективность лечения.
Прогноз синдрома раздраженного кишечника
СРК – хроническое заболевание, которое не исчезает полностью на фоне лечения. Однако лечение часто позволяет значительно уменьшить или убрать симптомы, которые беспокоят пациента. Важно помнить, что нарастание количества и выраженности симптомов не свидетельствует о прогрессировании заболевания. СРК не приводит к развитию рака и других серьезных заболеваний, не влияет на продолжительность жизни. Содружественная работа врача и пациента обычно позволяет добиться высокого качества жизни.
Синдром раздраженного кишечника
Причины
СРК – функциональное расстройство желудочно-кишечного тракта, связанное с нарушением работы внутренних органов. Это означает, что проблема кроется в подвижности кишечника, а не каком-либо повреждении тканей желудочно-кишечного тракта (ЖКТ).
Почему возникает это нарушение, медицине точно не известно. Считается, что на развитие СРК влияют следующие факторы:
Также предполагается, что спровоцировать болезнь могут воспаления, инфекции, диеты. Но точных доказательств этому нет.
Симптомы СРК
Болезнь имеет разные формы – синдром РК, протекающий с диареей и СРК с запорами.
При склонности к диарее симптомы проявляются:
При синдроме РК с запорами наблюдаются:
Помимо основных признаков, нередко у больных отмечается упадок сил, боль в спине, проблемы с мочеиспусканием (частые позывы в ночное время, невозможность полностью опорожнить мочевой пузырь), дискомфорт во время полового акта.
Диагностика
Диагноз СРК устанавливают, если симптомы повторяются не менее 3-х раз в месяц на протяжении полугода. Но патология не диагностируется только на основании симптоматики. При постановке диагноза исключаются все другие нарушения ЖКТ со сходными признаками. С этой целью проводят исследования:
При необходимости могут назначаться иммунологическое исследование, оценка гормонального статуса, молекулярно-генетические анализы.
Лечебные мероприятия
Методов лечения, избавляющих от болезни навсегда, пока не существует. Но есть немало вариантов, которые позволяют значительно уменьшить выраженность симптомов и даже устранить их полностью. Клинические рекомендации включают следующие составляющие.
Специально разработанных рекомендаций по питанию для больных с СРК нет. Диета подбирается врачом с учетом индивидуальной реакции пациента на продукты. Большое значение имеет частота приемов пищи и ее качество.
Рекомендуется включить в рацион:
Свежие овощи, зелень и фрукты допускается употреблять при их хорошей переносимости. Также важно оптимизировать питьевой режим и выпивать в день не менее 2 литров жидкости, включая чистую питьевую воду.
Коррекция образа жизни
Пациенты с синдромом РК должны наладить дома и на работе спокойную эмоциональную атмосферу. В период обострения желательно отказаться от переездов и командировок. Для снятия стресса полезно заниматься посильными физическими упражнениями, освоить техники расслабления (дыхательные упражнения, медитация).
Выбор лекарственных средств зависит от симптомов. Могут назначаться препараты:
Нередко пациентам показано применение психофармакологических препаратов и работа с психотерапевтом.
СРК – хроническое заболевание, которое не поддается полному излечению. Но откорректировав питание и изменив образ жизни, можно предотвратить появление симптомов или облегчить их протекание.
Особенности терапии больных с постинфекционным синдромом раздраженного кишечника
Опубликовано в журнале:
«ФАРМАТЕКА», 2011, № 15, с. 36-41
Н.А. Агафонова, Э.П. Яковенко, А.Н. Иванов, А.В. Яковенко, А.С. Прянишникова
Кафедра гастроэнтерологии РНИМУ им Н.И. Пирогова, Москва
Представлен современный взгляд на комплексную терапию синдрома раздраженного кишечника (СРК), которая включает использование миотропных спазмолитиков, объемных слабительных, антидиарейных, психотропных средств. Рассматриваются особенности патогенетического лечения больных СРК, сформировавшегося после перенесенной кишечной инфекции (ПИ-СРК-постинфекционный СРК). Подчеркивается, что в лечении ПИ-СРК особое место занимает использование препаратов, корригирующих микрофлору кишечника: кишечных антисептиков, про- и пребиотиков, в т. ч. метаболитного пробиотика Хилак форте. Ключевые слова: синдром раздраженного кишечника, постинфекционный синдром раздраженного кишечника, кишечные антисептики, пробиотики, пребиотики, Хилак форте
Синдром раздраженного кишечника (СРК) считается одним из распространенных заболеваний внутренних органов. Во всем мире приблизительно 10—20 % взрослого населения имеют соответствующие симптомы СРК. По данным большинства исследований, женщины страдают СРК примерно в 2 раза чаще мужчин. Пик заболеваемости приходится на самый активный трудоспособный возраст: 24—41 год. Симптомы СРК наблюдаются в течение долгого времени, могут налагаться на другие функциональные расстройства и порой серьезно ухудшают качество жизни больного.
Патогенез СРК включает следующие факторы: измененную моторику желудочно-кишечного тракта (ЖКТ), висцеральную гиперчувствительность, расстройство взаимодействия в системе «головной мозг—кишка», вегетативные и гормональные сдвиги, генетические факторы и факторы окружающей среды, последствия перенесенных кишечных инфекций и психосоциальные расстройства.
Для установления диагноза СРК используют критерии диагностики Римского консенсуса-III (2006), которые включают наличие рецидивирующей боли в животе или дискомфорта по крайней мере 3 дня в месяц за последние 3 месяца с началом симптомов не менее 6 месяцев, которые должны сочетаться с двумя или более из нижеследующих признаков:
Симптомы, подтверждающие диагноз, но не являющиеся частью диагностических критериев СРК, включают:
С учетом Римских критериев-Ш и Бристольской шкалы формы кала (рис. 1) выделяют следующие типы СРК:
Рис. Бристольская шкала формы кала
Необходимо отметить, что у одного и того же больного на протяжении болезни могут наблюдаться различные подтипы СРК [1].
Пациенту с СРК назначают диету, исключающую кофеин, лактозу, фруктозу, сорбитол, уксус, алкоголь, перец, копчености; компоненты пищи, вызывающие чрезмерное газообразование, а также индивидуально непереносимые продукты.
Поскольку гладкомышечный спазм является одной из основных составляющих абдоминальной боли при СРК, препаратом выбора для снятия спазма и купирования боли считаются миотропные спазмолитики. В зависимости от основного механизма воздействия на этапы сокращения мышечного волокна выделяют несколько групп мышечных релаксантов (см. таблицу).
Таблица. Этапы сокращения мышечного волокна и механизм действия основных мышечных релаксантов
Антихолинергические средства снижают концентрацию интрацеллюлярных ионов кальция, что приводит к мышечной релаксации. Важно отметить, что степень релаксации находится в прямой зависимости от предшествующего тонуса парасимпатической нервной системы, что определяет существенные различия индивидуальной эффективности препаратов данной группы. Отсутствие селективности (действие практически на всю гладкую мускулатуру, включая мочевыделительную систему, сосуды и др., а также на секреторные железы) и в связи с этим широкий спектр побочных эффектов, а также опасность развития гиперрелаксации мышечного волокна ограничивают применение антихолинергических препаратов для курсового лечения значительной частью больных СРК.
Блокаторы фосфодиэстеразы (папаверин, дротаверин) способствуют накоплению в клетке цАМФ и уменьшению концентрации ионов кальция, что тормозит соединение актина с миозином. Эти эффекты могут достигаться ингибированием фосфодиэстеразы или активацией аденилатциклазы, или блокадой аденозиновых рецепторов, либо их комбинацией. При использовании вышеуказанной группы спазмолитиков необходимо учитывать существенные индивидуальные различия их эффективности, отсутствие селективности, развитие гипомоторной дискинезии и гипотонии сфинктерного аппарата пищеварительного тракта, особенно при длительном применении. Данные препараты, как и предыдущая группа спазмолитиков, используются кратковременно (от однократного приема до недели) для снятия спазма, но не для курсового лечения.
Для курсового лечения пациентов с СРК предпочтительны миотропные спазмолитики с селективным действием на гладкие мышечные клетки ЖКТ (мебеверин, пинаверия бромид). К группе блокаторов быстрых натриевых каналов клеточной мембраны миоцита относится мебеверин. Пинаверия бромид, входящий в число селективных блокаторов кальциевых каналов гладких мышц ЖКТ, имеет высокое сродство к миоцитам кишечника и снижает висцеральную чувствительность [2].
При СРК с запорами, если отсутствует эффект от применения диеты (увеличение потребления диетических волокон до 25 г/сут) и миотропных спазмолитиков, в лечение включают осмотические слабительные препараты. Среди них наилучшим образом зарекомендовали себя лактулоза, магнезиальное молочко, псилиум, макрогол 4000 и др. Раздражающие слабительные для лечения СРК с запорами противопоказаны, поскольку могут провоцировать спастические сокращения кишки и усиливать болевой синдром [3].
Если основным симптомом у больных СРК является метеоризм, может быть показана симптоматическая терапия препаратами, механизм действия которых основан на ослаблении поверхностного натяжения пузырьков газа в пищеварительном тракте, что обеспечивает резорбцию и свободное выделение газов. Одним из таких препаратов является симетикон. При метеоризме назначают по 2 капсулы симетикона 3—5 раз в сутки. Дополнительное назначение спазмолитика или использование комбинированного препарата (Метеоспазмил), содержащего симетикон и спазмолитик (альверина цитрат), увеличит эффективность терапии, поскольку одновременно с адсорбцией улучшится транзит и выведение газа из кишки.
В последнее время накопилась масса данных, свидетельствующих о роли нарушения кишечной микрофлоры в формировании симптомов СРК. Результаты экспериментальных и клинических исследований показали, что изменение состава и мест обитания кишечной микрофлоры сопровождается нарушениями двигательной активности и сенсорной чувствительности кишечника, что лежит в основе формирования симптомов кишечной диспепсии, включающей абдоминальные боли, нарушения стула, метеоризм и др. [4, 5]. Особенно это актуально для больных, у которых симптомы СРК появились после перенесенной острой кишечной инфекции (ОКИ) [6, 7]. Связь ОКИ с последующим формированием СРК выявлена еще в 1950 и 1962 гг. — в ретроспективных анализах исследований, показавших, что у 24—32 % больных, перенесших ОКИ, в течение 3 месяцев развивается СРК-подобный синдром, получивший название постинфекционного СРК (ПИ-СРК) [8]. Изучение анамнеза пациентов, которым проводилось лечение по поводу острого гастроэнтерита, показало, что формированию ПИ-СРК больше подвержены женщины с психоневротическими чертами, имеющие длительный эпизод острого заболевания, особенно проявляющийся диареей. Этиологическим фактором ПИ-СРК в одних исследованиях чаще отмечали Campylobacter jejuni и Shigella, в других — не выявили ведущей роли какого-либо возбудителя [9, 10]. В отечественной работе у 62,3 % больных СРК с помощью реакции коагглютинации в копрофильтратах или в сыворотке крови в составе циркулирующих иммунных комплексов были обнаружены антигены ОКИ: шигеллы Флекснера — у 15 % больных, сальмонеллы — 11 %, йерсинии — 6 %. У остальных 68 % пациентов выявлено несколько антигенов, что указывало на смешанный характер перенесенной ОКИ [11].
О хроническом субклиническом воспалении в кишке у больных ПИ-СРК свидетельствует наличие в инфильтратах слизистой оболочки прямой кишки повышенного количества лимфоцитов, серотонин-содержащих энтерохромаффинных клеток, увеличенного уровня провоспалительных цитокинов. Не исключается генетическая предрасположенность (полиморфизм в гене-переносчике серотонина, полиморфизм уровня выработки цитокинов). При этом у больных ПИ-СРК имеются признаки повышения проницаемости кишечной стенки, изменения моторики кишки и повышенная чувствительность к ректальному растяжению [12, 13, 14].
На фоне ослабления иммунной системы у больных ПИ-СРК (лейкопении, лимфопении, при относительном снижении уровня иммуноглобулина G) могут создаваться условия для роста условно-патогенной микрофлоры в кишечнике [11]. Перенесенная ОКИ способна провоцировать развитие ранее скрытой лактазной недостаточности, которая часто приводит к формированию синдрома избыточного бактериального роста в тонкой кишке, сопровождающегося СРК-подобной симптоматикой, в частности диареей, вздутием живота. Употребление в пищу непереносимых продуктов у больных СРК вызывает обострение заболевания и сопровождается изменением микробного пейзажа кишки, в частности увеличением количества аэробных бактерий [15].
Таким образом, в патогенезе ПИ-СРК большое значение имеют избыточный бактериальный рост в тонкой кишке, дисбактериоз толстой кишки и повреждение энтериновой нервной системы антигенами ОКИ на фоне снижения иммунной защиты организма, что сопровождается ускоренным кишечным транзитом, нарушенной висцеральной чувствительностью, повышенной кишечной проницаемостью, мальабсорбцией желчных кислот [11, 16].
На основании изученных факторов выделены клинико-лабораторные критерии, характерные для ПИ-СРК:
Установлено, что клиническая картина ПИ-СРК характеризуется преобладанием диареи и более редкими психическими расстройствами по сравнению с типичным СРК [6].
Исходя из особенностей патогенеза, в комплексное лечение больных ПИ-СРК следует включать препараты для нормализации кишечной микрофлоры. Хорошо известно, что нормальная кишечная микрофлора выполняет в организме человека ряд важных функций. Ведущая роль нормальных кишечных бактерий сводится к защите организма от колонизации условно-патогенными и патогенными бактериями и предупреждению избыточного бактериального роста в кишке, а также к активации иммунной системы, связанной со слизистыми оболочками. Это уникальное свойство сапрофитной микрофлоры давно с успехом используется в лечении ОКИ и дисбактериоза, осложняющего болезни органов пищеварения. Обеспечение колонизационной резистентности осуществляется путем формирования биопленки, предотвращающей адгезию чужеродных микробов, продукции лизоцима, органических и свободных желчных кислот, конкуренции за рецепторы и пищевые субстраты, увеличения скорости обновления клеток и др. [17].
Для коррекции нарушенной микрофлоры кишечника используют кишечные антисептики, пре- и пробиотики.
Показанием к назначению кишечных антисептиков являются:
а) избыточный бактериальный рост в тонкой кишке;
б) транслокация кишечных бактерий за пределы кишки;
в) воспалительные процессы в кишечнике;
г) выявление условно-патогенной флоры в кишечнике;
д) отсутствие эффекта от лечения без проведения деконтаминации кишечника [18].
В этих случаях проводится один или два семидневных курса терапии кишечными антисептиками широкого спектра действия (рифаксимин, фуразолидон, нифуроксазид, сульфагуанидин и др. в общепринятых дозах) со сменой препарата в очередном курсовом лечении. При транслокации бактерий за пределы кишечника приоритетными являются всасывающиеся антибактериальные препараты: ципрофлоксацин, фуразолидон, доксициклин и др. [19]. В комплекс лечения обязательно входят пре- и пробиотики. Пробиотики, содержащие бифидобактерии, предпочтительно использовать при нарушениях микробного состава толстой, а аэробные штаммы — тонкой кишки. В то же время комбинированные препараты имеют преимущество в восстановлении микробного биоценоза всех отделов кишечника (Бифиформ, Линекс и др). Любой пробиотик, как правило, назначают 2—3 раза/сут в течение не менее 2 недель, в случае проведения курса кишечного антисептика — после его окончания.
Пребиотики в отличие от пробиотиков живых бактерий не содержат, но оказывают благоприятное влияние на состояние микробиоценоза, улучшая жизнедеятельность полезных бактерий и создавая максимально комфортные условия для их развития. Пребиотическим эффектом обладают препарат Хилак форте и лактулоза. Особого внимания заслуживает Хилак форте, который является уникальным препаратом. Он не относится к классическим пребиотикам, нередко его называют метаболитным пробиотиком. Препарат содержит стерильный концентрат продуктов обмена сахаролитических (Lactobacillus acidophilus, Lactobacillus helveticus и Enterococcus faecalis) и протеолитических (Escherichia coli) представителей индигенной микрофлоры, коротко-цепочечные жирные кислоты. Кроме того, в Хилак форте входят биосинтетическая молочная, фосфорная и лимонная кислоты, сорбит калия, сбалансированный комплекс буферных солей (кислый фосфорнокислый натрий и калий), лактоза и ряд аминокислот. Биологическая активность 1 мл препарата Хилак форте соответствует активности примерно 100 млрд (10 10 —10 11 ) живых микроорганизмов. Продукты метаболизма нормальной микрофлоры, входящие в него, являются субстратом для роста и размножения полезных микроорганизмов и стимулируют регенерацию всего спектра физиологической флоры, оказывая положительное действие на функциональное состояние органов ЖКТ.
Под влиянием Хилака форте в ЖКТ наблюдаются следующие позитивные изменения:
Накоплен большой опыт применения Хилака форте пациентами разного возраста при различных заболеваниях ЖКТ. Препарат применяют при нарушении физиологической флоры тонкого и толстого кишечника во время и после лечения антибиотиками, сульфаниламидами, лучевой терапии, долечивании реконвалесцентов сальмонеллеза (в т. ч. и детей грудного возраста), гастроэнтеритах и колитах; при диспепсии, сопровождающейся диареей, метеоризмом, запорами; при синдроме недостаточности пищеварения, вызванного гипо-и анацидным состоянием, в т. ч. во время беременности; в комплексной терапии заболеваний желчного пузыря и печени, кожных болезней аллергического генеза, в частности экземы, крапивницы.
Хилак форте может использоваться больными ПИ-СРК и СРК как в монотерапии, так и в комплексном лечении. При необходимости применения антибактериальных препаратов Хилак форте целесообразно использовать одновременно с ними, т. к. этот препарат не содержит живых или лиофилизированньгх штаммов бактерий, а молочная кислота, входящая в состав препарата, создает неблагоприятные условия для роста патогенных микроорганизмов.
Хилак форте взрослым назначают по 40-60 капель 3 раза в сутки до или во время прима пищи, пациентам с повышенной кислотностью рекомендуется прием препарата после еды. Принимать препарат следует в небольшом количестве жидкости, исключая молоко. Курс лечения составляет не менее 4 недель (после улучшения состояния доза препарата может быть уменьшена наполовину).
Включение в комплексную терапию препаратов, действие которых направлено на нормализацию кишечной микрофлоры, в частности Хилака форте, позволяет добиваться более длительной ремиссии у подавляющего большинства больных ПИ-СРК, СРК и СРК-подобным синдромом, сопровождающимися нарушением микрофлоры.
Синдром раздраженного кишечника
Синдром раздраженного кишечника представляет собой патологическое состояние, которое сопровождается появлением дискомфорта и боли в области живота. Кроме того, для данного состояния характерно повышенное газообразование, расстройства пищеварения, а также чередование запоров и диареи. Данное заболевание не имеет никакого отношения к органическому поражению кишечника, но продолжительность его течения составляет не менее 3-х месяцев. Риску заболеваемости СРК подвержены люди в возрасте от 23-х до 40 лет.
Симптомы
Клиническая картина данного заболевания достаточно разнообразна. К доминирующим симптомам синдрома раздраженного кишечника можно отнести:
Для синдрома раздраженного кишечника также характерные проявления вегетативных расстройств, выражающиеся в депрессивном состоянии, ухудшении сна, головной боли и снижении полового влечения.
Причины
Вышеперечисленные симптомы могут обостряться, если в рационе питания содержится много белого хлеба, кофеина, газированной сладкой воды, злаков. Во избежание обострения лучше заранее проконсультироваться с врачом диетологом.
Стадии синдрома раздраженного кишечника
Существует 2 стадии синдрома раздраженного кишечника:
Осложнения
Хотя синдром раздраженного кишечника не входит в группу опасных для жизни заболеваний, косвенно он может спровоцировать появление более серьезных патологий. Особое внимание на синдром раздраженного кишечника необходимо обратить при беременности, поскольку при нарушениях пищеварения это всё может отразиться на развитии плода. Если заболевание развивается с преобладанием диареи, то это способно значительно ухудшить качество жизни человека.
Инфекционные осложнения синдрома раздраженного кишечника могут усугубить выздоровление и спровоцировать новый воспалительный процесс.
Диагностика и лечение
Для получения точного диагноза необходимо пройти ряд обследований:
Полезную информацию о наличии синдрома раздраженного кишечника и других расстройств ЖКТ можно получить в процессе пальпации области прямой кишки. Кроме того, пациентам с подозрением на данный диагноз рекомендована консультация психотерапевта, способного обнаружить признаки психоэмоциональных расстройств.
Терапия данного заболевания предусматривает комплексный подход, заключающийся в соблюдении таких правил:
Медикаментозная терапия СРК заключается в приеме таких групп лекарственных препаратов:
В зависимости от того, преобладает СРК с диареей или с запором, пациентам назначают слабительные средства или препараты, стимулирующие всасывание жидкости в тонком кишечнике. Назначается также диета при синдроме раздраженного кишечника (лечебный стол №4 по Певзнеру).
Важным пунктом комплексной терпи СРК, является восстановление нормального баланса кишечной микрофлоры. С этой целью могут быть назначены пробиотики в комбинации с пребиотиками. Эффективность такой терапии сложно оценить, так как под воздействием кислотной среды желудка существенно уменьшается количество жизнеспособных бифидобактерий, поступающих извне. Клинически доказанным преимуществом обладают метапребиотики, содержащие натуральные вещества, стимулирующие рост и размножение собственной микрофлоры кишечника.
Длительность курса лекарственной терапии СРК с запорами или диареей определяется лечащим врачом в индивидуальном порядке. Это зависит от индивидуальных особенностей человека, и степени запущенности патологического процесса.
Рекомендации по диетотерапии при синдроме раздраженного кишечника
На сайте GastroScan.ru в разделе Литература имеется подраздел «Популярная гастроэнтерология», содержащий публикации для пациентов по различным аспектам гастроэнтерологии.
Общие рекомендации по питанию и лечебной диете у детей при синдроме раздраженного кишечника
 Синдром раздражённого кишечника с болями, функциональная абдоминальная боль
Синдром раздражённого кишечника с болями, функциональная абдоминальная боль
Диета подбирается индивидуально в зависимости от ведущих клинических проявлений заболевания.
Исключаются плохо переносимые (вызывающие появление боли, диспепсии) и способствующие газообразованию продукты: жирные блюда, шоколад, бобовые (горох, фасоль, чечевица), капуста, молоко, чёрный хлеб, картофель, газированные напитки, квас, виноград, изюм.
Ограничиваются свежие овощи и фрукты. Другие продукты и блюда назначают в зависимости от преобладания в клинической картине диареи или запора.
У детей первого года жизни рекомендуется сохранение естественного вскармливания, при искусственном вскармливании показаны смеси, содержащие вещества-загустители, пребиотики и/или пробиотики: Фрисовом, Нутрилон Антирефлюкс, Сэмпер Бифидус, Нутрилон Омнео, NAN кисломолочный и другие.
Синдром раздражённого кишечника с диареей, функциональная диарея
Исключаются плохо переносимые и способствующие газообразованию продукты: животные жиры, шоколад, бобовые (горох, фасоль, чечевица), капуста, молоко, чёрный хлеб, газированные напитки, квас, виноград, изюм.
Ограничиваются свежие овощи и фрукты.
Рекомендуются сухари из белого хлеба, супы на некрепких бульонах, рубленые котлеты из нежирного мяса или рыбы, рисовая или манная каша на воде или молоке (при переносимости), кисели и желе из фруктов и ягод, отвары из черники, крепкий чай.
В стационаре — диеты №№ 4б и 4в по Певзнеру (в зависимости от тяжести состояния).
Синдром раздражённого кишечника с запорами, функциональный запор
Увеличение потребления жидкости — воды, сока. Рекомендуются продукты и блюда с мягким послабляющим эффектом: отварные или хорошо разваренные овощи, спелые фрукты после тепловой обработки, растительное масло, кисломолочные напитки с низкой кислотностью, соки фруктово-ягодные из спелых плодов некислых сортов, осветлённые или с мякотью. У детей грудного возраста при искусственном вскармливании — смеси типа Нутрилон Омнео, Сэмпер Бифидус, и др.
В рацион рекомендуется вводить фруктовые и овощные соки, пюре из чернослива, фруктов, овощей, гречневую и овсяную каши.
В стационаре — диеты №№ 4б и 4в на 1-2 нед. По мере уменьшения болевого синдрома — диета №3.
Загадки раздраженного кишечника: причины и лечение
Боль в области живота, диарея или запор – с такими жалобами к гастроэнтерологам приходят многие. И после обследований и анализов нередко узнают о синдроме раздраженного кишечника (СРК). Многим людям знакомы эти проявления не понаслышке, но они не обращаются к врачу и могут не подозревать о своем диагнозе. Что же это за синдром и что так раздражает кишечник? Рассказываем о причинах и симптомах СРК и эффективных методах лечения.
Функциональное нарушение: что это значит?
СРК сегодня – общемировая проблема, которая выявляется у мужчин и женщин любого возраста, хотя чаще нарушение начинается после 30 лет. При этом к врачам обращается в лучшем случае каждый пятый человек с симптомами. А терапию проходит около 3% людей, и причина не только в необращении к специалистам, но и в особенностях СРК.
СРК относится к функциональным нарушениям работы желудочно-кишечного тракта. «Функциональное» означает, что с точки зрения органических поражений с кишечником все в порядке: стенки кишечника целые, без эрозий и язв, структурных поражений нет. Но несмотря на это, работа кишечника нарушена. Человек может ощущать это как боль, спазм, проблемы со стулом, которые повторяются вновь и вновь.
Явной причины для неприятных симптомов нет: при обследованиях все у пациента в норме. Но результаты работы ЖКТ доставляют явный дискомфорт: боль, расстройства кишечника, запоры, и это не единичные случаи.
Синдром раздраженного кишечника – не только функциональное, но и хроническое нарушение работы ЖКТ. Для постановки диагноза симптомы должны отмечаться не менее 3-х дней в месяц.
В чем же дело? Существует немало теорий, объясняющих, что может раздражать кишечник, заставлять его часто или непоследовательно сокращаться или вызывать повышенную чувствительность к растяжению, газообразованию.
Известно, что СРК-биопсихосоциальное заболевание. Само определение указывает на множество причин развития заболевания. СРК статистически чаще развивается после перенесенного бактериального гастроэнтерита, но так происходит не у всех пациентов. Следует отметить, что СРК чаще подвержены женщины репродуктивного возраста.
Хотя причины развития заболевания точно не выявлены, есть провоцирующие его факторы. Причем один из факторов связывают с работой нервной системы, а не с органами пищеварения.
Такие факторы как перенесенные инфекционные заболевания, хронический стресс, нарушение питания могут спровоцировать развитие СРК.
Особенность синдрома раздраженного кишечника еще и в том, что не на всех людей факторы действуют одинаково. Для кого-то достаточно одного провокатора, у других только несколько факторов риска приводят к СРК. Но чем больше причин из этого списка есть в анамнезе, тем более явными становятся симптомы, которые позволяют отличить синдром от иных патологий ЖКТ.
Симптомы заболевания: как проявляется синдром
Отсутствие четкой клинической картины и отклонений при обследованиях осложняет постановку диагноза. Основной признак СРК – наличие боли и спазмов в области живота, которые, как правило, исчезают после дефекации. Боль может быть острой, приступообразной, режущей, схожей с проявлениями пищевого отравления.
Эти симптомы наиболее яркие, но в клинической картине нарушения есть и другие:
Параллельно могут появляться симптомы, совсем не связанные с кишечником: боль в мышцах, спине, мигренеподобная головная боль, снижение массы тела, отечность в области живота, колебания настроения.
Набор симптомов СРК индивидуален и не всегда одинаков. Проявления могут возникать и исчезать. Чаще всего отмечается усиление дискомфорта после еды в течение 2-3 суток, а затем симптоматика стихает.
Терапия СРК: эффективные препараты и немедикаментозные способы
Если обследование подтвердило синдром раздраженного кишечника, заболевание надо лечить. И дело не только в неприятных проявлениях, изменяющих качество жизни. Данное нарушение работы кишечника способно провоцировать развитие других заболеваний, вызывать нутриентную недостаточность, и сожжет стать серьезной угрозой здоровью.
Синдром раздраженного кишечника приводит к изменениям в составе микрофлоры, важной составляющей иммунной системы человека.
Загадки причин раздражения кишечника мешают эффективной терапии. Действие большинства лекарственных средств направлено на устранение симптомов СРК. Для терапии необходим подбор лекарственных препаратов в зависимости от патогенеза и симптомов нарушения. Лечение проводят при помощи препаратов, преимущественно препаратами симптоматического действия. Основная лекарственная терапия направлена на нормализацию моторики кишечника, устранение боли и спазма, препараты для устранения психического расстройства.
Многочисленные симптомы требуют комплексного подхода к лечению. В этиопатогенетической терапии, позволяющей влиять на причины заболевания, выделяют препарат Колофорт. Он воздействует на центральную и вегетативную нервную систему, иммунную систему и воспалительные процессы.
Колофорт прошел клинические испытания как препарат для терапии синдрома раздраженного кишечника.
Эффективность и безопасность препарата была доказана в двойном слепом плацебо-контролируемом клиническом исследовании, которое является золотым стандартом доказательной медицины.
Но не только выбор препарата влияет на эффективность терапии. Важно помнить два правила:
Диета при СРК исключает все блюда, продукты и напитки, негативно влияющие на функции кишечника. Алкоголь и курение недопустимы.
Режим питания дробный, с соблюдением определенных промежутков времени и с правильным приемом пищи: без еды «на бегу», с тщательным пережевыванием.
Активный образ жизни, исключение гиподинамии – еще одна составляющая эффективной терапии синдрома раздраженного кишечника. Нарушение моторной функции нередко возникает при сидячей работе, и с этим фактором надо бороться.
Работа с психоэмоциональным напряжением, стрессами, которые влияют на деятельность ЖКТ, также важна в терапии заболевания. Разумеется, исключить стрессовые ситуации невозможно, но каждому под силу изменить реакцию организма. Так, физическая активность доказано улучшает состояние даже при депрессиях, повышая количество эндорфина. Расслабляющие практики, релаксация и медитация – все средства хороши в борьбе со стрессами.
Синдром раздраженного кишечника не относится к жизнеугрожающим заболеваниям, но приносит немало дискомфорта и может стать причиной развития осложнений и ухудшения качества жизни пациента. Сочетание медикаментозной терапии СРК современными препаратами и изменение образа жизни способны помочь вернуть здоровье и не опасаться неприятных симптомов.
Синдром раздраженного кишечника: 5 причин, профилактика и лечение
Несмотря на его высокую распространенность среди населения, многое о причинах и развитии СРК остается неизвестным. Частично это связано с тем, что пораженная область желудочно-кишечного тракта (ЖКТ) очень индивидуальна и меняется по мере времени. Желудочно-кишечный тракт включает желудок, тонкий кишечник и толстую кишку (включая прямую кишку и анальное отверстие). На работу пищеварения влияет иммунная и нервная система, и в кишечнике содержатся сотни различных видов бактерий, способствующих пищеварению.
Как проявляется синдром раздраженного кишечника (СРК)?
Согласно статье, опубликованной в 2016 году, опубликованной в Journal of Human Nutrition and Dietetics существует четыре подтипа СРК:
Бактерии в желудке и кишечнике могут вызвать проблемы с пищеварением, вздутие живота и запоры.
Возможные причины патологии
Ученые не знают точную причину СРК, но существует несколько возможных факторов. По словам ученых, триггеры обычно включают:
До девяти из 10 тех, кто страдает СРК, сообщают, что определенные продукты вызывают усиление симптомов. Но люди должны сначала определить, страдают ли они пищевой аллергией или непереносимостью, поскольку нет убедительных доказательств того, что иммунная система, которая активна при аллергии, связана с симптомами СРК.
СРК, скорее всего, также имеет генетический компонент. Исследование, опубликованное в апреле в Американском журнале гастроэнтерологии, расширило предыдущие исследования, показавшие, что расстройство чаще встречается в семьях.
Другое исследование показывает, что аномальные уровни химического вещества, называемого серотонином, в желудочно-кишечном тракте могут вызывать СРК. Хотя серотонин обычно считается химическим веществом мозга, до 95% серотонина можно найти в желудочно-кишечном тракте. Обычно серотонин выводится из пищеварительной системы, но у людей с СРК он накапливается, вызывая характерные симптомы болезни.
Осложнения
По мнению экспертов, СРК не вызывает необратимого повреждения желудочно-кишечного тракта и не приводит к более серьезным заболеваниям, таким как рак. Однако он может резко повлиять на качество жизни. Например, симптомы, связанные с расстройством, могут затруднять посещение общественных мероприятий или поездки в течение длительного времени.
Более того, многие люди с СРК профессионально страдают из-за пропущенных по болезни рабочих дней. Люди с СРК в три раза чаще получают больничные. Также может снизиться либидо из-за дискомфорта и боли, связанных с СРК. Эти симптомы могут в конечном итоге привести к депрессии.
Диагностика и тесты
Включая описанные ранее симптомы, для диагностики заболевания используются следующие критерии, известные как Римские критерии:
Пациентам, у которых наблюдаются не кишечные симптомы, такие как кровотечение, потеря веса или периодическая лихорадка, следует обратиться к врачу.
Лечение и лекарства
Лекарства от СРК нет, но могут помочь некоторые добавки и препараты, отпускаемые по рецепту для устранения симптомов дискомфорта.
Лекарства, отпускаемые по рецепту или без рецепта, могут лечить боль, диарею или запор.
Корректировка диеты, например ограничение продуктов с высоким содержанием газообразующих компонентов и включение клетчатки, может улучшить состояние.
Около двух третей тех, кто страдает СРК, улучшают свое состояние при изменении диеты. Эти изменения обычно включают:
Пробиотики, которые не содержат других ингредиентов, которые могут усилить симптомы СРК, также могут помочь. Но их нужно подбирать индивидуально, принимая как минимум 3-4 недели.
Врачи также предлагают придерживаться регулярного режима питания (завтрак, обед и ужин с перекусами по мере необходимости), находить время, чтобы нормально поесть. Тщательное пережевывание пищи и отказ от приема пищи поздно вечером потенциально может уменьшить симптомы СРК.
Будьте здоровы и своевременно обращайтесь к врачу!
Имеются противопоказания. Перед применением необходимо ознакомиться с инструкцией или проконсультироваться со специалистом.
Синдром раздраженного кишечника
Синдром раздраженного кишечника
«У меня расстройство желудка» или «боль в животе», такие жалобы часто беспокоят современного человека. За этим следует запор или диарея, а также боль в животе.
Как правило, человек, который обеспокоен решением этой столь деликатной проблемы, пытается вылечиться самостоятельно. В ближайшей аптеке он купит болеутоляющие и слабительные средства, после которых симптомы обычно временно исчезают, но через некоторое время «желудок снова раздражается». Гастроэнтеролог в таком случае может поставить диагноз — синдром раздраженного кишечника.
Как показали статистические исследования, этот синдром очень распространен во всем мире и встречается в 25-30% случаев всех обращений к гастроэнтерологу. Кроме того, 2/3 населения мира, страдающего синдромом раздраженного кишечника в течение длительного времени, даже не обращаются к врачу.
Что такое синдром раздраженного кишечника?
Термин «синдром раздраженного кишечника» (GNS) известен с 19-го века, но он был официально представлен на IX Международном конгрессе гастроэнтерологов в Риме только в 1988 году. Ранее его называли «спастический колит», «слизистый колит», «функциональная колонопатия», «кишечный невроз» и др.
В общем, синдром раздраженного кишечника характеризуется функциональным нарушением моторики кишечника. В это время появляются такие симптомы, как запор, диарея, метеоризм, б оли в животе, которые проходят после дефекации, однако такие проблемы сохраняются в течение длительного времени — не менее 3 месяцев в году.
Синдром раздраженного кишечника чаще встречается у женщин в возрасте 25-45 лет, хотя он также встречается у детей и пожилых людей.
Что вызывает этот синдром?
Механизм формирования синдрома раздраженного кишечника окончательно не установлен, но один факт хорошо известен — среди причин нарушения моторики кишечника важную роль играет состояние центральной нервной системы, социальной среды.
В конце прошлого века считалось, что изменения моторики кишечника связаны с функциональными заболеваниями. Далее было установлено, что такие нарушения одинаково наблюдаются как при функциональных, так и при органических заболеваниях кишечника.
Кроме того, одной из причин развития GNS была названа гиперчувствительность кишечника. То есть предел раздражения кишечника во время вышеуказанного синдрома очень низок, поэтому даже обычного (физиологического) количества каловой массы достаточно, чтобы вызвать боль и дискомфорт.
Исследователи обнаружили, что «виновата» в этом синдроме центральная нервная система, а это означает, что эта патология преимущественно эмоциональная. На сегодняшний день установлено, что человек с ГНС часто имеет тяжелую психосоциальную историю и нуждается в психотерапевтической и психиатрической помощи.
Такой человек обычно имеет пониженную трудоспособность, часто развивает депрессию, считает себя тяжело больным, хотя его общее состояние удовлетворительное, хорошо питается и хорошо сохраняется. Таким образом большое значение в формировании синдрома раздраженного кишечника имеют такие факторы, как культура, социальный статус человека, психологический и личностный статус.
Симптомы синдрома раздраженного кишечника
В зависимости от того, какой признак выявлен, GNS делится на несколько форм. Это:
Такое разделение позволяет легко планировать обследование и тактику лечения.
Как правило, симптомы заболевания:
Боль в животе исчезает или уменьшается после дефекации и никогда не развивается в течение ночи.
При синдроме раздраженного кишечника, который протекает преимущественно с диареей, частота дефекации увеличивается с приемом пищи, а каловая масса тонкая, рыхлая, а иногда и слизистая.
Заболевание чаще развивается утром, пациент ходит в туалет 3-4 раза подряд, а во второй половине дня действия кишечника больше не наблюдается. Это правда, что такие «кризисы» диареи раздражают человека, но он не теряет большого количества жидкости, и поэтому его общее состояние не ухудшается.
Запор при СРК встречается чаще. В это время стул затвердевает, содержит слизь, человек страдает зудом, чувством неудовлетворенности после дефекации. Также бывает, что запор сменяется диареей, которая возникает, когда верхняя часть толстой кишки переполняется при употреблении жирной пищи под воздействием факторов эмоционального стресса.
На основании каких исследований ставится диагноз синдрома раздраженного кишечника?
Для диагностики ГНС необходимо провести минимальное исследование:
Назначается ректороманоскопия, а иногда и колоноскопия. Последний вариант применяется, когда:
Кроме того, для диагностики есть ряд критериев. Согласно критериям I и II, диагноз синдрома раздраженного кишечника ставится путем исключения.
В этом случае жалобы и анамнез следующие:
Физикальное обследование выявляет: лихорадку, гепатит и спленомегалию (увеличение печени и селезенки).
Лабораторные данные: кровь в кале, лейкоцитоз, анемия, ускоренный отек, биохимические изменения в крови.
Симптомы, перечисленные выше, длятся не менее трех месяцев. Ключевую роль в диагностике функциональных заболеваний кишечника обычно играет анамнез. Несмотря на то, что даны разные критерии, самое важное в лечении GNS — это знания и опыт врача.
Какой принцип лечения?
Лечение ГНС — довольно сложный и длительный процесс. Пациенты должны смириться с тем фактом, что врачи могут облегчить симптомы болезни, но полного избавления от них может не произойти.
После того, как врач определит, с какой формой он имеет дело, назначаются разные лекарства: регулирующие центральную нервную систему, лечащие боль, диарею. Особенно трудно вылечить текущую форму запора. В этом случае параллельно с л екарственной терапией н азначается специальная диета.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/Лекарственная-терапия.jpg?fit=438%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/Лекарственная-терапия.jpg?fit=804%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/%D0%9B%D0%B5%D0%BA%D0%B0%D1%80%D1%81%D1%82%D0%B2%D0%B5%D0%BD%D0%BD%D0%B0%D1%8F-%D1%82%D0%B5%D1%80%D0%B0%D0%BF%D0%B8%D1%8F.jpg?resize=900%2C616&ssl=1″ alt=»Лекарственная терапия» width=»900″ height=»616″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/Лекарственная-терапия.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/Лекарственная-терапия.jpg?resize=438%2C300&ssl=1 438w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/Лекарственная-терапия.jpg?resize=804%2C550&ssl=1 804w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/05/Лекарственная-терапия.jpg?resize=768%2C526&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″/> Лекарственная терапия
Какой тип диеты рекомендуется в этом случае?
Для людей, страдающих запорами, гастроэнтерологи рекомендуют продукты, содержащие метилцеллюлозу (пшеничные отруби). Если проблема не решается только диетой, необходимо назначить слабительные.
Кроме того, для лечения синдрома раздраженного кишечника широко используются препараты от дисбактериоза, например энтеронорм.
Чтобы защитить себя от синдрома раздраженного кишечника, нужно вести здоровый образ жизни: заниматься спортом, рационально питаться и так далее. И если у человека уже есть эта проблема, он должен последовать совету врача, соблюдать правильную диету и питание, не расслабляться и не думать, что его состояние непоправимо. Помните: синдром раздраженного кишечника можно лечить довольно эффективно, и результат лечения во многом зависит от согласованных действий пациента и врача.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Возможности современной пробиотической терапии в лечении пациентов с постинфекционным синдромом раздраженного кишечника

Синдром раздраженного кишечника является хроническим заболеванием желудочно-кишечного тракта, с такими характерными симптомами, как боль и дискомфорт в животе при отсутствии органического патологического процесса, частота которого в последние годы стала у
Abstract. Irritable bowel syndrome is a chronic disease of the gastrointestinal tract, with such characteristic symptoms as pain and discomfort in the abdomen in the absence of an organic pathological process, the frequency of which in recent years has begun to increase due to post-COVID-19 postinfectious irritable bowel syndrome. Purpose of the study was to evaluate the effectiveness of including the probiological drug in the therapy of patients with post-infectious irritable bowel syndrome after a previous COVID-19 infection. We examined 70 patients with postinfectious irritable bowel syndrome that developed after a previous infection with COVID-19. The patients were divided into 2 groups. The main group consisted of 35 people who were treated with irritable bowel syndrome based on the latest recommendations of the Russian Gastroenterological Association, including antispasmodics, antidiarrheals. Additionally, the patients of the main group were included in the combined probiotic enteric capsules for 2 weeks at a dose of 3 capsules per day. In patients of the main group, whom included the probiotic in therapy, there was a more pronounced relief from the clinical manifestations of the disease with an overall assessment of the effectiveness of treatment of 82,7% in the main group and 56,9% in the comparison group. When assessing the indicators in points according to the IBS-SSS test and the IBS-QOL scale, both groups of patients showed statistically significant improvements in indicators (p
Резюме. Синдром раздраженного кишечника является хроническим заболеванием желудочно-кишечного тракта, с такими характерными симптомами, как боль и дискомфорт в животе при отсутствии органического патологического процесса, частота которого в последние годы стала увеличиваться за счет постковидного постинфекционного синдрома раздраженного кишечника. Целью исследования была оценка эффективности включения в терапию пациентов с постинфекционным синдромом раздраженного кишечника пробиотического препарата больным после перенесенной инфекции COVID-19. Нами было обследовано 70 пациентов с постинфекционным синдромом раздраженного кишечника, развившимся после перенесенной инфекции COVID-19. Пациенты были разделены на 2 группы. Основную группу составили 35 человек, которым проводилось лечение синдрома раздраженного кишечника на основании последних рекомендаций Российской гастроэнтерологической ассоциации, включая спазмолитики и противодиарейные средства. Дополнительно пациентам основной группы назначался комбинированный пробиотик в форме кишечнорастворимых капсул в течение 2 недель в дозе 3 капсулы в сутки. У пациентов основной группы, которым в терапию включался пробиотик, отмечалось более выраженное избавление от клинических проявлений заболевания с общей оценкой эффективности лечения 82,7% в основной группе и 56,9% в группе сравнения. При проведении оценки показателей в баллах по тесту IBS-SSS и шкале IBS-QOL в обеих группах пациентов отмечалось статически значимое улучшение показателей (р 7 КОЕ, Enterococcus faecium ENCfa-68 не менее 10 7 КОЕ, в дозировке 3 капсулы в сутки. Группу контроля составили 35 пациентов, в лечение которых не включался пробиотик.
Оценка клинической эффективности лечения пациентов проводилась в соответствии с их основными симптомами (боль в животе, вздутие живота, дефекация).
Степень 0 – пациенты без симптомов или с исчезновением всех симптомов.
Степень 1 – пациенты с выявленными симптомами после опроса.
Степень 2 – пациенты с очевидными симптомами, не нарушающими повседневную жизнь и работу.
Степень 3 – пациенты с явными симптомами, нарушающими повседневную жизнь и работу.
При исчезновении клинических симптомов болезни лечение оценивалось как заметно эффективное. Если симптомы уменьшились более чем на 2 балла после лечения, оно было признано эффективным. Если симптомы улучшились менее чем на 2 балла после лечения, оно расценивалось как неэффективное. Общая эффективность лечения оценивалась как количество эффективных случаев + количество заметно эффективных случаев/общее количество случаев.
Шкалу тяжести симптомов СРК (IBS-SSS) [14] использовали для оценки степени тяжести абдоминальной боли, частоты болей в животе, степени тяжести вздутия живота, неудовлетворенности работой кишечника и качеством жизни. По шкале IBS-SSS проводили оценку кишечных симптомов: 75-175 баллов для легких кишечных симптомов, 175-300 – для умеренных кишечных симптомов и > 300 – для тяжелых кишечных симптомов.
Для углубленного изучения качества жизни пациентов использовали шкалу оценки качества жизни пациентов с СРК (IBS-QOL) [15], которая включает 34 элемента, каждый из них разделен на 5 уровней от 1 до 5 баллов и используется для оценки качества жизни пациентов по 8 доменам: настроение, повседневная деятельность, степень того, как пациент следит за своим внешним видом, диета, проблемы со здоровьем, сексуальное поведение и межличностные отношения. Оценки, отмеченные пациентами, суммируются, а затем переводятся в проценты, показатели с более низкими баллами указывают на лучшее качество жизни пациентов.
Статический анализ результатов проводился с использованием программы SPSS 22.0.
Результаты
Как видно из результатов, представленных в табл. 1, у пациентов основной группы, которым в терапию включался пробиотик Бифиформ, отмечалось более выраженное избавление от клинических проявлений заболевания с общей оценкой эффективности лечения 82,7% в основной группе и 56,9% в группе сравнения. Межгрупповое сравнение показало значительно более высокую общую эффективность в основной группе по сравнению с группой сравнения (χ 2 = 8,712, p = 0,003).
До проведения лечения у пациентов 2 групп показатели в баллах по тесту IBS-SSS существенно не отличались (p > 0,05). После лечения в обеих группах пациентов отмечалось статически значимое улучшение показателей оценки тяжести кишечных симптомов (р 0,05). После лечения в обеих группах пациентов отмечалось статически значимое улучшение показателей (р
В. А. Ахмедов, ORCID: 0000-0002-7603-8481, v_akhmedov@mail.ru
О. В. Гаус, ORCID: 0000-0001-9370-4768, gaus_olga@bk.ru
Федеральное государственное бюджетное образовательное учреждение высшего образования Омский государственный медицинский университет Министерства здравоохранения Российской Федерации (ректор д.м.н., профессор М. А. Ливзан); 644037, Россия, Омск, ул. Петра Некрасова, 5
Сведения об авторах:
Ахмедов Вадим Адильевич, д.м.н., профессор, заведующий кафедрой медицинской реабилитации дополнительного профессионального образования, Федеральное государственное бюджетное образовательное учреждение высшего образования Омский государственный медицинский университет Министерства здравоохранения Российской Федерации (ректор д.м.н., профессор М. А. Ливзан); 644037, Россия, Омск, ул. Петра Некрасова, 5; v_akhmedov@mail.ru
Гаус Ольга Владимировна, к.м.н., доцент кафедры факультетской терапии, гастроэнтерологии, Федеральное государственное бюджетное образовательное учреждение высшего образования Омский государственный медицинский университет Министерства здравоохранения Российской Федерации (ректор д.м.н., профессор М. А. Ливзан); 644037, Россия, Омск, ул. Петра Некрасова, 5; gaus_olga@bk.ru
Information about the authors:
Vadim A. Akhmedov, Dr. of Sci. (Med.), Professor, Head of the Department of Medical Rehabilitation of Additional Professional Education, Federal State Budgetary Educational Institution of Higher Education Omsk State Medical University of the Ministry of Health of the Russian Federation (Rector Dr. of Sci. (Med.), Professor M. A. Livzan); 5 Petr Nekrasov str., Omsk, 644037, Russia; v_akhmedov@mail.ru
Olga V. Gaus, MD, Associate Professor of the Department of Internal Medicine, Gastroenterology, Federal State Budgetary Educational Institution of Higher Education Omsk State Medical University of the Ministry of Health of the Russian Federation (Rector Dr. of Sci. (Med.), Professor M. A. Livzan); 5 Petr Nekrasov str., Omsk, 644037, Russia; gaus_olga@bk.ru
Возможности современной пробиотической терапии в лечении пациентов с постинфекционным синдромом раздраженного кишечника/ В. А. Ахмедов, О. В. Гаус
Для цитирования: Ахмедов В. А., Гаус О. В. Возможности современной пробиотической терапии в лечении пациентов с постин¬фекционным синдромом раздраженного кишечника // Лечащий Врач. 2022; 2 (25): 32-35. DOI: 10.51793/OS.2022.25.2.005
Теги: COVD-19, желудочно-кишечный тракт, воспаление, качество жизни, постковидный синдром
Питание при раздраженном кишечнике с болевым синдромом
А.А. Самсонов, А.Г. Аксельрод, Ю.С. Шах, Е.В. Ульянкина
Московский государственный медико-стоматологический университет им. А.И. Евдокимова, кафедра пропедевтики внутренних болезней и гастроэнтерологии, Москва, Россия
Введение
Синдром раздраженного кишечника (СРК) – функциональное заболевание, для которого характерна устойчивая совокупность кишечных симптомов в отсутствие органических заболеваний. В соответствии с Римскими критериями-IV СРК диагностируют при периодических болях в животе со средней частотой не реже 1 дня в неделю за последние 3 месяца при условии, что эти боли отвечают ≥2 следующим критериям:
Еще одно обязательное условие – их наличие у пациента на протяжении последних 3 месяцев при общей продолжительности жалоб ≥6 месяцев. Кроме того, у пациентов часто наблюдаются следующие факультативные симптомы: императивные позывы к дефекации, чувство неполного опорожнения кишечника, необходимость дополнительных усилий при дефекации, выделение слизи с калом, вздутие живота, метеоризм, урчание в животе.
СРК – широко распространенное заболевание. Его симптомы встречаются среди 14–30% населения. За врачебной помощью обращаются только треть пациентов. Женщины болеют в 2–4 раза чаще, чем мужчины. После 50 лет соотношение мужчины/женщины выравнивается и становится близким к 1:1. Пик заболеваемости приходится на 30–40 лет, возможность развития СРК после 60 лет сомнительна.
Пусковой фактор, повлекший нарушение функций толстой кишки, удается выявить не во всех случаях. Согласно концепции, предложенной экспертами Римского комитета, СРК определяется как расстройство, характеризующееся нарушением взаимодействия центральной нервной системы (головной мозг) и периферического звена нервной системы (автономная нервная система кишечника), обеспечивающего его деятельность (ось «головной мозг–кишечник»), которое реализуется на моторном, сенсорном и нейроэндокринном уровнях [1].
В настоящее время принята концепция комплексного патогенеза СРК (см. рисунок).
Нарушения моторики кишечника при СРК могут возникать как по гипер-, так и по гиподинамическому типу, причем они могут чередоваться. Расстройства секреторной функции проявляются повышенной секрецией воды и электролитов в просвет кишки, что обусловлено влиянием биологически активных веществ и бактериальных токсинов.
Основные жалобы пациентов с СРК – боль в животе, нарушения формы и частоты стула и метеоризм. Боли в животе могут быть различного характера – от тупых, давящих, распирающих до нестерпимых схваткообразных. Обычно локализуются в боковых и/или нижних отделах живота, в левом и правом подреберьях (синдром печеночного и селезеночного углов) с иррадиацией в соответствующие половины грудной клетки. Возникновение болей связано с приемом пищи, стрессом, физической нагрузкой [5]. Боли уменьшаются или исчезают после акта дефекации или отхождения газов. Особенность болевого синдрома – возникновение болей в утренние или дневные часы (при активности больного) и стихание во время сна, отдыха.
Нарушения стула могут проявляться как диареей (СРК с диареей), так и запором (СРК с запором), а также их чередованием (смешанная форма). На практике часто наблюдается гетерогенность нарушений стула и «перемещение» одного и того же пациента из одного вида СРК в другой.
Для СРК с преобладанием запоров характерно наличие фрагментированного, «овечьего», комковатого кала. Позывы к дефекации сохранены, стул может быть даже ежедневным с отхождением 1–3 плотных комочков кала без чувства полного опорожнения кишечника. В ряде случаев требуется избыточное натуживание.
При диарее частота стула составляет 3–5 раз в день с выделением небольшого количества кала. Диарея может быть вызвана приемом пищи (гастроколитический рефлекс) или стрессом («медвежья болезнь»). Диарея отсутствует в ночное время и обычно возникает утром – после завтрака. Позывы на дефекацию могут носить императивный характер, что объясняется не только усилением двигательной функции кишечника, но и повышенным газообразованием. При первом акте дефекации стул может быть оформленным, при последующих – кашицеобразным или жидким. Общая масса кала в течение суток составляет не более 200 г.
Метеоризм и вздутие живота служат следствием дисбиоза с развитием бродильных или гнилостных процессов в кишечнике.
При смешанном и неспецифическом (неклассифицированном) подтипах СРК отмечается сочетание различных симптомов, чередование запоров и поносов, явлений метеоризма и болевого синдрома.
Квалифицируя характер стула, рекомендуется учитывать только долю за указанный в критериях период измененного стула (комковатый/твердый или неоформленный/жидкий), а не весь стул (включая нормальный).
При объективном обследовании обнаруживают болезненность при пальпации всех отделов ободочной кишки, спазмированную плотную сигмовидную кишку, вздутую урчащую слепую кишку.
Течение заболевания многолетнее, без прогрессирования. Общее состояние больных обычно хорошее и не соответствует многочисленным жалобам (сочетание болей в животе и кишечных расстройств с головными болями, нарушениями сна, учащением мочеиспускания и т.д.). Характер жалоб изменчив, прослеживается связь ухудшения самочувствия с психоэмоциональными факторами. Типичным для СРК считают отсутствие симптомов в ночное время.
Общий анализ крови и биохимические показатели, как правило, в пределах нормы. При исследовании кала могут быть обнаружены признаки дисбактериоза. Анализ кала на скрытую кровь отрицательный. При рентгенологическом исследовании (ирригоскопии) обнаруживают типичные признаки дискинезии: неравномерное наполнение и опорожнение кишечника, чередование спастически сокращенных и расширенных участков и/или избыточную секрецию жидкости в просвет кишечника. Эндоскопическое исследование (колоноскопию с биопсией) проводят в обязательном порядке для исключения органической патологии, т.к. только морфологическое исследование биоптатов слизистой оболочки кишки позволяет в конечном итоге отличить СРК от воспалительных заболеваний кишечника. Ультразвуковое исследование органов брюшной полости позволяет исключить желчнокаменную болезнь, кисты и кальцинаты в поджелудочной железе, объемные образования. ФЭГДС с биопсией слизистой оболочки тонкой кишки проводят для исключения целиакии.
Диагностика СРК
СРК диагностируют методом исключения. Предварительный диагноз ставят на основании Римских критериев-IV, окончательный – после исключения органической патологии. Особое внимание следует обращать на т.н. симптомы тревоги, к которым относят:
При обнаружении хотя бы одного из этих симптомов диагноз СРК следует поставить под сомнение.
СРК необходимо дифференцировать от стриктур кишечника различного происхождения (в результате воспалительных заболеваний кишечника, в исходе дивертикулита, ишемического генеза и др.), новообразований толстой кишки, побочных эффектов лекарственных средств – ЛС (опиатов, блокаторов медленных кальциевых каналов, диуретиков, анестетиков, миорелаксантов, холиноблокаторов), эндокринных расстройств (гипотиреоза, гиперпаратиреоза). Кроме того, симптомы, напоминающие СРК, возможны при физиологических состояниях у женщин (беременности, климаксе), при употреблении некоторых продуктов (алкоголя, кофе, газообразующих продуктов, жирной пищи), изменении привычного образа жизни (например, в командировке).
У пациентов с преобладанием в клинической картине запоров необходимо исключать обструкцию толстой кишки, в первую очередь опухолевой природы. Особенно это актуально для пациентов старше 45 лет, а также для больных более молодого возраста в дебюте заболевания, при выраженных или рефрактерных к лечению симптомах или при наличии в семейном анамнезе случаев рака толстой кишки.
При преобладании в симптоматике диарейного синдрома необходимо исключить:
При преобладании в клинической картине болевого синдрома нужно исключить следующие заболевания:
В дифференциальной диагностике ведущее значение имеют результаты колоноскопии с биопсией.
Цели лечения при СРК: воздействие на психоэмоциональную сферу, коррекция нарушенных кишечных функций, купирование болевого синдрома. Лечение проводят в амбулаторных условиях, госпитализации подлежат больные, нуждающиеся в углубленном обследовании для уточнения диагноза.
Немедикаментозное лечение
До назначения любых ЛС необходимо проведение обширного комплекса мероприятий, направленных на модификацию диеты, устранение воздействия стрессовых факторов, информирование пациента, установление доверительных взаимоотношений между пациентом и врачом (в т.ч. и с психотерапевтом), психотерапевтическое воздействие с объяснением причин заболевания и возможных путей его устранения. Пациента следует убедить в том, что выявленные симптомы заболевания не представляют опасности для жизни и не обусловлены серьезной органической патологией. Нужно объяснить больному, что с помощью несложных психологических приемов он способен контролировать возникновение проявлений заболевания (например, не допускать чувства гнева, поскольку последний вызывает у пациентов с СРК спастические сокращения толстой кишки). В процессе расспроса и дальнейшей беседы необходимо сфокусировать внимание пациента на большей значимости именно депрессивных эмоциональных переживаний (к которым обычно пациент адаптируется и не замечает их), чем непосредственно болевых ощущений и дискомфорта в животе. Особенно важно выяснение провоцирующих факторов, например стрессов и психологических нарушений, и по возможности их устранение. Необходимы полноценный режим труда и отдыха, адекватные, но не чрезмерные физические нагрузки. Назначают диету с исключением некоторых продуктов. Чаще всего больные плохо переносят молоко, газированные напитки, животные жиры, капусту (в т.ч. цветную и брокколи), бобовые, алкоголь. Употребление газированных напитков и прием напитков через соломинку, использование жевательной резинки приводят к аэрофагии и могут провоцировать развитие симптоматики. Отдельное внимание следует обратить на положительные результаты применения аглютеновой диеты больными СРК с диареей, не связанной с целиакией (т.е. в отсутствие серологических и морфологических признаков целиакии) [1].
Совершенствование подходов к диете больных СРК привело к актуализации таковой со сниженным содержанием ферментируемых дисахаридов, олигосахаридов, моносахаридов, полиолов, объединенных термином FODMAP (Fermentable – ферментируемые Oligo – олиго-, Di – ди-, Mono – моносахариды And – и Polyol – полиолы). [6]. Они плохо всасываются и осмотически активны в просвете кишечника, вызывая вздутие, боли, диарею. Пациентам с запором рекомендуют потребление массы растительной клетчатки в виде нерафинированных продуктов, овощей и фруктов, морской капусты, хлеба с отрубями, введение в рацион пищевых волокон в виде препаратов псиллиума, содержащего преимущественно растворимые волокна – Фитомуцил норм. Выбор препарата Фитомуцил обусловлен его оптимальным составом: клетчатка Псиллиум и мякоть сливы, которые обеспечивают высокое содержание растворимой фракции. Псиллиум имеет обширную доказательную базу, в частности, рекомендован международной гастроэнтерологической организацией (WGO). В руководстве по лечению запоров WGO применение псиллиума имеет уровень рекомендаций II, степень доказательности В [10]. При наличии диареи следует убедиться, что у больного нет лактазной недостаточности и он не употребляет большого количества кофеина, фруктозы, сорбитола и слабительных средств (в т.ч. растительного происхождения, входящих во многие биологические добавки к пище).
Медикаментозное лечение
Болевой синдром при СРК, как правило, связан с повышением тонуса гладкой мускулатуры кишечника, поэтому для его купирования обычно применяют спазмолитики. К препаратам выбора относятся миотропные спазмолитики, в частности мебеверин. Его отличительной особенностью является двойной механизм действия препарата – блокада натриевых каналов клеточной мембраны гладкомышечных клеток кишки, что препятствует процессу деполяризации и их сокращения. Во-вторых, мебеверин блокирует наполнение кальциевого депо клеток, тем самым препятствуя развитию гипотонии мышц. Имеются данные и о наличии прокинетического влияния на стенку кишки, что говорит о нормализующем действии препарата. Последнее объясняет наличие положительного действия препарата на пациентов с СРК с запором. За многие годы практического применения препаратов мебеверина накоплен значительный положительный опыт его применения лицами с заболеваниями ЖКТ, в частности при СРК, патологии желчевыводящих путей и др.
Для купирования диареи применяют лоперамид по 4 мг после первого жидкого стула, затем – по 2 мг после каждого жидкого стула (но не более 16 мг/сут). При приеме лоперамида частота стула должна быть не более 3 раз в сутки. При отсутствии стула или нормальном стуле в течение 12 часов лечение следует прекратить. Возможно применение адсорбентов (карбоната кальция, активированного угля, смектита диоктаэдрического) и энтеропротекторов (висмут трикалий дицитрат 360–480 мг/сут).
При запоре и неэффективности обогащения рациона растительными волокнами применяют мягкие осмотические слабительные, например лактулозу в дозе 30–50 мл/сут. Препараты на основе сенны, фенолфталеина следует исключить, поскольку они могут вызывать усиление симптоматики. При неэффективности указанных ЛС дополнительно назначают прокинетики (итоприда гидрохлорид). Для уменьшения выраженности метеоризма применяют симетикон по 2 капсулы 3 раза в сутки.
При наличии явлений дисбиоза кишечника показано назначение энтеросептиков: рифаксимин 200–800 мг/сут; метронидазол 1–1,5 г/сут и др., а также средств, восстанавливающих микрофлору кишечника: лактулоза внутрь 20–100 мл/сут, препараты из бифидо- и лактобактерий: комбинированный мультипробиотический комплекс Бак-Сет, включающий 14 видов бактерий; метабиотики: хилак форте 40–180 кап/сут.
Хорошо зарекомендовали комбинированные лекарственные препараты: Колофорт 1–2 таблетки под язык 2 раза в сутки до 6 месяцев.
При достижении ремиссии поддерживающая терапия проводится пробиотиками, поливитаминными комплексами, курс – 4–6 недель каждые 3 месяца (в течение 1 года).
При рецидивах болевого синдрома показано применение спазмолитиков (повторные курсы мебеверина), кишечных антисептиков и пробиотиков.
Особое место занимает коррекция психопатологических нарушений. Применяют различные способы психотерапии в сочетании с антидепрессантами, транквилизаторами в зависимости от вида психопатологического синдрома. Эти препараты не уменьшают выраженности болевого синдрома, однако улучшают качество жизни. Лечение проводят совместно с психотерапевтом.
В заключение приводим клинический пример комбинированной терапии больной СРК.
Клинический случай
Диагноз: СРК с преобладанием запора. Назначения: диета – дробное питание с введением в рацион увеличенного количества пищевых волокон и объема принимаемой жидкости. Мебеверин 400 мг в 2 приема (утро и вечер) за 20 минут до еды на 2 недели, далее по требованию.
Фитомуцил норм по 1 пакетику 2 раза в сутки после размешивания в большом количестве жидкости (не менее 150 мл) 2 недели, далее по требованию.
Бак-сет® Форте по схеме: 2 капсулы 2 раза в сутки во время еды – месяц.
Результаты
Через месяц – стул оформленный, 1 раз в 2 дня, боль не беспокоит, иногда наблюдается умеренное вздутие после приема углеводистой пищи к вечеру, исчезает самостоятельно за ночь.
Контрольный визит через месяц возврата симптоматики не выявил, больная соблюдает режим, диету, прием мебеверина и фитомуцила в режиме «по требованию», редко, со слов больной, – для подстраховки.
Обсуждение
Приведенный клинический пример демонстрирует эффективность комбинированной терапии, включающий современный миотропный спазмолитик мебеверин, препарат пищевых волокон Фитомуцил норм и мультипробиотическое средство Бак-сет, для больных СРК с явлениями запора. Положительный эффект данной комбинации прогнозируем, так как основан на коррекции основных звеньев патогенеза данного синдрома. Необходимость комплексной терапии неоднократно подтверждена исследованиями эффективности лечения СРК средствами, учитывающими комплексное воздействие на основные механизмы патогенеза заболевания, в частности с использованием комбинации релиз-активных антител (Колофорт) [7].
Особое место в комплексной терапии СРК сегодня занимают про- и пребиотики, помогая восстановить биоценоз толстой кишки и, соответственно, хорошее самочувствие. Современный мультипробиотик Бак-Сет выбран неслучайно, так как данное средство отвечает стандартам качества и безопасности, а его клинический эффект при СРК подтвержден доказательной базой [8]. Бактерии, входящие в состав Бак-Сета, сохраняют жизнеспособность, высокую активность и кислотоустойчивость в течение всего сока годности (2 года) при комнатной температуре, что немаловажно для пациентов. Щадящая технология производства – фильтрация вместо центрифугирования с последующим микрокапсулированием и лиофилизацией, позволяет избежать разрушения естественной оболочки бактерий (клеточной стенки), что повышает их устойчивость и выживаемость. Удачным дополнением при СРК с запором является и препарат пищевых волокон Фитомуцил [9], выполняет задачу нормализации стула, без привыкания и оказывая пребиотическую поддержку бактериям, входящим в состав Бак-Сета.
Заключение
Для лечения СРК с запором комбинированная терапия должна в соответствии с рекомендациями Рим-IV включать миотропные спазмолитики, препарат выбора – мебеверин. Лечение клинического варианта СРК с запором помимо спазмолитиков, эффективно купирующих болевой синдром, должно включать препараты пищевых волокон, по возможности не усиливающих газообразование, но задерживающих жидкость и увеличивающих объем содержимого, что физиологически восстанавливает параметры нормальной дефекации. Обязательным компонентом комплексной терапии СРК сегодня являются и пробиотики. Хорошие результаты наблюдаются при применении мультипробиотических препаратов, что и демонстрирует представленный клинический случай из практики.
Литература
1. Camilleri M., Bueno L., de Ponti F., et al. Pharmacologic, Pharmacokinetic, and Pharmacogenomic Aspects of Functional Gastrointestinal Disorders. Gastroenterol. 2016;150:1319–31. Doi: 10.1053/j.gastro.2005.08.062.
2. Топчий Т.Б., Ардатская М.Д. Клиническое значение висцеральной гиперчувствительности у пациентов с СРК. Как повысить эффективность терапии болевого синдрома у пациентов с СРК. Клинический опыт применения препарата масляной кислоты закофальк в лечении синдрома раздраженной кишки. Сб. науч.-практ. статей. Под ред. М.Д. Ардатской. М., 2016.
3. Маев И.В., Оганесян Т.С., Кучерявый Ю.А. и др. Комбинированная терапия при синдроме раздраженного кишечника: контроль моторики кишечника, кишечного транзита и висцеральной гиперчувствительности. Клинические перспективы гастроэнтерологии, гепатологии. 2015;5:45.
4. Маев И.В., Черемушкин С.В., Кучерявый Ю.А.Синдром раздраженного кишечника. Римские критерии IV. О роли висцеральной гиперчувствительности и способах ее коррекции. М., 2016. 64 с. [Mayev I.V., Cheremushkin S.V., Kucheryavy Yu.A. Irritable bowel syndrome. Roman criteria IV. On the role of visceral hypersensitivity and methods for its correction. M., 2016. 64 p.
5. Ивашкин В.Т., и др. Клинические рекомендации Российской гастроэнтерологической ассоциации по ведению пациентов с абдоминальной болью. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 2016;25(4):71–80.
6. Staudacher H.M., Lomer M.C.E., Farquharson F.M., et al. A diet low in FODMAPs reduces symptoms in patients with irritable bowel syndrome and a probiotic restoresbifidobacterium species: a randomized controlled trial. Gastroenterol. 2017;153(4):936–47. Doi: 10.1053/j.gastro.2017.06.010.
7. Маев И.В., Самсонов А.А., Яшина А.В. и др. Клиническая эффективность и безопасность схем лечения синдрома раздраженного кишечника (результаты сравнительного исследования). Consilium Medicum. 2016;18(8):19–26.
8. Ishaque Sh.M., et al. A randomized placebo-controlled clinical trial of a multi-strain probiotic formulation (Bio-Kult) in the management of diarrhea-predominant irritable bowel syndrome. BMC Gastroenterol. 2018;18(1):71. Doi: https://doi.org/10.1186/s12876-018-0788-9.
9. Плотникова Е.Ю., Грачева Т.Ю., Синькова М.Н., Исаков Л.К.. Роль пищевых волокон в коррекции пищеварения и запоров различной этиологиию. Медицинский совет. 2019;14:99–106.



























.gif)
.gif)
.gif)





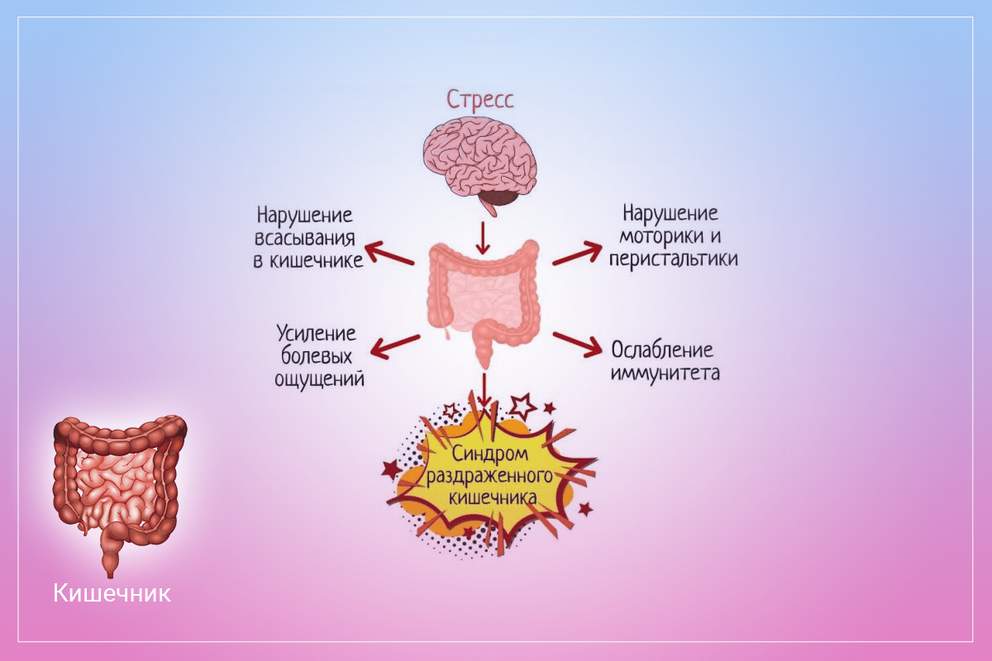
 Синдром раздражённого кишечника с болями, функциональная абдоминальная боль
Синдром раздражённого кишечника с болями, функциональная абдоминальная боль 




.gif)