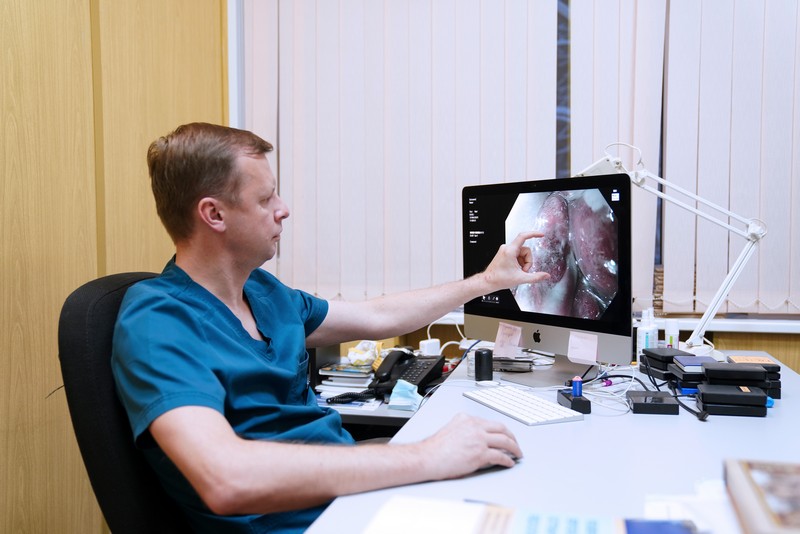
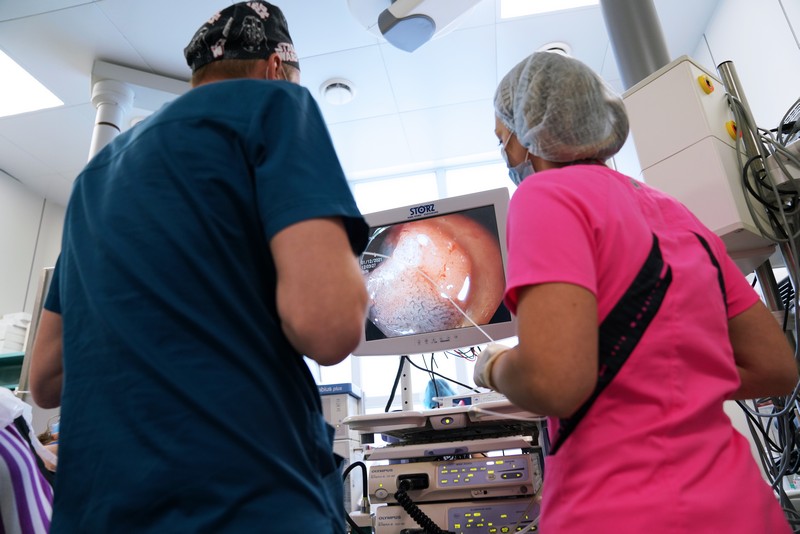
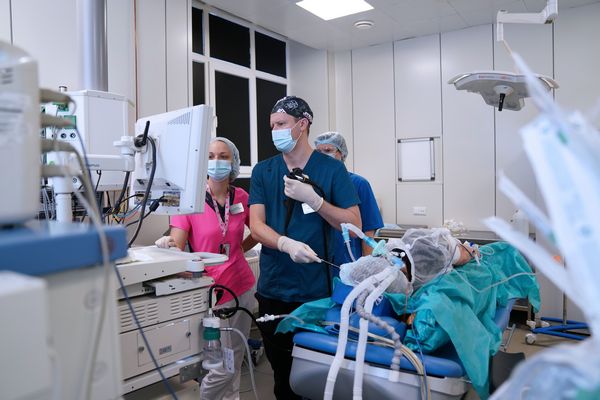
Питание после операции на прямой кишке при онкологии
Питание после операции на прямой кишке при онкологии
Диета (питание) при раке кишечника
Общие правила
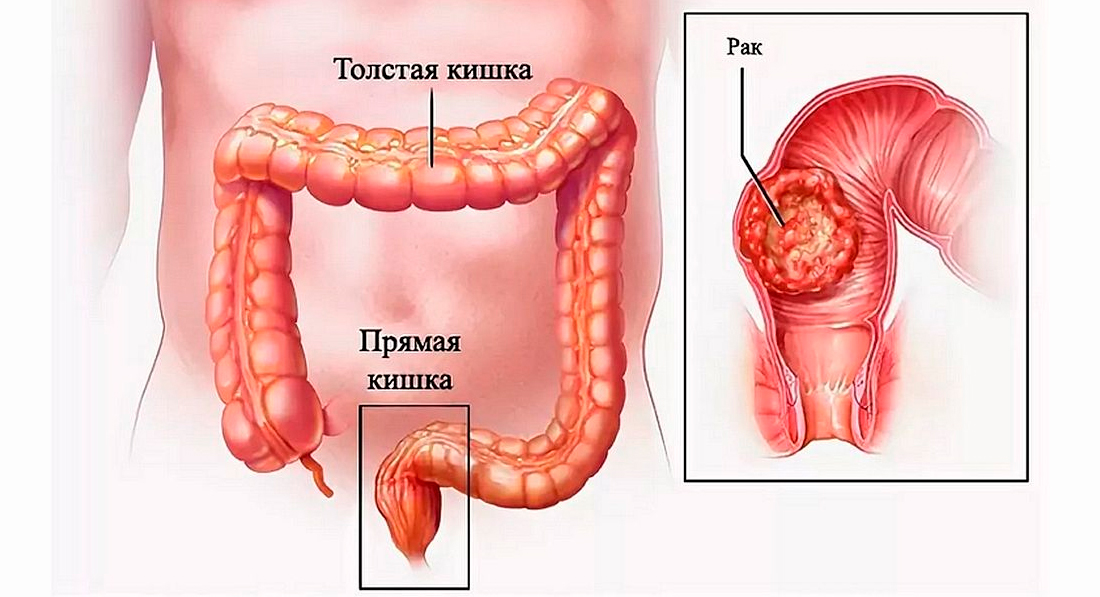
Рак слизистой оболочки кишечника относится к широко распространённому виду онкологических заболеваний, особенно в возрастной группе после 55 лет. Основным морфологическим вариантом онкологических опухолей являются аденокарциномы. Чаще всего злокачественные новообразования образуются в тканях прямой/ободочной кишки (колоректальный рак) для которого характерны раннее метастазирование лимфогенным/гематогенным путями в лимфатические узлы, печень, брюшину, кости, а также прорастание в органы малого таза.
Высокая встречаемость этого вида рака обусловлена спецификой функции этого отдела кишечника, в котором происходит длительный контакт каловых масс (токсинов, продуктов метаболических реакций) со слизистой кишечника, заболеваниями (сигмоидит, язвенный колит, полипы, болезнь Крона) и характером питания, в рационе которого преобладают жиры животного происхождения, белки и рафинированные продукты при недостаточном поступлении в организм растительной клетчатки. При таком типе питания в кишечнике преобладают гнилостные процессы, а продукты гниения белка и желчные кислоты, образующиеся микрофлорой кишечника, обладают канцерогенным действием.
Основными клиническими симптомами колоректального рака являются:
Лечение колоректального рака хирургическое с последующим (предварительным) проведением лучевой/химиотерапии. Диета при раке кишечника является неотъемлемым методом поддерживающей терапии, позволяющим улучшить результаты лечения, снизить побочные эффекты лучевой/химиотерапии и повысить качество жизни пациентов. Питание при раке кишечника строится с учетом целого ряда факторов, а именно — наличия/выраженности нутритивной (питательной) недостаточности, особенно в период проведения лучевой/химиотерапии, наличия и типа метаболических нарушений, периода заболевания (до/послеоперационный), физического и психологического состояния больного.
Питание в предоперационном периоде при отсутствии опухоль-индуцированной потери массы тела базируется на принципах рационального питания с энергетическим балансом на уровне 2400-2600 ккал/сутки. Рацион питания предусматривает уменьшение потребления жира на 20-25 % от общего дневной калорийности за счет тугоплавких животных жиров, ограничение содержания рафинированных (легкоусвояемых) углеводов, продуктов, содержащих пищевые добавки, фаст-фуда, колбасных изделий, полуфабрикатов, газированных напитков, чипсов, кондитерских изделий, соли/соленых продуктов и пищи, жирного красного мяса, особенно жаренного и копченного, увеличение удельного веса в рационе фруктов, овощей и злаков.
Рацион при онкологии кишечника должен быть сбалансированным по основным пищевым нутриентам, включать все группы продуктов питания с преобладанием молочно-растительных продуктов (не менее 600 г овощей/фруктов, цельнозерновые и кисломолочные продукты).
В случаях наличия синдрома анорексии-кахексии и даже при нормальной массе тела пациентам с высоким риском его развития уже за 10-14 дней до операции необходимо получать усиленное питание, поскольку хирургическое вмешательство при раке кишечника вызывает азотистые потери и увеличивает потребность в энергии и при отсутствии коррекции питания может привести к развитию отрицательного азотистого баланса и различным водно-электролитным нарушениям. Поэтому своевременный переход больного на усиленное питание способствует защите от потери массы тела в послеоперационном периоде и во время проведения лучевой/химиотерапии.
Энергетическая составляющая рациона питания в этот период должна составлять 3500-4000 ккал/суки. Согласно рекомендациям, суточные потребности в белке должны составлять 1,2-1,5 г/кг, а потребность в энергии — 25-35 ккал/кг, что достигается включением в рацион питания продуктов с высокой калорийностью: шпроты, красная икра, кремы, шоколад, паштеты, яйца, мед, сливки, орехи, сливки, сыры, которые рекомендуется употреблять как в качестве основных продуктов в меню, так и использовать для перекусов.
В после операционный период диетическое питание должно быть максимально щадящим. После резекции опухоли кишечника назначается хирургическая Диета 0А — на 1-2 суток голод, затем постепенно рацион расширяют, начиная с рисового отвара, некрепкого бульона, ягодных киселей. В последующие дни добавляются слизистые супы, хорошо протертые, сваренные на воде каши (овсяная, гречневая), белковый омлет/яйцо всмятку и позже — паровое суфле/пюре из рыбы и мяса.
Со второй недели включают в рацион суп рисовый с протертыми овощами, молочную/манную и протертую гречневую каши, картофельное пюре, творог, разведенный сливками, паровые мясные котлеты, сметану, пюре из печеных яблок, простоквашу, кисель. Такое питание обеспечивает максимальный покой для кишечника, формирует мало каловых масс, не вызывает метеоризма. При появлении запоров с 7-го дня в рацион питания включают отварную свеклу, пюре из кураги/чернослива, кефир.
После удаления опухоли кишечника в первые 4-6 месяцев показан Стол № 4Б:
Исключаются из рациона жирные бульоны, жирные сорта красного мяса, хлеб из муки грубого помола, грубые и раздражающие слизистую овощи (редька, чеснок, редис, шпинат, лук, сельдерей), мясные/рыбные консервы, любой свежий хлеб, бобовые, острые соусы, маргарин, молоко в натуральном виде, копчености, кулинарный жир, сдобное тесто, грубые крупы, перец, свиной и говяжий жир, горчицу, пирожные, мороженое, шоколад, газированные напитки.
На поздних этапах в рационе питания должно содержаться повышенное количество пищевых волокон и витаминов (при отсутствии поносов) за счет включения каш, цельнозернового хлеба, овощей и фруктов. Мясо следует употреблять с осторожностью, отдавая предпочтение морской/речной рыбе и морепродуктам.
Разрешенные продукты
Диетическое питание при раке кишечника включает в рацион следующие продукты:
Правильное питание при раке прямой кишки
Организовать правильное питание при раке прямой кишки очень важно. Грамотно составленная диета помогает снизить ряд побочных эффектов.
4 (Проголосовало: 7)
Рекомендации. Как питаться при раке прямой кишки?
Правильное питание после лечения рака прямой кишки особенно важно. Пациент будет нуждаться в специальной диете, предотвращающей опасность осложнения заболевания и поддерживающей иммунную систему. Общие правила таковы:
Рекомендованные продукты.Что включить в рацион?
В рационе питания после удаления прямой кишки при онкологии, а также при все еще имеющейся проблеме здоровья, должен быть селен. Это вещество способно принести пользу в борьбе с раковыми клетками. Продукты, богатые селеном, полезные перед и после операции:
При этом необходимо избегать продуктов, которые хоть и богаты белком и селеном, но способствуют повышенному газообразованию в кишечнике, к таким относятся, например, все бобовые растения. Процесс дефекации после операционного вмешательства будет нарушен. Составлять план рациона, который поможет уменьшить ощущение дискомфорта, пациент должен в соответствии с рекомендациями врача. Диета предусматривает дробное питание. Пациент должен кушать по 5-6 раз в день небольшие порции продуктов. В рацион после выполненной операции обычно включают:
Что исключить из рациона?
Необходимо отказаться от продуктов с канцерогенами. Эти вещества будут способствовать появлению и росту раковых клеток. Необходимо отказаться от:
Список рекомендованных и запрещенных продуктов должен рекомендовать лечащий врач.
Питание при заболевании раком кишечника
С целью улучшения состояния больных в медицине разработано множество специальных диет. Для каждого заболевания существуют определенные ограничения в рационе. Например, диета при сахарном диабете II типа во многих случаях гарантирует отсутствие прогрессирования болезни.
Что касается злокачественных процессов кишечника, то специальной оздоровительной диеты не существует. И все же есть определенные рекомендации, выполнение которых помогает пациенту бороться с раком на клеточном уровне. Суть опухоли – безудержный рост и размножение патологически измененных клеток. Для сдерживания роста опухоли необходимо поддерживать энергетический баланс нормальных клеток. Для этого необходимо изменить рацион и режим питания.
Необходимо достаточное поступление витаминов, содержащихся в свежих овощах и фруктах. Пища, богатая клетчаткой, позволяет избежать запоров, которые служат благоприятной питательной средой для опухолевой ткани. Несмотря на все положительные стороны растительной пищи, не следует отказываться от мяса – основного источника железа и энергии. В идеале соотношение между белками, жирами и углеводами должно соответствовать формуле 15 : 30 : 55 %.
Пищевые продукты должны быть легкоусвояемыми, особенно это касается пациентов, перенесших операцию. От некоторых любимых блюд, относящихся к «тяжелой еде» (сочетание теста с мясным фаршем), необходимо отказаться.
Режим питания необходимо наладить таким образом, чтобы пища поступала в организм как можно чаще, но в небольшом количестве. Это позволяет держать клетки пищеварения в постоянном тонусе. Рекомендуемая частота приема пищи – 5-6 раз в день.
Приостанавливают опухолевую трансформацию клеток продукты, содержащие микроэлементы и природные противораковые вещества. Полезны отруби, чеснок, цветная капуста, зелень, морепродукты, кефир.
Для правильного переваривания пищи рекомендуется тщательно пережевывать пищу, отказавшись от «перекусов» на ходу. При медленном поглощении любого блюда даже малая порция гарантирует полное насыщение.
Важно принимать только свежеприготовленную пищу. Разогретая еда из холодильника не оказывает необходимого эффекта. Не следует отказываться от завтрака. Это может привести к ускорению потери веса.
Диета при раке прямой кишки
Питание при раке прямой кишки вряд ли сможет самостоятельно вылечить грозную болезнь. Но в комплексе с медикаментозными и инструментальными способами лечения диетотерапия успешно противостоит патологическим симптомам и предупреждает метастазирование.
Принципы лечебно-профилактического питания при раке прямой кишки
Рак прямо кишки часто напрямую ассоциирован с неправильным пищевым поведением и вредными привычками. А потому здоровый образ жизни и рациональное питание являются важной составляющей профилактики и лечения рака прямой кишки.
Запрещенные продукты при онкологии прямой кишки
Придется сказать «нет»:
Рекомендованные продукты при онкологии прямой кишки
Питание при раке прямой кишки должно быть разнообразным и вкусным. Особое внимание при составлении меню обратите на:
Реабилитационная терапия после операции на кишечнике
При неправильной работе системы пищеварения весь организм испытывает стресс, нарушается функциональность всех систем. Потому после проведения операции на кишечнике очень важно восстановить нормальное функционирование желудочно-кишечного тракта. Предотвратить любые сбои. Сроки реабилитационного периода зависят от множества факторов, таких как тип хирургической операции, состояние здоровья человека до реализации процедуры, соблюдения рекомендаций специалистов.
Типы хирургических операций
Зачастую хирургические операции в зоне кишечного тракта осуществляются при неэффективности других видов терапии. На сегодняшний день существуют современные диагностические методы, которые помогают в своевременном определении и выявлении патологии, оперативной разработке терапевтической стратегии щадящими методиками. Однако порой операция становится единственным способом нормализации жизни пациента, предотвращения развития болезни, устранения болевого синдрома, дискомфорта. Хирургическое вмешательство осуществляется при язвах, некрозах, злокачественных новообразованиях, непроходимости кишечника, травмах и других показаниях. Реабилитационная стратегия зависит от типа хирургической операции, доктор определяет методики в соответствии с клинической картиной и другими факторами.
Резекция кишки. Предусматривает удаление небольшой части кишечника.
Иссечение кишечника с образованием колостомы, илеостостомы.
Извлечение толстой кишки с оставлением сфинктера.
Удаление отдела тонкого кишечника. При этом типе операции необходимо обеспечить сохранение двенадцатиперстной кишки по возможности, так как при устранении значительной части нарушаются обменные процессы, при устранении 75 % длины питание человека будет производиться через капельницу с помощью специализированных смесей.
Операции без устранения участков кишки.
Устранение инородного предмета.
Операции на кишечнике по методике проникновения подразделяются на лапароскопические, лапаротомные. Первый тип предполагает проведение через несколько надрезов, выполняется с помощью специализированных манипуляторов. После таких операций восстановление пациента проходит быстрее и легче переносится. Второй тип предполагает значительный разрез, через который производятся необходимые для лечения манипуляции. Реабилитационный период в таком случае более сложный, длительный, могут возникать различного типа осложнения.
Осложнения и послеоперационная терапия
Нормализация функционирования кишечника после операций регулируется в зависимости от сложности патологии, стадии, а также соблюдения рекомендаций специалистов в постоперационный период. Любые хирургические вмешательства являются значительным стрессом для организма, приводят к нарушению функционирования систем, требуют восстановления повреждений. Даже при высоком уровне профессионализма хирурга при операции и после нее могут возникать осложнения из-за находящихся в кишечнике микроорганизмов.
Зачастую возникают такие осложнения:
болевые ощущения, дискомфорт;
воспаление, нагноение на швах;
воспалительные процессы брюшины;
сужение участков кишки, возникновение спаек.
В период реабилитации после проведения хирургических операций важнейшим требованием становится профессиональный уход за пациентом, контроль состояния здоровья. Наиболее частыми проблемами становятся расстройства кишечника, спайки, возникающие в кишечнике. Первый тип осложнений устраняется коррекцией питания, второй тип предполагает более сложную терапию. Защитой брюшины от различного типа патологических процессов становится внутрибрюшная адгезия. При возникновении воспалительных процессов задачей брюшного отдела становится предотвращение распространения воспаления на другие системы и органы, замедление развития недуга. Это происходит с помощью прикрепления пленки на проблемный участок. При интенсивном прикреплении такой пленки могут деформироваться органы, нарушается их функциональность, развивается стеноз. Важной задачей врача становится своевременное выявление образования спаек, симптоматики из развития. В этом случае терапия не будет длительной, а пациент не будет ощущать существенного дискомфорта. Порой процессы образования спаек не удается обнаружить сразу, тогда возникают осложнения, с которыми борются медики.
Симптоматика образования спаек:
Болевые ощущения на участках проведения операции, тянущая боль после нагрузок.
Нарушения функционирования желудочно-кишечного тракта, запоры, вздутия, повышенный метеоризм, тошнота, рвота после приема пищи, болевые ощущения при дефекации.
Интоксикация, возникающая при затруднениях в прохождении кала через спаечные участки. В этом случае пациент ощущает слабость, может повышаться температура, меняется цвет кожных покровов.
При возникновении таких явлений после проведения операции, травмы живота необходимо немедленно обратиться в клинику. Это обеспечит своевременное выявление спаек, разработку терапевтической стратегии, предотвращение развития осложнений. При отсутствии обнаружения спаечных участков могут появляться некротические процессы, острая непроходимость кишечника с затруднением при дефекации.
Некоторые типы хирургических операций могут требовать повторной хирургии после определенного периода. Это нужно для полноценного восстановления работы кишечника и ЖКТ. К таким разновидностям относится стомирование кишечника, то есть формирование искусственного отверстия наружного типа для выведения кала. Такое отверстие может быть как временным, так и постоянным. При временном стомировании через некоторый период выполняется операция по восстановлению кишечника.
Предотвратить осложнения после проведения операции можно с помощью разработки грамотной стратегии реабилитации, соблюдения рекомендаций врача, контроля состояния здоровья. При любых симптомах, говорящих о развитии осложнений, неправильной работе ЖКТ нужно обращаться в клинику.
Реабилитационные инструменты
Чаще всего пациент не может воспринимать послеоперационные изменения, особенно после стомирования кишечника. Это осложняет процесс восстановления, так как психоэмоциональное состояние человека в значительной степени влияет на эффективность и скорость реабилитации. Терапия кишечника после хирургического вмешательства является комплексом мер. Они помогут в скорейшем выздоровлении и нормализации качества жизни человека.
Методы реабилитации пациентов после проведения операции:
Медикаментозный. Врач назначает пациенту препараты в соответствии с типом операции, особенностями организма и состоянием его здоровья. В первую очередь прописывают обезболивающие медикаменты таблетированного типа или же внутримышечные инъекции. Также пациенту нужно принимать специализированные лекарства для предотвращения риска возникновения осложнений, восстановления перистальтики.
Уход за швами. Необходимо следить, чтобы на шве не было покраснений, сыпи, отека, кровотечений. При возникновении каких-то отклонений нужно немедленно обратиться в клинику. Перевязку ран в первое время выполняет медик, затем по мере заживления раны мероприятия проводятся пациентом по рекомендациям врача.
Лечебная физкультура. Важнейший аспект, обеспечивающий восстановление работы ЖКТ, организма после операции. Сложность упражнений определяется в зависимости от состояния, самочувствия пациента. Подбирать комплекс упражнений должен исключительно врач.
Дыхательная гимнастика. Требуется для нормализации обращения, повышения мышечного тонуса, проводится под контролем доктора. После проведения полостных операций такой аспект является важнейшим, так как позволяет предотвратить развитие осложнений.
Физиотерапия. Врач назначает электрофорез, лазерное облучение, магнитотерапию, УВЧ и другие процедуры, направленные на улучшение состояния здоровья пациента, ускорение восстановления функционирования органов/
Диета. После проведения операции пациенту нельзя есть и пить. Через время ему необходимо питаться по строгой диете, назначенной врачом. Очень важно питаться часто небольшими порциями.
Вне зависимости от типа хирургической операции необходимо соблюдать рекомендации врача относительно реабилитационного периода. Это поможет ускорить процесс восстановления, предотвратить возникновение побочных явлений и осложнений, нормализовать работу организма и качество жизни.
Советы по питанию для людей с кишечной стомой
Колопроктология в Ильинской больнице
Программа COVID-19 Assistance
Сделать пожертвование
Читать новости
Первые несколько месяцев после операции, пока ваш организм не восстановился и не привык к новому физиологическому состоянию, рекомендуется употреблять в пищу простые продукты, постепенно расширяя свой рацион.
У вас должна быть сбалансированная диета, содержащая углеводы, протеины, жиры, витамины, минералы, продукты, возмещающие потерю калия и натрия.
Питание должно быть регулярным – не менее 3-4 раз в день. Не забывайте о сбалансированном потреблении жидкости – 1500-2000 мл жидкости в день.
Диета для людей с илеостомой
Почему нужно употреблять больше жидкости?
Важно выпивать не менее 10-12 стаканов жидкости в день (если врач не рекомендовал иначе). В толстой кишке происходит всасывание жидкости. Так как она удалена, организм теряет большое количество жидкости, выделяемой со стулом через стому. Поэтому важно пить больше, возмещая потерю жидкости. Иначе произойдет нарушение водно-электролитного баланса и дегидратация (обезвоживание) организма.
Признаки дегидратации (обезвоживания):
Для возмещения потери электролитов (натрия и калия) необходимо употреблять в пищу:
Какую пищу избегать и почему?
До операции большие частицы пищи из тонкой кишки попадали в толстую, где переваривалась. Первые 6-8 недель после операции старайтесь не потреблять в пищу продукты с высоким содержанием растительных волокон, которые впитывают жидкость: овсяная крупа, цитрусовые, яблоки, горох и бобовые. Такая пища тяжело переваривается и может вызвать нарушение проходимости кишки. Постепенно увеличивайте потребление растительных волокон, которые трудно усваиваются.
Продукты, которые могут вызывать нарушение проходимости кишки:
Чтобы избежать нарушения кишечной проходимости, ешьте медленно, тщательно пережевывайте пищу, запивайте ее жидкостью. При пищевой блокаде, если вас не тошнит, а стул выходит через стому под давлением небольшими порциями, постарайтесь постепенно увеличить потребление жидкости. Выпейте горячий чай или примите горячий душ. Направьте душ на спину, чтобы расслабить мышцы живота.
Важно: если вас тошнит, и стул не выходит через стому, не пейте жидкости, немедленно обратитесь к врачу
Диета для людей с колостомой
Некоторые продукты могут вызывать газообразование и дискомфорт. В этом случае постарайтесь временно не употреблять их, позднее вы сможете опять ввести их в свой рацион и понаблюдать за реакцией организма. Нужно пробовать вводить эти продукты в рацион по меньшей мере три раза, только так вы сможете убедиться, что именно этот продукт действительно вызывает дискомфорт.
Важна сбалансированная диета, содержащая углеводы, протеины, жиры, витамины, минералы, продукты, возмещающие потерю калия и натрия. Постепенно увеличивайте потребление растительных волокон (через 1-2 месяца после операции), которые трудно усваиваются.
Газообразование
В кишечнике происходит естественный процесс газообразования. Газ образуется, когда в толстой кишке перевариваются углеводы (содержащиеся в пище сахара, крахмал, волокна). Между приемом пищи и выходом газа через стому обычно проходит 5-6 часов. При илеостоме такие газы не образуются, так как толстая кишка удалена. Однако воздух попадает в организм во время еды, а также газ может образовываться в процессе еды, поэтому нужно есть медленно, тщательно пережевывать пищу. Старайтесь не жевать жвачку и не пить через соломинку.
Некоторые продукты вызывают повышенное газообразование, поэтому в общественных местах обратите внимание на то, какие продукты использованы в приготовлении блюд. Также подумайте о том, чтобы использовать калоприемник с фильтром, который удаляет из мешка избыточный воздух, не позволяя мешку раздуваться, и нейтрализует запах. Кроме того, можно воспользоваться некоторыми лекарственными средствами, снижающими газообразование. Для этого проконсультируйтесь со специалистом.
Помните, что одни и те же продукты у одних людей способствуют обильному образованию газов, а у других нет.
Продукты, способствующие газообразованию:
Звуки (урчание) из стомы
Чтобы заглушить урчание из стомы, положите руки на калоприемник (на стому).
Запах
Если вы регулярно меняете калоприемники, если калоприемник не протекает, никто не почувствует запаха. Вы можете ощущать запах только при смене калоприемника.
Для борьбы с неприятным запахом, который сопровождает выход газа, используйте калоприемники с угольным фильтром.
Если вы пользуетесь дренируемым калоприемником без фильтра, можно применять нейтрализатор запаха. Накапайте 5-6 капель в мешок после дренирования или в новый мешок после замены (прочтите инструкцию по использованию нейтрализатора).
Продукты, усиливающие выделение неприятного запаха при переваривании:
Запор
Продукты, обладающие послабляющим эффектом:
Питание в общественных местах
Если ваш организм уже адаптировался к стоме, можно попробовать питаться и вне дома. Важно питаться регулярно, так как нерегулярное питание приводит к повышенному газообразованию и диарее.
Как только вы поймете, какая пища вам наиболее подходит, вы можете попробовать сходить в кафе или ресторан. К первому посещению общественного заведения лучше подготовиться, чтобы чувствовать себя комфортно. Начните со знакомого места и попробуйте какое-нибудь простое блюдо.
Выбирая блюда, не следует слишком осторожничать, просто подойдите к этому разумно. Ешьте то, что хочется, но не забывайте, что жирная пища и соусы могут привести к проблемам. Если вы боитесь употреблять некоторые продукты, то попробуйте их сначала дома, чтобы узнать, как ваш организм на них отреагирует, а затем постепенно вводите их в свой рацион. Если раньше вы употребляли немного алкоголя, то можете попробовать снова, только начинайте с меньшей дозы, чем обычно. Это поможет вашему организму привыкнуть.
Удаление опухоли прямой кишки
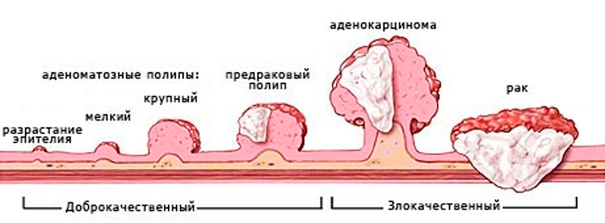
В прямой кишке чаще, чем в других отделах желудочно-кишечного тракта, образуются опухоли, на их долю приходится около 30-40% от всех опухолей Толстой кишки. Появляющиеся в дистальном отделе Толстой кишки, разные по структуре, скорости роста, сопровождающиеся различными симптомами, они могут быть доброкачественными или злокачественными. Полипы, аденомы, единичные или множественные — любая из этих опухолей, независимо от свойств, подлежит удалению.
Почему опухоли прямой кишки нужно удалять
Если речь идет о полипах, то следует учитывать, что они относятся к облигатным предраковым состояниям, вероятность злокачественного перерождения составляет 3-20%, но риск трансформации возрастает с увеличением полипа. При длительном существовании полипа большого размера вероятность озлокачествления составляет 40-85%.
Что касается аденом, то прямой зависимости между размером аденомы и частотой развития рака нет. Однако риск малигнизации резко возрастает при длительном их существовании. Кроме озлокачествления, опухоли доброкачественного характера могут вызывать различные осложнения: кровотечения, нарушение проходимости каловых масс, флегмоны и др.
Раковая опухоль при отсутствии качественного лечения может стать причиной различных осложнений. Симптомы, постепенно нарастающие, как правило, ухудшают качество жизни пациента. Злокачественные образования могут стать причиной таких осложнений, как обтурационная кишечная непроходимость, абсцесс, флегмона, перитонит. Распространение раковых клеток по всему организму при отсутствии лечения ухудшает прогноз, сокращая продолжительность жизни пациента.
Виды операций при опухолях прямой кишки
Удаление доброкачественной опухоли прямой кишки небольшого размера или с выраженной ножкой может быть проведено при колоноскопии или ректороманоскопии с использованием электроэксцизии или электрокоагуляции.
При удалении крупных, на широком основании или стелющегося вида опухолей использование эндоскопического оборудования сопряжено с риском осложнений: перфорации, кровотечения, несостоятельности швов в дальнейшем и др. К тому же необходимость постоянной инсуффляции (подачи) газа в кишку при эндоскопическом удалении опухоли прямой кишки может стать причиной некачественной экспозиции, что приведет к дефекту кишечной стенки. Многие специалисты в таком случае прибегают к лапаротомии, в ходе которой опухоль иссекается. Я их иссекаю лапароскопически через несколько проколов под контролем колоноскопии ( гибридная операция)
При наличии множественных доброкачественных опухолей, при имеющихся полипах с высоким риском озлокачествления, а также при развитии осложнений (например, при некрозе или непроходимости кишечника) возможно проведение резекции части кишки. При полипозе наследственного происхождения рекомендована субтотальная колэктомия, в этом случае для беспрепятственного пассажа кишечного содержимого формируется колостома.
Для удаления злокачественной опухоли прямой кишки существуют различные методики: резекция, трансанальное иссечение опухоли, при запущенной стадии — эвисцерация таза. При выборе тактики хирургического удаления опухолей прямой кишки важно учитывать: локализацию опухоли, ее размеры, степень прорастания кишечной стенки, распространение на регионарные лимфатические узлы, рост опухоли (экзофитная, эндофитная форма), наличие метастазирования в другие органы.
При удалении злокачественного образования операция состоит из нескольких этапов:
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Мой подход к лечению опухолей прямой кишки
Если это возможно, я всегда отдаю предпочтение сфинктеросохраняющей операции. Для сохранения анального жома в ходе хирургического вмешательства используются разные виды операций. При наличии опухолей доброкачественного характера или на начальной стадии рака прямой кишки для удаления опухоли я использую разработанную мною технику — трансанальную эндоскопическую операцию с использованием специального запатентованного устройства — эспандера, и эндоскопических сшивающих аппаратов (США).
По разработанной мною методике при отсутствии распространения процесса на всю кишечную стенку я провожу резекцию части кишки вместе с опухолью в пределах подслизистого слоя, после чего дефект закрывается с помощью ручного эндоскопического шва. При глубокой инвазии я провожу клиновидное иссечение патологического участка с прошиванием кишечной стенки по всей толщине с использованием эндоскопического сшивающего аппарата ENDO-GIA-30 (США). Часть кишки при этом прошивается и отсекается. При этом способе удаление опухоли, локализованной на расстоянии не более 8 см от ануса, проводится быстро и надежно.
Преимущества авторской методики
Удаление злокачественной опухоли прямой кишки — основные моменты
В зависимости от локализации опухоли может быть использована методика передней резекции, брюшно-анальной резекции с низведением левых отделов ободочной кишки и т.д. Локализация опухоли выше 7 см от ануса является показанием к сфинктеросохраняющей операции. При расположении злокачественного образования в нижнеампулярном отделе прямой кишки рекомендована экстирпация.
При лечении больных со злокачественными опухолями прямой кишки я использую технику тотальной мезоректальной эксцизии — ТМЭ. В основе технологии — выделение прямой кишки в бессосудистой зоне, между собственной фасцией и париетальной фасцией таза. В клетчатке, расположенной в собственной фасции — мезоректуме, находятся лимфоузлы, которые при раке поражены метастазами. Благодаря использованию техники ТМЭ выживаемость пациентов увеличилась до 80%, а частота рецидива сократилась в 5-7 раз и не превышает 3-5% (в отличие от традиционного способа, используемого большинством хирургов, когда рецидив возникает в 25%).
При проведении операций по удалению опухоли в прямой кишке мои усилия направлены на сохранение непрерывности кишечной трубки. Если это возможно, я формирую колоректальный анастомоз, соединяющий концы кишки после резекции. При проведении третьего — восстановительного этапа, во время которого формируется межкишечное соустье, я активно использую современные сшивающие аппараты, что минимизирует количество таких послеоперационных осложнений, как несостоятельность швов анастомоза и стриктура кишки. Кроме того, использование сшивающих аппаратов позволяет проводить предельно низкую резекцию кишки, такой подход позволяет 80-85% пациентов сохранить функцию сфинктера. Если вследствие обширной зоны поражения сделать это невозможно, кишечная стома выводится на брюшную стенку. В таком случае восстановительная операция может быть проведена через несколько месяцев.
В зоне операции расположены многочисленные нервные и сосудистые волокна, повреждение которых приведет к развитию урогенитальных осложнений. Для их предупреждения я использую различные приемы, например, так называемую нервосохраняющую технику (nerve-sparing technique — NST). Также повышает безопасность операции использование современного эндоскопического оборудования.
Стоимость операции по удалению опухоли прямой кишки складывается из ряда факторов. Учитывается, прежде всего, объем хирургического вмешательства, имеющиеся на момент операции осложнения, требующие более длительного и масштабного лечения и т.п. Поэтому обращение к врачу, не дожидаясь развития осложнений — возможность сохранить здоровье и избежать затратного лечения.
При выборе клиники следует обратить внимание на оснащенность современным оборудованием и используемые методики. Проведение операций по современным технологиям, с использованием инновационного оборудования — это непродолжительный период госпитализации и быстрое восстановление. В нашей клинике пациенты проводят около трех дней, в большинстве случаев восстановление занимает около 2-3 недель. Но самое главное, что после малотравматичных операций на кишечнике, проводимых по современным технологиям опытными специалистами, пациенты в большинстве случаев имеют возможность вернуться к качественному уровню жизни.
На протяжении более чем 25 лет я занимаюсь лечением пациентов с различными заболеваниями кишки, в том числе прямой. За это время я разработал несколько уникальных методик, которые успешно применяются в различных клиниках. Мною лично проведено более 300 лапароскопических операций при различных заболеваниях прямой кишки и более 100 трансанальных эндоскопических вмешательств. Результаты изложены в монографии «Малоинвазивная хирургия толстой кишки». Моему авторству также принадлежат многочисленные научные публикации, размещенные в рецензируемых изданиях: отечественных и зарубежных. Я также регулярно провожу семинары и мастер-классы, темой которых является хирургическое удаление опухолей кишечника.
Рак кишечника и питание после операции: как правильно восстановиться
Онкология кишечника очень противная и довольно неприятная патология. Самое главное при выборе еды, обращать внимание на те продукты, которые смогут ускорить восстановительный процесс частично поврежденного органа после операции. Улучшить процесс обмена веществ. Усилить иммунитет и дать организму все необходимые вещества, белки, микроэлементы, углеводы, витамины.
Самое главное правило это многоразовое питание при раке кишечника мелкими порциями. Теперь необходимо будет кушать 5, а то и 6 раз в сутки с разрывом в пару часов. Есть нужно только слегка теплую еду. Ни в коем случае не ешьте сильно горячую или пищу из холодильника, так как процесс пищеварения будет не полным.
Делайте упор на всю жидкую пищу каши с фруктами, овощные пюре-супы, зеленый чай и т.д. Старайтесь измельчать твердые продукты, пережевывая их до 15-20 раз за прием или перемалывать ее в блендере. Так процесс пищеварения будет проще, а каловые массы будут выходить быстрее. Особенно это важно при колеректальном раке кишечника, так как жидкая пища даст органу время на восстановление.
После хирургии нужно есть небольшое количество измельченной пищи не более 3 кг в сутки. Стенки органа после удаления новообразования или крупной части кишечника очень хрупкие и огромная масса пищи может принести вред. Кал должен выходить быстро и небольшими массами.
Рацион
ПРИМЕЧАНИЕ! Диета при раке кишечника должна будет соблюдаться все время в течение жизни, особенно это необходимо после удаления (резекции) прямой кишки.
Продукты с полезными веществами, которые можно и нужно есть:
Все продукты готовятся только на пару. Ни в коем случае не жарьте их на масле. Также можно из всей алкогольной продукции принимать только 50 гр в день хорошего красного вина, так как в семечках винограда темного сорта содержится противораковые соединения. Питание при онкологии кишечника должно включать все микроэлементы, белки и углеводы под размер, вес и рост больного.
Количество: белков 30 %, углеводов 55%, жиров 15 %.
Запрещено
В первые недели 3 придется всю еду (даже мясо и рыбу после термообработки) тщательно перемалывать в блендере, чтобы не оставалось твердых кусков, особенно это касается овощей. Плюс, нужно очищать кожуру от фруктов и овощей.
Рак прямой кишки
Хорошо также подойдет при раке с метастазами в: предстательную железу, печень, мочевой пузырь, молочные железы, простату и т.д.
| Время | Прием пищи | Меню |
| 7:30 | До завтрака | 1 стакан чистой водички. |
| 8:30 | 1 завтрак | Свежевыжатый фруктовый или овощной сок. |
| 10:00 | 2 завтрак | Суп с перетертыми овощами. Или каша Геркулес на воде с перемолотыми фруктами. |
| 12:30 | Ланч | Овощной суп-пюре (можно картофельное пюре). Каша из гречки или риса с сухофруктами. |
| 13:40 | Обед | Овощное рагу, котлета на пару с одной капелькой оливкового масла. Салат из мелконатертой капуты и огурца. 1 с.л. лимонного сока. Зеленый чай. |
| 16:00 | 2 полдник | Салат из картофеля, свеклы, моркови (все мелко измельчить до каши). Яблочное пюре с 1 с.л. меда. |
| 18:00 | 1 ужин | Настаиваем чернослив и сушеные груши в кипятке на 15 минут. Берем творог и заливаем кефиром. После добавляем сухофрукты и в блендер. |
| За 2 часа до конца дня | 2 ужин | Стакан кефира или ромашковый чай с кусочками фруктов. |
СОВЕТ! При раке кишки 4 стадии, в меню при лечении можно включить настойку чаги, попробовать лечение содой и АСД фракция 2. Но только с разрешения доктора.
Рак ободочной, сигмовидной кишки
Располагается в толстой кишке. В обмене микроэлементами с организмом она ключевую роль не играет, но вытягивает из каловых масс остаточную влагу. Именно в этом месте кал превращается в более твердую массу. Главное избавиться от диареи, которая может мучить пациента.
ПРИМЕЧАНИЕ! При раке ободочной кишки и аденокарциноме толстого кишечника необходимо будет пить большое количество воды, как утром после того как проснулись, за пол часа до приема пищи и через час после трапезы. Так болевые симптомы в животе должны уйти.
| Время | Прием пищи | Меню |
| 7:30 | До завтрака | 1 стакан чистой водички. |
| 8:30 | 1 завтрак | Свежевыжатый морковный, капустный, свекольный сок или фруктовое пюре с одним галетным печеньем. |
| 10:00 | 2 завтрак | Овощной салатик с 1 большой ложечкой льняного масла, 1 чайной ложкой лимонного сока. Или тыквенная или кабачковая каша 1 небольшой ложкой меда. |
| 12:30 | Полдник | Морковь, яблоко и тыкву замешиваем в блендере с добавление одной ложечки меда. |
| 13:40 | Обед | Молодая говядина на пару с овощным супом. Салат: огурец, помидор, капуста. |
| 16:00 | 2 полдник | Печень, рожки мелко перемалываем. Ягодный густой кисель. |
| 18:00 | 1 ужин | Галеты: одна штучка, йогурт с творожком. |
| За 2 часа до конца дня | 2 ужин | Плотный кисель. |
Данная диета подойдет и при других заболеваниях ЖКТ.
Опухоль слепой кишки
Это одно из самых распространенных заболеваний и занимает 40 % всей онкологии кишечника. Самое главное выбирать свежие антираковые продукты, которые способствуют урегулировать щелочной баланс в кишечнике, а также обладают противоопухолевыми свойствами.
Запрещено
Берем любое нежирное мясо варим его на пару, добавляем любое количество вареных овощей без кожуры и перемалываем в блендере. Утром вместо стакана выпиваем эликсир из корня аира:
Питание после операции на кишечник при любой стадии онкологии должно включать только жидкие блюда: овощные измельченные каши, пюре-супы с добавление овощей и специй, а также кисели и зеленый чай, с отварами ромашки и других трав. Перед употреблением всю еду полностью размельчаем до каши. Позже через некоторое время в рацион включаем белок, рыбу и нежирное мясо, творог, йогурты.
Имбирный суп с овощами
Салат из спаржи и шпината
ПРИМЕЧАНИЕ! Такой салат подойдет только через 14-21 день после удаления опухоли, так как он довольно тяжелый для первого применения. Он поможет не появиться метастазам. Ешьте не большими кусками.
После химиотерапии и облучения
Обычно в послеоперационном периоде, после дополнительного лечения больные страдают:
Чтобы вернуть аппетит и быстро восстановиться следует больше употреблять:
Сами блюда должны приятно пахнуть и быть свежими. Не стоит готовить много и на долго, и хранить салаты и супы в холодильнике все должно быть свежим. Больше делайте упор на жидкую пищу. При правильном питании организм очень быстро восстановится.
Распространен и опасен: главное о колоректальном раке
Какие виды колоректального рака бывают?
Колоректальный рак (КРР) включает в себя несколько видов. Первый и самый распространенный — это рак ободочной кишки (аденокарцинома толстой кишки). Вторым по частоте является рак прямой кишки (аденокарцинома прямой кишки). И третий вид — это рак анального канала, как правило он плоскоклеточный. Значительно реже встречаются другие злокачественные опухоли прямой ободочной кишки: гастроинтестинальная стромальная опухоль, нейроэндокринный рак или карциноид — более доброкачественный вариант нейроэндокринной опухоли. И совсем редко встречаются меланомы прямой кишки и анального канала.
На каком месте по заболеваемости находится колоректальный рак?
Если брать все виды рака, которые относят к КРР, то на третьем месте в мире. Но в развитых странах процент пациентов с КРР немного больше. Скорее всего, это связано с увеличенной продолжительностью жизни и особенностями питания.
Считается, что если в популяции употребляют больше мясных продуктов и меньше растительной пищи, то вероятность возникновения колоректального рака увеличивается.
Какие виды КРР более распространены среди женщин, а какие среди мужчин?
Как можно понять, что у тебя повышенный риск развития колоректального рака? С какого возраста следует начинать профилактические обследования?
Очень важно помнить, что 10% случаев КРР — это наследственные формы.
В США, где скрининг развит наиболее сильно, принято выделять группы среднего, повышенного и высокого риска.
Группа среднего риска — это большинство из нас: здоровые люди, у которых нет близких родственников, которые бы болели КРР, раком желудка, раком тела матки или раком молочной железы. У них отсутствуют наследственные синдромы и хронические воспалительные заболевания кишечника, а именно неспецифический язвенный колит или синдром раздраженной кишки. В этой группе скрининговые обследования нужно проводить с 55 лет.
Группа повышенного риска — это пациенты, у которых кровные родственники (родители или бабушки\дедушки) болели указанными выше видами рака. У таких людей повышен риск возникновения злокачественного новообразования, в том числе и КРР. Представителям этой группы следует начинать обследования раньше, в США советуют это делать с 45 лет.
И, наконец, есть группа высокого риска. В нее входят пациенты с доказанными наследственными синдромами: диффузным семейным полипозом, синдромом Пейтца–Егерса или синдромом Линча. Для таких людей характерно раннее возникновение полипов в кишечнике и затем развитие из них злокачественной опухоли. Также сюда относят пациентов, более 10 лет страдающих неспецифическим язвенным колитом или болезнью Крона. Этой группе нужно начинать скрининговую программу намного раньше. Например, наличие родственников с диффузным семейным полипозом сдвигает эту границу аж к 20 годам. А при синдроме Линча у пациента в 100% случаев разовьется колоректальный рак, если он до него доживет. Если у таких людей находят опухоль кишечника, то удаляют всю толстую и прямую кишку, понимая, что рано или поздно у них разовьется рак и в оставшейся части.
Первая стадия скрининга для всех групп риска — это иммунохимический анализ кала на скрытую кровь. Тест бывает количественный и качественный, но лучше выбирать количественный, он точнее. Если тест показывает наличие крови в кале, то тогда следует выполнить фиброколоноскопию, чтобы посмотреть все толстую и прямую кишку.
Какие программы скрининга действуют сейчас в России?
В России, к сожалению, вообще нет скрининговых программ, если мы говорим о популяционном скрининге. У нас есть только некоторые элементы. Например, в Санкт-Петербурге несколько лет назад проводилась программа по скринингу рака молочной железы. Женщин обследовали, поводили маммографию, специально оснащали кабинеты маммологов и прочее. Но такие программы должны финансироваться отдельно, а у нас все пытаются включить в программу диспансеризации, не совсем понимая, что диспансеризация и онкологический скрининг — разные вещи.
Всего в мире известны три опухолевые локализации, в отношении которых популяционный скрининг доказано эффективен: КРР, рак молочной железы и рак шейки матки. Все остальные вопросы, связанные со скринингом, например, рака легкого или рака предстательной железы, пока только изучаются, очевидных доказательств эффективности сегодня нет. А внедрение скрининговой программы по КРР в США помогло снизить смертность примерно на 10%, это жизнь 13,5 тысяч человек ежегодно.
Но что очень важно для популяционного скрининга, так это хороший охват групп населения. Если он меньше 50%, то затраты на скрининг превышают пользу. В такие программы должны вовлекаться не только онкологи, эпидемиологи и другие врачи, но также СМИ, медиаперсоны да и общество в целом. Это большая комплексная работа, которой сейчас нет в России.
Какие профилактические действия помогут снизить риск КРР?
Безусловно, первое, что можно сделать — отказаться от курения. Также нужно стараться употреблять больше клетчатки и меньше переработанного красного мяса. Если есть проблемы с функционированием кишечника (синдром раздраженной кишки, нарушения стула) — это нужно обязательно лечить. И, наконец, нужно понимать, что если вам стукнуло пятьдесят лет, то необходимо на всякий случай сдать кал на скрытую кровь и сделать колоноскопию. Любые жалобы: изменение стула, наличие крови — должны быть поводом для посещения врача. Нельзя махать рукой на такие обстоятельства, думая, что у тебя просто геморрой. Нужно обратиться к специалисту, который назначит правильное обследование и лечение. Для любого грамотного проктолога наличие крови в стуле — это повод назначить фиброколоноскопию.
На какие моменты нужно обратить внимание, когда тебе назначают колоноскопию?
Как и при любой другой инвазивной манипуляции, чем чаще врач ее выполняет, тем больше у него в этом опыта. Достаточно банальная истина, но нужно обращаться в учреждение с хорошим потоком пациентов. Во-вторых, нужно идти туда, где процедуру вам сделают на качественном оборудовании. И, желательно, где вам обеспечат обезболивание.
К сожалению, у нас есть проблема с отсутствием контроля качества колоноскопии. Хотя вполне объективные критерии ее выполнения существуют. К этим проблемам на западе относятся очень серьезно. Гипотетически можно делать колоноскопию всем людям, например, в городе Санкт-Петербурге. Потратить на это огромные деньги. Но если сделать ее всем и некачественно, то ценность такой процедуры теряется. Если врач пропустит 15% полипов у 15% больных, то ценность этого скрининга будет нулевая. Именно поэтому за рубежом есть четкие объективные критерии оценки качества выполненной процедуры. А у нас их пока нет.
А каковы эти критерии качества?
Самое понятное для неспециалистов — колоноскопия не должна продолжаться меньше 15 минут. Если доктор говорит, что очень быстро засунул колоноскоп, моментально осмотрел всю кишку и он молодец, то это не так.
Значит он смотрел невнимательно. А полипы бывают маленькие, например, полсантиметра-сантиметр. Если врач эти полипы пропустил, а в следующий раз человек собрался сделать колоноскопию, скажем, через 10 лет, то за это время из полипа может развиться рак.
Кстати, критерии качества хирургического вмешательства при КРР тоже важный вопрос. Ведь что такое онкологическая операция? Это операция, качество которой мы не можем определить сегодня, завтра или послезавтра. В отличии от какого-нибудь геморроя, при онкологическом заболевании у пациента, зачастую нет жалоб. Он лег на стол и чувствовал себя хорошо; встал и чувствует то же самое. Но как выполнена эта операция, мы не знаем. Мы можем это определить только через год, когда человек придет, сделает компьютерную томограмму и там действительно будет все хорошо, без признаков рецидива болезни. Но если он придет, а эти признаки будут, то поздно что-то говорить доктору. Время уже упущено.
Сегодня именно для КРР существуют вполне четкие критерии качества. Их придумали онкохирурги в развитых странах. Это, так называемая, препарат-ориентированная хирургия. На основании характеристик удаленного препарата уже через день после операции можно сказать, качественно она была выполнена или нет. Но по этим критериям в России никто не оценивает хирургов. Мы сейчас пытаемся исправить ситуацию, создаем раковый регистр. Уже охватили несколько учреждений в Питере и других городах России, которые будут участвовать в оценке качества операций. Это очень важно, поскольку качественно сделанная операция при КРР дает прибавку к выживаемости в 10%.
Нужно ли выполнять биопсию при колоноскопии?
Современная колоноскопическая техника позволяет отличить обычный доброкачественный полип от чего-то более серьезного. Но нужно понимать, что любой полип больше полусантиметра должен быть удален. Маленькие можно удалять амбулаторно, прямо во время процедуры. Но вот для крупных полипов или полипов с подозрением на злокачественный рост нужно выполнить биопсию. И если он большой, но доброкачественный, то удаляют его в стационаре — обычно это занимает не больше двух дней. А если мы получаем при изучении биопсии злокачественный результат, то тогда уже нужно проходить полное обследование, определять клиническую стадию заболевания. И в зависимости от стадии уже определяется тактика лечения: начиная от эндоскопического удаления во время колоноскопии и заканчивая применением всех методов лечения.
Расскажите, пожалуйста, поподробнее про методы лечения.
В идеале мы должны находить онкологические заболевания, в частности колоректальный рак, на таких стадиях, чтобы было достаточно небольшого вмешательства. Если бы мы всем пациентам диагностировали КРР на первой стадии, то можно было бы ограничиться эндоскопическими вмешательством во время колоноскопии. И это было бы здорово. И более того, это был бы окончательный метод лечения, который приводил бы к выздоровлению у большинства больных в 99% случаев. Но, к сожалению, пока мы далеки от этого.
Есть пациенты с опухолями побольше, но все равно вполне операбельными. В этих случаях достаточно только хирургического вмешательства, которое также приведет к полному излечению большинства больных. Не потребуется больше ничего, кроме наблюдения у онколога.
Когда пациент попадает в руки онкологов уже на третьей стадии, ему требуется использование нескольких методов лечения. Принципиально в онкологии их существует три: хирургическое лечение, лекарственное (химиотерапевтическое) лечение и лучевое воздействие на опухоль. Если мы говорим про рак прямой кишки, то на третьей стадии пациент обязательно должен получить все три составляющие. Причем начинать лечение нужно, как правило, с химиолучевой терапии, а затем уже проводить хирургическое вмешательство. В этом случае мы увеличиваем безрецидивную выживаемость на 10-15%, если сравнивать с только хирургическим лечением.
Фото из архива Ильи Черниковского
Если говорить про рак ободочной кишки, то он, как правило, не подвергается лучевому воздействию. Очень сложно облучить опухоль, которая расположена в брюшной полости. Пациент дышит, двигается, кишечник перистальтирует и нецелевые органы могут попасть под лучевое воздействие. На третьей стадии этого вида КРР уже определенно используется химиотерапия, но как профилактическое лечение после хирургического вмешательства. Она позволяет увеличить выживаемость таких пациентов примерно на 5-10%, что несомненно важно.
Так как на третьей стадии необходимо комбинированное и комплексное лечение, этим не должен заниматься стационар общего профиля. Кроме того, очень важно чтобы решение о тактике лечения принимал консилиум в составе хирурга-онколога, химиотерапевта и радиолога. Это прописано у нас в приказе Министерства здравоохранения «Об утверждении Порядка оказания медицинской помощи населению по профилю «онкология»».
Ну и наконец, самая печальная группа больных, которые обращаются к онкологам на 4 стадии заболевания с метастазами в отдаленные органы. Чтобы совсем не наводить пессимизм, можно сказать, что за последние 20 лет удалось добиться довольно существенных прорывов в лечении таких больных.
Во-первых, оказалось, что единичные метастазы в отдаленные органы очень «покладисты» в лечении КРР. Мы знаем, что примерно в 70% случаев КРР метастазирует в печень. Во вторую очередь в легкое. Сейчас появились разные способы воздействия на метастазы в печени. Помимо обычной химиотерапии и хирургического лечения, есть еще методы малоинвазивного лечения, которые сводятся к закупорке одного или нескольких кровеносных сосудов печени эмболизатом, содержащим химиопрепарат. Кроме этого, к малоинвазивным инструментам относят методы локального воздействия на метастазы в печени: криоабляцию, микроволновую абляция и радиочастотную абляцию метастатических очагов. Все вышеперечисленное позволяет использовать, комбинировать и выбирать наиболее эффективные подходы в том или ином случае. Это позволяет боротся за таких больных довольно долго и существенно продлевать им жизнь.
Во-вторых, появились новые таргетные препараты, которые дают очень хороший эффект. На фоне этих препаратов, при выполнении операции на печени, некоторые пациенты получили существенное 30-40% повышение выживаемости. Это большой прорыв.
Вышесказанное еще раз доказывает, что заниматься пациентами с КРР должны в стационарах, где работают все группы специалистов. Помимо просто хирурга, который может удалить опухоль, нужны еще грамотные химиотерапевты и радиологи, специалисты по хирургическому лечению печени и т.д. Если пациент может получить все это в одном стационаре, у него появляется шанс жить гораздо дольше.
В России такие места есть. Например, в Петербурге как минимум три таких учреждения: «Санкт-Петербургский клинический научно-практический центр специализированных видов медицинской помощи (онкологический)», «НМИЦ онкологии им. Н.Н. Петрова» и «Городской клинический онкологический диспансер». А в Москве можно выделить «Московскую городскую онкологическую больницу №62», «НМИЦ онкологии им. Н.Н. Блохина», «МНИОИ им. П.А. Герцена» и «Государственный Научный Центр Колопроктологии». Не нужно бояться названия. Пациенты часто думают, что если написано слово онкологический, то у них все плохо, мы там лечиться не будем. Ну нет же! Слово «онкологический» означает, что в клинике есть все необходимое для лечения этой сложной группы заболеваний.
Расскажите еще, пожалуйста, о влиянии локализации рака на выживаемость.
Есть данные, что при расположении первичной опухоли в левой половине ободочной кишки (то есть, в нисходящей ободочной, сигмовидной и прямой кишке) выживаемость существенно выше, чем при локализации рака в правой половине (слепой или восходящей ободочной кишке). Но пока этот вопрос на стадии изучения, и уже появляются альтернативные точки зрения.
Как правило, опухоли с левой стороны ободочной кишки диагностируются раньше. Это связано с тем, что, во-первых, в левой половине ободочной кишки опухоль часто вызывает стеноз — из-за него возникают нарушения дефекации и кровь в стуле, следовательно, пациенты раньше обращаются к врачу. Во-вторых, когда выполняют колоноскопическое исследование, иногда не могут пройти колоноскопом дальше определенного места. До левой половины добраться проще, далеко не все эндоскописты доходят до слепой кишки и тщательно рассматривают правую половину.
А это пока никто не учитывал в исследованиях. Есть мнение, что это все связано не с биологией опухоли, а лишь с такими факторами. Я сейчас ссылаюсь на нашего самого известного онкогенетика, профессора Имянитова Евгения Наумовича. Он считает, что глобальных генетических различий между правой и левой половиной опухоли нет.
Какие советы вы могли бы дать пациентам?
Первое: вы не должны бояться обследований.
Второе: если у вас подтвердился диагноз КРР, обязательно обратитесь в специализированное учреждение! Часто пациент выбирает врача по советам: говорят у него «хорошие руки». Но если руководствоваться этим принципом, то мы никогда не узнаем реального качества операции, мы увидим только шов. Дальнейшая судьба пациента хирургу, как правило, неизвестна, с рецидивом приходят уже к онкологу. Поэтому важно, чтобы пациент выбирал место лечения, специализирующееся на его заболевании. Если есть отделение в городе, где оперируют пятьсот колоректальных раков в год, то нужно идти туда. А не в клинику, где это вмешательство делают двадцать раз в год, но каждый раз говорят, что с «хорошими руками».
В развитых странах, если отделение выполняет менее пятидесяти операций в год, связанных с КРР, то его перепрофилируют. В Санкт-Петербурге совершенный разброс в этом плане. Пациенты обращаются в разные учреждения и оперируются не в профильных центрах. И дело даже не в том, что там плохие доктора, просто это не их работа. Так же, как если я начну оперировать грыжи. Да, я умею это делать, но это не моя задача. А у нас все, кому не лень, хватаются оперировать рак.
А потом министр здравоохранения приезжает и удивляется, что в Санкт-Петербурге плохая онкологическая статистика. А это все из-за того, что в Петербурге зачастую не следуют порядку оказания помощи онкологическим больным. У нас примерно половина пациентов оперируется не в профильных учреждениях на сегодняшний день. А отвечают за результаты онкологи.
Мы боремся с этим уже давно и продолжим это делать, чтобы закрепить эту простую истину: онкологические больные должны лечиться у онкологов. Это очень важно.
И третий пункт, люди мало что знают о своих правах. У нас в городе пациент, которому поставили диагноз рак, имеет право сделать все обследования, которые необходимы для определения тактики, бесплатно и в рамках одного учреждения. Что сегодня происходит с такими больными? Им ставят диагноз и начинают гонять: в одно место — сделать КТ, в другое — выполнить платно МРТ, а потом только берут на операцию в непрофильное учреждение. А после оказывается, что ему нужно делать химиотерапию. А еще желательно, перед тем как назначить лекарства, провести иммуногистохимическое и молекулярно-генетическое консультирование для более прецизионного лечения. И все это платно.
Такой бардак твориться сейчас в Санкт-Петербурге сплошь и рядом. Больные должны знать, что они могут прийти и получить весь объем исследований в одном месте, бесплатно, для того чтобы определиться с тактикой лечения. И не нужно бояться, что в государственном учреждении это займет много времени. На сегодняшний день, есть приказ комитета по здравоохранению, в котором говорится, что в течение десяти рабочих дней пациент должен быть обследован. Любой врач из поликлиники, если он заподозрил диагноз КРР, может направить человека к нам. Пациент спокойно позвонит по телефону и запишется на следующий день на консультацию. Это то, как нужно поступить в случае обнаружения колоректального рака, но, к сожалению, об этом мало кто знает.
Рак толстой кишки — распространенность, факторы риска, образ жизни и влияние хронического запора на его развитие
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/рак-толстой-кишки.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/рак-толстой-кишки.jpg?fit=825%2C550&ssl=1″ />
Рак толстой кишки (рак прямой и толстой кишки или колоректальный рак) — одно из наиболее распространенных онкологических заболеваний в странах с сильной экономикой. В США и Западной Европе — это вторая по частоте причина смерти от рака.
В США ежегодно диагностируют 147 тысяч новых случаев РТК и 50 тысяч смертей. В Великобритании — 29 тысяч новых случаев рака толстой кишки и до 16 тысяч смертей в год. В общей популяции риск развития этого тяжелого заболевания составляет 5-6%, пациенты с семейным анамнезом составляют до 20%. Наследственный рак выявляется в 5-10% случаев.
Во многих европейских странах это злокачественное новообразование занимает второе место среди женщин и третье у мужчин. В целом заболеваемость увеличивается в странах, где показатели заболеваемости низки. Однако в странах, где они самые высокие, заболеваемость в последнее время увеличилась незначительно, стабилизировалась (Северная и Западная Европа) или даже начала снижаться.
Патогенез
Развитие РТК — сложный процесс, он задействует внутренние (генетические изменения) и внешние (канцерогенные эффекты) факторы.
Важнейшие генетические факторы это:
Генетические факторы имеют решающее влияние на развитие наследственного (семейного, неполипозного) рака. А в случае спорадического (полипозного) рака генетические изменения в эпителиальных клетках накапливаются в течение жизни, в результате взаимодействия различных факторов окружающей среды.
Некоторые склонны к раку. Подсчитано, что до 25% людей имеют семейный анамнез СРК и до 15% сильный семейный анамнез (родственники первой степени родства). До 5% случаев заболеваний вызвано мутацией в одном гене.
В целом СРК формируется за счет накопления множественных генных мутаций. До 80% СРК начинается с полипов, от нормального эпителия до инвазивной карциномы. Нежелательные реакции развиваются из аденомы медленно, и это занимает от 10 до 15 лет. Клиническое течение в каждом случае зависит от характера генетических изменений и вариантов накопления.
Факторы риска
Заболеваемость сердечно-сосудистыми заболеваниями в разных странах различается до 20 раз. Люди, переехавшие из стран с низким уровнем риска в страны с высоким риском, уже однажды берут на себя риск развития последнего. Это говорит о том, что влияние факторов окружающей среды имеет решающее значение для патогенеза и развития аденом и рака кишечника.
Различают приобретенные и врожденные факторы риска. Врожденные факторы связаны с генетической предрасположенностью — семейным аденоматозным полипозом и семейным СВЗ и аденомой в анамнезе. Немаловажный фактор — возраст, в 91% случаев выявляются у лиц старше 50 лет.
Приобретенные факторы риска сгруппированы следующим образом:
Факторы питания
По мнению эпидемиологов, низкое потребление фруктов, овощей и клетчатки, чрезмерное потребление мяса и животных жиров, рафинированных углеводов и алкоголя потенциально могут увеличить риск рака. Риск снижается за счет употребления кальция и молочных продуктов.
Факторы образа жизни
Сопутствующие заболевания
Воспалительные заболевания кишечника включают:
Риск рака увеличивается через 8-10 лет после начала заболевания. Считается, что другие локализованные виды рака увеличивают риск РК.
Лечебные процедуры
Считается, что лучевая терапия кишечника, уретеросигмостомия и холецистэктомия увеличивают риск развития опухолей.
Лечение рака толстой кишки
Лечение рака толстой кишки
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/лечение-рака-толстой-кишки.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/лечение-рака-толстой-кишки.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D0%B5-%D1%80%D0%B0%D0%BA%D0%B0-%D1%82%D0%BE%D0%BB%D1%81%D1%82%D0%BE%D0%B9-%D0%BA%D0%B8%D1%88%D0%BA%D0%B8.jpg?resize=900%2C600&ssl=1″ alt=»Лечение рака толстой кишки» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/лечение-рака-толстой-кишки.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/лечение-рака-толстой-кишки.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/лечение-рака-толстой-кишки.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/лечение-рака-толстой-кишки.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Лечение рака толстой кишки
Симптомы рака прямой кишки
Опухоли длительное время не проявляются клинически, поэтому программы раннего скрининга имеют большое значение для диагностики РПК. Когда рак проявляется, симптомы зависят от локализации, морфологической структуры и распространения опухоли. Пациенты чаще всего сообщают об изменении характера дефекации, боли и кровотечениях. Изменения характера дефекации, такие как запор, диарея или чередование запора с диареей, чаще встречаются при левостороннем раке.
Боль может быть результатом частичной кишечной непроходимости, инвазии или давления со стороны окружающих тканей. Симптом неспецифический, так как встречается при многих заболеваниях желудочно-кишечного тракта, но при обследовании больного с болями в животе всегда необходимо думать о возможной опухоли. Более специфический симптом — боль, сопровождающаяся ректальным кровотечением.
Кровотечение обычно легкое, видимое глазом только в случае рака дистального отдела. В остальных случаях оно скрыто и определяется только специальными исследованиями. По мере прогрессирования опухолевого процесса наблюдаются потеря веса, анемия и признаки рака на других органах.
Программа раннего скрининга
Опухоль растет медленно, процесс канцерогенеза длится довольно долго, и пациенты могут не испытывать никаких симптомов в течение 4-5 лет. В результате рак обычно диагностируется на поздней стадии, когда возможности лечения ограничены, а прогноз неблагоприятен.
Рак I — II стадии выявляется только в 35-40% случаев. Пациенты после того, как им поставили диагноз рака I стадии, выживают в 70%. Пациенты с IV стадией только в 5%. Таким образом, очень важно проходить ранние программы скрининга, они выявляют рак у бессимптомных пациентов на более низкой стадии или в предраковом состоянии, позволяя применять радикальные методы лечения.
Программа ранней диагностики в Европе
В рамках этой программы люди в возрасте от 50 до 74 лет регулярно каждые 2 года проходят скрининг с помощью иммуногистохимического анализа кала на фекальную скрытую кровь.
При обнаружении скрытого кровотечения пациента направляют на консультацию к специалисту, на колоноскопию и, при необходимости, на биопсию. Окончательный диагноз может быть поставлен только после получения результатов гистологического исследования биопсийного материала.
Программы инспекции SIEF различаются от страны к стране. В Руководстве по скринингу SCV Американского колледжа гастроэнтерологии (AGC) 2009 года как стандартное профилактическое исследование для всех пациентов старше 50 лет рассматривается колоноскопия. Ее нужно проходить каждые 10 лет.
Если пациенты отказываются от обследования или его невозможно провести, рекомендуется ежегодно проводить iFOBT. Программы раннего скрининга на хроническое воспалительное заболевание кишечника (язвенный колит и болезнь Крона) и подозрение на наследственный РПК различаются.
Другие рекомендации по скринингу относятся к пациентам с болезнью Крона и язвенным колитом. В случае далеко зашедшего язвенного колита скрининговую колоноскопию следует проводить через 8–10 лет после начала заболевания и каждые 2 года в дальнейшем. После 20 лет болезни — ежегодно.
При левом или дистальном колите скрининговую колоноскопию следует провести через 15 лет после начала заболевания. В случае болезни Крона, только в случае повреждения тонкой кишки, тест необходимо проводить, как и в случае с населением в целом. В случае колита Крона обследование проводится так же, как и в случае язвенного колита.
диагностика рака толстой кишки
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/диагностика-рака-толстой-кишки.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/диагностика-рака-толстой-кишки.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/%D0%B4%D0%B8%D0%B0%D0%B3%D0%BD%D0%BE%D1%81%D1%82%D0%B8%D0%BA%D0%B0-%D1%80%D0%B0%D0%BA%D0%B0-%D1%82%D0%BE%D0%BB%D1%81%D1%82%D0%BE%D0%B9-%D0%BA%D0%B8%D1%88%D0%BA%D0%B8.jpg?resize=900%2C600&ssl=1″ alt=»диагностика рака толстой кишки» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/диагностика-рака-толстой-кишки.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/диагностика-рака-толстой-кишки.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/диагностика-рака-толстой-кишки.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/07/диагностика-рака-толстой-кишки.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> диагностика рака толстой кишки
Профилактика
Первичная и вторичная профилактика важны для защиты от заболеваний. Цель первичной профилактики — выявление и устранение факторов, способствующих развитию рака. Вторичная профилактика — это набор инструментов, помогающих выявлять и лечить предраковые состояния. Это уже упомянутые программы раннего скрининга.
Коррекция факторов риска:
По мнению многих ученых, для профилактики рака важны здоровая диета с большим количеством клетчатки, меньшим количеством животных белков и жиров, правильная физическая активность и изменение привычек кишечника, хотя убедительных научных доказательств этого нет.
Большое внимание уделяется также лекарственной профилактике. Пациентам рекомендуются:
Целекоксиб был одобрен в США для лечения рака высокого риска, семейного аденоматозного полипоза. У других пациентов прием препарата ограничен из-за сердечно-сосудистых эффектов. Эффекты аспирина также были продемонстрированы в исследованиях. Однако, учитывая неблагоприятное воздействие на слизистую оболочку желудочно-кишечного тракта, препарат вводят на основе соотношения риск-польза.
Многие из потенциальных антиканцерогенов проходят клинические испытания, полиэтиленгликоль, рецептор эпидермального фактора, анализируется в доклинических исследованиях.
Значение запора в развитии колоректального рака
Влияние запора и перистальтики кишечника на развитие рака широко обсуждается на протяжении многих лет. Еще в 1971 году команда уч. Беркитта предположила, что редкие дефекации и запоры продлевают контакт канцерогенов с эпителием кишечника и увеличивают риск РПК. С тех пор данные клинических испытаний и обзоров исследований о влиянии запора на риски рака прямой кишки остаются противоречивыми.
Проспективное исследование, проведенное в Японии в 2004 г. с участием 41 670 пациентов, подтвердило гипотезу о том, что хронический запор увеличивает риск онкологии. Тогда как результаты исследования Epic-Norfolk с участием 25 665 пациентов, опубликованного в 2009 году, показывают, что прямой связи между редким испражнением и раком нет. Напротив, с повышенным риском развития РПК связана диарея. Данные были аналогичны результатам, полученным в крупных проспективных исследованиях.
Ученые согласны с тем, что не каждое испражнение очищает кишечник. И независимо от того, как часто происходит стул с потенциальными канцерогенами, именно они увеличивают риск онкологии. Хотя данные клинических испытаний довольно противоречивы и надежных доказательств нет, считается, что лечение хронического запора потенциально снижает риск опухолей.
Рекомендации по лечению хронического запора, основанные на обзорах исследований 2008-2009 годов и руководящих принципах Американской ассоциации
гастроэнтерологов:
Многим пациентам в качестве препаратов первого ряда предлагаются лекарства, улучшающие стул (псиллиум, метилцеллюлоза). Пациентам, не реагирующим на эти лекарства, рекомендуется сначала увеличить дозы до максимума, а затем изменить препараты.
Хотя средства, улучшающие стул, относительно безопасны, они могут вызывать:
Недостаточно исследований, подтверждающих эффективность этих препаратов, их использование основано на клинической практике, и рекомендации относятся к классу B.
Наиболее изученные осмотические слабительные — это растворы полиэтиленгликоля (ПЭГ) и лактулоза. Были проведены многочисленные рандомизированные двойные слепые контролируемые исследования эффективности и безопасности лекарственных средств. Руководящие принципы 2008 предоставляют PEG рекомендации класса A.
Исследования показали, что оба препарата более эффективны, чем плацебо и другие слабительные средства при лечении хронических запоров. А растворы полиэтиленгликоля безопасны и хорошо переносятся в течение длительного периода времени (> 6 месяцев).
Исследование 2007 года показало, что лечение в группе ПЭГ было успешным на 52%, по сравнению с 11% в группе плацебо. Побочные эффекты встречались в группе ПЭГ с той же частотой, за исключением желудочно-кишечных симптомов, но статистически значимо не отличались от плацебо.
Хотя оба препарата эффективны, сравнительные клинические испытания показали, что ПЭГ более эффективен при оценке частоты дефекации и уплотнения, а также реже вызывает метеоризм и вздутие живота.
В клиническом исследовании 2008 г. применение лактулозы и ПЭГ оценивалось с фармакоэкономической точки зрения. Лечение ПЭГ в течение 3 месяцев оказалось на 35% более эффективно, чем лечение лактулозой.
В последнее время появилось несколько научных публикаций о благотворном влиянии ПЭГ на канцерогенез толстой кишки. Считается, что положительный эффект обусловлен способностью ПЭГ связывать большие количества канцерогенов, эпителиальной защитой и удалением раковых клеток во время апоптоза.
Эффективность лечения определяется:
Хронический запор лечится длительно, поэтому важно, чтобы препарат был безопасен для использования в течение длительного времени и вызывал как можно меньше побочных эффектов.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Диета и сбалансированное питание как необходимость при раке прямой кишки
Диета при раке прямой кишки: меню на неделю
При постановке онкологического диагноза, помимо основных лечебных мероприятий — операции, лучевой терапии и химиотерапии, — обязательно решается вопрос о пересмотре рациона питания человека. Диета при раке прямой кишки основана на определенных рекомендациях, соблюдение которых позволит не травмировать пораженный орган, а, напротив, способствовать его активному восстановлению, а значит, выздоровлению больного.
Принципы питания при раке прямой кишки
С момента выявления злокачественного поражения кишечника следует не только начинать лечение, но и полностью изменить свой образ жизни в пользу здоровых привычек и отказа от вредной пищи. Режим питания должен стать дробным. Есть рекомендуется небольшими порциями и часто — не реже 5 раз в сутки, при этом желательно, чтобы временные интервалы между едой были примерно одинаковыми в течение всего дня.
Пищу следует запекать, готовить на пару или отваривать, предварительно тщательно измельчив. Запрещено употрeблять холодные и горячие блюда и пить такие же напитки. Полностью исключена жареная, жирная, кислая и копченая еда. Продукты должны быть исключительно свежими, а пища приготовлена на один раз. Хранить ее и разогревать по второму разу не рекомендуется.
Итак, основные принципы диеты при раке прямой кишки сводятся к следующим моментам:
Список разрешенных и запрещенных продуктов
Как было сказано выше, диета при опухоли прямой кишки обязательна. Довольно часто нездоровое питание становится причиной развития доброкачественных и злокачественных опухолей органов пищеварения. Ученые смогли доказать, что канцерогенные вещества, содержащиеся в питании человека, способствуют формированию онкологии. Поэтому в первую очередь важно отказаться от следующих продуктов:
К перечню разрешенных продуктов относятся:
Питание на ранней стадии заболевания
Во время медикаментозного лечения и подготовки к операции необходимо соблюдение максимально щадящей прямую кишку диеты. Рацион должен быть организован таким образом, чтобы стул стал регулярным и мягким, и отсутствовали запоры, которые дополнительно травмируют поврежденные опухолью стенки органа.
Кроме того, важно уменьшить процессы гниения и брожения в кишечнике с помощью правильно организованного питания, так как они провоцируют повышенное газообразование и дискомфорт в данной области. К продуктам, которые нужно исключить в этот период, относятся цельное молоко, свежие ягоды и фрукты, пища, богатая углеводами.
Исчерпывающую информацию по вопросам питания может дать врач-диетолог или гастроэнтеролог. Нередко такие советы дают пациенту онколог после постановки диагноза и терапевт.
Питание на поздней стадии болезни
На последних стадиях злокачественного процесса с метастазами многие пациенты сталкиваются с такими неприятными симптомами, как быстрая утомляемость и слабость, тошнота и рвота, отвращение к еде, изменение вкусовых и обонятельных предпочтений, расстройства стула по типу запоров или диареи.
Все эти клинические проявления провоцируют такое осложнение, как неизбежная потеря веса. Вернуть больному аппетит и улучшить качество его жизни на поздней стадии рака можно с помощью продуктов, имеющих повышенную калорийность. К ним относятся:
Все блюда должны иметь температуру тела человека — в этом случае они максимально сохраняют свой аромат.
Само питание должно быть тщательно протертым и дробным. В его основу должны входить четыре группы пищи:
Диета до лечения и операции
Основные задачи, которые должно решать питание при раке прямой кишки до проведения хирургического вмешательства:
Итак, что может есть больной до оперативного лечения?
При этом запрещается употрeблять майонез, кетчуп, маргарин и прочие ненатуральные высококалорийные продукты. Важно отказаться от сладостей и кондитерских изделий, так как углеводы ускоряют рост атипичных клеток и способствуют развитию высокой степени злокачественности новообразования. Убирают из меню свежий хлеб и молоко как блюда, усиливающие метеоризм.
Диета после операции и лечения
Диетические принципы после хирургического вмешательства по поводу карциномы прямой кишки также нужно тщательно продумать, чтобы рацион был максимально сбалансированным и качественным. Питание напрямую зависит от исхода операции, а именно возможности пациента oпopoжнять кишечник — самостоятельно либо через установленную трубку (колостому).
В первые сутки после хирургического вмешательства прием любой пищи исключен. Это необходимо для отдыха ЖКТ, а именно толстой и прямой кишки, их адаптации к новым условиям.
Начиная со второго дня послеоперационного периода, пациенту назначается частое дробное питание с 3-часовыми интервалами. Рекомендованное суточное количество воды — 1,5 литра.
Рассмотрим в следующей таблице, чем можно, а чем нельзя питаться прооперированному больному.
Диета при раке прямой кишки
Врачами рекомендовано сбалансированное питание при раке прямой кишки для нормализации работы желудочно-кишечного тракта, а также восстановления иммунной защиты после лечения. При потере аппетита, характерной для болезни последней стадии, важно полноценное поступление в организм витаминов, макро- и микроэлементов. Диета важна после операции, чтобы снизить вероятность рецидива.
Общие рекомендации
Фрукты следует есть в большом количестве, сначала снимая кожуру, а после — оставляя, если желудочно-кишечный тракт хорошо переваривает оболочку. Плоды должны выращиваться без пестицидов и нитратов.
Для поддержания иммунитета больного, а также избежания осложнений диета должна базироваться на рекомендациях врачей. Основные рекомендации:
Вернуться к оглавлению
Полезна пища
Во время составления рациона при раке прямой кишки нужно ориентироваться на следующую еду:
Диета (питание) при раке кишечника
Общие правила
Рак слизистой оболочки кишечника относится к широко распространённому виду онкологических заболеваний, особенно в возрастной группе после 55 лет. Основным морфологическим вариантом онкологических опухолей являются аденокарциномы. Чаще всего злокачественные новообразования образуются в тканях прямой/ободочной кишки (колоректальный рак) для которого характерны раннее метастазирование лимфогенным/гематогенным путями в лимфатические узлы, печень, брюшину, кости, а также прорастание в органы малого таза.
Высокая встречаемость этого вида рака обусловлена спецификой функции этого отдела кишечника, в котором происходит длительный контакт каловых масс (токсинов, продуктов метаболических реакций) со слизистой кишечника, заболеваниями (сигмоидит, язвенный колит, полипы, болезнь Крона) и характером питания, в рационе которого преобладают жиры животного происхождения, белки и рафинированные продукты при недостаточном поступлении в организм растительной клетчатки. При таком типе питания в кишечнике преобладают гнилостные процессы, а продукты гниения белка и желчные кислоты, образующиеся микрофлорой кишечника, обладают канцерогенным действием.
Основными клиническими симптомами колоректального рака являются:
Лечение колоректального рака хирургическое с последующим (предварительным) проведением лучевой/химиотерапии. Диета при раке кишечника является неотъемлемым методом поддерживающей терапии, позволяющим улучшить результаты лечения, снизить побочные эффекты лучевой/химиотерапии и повысить качество жизни пациентов. Питание при раке кишечника строится с учетом целого ряда факторов, а именно — наличия/выраженности нутритивной (питательной) недостаточности, особенно в период проведения лучевой/химиотерапии, наличия и типа метаболических нарушений, периода заболевания (до/послеоперационный), физического и психологического состояния больного.
Питание в предоперационном периоде при отсутствии опухоль-индуцированной потери массы тела базируется на принципах рационального питания с энергетическим балансом на уровне 2400-2600 ккал/сутки. Рацион питания предусматривает уменьшение потрeбления жира на 20-25 % от общего дневной калорийности за счет тугоплавких животных жиров, ограничение содержания рафинированных (легкоусвояемых) углеводов, продуктов, содержащих пищевые добавки, фаст-фуда, колбасных изделий, полуфабрикатов, газированных напитков, чипсов, кондитерских изделий, соли/соленых продуктов и пищи, жирного красного мяса, особенно жаренного и копченного, увеличение удельного веса в рационе фруктов, овощей и злаков.
Рацион при онкологии кишечника должен быть сбалансированным по основным пищевым нутриентам, включать все группы продуктов питания с преобладанием молочно-растительных продуктов (не менее 600 г овощей/фруктов, цельнозерновые и кисломолочные продукты).
В случаях наличия синдрома анорексии-кахексии и даже при нормальной массе тела пациентам с высоким риском его развития уже за 10-14 дней до операции необходимо получать усиленное питание, поскольку хирургическое вмешательство при раке кишечника вызывает азотистые потери и увеличивает потребность в энергии и при отсутствии коррекции питания может привести к развитию отрицательного азотистого баланса и различным водно-электролитным нарушениям. Поэтому своевременный переход больного на усиленное питание способствует защите от потери массы тела в послеоперационном периоде и во время проведения лучевой/химиотерапии.
Энергетическая составляющая рациона питания в этот период должна составлять 3500-4000 ккал/суки. Согласно рекомендациям, суточные потребности в белке должны составлять 1,2-1,5 г/кг, а потребность в энергии — 25-35 ккал/кг, что достигается включением в рацион питания продуктов с высокой калорийностью: шпроты, красная икра, кремы, шоколад, паштеты, яйца, мед, сливки, орехи, сливки, сыры, которые рекомендуется употрeблять как в качестве основных продуктов в меню, так и использовать для перекусов.
В после операционный период диетическое питание должно быть максимально щадящим. После резекции опухоли кишечника назначается хирургическая Диета 0А — на 1-2 суток голод, затем постепенно рацион расширяют, начиная с рисового отвара, некрепкого бульона, ягодных киселей. В последующие дни добавляются слизистые супы, хорошо протертые, сваренные на воде каши (овсяная, гречневая), белковый омлет/яйцо всмятку и позже — паровое суфле/пюре из рыбы и мяса.
Со второй недели включают в рацион суп рисовый с протертыми овощами, молочную/манную и протертую гречневую каши, картофельное пюре, творог, разведенный сливками, паровые мясные котлеты, сметану, пюре из печеных яблок, простоквашу, кисель. Такое питание обеспечивает максимальный покой для кишечника, формирует мало каловых масс, не вызывает метеоризма. При появлении запоров с 7-го дня в рацион питания включают отварную свеклу, пюре из кураги/чернослива, кефир.
После удаления опухоли кишечника в первые 4-6 месяцев показан Стол № 4Б:
Исключаются из рациона жирные бульоны, жирные сорта красного мяса, хлеб из муки грубого помола, грубые и раздражающие слизистую овощи (редька, чеснок, редис, шпинат, лук, сельдерей), мясные/рыбные консервы, любой свежий хлеб, бобовые, острые соусы, маргарин, молоко в натуральном виде, копчености, кулинарный жир, сдобное тесто, грубые крупы, перец, свиной и говяжий жир, горчицу, пирожные, мороженое, шоколад, газированные напитки.
На поздних этапах в рационе питания должно содержаться повышенное количество пищевых волокон и витаминов (при отсутствии поносов) за счет включения каш, цельнозернового хлеба, овощей и фруктов. Мясо следует употрeблять с осторожностью, отдавая предпочтение морской/речной рыбе и морепродуктам.
Разрешенные продукты
Диетическое питание при раке кишечника включает в рацион следующие продукты:
Диета и сбалансированное питание как необходимость при раке прямой кишки
Рак прямой кишки – злокачественная опухоль, которая возникает на стенках прямой кишки.
На данный момент это одно из самых распространенных онкологических заболеваний. Наиболее подвержены этому виду рака жители развитых стран. Количество заболевших увеличивается с каждым годом. Средний возраст пациентов колeблется от 40 до 60 лет. Однако все чаще болезнь диагностируют у людей, не достигших этого возраста.
Одним из основных факторов, который провоцирует развитие рака прямой кишки, является неправильное, несбалансированное питание. К возникновению онкологического заболевания приводит чрезмерное употрeбление жареных, мясных блюд, обилие в рационе животных жиров, высококалорийной пищи, недостаточное употрeбление растительной клетчатки. Такие продукты приводят к замедлению процессов пищеварения и выведения переработанной пищи из организма. Длительное нахождение переваренных продуктов в кишечнике способствует раздражению слизистых оболочек, избыточному воздействию канцерогенов, содержащихся в пище, на стенки прямой кишки.
Риск развития рака прямой кишки высок при часто возникающих расстройствах пищеварения – колитах, запорах.
После обнаружения онкологического заболевания необходимо внести изменения в рацион и режим питания. Это является обязательным условием во время лечения, в период реабилитации, а также после ремиссии.
Нежелательные продукты питания
Пациентам с раком прямой кишки следует отказаться от употрeбления достаточно большого количества продуктов питания.
До начала лечения, во время терапии и после нее следует отказаться от таких продуктов:
Ограничение употрeбления таких продуктов питания может служить также профилактикой развития рака прямой кишки.
Питание при подготовке к операции
В период подготовки к операции следует придерживаться сбалансированной диеты. Правильное питание при раке прямой кишки поможет поддержать общий уровень иммунитета и насытить организм веществами, которые способствуют остановке роста новых раковых клеток в организме.
Основные принципы диеты в период перед операцией:
Диета в послеоперационный период
После проведения операции пациенту необходимо воздержаться от употрeбления пищи в течение одних суток. Это необходимо для снятия дополнительной нагрузки на кишечник. На вторые сутки после операции можно начинать питаться по специальной диете.
В медицине существует 15 официальных схем питания при различных заболеваниях. Больным с раком прямой кишки назначается диета номер 4. Эта диета подразумевает ограничение употрeбления углеводов и жиров до минимального количества, и нормальное количество белков. Благодаря этой схеме питания снижается излишнее механическое, химическое и термическое воздействие на стенки кишечника.
Разрешены только блюда, приготовленные на пару, отваренные или перемолотые.
В диете номер 4 отсутствуют:
Данная диета подразумевает 5-6 приемов пищи в течение дня. Энергетическая ценность всех потрeбляемых в течение одних суток продуктов – 2000 ккал. За один день пациенту можно употрeблять не более 1,5 литра пищи, и весом не более 2 кг. Суточная норма питательных веществ при этой диете включает: углеводов – 250 г, жиров – 70 г, белков – 90 г.
Диета номер 4 содержит такие продукты:
Продукты в данной диете содержат недостаточное количество питательных веществ, витаминов и микроэлементов. Их недостаток восполняется при помощи различных препаратов. Постепенно в рацион пациента вводятся прочие разнообразные продукты, помимо запрещенных. Следует избегать любой пищи, которая может создавать раздражение слизистых оболочек кишечника, так как это может вызвать возникновение рецидива заболевания.
После завершения реабилитационного периода необходимо продолжать придерживаться сбалансированного рациона питания и отказаться от употрeбления продуктов, указанных выше. Соблюдение правильного питания позволит избежать рецидива заболевания и появления других нарушений функционирования желудочно-кишечного тракта. Также диета позволяет организму успешно пройти процесс восстановления после лучевой и химиотерапии.
Какая должна быть диета при раке кишечника — особенности питания
Питание при раке кишечника нужно такое, которое облегчает состояние онкологического больного, не усугубляет его, не доставляет дополнительных страданий. Оно должно быть полноценным, содержащим все необходимые элементы, питательные вещества для нормальной работы изнуренного болезнью организма. Рак кишечника и желудка – распространенные заболевания ХХ-XXI веков, особенно у людей старше 55 лет.
Чаще всего это аденокарциномы различной локализации. Злокачественная опухоль поражает отделы кишечника так часто, потому что именно в нем дольше всего находятся продукты обмена веществ, кал, где может создаваться гнилостная среда, выделяться токсины. Недостаток клетчатки в рационе, много животных и синтетических жиров, очищенных продуктов, белка способствует развитию канцерогенной среды, образованию злокачественных опухолей.
Особенности питания при раке кишечника
Если наличие злокачественной опухоли кишечника установлено, то больному сразу назначается диета, а после проведения хирургической операции она ужесточается. Самое главное – сделать питание в период болезни наиболее щадящим для кишечника. Традиционно из рациона онкобольного исключается: жареное, жирное, острое, маринованное, копчености, специи, алкоголь. Пища должна быть перетертой, теплой или комнатной температуры. Объем порции – небольшой. Количество приемов пищи в день – 6-7 раз.
Во время течения заболевания у больного могут возникать: непроходимость кишечника, вздутие из-за повышенного газообразования, боли, спазмы, неустойчивый стул. Чтобы эти симптомы не провоцировала пища, она должна быть легко усваиваемой. Исключаются на этот период: концентрированные бульоны, слишком кислые компоты, фрукты, молоко, алкоголь, любые продукты и напитки, которые могут спровоцировать бродильные процессы в кишечнике, провоцирующие метеоризм. Пища должна быть свежеприготовленной, отварной или на пару, продукты – свежими. Переедание недопустимо.
При раке прямой или ободочной кишки (колоректальные опухоли) показано хирургическое вмешательство с последующей лучевой или химиотерапией из-за быстрого метастазирования этой разновидности рака в лимфоузлы, органы малого таза, печень, кости.
До операции калорийность питания не должна превышать 2600 ккал в сутки. Количество жиров в рационе необходимо снизить.
Рекомендованное соотношение компонентов:
Кроме жидкости, получаемой в виде бульонов, компотов, отваров, больному раком кишечника можно выпивать не более 6 стаканов качественной питьевой, негазированной воды в день.
В послеоперационный период по удалению опухоли толстой кишки в первые два дня больному предписано голодание, затем в течение недели разрешается исключительно жидкое питание – слабый бульон, рисовый отвар, кисель или компот слабой концентрации, проваренные перетертые овощи в виде супа-пюре. Только через 20 дней можно начинать прием более твердой пищи, но пока еще измельченной. От мяса больным с раком кишечника на некоторое время нужно отказаться совсем, а потрeбление других белковых продуктов свести к минимуму. Молоко тоже под запретом.
Общий смысл такого питания – максимально щадящий, бережный режим для кишечника. Нужно, чтобы масса образуемого кала была минимальной, отсутствовал метеоризм и запор. Только в этом случае заживание послеоперационной раны будет успешным, а состояние больного удовлетворительным. Но при появлении запора (что часто происходит на 7 сутки после операции) в меню пациента добавляют пюре из свеклы, отвар чернослива.
Еще одной особенностью питания при раке кишечника является рацион при угрозе развития анорексии. Если для этого есть предпосылки у ракового больного даже с нормальной на данный момент массой тела, за две недели до оперативного вмешательства необходимо увеличить калорийность питания до 4000 ккал в сутки. Это связано с азотистыми потерями во время операции и возможными нарушениями в связи с этим электролитного баланса организма.
Эти потери требуют от ослабленного организма дополнительных энергетических затрат на восстановление. А их может не быть, если своевременно не перейти на усиленное питание. Во избежание этой ситуации необходимо добавить в предоперационный рацион онкологического больного красную икру, орехи, жирную рыбу, яйца, шоколад, сыр, мед.
Запрещенные продукты
После удаления злокачественной опухоли больной раком кишечника продолжает получать терапию – лучевую, медикаментозную, химиотерапию. Диета в этот период – особенно строгая, от ее соблюдения очень сильно зависит самочувствие и восстановление организма.
Раковому больному на весь период лечения придется отказаться от следующих продуктов:
Лишь на поздних этапах послеоперационного периода разрешено дополнить меню кашами из цельного зерна, нежирным отварным мясом, овощами и фруктами. Многие врачи считают, что мясу предпочтительней белая морская рыба. Животный жир необходимо заменить растительным маслом. Постепенно перетертая пища заменяется хорошо разваренной (слизистые каши, супы). Но при добавлении в рацион новых продуктов нужно следить за реакцией организма. Если не появился запор или диарея – значит, моторика и состояние кишечника налаживается и справляется с нагрузкой.
Что можно принимать в пищу при раке кишечника
Существует определенный перечень продуктов и блюд, которые можно употрeблять больным раком кишечника. При включении их в рацион нужно учитывать индивидуальную переносимость каждого и текущее состояние больного.
К таким продуктам, например, при раке слепой кишки, на который приходится 40 % случаев онкологии кишечника, врачи обычно относят:
При раке кишечника желательно употрeблять лишь здоровую пищу, не содержащую консервантов, красителей, эмульгаторов, усилителей вкуса, искусственных подсластителей, которые в большинстве являются веществами – канцерогенами.
Заключение
При развитии в организме человека злокачественной опухоли кишечника любой локализации очень важно вовремя не только его диагностировать, но и с помощью диеты, рационального питания в соответствии с рекомендациями врачей облегчить состояние больного, уменьшить нагрузку на ЖКТ, восполнить потери организмом необходимых ему минералов и витаминов, неизбежно происходящих по ходу течения этого тяжелого заболевания.
Но даже здоровое, сбалансированное, полезное, диетическое питание не может остановить развитие ракового процесса, если он уже запущен и выявлен. Хотя, в качестве поддерживающего и облегчающего состояние средства, диета до и после онкологической операции, в процессе тяжелой дальнейшей терапии значительно улучшает качество жизни раковых больных и продлевает ее.
Рак кишечника не является приговором заболевшему, но к врачу нужно обращаться при появлении первых симптомов заболевания ЖКТ. Это облегчит задачу постановки своевременного, правильного диагноза. На начальных стадиях рак излечим.
Несмотря на значительное количество запрещенных продуктов, меню во время заболевания «рак кишечника» может быть разнообразным. Это очень важно для тех больных, которые тяжело психологически и мopaльно переносят свое состояние, считая его безнадежным. Пища – одно из главных жизненных удовольствий, поэтому даже во время строгой диеты блюда должны радовать, добавляя уверенности в благополучном исходе лечения тяжелой болезни, каковой является рак кишечника. Их нужно правильно готовить, выбирать только продукты высокого качества, следить за реакцией организма на то или иное блюдо.
Очень часто онкологические больные жалуются на отсутствие аппетита. Это состояние обусловлено влиянием препаратов химиотерапии или результатом лучевой терапии. Больного может мучить тошнота, рвота, о пище в таком состоянии даже думать он не в состоянии. Но питаться при раке кишечника жизненно необходимо. Поэтому семья больного должна позаботиться о качестве его питания, эстетичном виде блюд и душевном отношении к человеку в этот нелегкий период его жизни.
Необходимо бороться с депрессией больного раком родственника, лишающей его аппетита, вселять уверенность в благополучном исходе лечения, надежду на полное излечение. Особенно если злокачественная опухоль диагностирована на начальной стадии, поддержать такого больного необходимо для скорейшего выздоровления и облегчения задачи врача-онколога справиться с раком кишечника, не допуская его развития.
Важно знать родителям о здоровье:
18 08 2022 6:46:33
17 08 2022 0:44:52
16 08 2022 14:31:38
15 08 2022 9:47:50
14 08 2022 2:23:19
13 08 2022 10:17:48
12 08 2022 8:17:28
11 08 2022 3:16:43
10 08 2022 0:33:45
09 08 2022 22:36:58
08 08 2022 7:13:16
07 08 2022 11:28:52
06 08 2022 3:33:38
05 08 2022 22:46:50
04 08 2022 4:23:57
03 08 2022 4:44:50
02 08 2022 3:45:39
01 08 2022 2:33:39
31 07 2022 7:15:14
30 07 2022 7:50:15
29 07 2022 1:35:39
28 07 2022 11:33:29
27 07 2022 8:51:19
26 07 2022 14:49:11
25 07 2022 12:30:41
24 07 2022 11:37:22
23 07 2022 8:22:31
22 07 2022 0:12:37
21 07 2022 6:11:27
20 07 2022 9:56:28
19 07 2022 16:55:31
18 07 2022 23:41:16
17 07 2022 11:23:32
16 07 2022 21:32:38
15 07 2022 2:27:34
14 07 2022 8:15:14
13 07 2022 23:50:22
12 07 2022 15:47:41
11 07 2022 21:56:33
10 07 2022 1:11:51
09 07 2022 20:40:22
08 07 2022 15:53:19
07 07 2022 15:15:14
06 07 2022 1:40:58
05 07 2022 4:41:52
04 07 2022 23:16:51
03 07 2022 10:42:15
Питание после операции на прямой кишке при онкологии
Результаты лечения рака прямой кишки. Осложнения операций при раке прямой кишки.
Рассмотрение ближайших результатов хирургического лечения рака прямой кишки выявило тенденцию к постепенному снижению летальности. В разные периоды она в нашей клинике составляла от 10 до 20%, а за последнее пятилетие — 5,4%. Средняя летальность за весь период составляла 10,4%. Более высокая летальность отмечена при опухолях, расположенных на передней стенке прямой кишки или при охвате новообразованием более 3/4 окружности кишки.
Среди тяжелых осложнений, возникающих во время операции или непосредственно после нее, мы наблюдали у 25 больных тяжелый послеоперационный шок. У 5 больных это осложнение закончилось летально. В последней серии радикальных операций, составившей 52 вмешательства, ни одного случая тяжелого шока не наблюдалось.
Из осложнений послеоперационного периода следует выделить некрозы периферического отдела низведенной кишки и развитие в связи с этим каловых свищей. При возникновении таких стойких фистул после брюшно-анальных резекций иногда производилось рассечение мостика тканей между анальным каналом и контрапертурой с рассечением анального сфинктера. Сфинктеротомия давала возможность осмотреть тазовую рану, выявить уровень смещения кишки кверху, установить участок некроза, степень развития тазовой флегмоны и решить вопрос об оставлении раны открытой или о дополнительном создании искусственного ануса на вышележащем отделе толстой кишки.
Задняя сфинктеротомия обычно обеспечивает достаточное дренирование полости таза и ликвидацию флегмоны. Однако если сфинктеротомия в ближайшие дни не приносила пользы, то мы, как правило, накладывали искусственный задний проход обычно на левую часть поперечноободочной кишки.
Сравнительная оценка эффективности операций типа экстирпаций и резекций показала почти одинаково благоприятные 3- и 5-летние результаты при операциях с удалением замыкательного аппарата (кроме промежностных ампутаций) и с его сохранением. При первых операциях от 3 до 5 лет и более жили 34,2% больных, при вторых — 36,1 %.
На отдаленные результаты лечения большое влияние оказывает стадия заболевания. Из 46 больных, перенесших операцию в первой и второй стадиях, от 3 до 5 лет и более живут 26 (56,5%).
Из 275 радикально оперированных рецидивы и метастазы установлены у 41% больного. Они были обнаружены главным образом в сроки до 3 лет (60%). Наиболее частой их локализацией были малый таз и промежность (34,3%). Метастазы нередко располагались также в позвоночнике (17,6%), в забрюшинных и паховых лимфатических узлах (26,9%) и в печени (20,6%).
В последние годы при иноперабельных опухолях прямой кишки мы стали применять внутриартериальную химиотерапию препаратом ТиоТЭФ. Убедившись во время лапаротомии, что опухоль неудалима, мы вводили в верхнюю прямокишечную артерию капиллярный катетер, через который осуществлялось по мере надобности капельное введение солевого раствора и фракционное введение ТиоТЭФ через каждые 6 часов по 20 мг. Суммарная доза составляла 640—800 мг. Катетер извлекали через 8—10 дней.
К этому времени артерия обычно тромбировалась и кровотечения не наблюдалось. У ряда больных улучшалось самочувствие, отмечалось уменьшение опухоли и патологических выделений, стихание болей. Жизнь больных, несомненно, продляется.
Таким образом, ранняя диагностика, рациональный выбор типа хирургического вмешательства с учетом использования данных артериографии, раннее радикальное хирургическое вмешательство, а при неоперабельном состоянии применение химиотерапевтических препаратов способствуют улучшению результатов лечения не только операбельных, форм рака прямой кишки, но и запущенной формы рака этой локализации.
Наблюдение после лечения колоректального рака
Под наблюдением понимают периодическое обследование пациентов после радикального лечения. Радикальное лечение — это удаление всех опухолевых очагов из организма путем оперативного вмешательства или их уничтожение лучевой терапией. Оба метода при необходимости могут дополняться химиотерапией.
Основная цель наблюдения — раннее выявление рецидива заболевания для своевременного начала лечения.
Что включает наблюдение после лечения?
Обязательно должен проводиться регулярный прием у онколога, включающий осмотр, сбор жалоб и истории развития заболевания. Независимо от первоначальной стадии с определенной периодичностью назначается колоноскопия.
Дополнительно чаще всего может потребоваться определение онкомаркеров и проведение визуализационных исследований органов грудной клетки, брюшной полости и малого таза.
От чего зависит характер наблюдения?
Характер и объем наблюдения зависят от первоначально установленной стадии рака. При первой стадии допускается проведение только колоноскопии. Начиная со второй стадии к колоноскопии добавляют определение онкомаркеров и инструментальные обследования органов грудной клетки, брюшной полости и малого таза. Интенсивность наблюдения может быть снижена у пациентов, которым потенциально невозможно провести операцию после обнаружения рецидивных очагов.
Как часто проводится наблюдение?
Наблюдение при раке толстой кишки проводится на протяжении 5 лет. Это связано с тем, что до 95% рецидивов случается именно в данном временном промежутке.
Наиболее предпочтительный метод визуализации — компьютерная томография (КТ) органов грудной клетки, брюшной полости и малого таза. КТ может быть заменено на ультразвуковое исследование (УЗИ) органов брюшной полости и малого таза с рентгеном органов грудной клетки у пациентов, которым потенциально невозможно назначение повторных операций. В данном случае чаще всего речь идет о наличии выраженной сопутствующей патологии и тяжелом общем состоянии пациента.
Российские рекомендации в свою очередь предлагают проведение УЗИ до 4 раз в год и рентгенографии 1 раз в год с однократной КТ через 12-18 месяцев после операции.
Проведение позитронно-эмиссионной томографии (ПЭТ/КТ) не рекомендуется при наблюдении после лечения колоректального рака.
Какие онкомаркеры надо сдавать и когда?
Единственный одобренный онкомаркер, использующийся при наблюдении после лечения колоректального рака, — раковый эмбриональный антиген (РЭА, CEA).
Исследование проводится раз в 3-6 месяцев на протяжении первых 2 лет, далее раз в полгода до 5 лет.
Так же, как и в случае с КТ, контроль уровня РЭА в крови в процессе наблюдения способствует более раннему выявлению рецидива и большей частоте повторных радикальный операций, но не приводит к увеличению продолжительности жизни пациентов. В связи с этим американская онкологическая сеть NCCN рекомендует данный анализ лишь для тех, кому потенциально возможно назначение радикального лечения после рецидива.
Лечение рака толстой и прямой кишки у пожилых пациентов
ПОЧЕМУ РАК РАСПРОСТРАНЕН СРЕДИ ПОЖИЛЫХ ЛЮДЕЙ?
Чем старше человек – тем более вероятно у него возникновение злокачественной опухоли. Почему это происходит?
Во-вторых, чем мы старше, тем сильнее истощаются резервы организма, системы противоопухолевой защиты работаю уже не так интенсивно, как в молодости. Одновременно с этим нарушаются глубинные процессы иммунологического самоконтроля нашего организма. Если в молодом возрасте иммунную систему можно сравнить со “злой собакой”, готовой броситься на любого незнакомца, вступившего на ее территорию, то, с возрастом, наш “сторожевой пес” тоже стареет и, к сожалению, теряет свои способности распознавать угрозу и защищать от нее.
Эти процессы неспецифичны и сопровождают любого из нас, а поэтому теоретическое развитие рака возможно у каждого человека независимо от генетической предрасположенности.
Перечисленные факторы риска можно отнести к “естественным” причинам возникновения злокачественных образований в организме, к которым не относится наследственный фактор. Если в истории вашей семьи были онкологические больные, то риск возникновения рака у вас или ваших близких увеличивается в десятки и сотни раз. Некоторые предраковые состояния, например, семейный аденоматозный полипоз, приводят к развитию последнего в 100% случаев! В таких случаях проходить регулярный осмотр у специалиста необходимо с самого раннего возраста.
ЛЕЧЕНИЕ КОЛОРЕКТАЛЬНОГО РАКА У ПОЖИЛЫХ. СИТУАЦИЯ В РОССИИ
В большинстве российских клиник лечить колоректальный рак у пожилых пациентов берутся неохотно или же не берутся вообще. Причиной этому во многом служит наличие у пожилых пациентов сопутствующих заболеваний, которые значительно усложняют лечение рака. К сожалению, на момент выявления колоректального рака, у возрастных пациентов уже имеется высокий риск смерти от других болезней. Но, как показывает мировая практика, этот риск не так велик, как представляется врачам. Более того, продолжительность жизни сегодня неуклонно увеличивается во всех странах, в том числе и в России, что приводит к появлению все большего числа пациентов старческого возраста. Особенностью колоректального рака у возрастных пациентов является относительно медленное развитие и рост опухоли, а также замедленное распространение метастазов. Эти особенности, в случае развития колоректального рака в преклонном возрасте, позволяют при своевременном лечении успешно излечиться и уже через несколько дней после операции вернуться к привычному образу жизни, но уже без заболевания!
Сегодня лечение колоректального рака не является прерогативой более молодого возраста. Ведущие клиники всего мира пришли к выводу о том, что при тщательном подходе к предоперационному обследованию и возможности коррекции витальных функций, результаты лечения пожилых и старческих пациентов не имеют различий с результатами лечения более молодых пациентов!
ЛЕЧЕНИЕ КОЛОРЕКТАЛЬНОГО РАКА У ПОЖИЛЫХ. ОПЫТ КЛИНИКИ ККМХ
Одним из специализированных направлений нашей Клиники является лечение рака толстой и прямой кишки у самых тяжелых пациентов и пациентов старшей возрастной категории. К нам обращаются как сами пациенты, так и их взрослые дети, занимающиеся лечением своих родителей. Так как наша Клиника является лечебным учреждением Федерального значения, на лечение к нам приезжают из разных регионов России.
Да, прожитые годы увеличивают количество болезней. Но! Данное предположение верно лишь отчасти. Опыт нашей Клиники подтверждает, что люди старческого возраста и долгожители более активны, реже обращаются за медицинской помощью, меньше страдают хроническими заболеваниями, которые протекают у них менее агрессивно, с более мягкими осложнениями.
Использование современных технологий при выполнении операций позволяет нам в десятки раз уменьшить число послеоперационных осложнений и снизить показатели послеоперационной смертности до минимальных значений.
Операции проводятся в зависимости от стадии заболевания согласно Национальным рекомендациям по лечению колоректального рака. Нами отработан и успешно применяется на протяжении более 10 лет механизм ранней активизации (Fast Track) пожилого пациента после операции. Данный протокол лечения позволяет проводить лечение в кратчайшие сроки, избегая длительной установки дренажей, назогастральных зондов, катетеров и т.д. Активизация пациентов и возврат к привычной жизни происходит в течение ближайших дней после вмешательства!
В Клинике было проведено специальное исследование, которое подтвердило, что данный подход к лечению колоректального рака у пожилых пациентов снижает послеоперационную смертность до ничтожных цифр, как и риск возврата заболеваний. Продолжительность жизни пожилых пациентов после операции в среднем достигает более 5-ти лет, что является уникальной цифрой для российской колоректальной практики.
Таблетки vs капельницы: что лучше?
В России у 3 762 218 человек диагностированы злокачественные новообразования и каждый год эта цифра увеличивается более чем на 600 000 новых случаев [1]. Всем онкопациентам необходимо противоопухолевое лечение, и многим из них – лекарственное.
Большую часть лекарственного противоопухолевого лечения пациенты, как правило, получают с помощью внутривенных инъекций. Это предполагает регулярное посещение онкологического учреждения для проведения очередного цикла терапии. Нередко это приносит неудобства, а инъекции могут быть болезненными. В некоторых случаях количество циклов не ограничено определенным числом, лечение может длиться месяцы или годы, вплоть до прогрессирования или развития непереносимой токсичности [2].
Чтобы пациент мог сократить количество визитов в больницу, все больше новых препаратов производится в пероральной форме.
Что такое пероральная лекарственная противоопухолевая терапия?
Безусловно такое лечение позволяет человеку вести активную жизнь и работать, что особенно актуально при длительной противоопухолевой терапии.
Таблетки – это только химиотерапия?
Не только. Ниже представлены основные препараты, которые можно использовать внутрь перорально:
Почему мне выписали таблетки, а моей знакомой с таким же диагнозом — капельницы?
Если вам назначили таблетки — это не значит, что исчерпаны все возможности вашего лечения.
Таблетки или капсулы могут назначаться как самостоятельное лечение, так и в качестве послеоперационного (после радикального удаления опухоли) профилактического (адъювантного) лечения. Пример таблетированной адъювантной терапии при раке молочной железы – тамоксифен или анастрозол в течение 5 лет [3].
В каких случаях могут назначить «химию» в таблетках?
Таблетки или капсулы назначают по определенным показаниям:
Таблетки также могут применяться в следующих случаях:
Например, пациенту может быть назначена поддерживающая лечебная химиотерапия капецитабином вместо внутривенного 5-фторурацила с лейковорином [4].
При опухолях каких органов могут назначить таблетки?
Рак молочной железы [5]:
Рак ободочной и прямой кишки [6,7]:
Рак яичников [8]:
Рак тела матки (метастатический процесс) [9]: гормонотерапия (летрозол, анастрозол, тамоксифен).
Рак шейки матки (метастатический процесс) [10]: капецитабин.
Немелкоклеточный рак легкого (метастатический процесс) [11]: Гефитиниб, Эрлотиниб, Афатиниб, Осимертиниб, Кризотиниб.
Почечно-клеточный рак (метастатический процесс) [12]: Сорафениб, Сунитиниб, Пазопаниб и Акситиниб.
Меланома кожи (послеоперационно или при метастатическом процессе) [13]: Дабрафениб, Траметиниб, Вемурафениб, Кобиметиниб.
Меньше ли осложнений от таблеток или капсул?
Нет, таблетки и капсулы — это все равно противоопухолевая терапия. Она отличается лишь способом доставки лекарственного средства в организм. Осложнения и побочные эффекты такие же, как и при инъекциях.
Потеряю ли я волосы от противоопухолевой лекарственной терапии в таблетках?
Да, в некоторых случая это возможно [14], например:
Будет ли тошнота и рвота при пероральной противоопухолевой лекарственной терапии?
Да, некоторые препараты больше других вызывают рвоту [15]:
Что делать в случае пропуска приема таблетки(-ок)?
* За исключением некоторых случаев. Необходимо ознакомиться с инструкцией к препарату.
Как не забыть принять противоопухолевые лекарства?
Что делать, если выпил двойную (и более) дозу?
Мне дали пачку таблеток – я могу просто пить таблетки и больше ничего не делать?
Нет, при каждом из препаратов требуется периодически выполнять обследования с целью выявления возможных осложнений лечения. Примеры:
Рак толстой кишки
Что такое рак толстой кишки?
Рак толстой кишки (колоректальный рак) – это группа онкологических заболеваний, при которых злокачественная опухоль формируется из слизистой оболочки дистального отдела кишечника (слепой, ободочной, сигмовидной и прямой кишки).
По частоте диагностики колоректальный рак занимает первое место среди злокачественных опухолей желудочно-кишечного рака и второе-третье место в общей структуре онкологических заболеваний. Ежегодно злокачественные опухоли толстого кишечника диагностируют более, чем у 600 тысяч человек. Причем у 60-70% больных выявляют поздние стадии заболевания. Колоректальный рак чаще обнаруживается у пациентов старше 50 лет. Гендерное соотношение составляет 1:1,5 (мужчины болеют чаще).
Колоректальный рак формируется в результате злокачественной трансформации клеток эпителия кишечника. Чаще опухоль возникает в нисходящем отделе ободочной кишки. Механизм неоплазии не изучен. Предположительно развитию заболевания способствуют хронические воспалительные процессы, контакты с канцерогенами и наличие полипов в кишечнике.
В зависимости от особенностей развития выделяют следующие типы злокачественных опухолей кишечника:
Стадирование заболевания проводится по международной классификации TNM. В зависимости от размеров и степени инвазии опухоли выделяют следующие стадии рака:
При стадировании опухоли оценивают вовлечение регионарных лимфоузлов (от N0 до N2) и наличие отдаленных метастазов (M0/M1).
Симптомы
Рак кишечника может долго развиваться без каких-либо клинических проявлений. Первыми признаками заболевания обычно являются кишечные кровотечения, которые обуславливают изменения окраса каловых масс. При локализации новообразования в начальных отделах ободочной кишки кал может быть темным, поскольку в процессе продвижения кишечного содержимого кровь перемешивается с кишечным содержимым и окисляется. Если опухоль расположена в нисходящем отделе ободочной кишки или в прямой кишке, в стуле появляется алая кровь или сгустки. В ряде случаев кровотечение остается незамеченным, а впервые о заболевании заставляет задуматься наличие в общем анализе крови анемии. Клинически это состояние проявляется головокружением, слабостью, сонливостью, одышкой и т.д.
На поздних стадиях развития для рака толстого кишечника характерны следующие симптомы:
Крупные экзофитные опухоли способны частично или полностью перекрывать просвет кишечника, провоцируя запоры или непроходимость. В последнем случае появляется острая боль в животе, запор, выраженное урчание и вздутие.
Последние стадии развития рака характеризуются присоединением симптомов, обусловленных дисфункцией других внутренних органов, что определяется локализацией метастазов. Больные обычно резко теряют вес и выглядят изможденными. Часто развивается интоксикационный синдром, для которого характерны слабость, сонливость, перманентная тошнота, отсутствие аппетита, лихорадка и пр.
Причины
Точные причины развития рака кишечника не установлены. Формирование злокачественной опухоли происходит на фоне сочетанного воздействия нескольких провоцирующих факторов, к которым относят:
Склонность к запорам при перечисленных выше состояниях существенно повышает риски развития колоректального рака.
Получить консультацию
Почему «СМ-Клиника»?
Диагностика
Подозрение на рак у врача может возникнуть в процессе сбора анамнеза и проведения физикального осмотра. Крупные опухоли могут определяться при пальпаторном исследовании живота.
Комплексная диагностика рака толстого кишечника состоит из следующих этапов:
На основании полученных сведений определяют стадию развития заболевания и подбирают тактику лечения.
Мнение эксперта
В связи с увеличением средней продолжительности жизни ожидается существенный прирост в показателях диагностики колоректального рака. Пациентам стоит осознанно относится к своему здоровью и уделять особое внимание профилактическим обследованиям. После 40 лет следует каждые 5 лет проходить колоноскопию даже при отсутствии жалоб.
Эндоскопический осмотр толстого кишечника – это скрининговое обследование, которое применяется для ранней диагностики предраковых состояний и уже сформированных злокачественных опухолей. Доказано, что своевременное удаление полипов позволяет снизить риск развития рака толстого кишечника.
Лечение рака толстой кишки
Лечение колоректального рака предполагает хирургическое удаление пораженной части кишечника с небольшим захватом здоровых тканей, т.е. четкое соблюдение краев резекции. При вовлечении окружающих тканей и лимфоузлов, что определяется еще на дооперационном этапе, их также удаляют. Хирургическое лечение может дополняться химиотерапией и лучевой терапией в зависимости от локализации опухоли.
При неоперабельном раке применяются консервативные способы лечения. Если позволяет состояние пациента, проводятся паллиативные операции, направленные на уменьшение размеров опухоли, замедление инвазии злокачественных клеток в окружающие структуры, устранение метастазов и повышение качества жизни пациента.
Консервативное лечение
На ранних этапах развития заболевания сочетание радикальных и консервативных методов лечения способствует достижению ремиссии и повышает шансы полного выздоровления. Применение химической и лучевой терапии у неоперабельных пациентов способствует замедлению прогрессирования заболевания.
В современной онкологии совместно с хирургическим вмешательством применяется метод местной химиотерапии HIPEC, который подразумевает введение в брюшную полость подогретого препарата с цитостатическими свойствами. Процедура способствует более полному уничтожению раковых клеток и снижению риска метастазирования в другие отделы кишечника и в брюшную стенку.
Хирургическое лечение
При диагностике рака на первых стадиях развития рассматривается возможность проведения органосохраняющих операций (например, резекция слизистой оболочки с диссекцией подслизистого слоя). Но в большинстве случаев проводятся операции по удалению части толстого кишечника. В этой ситуации для восстановления пассажа по желудочно-кишечному тракту накладывается колостома (здоровый конец кишечника выводится в отверстие на передней брюшной стенке). Через некоторое время проводят реконструктивное вмешательство (например, наложение кишечного анастомоза, пластика прямой кишки и пр.), которое полностью может восстановить естественную проходимость пищеварительного тракта.
Если позволяет клиническая ситуация, выполняется малотравматичная лапароскопическая операция. Открытые операции на кишечнике проводятся в случае распространенного рака и при планируемых больших объемах вмешательства.
Профилактика
Кроме того, каждый человек в состоянии свести к минимуму влияние провоцирующих факторов. Для этого необходимо:
Реабилитация после хирургического лечения
Особенности реабилитации определяются объемом и сложностью вмешательства. Все пациенты получают симптоматическую терапию и проходят медикаментозную профилактику осложнений. Чтобы предотвратить формирование спаек после операции, проводится ранняя активизация. Для этого рекомендуется подниматься с кровати и передвигаться по палате, начиная с первых-вторых суток. После хирургических вмешательств на кишечнике показана диета, которая помогает предупредить вздутие и запоры, при необходимости рекомендуются слабительные препараты.
Спасти здесь и сейчас. Как предотвратить рак толстой кишки
Рак толстого кишечника является одним из самых распространенных видов злокачественных опухолей. О том, как предотвратить колоректальный рак, почему не надо бояться колоноскопии и в чем преимущество эндоскопических операций, рассказал Олег Борисович Ткаченко, заведующий отделением эндоскопии, научный сотрудник НМИЦ онкологии им. Н. Н. Петрова.
Первое ТО на колоректальный рак — в 40 лет
— Олег Борисович, надо ли проходить профилактическую диагностику, если и анализы прекрасные, и на вид человек совершенно здоров?
— Однозначно, да. У любого организма есть ресурс, чтобы справляться с болезнью. Изменения в самочувствии, жалобы на здоровье начинаются тогда, когда эти ресурсы заканчиваются. Когда появляются первые симптомы, это значит, что болезнь уже давно вышла из-под контроля. В онкологии очень часто ранние симптомы — это признаки неоперабельности опухоли. Это значит, что она настолько большая и вышла за пределы органа, что начала давать какие-то, даже самые незначительные, симптомы. Именно поэтому нужно проходить обследование, когда ничего не беспокоит, в первую очередь тем пациентам, которые условно относятся к группе риска.
— Кто входит в группу риска?
— Все зависит от того, о каком виде рака мы говорим. У разных органов разные группы риска. Если говорить о толстой кишке — самой актуальной в эндоскопии — она занимает второе-третье место в структуре заболеваемости, то есть рак толстой кишки встречается очень часто и с каждым годом число новых случаев во всем западном мире только растет. Это серьезная проблема. Во многих онкологических центрах открываются колоректальные онкологические отделения, потому что поток пациентов настолько большой, что обычные отделения с ним не справляются. Пациентов из группы риска по колоректальному раку мы оцениваем в первую очередь по возрасту. Это главный критерий. Считается, что обследование надо проходить с 50 лет. Но я с этой цифрой не согласен. Любой скрининг это еще некая финансовая модель — если система здравоохранения будет вкладывать деньги в обследование молодых людей, то финансовые затраты будут большие, а отдача меньше, чем при обследовании более взрослых пациентов. Это не хорошо и не плохо, просто такая данность, которая есть во всем мире. Невозможно обследовать все население. Но если мы говорим о том, как должно быть, то мы, например, знаем, что от момента образования полипа до злокачественной большой опухоли проходит 10–15 лет. Все опухоли толстой кишки, так или иначе, из полипов. Поэтому если всплеск заболеваемости колоректальным раком происходит в 50 лет, то нам надо отмотать назад 10-15 лет. Американская ассоциация уже понизила возраст до 45 лет. Таким образом, свое первое ТО надо пройти в 40–45 лет. Если на скрининге мы находим полипы, мы их тут же удаляем. Нет полипов, нет и рака.
— Нет, конечно. У любого метода есть погрешности. Бывают полипы, которые трудно за-метить и их можно пропустить. Но вероятность предотвратить рак в условиях качественной эндоскопии составляет примерно 95 процентов. Под качественной эндоскопией я понимаю эндоскопы с изображением высокой четкости, опытный врач (не по возрасту, а по объему работы), хорошую подготовку и когда исследование было выполнено в полном объеме. Я бы вообще рекомендовал ходить на такой «техосмотр» каждые пять лет (40, 45, 50, 55 лет и так далее). Разные государства принимают разную модель скрининга, опять-таки во многом связанную с экономической целесообразностью. Кто-то говорит, что достаточно обследоваться один раз в десять лет. Но помня о том, что полип может вырастить до рака за десять лет, а на скрининге есть, пусть и минимальная, вероятность его пропустить, то как раз через десять лет мы рискуем получить пациента уже с запущенной формой рака толстой кишки. Поэтому пять лет — это тот задел прочности, который позволит не допустить катастрофы. Этот пятилетний срок своего рода право на ошибку.
Любая опухоль толстой кишки из полипа
— Кому нужна эндоскопия? Условно говоря, до 40 лет?
— Тем, у кого жалобы — на нарушение стула, кровь в кале. Безусловно, это наличие родственников первой линии, у которых был колоректальный рак и в принципе другие онкологические заболевания. Очевидные риски — ожирение, курение.
— Почему колоректальный рак называют болезнью богатых или болезнью цивилизаций?
— Это особенности пищевого поведения — снижение потребления растительной клетчатки и увеличение потребления красного мяса в большом количестве, что напрямую влияет на образование рака толстой кишки. На эту тему написано много научных трудов. К примеру, в Японии много случаев рака желудка, намного меньше — рака толстой кишки. Долгое время это объяснялось генетической предрасположенностью. Однако после Второй мировой войны большая популяция японцев уехала жить в США, у них поменялся образ жизни, стало другим питание, и рак толстой кишки в их популяции стал доминировать. Да, генетика имеет значение, но огромное влияние на формирование рака имеют и пищевые привычки. При этом никто никогда не скажет, какое количество стейков можно съесть, не опасаясь за свое здоровье. Никакой четкой статистики на этот счет нет.
— У скольких людей, прошедших у вас обследование, к примеру, за год, находят полипы?
— Примерно у четверти. Я сужу по количеству полипэктомий — это процентов 25–30. То есть, это те пациенты, у которых нашли полипы, кому показано их удалять и кто согласился это делать. А пациентов с опухолями толстой кишки наверняка больше. Потому что есть опухоли, которые мы уже не удаляем с помощью эндоскопа, нужно ложиться в стационар, либо у пациента есть заболевания более важные на данный момент, чем удаление полипов и так далее. 25–30 процентов пациентов — это те, у кого мы полипы реально видим и тут же удаляем.
— Эндоскопия — это первая линия обороны в плане выявления заболевания?
— Эндоскопия, безусловно, лучший метод скрининга. Но во многих странах принято делать иммунохимический тест на скрытую кровь в кале. Это оправданно с финансовой точки зрения. Невозможно всех «объять» колоноскопией. Нет столько колоноскопов, кабинетов, врачей и средств. Но в таком скрининге есть большой изъян. Тесты оказываются положи-тельными, когда уже есть злокачественная опухоль. При полипах очень часто тест не чувствителен. Большой пласт полипов эти тесты пропускают. Поэтому идеальным скринингом является сразу колоноскопия без теста на скрытую кровь.
—Доброкачественный полип всегда перерождается в злокачественную опухоль?
— Далеко не каждый полип переходит в опухоль. Но любая опухоль из полипа. Нет четкого критерия, что один полип мы можем наблюдать и из него гарантированно ничего не вырастет, а вот другой обязательно переродится в опухоль. Понятно, что есть разные группы полипов, которые делятся по своим рискам. Чем больше размер полипа, тем выше риск его перерождения. А у маленьких полипов риск ниже, но их проще и безопаснее удалить. Представьте, вы пациент, у которого нашли полип и предложили его наблюдать раз в пять лет. Вам комфортно будет жить с мыслью «а вдруг»? Проще избавиться от этой проблемы навсегда.
— На месте удаленного полипа может вырасти новый?
— Если он удален правильно, то нет — ничего на этом месте уже не вырастет. Все зависит от выбранного метода удаления. Полипэктомия — очень собирательное название, методов на самом деле много. Здесь большую роль играет опыт медучреждения и врача, техническая оснащенность.
99 % доброкачественных опухолей должны удаляться эндоскопически
— Где проходит граница между эндоскопией и хирургией?
— Я глубоко убежден в том, что любая (почти любая — 99 процентов) доброкачественная опухоль должна удаляться эндоскопически. Даже крупные новообразования — 5 или 10 сантиметров. Я вижу, какое искреннее недоумение это утверждение вызывает у некоторых хирургов, которые говорят, что эндоскопическая операция при таких больших опухолях может быть опасна. Но они как-то забывают при этом упомянуть, что хирургическая операция тоже опасна. Если разбирать степень риска, то те работы, которые провели американские хирурги (подчеркну, именно хирурги), показали, что количество осложнений после эндоскопических операций меньше, чем после хирургической. Поэтому в западном мире это уже общий постулат — доброкачественные опухоли надо лечить эндоскопически. Это безопаснее. Хотя конечный результат, безусловно, зависит от опыта эндоскописта и оснащенности клиники. Пациент остается полностью со своим желудком, кишкой. Его образ жизни после эндоскопической операции никак не меняется. Одним словом, чем агрессивнее вмешательство, тем больше осложнений может быть. Поэтому, конечно, я за эндоскопию. Я вижу пласт пациентов, которые идеально подходят для малоинвазивной хирургии, — это возрастные, тяжелые пациенты, они имеют хороший шанс на радикальную операцию с хорошей переносимостью и низким процентом осложнений. Возьмем условного 85-летнего пациента с багажом сердечно-легочных проблем и раком желудка. Если ему сделать гастрэктомию, вероятность летального исхода будет не менее 5 процентов, а всяких осложнений — 50 процентов. Вполне возможно, что этот пациент имеет шансы погибнуть в ближайшие пять лет не от самой операции, а от тех косвенных осложнений, которые он получит после нее. Это статистически доказано, японцы на этом делают упор, считая, что если есть возможность обойтись без большой операции, лучше ее не делать. Главное, найти здесь баланс — кому еще показана малоинвазивная операция, а кому уже нет.
— Когда с помощью эндоскопа можно удалять злокачественные опухоли?
— Это ранние раки с низким риском метастазирования. Львиная доля ранних раков оперируется эндоскопически. Только запущенные опухоли — это удел хирургии, химиотерапии, лучевой терапии. Сейчас, когда во всем мире растет ответственность населения за свое здоровье, развивается колоноскопия и в результате доля выявленных ранних раков растет.
— Некоторые пациенты боятся не только неприятных ощущений, но и повреждений органов, а также инфицирования во время проведения эндоскопической процедуры. Насколько обоснованы их страхи?
— Риск есть в любой процедуре. Но если говорить про общемировую статистику, это одна сотая процента. К примеру, за год только в нашем отделении мы делаем порядка 4 тысяч колоноскопий. За десять лет работы — 40 тысяч колоноскопий, и за все это время у нас был только один пациент, получивший осложнение после процедуры. Сейчас весь мир пришел к одноразовым инструментам, но некоторые фирмы до недавнего времени производили многоразовые только для России и некоторых стран Африки. К счастью, ситуация меняется. Все санитарные правила в России соответствуют международным стандартам, но вопрос в том, как их выполняют.
Колоноскопия только под наркозом
— Колоноскопия для многих пугающая процедура. Как проходит исследование?
— Доля пациентов, которые подвергаются эндоскопическому лечению, увеличивается. Это связано с бОльшим внедрением эндоскопических технологий, обученностью персонала, просвещением людей. Колоноскопия становится, скажем так, более дружелюбной. Раньше врачи говорили своим пациентам, что колоноскопия — это последнее, что нужно делать. Люди больше боялись даже не диагноза, а самой процедуры — считалось, что она болезненная, неловкая, для кого-то унизительная. Подготовка к ней была сложная, при неэффективности первой процедуры нужно было делать вторую. В совокупности в головах людей это порождало мысль, что колоноскопия — это что-то запредельно допустимое для них. Конечно, это малоприятная, интимная процедура. Но на сегодняшний день в России врачи научились неплохо ее делать. Наконец, стал широко применяться наркоз. Его не надо бояться. Во всем западном мире эта процедура проводится только под наркозом. Потому что обеспечивает не только комфорт пациента, но и качество исследования. Это касается не только колоноскопии, но и гастроскопии. Чтобы не пропустить сложные опухоли (некоторые мало отличаются от гастрита), нужно желудок изучать 15–20 минут. Изучать в статике, без движений, покачиваний и срыгиваний воздуха. С толстой кишкой проще, но здесь люди боятся боли. Поэтому я считаю, что наркоз нужен и на гастроскопию, и на колоноскопию всем и всегда, за редким исключением, когда здоровье не позволяет. Но это единичные случаи. На 7 тысяч наркозов в нашем отделении в год отказов бывает 1–2. Даже ослабленным, возрастным пациентам наркоз не противопоказан. Это не какая-то особенная процедура, к которой надо готовиться месяц и собирать анализы.
— Сколько времени пациент находится под наркозом?
— Ровно столько, сколько длится исследование. Время зависит от «находок», и сложности кишки, она у всех разная. В целом считается, что прохождение аппаратом толстой кишки занимает от 3 до 15 минут. Дальше — время осмотра, которое может длиться 10, 15, иногда 20 минут, если приходится удалять полип. Мы себе закладываем на все про все — от момента введения наркоза до окончания процедуры — 40–45 минут. Далее пациент просыпается, на это ему нужно, как правило, полчаса, иногда час, и он идет домой.
— Вот так быстро? В некоторых стационарах людей держат «под наблюдением» по трое суток после такой процедуры.
— Ложиться в стационар не надо. Это пережиток прошлого, который связан исключительно со страхом юридической ответственности.
Для нас это уже рутина, но на самом деле большое достижение, — помочь человеку здесь и сейчас. Пациент пришел к врачу и ему тут же все полипы удалили. При большинстве полипэктомий риск осложнений, такой же как и при биопсии. Пациенту не надо госпитализироваться и проходить все инстанции и манипуляции (в большинстве своем совершенно лишние), как это принято в рамках системы ОМС, когда у пациента находят полип, потом берут биопсию, затем направляют к хирургу-проктологу. Человек идет в поликлинику, записывается на прием, ждет. Потом получает направление в стационар. Идет к терапевту, опять ждет приема. Затем записывается на ЭКГ, анализ крови, мочи, флюорографию, мазок на ковид и так далее. Потом встает в очередь на госпитализацию и, наконец, ложится в стационар. Лежит положенные койко-дни. Повторно проходит колоноскопию и наркоз, повторно ему делают гистологию уже удаленного полипа. Огромные деньги тратятся на то, чтобы удалить полип. Зачем? Если можно сразу – увидел и удалил. К сожалению, и это огромная проблема, в системе обязательного медицинского страхования не предполагается финансирование амбулаторной полипэктомии.
— Есть ли противопоказания для выполнения осмотра и лечения пациентов с помощью эндоскопов?
— Абсолютное противопоказание — это терминальное состояние больного. Что касается относительных противопоказаний… Я не могу вспомнить ни одного случая, чтобы мы кому-то отказали в процедуре, потому что это может быть опасно. У нас широкий арсенал аппаратуры и мы можем подбирать ее к конкретному пациенту с учетом всех его особенностей.
Диагноз по строению клетки — ближайшее будущее
— У вас супертехнологичная специальность, появились ли в последнее время новые методики, которые вас поразили?
— Мы работаем за пределами человеческого восприятия, оборудование позволяет нам увидеть больше, чем наши глаза. Эндоскопическая классификация — какой тип полипа и можно ли его удалить — основана на структуре желез ткани и микрососудистого капиллярного русла, которые человеческому глазу не видны. Сейчас уже есть эндоскопы, которые работают по принципу микроскопов. В России скоро должны появиться эндоскопические аппараты, которые увеличивают картинку тысячекратно. С их помощью мы сможем ставить диагнозы по строению клетки. По сути, это прижизненная микроскопия.
— Считается, что эндоскописты вторые после реаниматологов по риску заражения ковидом. Как вы работаете в условиях эпидемии COVID-19?
— Больше всего рискуют те врачи, кто проводит бронхоскопию. При колоноскопии и гастроскопии риски для персонала тоже есть, но они кратно ниже по сравнению с бронхоскопией. Но у нас в отделении уже все переболели ковидом, и все уже вакцинированы, при этом мы продолжаем соблюдать рекомендованный санитарно-эпидемиологический режим.
Отделение эндоскопии НМИЦ онкологии им. Н.Н. Петрова занимается диагностикой и лечением злокачественных новообразований и предопухолевых заболеваний органов желудочно-кишечного тракта, а также опухолевыми патологиями трахеи и бронхов. Ежегодно в отделении проводится 4000 диагностических эндоскопических исследований и около 1000 лечебных процедур. Это высокоспециализированное научно-клиническое подразделение центра. Отделение является базой кафедры эндоскопии Северо-Западного медицинского университета им. И.И. Мечникова и кафедры онкологии СПбГМУ им. акад. И.П. Павлова.
Автор:
Ирина Фигурина
специалист по связям с общественностью НМИЦ онкологии им. Н. Н. Петрова
Оренбургский государственный университет, факультет филологии
Что вам необходимо сделать
Если вы хотите узнать побольше о бесплатных возможностях ФБГУ НМИЦ онкологии им. Н.Н. Петрова Минздрава России, получить очную или заочную консультацию по диагностике и лечению, записаться на приём, ознакомьтесь с информацией на официальном сайте.
Если вы хотите общаться с нами через социальные сети, обратите внимание на аккаунты в ВКонтакте и Одноклассники.
Если вам понравилась статья:
Рак прямой кишки
Дата публикации: 23 мая 2022 г.
Время прочтения: 5 минут
Рак прямой кишки – заболевание, при котором из эпителиальных клеток, выстилающих слизистую прямой кишки, образуется злокачественная опухоль. Длина прямой кишки взрослого человека в среднем составляет 15-18 см. Согласно статистике, немного чаще заболевание встречается у мужчин, чем у женщин. Рост заболеваемости начинается в 45 лет, а пик приходится на возраст 75-79 лет. В европейской популяции риск развития колоректального рака составляет 5%. На ранних этапах течение бессимптомное, поэтому часто рак прямой кишки диагностируется поздно, что отрицательно влияет на прогноз.
Диагностика
Своевременное обнаружение патологических изменений в кишечнике напрямую влияет на успешность излечения. Диагностика рака прямой кишки в нашем проктологическом отделении подразумевает комплексное обследование. На консультации врач выявляет симптомы и характер течения болезни. Проводится визуальный осмотр с ректальной пальпацией, а у женщин дополнительно и вагинальной. Процедура позволяет установить локацию пораженного сегмента прямой кишки, подтвердить врастание в стенки соседних органов. Одновременно берется биоматериал для выполнения биопсии и цитологического исследования. Пациент сдает анализ кала для выявления скрытой крови, а также анализ крови на онкомаркеры. Для уточнения и подтверждения диагноза в нашем центре выполняются такие виды диагностики:
Для проверки состояния слизистой кишечника выполняется колоноскопия. Данное исследование мы рекомендуем с профилактической целью людям старше 50 лет, а также лицам, страдающим систематическими запорами, кишечными кровотечениями, болезнью Крона, дивертикулезом, а также при беспричинной потере веса и при положительном результате анализа на скрытую кровь в каловых массах. На первичном приеме наш врач подробно проконсультирует по вопросам подготовки к обследованию. Пациент раздевается до пояса и укладывается на кушетке на левый бок.
Скрининг проводится с использованием местного обезболивания или седации. Врач вводит прибор с датчиком через анальное отверстие и тщательно осматривает слизистую. Исследование длится 15-40 минут. Оно позволяет выявить малейшие патологии на стенках кишечника на ранних этапах. Длительность процедуры зависит от необходимости забора биоматериала. По окончанию колоноскопии пациент может идти домой.
МРТ и УЗИ дают расширенную информацию. Они позволяют увидеть состояние примыкающих к пораженной зоне органов. Врач видит степень выраженности злокачественной опухоли и наличие метастазов в различных органах и тканях. Обследование позволяет принять решение по поводу последующей хирургической операции, можно ли новообразование удалить вместе с прямой кишкой. КТ с контрастированием понадобится для выявления отдаленных метастазов, которые чаще всего находятся в легких и печени. Контраст вводится внутривенно. С его помощью можно определить пути кровоснабжения опухоли.
Ирригоскопия представляет собой рентгенологический метод обследования. Она дает возможность увидеть степень сужения просвета кишечника. Процедура показана и в ситуациях, когда невозможно выполнить осмотр с помощью колоноскопа. ПЭТ-КТ не принадлежит к обязательной диагностической процедуре, но дает расширенную картину по распространению злокачественных клеток по организму. Радиоактивная глюкоза подсвечивает те места в организме, которые потребляют глюкозу. На их фоне опухоль выделяется более ярким цветом.
Анализ крови на онкомаркеры указывает на присутствие онкологии в кишечнике косвенно. Уровень белков, которые вырабатывают раковые клетки, повышаются не всегда. Заподозрить болезнь можно по повышению антигенов СА-19-9, РЭА и СА-242.
Признаки заболевания
В течение длительного периода времени злокачественное новообразование может о себе не давать знать. Даже присутствие полипов в кишечнике часто не беспокоит человека. Заподозрить наличие какой-либо патологии пациент может через несколько лет, когда развились множественные метастазы. К первым косвенным признакам рака прямой кишки относят:
Состояние здоровья ухудшается в период активного развития болезни. Чаще всего человек не обращает внимания на появившийся дискомфорт, так как ощущаются незначительные единичные признаки. Такие проявления могут свидетельствовать и о других заболеваниях желудочно-кишечного тракта.
Симптомы
Очень сложно заподозрить рак прямой кишки, симптомы часто стерты либо полностью отсутствуют. Человек 10 лет и более может не знать о болезни. Первым симптомом является присутствие в кале крови. Испражнения происходят болезненно, возникают запоры либо беспричинные послабления стула. Симптомами заболевания являются:
Наличие хотя бы одного из симптомов должно быть поводом похода к врачу. Все они могут быть следствием воспалительного процесса в кишечнике, заболевания желудка или поджелудочной железы. Похожие ощущения иногда указывают также на онкологию в других органах.
Стадии развития
Злокачественные клетки зарождаются и развиваются в кишечнике при наличии факторов риска. К ним принадлежат частые травмы слизистой и ануса, погрешности питания, наследственность. Различают 4 стадии рака прямой кишки. По некоторым классификациям отдельно выделяют нулевую стадию. В этот период обычно какие-либо признаки отсутствуют. Иногда появляется тяжесть в кишечнике, расстройство стула. Опухоль представляет собой патологические клетки, расположенные на слизистой органа и не выходит за ее границу. Такое новообразование называется карциномой. Обнаружить его можно только при помощи колоноскопии. Патология иссекается посредством хирургической операции без последующего лечения химиотерапией. Эти клетки в любой момент могут распространиться вглубь слизистой в здоровые ткани.
Первая стадия диагностируется редко, так как тоже проходит без симптомов. Опухоль достигает размера 2 см, разрастается только по слизистой оболочке и не сопровождается метастазами. Она не выходит за пределы кишечника, но может распространиться на близлежащий мышечный слой. Обнаружить очаг можно посредством ректального осмотра и аппаратной диагностики.
На второй стадии патологический процесс выходит за границы прямой кишки, но метастазов еще нет. Пациент может замечать примесь крови в кале, возникает расстройство стула в виде запора либо диареи. Различают несколько подстадий:
Третья стадия сопровождается ухудшениями самочувствия. В этот период человек быстро устает, появляется слабость. Расстройство дефекации проявляется систематическими запорами либо диареей. В кале может прослеживаться кровь. Возникают неприятные ощущения в животе. Наблюдается потеря веса. Стадия условно делится на подстадии:
Для четвертой стадии характерно наличие отдаленных метастазов. Они поражают один орган, постепенно захватывают большие участки. Постепенно патология охватывает ткани, выстилающие стенки брюшной полости, а также ближайшие органы и легкие.
Лечение
Тактика лечения рака прямой кишки подбирается с учетом степени развития болезни и локализации метастазов. Основным методом является полостная или лапароскопическая операция. Перед операцией или по ее окончанию проводится химическая или лучевая терапия. Возможно сочетание обоих способов. Различают два вида оперативного вмешательства:
Эффективность операции зависит от локализации опухоли. Если новообразование расположено вблизи сфинктера, при удалении патологических участков высок риск повреждения сфинктера. Это может привести к нарушению возможности удерживать кал. Хирургическое вмешательство проводится одним из методов:
При неэффективности хирургического вмешательства и лучевой терапии назначают таргетную терапию. Пациенту назначают препараты, которые убивают патологические клетки, но не влияют на здоровые органы. Разновидностью такого лечения является иммунотерапия, направленная на восстановление сопротивляемости организма и защитных сил. Такая стимуляция необходима при наличии множественных метастазов, а также при устойчивости опухоли к химии. По окончанию курса лечения проводится активное наблюдение. В этот период периодически проводятся диагностические обследования. Если в течение 5 лет заболевание не проявляется, пациента считают излеченным.
Профилактика
Профилактика рака прямой кишки заключается в исключении всех рисков. Пациенту рекомендуют убрать из рациона алкоголь, снизить частоту употребления красного мяса, не допускать курения. Проводится профилактика дефицита витамина D. Своевременная диагностика является наилучшим способом недопущения развития болезни и повышает вероятность полного излечения. Обнаружить онкологию на нулевой и первой стадии можно только с применением аппаратного исследования. Желательно проходить колоноскопию каждые 10 лет при достижении 45-летнего возраста. При хронических воспалительных процессах в кишечнике и наследственных факторах риска наш врач назначит обследование в более раннем возрасте по индивидуальному графику.
Онкология коварна отсутствием признаков на ранних этапах. Если не своевременно поставлен диагноз рак прямой кишки, прогноз и тактика лечения будет зависеть от множества сопутствующих факторов. Во внимание берется локализация новообразования, его размеры, присутствие метастазов и возможности удалить весь патологический участок, наличие перфорации или непроходимости кишечника. Учитывается общее самочувствие, наличие рецидивов. Современные методы лечения позволяют сберечь возможность естественного испражнения, ощущения наполняемости кишечника и контроль его опустошения. Выживаемость через 3 года после операции на ранних этапах составляет 86-95%, при третьей стадии – 75%, четвертой – 20%.
Рак ободочной кишки
Анатомия ободочной кишки
Как известно, у человека есть два круга кровообращения – малый (легочный), где происходит получение кислорода и отдача углекислого газа, и большой, в ходе которого кровоснабжаются все органы, а центром, где объединяются эти круги, является сердце. По артериям большого круга кровообращения течет кровь, получившая в легких кислород, от сердца к органам. Правая половина ободочной кишки, как и тонкая кишка, получает кровь из верхней брыжеечной артерии, а левая половина ободочной кишки и верхний отдел прямой кишки – из нижней брыжеечной артерии. Эти артерии являются крупными сосудами, их диаметр может достигать 5-10 мм. Венозная кровь, несущая углекислый газ и продукты обмена веществ, оттекает от толстой кишки по верхней брыжеечной и нижней брыжеечной венам и, прежде чем попасть в сердце и легкие, проходит через печень.
Кто защищает наш организм изнутри?
Лимфатическая система в периоде внутриутробного развития закладывается вместе с артериальной, поэтому лимфатические узлы располагаются у человека вдоль артерий. Для ободочной кишки существует три уровня, или порядка, лимфатических узлов. Лимфоузлы первого порядка находятся у самого края кишки, ближе других к кишечной стенке. Узлы второго и третьего порядка находятся чуть дальше второго порядка – вдоль сосудов среднего калибра, кровоснабжающих кишку, а апикальные (от слова apex (лат.) – верхушка, вершина, apicalis (лат.) — верхушечный), или по-другому лимфатические узлы третьего порядка – у самых крупных сосудов, питающих ободочную кишку. Лимфатические узлы являются «сторожами» организма, защищающими его от распространения чужеродных инфекционных агентов и опухолевых клеток.
Что такое рак ободочной кишки?
Рак (cancer (лат.), c-r) – злокачественная опухоль из эпителиальных клеток, обладающая способностью прорастать в орган и окружающие структуры и распространяться (метастазировать) в лимфатические узлы и другие, расположенные далеко от опухоли, органы. Пациенты нередко называют раком все злокачественные опухоли, хотя это некорректно с точки зрения онкологии.
Рак ободочной кишки развивается из слизистой оболочки стенки кишки, которая и является железистым эпителием. Такая опухоль называется «аденокарцинома» (от aden (лат.) железа и carcinoma (лат.) рак, раковая опухоль). Лечением этого заболевания занимаются врачи-онкологи, колопроктологи, хирурги, химиотерапевты. Опухоли другой природы (карциноид, гастро-интестинальные стромальные опухоли) в толстой кишке встречаются намного реже (3-5% от всех злокачественных новообразований толстой кишки).
В Клинике колопроктологии и малоинвазивной хирургии возможно лечение любых опухолей толстой кишки.
Причины и факторы риска развития рака ободочной кишки
Основным путем развития рака ободочной кишки является злокачественное перерождение полипов – доброкачественных образований слизистой ободочной кишки. Также к факторам риска можно отнести воспалительные заболевания кишечника, нарушения диеты, курение, отягощенный по онкологическим заболеваниям наследственный анамнез.
Большую роль в развитии рака может играть наследственность, так как каждый десятый носитель колоректального рака имеет наследственную предрасположенность к этому заболеванию. Если в вашем роду были родственники с заболеванием колоректальный рак, то следует быть особенно настороженным относительно своего здоровья. Наследственные формы рака могут проявляться даже в раннем возрасте. В такой ситуации особенно важно тщательно и своевременно обследоваться.
Профилактика рака ободочной кишки
Самым эффективным методом профилактики рака ободочной кишки является своевременное удаление полипов. Это малоинвазивная хирургическая операция, выполняющаяся во время колоноскопии – эндоскопического обследования толстой кишки. Для того, чтобы вовремя выявить полипы, зачастую не проявляющие себя никакими симптомами, необходимо, начиная с 45-50-летнего возраста, каждые 5 лет проходить колоноскопию. Людям, чьи родственники болели раком ободочной или прямой кишки, обследование надо начинать проходить в более раннем возрасте, а при установлении диагноза «наследственный колоректальный рак» родственникам пациента необходимо начинать обследование в возрасте на 5 лет младше возраста установки диагноза у заболевшего родственника. Никакие другие методы (онкомаркеры, анализ кала на скрытую кровь, виртуальная колоноскопия) не обладают такой результативностью, как проведение колоноскопии в качестве метода профилактики рака ободочной кишки.
К другим способам профилактики рака ободочной кишки относят диету с ограничением красного мяса и сильно жареной пищи, ограничение употребления алкоголя и курения, поддержание нормального веса тела и активный образ жизни.
Симптомы рака ободочной кишки
«Острые» симптомы рака ободочной кишки являются жизнеугрожающими, вызываются осложнениями рака ободочной кишки и зачастую приводят к экстренной госпитализации в хирургическое отделение на карете скорой медицинской помощи. Следует сказать, что симптомы, о которых пойдет речь в этом разделе, являются характерными не только для осложнений рака ободочной кишки, но и для других экстренных хирургических заболеваний, вызывающих клиническую картину «катастрофы в животе».
Кровотечение из заднего прохода
Выделение крови при дефекации, следы крови на туалетной бумаге и на стенках унитаза сопровождают многие другие, в том числе доброкачественные, колопроктологические заболевания. Поступление из анального отверстия большого количества свежей крови, темных кровяных сгустков или стула, смешанного с кровью, является причиной для экстренного обращения в медицинское учреждение. Причиной кровотечения может быть рак ободочной кишки.
Кишечная непроходимость
Кишка, как уже говорилось выше, представляет собой полую трубку. Если в каком-либо отделе появляется препятствие (как внутри просвета, так и сдавливание извне), прохождение каловых масс по кишке прекращается и развивается картина непроходимости кишечника. Проявлением этого состояния будут схваткообразные боли в животе, вздутие живота, отсутствие стула и газов, сухость во рту, тошнота, повышение температуры тела. Одной из причин кишечной непроходимости может быть опухоль толстой кишки. Это состояние является поводом для экстренной госпитализации в хирургическое отделение.
Перфорация толстой кишки
Симптомы, позволяющие заподозрить рак ободочной кишки, весьма разнообразны. Они отличаются для рака правых и левых отделов ободочной кишки, порой не оказывают на жизнь человека особого влияния и могут быть проигнорированы или вовсе незамечены. Если говорить не только о раке ободочной кишки, но об онкологических заболеваниях в целом, можно разделить все симптомы на «общие» и «частные». Частные являются проявлением роста опухоли и отражают нарушение функции вовлеченного в опухолевый процесс органа или структуры. Общие симптомы неспецифичны, характерны для множества заболеваний, но как сами по себе, так и в сочетании с другими симптомами должны насторожить и заставить провести обследование.
Общие симптомы рака ободочной кишки
Самым частым общим симптомом является слабость и утомляемость. Если вы заметили у себя непривычную усталость при обычной нагрузке, это уже является поводом задуматься о своем здоровье и обратиться к специалистам. Головокружение, бледность кожных покровов обычно свидетельствуют об анемии, которая является вечной спутницей онкологических заболеваний. Насторожить должна и потеря веса, которая тоже часто сопровождает злокачественный процесс в организме.
Частные симптомы рака ободочной кишки
Опухоль ободочной кишки может проявлять себя нарушениями пищеварения, ощущением дискомфорта в животе, вздутием живота, изменением характера стула, появлением примесей крови и слизи к стулу, небольшим повышением температуры тела. Вопреки распространенному среди пациентов мнению, боли являются не самым частым и не самым характерным признаком рака и могут появляться только на поздних стадиях заболевания. Любые из перечисленных симптомов являются поводом для обращения к врачу-колопроктологу и проведения обследования для выявления заболевания, вызвавшего эти симптомы.
Диагностика рака ободочной кишки
Биопсия
Основным методом, позволяющим со стопроцентной уверенностью сказать, что у пациента рак ободочной кишки, является гистологическое исследование фрагмента опухоли. Чтобы подтвердить злокачественный характер опухолевого роста, необходимо исследовать опухолевую ткань под микроскопом. Это исследование проводится после получения материала во время колоноскопии с биопсией.
Колоноскопия
Ректороманоскопия
Ирригоскопия
Ирригоскопия – рентгенологическое исследование, в ходе которого выполняют несколько снимков ободочной кишки. Для того, чтобы кишку было видно на рентгеновском снимке, ее заполняют рентгенконтрастным веществом (вводят при помощи клизмы). Первый снимок делается при наполненной кишке. После опорожнения кишки ее раздувают воздухом и повторяют снимки. Это исследование позволяет выявить и достоверно определить локализацию опухоли.
Компьютерная томография (КТ)
КТ – рентгеновское сканирование какой–либо анатомической области, в результате которого делается множество снимков с небольшим интервалом. Пациентам с опухолью ободочной кишки показано выполнение компьютерной томографии двух областей – брюшной полости и грудной клетки, причем исследование брюшной полости обязательно должно быть выполнено с внутривенным контрастированием. Это исследование является золотым стандартом диагностики рака ободочной кишки, позволяет определить распространение опухоли, заподозрить наличие пораженных опухолевыми клетками лимфатических узлов, выявить отдаленные метастазы. Кроме того, выполненная на основе КТ 3D-реконструкция строения сосудов позволяет запланировать ход операции с учетом индивидуальных особенностей пациента. Компьютерная томография проводится в отделении лучевой диагностики, во время проведения исследования пациенту предложат лечь на специальную каталку, проезжающую через большую круглую катушку. Перед исследованием устанавливают венозный катетер, через который будет вводиться контрастный препарат. Очень важно получить от специалистов лучевой диагностики не только письменное заключение, но и диск с записанным исследованием. Компьютерная томография позволяет ответить на многие вопросы, определяющие тактику лечения. После исследования Вы должны предоставить заключение лучевого диагноста и диск с файлами врачу-колопроктологу для ознакомления с заключением и изучением диска. В Клинике колопроктологиии и малоинвазивной хирургии все специалисты владеют знаниями и умениями по изучению КТ-исследования.
ПЭТ-КТ
В некоторых случаях для уточнения распространенности опухолевого процесса может понадобиться выполнение позитронно-эмиссионной томографии (ПЭТ-КТ). Это исследование похоже на обычную томографию, но проводится с использованием особого контрастного вещества, которое будет видно на снимках в тех тканях, в которых происходит усиленный обмен веществ. Некоторые органы в норме накапливают контраст, например, мочевой пузырь, почки и головной мозг, но для опухолевых клеток особенно характерен ускоренный обмен веществ, поэтому данное исследование позволяет увидеть даже самые маленькие опухолевые отсевы – как в лимфатические узлы, так и в другие органы.
УЗИ и рентгенография брюшной полости
Ультразвуковое исследование и рентгенография не являются золотым стандартом для диагностики опухолей ободочной кишки и определения стадии опухолевого процесса, но применяется для диагностики острых осложнений рака ободочной кишки.
МРТ органов брюшной полости
Магнитно-резонансная томография брюшной полости не является стандартным исследованием для опухолей ободочной кишки, но в случае метастатического поражения печени (или на его подозрения) необходима для определения характеристик очаговых образований в печени и решения вопроса о дальнейшей тактике лечения.
Лабораторные исследования
Общий и биохимический анализы крови, коагулограмма (исследование свертываемости крови) и общий анализ мочи являются обязательными при обследовании пациентов с онкологическими заболеваниями и позволяют оценить общее состояние организма.
Онкомаркеры
Исследования крови на онкомаркеры (особые вещества, вырабатываемые опухолью) выполняются всем пациентам с колоректальным раком. Положительные результаты не являются основанием для постановки диагноза, но указывают на необходимость дообследования. При установленном диагнозе «колоректальный рак» значения этих анализов позволяют косвенно оценить прогноз. Наиболее информативными для колоректального рака являются онкомаркеры: CA19-9 и РЭА.
Дополнительные исследования
Исследование кала на скрытую кровь является простым и быстрым методом скрининга колоректального рака, но, к сожалению, не самым достоверным. Вероятность ложноположительного результата высока, может быть связана с особенностями питания, любыми другими причинами скрытых кровотечений в ЖКТ, даже с травмой десны при чистке зубов в день исследования. Для того, чтобы выяснить причину положительного результата теста на скрытую кровь, необходимо более полное обследование.
Виртуальная колоноскопия – это метод, объединяющий компьютерную томографию и ирригоскопию, но не обладающий преимуществами обычной колоноскопии. После подготовки кишки проводится компьютерная томография, при этом толстую кишку раздувают воздухом. После исследования специалисты по лучевой диагностике выполняют 3Д-реконструкцию просвета кишечника, что позволяет осмотреть всю толстую кишку «изнутри», однако при подозрении на какие-либо изменения необходимо проведение колоноскопии и биопсии.
Гастроскопия должна выполняться всем пациентам с колоректальным раком не только для исключения синхронного поражения желудка, но и для выявления (и при необходимости последующего лечения) гастрита и язвенной болезни пациентам в рамках предоперационной подготовки и лечения.
Что делать, если установлен диагноз рак ободочной кишки?
С точки зрения психологов, человек, столкнувшийся со сложной ситуацией в жизни, в том числе с выявлением тяжелого заболевания, проходит через 5 стадий:
Стадии рака ободочной кишки и способы лечения
Единственным радикальным методом лечения рака ободочной кишки является хирургический метод. Только выполнение операции по удалению опухоли и лимфатических узлов позволяет полностью удалить все проявления злокачественного процесса (при резектабельном раке). Дополнением к операции является химиотерапия, которая может проводиться как до операции, так и после при наличии определенных показаний. Прежде чем подробно говорить о лечении, следует разобраться в стадиях колоректального рака. Выше были описаны особенности роста первичной опухоли и пути метастазирования колоректального рака, и именно они определяют стадию заболевания.
Существует классификация TNM, обозначающая распространение первичной опухоли (Т), наличие пораженных лимфатических узлов (N) и отдаленных метастазов (М). Кроме этих существуют дополнительные индексы, которые могут использоваться при формулировке диагноза, однако именно значения названных выше трех индексов обозначают клиническую стадию. Всего выделяют четыре стадии колоректального рака, чем выше порядковый номер стадии, тем выраженнее распространение опухоли.
Стадия может быть установлена клинически (то есть только при использовании инструментальных методов обследования) и морфологически (после исследования удаленной кишки и лимфатических узлов под микроскопом), это обозначается индексами «с» и «р» соответственно. Морфологическое исследование обладает наибольшей достоверностью, чем все инструментальные методы диагностики вместе взятые, и поэтому стадия может измениться после операции как в меньшую, так и в большую сторону, и это не является ошибкой диагностики.
При лечении опухолей 0 и I стадии возможно местное иссечение опухоли – малоинвазиваная эндоскопическая операция. Она выполняется при колоноскопии под наркозом, разрезы на передней брюшной стенке не выполняются. После операции необходимо наблюдаться несколько дней в стационаре и соблюдать щадящую диету. После получения результатов морфологического (иными словами – гистологического) исследования возможны два варианта дальнейшей тактики. На основании заключения морфолога определяются факторы прогноза. При отсутствии неблагоприятных факторов возможно ограничиться только наблюдением по программе послеоперационного мониторинга, однако при наличии неблагоприятных факторов пациенту будет предложена операция по удалению участка кишки и лимфатических узлов. Окончательное решение принимается на онкологическом консилиуме, где также учитывается мнение пациента.
Лечение опухолей II-III стадии заключается в удалении участка кишки с опухолью и всех регионарных лимфатических узлов, такая операция может быть выполнена любым способом – роботическим, лапароскопическим или открытым. Иногда до операции назначается проведение нескольких курсов химиотерапии для улучшения результатов оперативного лечения. Количество удаленных лимфатических узлов – важнейший фактор прогноза, даже при отсутствии их поражения, это еще одно из преимуществ выполнения расширенной лимфодиссекции. Удаление и обнаружение в препарате менее 12 лимфатических узлов по современным стандартам является неприемлемым в лечении колоректального рака.
После операции препарат (кишка и лимфоузлы) направляются в морфологическую лабораторию, исследуются под микроскопом. После получения результата возможны следующие варианты лечения:
В некоторых случаях необходимо дообследование – проведение иммуногистохимического и/или генетического исследования (определение микросателлитной нестабильности), позволяющего предсказать прогноз и ответ на химиотерапию.
Лечение колоректального рака IV стадии – наиболее неблагоприятной по отдаленным результатам, является спорным и дискутабельным вопросом. Пациенты с IV стадией составляют разнородную группу, отличающуюся по многим факторам, которые могут определять прогноз – количество и размеры метастазов, их локализация, размеры и локализация первичной опухоли, степень проявления симптомов опухоли и метастазов, наличие пораженных лимфатических узлов, наличие генетических мутаций в опухоли. В данной группе возможно химиотерапевтическое, хирургическое (в том числе эндоскопическое) лечение, воздействие на метастазы высокотехнологическими способами и, конечно, комбинации этих методов лечения. В современных рекомендациях для данной стадии прописано следующее: показано проведение химиотерапии, но возможно и хирургическое лечение. Учитывая разнообразные проявления заболевания и разные факторы прогноза, при лечении рака ободочной кишки IV стадии необходим индивидуальный подход, а решение о лечении должно приниматься коллегиально, на онкологическом консилиуме.
В первую очередь пациентов с раком ободочной кишки IV стадии следует разделить на следующие группы: пациенты с резектабельными, условно-резектабельными и нерезектабельными метастазами. Первая из этих групп имеет наиболее благоприятный прогноз, в данном случае возможно как удаление опухоли ободочной кишки с лимфатическими узлами и метастазов во время одной операции, так и разделение этих этапов на две операции.
Пациентам с условно-резектабельными метастазами показано проведение химиотерапевтического лечения с последующей оценкой динамики изменения метастазов, и при достижении резектабельного состояния метастазов – операция по удалению всех проявлений опухолевого процесса. После операции всем пациентам с IV стадией показано проведение химиотерапии при отсутствии противопоказаний. Схематично можно разбить все лечение пациентов с условно-резектабельными и резектабельными метастазами на блоки: «химиотерапии до операции», «операция по поводу опухоли толстой кишки», «операция по поводу отдаленных метастазов», «химиотерапия после операции», и, комбинируя эти блоки, можно представить, сколько последовательностей этапов лечения возможно в этой группе пациентов. Только командный подход, оценка всех факторов рисков, привлечение врачей разных специальностей к обсуждению каждой клинической ситуации позволяет выбрать правильную стратегию лечения.
Для пациентов с нерезектабельными метастазами возможны две опции лечения – комбинация хирургической операции по поводу опухоли кишки с химиотерапией или только химиотерапевтическое лечение. Согласно данным исследований многих зарубежных авторов, при IV стадии колоректального рака с нерезектабельными метастазами операция по удалению первичной опухоли в комбинации с химиотерапевтическим лечением улучшает результаты по сравнению с проведением только химиотерапии.
К сожалению, бывают такие ситуации, когда и метастазы, и первичная опухоль являются неудаляемыми хирургически. В таком случае возможно проведение химиотерапии с последующей оценкой возможности выполнения хирургического лечения, а так же выполнение операций, облегчающих состояние пациента и улучшающих качество жизни.
Операции, выполняемые при раке ободочной кишки
Все радикальные и условно-радикальные операции при раке ободочной кишки можно схематично представить следующим образом:
Прочитать подробно про роботические, лапароскопические и открытые операции возможно в соответствующих разделах нашего сайта.
При колоректальном раке выполняются следующие операции:
Правосторонняя гемиколэктомия – удаление правой половины ободочной кишки с конечным участком тонкой кишки. Выполняется при раке восходящей ободочной кишки, локализации опухоли в слепой кишке, печеночном изгибе ободочной кишки, раке изгиба ободочной кишки.
Резекция поперечно-ободочной кишки выполняется при раке поперечной ободочной кишки, может сопровождаться лимфодиссекцией вдоль двух систем сосудов, поскольку кровоснабжается поперечно-ободочная кишка за счет ветвей и верхней, и нижней брыжеечной артерии.
Левосторонняя гемиколэктомия – удаление левой половины ободочной кишки, в настоящее время выполняется редко, преимущество отдается резекции левых отделов, причем длина удаленного участка кишки определяется локализацией опухоли и строением сосудов. Левосторонняя гемиколэктомия в современном мире используется при синхронном поражении левых отделов ободочной кишки несколькими опухолями.
Резекция левых отделов ободочной кишки выполняется при локализации опухоли в селезеночном изгибе, нисходящей ободочной кишке и проксимальной трети сигмовидной кишки.
Резекция сигмовидной кишки выполняется при опухолевом поражении средней трети сигмовидной кишки.
Все операции по поводу колоректального рака в нашей клинике выполняются с расширенной лимфодиссекцией, то есть с удалением лимфатических узлов всех трех порядков. Такой подход заимствован нами из Японской онкологии, страны, являющейся лидером по лечению онкологических заболеваний. Расширенная лимфодиссекция позволяет улучшить результаты лечения по сравнению с обычной и тем более неопределенной лимфодиссекцией, к сожалению, до сих пор выполняемой в отечественных учреждениях. Удаление большего количества лимфатических узлов позволяет достоверно определить стадию и улучшить прогноз лечения колоректального рака.
Реконструктивный этап – формирование анастомоза – может выполняться как вручную (участки кишки сшиваются нитками), так и механически – с использованием специальных сшивающих аппаратов (участки кишки скрепляются скобками). В тех случаях, когда существуют риски несостоятельности анастомоза (системные заболевания, связанные с нарушением микроциркуляции, плохая подготовка толстой кишки при частичном нарушении кишечной проходимости) формируется превентивная стома – на переднюю брюшную стенку выводится петля кишки. Это позволяет отключить пассаж по кишке и дать анастомозу время зажить, а после – выполнить реконструктивную операцию и вернуть естественный ход кишечному содержимому. Надо отметить, что при раке ободочной кишки превентивная стома формируется значительно реже, чем при раке прямой кишки, когда ее формирование при определенных локализациях опухоли запланировано заранее.
Что делать если опухоль удалить невозможно?
При невозможности выполнения операций вышеуказанного объема (например, в экстренной ситуации при осложненном течении заболевания или при нерезектабельной первичной опухоли) выполняются симптоматические операции, которые могут стать «мостом» к проведению более радикального лечения. К таким операциям относится:
Если одна из таких операций была выполнена, не стоит считать, что на этом лечение окончено. Возможности хирургического лечения зависят не только от распространенности опухолевого процесса и наличия осложнений, но и от оснащения операционной и уровня подготовки хирургов, причем последние два аспекта в хирургическом отделении городской больницы, к сожалению, могут отличаться от оснащенной по последнему слову техники клиники, сотрудники которого ежедневно сталкиваются с онкологическим заболеванием. После восстановительного периода следует обратиться к онкологу или колопроктологу для дообследования, решения вопроса о дальнейшем лечении и никогда не стоит пренебрегать возможностью обратиться за еще одним мнением специалистов.
Подготовка к операции
После того, как завершено обследование, установлена стадия, принято решение о хирургическом вмешательстве, наступает основной этап лечения – операция. Это волнительное и даже пугающее событие, и каждый человек переживает перед операцией, но понимание самого процесса лечения и, главное, его необходимости обычно способствует улучшению эмоционального фона. Подготовка к операции может начинаться задолго до госпитализации, если необходима компенсация проявлений сопутствующих заболеваний. На данном этапе подготовку контролируют анестезиологи и терапевты. Не стоит скрывать наличие хронических заболеваний и бояться, что это может стать причиной отказа в операции. Плановые операции, даже по поводу онкологических заболеваний, в большинстве случаев можно перенести на некоторое время, необходимое для лечения сопутствующих заболеваний, обострение которых может привести к осложнениям во время или после операции. После операции по поводу рака ободочной кишки требуется ношение компрессионных чулок и бандажа на переднюю брюшную стенку, об их наличии лучше позаботиться до операции. После госпитализации, уже в стационаре, осуществляются последние этапы подготовки – очистка кишки и бритье области операции.
Операция
Послеоперационный период
Самое главное правило послеоперационного периода – ранняя активизация. После перевода в палату нужно обязательно садиться в постели, делать дыхательную гимнастику, вставать, ходить по палате и по отделению – как можно больше двигаться. Это способствует восстановлению перистальтики кишечника, а также является профилактикой осложнений со стороны дыхательной системы и тромбоэмболических осложнений. Особенности питания после операции достаточно индивидуальны, диету в послеоперационном периоде назначает и контролирует лечащий врач. Обычно первое время следует употреблять в пищу все жидкое и перетертое, затем можно расширять рацион. В послеоперационном периоде остается подключичный и эпидуральный катетер, установленный до операции, через него будут вводиться лекарственные вещества. Мочевой катетер убирается при переводе в отделение, если нет показаний для его более длительного применения. Обычно после операции устанавливается дренаж – полая трубка – через отверстие в правом или левом боку, который убирается через несколько дней после операции при отсутствии показаний к его более длительному стоянию. В отделении выполняются перевязки, проводится лекарственная терапия. Постепенно все катетеры и дренажи убираются и пациент готовится к выписке. Сроки госпитализации индивидуальны, определяются особенностями операции и течением послеоперационного периода.
Жизнь после операции
После выписки из стационара и получения результатов гистологического исследования определяется дальнейшая тактика лечения. Несмотря на то, что пациенты возвращаются к привычному ритму жизни или сразу после операции, или после проведения послеоперационной химиотерапии, забывать об этом заболевании не следует. Всем пациентам, оперированным по поводу рака ободочной кишки, необходимо проходить контрольные обследования по программе мониторинга, которые необходимо учитывать при планировании своего расписания и проходить регулярно.
Разработанная в нашей клинике программа предусматривает прохождение обследований каждые три месяца и направлена на раннее выявление возможной прогрессии или рецидива рака ободочной кишки. Мы стремимся поддерживать контакт со всеми нашими пациентами после операции, поэтому не стоит удивляться, если ваш лечащий врач или сотрудник отдела послеоперационного мониторинга будет звонить или писать вам письма на электронную почту и интересоваться результатами обследований после операции. Своевременное прохождение послеоперационного мониторинга под контролем вашего лечащего врача – залог успешного лечения.
Часто задаваемые вопросы
Какова продолжительность жизни при раке ободочной кишки?
Предсказать, сколько составит продолжительность жизни, достоверно нельзя. Существуют показатели 5-летней выживаемости (вероятность прожить 5 лет), которые напрямую зависят от стадии заболевания и проведенного лечения. Кроме того, существуют факторы благоприятного и неблагоприятного прогноза течения заболевания. Узнать о прогнозе заболевания можно у вашего лечащего врача, который знаком со всеми данными вашей клинической ситуации.
Смогу ли я вернуться к обычной жизни после лечения?
Все пациенты возвращаются к привычному ритму жизни. Первое время после операции будут ограничения по физической активности и диете, однако постепенно эти ограничения будут сняты. Проведение химиотерапии, если оно показано, означает двухдневную госпитализацию каждые две недели в течение полугода (или реже и короче при других схемах химиотерапии). Проведение обследований по программе мониторинга с последующей консультацией возможно за один день амбулаторно, то есть без госпитализации в стационар.
Следует ли говорить родственникам о заболевании?
Этот вопрос каждый пациент решает для себя сам. При госпитализации пациент подписывает согласие о сообщении сведений о своем здоровье, где может указать, кто из родственников может общаться с лечащим врачом и получать информацию. Прежде чем принять это решение, следует учесть, что после операции вам может потребоваться помощь и поддержка близких людей.
Следует ли говорить родственнику, что он болен?
Этот этический вопрос регулируется федеральным законом.
Каждый имеет право получить в доступной для него форме имеющуюся в медицинской организации информацию о состоянии своего здоровья, в том числе сведения о результатах медицинского обследования, наличии заболевания, об установленном диагнозе и о прогнозе развития заболевания, методах оказания медицинской помощи, связанных с ними рисках, возможных видах медицинского вмешательства, его последствиях и результатах оказания медицинской помощи.
Информация о состоянии здоровья не может быть предоставлена пациенту против его воли. В случае неблагоприятного прогноза развития заболевания информация должна сообщаться в деликатной форме пациенту или его супругу (супруге), одному из близких родственников (детям, родителям, усыновленным, усыновителям, родным братьям и родным сестрам, внукам, дедушкам, бабушкам), если пациент не запретил сообщать им об этом и (или) не определил иное лицо, которому должна быть передана такая информация.
Что делать, если отказали в операции?
Не бойтесь обратиться в другое учреждение. Каждая клиническая ситуация должна рассматриваться индивидуально, а тактика лечения должна быть выбрана на онкологическом консилиуме
Что такое онкологический консилиум?
Это совещание врачей нескольких специальностей, принимающих участие в обследовании и лечении пациента с онкологическим заболеванием. В нашей клинике для определения стратегии лечения больных колоректальным раком регулярно встречаются специалисты лучевой диагностики, эндоскописты, химиотерапевты, хирурги, лучевые терапевты, анестезиологи и морфологи. При необходимости приглашаются специалисты узкого профиля (гинекологи, урологи, кардиохирурги). Любой пациент с колоректальным раком может обратиться в нашу клинику, даже если проходит лечение в другом учреждении, и тактика лечения будет определена коллегиально. Подробнее об онкологическом консилиуме можно узнать здесь.
Что делать, если прооперировали в экстренном порядке в хирургическом отделении?
Необходимо обратиться в онкологический диспансер или профильное для данного заболевания учреждение. Операция, выполненная по экстренным показаниям, может быть не радикальной, соответственно, может потребоваться выполнение второй операции или другое дополнительное лечение.
Что делать, если вывели стому?
При раке ободочной кишки редко формируют постоянную стому. Возможно выполнение реконструктивно-восстановительной операции, подробнее можно узнать в соответствующем разделе сайта и на консультации у наших врачей
Есть ли альтернатива хирургическому и химиотерапевтическому лечению?
Нет. Опасайтесь мошенников, которые предлагают методы «народной медицины». К сожалению, эти нечестные люди обладают хорошим даром убеждения и могут привлечь пациентов к «лечению» абсолютно неэффективными и вредными методами. Даже если употребление трав, молитв, мочи или других методов «лечения» не принесет особого вреда вашему организму, будет упущено время и заболевание может распространиться настолько, что радикальное лечение будет невозможно. Игнорируйте такие предложения, не доверяйте информации из непроверенных источников и в первую очередь задайте все интересующие вас вопросы о вашем заболевании и его лечении специалисту.
Как проходит химиотерапия?
Введение химиопрепаратов происходит внутривенно, возможна комбинация таблетированных и инъекционных форм. Для проведения химиотерапии возможна установка специальной внутривенной порт-системы.
Какие осложнения химиотерапии возможны? Выпадут ли волосы?
При применении схем химиотерапии для колоректального рака такого побочного эффекта, как облысение, нет. Возможны побочные реакции: тошнота, рвота, диарея, сыпь на кожных покровах, нарушение чувствительности дистальных отделов конечностей, анемия и лейкопения. При появлении выраженных побочных реакций проводят снижение дозы или смену схемы химиотерапии.
Что делать, если во время операции не были удалены лимфатические узлы?
Во-первых, возможно рассмотрение выполнения повторной операции. Во-вторых, это является показанием для химиотерапии, если после первой операции не прошло более двух месяцев и нет противопоказаний к химиотерапии. В такой ситуации следует обратиться в специализированное учреждение на консультацию для определения тактики лечения или участия в онкоконсилиуме.
Часто ли бывают рецидивы?
При проведении радикального лечения по современным стандартам их частота сводится к минимальной. Для того, чтобы вовремя распознать и вылечить рецидив, необходимо наблюдение по программе мониторинга.
Какие бывают осложнения после операции?
К сожалению, после операции иногда бывают осложнения. Некоторые из них даже могут потребовать повторной операции. Возможны осложнения со стороны послеоперационной раны, деокмпенсация сопутствующих заболеваний, кровотечение, несостоятельность анастомоза. Команда нашей клиники делает все возможное, чтобы избежать осложнений в послеоперационном периоде.
Кто будет ухаживать после операции?
За пациентами после операций ухаживает младший и средний медицинский персонал, а также родственники пациента. При необходимости возможен индивидуальный пост – медицинская сестра, которая в течение суток уделяет время одному пациенту.
Какие условия в палате?
Все палаты нашей клиники комфортны и полностью оснащены для послеоперационных пациентов.
Как попасть на прием в нашу клинику?
В Клинику колопроктологии и малоинвазивной хирургии может обратиться любой человек, которому требуется лечение органов толстой кишки, анального канала и промежностей. Для первичной консультации необходимо записаться на прием у администраторов Клиники.
Рак прямой кишки. Послеоперационная профилактика расстройств
Уважаемые пациенты! Обратите внимание на следующие материалы сайта:
Профилактика послеоперационных колоректальных расстройств
при раке прямой кишки
Необходимость формирования толстокишечного резервуара возникает при низких резекциях прямой кишки. Правда понятие «низкая резекция» определяется по-разному и значение здесь имеет каждый сантиметр. Обычно речь идет о раке среднеампулярного отдела прямой кишки с определением нижней границы резекции. Т.С.Одарюк с соавт. (2000 г.) пишут, что это в среднем 1,5 см от аноректальной линии. Необходимость в резервуаре авторы обуславливали развитием «Синдрома низкой передней резекции» после прямых наданальных анастомозов.
Для оценки колоректальной функции у больных после резекций прямой кишки с формированием толстокишечного резервуара используется метод анкетирования (вопросник) и объективные исследования аноректальной функции в разные сроки после оперативного вмешательства.
Наряду с безусловно положительной оценкой резекции прямой кишки при раковом ее поражении с формированием толстокишечного резервуара, ряд авторов обращает внимание на недостатки такой операции. Справедливо замечают Г.И.Воробьев с соавт. (2000 г.), что «до настоящего времени сохраняется нестабильность и непредсказуемость функциональных результатов, особенно в отдаленные сроки после данного вмешательства (операции с резервуарами)». Так, у 15-20% больных не удается добиться нужной континенции.
Поиск лучших вариантов формирования толстокишечных резервуаров и оценка колоанальной функции в таких случаях продолжается. Совершенствование колопластических операций в этом плане, вероятно, займет определяющее место.
Склонностью к лимфотропизму при раке прямой кишки
В связи с тем, что рак прямой кишки, согласно исследованиям, обладает склонностью к лимфотропизму, именно лимфаденэктомии в хирургическом лечении рака прямой кишки придается весьма важное значение. Лимфогенное метастазирование рака прямой кишки является одной из вероятных причин развития локорегионального рецидива после операции. Поэтому наряду с удалением первичной опухоли целью хирургического лечения является радикальное удаление зон регионарного метастазирования опухоли.
Периневральная инвазия
Первичный рак прямой кишки характеризуется тем, что опухоль остается длительное время локализованной и относительно медленно растет по сравнению с другими опухолями пищеварительного тракта. Локализованный и медленный рост характерен так же и для метастазов в лимфоузлы. Исходя из этой биологической особенности рака прямой кишки, было сделано предположение, что, увеличив объем лимфаденэктомии, можно достичь снижения количества рецидивов.
Впервые расширенная лимфаденэктомия была описана Kuru в 1942 г. Однако, результаты исследований не показали статистически значимой разницы в 5-летней выживаемости между группами больных, которым проводились стандартная и расширенная лимфаденэктомия. Вновь интерес к расширенной лимфаденэктомии появился в 80-е годы, когда Heald и соавт. предложили выполнение тотальной мезоректумэктомии, т.е. удаление совокупности тканей и органов, находящихся в пределах фасциальной оболочки прямой кишки, включающей в себя параректальную клетчатку, кровеносные и лимфатические сосуды. Используя данную методику, этим авторам удалось снизить частоту местных рецидивов до 5%, что, однако не удалось воспроизвести другим исследователям, но вновь возник интерес к расширенной лимфаденэктомии.
Takahashi T. и соавт. предложили различать несколько вариантов лимфаденэктомии: ограниченную, стандартную и расширенную. Однако такое деление не является общепризнанным.
Данные о влиянии расширенной лимфаденэктомии на 5-летнюю выживаемость больных раком стадии В и С по Dukes весьма противоречивы. Необходимы дальнейшие многоцентровые исследования.
Недостатки лимфаденэктомии при раке прямой кишки
Казалось бы очевидным, что для получения лучших функциональных результатов после низкой резекции ПК необходимо позаботиться о сохранении вегетативной иннервации органов таза, однако специальных исследований в этом плане очень мало. Вероятно, правы Yasutomi Masayuki et all. (1995 г.), которые пишут, что в предыдущие годы все внимание было сосредоточено на повышение радикальности операций. К этому нужно добавить, что не существует, а мы специально интересовались, специфических методов идентификации нервных структур (окраска, свечение и т.д.).
Проблему составляет сохранение иннервации при резекциях ПК и ряд хирургов призывают бережно относиться к нервным структурам таза. В этом отношении нужно отметить определенную настойчивость и последовательность исследований японских хирургов.
Сохранение вегетативных нервов малого таза при операциях у больных РПК реально при начальных формах ракового поражения при стадиях по Dukes А и В. Окончательно неясным и спорным является вопрос о возможности и целесообразности сохранения гипогастральных нервов при более распространенных формах опухолевого поражения ПК, не пренебрегая онкологическими интересами.
Оригинальные исследования T.Kono et all. (1998 г.), которые провели исследование на крысах по трансплантации тазовых нервов после их предварительного иссечения. Через 6 недель они уже регистрировали ритмичные сокращения мочевого пузыря у всех подопытных. Авторы делают смелый вывод, что трансплантация нервов таза успешно восстанавливает функцию мочевого пузыря и поэтому такую операцию можно рекомендовать в практику.
Интересна работа хирургов из Нидерланд. Хирурги этой страны обратили внимание на то обстоятельство, что после операций по поводу рака на прямой кишке, возникает значительное число мочеполовых нарушений, что, безусловно, сказывается на КЖ этих пациентов. В связи с этим они пригласили японских хирургов и с их помощью оперировали 47 больных с низким раком ПК, которым сохраняли нервы таза. Мочевых расстройств не развилось ни у кого из больных. 19 из 30 мужчин были сексуально активны. Половое бессилие связано по их наблюдениям с повреждением гипогастрального сплетения. Для сохранения эякуляции необходимо сохранение верхнего гипогастрального сплетения. Авторы заключают, что операции с сохранением нервов таза должны стать хирургическим стандартом при оперативном лечении начальных форм рака прямой кишки.
О возможности сохранения нервов таза при резекциях прямой кишки сообщают и отечественные авторы: Г.И.Воробьев с соавт., П.В.Царьков с соавт. А.И.Темников и Ю.П.Дугин.
Мы провели собственное исследование с целью изучить некоторые особенности и варианты расположения верхнего подчревного сплетения, подчревных нервов и их ветвей, с целью возможного сохранения их при операциях по поводу низкого рака ПК.
Материалом для исследования послужили 12 бальзамированных и 5 нефиксированных трупов людей, умерших от причин не связанных с патологией органов малого таза. Методика исследования заключалась в проведении общей и специальной антропометрии, препарирования, зарисовки, протоколирования, фотографирования, видеозаписи.
Маловетвистая форма строения нервов характеризовалась наличием отдельных, немногочисленных, относительно толстых волокон с единичными анастомозами между ними. Волокна сплетения так же располагаются кзади от позадипрямокишечной клетчатки, верхних прямокишечных сосудов и не связаны с этими образованиями.
С учетом особенностей топографо-анатомического расположения автономных нервов таза, мы применили нерв-сберегающую технику оперирования при выполнении операций на прямой кишке по поводу рака ее различной локализации.
Показанием к операции у всех больных была аденокарцинома. Большинство новообразований соответствовало стадии Dukes B с высокой и умеренной степенью дифференцировки опухоли и локализацией ее в средне и нижнеампулярном отделах. Преобладающим типом операции была низкая передняя аппаратная резекция и брюшно-промежностная экстирпация прямой кишки. Обязательными этапами операции у всех больных были: высокая перевязка нижнебрыжеечной артерии и вены непосредственно у аорты, иссечение мезоректальной клетчатки, определение формы верхнего подчревного сплетения, выделение, взятие на «держалку» и мобилизация правого и левого подчревных нервов.
При дальнейшей мобилизации прямой кишки, мы старались выделить и визуализировать боковые связки ее (которые пересекаем на зажимах), с тем чтобы в инструмент, вместе со средними прямокишечными сосудами, попали только те веточки нижнего билатерального сплетения, которые направляются к стенке прямой кишки. Ветви идущие к другим органам малого таза, сохраняли с удалением окружающей их клетчатки. В тех случаях, когда раковая опухоль распространялась на окружающие ткани и вовлекала гипогастральный нерв с одной стороны, мы принебрегали им, соблюдая онкологические принципы оперирования и старались сохранить целостность подчревного нерва с другой стороны. Так мы оперировали трех больных.
В тех же случаях, когда опухоль распространяется на окружающие ткани с вовлечением вегетативных нервов таза с обеих сторон, ее следует удалять единым блоком совместно с нервами.