От коликов в животике для новорожденных лекарства
От коликов в животике для новорожденных лекарства
Куплатон : инструкция по применению
Состав
1 мл (1 мл = 35 капель) содержит 300 мг диметикона (в виде симетикона);
вспомогательные вещества: кремния диоксид коллоидный безводный, кислота сорбиновая, сахарин натрия, вода очищенная, глицерил моностеарат, полиоксиэтилен 100 стеарат.
Описание
Эмульсия белого или желтоватого цвета.
Фармакотерапевтическая группа
Средства, применяемые при функциональных расстройствах желудочно-кишечного тракта. Силиконы.
Код АТС А03А X13.
Фармакодинамика. Диметикон является поверхностно-активным полисилоксаном. Он уменьшает поверхностное натяжение, благодаря чему пузырьки газа объединяются в большие образования, что способствует выведению газов. При пероральном применении диметикон уменьшает метеоризм, вызванный разными факторами (заглатывание воздуха, брожение); ослабляет урчание в желудке, вздутие и боль в животе, способствует выведению газов.
Фармакокинетика. Диметикон не абсорбируется из желудочно-кишечного тракта. Он выделяется в неизмененном виде с фекалиями.
Показания для применения
— в случае желудочно-кишечного дискомфорта, связанного с газообразованием в кишечнике;
— для подготовки к диагностическим исследованиям органов брюшной полости и/или кишечника.
Противопоказания
Повышенная чувствительность к диметикону или к любому из вспомогательных веществ препарата.
Непроходимость кишечника, обструктивные заболевания желудочно-кишечного тракта.
Меры предосторожности
Если симптомы сохраняются или состояние ухудшается, следует обратиться к врачу.
Применение в период беременности или кормления грудью
Контролируемые исследования с участием животных или людей не проводились. Поскольку диметикон не абсорбируется из пищеварительного тракта, не проникает через плацентарный барьер и в грудное молоко, влияния на плод и ребенка не ожидается. Прежде чем использовать лекарственное средство в период беременности или кормления грудью, следует проконсультироваться с врачом.
Способность влиять на скорость реакции при управлении автотранспортом или работе с другими механизмами
Диметикон не влияет на скорость реакции при управлении автотранспортом или работе с другими механизмами.
Способ применения и дозы
Симптоматическое лечение дискомфорта, связанного с избыточным газообразованием в кишечнике
Взрослым и детям с 10 лет: по 5 капель 4 раза в сутки, смешивая с небольшим количеством жидкости.
Детям от 6 до 10 лет: по 4 капли 4 раза в сутки, смешивая с небольшим количеством жидкости.
Младенцам и детям младше 6 лет: от 1 до 3 капель 4 раза в сутки, смешивая с небольшим количеством жидкости или в бутылке с детским питанием при приеме пищи.
Младенцам для лечения кишечной колики по 4 капли смешивают с небольшим количеством жидкости перед каждым кормлением.
Для подготовки к диагностическим исследованиям органов брюшной полости и / или кишечника
Взрослым и детям с 10 лет: в течение 2-3 дней перед обследованием по 12 капель 4 раза в сутки, смешивая с небольшим количеством жидкости.
1 мл = около 35 капель.
Перед употреблением взбалтывать!
Передозировка
О случаях передозировки не сообщалось.
Поскольку действующее вещество диметикон не абсорбируется из желудочно-кишечного тракта и выводится в неизмененном виде, побочные эффекты маловероятны. Тем не менее, при применении препарата наблюдались редкие (≥ 1/10000 до
Срок годности
2 года. Использовать в течение 3 месяцев после вскрытия флакона.
Условия хранения
Хранить при температуре не выше 25 °C. Хранить в недоступном для детей месте.
Упаковка
По 30 мл эмульсии в пластиковом флаконе с капельницей и колпачком. По 1 флакону в картонной пачке с инструкцией по медицинскому применению (или листком-вкладышем).
Орион Корпорейшн, Орионинтие 1, 02200 Эспоо, Финляндия.
Адрес организации, принимающей на территории Республики Беларусь претензии от потребителей по качеству продукции (товара)
Представительство АО Олайнфарм, г. Минск, ул. Краснозвездная, д. 18 «Б», к. 501, Республика Беларусь
Карминативум бебинос : инструкция по применению
Описание
Желто-коричневая прозрачная или слегка опалесцирующая жидкость с характерным запахом фенхеля и слегка горьким вкусом. Рекристаллизация отсутствует.
Препарат Карминативум Бебинос, капли для приема внутрь, представляет собой раствор для внутреннего применения растительного происхождения специально для детей.
Препарат не содержит сахар, консерванты и красители.
Состав лекарственного средства
В 1 грамме (24 капли) Карминативум Бебинос, капли для приема внутрь, содержится в качестве действующих лекарственных компонентов:
жидкий экстракт плодов фенхеля 1:1*320 мг,
жидкий экстракт цветков ромашки 1:1*200 мг
жидкий экстракт плодов кориандра 1:1* 200 мг,
*- экстрагирующий агент: этиловый спирт 50 об.%
сорбитола раствор 70% не кристаллизованный 139,8 мг
пропиленгликоль (Е1520) 140,0 мг
натрия сахарин (Е954) 0,2 мг
Данный продукт прошел радиационный контроль.
Фармакотерапевтическая группа
Средства для лечения функциональных расстройств желудочно-кишечного тракта.
Код классификации: А03АХ
Капли Карминативум Бебинос являются растительным лекарственным средством. Экстракты лекарственного средства из фенхеля, цветков ромашки и кориандра оказывают, с одной стороны, противосудорожное и успокаивающее действие на мускулатуру желудочно-кишечного тракта. С другой стороны, они способствуют естественной нормализации перистальтики, что приводит к устранению скопившихся и вызвавших спастические боли газов. Благодаря этому неприятные боли, вызванные вздутием и метеоризмом, быстро прекращаются, а их повторное возникновение предотвращается.
Капли Карминативум Бебинос содержат заменитель сахара, не вызывающий возникновение кариеса.
Показания к применению
Для предотвращения и устранения болей при вздутии живота, коликах и спастических желудочно-кишечных нарушениях у грудных и маленьких детей.
В тех случаях, когда серьезные органические расстройства можно исключить, лекарство применяют для регулирования работы пищеварительного тракта, при болях, вызываемых расстройствами пищеварительного тракта, при изменении питания, отсутствии аппетита, после отлучения от груди или при неврогенных желудочно-кишечных расстройствах.
Способ применения и дозировка
Если не предписано иное, грудным детям по 3-6 капель 3 раза в день, детям старше одного года – по 6-10 капель 3 раза в день и школьникам – по 10-15 капель 3 раза в день в неразбавленном виде или разбавляя небольшим количеством жидкости.
Взбалтывать содержимое флакона непосредственно перед употреблением.
При дозировании лекарства держать флакон вверх дном.
Отмерить точно указанное количество капель в ложечку с кашей или, например, в бутылочку с чаем или водой.
Побочное действие
В редких случаях наблюдаются аллергические реакции на коже из-за содержания фенхеля. В случае развития побочных реакций, в том числе не указанных в данной инструкции, следует прекратить применение лекарственного средства и обратиться к врачу.
Противопоказания
Повышенная чувствительность к любому из действующих или вспомогательных веществ, а также к растениям семейств зонтичные (сельдерейные) и астровые (сложноцветные).
Беременность и период лактации
специальных исследований не проводилось. Применение в период беременности и лактации не рекомендуется.
Передозировка
Случаи передозировки не описаны.
Меры предосторожности
Настоящее лекарственное средство содержит 34,0-36,5% об. этанола (алкоголя). Содержание спирта в разовой дозе:
| Возраст пациента и разовая доза: | Содержание спирта в разовой дозе (г): |
| Грудные дети (3-6 капель) | 0,045- |
| Дети старше одного года (6-10 капель) | 0,09- |
| Дети школьного возраста (10-15 капель) | 0,15- |
Существует риск в отношении пациентов, страдающих алкоголизмом. Следует принимать во внимание содержание алкоголя при применении препарата беременными или кормящими матерями, а также детьми и пациентами, страдающими болезнями печени и эпилепсией.
Как правило, капли для приема внутрь Карминативум Бебинос не предназначены для длительного применения. Если во время применения лекарственного средства симптомы сохраняются или происходит ухудшение состояния, необходимо обратиться к врачу. Из-за содержания сорбитола лекарственное средство противопоказано пациентам с редкой врожденной непереносимостью фруктозы.
Взаимодействия с другими средствами
Влияние на управление автомобилем и работу с механизмами
Препарат применяют только детям.
Условия и срок годности
Хранить в защищенном от света месте при температуре не выше 25°С, плотно закрыв колпачок. Хранить в недоступном для детей месте!
Срок годности Карминативум Бебинос, капли для приема внутрь, в закрытой упаковке составляет 3 года 6 месяцев, после вскрытия флакона – 1 год.
Но-шпа для детей
Но-шпа является одним из наиболее распространенных и часто используемых спазмолитических средств в педиатрической практике. Спазмолитические средства – это средства, которые расслабляют гладкую мускулатуру многих внутренних органов, за счет чего снимают избыточный спазм (сокращение) гладкомышечных клеток. Механизмы действия указанных средств различные. Глубоко вдаваться в подробности мы не будем, а лишь скажем о том, что существуют нейротропные и миотропные спазмолитики. Сложные термины, суть которых мы сейчас объясним. Механизм действия нейротропных спазмолитических средств заключается в блокаде и нарушении проведения импульсов из нервной системы к мускулатуре. В свою очередь, механизм действия миотропных спазмолитиков заключается в прямом влиянии на гладкомышечные клетки путем изменения биохимических процессов в них.
Как известно, гладкая мускулатура находится во многих органах и системах организма, например, в желудочно-кишечном тракте, мочевыделительной и половой системе, дыхательной системе (в особенности, в бронхах) и других. Таким образом, спектр действия и показания, при которых возможно применение спазмолитиков, довольно обширные. Одной из наиболее распространенных причин болей является спазм (сокращение) мышечных клеток. Спазмолитические средства, устраняя спазм, оказывают выраженное обезболивающее действие.
В данной статье мы уделим большое внимание дротаверину, известному под названием «Но-шпа». Расскажем о его формах выпуска, ценовой категории, показаниях и противопоказаниях, дозировках, нежелательных побочных реакциях. Также расскажем о других миотропных спазмолитиках, которые могут использоваться у детей.
Формы выпуска и ценовая категория
Но-шпа выпускается в виде таблеток, а также в ампулах для внутримышечного и внутривенного введения. Дозировка одной таблетки составляет 40 мг дротаверина гидрохлорид. Таблетки имеют желтовато-зеленоватый цвет, горькие по вкусу. На одной из сторон имеется маркировка с надписью «spa». Существуют блистеры по 6, 24 штук. При более большем количестве используются флаконы с пробкой, которые имеют по 60, 64, 100 штук. Ампулы выпускаются по два миллилитра. Количество дротаверина на 1 мл раствора составляет 20 мг, всего на 2 мл раствора приходиться 40 мг дротаверина гидрохлорид. Ампулы выполнены из темного стекла, имеют нанесенную точку разлома для удобства в открытии.
Но-шпа выпускается в виде таблеток и в ампулах.
Препарат доступный в цене. Все зависит от фирмы производителя, но в любом случае но-шпу можно отнести к бюджетным препаратам.
Показания и противопоказания
Наиболее часто но-шпу применяют в детской гастроэнтерологии. Показанием для назначения препарата являются:
Но-шпу часто используют в качестве жаропонижающего средства.
Как и любое другое лекарственное средство, но-шпа имеет свои противопоказания:
Дозировка препарата
Родители часто задаются вопросами: «Можно ли давать но-шпу детям? Сколько давать но-шпы ребенку? Как давать?». Согласно инструкции лекарственного средства, но-шпа применяется у детей в возрасте старше 6 лет. От 6 до 12 лет рекомендуется принимать по одной таблетке (40 мг) 1-2 раза в сутки. У детей старше 12 лет возможно использование по одной таблетке (40 мг) 1-4 раза в сутки.
Как было сказано ранее, но-шпу используют и у детей ранее 6 лет (от 1 года). При этом врачи контролируют состояние малыша.
Оптимальный режим дозирования определяет лечащий врач. Необходимо строго соблюдать соответствие лекарственной формы но-шпы показаниям к ее применению и режиму дозирования.
Необходимо строго соблюдать показания к применению и режим дозирования.
Нежелательные побочные реакции
Перечислим основные побочные реакции, которые наблюдались при клинических исследованиях:
Другие спазмолитики, используемые в педиатрии
Помимо но-шпы, в педиатрии используют такие спазмолитики, как:
Но-шпа является наиболее распространенным спазмолитиком. Как и любые другие препараты, имеет свои показания и противопоказания. Преимуществом данного лекарственного является наличие пероральных и парентеральных форм, которые позволяют использовать ее в качестве неотложной терапии при многих состояниях у детей. Не занимайтесь самолечением, при возникновении боли и недомогания у ребенка проконсультируйтесь с педиатром.
Боботик
Инструкция
Торговое название
Международное непатентованное название
Лекарственная форма
Эмульсия для приема внутрь 66,66 мг/мл, 30 мл
Состав
1 мл эмульсии содержит
вспомогательные вещества: натрия сахаринат, метилпарагидроксибензоат, пропилпарагидроксибензоат, натрия кармеллоза, кислота лимонная, ароматизатор малиновый, вода очищенная.
Описание
Густая, непрозрачная жидкость беловатого или светло-кремового цвета кисло-сладкого вкуса с фруктовым запахом
Фармакотерапевтическая группа
Препараты, для лечения функциональных расстройств кишечника. Другие препараты для лечения функциональных расстройств кишечника. Силиконы.
Код АТX A03AX13
Фармакологические свойства
Фармакокинетика
Симетикон после перорального введения не всасывается из ЖКТ и выводится с калом в неизмененном виде. Боботик не влияет на всасывание пищи в кишечнике. Не изменяет pH и объем желудочного сока.
Фармакодинамика
Действующим веществом в препарате Боботик является симетикон (диметикон, активированный двуокисью кремния). Механизм действия симетикона основан на снижении поверхностного натяжения пленочной слизи, выстилающей стенку кишечника, путем слияния малых газовых пузырьков при помощи капель полидиметилполисилоксанов, что приводит к разрыву поверхности слизистого слоя и испусканию газа. Таким путем образующиеся газы могут всасываться в желудочно-кишечном тракте или удаляться из кишечника в результате перистальтических движений.
Во время проведения радиологических и ультразвуковых исследований желудочно-кишечного тракта Боботик улучшает визуализацию, поскольку предотвращает наложение тени газов и пенящегося содержимого кишечника на картину исследуемых органов.
Показания к применению
состояния избыточного накопления газов в желудочно-кишечном тракте (чувство переполнения в брюшной полости, продолжительный метеоризм, послеоперационный метеоризм);
в качестве вспомогательного средства применяется для подготовки пациента к некоторым диагностическим исследованиям, таким как рентгенологические и ультразвуковые исследования органов брюшной полости, а также при гастроскопии и дуоденоскопии.
Способ применения и дозы
В 1 мл препарата содержится приблизительно 27 капель.
В состояниях избыточного накопления газов в желудочно-кишечном тракте:
Обычно у взрослых препарат применяют после приема пищи 3 раза в день и непосредственно перед сном.
Подготовка к диагностическим исследованиям:
Радиологическое и ультразвуковое исследование желудочно-кишечного тракта
За день до исследования:
Утром, в день исследования, натощак, следует повторить однократную дозу.
Перед приемом препарата следует несколько раз тщательно взболтать содержимое флакона.
Боботик можно предварительно смешивать с небольшим объемом прокипяченной, охлажденной воды, с диетической добавкой или с другой негазированной жидкостью.
Лекарственный препарат не содержит сахара и может быть применен у диабетиков.
Лечение следует продолжать до исчезновения симптомов.
При необходимости Боботик можно применять более длительное время.
Начатую упаковку следует использовать в течение 2 месяцев.
Побочные действия
Сообщения о побочных эффектах отсутствуют.
Противопоказания
— повышенная чувствительность к симетикону или к какому-либо вспомогательному веществу в составе препарата
Препарат Боботик не следует применять у новорожденных (дети в возрасте до 28 дней).
Лекарственные взаимодействия
Из некоторых сообщений следует, что симетикон может нарушать всасывание пероральных антикоагулянтов. Применение симетикона может давать ложноположительные результаты диагностических тестов с применением гваяковой смолы, однако не влияет на результаты быстрого уреазного теста (диагностика Helicobacter pylori).
Особые указания
При применении лекарственного препарата Боботик не следует употреблять газированную жидкость.
Лекарственный препарат содержит парагидроксибензоат и пропилгидроксибензоат, что может вызывать аллергические реакции (возможны реакции замедленного типа).
Беременность и период лактации
Отсутствуют контролируемые исследования у беременных и у детей на грудном вскармливании.
Лекарственный препарат может применяться при беременности только в случаях, когда, по мнению врача, польза для матери превышает потенциальную угрозу для плода. Отсутствуют данные о применении препарата в период грудного вскармливания.
Особенности влияния на способность управлять транспортным средством или потенциально опасными мехпнизмами
Боботик не оказывает влияния на способность к управлению транспортными средствами и обслуживанию механизмов.
Передозировка
Симетикон после приема внутрь не всасывается из желудочно-кишечного тракта и не составляет угрозу для жизни или здоровья. Симптомами передозировки могут быть неконтролируемое испускание газов или отрыжка. Интенсивность симптомов передозировки в большой степени зависит от вида и объема принятой пищи.
Форма выпуска и упаковка
По 30.0 мл препарата разливают во флаконы темного стекла типа «Oster». Флаконы укупоривают полиэтиленовой завинчивающейся крышкой с уплотнительным кольцом и вертикальной капельницей.
Каждый флакон, с наклеенной этикеткой, вместе с утвержденной инструкцией по медицинскому применению на государственном и русском языках помещают в пачку из картона.
Условия хранения
Хранить в оригинальной упаковке при температуре не выше 25C.
Хранить в недоступном для детей месте!
Срок хранения
После первого вскрытия упаковки флакон необходимо использовать в течение 2 месяцев.
Не применять препарат после истечения срока годности.
Условия отпуска из аптек
Производитель
«Медана Фарма» АО
98-200 Серадз, ул. В. Локетка 10, Польша
Владелец регистрационного удостоверения
«Химфарм» АО, Республика Казахстан
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
АО «Химфарм», г. Шымкент, Республика Казахстан
Опубликовано в журнале:
«ПРАКТИКА ПЕДИАТРА»; ноябрь-декабрь; 2015; стр. 49-53. Е.С. Сахарова, к. м. н., Е.С. Кешишян, д. м. н., профессор, ОСП «НИКИ педиатрии» ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава РФ, г. Москва
Ключевые слова: кишечные колики, микробиоценоз желудочно-кишечного тракта, дисфункция кишечника у детей, пробиотик БиоГая.
Key words: intestinal colic, microbiocenosis of the gastrointestinal tract, kids bowel dysfunction, probiotic BioGaia.
В настоящее время не угасает интерес практикующих врачей к вопросу микробиоценоза кишечника ребенка. Накоплены знания о влиянии микрофлоры на многие физиологические функции организма 3.
Известно, что сразу после рождения стерильный кишечник ребенка начинает заселяться не только анаэробной, но и факультативной аэробной флорой, чему способствует положительный окислительно-восстановительный потенциал кишечной среды новорожденного и значительная оксигенация желудочно-кишечного тракта. Уменьшение содержания кислорода в процессе бактериальной ферментации ведет к постепенному замещению флоры на строго анаэробную, при этом ее состав напрямую зависит от окружения ребенка. Со временем толстая кишка начинает представлять собой биотоп с самой высокой степенью микробной обсемененности (более 500 видов микроорганизмов). Формирование микробиоценоза кишечника отражает процесс адаптации ребенка к самостоятельному существованию [1, 4].
Наиболее частой причиной крика ребенка, особенно в первые месяцы жизни, являются дисфункция или адаптация желудочно-кишечного тракта к внеутробному пищеварению либо функциональные кишечные колики.
Предрасполагать к развитию колик могут разные факторы, начиная с проблем как матери (отягощенный анамнез, прием лекарственных препаратов, депрессия и др.), так и самого ребенка (недоношенность, внутриутробные инфекции, патологии ЦНС и др.). Однако в основе возникновения колик лежит морфофункциональная незрелость периферической иннервации кишечника, становление центральной регуляции, поздний старт ферментативной системы, замедление становления и нарушение микробиоценоза кишечника, что определяет неполное расщепление жиров и особенно углеводов, что приводит к более выраженному газообразованию. Болевой синдром связан с повышенным газонаполнением кишечника в период кормления или переваривания пищи. Патогенез данного состояния не до конца выяснен. Установлено, что кишечник детей с коликами характеризуется низким уровнем колонизации молочнокислыми бактериями, а дефицит лактобактерий играет существенную роль в формировании моторных нарушений кишечника [5]. С другой стороны, Rhoads и соавторы показали, что для детей, страдающих коликами, типична колиформная ферментация толстой кишки, повышенный уровень фекального кальпротектина и титра Klebsiella [6]. Нарушенная кишечная флора может изменять состав и выработку газов в атмосфере кишечника, приводя, например, к избыточному содержанию водорода в результате деятельности анаэробных грамотрицательных бактерий. Кроме того, нарушенный баланс микрофлоры может способствовать развитию воспаления слизистой оболочки и влиять на моторику кишечника младенца, что подтверждает важность роли микробиоты в развитии колик [7].
В настоящее время широко распространена так называемая «степовая», или пошаговая, коррекция в облегчении болевого синдрома в периоде колик. В идеологию «степовой» терапии заложен путь от простых действий к более сложным, что позволяет купировать функциональные кишечные колики, выявить наличие патологического процесса у ребенка. Это механические средства усиления пассажа каловых масс и газов в кишечнике, применение спазмолитических препаратов для снятия боли и/или фоновая коррекция: психологическая поддержка родителей; естественное вскармливание; подбор специализированных адаптированных смесей, облегчающих пищеварение; применение пробиотиков, что особенно важно при необходимости смешанного или искусственного вскармливания [4].
При состояниях, связанных с угнетением микрофлоры, для снижения риска заболеваний кишечника необходима коррекция с использованием пробиотиков, которые способны влиять на функцию микрофлоры кишечника. Пробиотики обладают морфокинетическим действием, участвуют в регуляции желчных кислот, обеспечивают колонизационную резистентность и предотвращают транслокацию патогенов, стимулируют синтез эндогенного интерферона, принимают участие в иммуногенезе (регулируют продукцию цитокинов, функциональную активность фагоцитирующих клеток, NK-лимфоцитов, стимулируют синтез иммуноглобулинов) и реактивных процессах в различных биотопах организма 2.
В настоящее время особая роль в регуляции водно-солевого обмена, метаболизма углеводов, белков, липидов, нуклеиновых кислот, стероидов отводится представителям лактофлоры. Доказано, что лактобациллы выделяют различные ферменты и витамины, принимающие участие в пищеварительной деятельности желудочно-кишечного тракта и обменных процессах. Дефицит лактобактерий приводит к сдвигу pH толстой кишки в щелочную сторону, резко снижая утилизацию слизистой оболочкой биологически активных соединений. Напротив, длительный прием лактобацилл способствует существенному повышению уровня кальция и фосфора в сыворотке крови, что крайне важно для растущего организма ребенка [3].
Среди лактосодержащих препаратов на фармакологическом рынке представлена линейка пробиотических продуктов БиоГая, содержащих культуру живых молочнокислых лактобактерий Lactobacillus reuteri Protectis (все права на штамм принадлежат компании «БиоГая», Швеция).
Пробиотические продукты данной компании используются более чем в 80 странах, в том числе в Европе, производятся в Швеции и Испании. В России и на территории стран СНГ пробиотики под брендом БиоГая продвигает «Дельта Медикел Промоушнз АГ» (Швейцария).
В проспективном рандомизированном исследовании было доказано, что добавление пробиотика Lactobacillus reuteri в виде капель облегчило колики у детей на грудном вскармливании: уже на первой неделе применения демонстрировало значительное уменьшение суточного времени плача. Также было отмечено значительное увеличение фекальных лактобацилл и уменьшение фекальной кишечной палочки в группе Lactobacillus reuteri в течение периода исследования. Пробиотик хорошо переносился [5].
Пациентам с диареей, признаками дегидратации поможет биологически-активная добавка к пище БиоГая ОРС (комбинация солей для оральной регидратации, цинка и пробиотика) для восстановления водно-электролитного баланса и обогащения микробного пейзажа раздраженного кишечника живыми молочнокислыми бактериями Lactobacillus reuteri Protectis. Содержание цинка в препарате способствует усилению всасывания воды и электролитов, ускорению регенерации эпителия, повышению местного иммунитета в кишечнике. Необходимо отметить, что применение цинка при оральной регидратации рекомендовано ВОЗ и Детским фондом ООН (ЮНИСЕФ).
Таким образом, представленный анализ литературы показывает, что решение проблемы младенческих колик остается актуальным, поскольку у детей с коликами в дальнейшем возможно проявление различных расстройств ЦНС (нарушение сна и др.), развитие СРК и аллергических заболеваний. Одним из важных факторов остается правильность формирования баланса кишечной микрофлоры. Поэтому в составе комплексного лечения целесообразно применение пробиотиков.
Из многообразия современных пробиотических продуктов самого серьезного отношения заслуживают биологически-активные добавки к пище БиоГая с клинически доказанной эффективностью и безопасностью, которые могут быть рекомендованы для применения в широкой медицинской практике.
Запор у грудничка: причины, что делать, профилактика
В норме кишечник новорожденного, особенно в возрасте от рождения до шести недель, должен опорожняться несколько раз в сутки. Обычно это происходит после каждого кормления. Иной раз бывает, что у грудничка стул может отсутствовать неделю. Если ваш малыш при этом не проявляет беспокойства, вам тоже беспокоиться не стоит. В таких случаях причина отсутствия дефекации – в практически полном усвоении грудного молока. То есть в кишечник попадает небольшое количество отходов, и опорожнится он лишь при их накоплении в достаточном количестве. Но если отсутствие стула у грудного ребенка сопровождается вздутием живота и повышенным газообразованием, он проявляет беспокойство, плачет и тужится, то мамам надо принимать срочные меры – это запор!
Каким должен быть стул у новорожденного?
Обычно стул грудного малыша имеет кашицеобразную консистенцию. Его цвет желтовато-коричневый, приближенный к горчичному. Окисляясь на воздухе, становится зеленоватого оттенка. Есть запах, но сильно отталкивающим его назвать нельзя. Если мама кормит грудничка молочной смесью, то его стул становится консистенции густого пюре и кишечник опорожняется реже. В норме, если ребенок до 6 месяцев получает только грудное молоко матери, дефекация должна происходить от 1 до 8 раз в сутки, после полугода жизни – 1-3 раза в сутки. Однако зарубежные исследователи считают, что эти цифры не следует воспринимать слишком буквально. Когда ребенок нормально растет и развивается, то частота и консистенция его стула могут быть различными, и мамы не должны акцентировать на этом свое внимание.
Чем обуславливаются нарушения дефекации?
Чаще всего запоры у младенцев имеют функциональный, то есть приобретенный характер (почти 90 %). Возникают из-за нехватки молока и неправильного рациона кормящей матери; при раннем переводе ребенка на искусственные смеси и резкой смене одной смеси на другую; в случаях нарушений питьевого режима; при аллергических реакциях на компоненты молока или молочной смеси (например, к белку коровьего молока); сбоях в работе щитовидной железы; дефиците железа. Среди причин назовем также дисбактериоз, незрелость желудочно-кишечного тракта и центральной нервной системы малыша. Причиной проблем со стулом часто служит лактазная недостаточность – дефицит лактазы, фермента, расщепляющего молочный сахар (лактозу). Как результат возникают трудности с усвоением грудного молока.
Вместе с тем запоры у грудничков могут иметь органический, то есть врожденный характер. Они, как правило, мучают малыша с первых же дней жизни и связаны с различными аномалиями в развитии. Речь может идти о сужении кишечника и удлинении его участка; кишечных инфекциях; нарушении перистальтики кишечника вследствие слабости его мышц; рахите (недостаток витаминов группы D); муковисцидозе; болезни Дауна; гипотиреозе; болезни Гиршпрунга. Нередко так называемые органические запоры провоцируются различными родовыми травмами. Причины задержки дефекации, бывает, кроются в желчном пузыре. В силу ряда причин (как врожденных, так и приобретенных) он может работать неправильно, что приводит к нарушениям пищеварения у младенцев.
Транзиторный дисбактериоз как причина запора
Ребенок появляется на свет со стерильным кишечником, в котором нет микрофлоры. Заселение различными микроорганизмами происходит в течение первых недель жизни. В том числе условно-патогенными, которые поначалу превалируют над полезными бифидо— и лактобактериями и при активном размножении могут вызывать различные заболевания. Но чем раньше кроха приложится к груди, тем больше шансов избежать такого развития событий. Дело в том, что материнское молоко содержит защитные антитела и другие нутриенты, которые стимулируют рост полезной микрофлоры, одновременно подавляя жизнедеятельность патогенной. Но это происходит не так быстро, занимая некий «переходный» период, который и называется транзиторным дисбактериозом.

На фоне транзиторного дисбактериоза у грудничков могут развиваться запоры. Их причина как раз в недостаточном количестве полезной микрофлоры – ведь именно она ответственна за выработку вещества, стимулирующего перистальтику кишечника. Транзиторный дисбактериоз проявляется и другими симптомами: учащенный стул, изменение цвета каловых масс, появление в кале непереваренных комочков, вздутие живота, избыточный метеоризм (особенно во время дефекации), кишечная колика, частые срыгивания, молочница в полости рта, аллергическая сыпь (а именно токсическая эритема). Но если обходится без осложнений и кишечных или кожных инфекций, то применяются (в зависимости от проявлений) препараты пробиотиков, спазмолитики, абсорбенты, пищеварительные ферменты. Препараты должен назначать врач.
Важность выявления запора на ранних стадиях
В начале нашей статьи мы упомянули некоторые признаки нарушения дефекации (у малыша вздувается живот, отходят газы, он беспокойный и плачет). Кроме этого у младенца появляется кишечная колика, он может отказываться от груди или, наоборот, постоянно искать ее. Последнее объясняется не разгоревшимся аппетитом, а желанием найти успокоение. Характерен плач, сопровождающийся притягиванием ножек к животику. Часто запор сопровождается повышением температуры тела и даже рвотой, что объясняется самоотравлением организма не выведшимися шлаками. Рвота – очень тревожный знак, она может привести к обезвоживанию, что чревато осложнениями в работе сердечно-сосудистой системы. Если не принять меры, могут развиться дисбактериоз и серьезные патологии желудочно-кишечного тракта.
Понятно, что до подобного развития событий проблему лучше не доводить. Поэтому важно распознать запор на стадии, когда он только-только начинает заявлять о себе. Первые звоночки: ребенок в течение двух суток не имеет стула, перед дефекацией он долго, вплоть до покраснения тужится, а каловые массы имеют твердую консистенцию (иногда с кровью). Если мама обнаружит у ребенка хотя бы один из вышеназванных симптомов, она обязана проконсультироваться с врачом. Не исключено, что никакого специального лечения не понадобится и с проблемой можно будет справиться самостоятельно. Но без «самодеятельности», следуя всем указаниям доктора, действуя при этом очень осторожно, чтобы не усугубить ситуацию. Ниже мы расскажем вам о методах лечения запоров у младенцев в домашних условиях.
Что можно предпринять в домашних условиях?
Начинать следует с массажа и приемов лечебной физкультуры. Это стимулирует перистальтику кишечника. Перед кормлением выкладывайте малыша на животик. Массаж проводится тоже перед кормлением: рекомендуются круговые движения на животике по часовой стрелке. После «трапезы» ребенка не укладывайте сразу – подержите его что называется «столбиком», то есть вертикально. Подбрасывать на ладони, как многие делают, не нужно, можно спровоцировать отрыжку. Чтобы стимулировать кишечник и отход газов, выпрямите ножки малыша и одновременно согните их к животику. Повторяйте 10-15 раз, плотно прижимая к области ниже ребер. Потом то же самое, но каждой ножкой в отдельности. Если кроха хорошо держит голову, возьмите ее под коленки и подержите над пеленкой или унитазом.
Вы уже ввели в рацион ребенка прикорм? Это может помочь в борьбе с запорами. Морковь, кабачки, тыква – природные слабительные. А вот картофельное пюре и каши в таких случаях не годятся, они «закрепляют» кишечник. Подходит в качестве послабляющего курага, а также чернослив, но только начиная с 5-месячного возраста. В борьбе с запорами эффективна стимуляция ануса. Введите в отверстие смазанную вазелином ватную палочку, но неглубоко, на 1 см, и осторожно повращайте. В некоторых случаях помогают газоотводные трубочки – и при запорах, и при коликах. Их вводят на глубину не более 3-х см. Бытует мнение, что частое использование трубочек вызывает привыкание. С этим утверждением кто-то согласен, а кто-то нет, однако специалисты рекомендуют не злоупотреблять ими.
Когда без врачебной помощи не обойтись…
К сожалению, далеко не во всех случаях можно справиться с запором самостоятельно. Если нарушения дефекации сопровождаются сильными болями в животике, грудничок отказывается от пищи, у него сильно вздут живот, а в каловых массах обнаружена кровь, немедленно отправляйтесь к врачу. Он может назначить слабительные средства, которыми все же лучше не увлекаться (равно как и клизмами). Если причина запора – дисбактериоз, то педиатр назначит препараты для восстановления микрофлоры (например, Биокомпексы Нормофлорины). Осмотрев ребенка, доктор может направить вас к другим специалистам, например, к эндокринологу или урологу. Причины запоров имеют нередко и эмоционально-психологическую составляющую (возможно, малыша что-то испугало, он испытал стресс). В этом случае понадобится помощь невролога.
Способы профилактики запора у грудничков
На возникновение проблем с дефекацией очень часто влияет неправильный рацион кормящей матери. Ей достаточно включить в пищу больше овощей и хлеба с отрубями, есть чернослив и употреблять кисломолочные продукты (кефир, йогурт), как запор у грудничка пройдет сам собой. А вот белый хлеб, рис, бананы, кофе и орехи, а также газообразующие виноград и капусту из рациона нужно исключить.
С запорами – не только у младенца, но и у его мамы – помогают бороться отруби. Употребляйте их по столовой ложке 3 раза в день перед принятием пищи. Если ваш малыш находится на искусственном вскармливании, то профилактику лучше доверить педиатру. Возможно, он посоветует обычную молочную смесь заменить лечебной. Он же назначит вашему грудничку кисломолочные смеси.
Не спешите вводить в рацион крохи прикорм. Он тоже может спровоцировать запор, потому что в самом раннем возрасте в его организме отсутствуют ферменты для переваривания иной пищи, кроме молока. После 5-6 месяцев ему можно давать каши из богатых на клетчатку цельных круп, они улучшат перистальтику кишечника. Также важно, чтобы ребенок употреблял достаточное количество воды.
Массаж грудничку: как правильно (пошаговая инструкция, видео)
Массаж очень полезен для малышей: помогает успокоиться, избавляет от неприятных и болезненных ощущений в животике, при отсутствии грудного вскармливания помогает восполнить потребность ребенка в телесном контакте с матерью. Массаж оказывает благотворное влияние на мышцы, кости, кровообращение и пищеварение ребенка, приучает к двигательной активности, помогает сформировать правильную осанку.

Как подготовиться к массажу ребенка?
Массаж рук грудничка
Массаж детей до года лучше начинать с ручек. Все движения проводятся от края к центру. Из видеоролика вы узнаете, как массировать пальчики рук, кисти, локти, плечи малыша. Все движения необходимо выполнять сначала с одной стороны, затем с другой.
Массаж ног грудного ребенка
Обязательно выполнять также рефлекторные упражнения: нижний хватательный рефлекс и рефлекс Бабинского.
Массаж животика новорожденных
Массаж животика улучшает пищеварение и настроение малыша. В подробно рассказывается об особенностях массажа для детей с незажившим пупком и детей, которых мучают колики. Также массажист показывает упражнения для профилактика дисплазии тазобедренных суставов.
Массаж спинки ребенка
Тут важно учитывать возраст ребенка. Выкладывать ребенка на животик можно начиная с 2 месяцев. Врач подробно рассказывает и показывает, как правильно выкладывать ребенка на животик и делать гимнастику для укрепления мышц шеи и спинки. Массаж спины можно начинать делать не ранее чем с 2,5 месяцев. Посмотрите наше видео, и вы узнаете, как с помощью массажа сформировать малышу правильную осанку.
Упражнения грудничкам для улучшения рефлексов
Снова возвращаемся к рефлекторным упражнениям. Выполняем лабиринтный выпрямляющий установочный рефлекс на голову и развиваем рефлексы ползания, опоры и автоматической походки.
После массажа
После окончания массажа ребенка заворачиваем в пеленку и полчаса даем малышу отдохнуть. Вы молодцы!
На что обратить внимание, делая массаж ребенку?
Уважаемые родители, если во время проведения массажа на рефлексы, вы заметили, что малыш не всё делает верно, или если у вашего ребенка мышечный гипертонус (напряжение в мышцах), кривошея (головка наклонена в одну сторону или ребенок постоянно смотрит в одну сторону), следует обратиться к хорошему детскому неврологу.
На первом году жизни сложно обнаружить нарушения работы нервной системы, но именно ранняя диагностика и лечение позволят избежать последствий перинатального поражения мозга. Мозг интенсивно растет и развивается в первые годы жизни, поэтому многие проблемы легко исправить по консультации и лечения у хорошего детского невролога.
Аптечка на море с ребенком – список лекарств
Содержание
Собираясь в отпуск, многие мамы задумываются, какие лекарства взять. Аптечку в дорогу нужно собрать правильно, чтобы предусмотреть разные ситуации. Набор средств и лекарств позволит в случае необходимости оказать малышу первую медицинскую помощь.
Самое необходимое
В список средств для аптечки на море с ребенком входят:
Защита от солнца
Детская аптечка в отпуск обязательно должна включать крем от солнца с высокой степенью защиты – SPF 40-50 от лучей А, В. Такими средствами пользуются первые 3-5 дней, далее можно наносить крем с фактором SPF 15-20. Желательно, чтобы в состав входил витамин Е, тогда защита будет на высоком уровне.
Средство наносят каждые 2 часа и после купания. Несмотря на использование защиты, на солнце не рекомендуется находиться в период с 11 до 16 часов. Если нежная кожа малыша обгорела, нанесите «Пантенол», обладающий ранозаживляющим и противомикробным действием. Удобно пользоваться спреем, это менее болезненно.
Жаропонижающие и болеутоляющие
В аптечку нужно положить «Парацетамол» или «Найз». Их можно использовать при головной боли и сбивать температуру. «Парацетамол» разрешен малышам с рождения, «Найз» – с 2-х лет. Можно использовать гомеопатическое болеутоляющее и жаропонижающее средство «Вибуркол», которое подходит детям с рождения. Мамы берут с собой в отпуск сиропы и свечи «Панадол» и «Нурофен».
Антибиотики
При сборе аптечки следует взять с собой антибиотик, который ребенок уже принимал с положительным эффектом. Если малышу выписывали «Супракс», «Флемоклав», «Сумамед», то возьмите то, что ранее назначал врач. При проблемах со здоровьем лучше сразу обратиться к врачу, антибиотик без консультации со специалистом используют только в крайних случаях и в дозировках, которые раньше выписывал доктор.
От кишечной инфекции
На случай расстройства желудка лучше взять с собой такие препараты, как:
«Но-шпу» и «Папаверин» детям давать опасно, они снимают приступы острой боли, когда нужно срочное обращение к врачу. При острой боли необходимо исключить аппендицит и острые заболевания, симптоматику снимать опасно.
Против аллергии
Необходимо положить в аптечку мазь от аллергии, которая поможет при укусах насекомых и солнечных ожогах. Малышам подойдут «Псило-бальзам» и «Фенистил гель», детям постарше рекомендуют гидрокортизоновую мазь. Для приема внутрь берут «Зодак», «Зиртек», «Супрастин».
От простуды
В дорожную аптечку складывают противокашлевые средства. Лучше взять не в сиропе, а леденцы или таблетки «Доктор Мом», «Лазолван», «Амброксол». От боли в горле детям и взрослым поможет «Лизобакт», «Стрепсилс», аэрозоль «Ингалипт». Для лечения насморка положите «Фармазолин», «Назол».
От травм и ушибов
Ссадин и ушибов не избежать, если ребенок активный и любознательный. Для оказания первой медицинской помощи потребуются:
Средства на разные случаи
Всегда нужно иметь антисептические средства: йод, зеленку. Удобна упаковка в виде фломастера, можно не опасаться, что средство растечется в сумке.
Рекомендации
Старайтесь для аптечки выбирать средства, которые герметично закрыты. Йод и зеленку можно купить в виде карандаша, от кашля удобно пользоваться не сиропами (только для малышей), а спреями. Возьмите с собой салфетки в удобной упаковке. Ректальные свечи могут растаять, поэтому отдавайте предпочтение лекарствам в таблетках или суспензиям.
Лучше собрать две аптечки. В ту, которая будет под рукой, следует положить: перекись водорода, йод, пластырь, бинт, вату, средство от укачивания. В основную сложите препараты от жара, боли, кишечных расстройств и солнцезащитные средства, градусник тоже лучше убрать подальше.
Лекарства от коликов у новорожденных купить в Москве
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Статьи по теме:
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
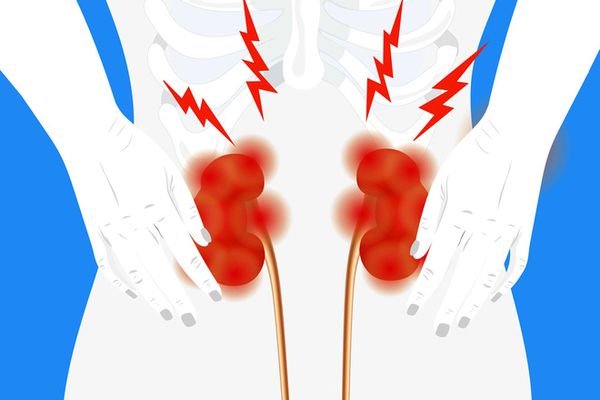
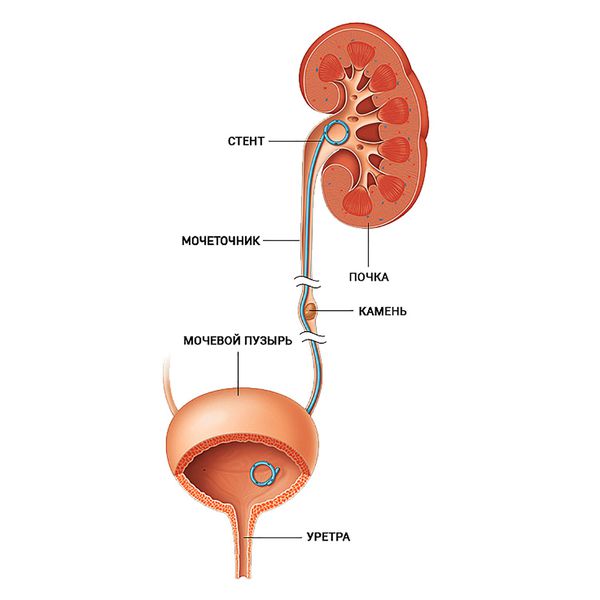
Что такое почечная колика? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бычкова Владимира Геннадиевича, уролога со стажем в 6 лет.
Определение болезни. Причины заболевания
Термин «колика» происходит от слова «colon» (кишка), поскольку в древности характерные для почечной колики боли в животе принимали за признак болезни кишечника.
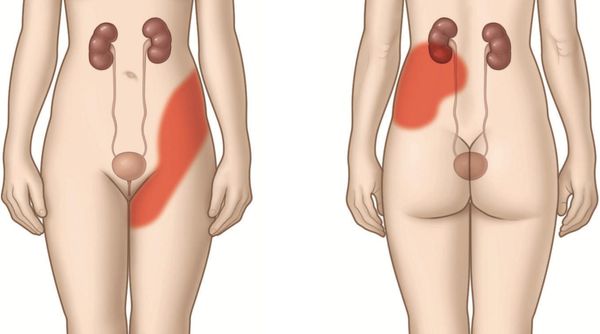
Внезапный приступ интенсивных, схваткообразных болей в поясничной области, как правило, возникает на фоне полного благополучия. Боль при почечной колике чаще появляется с одной стороны, распространяется по ходу мочевых путей (вперёд, внутрь и вниз), затрагивая мошонку, головку полового члена, бедро и половые губы. Она не купируется в покое и при изменении положения тела, периодически обостряется и стихает.
Распространённость
Причины почечной колики
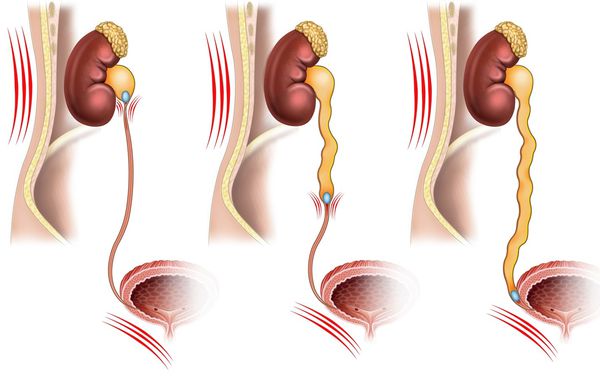
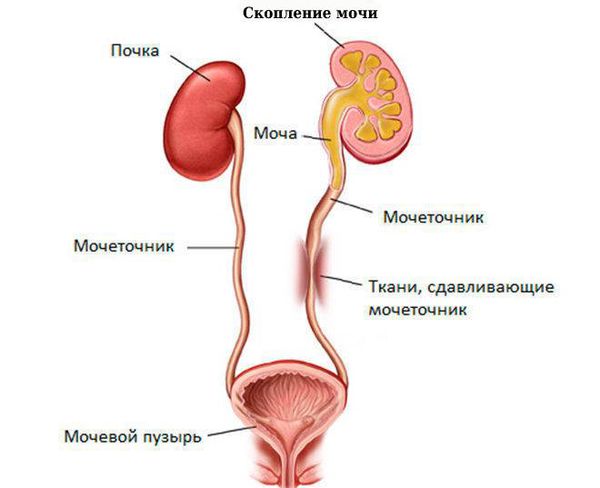
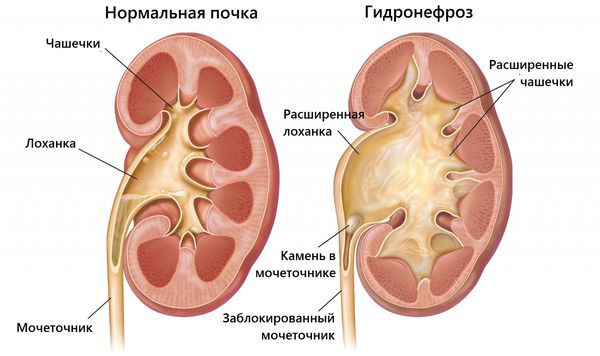
Почечная колика возникает, когда из-за нарушения оттока мочи из почки в мочевой пузырь повышается давление в почечной лоханке и нарушается кровоснабжение почки. Основная причина этого состояния — камень в почке или в мочеточнике при мочекаменной болезни.
Также почечная колика может быть синдромом ряда других урологических заболеваний:
Факторы риска развития почечной колики
Выделяют немодифицируемые (неизменяемые) и модифицируемые (изменяемые) факторы риска:
1. Немодифицируемые факторы риска связаны с полом, наследственностью и демографическими особенностями, например с географическим положением страны. На них нельзя повлиять. Например, мочекаменная болезнь часто встречается на территории России и Республики Беларусь. Вероятнее всего, это обусловлено жёсткой питьевой водой с повышенным содержанием солей кальция и особенностями питания: большим количеством поваренной соли в пище, избытком белка, кислой и острой пищей, которая увеличивает кислотность мочи.
2. Модифицируемые факторы можно скорректировать и тем самым снизить риск развития почечной колики. Так как основной причиной болевого приступа является мочекаменная болезнь, нужно в первую очередь корректировать факторы, провоцирующие развитие мочевых камней. К ним относятся :
Мочекаменная болезнь сейчас рассматривается не только как изолированное заболевание, но и как одно из проявлений метаболического синдрома, при котором нарушается обмен веществ. Кроме мочекаменной болезни, при метаболическом синдроме часто встречаются:
Сочетание этих нарушений повышает риск образования камней в почках. Например, сахарный диабет увеличивает риск мочекаменной болезни в 1,3 раза, ожирение — в 1,5–2 раза, а при наличии трёх заболеваний из вышеперечисленных риск возрастает в 2,5 раза. Стоит отметить, что ожирение — более значимый фактор риска камнеобразования, чем погрешности в диете.
Симптомы почечной колики
Распространение боли при почечной колике зависит от локализации камня:
Кроме боли пациент может чувствовать общее недомогание: тошноту, рвоту, повышение температуры до субфебрильных значений (37,0–37,9 ˚C). Иногда бледнеет кожа и появляется холодный пот.
Характерной чертой почечной колики также являются расстройства мочеиспускания: боли, рези, изменение характера мочеиспускания, изменение цвета и консистенции мочи, например появление примеси крови, слизи и гноя.
Во время приступа состав мочи может не меняться, так как она выводится только из здоровой почки. Когда приступ прекращается и отток мочи из поражённой почки восстанавливается, в моче может появиться кровь.
Все перечисленные симптомы почечной колики могут возникнуть у здорового с виду человека, которого раньше ничего не беспокоило. В связи с этим всем без исключения рекомендуется проходить плановую диспансеризацию каждые три года. Это позволит своевременно обнаружить заболевания, которые могут спровоцировать почечную колику.
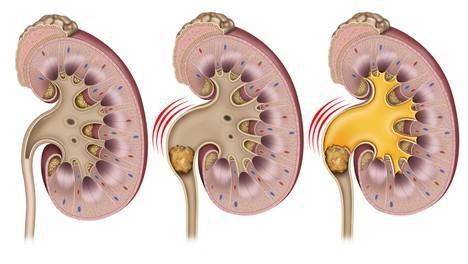
Патогенез почечной колики
В основе патогенеза почечной колики лежит острое нарушение оттока мочи из почки в мочевой пузырь, что приводит к скоплению мочи в чашечно-лоханочной системе.
В переполненной лоханке повышается давление, оно достигает 70–150 см вод. ст. (при норме 10–15 см вод. ст. с колебаниями в пределах 7 см вод. ст.). Затем р ефлекторно выделяются медиаторы воспаления (например, тромбоксан А), которые увеличивают проницаемость сосудистой стенки и расширяют сосуды, питающие почку. На время сосуд расширяется, повышается проницаемость его стенки, что ведёт к отёку почечной паренхимы. В результате почка увеличивается и растягивает фиброзную капсулу. Барорецепторы растяжения реагируют на это и передают сигнал в мозг, где формируется боль.
В кровь выбрасываются адреналин, норадреналин, которые сужают сосуды, питающие почки. Это ведёт к повышению артериального давления, снижению почечного кровотока и ишемии (недостатку кровоснабжения). Из-за отёка паренхимы и ишемии работа почки нарушается, что приводит к осложнениям во всём организме.
От рецепторов фиброзной капсулы почки раздражение переходит на рецепторы брыжейки тонкого кишечника, и развивается гастроинтестинальный синдром, который сопровождается тошнотой, рвотой, задержкой стула и газов.
Также раздражение может распространяться по ходу мочевых путей на мочевой пузырь. Из-за этого появляются расстройства мочеиспускания.
Классификация и стадии развития почечной колики
По типу протекания патологии почечная колика делится на впервые возникшую и рецидивирующую. То, как будет протекать патология, прежде всего зависит от причины заболевания и особенностей организма. Почечная колика может возникнуть вновь после восстановления оттока мочи, если причина, вызвавшая колику, не была устранена. В таком случае приступы будут повторяться до непосредственного разрешения причины.
По причинам возникновения почечную колику можно разделить на несколько групп:
Осложнения почечной колики
Осложнения при почечной колике связаны прежде всего с обструкцией почки или мочеточника и нарушением оттока мочи. К таким осложнениям относятся:
Диагностика почечной колики
Осмотр и сбор анамнеза
Почечная колика чаще всего является признаком мочекаменной болезни, о наличии которой пациенты знают по предыдущим эпизодам почечной колики, выделению конкрементов с мочой и результатам проведённых ранее обследований.
Чтобы оценить состояние пациента и исключить осложнения, нужно оценить жизненные показатели пациента: частоту пульса и дыхания, артериальное давление, температуру тела, количество отделяемой мочи. Повышение температуры тела при почечной колике может свидетельствовать о развитии обструктивного пиелонефрита. В этом случае больного необходимо госпитализировать и обследовать в условиях стационара.
Лихорадка может являться симптомом инфекционного процесса. Из-за выраженных болей, вызванных обструкцией мочеточника, может отмечаться тахикардия, тахипноэ, бледность кожи. Гипотония и нарушение сознания могут быть признаками сепсиса и бактериотоксического шока.
При подозрении на патологию почек в первую очередь врач осматривает переднюю брюшную стенку, область почек и наружные половые органы, а также простукивает и прощупывает двумя руками проблемные зоны, чтобы исключить острую хирургическую патологию.
Лабораторная диагностика
Инструментальная диагностика
После лабораторных исследований необходимо выяснить непосредственную причину развития почечной колики. Для этого проводится инструментальная диагностика.
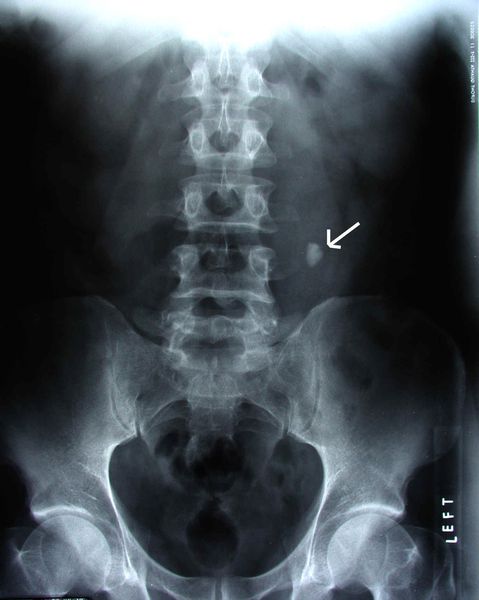
Обзорная рентгенография без контрастирования. Выполняется, если невозможно сделать КТ, и только в сочетании с УЗИ органов мочевой системы. Наиболее частой причиной почечной колики является мочекаменная болезнь, поэтому в первую очередь ищут конкременты в мочевыводящих путях с помощью обзорной рентгенографии без контрастирования. Она позволяет определить рентгеноконтрастные конкременты, содержащие соли кальция и фосфора (оксалатные и фосфатные).
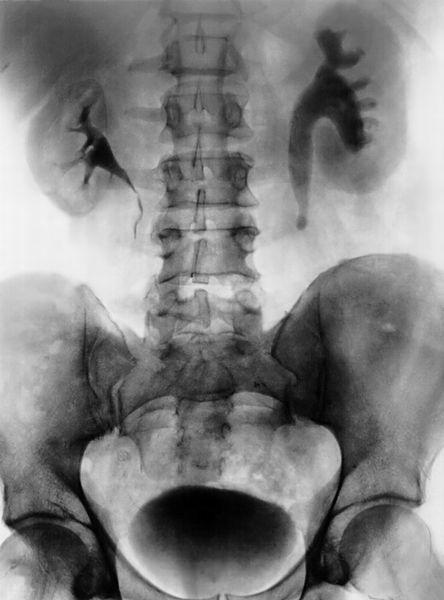
Экскреторная урография. Это рентгенологический метод исследования мочевыводящих путей, который позволяет получить наиболее полную картину анатомо-физиологического состояния почек и проходимости мочевыводящих путей. Метод основан на способности почки выделять рентгеноконтрастные вещества, которые перед исследованием вводят в организм. В результате на рентгенограммах получается изображение почек и мочевых путей. Исследуются контуры чашечек и лоханки, определяется наличие изгибов мочеточника, расширения чашечно-лоханочной системы, подвижности и смещаемости почек.
Исследование не проводят, если есть аллергия на компоненты контраста или сопутствующие заболевания, которые ограничивают применение рентгеноконтрастного препарата: артериальная гипертензия, патология печени и др.
Точность исследования зависит от подготовки кишечника к исследованию. Если процедуры проводится экстренно, подготовка не проводится. Однако в плановом порядке пациенту рекомендуется освободить и очистить кишечник. Для этого необходимо за 48 часов до исследования исключить чёрный хлеб, сладкие блюда, а также свежие фрукты и овощи, включая капусту и бобовые (фасоль, горох). Вечером накануне и утром в день исследования нужно сделать очистительную клизму.
УЗИ органов мочевой системы. При подозрении на почечную колику у беременных пациенток в первую очередь выполняется УЗИ почек. Исследование помогает заподозрить расширение полостной системы почек и наличие конкрементов. Диагностическая значимость УЗИ зависит от класса ультразвуковой аппаратуры и квалификации врача, поэтому метод необходимо использовать в комбинации с другими.
Дифференциальная диагностика
Почечную колику следует отличать от заболеваний со схожей симптоматикой. К ним относятся:
Лечение почечной колики
На первом этапе лечения при почечной колике необходимо купировать боль. Если боль не проходит, пациента нужно экстренно госпитализировать в урологический стационар. Плановая госпитализация, как правило, показана для проведения операции при рецидивирующих приступах почечной колики.
Консервативное лечение
Препаратами первой помощи являются ненаркотические анальгетики (нестероидные противовоспалительные средства), например Кеторолак, и спазмолитики (Бускопан, Спазмалгон, Спазмалин, Брал, Максиган и др.). Их вводят внутривенно: так эффект наступает быстрее и не зависит от состояния желудочно-кишечного тракта и печени.
Эффективная фармакологическая формула для снятия болевого синдрома при почечной колике: анальгетик + два спазмолитика с разным механизмом действия.
Диклофенак и Ибупрофен также применяются при почечной колике. Однако они повышают риск сердечно-сосудистых осложнений, поэтому противопоказаны пациентам с сердечно-сосудистой недостаточностью, ишемической болезнью сердца, заболеваниями периферических сосудов и цереброваскулярной патологией.
Применять одновременно несколько препаратов одной группы также не рекомендуется, так как эффективность такого подхода не подтверждается.
Амбулаторное лечение. Камнеизгоняющая терапия. После купирования болевого синдрома пациентов направляют на амбулаторное лечение. Если размер камня больше 5 и меньше 10 мм и болевой синдром удаётся контролировать, врач назначает камнеизгоняющую терапию. Для этого применяются альфа1-адреноблокаторы, которые помогают вывести конкременты: Тамсулозин, Алфузозин, Теразозин, Силодозин. Примерно две трети камней мочеточника выходят самостоятельно в течение четырёх недель.
Также врач даёт рекомендации по коррекции питания и образа жизни. Прежде всего следует соблюдать диету № 7, которая исключает наваристые мясные, рыбные и грибные бульоны, соленья, жирные сорта мяса и рыбы, сосиски, колбасы, копчёности, крепкие кофе и чай, а также продукты, содержащие повышенное количество поваренной соли. В качестве симптоматической терапии возможно использование грелок и тёплых ванн.
Ряд экспертов рекомендует потребление жидкости более двух литров в сутки, чтобы предотвратить обезвоживание организма, особенно при приёме препаратов с потенциальным нефротоксическим действием (например, НПВС).
Пациент может находиться на амбулаторном лечении от нескольких суток до нескольких недель.
Хирургическое лечение
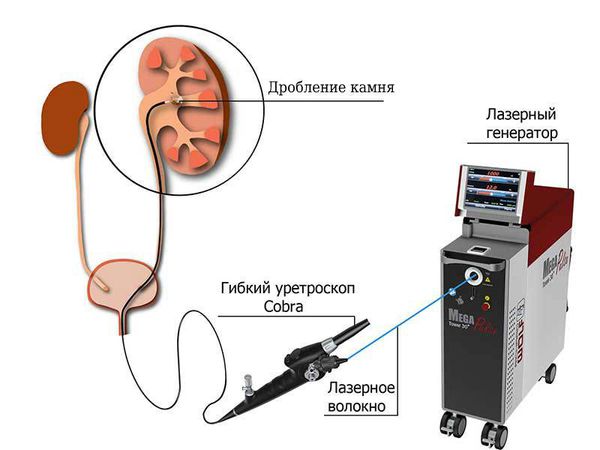
1. Литотрипсия. Если болевой синдром не удаётся контролировать, самопроизвольное отхождение камня маловероятно, у пациента нет симптомов инфекционно-воспалительного процесса и в медицинском учреждении есть техническая возможность, рекомендуется выполнить неотложную контактную уретеролитотрипсию или дистанционную ударно-волновую литотрипсию. Литотрипсия дословно переводится как «камнедробление». Эти процедуры позволяют без разрезов удалить камни из мочеточника или почки, что помогает избавить пациента от боли и предотвратить осложнения.
При контактной уретеролитотрипсии через утретру в мочеточник вводится уретероскоп. Обнаружив камень, специалист целенаправленно подаёт на него импульс необходимой мощности, который разрушает конкремент на мелкие кусочки. Эти фрагменты затем самостоятельно выходят с мочой через уретру. Различают лазерную, пневматическую и ультразвуковую уретеролитотрипсию. Отдельный вид удаления камней из мочеточника через уретру — уретеролитоэкстракция, когда конкремент удаляется с помощью специальной петли или щипцов (при размере конкремента менее 5 мм).
Дистанционная ударно-волновая литотрипсия (ДУВЛ) — это неинвазивный метод разрушения камней в мочевой системе при помощи ультразвуковых или электромагнитных волн направленного действия.
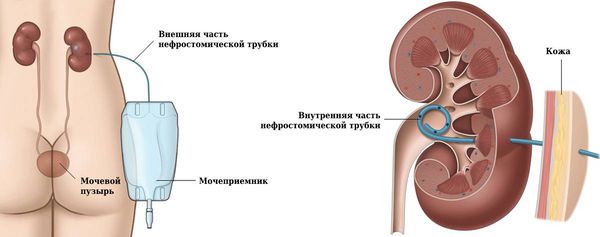
При чрескожной пункционной нефростомии в полость почки устанавливают нефростому (дренаж), по которой моча поступает во внешние системы сбора. Операция малотравматичная, поэтому проводится под местной анестезией. Срок, на который устанавливается нефростома, зависит от показаний, выраженности патологических изменений и тактики дальнейшего лечения.
Установка внутреннего мочеточникового стента относится к малоинвазивным вмешательствам, которые можно проводить под спинномозговой или внутривенной анестезией. После установки стента пациент находится в стационаре до улучшения клинических и лабораторных показателей. В это время врач оценивает состояние больного, правильность установки стента, его проходимость и другие характеристики. После операции пациенту рекомендуется пить больше воды (в первые сутки до 2–3 литров) и исключить физические нагрузки.
Прогноз. Профилактика
Неблагоприятный прогноз может быть связан с поздней диагностикой причины, отсутствием лечения и наличием сопутствующих заболеваний: хронической почечной недостаточности, аномалии развития мочевыводящих путей, стойкой артериальной гипертензии, нарушения ритма, патологии миокарда (миокардитов, инфаркта миокарда), сахарного диабета, метаболического синдрома и др.
Профилактика почечной колики
Профилактика острых болевых приступов состоит в своевременной диагностике и лечении патологических состояний, которые могут спровоцировать развитие почечной колики. Также рекомендуется:
Помощь при запорах у детей
Если у детей формируются привычные запоры — это становится серьезной проблемой для родителей. Малыши отказываются садиться на горшок, плачут, испытывают дискомфорт, если стула нет несколько суток. Иногда из-за плотного стула дети сознательно сдерживают дефекацию, и необходима скорая помощь для того, чтобы малыш опорожнил кишечник. Но далеко не все методы допустимы, взрослые лекарства и методики не применимы в раннем возрасте, они могут существенно навредить. Какие же методы и средства необходимы, чем можно помочь?
Особенности формирования запоров в раннем возрасте
Чтобы родители лучше понимали, какие методы и способы облегчения проблемы можно применять у детей, нужно разобраться в механизмах формирования запоров и нормальной работе кишечника. Пищеварительная система начинает активно работать еще во внутриутробном периоде, когда плод совершает глотательные движения, в желудок и кишечник попадают околоплодные воды. Они постепенно перевариваются, что тренирует ферментную систему и перистальтику кишечника. К концу внутриутробной жизни в прямой кишке копится первородный кал — меконий, он отходит сразу после рождения, запуская активную работу кишечника, формируется уже нормальный детский стул.
Работа кишечных стенок осуществляется под контролем нервной системы и гормонов, при участии пищеварительных ферментов. Пища продвигается по пищеварительной трубке в одном направлении, от рта к анусу за счет перистальтических движений (волнообразные сокращения). Есть вещества, которые ее ускоряют, а есть те, что замедляют. Если преобладает плотная пища с дефицитом жидкости, желчи в кишечнике и сниженного тонуса мышц, может образоваться запор.
Каловые массы образуются в толстой кишке, где из них всасывается избыток жидкости. Если пищи мало, она плотная, тогда ее продвижение затрудняется, стул обезвоживается — в результате формируется запор. Если дети мало двигаются, у них не стимулируются мышцы передней брюшной стенки и петли кишечника, это также способствует запорам.
Скорая помощь при запоре — когда это нужно?
Нередко возникают такие ситуации, когда дети плачут, не могут самостоятельно опорожнить кишечник, и им нужна скорая помощь в решении этой проблемы. Оказать ее могут сами родители, применяя деликатные и безопасные средства. Есть ситуации, в которых нужно приступать к оказанию малышу скорой помощи, не дожидаясь врача. К ним относят:
Если после дефекации на фоне запора из ануса продолжает выделяться кровь, нужна скорая помощь, чтобы исключить серьезные осложнения в области прямой кишки. Кроме того, особенно тревожны на фоне запоров отказы от еды, плач и нежелание садиться на горшок. Стоит также немедленно обратиться к врачу, если на фоне запоров или после их лечения появилось недержание кала.
Помощь родителей при запорах
Естественно, что решением проблемы запоров станет устранение их непосредственной причины, чем и должны заниматься родители. Но если дети несколько дней не могут опорожниться, что ведет к нарушению самочувствия, сначала им должна быть оказана скорая помощь для облегчения состояния. Самое верное в этом случае решение, но применяемое только в качестве однократной меры для отхождения стула — это клизма. Родители могут провести ее дома, используя резиновую грушу и теплую кипяченую воду. Если запор длительный и сильный, можно усилить эффект добавлением к воде чайной ложки глицерина.
Если нет возможности провести клизму, родители могут в качестве неотложной помощи использовать глицериновые свечки. Если это новорожденные дети, им применяют четверть свечки, детям 1-3 лет — половинку, после этого возраста можно использовать целую свечку. Также на помощь могут прийти аптечные средства — микроклизмы Микролакс, полностью готовые к применению.
Что запрещено: лекарства, народные средства и не только
Есть целый ряд мероприятий, которые родителям применять у детей запрещается. Так, речь, прежде всего, идет о применении таких жестоких народных средств, как кусочки мыла или стимуляция градусниками или ватными палочками. Эти средства наносят ожог слизистой (мыло) или механическую травму как слизистой, так и мышц ануса.
Родители ни в коем случае не должны применять взрослые слабительные лекарства для устранения запоров у детей. Они могут привести к поносам, серьезным осложнениям и сильной боли в животе. Запрещены также и детские лекарства без назначения врача. Важно помнить о том, что за счет лекарств зачастую не устраняется причина запора, а только его последствия, они не лечат. Также родители не должны делать клизмы или слабительные средства методами для постоянного применения, они только усугубляют ситуацию. Постоянное внешнее воздействие ослабляет рефлекс на дефекацию, в итоге без клизмы или свечки дети просто не могут уже опорожняться. Важно за счет питания и дополнительного питья, приема клетчатки, двигательного режима формировать мягкий стул, который будет отходить без дискомфорта.
Если у детей формируется боязнь горшка?
Нередко боли при дефекации и запоры формируют у детей боязнь горшка, бороться с ней непросто. Важно, чтобы родители проявили тактичность и мягкость, на время можно отказаться от горшка, предложив заменить его унитазом, либо, пока не сформируется нормальный стул — вернуться к подгузникам (если допускает возраст). Важно говорить с детьми, убеждать их в том, что боли не будет, что проблема решена, хвалить за каждый удачный эпизод дефекации на горшке. Можно купить вместе с крохой новый горшок, с которым не будет неприятных ассоциаций, тогда детям будет легче снова начать им пользоваться.
Кожные высыпания у детей
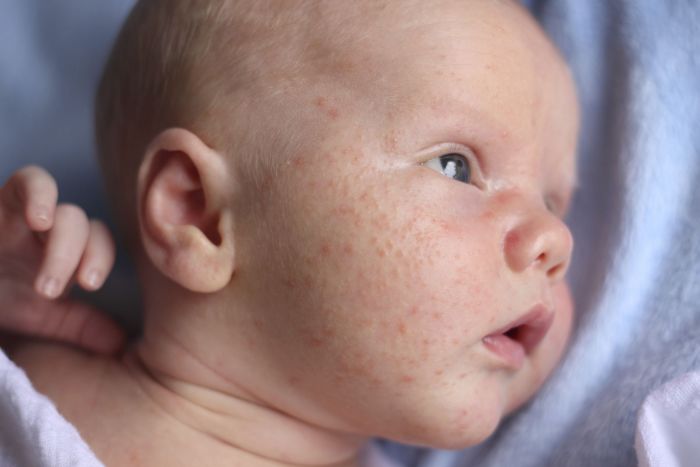
Сыпь на коже у ребенка всегда вызывает сильное беспокойство у родителей. Не всегда этот симптом означает опасное заболевание, но появление любых подозрительных высыпаний – повод обратиться к педиатру.
Особенности детской кожи
Кожа, как и большинство других органов и систем, постепенно развивается до наступления половой зрелости. У ребенка она функционально и структурно отличается большей чувствительностью к внешним воздействиям и аллергическим реакциям. При этом потовые и сальные железы еще не работают надлежащим образом, что связано с недостаточным развитием иннервации кожи.
В то же время, кожные покровы с самого рождения принимают активное участие в метаболизме и дыхании за счет множества поверхностно расположенных сосудов. Из-за этого кожные заболевания часто сильно сказываются на общем состоянии ребенка.
Виды сыпи у детей
Кожная сыпь, вызванная тем или иным заболеванием, обычно имеет свои особенности. Наиболее распространенные виды сыпи включают:
Болезни, которые вызывают кожные высыпания у детей
Высыпания на коже малыша могут свидетельствовать о различных заболеваниях, чаще всего – инфекциях и аллергических реакциях.
Детская розеола
Детская розеола или внезапная экзантема – это детское инфекционное заболевание, возникающее при инфицировании вирусами герпеса человека 6 или 7 типа. Чаще всего наблюдается в возрасте от 6 месяцев до 2 лет.
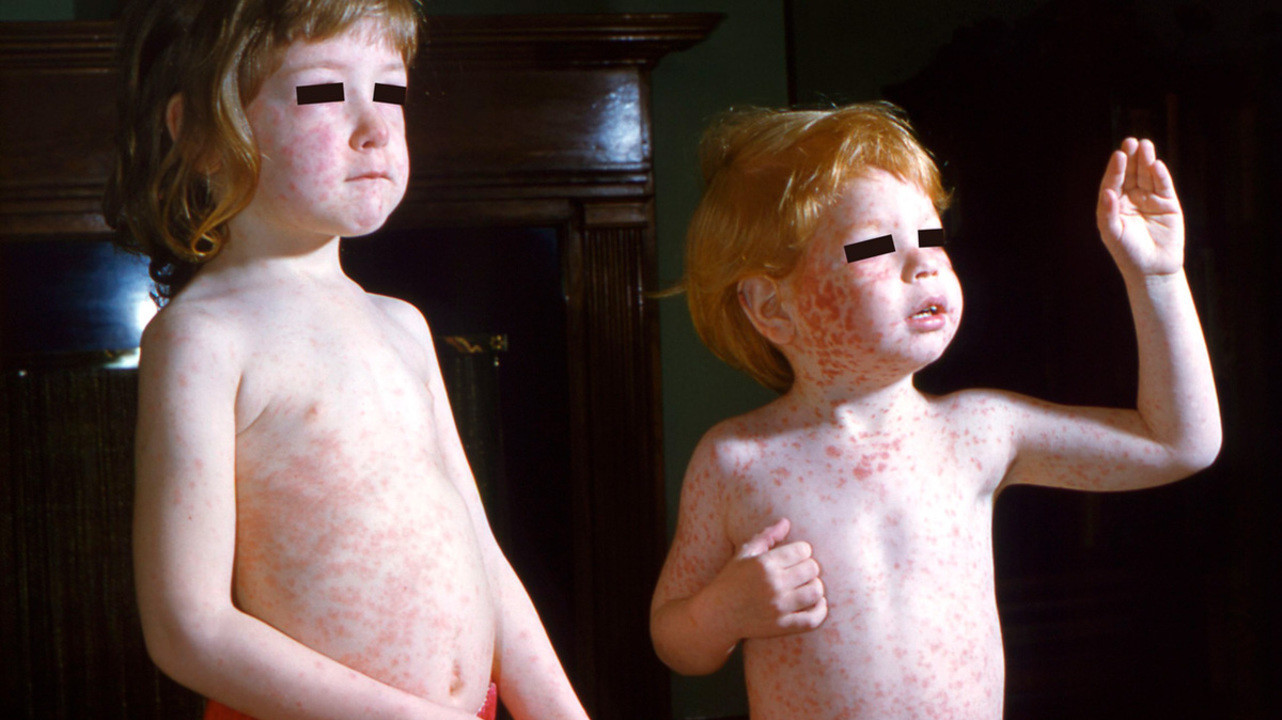
Внезапная экзантема сопровождается повышением температуры тела до 39-40°С, сохраняющимся на протяжении 3-5 дней, после чего на коже ребенка появляется яркая красная макулопапулезная сыпь. Она возникает на поверхности груди и живота, распространяясь по всему телу (рис. 1). Элементы сыпи, как правило, не ощущаются пальцами, но иногда могут быть и приподняты. Они пропадают при растягивании кожи или надавливании на них стеклом стакана.
При детской розеоле вокруг некоторых элементов сыпи могут быть белые кольца. Нередко сыпь ограничивается только туловищем и, не успев достичь лица и конечностей, пропадает. Сыпь не причиняет дискомфорта или зуда, однако дети на это время обычно становятся резко капризными и «несносными»; сыпь длится от нескольких часов до нескольких суток, а затем исчезает, не оставляя пигментации или шелушения. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Детская розеола лечиться симптоматически, преимущественно – жаропонижающими средствами и обильным питьем. При иммунодефицитных состояниях (ВИЧ-инфекции, врожденных нарушениях работы иммунной системы) дополнительно назначаются противогерпетические препараты.
Как бы тяжело ни текла детская розеола, она совершенно безопасна. Осложнения крайне редки и, как правило, ограничиваются фебрильными судорогами. Отрывок из книги Сергея Бутрия «Здоровье ребенка: современный подход. как научиться справляться с болезнями и собственной паникой».
Энтеровирусные экзантемы: турецкая ветрянка и энтеровирусный фарингит
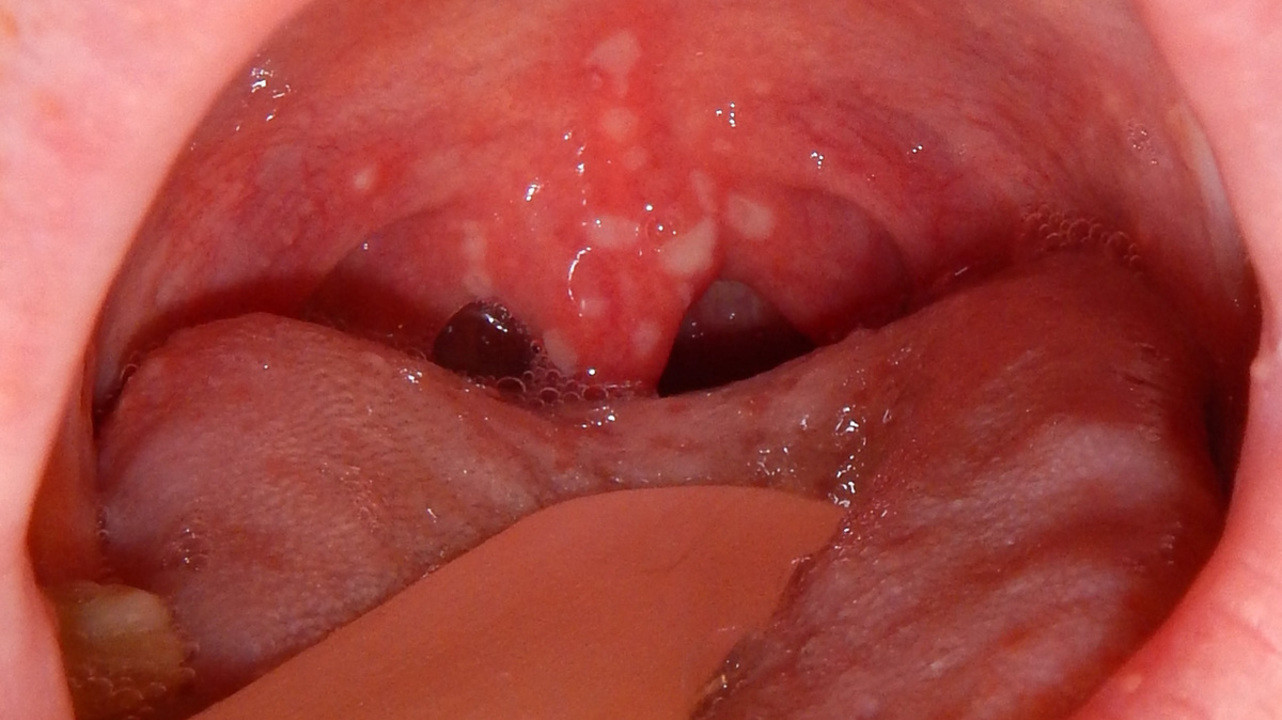
Вирусная пузырчатка, также известная как турецкая ветрянка, вызывается энтеровирусом 71 (EV-71). Энтеровирусный фарингит вызывается вирусами Коксаки А16, В2, В5. Встречаются они преимущественно среди детей возрастом до 10 лет, инфицирование часто происходит во время отдыха в южных странах.
Первичными признаками патологий являются боль во рту и горле, из-за чего ребенок отказывается от еды и даже не глотает слюну, а сплевывает ее. Далее температура тела повышается до 39°С. Лихорадка сохраняется порядка 4 дней и сопровождается тошнотой и рвотой, утратой аппетита и чрезмерной раздражительностью. При энтеровирусном фарингите маленькие белые язвочки возникают обычно только на небных дужках (рис. 2), а вот турецкая ветрянка – это высыпания по всему рту, включая язык, вокруг рта, на ладонях и ступнях. Сыпь на коже может напоминать ветрянку – красные пятна или пузырьки.
Ветрянка
Ветряная оспа или ветрянка – инфекционное заболевание, вызываемое вирусом герпеса человека 3 типа (Varicella Zoster). Болеют ею люди любого возраста, но преимущественно это дети 5-9 лет.
Основной симптом – кожные высыпания, имеющие определенную очередность развития. Первыми появляются небольшие пятна розового цвета, быстро трансформирующиеся в папулы, а затем – в везикулы (рис. 3) с покраснением вокруг. Спустя пару дней они вскрываются или высыхают, образуя на своей поверхности корки темно-красного, бурого цвета. Характерная особенность – сильный зуд.
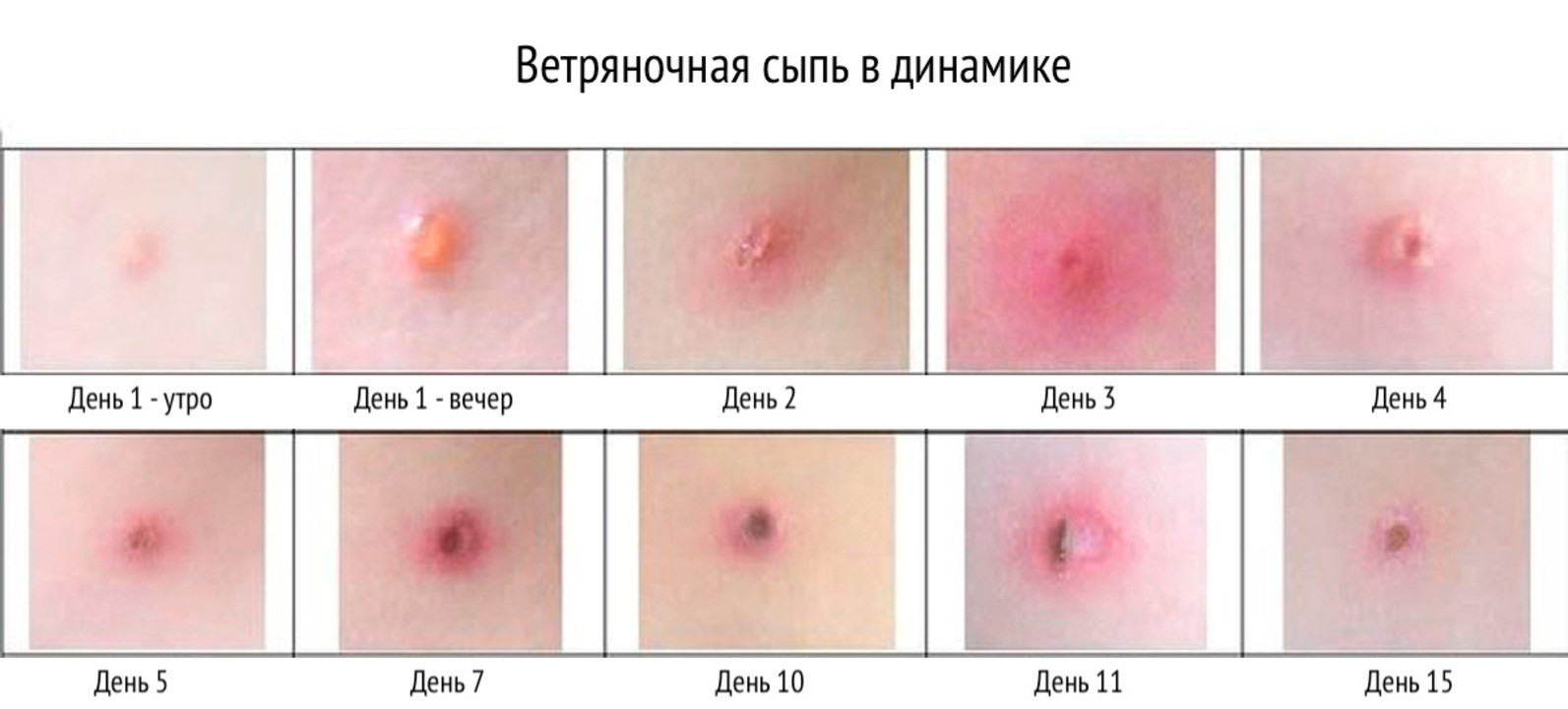
Суммарно период высыпаний длиться от 2 до 9 дней. Общее состояние при этом практически не страдает, но может возникать лихорадка.
Лекарств, которые позволяют полностью устранить вирус, не существует, поэтому тактика лечения направлена на устранение симптомов и нормализацию состояния ребенка:
Осложнения ветрянки возникают на фоне подавления иммунной системы организма. К ним относятся: воспаление легких (пневмония), поражения нервной системы (невралгии, менингиты, энцефалиты, поражение лицевого нерва), глаз (кератит, конъюнктивит, увеит) и др.
Важно! Для профилактики ветрянки, в особенности взрослым, на фоне ослабленного иммунитета и высокого риска осложнений, рекомендована вакцинация. Также она может проводиться в качестве экстренной профилактики в сроки до 2 дней с момента контакта с больным человеком.
Корь – вирусное инфекционное заболевание. Зачастую оно встречается невакцинированных детей от 2 до 5 лет и в более старшем возрасте.
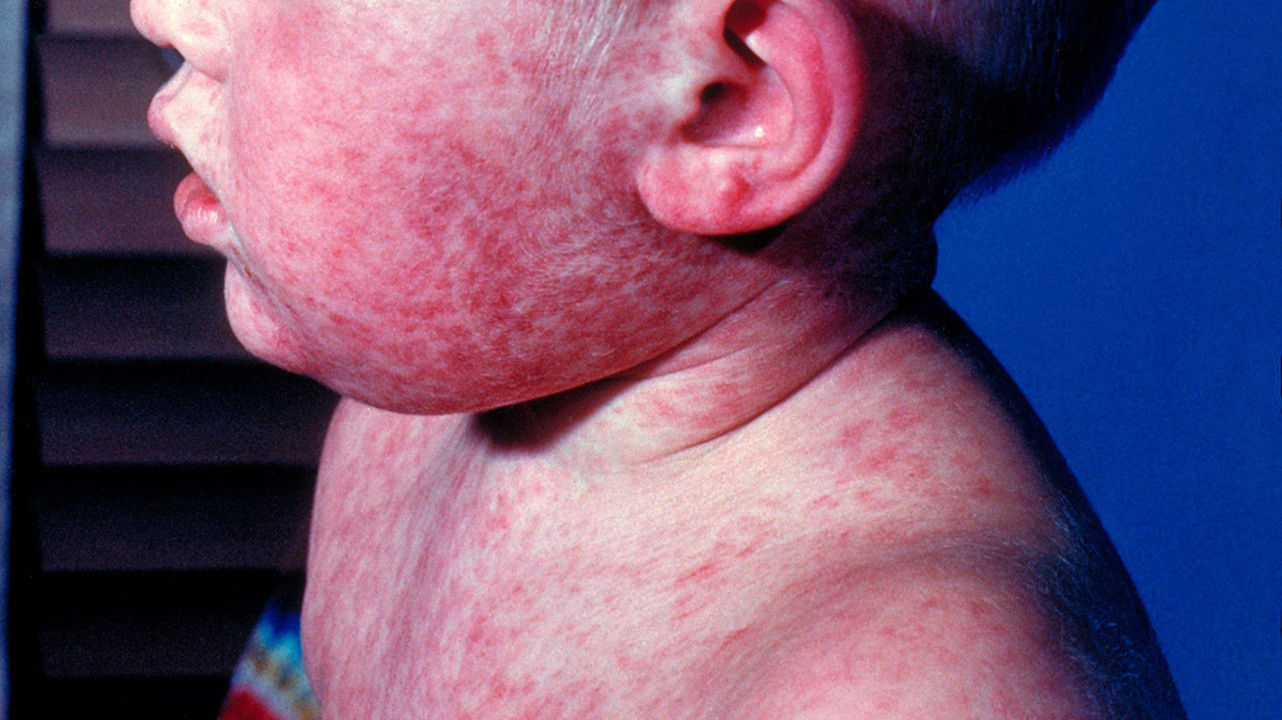
Дебютирует корь с резкого повышения температуры до 39-40°С, сухого кашля, насморка, головной боли, осиплости. Характерные особенности – отек и покраснение век, зева и красные пятна на небе. На 2-3 день развития возникает специфический для кори симптом – пятна Филатова-Бельского-Коплика. Это белые пятна с красным обрамлением, наблюдающиеся на внутренней поверхности щек возле коренных зубов. На 4-5 день от появления первых признаков заболевания эти пятна исчезают, а им на смену приходит кожная сыпь.
Первичная локализация коревой папулезной сыпи – внешняя поверхность локтя, колени, пальцы. Далее она распространяется по всему телу (рис. 4). Элементы сыпи окружаются красными пятнами и склонны сливаться друг с другом. Через 4 дня с момента их появления состояние ребенка нормализуется, а элементы сыпи становятся более темными и шелушатся. Остаточные явления и пигментация исчезают через 7-10 дней.
Специфического лечения кори не разработано, помощь ребенку подразумевает борьбу с отдельно взятыми симптомами:
Корь весьма опасна. Возможные осложнения кори:
Скарлатина
Скарлатина – это бактериальная инфекция, вызываемая бета-гемолитическим стрептококком группы А. В большинстве случаев заболевание возникает у детей от 3 до 7 лет.
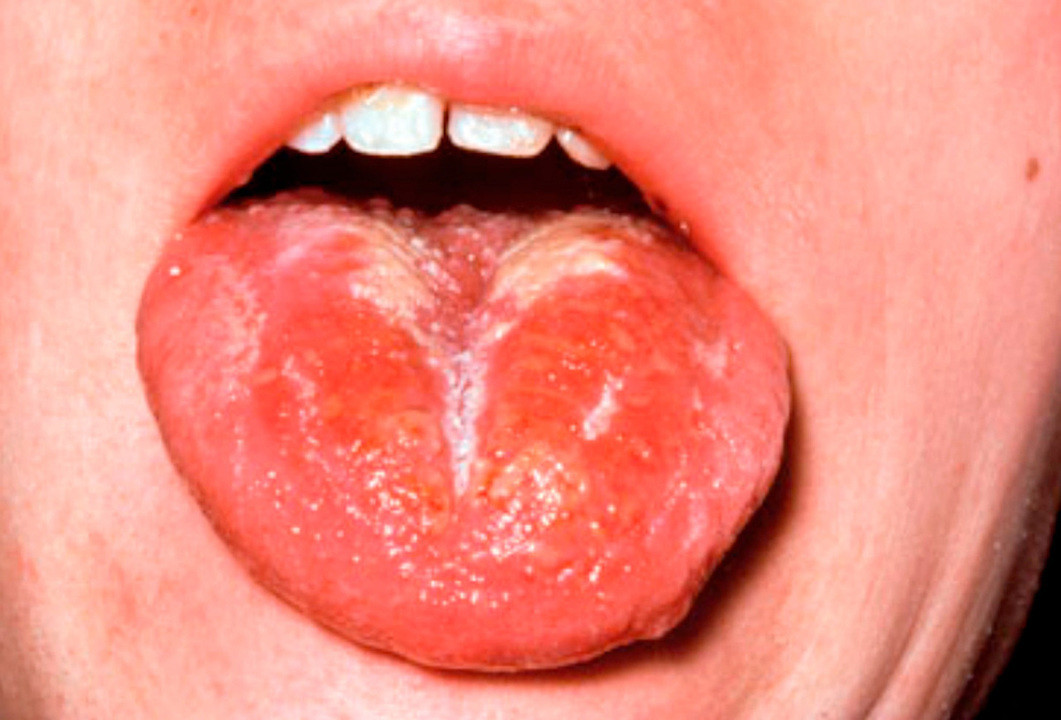
Первым проявлением скарлатины является интоксикационный синдром – повышение температуры тела до 38-39°С, головная боль, общая слабость и утрата аппетита. На 2-4 сутки с момента появления первых признаков заболевания возникает один из характерных симптомов – «малиновый язык» (рис. 5). Он проявляется выраженной зернистостью и ярко-красными цветом поверхности. Также возникает ангина – воспаление небных миндалин.
С первых дней развития скарлатины появляется характерная красная мелкоточечная сыпь, которая не исчезает при нажатии стеклом, а при прикладывании усилий становиться желтоватой. Она располагается на сгибательных поверхностях: внутренних частях локтей, под коленями, в паховых ямках, на щеках и боках туловища. Сохраняется до 1 недели, после чего исчезает, не оставляя за собою пигментаций. Специфический признак – бледность носогубного треугольника.
Еще одна характерная особенность скарлатины – шелушение кожи, происходящее после исчезновения сыпи. При этом кожа «отходит» целыми пластами в области ладоней и стоп, в то время как в других участках – небольшими фрагментами.
В основе лечения лежат антибиотики из группы пенициллинов. В качестве вспомогательных средств используются витамин С и витамины группы В, симптоматические препараты. Рекомендовано обильное теплое питье и постельный режим. При тяжелом течении используются глюкокортикостероиды и внутривенное капельное введение растворов глюкозы и плазмозаменителей.
Наиболее распространенные осложнения скарлатины: средний отит, гайморит и фронтит (воспаление верхнечелюстной и лобной придаточных пазух носа соответственно), шейный лимфаденит (воспаление лимфатических узлов шейной области).
Краснуха
Возбудитель краснухи – вирус Rubella virus. Основная масса больных – дети в возрасте от 3 до 9 лет.
Краснуха начинается с интоксикационного синдрома умеренной выраженности: лихорадки до 38-38,5°С, головной боли и повышенной утомляемости, признаков фарингита и конъюнктивита, выраженного увеличения лимфатических узлов шейной и затылочной области.
Спустя 1,5-2 дня с момента начала заболевания возникает кожная сыпь в виде пятен, которая распространяется нисходящим путем в течение нескольких часов – возникая на лице, постепенно переходит на туловище и конечности. Внешне высыпания изначально напоминают корь, затем – скарлатину. Зуд и шелушение при этом отсутствуют, а пятна, в отличие от кори, не сливаются между собой. Основная масса пятен располагается на ягодицах и пояснице, наружной поверхности локтей и коленях. Спустя 3-5 дней сыпь бесследно исчезает.
Специфическое лечение для краснухи отсутствует, а основные действия направлены на устранение отдельно взятых симптомов заболевания. Осложнения встречаются очень редко, как правило – на фоне нарушений работы иммунной системы. В таких случаях возможно развитие пневмонии, артритов, отитов.
Важно! Краснуха особенно опасна для беременных женщин, так как вызывает нарушения у плода, поэтому при планировании беременности всем непривитым следует вакцинироваться против этой инфекции.
Крапивница
Крапивница или уртикария – это вид дерматита, обусловленный аллергией. Заболевание очень распространено как среди детей, так и у взрослых. Суммарно от него страдает порядка 20% взрослого населения и 2-7% детей.
Спровоцировать развитие крапивницы могут медикаменты (чаще всего – антибиотики), различные продукты питания, вакцины и физическое воздействие: холод, солнечные лучи, механическое давление.
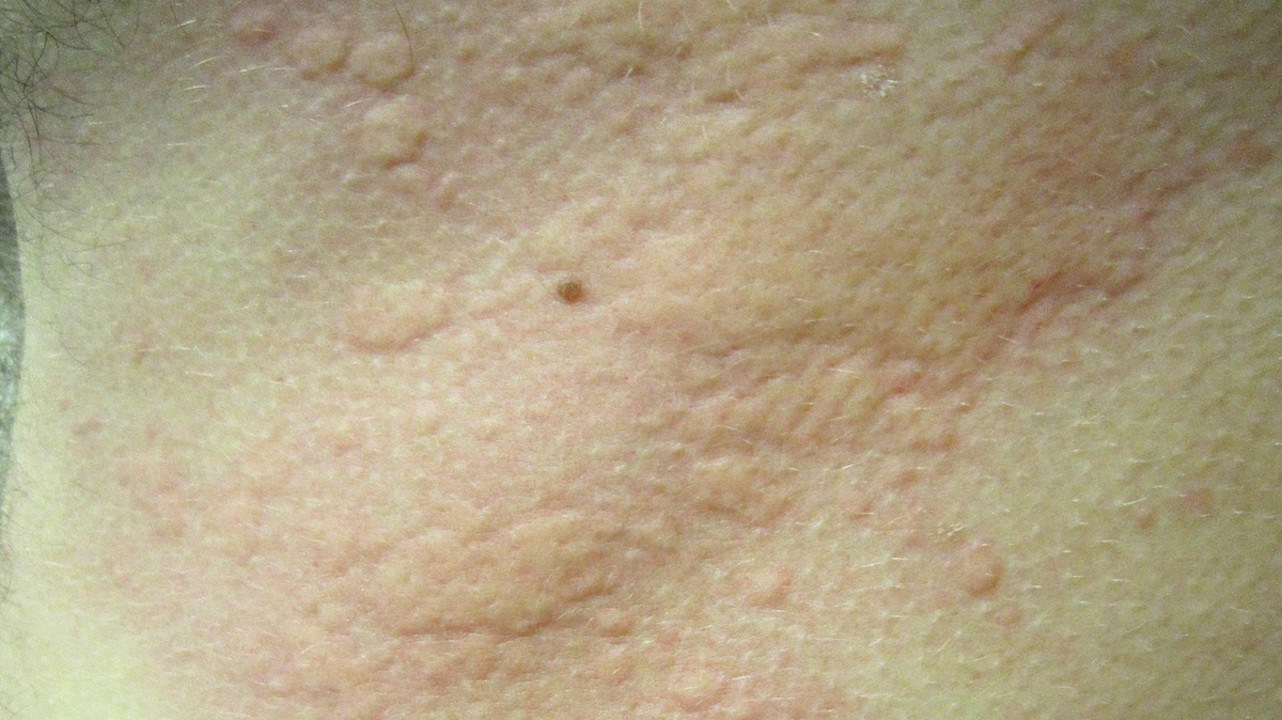
Ведущим симптомом патологии является кожная сыпь в виде плотных красных или розовых пузырьков или узелков в 2-10 мм в диаметре с четкими краями, которые становятся бледными при надавливании (рис. 6). Характерной особенностью является внезапное появление и столь же быстрое бесследное исчезновение элементов сыпи, а также сильный зуд.
Лечение, в зависимости от формы заболевания, представлено антигистаминными препаратами, блокаторами гистаминовых рецепторов или глюкокортикостероидами.
Осложнения возникают на фоне отсутствующего лечения и включают ангионевротический отек Квинке, анафилактический шок, поражения сердца и почек в виде миокардита или гломерулонефрита соответственно.
Красный плоский лишай
Красный плоский лишай – это хронический дерматит неизвестного происхождения. Большая часть больных – это люди в возрасте от 30 до 60 лет. Однако порядка 5% от общего числа пациентов – дети.
Типичная форма заболевания сопровождается появлением серо-белых папул до 2 мм в диаметре на слизистой оболочке рта, а именно: внутренней поверхности щек за коренными зубами, на боковых частях языка и на небе. Иногда высыпания могут сливаться, образуя узоры.
У части больных сыпь появляется и на коже сгибательных поверхностей конечностей рук и ног, внутренней части бедер. Она имеет вид небольших папул разной формы и розовато-фиолетового цвета с блестящей поверхностью и углублением в центре.
Лечение включает диету с ограничением соли, копченых и жареных продуктов, грубой, раздражающей слизистые оболочки пищи. В качестве медикаментозной поддержки назначаются глюкокортикостероиды.
Розовый лишай
Розовый лишай или лишай Жибера – это вариант поражения кожи, причина которого точно не установлена. Обострения возникают на фоне подавления иммунитета – простуды, переохлаждения, хронического стресса и др. Больше всего случаев этой патологии отмечается у лиц в возрасте от 20 до 40 лет, а также у подростков.
Заболевание начинается с образования первичного шелушащегося очага розоватого или желтоватого цвета от 1 до 10 см в диаметре с четким ободком. Спустя 1-2 недели на теле и конечностях возникают вторичные бляшки и папулы меньшего размера – до 2 см (рис. 7). Постепенно элементы сыпи бледнеют, а внешний край становится более шероховатым. Сопутствовать сыпи может зуд, лихорадка и другие проявления интоксикационного синдрома.
Заболевание склонно к самостоятельному излечению в течение 4-5 недель. Лечение преимущественно местное в виде мазей на основе глюкокортикостероидов, а для борьбы с зудом и лихорадкой назначаются антигистаминные препараты и НПВС.
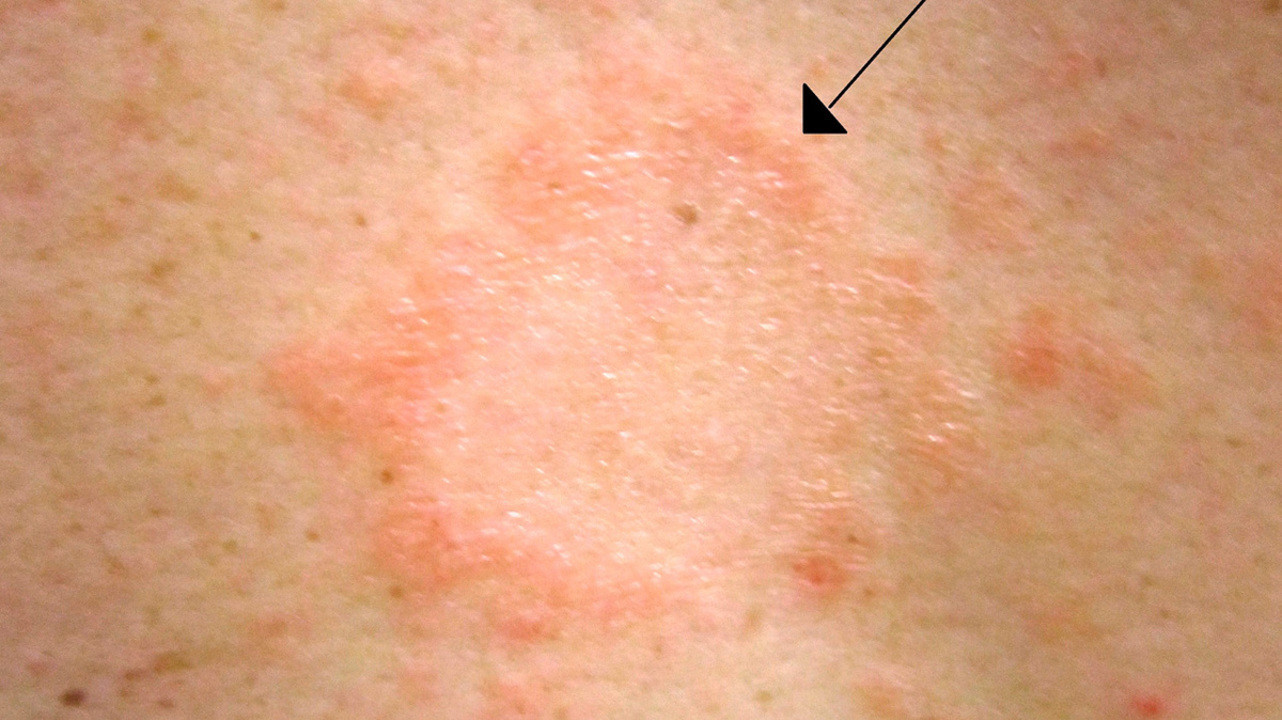
Атопический дерматит
Атопический дерматит или экзема представляет собой генетически обусловленное воспалительное поражение кожи, имеющее аутоиммунную природу. Чаще всего болеют дети до 14 лет, проживающие в больших, индустриальных городах.
Атопический дерматит развивается с вероятностью в 80%, если у обоих родителей в анамнезе имеется эта патология, и с 50% вероятностью, если только у одного из них.
Первые симптомы возникают в возрасте до 2 лет на фоне воздействия аллергенов, которыми могут быть пищевые продукты, пыльца растений, пыль и плесень, косметические средства.
Типичные симптомы представлены кожными высыпаниями, которые варьируют в зависимости от стадии заболевания. При обострении возникают красные пятна, папулы и маленькие везикулы, сопровождающиеся сильным зудом. У младенцев типичной локализацией является лицо, волосистая часть головы и шеи. В более старшем возрасте поражаются сгибательные поверхности конечностей, шея. В стадии ремиссии они сменяются очагами повышенной сухости кожи, шелушения и лихенификациями. В течение года в среднем наблюдается 2-4 обострения.
При лечении используются мази и кремы на основе глюкокортикостероидов, ингибиторов кальциневрина, цинка. При тяжелом течении гормональные препараты применяются в виде таблеток или внутривенных инъекций. Для борьбы с зудом также применяются антигистаминные средства.
Инфекционный мононуклеоз
Инфекционный мононуклеоз – результат инфицирования вирусом герпеса человека 4 типа (вирусом Эпштейна-Барр). Считается, что уже до 5-летнего возраста порядка 50% детей инфицируется этим вирусом, а его распространенность среди взрослых достигает 95% населения. Чаще всего клинические признаки патологии возникают в возрасте 14-18 лет.
Типичные симптомы инфекционного мононуклеоза включают:
Кожные высыпания отмечаются менее чем у ¼ пациентов. Чаще всего они возникают на 5-10 день течения болезни на фоне ошибочно назначенного приема антибиотиков ампициллина или амоксициллина. Сыпь представлена пятнами и папулами и располагается в области лица, туловища, бедер и плеч. Ей сопутствует отечность кожи и зуд, иногда – шелушение. Сходят высыпания в течение 5-7 дней.
Так как мононуклеоз имеет вирусное происхождение, антибиотикотерапия против него не применяется. Лечение заболевания подразумевает устранение отдельно взятых симптомов. В тяжелых случаях и при сопутствующем иммунодефиците назначаются противогерпетические препараты: ганцикловир, валацикловир.
Профилактика образования сыпи
В случаях с инфекционными заболеваниями единственный способ избежать появления сыпи – предотвратить инфицирование, а именно ограничить контакт с больными людьми и соблюдать банальные правила личной гигиены.
При аллергических патологиях важно исключить контакт с триггерами, а если это невозможно – заблаговременно принимать ранее согласованные с лечащих врачом антигистаминные или кортикостероидные препараты.
Ряд рекомендаций, которые помогут избежать кожных высыпаний другого происхождения для людей с чувствительной кожей:
Заключение
Сыпь на коже – это важный симптом многих заболеваний. Она может подсказать, с каким именно заболеванием приходиться иметь дело. Это, в свою очередь, дает возможность оказать правильную помощь до обращения к врачу, избежав ошибок или вовсе справиться с проблемой своими силами.
Когда можно класть новорожденного на животик?
Сколько родителей, столько и теорий о том, когда класть новорожденного на живот. В то время как одни родители считают, что необходимо дождаться того момента, когда отпадет пупок у ребенка, другие с первых дней уже переворачивают новорожденного на живот. Кто прав? Ответы ниже.
Что должен знать каждый родитель?
Количество преимуществ, которые могут принести с собой с приучением малыша к позиции лежания на животике, именуемые позицией пронации, может быть огромным.
Положение пронации, конечно, не панацея от всех недугов, которые могут случиться с ребенком, однако отказ от него крайне нежелателен.
С каких пор и как можно класть новорожденного на живот?
Иногда можно столкнуться с теорией, которая гласит, что одним из наиболее важных факторов, влияющих на то, когда можно положить новорожденного ребенка на живот, является отрыв пупка.
Это не совсем так. Когда роды проходят без осложнений, и ребенок здоров, в первые минуты жизни ребенок прикладывается к животу матери. Малыш лежит в этом положении в течение двух часов, при этом рекомендуется сосать грудь. Ни пуповина, ни пупочный остаток никак не являются препятствием для этого.
Кроме того, стоит помнить, что иногда пупок не отпадает через несколько недель. Скорее всего, не следует так долго ждать с переворачиванием и укладкой ребенка на животик, тем более, что, в конце концов, можно уложить малыша в положение лягушки с согнутыми ногами.
Основание, на которое необходимо поместить малыша, важно. Жесткая основа будет неудобна, а слишком мягкая может быть опасна. Если положить ребенка на подушку или мягкое пушистое одеяло лицом вниз, то ему будет трудно дышать. Мата или обычного одеяла, разложенного на полу или матраса, должно быть достаточно.
Однако вопрос, касающийся усыпления детей на животе или даже дремоты, очень спорен. В настоящее время все чаще рекомендуется, чтобы дети спали в основном на спине. Это далеко идущая мера предосторожности. Однако, пока малыш не может изменить свое положение тела или перевернуться из стороны в сторону, лучше не усыплять его на животе.
Массаж живота новорожденному
Иногда случается так, что младенец плачет и нервничает, хотя он сыт и выспался, и никто из семье все не может его угомонить. Чаще всего, причиной беспокойства здоровых грудничков являются колики, а лучшим лекарством от боли — массаж живота или пупка. Процедура позволяет убрать распирающие ощущения, успокоить малыша, ускорить процессы заживления пупка, а также предотвратить развитие пупочной грыжи у младенцев.
Как делать массаж живота новорожденному?
Техника массажной процедуры зависит от причины боли. Массаж живота от коликов состоит из легких поглаживаний по часовой стрелке обеими руками.
Также эффективным является массаж, при котором правую ладонь нужно положить на левую половину животика крохи, а левую руку тыльной стороной в нижнюю часть живота и выполнять одновременное поглаживание этих зон. Полезно также поглаживать косые мышцы живота, положив обе ладони под поясницу крохи и мягкими движениями сводить их у пупка.
Процедуру массажа живота для новорожденных активно используют для профилактики пупочной грыжи и при легкой стадии данной патологии. Для этого необходимо 3-5 раза в день производить пощипывающие движения вокруг пупка младенца таким образом, чтобы образовалась кожная складка. При этом пупок должен быть внутри такой складки.
Положите большой палец ногтем вниз, слегка прижмите его к пупку, затем медленно поверните палец ногтем вверх. Обратите внимание, что любой массаж пупка для новорожденных можно делать только через 2 недели после рождения, то есть после полного заживления пупочной ранки.
Массажные процедуры нужно выполнять только теплыми и чистыми руками. Не нужно использовать масло, так как оно дает слишком плотное сцепление с кожей крохи. Лучше всего обработать руки детской присыпкой, которая позволит рукам скользить по телу малыша, не причиняя ему неудобств.
Как помочь малышу, если у него колики?
Количество просмотров: 68 898
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 8 минут
Кишечные колики – одна из основных жалоб, которую слышат врачи-педиатры от новоиспеченных родителей в первые месяцы жизни малыша. Сам термин происходит от греческого слова «colicos», «боль в толстой кишке». Сегодня считается, что о кишечных коликах свидетельствуют внезапные громкие приступы плача ребенка, который хорошо питается и при этом полностью здоров.
В чем причина?
Неправильное вскармливание
Это наиболее часто встречающаяся причина. Колики, возникающие на фоне нарушений
режима и техники вскармливания, связаны с избыточным заглатыванием воздуха вместе с молоком и, как следствие, скоплением газов в кишечнике малыша.
Если ребенок находится на искусственном вскармливании, возникновение колик может быть связано с неправильным приготовлением смесей, использованием неподходящих по возрасту сосок, неправильным положением бутылочки в процессе кормления.
Причиной развития кишечных колик также могут стать переход на искусственное вскармливание, частые смены смесей, перекорм или, наоборот, недоедание малыша.
Функциональная незрелость пищеварительного тракта
Это вторая традиционная причина кишечных колик в раннем возрасте. Незрелость может касаться и нервной регуляции работы кишечника, и ферментативных систем. И то, и другое приводит к усилению бродильных процессов. Наиболее выраженной является функциональная незрелость у недоношенных детей и может быть связана с неблагополучным течением беременности и родов. Другие факторы: курение, употребление алкоголя матерью (в т. ч. во время грудного вскармливания), прием антибиотиков и иных средств в послеродовом периоде.
Аллергии, лактазная недостаточность, раздражающие факторы
Лактазная недостаточность, различные виды аллергии (в т. ч. на белок коровьего молока) – также распространенные причины колик у ребенка. Зачастую в таких случаях колики сопровождаются появлением у малыша признаков атопического дерматита.
По другой версии, причиной недуга может стать повышенная чувствительность малыша к некоторым факторам окружающей среды, например, когда ребенку слишком жарко или слишком холодно. Раздражающими факторами также нередко являются яркий свет, изменение погоды, мокрый подгузник и пр. Посмотрите видеоурок от JOHNSON’S Baby о том, как правильно менять подгузники. Существует мнение специалистов о том, что кишечные колики могут быть своеобразным индикатором индивидуальности ребенка, то есть дают представление о том, будет ли у него «трудный» или «легкий» характер.
Особенности появления колик у малышей
Специалисты выделяют определенную закономерность в проявлении колик. Это называется «правилом трех» и заключается в следующем:
Чаще всего кишечные колики наблюдаются в возрасте 2-4 недель, а до наступления этого времени, чтобы насытиться, малышу нужен небольшой и легко перевариваемый объем питания. После достижения 2-4 недель разовый объем питания увеличивается, что обычно приводит к проблемам с пищеварением
Как определить?
Понять, мучают ли малыша кишечные колики, просто. Как правило, приступы возникают в одно и то же время, преимущественно во второй половине дня. Обычно это происходит в процессе кормления или сразу после него. Приступ колик сопровождается повышенным газообразованием. В числе внешних проявлений возможно покраснение кожи лица, вздутие и напряжение в животике. При этом малыш может отказываться от груди, сжимать ручки в кулачки, поджимать ножки, стучать ножками. Продолжительность колик может составлять от нескольких минут и до 5-6 часов, с короткими перерывами. В таких случаях простые успокоительные меры обычно оказываются неэффективными. Отхождение газов или стула способно уменьшить болевой синдром. Несмотря на достаточно высокую частоту повторения колик, общее состояние ребенка не ухудшается, и в период между приступами малыш спокоен, хорошо питается и прибавляет в весе.
Как помочь?
Чтобы помочь устранить приступ кишечных колик и облегчить болевой синдром у грудных малышей педиатры рекомендуют следующие меры.
Слабительное средство для детей при коликах
Как правило, приступ прекращается после отхождения газов и акта дефекации. Поэтому, если перечисленные выше мероприятия оказались неэффективными, можно воспользоваться газоотводной трубочкой или клизмой. Однако обычная клизма может быть болезненной для ребенка, поскольку заставляет стенки кишечника растягиваться из-за большого объема жидкости. Учитывая данный факт, предпочтительнее использовать микроклизму.
Что делать между приступами колик?
В процессе кормления
В межприступном периоде во время кормления следите за правильностью захвата груди малышом (ареола должна захватываться полностью). Кормление должно проходить в спокойной обстановке, удобном и для мамы, и для ребенка положении.
Питание женщины должно быть разнообразным, но умеренным.
Следует избегать употребления аллергенных продуктов (цитрусовых, шоколада, клубники и пр.), продуктов, содержащих в большом количестве клетчатку (капусты, черного хлеба, винограда и пр.), цельного молока. Рекомендуется снизить количество входящих в рацион жирных продуктов и экстрактивных веществ (бульонов, приправ), а также сахара и всевозможных сладостей.
После кормления
После того, как малыш покушал, подержите его в вертикальном положении, поглаживая, пока не отойдет заглоченный вместе с молоком воздух. Детям, находящимся на искусственном вскармливании, при изнурительных приступах колик обычно рекомендуют специальные лечебные смеси, которые облегчают опорожнение кишечника. Перед их применением необходимо посоветоваться с педиатром. В некоторых случаях целесообразно назначение низколактозных смесей. Чтобы избежать заглатывания ребенком воздуха во время кормления, можно сменить соску и бутылочку. В перерывах между процедурами кормления почаще кладите малыша на животик и делайте ему массаж легкими поглаживаниями вокруг пупка по часовой стрелке, при этом прижимайте его ножки к животику.
В качестве профилактики возможно плановое применение ветрогонных и мягких спазмолитических препаратов. Согласно статистике, в 50 % случаев колики прекращаются после достижения 3-месячного возраста. Примерно у 90 % малышей – к концу 4-го месяца от рождения. Важно помнить, что кишечные колики являются не заболеванием, а способом пищеварительного тракта малыша приспособиться к новым условиям.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Запор у грудничка: при грудном, искусственном и смешанном вскармливании, что делать.

Бессонные ночи для мамочек и капризное поведение крохи может быть последствием запора у грудничка. Запором считается затрудненное опорожнение кишечника от каловых масс. Это неприятное явление причиняет дискомфорт не только взрослым, но и деткам на первом году жизни.
Редкое опорожнение — норма для грудничков. Это связано с высоким усвоением компонентов пищи. Со второго месяца жизни малыш может опорожняться 1 раз за 6 дней. Смена состава молока в этот период приводит к изменениям работы пищеварительной системы. У кормящей женщины перестает вырабатываться молозиво, которое оказывает слабительное действие, и организм ребенка адаптируется к новым условиям. При искусственном вскармливании в составе пищи так же нет слабительных компонентов.
Проявить беспокойство стоит при нервном поведении малыша. Плохое отхождение газиков, вздутие животика и редкий кал грубой консистенции или твердый в виде шариков свидетельствуют о наличии проблемы. Что делать, если у новорожденного запор, и чем опасен запор у грудничка рассмотрим подробнее в статье.
Запор у грудничка при грудном вскармливании
Определить, что именно беспокоит младенца не просто. Для этого нужно понаблюдать за поведением и внешними проявлениями ребенка.
Симптомы
Нарушение режима сна. Беспокойное поведение во время отдыха.
Слабый аппетит или его отсутствие.
Недостаточный привес.
Вздутие животика.
Капризное и беспокойное поведение во время купания. Это может быть вызвано повреждениями ануса и прямой кишки. Вода провоцирует раздражение.
Плотная консистенция стула.
При испражнении грудничок напрягается и кряхтит. Кожные покровы краснеют или синеют.
Если все вышеперечисленные признаки отсутствуют, то вероятнее всего, что запора у новорожденного тоже нет. Просто пища хорошо усваивается, и еще не настало время для дефекации. Паниковать не стоит.
Другое дело, если какие-то симптомы тревоги присутствуют, ребенок ведет себя нервно и беспокойно. В этом случае нужно немедленно обратиться за помощью к специалисту гастроэнтерологу или своему педиатру.
Причины запора у грудничка при грудном вскармливании
Особенности пищеварительной системы.
Перекорм.
Питание матери.
Лекарственные препараты.
Запор у грудничка при искусственном вскармливании
К сожалению, частым явлением у новорожденного при искусственном вскармливании становится запор. Это тревожное проявление несоответствия состава пищи потребностям организма малыша. Судить о нормах испражнения для грудничка сложно, потому что ритм жизни и циклы пищевых цепочек у каждого индивидуальные. Лучший способ выявить запор — наблюдение за поведением крохи.
Если привычный ритм не нарушен, ребенок хорошо спит, кушает и не капризничает, а просто стал реже испражняться — повода для волнений нет. Напротив, это говорит о том, что смесь подобрана правильно и состав хорошо усваивается.
Симптомы
Отказ от приема пищи.
Плач и раздражительность.
Рвотные проявления.
Ребенок поднимает или поджимает ножки во время кормления и дефекации.
Напряженное испражнение с изменением цвета кожных покровов. Кроха краснеет или синеет.
Плохой сон.
Низкая прибавка в весе.
Неприятный запах газов и фекалий.
Отсутствие газов.
Плотный живот. Вздутие.
Не стоит забывать о рисках связанных с затруднением испражнений. Это чревато интоксикацией и непроходимостью кишечника, а также проявлением хронической формы заболеваний пищеварительной системы.
Что делать, если запор у новорожденного от смеси
В этом случае нужно обратиться к педиатру или диетологу для рекомендации по замене состава. Самостоятельно экспериментировать не стоит. Помните, что от этого зависит здоровье и жизнь вашего ребенка!
Какая смесь лучше при запорах у грудничков
При выборе искусственного питания для новорожденного нужно опираться на рекомендации педиатра и учитывать следующие факторы:
Выбирайте адаптированные составы.
Учитывайте возраст крохи.
Внимательно изучайте состав. Хорошо, если там окажется карнитин и таурин в высокой концентрации.
Следите за сроком годности.
Если малыш не здоров, нужно чтобы смесь назначил доктор.
Следите за реакцией ребенка. Если что-то заподозрите, смените состав.
Правильное питание поможет исключить вероятность запоров и обеспечит полноценное развитие. От какой смеси нет запоров у новорожденных, ответить сложно. Проблема будет исчерпана, если питание подобрать правильно.
Смесь от запоров для новорожденных нужно подбирать с составом из таких компонентов:
пребиотики;
пробиотики;
симбиокики;
комбиотики;
антирефлюксные;
кисломолочные.
Запор у грудничка при смешанном вскармливании
Чтобы исключить проблему запора нужно разобраться, что может этому способствовать и научиться распознавать симптомы запора.
Причины запоров у новорожденных при смешанном вскармливании
Ранний прикорм. Несоблюдение норм количества порций.
Смесь не подходит.
Густая консистенция смеси.
Мало жидкости в суточном рационе.
Большие порции.
Слабая подвижность ребенка.
Перегрев.
Нарушения перистальтики кишечника.
Действие медикаментов.
Кормящая мама ест вяжущие продукты.
Повышенная нервная возбудимость.
Разобравшись с причинами нужно постараться их исключить. При этом нужно продолжать быть внимательными к поведению ребенка.
Симптомы запора у новорожденных
Резко сократилось количество испражнений.
Частый плач и беспокойство крохи.
Поджимает ножки к животику.
Твердый кал.
Низкая прибавка веса.
Непроизвольное опорожнение жидким калом.
Газики плохо отходят и неприятно пахнут.
Признаки раздражения ануса. Ранки.
Сыпь на теле.
Нарушения режима сна.
Если с введением прикорма или позднее обнаружились такие симптомы, нужно обязательно проконсультироваться с участковым доктором. Вероятнее всего запор у грудничка возник при введении прикорма.
Продукты, вызывающие запор у грудничка
Постоянные запоры у грудничка могут возникать на фоне неправильного прикорма или после приема лекарственных средств. Желая обеспечить ребенку, достаточное количество витаминов и питательных веществ, мамы зачастую начинают прикорм с легких и полезных овощей.
На практике можно наблюдать запор у грудничка от брокколи, кабачка. Сами по себе продукты не несут опасности и содержат большое количество клетчатки, улучшающей пищеварение. Причина, скорее всего в том, что пищеварительная система малыша еще не готова к приему такой пищи. Определенное значение в усвоении продуктов имеет технология приготовления, консистенция и объем порции. Здесь лучше полагаться на рекомендации педиатров и диетологов.
Не стоит для прикорма брать продукты, вызывающие запор у грудничков:
каши из шлифованного риса и манки;
невызревшие бананы;
жирные виды мяса и консервы;
сыры твердых сортов с высоким содержанием жиров;
круто сваренные яйца;
цельномолочные напитки;
не овощные бульоны;
картофель;
макаронные изделия;
баклажаны и морковь в вареном виде;
грибы;
шоколад;
орехи греческие, кешью и арахис;
сдобная выпечка;
чай, кофе, мятный отвар и какао.
Применение этих продуктов может вызвать симптомы запора у грудничка и аллергическую реакцию.
Список продуктов после родов кормящей маме
Обращая внимание, что есть маме при запоре у грудничка, необходимо выделить следующие продукты:
Крупы: неочищенный рис, овсянка и гречка.
Отварные овощи: морковь и свекла.
Фрукты: инжир, курага, чернослив, абрикосы, персики.
Свежий кефир.
Сбалансированное питание матери — эффективная профилактика запоров у крохи на грудном вскармливании.
От коликов в животике для новорожденных лекарства
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Статьи по теме:
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Смекта — простой и эффективный способ наладить работу ЖКТ. Этот препарат на слуху и заслужил доверие тех, кто хотя бы раз им пользовался. Натуральный состав, высокая эффективность и приемлемая цена. То, что выгодно отличается Смекту на аптечном прилавке.
В составе Смекты присутствуют природные компоненты – ракушечник и глина. Конечно, они там не в чистом виде, после сложной технологической обработки ракушечник и глина превращаются в действующее вещество — диоктаэдрический смектит. Он благотворно влияет на ЖКТ. Помимо этих компонентов, в составе препарата можно обнаружить: ароматизатор (апельсин или ваниль), моногидрат декстрозы и сахаринат натрия.
Выпускается Смекта исключительно в виде порошка (3 г), из которого готовится суспензия для приема внутрь.
Особая кристаллическая структура силикатов магния и алюминия позволяет связывать вирусы, патогенные и условно-патогенные бактерии, токсины, грибки, газы. Работая в просвете кишечника, суспензия нормализует слизистый барьер желудка. Слизи выделяется больше, она обволакивает пищеварительный тракт, делает защитный слой толще, минимизируя воздействие соляной и желчной кислот, обеспечивая адсорбирующий и гастропротективный эффект. Именно поэтому Смекта купирует острую диарею любого генеза, не влияя на моторику кишечника.
Благодаря этим свойствам Смекта успешно применяется при отравлении, поносе и рвоте, только если последняя не становится признаком патологии ЖКТ.
Показания
Смекта отлично справляется с поносом и нарушением работы ЖКТ
Смекта как обволакивающий сорбент применяется, когда организм пытается справиться с последствием токсического воздействия на него. Такое бывает в разных случаях, но у нашего тела есть отработанная схема избавления от токсинов или того, что вызвало недомогание — рвота и понос. Если они спровоцированы следующими заболеваниями и состояниями, то врач может назначить терапевтический курс. ЛС применяется при следующих видах диареи:
Также, Смету назначают при:
И для взрослых, и для детей с одного месяца показания, указанные в инструкции к применению, идентичны.
Производитель предупреждает, что хоть Смекта и оказывает помощь в большинстве случаев, когда человека мучает диарея, но есть ряд состояний, когда категорически запрещено заниматься самолечением. Здесь поможет только врач:
Противопоказания
Противопоказаний не так много, и почти все они связаны с непереносимостью или недостатком каких-либо веществ.
Смекту с осторожностью следует назначать пациентам с указанием на тяжелые хронические запоры в анамнезе.
Осмотическая диарея — противопоказание к применению. Это связано с дополнительной сорбцией питательных веществ, что повышает риск развития нарушенного всасывания.
Побочные эффекты
При приеме может начаться рвота
При приеме Смекты редко могут возникать следующие побочные эффекты:
Смекта инструкция по применению
Как разводить и принимать Смекту?
Порошок разводят в 100 мл воды до получения однородной суспензии. Это делается непосредственно перед приемом препарата. Не готовьте его впрок! Как правило, ЛС лучше принимать до еды или в перерывах между приемами пищи, отдельно от других лекарств и пищи, соблюдая интервал 1-2 часа. Если у человека диагностирован эзофагит или изжога, лекарство выпивают непосредственно после еды.
Эффект, оказываемый Смектой, развивается при диарее через 6-12 часов, при отравлении – через 2-3 часа, при эзофагите — через 30 минут.
Режим приема и дозировка Смекты зависит от диагностированного заболевания, характера его течения и возраста пациента. Суточную дозу препарата разбивают на 2-3 приема.
При остром поносе
Дети 2-12 лет: по 2 саше в сутки в течение 7 дней.
Подростки старше 12 лет и взрослые: по 3 саше (максимальная суточная доза) в сутки в течение 7 дней.
При любых других состояниях
Продолжительность терапевтического курса составляет от 3 до 7 дней. Все зависит от самого заболевания, от того, как быстро наступает улучшение, от необходимости закрепить результат и от индивидуальных особенностей человека, принимающего Смекту. Так, тем, кто страдает хроническими запорами, Смекту нужно принимать с осторожностью и только до исчезновения симптомов, не дольше. Если через неделю симптоматика осталась, а улучшение не наблюдается, во время приема появляется боль в животе, повышается температура, то прием Смекты прекращается. В данном случае необходимо показаться специалисту.
При остром поносе, помимо приема Смекты, необходимо проводить регидратационную терапию, то есть восполнять жидкости и соли в организме. В аптеке можно купить один из препаратов, созданных специально для этого: Регидрон, Трисоль, Дисоль, Гидровит, Реосолан, Цитраглюкосолан и др. Расчет жидкости при регидратации рассчитывается исходя из симптоматики, возраста пациента и выраженности диареи. Усредненным значением считается 0,5 литра жидкости на каждый эпизод жидкого стула. Пить жидкость следует мелкими глотками, чтобы не спровоцировать рвоту.
Беременность и период лактации
Смекта при беременности
Часто женщины в период вынашивания ребенка страдают от токсикоза, изжоги, различных нарушений пищеварения. Порой у беременных даже наблюдается кандидоз кишечника, ведь их иммунитет снижен. В таких случаях наблюдающий будущую маму акушер-гинеколог может посоветовать принимать Смекту. Клинически доказано – активное вещество Смекты диосмектит не обнаруживает негативного влияния на организм матери и плода. То есть Смекта при беременности безопасна. Режим приема и дозировка те же, что и для взрослых, если врачом не сказано иное.
Также, лекарство разрешено во время грудного вскармливания. Режим приема и доза не требуют корректировки.
Смекта для детей
Препарат широко используется в педиатрии. Смекта для детей безопасна и показана малышам любого возраста, даже грудничкам. Действующее вещество Диосмектит — это хорошо очищенная глина, которая не абсорбируется и не метаболизируется в организме.
Рекомендована детям в качестве противодиарейного медикамента при поносе, изжоге, метеоризме и боли в животике
Препарат не всасывается в системный кровоток, не влияет на органы и системы. И что особенно важно для детей, не травмирует слизистую желудочно-кишечного тракта.
Препарат связывает и нейтрализует в кишечнике различные токсические вещества и патогенные бактерии. Избавляет грудничков и малышей от последствий усиленного газообразования, вздутия живота, колик, поноса, дисбактериоза, рвоты и др. Кроме того, Смекту новорожденным назначают на 2-3 день при появлении послеродовой физиологической или патологической желтухи. По 1 саше препарата в сутки в течение 3-5 дней.
Общая длительность терапевтического курса для детей составляет 3-7 дней. Детская дозировка и режим приема определяются педиатром в зависимости от возраста маленького пациента и показаний к применению. Подробнее о дозировке и режиме приема написано в разделе “Как принимать Смекту”.
Для новорожденных лекарственное средство готовится на основе 50 мл сцеженного грудного молока или искусственной молочной смеси. Полученную дозу дают в несколько приемов. За час до еды, или через 2 часа после. Малыши постарше могут получать Смету с полужидкой пищей, напитками. Если есть необходимость, то суточную дозу разводят в 50 мл жидкости, а после этого дают ребенку в три приема за сутки.
Взаимодействие Смекты с другими лекарствами
Смекта, а точнее ее действующее вещество диосмектит — это прежде всего сорбент, а значит есть риск, что при приеме другого лекарства у последнего замедляется всасываемость. Смекта может снижать эффективность других препаратов. Для предупреждения этого между приемом Смекты и других медикаментов выдерживают интервал 1-1,5 часа.
Смекта и алкоголь
Смекта после алкоголя помогает снять похмельный синдром
Диосмектит тормозит скорость всасывания этанола. Такая способность оттягивает наступление опьянения и уменьшает его негативный эффект. Смекту готовят сразу же после употребления спиртных напитков. Это делается для облегчения или даже снятия похмельного синдрома.
Если в течение получаса после приема Смекты началась рвота, то процедуру стоит повторить, но уже приготовляя двойной объем суспензии. Если наблюдается отравление алкоголем, то для начала промывается желудок, после этого необходимо принять 3 саше Смекты и вызвать скорую помощь.
Аналоги Смекты
Синонимами Смекты являются: Диосмектит и Неосмектин. Часто из этих двух синонимов отдают предпочтение Неосмектину. Разница между Смектой и Неосмектином только в производителе. Последний производят в России, а Смекту во Франции. Диосмектит имеет чуть меньшую популярность, но также, как и другие препараты, способствует созданию в организме наиболее оптимальных условий для развития полезной микрофлоры.
Аналоги препарата Смекта
Если обратиться к аналогам, то есть лекарствам со схожим механизмом действия, то в список попадут: Активированный уголь, Микроцел, Лактофильтрум, Лигносорб, Полисорб МП, Фильтрум-СТИ, Полифепан, Энтеродез, Энтегнин, Энтеросорб, Энтеросгель, Энтерумин, Энтеросорбент СУМС-1.
Смекта или активированный уголь?
Активированный уголь сметает все на своем пути. Вирусы, токсины, кислоты, полезные для кишечника бактерии. По сравнению с ним Смекта избирательна. Она воздействует мягко, суспензия обволакивает желудок, не травмируя его. А вот активированный уголь все-таки имеет жесткую структуру и при определенных условиях может травмировать стенки пищеварительного канала.
Смекта или Полисорб?
Полисорб — более современный препарат. Также, у последней в составе есть ароматизаторы и дополнительные компоненты в составе, которые могут стать источниками аллергии и запора при неправильном приеме лекарства. В отличие от Смекты, Полисорб не препятствует всасыванию других препаратов. Его можно принимать длительное время и для широкого круга заболеваний и состояний. Смекта же чаще всего используется в монотерапии при нарушении работы желудочно-кишечного тракта и в составе комплексной терапии инфекционных кишечных заболеваний.
Смекта или Энтеросгель?
Энтеросгель — это препарат нового поколения, поэтому он имеет ряд отличий от Смекты. Так, Энтеросгель действует быстрее, его можно принимать на постоянной основе, и он не имеет побочных эффектов. Кроме этого, спектр использования у Смекты меньше, чем у Энтеросгеля.
В любом случае не занимайтесь самолечением. Обратитесь к специалисту за консультацией.
Источники

Смекта, когда применять, а когда нет
Смесь от запоров для новорожденных
Содержание статьи
У молодых родителей бывает много бессонных ночей и суматошных дней. А все потому, что малыша что-то беспокоит. В число одних из самых распространенных причин криков и плача входят проблемы с пищеварением. Желудочно-кишечный тракт у новорожденных пока только формируется, поэтому могут быть колики, метеоризм, срыгивания и нарушения дефекации. От запора страдает каждый пятый малыш.
Детское расстройство ЖКТ
Чаще нарушение работы желудочно-кишечного тракта встречается у детей, находящихся на искусственном или смешанном вскармливании. Это обусловлено тем, что пищеварительная система малыша на первом году жизни подготовлена природой для усвоения материнского молока, а детские молочные смеси создаются по модели грудного молока и только максимально приближены к его составу. Однако порой случается и так, что нарушение работы ЖКТ возникает у грудничков. Причин может быть несколько – от неподходящего рациона матери до нервных расстройств. Что делать, если у новорожденного запор? В первую очередь – идти к врачу.
Какая частота и консистенция стула у ребенка нормальная?
частота стула – от 1-2 до 5-7 раз в сутки
стул может быть 1-3 раза в сутки
без патологических примесей (слизи, прожилки крови)
с кислым запахом
допускаются белые комочки (вкрапления)
Стул детей первого года жизни меняется и может быть более жидким или более плотным:
Симптомы запора
Приводить к похожим симптомам могут и другие состояния, поэтому для постановки диагноза нужно обязательно обратиться к врачу.
Запоры при естественном вскармливании
На количество (и качество) материнского молока влияет не только мамино питание, но также состояние ее нервной системы и образ жизни*. Не нервничать, конечно, очень трудно, однако образом жизни родительница вполне может управлять. Женщина не может нормально кормить грудью, если находится в постоянном стрессе и нервном истощении. Чем меньше времени мама проводит за домашними хлопотами, тем лучше для нее, а значит, и для новорожденного. Так что все бытовые обязанности можно смело делегировать второму родителю, бабушкам и дедушкам, другим родственникам, друзьям или наемным няням. Важно уделить внимание и питанию:
Понять, какой рацион подходит маме, можно по реакциям ребенка. Если сомневаетесь, но очень хотите съесть что-то особенное, съешьте немного и проследите, как отреагирует детское пищеварение. Если у малыша не появилось покраснения кожи и сыпи, нет проблем со стулом, отсутствуют колики и запоры, то выбранное блюдо вполне подходит*. А вот строгие ограничительные рационы кормящей женщины без особой необходимости (индивидуальные аллергические реакции на пищу и другие непереносимости продуктов) не допустимы. Для профилактики дефицита пищевых веществ, как у неё, так и у ребенка.
Причины появления запора
Особенности детского рациона
Все педиатры мира сходятся во мнении, что для младенца нет питания лучше материнского молока. Доктор Комаровский приводит такие преимущества грудного вскармливания, как:
А еще состав материнского молока меняется со временем, причем не в худшую сторону. Чем старше ребенок, тем выше процент жирности и количества витаминов. Такая еда идеально удовлетворяет потребности малыша**.
Длительное грудное вскармливание пойдет на пользу не только ребенку, но и его матери: исследование совместной группы по гормональным факторам в развитии рака молочной железы, проведенное в 2002 году, показало, что ГВ уменьшает риск развития рака женской репродуктивной системы и молочных желез***. Однако не все женщины способны кормить ребенка грудью. Если мама не может выкормить малыша собственным молоком, стоит просто подобрать подходящую смесь для новорожденного вместе с педиатром. Благо современный рынок предлагает массу вариантов для искусственного вскармливания.
Выбор смеси при искусственном вскармливании и запоре
Запор у новорожденного при искусственном вскармливании – довольно частая проблема, решить которую можно с помощью правильно подобранной смеси (после консультации со специалистом).
Помните, что на первом году жизни ребенку показаны только специальные адаптированные молочные смеси, по составу практически идентичные женскому молоку. В их состав входят витамины и минералы, которые подобраны с учетом возраста и потребностей малыша****. Выбрать подходящую смесь вы можете вместе с педиатром или самостоятельно, аккуратно вводя новый состав в питание малыша и внимательно наблюдая за реакциями желудочно-кишечного тракта. Большинство современных смесей созданы с учетом особенностей детского организма, обогащены пробиотиками и другими полезными веществами, а потому легко усваиваются. Главное – правильно подобрать смесь, выбирать натуральный и безопасный состав без добавления консервантов, красителей и искусственных веществ.

Можно ли младенцам спать на животе?
Не так давно FDA (англ. Food and Drug Administration, аналог нашего Росздравнадзора) выпустила новые рекомендации по сну младенцев. По данным этих рекомендаций теперь считается, что сон на животе крайне опасен из-за повышения риска синдрома внезапной младенческой смерти (СВМС). Кроме того, предоставлены данные о том, что из-за позиционеров (особые устройства, удерживающие малыша в одной позе) дети статистически чаще гибнут от СВМС и спать младенчикам надо только на спине. В связи с этими сообщениями производителям рекомендовано отозвать из продажи данные устройства. Однако, на призыв откликнулись далеко не все из них. Но реальна ли данная угроза или специалисты лишний раз перестраховываются? Как правильно спать детям и зависит ли от положения для сна риск для здоровья?
Подробнее о сне и позиционерах
Позиционеры — это особые устройства, которые применяют для того, чтобы зафиксировать младенца во время сна в определенном положении. На сегодняшний день FDA сделала заключение о том, что данные устройства в Америке являются предметами повышенной опасности для жизни крох. Но как же так, если эти фиксаторы призваны изначально обеспечивать самое безопасное положение во сне?
По мнению их производителей, позиционеры применяют для снижения риска СВМС и снижения вероятности формирования у младенцев ряда патологий из-за неправильного или неудобного положения во время сна. Однако, данные FDA указывают на то, что на протяжении 13-ти лет в Америке официально зарегистрировано 12 случаев гибели малышей, которые напрямую связали с применением именно позиционеров. Во всех ситуациях причиной гибели стало удушье. Исходя из этих трагических случаев, специалисты порекомендовали родителям отказываться от использования позиционеров, а производителям было предписано отозвать устройства из продажи. Они предложили тем 20-и производителям, чьи устройства ранее были одобрены FDA к применению, снять изделия с продажи и производства, как небезопасные. В частности, экспертами было заявлено, что потенциальный риск данных приспособлений перевешивает их преимущества. Пять компаний согласились с мнением FDA и отозвали продажи. Однако, так ли на самом деле все опасно и реально ли СВМС зависит от позы младенца? Как теперь спать детишкам?
Сон младенца
Детям до года рекомендован сон на ровной и жесткой поверхности, без использования подушек. Специалисты по сну младенцев категорически запрещают мягкие перины, ватные матрасы, пуховые подушки и вообще любые устройства, кроме жестких позиционеров у младенцев до года. Но в какой позе должен спать малыш — на животике или на спине, а может, можно его положить на бочок?
Сон крайне важен для новорожденного ребенка, в период нахождения во сне активизируется выработка гормона роста, отдыхает головной мозг и осмысливается вся полученная за период бодрствования информация. У младенцев активно растет головка и зачастую от позы, в которой крошка спит, может частично зависеть и формирование костей черепной коробки. Специалисты рекомендуют изменять позы во время сна и отдыха, меняя положение крохи — на спинке, на бочках или на животике. Однако, в свете последних новостей, не опасно ли это?
Сон на животе — показания и противопоказания
При укладывании младенца на животик для сна усиливается отхождение газиков, уменьшение колик и длительность сна будет большей, сон будет более глубоким. Уткнувшись щечкой и носиком в поверхность кроватки, кроха ощущает защищенность как утробе мамы. Положение на животике не позволяет во время сна вскидывать ручки и ножки, что может пробудить кроху, при этом у конечностей не ограничена свобода движений, что помогает формировать правильную их форму. В положении лежа на животике, активно тренируется передняя брюшная стенка и ее мышцы, что помогает перистальтике кишечника и активизации пищеварительных процессов.
Есть также и противопоказания для сна на животике. К нему относят особые заболевания, некоторые патологии (кривошея, например) и нарушения в развитии нервной системы, а также аномалии развития, локализованные в области передней брюшной стенки. Кроме того, стоит помнить, что ребенку не будет полезным длительное статичное нахождение в одной позе. Если кроха не может сам перевернуться, это может привести к тому, что у него «затекают» мышцы шеи, конечностей и возникает дискомфорт, мешающий полноценному сну.
Опасно или нет?
Но многие мамы очень боятся сна на животе, переживая о том, что ребенок может в этой позе задохнуться. Врачи же говорят, что риск аспирации от отрыжки пищей будет выше не в положении на животе, а на спине, поэтому, во время сна на спине рекомендовано поворачивать головку крохи вбок. Справедливости ради стоит заметить, что опасность СВМС имеется при любой позе для сна, поэтому, ребенок не должен длительно оставаться без присмотра во время сна. Обычно новорожденный инстинктивно сам выбирает для себя удобную позу, а задача родителей — сделать сон в любом из положений для сна максимально комфортным и безопасным.
Чтобы избежать опасных осложнений и последствий для здоровья, постель новорожденного должна быть приведена в соответствие с санитарно-гигиеническими требованиями. Нужен только ровный твердый матрасик (можно и ортопедический), запрещены ватные или поролоновые, проминающиеся и неровные матрасы. Запрещены подушки, особенно перьевые и объемные, до года подушка не нужна совсем (можно создать ее имитацию, положив свернутую в прямоугольник пеленку). Запрещено нахождение в кроватке во время сна младенца игрушек, особенно мягких, а также любых посторонних предметов (и домашних животных тоже).
Современный рынок детских товаров предлагает применение люлек с фиксацией позы для сна или применение позиционеров. Однако, мнение педиатров в отношении этих устройств негативное, детям нужна свобода действий даже во сне, а применение длительной фиксации влияет на формирование позвоночника и может грозить многими патологиями. Новорожденный сам, инстинктивно, выберет для себя удобную позу для отдыха, важно только создать для него комфорт.
Опасный синдром!
По данным зарубежных авторов, около 20% новорожденных погибают во сне, в педиатрии это состояние названо СВМС — синдром внезапной младенческой смерти. И хотя делают попытки связать это состояние с позами для сна, но справедливости ради стоит заметить, что истинных причин тому не установлено. Есть только косвенные доказательства применения устройств, особых поз для сна и других факторов.
Суть СВМС — гибель от остановки дыхания младенца во время сна. Но почему это может происходить — точный ответ сегодня медицина дать не может. Описаны только наиболее влияющие на это состояние факторы. По данным статистики чаще ему подвержены мальчики, нежели девочки, и гибель возникает в первые несколько месяцев. Особенно рискуют недоношенные малыши или имеющие отклонения в развитии в раннем перинатальном периоде, имеющие малый вес, а также рожденные от многоплодной беременности. Со стороны материнского влияния — это дети от очень юных мамочек, которые злоупотребляли кофе, курили при беременности или принимали алкоголь (даже совсем немного).
С периода 1992 года во многих европейских странах рекомендовано укладывание детей на спину, что по данным статистики этих стран снизило смертность в 2 раза. Американскими специалистами еще в семидесятые годы были разработаны особые конструкции матрасиков, которые давали ребенку возможность спать только в определенном положении. В таком устройстве он не имеет возможности перевернуться на животик, что считается более безопасным. Однако, если судить с позиций перинатальной психологии и гуманистических теорий — это противоестественно, как ограничение свободы действий крохи.
Есть также и особое, альтернативное мнение в отношении СВМС, которое принадлежит знаменитым педиатрам и педагогам, супругам Серз. Они говорят о том, что причиной «гибели в колыбельке» является разрывы связи с мамой, утрата контакта с нею из-за сна ребенка в своей колыбели, в отдельной комнате. Они утверждают, что для комфорта крохи важен совместный сон и грудное кормление по требованию, синхронизация ритма жизни матери и крохи, ощущение им ритма дыхания матери. И соответственно, добавляя уже от себя — постоянное пребывание мамы рядом позволяет вовремя заметить отклонения в дыхании, что позволит не упустить серьезных патологий.
Папаверин : инструкция по применению
Состав
1 суппозиторий содержит:
активное вещество: папаверина гидрохлорид 20 мг,
вспомогательные вещества: полусинтетические глицериды (суппоцир AM (твердый жир)).
Фармакотерапевтическая группа
Препараты для лечения функциональных нарушений со стороны желудочно-кишечного тракта. Папаверин и его производные.
Папаверина гидрохлорид снижает тонус гладких мышц и оказывает в связи с этим сосудорасширяющее и спазмолитическое действие. Действие папаверина гидрохлорида на ЦНС выражено слабо, лишь в больших дозах, он оказывает некоторый седативный эффект. В больших дозах снижает возбудимость сердечной мышцы и замедляет внутрисердечную проводимость.
Механизм действия. Является ингибитором фермента фосфодиэстеразы и вызывает внутриклеточное накопление циклического 3,5-аденозинмонофосфата, что приводит к нарушению сократимости гладких мышц и их расслаблению при спастических состояниях.
Показания к применению
Спазм гладких мышц органов брюшной полости (холецистит, пилороспазм, спастический колит, почечная колика).
Способ применения и дозы
Применение данного лекарственного средства возможно только после консультации с врачом!
Ректально. Суппозиторий вводят в задний проход (после очистительной клизмы или самопроизвольного опорожнения кишечника), предварительно освободив свечу от контурной упаковки при помощи ножниц (разрезав упаковку по контуру свечи).
Применяют по 1-2 суппозитория 2-3 раза в день.
Инструкция по ректальному введению лекарственного средства
При использовании ректальных свечей нередко возникает спазм в животе и позыв к дефекации, поэтому перед процедурой выполните очистительную клизму или опорожните кишечник естественным путем. Тщательно вымойте руки с мылом. Заранее приготовьте влажные салфетки или носовой платок, смоченный в воде.
Лягте на бок, прижав колени к животу. Для проведения процедуры эта поза наиболее удобна, так как позволяет свести к минимуму неприятные ощущения.
Не вставайте с постели около 20 минут.
Протрите руки заранее приготовленной влажной салфеткой или носовым платком.
Если в течение 10 минут после введения ректальной свечи произошел позыв к дефекации, опорожните кишечник и введите новый суппозиторий. Если между введением суппозитория и дефекацией прошло больше 10 минут, дополнительная доза лекарства не требуется.
Побочное действие
Со стороны кожи и подкожной клетчатки: аллергические реакции, гиперемия кожи, крапивница, зуд, высыпания на коже, реакции в месте введения.
Со стороны кроветворной системы: эозинофилия.
Со стороны сердечно-сосудистой системы: блокада, аритмия, фибрилляции желудочков, желудочковая экстрасистолия, тахикардия, асистолия, трепетание желудочков, коллапс, артериальная гипотензия.
Со стороны нервной системы: сонливость, слабость, головная боль, головокружение, апноэ.
Со стороны органа зрения: нарушение зрения (диплопия).
Со стороны желудочно-кишечного тракта: повышение активности печеночных трансаминаз, тошнота, диарея, запор, анорексия, сухость во рту.
Прочие: повышенная потливость.
При появлении побочных эффектов сообщите об этом лечащему врачу. Это касается всех возможных побочных эффектов, в том числе не описанных в данном листке-вкладыше.
Противопоказания
Гиперчувствительность к компонентам препарата, воспалительные процессы прямой кишки, коматозное состояние, угнетение дыхания, бронхообструктивный синдром, нарушения AV проводимости, атриовентрикулярная блокада, глаукома, тяжелая печеночная недостаточность, пожилой возраст (риск развития гипертермии), детский возраст (до 18 лет).
Передозировка
Симптомы: нарушение зрения, диплопия, слабость, сухость во рту, покраснение кожи верхней части туловища, гипервентиляция, нистагм, атаксия, тахикардия, асистолия, трепетание желудочков, коллапс, артериальная гипотензия, сонливость, головная боль, тошнота, запор, повышенная потливость, аллергические реакции. При случайном приеме очень больших доз папаверина возможно токсическое действие препарата в виде аритмий, полной или частичной атриовентрикулярной блокады.
Лечение: отмена препарата, симптоматическая терапия. Специфического антидота не существует. Полностью удаляется из крови при гемодиализе.
С осторожностью и в малых дозах следует применять у пожилых и ослабленных больных, а также у пациентов с черепно-мозговой травмой, нарушениями функции печени и почек, гипотиреозом, недостаточностью функции надпочечников, гипертрофией предстательной железы, при наджелудочковой тахикардии и шоковом состоянии.
В период лечения следует исключить употребление алкоголя.
Беременность и лактация
Если Вы беременны или кормите грудью, если Вы предполагаете, что беременны или не исключаете у себя вероятности наступления беременности, сообщите об этом своему лечащему врачу.
При беременности и лактации безопасность препарата не установлена, поэтому применять с осторожностью.
Влияние на способность управлять механическими средствами передвижения и обслуживать механические устройства, находящиеся в движении
При приеме в терапевтических дозах препарат не оказывает влияния на способность к управлению автомобилем или другими потенциально опасными механизмами. Однако в случае возникновения побочных эффектов, таких как головная боль, головокружение, сонливость, гипотония, следует воздержаться от управления автотранспортом и работы с опасными механизмами.
Взаимодействие с другими лекарственными средствами
Если в настоящее время или в недавнем прошлом Вы принимали другие лекарственные средства, сообщите об этом врачу.
Не назначается совместно с β-адренергическими средствами (вызывает риск аритмий). Папаверин может усилить гипотензивный эффект антигипертензивных средств.
Эффекты папаверина потенцируются наркозными, обезболивающими, седативными и транквилизирующими веществами.
При совместном применении с трициклическими антидепрессантами, прокаинамидом, резерпином, хинидином возможно усиление гипотензивного эффекта папаверина.
Папаверин уменьшает эффекты допегита и леводопы.
Никотин (курение) уменьшает эффективность папаверина.
Спазмолитическое действие папаверина усиливают дифенгидрамин (димедрол), метамизол (анальгин), диклофенак.
При одновременном применении с сердечными гликозидами наблюдается выраженное усиление сократительной функции миокарда вследствие уменьшения общего периферического сопротивления сосудов.
При применении с новокаинамидом возможно усиление гипотензивного эффекта.
Есть данные о развитии гепатита при совместном применении с фурадонином.
Папаверина гидрохлорид потенцирует действие алкоголя.
Фармацевтически совместим с дибазолом.
Условия хранения
Хранить в сухом, защищенном от света месте, при температуре от 15 °C до 25 °C.
Хранить в недоступном для детей месте!
Срок годности
3 года. Не применять после истечения срока годности, указанного на упаковке.
Условия отпуска из аптек
Без рецепта врача
Упаковка
Суппозитории ректальные, содержащие 20 мг папаверина гидрохлорида, по 5 суппозиториев в контурной ячейковой упаковке из ПВХ/ПЭ пленки, по 2 контурные ячейковые упаковки №5 в картонной пачке.
Информация о производителе
ул. Кринилор, 5, с. Порумбень, р-он Криулень
Республика Молдова, MD-4829
тел.: (+373-22)-28-18-45, тел./факс: (+373-22)-28-18-46
Зеленый стул со слизью у грудничка
Содержание:
Содержимое подгузника новорожденного довольно часто становится предметом беспокойства молодых родителей. С самых первых дней становится очевидно, что стул имеет множество отличий от такового у взрослых. Вполне логично, что зеленый стул со слизью может вызвать немало переживаний у новоиспеченных мам и пап.
Давайте попробуем разобраться, как в норме может выглядеть стул у грудничка, может ли изменение цвета говорить о каком-то заболевании, а также когда стоит волноваться и обращаться к врачу.
Как меняется стул новорожденного в норме
Во время внутриутробного развития желудочно-кишечного тракта кишечник плода совершенно стерилен. Только после родов он заселяется различными бактериями — во время прохождения по родовым путям, прикосновений к коже, при поцелуях, кормлении грудью. Таким образом формируется здоровая микрофлора кишечника.
Сразу после рождения новорожденный начинает сосать грудь, и он получает молозиво. Оно обладает слабительными свойствами, и именно благодаря ему в первые двое суток у грудничка отходит меконий (или как его еще называют — первородный кал). Но своим характеристикам он черный, липкий, плотный. В норме меконий отходит в течение первых 48 часов жизни.
Примерно к третьему-четвертому дню приходит молоко, и стул у младенца становится более светлым. Впоследствии стул ребенка, находящегося на грудном вскармливании, может приобрести любой оттенок желтого, зеленого, коричневого. Отследить причины довольно трудно, да и не нужно. Такова физиология младенцев. Консистенция обычно жидкая, без резкого неприятного запаха.
К шестой неделе жизни кратность дефекации несколько уменьшается по сравнению с предыдущим периодом: если до этого малыш мог какать 4, а то и 5–6 раз в день (иногда небольшими порциями), то теперь это 1–3 раза в день. Некоторые малыши опорожняют кишечник не каждый день, и это тоже нормально. Кроме того, стул уже не такой жидкий: теперь это относительно оформленный кал.
В норме стул грудничка может содержать в себе небольшое количество различных примесей — белые хлопья, слизь, единичные прожилки крови, кусочки непереваренной пищи и прочее.
Слизь в стуле новорожденного присутствует в большинстве случаев, просто при небольшом количестве сложно уловить ее присутствие. Количество слизи заметно увеличивается во время активного слюнотечения у малыша.
Какие могут быть причины зеленого стула со слизью?
Иногда стул зеленого цвета, а особенно со слизью, может говорить о различных патологиях. Но всегда важно обращать внимание не только на цвет содержимого подгузника, но и на состояние ребенка в целом: его поведение, активность, прибавки веса. Если единственное, что вас смущает, — цвет стула, скорее всего, с ребенком все нормально.
Например, частый, слишком жидкий, порой водянистый, пенистый зеленый стул с примесью слизи может встречаться у детей с низкими прибавками веса. Такой феномен встречается у грудничков, которые больше получают переднего молока, в то время как заднее, более питательное и калорийное, поступает в меньшем количестве. Общее самочувствие ребенка при этом не страдает.
Зеленый стул со слизью может быть у ребенка с аллергией. В этом случае в кале младенца могут дополнительно присутствовать в большом количестве прожилки крови; кроме того, сам ребенок будет более раздражительным, капризным, может нарушаться сон, а на коже могут возникать различные высыпания.
К сожалению, младенцы не застрахованы от кишечных инфекций, и тогда частый, водянистый зеленый стул со слизью будет сочетаться с нарушением общего самочувствия ребенка, слабостью, повышенной температурой тела, слабым сосанием, рвотой.
Связан ли зеленый стул со слизью с дисбактериозом?
Очень часто при наличии каких-либо «отклонений от нормы» в отношении цвета или консистенции стула можно встретить рекомендации сделать анализ кала на дисбактериоз. И многие родители, увидев стул зеленого цвета со слизью у младенца, спешат в поликлинику.
Здесь нужно уточнить, что ни в одной международной классификации болезней диагноза «дисбактериоз» нет (даже в Международной классификации болезней МКБ-10, которая используется в нашей стране). Нигде, кроме постсоветского пространства, этот термин не только не используется, но и не рассматривается как причина всевозможных изменений со стороны ЖКТ. Даже если предположить, что количественный и качественный состав микрофлоры кишечника может повлиять на состояние здоровья, сам по себе анализ кала не является информативным. Лабораторное исследование кала ограничено примерно 20 видами бактерий, которые анализируются в ходе данного исследования. А в нашем кишечнике обитают тысячи видов микроорганизмов, поэтому судить о работе ЖКТ посредством этого анализа нелогично.
Так стоит ли волноваться из-за стула зеленого цвета со слизью?
Пищеварение младенца значительно отличается от пищеварения взрослого человека. На первом году жизни оно будет претерпевать множество метаморфоз, и иногда вы будете наблюдать стул зеленого цвета со слизью. Постарайтесь не беспокоиться без повода, оценивайте картину в целом, наблюдайте за своим малышом — он обязательно подскажет, когда ему потребуется помощь.
Источники:
Maqbool A, Liacouras CA. Normal Digestive Tract Phenomena. In: Nelson Textbook of Pediatrics. 21st Edition, 2020
Кишечная колика: первая помощь и лечение
Колика в медицинском словаре определяется как приступ сильнейшей боли, возникающей остро и носящей схваткообразный характер. Такая боль может проявляться в почках, в области печени или же кишечнике. У взрослых колики чаще всего проявляются в виде кишечных, печеночных, почечных.
Колики, причины их возникновения, клиническая картина и оказание помощи — это одни из самых часто задаваемых вопросов, ответы на которые интересуют пациентов.
Причины кишечной колики
Причины колики крайне разнообразны. Так как речь идет о резком приступе боли, необходимо воздействовать на нервные окончания. Учеными и докторами всего мира были сформулированы основные причины возникновения кишечной колики, но, как показала практика, чаще всего на ее развитие влияет целый комплекс провоцирующих факторов.
К наиболее вероятным причинам колик можно отнести несбалансированное питание, употребление некачественной или испорченной пищи. В таких случаях кишечная колика носит эпизодический характер и возникает только при действии неблагоприятных факторов. После выздоровления колики проходят и не возвращаются.
Существуют колики, причины которых постоянны. Речь идет о целом ряде заболеваний. В первую очередь, это — гастриты, кишечные инфекции или наличие паразитов, которые в результате своей жизнедеятельности раздражают нервные окончания, что приводит к приступам сильной боли.
Также причиной колик могут быть различные воспалительные заболевания кишечника, в том числе аппендицит, опухолевые процессы, аномалии анатомического строения, травмы и др.
Колики, причины которых кроются в некоторых респираторных инфекциях, более характерны для взрослых с ослабленным здоровьем. Существуют инфекции, при которых в процесс воспаления вовлекаются не только органы респираторного тракта, но и лимфоузлы, находящиеся в брюшной полости. Чаще всего на первый план выходят именно поражения органов брюшной полости. Их проявлением служит колика, а спустя несколько дней проявляются и другие симптомы поражения респираторного тракта.
Боль и другие проявления кишечной колики у взрослых
При кишечной колике основной и главный симптом — боль, сильная, резкая, сжимающая, с различной локализацией. Характерно ее распространение — по всей брюшной стенке. Сам приступ кишечной колики может сопровождаться тошнотой и рвотой, возникающими на пике боли.
Вздутие живота, может быть как причиной колик, так и их следствием. За счет накопления газов в кишечнике, растягиваются его петли, раздражаются нервные окончания — возникает боль.
Кишечная колика имеет несколько видов, можно сказать оттенков, и все они будут связаны с причиной их возникновения. При аппендикулярной колике, которая возникает в первые часы развития аппендицита, возникает резкая, острая боль, но разлитого характера.
В отдельную группу можно выделить ректальную колику, при которой сильная боль сопровождается позывами к дефекации.
При отравлении солями тяжелых металлов, или другими ядами, кишечная колика характеризуется резкой, схваткообразной болью, сопровождающейся напряжением стенок живота. В полости рта можно заметить особый налет, отмечается кровоточивость десен и повышение температуры тела в пределах 39ºС.
Первая помощь при кишечной колике у взрослых
Возникновение кишечной колики у взрослых с ее специфическими симптомами, требует оказания первой помощи, причем как можно скорее. Сильнейшая боль иногда просто нестерпима и не оставляет шансов на нормальную жизнедеятельность. Но при возникновении кишечной колики у взрослых, правила оказания помощи существенно отличаются, что можно объяснить специфическими причинами ее возникновения.
Помощь при коликах сводится к вызову скорой помощи и консультации со специалистом, т. к. это может быть симптомом начинающегося аппендицита. Категорически запрещено принимать обезболивающие препараты или спазмолитики, которые могут скрывать истинную клиническую картину и затруднить постановку диагноза.
Для облегчения состояния можно использовать тепло, принять вынужденное положение, которое облегчит боль. Необходимо строго отслеживать свое самочувствие — повышение температуры, привкус во рту, диарея, рвота и др.
После оказания первой помощи при коликах и госпитализации, докторами назначается непосредственное лечение.
Лечение кишечной колики у взрослых
Кишечная колика может быть спровоцирована целым рядом заболеваний, некоторые из которых могут быть слишком серьезными и даже опасными. Поэтому, при оказании помощи при коликах необходимо, в первую очередь, определить причину их возникновения. Для этого может использоваться целый ряд исследований — лабораторных анализов, инструментальных, визуальных (УЗИ, КТ, МРТ) и др.
После постановки диагноза все лечение будет направлено на разрыв порочного круга колик и лечения основного заболевания.
Это могут быть консервативные методы лечения — назначение лекарственных препаратов, хирургические методы лечения и иные методы. Благодаря своевременной терапии, можно избавиться от основного провоцирующего фактора колики у взрослых.
Помощь при коликах и лечение определяется причиной их возникновения. Если причина кроется в погрешностях питания, то корректируется меню. Все продукты должны быть свежими и качественными, из рациона полностью исключают жирное, острое и все продукты, которые могут способствовать повышению газообразования в кишечнике.
При кишечных инфекциях или диагностировании гельминтов прописывается соответствующее лечение. Сложнее дело обстоит с более серьезными причинами, например, опухолевыми процессами, аппендицитом, при которых требуется не только быстрое оказание помощи, но и длительная реабилитация.
Возникновение колики у взрослых — тот симптом, который нельзя игнорировать. Он может быть первым звоночком, который оповещает о серьезных неполадках и может указать на состояния, угрожающие здоровью и даже жизни, и требующие незамедлительной квалифицированной медицинской помощи.
Аципол Малыш
Аципол ® Малыш – максимальное количество «живых» полезных бактерий 1 в каплях для самых маленьких. Компоненты в составе помогают:
Преимущества капель Аципол ® Малыш
Мощный комплексный состав: максимальное содержание (1,5 млрд) 1 живых полезных бактерий в комплексе: сила хорошо изученных лакто- и бифидо компонентов.
Когда принимать Аципол ® Малыш?
Причинами нарушения микробного равновесия в кишечнике (дисбактериоз) могут стать:
Согласно научным исследованиям, иммунорегулирующее действие пробиотиков востребовано:
Состав Аципол ® Малыш
| На грудном вскармливании | На искусственном вскармливании |
|---|---|
Лактобактерии Lactobacillus rhamnosus
ATCC 53103
1х10 9 КОЕ (1 миллиард)
Бифидобактерии Bifidobacterium longum CECT 7894
5х10 8 КОЕ (500 миллионов)
Лактобактерии Lactobacillus rhamnosus способствуют:
Лактобактерии обладают иммуномодулирующим эффектом и способны уменьшать выраженность воспаления в кишечной стенке. На фоне их приёма:
Бифидобактерии Bifidobacterium longum принимают активное участие в пищеварении и всасывании, способствуют:
Аципол ® Малыш не содержит лактозы, поэтому может быть использован для нормализации микрофлоры кишечника детей с лактазной недостаточностью.
Как принимать Аципол ® Малыш?
Дозы: детям раннего возраста с 0 лет по 5 капель (0,25 мл) в день во время еды.
Продолжительность приема: 2 недели.
Способ приёма
Необходимое количество капель может быть смешано с молоком (температурой не выше 370°С).
Не смешивать с горячими жидкостями и пищей.
Другие формы выпуска
1. Среди пробиотиков – БАД в каплях для новорожденных, находящихся в продаже на территории РФ по состоянию на январь 2020, согласно Единому реестру свидетельств о государственной регистрации БАД ЕЭК и ООО «Айкьювиа Солюшнс»: Аципол Малыш содержит 1,5 млрд бактерий. Другие пробиотики в каплях– 100 млн- 1 млрд.
2. Пярттю А. с соавт. Журнал педиатрии (PärttyA, etal. JPediatr.), 2013 Nov;163(5):1272-7.e1.
3. Гуэрра ПВ с соавт. Всемирный журнал гастроэнтерологии (GuerraPV, etal. WorldJGastroenterol.), 2011 17: 3916–21.
4. Публикация Европейской организации по безопасности пищевых продуктов. Группа EFSA NDA (Группа EFSA по диетическим продуктам, питанию и аллергии), 2013 год. Научное обоснование клеймов о состоянии здоровья, связанных с Lactobacillus rhamnosus GG и поддержанием нормальной дефекации во время лечения антибиотиками в соответствии со статьей 13 (5) Регламента (ЕС) номер 1924/2006. Парма, Италия: EFSA. Журнал EFSA, № 6, том 11 /EFSA Publication (2013). EFSA NDA Panel (EFSA Panel on Dietetic Products, Nutrition and Allergies), 2013. Scientific Opinion on the substantiation of a health claim related to Lactobacillus rhamnosus GG and maintenance of normal defecation during antibiotic treatment pursuant to Article 13(5) of Regulation (EC) No 1924/2006. Parma, Italy: European Food Safety Authority. EFSA Journal, No. 6, Vol. 11.
5. Атопия, И.В. Андреева. Современные доказательные данные эффективности применения Lactobacillus rhamnosus GG и Bifidobacterium lactis Вb-12 в педиатрической практике.
6. И.В. Андреева. Современные доказательные данные эффективности применения Lactobacillus rhamnosus GG и Bifidobacterium lactis Вb-12 в педиатрической практике. Вопросы современной педиатрии /2011/ ТОМ 10/ № 1.с 50-57.
7. По данным ООО «Айкьювиа Солюшнс» за январь – ноябрь 2019г. средняя розничная цена для БАД Аципол Малыш составляет 471 рубль.
Как помочь ребенку при коликах

Не стоит паниковать, малышу всегда можно чем – ни будь помочь.
Но молодые родители еще не знающие много, могут растеряться.
Колики – это болезненные спазмы в толстой кишке. Конкретной причины вызывающей колики до сих пор не нашли. Но описывают это так, что кишечник ребенка после рождения еще не совершенен. При кормлении ребенок заглатывает воздух, пузырьки воздуха проходя по кишечнику вызывают боль. Ребенка начинает это беспокоить и он начинает кричать, тем самым еще больше заглатывая воздух. И это все по кругу.
Но не надо сильно беспокоиться. Это не болезнь. У каждого малыша это когда-то было. Малыши хорошо развиваются, набирают в весе. Чаше всего приступы коликов бывают по вечерам и ночью. Это скопление газов в кишечнике. Больше вариантов, что колики чаще встречаются у детей курящих мам. Более остро переносят колики мальчики. Колики не зависят от того каким образом Ваш ребенок питается толи он на грудном вскармливании, толи на искусственном. Колики могут быть в равной степени как у тех, так и у других.
Чем же малышу помочь?
Особое внимание уделите кормлению. Правильно ли приложен малыш к груди, или бутылочки. Не заглатывает ли он при кормлении много воздуха. Не отвлекайтесь при кормлении, позвольте малышу насладить временем кормления. Ведь это самое главное чтоб малыш хорошо и спокойно поел. После кормления помогите ему срыгнуть, поставив его на своих руках солдатиком, чтоб животик упирался вам в грудь. Это тоже хорошо помогает, чтобы не допустить скопления воздуха в кишечнике.
Так же внимание уделите своему питанию. Многие продукты в рационе мамы, могу вызвать проблемы у ребенка с животиком: огурцы, молочные продукты, чеснок, шоколад, возможно какие то фрукты, орехи. Уберите некоторые продукты и пронаблюдайте за реакцией организма малыша. Состояние ребенка в большей степени зависит от Вас.
Ежедневно делайте массаж животика малыша, до еды или после еды примерно через 50 минут. Делайте массаж просто так когда играетесь с малышом. Массажируйте по часовой стрелке. Это так же поможет не развить грыжу у малыша. Делай также ежедневную зарядку, это поможет движению воздуха в кишечнике и выходу газов, что облегчит состояние малыша.
Чаще выкладывайте малыша на животик.
Не пеленайте ребенка, движение ручек и ножек поможет так же движению воздуха в кишечнике.
Используйте травяные чаи. Особенно помогает укропная водичка, ее надо давать по чайной ложке между кормлениями. Ее Вы так же сможете приготовить и в домашних условиях 1 чайная ложка измельченного укропа укропа на 1 стакан кипящей воды. Давать охлажденным. В аптеке есть еще много видов чаев.
Из лекарств можно давать : эспумизан, минифом. Давать несколько раз в день между кормлениями.
При проявлении приступа помогите малышу успокоиться, это ему поможет. Возьмите его на руки вертикально или положите на животик, при этом укачивайте его. Разговаривайте с ним, голос мамы успокаивает малышей. Помогите ему согреться, запеленайте малыша, покачайте. Многим детям помогает успокоиться прогулка на свежем воздухе, поездка в машине.
При коликах у малыша животик твердый, сделайте малышу зарядку возьмите его ножки и поджимайте к животику, потихоньку надавливая. Это поможет малышу пропукаться и прокакаться. Достаточно будет делать такие движения пока у малыша не станет мягким животик.
Все предложенные варианты помогут малышу.
Потерпите, колики исчезнут к 3 месяцам. Но до этого продолжайте и массаж, и диету, и прогулки и покачивание. Вы тем самым помогаете своему малышу.
Понос у грудничка
Груднички в первые недели жизни могут испражняться от 4-х до 10-ти раз в сутки. Такие частые дефекации у малыша считаются вполне нормальным явлением. Молодым родителям необходимо отличать нормальный жидкий стул и понос у грудничка. Экстренная помощь нужна, если малыш странно быстро набирает или сбрасывает вес, а его выделения чересчур пенистые и водянистые. Причину такого состояния может выявить только врач, после тщательного осмотра ребенка. Откладывать визит к специалисту в таких ситуациях не стоит, ведь такие симптомы могут сигнализировать о серьезных проблемах, развивающихся в неокрепшем организме грудничка.
Симптомы
Нежный и незрелый пищеварительный тракт малыша, при проникновении в него патогенных организмов, не всегда может справиться с ними, что и провоцирует понос. В зависимости от причин, и симптомы расстройства могут различаться. Обеспокоиться необходимо, когда:
Причины жидкого стула у грудничка
Понос и температура у грудничка говорит о серьезных инфекциях, развивающихся в организме. Причинами такого состояния ребенка может стать
Зеленый понос у грудничка
Необычные оттенки поноса у малыша всегда вызывают большое беспокойство у родителей. И такие опасения вполне обоснованы. Зеленый понос у ребенка может быть спровоцирован острой кишечной инфекцией. Позеленение кала может вызвать и молочная смесь, которая используется при искусственном вскармливании. Необходимо понаблюдать за самочувствием малыша. Некоторые смеси содержат большое количество железа, которое и влияет на оттенок кала ребенка. Проверить это можно, изменив искусственное питание на продукцию другой фирмы.
Понос у грудничка при грудном вскармливании
Иногда вызвать такое состояние может нарушения диеты кормящей матери. Понос у грудничка при грудном вскармливании может спровоцировать употребление ей майонеза, кетчупа или копченостей. Для малышей, которых кормят исключительно грудным молоком, зеленоватые вкрапления в кале считаются нормальным явлением. Такой цвет дефекаций связан с:
Яблоки, свекла, огурцы и груши, используемые при первом прикорме, также могут вызвать жидкий стул у малыша. Давать ребенку новые продукты нужно постепенно, с интервалом в несколько недель.
Диагностика поноса у ребенка до года
Своевременное обращение за медицинской помощью позволит избежать серьезных осложнений и быстро справиться с проблемой. После осмотра врач назначит ребенку ряд процедур, необходимых для подтверждения или опровержения предварительного диагноза:
| Содержание активных компонентов в 1 порции (5 капель = 0,25 мл): | |
| Методика диагностики | Время |
|---|---|
| Общий анализ крови | 10 минут |
| Анализ мочи | 30 минут |
| Исследование кала | 20 минут |
| Общий анализ крови | 10 минут |
| Манометрия | 20 минут |
| УЗИ брюшной полости | 30 минут |
После изучения результатов всех исследований, врач может поставить точный диагноз. В некоторых случаях доктор назначает малышу консультацию у детского инфекциониста или гастроэнтеролога.
К какому врачу обратиться с ребенком?
Диарею у ребенка вылечит
Для того чтобы определить причины состояния малыша, врач проводит тщательную диагностику. Она начинается с зрительного осмотра грудничка и опроса родителей. Доктор уточняет:
Что делать при поносе у грудничка?
Не стоит пытаться самостоятельно справиться с проблемой. Определить причину поноса у ребенка может только врач. Однако родители должны знать, что делать при поносе у грудничка до приема специалиста. Самое главное при диарее не допустить обезвоживания организма. В связи с этим при лечении поноса у грудничка нельзя прекращать грудное вскармливание.
Лечение
В зависимости от причин поноса различаются и методы терапии. Лечение поноса у грудничка может быть как консервативное, так и оперативное. Врач, как правило, прописывает ребенку следующие препараты:
Иногда врач также может выписать ребенку жаропонижающие лекарства и препараты, которые снижают моторику кишечника. Однако использовать их самостоятельно строго запрещено. В некоторых случаях, когда диарея вызвана кишечными инфекциями, принимать их нельзя. Все препараты для лечения ребенка должен выбирать исключительно лечащий врач. Не стоит забывать и о специальной диете. Строго запрещено давать ребенку жирные молочные продукты. Лечение нельзя прекращать сразу после окончания диареи. Необходимо пропить курс медикаментов, прописанных доктором, до конца. Не допустить появление поноса у малыша поможет профилактика. Она включает в себя соблюдение личной гигиены, и принципов правильного питания. Кроме этого нужно стараться исключить любые контакты с больными людьми. Не стоит давать ребенку сырую воду и тяжело перевариваемые продукты.
Что делать при поносе у грудничка?
Не стоит пытаться самостоятельно справиться с проблемой. Определить причину поноса у ребенка может только врач. Однако родители должны знать, что делать при поносе у грудничка до приема специалиста. Самое главное при диарее не допустить обезвоживания организма. В связи с этим при лечении поноса у грудничка нельзя прекращать грудное вскармливание. Это осложнение имеет следующие симптомы: потеря веса,сонливость и вялость,потемнение и уменьшение количества мочи,сухая кожа,западание родничка.До приема врача родители могут сами оценить тяжесть состояния малыша. Поможет в этом сервис самодиагностики. Результат вы получите сразу после прохождения теста, который займет 2 минуты.
Комфорт бэби капли д/приема внутрь для младенцев при коликах, 30мл
Область применения: биологически активная добавка к пище, дополнительный источник витамина Е, для детей с 2-х недель жизни.
Форма выпуска: капли для приема внутрь во флаконе 30 мл с пробкой-капельницей.
Рекомендации по применению: смешав с едой (можно добавлять в молоко, молочную смесь, воду) или вносить непосредственно на соске. Перед употреблением встряхнуть.
При жалобах, связанных с младенческими коликами и избыточным газообразованием.
Дети с 2-х недель жизни до 1 года: по 5-10 капель добавляют в бутылочку с детским питанием или дают с помощью маленькой ложечки до/во время или после кормления.
Дети от 1 года до 3 лет: по 10 капель 2 раза в сутки.
Дети от 3 лет до 7 лет: по 10 капель 3-5 раз в сутки.
Дети от 7 лет до 14 лет: по 10-20 капель 3-5 раз в сутки.
Дети от 14 до 18 лет: по 20 капель 3-5 раз в сутки.
Прием в рекомендованной дозировке обеспечивает поступление витамина Е:
Детям с 2-х недель до 6 месяцев: 0,45-0,9 мг/ 15-30% от норм физиологических потребностей*
Детям с 7 месяцев до 1 года: 0,45-0,9 мг/ 11,25-22,5% от норм физиологических потребностей*
Детям от 1 года до 3 лет: 1,8 мг/ 45% от норм физиологических потребностей*
Детям с 3 до 7 лет:2,7-4,5 мг/ 38,6-64,3% от норм физиологических потребностей*
Детям с 7 до 11 лет: 2,7-9 мг/ 27-90% от норм физиологических потребностей*
Детям с 11 до 14 лет:2,7-9 мг/ 22,5-75% от норм физиологических потребностей*
Детям с 14 до 18 лет: 5,4-9 мг/ 36-60% от норм физиологических потребностей*
*- Нормы физиологических потребностей в энергии и пищевых веществах для детей и подростков Российской Федерации. Таблица 5.4. Методические рекомендации МР 2.3.1.2432—08
Продолжительность приема: 1 месяц. При необходимости курс можно продлить или повторить.
Противопоказания: повышенная чувствительность к компонентам продукта, кишечная непроходимость, наследственная непереносимость фруктозы. Перед применением рекомендуется проконсультироваться с врачом-педиатром. Детям до 14 лет принимать по согласованию и под наблюдением врача-педиатра.
Не является лекарством.
Производитель: ЗАО «Фарматек», Республика Армения.
Питание кормящей мамы при запоре у ребенка
Материнское молоко — самое здоровое и естественное питание для ребенка грудного возраста.
Количество просмотров: 253 020
Дата последнего обновления: 20.07.2022 г.
Среднее время прочтения: 8 минут
Грудное молоко позволяет малышу получать все питательные вещества, необходимые для его роста и полноценного развития, и избавляет маму от беспокойства о правильном подборе молочных смесей, температуре приготовленного детского питания и пр. Но в грудном вскармливании есть нюанс: качество пищеварения малыша напрямую зависит от материнского рациона. Поэтому достаточно часто женщины обращаются к врачу с вопросом, что кушать маме, если у ребенка запор, и как нормализовать стул новорожденного с помощью коррекции рациона у матери.
Классификация запоров у новорожденных и грудничков
Задержка стула у детей может иметь острое и хроническое течение. В первом случае она возникает однократно или наблюдается периодически, но с большими промежутками между эпизодами. При хроническом состоянии эта проблема актуальна в течение продолжительного периода: симптомы запора наблюдаются постоянно на протяжении нескольких недель или месяцев.
Кроме классификации по течению, запор разделяют на атонический и спастический. В первом случае перистальтика вялая и слабая, а выделяемый кал плотный и объемный. При спастическом запоре наблюдается чрезмерная перистальтика в одном из участков кишечника, что приводит к временной «блокировке» кала и его затрудненному перемещению. Кал при спастическом запоре неоднородный, разделен на мелкие, сухие и твердые комки.
Причины запоров у детей грудного возраста
Самыми распространенными причинами запоров у грудничков являются следующие:
Значимость питания матери при запоре у грудного ребенка
Питание кормящей матери при запоре у ребенка имеет гораздо большее значение, чем это может показаться на первый взгляд. Так, недостаток жидкости в рационе приводит к повышению жирности молока, что может стать причиной задержки стула у ребенка. Потребление большого количества сладостей и выпечки способно изменить химический состав молока. Это также негативно отражается на функциях кишечника у малыша. А отсутствие в меню продуктов растительного происхождения — овощей и фруктов, растительных масел и пр. — снижает количество витаминов и микроэлементов в составе грудного молока, что способно спровоцировать не только запоры, но и другие медицинские проблемы.
Рекомендованные продукты
Что кушать при запорах кормящей маме, можно выбрать из списка рекомендованных продуктов:
Нерекомендованные продукты
Присутствие в рационе пищи со слабительным действием и богатой клетчаткой — не единственное условие, которого требует диета при запоре у грудничка. Не менее важно исключить из материнского меню продукты, которые производят закрепляющий эффект. К ним относятся рис, манная крупа, макаронные изделия, сдоба, сладости, груши, гранаты, крепко заваренный чай, кофе, какао, шоколад.
Если запор у малыша сопровождается кишечной коликой и повышенным газообразованием, из рациона также следует исключить все бобовые, а овощи и фрукты из списка рекомендованных потреблять только в обработанном виде (супы, пюре, рагу и пр.). Слабительные продукты при грудном вскармливании также следует ограничить, если у ребенка неустойчивый стул — чередование запоров и поносов.
Правила питания матери и кормления ребенка для избегания запоров
Материнское питание при запорах у грудничка имеет большую важность. Но режим и гигиена питания значат не меньше: они помогают исключить ряд факторов, оказывающих нежелательное влияние на организм матери и, как результат, на качество грудного молока.
Соблюдайте часы приема пищи и кормления. Четкий режим сделает пищеварение мамы более эффективным и, соответственно, улучшит всасываемость питательных веществ. А приемы пищи небольшими порциями по 4–5 раз в день обеспечат равномерное поступление в молоко питательных веществ. Кормление малыша должно строиться по этому же принципу. Приучайте его к тому, что он кушает в строго отведенные часы согласно его возрасту — «дисциплинированная» пищеварительная система намного меньше склонна к запорам.
Следите за гигиеной кормления. Кроме традиционных гигиенических процедур перед кормлением (мытье рук, обтирание соска и ареолы), необходимо следить, чтобы ребенок правильно захватывал сосок. При сосательных движениях он не должен заглатывать воздух — это может спровоцировать нарушения работы ЖКТ. Для обепечения лучшей гигиены, а также чтобы мама чувствовала себя более уверенно в период грудного вскармливания, рекомендуем пользоваться прокладками для груди JOHNSON’S ® Baby.
МИКРОЛАКС ® подготовил наглядный материал специально для мам малышей, склонным к запорам:
Меню кормящей мамы на несколько дней
Если у грудничка запор, что кушать матери и в каких количествах? Вот примерный состав диеты на два дня:
1-й завтрак
Понедельник: 100 г мюсли, залитых 100 г йогурта или нежирного кефира, и некрепкий чай с хрустящим хлебцем.
Вторник: 100 г каши (овсяной, гречневой, перловой), 150 г овощного салата, компот из сухофруктов.
2-й завтрак
Понедельник: яблоко, цельнозерновой хлебец с ломтиком сыра.
Вторник: бутерброд из хлеба с отрубями и меда, некрепкий зеленый чай.
Обед
Понедельник: порция овощного супа, 150 г картофельного пюре с салатом из отварной свеклы и 100 г отварной или запеченной рыбы, компот.
Вторник: чашка некрепкого мясного бульона с гренками из цельнозернового хлеба, 150 г овощной запеканки, некрепкий чай с 1 ч. л. меда.
Полдник
Понедельник: 2–3 шт. кураги, 200 мл кефира.
Вторник: 150 г салата из мелко натертого свежего яблока и моркови, заправленного 1 ст. л. нежирной сметаны.
Ужин
Вторник: 150 г куриной грудки, 100 г салата из свежих или отварных овощей, кефир − 200 мл.
Далее свое питание следует выстраивать аналогично этому примеру с учетом рекомендованных и нежелательных продуктов.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Регистрационный номер:
Торговое наименование:
Международное непатентованное наименование:
Лекарственная форма:
эмульсия для приема внутрь
Состав
В 1 мл (25 капель) препарата содержится:
Действующее вещество: симетикон* – 40,000 мг.
Вспомогательные вещества: макрогола стеарат – 6,560 мг, глицерил моностеарат 40-55 – 4,020 мг, карбомер – 6,350 мг, ароматизатор Банан – 4,233 мг, калия ацесульфам – 0,318 мг, сорбитол – 148,159 мг, натрия хлорид – 0,708 мг, натрия цитрат – 4,445 мг, натрия гидроксид – 0,708 мг, калия сорбат – 1,420 мг, вода очищенная – до 1 мл.
*Симетикон состоит из полидиметилсилоксана и кремния диоксида в соотношении 96:4.
Описание:
слегка вязкая эмульсия от белого до желтовато-белого цвета с запахом банана.
Допускается расслоение, исчезающее после взбалтывания.
Фармакотерапевтическая группа:
Код ATX:
Фармакологические свойства
Фармакодинамика
Действующее вещество – симетикон уменьшает количество газов в желудочно-кишечном тракте (ЖКТ): обладает поверхностно-активными свойствами и способностью снижать поверхностное натяжение на границе раздела сред жидкость/газ, что затрудняет образование пузырьков газа, а также способствует их слиянию и разрушению пены в кишечнике, вследствие чего высвободившийся газ всасывается или выводится естественным путем под влиянием перистальтики кишечника. Применение симетикона при подготовке к проведению диагностических исследований органов брюшной полости препятствует возникновению дефектов изображения, вызываемых пузырьками газа.
Фармакокинетика
Симетикон химически инертен, после приема внутрь не абсорбируется из ЖКТ и действует только в его просвете. Не взаимодействует с микроорганизмами и ферментами и не влияет на процессы пищеварения. Выводится кишечником в неизмененном виде.
Показания к применению
Противопоказания
Повышенная чувствительность к компонентам препарата, кишечная непроходимость, наследственная непереносимость фруктозы.
Применение при беременности и в период грудного вскармливания
Препарат Лубриол ® можно применять во время беременности и в период грудного вскармливания.
Способ применения и дозы
Внутрь. Перед употреблением флакон с эмульсией необходимо взболтать. Дозировать препарат можно каплями или в миллилитрах с использованием мерного колпачка. Для капельного дозирования флакон необходимо держать вертикально отверстием вниз.
Препарат принимают во время или после еды и, при необходимости – перед сном.
Кратность приема и продолжительность применения зависят от выраженности симптомов.
При необходимости препарат Лубриол ® можно применять в течение длительного времени.
При жалобах, связанных с избыточным газообразованием и кишечных коликах
Дети с рождения до 1 года: по 1 мл (25 капель) препарата Лубриол ® при каждом кормлении ребенка (добавляют в бутылочку с детским питанием или дают с помощью маленькой ложечки во время или после кормления).
Дети от 1 года до 6 лет: по 1 мл (25 капель) препарата Лубриол ® 3-5 раз в сутки.
Дети от 6 до 14 лет: по 1-2 мл (25-50 капель) препарата Лубриол ® 3-5 раз в сутки.
Дети от 14 лет и взрослые: по 2 мл (50 капель) препарата Лубриол ® 3-5 раз в сутки.
При подготовке к рентгенографии и ультразвуковому исследованию
Применяют по 2 мл (50 капель) препарата Лубриол ® 3 раза в сутки за день до исследования и 2 мл (50 капель) препарата Лубриол ® утром в день исследования.
Для получения двойного контрастного изображения
Добавляют 4-8 мл препарата Лубриол ® на 1 литр контрастной взвеси.
При подготовке к эзофагогастродуоденоскопии
Внутрь по 4-8 мл препарата Лубриол ® перед проведением исследования. Во время проведения эндоскопии, при необходимости, можно ввести несколько миллилитров эмульсии через канал эндоскопа для устранения пузырьков газа, создающих помехи при исследовании.
При острых отравлениях моющими средствами, содержащими тензиды
Побочное действие
Побочные эффекты при применении препарата Лубриол ® не наблюдались. Возможно развитие аллергических реакций на вспомогательные компоненты препарата. Передозировка
Случаи передозировки не известны.
Взаимодействие с другими лекарственными средствами
Клинически значимого взаимодействия препарата Лубриол ® с другими лекарственными препаратами не установлено.
Особые указания
В случае сохранения симптомов избыточного газообразования и/или кишечных колик в течение длительного времени необходимо обратиться к врачу для проведения медицинского обследования.
Препарат Лубриол ® содержит сорбитол (сорбит), поэтому его применение у пациентов с наследственной непереносимостью фруктозы противопоказано.
Информация для пациентов с сахарным диабетом: в 1 мл препарата (25 капель) содержится 148,159 мг сорбитола, что соответствует 0,012 хлебной единицы (ХЕ).
Влияние на способность управлять транспортными средствами и другими механизмами
Препарат Лубриол ® не влияет на способность к управлению транспортными средствами, другими механизмами и к выполнению работы, требующей повышенной концентрации внимания.
Форма выпуска
Эмульсия для приема внутрь, 40 мг/мл.
По 30 или 50 мл во флаконы темного стекла, снабженные капельницей – дозатором из ПЭНД, завинчивающейся крышкой из ПЭВД с контролем первого вскрытия и мерным колпачком или без него.
По 50 мл во флаконы темного стекла с винтовой горловиной, укупоренные пробками из ПЭНД и крышками навинчиваемыми из ПЭВД с мерным колпачком или мерной ложкой.
По 1 флакону вместе с инструкцией по применению в пачке из картона.
Условия хранения
При температуре не выше 25 °С, в оригинальной упаковке.
Хранить в недоступном для детей месте!
Срок годности
3 года.
Не использовать после истечения срока годности препарата. После вскрытия флакона – 6 месяцев.
Условия отпуска
Отпускают без рецепта.
Производитель/Организация, принимающая претензии:
ООО НПО «ФармВИЛАР», Россия,
249096, Калужская область, Малоярославецкий район, г. Малоярославец, ул. Коммунистическая д. 115.
Колики у новорожденных: как уберечь малыша от неприятного расстройства?
Колики у новорожденных, пожалуй, самая распространенная жалоба, с которой новоиспеченные родители обращаются в педиатру.
Не секрет, что дети в первые месяцы жизни бывают беспокойными, часто плачут. Говорить-то они еще не могут, поэтому слезы становятся для младенца единственным способом «сообщить» родителям о том, что он срочно нуждается в их внимании – например, хочет поесть или чтобы ему поменяли переполненный подгузник. Получив «свое», малыш, как правило, успокаивается, начинает улыбаться и радостно гукать. Однако если ваш ребенок истошно плачет каждый день, причем, в одно и то же время и успокоить его крайне сложно, то причина, скорее всего, одна – кишечные колики.
Об этой проблеме не понаслышке знают миллионы мам и пап по всей земле. Она мучает малышей и изводит родителей, заставляя их беспокоиться, не спать ночами. Да и как тут не тревожиться, если дите безутешно плачет каждый день, а ты даже не знаешь, чем ему в эту минуту можно помочь.
Колики ежегодно выявляют примерно у 25-30% детей – причем, в одинаковой степени как у мальчиков, так и у девочек. Первые симптомы обычно возникают на третьей неделе жизни и могут продолжаться вплоть до четырехмесячного возраста. Что это за симптомы? Какими причинами они могут вызываться? Как избавить малыша от этой напасти? На эти и многие другие вопросы мы дадим ответы в нашей статье.
Кишечные колики: риски возникновения
Говоря в целом, риски в большинстве случаев связаны с повышенным метеоризмом, возникающим в ходе кормления ребенка и переваривания пищи. Возникает же он вследствие того, что механизмы регуляции моторики кишечника еще незрелые и газообразование сопровождается спазмом отдельных его участков. Незрелость регулирующих механизмов может быть обусловлена осложненными родами или рождением малыша недоношенным.
Если же конкретизировать, то можно говорить как минимум о семи основных причинах, приводящих к возникновению кишечных колик.
Неправильное прикладывание ребенка к груди. При таком развитии «событий» ребенок вместе с молоком заглатывает воздух, что, собственно, и приводит к повышенному газообразованию в кишечнике. Сцеживание молока и кормление им из бутылки проблему решает только в том случае, если малыш научится плотно обхватывать губами соску, и не будет заглатывать воздух.
Неправильно организованное грудное вскармливание, вследствие чего ребенок не получает нужного количества грудного молока или не получает нужного количества «заднего» молока. Нехватка молока — это нехватка всех питательных веществ для организма крохи и это само по себе не может благотворно влиять на процесс пищеварения. Избыток же переднего молока (в котором содержится большое количество лактозы), при недостатке заднего, вызывает такие симптомы как пенистый / жидкий / частый стул, бурление в животе, недобор веса при частых мочеиспусканиях. Кроме того, при мнимой нехватке молока очень сильно выражен эмоциональный фактор — мама находится в постоянном стрессе, который передается ребенку, что усиливает симптоматику.
Неподходящие молочные смеси \ неправильное приготовление. Когда мамы в силу каких-то причин не могут кормить грудью, то в рационе малышей появляются молочные смеси. Их сейчас выпускается много, и подобрать подходящую именно для вашего ребенка обычно не составляет труда. Но, к сожалению, ошибки все же случаются и в рацион может попасть питание, которое не подходит по составу. Бывает и так, что смесь подобрана оптимально, но у родителей возникают сложности с ее правильным приготовлением. И в первом, и во втором случае колик, скорее всего, не избежать.
Нарушение микрофлоры кишечника. Всем хорошо известно, что на работу кишечного тракта напрямую влияет состояние его микрофлоры. При изменении соотношения полезных и патогенных бактерий в пользу последних нарушения пищеварения неизбежны, вследствие чего происходит брожение и усиливается газообразование. В результате возникают не только кишечные колики, но и диарея с выделением кислого кала, на который нежная детская кожа под подгузником реагирует как на сильный ожог. Поэтому кормящие мамы должны позаботиться о том, чтобы соотношение полезных бифидо— и лактобактерий в организме грудничка оставалось оптимальным. То есть, внимательно следить как за его рационом, так и за своим собственным питанием, в случае необходимости используя препараты для восстановления микрофлоры кишечника.
Лактазная недостаточность (истинная, когда не хватает лактазы или ложная — когда ребенок получает слишком много переднего и мало заднего молока). Еще одна причина кишечных колик – непереносимость ребенком содержащихся в молоке углеводов. Прежде всего лактозы, которая возникает по причине отсутствия или недостаточной активности специального фермента – лактазы. В этом случае поступающие с питанием грудное или питательные смеси также плохо усваиваются, у малыша вздувается животик, и он проявляет сопровождаемое плачем беспокойство.
Вредные привычки и асоциальная среда. Если будущая мама во время беременности курила и употребляла спиртные напитки, не прекратив свои «увлечения» и после родов, риск возникновения колик у ребенка возрастает вдвое. Способствуют развитию этих расстройств и напряженные отношения между родителями, которые передаются и малышу (особенно если они постоянно скандалят в его присутствии). Асоциальные условия жизни, пренебрежение санитарно-гигиеническими нормами – тоже прямой путь к возникновению у него кишечных колик.
Симптомы колик у новорожденных и «правило трех»
Под детской кишечной коликой понимают неприятное и вызывающее дискомфорт чувство распирания или сдавливания в брюшной полости, возникающее в первый год жизни. Клинически колики проявляются спастическими болями, длящимися от нескольких минут до двух-трех часов. Для этого расстройства характерны такие типичные черты:
Исходя из вышеназванных «отличительных примет», для более точной диагностики применяется так называемое правило трех: если младенец плачет 3 и более часов в сутки в течение не менее 3-х дней в неделю и на протяжении 3-х недель подряд. Следует учесть и то, что при кишечной колике могут наблюдаться и атипичные симптомы – например, запоры, затрудненное отхождение газов.
Здоровой микрофлорой – по коликам!
В настоящее время, наиболее распространенным способом избавления малышей от колик является назначение препаратов на основе симетикона — кремнийорганического соединение. Эти препараты призваны уменьшать (гасить) усиленное газообразование, которое как раз и вызывает неприятные и болезненные ощущения у ребенка. Однако, практика и научные исследования доказывают низкую эффективность такого лечения. И это не удивительно — устранение симптома (следствия), а не причины не может избавить от проблемы.
К сожалению, даже при отсутствии или устранении видимых причин (искусственного вскармливания, неправильного прикладывания к груди, неправильного питания мамы, лактазной недостаточности и пр.) колики у новорожденных все-равно могут возникнуть. В этом случае, как раз и следует искать причину внутри. Что вызывает чрезмерное газообразование? Что такое газообразование и почему оно возникает?
Одной из причин газообразования является ферментная недостаточность. Конечно, ферментная система малыша еще не сформирована. Но, разве не поэтому, в том числе, он должен питаться грудным молоком? Разве не должна, даже незрелая ферментативная система справляться с таким питанием?
Главным и непременным условием победы над этим расстройством является восстановление здоровой микрофлоры кишечника и недопущение возникновения дисбактериоза. Поэтому мамам следует кормить малышей правильно, да и самим придерживаться рекомендаций по здоровому питанию. Для закрепления результата можно использовать продукты или препараты, содержащие бифидо- и лактобактерии, важность которых для нормального функционирования кишечника трудно переоценить.
Так, проведенное в Италии исследование показало высокую эффективность лактобактерий в сравнении с симетиконом в лечении колик у новорожденных. Кроме того, анализы выявили более низкое содержание лактобактерий у детей, страдающих коликами по сравнению с малышами, которые не имели такой проблемы. (Francesco Savino, MD, Emanuela Pelle, MD, Elisabetta Palumeri, MD, Roberto Oggero, MD, Roberto Miniero, MD Педиатрическое отделение, детская больница Regina Magherita, Туринский Университет, Турин, Италия, Pediatrics 2007; 119;124-130).
Не менее важно соблюдать частоту кормлений и после каждого раза держать ребенка в вертикальном положении, чтобы частично вышел воздух из желудка. После еды малютку необходимо положить на бочек: в этом случае, даже если малыш срыгнет, попадание молока в дыхательные пути исключается. Да и сама «транспортировка» молока из желудка в кишечник будет проходить быстрее и легче.
Нелишне при коликах помассировать животик. Но делать его нужно строго по часовой стрелке, с использованием специальных массажных масел. Не помешает положить на животик малыша теплую пеленку (это немного его успокоит).
Бывает, что описанные меры не помогают. Тогда следует прибегнуть к клизме либо к газоотводной трубке, которую нужно медленно и очень осторожно ввести в прямую кишку младенца. Сама по себе трубочка безопасна, и ее можно оставить на пять-семь минут, после чего маленького пациента нужно аккуратно подмыть.
Многие мамы борются с коликами у детей с помощью сорбентов, способных активно адсорбировать кишечные газы и принести ребенку облегчение. В арсенале этой борьбы еще и ветрогонные средства, помогающие естественному выходу газов. Это самые различные эфирные масла, мята, валериана и белладонна, а также семена укропа, петрушки и аниса. Рекомендуется лечение известной укропной водичкой и препаратами на основе фенхеля.
При соблюдении режима правильного питания и приведенных выше рекомендаций, прогноз развития кишечных колик благоприятный: это неприятное расстройство обычно за месяц-полтора проходит.
Лучшие лекарства от коликов у новорожденных
Как гласит статистика, более 70% младенцев страдают от колик в возрасте от 2 недель до 3 месяцев. Приступообразная боль вследствие повышенного газообразования чаще всего возникает вечером. Младенец плачет, прижимает ножки к животику или наоборот выгибается и краснеет. Однако не стоит паниковать, ведь существует много эффективных препаратов для ослабления или устранения мучительных симптомов.
Популярные антиколиковые препараты делят на следующие группы:
Первые 2 группы медикаментов снижают интенсивность коликов независимо от причины их возникновения. А пробиотики используют для лечения дисбактериоза, который часто провоцирует колики.
Эспумизан
Эспумизан – это популярное лекарство от коликов у новорождённых, которое нормализует пищеварение, выводит лишние газы из кишечника. Препарат выпускают в форме капель и эмульсии на основе симетикона. Жидкость имеет приятный аромат, атакже вкус банана.
После приёма эффективный пеногаситель разрушает пузыри газа, выводит их вместе с калом. Медикамент не всасывается в кишечник, не нарушает его работу. Эспумизан не содержит лактозу и сахар, а поэтому медикамент безопасен для диабетиков и пациентов с гиполактазией. Лекарственное средство не вступает в химические реакции с другими медикаментами.
Суточная дозировка – 25 капель трёхкратно во время кормления или после него. Для детей, которые употребляют только материнское молоко, больше подходит эмульсия. Для лечения детей-искусственников используют капли, которые добавляют в молочную смесь до кормления. Окончательную дозировку лекарства определит педиатр.
Эспумизан противопоказан при гиперчувствительности к его компонентам. Тогда после применения медикамента возникает аллергия в виде сыпи, зуда или запоров.
Ветрогонный препарат используют для купирования симптомов коликов у детей сразу после рождения. Эспумизан производят в Германии, компания под названием «Берлин Хеми», средняя цена – 300 рублей.
Боботик
Лечение кишечной колики у детей проводят с применением Боботик. Это препарат с ветрогонным эффектом, который содержит симетикон, он уменьшает метеоризм, ослабляет боль из-за чрезмерного скопления газов. Для младенцев применяют капли с вязкой консистенцией кремового оттенка и приятным фруктовым ароматом.
Медикамент используют для ослабления коликов у детей с 28 дня жизни. Лекарство нередко используют для купирования симптомов метеоризма у взрослых пациентов при запоре или переедании.
Симетикон попадает в просвет кишечника, смешивается со слизью, разбивает пузыри газа, предотвращает образование новых. Высвобожденные газы выходят через прямую кишку или впитываются в кишечник. Боботик проявляет терапевтические свойства сразу после приёма.
Препарат выводится с калом в первозданном виде, не проникает в кровоток и не нарушает работу пищеварительной системы. Антиколиковое средство не содержит сахар, лактозу и спирт.
Суточная доза лекарства – от 8 до 14 капель четырёхкратно после кормления. Окончательную дозу выявляет педиатр в зависимости от возраста пациента и симптоматики. При необходимости капли разводят жидкостью (молоко, смесь, кипячёная вода). Лекарство употребляют до полного исчезновения колик.
Единственное противопоказание – это гиперчувствительность к ингредиентам Боботика. При появлении аллергии нужно прекратить приём препарата и обратиться к педиатру.
Производитель польская компания «Медана Фарма», средняя цена – 200 рублей.
Саб Симплекс
Для устранения лишних газов из кишечника используют безопасный ветрогонный препарат Саб Симплекс на основе симетикона. Медикамент не нарушает пищеварение, ослабляет проявление колик у детей с рождения.
Пероральную суспензию мутно-белого оттенка со сладким привкусом применяют в таких случаях:
Симетикон проникает в просвет кишечника, разбивает крупные газовые пузыри и способствует их выходу. Как следствие, исчезает дискомфорт, болезненные ощущения, и младенец успокаивается.
Суточная порция лекарства – 15 капель двукратно во время приёма пищи. При необходимости суспензию можно развести молоком или водой. На момент лечения не рекомендуется давать ребёнку новые продукты или принимать другие медикаменты.
Иногда проявляются побочные явления в виде сыпи, зуда, повышенного выделения слезной жидкости.
Производитель – американская компания «Пфайзер Инк», средняя стоимость – 200 рублей.
Инфакол
Для ослабления колик применяют Инфакол, который снижает поверхностное натяжение пузырей газа в кишечнике. Препарат на основе симетикона выпускают в форме суспензии для перорального приёма с апельсиновым вкусом и ароматом.
Медикамент обладает антипенным действием, он смешивается с кишечной слизью, разрушает газы, ускоряет их выход. Инфакол не обладает системным действием, выводится из организма в первоначальном виде.
Лекарство применяют для устранения симптомов колик: метеоризм, боль и дискомфорт в животе. Медикамент запрещено принимать при гиперчувствительности к его компонентам, язвенной болезни, при воспалительных заболеваниях кишечника или кишечной непроходимости. При наличии противопоказаний повышается риск аллергии, которая проявляется зудом, сыпью, покраснением, крапивной лихорадкой.
Суточная доза препарата – 20 мг лекарства перед едой. При необходимости доктор повысит дозировку до 40 мг и определит длительность терапевтического курса.
Компания изготовитель – «Форест Лаб» Великобритания, средняя стоимость – 100 рублей.
Куплатон
Куплатон – это эффективный ветрогонный препарат на основе диметикона для ликвидации повышенного газообразования и боли в животе. Для детей грудного возраста применяют оральные капли желтоватого оттенка.
Ветрогонное средство ускоряет выход газовых пузырей из кишечника, устраняет вздутие, ослабляет боль в животе.
Показания к применению:
Кроме того, лекарство применяют после операции на пищеварительных органах и перед диагностическими исследованиями органов ЖКТ.
Куплатон противопоказан при гиперчувствительности к его составляющим, а поэтому перед применением нужно провести тест на чувствительность. После его применения возможна негативная реакция, которая проявляется сыпью, крапивной лихорадкой, болезненными ощущениями и повторным метеоризмом.
Дневная доза препарата для детей от рождения до 6 месяцев – 4 капли четырежды перед едой. С помощью медикамента можно лечить не только детей, но и взрослых. Для старших пациентов применяют капсулы.
Важно строго придерживаться дозировки и кратности приёма, которую определил доктор. При превышении дозировки или длительности терапевтического курса возникает головная боль и расстройства пищеварения.
Производитель – финская компания «Орион Фарма», средняя цена – 400 рублей.
Плантекс
Избавить грудничка от проблем с пищеварительным трактом поможет Плантекс. Препарат на основе фенхеля (аптечный укроп) выпускают в форме гранул светло-коричневого оттенка для приготовления чая. Лечебный напиток устраняет спазм гладких мышц кишечника, улучшает пищеварение, устраняет лишние газы, предотвращает появление новых.
Препарат стимулирует моторику кишечника и выделение пищеварительного сока. Как следствие, ускоряется процесс переваривания и усвоения пищи.
Плантекс назначают для лечения и предотвращения боли и спазма в кишечнике вследствие пищеварительных расстройств или при переводе на другой тип питания.
Препарат противопоказан при нарушении метаболизма галактозы, дефиците лактазы, глюкозо-калактозной мальабсорбции, гиперчувствительности к компонентам Плантекса.
Дневная дозировка лекарственного средства – 1 или 2 пакета дважды или трижды при кормлении или после него. Перед применением гранулы растворяют тёплой кипячёной водой. Раствор не рекомендуется хранить, детям дают только свежий чай. В напиток запрещено добавлять сахар или мёд. О том, когда можно давать мед ребенку, читайте в статье https://vskormi.ru/children/mozhno-li-med-grudnichkam/.
Плантекс производят в Словении, средняя стоимость – 350 рублей.
Бебикалм
Для устранения боли и вздутия у ребёнка используют Бебикалм. Это фитопрепарат на основе аниса, фенхеля и мяты.
Анис обладает мягким обеззараживающим эффектом, устраняет несильную боль, улучшает функциональность пищеварительных желез. Однако иногда этот компонент провоцирует аллергию. Фенхель устраняет чрезмерное газообразование, а мята успокаивает и расслабляет гладкие мышцы кишечника.
Концентрированную смесь Бебикалм назначают в таких случаях:
Суточная доза препарата для детей с первых дней жизни – 10 капель перед каждым приёмом пищи. Перед употреблением масляный раствор смешивают с остывшей кипячёной водой. Чтобы нормализовать пищеварение, лекарство применяют примерно 30 дней, а потом постепенно уменьшают дозировку. Резко прекращать приём медикамента не рекомендуется, иначе повышается вероятность повторного избыточного газообразования.
Бебикалм противопоказан при гиперчувствительности к его компонентам. А поэтому возможна аллергия, которая проявляется сыпью и зудом. Перед применением лекарственного средства нужно провести тест на чувствительность.
Производитель – израильская компания «Хисунит ЛТД», средняя стоимость 135 рублей.
Бебинос
Для устранения коликов, связанных с вздутием, используют Бебинос. Это фитопрепарат на основе натуральных компонентов. В состав лекарственного средства входят фенхель, кориандр и ромашка. Для детей с 6 месяцев применяют капли.
Фенхель стимулирует моторику кишечника, который продвигает газовые пузырьки к выходу. Цветы ромашки снимают воспаление и устраняют спазм. А плоды кориандра улучшают аппетит.
Бебинос помогает избавиться от чрезмерного газообразования, купирует спазм желудка и кишечника. Медикамент применяют для лечения грудничков и школьников. Ветрогонное средство нередко назначают для предотвращения колик при введении прикорма или переводе на искусственное питание.
Капли применяют до или во время еды. При необходимости лекарство разводят остывшей кипячёной водой. Суточная дозировка препарата для детей до 1 года – от 3 до 6 капель трёхкратно с интервалом 8 часов.
Изготовитель Бебинос – германская компания «Дентинокс», средняя стоимость – 250 рублей.
Бифиформ Бэби
Для устранения дисбактериоза и кишечных колик применяют Бифиформ Бэби. Это пробиотический препарат на основе полезных бактерий для нормализации микробной флоры кишечника. Бифиформ состоит из бифидобактерий, термофильных стрептококков, а также вспомогательных веществ. Медикамент выпускают в форме суспензии, которую нужно приготовить самостоятельно, капсул, порошка и жевательных таблеток.
Бифиформ применяют для лечения и предупреждения колик у младенцев до 3 месяцев и дисбактериоза у пациентов постарше. После приёма препарата кишечник заселяется полезными бактериями, нормализуется пищеварение. Несмотря на то, что Бифиформ – это биологически активная добавка, перед его использованием необходимо проконсультироваться с педиатром.
Лекарственное средство назначают детям с первых дней жизни. Перед употреблением порошок смешивают с масляным раствором. Новорождённым назначают 1 дозу в сутки (она отмечена значением на пипетке) перед утренним кормлением. Продолжительность терапевтического курса определяет лечащий врач.
Бифиформ запрещено принимать при повышенной чувствительности к его компонентам. При наличии противопоказаний повышается вероятность аллергии.
Изготовитель – румынская компания «Ферросан», средняя цена – 400 рублей.
Линекс
Линекс – это популярный пробиотик для восстановления естественной бактериальной флоры кишечника. Препарат на основе лакто-, бифидобактерий, энтерококков пополняет запас полезных бактерий и налаживает пищеварение.
Линекс выпускают в форме капсул с порошком, которые перед применением вскрывают и смешивают с жидкостью (молоко, смесь, кипячёная вода). Суточная доза препарата для новорождённых – от 1 до 2 капсул трёхкратно.
При наличии противопоказаний у ребёнка повышается риск аллергии.
Линекс производят в Словении, средняя цена за 16 капсул – 300 рублей.
Аципол
Чтобы восстановить нормальный баланс кишечной микрофлоры, используют препарат нового поколения под названием Аципол. Лекарственное средство выпускают в форме капсул, внутри которых порошок с характерным кисломолочным ароматом. Пробиотик на основе лактобацилл и кефирного грибка благотворно влияет на бактериальную флору кишечника, оздоравливает пищеварительный тракт, повышает иммунитет, улучшает общее самочувствие.
Согласно инструкции, Аципол назначают детям с 3 месяцев:
Препарат противопоказан при индивидуальных реакциях непереносимости отдельных его компонентов.
Суточная дозировка зависит от возраста младенца, особенностей его организма и симптоматики. Детям от 3 месяцев до 3 лет дают 1 капсулу дважды или трижды за 24 часа. Перед применением порошок из капсулы разводят жидкостью (кипячёная вода или молоко).
При превышении дозировки повышается вероятность диареи и диспепсии.
Производитель препарата Аципол – российская компания «Лекко», средняя стоимость – 280 рублей.
Хилак форте
Для устранения проблем с пищеварением, вызванных дисбактериозом, применяют Хилак форте. Пребиотическое средство содержит в составе биосинтетическую молочную кислоту, которая регулирует баланс бактерий, налаживает пищеварение, улучшает самочувствие малыша. Препарат выпускают в форме капель, которые назначают в следующих случаях:
Суточная дозировка – от 20 до 30 капель трижды за 60 минут до приёма пищи. Перед применением лекарство разводят кипячёной водой, которую можно подсластить глюкозой. Если состояние новорождённого улучшилось, то дозу уменьшают. Продолжительность терапевтического курса определяет педиатр.
Хилак Форте запрещено принимать при гиперчувствительности к его компонентам. Это объясняется тем, что повышается вероятность запоров, поносов, крапивной лихорадки, зуда и тошноты. Капли запрещено разводить молоком.
Производят Хилак Форте в Германии, компания производитель – «Меркле ГмбХ», средняя цена препарата – 300 рублей.
Бифидумбактерин
Чтобы вылечить дисбактериоз у грудничков, используют биологически активную добавку Бифидумбактерин. Препарат на основе бифидо-, лактобактерий заселяет пищеварительный тракт полезными микробами, которые активно размножаются и вытесняют болезнетворные бактерии. Так восстанавливается естественная микрофлора, нормализуется пищеварение, метаболизм, укрепляется иммунитет, организм насыщается полезными веществами.
Для устранения дисбактериоза и колик у детей грудного возраста используют Бифидумбактерин в форме капсул, лиофилизата и эмульсии.
Показания к использованию БАДа:
Препарат не рекомендован только при гиперчувствительности к его компонентам или непереносимости лактозы. Тогда повышается вероятность негативных явлений: тошнота, обильные срыгивания, рвота. Чтобы устранить эти симптомы, нужно отказаться от приёма Бифидумбактерин.
Суточную дозу, кратность и длительность приёма определяет доктор. Препарат перед применением смешивают с кипячёной водой, молоком или смесью.
Изготовитель – российская компания «Партнёр», средняя стоимость – 250 рублей.
Лактобактерин
Препарат, который быстро и мягко нормализует работу пищеварительного тракта, называют Лактобактерин. Пробиотическое средство, которое содержит лактобациллы, уничтожает патогенные бактерии и восстанавливает равновесие микрофлоры кишечника. Для лечения новорождённых применяют порошок.
Лекарственное средство нормализует бактериальную флору, укрепляет иммунитет, предупреждает инфекционные заболевания кишечника. Кроме того, препарат устраняет расстройства стула, улучшает моторику, нивелирует симптомы пищевой аллергии. О том, как избежать пищевую аллергию, читайте в статье https://vskormi.ru/problems-with-baby/pischevaya-allerguya-u-grudnichka/.
Гиперчувствительность к компонентам пробиотика – это основное противопоказание. Кроме того, препарат запрещён к приёму недоношенным и детям с родовой травмой. Если проигнорировать противопоказания, то повышается вероятность аллергии, тошноты, приступов рвоты.
Порошок разводят водой в пропорции 1 ч. ложка/1 дозу. Суточная доза для грудничков до 6 месяцев – 1 или 2 ч. ложки дважды, а для детей от 6 месяцев – 2 или 3 ч. ложки.
Лактобактерин изготовляет российская компания «НПО Микроген», примерная стоимость – 180 рублей.
Таким образом, колики – это сложный, но естественный период и для ребёнка, и для его родителей. Важно не экспериментировать со здоровьем новорождённого и не заниматься самостоятельным назначением препаратов. При появлении тревожных симптомов следует посетить педиатра, который установит диагноз и назначит грамотное лечение. Родители должны строго соблюдать его рекомендации и внимательно наблюдать за изменениями в состоянии ребёнка.