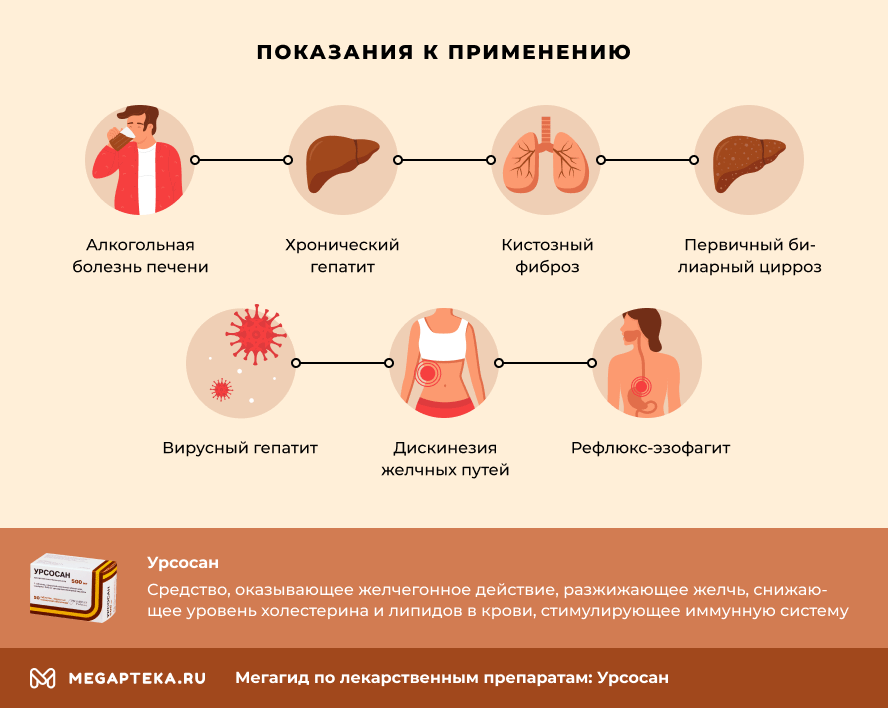
Нет желчного пузыря почему происходит заброс желчи в желудок
Нет желчного пузыря почему происходит заброс желчи в желудок
Постхолецистэктомический синдром (ПХЭС)
Постхолецистэктомический синдром развивается почти у половины оперированных пациентов.
Формы ПХЭС
Выделяют следующие варианты ПХЭС:
Факторы, влияющие на формирование ПХЭС, можно разделить на две основные группы:
Симптомы ПХЭС
Выделяют два клинических типа ДСО: билиарный и панкреатический.
Диагностика ПХЭС
В диагностический спектр исследований должны входить:
Лечение ПХЭС
После того как диагноз поставлен и расшифрованы механизмы развития заболевания, назначается лечение, общие принципы которого могут быть сведены к следующим этапам.
I. Диетотерапия рассматривается как важный компонент лечения. По срокам выделяют несколько ступеней:
II. Фармакотерапия зависит от формы и выраженности ПХЭС и включает в себя различные группы препаратов, снимающих спазмы, регуляторы моторики, противовоспалительные и антибактериальные средства, препараты желчных кислот, ферментные средства.
Терапия должна быть беспрерывной (продолжительность и интенсивность подбираются индивидуально).
III. В случаях неэффективности проведения комплексного лечения решается вопрос о проведении хирургических вмешательств — папиллосфинктеротомия.
Прогноз
Прогноз зависит от причины возникновения ПХЭС. В целом можно сказать, что состояние склонно к рецидивированию.
Профилактика и рекомендации
Специфической профилактики, позволяющей избежать возникновения постхолецистэктомического синдрома не существует. Поэтому для лечения болевого синдрома и предотвращения рецидивов рекомендуется соблюдение регулярного питания и плановые визиты к врачу гастроэнтерологу.
Часто задаваемые вопросы
Обусловлено ли развитие ПХЭС хирургическими ошибками?
По мере изучения механизма развития данного процесса было установлено, что погрешности в проведении хирургического вмешательства стоят на последнем месте среди причин формирования данного состояния.
Лечится ли ПХЭС?
Заболевание имеет склонность к рецидивам, поэтому лечение должно проводится курсами, порой пожизненно.
Как часто развивается ПХЭС после удаления желчного пузыря?
В среднем, заболевание развивается у 30% лиц, подвергшихся холецистэктомии.
Можно ли ограничиться соблюдением диеты в лечении ПХЭС?
Соблюдение диетических рекомендаций обязательный, но не единственный этап в лечении данного состояния.
Применяются ли препараты желчных кислот в лечении ПХЭС?
Да, в случае, если имеются признаки нарушения состава, образования и выделения желчи.
Истории болезни
История №1
Пациентка Ш., 56 лет, обратилась в Клинику ЭКСПЕРТ с жалобами на тянущие боли в правом после еды, горечь во рту. Из анамнеза известно, что 7 лет назад проведено удаление желчного пузыря по поводу желчнокаменной болезни в плановом порядке. В дальнейшем пациентка соблюдала диету. Жалоб не предъявляла.
Последние 3 года диету не соблюдает, прибавила 6 кг. В течение последнего года стала отмечать указанные жалобы, что и послужило поводом для обращения к врачу.
При проведении УЗИ органов брюшной полости по месту жительства серьезных нарушений в структуре органов выявлено не было. Врач-гастроэнтеролог Клиники ЭКСПЕРТ назначил комплексное лабораторно-инструментальное обследование, включающее оценку функции желчных протоков и сфинктера Одди (динамическая холедохография).
По результатам обследования было установлено вторичное функциональное расстройство сфинктенра Одди (ПХЭС). Назначена диетотерапия и курсовое лечение направленное на восстановление функции желчевыводящей системы в отсутствие желчного пузыря. На фоне проводимой терапии самочувствие улучшилось, пациентка жалоб не предъявляет, продолжает лечение и наблюдение врача-куратора в условиях Клиники ЭКСПЕРТ.
История №2
Пациент П., 48 лет обратился в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после еды, подташнивание. Из анамнеза известно, что 3 года назад проведено удаление желчного пузыря по поводу желчнокаменной болезни в плановом порядке. Старался соблюдать диету с незначительными погрешностями. Алкоголем не злоупотреблял. При обращении к врачу по месту жительства состояние было расценено как хронический панкреатит и назначались курсы ферментных препаратов поджелудочной железы без значимого эффекта, в связи с чем пациент обратился в Клинику ЭКСПЕРТ.
При проведении комплексного лабораторно-инструментального обследования, назначенного врачом Клиники ЭКСПЕРТ было установлено, что указанные жалобы обусловлены не воспалительным процессом в поджелудочной железе, а формированием функциональное расстройство сфинктера Одди по панкреатическому типу. По этому поводу было назначено лечение, включающее в себя не только ферментные препараты, но и средства спазмолитического действия, препараты желчных кислот. На фоне указанного лечения жалобы прекратились. Пациент продолжает курсовую антирецидивную терапию.
После удаления желчного пузыря
Полноценная жизнь после удаления желчного пузыря
Нарушения работы пищеварительной системы в той или иной степени встречаются у каждого человека. Вместе с тем существуют заболевания, которые буквально делят жизнь на до и после. Именно к таким относится желчнокаменная болезнь, требующая хирургического вмешательства.
По статистике, ЖКБ встречается примерно у 10―20% взрослого населения нашей страны в зависимости от региона. Орган играет важную роль в процессе пищеварения, поэтому жизнь без желчного пузыря требует соблюдения ряда правил и ограничений, о которых мы расскажем далее.
Функции желчного пузыря

За сутки печень вырабатывает около полутора литров желчи, однако ее состав и свойства меняются при попадании в желчный пузырь. В нем почти в 10 раз повышается концентрация желчных кислот, билирубина и холестерина за счет всасывания воды и других элементов через стенки органа.
Работа желчного пузыря обеспечивает следующие процессы:
Причины появления камней в желчном пузыре

Симптомы желчнокаменной болезни

Желчнокаменная болезнь диагностируется на основании лабораторных анализов, УЗИ, КТ, МРТ, а также рентгенологического исследования.
Выявление камней в желчном пузыре не всегда требует специфического лечения. Если у пациента нет осложнений, то врачи прибегают к выжидательной тактике. Помимо этого, разработаны методы растворения песка и камней с помощью ряда препаратов, но подобная терапия не является панацеей от ЖКБ. Со временем камни образуются снова.
Удаление ЖП показано при появлении осложнений, таких как острый или хронический калькулезный холецистит. При успешном хирургическом лечении пациент избавляется от негативных симптомов без каких-либо серьезных последствий для качества жизни.
Что происходит в организме после операции по удалению желчного пузыря?
В 95% случаев хирургическое лечение приносит только облегчение и пациент начинает себя чувствовать так, словно вмешательства не было. Вместе с тем удаление органа пищеварительной системы не может пройти бесследно. После операции в организме происходит как минимум 3 важных изменения:
1. Желчи больше негде скапливаться, поэтому она начинает непрерывно поступать в двенадцатиперстную кишку.
2. Образующийся в печени секрет оказывает давление на протоки.
3. Желчь больше не очищается от избытка воды, хлора и натрия, поэтому постепенно меняется состав микрофлоры кишечника.

Ухудшение самочувствия и другие негативные последствия могут наблюдаться у пациентов с заболеваниями двенадцатиперстной кишки или поджелудочной железы, в остальных случаях у операции больше плюсов, чем минусов.
Пищеварение после удаления желчного пузыря


Восстановление после удаления желчного пузыря

На вторые сутки разрешено пить травяные отвары, нежирный кефир, можно есть жидкое картофельное пюре на воде. Далее на протяжении недели в меню постепенно вводятся протертые каши, легкие бульоны, нежирное мясо и рыба, ржаные сухари.
Важно! Желчь выводится из протоков только во время приема пищи, поэтому пациенту необходимо перейти на дробное питание. Кушать необходимо 5―6 раз в день. При соблюдении этого правила желчь не будет застаиваться, следовательно, в протоках не образуются новые камни и не начнется воспалительный процесс.

Лекарства после удаления желчного пузыря

«Холосас» — сироп растительного происхождения с широким терапевтическим эффектом. Действующий компонент препарата — экстракт плодов шиповника, богатый витаминами и минералами.
Сироп, как указано в инструкции, усиливает секрецию желчи, стимулирует перистальтику кишечника, оказывает мягкое противовоспалительное действие, активизирует работу поджелудочной железы, повышает устойчивость организма к инфекционным и бактериальным заболеваниям.
«Аллохол» — желчегонное средство растительного происхождения, в состав которого входят экстракты крапивы, чеснока, пчелиный воск, а также сухая желчь животных.
Препарат, в соответствии с аннотацией, способствует стимуляции работы печени, восстановлению моторных функций органов пищеварения, устранению воспалительных процессов, выведению токсических веществ из кишечника.

Препарат, согласно инструкции, способствует очищению печени от токсинов, нормализации работы мочевыделительной и желчегонной системы. Многие пациенты отмечают на фоне приема «Хофитола» нормализацию артериального давления и улучшение аппетита.

Применение этого средства позволит устранить боль в правом подреберье, тошноту, изжогу. «Одестон», как сказано в аннотации, усиливает синтез и эвакуацию желчи, снижая риск образования камней, а также снимает спазмы гладкой мускулатуры кишечника.
Помимо этого, врач может назначить гепатопротекторы — лекарства, которые необходимо принимать после удаления желчного пузыря. Это группа препаратов, направленных на нормализацию работы печени и других органов пищеварения.

«Карсил», согласно инструкции, обладает мембраностабилизирующим и антигипоксическим свойствами. Кроме этого, средство препятствует жировому перерождению клеток печени и нарушению оттока желчи. Препарат способен значительно облегчить симптоматику заболеваний печени, при этом его часто назначают вместе с другими лекарствами.

Как сказано в инструкции, действующее вещество лекарственного средства снижает концентрацию холестерина в желчных протоках. Благодаря этому в желчи повышается содержание желчных кислот, которые способствуют растворению конкрементов. Помимо этого, препарат усиливает секрецию желудка и поджелудочной железы.

Согласно инструкции «Эссенциале Форте Н» регулирует процессы углеводного и жирового обмена в организме, а также усиливает дезинтоксикационные функции печени. Фосфолипиды предотвращают жировую дистрофию органа, снижают вероятность образования новых камней в протоках. Это один из немногих препаратов, которые врачи иногда назначают беременным женщинам при проблемах с пищеварением.

Препарат, в соответствии с аннотацией, оказывает выраженный гепатопротекторный и желчегонный эффект, а также умеренное антиоксидантное действие. После курса приема «Гепабене» многие пациенты отмечают избавление от дискомфорта и спазмов в животе, устранение отрыжки и изжоги.

Препарат содержит растительные экстракты расторопши, листьев артишока, витамины группы В, лецитин и другие вещества, улучшающие работу системы пищеварения. Вместе с тем «Гепатрин» не может применяться как самостоятельное лекарство, его назначают в составе комплексной терапии.
Важно! Несмотря на то, что многие перечисленные препараты изготовлены на основе натуральных растительных компонентов, их применение должно согласовываться с лечащим врачом. Бесконтрольный прием гепатопротекторных лекарств может привести к ухудшению самочувствия пациента, перенесшего операцию по удалению желчного пузыря.
Диета после удаления желчного пузыря
Жизнь после удаления желчного пузыря: важные советы
Питание. Помимо дробного приема пищи, пациентам рекомендуется выпивать в день до 2 литров воды без газа. Запивать еду при этом нежелательно, чтобы не снижать концентрацию пищеварительных ферментов. Следует ограничивать употребление растительного и сливочного масла, сладостей и консервированных продуктов. Алкоголь и курение также под запретом.
Физическая активность. Несмотря на то, что интенсивные занятия спортом первые полгода не допускаются, движение необходимо для нормальной работы пищеварительной системы. Первые тренировки можно начинать на 6 неделе после операции. Сначала это может быть ходьба, затем по нарастающей легкий бег и упражнения в тренажерном зале.
Лекарства. Жить полноценно после удаления желчного пузыря помогает прием препаратов, стимулирующих выработку пищеварительных ферментов. Схему лечения должен составлять врач в соответствии с индивидуальными особенностями организма пациента. Самолечение и прием БАДов без согласования со специалистом не допускается.
Болевой синдром. Многие пациенты после холецистэктомии жалуются на боли в области печени. Этот орган лишен нервных окончаний, поэтому дискомфорт связан с операцией. Если боль не проходит, это может свидетельствовать о развитии постхолецистэктомического синдрома, или ПХЭС. Такое состояние вызвано нарушением работы билиарной системы и требует наблюдения у врача.
Помните, что даже после удаления желчного пузыря возможно образование новых камней в протоках, поскольку изначально эта проблема связана с изменением физико-химических свойств желчи. Для того чтобы не допустить осложнений, пациенту необходимо пересмотреть особенности питания и образа жизни, только в этом случае ситуацию можно взять под контроль и добиться улучшения самочувствия.
Осложнения после удаления желчного пузыря
Заведующий отделением по оказанию платных медицинских услуг УКБ № 4, Кандидат медицинских наук, хирург высшей категории. Доцент кафедры факультетской хирургии 2 Сеченовского Университета
7 статей
Оптимальный метод лечения желчекаменной болезни
На сегодня золотой стандарт — это лапароскопическая холецистэктомия. Выполняется через три или четыре небольших разреза (прокола) с помощью специальной видеокамеры и инструментов. Есть вариант выполнения через один несколько больший разрез в области пупка, вовсе без разреза (через желудок), и даже с помощью робота, но широкого распространения они не получили (преимущества не очевидны, а стоимость выше).
В подавляющем большинстве случаев срок пребывания в клинике — два дня: госпитализация в день операции, выписка на следующий день после контроля анализов, УЗИ. Безусловно, решение о выписке всегда совместно, если пациенту спокойнее подольше побыть под наблюдением, всегда поддержим.
В течение недели после операции обычно рекомендуем щадящий режим, несмотря на вполне хорошее самочувствие. Первые два–три дня могут беспокоить ноющие боли в плече, связано этой с остаточным газом в брюшной полости и бывает после любой лапароскопической операции.
Диета после холецистэктомии
Вопрос очень дискутабельный, на самом деле. На мой взгляд, слухи о необходимости строгой диеты сильно преувеличены.
Отсутствует резервуарная функция желчного пузыря, желчь в ее изначальном виде постоянно поступает в 12-перстную кишку. В связи с этим есть надо почаще (поступает постоянно), малыми порциями и ограничить жиры (желчи, находящейся в ДПК каждый момент времени, должно «хватить» на эмульгацию жиров). Если нарушить диету, ничего особенно страшного не случится, но пациент это поймет (будет больно, и диарея).
Про осложнения холецистэктомии
Все осложнения можно разделить на два вида: возникающие непосредственно во время или в ближайшее время после операции; и отдаленные (пресловутый постхолецистэктомический синдром).
Большинство возникающих во время или сразу после операции осложнений, к счастью, «малые», не угрожающие жизни и здоровью. Это гематомы, серомы, воспаление — суммарно в районе 5 %, чаще всего не требуют никакого особого лечения, не говоря уже о повторных операциях.
Серьезных осложнений во время операции, по большому счету, четыре – это кровотечение, травма желчных протоков, тромбоэмболия легочной артерии и резидуальный холедохолитиаз.
Несмотря на отработанную методику лапароскопической холецистэктомии, исключить их полностью пока не удается даже в клиниках, где накоплен большой опыт выполнения этих операций.
Кровотечение
С кровотечением понятно — оно может возникнуть во время любой операции. При плановой холецистэктомии риск минимальный.
Повреждение желчных протоков
Страшный сон для любого хирурга. По литературным данным частота 0,15–0,36 % и зависит от многих факторов: плановая или экстренная операция (понятно, что плановой риски значительно ниже), выраженности воспалительных и рубцовых изменений в зоне желчного пузыря, конституциональных и анатомических особенностей. Встречается целый ряд аномалий (взаимоотношений анатомических структур в зоне желчного пузыря), которые иногда ставят в тупик даже очень искушенного хирурга. Основное правило здесь — «не уверен — не обгоняй», в том смысле, что мы должны быть абсолютно уверены в понимании анатомии у конкретного пациента. Всегда. Каждый раз. Даже в самых «банальных» случаях.
Безусловно, большое значение имеет опыт хирурга и качество оборудования. Есть целый ряд приемов, которые позволяют минимизировать риск осложнений — техника critical view of safety(для меня и уже многих коллег — обязательна во время каждой операции), интраоперационная холангиография, и даже использование флюоресцентной лапароскопии (ICG). Думаю, технические особенности не очень интересны для «нехирургов», но тем не менее)
Следующее осложнение — это тромбоэмболия легочной артерии
К счастью, довольно редко при лапароскопической холецистэктомии и правильной профилактике, хотя на 100 % предотвратить его до сих пор невозможно. Очень много факторов влияют, в том числе время операции, объем кровопотери, состояние свертывающей системы, наличие варикозной болезни, возраст. Все это учитывается, определяются риски и подбор оптимального варианта профилактики.
«Забытые» камни в желчном протоке или резидуальный холедохолитиаз
Отдельная большая тема для разговоров типа «Если удалить желчный пузырь, камни продолжат образовываться в протоках». Много раз уже писали — это очень редкая история, разве что в ситуации типа персистирующего холангита или муковисцидоза. Подавляющее большинство камней в протоках после удаления желчного пузыря были там на момент удаления, но никак себя не проявляли. До недавнего времени у нас не было безопасного способа диагностики бессимптомного холедохолитиаза. Последние годы активно пользуемся МРТ (это безопасно и информативно). Думаю, это здорово уменьшит количество «забытых камней».
Отдаленные последствия удаления желчного пузыря или постхолецистэктомический синдром (ПХЭС)
Надо сказать, что мифов и страшилок по этому поводу довольно много. Попробую выразить свою точку зрения, основанную на собственном опыте и анализе мировой литературы.
Как следует из названия, под постхолецистэктомическим синдромом подразумевают любые проблемы со стороны желудочно-кишечного тракта после удаления желчного пузыря.
Напомню, что «после» не всегда означает «вследствие». В большинстве случаев к самой операции эти проблемы не имеют никакого отношения, зачастую при внимательном анализе оказывается, что они были у пациента и до операции. Это еще раз подчеркивает необходимость тщательной оценки клинической картины и индивидуального подхода при принятии решения о необходимости удаления желчного пузыря. На мой взгляд, именно недостаточно внимательная оценка симптомов и желание во что бы то ни стало удалить желчный пузырь приводит к появлению большинства комментариев типа «Удалили — только хуже стало» и пр.
Чаще всего за т.н. «ПХЭС» принимают синдром раздраженного кишечника, гастроэзофагеальную рефлюксную, язвенную болезнь и хронический панкреатит. Мышечные или неврогенные боли тоже нельзя списывать со счетов. Почему же ставят диагноз «ПХЭС»? Доктора тоже люди, а людям свойственно идти по пути наименьшего сопротивления.. «Болит? Желчный убрали? Конечно же это ПХЭС!». Выявить истинную причину не так просто, на самом деле.
Если не принимать во внимание ранее описанные осложнения в ходе операции, к реальным отдаленным последствиям холецистэктомии можно отнести две проблемы: послеоперационную диарею и дисфункцию сфинктера Одди.
Послеоперационная диарея
Мнения по поводу причин ее появления разные, большинство экспертов отводит ведущую роль отсутствии резервуарной функции желчного пузыря. При недостаточном обратном всасывании постоянно поступающей желчи, она в большем, чем обычно количестве поступает в толстую кишку, что и провоцирует диарею. Надо сказать, что при желчекаменной болезни функция пузыря уже нарушена, и часть пациентов жалуются на диарею и до операции.
Очень разные данные о частоте этого симптома, от 1 до 35 %. Большинство исследований говорит о 10–15 %. В моей практике намного ниже, но достоверность личных наблюдений, как известно, невелика. Кроме соблюдения диеты (очень важно есть понемногу несколько раз в день), с диареей помогут справиться секвестранты желчных кислот (колестирамин), иногда приходится назначать лоперамид. В подавляющем большинстве случаев диарея проходит довольно быстро.
Есть мнение, подтвержденное экспериментальными исследованиями, что при сохраненном сфинктерном аппарате, общий желчный проток в течение нескольких месяцев частично компенсирует резервуарную функцию желчного пузыря.
Дисфункция сфинктера Одди или ДСО
Проявляется эпизодами довольно интенсивных болей в правом подреберье, напоминающие боли при желчной колике. Причина — в спазме сфинктера Одди (он регулирует поступление желчи из общего желчного протока в 12-перстную кишку).
ДСО бывает двух типов:
Тип 1 очень эффективно лечится папиллотомией (рассечением большого дуоденального соска)
Эффективность папиллотомии при 2-м типе ДСО намного меньше (около 40 %), но все таки достаточно, чтобы возможность проведения этой процедуры была очень тщательно рассмотрена.
Резюмируя, хочу еще раз подчеркнуть важность взвешенного, индивидуального подхода к такой «банальной» операции, как холецистэктомия. Были желчные колики или острый холецистит? Безусловно надо оперировать, вероятность дальнейших серьезных проблем намного выше, чем осложнений.
«Случайно» нашли камни в желчном пузыре и нет никаких симптомов? Живите спокойно, соблюдая диету. Появятся симптомы — приходите, не дожидаясь осложнений, поможем!
Заброс желчи в желудок симптомы лечение советы гастроэнтеролога
Что такое рефлюкс — эзофагит?
Если вы страдаете недостаточностью кардиального сфинктера (это мышечный клапан, который закрывает промежуток между желудком и пищеводом), то пищеварительные соки и часть пищи попадают в пищевод. В нормальном положении сфинктер должен быть плотно закрыт, открываться он должен только, когда пища или вода поступает из пищевода в желудок. То есть, при возникновении недостаточности сфинктера, он постоянно находится в открытом состоянии, и содержимое желудка, в котором присутствует соляная кислота, может свободно забрасываться из пищевода в желудок.
Если соляная кислота будет постоянно воздействовать на слизистую оболочку пищевода, она воспалится. Это заболевание имеет название рефлюкс — эзофагит.
Симптомы рефлюкс-эзофагита.
Симптомы рефлюкс — эзофагита: изжога, которая усиливается, когда вы наклоняетесь вперёд либо когда лежите.
Также симптомы рефлюкс — эзофагита, это: икота, срыгивание, отрыжка воздухом либо пищей, боль за грудиной либо «под ложечкой», которая отдает в область сердца, левое плечо и может напоминать приступ стенокардии.
Для выявления причины боли стоит посетить поликлинику.
Диагноз “рефлюкс-эзофагит» можно подтвердить при помощи специальных методов исследования: рентгеноскопия, эзофагогастроскопия, эзофагоманометрия.
Из-за чего может развиваться недостаточность кардиального сфинктера?
Если вы сильно тужились, любите переедать, поднимали большие тяжести, злоупотребляете алкоголем, а может просто часто наклоняетесь вперёд.
Также, заболевание рефлюкс-эзофагит может появиться на фоне заболеваний: грыжа пищеводного отверстия диафрагмы, хронический гастрит, язвенная болезнь желудка, язвенная болезнь двенадцатиперстной кишки, желчнокаменная болезнь, ожирение.
Для назначения правильного лечения, нужно распознать причину заболевания.
Если у вас выявили недостаточность кардиального сфинктера — не поднимайте тяжести больше пяти — шести килограмм; не носите тугие пояса и бандажи; не делайте физические упражнения, предусматривающие наклоны вперед, напряжение мышц брюшного пресса; следите за ежедневным опорожнением кишечника.
Спать нужно так, чтобы изголовье было приподнято, на паре подушек, также желательно, чтобы в приподнятом положении находилась вся верхняя часть туловища. Это положение тела позволяет избежать заброса содержимого желудка в пищевод.
Питание при рефлюкс — эзофагите
При обострении рефлюкс — эзофагита врач может назначить более строгую диету: «пищеводный» стол либо диету №1 по Певзнеру.
Диета при рефлюкс — эзофагите разрешает употреблять:
Нельзя употреблять такие продукты, как:
Во время обострения болезни, откажитесь от употребления свежих овощей и фруктов – лучше готовьте их на пару, варите, пеките.
Когда вы выясните — какие конкретно продукты провоцируют возникновение у вас изжоги – также исключите их из своего меню.
Соблюдая диету при рефлюкс — эзофагите, учитывайте свои индивидуальные особенности – ведь обострение болезни могут провоцировать различные продукты.
Лечение рефлюкс-эзофагита
Прием лекарственных средств — для нейтрализации агрессивной желудочной кислоты, защиты слизистой оболочки пищевода, увеличения тонуса пищеводного сфинктера. Положительного эффекта можно достичь с помощью приема антацидных (щелочных) препаратов – маалокса, мегалака, фосфалюгеля. Они имеют противокислотное действие, обволакивающее действие, вяжущее действие, что помогает достичь противовоспалительного эффекта.
Также, принимайте антацидные препараты на ночь, т.к. кислотность содержимого желудка ночью увеличивается, а долгое пребывание в горизонтальном положении способствует появлению рефлюкса.
Сейчас аптеки предлагают огромный выбор лекарственных средств для лечения данной болезни, но не лечитесь самостоятельно, проконсультируйтесь с лечащим врачом.
Но, лечиться нужно обязательно: при отсутствии диеты, лечения, не исключено возникновение тяжелых осложнений – язвы желудка, появления кровотечения, сужение пищевода.
Также, нужно помнить, что и после проведения лечения, вы должны соблюдать то, что прописал вам врач: соблюдайте диету, старайтесь избегать стрессов, не пейте крепкий кофе и чай, также, желательно бросить курить, не снимайте боль с помощью аспирина, избегайте применения лекарственных средств без рецепта врача.
Старайтесь поладить со своей болезнью. При соблюдении всех рекомендаций врача, можно добиться стойкой ремиссии, что сведет на минимум неудобства, которые причиняет вам болезнь.
Заместитель Главного врача Семейной клиники «ТАНАР» Воробьева Наталья Борисовна.
Заброс желчи в желудок — симптомы, лечение, советы гастроэнтеролога
В норме в желудок не попадает желчь. Этому препятствует мышечное кольцо между желудком и двенадцатиперстной кишкой — пилорический сфинктер, который также называют привратником желудка. Желчь, которая образуется в печени, накапливается в желчном пузыре и поступает в двенадцатиперстную кишку. Ее задача — обеспечение процесса переваривания пищи. Если желчь попадает из двенадцатиперстной кишки в желудок, это указывает на определенные проблемы в работе желудочно-кишечного тракта. Такое явление называют дуоденогастральным рефлюксом или билиарным рефлюксом.
Если содержимое двенадцатиперстной кишки забрасывается не только в желудок, но и в пищевод, такое явление называют дуоденогастроэзофагеальным рефлюксом.
Особенности состояния. Причины развития
Заброс желчи в желудок — одно из наиболее распространенных нарушений в работе пищеварительной системы. Чаще всего такое состояние указывает на наличие заболеваний ЖКТ и очень редко является изолированным нарушением. В норме желчь идет только в одном направлении: от печени к двенадцатиперстной кишке.
Билиарный рефлюкс развивается из-за:
Перечисленные состояния могут быть вызваны:
В группе риска находятся пациенты:
При холецистите, непроходимости желчных путей и панкреатите также возможно появление симптоматики билиарного рефлюкса.
Клиническая картина
При забросе желчи в желудок возникают такие симптомы:
При дуоденогастральном рефлюксе нарушаются процессы пищеварения, и питательные вещества не усваиваются в полной мере. В результате снижается масса тела, появляются покраснения в уголках рта, ухудшается состояние кожи, ногтей и волос.
Степени билиарного рефлюкса
Различают 3 степени дуоденогастрального рефлюкса:
Осложнения
Существующий в течение длительного времени дуоденогастральный рефлюкс может привести к рефлюкс-гастриту. Это заболевание, которое выражается в повреждении слизистой оболочки желудка из-за постоянной травматизации.
К другим возможным последствиям заброса желчи в желудок относятся язвенная болезнь, стеноз просвета пищевода и связанное с этим затруднение в продвижении пищи, перерождение эпителия желудка, образование доброкачественных и злокачественных опухолей желудка.
Диагностика
Диагностикой и лечением явления, при котором в желудок выбрасывается желчь, занимается врач-гастроэнтеролог. Для подтверждения диагноза проводят такие манипуляции:
При подозрении на заброс желчи в желудок проводят дифференциальную диагностику с кислым рефлюксом и пептическими язвами желудка.
Лечение
Лечение дуоденогастрального рефлюкса может быть консервативным или хирургическим.
Консервативная терапия направлена на подавление агрессивного воздействия желчи на слизистую оболочку желудка и пищевод, а также на нормализацию процесса передвижения содержимого кишечника и осуществления акта дефекации.
Пациентам назначают такие препараты:
Оперативное вмешательство при забросе желчи в желудок проводят, если консервативная терапия не дает улучшений, а также в случаях обнаружения предраковых изменений ЖКТ. Цель операции — укрепить пилорический клапан и уменьшить объем желчи, забрасываемой в желудок.
При дуоденогастральном рефлюксе важно соблюдать диету. Нужно избегать переедания, исключить из рациона продукты с повышенным содержанием жира, а также острую пищу. Также необходимо отказаться от употребления алкоголя и газированных напитков, кофе.
Профилактика
Чтобы предупредить заброс желчи в желудок, нужно:
При своевременной диагностике, адекватном лечении и соблюдении рекомендаций гастроэнтеролога прогноз гастродуоденального рефлюкса благоприятный.
Питание при эзофагите: меню + список блюд
Эзофагит – это воспаление слизистой оболочки пищевода, возникшее по причине слабости кардиального сфинктера. Диета при эзофагите – это обязательное условие комплексном лечении заболевания.
Общие правила. Длительность диеты.
Главная задача лечебного питания при эзофагите пищевода – это полное исключение повреждения слизистой оболочки механическими и химическими факторами.
При эзофагите назначают стол №1. В питании необходимо придерживаться ряда правил:
Питание при остром эзофагите:
В случае обострения эзофагита следует соблюдать диету 1А не более 10 дней. Эта диета строгая и если ее придерживаться, то симптомы заболевания достаточно быстро купируются. Как только неприятные ощущения и симптомы обострения стихнуть можно переходить на стол 1Б. Этот стол более полноценен по питательным веществам.
Заметьте! Острый эзофагит является противопоказанием для санаторно-курортного лечения: лучше обратиться в стационар.
Питание при хроническом эзофагите:
При хроническом эзофагите необходимо соблюдать стол №1. Из рациона необходимо убрать все продукты, которые могут вызвать усиление секреции желудочного сока или провоцируют повышенное газообразование.
Большую часть еды необходимо принять в первой половине дня. Нельзя «наедаться» на ночь, лучше употреблять легкоусвояемые продукты, например, овощные блюда или каши.
Список разрешенных продуктов:
Гречневая, рисовая, манная, овсяная крупы
Молоко, некислая сметана, кисломолочные продукты низкой жирности, сливочное масло, несоленый сыр
Картофель, кабачки, цветная капуста, морковь, тыква, свекла
Говядина, телятина, курица, кролик, индейка
Язык и печень в отварном виде
Нежирные сорта речной рыбы
Бананы, абрикосы, груши, сладкие яблоки, дыни
Некрепкий чай, отвар шиповника, компоты и кисели из сладких фруктов и ягод
Список полностью или частично ограниченных продуктов:
Сдобная выпечка, свежий пшеничный и ржаной хлеб, блины, оладьи, жареные пирожки
Капуста белокочанная, редис, редька, бобовые, болгарский перец, репа, редька, лук, чеснок, щавель, шпинат
Пшенная, перловая, кукурузная, ячневая
Все кислые плоды: цитрусовые, смородина, зеленые яблоки
Гусь, утка, свинина, консервированное мясо, сало, колбасы, сосиски, копченое мясо, вяленое мясо
Крепчай чай, кофе, квас, газированная вода, сладкие морсы
Меню питания при эзофагите. Режим питания.
Питание при эзофагите должно основываться на том, что пища не должна долго перевариваться. Блюда должны быть легкоусвояемыми, не должны раздражать слизистую желудка и кишечника. Продукты должны обволакивать слизистую желудка, а не раздражать ее.
Рецепты диетических блюд при эзофагите:
Примерное меню на один день:
Овсяная каша сваренная на воде с добавлением молока, компот из красных яблок.
Паровой омлет. Отвар шиповника
Куриный суп с вермишелью и овощами. Филе судака с отварным картофелем. Травяной чай.
Нежирный йогурт. Печенье. Некрепкий чай.
Вареники с творогом. Чай с молоком.
Перед сном можно выпить стакан теплого молока.
Комментарии диетологов:
Лечебное питание при эзофагите позволяет в кратчайшие сроки избавиться от неприятных симптомов и нормализовать работу всего желудочно кишечного тракта. Пренебрежение диетой или систематические нарушения ее могут привести к развитию опасных осложнений.
«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. «Горный» – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Постхолецистэктомический синдром
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
На территории России по поводу желчнокаменной болезни каждый год в медицинские учреждения обращаются примерно 1 млн. человек. Число ежегодно выполняемых холецистэктомий в целом по России занимает второе место, уступая лишь числу аппендэктомий. В Москве и других крупных городах проводится около 7000 операций на 100 000 населения в год.
Большинство этих операций в последние годы выполняются с помощью малоинвазивных технологий (хирургия малых доступов, эндовидеохирургия, транслюминальная хирургия). Так как количество операций по поводу ЖКБ постоянно растет, соответственно увеличивается и число больных с различными послеоперационными проблемами. По данным разных авторов, 1-2 из каждых 10 оперированных пациентов после выполнения холецистэктомии продолжают испытывать дискомфорт со стороны желудочно-кишечного тракта, боли, нарушения процесса пищеварения, повторные болевые приступы. Гастроэнтерологи объединяют такие симптомы термином «постхолецистэктомический синдром» (ПХЭС). Появление рецидива болей в половине случаев наступает в течение первого года после операции, однако может появляться и в отдаленные сроки.
Терминология и классификация
Термин ПХЭС был введен в 30-е годы ХХ века американскими хирургами и используется до настоящего времени. Он объединяет большую группу патологических состояний в гепатопанкреатодуоденальной зоне, которые существовали до холецистэктомии, сопутствовали холециститу, осложнили его или возникли после операции. Во многом это объединение связано с тем, что при повторном обращении больного с жалобами после перенесенной холецистэктомии редко удается правильно поставить диагноз без многокомпонентного, комплексного обследования. При этом обобщающий термин ПХЭС используется в качестве временного диагноза в процессе обследования больного в соответствии с дифференциально-диагностическим алгоритмом. В дальнейшем, в большинстве случаев, удается выяснить причину жалоб больного и более общий термин уступает место конкретному диагнозу.
Все патологические состояния, которые наблюдаются у пациентов после удаления желчного пузыря, делят на две основные группы в зависимости от причин их возникновения:
В свою очередь, к органическим относят:
Современные гастроэнтерологические исследования свидетельствуют, что у половины больных причиной жалоб служат функциональные нарушения пищеварения. Органические нарушения, которые находят у трети обращающихся, только в 1,5% случаев действительно являются следствием выполненной операции, и лишь 0,5% пациентов с установленным диагнозом ПХЭС требуют повторного оперативного вмешательства. Если установлен диагноз ПХЭС, неизбежно возникают вопросы, связанные с юридической и страховой ответственностью за нарушения, возникшие после оказания медицинской помощи. Поэтому среди многообразия патологических состояний, проходящих под маркой ПХЭС, предложено выделяют две основные группы в зависимости от характера причинно-следственных связей с предшествующей холецистэктомией:
К диагностическим ошибкам относят:
К операционным ошибкам относят
И, наконец, самой опасной является группа прямых ятрогенных хирургических осложнений. Симптоматика ПХЭС у пациентов с различными абдоминальными расстройствами появляется в разные периоды после холецистэктомии, а иногда представляет собой продолжение тех же расстройств, которые были до операции и не прекратились после нее. Многообразие симптоматики и разные сроки ее появления определяются теми конкретными причинами, которые лежат в основе этих нарушений.
Причины «постхолецистэктомического синдрома»
2. Изменения большого дуоденального сосочка (БДС) как органического, так и функционального характера. Именно с этим нередко связано появление рецидивов болей после операции, температуры или желтухи, хотя желчный пузырь уже удален.
Причины функциональные. Выполненная холецистэктомия приводит к временному (до 6 месяцев) усилению тонуса сфинктера БДС у 85% больных. Подобное состояние чаще всего связано с одномоментным исчезновением рефлекторного влияния со стороны желчного пузыря на сфинктер. В дальнейшем, при отсутствии патологических изменений в органах гепатодуоденопанкреатической системы, тонус сфинктера нормализуется, восстанавливается нормальный пассаж желчи.
Органическое поражение БДС (стеноз) можно обнаружить почти у четверти больных, оперированных на желчных путях. Чаще он развивается в результате травматических повреждений при прохождении камней или расположении их в ампуле. Сначала появляется отек БДС, а при длительном воздействии и травматизации рубцовые изменения, приводящие к его сужению. Методом выбора для лечения стеноза БДС рубцового характера является эндоскопическая папиллосфинктеротомия.
У 5% пациентов, перенесших удаление желчного пузыря, причиной ПХЭС является недостаточность БДС, приводящая к нарушению запирательной функции и зиянию устья. В основе ее лежат дистрофические изменения стенки 12-перстной кишки с атрофией слизистой оболочки и деформацией клапанного аппарата. Свободное поступление содержимого 12-перстной кишки (рефлюкс) в желчные протоки через зияющий БДС приводит к холангиту и панкреатиту. Клиническая картина складывается из болей в эпигастрии и диспептических расстройств в виде чувства тяжести и вздутия, которые возникают после приема пищи. Фибродуоденоскопия позволяет выявить зияющий БДС. Более ценные сведения могут быть получены при рентгеноскопии желудка и дуоденографии: бариевая взвесь поступает в желчные протоки, иногда видна перерастянутая ампула БДС.
При выявлении данной патологии лечение начинают с консервативного устранения воспалительных изменений в 12-перстной кишке. Обнаружение органических причин, обуславливающих дуоденостаз и дуоденобилиарный рефлюкс, является показанием к хирургическому лечению.
Основными проявлениями рубцовой непроходимости желчевыводящих протоков являются желтуха, холангит, наружный желчный свищ и жалобы, обусловленные развитием вторичного билиарного цирроза печени и портальной гипертензии.
Лечение стриктур протоков может быть только хирургическим. Выбор способа оперативного вмешательства, главным образом, зависит от локализации рубцовой стриктуры, ее протяженности и степени обструкции, выраженности воспалительных изменений. Операция должна обеспечивать полноценную декомпрессию желчевыделительной системы, быть, по возможности, физиологичной, малотравматичной и исключать рецидив заболевания.
4. Холангит является одним из самых серьезных осложнений желчнокаменной болезни. Если желчь плохо выводится, возникает ее застой, и повышается давление в желчевыводящих путях. Это создает условия для восходящего распространения инфекции. В таком случае холецистэктомия удалит лишь один очаг инфекции, а протоки останутся инфицированными.
Обнаружить подобные дефекты операции возможно с помощью ультразвукового исследования (УЗИ) органов брюшной полости. Более эффективно и детально представление о проблеме даст выполнение МР-холангиографии. Благодаря этому исследованию можно уточнить длину избыточной культи пузырного протока, а также получить представление о ширине протоков. Появившаяся симптоматика и обнаружение избыточной культи или остаточного желчного пузыря являются показанием к проведению повторной операции и их удалению, потому что в них могут содержаться конкременты, замазкообразные массы, гранулемы, невриномы, которые являются источником воспаления. Однако даже при выявлении избыточной культи пузырного протока необходимо производить тщательное обследование всей гепатопанкреатодуоденальной зоны, чтобы не пропустить другую возможную причину имеющихся жалоб.
6. Опухоли желчных протоков как причина ПХЭС составляют 2,3-4,7%. Они могут быть не обнаружены при проведении первой операции или появиться позднее. Их отличает медленный рост, не резкое нарастание болевой симптоматики. Наиболее информативным для правильной постановки диагноза является МР- холангиография и МСКТ брюшной полости с болюсным контрастированием.
7. Заболевания 12-перстной кишки. Почти всегда у больных с заболеваниями желчевыводящих путей, поджелудочной железы и печени (в 72,5-98,5% случаев) обнаруживают изменения со стороны 12-перстной кишки в виде отека и гиперемии слизистой оболочки, ее атрофии или нарушения моторной функции кишки. После устранения источника воспаления эти расстройства могут уменьшаться, однако в большинстве случаев без адекватного лечения хронический гастрит и дуоденит прогрессируют и создают условия для диагностирования ПХЭС. Клинические проявления заключаются в чувстве тяжести и болях в эпигастральной области, диспептических явлениях.
При рентгенологическом обследовании определяется нарушенная перистальтика с замедлением пассажа бариевой взвеси по кишке или, наоборот, ускоренная эвакуация со спастическими перистальтическими волнами и дуоденогастральным рефлюксом. При фиброгастродуоденоскопии выявляются признаки выраженного гастродуоденита.
Хроническое нарушение дуоденальной проходимости (ХНДП) встречается в 0,45-5,7 % случаев. Его клинические проявления маскируются жалобами, похожими на заболевания других органов. Выраженный болевой синдром, часто приступообразного характера, может быть расценен как проявление холецистита или панкреатита. При декомпенсированной форме дуоденостаза присоединяется обильная с примесью желчи. При фиброгастродуоденоскопии слизистая оболочка желудка и 12-перстной кишки атрофична, имеется дуоденогастральный рефлюкс. Наиболее информативным для выявления данной формы заболевания 12-перстной кишки является ренгенологическое исследование.
8. Хронический панкреатит. Хронический панкреатит у больных, перенесших холецистэктомию, встречается довольно часто. Именно при ЖКБ имеется большое количество факторов, приводящих к поражению не только желчевыводящих путей, но и близлежащих органов. У большинства больных снижается внешнесекреторная функция поджелудочной железы, возникает ферментативная недостаточность.
Во всех случаях технически правильно выполненная холецистэктомия способствует улучшению оттока панкреатического сока и частичному восстановлению внешнесекреторной функции железы. В первую очередь восстанавливается секреция трипсина (к 6-му месяцу), тогда как нормализацию показателей активности амилазы можно ожидать только через 2 года. Однако, при далеко зашедшей стадии фиброзных изменений хронический панкреатит начинает проявляться после операции как самостоятельное заболевание с обострениями и ремиссиями.
Обычно боли характеризуются как опоясывающие, сопровождаются расстройствами пищеварения, потому что нарушается внешнесекреторная функция поджелудочной железы, снижается ее ферментативная активность. Позже, в связи с фиброзом ткани железы, могут присоединиться нарушения внутрисекреторной функции инсулярного аппарата. Поэтому при обследовании таких больных, помимо общепринятых биохимических показателей с определением амилазы и липазы, необходимо изучение ферментативной активности панкреатического сока, сахарной кривой и теста на толерантность к глюкозе, а также рентгенологическое исследование желудочно-кишечного тракта и желчных протоков.
9. Прочие причины. Нарушение кишечного всасывания, дисбактериоз и колит могут симулировать рецидив болей после операции. Надо помнить и о гемолитической болезни, протекающей с анемией, желтухой и спленомегалией, о заболеваниях правой половины толстой кишки, правой почки и пояснично-крестцового отдела позвоночника, вызывающих у 15-63% пациентов болевой синдром, не связанный с патологическими изменениями желчевыводящей системы.
Таким образом, необходимо тщательное обследование больных с ПХЭС, включающее помимо общеклинических и биохимических анализов, ультразвукового исследования органов гепатопанкреатодуоденальной зоны, фиброгастродуоденоскопии и рентгеноконтрастного исследования органов желудочно-кишечного тракта, рентгеноконтрастные исследования желчевыводящих путей (КТ, РХПГ или ЧЧХГ) для выяснения истинной причины рецидива болей и выбора адекватной тактики лечения.
Принципы обследования больного с постхолецистэктомическим синдромом
Прежде всего, необходима преемственнность и рациональное взаимодействие амбулаторно-поликлинического, общехирургического и специализированного звеньев оказания медицинской помощи. Все больные после холецистэктомии подлежат диспансерному наблюдению у гастроэнтеролога как для раннего выявления неблагоприятных результатов, так и для проведения профилактических мероприятий: лечебное питание, физкультура, диета растительного характера с ограничением белков и жиров животного происхождения, использование желчегонных средств, снижающих литогенность желчи.
Другим положением является обязательная консультация оперирующего хирурга после завершения реабилитации. При этом оперирующий хирург получает важную информацию о непосредственных и отдаленных результатах хирургического лечения. Для больного это ценно тем, что именно в руках хирурга находится ценная информация о преморбидном статусе, особенностях и деталях самой операции, данных вспомогательных до- и интраоперационных методов исследований.
Еще одним важным условием при обследовании больных с ПХЭС является принцип поиска патологии от наиболее частых причин, к более редким и выполнение исследований от простого к сложному, от неинвазивных, но часто менее информативных методов к более травматичным, но дающим более важную информацию о заболевании.
Вместе с тем, на фоне планируемой программы обследования, включающей многочисленные методы и занимающей, по понятным причинам, длительный период времени, необходимо выделять ситуации, требующие срочного направления больного в стационар. Хирургическая настороженность должна быть тем выше, чем меньше времени прошло с момента операции. Это, прежде всего, относится к болевому синдрому, сопровождаемому желтухой, лихорадкой, ознобом, тошнотой и рвотой, то есть тогда, когда мы можем заподозрить у больного острый холангит.
Обследование больного с предполагаемым диагнозом постхолецистэктомического синдрома, безусловно следует начинать с УЗИ брюшной полости. Результат исследования позволит исключить выраженные анатомические изменения органов гепатопанкреатобилиарной системы и сделать дальнейшие исследования более целенаправленными.
Лечение
Лечение больных с ПХЭС должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей, желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания и явились поводом для обращения к врачу. Образ жизни и питание играют существенную роль в развитии ЖКБ. Поэтому диета, режим приема пищи, двигательный режим являются важнейшими условиями реабилитации после операции холецистэктомии.
Назначается диета, которая:
1) не должна провоцировать печеночную колику и оказывать вредное влияние на поджелудочную железу;
2) должна положительно влиять на желчевыделение и на внешнесекреторную функцию поджелудочной железы;
3) способствует снижению литогенных свойств желчи;
4) улучшает обменные процессы печени.
Купирование метеоризма может достигаться назначением пеногасителей, комбинированных препаратов, сорбентов, препаратов микрокристаллической целлюлозы. Нередко ЖКБ сопровождается нарушением кишечного биоценоза, приводящего к кишечной диспепсии. В этих случаях целесообразно проведение деконтаминационной терапии. Затем проводится лечение пробиотиками и пребиотиками.
Безусловно, подобное комплексное обследование и лечение правильнее всего проводить в одном учреждении. Наша клиника располагает всеми необходимыми диагностическим возможностями для полноценного обследования, лечения и проведения реабилитационных и профилактических мероприятий.
Как жить без желчного пузыря — трудное наследство
Сегодня малотравматичные и быстрые операции по удалению желчного пузыря получили широкое распространение во всем мире. Однако последствия хирургического вмешательства нередко вызывают проблемы со здоровьем.Часто пациентов беспокоит вопрос, как жить без желчного пузыря.
Ниже публикую свои ответы на вопросы корреспондента «ЗОЖ» Юлии Кирилловой, которой я рассказала об особенностях перестройки организма, лишенного одного из звеньев пищеварительной системы, и преодолении проблем, с ней связанных.
Чем плохо, если желчный пузырь удаляют, чтобы освободить организм от желчных камней?
Конечно, избавиться от желчнокаменной болезни наиболее простым способом – мечта и пациента, и гастроэнтеролога. Но при этом надо предусматривать все возможные последствия такого шага.
Ведь еще на стадии подготовки к операции и при ее проведении возникает опасность недооценки множества факторов. Это диагностические ошибки, когда за камни принимают более мягкие сгустки желчи — сладж, а удаление желчного пузыря вообще без камней неизбежно влечет осложнения.
Возможность повреждения желчных протоков, которая не зависит иногда даже от искусности хирурга, может потребовать повторной операции и длительной реабилитации. Кроме того, незамеченные камни могут остаться в протоках и стать причиной острого холангита (воспаления протоков) и механической желтухи.
Вырабатываемая печенью желчь поступает в желчный пузырь, где концентрируется, и оттуда следует в 12-перстную кишку, участвуя в переваривании жиров и белков пищи. Лишенная в результате холецистоэктомии – операции по ликвидации естественного хранилища желчи (желчного пузыря) c камнями — регулярность движения желчи нарушается. И теперь желчь участвует не только в пищеварении, но может забрасываться в желудок, обжигая слизистую, грозя гастритом, эзофагитом, желчными поносами.
За анатомическими изменениями следуют биохимические. И функциональные сбои ЖКТ – наиболее распространенные.
Расскажите об этих нарушениях подробнее
Образование и выведение желчи происходит в новых анатомических условиях. Адаптация к ним в случае успешной операции занимает около года.
Но нередко после операции обостряются существовавшие до нее болезни (дуоденит, язва, рефлюкс-эзофагит, синдром раздраженного кишечника) и хронический билиарный панкреатит – состояние поджелудочной железы, больше всего страдающей при наличии камней и нарушении функции в желчном пузыре.
Из-за потери пузырного резервуара, вырабатываемая печенью желчь в большом количестве (до 1,5 литра в сутки) сразу же попадает в протоки. Давление в них увеличивается, возникает воспаление, а с ним – боль и диспепсия (понос). К тому же патологически повышен тонус сфинктера Одди – гладкой кольцевой мышцы, которая управляет поступлением желчи в 12-перстную кишку. Словом, хронический панкреатит, считайте, обеспечен, а с ним – нарушение ферментативной активности поджелудочной железы, переваривания пищи и обмена веществ.
И как вы предлагаете спасаться от всех этих неприятностей?
Все дело в том, что удаление желчного пузыря от появления новых камней не защищает, т.е. желчнокаменная болезнь сохраняется. Ведь печень продолжает продуцировать все ту же «камнеобразующую» желчь. И регуляторы тока желчи – система желчных протоков и сфинктеров могут обнаруживать свою недостаточность спазмами и болевыми приступами в животе.
При этом в течение 1-3-6 месяцев необходимо проводить:
Каким образом можно исправить операционные последствия?
Если операция прошла успешно и отсутствуют хронические заболевания ЖКТ, то специфическое лечение после удаления желчного пузыря не нужно.
Чтобы желчь не застаивалась в протоках, вполне достаточно регулярно питаться, небольшими порциями, пить достаточно чистой воды между едой, периодически заваривать шиповник в виде чая.
Есть надо понемногу, но часто (6-7 раз в день), не забывая, что каждая трапеза способствует активному выбросу желчи в 12-перстную кишку. Щадящая диета с отварными, протертыми блюдами рекомендуется только в первый месяц после операции с ограничением (но не исключением!) жиров. Возвращение к нормальному рациону должно произойти в течение 3-6 месяцев. Это залог успешной адаптации. Полноценное питание включает достаточное количество белков (мясо, рыба, сыр, творог) и углеводов (белый хлеб, каши, фрукты, овощи).
Очень полезны богатые клетчаткой салаты. Например, простейшие: из шинкованой и отжатой капусты и томатов (1:1) или измельченной на крупной терке моркови и репы (поровну) с добавкой салата, заправленных сметаной или растительным маслом.
Отличное подспорье для нормализации стула и улучшения качества желчи – добавление в любое блюдо пшеничных отрубей. Их можно принимать и отдельно, залив 200 г кипятка 2-3 столовые ложки, дать настояться не менее 2 часов (или в течение ночи) и принимать — сначала по 1 ч. ложке в каждый прием пищи, запивая водой или добавляя их к пище.
Дробное питание надо сочетать с частым питьем чистой воды. Между едой стоит выпивать по стакану воды. Относительно минеральной воды единого мнения у гастроэнтерологов нет. Я полагаю, что не помешает слабоминерализованная негазированная щелочная вода (вроде «Белинска киселка» из Славакии, Донат из Словении, Славяновская, Боржоми, Ессентуки №4 20-дневным курсом через 6 месяцев после операции.
Что скажете о лекарствах?
Самое распространенное среди назначений – улучшающая качество желчи и работу печеночных клеток урсодезоксихолиевая кислота (по 250-500 мг на ночь). Хенотерапия («хено» означает желчь) – лечение желчными кислотами животных и птиц обычно предполагает использование Урсосана и Урсофалька, положительное действие оказывает отечественный препарат Энтеросан.
При спазмах гладкой мускулатуры сфинктера Одди человека преследует боль. Проблему расслабления решают с помощью спазмолитиков. Хорошо зарекомендовали себя в этом отношении Дюспаталин (по 200 мг 2 раза в день курсом 10 дней) и Дицетел (по 1 таблетке 3 раза в день 3-6 недель, Одестон по 1 табл. 3 раза в день перед едой (снимает боли, является мягким желчегонным).
При появлении поносов, метеоризма, или запоров, что часто сопровождается нарушением микрофлоры кишечника назначаются кишечные антипептики (Интетрикс или Эрцефурил по 1 капсуле 3 раза в день после еды 5-7 дней, Фуразалидон (по 1 таблетке 3-4 раза после еды курсом 10 дней), Бисептола.
Если же для лечения требуются противовоспалительные и спазмолитические средства одновременно, используют целебную силу растений. Скажем, 3 ст. ложки цветов ромашки заваривают 0,5 л кипятка и, выдержав 15 минут на водяной бане, пьют по 1/3 стакана 3 раза в день с добавкой пары ст. ложек меда.
Кажется, пора уже поговорить о растительных средствах лечения
Их великое множество и не только аптечных, вроде желчегонных чаев, сиропа шиповника холосас, экстракта кукурузных рыльцев, но особенно — рецептов фитотерпевтов и народных целителей.
При расстройстве желудка:
От послабления выручают богатые пищевыми волокнами ягоды черемухи (3 части) и черники (2 части).
Залив на 20 минут 2 ст. ложки смеси сорбентов с вяжущим вкусом, пьют настой по ¼ стакана натощак утром и между приемами пищи. Аналогичным эффектом обладает 30-минутный настой 2 ч. ложек соплодий ольхи (2 части) и корневища змеевика (1 часть), залитых стаканом кипятка. Эту порцию пьют в три приема.
При стойких запорах:
До и после операции помогает варенье из провернутых через мясорубку кураги, чернослива, инжира по 300 г с добавкой александрийского листа-сены (50 г) и меда (200 г). Варенье едят по 1 ч. ложке за ужином или в течение дня 1-3 раза с чаем или запивая водой.
Обезболивающий и сорбирующий сбор:
В своей многолетней практике при всех нарушениях, связанных с ликвидацией желчного пузыря, я обычно прописываю оптимально составленный и весьма эффективный сбор владимирского травника С.И. Михальченко. В него входят растения с обезболивающим и сорбирующими свойствами — корни лопуха, листья шалфея и подорожника, побеги черники, травы спорыш, мята, череда и зверобой, цветы календулы и ромашки. Берут поровну – 50-100г.
Залив 1 десертную ложку (10 г) смеси 0,5 л кипятка в термосе на ночь, и затем процедив, настой принимают по 150 мл за час до еды 2- 3 раза в день.
Хранят снадобье в холодильнике, перед употреблением разогревают, добавляя горячей воды.
Курс 3-4 месяца 10 дней прием и 2 дня перерыв.
При панкреатите:
В случае осложнения в виде панкреатита — верного спутника желчнокаменной болезни, я прописываю сбор Михальченко, содержащий травы с противовоспалительным и спазмолитическим действием (ромашка, календула, череда, зверобой, подорожник, зверобой), сорбирующими и вяжущими свойствами (черника, шалфей). В его составе – соцветия ромашки и календулы, травы череда, зверобой, спорыш, лист шалфея и подорожника, побеги черники, корни лопуха.
Залив 1 десертную ложку смеси 0,5 л кипятка в термосе на ночь, затем пьют 3 раза в день за час до еды по 150 мл в течение 10 дней.
После двухдневного перерыва – продолжение курса 1 – 3 месяца.
Хранят настой в холодильнике.
Желчегонный сбор:
А вот с желчегонными сборами и травами нужно быть осторожно. Интерес представляет барбарис обыкновенный, обладающий желчегонным, противовоспалительным, обезболивающим действием, спазмолитическим и применяется при желчнокаменной и мочекаменной болезни, постхолецистэктомическом синдроме, хроническом панкреатите.
Препараты: Настой листьев барбариса 10 г на 200 мл горячей воды, закрыть крышкой и нагреть в кипящей водяной бане 15 минут, охлаждают 45 минут при комнатной температуре, оставшееся сырье отжимают. Объем полученного настоя доводят кипяченой водой до 200 мл.
Прием: По 1 столовой ложке 3-4 раза в день за 15 минут до еды в течение месяца, перерыв 2 недели возможно повторный курс (до 3-4 месяцев).
Берберин бисульфат в таблетках по 0,005 г 2-3 раза в день перед едой в течение месяца. Повторный курс через 10 дней перерыва. Противопоказаний нет. После основного курса не более 2 курсов.
Как жить без желчного пузыря, возможна ли физическая нагрузка?
Через месяц-полтора после операции пора приступать к упражнениям. Лучше всего начинать с пешеходных прогулок, 30-40-минутная ходьба на свежем воздухе препятствует застою желчи и улучшает кислородную насыщаемость организма. А через несколько дней можно делать легкую зарядку. После 2-3-минут ходьбы выполняют упражнения в положении лежа или стоя, повторяя 4-6 раз.
Наклоны, подъем ног и корпуса из положения лежа, другие упражнения на пресс разрешены не раньше, чем спустя полгода после операции и при хорошем самочувствии. А тяжелая физическая нагрузка, особенно связанная с напряжением мышц живота, может быть доступна только через год во избежание образования послеоперационной грыжи.
Вопросы по статье задавайте в комментариях, хотите обратиться лично и конфиденциально — наверху кнопка «Задать вопрос». Первичная консультация — бесплатно.
Здоровья вам, дорогие читатели!
Поделиться:
Вас может заинтересовать:
Комментарии
Спасибо, Лидия Андреевна, что поделились своей историей.
Да, после операции надо быть особенно осторожной, но что теперь об этом говорить…
Здоровья Вам, по возможности. Если есть проблемы гастроэнтерологического плана, буду рада помочь.
Мне в 25 лет удалили желчный. Уже 13 лет живу без желчного. Научилась жить без вредных продуктов (колбаса, сосиски, копчености…) Но постоянно проблемы с туалетом (овечий стул) и мне достаточно чуть-чуть покушать, а чувство, что я съела оооочень много. Может я что-то неправильно делаю.
После операции на желчном пузыре часто обостряются или протекают хронически болезни соседних органов, на которые ранее не обращали внимание.
Это хронические гастриты с нарушением эвакуации пищи из желудка, сопровождающиеся чувством переедания, тяжести в подложечной области после еды, синдром раздраженного кишечника, сопровождающийся запорами.
Эти состояния требуют обследования желудка, в частности, исключения хеликобактерной инфекции и гастроскопии, и кишечника, например, необходим рентген толстой кишки или колоноскопия.
Можно порекомендовать пока пробное лечение:
курс Тримедат по 200 мгх3 раза в день до еды за 20 минут в течение 20 дней и применение препаратов, которые помогают опорожнению кишечника – Фитомуцил или Мукофальк по 1 пакету на прием, и обязательно подобрать свою дозу ( 1-3 раза в день), обязательно принимать пищевые волокна (отруби).
Желаю здоровья. Н.А.
Спасибо Вам огромное! Буду пробовать….
Здравствуйте! Помогите мне пожалуйста. 17.04.18 г. удалила желчный пузырь, первую неделю после операции чувствовала себя нормально, со второй недели стала мучить изжога, обратилась к гастроэнтерологу, она посоветовала пить Омепразол утром и вечером, Де-нол по 2 таблетки утром и вечером, Тримедат 3 раза в день и назначила сделать ФГС. После приема этих лекарств две недели изжоги не ощущала, а на третью неделю все стало еще хуже, изжога, горечь во рту и на губах. Результаты ФГС, — Дуодено-гастральный и гастроэзофагеальный рефлюксы. Посоветуйте, что мне пить из лекарственных препаратов и народной медицины (травы). Спасибо большое!
Добрый день!
Месяц после операции — это еще небольшой срок, когда желудочно-кишечный тракт приспосабливается работать без желчного пузыря.
Выявленный дуоденогастральный рефлюкс и гастроэзофагеальный рефлюкс по данным гастродуоденоскопии свидетельствует о функциональной перестройке верхнего отдела пищеварительного тракта. Некоторые неожиданности после операции могут наблюдаться в течение 6 месяцев после операции.
Рекомендации:
1. Соблюдение режима питания, прием пищи каждые 3-4 часа, последний прием за 1.5-2 часа до сна. Питание следует расширять и разнообразить, еду принимать смешанную (белки, жиры, углеводы), растительная пищи по переносимости — в тушеном или свежем виде, медленная еда, следить за количеством принятой пищи, еда без «грубостей» (пока не надо маринованной, жареной пищи).
2. Ощущения жжения и горечи связаны с забросом желчи — это желчные рефлюксы. Показан прием Урсосана 250 мг во время ужина в течение месяца.
3. Необходимы препараты, уменьшающие забросы желчи — Мотилиум по 1 таблетке 3 раза в день за 20 минут до еды 10 дней.
4. Прием сорбентов — Гевискон 15 мл после еды 3 раза в основные приемы пищи и на ночь.
5. Семя льна. Приготовление — смолотить семя льна в кофемолке, смолотые семена 2-3 чайные ложки заварить горячей водой 70-80 градусов, настоять 2-3 часа или заварить вечером и оставить на всю ночь, с утра можно употреблять. Прием по 1-2 глотку до еды (можете запивать Мотилиум), и применять семя льна перед каждой едой и после еды, когда не принимаете Гевискон. Использование семя льна длительно (2-3 месяца или больше).
6. Противопоказан прием минеральной воды, желчегонных средств.
Желаю здоровья.
14 января 2018 г удалили желчный, потом 1, 5 месяца принимала антибиотики — был бронхит, а потом ангина. С тех пор у меня стойкий запор. Как можно восстановить стул — на мед бывает аллергия.
После удаления желчного пузыря в первый год могут наблюдаться различные нарушения желудочно-кишечного тракта, который работает в новых анатомических условиях, т.е без желчного пузыря. В вашем случае эта ситуация усугубляется длительным приемом антибиотиков, которые ухудшают состояние печени, моторики и микрофлоры кишечника.
Рекомендации:
1. Ввести в питание пищевые отруби (3 столовые ложки заварить горячей водой, настоять не менее 3 часов, употреблять в каждый прием пищи по 1-1/2 чайной ложки), достаточное количество жидкости.
2. Урсосан 250 мг (1 капсула) во время ужина 1 месяц.
3. Средства, способствующие опорожнению кишечника: дюфалак по 20-30-40 мл (подобрать индивидуальную дозу), или мукофальк по 1 пакету 1-2 раза в день, или фитомуцил по 1 пакету 1-2 раза в день.
4. Проверить микрофлору кишечника и, возможно, потребуется прием пробиотиков.
Желаю здоровья. Н. А.
Здравствуйте! Мне удалили желчный 4 месяца назад. Теперь проблемы со стулом. День-два могу не сходить по большому вообще, а потом бегаю в туалет много раз в день на протяжении нескольких дней. Не понос, а мягкий стул, ощущение такое, что кишечник включили и он начал продвигать содержимое к выходу…а на выходе не очееь то задерживается (грешу на низкую резекцию кишечника)
Подскажите как сделать жизнь более сносной?
Добрый день! В течение первого года после удаления желчного пузыря органы пищеварения перестраиваются работать без желчного пузыря, и в связи с этим могут быть всякие неожиданности, кишечный тракт не является исключением.
После удаления желчного пузыря может нарушаться как функция тонкой, так и толстой кишки, часто развиваются нарушения микрофлоры кишечника (дисбактериоз).
Рекомендации:
— частое дробное питание,
— тримедат по 1 таблетке 3 раза в день за 20 минут до еды 2-3 недели,
— смекта на ночь и утром натощак, 7-10 дней,
— свечи перед стулом (глицериновые),
— бактистатин по 1 капсуле 2 раза в день во время еды 2 недели.
Здравствуйте, помогите разобраться… Желчь из печени менее концентрированная, то есть она хуже работает в процессе переваривания пищи, печени приходится работать с нагрузкой и вырабатывать желчи больше. При этом во всех рекомендациях советуют есть малыми порциями, но чаще. Мы заставляем печень работать еще активнее таким образом, или она и так вырабатывает желчь, независимо от того, едим мы или нет? Сколько времени переваривается пища в таком случае? Прошел год после операции (29 лет), боли в правом подреберье практически не проходят. Узи в норме все, анализы в порядке. Хирург говорит, что это напряжение на печень, боли в протоках. Ем по немного, 4-5 раз в день. Бывает, переедаю, бывает большие перерывы в приеме пищи — работа(( Не могу никак найти золотую середину и избавиться от неприятных ощущений. Буду благодарна за ответ!
Учитывая сохранение боли после операции,
1. прежде всего нужно исключить образование конкрементов в ПРОТОКАХ (УЗИ или рентген).
2. Далее, исключить стенозирование сфинктера Одди (провести ФГДС).
3. И третье — исключить наличие хронического панкреатита или холангита (б/х анализ крови, сахар крови, эластаза панкреатическая).
Частое дробное питание не создаёт никакой дополнительной нагрузки на печень, происходит своевременное избавление от желчи в протоках печени.
Можно попробовать провести пробное лечение препаратами Урсосальк, Урсосан в сочетании со спазмолитиками (Дюспаталин).
После операции эффективным является применение Одестона.
Предлагаю прочесть статью.
План обследования и лечения следует определить с врачом гастроэнтерологом.
Здравствуйте!После удаления желчного пузыря прошел год.Диету соблюдала больше 6 месяцев(строгую),да и сейчас ничего лишнего не позволяю.Откуда постоянно отрыжки и периодически изжога,хотя омепразол постоянно пью.Напишите,пожалуйста,чем его можно заменить по разумным ценам?Я пенсионерка.Спасибо!
Прошло достаточно времени после удаления желчного пузыря, соблюдения строгого диетического режима уже не требуется, только лишь частое дробное питание.
Отрыжки и периодические изжоги могут быть от разных причин, например, от наличия недостаточности пищеводно-желудочного перехода, повышенной кислотности желудочного сока, состояния поджелудочной железы, наличия запоров, метеоризма и др.
Омепразол постоянно пить не надо! После отмены его на 2 недели сдать анализ на кислотность желудочного сока по данным гастропанели – пепсиноген-1. Попробуйте заменить приём Омепразола Гевисконом по 15 мл (жидкая форма) или пососать таблетки после еды и когда возникает изжога.
Желаю здоровья. Н.А.
Год назад отцу удалили желчный, из-за камня. Теперь преследует постоянная тошнота, которая начинается ночью и немного стихает к вечеру. Сильно похудел, уже не хочет жить- так выматывает эта тошнота. Придерживается диеты. Но ничего не помогает.
Сергей, попробуйте провести курс лечения Мотилиумом по 1 табл. 3 раза в день за 20 мин до еды в течение 10 дней.
Вероятно, имеются сопутствующие заболевания, провоцирующие тошноту. Желательно пройти соответствующее обследование.
Доброго времени суток.
Подскажите, пожалуйста, можно ли раздробить и вывести холестериновые камни и включить «выключенный» желчный пузырь.
По УЗИ желчный переполнен мелкими конкрементами, есть камни 3-4 см. Свободная желчь не определяется…
Заранее спасибо.
Здравствуйте, Анна. «Выключенный» желчный пузырь подлежит удалению. Вам следует обратиться к хирургу.
Здравствуйте! Помогите пожалуйста советом!! Мне 31 год. Обратилась к гастроэнтерологу с постоянной тошнотой напротжении 2 месяцев. На УЗИ нашли камни в желчном пузыре (11мм, 12мм, 13мм, 14мм). По гастроскопии: Поверхностный гастрит, Катаральный бульбит, Дуодено-гастральный рефлюкс. Косвенные признаки дискенизии ЖВП. ХЕЛПИЛ слабоположительный. Анализы крови в норме. Прописали Нексиум, Генатон и Урсосан. На консультации с хирургом Урсосан он запретил. Пью только Нексиум и Генатон уже 2 недели. Тошнота все равно присутствует постонно. Желчный не беспокоит совсем. Может ли быть такая постоянная тошнота от этих камней?? И на сколько целесообразно удалять желчный, если он не болит??Хирург утверждает, что мой желчный не работает, а гастроэнеролог говорит, что постоянная тошнота от желчного не может бы. Я запуталась…Хочу, чтобы эта тошнота прошла уже, сил нет. Диету естественно соблюдаю.
Не думала что смогу найти, спасибо большое!
Нашел тут интересную выдержку из большой статьи в Комсомольской правды. «Прогноз жизни с удаленным желчным пузырем — вещь непростая. Абсолютно точных данных нет. Но есть работы, показывающие, что у таких пациентов повышаются риски возникновения рака кишечника. Обоснование этому есть, потому как меняется состав желчных кислот и вязкость желчи. Вследствие чего в кишечник не попадают те кислоты, которые есть в желчном пузыре, и соответственно, меняется состав микрофлоры. Это в свою очередь меняет состав желчи, что приводит к появлению токсичных желчных кислот и повышается риск повреждения клеток кишечника.
Рак кишечника по частоте у мужчин занимает третье место и второе у женщин, уступая только раку легких и молочной железы. Так что если удален желчный пузырь и в роду есть случаи заболевания кишечника, то рекомендуется регулярно, начиная с 40 лет, наблюдаться у специалиста-гастроэнтеролога». Как вывод, попробовать правильно питаться, прибегнуть к помощи урсодезоксихолевой кислоты, например Урсосан или Урсодез! Лечение может занять больше года, но оно того стоит.
Здравствуйте, мне 26 лет, я м множественные полипоз самый большой полип 0.67. Уже наблюдаю лет 13, в 13 лет обнаружили маленькие, хирурги удалять говорят, гастроэнтеролог говорит не удалять пока, понаблюдать, что делать
Уважаемый Евгений, данных для ответа недостаточно. Где полипы? Рекомендую обратиться через форму «Задать вопрос» и объяснить ситуацию.
Добрый день!
Связи между удалением желчного пузыря и артрозом коленного сустава нет.
После удаления желчного пузыря могут быть некоторые нарушения со стороны желудочно-кишечного тракта, но о них Вы не сообщаете.
Артроз коленных суставов может быть связан с возрастом, избыточной массой тела и малой физической активностью.
Необходимо обратиться к ортопеду, уточнить стадию поражения сустава и необходимое лечение.
Н.А.
Здравствуйте!Желчный пузырь удален 8 лет назад,подскажите можно ли пить утром натощак лимонную воду?
Добрый день!
После удаления желчного пузыря натощак можно и нужно пить чистую воду (кипяченую, бутилированную, минеральную), в том числе с лимоном, только в небольшом количестве (100-150 мл.), и не сильно подкисленную лимоном.
Н.А.
Добрый день. Случайно в желчном были обнаружены камни, не много и не большие. Раз в год делаю УЗИ для контроля. Операцию сделать собирались, но ввиду моей простуды отложили. При повторном обращении хирург после УЗИ сказал, что операцию делать «не горит», пузырь работает, а, удалив его, начнутся другие проблемы. Так и живу 6 лет. При недавнем УЗИ помимо камней был обнаружен полип. И опять проблема удаления встала в полный рост. Гастроэнтеролог говорит удалить, хирург говорит «живи пока». Вообще, проблемы с жкт у меня с 15 лет. Это хронические гастриты, рефлюксы, гастродуодениты и т.д. Прочитав статью, я поняла, что после удаления пузыря всё грозит действительно обернуться еще большими проблемами, чем сейчас. Что делать?
Если при желчнокаменной болезни нет приступов желчной колики, если функционирует желчный пузырь, то с удалением желчного пузыря можно не торопиться.
Оперативное удаление функционирующего желчного пузыря влечет за собой много проблем с пищеварением.
Если выявляется полип желчного пузыря, то специалист УЗИ должен ответить на вопрос какой именно полип — истинный, за которым надо следить, или холестериновый полип как проявление желчно-каменной болезни.
У Вас длительно существует желчно-каменная болезнь, отработан диетический режим, раз в год проводится УЗИ желчного пузыря и от проведения оперативного лечения в настоящее время возможно воздержаться.
Здоровья Вам! Н.А.
А, если камни есть, желчный пузырь на месте, но он свою функцию не выполняет. (УЗИ делала). Что делать, жить с ним и ждать, когда будут приступы или удалять сейчас? (56лет)
Необходимо оценить результаты УЗИ, какую функцию желчный пузырь не выполняет?
Если он полностью забит камнями, т.е. «отключенный желчный пузырь», то лучше его удалить сейчас.
Если конкрементов немного и приступов желчный колики нет, то можно воздержаться от операции, соблюдать режим питания и диету.
Доброго времени суток. Прошу Вашей помощи. Желчный мне удалили 7 месяцев назад. Был отключен,как говорят. Проблема со стулом ( диарея, кашецеобразный и частый) как была до операции,так и осталась после со всеми сопутствующими коликами. Бывает и без колик,но в туалетную комнату посещаю регулярно,что уже выбивает из сил,что из дома не выходишь. При колоноскопии ничего проблемного не обнаружено. При фгдс- рефлюкс, небольшие язвочки. Как наладить свой ЖКТ. Спасибо
Вероятнее всего, у Вас ПХЭС после удаления желчного пузыря, ГЭРБ с эрозиями (или язвочки –где?). Лечение должно быть комплексным.
Обратитесь к гастроэнтерологу.
Для уменьшения частоты стула воспользуйтесь Имодиумом (когда необходимо выйти из дома).
Урсосан не является желчегонным препаратом, он изменяет состав и соотношение желчных кислот в желчи в сторону увеличения уросодезоксихолевой кислоты (она образуется и в организме человека) и снижения других желчных кислот, а также ведет к снижению секреции холестерина в желчи и уменьшению всасывания холестерина в кишечнике, что уменьшает насыщение желчи холестерином.
Уросасан является препаратом, улучшающим качество желчи, и он снижает риск камнеобразования в желчевыводящей системе.
Здравствуйте!
В ноябре 2016 года удалили желчный пузырь, операция была экстренная, нашли мелкие конкременты в желчном пузыре и увы они ушли в холедох где создали закупорку, соответствии холедох при операции мне тоже разрезали. Восстанавливалась где-то пол года, и в принципе все было неплохо, но были так скажем обострения весна и осень — они для меня были тяжёлыми, начиналась тошнота, рвота и понос желчью и тд. После лечения всё приходило в норму.
Питалась как обычно исключив только копчёные, жирные и жареные продукты, в остальном питание не изменилось, в ферментах не нуждалась поэтому и не принимала.
Всё было более менее спокойно до этой осени 2020 года. В первых числах октября начались боли в правом боку, они как бы опоясывали всё тело, приступы тошноты, рвота и понос желчью. Незамедлительно обратилась к гастроэнтерологу, как оказалось анализы в норме кроме сахара, показатель был 8, через пару дней пересдали и сахар встал в норму. Назначили эманеру, Дюспаталин, микразим, энтарейт по требованию. К сожалению прием препаратов не дают облегчения, тошнота невыносимая, понос, с октября по сегодняшний день сбросила 13 кг, самочувствие отвратительное. Сделано УЗИ, фгдс, биохим крови, анализ мочи и кала, МРТ ЖКТ — и ничего не нашли, показатели в пределах нормы. В заключение написано постхолецистоктомический синдром, сопутствующий гастрит, рефлюкс. Врач разводит руками, говорит по твоим анализам всё в норме, лечение тебе назначено а вот почему оно не помогает я не знаю.
Честно сказать я безумно устала от этих болей и постоянной тошноты, не могу найти удобное положение чтобы лечь, сплю плохо а иногда несколько дней без сна, я вымотана и морально и физически, упадок сил катастрофический, пропадает желание жить, ибо это не жизнь, а каторга. У меня маленький сынок ему 4 года, а я не могу даже полноценно провести с ним день, осталась без работы, сижу на шее у мужа, всё трещит по швам а я не в силах изменить это.
Просыпаюсь с тошнотой, заставляю себя хоть немного поесть, тянущие боли в правом боку, после еды начинаются спазмы потом бегу в туалет. И так каждый божий день.
Я ненавижу себя жалеть, не люблю жаловаться, но сейчас мне никто не помог из врачей и я просто в отчаянии, помогите пожалуйста.
Если не получили ответ в личную почту, воспользуйтесь кнопкой «Задать вопрос»
Добрый день сделала узи желчного,печени и поджелудочной железы. В желчного 12шт. Камней размером 10х6мм. Они подвижны. Побаливает правый бок. До узи один раз был приступ. Хирург предложил удаление. Боюсь,не скажется ли это большой проблемой для кишечника,там есть калит. Печень в норме,а поджелудочной- панкреатит поставили после последнего узи. Подскажите,не рано ли я согласилась на операцию,но правый бок ноет каждый день
Добрый день, Татьяна!
Я соглашусь с мнением хирурга, такой желчный пузырь необходимо удалить.
Вы сохраните поджелудочную железу и кишечник, откладывать не стоит.
Желаю здоровья. Н.А.
Рекомендуется соблюдать часто дробное питание, не исключать жировую компоненту пищи,
Тримедат 200 мг 3 раза в течение 20 дней,
Смекта 1 пакет на ночь 20 дней,
курс Одестона по 1 табл 3 раза до еды 20 дней.
Желаю здоровья. Н.А.
Здравствуйте! У меня удален ж.п. почти 4 года назад,проблема у меня одна-запоры..периодически пропиваю карсил,аллохол,тримедад,курильский чай,холмовую солянку,ну вроде как справляюсь с этим на время. Придерживаюсь диеты номер 5,жареное и жирное для меня табу.Вот иногда отклоняюсь от диеты,выпью жирное молоко или печенье какое-то сьем и стул сам по себе становится нормальным.Вопрос такой: как питаться? Нужно ли строго соблюдать диету? список запрещенных продуктов так и должен быть со мной всю жизнь? или достаточно не употреблять алкоголь,жареное,жирное. супы на бульонах мясных и рыбных можно?
Добрый день! 4 года после удаления желчного пузыря!
Давно надо было прекратить придерживаться диеты, есть всё, и в том числе и жирную пищу, т.к. желчь нам дана для переваривания её, и при употреблении её желчь выделяется из желчных путей, а желчь – это стимулятор перистальтики кишечника.
Важным является соблюдение режима питания (прием пищи до 5 раз в сутки).
Вы сами ответили правильно на свою проблему.
Препараты, которые Вы применяете, не улучшат работу кишечника.
Н.А.
Здравствуйте!
Женщина, 46 лет.Удален желчный пузырь.В течении месяца после операции назначены лекарства Креон25000, Дюспаталин,Омез.Пока пила лекарства никаких проблем со стороны жел.киш.тракта не было.После отмены лекарств, прошел месяц, боли в желудке.Ощущения тяжести, распирания в желудке, как бы припереедании.Но диету я соблюдаю.Затем после принятия пищи сразу возникает необходимость в посещении туалета.Понос и затем вздутие кишечника, хотя после супов практически на воде не должно быть.Как жить дальше, помогите!
У Вас удален желчный пузырь и органы пищеварения перестраиваются работать без желчного пузыря. Желчи вырабатывается столько же, как и до операции, а желчь является стимулятором перистальтики кишечника, и могут возникать послабления. Если появились боли в желудке, то следует обследовать желудок (гастродуоденоскопия), чтобы понять причину болевого синдрома в нем.
Диету соблюдать необходимо с постепенным расширением в течение года, и обязательно соблюдать режим питания – частое дробное питание.
Обратите внимание, на какую пищу возникают боли и тяжесть в желудке.
Н.А.
Добрый день..3 дня назад удалили желчный..правда камни не показали..странно..завтра вфписывают..скажите пожалуйста..как мне питаться первые дни..и нужно ли принимать какие-то лекарства?пока лежала..никаких лекарств не давали …буду очень благодарна за помощь
В течение первого месяца после операции необходимо соблюдать рекомендации хирургов и употреблять продукты 5 диетического стола (посмотрите в интернете). К 6 месяцам после операции нужно переходить к нормальному питанию. Есть часто, дробно и всё.
Здравствуйте! Чуть больше года назад был удалён желчный пузырь. Первые месяцы соблюдала диету.. Потом перешла к обычному рациону. Расширила свой рацион.,но без сильных излишеств. Питаться старалась часто. 4-5раз в день. Пью много воды.. Особых проблем не наблюдалось. Иногда появлялась небольшая изжога.. И жидкий стул… Но вот неделю назад.. Появился кислый вкус во рту, налет на языке белый,от кислоты щипало даже в носу и горле.. На языке следы зубов. Отпечатались.. Потом появился небольшой зуд. Чувство жжения с внутренней стороны предплечья, возле стоп., появилось небольшое покраснение возле носа. Чувство кислоты после каждого приёма пищи.. Из-за этого пропал аппетит. Боли нет.. Но есть небольшое чувство стянутости, на месте где был видимо пузырь. Иногда бывают покалывания… Сейчас принимаю Омез.. И микразим.. Перешла на на диету.. Пью воду…
Когда-то врач ставил мне гастрит, хронический дуоденит. Могут ли все выше перечисленные симптомы быть обострение этих заболеваний? Как избавиться от того кислого вкуса? Со стулом сейчас есть трудности, возможно из-за приёма Омеза.. Посоветуйте, пожалуйста, как бытьв той ситуации.. К врачу сейчас быстро нет возможности попасть.
Попробуйте отменить Омез. Проверьте кислотность желудочного сока (пепсиноген 1). Исключить хеликобактериоз по анализу крови. Обращайтесь, используя кнопку «Задать вопрос»
Добрый день. У меня обнаружен камень в жёлчном пузыре размером 2, 4 см. Обнаружен случайно, на узи. Болей никаких не испытываю. Хирург рекомендует удалить желчный пузырь. У меня сомнения, нужно ли лишаться органа. Подскажите как быть. Мне 57 лет.
Добрый вечер. Месяц назад удалили желчный, но облегчения как такого нет. Постоянно какой то дискомфорт. Боли в правом подреберье. Отрыжка желчью утром, но правда была два раза. Не могу понять почему так?
Надо посмотреть состояние желудка и поджелудочной железы (УЗИ поджелудочной, эластаза поджелудочной, гастроскопия)
Здравствуйте, 7 месяцев после удоления желчного, ощущаю постоянный дискомфорт, иногда ноющие боли слево на уровне нижнего ребра, по фдгс хронический гастрит(пропивала денол), по узи дифузные изменения поджелудочной, анализы поджелудочной в норме, печеночные пробы чуть завышены, питаюсь 5 раз. Что это может беспокоить?, какое посоветуете обледование или лечение.
Показаны обследования желудка, необходимо уточнить состояние ЖКТ. Обратитесь к своему гастроэнтерологу или пользуйтесь кнопкой «Задать вопрос»
Здравствуйте! Мне сделали Узи внутренних органов,все в норме,кроме желчного пузыря:форма-перегиб в дне,стенка-утолщена до 5мм,размеры-не увеличены 75мм х,44мм,перетяжка-нет,содержимое-гомогенное,конкременты-определяются гиперэхогенные включения диаметром 11мм,6мм,размером 13мм х 7мм с а/тенью+более мелкие,дополнительные образования-не визуализируются. Врач настаивает на операции, а я боюсь последствий. Что порекомендуете?
Ответила в личку
Просьба прислать последние результаты обследования желчного пузыря и поджелудочной желез и курсы лечения, которые Вам назначались гастроэнтерологом. Используйте кнопку «Задать вопрос» в правом верхнем углу.
Когда желчный пузырь воспалён. Говорим о холецистите
С патологией желчевыводящих путей современной медицине приходится сталкиваться довольно часто. И число таких заболеваний продолжает расти. Сегодня мы поговорим о холецистите: что это за заболевание, каковы его симптомы, причины появления, как его выявляют и лечат.
На наши вопросы отвечает врач-гастроэнтеролог «Клиника Эксперт» Пермь Николай Борисович Патрушев.
— Николай Борисович, есть данные, что сегодня холециститом страдает 10-20 % взрослого населения, и отмечается тенденция к дальнейшему росту этой патологии. Расскажите, пожалуйста, что она собой представляет?
— Если одной фразой, то холецистит – это воспаление желчного пузыря. Патология желчевыводящих путей остается актуальной проблемой для сегодняшней медицины. Да, тенденция к росту заболеваемости есть. Более того: по прогнозам учёных число заболеваний пищеварительной системы (куда относится и патология желчевыводящих путей) в ближайшие 15-20 лет вырастет в мире на 30-50 %.
— Какие виды холецистита известны современной медицине?
— Их два: острый и хронический холецистит. Первый развивается быстро, на фоне полного благополучия. Появляется болевой синдром в животе, боль локализуется в правом подреберье. Может появиться тошнота, рвота, может повыситься температура. Как правило, острый холецистит наиболее часто является проявлением желчнокаменной болезни. Такие больные госпитализируются по линии скорой помощи в хирургический стационар.
Хронический холецистит изначально развивается как самостоятельный процесс, исподволь, незаметно. Зачастую диагноз «холецистит» пациенту ставят при обследовании по поводу совершенно других заболеваний.
Надо учитывать и то, что болезням желчного пузыря и желчевыводящих путей свойственно разнообразие клинических проявлений, длительность течения, затяжные обострения – это обуславливает частую обращаемость за медицинской помощью, делает эти недуги социальной проблемой.
— Каковы причины холецистита? Из-за чего он возникает?
— В развитии этой патологии участвуют различные факторы. На первое место я бы поставил нарушение сократительной функции желчного пузыря. Это приводит к застою желчи, замедлению её эвакуации из желчного пузыря. Чаще всего на сократительную функцию желчного пузыря влияют психоэмоциональные перегрузки, невротические реакции и длительные стрессовые ситуации, гиподинамия.
Имеет значение и инфекционный фактор. Инфекционные агенты проникают в желчный пузырь из хронических очагов воспаления в организме – например, при болезнях ЛОР-органов, желудка, двенадцатиперстной кишки, из других отделов кишечной трубки.
Вносят свою лепту в развитие холецистита и глистные инвазии – скажем, описторхоз. К воспалению желчного пузыря может приводить и перенесённый гепатит А (болезнь Боткина).
Также это заболевание могут спровоцировать забросы сока поджелудочной железы в полость желчного пузыря – возникает так называемый химический ожог слизистой желчного пузыря, что может привести к его воспалению.
Читайте материалы по теме:
— Расскажите, пожалуйста, о признаках холецистита. Как он проявляется?
— Холецистит может протекать с разной степенью тяжести. От этого, а также от стадии заболевания, будут зависеть симптомы. В первую очередь, патология проявляется болевым синдромом. Возникают эти боли за счёт спазма желчного пузыря или за счёт его растяжения.
Боль появляется в правом подреберье, как правило, через 40 минут – 1,5 часа после погрешности в диете (например, при употреблении острой, жирной пищи, жареных блюд, переедании). Боль ощущается примерно полчаса и при лёгкой форме проходит самостоятельно. При тяжёлых формах боли носят более интенсивный и длительный характер.
Ещё боль может провоцироваться длительным пребыванием человека в положении сидя – за рулём автомобиля, за компьютером. Из правого подреберья такие боли могут отдавать вверх – в правое плечо, шею, правую лопатку.
Кроме болевого синдрома, пациента могут беспокоить так называемые диспепсические расстройства: отрыжка, тошнота, металлический привкус во рту, иногда рвота (если она возникает неоднократно, в ней может появиться желчь). Могут наблюдаться вздутие живота, чередование запоров и поносов.
Также холецистит может сопровождаться раздражительностью, бессонницей, снижением работоспособности.
Чем тяжелее форма холецистита, тем ярче и длительнее будут выражены перечисленные симптомы.
— А бывает бессимптомный холецистит? То есть человека ничего не беспокоит, и болезнь выявляется только при проведении каких-либо диагностических исследований – например, в рамках профилактического обследования
— Да, такое бывает. В 50 % случаев холецистит протекает скрыто, бессимптомно. На признаки патологии желчного пузыря до клинических проявлений заболевания могут указывать только данные ультразвукового исследования. Поэтому это исследование надо обязательно включать в программу обследования заболеваний пищеварительной системы.
Кроме того, существуют атипичные клинические формы, которые могут вводить врача в заблуждение, симулируя различные заболевания других органов и систем, например, сердечно-сосудистой, эндокринной и других (так называемые «маски»). А когда начинаем разбираться, выясняется, что речь идёт о патологии именно желчного пузыря. Наиболее известна и изучена так называемая кардиальная маска холецистита (или холецисто-кардиальный синдром): каждый третий-второй больной холециститом может жаловаться на проблемы с сердцем. Это учащённое сердцебиение, одышка, боли в области сердца. Электрокардиограмма у таких больных без каких-либо отклонений.
Холецистит также может протекать под маской патологии щитовидной железы – здесь жалобы пациента будут как при тиреотоксикозе (раздражительность, чрезмерная потливость, то же учащённое сердцебиение, дрожание пальцев рук, повышение температуры тела до значений 37-37,5 градуса). При этом щитовидная железа может оказаться несколько увеличенной, и здесь надо разбираться, вызваны ли симптомы именно её патологией, или проблема всё же в желчном пузыре.
Ещё у холецистита может быть аллергическая маска, и ряд других. Чтобы разобраться в этом, врач должен обладать немалым практическим опытом, правильно выстроить диагностический поиск.
— Давайте поговорим о диагностике холецистита. Что в неё входит? Как доктор может обнаружить эту патологию?
— Сегодня самый доступный и распространённый метод диагностики холецистита – это УЗИ брюшной полости. Ультразвуковая диагностика позволяет оценить состояние стенок желчного пузыря: если они утолщены более чем на 4 мм, это уже явный признак холецистита, если меньше – возможно, патология только в начале развития. Врач оценивает также сократительную способность желчного пузыря.
УЗИ поможет выявить и камни в желчном пузыре. Если они обнаружены и также имеется холецистит, то говорят о каменном (калькулёзном) холецистите.
Записаться на УЗИ органов брюшной полости можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Есть и другие методы исследования. Например, зондирование двенадцатиперстной кишки (дуоденальное зондирование). Оно позволяет оценить биохимический состав желчи, посеять её на наличие инфекции и выявить микробы, которые вызывают воспаление в желчном пузыре.
— Чем могут помочь врачи пациенту с этим недугом? Как лечат холецистит?
— Помочь мы можем только после того, когда в ходе полноценного обследования максимально полно выясним все причины, которые привели к появлению у пациента холецистита. Программа лечения строится следующим образом. На первом месте – лечебное питание. Прежде всего, это дробный приём пищи, пять-шесть раз в день. Желчный пузырь «любит», чтобы пищу мы принимали в одни и те же часы: этим мы его тренируем и предупреждаем застой желчи в нём. Важно, чтобы пища была не в горячем или холодном виде, а в тёплом.
Подбор лекарственных препаратов осуществляется с учётом функции желчного пузыря, в частности, его сократительной способности. Если функция повышена, если присутствуют резкие спастические боли, рекомендуются препараты спазмолитического действия. Когда при нормальной сократительной функции органа мы находим признаки вязкой, застойной желчи, используются средства с желчегонным действием.
Если исследования показывают плохую сократимость пузыря, тогда в программу лечения включаются препараты, стимулирующие его функцию, помогающие ему работать правильно.
В определённых случаях используются противопаразитарные, антибактериальные, противовоспалительные средства. Всё это решает доктор, в зависимости от результатов исследования.
Не будем забывать и о других методах лечения холецистита – о том же санаторно-курортном. Хроническим больным надо хотя бы года три-четыре подряд ездить на курорты – как раньше говорили, «на воды». Это очень полезно. Но ехать туда надо со всеми медицинскими документами, тогда пациенту там правильно подберут диету, режим приемы воды (её тип, количество и температурный режим).
— Что можно есть при холецистите, а что нельзя?
— Белков, жиров и углеводов должно быть ровно столько, сколько необходимо для нормального функционирования организма. В рацион следует включать нежирные сорта мяса (говядина, крольчатина), рыбу (лучше отварную или приготовленную на пару), обезжиренный творог, пшеничные отруби. Среди круп предпочтение отдаётся овсяной и гречневой.
Не будем забывать о свежих овощах и фруктах (лучше пусть это будут дыня, тыква, арбуз, морковь, яблоки).
Исключаются жирные, жареные блюда, копчёности, маринады, соленья, спиртные напитки, включая пиво. В этот же список включаем газированные напитки, острые приправы и яичные желтки (последние – на период обострения).
Не помешают разгрузочные дни (1-3 в неделю): это могут быть рисово-компотные, творожные, арбузные дни. Кроме того, рекомендуется обильное питьё.
— Как предотвратить развитие холецистита? Расскажите, пожалуйста, о профилактике
— Наверное, многое понятно уже из вышесказанного. Основная профилактика мало отличается от профилактики многих других заболеваний. Это здоровый образ жизни, рациональное питание – едим часто, не на бегу, пищу пережёвываем тщательно, не спеша.
Согласитесь, казалось бы, простые, прописные истины. Но, поверьте, прежде всего именно они важны в плане профилактики холецистита.
Беседовал Игорь Чичинов
Если вам нужна консультация врача-гастроэнтеролога, записаться на приём можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Патрушев Николай Борисович
Врач-гастроэнтеролог, кандидат медицинских наук
Выпускник Пермского государственного института 1988 г.
Первичная специализация по гастроэнтерологии – 1995 г.
С 2005 по 2014 гг. работал в Центральном научно-исследовательском институте гастроэнтерологии (г. Москва). Сначала – врач отделения хронических заболеваний печени, затем заведующий консультативно-диагностическим отделением института.
С 2020 г. – врач-гастроэнтеролог в «Клиника Эксперт» Пермь.
Принимает по адресу: г. Пермь, ул. Монастырская, 42а.
О чем говорит рвота желчью?
Рвота помогает очистить желудок от вредных веществ и тем самым уменьшить или предотвратить интоксикацию организма. Поэтому чаще всего рвотные массы состоят из содержимого желудка — остатков пищи, желудочного сока, слизи. Но что значит появление в рвотных массах желчи? Почему это происходит и о чем может говорить, разбирался MedAboutMe.
Что такое желчь и зачем она нужна
Желчь — специфическая жидкость, которая вырабатывается в печени и попадает в двенадцатиперстную кишку через желчные протоки. Она крайне необходима для правильного пищеварения, поскольку помогает переваривать жиры. При этом поступает в желудочно-кишечный тракт она непостоянно, а только во время приема пищи. В перерывах между едой жидкость накапливается в желчном пузыре.
В норме желчь по двенадцатиперстной кишке вместе с фрагментами пищи проходит дальше — в тонкую, а затем толстую кишку и никак не попадает в желудок, откуда может выходить с рвотными массами. Поэтому появление желчи при рвоте — это всегда симптом нарушений работы желудочно-кишечного тракта, временных или постоянных. Определить наличие желчи можно по характерному зеленовато-желтому цвету и сильному стойкому привкусу горечи во рту.
Рвота при желчном рефлюксе
Желчным рефлюксом называют состояние, при котором желчь вытекает в обратном направлении — из двенадцатиперстной кишки попадает в желудок. Наличие этой жидкости вызывает раздражение стенок органа, поэтому тошнота и последующая рвота — естественное следствие такой патологии.
Сам по себе желчный рефлюкс не является заболеванием, но характерен для достаточно большого количества патологий желудочно-кишечного тракта. Среди наиболее частых причин его возникновения:
Поскольку желчный рефлюкс приводит к раздражению стенок желудка, кроме рвоты он сопровождается и другими симптомами, среди которых:
Желчный рефлюкс нельзя игнорировать, при возникновении перечисленных симптомов следует обязательно обратиться к врачу. Дело в том, что такое состояние не только является признаком болезней желудочно-кишечного тракта (ЖКТ), но и может спровоцировать хроническую форму воспаления стенок желудка — рефлюкс-гастрит.
Заболевания желчного пузыря
Причиной рвоты желчью могут стать и различные заболевания желчного пузыря. Прежде всего, речь идет о желчнокаменной болезни (холелитистиазе), при которой в органе образовываются конкременты. Причиной таких образований становится застой желчи, и долгое время болезнь может не давать о себе знать. На поздних стадиях человека беспокоит боль в правом подреберье и постоянная тошнота. Рвота при этом может быть достаточно частой, особенно если болезнь приводит к воспалению поджелудочной железы (панкреатиту) и поражению печени. В этом случае приступы могут случаться каждые два часа, а сама рвота не будет приносить облегчения.
Опасным состоянием при желчнокаменной болезни является желчная колика — сильная острая боль справа, вызванная тем, что камень застревает в узких протоках. На этом фоне тоже нередко возникает обильная рвота с желчью.
Если человека беспокоят такие симптомы, он должен как можно быстрее обратиться к врачу. Желчнокаменная болезнь может приводить к острому воспалению поджелудочной железы (билиарному панкреатиту). Болезнь требует обязательного лечения под наблюдением врача, нередко при холелитистиазе пациент нуждается в операции по удалению желчного пузыря.
Кишечная непроходимость и рвота желчью
Одно из самых опасных состояний, которые могут сопровождаться рвотой желчью, — непроходимость кишечника. При этом симптом может возникать как при частичном сужении просвета, так и при полном перекрытии кишки. Если пациент не получает своевременную медицинскую помощь, состояние может приводить к некрозу тканей, прободению кишечника, развитию перитонита и сепсиса.
Наряду с рвотой при непроходимости наблюдаются такие симптомы:
Острая непроходимость кишечника — само по себе опасное состояние, требующее неотложной медицинской помощи. Кроме этого, любая подобная патология может свидетельствовать о наличии серьезных болезней, поэтому даже частичную непроходимость нельзя игнорировать. Так, одной из причин непроходимости во взрослом возрасте является рак толстой кишки или колоректальный рак. Среди других возможных факторов:
Рвота желчью у детей
Как правило, у детей рвота желчью связана с неправильным питанием. Если в рационе ребенка присутствует много жирной и жареной пищи, это приводит к нарушению работы печени и поджелудочной железы и, как следствие, к тошноте и рвоте. К воспалениям органов также приводят различные виды интоксикации. Чаще всего речь идет о пищевом отравлении, но расстройство пищеварения могут вызывать инфекционные заболевания, неконтролируемое употребление лекарств, недостаточное питье. В случае пищевого отравления сначала рвотные массы состоят из содержимого желудка — кусочков пищи, слизи и прочего. А позже в них появляется желчь, которая говорит о том, что стенки желудка раздражены.
Опасным состоянием, при котором у детей может возникать рвота желчью, являются различные случаи непроходимости кишечника. У самых маленьких так могут проявляться пороки развития, например, атрезия прямой кишки или разные виды мегаколона — патологического увеличения толстой кишки.
Непроходимость кишечника может быть вызвана инвагинацией — состоянием, при котором одна часть кишечника заворачивается в просвет другой. На первом году жизни такая патология может возникать вследствие возрастных особенностей, в частности, у младенцев повышена подвижность толстой кишки. А вот у детей старшего возраста непроходимость этого типа чаще связана с серьезными проблемами со здоровьем — опухолями, полипами, гиперплазией лимфоидной ткани и прочим.
Другие причины рвоты желчью
Рвота желчью — не всегда признак опасных болезней. Так, например, симптом характерен для отравления алкоголем и говорит о значительной интоксикации организма. Такая рвота может не приносить облегчения, быть достаточно частой. В одних случаях она появляется сразу поле распития спиртных напитков, в других, возникает на следующее утро и может беспокоить на протяжении дня. Желчь появляется в рвотных массах, поскольку интоксикация приводит к воспалению стенок желудка — даже если он полностью освобожден от пищи, позывы все равно останутся. Подобная картина наблюдается и при других видах сильных отравлений.
Рвота с примесями желчи может беспокоить беременных на фоне токсикоза. Причем нередко она возникает у тех женщин, которые воздерживаются от приема пищи. В этом случае в желудке врабатывается желудочный сок, а в двенадцатиперстную кишку выливается желчь, но поскольку в пищеварительный тракт не поступает еда, эти жидкости приводят к раздражению и, как следствие, рвоте. Подобные приступы легко снимаются правильной диетой и режимом питания и, если происходят нечасто, не должны вызывать больших опасений. При этом все же о подобных недомоганиях стоит сказать своему лечащему врачу, поскольку они могут быть симптомом обострений холецистита или панкреатита.
Без желчного пузыря можно жить
Желчный пузырь — это не жизненно важный орган. Если его удалить, его функции возьмут на себя другие органы: без желчного пузыря можно жить полноценной жизнью. Но после операции нужно будет следовать некоторым правилам.
Удаление желчного пузыря или холецистэктомия остаётся одним из распространённых методов лечения холецистита — осложнения желчнокаменной болезни. Только в России проводится 250 000 таких операций в год. Желчный пузырь — это не жизненно важный орган. Если его удалить, его функции возьмут на себя другие органы: без желчного пузыря можно жить полноценной жизнью. Но после операции нужно будет следовать некоторым правилам.
Какие функции выполняет желчный пузырь?
В нем хранится желчь, необходимая для пищеварения. Печень постоянно выделяет желчь, которая затем попадает в желчный пузырь и хранится там между приёмами пищи. Когда еда попадает в организм, желчный пузырь выделяет порцию желчи, которая растворяет полученный с едой жир.
После удаления желчного пузыря, печень продолжит выделять желчь, но накапливаться ей будет негде: организм не сможет эффективно переваривать жирную пищу. Через три-четыре месяца печень перестроится и начнёт выделять желчь порционно. Во время этой перестройки важно следить за питанием, тогда этот процесс пройдёт без болей и осложнений.
Как проходит реабилитация?
Восстановление организма после удаления желчного пузыря состоит из трёх компонентов:
Диетотерапия
На время адаптации организма после удаления желчного пузыря пациентам назначают диету №5 по Певзнеру.
Эти продукты разрешено варить, запекать и тушить, запрещено жарить. Все блюда подаются в тёплом виде, с умеренным количеством специй. Желательно дробное питание небольшими порциями 4-6 раз в день. Остальные рекомендации совпадают с обычными представлениями о здоровом питании: меньше консервированного, копчёного, острого, солёного и жирного, больше воды и физической активности.
На ранних этапах восстановления и при осложнениях рекомендуют перечисленные выше продукты употреблять в протёртом виде. Затем переходите на непротёртую пищу. Через несколько месяцев после операции можно пробовать вводить новые продукты и алкоголь в небольших количествах, однако от экстремально острой еды и тугоплавких жиров придётся отказаться совсем.
Как избежать осложнений?
Даже после удаления желчного пузыря могут появиться новые камни — теперь они будут в желчном протоке. После операции и перестройки организма важно не вернуться к старым вредным привычкам в питании. Без коррекции питания не обойтись.
Важнее всего снизить потребление холестерина — камни на 80% состоят из него.
Также для профилактики новых камней показано дробное питание — прием пищи запускает выделение желчи. Чем чаще приемы пищи, тем менее вероятен застой желчи.
Избежать застоя желчи помогают умеренные физические нагрузки. Через два месяца после операции показаны утренняя гимнастика и прогулки по 30-40 минут ежедневно, через полгода — бассейн. Напрягать мышцы пресса можно не раньше, чем через год.
Желчекаменная болезнь, холецистит и последующее хирургическое удаление желчного пузыря — это веский повод уделить внимание своему здоровью и питанию. Если соблюдать правильную диету и рекомендации врача, полноценной, здоровой и долгой жизнью без болей можно жить, даже без желчного пузыря.
Холецистит
Риск воспаления желчного пузыря возрастает при наличии камней в пузыре и желчных протоках. В группу риска по холециститу входят женщины от 40 лет и старше, они болеют в 5 раз чаще мужчин. Холецистит грозит серьезными осложнениями — перитонитом и сепсисом. Знание симптомов холецистита позволит сразу обратиться к врачу при первых тревожных признаках.
Что такое холецистит
Холецистит — это собирательный медицинский термин, которым обозначаются различные по этиологии, характеру течения и симптомам воспалительные процессы в желчном пузыре.
Зачем нужен желчный пузырь
По размеру желчный пузырь схож с небольшим куриным яйцом. Это полый внутри орган, который при заполнении его желчью приобретает разную форму. Он состоит из тела, шейки и дна.
Основная задача желчного пузыря — накопление и выведение желчи при поступлении пищи в систему пищеварения. Любое нарушение в его работе моментально сказывается на общем самочувствии человека.
Желчь вырабатывается клетками печени — гепатоцитами, этот процесс идет непрерывно (рис. 1). Желчь имеет жидкую консистенцию, специфический желто-зеленый цвет, узнаваемый запах и горький вкус. Этот печеночный секрет играет важную роль в пищеварении: расщепляет жиры и регулирует метаболизм. Желчь активирует ферменты поджелудочной железы и нейтрализует кислоты желудочного сока.
Воспаление желчного пузыря — актуальная проблема для жителей развитых стран. Несмотря на безусловные успехи современной медицины в диагностике и лечении холецистита, уровень заболеваемости неуклонно растет год от года. Если еще несколько десятилетий назад болезнь считалась характерной для людей старшего возраста, то сейчас имеется тенденция к ее постепенному «омоложению».
По количеству поставленных диагнозов в группе заболеваний органов пищеварения холецистит уступает только острому аппендициту. Наряду с общим ростом заболеваемости во всем мире отмечается увеличение количества больных с осложненной формой патологии. Поскольку болезнь существенно снижает качество жизни людей, ВОЗ говорит о ней и в социальном контексте.
У большинства заболевших воспаление сопряжено с наличием желчных конкрементов, иными словами, с желчнокаменной болезнью. Среди пациентов преобладают женщины старше 40 лет, они болеют холециститом в 3-5 раз чаще мужчин. Заболевание характерно для жителей развитых стран, что связано с особенностями питания и образа жизни.
Причины
Ученые до сих продолжают спорить о причинах возникновения холецистита. Наиболее популярная теория связывает патологию с инфекционным поражением, поскольку бактерии в желчном пузыре при исследовании обнаруживаются примерно у половины заболевших.
По этой теории воспаление желчного пузыря начинается при попадании в него патогенной микрофлоры — стафилококка, стрептококка, кишечной палочки и некоторых других бактерий. Иногда причиной холецистита становятся глисты, грибки, анаэробные бактерии, вирусы гепатита. В более редких случаях холецистит развивается на фоне аллергии или отравления.
Инфекция проникает в желчный пузырь разными путями:
Есть и другие мнения о природе холецистита, например, о возникновении воспалительного процесса в желчных путях и желчном пузыре вследствие нарушения кровообращения в стенках из-за тромбоза сосудов. Деструктивный процесс начинается на фоне ишемии пузырной артерии.
Еще одна теория связывает холецистит с нарушениями функции печени, которые ведут к патологическим изменениям в структуре желчи. В результате система пищеварения перестает выполнять антиоксидантную защитную роль, и в желчном пузыре начинается воспаление.
Холецистит обычно развивается при застое желчи в желчном пузыре. Нарушение утилизации желчи может быть обусловлено различными факторами:
Камни в желчном пузыре и желчных протоках обнаруживаются у 90% больных холециститом. Камни бывают двух видов: холестериновые, на 90% состоящие из чистого холестерина, и пигментные, в состав которых в основном входит кальций.
Факторы риска
К началу воспалительного процесса могут привести факторы, не связанные напрямую с патологией желчевыводящей системы:
В группу риска входят люди, страдающие ожирением, заболеваниями тонкой кишки, женщины в период беременности.
Виды и формы холецистита
В современной гастроэнтерологии используются различные классификации холецистита. Правильное определение вида и формы патологии определяет тактику лечения и успех проводимых терапевтических мероприятий.
Деление заболевания на острый и хронический холецистит основано на выраженности симптомов и степени деструктивных изменений в желчном пузыре.
Острый холецистит
Отличительный признак острого холецистита — внезапное начало болезни и яркая симптоматика. Абсолютное большинство наблюдений (до 95%) связано с желчнокаменной болезнью: приступ начинается при блокировании камнем оттока желчи. При этом более чем у половины больных результаты анализа желчи показывают наличие в ней патогенной микрофлоры.
Приступ острого холецистита чаще всего начинается после обильного приема жирной и острой пищи. Спровоцировать болезнь может также прием желчегонных препаратов, сильное нервное потрясение.
Острый холецистит при беременности
У некоторых женщин острый холецистит развивается при беременности, чаще всего в третьем триместре. В основном это связано с изменением гормонального фона или имеющимися до зачатия патологиями ЖКТ. Заболевание повышает риск поздних гестозов и других осложнений во время родов.
Об остром холецистите говорят при однократном приступе, который удалось своевременно купировать и остановить развитие патологического процесса. Повторяющиеся приступы свидетельствуют о переходе болезни в хроническую форму.
Виды острого холецистита
Разновидности острого холецистита определяются на основе выраженности симптомов, характера течения и прогноза выздоровления. Форма острого холецистита определяется по результатам всестороннего обследования. Схему лечения подбирает врач на основании общего состояния организма пациента и его возраста, характера течения заболевания и ряда других факторов.
Катаральный
Катаральный холецистит — самая легкая форма патологии. Воспаление не затрагивает мышечную стенку желчного пузыря. При обследовании наблюдается отек органа и покраснение слизистой оболочки. Причиной воспаления может стать как сдвинувшийся небольшой камень, так и, например, эпизод злоупотребления алкоголем. При своевременном обращении к врачу и адекватной медикаментозной терапии улучшение состояния пациента наблюдается в течение недели. При соблюдении всех врачебных рекомендаций приступ может больше не повториться.
Флегмонозный
Флегмонозная форма характеризуется гнойным воспалением всех слоев желчного пузыря. Заболевание носит деструктивный характер: желчный пузырь сильно увеличивается в размерах, на его утолщенных стенках образуются язвы и очаги омертвевшей ткани. Просвет заполняется гнойным экссудатом. Если гнойное содержимое пузыря не может выйти наружу, то возможна перфорация стенки и развитие перитонита. Эта форма острого холецистита опасна многими серьезными осложнениями.
Гангренозный
Гангренозная форма чаще всего развивается после катарального, а затем и флегмозного острого холецистита. Из-за нарушенного кровообращения стенки желчного пузыря быстро отмирают, и орган теряет свои функции. Некроз тканей грозит разрывом стенок пузыря и летальным исходом, поэтому больные с гангреной нуждаются в срочной хирургической операции.
Хронический холецистит
Хронический холецистит может быть следствием острой формы, но может развиваться и самостоятельно на фоне других патологий органов пищеварительной системы и лишнего веса. Часто диагнозу «хронический холецистит» сопутствуют гастрит, панкреатит.
Важно! Хронический холецистит диагностируется и у детей, причем заболеть может и ребенок первого года жизни. Обычно патология развивается на фоне других воспалительных заболеваний инфекционной природы.
Заболевание протекает с периодическими обострениями, за которыми следует ремиссия. Длительность ремиссии и частота приступов обусловлены характером болезни. Хронический холецистит подразделяется на легкую, среднюю и тяжелую формы.
Калькулезный и некалькулезный холецистит
Калькулезный холецистит связан с наличием камней в самом пузыре или в протоках, по которым отводится желчь. Женщины репродуктивного возраста страдают от заболевания в несколько раз чаще мужчин, так как женские гормоны (эстрогены) усиливают выработку холестерина — основы большинства конкрементов (камней).
Эстрогены захватывают холестерин из крови, и печень выводит его в желчь. В результате холестерин не оседает на стенках сосудов, и женщины до наступления климакса гораздо реже страдают от атеросклероза. Но наличие большого количества холестерина в желчи увеличивает риск образования камней в желчном пузыре.
Процесс образования камней усиливается с возрастом, поэтому после 40 лет увеличивается число диагностируемых случаев именно этой разновидности патологии.
Камни могут долгое время никак не проявлять себя. Воспаление начинается, когда один или несколько конкрементов сдвинулись и перекрыли путь желчи (рис. 2). К движению камней может привести резкое изменение веса, как похудение, так и быстрый набор. При избыточном весе лишний холестерин выводится организмом через желчь, а при строгом ограничении калорий и резкой потери веса холестерин извлекается из жировой ткани.
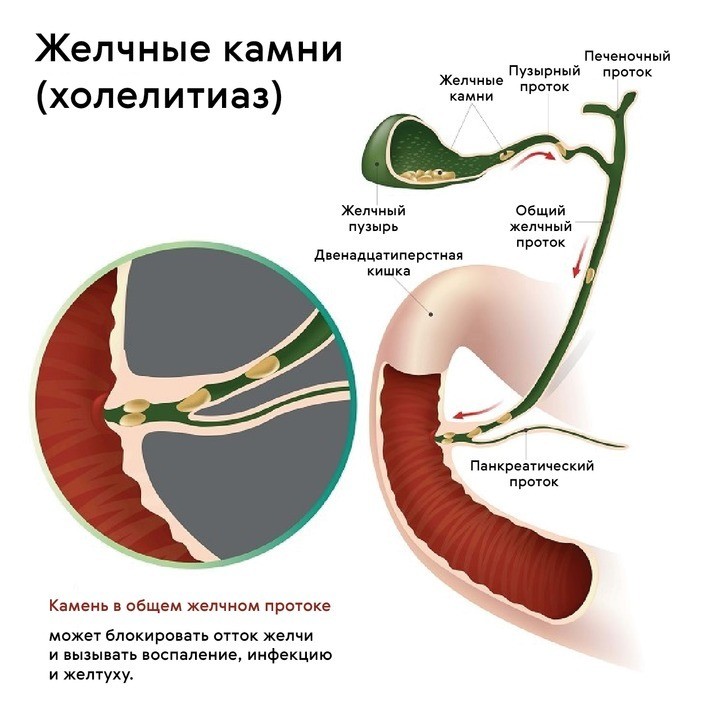
Калькулезный холецистит может протекать как в острой, так и в хронической форме с периодическими рецидивами. Эта разновидность заболевания чаще других требует незамедлительного хирургического вмешательства. Кроме того, длительный процесс образования камней — фактор риска развития онкологии.
Чем опасен холецистит: осложнения
Несвоевременное обращение к врачу при первых признаках холецистита и надежда на то, что все «пройдет само», грозит многими серьезными осложнениями. Длительный воспалительный процесс может постепенно перейти на соседние органы и ткани, спровоцировав развитие панкреатита, плеврита, пневмонии и других опасных заболеваний.
Флегмозная форма патологии может вызвать перфорацию воспаленных и изъязвленных стенок острыми краями желчных камней и излитие желчи с гнойными примесями в брюшную полость. В этом случае диагностируется разлитой перитонит, требующий незамедлительного хирургического вмешательства.
Самое опасное осложнение холецистита — сепсис. Заражение крови может начаться при попадании бактерий в общий кровоток.
Отсутствие лечения может обернуться водянкой желчного пузыря — непроходимостью желчных протоков с накоплением в полости органа слизи и экссудата. У людей старшего возраста холецистит может вызвать серьезные проблемы со стороны сердечно-сосудистой системы, вплоть до инфаркта и стенокардии.
Симптомы холецистита
Проявления болезни зависят от ее формы и наличия или отсутствия камней в пузыре или желчных протоках.
Общий симптом для острого и хронического холецистита — характерная приступообразная тупая ноющая боль в правой части живота прямо под ребрами. Болевые ощущения появляются через 1-3 часа после еды, особенно после приема жирной жареной пищи. Боль может быть различной интенсивности и отдавать в правое плечо и ключицу.

Помимо боли, для воспаления желчного пузыря характерны следующие симптомы:
При развитии заболевания появляются симптомы отравления организма, учащенный пульс, снижение артериального давления, одышка.
Симптомы острого холецистита зависят от его формы. При катаральной они схожи с приступами при хроническом течении болезни. Флегмонозный холецистит характеризуется сильными болями, особенно при пальпации. Боли становятся интенсивнее при кашле или попытке изменить положение тела. Человек страдает от частых приступов рвоты и сильной тахикардии.
При гангренозной форме на первый план выходят симптомы острой интоксикации организма и гнойного перитонита, при этом боль несколько стихает. У больного появляется заторможенность, спутанность сознания, сильное вздутие живота. Такое состояние требует немедленного обращения за медицинской помощью.
Как снять приступ холецистита дома: первая помощь
Самая распространенная ошибка при приступе холецистита — пить обезболивающие или ферментные препараты в надежде унять боль и улучшить состояние. Ни в коем случае нельзя слушать советы знакомых и родственников, например, о том, что нужно приложить к больному боку грелку. Грелка ускорит воспалительный процесс и приведет к образованию гноя в его очаге.
Если вы чувствуете сильную боль в правом подреберье и другие неприятные признаки воспаления желчного пузыря — как можно скорее обращайтесь за медицинской помощью. Ярко выраженные симптомы со значительным ухудшением общего состояния требуют вызова Скорой помощи, обострение хронического холецистита — визита к врачу-гастроэнтерологу.
Важно! Номер для вызова скорой медицинской помощи в России: 103.
Единый номер экстренных служб (в т. ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты).
До приезда Скорой помощи нужно спокойно полежать в удобной позе, выпив предварительно хлоридно-натриевой минеральной воды без газа.
Диагностика холецистита
Для точной постановки диагноза требуется проведение всестороннего обследования, включающего лабораторные и инструментальные методы.
К какому врачу обратиться
Первый этап диагностики — осмотр врачом-гастроэнтерологом. В его задачу входит сбор подробного анамнеза и первичного осмотра. Опрос проводится с целью определения симптомов, давности первого приступа болезни, образа жизни пациента, его пищевого поведения, наличия сопутствующих заболеваний.
Врач-гастроэнтеролог осматривает ротовую полость и определяет наличие налета на языке — признака воспалительного процесса в организме. Болевые ощущения при пальпации правой части живота позволяют диагностировать холецистит с высокой долей достоверности, но для уточнения формы заболевания необходим ряд исследований.
Какие анализы сдать
Задача дальнейшего обследования — определить причины воспаления желчного пузыря, застоя желчи и нарушения моторики. Для этого назначаются:
Если после всех обследований остается сомнение в наличии холецистита, врач может назначить лапороскопию для визуальной оценки характера морфологических изменений органов.
Важно! У лиц пожилого возраста диагностика холецистита может вызвать определенные затруднения из-за большого количества сопутствующих патологий и снижения общей реактивности организма. Такие пациенты требуют особого внимания при выборе диагностических методов.
Лечение холецистита
Лечение заболевания проводится комплексно. Цель терапии — не только снять симптомы и облегчить общее состояние человека, но также справиться с причиной застоя желчи и предотвратить возможные рецидивы.
Промывание желчного пузыря и желчевыводящих путей (тюбаж)
Тюбаж — простая и популярная процедура промывания желчного пузыря, которую легко проводить в домашних условиях. Она помогает снять болевой синдром и устранить застой желчи. Это альтернативная оздоровительная методика, которую можно применять только после всестороннего обследования и получения рекомендаций лечащего врача-гастроэнтеролога.
Для очищения желчного пузыря и протоков используется минеральная вода, растительные сборы с желчегонным эффектом, магнезия, ксилит. Любая жидкость должна быть подогрета до 40-450С, а из минеральной воды необходимо предварительно выпустить газ.
Во время процедуры человек должен лечь на правый бок, немного согнув колени, и положить грелку под правый бок. 2 стакана подготовленной для тюбажа жидкости нужно выпить небольшими глотками за 30-40 минут и спокойно полежать еще полчаса до появления желания сходить в туалет (видео 1).
Видео 1.Как правильно делать тюбаж. Наталья Миринцова
Курс лечения длится 2-3 месяца с проведением процедуры 1-2 раза в неделю.
Для лучшего эффекта во время лечения следует соблюдать строгую диету, отказавшись от жаренных и жирных продуктов, острых приправ, маринадов, сдобы.
Тюбаж улучшает моторику желчного пузыря и применяется в целях профилактики образования камней. Процедура показана не только при хроническом холецистите, но и при панкреатите и проблемах с печенью.
Важно! Тюбаж можно проводить только при отсутствии камней в желчном пузыре, подтвержденном результатами УЗИ. В противном случае процедура может спровоцировать движение конкрементов и значительно ухудшить состояние.
Процедура противопоказана при следующих состояниях:
Лекарства при холецистите
Медикаментозная терапия — основа комплексного лечения холецистита. При хронической некалькулезной форме консервативных методов бывает достаточно. Во время обострения главная задача назначаемых препаратов — уменьшить боль и ликвидировать очаг воспаления.
Лекарственная терапия включает:
Выбор препаратов, их дозировка и длительность приема — компетенция врача-гастроэнтеролога. Никакое самолечение при холецистите недопустимо.
Хирургическое лечение холецистита
Хирургическое лечение холецистита заключается в удалении желчного пузыря. Операция назначается в случае, если консервативная терапия не дала нужного эффекта, и размер и количество камней в органе повышают риск закупорки желчных протоков. Оперативное лечение проводится в период ремиссии.
Также резекция желчного пузыря показана в экстренных случаях при остром калькулезном холецистите при высокой вероятности развития осложнений.
Современные операции холецистэктомии проводятся с помощью лапароскопических методик, позволяющих удалить желчный пузырь через маленькие проколы на передней брюшной стенке. Такие операции практически не оставляют рубцов, а восстановление занимает всего несколько дней.
Как жить без желчного пузыря?
Если желчный пузырь удален, желчь, не скапливаясь в нем, из печени поступает сразу в кишечник. При этом организму первое время будет сложнее переваривать жирную пищу. Затем постепенно ЖКТ приспособиться работать без желчного пузыря, печень будет вырабатывать желчь порционно.
Сразу после операции могут потребоваться лекарства — гепатопротекторы. В период реабилитации важно укреплять переднюю брюшную стенку специальными упражнениями и соблюдать диету — ограничивать потребление жира.
Диета
Правильное питание — обязательный компонент комплексного лечения. При холецистите показан диетический стол № 5, разработанный в целях нормализации процесса пищеварения и предотвращения рецидивов.
Основные принципы питания при холецистите:
Из рациона полностью исключаются копчености и колбаса, субпродукты, сдоба, жирное мясо, спиртные напитки, овощи и зелень с раздражающими веществами (рис. 3).

В ежедневное меню включаются супы на нежирном курином или овощном бульоне, каши на молоке минимальной жирности, вареная и запеченная нежирная рыба, чай, кисель. Рекомендуется пить минеральную воду, особенно «Ессентуки 4», предварительно выпустив из нее газ.
Подробное меню вам поможет составить врач-гастроэнтеролог совместно с диетологом.
Фитотерапия
Лекарственные травы входят в состав многих препаратов для лечения холецистита, но самостоятельно принимать отвары и настои можно только после согласования лечения с врачом и отсутствии противопоказаний.
Травяные отвары применяются для улучшения оттока желчи и уменьшения ее вязкости. Лучшие природные холекинетики это кукурузные рыльца и пижма. Их заваривают из расчета 1 столовая ложка сухого сырья на стакан кипятка, настаивают в течение часа и принимают по полстакана перед едой.
При холецистите рекомендуется пить отвар шиповника: он не только способствует снятию воспаления, но и укрепляет иммунитет. Хорошо зарекомендовали себя настойки хрена, петрушки, расторопши, цикория.
Важно! Фитотерапия не является самостоятельным методом лечения, она применяется только в комплексе с лекарственными препаратами. Применение отваров трав без контроля со стороны врача может привести к закупорке желчных протоков.
Лечение холецистита народными средствами
Лечение холецистита готовыми травяными сборами
Для минимизации риска осложнений при лечении лекарственными растениями лучше покупать в аптеке готовые травяные сборы с проверенной рецептурой.
Для лечения холецистита применяются сборы с желчегонным эффектом:
Употребление аптечных сборов нужно согласовывать с лечащим врачом.
Другие народные средства против холецистита
Из других народных средств лечения холецистита можно выделить:
Эти средства улучшают пищеварение и обладают общеукрепляющим действием.
Прогноз выздоровления
Прогноз выздоровления зависит от степени поражения желчного пузыря, качества диагностики и адекватности назначенного лечения. При обращении к врачу при первых симптомах патологии и строгом соблюдении всех рекомендаций полное выздоровление наступает достаточно быстро.
Гораздо более пессимистичный прогноз при осложненных формах патологии, развитии осложнений в виде перитонита и сепсиса.
Профилактика
Главные методы профилактики холецистита и других болезней органов пищеварения — здоровый образ жизни и правильное рациональное питание.
Необходимо обращаться к врачу при любом воспалительном процессе в организме и не заниматься самолечением.
Отказ от алкоголя и сигарет существенно снижает риск возникновения патологии и улучшает общее состояние организма.
Заключение
Заболевания органов пищеварения — серьезная проблема цивилизации. Холецистит существенно снижает качество жизни и грозит серьезными осложнениями. Несмотря на несомненные успехи медицины в лечении этой патологии, лучше не допустить болезни, ведя активный и здоровый образ жизни и уделяя внимание принципам правильного питания.
Нет желчного пузыря почему происходит заброс желчи в желудок
ГБУ РО «ОКБ им. Н.А.Семашко»
врач-диетолог высшей категории
Достаточно эффективная терапия холециститов, как острых, так и хронических, достигается при использовании комплексных методов лечения, включающих лечебное питание, антибактериальную терапию (по показаниям), средства, влияющие на моторную функцию и тонус желчного пузыря. В разные периоды болезни к лечебному питанию предъявляются различные требования.
С помощью диеты можно создать покой поврежденному органу или, наоборот, усилить его деятельность, усилить сократительную и двигательную функцию желчного пузыря, процессы желчеотделения.
Лечебное питание при остром холецистите.
Пищевой режим в острый период болезни (острый холецистит или обострение хронического холецистита) строится с расчетом максимального щажения всей пищеварительной системы.
С этой целью в первые дни болезни рекомендуется введение только жидкости. Назначают теплое питье (некрепкий чай, минеральная вода пополам скипяченой водой, сладкие соки из фруктов и ягод, разведенные водой, отвар шиповника) небольшими порциями.
Через 1-2 дня (в зависимости от уменьшения остроты болевого синдрома) назначают в ограниченном количестве протертую пищу: слизистые и протертые супы (рисовый, манный, овсяный), протертую кашу (рисовая, овсяная, манная), кисели, желе, мусс из сладких фруктов и ягод. Далее в диету включают нежирный творог, нежирное мясо в протертом виде, приготовленное на пару, нежирную отварную рыбу. Разрешают белые сухари. Пищу дают небольшими порциями (5-6 раз в день).
Через 5-10 дней после начала болезни назначают диету №5а (лечебное питание при остром гепатите). При исчезновении всех острых явлений через 3-4 недели допускается перевод больного на диету №5.
Лечебное питание сочетается с назначением антибактериальной терапии, спазмолитических средств и соблюдением постельного режима.
Лечебное питание при хроническом холецистите.
Значение лечебного питания в терапии больных с поражением печени и желчного пузыря особенно возрастает при хронических холециститах. Нарушение пищевого режима, качественные и количественные его отклонения могут вызвать обострение болезни, поэтому больным необходимо знать правила и принципы диетического питания при данной патологии.
При хроническом воспалении желчного пузыря важно питаться дробно и регулярно. В сутки должно быть 5-6 приемов пищи. Есть надо в одно и то же время небольшими порциями, что способствует лучшему оттоку желчи. Обильное количество пищи нарушает ритм отделения желчи и вызывает спазм желчных путей. Отсюда частое возникновение болей и различных видов диспепсии после обильной еды.
Слишком холодное и горячее может вызвать спазм желчевыводящих путей, поэтому пищу следует употреблять в теплом виде.
Из рациона необходимо исключить следующие продукты и напитки: любые консервы и маринады; крепкий кофе и чай; алкоголь; газированные напитки, включая минеральную воду с газом; шоколад; острое, соленое, копченое; овощи, богатые эфирными маслами (редис, редька, репа, лук, чеснок) и щавелевой кислотой (щавель, шпинат), т.к. они оказывают раздражающее действие наслизистую оболочку пищеварительного тракта. Следует ограничить потребление сладостей (разрешаются: фруктовое пюре, джемы, муссы, конфеты (кроме шоколадных), мед, мармелад, пастила) и сдобной выпечки.
Жиры предпочтительнее вводить в виде растительных масел прежде всего из-за их хорошего желчегонного действия. При хронических холециститах, протекающих с желчезастойным синдромом, рекомендуется увеличивать содержание жира в диете до 100-120 г за счет растительных масел (1\2 от общего количества жира). Этот вариант диеты способствует активации желчеотделения, улучшает печеночно-кишечную циркуляцию соединений, входящих в состав желчи, повышает ее бактерицидные свойства и двигательную функцию кишечника.
Желчегонное действие растительных масел может служить противопоказанием к их введению вдиету больным желчнокаменной болезнью. В этих случаях активация функциональной деятельности желчевыделительной системы может сопровождаться приступом желчной колики. Для больных такого профиля назначают диету с обычным соотношением животного и растительного жира.
Из жиров животного происхождения рекомендуется сливочное масло как наиболее легко перевариваемое и всасываемое. Тугоплавкие и трудноперевариваемые жиры (сало, жирные сорта мяса и рыбы) плохо переносятся при хроническом холецистите, вызывая обострение болезни.
Вопрос о введении в диету яиц должен решаться индивидуально. Яйца являются ценным пищевым продуктом, обладают активным желчегонным действием (желтки яиц), усиливают моторную функцию желчного пузыря, в связи с чем показано их введение в диету больных хроническим холециститом. Если потребление яиц вызывает боли, горечь во рту и другие болезненные явления, используют только яичные белки.
Овощи, фрукты и ягоды оказывают стимулирующее действие на секрецию желчи и других пищеварительных соков, способствуют устранению запоров. Можно рекомендовать морковь, кабачки, томаты, цветную капусту, виноград, арбуз, клубнику, яблоки, чернослив и др. Желчевыделительная деятельность особенно усиливается при одновременном введении овощей с растительными маслами.
Поэтому рекомендуется употреблять салаты с растительным маслом.
В диете должны присутствовать пшеничные отруби в чистом виде или в составе специальных сортов хлеба.
При холециститах, протекающих с поносами, овощи и ягоды вводят в диету в виде соков, лучше разбавленных пополам с водой, или в протертом виде. В этих случаях предпочтение отдают сокам, содержащим дубильные вещества (черника, айва, гранаты).
В меню при хроническом холецистите рекомендуется включать: нежирное мясо (говядину, телятину, кролика), курицу, рыбу; кисломолочные продукты (нежирный творог, кефир, ряженку, простоквашу); фрукты и овощи, натуральные соки, компоты из фруктов, ягод и сухофруктов; макаронные изделия и крупы. Полезно готовить овощные и крупяные супы на овощном, слабом мясном или рыбном бульоне. Из круп рекомендуется чаще готовить гречку, рис, овсянку.
Чтобы блюда сохраняли наибольшее количество полезных веществ и не раздражали желчный пузырь, следует их правильно готовить. Продукты лучше отваривать и готовить на пару. Можно запекать пищу в духовке и тушить.
Холангит — воспаление желчных протоков
Холангит — воспаление желчных протоков
Воспаление желчных протоков — это состояние, характеризующееся скоплением желчи в протоках внутри печени. Заболевание вызывается микроорганизмами, заселяющими двенадцатиперстную кишку и проникающими в желчные протоки. В основном это: дизентерийный амебиаз, пневмония, кишечные бактерии, иногда дрожжи.
Определение и классификация холангита
Воспаление желчных протоков — это состояние, при котором желчь накапливается в протоках внутри печени. Это может повредить клетки печени.
Воспаление желчных протоков
Воспаление желчных протоков
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Воспаление-желчных-протоков.jpg?fit=450%2C253&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Воспаление-желчных-протоков.jpg?fit=790%2C444&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%92%D0%BE%D1%81%D0%BF%D0%B0%D0%BB%D0%B5%D0%BD%D0%B8%D0%B5-%D0%B6%D0%B5%D0%BB%D1%87%D0%BD%D1%8B%D1%85-%D0%BF%D1%80%D0%BE%D1%82%D0%BE%D0%BA%D0%BE%D0%B2.jpg?resize=790%2C444&ssl=1″ alt=»Воспаление желчных протоков» width=»790″ height=»444″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Воспаление-желчных-протоков.jpg?w=790&ssl=1 790w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Воспаление-желчных-протоков.jpg?resize=450%2C253&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Воспаление-желчных-протоков.jpg?resize=768%2C432&ssl=1 768w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ /> Воспаление желчных протоков
Недуг бывает двух форм:
Строение желчевыводящих путей
Мы делим желчевыводящие пути на:
Строение желчевыводящих путей
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Строение-желчевыводящих-путей.jpg?fit=412%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Строение-желчевыводящих-путей.jpg?fit=756%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%A1%D1%82%D1%80%D0%BE%D0%B5%D0%BD%D0%B8%D0%B5-%D0%B6%D0%B5%D0%BB%D1%87%D0%B5%D0%B2%D1%8B%D0%B2%D0%BE%D0%B4%D1%8F%D1%89%D0%B8%D1%85-%D0%BF%D1%83%D1%82%D0%B5%D0%B9.jpg?resize=900%2C655&ssl=1″ alt=»Строение желчевыводящих путей» width=»900″ height=»655″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Строение-желчевыводящих-путей.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Строение-желчевыводящих-путей.jpg?resize=412%2C300&ssl=1 412w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Строение-желчевыводящих-путей.jpg?resize=756%2C550&ssl=1 756w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Строение-желчевыводящих-путей.jpg?resize=768%2C559&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Строение желчевыводящих путей
Общий печеночный проток после того, как он соединяется с желчным пузырем и выходит из области соединения, называется общим желчным протоком.
Желчный пузырь — находится под печенью, внутри него собирается желчь. Когда мы едим, он начинает сокращаться, а это означает, что желчь автоматически выделяется в желудочно-кишечный тракт, а затем попадает в двенадцатиперстную кишку. Таким образом, воспаление развивается, когда отток желчи по желчным протокам затруднен или подавлен.
К характерным симптомам воспаления желчного пузыря и желчевыводящих путей относятся:
Первичное воспаление желчных путей
Первичный холангит может поражать как внутрипеченочные, так и внепеченочные пути и является редким заболеванием. Это заболевание также называют склерозирующим заболеванием, потому что рубцы возникают в области желчных протоков, которые теряют свою эластичность. Наличие рубцовой ткани вызывает сужение желчных протоков, что, в свою очередь, приводит к задержке желчи в протоках внутри печени. Лечение и профилактика различаются, как и прогноз.
Остаточная желчь разрушает клетки печени, разливаясь по протокам печени, вызывает цирроз и отказ органа. Состояние цирроза печени прогрессирует и поначалу может протекать бессимптомно, поэтому его часто диагностируют на поздней стадии. При первичном холангите функция печени постепенно ухудшается, что приводит к серьезным последствиям для здоровья.
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Цирроз-печени.jpg?fit=450%2C263&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Цирроз-печени.jpg?fit=600%2C350&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%A6%D0%B8%D1%80%D1%80%D0%BE%D0%B7-%D0%BF%D0%B5%D1%87%D0%B5%D0%BD%D0%B8.jpg?resize=600%2C350&ssl=1″ alt=»Цирроз печени» width=»600″ height=»350″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Цирроз-печени.jpg?w=600&ssl=1 600w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Цирроз-печени.jpg?resize=450%2C263&ssl=1 450w» sizes=»(max-width: 600px) 100vw, 600px» data-recalc-dims=»1″ /> Цирроз печени
Причины развития холангита
Причины возникновения этого недуга до конца не известны. Речь идет о семейном анамнезе заболевания, то есть о генетических факторах. Более чем у половины пациентов диагностированы:
Однако к заболеваниям, которые могут повышать риск первичного холангита, относятся сахарный диабет и панкреатит.
Симптомы
Первичный холангит встречается у пациентов любого возраста, но чаще всего встречаются люди старше 40 лет. У большинства пациентов недуг не имеет никаких симптомов, а если да, то через несколько недель или даже месяцев.
Невыносимый зуд кожи
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Невыносимый-зуд-кожи.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Невыносимый-зуд-кожи.jpg?fit=826%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%9D%D0%B5%D0%B2%D1%8B%D0%BD%D0%BE%D1%81%D0%B8%D0%BC%D1%8B%D0%B9-%D0%B7%D1%83%D0%B4-%D0%BA%D0%BE%D0%B6%D0%B8.jpg?resize=900%2C599&ssl=1″ alt=»Невыносимый зуд кожи» width=»900″ height=»599″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Невыносимый-зуд-кожи.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Невыносимый-зуд-кожи.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Невыносимый-зуд-кожи.jpg?resize=826%2C550&ssl=1 826w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Невыносимый-зуд-кожи.jpg?resize=768%2C511&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Невыносимый зуд кожи
Осложнения первичного билиарного холангита
Осложнением при этом заболевании может быть дефицит витаминов A, D, E и K. Обычно организм переваривает их вместе с жирами, но при отсутствии желчи, переваривающей жиры из пищи, всасывание витаминов из желудочно-кишечного тракта блокируется.
Желчь, остающаяся в желчных протоках, может инфицироваться. Затем у пациента появляется высокая температура, озноб и боли в животе. Заболевание может привести к циррозу печени, единственным эффективным методом лечения которого является трансплантация. Кроме того, у некоторых может развиться печеночная недостаточность, а у десяти процентов пациентов может развиться рак печени с очень плохим прогнозом.
Диагностика холангита
Анализ крови для диагностики холангита
Анализ крови для диагностики холангита
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Анализ-крови-для-диагностики-холангита.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Анализ-крови-для-диагностики-холангита.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%90%D0%BD%D0%B0%D0%BB%D0%B8%D0%B7-%D0%BA%D1%80%D0%BE%D0%B2%D0%B8-%D0%B4%D0%BB%D1%8F-%D0%B4%D0%B8%D0%B0%D0%B3%D0%BD%D0%BE%D1%81%D1%82%D0%B8%D0%BA%D0%B8-%D1%85%D0%BE%D0%BB%D0%B0%D0%BD%D0%B3%D0%B8%D1%82%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=»Анализ крови для диагностики холангита» width=»900″ height=»600″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Анализ-крови-для-диагностики-холангита.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Анализ-крови-для-диагностики-холангита.jpg?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Анализ-крови-для-диагностики-холангита.jpg?resize=825%2C550&ssl=1 825w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Анализ-крови-для-диагностики-холангита.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Анализ крови для диагностики холангита
ERCP (ретроградная холангиопанкреатография) считается тестом, который однозначно помогает диагностировать заболевание. Это визуальное обследование, при котором врач вводит зонд через рот, затем через пищевод в желудок. Затем трубка направляется к двенадцатиперстной кишке, где находится сосочек с отверстием, в которое выходят желчный и панкреатический протоки. Врач дает контраст желчевому протоку через сосок, чтобы иметь возможность лучше визуализировать ход желчевыводящих путей. Затем (после введения контраста) проводится рентгенологическое исследование, которое прекрасно иллюстрирует все сужение или расширение.
Важно! В случае противопоказаний к введению контраста врач назначает повторную визуализацию с помощью магнитно-резонансной томографии.
При подозрении на цирроз печени проводится биопсия печени.
Лечение первичного холангита
Терапия первичного холангита основана в основном на расширении стриктур желчных протоков. Для этого используется эндоскопический метод с использованием ERCP. Трансплантация печени — единственное эффективное лечение для некоторых пациентов, особенно если воспаление повторяется и лечение не приносит ожидаемой пользы. К сожалению, даже после пересадки воспаление может снова атаковать.
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Трансплантация-печени.jpg?fit=450%2C252&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Трансплантация-печени.jpg?fit=900%2C504&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%A2%D1%80%D0%B0%D0%BD%D1%81%D0%BF%D0%BB%D0%B0%D0%BD%D1%82%D0%B0%D1%86%D0%B8%D1%8F-%D0%BF%D0%B5%D1%87%D0%B5%D0%BD%D0%B8.jpg?resize=900%2C504&ssl=1″ alt=»Трансплантация печени» width=»900″ height=»504″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Трансплантация-печени.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Трансплантация-печени.jpg?resize=450%2C252&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Трансплантация-печени.jpg?resize=768%2C430&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Трансплантация печени
Предупреждение! Для проведения трансплантации должны быть выполнены определенные условия!
Более того, лечение может быть симптоматическим. Помимо снятия зуда, пациент также принимает обезболивающие.
Вторичное воспаление желчных путей
Вторичный холангит возникает в результате заболевания желчевыводящих путей или других заболеваний печени. Сужение желчных протоков затрудняет отток желчи. Накапливающаяся над сужением желчь заражается (чаще всего бактериями Coli, Klebsiella или Escherichia) и, как следствие, возникает воспаление желчных протоков.
Как происходит заражение?
Бактерии попадают в пищеварительную систему, когда мы едим зараженную пищу, а затем через желчные протоки попадают в печень. Кроме того, заражение может происходить из-за присутствия паразитов в печени в виде аскариды человека или печеночной двуустки (обычно это редкие случаи заражения).
Некоторые паразиты вызывают сужение желчных протоков и застой желчи одновременно. Другие причины проблем с оттоком желчи включают:
» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Желчекаменная-болезнь.jpg?fit=450%2C276&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Желчекаменная-болезнь.jpg?fit=898%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%96%D0%B5%D0%BB%D1%87%D0%B5%D0%BA%D0%B0%D0%BC%D0%B5%D0%BD%D0%BD%D0%B0%D1%8F-%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C.jpg?resize=900%2C551&ssl=1″ alt=»Желчекаменная болезнь» width=»900″ height=»551″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Желчекаменная-болезнь.jpg?w=900&ssl=1 900w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Желчекаменная-болезнь.jpg?resize=450%2C276&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Желчекаменная-болезнь.jpg?resize=898%2C550&ssl=1 898w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Желчекаменная-болезнь.jpg?resize=768%2C470&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Желчекаменная болезнь
Как проявляется вторичный холангит?
У пациентов со вторичным холангитом могут наблюдаться:
» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Высокая-температура.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Высокая-температура.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/%D0%92%D1%8B%D1%81%D0%BE%D0%BA%D0%B0%D1%8F-%D1%82%D0%B5%D0%BC%D0%BF%D0%B5%D1%80%D0%B0%D1%82%D1%83%D1%80%D0%B0.jpg?resize=900%2C600&ssl=1″ alt=»Высокая температура» width=»900″ height=»600″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Высокая-температура.jpg?w=900&ssl=1 900w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Высокая-температура.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Высокая-температура.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/10/Высокая-температура.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Высокая температура
Воспаление желчных протоков может быть очень опасным, поскольку в некоторых случаях может привести к опасному для жизни септическому шоку. У пациентов, у которых воспаление имеет бактериальное происхождение, в организме размножаются многие токсины, вырабатываемые инородными телами. Сепсис не только вызывает опасные для жизни осложнения, но и значительно ухудшает работу жизненно важных органов. Любой невылеченный септический шок приведет к смерти!
Диагностика
Врачи назначают анализы крови и визуализацию для диагностики вторичного холангита. Первый из них выявляет повышенную концентрацию ферментов печени, таких как ALP, AST, ALT или GGTP, увеличение билирубина и лейкоцитов, которые обладают защитными свойствами организма против заражения вирусами и бактериями.
В свою очередь, визуализирующим тестом, выполняемым в диагностике, является ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография), сочетающая эндоскопический и рентгенологический методы.
Как лечить холангит?
Лечение основано, прежде всего, на соблюдении правильного питания. Пациентам, госпитализированным по поводу вторичного холангита, проводят регидратацию с помощью капельного орошения. Кроме того, им дают антибиотики.
Некоторым пациентам может потребоваться хирургическое лечение с помощью ЭРХПГ с расширением желчных протоков.
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Механическая желтуха: причины, симптомы и лечение
Механическая желтуха определяется врачами как синдром, а не как болезнь. Связано это с тем, что патология всегда имеет конкретную причину и лечение заключается именно в устранении первичного диагноза. При этом сама по себе такая желтуха может спровоцировать опасные осложнения, вплоть до острой печеночной недостаточности. Почему же возникает такое нарушение, как проявляется и как его нужно лечить, разбирался MedAboutMe.
Причины желтухи: почему происходит застой желчи
В организме желчь вырабатывается беспрерывно, а вот в двенадцатиперстную кишку она сбрасывается порциями, чаще всего во время приема пищи. Механическая желтуха возникает в том случае, если такой отток затруднен или же прекращается полностью. В результате желчь накапливается в желчном пузыре, попадает в печень и приводит к серьезным нарушениям в органе и во всем организме.
Основные причины желтухи в этом случае связаны с обструкцией желчевыводящих путей. Чаще всего закупорка спровоцирована опухолями в соседних органах — новообразования давят на протоки и сужают их просвет. Такой диагноз встречается преимущественно у пациентов старше 40-45 лет. А вот в молодом возрасте причиной желтухи этого типа становится желчнокаменная болезнь, а именно движение конкремента (камня), который застревает в протоке. Немаловажным фактором в обоих случаях служит и воспаление желчевыводящих путей, поскольку отек усиливает их обструкцию.
Другие причины желтухи встречаются реже, но все же иногда к перекрытию протоков приводят следующие патологии:
Симптомы механической желтухи
Острое начало при такой патологии наблюдается крайне редко, в большинстве случаев симптоматика нарастает постепенно. При этом сама желтуха — изменение цвета кожи и слизистых — не проявляется на начальном этапе. При обструкции желчных протоков у человека сначала появляются такие признаки:
Если механическая желтуха сопровождается сильным воспалением, у человека поднимается температура, может появляться тошнота и рвота. Постепенно количество желчного пигмента билирубина в крови становится все выше, и это приводит к основному признаку — пожелтению кожи, слизистых и склер. На фоне желтухи также проявляются следующие симптомы:
Диагностика желтухи и ее причин
Если в анамнезе пациента есть опухоли внутренних органов или желчнокаменная болезнь, поставить предварительный диагноз не представляет труда. При этом определить механическую желтуху просто по анализам достаточно сложно, поскольку их результаты схожи с другими поражениями печени, в том числе с вирусными гепатитами. Например, анализ крови на билирубин берется в основном для того, чтобы определить степень тяжести состояния.
Ключевыми методами диагностики являются аппаратные обследования, в первую очередь, ультразвуковая диагностика. На УЗИ врач может обнаружить новообразования, конкременты, оценить поражение печени, состояние самих протоков и желчного пузыря. Дополнительная диагностика включает следующие методы:
Оперативное лечение: лапароскопия и другие методы
Только в редких случаях избавиться от закупорки желчных протоков можно консервативными методами, большинство пациентов проходят через хирургическое вмешательство. В зависимости от причины желтухи и стадии обструкции могут назначаться разные операции. Основной является эндоскопическая папиллосфинктеротомия, в ходе которой можно убрать камни, кисты и новообразования, блокирующие канал. При осложненном течении могут потребоваться такие вмешательства:
Перечисленные методы являются малоинвазивными, то есть операции проводятся лапароскопически — через небольшие разрезы или проколы в брюшной стенке. Однако когда таким способом удалить причину механической желтухи не удается, пациенту назначается традиционная открытая операция.
Осложнения нарушения оттока желчи
Несмотря на то, что механическая желтуха — лишь следствие других болезней, застой желчи может приводить к очень опасным осложнениям. Прежде всего, речь идет о поражении тканей печени, разрушении клеток гепатоцитов. Постепенно это приводит к печеночной недостаточности и без лечения может полностью уничтожить печень.
Последствием даже частичного поражения может стать цирроз — замещение паренхиматозной ткани фиброзной (соединительной). Печеночная недостаточность сказывается на общем состоянии организма, поэтому на фоне желтухи начинают страдать почки, сердце, легкие, мозг, в частности, развивается билирубиновая энцефалопатия. Поскольку печень отвечает за фильтрацию крови, при плохом функционировании органа повышается вероятность сепсиса — генерализированного воспалительного процесса.
Прогноз также зависит от первичной причины обструкции. Так, при камнях в желчном пузыре, холецистите и панкреатите он благоприятный. А вот наличие злокачественных опухолей, особенно в печени, является прогностически неблагоприятным фактором.
Также необходимо знать, что более опасно длительное течение механической желтухи, при которой происходит неполная закупорка желчевыводящих путей. В этом случае симптомы нарастают постепенно, поэтому человек может откладывать посещение врача.
Дренирование желчного пузыря и желчных протоков
Сдавление желчевыводящих путей злокачественными новообразованиями приводит к развитию механической желтухи. У пациентов повышается уровень билирубина, развивается интоксикация. Онкологи выполняют дренирование желчных протоков при механической желтухе. В Юсуповской больнице работают профессора и врачи высшей категории. Дренирование желчных путей выполняют ведущие онкологи. Все сложные случаи заболевания обсуждают на заседании экспертного совета.
Дренирование желчевыводящих протоков выполняется с целью создания анастомоза между желчными протоками и тонкой кишкой. Оперативное вмешательство позволяет продлить жизнь пациентов, страдающих раком желчного пузыря или печени. Онкологи выполняют дренирование желчного пузыря у пациентов с новообразованиями пузыря и желчных протоков, опухолями в области большого дуоденального сосочка, раком головки поджелудочной железы.
Различают следующие виды дренирования желчных протоков:
Онкологи Юсуповской больницы индивидуально подходят к выбору метода дренирования желчных протоков при механической желтухе.
Методы дренирования желчных путей
Онкологи предпочитают выполнять у пациентов с механической желтухой опухолевого происхождения наружновнутреннее или, при наличии технических возможностей, наружное дренирование желчных протоков. Оба метода достаточно эффективны при предоперационной подготовке к радикальному оперативному вмешательству или в качестве окончательного метода лечения. Их преимуществом является:
В отличие от наружновнутреннего дренирования, по наружному дренажу желчного пузыря желчь полностью поступает наружу. Недостатком наружного дренирования желчных протоков по сравнению с наружновнутренним является полное поступление желчи по дренажу наружу. Для компенсации жизненно важных веществ, которые содержатся в желчи, пациенты вынуждены пить собственную желчь или медицинский персонал вводит её через назогастральный дренаж. При наружновнутреннем дренаже отдалённый конец трубки находится дальше места сужения и большая часть желчи поступает непосредственно в кишку. Сохраняется возможность контролировать проходимость и промывать дренаж, заменить внутренним транспапиллярным эндопротезом.
Внутреннее эндопротезирование желчных протоков выполняют после ликвидации желтухи. Это завершающий этап лечения неоперабельных пациентов. Для успешного выполнения наружной или наружновнутренней холангиостомии онкологи используют набор специальных инструментов: проволочные проводники, специальные пункционные иглы, бужи и катетеры.
Под местным обезболиванием с помощью иглы Шиба хирург туго заполняет контрастным веществом желчные протоки. Длинной иглой диаметром 1,5-1,7 мм осуществляет пункцию одного из сегментарных протоков. Затем по ней проводит проволочный проводник. Конец проводника проводят дальше сужения, по нему выполняют расширение суженного места бужами и устанавливают дренажную трубку. Её фиксируют к коже и промывают желчные протоки стерильными растворами.
Этот метод дренирования имеет недостатки: существует угроза подтекания желчи и крови в брюшную полость в момент извлечения иглы, при проведении проводника или бужировании канала. Кроме того, с этим осложнением можно столкнуться, если наружный диаметр иглы больше наружного диаметра проводника. Для того чтобы уменьшить число осложнений, связанных с пункцией печени, онкологи используют методику установки холангиостомы с помощью стилет-катетера.
Эндоскопический метод
При помощи эндоскопа врачи выполняют назобилиарное дренирование желчевыводящих путей. Показания к эндоскопическому дренированию желчных путей являются:
Противопоказания к эндоскопическому дренированию отсутствуют за исключением тех случаев, когда трубку для дренирования желчных путей невозможно провести через область опухолевого сужения. Эндоскопический набор для дренирования желчных путей через нос включает:
Операция эндоскопического дренирования желчных путей включает следующие этапы:
После использования эндоскопического метода дренирования желчных протоков осложнения не развиваются. Они могут возникнуть по причине прогрессирования болезни.
Дренаж после удаления желчного пузыря
После холецистэктомии хирурги часто устанавливают дренаж желчного пузыря. Показаниями к холецистэктомии являются:
Операцию выполняют лапаротомным или лапароскопическим методом. Дренажи из брюшной полости после открытой холецистэктомии удаляют на восьмой день, а у ослабленных и онкологических больных – на двенадцатый день. Для того чтобы не воспалилась кожа вокруг дренажа, желчь отводят в специальный сосуд. Кожные покровы в окружности раны смазывают цинковой мазью или пастой Лассара. Меняют дренажи не ранее двенадцатого послеоперационного дня. При этом проводят фистулографию через дренаж для того чтобы убедиться в свободной проходимости желчных протоков. Удаление дренажей после холецистэктомии производят не четырнадцатого дня, а при дренировании желчных протоков – не ранее двадцать первого дня после удаления желчного пузыря.
Запишитесь на приём, позвонив по телефону. Врачи Юсуповской больницы применяют различные методики дренирования желчных протоков при механической желтухе. Медицинский персонал осуществляет уход за дренажом желчного пузыря и желчных путей.
Урсосан: эффективная защита печени
Цены на товар в разных аптеках отличаются.» buttonclose=»true» position=»top» _nghost-sc96=»»>
Когда надо принимать препарат
Хотите разбираться в аналогах лекарств, чтобы умело подбирать препараты на свой бюджет? Наша методичка от экспертов-провизоров «Аналоги популярных лекарств» поможет вам в этом! Получить методичку просто: подпишитесь на наши соцсети и напишите в сообщения «аналоги».
Как принимать Урсосан
При жировом гепатозе врачи проводят комплексную терапию. В её состав включают Урсосан. Доза лекарственного средства зависит от выраженности клинических симптомов, тяжести течения болезни и веса пациента. На один килограмм массы тела назначают от десяти до пятнадцати мг лекарственного средства. То есть, пациент весом 100 кг должен в сутки принимать от 1000 до 1500 мг Урсосана. 100 мг препарата содержится в двух таблетках или четырёх капсулах, 1500 – в трех таблетках или шести капсулах. Длительность медикаментозной терапии варьирует от шести месяцев до года. Капсулы и таблетки не следует разжевывать.
Когда нужно принимать Урсосан – до еды или после еды
Капсулы или таблетки препарата следует выпить во время или после приема пищи и запить очищенной негазированной водой.
Для растворения желчных камней следует принимать ежедневно по 10 мг препарата на килограмм веса. Суточная доза может быть повышена до 15 мг на килограмм массы тела. Лекарство принимают до полного растворения камней. Длительность терапевтического курса варьирует от полугода до года.
Пациенты после удаления желчного пузыря принимают по одной капсуле или половине таблетки препарата дважды в день в течение нескольких месяцев для предотвращения повторного образования конкрементов. При хронических гепатитах препарат назначают в дозе 10-15 мг на килограмм веса. Суточную дозу разделяют на два или три приёма. Длительность курса лечения – от 6 до 12 месяцев.
Пациентам, страдающим холестатическими заболеваниями печени, Урсосан назначают в суточной дозе от 12 до 15 мг на один килограмм веса. При необходимости дозу повышают до 20-30 мкг. В течение первых трёх месяцев больные делят суточную дозу на 2 две или 3 части. При улучшении показателей биохимического исследования крови её можно принимать за один приём на ночь.
Побочные эффекты после приема Урсосана
При приеме капсул или таблеток Урсосана иногда каловые массы приобретают пастообразную консистенцию или развивается диарея. У больных билиарным циррозом очень редко появлялась боль в правом подреберье. В ходе терапии первичного билиарного цирроза редко происходила декомпенсация заболевания.
Обратное развитие признаков декомпенсации происходило после отмены препарата.
Противопоказания
Чем можно заменить Урсосан
Что лучше – Урсосан форте или Урсосан
Что лучше – Урсосан или Эссенциале форте
Урсосан и алкоголь: совместимость и последствия
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Желчь, твой выход
Гид по подбору желчегонных препаратов — холеретики и холекинетики, разница механизмов их действия и вопросы покупателю, позволяющие избежать неприятностей
Желчегонные средства часто воспринимаются потребителями как легкие оздоровительные препараты. Но фактически дела обстоят значительно сложнее — такие ЛС серьезно влияют на работу желудочно-кишечного тракта и экспериментировать с ними может быть небезопасно для здоровья. Именно поэтому работнику аптеки за первым столом важно самому иметь четкое представление о том, как действуют желчегонные лекарственные препараты, и уметь донести информацию до потребителя в простой и понятной форме. Рассмотрим всё по порядку — от физиологических основ до конкретных вопросов, которые стоит задать посетителю аптеки во время консультации.
Зачем нужна желчь?
ТАНАЦЕХОЛ® таблетки
растительный желчегонный препарат
В качестве желчегонного и спазмолитического средства
применяют при:
Имеются противопоказания. Необходима консультация специалиста
Желчь образуется в печени гепатоцитами, затем накапливается в желчном пузыре и выводится через общий желчный проток в двенадцатиперстную кишку вместе с секретом поджелудочной железы. То есть желчный пузырь выполняет функцию резервуара и передает желчь в двенадцатиперстную кишку.
Химический состав желчи представлен в основном желчными кислотами. Состав желчи «в цифрах» выглядит так:
Около 22 % желчи — фосфолипиды. Кроме того, в желчи есть белки (иммуноглобулины А и М) — 4,5 %, холестерин — 4 %, билирубин — 0,3 %, слизь, органические анионы (глутатион и растительные стероиды), металлы (медь, цинк, свинец, индий, магний, ртуть и др.), а также липофильные ксенобиотики [1].
Синтез этих веществ происходит в процессе расщепления холестерина и его выведения из организма человека.
Желчь выполняет в организме две важнейшие функции:
Помимо этого, желчные кислоты, находящиеся в желчи, улучшают кишечную моторику, что естественным образом профилактирует запоры. Также желчные кислоты обладают антисептическими свойствами и снижают риск кишечных инфекций [2]. Благодаря желчи из организма выводятся токсины. В целом, любой сбой в транзите желчи может доставить массу неприятностей. Чаще всего это:
Что должен знать фармацевт?
Прежде всего — какие желчегонные препараты имеют стимулирующий механизм действия, какие сократительный. В зависимости от ведущего механизма действия желчегонные средства подразделяются на:
Часть 1. Самое важное о холеретиках
Холеретики по классификации делятся на две группы: увеличивающие секрецию желчи и образование желчных кислот, а также увеличивающие секрецию желчи за счет водного компонента.
Первая группа — это препараты, в составе которых есть желчные кислоты. К таким холеретикам, помимо лиофилизированной желчи животных, относятся экстракты тканей печени, тканей поджелудочной железы и слизистых оболочек тонкого кишечника крупного рогатого скота, уголь активированный и экстракты лекарственных растений.
Синтетические препараты, кроме желчегонного, оказывают еще и спазмолитическое, гиполипидемическое, антибактериальное, противовоспалительное действие, а также подавляют процессы гниения и брожения в кишечнике.
Холеретики растительного происхождения, к которым относятся кукурузные рыльца, пижма обыкновенная, почки берёзы, трава ландыша дальневосточного, корень куркумы, трава душицы, цветки бессмертника песчаного и др., повышают функциональную способность печени, уменьшают вязкость желчи, увеличивают секрецию желчи, увеличивают содержание в желчи холатов.
Наряду с усилением секреции желчи, большинство растительных холеретиков повышают тонус желчного пузыря и одновременно расслабляют гладкую мускулатуру желчных путей и сфинктеров Одди и Люткенса. Таким образом облегчается отток желчи.
Фитопрепараты, обладающие желчегонным действием, оказывают также существенное влияние на другие функции организма — нормализуют и стимулируют секрецию желез желудка, поджелудочной железы, повышают ферментативную активность желудочного сока, усиливают перистальтику кишечника при его атонии.
Вторая группа — средства, увеличивающие секрецию желчи за счет водного компонента (минеральные воды).
Минеральные воды делают желчь менее вязкой. Минеральные соли способствуют повышению коллоидной устойчивости желчи; а это, в свою очередь, указывает на сохранение холестерина в растворенном состоянии и профилактирует развитие желчнокаменной болезни [4].
Показания к применению холеретиков: хронический холецистит и холангит, лечение дискинезии желчевыводящих путей и запоров. При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, а также со слабительными средствами [5]. Первостольник должен помнить, что холеретики противопоказаны при острых формах холецистита, панкреатита, холангита, гепатите, язвенной болезни желудка и двенадцатиперстной кишки. Их прием на фоне перечисленных заболеваний может спровоцировать ухудшение самочувствия и необходимость хирургического вмешательства.
Часть 2. Самое важное о холекинетиках
Холекинетики также делятся на две группы:
Показания к применению холекинетиков:
Холеспазмолитики назначают при гиперкинетической форме дискинезии желчевыводящих путей и при желчнокаменной болезни. Их применяют для купирования болевого синдрома умеренной интенсивности, часто сопровождающего патологию желчевыводящих путей [6, 7].
Такие препараты противопоказаны при острых заболеваниях печени, при обострении гиперацидного гастрита и язвенной болезни желудка и двенадцатиперстной кишки. В таком случае прием холеспазмолитиков только ухудшит ситуацию.
Главные вопросы
Что должен спросить фармацевт у посетителя аптеки, когда тот произносит: «Здравствуйте, дайте мне желчегонное!».
Первый вопрос расставляет все точки над i:
«Есть ли у вас желчнокаменная болезнь?»
Только после этого вопроса фармацевт может позволить себе рекомендации. При желчнокаменной болезни желчегонные лекарственные средства (кроме холеспазмолитиков) строго противопоказаны. Особо опасен прием холекинетиков — это может привести человека на операционный стол, причем экстренно.
Но бывает и так, что камни в желчном есть, а человек об этом не догадывается, а принимать желчегонное ему посоветовала знакомая, как это часто бывает. В таком случае можно уточнить один симптом:
Внимание! Опоясывающая боль, возникающая через 30 минут после приема пищи, указывает на наличие у человека камней в желчном пузыре.
Если клиент признает этот симптом, то ему необходимо рекомендовать не препараты, а посещение поликлиники, причем как можно быстрее. Остаются еще «молчащие» камни, которые никак себя не проявляют. Как они поведут себя при приеме желчегонного — не знает никто. Поэтому всегда следует предупреждать клиента о том, что при появлении в эпигастрии новых болевых ощущений или усилении прежних следует прекратить прием желчегонных и обратиться к терапевту.
Допустим, есть запрос, какие желчегонные препараты лучше принимать, о камнях клиент ничего не знает и опоясывающей болью после еды не страдает. Что делать тогда? В этом случае можно спросить — есть ли предпочтения по составу? Нужно желчегонное синтетического, животного, растительного или минерального происхождения? Есть ли предпочтения по форме и цене препарата?
Принцип, объединяющий работу врача и фармацевта, — «Не навреди!». И в вопросе рекомендаций желчегонных препаратов именно он должен быть определяющим.
Желчегонные лекарственные средства — особенности применения
Удалили желчный пузырь: какие лекарства принимать?
После удаления желчного пузыря организм восстанавливается постепенно. Чтобы избежать развития осложнений, необходимо принимать лекарственные препараты. Обязательно назначают диету для предотвращения развития застоя желчи, возникновения воспалительных процессов.
Лекарственные препараты после холецистэктомии
Желчный пузырь синтезирует желчь, которая, попадая в двенадцатиперстную кишку, способствует выработке желудочного сока. После холецистэктомии это процесс нарушается, что приводит к сбоям в работе пищеварительной системы. Для устранения нехватки желчи, боли в животе, приступов тошноты назначают лекарственные препараты. Основные группы лекарств:
Лекарственные средства с ферментами
Эти препараты помогают нормализовать работу пищеварительной системы при недостаточном количестве желчи. Эти лекарства помогают разлагать белки, жиры и углеводы, способствуют лучшему усвоению питательных веществ. Дополнительно средства оказывают легкое обезболивающее действие. Список ферментов:
Ферменты редко вызывают побочные реакции. Чаще всего беспокоит слезотечение и сыпь, расстройства со стороны пищеварительной системы. Лекарства нельзя принимать при гиперчувствительности, остром или хроническом панкреатите в стадии обострения, непроходимости кишечника, тяжелых патологиях печени.
Спазмолитические лекарственные средства
Желчегонные лекарственные средства
Назначают после холецистэктомии для защиты печени от застоя желчи, предотвращения развития воспалительных процессов. Дополнительно препараты препятствуют диарее и вздутию живота, способствуют усвоению полезных микроэлементов из пищи. Лекарства имеют небольшое количество противопоказаний и побочных эффектов.
Аллохол
Средство на основе сухой желчи крупного рогатого скота, экстракта крапивы и чеснока. В качестве сорбента содержит активированный уголь. Это вещество предотвращает развитие процессов гниения и брожения в кишечнике. Аллохол обладает комплексным действием:
Улучшение состояния наблюдается через 5-8 дней после начала лечения.
Холензим и Холосас
Холензим содержит порошок из слизистой тонких кишок и поджелудочной железы животных, сухую желчь. Лекарство обладает желчегонным действием, улучшает процесс пищеварения, увеличивает уровень желчных кислот, снижает холестерин. Во время лечения не исключено появление аллергических реакций в виде слезотечения, чихания, сыпи и покраснения кожи.
При продолжительном приеме Холензима уменьшается всасывание железа.
Средства для улучшения работы печени
Гепатопротекторы препятствуют образования камней в желчных протоках. Лекарства эффективно помогают в послеоперационный период, улучшают общее состояние организма. Дополнительно обладают спазмолитическим, желчегонным действием, защищают печень.
Гепатопротекторы на основе урсодезоксихолевой кислоты растворяют желчные камни, снижают уровень холестерина. Лекарства предотвращают застой желчи, усиливают выведение секрета. Дополнительно стимулируют секрецию и обновление Т-лимфоцитов.
Карсил
Карсил снижает эффективность оральных средств контрацепции, усиливает действие антикоагулянтов и антигистаминных препаратов.
У Карсила практически нет противопоказаний, лекарство нельзя принимать при аллергии и острой интоксикации любого происхождения.
Эссенциале Форте Н и Энерлив
Капсулы содержат полиненасыщенные жирные кислоты, которые ускоряют процесс восстановления гепатоцитов. Фосфолипиды бобов сои регулируют жировой обмен, снижают вязкость желчи, за счет чего ускоряется отток секрета в кишечник. Лекарство назначают для предотвращения развития патологий печени после удаления желчного пузыря. Оба препарата имеют схожее терапевтическое действие и правила приема.
Лекарственные средства на основе фосфолипидов бобов нельзя принимать при аллергии на арахис.
Урсосан, Урдокса, Урсофальк
Препараты на основе урсодезоксихолевой кислоты. Защищают клетки печени, стимулируют отток желчи, оказывают иммуномодулирующее действие. Дополнительно лекарства растворяют холестериновые желчные камни, предотвращают образование новых конкрементов. Правила приема:
Рекомендации по питанию после холецистэктомии
Правила питания в первую неделю
Диета на первую неделю:
Разрешенные и запрещенные продукты
Твердую пищу можно употреблять через 2 недели после холецистэктомии. Новые продукты нужно вводить в рацион постепенно, не более 1-2 в день, чтобы отследить реакцию организма. О непереносимости какой-либо пищи свидетельствует тошнота, диарея, боль и вздутие в животе.
Если сложно совсем отказаться от сладостей, в небольшом количестве можно употреблять зефир, мармелад, мед, галетное печенье. Но только в первой половине дня. В сутки выпивать не менее 2 л воды, не считая другой жидкости.
Употреблять жидкость можно минимум через 30 минут после приема пищи.
Примерное меню на день
Первое время после удаления желчного пузыря бывает непросто переключиться на правильное питание. Чтобы упростить задачу, нужно сразу составлять меню на неделю. Так можно следить за разнообразием рациона, рассчитать его калорийность.
Варианты полезных блюд:
В течение дня можно пить молоко, чай, сок, очищенную или лечебную воду. Перед сном можно выпить стакан кефира или простокваши. Кисломолочные продукты на ночь очень полезны при склонности к запорам.
Что нужно запомнить?
Диета после удаления желчного пузыря необходима. При неправильном и нерегулярном питании желчь застаивается. В результате этого развиваются воспалительные процессы, образуются камни, нарушается работа кишечника, печени, поджелудочной железы.
Как сохранить здоровье ЖКТ после удаления желчного пузыря
Желчнокаменная болезнь, как заболевание известна человечеству не одно тысячелетие. Тем не менее, в связи с увеличением количества пациентов с ожирением и гиподинамией ее распространенность в мире растет с каждым годом. Вместе с этим увеличивается и число операций по удалению желчного пузыря. Так, например, в Америке их проводят до 1 миллиона в год, в России количество холецистэктомий превышает 250 000. В России пациенты после этой операции находятся только под наблюдением хирурга, поэтому многие из них часто не получают достаточно информации по диете, образу жизни и профилактике осложнений после операции. В данной статье собраны эффективные советы по реабилитации и профилактике развития хронических болезней после удаления желчного пузыря.
Основные функции желчного пузыря и что будет если его удалить?
После удаления желчного пузыря желчь становится менее концентрированной и непрерывно поступает в кишечник, где оказывает раздражающее действие, нарушая функцию всего кишечника, вызывая диарею/ запоры/ дисбактериоз.
Важно, что удаление желчного пузыря не приводит к излечению от желчнокаменной болезни, потому что печень будет продолжать синтезировать желчь, перенасыщенную холестерином, что может приводить к рецидивированию заболевания и формированию камней в желчных протоках.
Как планировать физические нагрузки после удаления желчного пузыря?
Диета и образ жизни после холецистэктомии

Соблюдение диетических рекомендаций поможет снизить нагрузку на желудочно-кишечный тракт, добиться максимального усвоения питательных веществ и предотвратить накопление жиров в печени и развитие жирового гепатоза. Рацион с течением времени расширяют постепенно, исключая продукты, которые могут вызвать неприятные симптомы и спровоцировать послеоперационные осложнения.
Основные рекомендации по питанию
Рекомендованные продукты
Из рациона рекомендуется исключить продукты с повышенным содержанием жиров (сдобу, торты и пирожные, сало, ветчину, колбасы); жареные, копченые, острые блюда; специи и алкоголь.
Почему важно пройти обследование после операции?

В обследование входят консультация гастроэнтеролога, УЗИ брюшной полости и эластография печени, биохимические анализы крови, анализ кала.
В первый год после операции следует быть крайне внимательным к своему организму, соблюдать диету и посетить своего гастроэнтеролога через 1, 3 и 6 месяцев после операции. Затем, при хорошем самочувствии и отсутствии беспокоящих симптомов, производить посещение лечащего врача-гастроэнтеролога 1 раз в год.
В ГЦ Эксперт для пациентов после холецистэктомии разработана и проводится специальная программа «Реабилитация после удаления желчного пузыря», в которую входят необходимые обследования и профилактическое лечение у гастроэнтеролога, специализирующегося на лечении пациентов с желчнокаменной болезнью.
Холестаз при беременности — что это такое?
Гестационный холестаз — заболевание, которое может появиться ближе к концу беременности. Обычно это проявляется желтухой и стойким зудом. Заболевание проходит после родов, но часто повторяется при последующих беременностях. Требует симптоматического лечения и частого наблюдения за плодом.
Холестаз при беременности — что это такое?
Холестаз, представляет собой набор биохимических нарушений и клинических симптомов, которые проявляются при нарушении секреции желчных кислот в печени или затруднении оттока желчи по желчным путям. Обычными причинами холестаза являются отложения желчных камней или наличие опухолей в брюшной полости, таких как опухоли поджелудочной железы. У некоторых беременных холестаз может возникнуть спонтанно.
Основными причинами гестационного холестаза являются высокий уровень эстрогена в конце беременности и повышенная чувствительность клеток печени к этому гормону. Заболевание обычно проявляется в третьем триместре. Очень редко симптомы проявляются на ранних сроках беременности. Генетические факторы играют важную роль в случае холестаза во время беременности. Появление холестаза при первой беременности несет в себе высокий риск возникновения при второй и последующих беременностях.
Холестаз при беременности и последствия для ребенка
Первым симптомом обычно является кожный зуд. Он может быть очень стойким и значительно снижает качество жизни. Кожный зуд часто усиливается вечером и ночью. Через несколько недель появляются другие симптомы гестационного холестаза, такие, как пожелтение кожи и слизистых оболочек, а также более темная моча и изменение цвета стула. Иногда возникает жировая диарея. Эти симптомы, хотя и могут беспокоить, обычно не представляют значительной угрозы для здоровья матери.
Однако холестаз может быть опасен для ребенка. Наиболее частым осложнением являются преждевременные роды, влекущие, например, риск гипоксии.
К менее частым осложнениям относятся: снижение частоты сердечных сокращений плода и синдром аспирации мекония. В самых тяжелых случаях плод может погибнуть.
Холестаз при беременности — диагностика
Заподозрить холестаз беременной следует при появлении кожного зуда между 25 и 32 неделями беременности. О застое желчи свидетельствуют в основном биохимические нарушения. Лабораторные анализы крови показывают повышенные уровни желчных кислот и билирубина, а также повышенные уровни ферментов печени, в основном АЛТ, АСТ и щелочной фосфатазы (ЩФ). Эти показатели могут быть повышены при многих других заболеваниях печени и желчевыводящих путей.
Правильная интерпретация результатов важна. Холе стаз при беременности подтверждается повышенной концентрацией конъюгированного билирубина и превышением верхнего предела активности щелочной фосфатазы как минимум в два раза. Дифференциальный диагноз должен включать холестаз при вирусном гепатите и желчекаменной болезни. Эти заболевания следует особенно учитывать при появлении дополнительных симптомов или желтухе на ранних сроках беременности или в послеродовом периоде.
Холестаз при беременности — как лечить?
Урсодезоксихолевая кислота является основным препаратом, применяемым при лечении холестаза беременных. Этот препарат считается наиболее эффективным в борьбе с зудом. Также используются холестирамин и стероиды, в основном дексаметазон. Стероидные препараты также ускоряют созревание легких малыша, что важно в случае преждевременных родов.
Холестаз беременных требует частого наблюдения за беременностью, включая частоту сердечных сокращений и движений плода. При тяжелом холестазе с повышенным уровнем билирубина в крови некоторые врачи рекомендуют индукцию родов после того, как легкие ребенка достигают зрелости. Как правило, такая попытка делается на 36 неделе беременности.
Диета при холестазе при беременности
Желчь участвует в переваривании жиров. Нарушение секреции желчи также означает ухудшение всасывания жиров, в том числе незаменимых жирных кислот и жирорастворимых витаминов. Лучшие источники витаминов A и D — жирные молочные продукты, жирная морская рыба и печень. В случае тяжелых симптомов непереносимости жирной пищи может потребоваться соблюдение печеночной диеты с пониженным содержанием жира при холестазе.
В природе витамин A и D содержится в моркови, помидорах, тыкве и зеленом горошке. Листовые овощи, такие как шпинат, салат и петрушка, являются естественным источником витаминов Е и К. Несмотря на повышенное количество этих витаминов в рационе, может потребоваться их добавление. Добавки витамина К особенно важны, так как они необходимы для правильного свертывания крови. Использование любых витаминов в виде БАД или лекарств необходимо согласовывать с врачом.