Как уменьшить желудок без оперативного вмешательства
Шунтирование желудка
Лишний вес — это существенное снижение физических возможностей, психологические комплексы, проблемы со здоровьем. Между тем, вы не одиноки со своей проблемой. По данным ВОЗ, на 1998 год в мире насчитывалось около 250 млн людей, страдающих ожирением, а к 2025 году с этим заболеванием должно столкнуться более 300 млн жителей Земли старше 18 лет.
Сегодня деятельность множества ученых направлена на разработку методов похудения. Одно из перспективных направлений в лечении ожирения — бариатрическая хирургия. Существует множество оперативных методик, позволяющих добиться снижения веса, однако золотым стандартом считается желудочное шунтирование по технологии Roux–en–Y.
Гастрошунтирование позволяет уменьшить объем желудка, а также изменить путь пищи в кишечнике таким образом, чтобы количество всасывающихся в кровь питательных веществ сократилось в несколько раз. В результате человек наедается меньшим количеством пищи, в организм поступает минимально необходимое для жизни количество жиров, белков и углеводов, вес начинает снижаться.
Как проходит операция
Вмешательство проводится под общим наркозом, поэтому вам не следует опасаться боли. Для пациента все происходящее выглядит так, как будто он заснул в наркозной, а проснулся уже в послеоперационной палате. В нашей клинике практикуется лапароскопический оперативный доступ, а это значит, что у вас не останется больших заметных рубцов. Вся работа ведется через несколько миниатюрных разрезов, сквозь которые хирург вводит в брюшную полость лапароскоп и специальные хирургические инструменты.
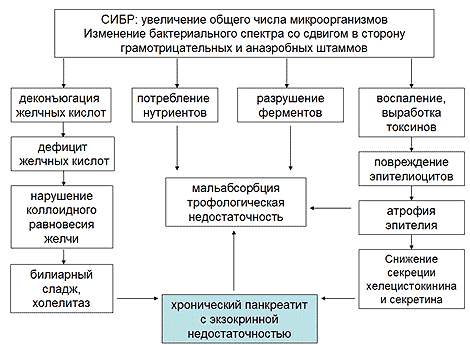
Чтобы понять суть гастрошунтирования, нужно в общих чертах ознакомиться со строением желудочно-кишечного тракта человека. Условно ЖКТ представляет собой единую трубку, которая начинается с ротовой полости. Далее последовательно идет глотка, пищевод, желудок, тонкий кишечник, состоящий из трех отделов: двенадцатиперстной, тощей и подвздошной кишки. Пищеварительный аппарат оканчивается толстым кишечником, прямой кишкой и анальным отверстием. Основной пищеварительный процесс начинается в двенадцатиперстной кишке, куда выбрасывается желчь и ферменты поджелудочной железы.
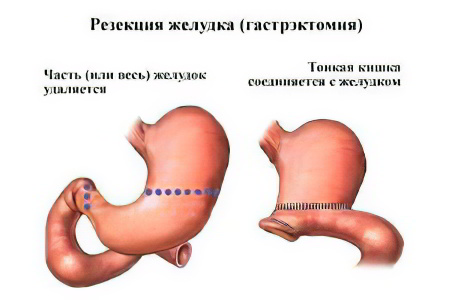
Суть операции заключается в том, что доктор отделяет от желудка небольшую часть и формирует из нее мешочек объемом около 20 мл. Тонкий кишечник пересекается на уровне средней части тощей кишки, при этом на «большом» желудке остается около 1 метра кишечника. Часть тощей кишки, соединенная с подвздошной кишкой, подшивается к малому желудочку, а двенадцатиперстная кишка с остатком тощей имплантируется в нижние отделы ЖКТ. Остаточная доля большого желудка не удаляется и продолжает вырабатывать желудочный сок, который поступает в кишечник вместе с желчью и ферментами поджелудочной железы. Таким образом, из пищеварительного процесса исключается метр кишечника, переработка пищевого комка начинается позднее и питательные вещества не успевают полностью всосаться.
Несмотря на кажущуюся сложность, техника гастрошунтирования отработана до мелочей. Клиника бариатрической хирургии Moscow Bariatric Group первой в РФ начала проводить подобные вмешательства. За годы работы мы накопили уникальный практический опыт, позволяющий оказывать помощь даже пациентам со множественными сопутствующими заболеваниями. 75% всех подобных вмешательств в России выполняется нашими хирургами. Высокая квалификация врачей центра и превосходное техническое оснащение операционных позволяет нам обеспечить вашу безопасность на всех этапах операции.
За счет чего происходит похудение
Снижение веса после гастрошунтирования происходит по двум причинам. Во-первых, за счет уменьшения объема желудка человек испытывает чувство сытости уже после употребления небольших порций пищи. Соответственно, вы меньше едите, получаете меньше калорий, а их недостаток организм компенсирует за счет расщепления жировой ткани. Во-вторых, из-за отсутствия ферментов печени и поджелудочной железы первую часть кишечника еда проходит в неизмененном виде. Она начинает перерабатываться только тогда, когда минует тощую кишку и смешается с поступающими в нее пищеварительными субстанциями. За счет этого уменьшается всасывание питательных веществ.
Как будет снижаться вес после гастрошунтирования
Снижение массы тела после шунтирования желудка происходит на протяжении 1,5-2 лет. Начальные результаты станут заметными уже через 1 месяц. В первые 3-4 месяца похудение будет происходить быстро, позднее его темп несколько замедлится. Этого не следует бояться, так как организм адаптируется к новым условиям работы и стабилизирует обмен веществ.
Далее скорость расщепления жира составит в среднем 1 килограмм в неделю. Это позволит плавно довести параметры тела до близких к нормальным, избежав проблем, связанных с чрезмерно быстрым похудением. Итоговая потеря веса после шунтирования желудка достигает 60-70% от первоначальной массы тела. Операция по праву считается самым эффективным бариатрическим вмешательством.
Кому показано гастрошунтирование
Операция Roux–en–Y показана в следующих случаях:
К числу противопоказаний для шунтирования желудка относятся болезни сердечно-сосудистой системы в стадии обострения, психические расстройства, возраст менее 16-18 лет. Верхний возрастной предел отсутствует, если соматическое состояние пациента позволяет ему успешно перенести вмешательство под общим наркозом. Гастрошунтирование не проводят пациентам, страдающим алкоголизмом или наркоманией, а также имеющим ИМТ менее 40 кг/м 2.
Преимущества и недостатки гастрошунтирования
Операция по гастрошунтированию позволяет добиться следующих положительных изменений:
К числу возможных недостатков желудочного шунтирования относится риск развития демпинг-синдрома, связанного с ускоренным поступлением пищи из желудка в кишечник. При этом у вас может возникнуть чувство жара в верхней половине тела, слабость, головокружение вскоре после еды.
Также после операции вам потребуется периодически принимать витамины, так как их поступление из пищи значительно снизится. Чтобы при необходимости вы могли получить своевременную медицинскую помощь, специалисты клиники бариатрической хирургии Moscow Bariatric Group будут наблюдать вас на протяжении всего процесса похудения.
Какие рекомендации после операции необходимо соблюдать
Заживление швов и восстановление трудоспособности после шунтирующих операций происходит на протяжении 3-4 недель. Все это время следует избегать физических нагрузок и стрессов, тщательно выполнять все назначения врача. Особенно важно соблюдать рекомендации по питанию:
Перед выпиской из клиники с вами встретится диетолог клиники. Он разработает индивидуальную диету, учитывающую именно ваши потребности. В дальнейшем вы сможете получить повторные консультации по всем вопросам, касающимся правильного питания.
Как уменьшить желудок без операции?
Содержание
Методы уменьшения желудка без операции
Одним из распространенных методов лечения избыточного веса является бариатрическая хирургия. Было обнаружено, что это лечение является более эффективным, обеспечивая значительную потерю веса с течением времени и уравновешивая основные метаболические заболевания. С другой стороны, операция сопряжена с риском и осложнениями, поэтому не каждому пациенту с избыточным весом эта процедура подходит.
Наложение шва на желудок эндоскопическим методом
Эндоскопическое наложение шва на желудок с целью снижения веса пациента — новейший метод лечения, практикующийся в мире.
В ходе эндоскопии желудок сужают путем наложения шва вдоль органа. Разрезы при этом не нужны. За счет шва значительно снижается объем и вместимость желудка, подобно рукавной резекции. Это, в свою очередь, приводит к быстрому насыщению и, как следствие, к снижению веса пациента. Процедура выполняется эндоскопическим доступом через рот, без разреза брюшной полости — в отличие от обычной, т.е. полостной, бариатрической операции. На эндоскоп надевается наконечник — «швейный прибор» Apollo OverStitch (единственный инструмент, утвержденный Управлением по контролю качества пищевых продуктов и лекарственных средств в США). С его помощью накладывается шов на стенку желудка. Процедура длится от одного до двух часов, проводится под общим наркозом.
Поскольку речь не идет об операции с вскрытием брюшной полости, первичный восстановительный период сравнительно короткий. Как правило, требуется госпитализация на одну ночь с целью наблюдения за пациентом. В первый день или два возможны боли в животе и тошнота, однако эти явления эффективно купируются лекарствами. После выписки из стационара пациенту даются четкие инструкции по питанию и постепенному переходу от жидкой пищи к твердой. Пациент заблаговременно получает консультацию и инструктаж от клинического нутрициолога.
Как уменьшить желудок чтобы меньше есть и похудеть
Большой объём желудка доставляет множество неприятностей и портит внешний вид тела. Абдоминальная область выглядит бочкообразной, некрасиво «выпирает». Человека преследуют тошнота, тяжесть и дискомфорт в животе. И конечно, по мере растягивания органа приходится употреблять всё больше пищи. Ведь чувство насыщения не приходит, пока желудок не заполнится. А значит – увеличивается масса тела, подступает ожирение, создаётся угроза для здоровья и жизни.
Уменьшить вместительность органа до нормальных размеров можно с помощью ряда методов, в том числе в домашних условиях.
Объем желудка у человека
Изначально (у новорождённых) внутреннее пространство этого органа крохотное, только 5–7 мл. По мере роста человека увеличивается и количество пищи, которое можно съесть или выпить за один раз:
У здорового взрослого человека естественный объём желудка составляет 0,5–2,5 л. Но у некоторых он достигает 4 и больше литров, а это уже патология.
Почему увеличивается желудок
Причин сильного растяжения органа несколько:
Недостаточно быстрое усвоение пищи организмом также является причиной растяжения желудка. Медленная переработка происходит из-за следующих факторов:
Все эти факторы при их хроническом проявлении способствуют растяжению органа. Однако, разовые, нечастые нагрузки мышцы выдерживают.
Как уменьшить желудок без операции
Справиться с проблемой без хирургического вмешательства возможно. Это касается тех, для кого растяжение пищеварительного органа – досадная помеха нормальному образу жизни. Но люди, которые уже столкнулись с ожирением и их здоровью нанесён ощутимый вред, должны соглашаться на операцию.
В домашних условиях уменьшить размер и объём желудка можно при помощи двух методов – коррекции рациона и упражнений, которым рекомендуется уделить внимание одновременно.
Диета
Важно употреблять «правильные» продукты, придерживаясь принципов питания:
Садясь на диету, нужно отказаться от некоторых групп продуктов. Но не навсегда, если у человека нет проблем со здоровьем. После того как удастся сократить объём желудка, кушать можно всё, но понемногу, не злоупотребляя «деликатесами». Когда ситуация нормализуется человек возвращается к привычному питанию. Но те, кто хочет добиться стойких результатов, должны пересмотреть своё меню раз и навсегда.
Читайте также: Можно ли сухофрукты и компоты при гастрите
Итак, для сокращения объёма желудка из рациона исключают:
Что можно кушать:
Чтобы похудеть и сузить желудок желательно придерживаться этой диеты на протяжении месяца. Однако результаты исследований свидетельствуют, что первые положительные сдвиги можно заметить по истечении 7–10 дней. Человек уже физически не может вместить «первое, второе и третье». Орган приспосабливается и «привыкает» к стандартной порции полезной еды.
Упражнения
Уменьшение желудка можно ускорить при помощи дыхательной гимнастики. Её делают только натощак (утром, днём или вечером, когда процесс пищеварения окончен).
Нужно лечь на пол. Сделать глубокий вдох, подтянув желудок вверх, как бы «под рёбра». Задержать дыхание, затем выпустить воздух, но живот не расслаблять 30 сек. Таким занятиям рекомендуется уделять 5–10 минут в день.
При желании упражнения можно выполнять стоя, сидя, на ходу, во время работы и просмотра телепередач. Полезен и самомассаж абдоминальной области – руками или при помощи струи воды в душе. А ещё рекомендуется заняться йогой или изучением восточных танцев.
Операция по уменьшению желудка
Хирургическое вмешательство возможно далеко не во всех случаях. Если проблема теоретически решаема при помощи диеты и упражнений, ни один врач не согласится браться за скальпель. Существует также ряд других противопоказаний:
Целесообразность операции оценивает врач после проведения всех диагностических исследований.
Шунтирование

Метод считается «золотым стандартом» в хирургическом лечении ожирения. Благодаря ему большинству пациентов удаётся сбросить 70–90% избыточной массы тела. Серьёзное похудение происходит быстро – на протяжении нескольких лет. Стоимость этого метода терапии составляет 120–200 тыс. р.
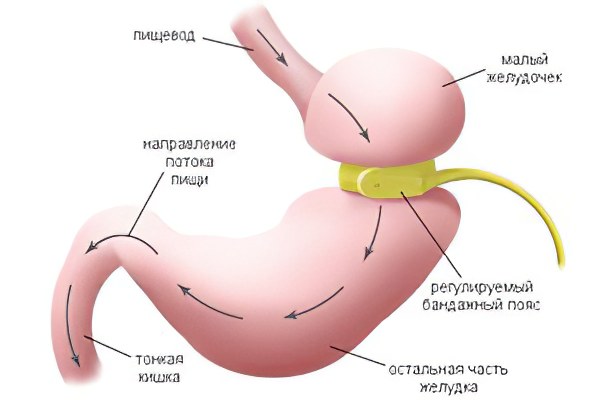
Бандажирование
Операция в большинстве случаев также выполняется при помощи лапароскопии. Суть её в следующем действии: вокруг верхней части желудка, которая находится сразу за пищеводом, крепится специальное кольцо. Получается, что орган делится на 2 части – малую (объёмом 10–15 мл) и большую. В качестве ограничителя – чтобы стянуть орган – используется регулируемый силиконовый бандаж, который позволяет добиваться оптимального сужения для каждого пациента.
В результате процедуры человеку достаточно съесть всего несколько чайных ложек еды, чтобы желудок наполнился и дал сигнал мозгу «я сыт».
Бандажирование имеет следующие преимущества:
А также после бандажирования существует возможность применения другого бариатрического метода. Цена операции – в пределах 200–250 тыс. р.
Внутрижелудочный баллон

Эффективность установки баллона напрямую связана с питанием. Человек, который соблюдает диету, может похудеть на 18–20 кг. Если же рацион остаётся прежним, результат за 6 месяцев – минус 9–10 кг. Тем не менее этот метод считается одним из самых безопасных в бариатрической хирургии. Цена установки баллона – в пределах 70 тыс. р.
Заключение врача
Уменьшить желудок: миссия невыполнима?
«Если много ешь — значит, это у тебя желудок растянулся! Поэтому и есть все время хочется», — подобные размышления нередко можно увидеть на форумах, где обладатели лишнего веса обсуждают методы похудения. Среди решений предлагаются как хирургические методы по уменьшению желудка, так и народные рецепты. Что интересно, зачастую владельцы «растянутых желудков» вовсе не являются людьми-гигантами, а их индекс массы тела не так уж далеко отстоит от нормы.
MedAboutMe разбирался в свойствах человеческого желудка и выяснял, как ему удается увеличиваться и уменьшаться, и можно ли на это влиять?
Как работает желудок?
Объем желудка взрослого человека в пустом состоянии равен примерно 0,2 — максимум 0,5 л. В процессе еды желудок растягивается — его объем к концу трапезы составляет уже 1-2 л, причем эта цифра может быть увеличена до 4 л. Через 2-3 часа после еды пища практически полностью покидает желудок, и он возвращается к прежнему объему.
Вес взрослого человека и его конституция не влияют на объем желудка. Худые и толстые люди имеют желудки примерно одинакового объема. За границы нормы несколько выходят люди с тяжелыми стадиями ожирения. Но, как показывает практика, даже после уменьшения желудка путем хирургической операции при желании человек может поглощать те же большие объемы еды, что и прежде.
Как это происходит?
Желудок человека может работать в одном из трех режимов:
Желудок пуст, по стенкам его изредка пробегают редкие волны перистальтики, наблюдаются тонические сокращения, то есть гладкая мускулатура стенок желудка на протяжении длительного времени остается сокращенной при минимальных затратах энергии.
После того, как пища попадает в ротовую полость, а оттуда самые первые ее порции добираются до желудка, стенки его расслабляются — образуется своего рода резервуар для пищи.
После того, как человек поел, у него усиливается тонус мышц желудка и активизируются процессы перистальтики. При этом происходит антральная систола — сокращение верхней части желудка, что дает возможность продвинуть пищу в двенадцатиперстную кишку.
То есть, когда пища попадает в желудок, происходит рецептивное расслабление его дна и нижней части органа — вне зависимости от объема съеденной пищи или выпитой жидкости. А дальше развивается адаптивное расслабление стенок желудка и его дна, причем не под действием давления пищи, а как результат работы гормонов (холецистокинин и др.) и ингибирующих волокон блуждающего нерва. Цель этого процесса — поддерживать постоянное давление внутри желудка вне зависимости от того, сколько пищи съел человек.
Растяжение желудка: мифы и реальность
В желудке есть рецепторы растяжения. Они расположены в определенных участках стенок и посылают сигнал в мозг, когда следует прекратить есть. Если человек пытается продолжать утрамбовывать в себя еду — развивается тошнота. Когда человек регулярно ест «на пределе возможностей», чувствительность рецепторов притупляется, а значит, его уже не так быстро начинает тошнить, если он пытается съесть лишнюю тарелочку пищи. Участники соревнований по поеданию пельменей, гамбургеров и прочей объемной пищи тренируют свои желудки, в основном, на то, чтобы рецепторы, расположенные в их стенках, перестали работать на ограничение объема. Для этого они поедают низкокалорийную, но объемную пищу. А без контроля со стороны рецепторов желудок может растянуться значительно больше, чем в обычном режиме питания.
Жидкая пища быстро покидает желудок — в течение 5 минут. Так что никакие объемы жидкости не способны его растянуть. Только твердая пища приводит к увеличению объема желудка.
Если человек постоянно потребляет большие объемы твердой пищи, его желудок каждый раз растягивается сверх нормы, а значит и возвращаться в прежнее состояние ему тяжелее. Кроме того, тучные люди нередко «перекусывают» много раз на протяжении дня, не давая желудку возможности освободиться от пищи полностью.
У постоянно растянутого желудка меняется (ослабевает) тонус мышц его стенок. Отсюда хроническое ощущение тяжести и переполненности — застой в желудке.
Есть люди, у которых ткани дна желудка менее эластичны, чем у остального населения. Такое наблюдается, например, при хроническом гастрите и других состояниях, которые западные врачи объединяют под одним термином «функциональная диспепсия». В этом случае даже небольшое количество пищи будет вызывать ощущение сытости, а попытки увеличить объем съеденного — чувство дискомфорта.
Самое важное: надо понимать, что о растянутом желудке говорят, когда речь идет о людях с ожирением. У тех, кто имеет лишние 5 или даже 10 кг — желудок имеет совершенно нормальную вместимость и может спокойно сокращаться до исходных размеров в поллитра. Главное — давать ему такую возможность.
Управление питанием — это управление желудком
Главный вывод, который следует из вышесказанного: огромный растянутый желудок — миф, и не он заставляет человека накладывать себе огромные порции еды. Простое уменьшение объема пищи вовсе не приведет к сокращению объема желудка. Но при этом оно все равно сработает — человек станет есть меньше! Как так получается?
Гастроэнтерологи клиники Мэйо во Флориде провели ряд экспериментов на мышах. Им удалось продемонстрировать, что при сокращении объема потребляемой пищи на 20% на протяжении 4 недель в желудке произошли изменения, благодаря которым мыши стали меньше есть. Оказалось, что уменьшается количество рецепторов насыщения, расположенных в стенках желудка, а также сокращаются масштабы иннервации его стенок. Способность к рецептивной релаксации ослабевает. Интересно, что при этом время задержки пищи в желудке до попадания ее в тонкую кишку увеличивается.
Результаты, полученные при наблюдениях за мышами, подтверждаются данными наблюдений за людьми, которые потеряли 20% своего веса. У них тоже были выявлены изменения в тканях желудка на клеточном уровне и уменьшение числа нейронов, отвечающих за процессы расслабления стенок органа.
Правда, ученые сомневаются, что такие же изменения произойдут с желудком людей, которые похудели менее чем на 20%. А это значит, что надо искать и другие пути борьбы с «обжираловкой». Например, снижать аппетит, вносить изменения в питание. Как питаться, чтобы получать столько пищи, сколько требуется организму, но не более?
Можно ли ограничить расслабление желудка, чтобы минимизировать его объем? — Можно. Это состояние характерно для пациентов с анорексией. Их желудок в определенный момент оказывается просто не в состоянии принимать пищу.
Питаться дробно. Это не позволит чувству голода вырасти до размеров слона, которого хочется съесть целиком, не дожидаясь конца приготовления. Дробно — значит, 5-6 раз в день, но небольшими порциями. Можно разбить дневной рацион на 3 основных приема пищи и 2-3 легких перекуса. Неправильный подход: есть 10-12 раз в день, в этом случае желудку придется работать постоянно, не возвращаясь к «опустошенному» состоянию. Другой неправильный подход: втискивать в каждый из 5-6 подходов полноценный обед. Небольшие порции должны позволять дожить до следующего перекуса без мучительных размышлений, как удержать себя вдали от холодильника, но не более того.
Выбирать сытную пищу, ту, что будет перевариваться долго, а значит, сохранит ощущение сытости на несколько часов. Сразу следует исключить быстрые углеводы. Они вызывают стремительный скачок сахара в крови и столь же стремительное его падение, отчего организм начинает ощущать голод. А вот жиры и белки перевариваются медленно и со вкусом. Используя их в разумных количествах, легче пережить время до следующего приема пищи.
Увы, и с помощью физических нагрузок уменьшить желудок нельзя. Но они, несомненно, крайне полезны для людей, имеющих лишний вес. Физическая активность сжигает слой жира, окружающий внутренние органы — а это самый опасный, абдоминальный жир, который является фактором риска разных заболеваний. Упражнения также подтягивают мышцы корпуса — живот перестает висеть мешком над пряжкой ремня. Наконец, физические нагрузки прекрасно нормализуют режим питания.
Людям с лишним весом нет необходимости беспокоиться об увеличенном желудке. Им достаточно стабилизировать свой режим питания, начать считать калории и соотношение белков, жиров и углеводов, а также ввести в свою жизнь физические нагрузки.
Людям с ожирением, которые не хотят обращаться за помощью к хирургам, следует сделать то же самое. А тем, кто намертво застрял в своих лишних килограммах, следует вспомнить, что существует еще множество факторов, влияющих на метаболизм и вес человека. Это влияние гормонов грелина (отвечающего за голод) и лептина (отвечающего за сытость), это различные психологические сбои и зависимости, это нарушения обмена веществ и др. Для проверки собственного организма следует обратиться к врачу.
Моя бариатрическая операция
ОБО МНЕ
Ольга, 44 года, вес 107 кг, рост 168 см. Индекс массы тела 37.94
С ЧЕГО ВСЕ НАЧАЛОСЬ
Поесть я любила всегда. Когда стараешься готовить для семьи вкусно и много, то и самой хочется поддержать гастрономический праздник.
Но нарастающие бока и живот не были как-то препятствием, пока они не стали откровенно мешать наклоняться, приседать, вставать, а также ходить. Появилась одышка и, как говорит муж, храп.
КОГДА ЗАДУМАЛАСЬ?
Года 3-4 назад я впервые попробовала посидеть на диете. Это была белковая диета с большим количеством курятины и отсутствием мучных продуктов. Сидела по-честному около полугода. Прибавила 3 кг.
Потом стала изучать свой гормональный фон. Посетила эндокринолога и сдала комплекс анализов. Гормоны оказались в норме. Как и все внутренние органы. Совсем расстроилась и отчаялась. К тому времени твердая «сотня» с небольшим уже не сдвигалась вниз.
Год назад узнала о том, что может помочь бариатрическая операция*. Но многое останавливало. К тому же, в анамнезе — 7 хирургических вмешательств, все с наркозом. Боялась лишний раз добавить организму хлопот.
КОГДА РЕШИЛАСЬ?
В инстаграме подписалась на аккаунт девушки 25 лет, которая сделала бариатрическую операцию (по уменьшению желудка) в июле 2019 года. Стала следить за ее успехами. Она оказалась очень активной блогершей и делилась всем: до и после операции, самочувствие, настроение, проблемы, радости,, витамины, зарядка, питание и т.д. Но самое главное – результат! Через 2 месяца после операции она потеряла в весе 19. кг.
Это стало для меня огромным стимулом что-то срочно решать.
КАК ПРОШЛА ПЕРВАЯ ВСТРЕЧА С ВРАЧОМ?
Первая встреча с хирургом Ринатом Рифкатовичем Мударисовым** состоялась в начале октября 2019 года. Он очень доходчиво разъяснил суть оперативного вмешательства, риски и преимущества, нарисовал даже схему, как все будет происходить и как изменится мой желудок после операции. Мы поговорили про мое здоровье, про здоровье родственников, про мою предрасположенность к развитию сахарного диабета (которого у меня пока (!) не было, но риск был высокий) и вообще про общее мое состояние и настрой на перемены к лучшему.
После этой встречи я поняла, что еще больше хочу изменить свою жизнь раз и навсегда. И если я не решусь сейчас, то потом вся эта история уже может и не состояться. Не хватит духа, сил, да и риск заболеть диабетом при растущем весе был очень велик.
ЧАС ИКС
Операция была назначена на конец ноября. Мне предстояла лапароскопическая продольная резекция желудка. Сказать, что не боялась, не могу. Был страх и перед наркозом и перед самой операцией. И что она может не помочь, об этом я тоже много думала.
За 3 дня до операции я приехала в отделение. Сдала все необходимые анализы: общий анализ крови, биохимию, анализ мочи, сделала УЗИ брюшной полости, ЭКГ и УЗИ сердца, флюорографию, мониторинг дыхательной функции, ЭГДС. Противопоказаний к проведению операции не выявили.
Операцию выполнили утром, я проснулась уже в отделении реанимации и интенсивной терапии ближе к обеду. Еще действовала продленная эпидуральная анестезия, самочувствие было вполне удовлетворительным. К утру меня перевели в палату хирургического отделения.
ПОСЛЕ ОПЕРАЦИИ
После операции в больнице я пробыла 3 дня. К концу первых суток мне можно было уже вставать и ходить. Первые два дня можно было раз в 5-10 минут по маленькому глотку пить воду, на 3-й день добавился нежирный бульон. С таким рационом я отправилась домой, есть, кстати, совсем не хотелось. На животе остались 5 маленьких незаметных шрамиков.
С непривычки объемы питья и еды в самом начале нового пути меня смущали: не более 100 мл жидкости, не более 50 г еды за прием. Первый месяц я питалась так: жидкое детское питание, вода, чай, разбавленные соки, обезжиренный питьевой йогурт. И только на 3-4-неделе можно было вводить пюреобразную пищу не более 50 г за один прием. Пить можно было только спустя 40 минут после еды, чтобы не растягивать желудок.
Я сразу стала много гулять, ходить на беговой дорожке, не нарушала режим питания…. И о чудо! Вес стал таять на глазах! К 4-й неделе я потеряла 12 кг! К концу 2-го месяца общая потеря веса составила 21 кг.
Спустя 2 месяца после операции на встрече Ринат Рифкатович подтвердил, что все у меня идет хорошо, что я молодец и что все самое неприятное позади, а новая Я – впереди! Такой настрой не может не быть стимулом к дальнейшим свершениям. Дальше будет еще лучше, я уверена!
*бариатрическая операция — хирургическое вмешательство, направленное на уменьшение объема желудка и ускорение продвижения пищи по желудочно-кишечному тракту. В результате операции человек насыщается меньшим количеством пищи, получая при этом меньше калорий, что приводит к снижению веса и предотвращает возвращение потерянных килограммов. Существует несколько методик, которые применяются индивидуально.
**Ринат Рифкатович Мударисов, врач-хирург, к.м.н., заместитель главного врача ГКБ №52 по хирургической помощи.
| Ноябрь 2019 107 кг*** | 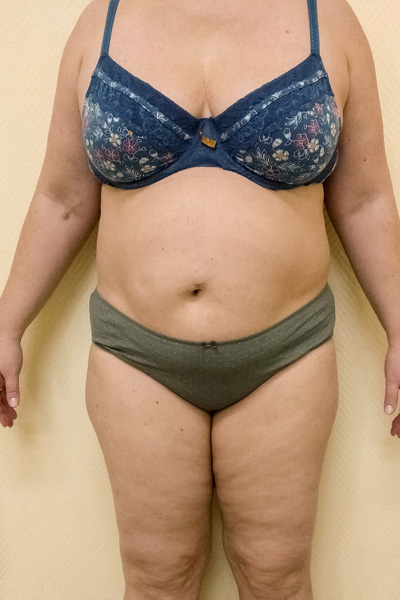 | 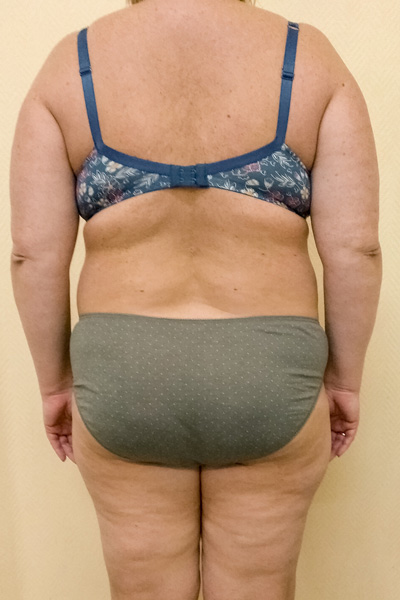 | 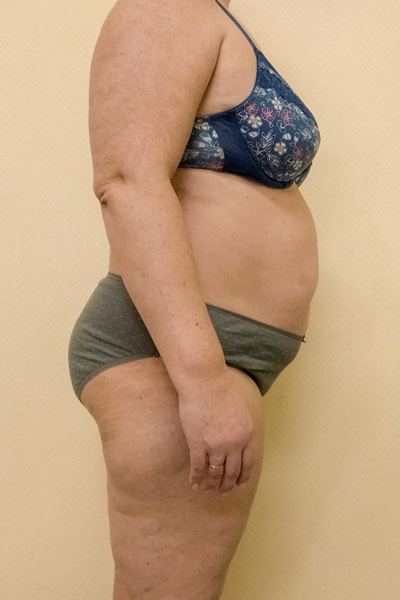 |
| Январь 2020 88 кг*** |  | 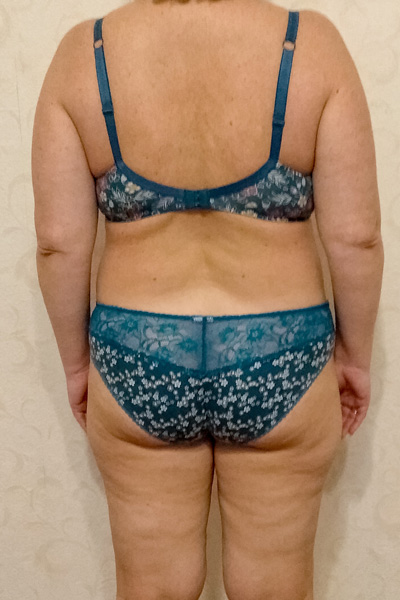 |  |
***Фотографии публикуются с согласия паицентки.
Повторные операции в хирургическом лечении ожирения и сахарного диабета 2 типа
Структура статьи
На наиболее частые вопросы, возникающие у наших пациентов по данной теме, отвечают руководитель службы «Хирургия ожирения» АО «ЦЭЛТ» врач-хирург д.м.н. Юрий Иванович Яшков, и терапевт к.м.н. Александра Ивановна Малыхина
Хирургические методы лечения в настоящее время признаны наиболее эффективными в лечении ожирения и сахарного диабета 2 типа. Но в ряде случаев для достижения полноценного и устойчивого эффекта одной операцией дело не обходится. Почему приходится выполнять повторные бариатрические операции?
Как часто Вы выполняете повторные операции в Вашей практике?
В нашей повседневной практике примерно каждая третья- четвертая операция – повторная. Мы оперируем повторно пациентов, ранее оперированных как у нас, так и в других лечебных учреждениях. Возможность выполнения повторных бариатрических операций во-многом определяет экспертный уровень клиники и является обязательным условием для Европейского центра высокого качества, которым ЦЭЛТ является с 2011 года. Вероятность и частота повторных операций во-многом зависит от того, какая операция была сделана на первом этапе, хотя определенный процент повторных операций имеет место при любой операции метаболической направленности.
Можно подробнее остановиться на каждой из современных операций: когда, кому и что именно нужно делать, если первая операция не сработала в достаточной мере?
Во-многом, высокий процент повторных операций после бандажирования, а это примерно 50-60% в течение 10 лет, привел к тому, что количество операций бандажирования желудка в мире сократилось до 3-4% в структуре всех операций, по сравнению с 40-42 % на пике популярности бандажирования.
Не раз бывали ситуации, когда манипуляции с бандажом и даже его удаление приходилось выполнять в экстренном порядке в случае непроходимости на уровне бандажа при так называемом слиппадж-синдроме или в случае пролежня бандажа в просвет желудка.
Какие операции предлагаются после ПРЖ?
Как быть в случае если рецидив ожирения возникает после гастрошунтирования?
В случае гастрошунтирования мы стараемся разобраться с причиной, по которой утерянный вес мог начать восстанавливаться. Это может быть следствием растяжения малой части желудка или соустья между желудком и тонкой кишкой. Всем таким пациентам мы обычно сначала делаем рентгенологическое исследование желудочно-кишечного тракта и, в зависимости от анатомической ситуации, определяем объем операции. Во многих случаях для усиления эффекта гастрошунтирования требуется уменьшить всасывание пищи в тонкой кишке. Такие операции мы называем «дистализацией гастрошунтирования». Надо сказать, что дистализация гастрошунтирования — сравнительно несложная операция, чаще всего выполняемая одновременно с абдоминопластикой, т. е. с удалением избыточной кожи на передней брюшной стенке. Но всех пациентов мы предупреждаем о том, что при операциях, связанных с уменьшением всасывания в кишечнике, пациенту будет в обязательном порядке назначена дополнительная ежедневная витаминно-минеральная поддержка. Впрочем, витаминно-минеральная поддержка необходима после любой бариатрической операции.
В ЦЭЛТе с 2003 г выполняются наиболее эффективные операции при ожирении — различные модификации билиопанкреатического шунтирования. Возможно ли после таких, казалось бы самых эффективных операций, повторные операции?
Частота повторных операций за более, чем 15-летний период выполнения БПШ в нашей клинике, находится на уровне 6-7 % как в том, так и в другом случае, т.е. с такой равновеликой частотой приходилось делать повторные операции, направленные на улучшение результата и для устранения побочных явлений первичной операции. Это не так уж и много, если сравнивать, например с частотой повторных операций после бандажирования желудка за сопоставимый период времени (50-60%).
Кто и как устанавливает показания к повторным операциям, врач или пациент?
Опять же, подразделим ситуации на две группы. В случае рикошетного набора веса тревогу, как правило, начинают бить сами пациенты, особенно пациентки, которые, побывав в более-менее нормальном весе, ни в коем случае не хотят возвращаться в прошлую жизнь. Набор первых килограммов после стабилизации веса мы часто считаем нормальным явлением, поскольку в первую очередь восстанавливается мышечная масса. Но если весовой «откат» превышает 15-20% от утерянной массы тела, и пациент перестает контролировать процесс обратного набора веса, мы можем предложить повторную операцию, направленную на улучшение потери веса. Таким пациентам у себя в клинике (на исследовании присутствует хирург) мы делаем рентгенографию желудка для определения объема и формы малой части желудка, времени эвакуации из него. Если мы видим, что объем желудка увеличился т. е. условно говоря «желудок растянулся» со временем, мы изыскиваем возможность уменьшить его объем. Ну а длину тонкой кишки можно посчитать только во время самой операции. Тогда же и решаем вопрос, как лучше увеличить потерю веса: уменьшить обьем желудка, укоротить тонкую кишку, либо сделать и то, и другое. Решение всегда принимается индивидуально.
А бывает так, что в погоне за совершенством пациентки, желающие обрести идеальные формы, настаивают на дополнительной операции, ну, например чтобы дополнительно похудеть на 5-10 кг?
Да, такие случаи бывают. Особенно когда наступает пластико- корригирующий этап лечения после массивного снижения веса. Т.е. пациенты обращаются для удаления избыточной кожи на животе, бедрах, руках, для маммопластики и т. д., одновременно желая и улучшить результат по снижению веса. Здесь необходимо объективно оценивать ситуацию и правильно оценить необходимость и риски дальнейшего снижения веса. Когда это действительно необходимо, мы идем на такие сочетанные операции. Но это не должно достигаться ценой выраженных побочных явлений.
А если возникают показания к восстановительной операции? Кто и как принимает решение?
Может пациенты просто-напросто опасаются восстановительной операции и последующего набора веса? Поэтому и не сразу приходят?
Хотим отдельно подчеркнуть, что все осложнения, побочные эффекты и нежелательные метаболические последствия любой бариатрической операции вполне предупреждаемы и обратимы, если пациенты выполняют следующие рекомендации:
В одном из ответов Вы упомянули о возможности одномоментного выполнения повторных операций на органах желудочно-кишечного тракта вместе с абдоминопластикой. Как часто это делается?
Лапароскопическое бандажирование желудка
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Лапароскопическое бандажирование желудка – считается наименее травмирующей операцией для снижения веса по ряду причин: не нарушает органическую структуру органов желудочно-кишечного тракта, полностью обратима и производится лапароскопически через несколько проколов в стенке брюшной полости.
Суть операции
В первую очередь необходимо понять, для чего же нужен бандаж на желудок для снижения веса. Бандаж, в отличие от внутрижелудочного баллона может устанавливаться пациенту пожизненно и не требует замены со временем. Изготавливается он из силикона и при необходимости удаляется без каких-либо последствий для желудка, если в этом есть необходимость.
На сегодняшний день производителями выпускаются различные виды бандажей. Каждый из которых подбирается строго индивидуально с учетом всех особенностей пациента: строения его ЖКТ, клинических данных, а также исходя из опыта бариатрического хирурга. Как правило, пациенту предлагается несколько систем бандажирования, затем на приёме пациент и врач выбирают оптимальную на основании преимуществ или недостатков каждой.
Работает бандаж на принципах гидравлической системы, в состав которой входят: манжета, соединительная трубка и порт. После того, как манжета установлена на верхний отдел желудка, посредством соединительной трубки можно наполнить её изотоническим раствором. Через порт, который является частью системы бандажа и устанавливается спереди от желудка под кожей, происходит поступление жидкости в соединительную трубку, а оттуда в манжету. Количеством, поступившим в порт, регулируется давление в манжете, увеличивая таким образом просвет в желудке или уменьшая его.
Для каждого пациента ширина просвета в желудке строго индивидуальна и корректируется эмпирически. Пища, которая задерживается в верхней части желудка (до бандажа) приносит более быстрое чувство насыщения, оказывая давление на его кардиальный отдел. Благодаря этому эффекту, чувство голода утоляется гораздо меньшим количеством пищи, в свою очередь уменьшение объёма пищи приводит к снижению калорийности рациона, что приводит к постепенному снижению веса.
Результат
Особенностью лапароскопического бандажирования желудка является возможность регулирования скорости потери веса пациентом, за счет увеличения или уменьшения количества потребляемой пищи. В среднем пациент теряет около 60 % избыточной массы тела.
Особенности
Настройка давления в системе бандажа и контроль закрепления манжеты на стенке желудка требует времени (около 2 месяцев). По прошествии которого, пациент приходит на процедуру регулировки просвета желудка. Через тонкую иглу вводится определенное количество физиологического раствора через порт в манжету, весь процесс занимает не более 15 минут и является безболезненным.
Учитывая особенности каждого пациента, регулировка давления в манжете практически никогда не бывает одномоментной, и требует индивидуальной, многократной корректировки.
·В течение нескольких дней после операции пациент может испытывать чувство тяжести, позывы на рвоту, тошноту, боли в эпигастральной области, которые проходят в течение нескольких дней.
Существуют подробные правила питания пациента после бариатрической операции, с которыми его знакомит врач или диетическая сестра. После настройки давления в манжете, необходимо строго придерживаться правил питания, которых не много. Главным правилом является ограничение потребления жидкости в течение 1-1,5 часов до приёма пищи, так как с жидкостью пищевой комок легче проникает через просвет бандажной системы. Употребление жидкости также не рекомендуется ранее, чем через 1-1,5 часа после еды.
Кому рекомендуется бандажирование желудка?
Пациентам с индексом массы тела выше 35-40 кг/м2 и наличии сопутствующих заболеваний: сахарного диабета, гипертонии, варикозной болезни, артрозов суставов и других заболеваниях.
Борьба с ожирением требует не только мотивации и заинтересованности пациента в снижении веса, но и вынуждает пациента полностью пересмотреть свой образ жизни и пищевое поведение, а также строго следовать всем назначениям врача. Установка бандажа поможет только в случае строгой дисциплины и выполнения всех рекомендаций врача.
Записаться на прием и консультацию к бариатрическому хирургу нашей Клиники Вы можете по телефону 676-25-25, а также оформить заявку на сайте ЗДЕСЬ и Вам перезвонят.
Как уменьшить желудок без оперативного вмешательства
Проведен анализ частоты и характера осложнений и повторных операций в отдаленные сроки — от полугода до 8 лет — после операций бандажирования желудка (БЖ) и гастрошунтирования (ГШ). Анализ проводился на основании обследования больных в стационаре и/или данных анкетирования. Повторные операции потребовались вследствие развившихся в поздние сроки осложнений после БЖ (разгерметизация бандажной системы, миграция порта, слиппейдж-синдром) и после ГШ (пептические язвы анастомоза, расширение культи желудка, диарея, демпинг-синдром, железодефицитная анемия, послеоперационная грыжа). Авторами сделан важный вывод о возможности снижения частоты поздних осложнений при использовании лапароскопической техники в ходе выполнения ГШ и предоперационной оценки пищевого поведения в целях отбора больных для БЖ. Выявление у больных булимии позволяет предупредить развитие слиппейдж-синдрома после бандажирования.
Большинство ученых признают преимущества хирургических методов лечения алиментарно-конституционального ожирения [1—3]. Однако отдаленные результаты консервативного лечения больных морбидным ожирением нельзя признать удовлетворительными.
С середины прошлого столетия все большее внимание стало уделяться хирургическим способам лечения ожирения. Показаниями для хирургического лечения морбидного ожирения служит индекс массы тела (ИМТ), превышающий 40 кг/м 2 и сопровождающийся различными соматическими заболеваниями. В случае когда ИМТ составляет менее 40 кг/м², показанием к хирургическому лечению может быть наличие сопутствующих заболеваний: деформирующий остеоартроз, сахарный диабет, артериальная гипертензия, дыхательная недостаточность и др. [4—6]. Несмотря на хорошие отдаленные результаты различных типов оперативных вмешательств в плане снижения массы тела, у ряда больных в различные сроки после операции развиваются те или иные осложнения, в некоторых случаях требующие повторных операций [7, 8].
Цель работы — уточнение частоты и характера осложнений и повторных операций в отдаленные сроки после операций бандажирования желудка (БЖ) и гастрошунтирования (ГШ).
Материал и методы
В отдаленные сроки (от 6 мес до 8 лет) после операции была обследована группа пациентов: 243 (53,2%) пациента после БЖ и 112 (56,6%) пациентов после Г.Ш. Некоторые из пациентов проходили обследование от 2 до 5 раз. Оценка результатов хирургического лечения основывалась на данных обследования больных в стационаре и/или данных анкетирования.
Результаты
В ходе исследования выявлена достаточно большая частота осложнений как после БЖ, так и после Г.Ш. Так, в сроки от 1 до 1,5 года после БЖ частота осложнений составила 28,4%, через 2—4 года — 33,2%, а в сроки более 5 лет— 35,4%. После Г.Ш. в те же самые сроки частота осложнений составила 40,5, 52,3 и 20,5% соответственно. При этом у ряда больных отмечалось сочетание двух и более осложнений. Если после БЖ с течением времени частота различных осложнений в целом постепенно возрастает, то после ГШ в сроки 2—4 года отмечается некоторый рост осложнений, однако через 5 лет частота осложнений значительно снижается и становится минимальной среди всего обследуемого контингента.
Более детально частота и характер осложнений после операций представлены в табл. 1 и 2.


Наиболее частым осложнением после БЖ в первые 1,5 года выступает слиппейдж-синдром, который со временем встречается несколько реже, но тем не менее остается на лидирующих позициях среди всех осложнений БЖ. В сроки более 5 лет мы не встретили осложнений, непосредственно связанных с бандажом или портом (разгерметизация системы, миграция порта и т. д.), что было не редкостью в первые годы после операции. В то же время с увеличением сроков, прошедших после операции, увеличивается частота рефлюкс-эзофагита. Если в первый год он встречается лишь у 2,5% пациентов, то в сроки более 5 лет — практически у каждого 5-го пациента. В целом показатели осложнений в отдаленные сроки после операции соответствуют данным мировой литературы [9, 10]. Разгерметизация системы, миграция порта, так же как и слиппейдж-синдром, требовали повторных операций.
После ГШ у 2 пациентов через 1,5 года развилась ОКН, причиной которой в обоих случаях явился перекрут отводящей петли вокруг своей оси. Пик частоты осложнений после ГШ приходится на сроки 2—4 года, когда процесс снижения массы тела стабилизируется и на передний план выступают другие нарушения. Наиболее часто среди них встречались диарея и железодефицитная анемия, что, по данным литературы, считается специфическим осложнением данного вида оперативных вмешательств [11, 12]. Через 5 лет и более частота осложнений уменьшается, вероятно, к этому сроку происходит полная адаптация организма к новому характеру питания и обмена веществ. Исключение составляет частота язв анастомоза, которая не снижается со временем, что вполне объяснимо с точки зрения механизма ее возникновения. Особое место в структуре послеоперационных осложнений занимают депрессивные состояния, которые развиваются через 2—4 года после операций. К сожалению, в доступной литературе нам не удалось найти объяснение этого феномена. Возможно, это связано с развитием послеоперационных осложнений и, затем, снижением их частоты: через 5 лет депрессия практически не встречается.
Как уже говорилось выше, ряд осложнений потребовали оперативных вмешательств. После Б.Ж. в различные сроки повторно было выполнено 78 операций, что составило 32,1% от всех обследованных пациентов, после ГШ их было в 3 раза меньше — 12 (10,7%).
Характер оперативных вмешательств в отдаленные сроки после БЖ и ГШ представлен в табл. 3 и 4.


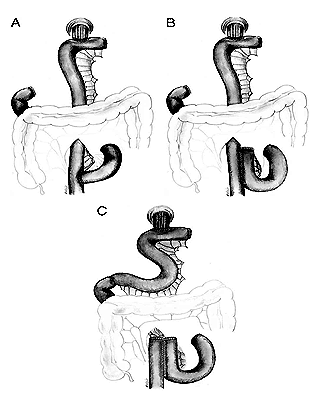
После БЖ большинство повторных операций выполнялись в первые послеоперационные годы, причем значительная часть из них была выполнена в связи с выявлением дефектов бандажной системы, и число повторных операций (реБЖ, ГШ и др.) было минимальным. С течением времени частота повторных операций увеличилась. В сроки 6 мес — 1,5 года наиболее часто выполняли удаление бандажа и его репозицию. Показанием к репозиции бандажа во всех случаях был слиппейдж-синдром. Удаление бандажа, как правило, требовалось из-за его соскальзывания (в 7 случаях из 12), у 2 пациентов был отмечен пролежень стенки желудка в месте стояния бандажа, в 2 случаях сами пациенты настаивали на удалении, и в одном случае причиной удаления бандажной системы было ее инфицирование. Переустановка порта выполнялась в случае его миграции, таких операций выполнено только 3. Через 2—4 года увеличивается число повторных операций: 5 пациентам выполнено ГШ, причиной которого в 2 случаях послужил слиппейдж, что потребовало удаления бандажа и одновременного выполнения ГШ, в 2 случаях — неэффективность БЖ и в 1 случае — дефект самой системы. РеБЖ выполнено в 4 случаях. У всех пациентов ранее бандаж был удален в связи с его соскальзыванием. В 1 случае выполнено билиопанкреатическое шунтирование: ранее этой больной устанавливался интрагастральный баллон, в последствии выполнено БЖ, однако больная, будучи сладкоежкой, «обманывала» бандаж высококалорийной пищей.
В сроки более 5 лет после оперативного вмешательства значительно уменьшается процент повторных операций, касающихся бандажной системы, а частота повторных операций сохраняется практически на том же уровне, что и в сроки 2—4 года. Все повторные операции связаны с неэффективностью БЖ.
Как видно из приведенных в табл. 4 данных, частота оперативных вмешательств после ГШ в несколько раз ниже, чем после Б.Ж. Наибольшее число из них — это грыжесечение вентральных послеоперационных грыж с пластикой передней брюшной стенки. Всем этим пациентам ранее было выполнено ГШ лапаротомным доступом. Впоследствии, после значительного снижения массы тела, у больных появлялись грыжевые выпячивания. В двух случаях устранена ОКН, о причинах ее говорилось выше. Бандажирование культи желудка было выполнено 3 больным: в 1 случае больная за год снизила массу тела на 26 кг (со 122 до 96 кг), но считала это неудовлетворительным результатом, в остальных случаях значительного эффекта от ГШ не было, в связи с чем больным было предложено бандажирование культи желудка. Еще 1 пациентке выполнена резекция тонкой кишки по поводу ее фибромы.
1. Наиболее частым осложнением после бандажирования желудка во все сроки является слиппейдж-синдром, а частота рефлюкс-эзофагита постепенно возрастает по мере увеличения сроков, прошедших после операции.
2. Гастрошунтирование наиболее часто осложняется диареей и анемией, которые, однако, хорошо корригируются медикаментозно, в более поздние сроки после операции частота их снижается.
3. Основной причиной операций у больных после бандажирования желудка является слиппейдж-синдром, а после гастрошунтирования— послеоперационные вентральные грыжи.
4. При более тщательном отборе пациентов для бандажирования желудка и оценке их пищевого поведения с последующей коррекцией частоту этого осложнения можно несколько снизить.
5. Лапароскопическая техника выполнения гастрошунтирования позволит снизить риск развития послеоперационных грыж до минимума, а соответственно и частоту операций.
Хирургия желудка и двенадцатиперстной кишки
Запишитесь на оперативную хирургию желудка и двенадцатиперстной кишки
Современная фармацевтическая индустрия шагнула далеко вперед, и теперь многие заболевания, в том числе связанные с проблемами ЖКТ, лечатся лекарствами. Но они эффективны не для всех и не всегда. Оперативная хирургия желудка проводится при обширном кровотечении, показана при прободении язвы. В плановом порядке операции выполняются при злокачественных заболеваниях желудка. В клинике на Яузе проводят оперативное лечение заболеваний желудка любой сложности.
Показания к хирургическому вмешательству
Необходимость в операции при язве желудка возникает вследствие неэффективности медикаментозной терапии. В этом случае остается единственный вариант — хирургия. Вмешательства могут быть как плановыми, так и экстренными. Основными показаниями к операции являются:
Противопоказания
Среди противопоказаний есть как относительные, так и абсолютные. Если в первом случае плановые хирургические вмешательства возможны при определенных обстоятельствах, то во втором невозможны в принципе.
К абсолютным противопоказаниям относятся:
При относительных противопоказаниях каждый случай рассматривается индивидуально. Иногда вмешательство переносят на определенное время, когда требуются дополнительные исследования или процедуры, чтобы убедиться в его успешности.
Относительными противопоказаниями являются:
Цены на оперативную хирургию желудка и двенадцатиперстной кишки
Наши специалисты:
Подготовка к операции
Помимо стандартного прохождения ФГДС, рентгена и выявления Helicobacter pylori методом ПЦР, пациент должен пройти дополнительные исследования:
После всех обследований следует посетить терапевта, который даст разрешение на операцию при отсутствии противопоказаний. Затем пациент консультируется с хирургом и анестезиологом.
Хирургия: операции при язвенной болезни желудка и двенадцатиперстной кишки
Многие пациенты пугаются, когда узнают, что им требуется операция. Но не все так страшно, как может показаться на первый взгляд. Оперативные вмешательства данных заболеваний проводятся следующими методами:
При перфоративной язве желудка общей хирургией показаны экстренные оперативные вмешательства. Метод выбирается исходя из состояния пациента. Варианты операций:
Питание после оперативного вмешательства

Запрещены консервы, блюда горячего и холодного копчения, грубая пища, газированные и алкогольные напитки. Объем порции на один прием не должен превышать 200 мл.
В клинике на Яузе вы получите профессиональную помощь при проблемах с желудком, требующих оперативного вмешательства. Также гарантированы консультации по ограничениям в послеоперационный период и методам реабилитации.
Записаться на прием специалиста можно, заполнив анкету на сайте или созвонившись с администратором. Врач будет ожидать вас в указанное время.
Гипертрофические и келоидные рубцы
Рубцы это результат замещения поврежденных собственных тканей на грубую соединительную в результате оперативных вмешательств и различных травмирующих факторов (механических, температурных, химических, ионизирующего излучения, глубокого
Рубцы это результат замещения поврежденных собственных тканей на грубую соединительную в результате оперативных вмешательств и различных травмирующих факторов (механических, температурных, химических, ионизирующего излучения, глубокого деструктивного воспаления и т. д.) [1, 2, 3]. Рубцы, являясь выраженным косметическим недостатком, часто приводят к психоэмоциональному дискомфорту, а также к развитию психосоциальной дезадаптации и снижению качества жизни.
Формирование рубца проходит несколько стадий:
Образование рубца происходит в основном за счет внеклеточного матрикса, в частности с помощью коллагена. Внеклеточный матрикс — это супромолекулярный комплекс, включающий химические соединения различного типа (белки, полисахариды, протеогликаны и прочие). Его можно сравнить с гелем, в котором «плавают» волокнистые протеины (коллагены и эластин) и вязкие протеины (фибронектин, ламинин), обеспечивающие взаимосвязи молекул друг с другом и с поверхностями клеток [2, 9, 14, 17]. Из всех протеинов коллагены составляют основной компонент внеклеточного матрикса и являются наиболее распространенными протеинами организма, занимая около 1/3 части всех его белков. Это нерастворимые в воде внеклеточные гликопротеины, синтезируемые фибробластами, хондробластами и остеобластами. Из-за формы белковой молекулы коллагены относят к фибриллярным белкам [16]. Рост избыточного внеклеточного матрикса в рубце происходит в результате деятельности «раневых» фибробластов. В интактной (здоровой) коже фибробласты отвечают за ремодулирование компонентов дермы, они разрушают старый коллаген и откладывают новый. При ранениях, травмах, ожогах и оперативных вмешательствах в ранах появляются миофибробласты, которые стремятся «заделать брешь» в тканях, усиленно откладывая компоненты внеклеточного матрикса: коллаген, гликозаминогликаны, эластин и другие белки. Именно из-за пролиферации фибробластов и продуцирования ими избыточного внеклеточного матрикса и происходит рост рубцов [2,19].
Можно выделить следующие разновидности рубцов: нормотрофические, гипертрофические и атрофические. При нормальном физиологическом процессе происходит формирование нормотрофического рубца. Это плоские рубцы светлого цвета с нормальной или сниженной чувствительностью и эластичностью, близкой к нормальным тканям. Такие рубцы являются оптимальными. В типичной ране спустя 6–8 недель после повреждения устанавливается равновесие между анаболическими и катаболическими процессами. В этой стадии, прочность раны составляет приблизительно 30–40% прочности здоровой кожи. С развитием рубца предел его прочности увеличивается в результате прогрессивных связей волокон коллагена.
При избыточной реакции соединительной ткани на травму на фоне неблагоприятных условий заживления (воспаление, растяжение рубца и т. д.) формируются гипертрофические рубцы. В условиях гипоксии и воспаления происходит активизация фибробластов биологически активными веществами. Появляются недифференцированные, патологические, функционально активные клетки с высоким уровнем синтеза коллагена. Образование коллагена преобладает над его распадом из-за уменьшения выработки коллагеназы, специфического фермента, разрушающего коллаген, вследствие чего развивается мощный фиброз тканей в виде гипертрофических или келоидных рубцов. Гипертрофические рубцы часто объединяют в общую с келоидными рубцами группу в связи с тем, что оба вида отличаются избыточным образованием фиброзной ткани и возникают в результате неадекватного воспаления, присоединения вторичной инфекции, снижения местных иммунологических реакций и т. д. Однако имеются и существенные различия, на основании которых проводится дифференциальная диагностика между этими двумя видами рубцов, которые будут упоминаться ниже [3].
Атрофические рубцы возникают в результате сниженной реакции соединительной ткани на травму. Коллагена образуется недостаточно. Атрофические рубцы располагаются ниже уровня окружающей кожи (западают). При небольшой ширине они практически не отличаются от нормотрофических. Нередко атрофические рубцы возникают на местах бывших эксфолиаций (угревой болезни) — так называемое «постакне».
Келоид (keloidum: греч. kele выбухание, припухлость + eidos вид; син.: Алибера келоид) — плотное разрастание соединительной ткани кожи, напоминающее опухоль [2]. Келоидные рубцы развиваются как следствие извращенной реакции тканей на травму, это особая, наиболее тяжелая группа рубцов, отличающихся от других по виду и патогенезу. Как правило, келоиды образуются на фоне сниженных показателей общего и тканевого иммунитета. При исследовании келоидной ткани обнаруживаются чрезвычайно активные фибробласты, степень их активности в 4 раза выше, чем у клеток при нормальном процессе заживления [9]. Коллаген (большей частью незрелый) располагается в виде широких рыхлых пучков и узлов, эластин отсутствует. Келоидный рубец имеет упругую консистенцию, неровную, слегка морщинистую поверхность. Келоид принято классифицировать на истинный и ложный. Истинный (самопроизвольный) келоидный рубец возникает спонтанно без каких-либо предпосылок, чаще на коже груди, по наружной поверхности верхней трети плеча, в редких случаях — по всему телу. Ложный келоид может развиваться в любом месте, где до этого наблюдалась травма кожных покровов (механическая, ожог и т. д.). Например, казуистический случай наблюдали Chawla B., Agarwal A., Kashyap S. (2007), которые диагностировали келоидное образование на роговице глаза после операции. В настоящее время данная классификация носит относительный характер. Большинство исследователей полагают, что самопроизвольному келоиду предшествует микротравматизация кожи и этиологически он ничем не отличается от ложного (по патогенезу и морфологии эти рубцы абсолютно идентичны) [2]. Келоид на месте ссадин или царапин представляет собой возвышение. Цвет и интенсивность окраски зависит от степени васкуляризации (ярко-розовый, бледный, цианотичный). Для келоидного рубца характерен пульсирующий рост, подобно приливу-отливу. Рубцовая ткань при келоиде простирается за границы первоначальной раны, обычно не регрессирует спонтанно и имеет тенденцию рецидивировать после иссечения.
Теоретически келоид может появляться в любом возрасте, но чаще развивается во время и после пубертата. Юные индивидуумы более часто травмируются, и молодая кожа создает большее натяжение, в то время как кожа пожилых менее эластична и более регидна. Уровень синтеза коллагена также выше в более молодом возрасте. В настоящее время определен средний возраст пациентов — 25,8 (22,3 у женщин и 22,6 у мужчин) [5].
Обычно диагностика келоида не представляет трудностей. Gulamhuseinwala N., Mackey S., Meagher P. (2008), проведшие ретроспективное исследование 568 пациентов с келоидами, установили, что клинический диагноз совпадал с гистологическим в 94% случаев. Однако при дебюте возникновения рубцов встает вопрос дифференциального диагноза между гипертрофическим рубцом и келоидом. Как уже упоминалось выше, имеются существенные различия между этими видами рубцов. Рост гипертрофического рубца начинается сразу же после заживления и характеризуется образованием «плюс ткани», по площади равной раневой поверхности, в то время как границы келоида всегда выходят за зону повреждения. При гипертрофическом рубце субъективные ощущения отсутствуют или незначительные. Келоидные образования вызывают различные субъективные ощущения (зуд, боль, чувство стянутости кожи, парастезии и т. д.). Изменение цвета гипертрофического рубца от розового до белесоватого происходит в те же сроки, что и у нормотрофических рубцов, и со временем они заметно уплощаются. Келоид остается насыщенного цвета и спонтанно не регрессирует. Обычно у одного больного наблюдается несколько келоидных образований. Келоидный рубец чаще встречается у людей в возрасте 10–30 лет, в то время как гипертрофические шрамы могут возникнуть в любом возрасте. Морфологическая картина также имеет существенные различия. Известно, что синтез коллагена в келоидах приблизительно в 8 раз выше, чем в гипертрофических рубцах, что объясняет меньшее количественное содержание коллагеновых волокон в гипертрофических рубцах, а следовательно, и массу рубца. В гипертрофических рубцах клеток фибропластического ряда меньше, чем в келоидных, отсутствуют гигантские, незрелые формы «зоны роста» [1, 7, 8, 9, 12, 21].
Исследователями отмечена неодинаковая частота локализации келоидообразования у лиц имеющих, различную расовую принадлежность. Например, у белокожих келоид чаще образуется на лице (щека и ушная раковина), верхних конечностях и стернальной области; а у азиатов стернальная область почти не поражается, у чернокожих наряду с ушной раковиной и шеей чаще затрагиваются нижние конечности [5]. Это дало предположение о ведущей роли наследственности келоидообразования. Однако до настоящего времени никакой определенный ген или набор генов не был идентифицирован как отвечающий за развитие келоида [5, 8]. Кроме того, не выявлены никакие существенные различия между ДНК-фибробластами келоида и ДНК-фибробластами нормальной кожи. Это предполагает, что в развитии келоидообразования имеет значение не увеличение числа фибробластов, производящих нормальное количество коллагена, а то, что каждый фибробласт производит больше коллагена, чем необходимо для восстановления раны [13].
Лечение келоида и гипертрофических рубцов
Первое правило при лечении келоида и гипертрофических рубцов — это их предупреждение. Во-первых, необходимо избегать ненужной косметической хирургии у пациентов, предрасположенных к образованию келоида и грубых рубцов. Возможным исключением может быть обезображивающий келоид на ушной раковине. Если операции не избежать, то закрытие всех хирургических ран должно происходить с минимальным натяжением по складкам кожи, когда это возможно. Желательно, чтобы разрезы не проходили через поверхность суставов и в средней части груди.
Методы лечения келоида и гипертрофических шрамов можно разделить на несколько групп:
Лекарственные средства
Кортикостероиды. Внутрирубцовое введение стероидов остается основой лечения. Кортикостероиды уменьшают рубцеобразование посредством уменьшения синтеза коллагена, глюкозаминогликанов, медиаторов воспаления и пролиферации фибробластов в процессе заживления раны. Наиболее часто используемый кортикостероид — триамцинолона ацетат в концентрации 10–40 мг/мл, назначаемый в зону повреждения посредством введения иглой с интервалом 4–6 недель. Эффективность такого введения, как мономодели и как добавление к процедуре эксцизии рубца, очень высока. Также широко применяются топические кортикостероидные средства, которые наносятся ежедневно непосредственно на образование. Осложнения при лечении кортикостероидами включают атрофию, телеангиоэктазии и нарушения пигментации.
Иммуномодуляторы. Новым методом в лечении келоидных и гипертрофических рубцов является терапия интерфероном. Интерферон, введенный в линию шва, после иссечения келоидного рубца может профилактически предотвращать рецидивы. Рекомендуется вводить по 0,5–1,0 млн. МЕ через день 2–3 недели, затем по 0,1–0,5 млн. МЕ 1–2 раза в неделю в течение трех месяцев.
Препараты, уменьшающие гиперпролиферацию клеток соединительной ткани. Классическим средством для лечения рубцов является гиалуронидаза. Гиалуронидаза расщепляет основной компонент межуточного вещества соединительной ткани — гиалуроновую кислоту, являющуюся цементирующим веществом соединительной ткани, и, таким образом, повышает тканевую и сосудистую проницаемость, облегчает движение жидкостей в межтканевых пространствах; уменьшает отечность ткани, размягчает и уплощает рубцы, предупреждает их формирование. Препараты, содержащие гиалуронидазу (Лидаза и Ронидаза), получают из семенников крупного рогатого скота. Раствор Лидазы (1 мл) вводят в этих случаях вблизи места поражения под кожу или под рубцово-измененные ткани. Инъекции производят ежедневно или через день; курс лечения состоит из 6–10–15 и более инъекций. При необходимости проводят повторные курсы с промежутками 1, 5–2 мес.
Новым ферментным препаратом для лечения заболеваний, сопровождающихся ростом соединительной ткани, является «Лонгидаза». «Лонгидаза» это химическое соединение гиолуронидазы с полиоксидонием. Сочетание ферментативной активности гиалуронидазы с иммуномодулирующими, антиоксидантными и умеренными противовоспалительными свойствами полиоксидония, обеспечивает широту фармакологических свойств. Наиболее эффективно использовать препарат «Лонгидаза» методом ультрофонофореза или фонофореза. При ультрофонофорезе Лонгидаза 3000 МЕ разводится в 2–5 мл геля для ультразвуковой терапии. Воздействие осуществляется малым ультразвуковым излучателем (1 см2), с частотой ультразвука 1 МГц, интенсивностью 0,2–0,4 Вт/см2, в непрерывном режиме, время воздействия 5–7 мин., курс 10–12 процедур ежедневно или через 1 день. Методом фонофореза (1500 Гц) 3000 МЕ Лонгидазы вводится ежедневно (общее время воздействия 5 мин., курс — 10 процедур). Также возможно введение препарата внутрь рубца:
Хорошо известным препаратом, тормозящим пролиферацию клеток соединительной ткани и одновременно оказывающим противовоспалительный эффект, является Контрактубекс. В течение многих лет Контрактубекс применяется в хирургии и косметологии в лечении послеоперационных и послеожоговых рубцов, в том числе грубых, препятствующих движению и келоидных, а также растяжек (стрий) после родов или после резкого снижения веса.
Ферментный препарат из 9 коллагенолитических протеаз «Ферменкол» представляет собой принципиально новый протеолититческий препарат. Противорубцовый эффект Ферменкола основан на редукции избыточного внеклеточного матрикса в рубцовой ткани. Эффект при использовании противорубцовых средств наблюдается примерно через 3 недели после начала применения средства и достигает оптимального результата обычно после 2–3 курсов электрофореза или фонофореза, по 10–15 сеансов или аппликаций в течение 30–60 дней.
Физические и физиотерапевтические методы
С разным успехом в лечении гипертрофических рубцов и келоида применяются силиконовые пластинки и силиконовые обтурирующие повязки. При применении силиконовых повязок в большей степени эффект проявляется в результате комбинации давления и гидрации поверхности, чем эффект от самого силикона. Исследования показывают, что действенность таких повязок при их использовании 24 часа в сутки в течение 12 месяцев наблюдалась только у ≈1/3 пациентов [20]. Метод сжатие/давление, достигаемый с помощью силиконовых пластин, вызывает истончение кожи. В одном исследовании прикладывание двух пластин к ушным мочкам после удаления келоида предотвращало его рецидивирование в срок от 8 месяцев до 4 лет. Выраженным дискомфортом метода является необходимость ношения повязок/пластинок в течение суток, а также невозможность их прикрепления в некоторых анатомических областях (сгибы, шея и т. д.). Другие устройства (специальное компрессионное белье и пластырь с оксидом цинка) также используются от 12 до 24 часов в день в течение 8–12 месяцев, что является явным недостатком метода. По данным различных авторов, эффективность их не превышает 40% [4, 5].
Криохирургия. Криохирургические средства, такие как жидкий азот, поражают микроциркуляторное русло и вызывают гибель клеток через образование внутриклеточных кристаллов. Обычно 1–3 цикла замораживания-оттаивания по 10–30 секунд достаточно для достижения желательного эффекта. Особое внимание следует уделять кратковременности аппликаций жидкого азота, чтобы избежать появления обратимых гипопигментаций. Следует учитывать, что криотерапия может быть болезненной и вызывать депигментацию. Более перспективным методом является комбинированное воздействие криотерапией и кортикостероидами [15]. Простым и эффективным методом облегчения внутрирубцового введения стероидов является очень легкое криовоздействие, предшествующее введению, — этот шаг вызовет отек ткани и последующее клеточное и коллагеновое разрушение. Жидкий азот наносится на 5–15 секунд, не доводя кожу до замерзания. Такая техника позволяет лучше распределить препарат в келоидной ткани и минимизировать его проникновение в окружающие ткани.
Лазерная терапия. Аргоновый лазер (488 nm) сходен с углекислым лазером, может способствовать сокращению коллагена за счет локального нагрева. Импульсный лазер на красителях (585 nm) вызывает процесс фототермолиза, приводящий к микроваскулярному тромбозу. В начале 1980-х годов авторы отметили, что при применении импульсного лазера на красителях рубцы становятся менее эритематозными, более мягкими и менее гипертрофическими. Лазерная обработка келоида и гипертрофического рубца при использовании углекислого лазера (10,600 nm) может удалять (может рассекать и прижигать) повреждение, создавая сухую хирургическую окружающую среду с минимальной травмой ткани. Когда углекислый лазер используется как мономодель, процент рецидивирования келоида достаточно высокий, поэтому рекомендуется комбинировать лазерную обработку с постоперативным введением стероидов, что значительно снижает уровень рецидивирования.
Лучевая терапия. Использования радиационной терапии для лечения келоидных рубцов остается спорным. В одном ретроспективном исследовании установлено, что применение поверхностной лучевой терапии после резецированния рубцов вызвало рецидивирование у 53% пациентов [18]. Более перспективным считается преоперативная обработка раствором гиалуронидазы рубцов с последующим хирургическим удалением и затем наружное облучение, для снижения вероятности рецидива [6].
Рентгенотерапия (лучи Букки) основана на действии ионизирующего излучения на соединительную ткань, вызывающем отечность и разрушение коллагеновых волокон, фибробластов. Рентгенотерапия назначается до 6 сеансов облучения с интервалом в 6–8 недель при одноразовой дозе до 15000 Р. Действию ионизирующего облучения подвергаются только поверхностные слои кожи (в частности, рубца), а на подлежащие ткани рентгеновская нагрузка незначительна. Противопоказанием к назначению Букки-терапии являются болезни почек, декомпенсация кровообращения, наличие дерматитов и остаточных ран. Идея применения рентгенотерапии очень рациональна, потому что в случае деструкции некоторого количества фибробластов достигается баланс между синтезом и деградацией сложного коллагена вплоть до изменения самой его структуры. Эта идея, в частности, реализована при использовании современной лазерной техники. Общая доза облучения для предотвращения рецидива келоидного рубца составляет от 15 до 20 Гр. Рекомендуют также одноразовое облучение раны в день снятия швов в тех же дозах — 15–20 Гр. Иногда такую процедуру повторяют до 6 раз с интервалами в 1,5–2 месяца.
Иссечение. Желательно избегать хирургического вмешательства, особенно при наличии келоида. Иссечение дает рецидив в 45–100% случаях и должно крайне редко использоваться как отдельная модель терапии. После иссечения необходима длительная противорецидивная терапия. Когда возможно, применяются давящие на рану повязки и белье в раннем послеоперационном периоде. Снижение рецидивов достигается комбинацией иссечения с другими методами, такими как лучевая или рентгенотерапии, введение интерферона или кортикостероидов [10].
После оперативных вмешательств или травм кожи необходимо проводить профилактические мероприятия, снижающие риск возникновения образования келоида или гипертрофических швов. Период активной терапии должен начинаться на 2-й стадии формировании рубца, т. е. на 10–30 сутки после травмы. По мнению авторов, существует пропорциональная зависимость от эффективности терапевтического лечения от возраста рубцов: рубцы старше 6 месяцев хуже поддаются терапии, чем более молодые. Скорее всего, снижение эффективности лечебных мероприятий связано с уменьшением количества сосудов и уплотнением рубцовой ткани, что ухудшает ее трофику [3]. Профилактические методы могут включать: окклюзивные повязки, компрессионную терапию, наружные аппликации или внутрикожное введение глюкокортикостероидов, Контрактубекс, Лонгидазу, иммунотерапию.
При сформировавшемся рубце с длительностью существования до 12 месяцев возможно проводить терапию всеми методами, а при длительно существующем образовании (более 12 месяцев) эффективны только агрессивные методы: введение кортикостероидов в зону поражения, иссечение, лучевая терапия, Букки-терапия, лазерная терапия.
Косметические процедуры, направленные на внешнюю коррекцию дефекта. Наиболее популярные косметологические процедуры (пилинги, мезотерапия, дермабразия) не несут какой-либо терапевтической цели при воздействии на рубцы. Использование этих методов способствует эстетической коррекции небольших рубцов. Важно знать, что гипертрофические рубцы можно подвергать шлифовке только после того, как они придут в спокойное состояние. Для получения удовлетворительных результатов в лечении рубцов со сроком существования более полугода к косметическим процедурам необходимо подключать 1–2 инъекции кортикостероидов (Дипроспана) [2]. Пескоструйная дермабразия (10–15 сеансов с интервалом в 10–14 дней) при обычном курсовом лечении оказывает удовлетворительные результаты, но при проведении двух курсов по 10–15 процедур эффективность лечения возрастает [2]. Оперативная дермабразия гипертрофических рубцов требует повторной операции через полгода. Полная эпитализация гипертрофических рубцов после их глубокой оперативной дермабразии происходит значительно позже эпителизации нормотрофических и гипотрофических рубцов и растягивалась на 3–4 недели, даже при использовании ранозаживляющих мазей [2]. О. С. Озерская (2002) с целью профилактики рецидива рубцов после их дермабразии провела пересадку аутологичных кератиноцитов. Беспрепятственное снятие повязок возможным на 7–8 день, полная эпитализация рубцов наступила в сроки до 14 дней. Таким образом, очевидно значительное ускорение эпитализации при операции дермабразии рубцов с трансплантацией кератиноцитов. Во избежание еще большей гипертрофии и гипер- или депигментации корректировать гипертрофические рубцы агрессивными методами нельзя, а срединные пилинги можно делать только после проведения курса поверхностных пилингов. Что касается келоидных рубцов, то их лучше не подвергать воздействию раздражающих методов, т. к. велика вероятность спровоцировать их дальнейший рост.
Пилинг фруктовыми кислотами. Во время пилинга происходит отшелушивание ороговевших клеток кожи, стимуляция процессов регенерации ее глубокого слоя. Фруктовые кислоты мягко проникают в кожу, не травмируя ее, и стимулируют выработку коллагена и эластина. Благодаря этому повышается упругость кожи, выравнивается рельеф и уменьшается гиперпигментация, что внешне корректирует косметический дефект небольших рубцов.
Химические пилинги. Для небольших, слабо выраженных гипертрофических рубцов химические пилинги лучше провести в два этапа. При этом в ежедневный домашний уход на 21-й день с целью сглаживания рубцовой гипертрофии включают силиконовый дерматологический крем, который создает окклюзионную пленку, защищая кожу от потери влаги, снимает воспаление и эритему, стимулирует репарацию. Параллельно с пилингами можно проводить сеансы мезотерапии с регенерантами и усилителями локальной микроциркуляции. Терапия слабо выраженных гипертрофированных рубцов после курса химических пилингов может быть продолжена топическими препаратами. При выраженных гипертрофических рубцах пилинги проводятся через шесть-восемь месяцев после иссечения патологического рубца или проведенного курса физиотерапии (гальвано-, фонофорез) с гиалуронидазой и гепарином. Курс химических пилингов тоже проводят в два этапа: сначала несколько сеансов мультифруктовых пилингов (гликолевая, салициловая, молочная, лимонная кислоты) один раз в неделю, затем комплексный ретиноловый желтый пилинг. Пилинг выполняют по индивидуальной схеме в соответствии с параметрами рубца и реакцией кожи.
В заключение необходимо отметить, что терапия келоидных и гипертрофических рубцов, при всем многообразии методов лечения, требует строго индивидуального подхода с учетом основных параметров рубца: размеров и длительности его существования.
По вопросам литературы обращайтесь в редакцию.
Ю. А. Галлямова*, доктор медицинских наук
З. З. Кардашова**
* РМАПО, ** РГНКЦ, Москва
Ключевые слова: гипертрофические рубцы, келоидные рубцы, келоидная болезнь, келоид, келоидообразование, лечение келоида, лечение рубцов, профилактика рубцов.
Лечение тиреотоксикоза
Тиреотоксикоз обусловлен избыточной секрецией тиреоидных гормонов щитовидной железой и встречается при многих клинических состояниях. Причинами развития тиреотоксикоза могут быть: диффузный токсический зоб (ДТЗ, болезнь Грейвса, болезнь Базедова); аутоим
Тиреотоксикоз обусловлен избыточной секрецией тиреоидных гормонов щитовидной железой и встречается при многих клинических состояниях. Причинами развития тиреотоксикоза могут быть: диффузный токсический зоб (ДТЗ, болезнь Грейвса, болезнь Базедова); аутоиммунный тиреоидит в фазе тиреотоксикоза; функциональная автономия (токсическая аденома, многоузловой токсический зоб); йод-индуцированный тиреотоксикоз; резистентность к тиреоидным гормонам; ТТГ-продуцирующая аденома; гестационный транзиторный тиреотоксикоз; метастазы рака, продуцирующие тиреоидные гормоны; Struma ovarii; ятрогенный тиреотоксикоз; тиреотоксическая стадия подострого тиреоидита (де Кервена).
При наличии у пациента клинических симптомов тиреотоксикоза, прежде чем приступать к лечению, очень важно точно установить причину его развития, поскольку от этого будет зависеть адекватность выбранного метода терапии.
Гормональными маркерами гиперфункции, равно как и других заболеваний щитовидной железы, являются тиреотропный гормон (ТТГ) и свободный тироксин (св.Т4). В тех случаях когда при исследовании ТТГ оказывается сниженным, а св. Т4 в пределах нормы, проводится определение свободного трийодтиронина (св.Т3) с целью диагностики Т3-тиреотоксикоза (рис.1). На следующем этапе диагностики необходимо установить причину тиреотоксикоза. В медицинской практике нам наиболее часто приходится наблюдать пациентов с аутоиммунными заболеваниями щитовидной железы — ДТЗ и аутоиммунный тиреоидит. ДТЗ обусловлен выработкой тиреостимулирующих иммуноглобулинов (ТСИ), которые связываются с рецептором ТТГ на мембранах тиреоцитов и через активацию циклического аденозинмонофосфата постоянно стимулируют повышенную секрецию тиреоидных гормонов. Исследование антител к рецептору ТТГ (АТ-рТТГ) не только позволяет подтвердить диагноз ДТЗ, но и дифференцировать его с аутоиммунным тиреоидитом (АИТ).
Показания для определения АТ-рТТГ в клинической практике
В практике врача уже стало традиционным определение антител к тиреоглобулину (АТ-ТГ) и к тиреопероксидазе (АТ-ТПО). Выявление этих антител позволяет легко решить проблему диагностики либо в пользу АИТ, либо — ДТЗ. На этот факт следует обратить особое внимание, поскольку АТ-ТГ и АТ-ТПО могут обнаруживаться в достаточно большом количестве как у больных АИТ, так и у пациентов с ДТЗ. Более того, по данным исследований, эти антитела могут выявляться у части здоровых людей и у пациентов с заболеваниями щитовидной железы неаутоиммунного генеза. И наконец, не во всех случаях при АИТ и ДТЗ антитела можно обнаружить. Следовательно, проводить диагностику на основании только одного признака и тем более решать вопрос о целесообразности назначения лечения не представляется возможным. В диагностике АИТ помимо определения АТ-ТПО большое значение имеет ультразвуковое исследование щитовидной железы (УЗИ).
Неравномерное диффузное снижение эхогенности ткани служит надежным признаком АИТ, но тем не менее не позволяет дифференцировать его с ДТЗ, для которого характерным являются те же изменения по УЗИ. Таким образом, диагноз АИТ должен основываться на комплексе клинических и лабораторно-диагностических признаков. УЗИ щитовидной железы позволяет определить объем ткани, наличие узлового образования, что очень важно, поскольку у части пациентов эти показатели могут повлиять на выбор стратегии лечения.
Сцинтиграфия щитовидной железы у больных тиреотоксикозом проводится при подозрении на наличие функциональной автономии (токсическая аденома, многоузловой токсический зоб), загрудинный зоб, нефункциональные участки более 1–1,5 см.
Лечение ДТЗ (болезни Грейвса)
В настоящее время существуют три метода лечения ДТЗ: консервативный; радиоактивным йодом ( 131 I); хирургический.
Каждый из этих методов имеет свои показания, а также противопоказания и должен назначаться каждому пациенту индивидуально.
1. Консервативное лечение
Консервативную терапию назначают больным с небольшим диффузным увеличением щитовидной железы (по объему — 35–40 мл) без симптомов сдавления.
У пациентов с большим объемом щитовидной железы и/или узловыми образованиями по размерам более 1,0-1,5 см, а также с тяжелыми осложнениями тиреотоксикоза консервативную терапию используют в качестве медикаментозной подготовки к хирургическому лечению. При планировании радиойодтерапии пациентам также предварительно назначают консервативное лечение.
На фоне тиреостатической терапии эутиреоидное состояние наступает уже через 3–5 нед от начала лечения. В течение последующих 12–24 мес поддерживающей эутиреоз терапии примерно у 20–40% пациентов развивается ремиссия заболевания.
К сожалению, у части пациентов примерно через год вновь «расцветает» клиника тиреотоксикоза. Таким больным нецелесообразно назначать повторные длительные курсы консервативной терапии. Вероятнее всего, ТСИ продолжают вырабатываться в большом количестве и стимулировать щитовидную железу к избыточной продукции тиреоидных гормонов. В подобных случаях проводят курс медикаментозной подготовки, а затем, в зависимости от размеров и морфологических изменений ткани щитовидной железы, назначают либо терапию 131 I, либо оперативное лечение. Прогноз ремиссии или возможного рецидива тиреотоксикоза после проведения курса тиреостатической терапии можно определить по уровню АТ-рТТГ. Исследование антител проводится перед полной отменой препаратов. Риск рецидива тиреотоксикоза у пациентов возрастает при повышенном уровне АТ-рТТГ, чаще рецидивы наблюдаются в течение первого года после окончания лечения.
Для лечения ДТЗ на протяжении многих лет используются препараты из группы тионамидов: тиамазол (тирозол, мерказолил, тиамазол-филофарм, метизол, метимазол) и пропилтиоурацил (пропицил). C появлением дозировки тирозола 10 мг количество принимаемых таблеток можно уменьшить в 2 раза, что создает дополнительное удобство для пациентов. Механизм тиреостатического действия заключается в подавлении синтеза тиреоидных гормонов на стадиях органификации и комплексирования. Пропилтиоурацил частично подавляет превращение Т4 в Т3 за счет ингибирования 5’-монодейодиназы. Лечение тиреостатическими препаратами начинают с относительно высоких доз: 30–40 мг тиамазола или его аналогов 2–3 приема в день в течение дня или 300 мг пропилтиоурацила — 3–4 приема в день. После достижения эутиреоза дозу постепенно снижают до поддерживающей: тиамазол до 5–10 мг в день, пропилтиоурацил до 50–100 мг 1–2 приема в день (рис). Достижение эутиреоидного состояния оценивается по исчезновению клинических симптомов тиреотоксикоза и уровню св. Т4. Определять уровень ТТГ нецелесообразно, поскольку на протяжении нескольких месяцев он может оставаться подавленным. Дополнительно в лечении ДТЗ используют β-адреноблокаторы, которые подавляют тканевое превращение Т4 в Т3. Пропранолол назначают по 60–120 мг/сут 3–4 приема в день, атенолол — 50–100 мг/сут, конкор — 5–10 мг/сут однократно. В клинической практике существует два варианта назначения тиреостатических препаратов: в виде монотерапии или в комбинации с левотироксином (эутирокс, L-тироксин, тиро-4). В последнем варианте пациенту по достижению эутиреоидного состояния (оценивается по уровню Т4) подключают левотироксин в дозе 25–50 мкг. Исследования показывают, что на фоне комбинированной поддерживающей терапии в течение 18–24 мес достигается более стойкая блокада секреции тиреоидных гормонов.
При лечении тиреостатическими препаратами у пациентов могут развиться побочные эффекты в виде аллергических реакций (зуд, крапивница и др.). Одним из наиболее серьезных осложнений является агранулоцитарная реакция. Поэтому пациентам рекомендуется проводить общий анализ крови в первые 7–10 дней после начала лечения, а в дальнейшем — 1 раз в мес. К другим крайне редким тяжелым побочным эффектам относится тромбоцитопения, острый некроз печени.
2. Терапия радиоактивным йодом
Во многих странах мира радиойодтерапия — наиболее часто рекомендуемый метод лечения как ДТЗ, так и других форм токсического зоба, в частности функциональной автономии. Необходимо отметить, что 131 I назначают больным в любом возрасте (дети, пациенты молодого, среднего и пожилого возраста). Единственным противопоказанием для радиойодтерапии является беременность и грудное вскармливание. Спорным остается вопрос о лечении 131 I пациентов ДТЗ в сочетании с эндокринной офтальмопатией. Согласно результатам рандомизированного исследования, у части больных ДТЗ терапия 131 I способствовала прогрессированию эндокринной офтальмопатии. У пациентов, получающих радиойодтерапию, ремиссия тиреотоксикоза наступает в 90–95% случаев. Рецидив заболевания возможен у 3–5% больных, что требует проведения повторного курса радиойодтерапии. Радиоактивный йод принимают перорально в виде натриевой соли 131 I в растворе или капсулах: 131 I быстро поступает в щитовидную железу, вызывая деструкцию тиреоцитов посредством β-излучения. Чаще всего возникает вопрос о выборе больших или малых доз радиойода. Как известно, большие дозы неминуемо приводят к развитию гипотиреоза, использование же малых доз сопряжено с возможностью сохранения клиники тиреотоксикоза. Многолетние исследования за пациентами показали, что однократная доза радиоактивного йода, рассчитанная на полное разрушение щитовидной железы, излечивает тиреотоксикоз у 90% больных. Применение малых доз сохраняет эутиреоидное состояние в течение 10 лет после радиойодтерапии лишь у 25–30% больных. К сожалению, из-за дефицита 131 I нам довольно редко приходится пользоваться этим методом в лечении больных с тиреотоксикозом.
3. Хирургическое лечение
Показаниями для оперативного лечения больных с тиреотоксикозом служат большие размеры зоба, непереносимость тиреостатиков, рецидив тиреотоксикоза после проведенной консервативной терапии, загрудинно расположенный зоб. При наличии показаний возможно хирургическое лечение в I и II триместрах беременности, которое заключается в проведении субтотальной резекции щитовидной железы с оставлением минимального количества (объема) ткани. Однако нередко возникает проблема с определением этого минимального объема ткани. Если оставить меньше 4 г тиреоидной ткани, то неминуемо разовьется гипотиреоз, и тогда возникает необходимость в назначении заместительной терапии левотироксином. В тех случаях когда ткани оставляют больше 4–6 г, довольно часто после операции сохраняются клинические симптомы тиреотоксикоза, возможно, не столь выраженные. Это состояние иногда называют «ложный рецидив». Большой объем оставшейся после операции тиреоидной ткани создает условия для продолжения избыточной секреции тиреоидных гормонов под стимулирующим влиянием ТСИ. Подобная хирургическая тактика, с одной стороны, повышает риск развития осложнений, в частности мерцательной аритмии, а с другой — нередко заканчивается повторной операцией. Согласно вышеизложенному, если пациенту показано оперативное лечение, то целесообразно проводить максимально субтотальную резекцию щитовидной железы, оставляя не более 3 мл ткани. Безусловно, это требует высокой квалификации хирурга, поскольку, как известно, оперативное лечение сопряжено с развитием ряда осложнений, таких как парез возвратного нерва, удаление паращитовидных желез. Операцию следует проводить на фоне эутиреоидного состояния, достигнутого с помощью тиреостатической терапии. При непереносимости тиреостатиков используют β-адреноблокаторы или йод (насыщенный раствор калия йодида или раствор Люголя — 8–10 капель в день в течение 10–12 дней до операции).
Лечение аутоиммунного тиреоидита в фазе тиреотоксикоза
Довольно часто АИТ верифицируется как ДТЗ, поскольку клинические симптомы идентичны, а АТ-ТГ и АТ-ТПО выявляются почти с одинаковой частотой при одном и другом заболевании. Определение АТ-рТТГ в настоящее время пока еще доступно не во всех городах России. Лечение тиреотоксической стадии АИТ проводится чаще консервативно (при отсутствии аргументированных показаний в пользу оперативного вмешательства), при этом в терапии используют β-адреноблокаторы или же их комбинацию с тиреостатическими препаратами. Следует заметить, что тиреотоксикоз на фоне АИТ имеет некоторые особенности: быстрый эффект при приеме тиреостатических препаратов с развитием медикаментозного гипотиреоза; в ряде случаев волнообразное течение заболевания со сменой состояний тиреотоксикоза и эутиреоза.
Лечение функциональной автономии (токсическая аденома, узловой и многоузловой токсический зоб)
Пациентам с тиреотоксической формой функциональной автономии назначают тиреостатические препараты (тирозол, мерказолил, тиамазол-филофарм, метизол, метимазол, пропицил) с целью подготовки к оперативному лечению. В нашей стране из-за дефицита лечебного 131 I больных с функциональной автономией оперируют, хотя во многих странах мира основным методом лечения этих состояний является радиойодтерапия. Автономные участки тиреоидной ткани хорошо захватывают радиойод, который разрушает только эти участки ткани щитовидной железы. Большинство пациентов в дальнейшем переходят в эутиреоидное состояние. Радиойодтерапия предпочтительна особенно у больных пожилого возраста. К операции прибегают при большом объеме автономной ткани щитовидной железы (более 3 см в диаметре).
ТТГ-индуцированный тиреотоксикоз (резистентность к тиреоидным гормонам и ТТГ-продуцирующая аденома гипофиза)
Синдром генерализованной резистентности встречается довольно редко (в литературе описаны около 600 случаев). В связи с тем что у человека чувствительность органов и тканей к тиреоидным гормонам неодинакова, у одного и того же пациента могут развиваться как эутиреоидное, гипотиреоидное, так и гипертиреоидное состояния. Резистентность периферических тканей способствует компенсаторному повышению секреции тиреоидных гормонов, сохраняя, таким образом, эутиреоидное состояние. Если гипофиз оказывается более резистентным по сравнению с периферическими тканями, то развиваются клинические симптомы тиреотоксикоза, которые очень трудно поддаются медикаментозному лечению. Исследования показали, что лечебным эффектом обладает 3,5,3’-трийодтироуксусная кислота. Особенностью этого синдрома является отсутствие подавления ТТГ даже при использовании сверхбольших доз L-Т4, поэтому снижение ТТГ с помощью тиреоидных гормонов абсолютно неэффективно. При обнаружении ТТГ-продуцирующей аденомы гипофиза показано оперативное лечение.
Подострый тиреоидит (де Кервена) развивается спустя некоторое время (4–6 нед) после перенесенной вирусной инфекции. В течении подострого тиреоидита различают тиреотоксическую стадию, которая сменяется гипотиреоидной стадией, а затем в большинстве случаев тиреоидная функция полностью восстанавливается. Назначение β-адреноблокаторов (пропранолол, атенолол, бетаметазон) снимает симптомы тиреотоксикоза, применение препаратов из группы тионамидов не требуется. Пациентам рекомендуется лечение глюкокортикоидами. Преднизолон назначают по 30–40 мг ежедневно в течение 2–3 нед с последующим постепенным снижением дозы на 5 мг в нед. Возможен и другой вариант назначения глюкокортикоидов — 30–40 мг ежедневно в течение 10–12 дней с последующим переводом на прием через день в этой же дозе на протяжении 6–8 нед. Прогноз заболевания, как правило, благоприятный.
Нередко в кардиологической практике пациентам с нарушениями ритма назначают ритмиодарон, амиодарон, кордарон, седакорон. Следует отметить, что эти лекарственные средства способны изменять уровень тиреоидных гормонов у исходно эутиреоидных пациентов. Более чем у 50% больных, принимающих постоянно амиодарон, повышен уровень Т4 (в среднем на 44% по сравнению с базальным уровнем за счет нарушения превращения Т4 в Т3). Следовательно, изолированное повышение Т4 при терапии амиодароном нельзя интерпретировать как диагностический признак тиреотоксикоза. Тем не менее примерно у 5–20% пациентов эти препараты вызывают гипертиреоз, который обычно сопровождается дальнейшим повышением уровня Т4 на фоне значительного снижения уровня ТТГ с развитием симптомов тиреотоксикоза. Наиболее информативный контроль функции щитовидной железы при длительной терапии амиодароном или кордароном оказывается при условии определения ТТГ. Пациентам с «амиодароновым» тиреотоксикозом к терапии подключают β-адреноблокаторы.
Тиреотоксикоз при беременности повышает риск выкидыша, преждевременных родов и рождения плода с малой массой тела. У женщины при этом чаще развивается токсикоз, а в ряде случаев сердечная недостаточность. Одной из наиболее распространенных причин тиреотоксикоза у беременных женщин является ДТЗ. Оптимальным вариантом при его развитии на фоне беременности является ее прерывание. Однако если женщина настаивает на сохранении беременности, то обычно назначают пропилтиоурацил в дозе 25–50 мг в два приема, поскольку при приеме мерказолила у плода иногда наблюдается дефект кожи на голове. Кроме того, пропилтиоурацил имеет более короткий период полужизни и вызывает меньше осложнений по сравнению с тионамидами. В случае использования тионамидов следует назначать минимально эффективные дозы (5–10 мг тирозола в сут) с ежемесячным контролем свободных фракций тиреоидных гормонов. Большие дозы препаратов могут привести к развитию зоба и гипотиреоза у плода. Слабое стимулирующее действие на щитовидную железу оказывает хорионический гонадотропин (ХГ), концентрация в крови которого на ранних сроках беременности возрастает.
У незначительного числа беременных женщин именно ХГ способствует развитию транзиторного тиреотоксикоза. Это состояние не требует лечения. Относительно тяжелый тиреотоксикоз может наблюдаться при пузырном заносе или хориокарциноме.
В этих случаях пузырный занос удаляют или принимают меры, направленные на хориокарциному.
Послеродовый тиреоидит развивается спустя 1–3 мес после родов. Симптомы тиреотоксикоза носят транзиторный характер, сменяясь в дальнейшем гипотиреозом со спонтанной ремиссией через 6–8 мес. Транзиторная стадия тиреотоксикоза не требует лечения, а в гипотиреоидной стадии назначают левотироксин в дозе, которая способствует нормализации ТТГ.
Л. В. Кондратьева, кандидат медицинских наук, доцент
РМАПО, Москва
Как наладить жизнь после удаления простаты
Операция на этом органе обязательно изменит жизнь мужчины. Главные перемены, безусловно, в лучшую сторону. Это избавление от боли, восстановление мочеиспускания, а при раке простаты I–II стадии — полное исцеление. Но будут и неприятные последствия, которые придётся переждать, в некоторых случаях — приспособиться к ним.
Общие последствия после операции
Удаление простаты делают под наркозом. После выхода из него возможны:
Эти проявления полностью прекращаются через несколько дней. Врачи помогают пережить период побыстрее: назначают анальгетики, мочегонные лекарства, антибиотики для профилактики инфекции.
Физиологические последствия удаления простаты у мужчин
Свободное мочеиспускание восстанавливается не сразу. Ткани мочеиспускательного канала после операции припухают.
У мужчин до 60 лет обычно через 2–3 дня убирают и катетер, и мочеприемник. В сложных случаях — при старшем возрасте или после обширной операции, их могут оставить на несколько недель. Со временем мышцы восстанавливаются и выделение мочи приходит в норму.
На фото: ножной мочеприемник
Опасные осложнения — кровотечение, водная интоксикация, встречаются очень редко. Врачи успешно справляются с ними, но выписка из больницы может затянуться.
Лапароскопическая простатэктомия: последствия
Эта методика — самая распространённая в нашей клинике. Осложнения после неё редки, неприятные последствия непродолжительны. Прооперированный мужчина быстро восстанавливается.
Лапароскопический метод противопоказан после лучевой терапии, переломов тазовых костей, при ПСА меньше 10 нг/мл и спайках между органами малого таза.
Последствия удаления аденомы простаты
Проявления общие, их продолжительность зависит от возраста пациента, выбранного метода операции. Могут быть осложнения:
Обычно это результат несоблюдения режима активности в первые дни после выписки.
На фото: резекция простаты через эндоскоп
Последствия простатэктомии при раке простаты
Чтобы избавиться от раковых клеток, нужно полное удаление простаты, окружающих тканей, паховых лимфоузлов. Случаются:
Эти недуги поддаются лечению в стационаре. После выписки назначается реабилитация.
Возможна ли сексуальная жизнь после удаления простаты
У большинства мужчин потенция после операции восстанавливается. Исключение — нарушение мужской силы после тотальной простатэктомии, пожилой возраст.
После простатэктомии назначают воздержание на три месяца. В большинстве случаев за этот период нервы и кровоток полностью приходят в норму. Иногда требуется больше времени, и врачи разрешают использовать Виагру или Сиалис.
Изредка бывает, что семя не изливается наружу, а забрасывается в мочевой пузырь. Состояние неопасно для здоровья и быстро излечивается вибромассажем.
На фото: вибромассажёр
Рекомендации после простатэктомии
Восстановление функций и улучшение эрекции зависит от соблюдения послеоперационных рекомендаций:
Чтобы узнать, какой будет операция на простате, можно ли её отсрочить или заменить на другое лечение — записывайтесь на консультацию уролога. В клинике урологии имени Р. М. Фронштейна Первого МГМУ имени И. М. Сеченова вам помогут пройти лечение и реабилитацию.
Послеоперационные нарушения функции пищеварительного тракта
Рассматриваются патогенетические и клинические аспекты состояния пищеварительной системы в раннем послеоперационном периоде.
Нарушение перистальтики в ближайшем послеоперационном периоде является стандартной ситуацией для абдоминальной хирургии и возникает не менее чем у 90% больных. Несмотря на это ряд авторов сообщает о том, что на фоне мультимодального подхода к ведению больных в послеоперационном периоде собственно илеус (динамическая кишечная непроходимость) возникает не более чем у 5% пациентов. Дисфункция пищеварительного тракта является более широким понятием, чем послеоперационный парез, и включает в себя широкий диапазон изменений, зависящих степени хирургической агрессии. Относительно небольшое число иследований включает пациентов с нарушениями функции пищеварительной трубки после экстраабдоминальных оперативных вмешательств. Тем не менее в ряде рандомизированных исследований было продемонстрировано, что экстраабдоминальные оперативные вмешательства сопровождались нарушениями функции пищеварительного тракта, что проявлялось невозможностью полного энтерального питания на протяжении 7 суток у 42 – 51% пациентов. При этом именно нарушение функции пищеварительного тракта являлось основным статистически значимым фактором развития послеоперационных осложнений, пролонгирования и значительного увеличения стоимости госпитализации. Было установлено, что стоимость лечения пациентов с послеоперационными осложнениями, связанными с дисфункцией пищеварительного тракта (14% от исследуемой группы), составила примерно 50% от всей стоимости лечения всех пациентов исследуемой группы.
Патогенез послеоперационной дисфункции пищеварительного тракта представляет собой целый комплекс различных факторов. Синдром энтеральной недостаточности объединяет в себе несколько взаимосвязанных и протекающих последовательно или параллельно патологических процессов в пищеварительном тракте, а именно: нарушение моторики пищеварительной трубки, нарушение внутрипросветного и пристеночного пищеварения, нарушение абсорбции питательных веществ, возникновение феномена бактериальной транслокации. Указанные патологические процессы являются закономерным следствием изменений нейрогуморальной регуляции, системной дисциркуляции и воспаления, развивающихся в ходе ответной реакции на операционную травму. Заметим однако, что дискуссия о патогенезе послеоперационной дисфункции пищеварительного тракта продолжается и в настоящее время, что подтверждается в первую очередь отсутствием четкой доказательной базы в отношении тех или иных лечебных мероприятий.
Традиционно в качестве ведущей составляющей синдрома энтеральной недостаточности у оперированных пациентов рассматривается нарушение моторно-эвакуаторной функции пищеварительного тракта. Исследования, посвященные изучению механизмов возникновения послеоперационного пареза пищеварительной трубки имеют длительную историю. Впервые угнетающее влияние спинальных рефлексов на деятельность кишечника в эксперименте установил еще в 1872 году F. Goltz. В 1899 году в своем классическом труде «The movements and innervation of the small intestine» W. Bayliss и E. Starling показали, что абляция nn. splanchnici может повышать моторную активность кишечника, угнетенную после лапаротомии. Авторы установили данную связь, используя так называемый энтерограф, позволивший им исследовать моторику интактной и поврежденной тонкой кишки в эксперименте. В последующие десятилетия ряд работ подтвердил влияние симпатической нервной системы на возникновение послеоперационного пареза пищеварительной трубки.
С точки зрения современной физиологии нормальная перистальтика является результатом комплекса взаимодействий нервных сплетений пищеварительной трубки, центральной нервной системы, гормональных влияний, локальных факторов, влияющих на гладкомышечную активность. Известно, что перистальтика желудка и тонкой кишки зависит от фазы пищеварения. По сравнению с периодом голодания перистальтика после приема пищи представляет собой набор низкочастотных, с вариабельной амплитудой, несгруппированных сокращений, чьи число, интенсивность и продолжительность зависят от физического состояния и химического состава пищи. Тем не менее и в межпищеварительный период (время голода) так называемый мигрирующий моторный комплекс, впервые описанный J. Szurszewski в 1969году, определяет возникновение периодических сокращений кишечной трубки и тем самым обеспечивает продвижение содержимого просвета кишечника длительное время после приема пищи. У человека подобные сокращения возникают примерно один раз каждые 1 – 2 часа. Мигрирующий моторный комплекс в межпищеварительный период включает в себя четыре фазы. Первая фаза заключается в изменении мембранного потенциала гладкомышечных клеток без мышечного сокращения. Появление перемежающихся мышечных сокращений знаменует переход ко второй фазе. В течение третьей фазы отмечаются максимальные по своей частоте сокращения, следующие за медленными волнами перистальтики (примерно 3 сокращения в минуту для желудка, 11 сокращений в минуту для двенадцатиперстной кишки). Четвертая фаза характеризуется снижением частоты перистальтических волн и возникновением относительного покоя кишечной трубки. Прием пищи нарушает функционирование мигрирующего моторного комплекса с возникновением нерегулярных, различных по частоте и силе сокращений гладкой мускулатуры.
Как известно мышечная оболочка желудка и тонкой кишки представлена тесно ассоциированным клеточным массивом, предполагающим возможность реализации электрофизиологических отправлений. Различают три разновидности электропотенциала мышечной оболочки: потенциал покоя, медленноволновой потенциал и пиковый потенциал, вызывающий гладкомышечные сокращения. При этом пиковый потенциал может возникнуть только при фоновом наличии медленноволнового потенциала, обусловленного активностью кишечного пейсмекера. Мнение об основополагающем и определяющем влиянии гастроинтестинальных гормонов на моторную активность пищеварительной трубки в последние годы подверглось серьезному пересмотру. В настоящее время принято считать, что моторная активность желудка и тонкой кишки определяется комплексом взаимодействий локальных электрофизиологических процессов, нисходящих нервных влияний и действия гастроинтестинальных гормонов.
Толстая кишка, чья основная роль заключается в абсорбции воды и формировании кала, по своей структуре и функционированию от других отделов кишечника. Измерение электрической активности толстой кишки показало наличие нерегулярных импульсов с различной амплитудой. Гладкая мускулатура толстой кишки не содержит достаточного числа специфических межклеточных контактов и поэтому не функционирует как единое целое. В толстой кишке также различают три вида электрической активности: собственно мембранный потенциал, дискретную электрическую активность, представляющую собой периодически возникающие пиковые потенциалы, накладывающиеся на осцилляции мембранного потенциала, и продолжительную электрическую активность, не относящуюся к осцилляциям мембранного потенциала, но определяющую возникновение мышечных сокращений и пассаж пищевых масс.
Хирургические манипуляции на пищеварительной трубке сопровождаются нарушением нормальной базальной электрической активности гладкомышечных клеток желудка и тонкой кишки. В частности в желудке отмечается нерегулярность возникновения пиковой активности и медленноволновой активности. Единственным стимулом перистальтических сокращений кишечника в послеоперационном периоде у пациентов, не получающих энтерально пищевые субстанции, остается мигрирующий моторный комплекс. Поэтому голодание в послеоперационном периоде уже само по себе закономерно влечет наличие минимальной перистальтической активности кишечника.
Установлено, что многие фармакологические агенты, например средства для наркоза, могут оказывать весьма вариабельное воздействие на активность мигрирующего моторного комплекса. Так галотан ингибирует активность мигрирующего моторного комплекса, в то время как энфлюран, напротив — возбуждает. Рассечение париетальной брюшины также уменьшает активность мигрирующего моторного комплекса, а длительное угнетение его активности наблюдается при любых механических воздействиях на кишечник в ходе операции. Вследствие операционной травмы также нарушаются и все три вида электрической активности толстой кишки. При этом восстановление продолжительной электрической активности, определяющей возникновение мышечных сокращений, занимает значительный период времени (около 72 часов после операции) и знаменуется началом отхождения газов и появлением стула. Несмотря на то, что очевидной причиной послеоперационного пареза является сниженная электрическая активность пищеварительной трубки, восстановление электрической активности гладкомышечных клеток не всегда совпадает с разрешением пареза.
В настоящее время известно, что серотонин играет важную роль в регуляции функций желудочно-кишечного тракта. Наибольший запас серотонина в организме находится в желудочно-кишечном тракте, составляя более чем 95 % от серотонина во всем организме. Основная часть серотонина содержится в энтерохроматофинных клетках кишечного эпителия, в пределах которого серотонин синтезируется из L-триптофана и хранится в секреторных гранулах. Серотонин действует как медиатор межнейрональных связей в мышечной оболочке тонкой кишки. Серотонин, выделяемый из энтерохроматофинных клеток, в ответ на химическую или механическую стимуляцию, воздействует на желудочно-кишечную моторику и кишечный транспорт электролитов. Перистальтика различных отделов кишечника координируется нейронами тонкокишечной нервной системы, которые после активации серотониновых механизмов продуцируют другие медиаторы. Помимо этого серотонин, находящийся в энтерохроматофинных клетках, регулирует рост соседних эпителиоцитов и может замедлять кишечное поглощение сахара и L-альфа-аминоизокапроновой кислоты (И.А. Соловьев, 2013).
В 2003 году А.П. Симоненков и соавт. представили патогенетическую концепцию серотониновой недостаточности как ключевого фактора развития синдрома энтеральной недостаточности, в том числе и в послеоперационном периоде. Согласно данной концепции, дисфункция гладкой мускулатуры, возникшая в результате нарушения взаимодействия серотонина с его рецепторами, ведет к нарушению эндогенной вазомоторики, нарушению микроциркуляции, к возникновению локальной и региональной гипоксии, повреждению и некрозу тканей. На основании экспериментальных и клинических исследований установлено, что при патологических состояниях в организме увеличивается количество лигандов серотониновых рецепторов. Антагонисты серотонина при взаимодействии с серотониновыми рецепторами вызывают паралич гладкой мускулатуры. Агонисты напротив вызывают спазм гладкой мускулатуры. Согласно данной концепции дисфункция гладкой мускулатуры, возникшая в результате нарушения взаимодействия серотонина с его рецепторами, ведет к нарушению эндогенной вазомоторики, нарушению микроциркуляции, к возникновению локальной и региональной гипоксии, повреждению и некрозу тканей. В дальнейшем миоциты оказываются неспособными к восприятию нервных импульсов ввиду выраженных метаболических сдвигов и внутриклеточных электролитных нарушений. Всё это ведёт к растяжению кишечных петель и повышению внутриполостного давления, приводя к повреждению, как всей пищеварительной системы, так и других функциональных систем гомеостаза.
Оксид азота (NO) в настояще время рассматривается как наиболее значимый нехолинергический и неадренергический ингибитор мышечной активности пищеварительной трубки. Считается, что свое ингибирующее действие NO оказывает внутри кишечных нейронов вследствие активизации NO-синтетазы. В экспериментах показано, что антагонист вазоактивного интестинального пептида, субстанция Р, и ингибиторы NO-синтетазы, достоверно усиливают кишечную перистальтику. Кальцитонин ген-связанный пептид присутствует в афферентных нейронах пищеварительного тракта, а также в интерстициальных рецепторах. Показана роль кальцитонин ген-связанного пептида в замедлении перистальтики и, в частности, в задержке эвакуации из желудка. Предполагается, что высвобождение кальцитонин ген-связанного пептида стимулируется операционной травмой и реализуется в замедлении перистальтики, что подтверждается влиянием антагонистов рецепторов данного медиатора или специфических моноклональных тел к нему на активизацию моторной активности пищеварительной трубки.
Эндогенные опиоиды, в большом количестве высвобождаемые в ответ на операционную травму, также рассматриваются как фактор возникновения послеоперационного пареза. Их тормозящий эффект на моторную активность желудка и кишечника реализуется посредством активации мю-опиоидных рецепторов. Так энкефалин вызывает угнетение желудочной и кишечной перистальтики и считается одним из факторов возникновения послеоперационного пареза.
Как обсуждалось выше кортикотропин-релизинг фактор (КРФ) является одним из ключевых медиаторов любой стрессовой реакции организма. Установлено, что КРФ и КРФ-связанный пептид индуцируют задержку эвакуации из желудка и ингибируют кишечную перистальтику, создавая картину, аналогичную послеоперационному парезу. При этом замедление перистальтики не зависит от приема питательных субстанций как энтерально, так и парентерально. В эксперименте было показано, что введение антагонистов КРФ-рецепторов перед оперативным вмешательством исключает возникновение пареза даже в случае механического воздействия на кишечник как минимум в течение 3 часов после операции. Отмечено повышение плазменного уровня КРФ в ответ на операционную травму, однако место синтеза данного медиатора до настоящего времени не установлено. Известно лишь, что данный пептид имеется в мозговом слое надпочечников, а активность чревных нервов и гормональная стимуляция катехоламинами является триггером к его высвобождению в кровоток. Отмечено также, что вазопрессин, выделяемый в ответ на физический стресс, может способствовать высвобождению КРФ.
В 2001 году N. Schwarz в эксперименте установил факт увеличения экспрессии циклооксигеназы 2 типа (ЦОГ-2) в тканевых макрофагах и нейронах кишечной стенки после механических манипуляций на кишечной трубке, что сопровождается увеличением концентрации простагландинов в перитонеальной жидкости и в плазме. При этом повышение концентрации простагландинов коррелирует со степенью снижения моторной активности кишечника, а ингибиторы ЦОГ-2 восстанавливают моторику кишечной трубки.
Как указывалось выше целый ряд средств анестезиологического пособия оказывают выраженное влияние на послеоперационные изменения моторики пищеварительного тракта. Известно, что средства для наркоза оказывают наибольшее ингибирующее влияние на моторику толстой кишки, что связано с особенностями ее автономной иннервации, а именно — с отсутствием плотных интрацеллюлярных контактов в гладкомышечном слое. Задержка эвакуации из желудка наиболее часто наблюдается при длительном воздействии препаратов, используемых при проведении нароза, таких как атропин, галотан, энфлюран.
Нарушение моторики пищеварительной трубки, а именно – возникновение ее пареза, определяет нарушение пассажа химуса, возникновение внутрипросветного дисбаланса его жидкой и газовой фаз, влекущего за собой, помимо нарушения всасывания, изменение микробной флоры кишки и проницаемости кишечной стенки.
Согласно патогенетической концепции, изложенной И.П. Колесник (2007), непосредственно после возникновения пареза пищеварительной трубки, несмотря на глубокое угнетение ее моторной функции, вследствие сохранности гемоциркуляции в кишечной стенке скопления газов и жидкости в просвете кишки не происходит. При этом процессы всасывания, моррфологическая структура эпителиоцитов слизистой оболочки тонкой кишки и микроциркуляции в кишечной стенке не нарушены. При сохранении пареза нарушение абсорбции начинается с угнетения всасывания сначала газов, а затем воды, электролитов и мономеров основных питательных веществ. Происходит растяжение кишечных петель и скопление в просвете кишки больших объемов газа и жидкости. Морфологические исследования выявляют выраженные изменения со стороны эпителия ворсинок и сосудов микроциркуляции, что проявляется нарушением оттока из ворсин по венам и лимфатическим сосудам, что при сохранности артериального притока ведет к увеличению фильтрационной секреции в просвет кишечной трубки и нарушению всасывания. Данный процесс принято обозначать термином «внутрипросветная секвестрация жидкости». В дальнейшем прогрессирование нарушения моторной и эвакуаторной функции приводит к нарушению всасывания газов и дальнейшему повышению внутрикишечного давления. Когда величина последнего достигает уровня диастолического давления, прекращается всасывание жидкости, что в свою очередь обуславливает дальнейшее растяжение кишечных петель и нарушение артериальной перфузии кишечной стенки.
Возникновение ишемии пищеварительной трубки в послеоперационном периоде является закономерным следствием системной дисциркуляции и по мнению целого ряда авторов играет решающую роль в развитии синдрома энтеральной недостаточности. К основным причинам ишемизации стенки кишечника (вообще и в послеоперационном периоде — в частности) относят системное токсическое влияние медиаторов воспаления (цитокины, активированные нейтрофилы, свободные кислородные радикалы), нарушение микроциркуляции и периферического шунтирования крови (нарушение реологии, чрезмерный выброс цитокинов и вазоактивных веществ, активация эластиназы), системные нарушения кровоснабжения кишечника (централизация кровообращения, артериальная гипотония, снижение сердечного выброса), анатомические особенности кровоснабжения слизистой кишечника («феномен шпилькообразной петли и сепарации плазмы»), открытие артериоло-венулярных шунтов и выключение из кровообращения части микрососудистой сети, перивазальные изменения в виде отека тканей, лейкоцитарной инфильтрации и микрогеморрагий.
Очевидно, что перфузия кишечной стенки ухудшается по мере повышения внутриполостного кишечного давления. А.А. Курыгин и совт. (2007) указывают на то, что критическое давление в просвете кишки составляет 30 мм рт. ст. При повышении давления до 40-60 мм рт. ст. почти вся кровь минует интрамуральную капиллярную сеть и шунтируется в венозное русло. При этом нарушения регионарного кровообращения и микроциркуляции ведут к недостаточной доставке кислорода и энергетических субстратов к тканям стенки кишки, в результате чего развиваются вторичная тканевая гипоксия и глубокие нарушения метаболических процессов. Ишемия приводит к анаэробному метаболизму, ацидозу, исчерпанию энергетических запасов клетки и необратимым её изменениям. Снижается активность дыхательных ферментов клетки, уменьшается образование макроэргов. Активизируются распад тканевых липидов, катаболизм белков, дезаминирование и переаминирование аминокислот. Нарушение процесса окислительного фосфорилирования, который происходит в митохондриях, может приводить к переходу клетки на анаэробный метаболизм даже в присутствии кислорода. На сегодняшний день общепризнанной является точка зрения, согласно которой максимальное повреждающее действие на ткани оказывает не столько ишемия, сколько феномен реперфузии. В условиях восстановленного кровотока в присутствии кислорода фермент ксантиноксидаза преобразует гипоксантин в ураты и кислородные радикалы (О2‾, ОН+), запускающие процесс перекисного окисления тканей. Причем, это явление происходит не только при абсолютной, но и на фоне относительной гипероксии. Происходят активация перекисного окисления липидов, приводищее, в первую очередь, к повреждению клеточных мембран, состоящих из фосфолипидов. Перекисное окисление белков вызывает инактивацию ферментов; углеводов — деполимеризацию полисахаридов, составляющих основу межклеточного вещества. Кроме того, при реперфузии повреждающим механизмом является перемещение ионов кальция внутрь клетки. При этом разрушаются рибосомы с последующим нарушением синтеза белка и АТФ, развивается вазоспазм, активируется метаболизм арахидоновой кислоты, что приводит в результате к усилению расстройств микроциркуляции и нарушению проницаемости мембран. По А.П. Зильберу (1995) возросшая в условиях ишемии осмолярность тканей (на 40—50 мосм) после восстановления кровотока способствует привлечению воды в чрезмерно большом количестве, что неизбежно приводит к развитию отека тканей.
Морфологическими проявлениями нарушения гемоперфузии кишечной стенки является разрушение микроворсинок щеточной каймы, гликокаликса и самой цитоплазматической мембраны с выходом в просвет кишки цитоплазматических органелл и включений, а также к расширение межклеточных контактов и разрыхлению самой плазмоллемы. При длительной гипоксии кишечной стенки выявляются некроз и слущивание энтероцитов в просвет кишки, в глубокие дистрофические изменения структуры миоцитов и клеток серозной оболочки. При этом возникает утрата эпителиальной целостности слизистой оболочки с формированием эрозий и язв.
Следствием гипоксии кишечной стенки и дистрофических изменений в ее мышечном слое является нарушение проводимости в интрамуральных нервных сплетениях и резкое снижение сократительной способности гладкомышечных клеток. Данная ситуация в еще большей степени усугубляет парез пищеварительной трубки и тем самым усиливает нарушение ее гемоперфузии, замыкая circulus vitiosus.
Нарушение пассажа кишечного содержимого практически сразу же влечет за собой нарушение микробного пейзажа кишечника. При этом имеет место восходящая миграция толстокишечной микрофлоры и избыточная (от 10 4 до 10 12 КОЕ/мл) бактериальное обсеменение тонкой кишки, обозначаемая в литературе как синдром избыточной бактериальной колонизации. Гиперпролиферация условно-патогенных бактерий сопровождается усилением бродильных процессов и повышением газообразования, что определяет дальнейшее повышение внутрипросветного давления с растяжением кишечной стенки. Происходит избыточное образование высокотоксичных веществ: индола, скатола, кадаверина. Дополнительное повреждающее действие на кишечную стенку оказывают и образующиеся в процессе микробного метаболизма аммиак и сероводород. Вследствие гипоксии и нарушения кровообращения подавляется биосинтез муцина и эпителий слизистой повреждается ферментами. Прогрессирующие деструктивные процессы слизистой оболочки, а именно — разрушение слоя слизи и гликокаликса, щеточной каймы и самих энтероцитов, деструкция базальной мембраны и собственной пластинки слизистой, приводят к утрате кишечной трубкой барьерной функции и возникновению феномена бактериальной транслокации. Лимфоидная ткань пищеварительной трубки в норме предотвращает внедрение инфекционных агентов во внутреннюю среду организма. В экспериментах установлено, что при стимуляции моторики усиливается синтез IL-4 и IL-10 собственной оболочкой тонкого кишечника, что увеличивает продукцию IgA на поверхности слизистой и ингибирует внутриклеточную молекулу адгезии — 1 (ICAM-1) сосудистого эндотелия и последующие нейтрофил-ассоциированное воспаление и повреждение. При возникновении пареза кишечной трубки утрачивается антагонистическая активность эпителия по отношению к патогенным микроорганизмам. Усиленное их размножение и активное функционирование нарушают транспорт электролитов и усиливают секрецию в просвет кишки. Происходит адгезия микробов к кишечному эпителию с последующим внедрением в энтероциты, под базальную мембрану и собственную пластинку. При этом экзо- и эндотоксины микробных клеток, сами бактерии и токсичные продукты их метаболизма проникают в лимфатическое русло и кровоток, определяя резкое усугубление системной воспалительной реакции. Нарушение барьерной функции кишечника принято рассматривать как принципиально важное звено в патогенезе синдрома системного воспалительного ответа и полиорганной недостаточности, индуцированных воспалительными цитокинами. В настоящее время именно бактериальной транслокации придаётся ведущая роль в насыщении организма эндотоксином (с включением липополисахаридного комплекса), являющимся основным индуктором развития синдрома системного воспалительного ответа, абдоминального сепсиса и полиорганной недостаточности. Считается, что с интенсивностью бактериальной транслокации связаны характер и выраженность эндогенной интоксикации, развитие и прогрессирование синдрома полиорганной дисфункции.
В результате сочетанного действия вышеуказанных факторов энтеральной недостаточности развиваются имеющие принципиальное значение в нарушении системного метаболизма нарушение полостного и пристеночного пищеварения и нарушение всасывания питательных веществ. Динамическое исследование амилолитической активности слизистой оболочки всех отделов тонкой кишки в ранние сроки после операций большого объема позволило выявить функциональные нарушения процессов полостного, пристеночного и внутриклеточного пищеварения и структурные изменения в стенке органа, обусловленные тяжелыми послеоперационными расстройствами микроциркуляции. При этом первоначально отмечается повышение ферментативной активности слизистой, что многие авторы склонны расценивать как компенсаторно-приспособительный механизм, обеспечивающий усиление переваривания поступающих в пищеварительный тракт нутриентов и всасывания мономеров в критических состояниях. А. М. Уголевым и соавт. (1995) в эксперименте было доказано, что имеет место отрицательная корреляция между повышением активности полостной фракции фермента и одновременным снижением активности фракций фермента щеточной каймы слизистой оболочки тонкой кишки, и наоборот. У больных после резекции желудка увеличивается содержание энтерокиназы и щелочной фосфатазы в кишечном содержимом, а после гастрэктомии активность этих ферментов в тощей кишке в 6-8 раз превышает показатели у здоровых людей. Данные компенсаторные возможности ферментовыделительной функции тонкой кишки зависят от состояния питания организма. У истощенных субъектов с исходными нарушениями деятельности пищеварительной системы значительного увеличения активности ферментов не наступает. Согласно данным, полученным Л.О. Барской и соавт. (2013), уже через 6 часов после операции большого объема выявляется значительное повышение активности полостной фракции амилазы во всех отделах тонкой кишки на фоне явного снижения активности десорбируемых фракций щеточной каймы дистальных отделов органа. По мнению исследователей это следует расценивать как компенсаторно-приспособительную реакцию слизистой оболочки тонкой кишки в ответ на чрезмерное поступление панкреатического сока в полость двенадцатиперстной кишки, тем более что на данном сроке послеоперационного периода структурных изменений в стенке тонкой кишки выявлено не было. Однако к 12 часам послеоперационного периода в двенадцатиперстной кишке на фоне повышенной активности полостной амилазы выявляется значтельное повышение внутриклеточной фракции фермента, что свидетельствует о нарушении прочности связей фермента с мембраной энтероцитов и поступлении его в полость кишки, суммируя эффект нарастания активности поджелудочной фракции амилазы. Кроме этого, нарушаются процессы адсорбции в щеточной кайме, обусловленные ее гипоксическим, ишемическим и реперфузионным повреждением. Однако уже спустя сутки после операции на фоне высокой активности полостной амилазы возрастает активность всех фракций фермента тонкой и подвздошной кишок, а морфологические проявления нарушений микроциркуляции носят неравномерный характер и приходятся на зоны максимального скопления сосудов. Они выражаются деструктивными изменениями слизистой оболочки в местах максимальной плотности микрососудов и нарастанием отека периваскулярных образований собственной пластинки и подслизистого слоя тонкой кишки. Все эти структурные изменения отражаются и на функциональном состоянии щеточной каймы: вследствие резкого уменьшения площади пищеварения снижается адсорбционная способность и угнетаются процессы пристеночного гидролиза полисахаридов. В последующие сутки послеоперационного периода на фоне достаточно высокой активности панкреатической фракции амилазы прогрессирует повышение активности всех фракций щеточной каймы тонкой кишки, что свидетельствует о снижении адсорбционной способности и угнетении процессов пристеночного пищеварения. Данные функциональные изменения имеют структурную основу: в эти сроки наблюдаются деструктивные изменения всех отделов тонкой кишки, а именно поверхностные эрозии слизистой оболочки с отсутствием в них ворсин. К 7-м суткам отчетливо выражены процессы репаративной регенерации кишечных ворсин. Однако данный эпителий морфологически незрел, а значит, и неспособен выполнять свою специфическую пищеварительную функцию в условиях послеоперационного периода. А.А. Курыгин и совт. (2003) считают, что, благодаря компенсаторным процессам, максимальный уровень снижения амилолитической активности в первые дни после операций на проксимальном отделе пищеварительной трубки не превышает 50 %. В течение 10 сут после операции полного восстановления функций энтероцитов проксимального отдела тощей кишки не происходит, однако уровень амилолитической активности позволяет проводить энтеральное зондовое питание не только моно- и олигосахаридами, но и полисахаридами.
Большинство современных исследователей, рассматривая проблему послеоперационной мальдигестии, акцентируют внимание на высокой чувствительности самой тонкой кишки к белково-энергетической недостаточности питания, связанной с ежедневными специфическими потерями питательных веществ из-за необходимости перманентного обновления кишечного эпителия (период полного обновления составляет в среднем 2-3 дня). Известно, что тонкая кишка получает питание не только из системы кровообращения, но и непосредственно из собственного просвета не менее чем на 50%, а толстая — не менее чем на 70%. Энтероциты страдают без поступления важнейших веществ, содержащихся обычно в химусе, при сбалансированной диете, включающей основные нутриенты, а также витамины, витаминоподобные вещества, микроэлементы и антиоксиданты. При отсутствии поступления и расщепления пищевых субстанций в прсвете кишечной трубки формируется еще один порочный круг. Патологический процесс в тонкой кишке при недостаточном поступлении нутриентов в энтероциты характеризуется истончением слизистой оболочки, потерей дисахаридаз щеточной каймы, нарушением всасывания моно- и дисахаридов, уменьшением переваривания и всасывания белков, увеличением времени транспорта содержимого по кишке, заселением верхних отделов тонкой кишки бактериями, что приводит к еще более выраженным трофическим нарушениям в самой слизистой. Клинические наблюдения свидетельствуют о том, что при длительном парентеральном питании возникает выраженная атрофия секреторных желез слизистой, появляется прогрессирующая ферментная недостаточность, нарушается экскреция желчи. При этом помимо слизистой оболочки страдает ассоциированная с кишечником лимфоидная ткань, нарушается биоценоз и усиливается бактериальная транслокация.
Параллельно в патогенез синдрома энтеральной недостаточности включается угнетение резорбции жидкости из просвета кишки, полностью прекращающаяся при повышении внутрикишечного давления примерно до уровня диастолического давления крови. В просвет кишки поступают значительные объемы жидкости. Помимо транссудации, большую роль играет усиленная, так называемая «паралитическая», секреция кишечных желез. В гастродуоденальной зоне она возрастает до 120 мл/час (норма 30-35 мл/час), в тонкой кишке – до 65 мл/час (норма 1,5 мл/час). Вместе с жидкостью в просвет кишки поступает значительное количество электролитов и белка, прежде всего калия и альбуминов из-за относительно небольшого размера их молекул. Принято считать, что снижение абсорбционной способности кишечной трубки связано с цитоплазматической перегрузкой кальцием и истощение запасов АТФ в эпителиоцитах, со сниженной активностью ферментов щеточной каймы, с уменьшением всасывательной поверхности эпителия, а также с гипоальбуминемией. Введение в просвет кишки легкоусваиваемых питательных веществ (олиго- и мономеров) сохраняет запасы АТФ в энтероцитах, защищает от повреждения слизистую и улучшает ее абсорбирующую способность. С другой стороны вследствие повреждения структуры слизистой оболочки тонкой кишки изменяется ее пассивная проницаемость, благодаря чему крупные макромолекулы могут проникать в субэпителиальные ткани, повышается вероятность функционального повреждения межклеточных связей.
Во многом нарушение пищеварения при синдроме энтеральной недостаточности связаны с избыточной бактериальной колонизацией тонкой кишки. При этом бактериальная флора действует как конкурент макроорганизма в метаболизации пищевых субстратов и секрета кишки, нарушая таким образом процессы полостного пищеварения и переваривания пищевых веществ. Кроме того, имеются данные о поражении микробами щеточной каймы и гликокаликса энтероцитов, в результате чего нарушаются процессы мембранного пищеварения и всасывания. Посредством гидролитических ферментов кишечных бактерий происходит замена собственного пищеварения симбионтным и интенсивное образование биологически активных среднемолекулярных пептидов. В свою очередь низкомолекулярные фракции этих соединений, поступая через нарушенный кишечный барьер в кровь и лимфу, оказывают системный провоспалительный эффект и локальное воздействие, провоцируя вазодилатацию и повышение проницаемости капиллярной стенки. Таким образом избыточная бактериальная колонизация значительно усугубляет и без того имеющиеся нарушения полостного пищеварения, переваривания в слоях слизи, мембранного пищеварения и всасывания, которые в свою очередь способствуют прогрессированию гиперпролиферации бактериальной флоры. Следует отметить, что помимо нарушения пищеварительной функции избыточная бактериальная колонизация имеет отношение и к нарушению процесса абсорбции питательных веществ. Нарушение всасывания белков при гиперколонизации возникает вследствие собственно утилизации пищевых белков бактериями, вызванных микробной инвазией функциональных расстройств слизистой оболочки со значительным уменьшением всасывания аминокислот, а также вследствие потери белков при усиленной транссудации. Мальабсорбция углеводов при этом также относится к многофакторным процессам, включающим внутриполостной бактериальный катаболизм и нарушение всасывания. Доказано, что некоторые виды бактерий, особенно В. fragilis, С. perfringens и S.faecalis, содержат протеазы, способные удалять мальтазу из щеточной каймы, а некоторые виды бактероидов образуют протеазы, разрушающие дисахаридазы щеточной каймы энтероцитов человека. Наиболее частым проявлением избыточной бактериальной колонизации тонкой кишки является мальабсорбция жиров, которая клинически проявляется стеатореей, когда с фекалиями выделяется больше жиров, чем поступает с пищей. При наличии способных к деконъюгации бактерий концентрация связанных желчных солей снижается, что собственно и приводит к недостаточному образованию мицелл, мальабсорбции жиров и стеаторее. Нарушение метаболизма жирных кислот в свою очередь определяет нарушение всасывания жирорастворимых витаминов A, D, Е, К.
Очевидно, что в наибольшей степени выраженные нарушения пищеварения отмечаются у пациентов после операций на структурах пищеварительного тракта. Из курса нормальной физиологии нам известно, что кишечное переваривание и всасывание белков, углеводов, жиров и других нутриентов начинается в двенадцатиперстной кишке и почти заканчивается в пределах первых 120–150 см тощей кишки. Тонкая кишка получает дополнительно 6–8 л жидкости ежедневно, 80% которой всасывается в дистальной части подвздошной кишки. Подвздошная кишка является единственным местом всасывания витамина В12 и солей желчных кислот. Только от 1,5 до 2 л жидкости входит в толстую кишку, где все, за исключением 150 мл, реабсорбируется. Данные факты объясняют возникновение умеренной диареи после обширной резекции тощей кишки. И напротив, полная резекция подвздошной кишки приводит к большим расстройствам всасывания, и диарея зависит не от повышенного объема жидкости, входящей в толстую кишку, а и от солей желчных кислот и невсосавшихся жирных кислот, достигающих толстой кишки и вызывающих диарею и стеаторею со значительной потерей жирорастворимых витаминов. Сохранение толстой кишки способствует ферментации растворимых пищевых волокон до короткоцепочечных жирных кислот, таким образом повышая всасывание энергетических субстратов на 5%.
После обширной резекции тонкой кишки возникает значительный дефицит всасывающей поверхности, снижается стимуляция функций поджелудочной железы секретином и холецистокинином, синтез которых в оставшейся после резекции кишке снижается. При резекции дистальных отделов подвздошной кишки с удалением или выключением илеоцекальной области бактериальная флора из толстой кишки легко проникает в тонкую, в результате чего может развиться синдром избыточной бактериальной колонизации тонкой кишки со свойственным ему синдромом мальабсорбции и мальдигестии. Развитию энтеральной недостаточности после резекции тонкой кишки способствует ускорение транзита химуса по укороченной кишке, как было сказано выше, наиболее выраженное после резекции подвздошной кишки.
Безусловно, на функционирование пищеварительного тракта влияют резекция его анатомических образований и те или иные варианты реконструкции пищеварительной трубки. Так M. Chang et al. (2013), анализируя изменения функционирования пищеварительного тракта после гастропанкреатодуоденальной резеции, отметил, что дуоденэктомия не только разрушает согласованную работу мигрирующего моторного комплекса желудка и кишечника, но и нарушает взаимосвязь пищеварительной моторики и панкреатической секреции, циклические колебания уровня гастроинтестинальных гормонов в плазме крови в межпищеварительном периоде. С другой стороны А.А. Курыгин и соавт. (2003) на основании анализа функциональных результатов операций на гастродуоденальной зоне пришли к выводу о том, что действительно как в ранние, так и в отдаленные сроки после резекции желудка всегда имеются те или иные функциональные расстройства тонкой кишки. Эти изменения у разных больных могут касаться различных функций (в первую очередь тех, нарушения которых уже имелись до операции), могут быть выражены в различной степени (нередко на субклиническом уровне), но в большинстве случаев не вызывают значительных диспепсических расстройств благодаря компенсаторным механизмам органов пищеварительной системы.
Таким образом послеоперационные нарушения функции пищеварительного тракта, являясь закономерным следствием нейро-гуморальных составляющих системного ответа на операционную травму, с одной стороны определяют возникновение дефицита экзогенных питательных субстанций, что в свою очередь, усугубляет процессы катаболизма с расходованием эндогенных источников энергии и пластического материала, а с другой стороны — возникновением бактериальной транслокации, продукцией цитокинов и эйкозаноидов способствуют прогрессированию системной воспалительной реакции.
Хирургические методы борьбы с ожирением
Статья проверена специалистами:
Хоженко О.В., главный врач клиники «СОВА»
Тараскин Т.А., врач-хирург клиники «СОВА»
Хроническое многофакторное заболевание ожирение становится бичом современного мира. Уже более 300 миллионов людей на планете столкнулись не просто с лишним весом, но и с чрезмерными жировыми отложениями, ухудшающими как состояние здоровья, так и качество жизни.
Когда консервативные методы малоэффективны, приходится применять инвазивные методы лечения:
Бариатрические операции, направленные на борьбу с лишним весом, считаются самыми эффективными при морбидном ожирении. Достаточно одной операции, чтобы:
Интересно: липосакция и абдоминопластика не являются бариатрическими операциями и не применяются в целях снижения веса.
Показания к бариатрическим операциям
Также хирургическое лечение ожирения рекомендуют людям, у которого выявлены заболевания опорно-двигательного аппарата (коксартроз, гонартроз, остеохондроз): лишний вес негативно влияет на позвоночник и суставы и является фактором развития дегенеративных процессов.
Установка интрагастрального баллона
Методика подразумевает установку в желудке силиконового пузыря, заполненного физраствором. Баллон создает ощущение сытости и насыщения, поэтому человек съедает намного меньше, чем привык.
Малоинвазивное вмешательство, после которого больной сразу может идти домой. В среднем баллонирование обеспечивает потерю порядка 40% лишнего веса (для сравнения, резекция желудка позволяет избавляться до 90% лишней массы тела).
После манипуляции пациент может сталкиваться с тошнотой, рвотой. Поэтому важно соблюдать рекомендации лечащего врача по рациону и графику питания.
Баллон устанавливают на 6 месяцев. За это время человек должен привыкнуть питаться малыми порциями, сбросить вес и в дальнейшем уже самостоятельно его контролировать. Однако часть пациентов возвращается к старым пищевым привычкам, и лишний вес возвращается.
Рестриктивные (ограничивающие) операции
Подразумевают сужение в области верхнего отдела желудочно-кишечного тракта. Тем самым снижается количество съедаемой пищи и уменьшается вес.
В свою очередь рестриктивные операции делятся на:
В клинике «СОВА» успешно проводят бариатрические операции, потому что для этого есть все необходимое современное оборудование, удобный стационар и, конечно, компетентные опытные хирурги.
Основные показания к рекстриктивным операциям:
Такие операции проводятся как первый этап лечения при морбидном и сверхожирении.
Регулируемое бандажирование желудка предполагает установку поверх желудка силиконового кольца, которое разделяет орган на верхнюю (объемом до 30 кубических сантиметров) и нижнюю части. Между обеими частями сохраняется небольшой просвет, благодаря которому пища по-прежнему попадает в нижние отделы желудка. Пищеварительная система функционирует как обычно, просто процесс продвижения пищи значительно замедляется. Достаточно пары ложек твердой пищи, чтобы сигнал о насыщении попал в мозг. Таким образом происходит значительное сокращение порций потребляемой пищи.
Эффективность установки бандажа довольна высока, при этом манипуляций малотравматична (проводится лапароскопическим методом) и имеет мало рисков развития осложнений.
Уменьшающая резекция желудка – это удаление части желудка (порядка 75% от общего объема). Во время операции сохраняют все «рабочие» отделы (кардиальный сфинктер и привратник), но удаляют ту часть желудка, в которой вырабатывается гормон, отвечающий за появление чувства голода и стимулирующий аппетит.
Иногда эту бариатрическую операцию называют «рукавной» или «трубчатой», потому что после нее желудок становится похож на рукав. Объем потребляемой пищи уменьшается до 100 мл за один прием. При этом человек не испытывает голода и не переедает.
Операция показана при II и III степенях ожирения, сопровождающихся метаболическим синдромом, апноэ, легочной или сердечной недостаточностью, сахарным диабетом и прочими патологиями. При таком состоянии человек уже неспособен самостоятельно справиться с ожирением, поэтому приходится прибегать к кардинальным мерам.
Шунтирующие операции
Сложная хирургическая операция, в ходе которой малая часть желудка отделяется от основной и соединяется напрямую с тонкой кишкой. Такие манипуляции позволяют не только сократить вместительность рабочей части желудка, но и уменьшить степень всасываемости питательных веществ.
Результаты шунтирующих операций впечатляют: происходит потеря 70-80% лишнего веса в течение одного-двух лет. Однако нередко возникают осложнения в виде рвоты, тошноты, недостаточности микроэлементов и витаминов.
Комбинированные операции
В результате таких вмешательств значительно уменьшается рабочая часть желудка и сокращается количество всасываемых веществ. Пациент быстро получает чувство насыщения, отказывается от сладкой пищи, и тем самым снижает вес и даже избавляется от сахарного диабета. Но пожизненно приходится принимать витамины и соблюдать диету.
Как выбрать вид хирургического лечения ожирения
Для правильного лечения ожирения необходимо проконсультироваться у врача. Врачи клиники «СОВА» учитывают индивидуальные особенности человека, степень тяжести основного и сопутствующих заболеваний, выявляют истинные причины ожирения и подбирают оптимальный вариант оперативного вмешательства.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Госпитализация для операции. Часть 1 – предоперационная подготовка
4.00 (Проголосовало: 3)
Госпитализация (нахождение пациента в стационаре) обычно состоит из трех основных этапов. Во время первого (предоперационного) этапа выполняются необходимые исследования для подготовки к операции, консультации со специалистами, а также подготовительное лечение (специальное питание, лечение сопутствующих заболеваний). Второй этап – операция. И третий (послеоперационный) этап – восстановление после операции и выписка домой.
Длительность нахождения больного в клинике зависит от вида заболевания и его тяжести, от количества необходимых обследований, типа операции, а также от течения послеоперационного периода.
В связи со стремлением клиник снизить расходы, связанные с нахождением больных в стационаре в предоперационном периоде, в настоящее время имеется тенденция к выполнению многих обследований в амбулаторном порядке. Это означает, что до операции пациент приходит в клинику только для выполнения назначенных исследований, и после этого возвращается домой. После того, как все исследования выполнены, врач назначает день операции, и пациент госпитализируется в клинику накануне (за 1-2 дня до назначенного срока). Во многих странах Европы и США пациенты, которым планируются хирургическое вмешательство, приезжают в клинику рано утром в день операции, проходят небольшую подготовку в специальной предоперационной палате и через 2-3 часа отправляются в операционную. Нахождение больного дома среди близких людей вплоть до дня операции позволяет снизить стресс, связанный с необходимостью хирургического вмешательства.
Предоперационное обследование
После того, как у пациента заподозрен рак толстой кишки, и планируется выполнение операции, требуются еще несколько важных обследований, которые необходимо сделать перед хирургическим вмешательством.
Это обследование ставит перед собой две основные цели. Во-первых, при выполнении нескольких исследований можно определить стадию опухоли и степень ее распространенности. Определение стадии опухоли в предоперационном периоде поможет правильно выбрать тактику лечения. Очевидно, что лечение рака ободочной кишки, при котором имеются метастазы в печень, будет сильно отличаться от лечения небольшой опухоли, которая не выходит за пределы кишечной стенки. Во-вторых, дополнительные исследования помогут оценить общее состояние здоровья и переносимость операции. Так как хирургическое вмешательство является сильным стрессом для организма и способно спровоцировать ухудшение существующих проблем с легкими, сердцем, почками и другими органами, выполнение специальных исследований поможет определить тех пациентов, у которых повышен риск возникновения осложнений со стороны этих органов во время и после операции.
Рентгенография грудной клетки. Основной целью этого исследования является оценка наличия метастазов рака в легкие. Это стандартное исследование, которое с достаточно большой точностью может определить, есть ли в легких опухолевые узлы. Кроме того, с помощью рентгенографии грудной клетки можно выявить признаки заболевания сердца и легких. Поэтому это исследование выполняется стандартно всем пациентам перед большими операциями.
Компьютерная томография (КТ) брюшной полости и грудной клетки. С помощью этого исследования можно оценить состояние печени и брюшной полости на наличие очагов метастазирования опухоли. Если выполняется КТ грудной клетки вместе с исследованием брюшной полости, тогда выполнения обычной рентгенографии грудной клетки не требуется.
Магнитно-резонансная томография (МРТ) малого таза. Это исследование позволяет получить четкие изображения органов малого таза, оценить степень распространения опухоли прямой кишки, поражение лимфатических узлов, вовлечение в опухоль мышц анального канала. В отличие от рентгенографии и КТ при МРТ пациенты не подвергаются действию ионизирующего излучения.
Позитронно-эмиссионная томография (ПЭТ). При этом виде обследования используется контрастное вещество, содержащее радиоактивную форму глюкозы, которая помогает определять места в теле человека, где находится опухоль. Хотя этот метод позволяет с большой точностью определить «скрытые» метастазы опухоли, которые нельзя выявить с помощью КТ или МРТ, в настоящее время ПЭТ не является методом выбора при предоперационном обследовании пациентов колоректальным раком.
Ультразвуковое исследование (УЗИ) брюшной полости. С помощью этого метода можно определить состояние практически всех органов брюшной полости, заподозрить наличие метастазов опухоли в других органах, чаще всего в печени. Также можно оценить состояние почек, поджелудочной железы, желчного пузыря. При невозможности выполнения КТ органов брюшной полости данное исследование является методом выбора для оценки наличия или отсутствия отдаленных метастазов.
Анализы крови. Стандартный набор анализов крови включает: общий анализ крови, биохимический анализ крови и исследование свертываемости крови.
В общем анализе крови оценивается общее количество эритроцитов (красных кровяных клеток), гемоглобина, лейкоцитов (белых кровяных клеток) и тромбоцитов. Эти клетки играют решающую роль в жизнедеятельности организма. Эритроциты, с помощью содержащегося в них гемоглобина, являются переносчиком кислорода и ответственны за снабжение кислородом всех тканей и органов. При раке ободочной кишки из опухоли может происходить кровотечение, поэтому количество эритроцитов у таких пациентов может быть снижено. В тяжелых случаях после операции, а иногда и до операции может потребоваться переливание крови. Так как тромбоциты играют важную роль в нормальном свертывании крови (образовании тромбов), подсчет этих кровяных телец является необходимым исследованием. Если у больного не было в течение жизни эпизодов ненормального кровотечения, такого как обильное носовое кровотечения или кровотечение из десен зубов, скорее всего отклонений в этом анализе не будет. Тем не менее, изучение количества тромбоцитов очень важно для определения возможных рисков кровотечения во время операции.
В составе биохимического анализа крови оцениваются электролиты плазмы, такие как ионы калия и натрия. Уровень этих ионов может быть сильно низким или наоборот высоким у пациентов, принимающих лекарства от повышенного артериального давления или другие препараты. Перед операцией необходимо восстановить нормальный уровень этих ионов в плазме крови.
Профиль свертываемости крови оценивает эффективность образования тромбов, это необходимо знать, так как свертываемость крови может быть нарушена у пациентов с гемофилией или нарушениями других факторов свертывания крови.
Также обязательными анализами, которые делают всем пациентам перед операцией, являются определение группы крови и резус-фактора, так как эти данные могут потребоваться для переливания крови, и определение маркеров инфекционных заболеваний – вирусных гепатитов (В и С), сифилиса, ВИЧ-инфекции. При отсутствии всех этих анализов выполнение операции невозможно.
Электрокардиография (ЭКГ). Это простой скрининговый тест, который позволяет определить функцию сердца. С помощью него можно определить признаки атеросклеротической болезни сердца (сужение артерий сердца), которая является серьезным риском при выполнении операции. ЭКГ-признаки перенесенного инфаркта миокарда или ишемии сердца (недостаток кровоснабжения его отдельных участков из-за недостаточного притока крови) являются признаками атеросклеротического поражения коронарных артерий (артерий сердца). При получении ненормальной картины на ЭКГ может потребоваться выполнение дополнительных исследований, которые назначит Ваш врач или кардиолог.
Что взять с собой в больницу?
Вы должны быть готовы к тому, что Вам придется оставаться в клинике на протяжении нескольких дней. Будьте практичными и руководствуйтесь здравым смыслом. Не берите с собой ценные вещи, модную одежду или большое количество денег. Возьмите с собой небольшую сумку с самыми необходимыми вещами. Вам потребуется компрессионный трикотаж для ног, который помогает снизить риск образования тромбов во время продолжительной операции. Это могут эластичные бинты или специальные компрессионные чулки. Сразу после операции для защиты швов передней брюшной стенки Вам необходимо будет постоянно носить бандаж – это специальный широкий эластичный пояс, который помогает поддерживать мышцы передней брюшной стенки в моменты, когда на нее оказывается сильное давление – когда Вы встаете, кашляете, садитесь или наклоняетесь. Вы будете находиться в постели только в течение одного или двух дней после операции, после этого Вам будет предложено вставать и ходить. Вам может быть удобно носить халат или удобную пижаму, а также тапочки с нескользкими подошвами. После операции в течение какого-то времени из швов может выделяться небольшое количество раневого отделяемого, которое даже через стерильную повязку может испачкать одежду. Поэтому приготовьте два комплекта одежды и не берите дорогие или любимые вещи, так как в больнице они могут испортиться.
Не забывайте такие туалетные принадлежности, как зубная щетка, зубная паста, расческа, дезодорант, духи или одеколон, они помогут Вам почувствовать себя «человеком» после операции. Во время операции пациентам нельзя находиться в контактных линзах, поэтому в день операции не надевайте их, вместо этого лучше одеть очки, а контактные линзы оставьте на время после операции. Перед операцией отдайте ценные вещи и кошелек членам своей семьи, оставьте небольшое количество денег для оплаты за телевидение или телефон. Вам также может пригодиться хорошая книга, несколько журналов или набор для рукоделия, которые помогут Вам скоротать время во время последних дней нахождения в клинике, когда Вы будете чувствовать себя лучше.
Если Вы постоянно принимаете какие-то лекарства (например, против высокого артериального давления или диабета) обязательно возьмите их с собой. Очень важно, чтобы Вы продолжали принимать эти лекарства вплоть до дня операции, если Ваш доктор не назначит Вам что-то другое.
В день накануне операции
Предоперационная подготовка кишечника
Обычно накануне операции, как и перед колоноскопией, необходимо полностью очистить кишечник от стула. Подготовка кишечника важна, так как позволяет уменьшить риск послеоперационных осложнений. Как Вы знаете, в норме в просвете толстой кишки содержится большое количество бактерий. Если эти бактерии во время операции попадут за пределы кишки, например в брюшную полость, это может привести к развитию осложнений. Самым частым видом инфекционных осложнений является нагноение кожной раны, которое может произойти у 5-10% пациентов. У пациентов, которые выполнили полную очистку кишечника перед операцией, риск нагноения раны снижается. Если в результате подготовки по каким-либо причинам полностью очистить кишечник не удалось, повышается вероятность возникновения после операции проблем с кишечным анастомозом (хирургическое соединение между двумя концами кишки), и в брюшной полости может развиться инфекционное воспаление. Поэтому отнеситесь к очистке кишечника со всей ответственностью. Если во время подготовки у Вас возникают проблемы, обязательно сообщите об этом своему врачу. Если во время принятия препарата у Вас возникает тошнота, рвота, Вы не можете принять всю дозу препарата, или если действие препарата не наступает, не ждите следующего утра, когда у Вас назначена операция, обязательно свяжитесь со своим врачом. Возможно, он предложит Вам воспользоваться другим способом подготовки, который легче переносится пациентами.
Существует множество способов предоперационной подготовки кишечника, от традиционных клизм до специальных препаратов, обладающих сильным слабительным эффектом. Ваш врач расскажет Вам, каким способом будет происходить подготовка кишечника к операции и подробно опишет все, что Вам необходимо будет делать. Подготовка кишечника может занимать почти целый день, на протяжении этого времени пациентам нельзя есть ничего твердого, разрешается только жидкая пища (бульоны, кисели, вода, чай).
Лекарства, которые Вы постоянно принимаете
В день накануне операции обязательно принимайте все назначенные Вам лекарства, даже несмотря на то, что во время подготовки кишечника Вам нельзя принимать пищу, а с полуночи – даже жидкости. Но перед этим обязательно узнайте у Вашего врача, какие лекарства Вам можно принимать, какие нельзя, и за какое время до операции нужно прекратить прием определенных лекарств. Попросите Вашего доктора написать Вам график приема лекарств, чтобы Вы нечего не забыли, не полагайтесь только на свою память во время этого волнительного времени.
Примеры лекарств, прием которых Вам нужно обсудить со своим врачом
Лекарственные препараты, которые Вы ДОЛЖНЫ принимать перед операцией. Вам может быть необходимо принять антигипертензивные препараты (лекарства против повышения артериального давления), включая бета-блокаторы, ингибиторы антгиотензин-превращающего фермента и диуретики, утром в день операции, запив их небольшим глотком воды. Антигипертензивные препараты помогают стабилизировать артериальное давление во время операции. Бета-блокаторы уменьшают риск осложнений со стороны сердца у пациентов с атеросклеротической болезнью сердца. Диуретики помогают снизить риск сердечного приступа от переизбытка жидкости. Между тем, диуретики могут вызвать обезвоживание организма, если их применять вместе с препаратами для очистки кишечника. Поэтому, обязательно посоветуйтесь с врачом, следует ли Вам принимать диуретики в день операции.
Лекарственные препараты, которые Вы НЕ ДОЛЖНЫ принимать перед операцией
Консультация с анестезиологом
В день накануне операции с Вами будет беседовать анестезиолог или его помощник, который оценит Ваше состояние, объяснит, какой вид анестезии будет выбран для операции. Обязательно полностью и честно ответьте на все вопросы анестезиолога, это поможет избежать возможные осложнения. Также обязательно задайте все вопросы, которые у Вас есть по поводу предстоящей анестезии. Анестезиолог назначит специальные лекарства, которые Вы получите вечером накануне операции, они помогут Вам снизить волнение перед операцией и подготовить организм к анестезии.
Согласия на операцию и анестезию
Перед операцией Вам потребуется подписать информированные согласия на проведение операции и анестезии, а также на переливание крови.
Операция по уменьшению желудка
Операция по уменьшению желудка требуется тем, кто имеет ИМТ равный 40 кг/м 2 и выше («марбидное ожирение»). Кроме того, самостоятельно похудеть не удастся людям, имеющими проблемы со здоровьем:
Патологии эндокринной системы;
Нарушения обменных процессов в организме.
Дальнейшее сохранение лишнего веса чревато для таких пациентов повышенным риском появления гипертонии, ишемии, инсульта и заболеваниями суставов. При подобных показаниях применяются хирургические методы уменьшения размеров желудка.
Баллонирование желудка
Прогнозируемая эффективность этой манипуляции – потеря 40% от первоначальной массы тела. Операция заключается в установке внутри желудка баллона для временного уменьшения его объёма. Показания к проведению вмешательства – ИМТ более 30-35 единиц. Эта манипуляция проводится под наркозом по аналогии с гастроскопией. В желудок через рот вводят эластичную ёмкость из тонкого силикона. Его наполняют водой, подкрашенной синим цветом. Такая предосторожность необходима для того, чтобы при нарушении целостности пузыря больной смог определить это досадное обстоятельство по цвету своей мочи.
Однако обращаться с такими жалобами к врачу пациентам практически никогда не приходится, так как вероятность подобных инцидентов слишком мала. Для профилактики разрушения стенок силиконовой емкости агрессивной средой желудочного сока пациенты принимают лекарственные препараты, снижающие кислотность желудка.
После выведения из медикаментозного сна пациент может покинуть стационар.
Вероятные симптомы в первые несколько дней после баллонирования:
Привкус резины во рту.
Спустя 5-7 дней адаптация к инородному телу в желудке заканчивается и дискомфорта уже не ощущается. Срок нахождения в желудке баллона – полгода. За это время пациент привыкает обходиться малыми порциями еды, масса тела снижается на 40%. Следующий и заключительный этап – удаление баллона из желудка. Манипуляция проводится под наркозом, под контролем гастроскопа. Емкость протыкают, откачивают из неё жидкость и достают баллон из желудка. Главная задача пациента после баллонирования – не возвращаться к прежним пищевым привычкам, сохранить достигнутые результаты.
Бандажирование желудка
Эффективность этой хирургической манипуляции – возможность лишиться 50% от первоначального веса. Показания к наложению бандажа на желудок – ИМТ выше 30 единиц. Пациенту должно быть больше 18 лет.
Противопоказания к проведению манипуляции:
Детский и подростковый возраст;
Употребление гормональных препаратов;
Аутоиммунные патологии в анамнезе.
Последовательность лапароскопической операции бандажирования:
Пациенту вводят общий наркоз, в брюшной стенке делают 5 проколов.
Под контролем специального оборудования (миниатюрная камера и специальный монитор) вокруг желудка монтируют кольцо-бандаж, застегивают его.
От бандажа проводят трубку с выходом в регулировочный порт на передней стенке грудной клетки под рёбрами.
Спустя 2 месяца через порт вводят в бандаж физраствор и тем самым уменьшают размеры желудка. После операции по уменьшению желудка нужно питаться преимущественно мягкой пищей, маленькими порциями, не запивать еду водой.
Спустя 6 месяцев бандаж сдувают, выводя жидкость через порт наружу.
При возврате лишнего веса процедуру повторяют.
Кольцо необходимо снимать, чтобы облегчить психологическое состояние пациента, вынужденного жить с миниатюрным желудком. Не все могут питаться мизерными порциями пищи, не чувствовать при этом голода и сохранять прежнее самосознание. Даже проведённая предварительно работа со специалистом-психологом не всегда помогает преодолеть подобное испытание.
К сожалению, не все пациенты в состоянии удержать полученные результаты. После возврата к прежнему размеру желудка некоторые прооперированные прибавляют объём своих порций и снова набирают вес.
Гастроэктомия
Правила питания в послеоперационный период:
В течение 2 недель следует питаться жидкой пищей: бульонами, соками;
По истечении этого времени пациент переходит на йогурты и протертые овощные пюре;
Через 5 недель переходят к привычному рациону;
Всю пищу следует тщательно пережевывать;
Для восполнения полезных минералов и витаминов следует принимать комплексные препараты;
Возможно, потребуется приём средств, помогающих переваривать пищу.
Это вмешательство кардинально меняет не только пищевые привычки, но и весь образ жизни человека. Прежний вес уменьшается наполовину, однако вернуть привычный объём желудка уже не получится. Этот психологический дискомфорт удаётся преодолеть не сразу, потребуется помощь специалиста.
Шунтирование желудка
Показания для шунтирования те же самые, что и для гастроэктомии. Шунтирование – это создание нового дополнительного пути в обход желудка при помощи системы шунтов. Во время этой операции полость органа пищеварения делится на 2 части, одна из которых подключается к тонкой кишке, где и всасывается большинство питательных веществ.
Благодаря такой тактике большая часть желудка не задействуется в процессе пищеварения, и насыщение происходит гораздо быстрее, чем прежде.
Операция проходит в 2 этапа:
После выполнения 8 проколов в брюшной стенке хирургом проводится резекция желудка и выкраивание нового органа пищеварения объёмом до 30 мл.
Укорачивается часть тонкого кишечника, интенсивно всасывающего питательные вещества, а оставшийся отрезок кишечника подшивается к усеченному новому желудку.
Тем самым достигается сразу 2 цели – снижается объём употребляемой пищи и усваивается меньше калорий.
Возможные осложнения шунтирования желудка:
Воспаление брюшины вследствие некачественно выполненного шва и просачивания жидкой фракции пищи. Перитонит грозит пациенту летальным исходом.
Появление рубцовой ткани в просвете кишечника, снижение проходимости. Для лечения этого осложнения в просвет кишечника вводят специальный баллон.
Нарушение кровоснабжения ушитой части желудка и образование на ней язв, возникает вследствие курения, стресса, повышенной кислотности.
Появление демпинг-синдрома вследствие превышения допустимого количества углеводов в рационе. Симптомы: боль в эпигастральной области, холодный пот, тахикардия.
Подобные осложнения встречаются крайне редко, так как подобные операции выполняют специалисты высокой квалификации. После шунтирования так же, как и после гастроэктомии, следует восполнять объём минералов и витаминов дополнительным приёмом специальных средств. Особенность этого вида операционного вмешательства – длительный послеоперационный период.
Операция по уменьшению желудка хирургическим путём проводят после тщательного обследования пациента и при отсутствии противопоказаний. Они применяются только в тех случаях, когда остальные средства признаны неэффективными. Чтобы сохранить достигнутые результаты, избежать появления дряблой кожи и мышц, нужно использовать физические нагрузки, принимать витаминно-минеральные комплексы.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Постхолецистэктомический синдром: диагностика и лечение
Желчнокаменная болезнь (ЖКБ) чрезвычайно распространена в цивилизованных странах, в том числе и в России. Особенно высока заболеваемость среди женщин в возрасте 35–40 лет и старше. ЖКБ характеризуется образованием желчных
Желчнокаменная болезнь (ЖКБ) чрезвычайно распространена в цивилизованных странах, в том числе и в России. Особенно высока заболеваемость среди женщин в возрасте 35–40 лет и старше. ЖКБ характеризуется образованием желчных камней в билиарной системе, главным образом в желчном пузыре, и осложнениями, возникающими в связи с прогрессированием патологического процесса.
Основным методом лечения данного заболевания является холецистэктомия. У 25% перенесших холецистэктомию больных или сохраняются, или через некоторое время появляются абдоминальные боли и диспепсические расстройства, требующие лечения. Адекватная терапия больных зависит от правильного понимания патогенеза клинических симптомов, развивающихся после холецистэктомии. Особенности их формирования связаны, с одной стороны, с нарушениями в обмене холестерина, присущими желчнокаменной болезни, с другой — тем обстоятельством, что патологический процесс протекает в новых анатомо-физиологических условиях, т. е. при отсутствии желчного пузыря.
Известно, что удаление желчного пузыря по поводу калькулезного холецистита не избавляет больных от обменных нарушений, в том числе от печеночно-клеточной дисхолии, которая сохраняется и после операции. У большинства больных после холецистэктомии определяется литогенная желчь с низким холатохолестериновым коэффициентом. Выпадение физиологической роли желчного пузыря, а именно концентрация желчи в межпищеварительный период и выброс ее в двенадцатиперстную кишку во время еды, сопровождается нарушением пассажа желчи в кишечник и расстройством пищеварения. Изменение химического состава желчи и хаотическое ее поступление в двенадцатиперстную кишку нарушают переваривание и всасывание жира и других веществ липидной природы, уменьшают бактерицидность дуоденального содержимого, что приводит к микробному обсеменению двенадцатиперстной кишки, ослаблению роста и функционирования нормальной кишечной микрофлоры, расстройству печеночно-кишечной циркуляции и снижению общего пула желчных кислот. Под влиянием микрофлоры желчные кислоты подвергаются преждевременной деконъюгации, что сопровождается повреждением слизистой оболочки двенадцатиперстной, тонкой и толстой кишки с развитием дуоденита, рефлюкс-гастрита, энтерита и колита. Дуоденит сопровождается дуоденальной дискинезией и, в первую очередь, дуоденальной гипертензией с развитием дуодено-гастральных рефлюксов и забросом содержимого в общий желчный проток и проток поджелудочной железы.
В результате формируются дискинезии сфинктера печеночно-поджелудочной ампулы, желчного и панкреатического протоков (сфинктера Одди), а деконъюгированные желчные кислоты обусловливают развитие диареи. Таким образом, у больных с удаленным желчным пузырем имеющиеся клинические проявления могут быть связаны с изменением химического состава желчи, нарушенным пассажем ее в двенадцатиперстную кишку, дискинезией сфинктера Одди, а также с избыточным бактериальным ростом в кишечнике, синдромами мальдигестии и мальабсорбции, дуоденитом и другими патологическими нарушениями в системе пищеварения. Кроме того, у ряда больных могут сохраняться или развиваться вновь органические препятствия для оттока желчи, связанные с проведенной холецистэктомией. Патологические состояния, которые наблюдаются у больных после холецистэктомии, можно разделить на 3 группы.
В настоящее время термином «постхолецистэктомический синдром» принято обозначать только дисфункцию сфинктера Одди, обусловленную нарушением его сократительной функции и препятствующую нормальному оттоку желчи и панкреатического секрета в двенадцатиперстную кишку при отсутствии органических препятствий. При этом предлагается, вместо принятых ранее определений «постхолецистэктомический синдром», «билиарная дискинезия» и др., использовать термин «дисфункция сфинктера Одди».
Клинические проявления дисфункции сфинктера Одди зависят, в первую очередь, от вовлечения в процесс той или иной его структуры. При изолированной дисфункции сфинктера холедоха развиваются билиарные, при преимущественном вовлечении в процесс сфинктера панкреатического протока — панкреатические, а при патологии общего сфинктера — сочетанные билиарно-панкреатические боли. Для дисфункции сфинктера Одди характерны рецидивирующие приступы сильных или умеренных болей продолжительностью 20 и более минут, повторяющиеся в течение 3 и более месяцев. При билиарном типе боль локализуется в эпигастрии или правом подреберье с иррадиацией в спину и правую лопатку, при панкреатическом типе — в левом подреберье с иррадиацией в спину уменьшающаяся при наклоне вперед, при сочетанном типе — имеет опоясывающий характер. Боль может сочетаться со следующими признаками: а) начало после приема пищи; б) появление в ночные часы; в) тошнота и/или рвота.
Однако оценка только клинических симптомов недостаточна для исключения органической патологии билиарной системы. С этой целью используются ряд скрининговых и уточняющих методов (табл.).
Неинвазивные методы, позволяющие предположить дисфункцию сфинктера Одди, включают определение в крови уровня билирубина, щелочной фосфатазы, аминотрансфераз, амилазы и липазы. Лабораторные исследования необходимо проводить во время или не позднее 6 ч после окончания болевого приступа, а также в динамике. Транзиторное повышение в 2 и более раз уровня печеночных или панкреатических ферментов в период не менее чем при 2 последовательных приступах болей является важным в подтверждении дисфункции сфинктера Одди.
Аналогичное значение имеет провокационный морфино-простигминовый тест, когда парентеральное введение препаратов провоцирует развитие болевого приступа, чаще смешанного билиарно-панкреатического типа в сочетании с повышением в крови уровня аминотрансфераз, щелочной фосфатазы, панкреатических ферментов. Однако диагностическая ценность данного теста ограничена его низкой чувствительностью и специфичностью.
При УЗИ важное значение придается расширению холедоха и главного панкреатического протока, которое свидетельствует о нарушении тока желчи и панкреатического секрета на уровне сфинктера Одди. В то же время у 3-4% больных, перенесших холецистэктомию и не имеющих симптомов, отмечается расширение общего желчного протока. Определенное значение имеет ультразвуковое исследование диаметра общего желчного протока с использованием жирных завтраков, стимулирующих выработку эндогенного холецистокинина и увеличивающих холерез. После пробного завтрака измерение диаметра холедоха проводится каждые 15 мин в течение 1 ч. Увеличение его диаметра на 2 мм и более по сравнению с исходным позволяет предположить наличие неполной обтурации холедоха как в результате дисфункции сфинктера Одди, так и из-за органической патологии билиарной системы.
Для оценки состояния панкреатических протоков используется проба с введением секретина в дозе 1 мг/кг. В норме после стимуляции панкреатической секреции секретином при УЗИ отмечается расширение панкреатического протока в течение 30 мин с последующим его уменьшением до исходного уровня. Если проток остается расширенным более 30 мин, это свидетельствует о нарушении его проходимости.
При билисцинтиграфии о наличии дисфункции сфинктера Одди свидетельствует увеличение времени транзита радиофармпрепарата от ворот печени до двенадцатиперстной кишки, при этом оно пропорционально уровню базального давления сфинктера Одди. В то же время при расширенном холедохе данное исследование малоинформативно для оценки функции сфинктера Одди.
К инвазивным методам оценки функции сфинктера Одди относится непрямой способ — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Косвенными признаками повышения тонуса сфинктера Одди являются диаметр холедоха более 12 мм, задержка контраста в холедохе свыше 45 мин. О дисфункции сфинктера главного панкреатического протока свидетельствуют расширение последнего до более чем 5 мм и замедление эвакуации контраста из его просвета. Однако аналогичные изменения могут наблюдаться и при наличии органической патологии.
Наиболее точным методом, подтверждающим дисфункцию сфинктера Одди, является манометрия. При этом возможно канюлирование раздельно холедоха и вирсунгова протока с проведением манометрии их сфинктеров, что позволяет выделить преимущественно билиарный или панкреатический тип расстройств, а также установить этиологию рецидивирующих панкреатитов у больных, перенесших холецистэктомию и папиллотомию. Признаками дисфункции сфинктера Одди при манометрическом исследовании являются:
Манометрия сфинктера Одди показана далеко не всем больным. Выбор данного исследования основывается на оценке тяжести клинических проявлений и эффективности консервативной терапии.
Таким образом, предположить, что речь идет о дисфункции сфинктера Одди можно в следующих ситуациях:
Примерные формулировки диагнозов у больных, перенесших холецистэктомию:
Диагноз: желчнокаменная болезнь, холецистэктомия в 1994 г. (для случаев, при которых отсутствуют клинические симптомы).
Диагноз: дисфункция сфинктера Одди билиарного типа. Желчнокаменная болезнь, холецистэктомия в 1999 г.
Диагноз: хронический рецидивирующий (обструктивный) панкреатит с внешнесекреторной и инкреторной недостаточностью в фазе обострения.
Сопутствующее заболевание: желчнокаменная болезнь, холецистэктомия в 1994 г.
Диагноз: синдром раздраженного кишечника с преобладанием запоров в фазе обострения.
Сопутствующий диагноз: желчнокаменная болезнь, холецистэктомия в 1994 г.
Ведение больных, перенесших холецистэктомию. Цель лечения: восстановить нормальное поступление желчи и панкреатического секрета из билиарных и панкреатических протоков в двенадцатиперстную кишку. Задачи лечения: нормализовать химический состав желчи; восстановить проходимость сфинктера Одди; восстановить нормальный состав кишечной микрофлоры; нормализовать процессы пищеварения и моторику тонкой кишки для профилактики дуоденальной гипертензии.
Для профилактики образования желчных сладжей или камней во внепеченочной билиарной системе рекомендуется:
Медикаментозное лечение дисфункции сфинктера Одди направлено на снятие спазма гладкой мускулатуры последнего. С этой целью используется ряд препаратов, обладающих спазмолитическим эффектом. Нитраты: нитроглицерин используется с целью быстрого купирования болей, нитросорбит — для курсового лечения. Механизм действия нитратов сводится к образованию в гладких мышцах свободных радикалов оксида азота (NO), которые активируют гуамилатциклазу и увеличивают содержание цГМФ, что приводит к их расслаблению. Однако выраженные кардиоваскулярные эффекты, побочные действия и развитие толерантности делают их малоприемлемыми для длительной терапии дисфункции сфинктера Одди.
Антихолинергические средства блокируют мускариновые рецепторы на постсинаптических мембранах органов-мишеней. В результате происходит блокада кальциевых каналов, прекращается вход ионов кальция в цитоплазму гладкомышечных клеток и, как следствие, достигается снятие мышечного спазма. В качестве спазмолитиков используются как неселективные (препараты красавки, метацин, платифиллин, бускопан и др.), так и селективные М-холиноблокаторы (гастроцепин и др.). Однако при приеме препаратов данной группы может наблюдаться достаточно широкий спектр побочных эффектов: сухость во рту, задержка мочеиспускания, нарушения зрения, повышение внутриглазного давления, тахикардия, запоры, сонливость. Сочетание довольно низкой эффективности с широким спектром побочных действий ограничивает применение препаратов этой группы при дисфункции сфинктера Одди.
Блокаторы медленных кальциевых каналов — фенилалкиламины (верапамил, галлопамил), 1,4-дигидроперидины (нифедипин, амлодипин) и бензотиазепины (дилтиазем и др.) закрывают кальциевые («медленные») каналы клеточных мембран, препятствуют входу ионов кальция в цитоплазму клеток гладкой мускулатуры и вызывают ее релаксацию. Препараты обладают многочисленными кардиоваскулярными эффектами, в первую очередь вазодилатирующими, в связи с чем не нашли широкого применения при лечении дисфункции сфинктера Одди. Имеются лишь единичные публикации по использованию нифедипина при дисфункции сфинктера Одди, и целесообразность их применения требует дальнейшего изучения.
Миотропные спазмолитики, механизм действия которых сводится к ингибированию фосфодиэстеразы, или к активации аденилатциклазы, или к блокаде аденозиновых рецепторов, что приводит к снижению тонуса и двигательной активности гладкой мускулатуры. Представителями данной группы препаратов являются дротаверин (но-шпа, но-шпа форте), бенциклан (галидор), дицикловерин (триган-Д), альверин (метеоспазмил) и др.
Основными недостатками препаратов всех вышеуказанных групп являются:
В отличие от них, гимекромон (одестон) обладает избирательным спазмолитическим действием на сфинктер Одди и сфинктер желчного пузыря. Кроме того, препарат не повышает давление в желчных путях, не оказывает влияния на секреторную функцию пищеварительных желез и процессы кишечной абсорбции.
В восстановлении нормального оттока желчи при отсутствии желчного пузыря, наряду с проходимостью сфинктера Одди, большое значение имеет уровень давления в двенадцатиперстной кишке. Если он превышает секреторное давление желчи и панкреатического сока, они будут депонироваться в билиарных и панкреатических протоках с соответствующими последствиями.
В связи с этим разрешение дуоденальной гипертензии считается непременным условием ведения больных с дисфункцией сфинктера Одди. При выборе тактики лечения следует учитывать, что основным патогенетическим механизмом развития дуоденальной гипертензии является избыточное содержание жидкости и газа в просвете двенадцатиперстной кишки в результате бродильно-гнилостных процессов, обусловленных микробной контаминацией.
Для деконтаминации двенадцатиперстной кишки проводятся 1-2 семидневных курса антибактериальной терапии со сменой препарата при очередном курсовом лечении. Препаратами выбора являются: доксициклин 0,1 г 2 раза в день, тетрациклин 0,25 г 4 раза в день, бисептол 960 мг 2 раза в день, фуразолидон 0,1 г 3 раза в день, эрсефурил 0,2 г 4 раза в день, ципрофлоксацин 250 мг 2 раза в день, метронидазол 0,25 г 4 раза в день, интетрикс 1 капсула 4 раза в сутки, реже — левомицетин 0,25 г 4 раза в день.
Подбор лекарственных средств проводится, как правило, эмпирически. При выраженных симптомах диспепсии назначаются сразу 2 препарата, один из которых должен действовать преимущественно на анаэробную микрофлору (например, метронидазол). Одновременно с приемом кишечных антисептиков в ряде случаев назначаются пребиотики: при наличии поносов — хилак форте 60 капель 3 раза в день в течение 1 нед, затем по 30 капель 3 раза в день в течение 2 нед; в случаях преобладания запоров — лактулоза по 1-2 столовые ложки 1 раз в день до нормализации стула.
После окончания антибактериальной терапии показаны пробиотики (препараты, содержащие нормальные штаммы кишечной флоры). Одним из известных представителей группы пробиотиков является бифиформ, содержащий в одной капсуле, покрытой энтерорастворимой оболочкой, энтерококки 107, бифидумбактерии 107 и питательную среду, способствующую их росту в тонкой и толстой кишке. Назначается препарат по 1 капсуле 2 раза в день в течение 2 нед. В комплексе с антибактериальными средствами необходимо назначать алюминийсодержащие буферные антациды (алюгастрин, алюмаг, маалокс, фосфалюгель, смекта и др.). Любой из препаратов принимается по 1 дозе через 1 ч после завтрака, обеда и ужина и перед сном (не сочетаются с хилаком форте). Продолжительность лечения составляет 5–7 дней. Целесообразность использования данных препаратов обусловлена следующими их способностями:
Наличие у большинства больных относительной ферментной недостаточности в результате разрушения пищеварительных ферментов дуоденальной и тонкокишечной микрофлорой, снижения интрадуоденального уровня рН, а также нарушения процесса смешивания их с пищевым химусом является обоснованием назначения ферментных препаратов. При склонности к поносам назначаются препараты панкреатина: мезим форте, креон, ликреаза, панцитрат и другие по 1 дозе 2-3 раза в день в начале еды; при склонности к запорам — комбинированные средства, содержащие панкреатин, желчные кислоты, гемицеллюлозу: фестал, энзистал, дигестал по 1 драже 2-3 раза в день в конце приема еды. Продолжительность лечения индивидуальна и, как правило, не превышает 10 дней.
Приведем ориентировочные схемы ведения больных с дисфункцией сфинктера Одди.
Диагноз: дисфункция сфинктера Одди билиарного типа. Желчнокаменная болезнь, холецистэктомия в 1996 г.
Диагноз: дисфункция сфинктера Одди билиарного типа. Желчнокаменная болезнь, холецистэктомия в 1989 г. Сопутствующие заболевания: хронический катаральный, преимущественно дистальный дуоденит. Синдром избыточного бактериального роста в тонкой кишке.
Таким образом, своевременная и правильная оценка клинической симптоматики, развивающейся у больных после операции холецистэктомии, дает возможность подобрать адекватную терапию и в результате существенно улучшить качество жизни пациентов с заболеваниями гепатобилиарной системы.
По вопросам литературы обращайтесь в редакцию.
П. Я. Григорьев, доктор медицинских наук, профессор, Э. П. Яковенко, доктор медицинских наук, профессор
Н. А. Агафонова, кандидат медицинских наук, А. С. Прянишникова, кандидат медицинских наук
И. П. Солуянова, кандидат медицинских наук, З. В. Бекузарова, А. В. Яковенко, кандидат медицинских наук
РГМУ, Москва
Гастрэктомия (резекция при раке желудка)
Гастрэктомия — операция, во время которой хирург удаляет желудок и соединяет оставшиеся концы пищевода и двенадцатиперстной кишки. Это достаточно сложное хирургическое вмешательство, после него могут развиваться серьезные осложнения. Но в некоторых случаях, например, при раке, гастрэктомия — единственный способ вылечить человека и спасти ему жизнь.
Желудок выполняет многие важные функции. В нем вырабатываются пищеварительные ферменты и соляная кислота, происходит всасывание воды и соли. В области дна и тела желудка находятся особые железы, которые вырабатывают фактор Касла — этот фермент способствует усвоению витамина B12 и предотвращает анемию. Соляная кислота убивает болезнетворные бактерии и не дает им проникнуть в кишечник. Поэтому к гастрэктомии прибегают лишь в случаях, когда нет другого выхода, и польза от операции перевешивает риск возможных осложнений.
Показания к гастрэктомии
Основное показание к гастрэктомии — рак желудка. Но не всякая злокачественная опухоль требует полного удаления органа. К гастрэктомии прибегают, если рак распространился по всему желудку или находится в его верхней части. Вместе с желудком удаляют близлежащие (регионарные) лимфатические узлы, сальник — двойной слой брюшины (тонкой пленки из соединительной ткани, которая выстилает стенки брюшной полости и покрывает органы живота), натянутый между печенью, двенадцатиперстной кишкой и желудком.
Иногда, если опухоль успела сильно разрастись, приходится удалять часть кишки, пищевода, поджелудочной железы, селезенку или другие органы, пораженные раком. Такая гастрэктомия называется комбинированной. Она эффективна лишь в случаях, когда рак распространился в соседние органы ограниченно. При множественных метастазах хирургическое лечение неэффективно.
У некоторых людей встречаются мутации в гене CDH1. Они приводят к наследственному диффузному раку желудка — опасному заболеванию, при котором опухолевые клетки разбросаны по всему органу, из-за этого опухоль очень сложно обнаружить на ранней стадии. Зачастую носителям мутации рекомендуют выполнить профилактическую гастрэктомию.
Очень редко к гастрэктомии прибегают при других заболеваниях:
Противопоказания
Существуют две группы противопоказаний, из-за которых хирург может отказаться от проведения операции:
Позаботьтесь о себе, запишитесь на консультацию сейчас
Внешнесекреторная недостаточность поджелудочной железы у больных после оперативных вмешательств на желудке
Маев И.В., Овлашенко Е.А., Кучерявый Ю.А.
ГОУ ВПО МГМСУ Росздрава
Несмотря на тенденцию последних лет к органосохраняющим операциям, оперативное вмешательство в объеме гастрэктомии и субтотальной резекции желудка на сегодняшний день остается «золотым» стандартом радикального лечения рака желудка, позволяющим при ранних стадиях процесса надеяться на полное выздоровление. Оперативное лечение в подобном объеме также выполняется при синдроме Золлингера-Эллисона, болезни Дьелафуа с преимущественным поражением желудка, некоторых формах лимфом желудка [13, 17, 21, 24]. Современное медикаментозное лечение, включающее эрадикационную терапию инфекции Helicobacter pylori, привело к значительному сокращению плановых оперативных вмешательств в объеме резекции желудка. Однако, в силу тех, или иных обстоятельств, медикаментозное лечение не гарантирует выздоровления от язвенной болезни и предотвращения ее осложнений. Частота ургентных оперативных вмешательств по поводу осложнений язвенной болезни в последние годы в России не снижается.
С одной стороны, отдаленные результаты радикального оперативного лечения по поводу рака желудка все еще оставляют желать лучшего, поскольку у многих пациентов отмечается прогрессирование опухолевого процесса. С другой стороны, не существует другого, более эффективного лечения, поскольку методики неоадъювантного химиотерапевтического лечения широко не внедрены в практическую работу, а сроки начала адъювантного лечения нередко не соблюдаются из-за тяжести пациентов в послеоперационном периоде и потребности в длительной реабилитации. Кроме того, противоопухолевые средства, высоко эффективные при аденокарциономе желудка, пока недоступны.
Объемное хирургическое вмешательство с последующим восстановлением целостности пищеварительной трубки влечет за собой ряд анатомических и функциональных изменений желудочно-кишечного тракта, что в ряде случаев может не вызывать заметных нарушений функции системы пищеварения благодаря ее значительным компенсаторным возможностям. Однако, в большинстве случаев после оперативных вмешательств на желудке возникают так называемые, постгастрорезекционные расстройства, значительно снижающие качество жизни пациентов и требующие адекватной медикаментозной коррекции. Исходя из известной взаимосвязи секреции желудка и гепатопанкреатодуоденальной системы, первичная патология желудка (аденокарцинома, язва и лимфома, пилородуоденальный стеноз и др.) изначально приводит к выраженным нарушениям функции гепатопанкреатодуоденальной системы, которые после оперативных вмешательств могут нарастать и приводить к дисфункции пищеварительной системы в целом. Одним из чрезвычайно важных синдромов, не входящих в спектр широко известных, является внешнесекреторная панкреатическая недостаточность, в значительной степени снижающая качество жизни больных и способствующая развитию трофологической недостаточности.
На качество отдаленных результатов хирургического лечения в значительной степени может влиять фактор функциональной адаптации, который определяется методом реконструкции после резекции желудка и восстановления непрерывности кишечной трубки. Выбор метода реконструкции определяется несколькими факторами, в первую очередь, радикальностью выполненного вмешательства, индивидуальными анатомическими особенностями у каждого пациента, навыками и компетентностью каждого хирурга. Радикальность оперативного вмешательства определяется стадией опухолевого процесса и анатомической локализацией опухоли. Так, при опухолях на ранней стадии и небольших экзофитных опухолях в пилорическом отделе методом выбора является субтотальная резекция желудка с реконструкцией по Бильрот-I [2], которая в функциональном отношении наиболее выгодна (сохраняется пассаж химуса по двенадцатиперстной кишке); в остальных случаях – тотальная гастрэктомия с реконструкцией по Бильрот-II. В Японии среди всех возможных реконструкций ЖКТ после гастрэктомии отдается предпочтение Бильрот-I, в то время как в Европе и Северной Америке предпочтение отдается методике Roux-en-Y, менее благоприятной в функциональном отношении чем Бильрот-I [27].
Краткая историческая справка. Летопись изучения постгастрэктомических расстройств ведется давно, еще с 20-х годов прошлого столетия, когда был предложен термин «Dumping-Stomach» («сбрасывающий желудок») для обозначения расстройств у лиц, перенесших резекцию желудка. Уже позднее появляются многочисленные сообщения на основании отдаленных результатов о различных расстройствах, осложняющих резекцию желудка, особенно в модификации по Бильрот-II, которые C.B.Konjetzny назвал «резекционная болезнь». А.А.Бусаловым в 1951 г. были опубликованы результаты тщательного клинического изучения отдельных резекций желудка у 120 больных: у 35% из них имелись те или иные функциональные расстройства, обусловленные не столь техникой выполнения, сколько самой сущностью оперативного вмешательства.
Эпидемиология. По данным М.Н. Окоемова и соавт., различные патологические симптомы в отдаленном периоде после гастрэктомии выявляются у 31% больных [5]. При этом, хронический панкреатит (ХП) развивался после резекции желудка Бильрот I и Бильрот II в модификации Гофмейстер-Финстерер у 18% и 17% больных, соответственно; реже встречался после стволовой ваготомии и резекции Бильрот I, стволовой ваготомии и резекции по Ру – у 6% и 7% больных, соответственно. О реальной частоте внешнесекреторной панкреатической недостаточности можно только догадываться, поскольку эпидемиологических исследований в этой области проведено не было, а потенциальная ее частота существенно выше, чем частота регистрации признаков панкреатита.
Этиопатогенез. Синдром первичной внешнесекреторной недостаточности поджелудочной железы (ПЖ) обусловлен уменьшением массы функционирующей экзокринной паренхимы ПЖ в результате атрофии и фиброза, либо нарушением оттока панкреатического секрета в двенадцатиперстную кишку (ДПК) в силу блока выводных протоков ПЖ конкрементом, опухолью, густым и вязким секретом [4]. Это характерно для муковисцидоза и поздних стадий ХП (абсолютная первичная панкреатическая недостаточность) или, как правило, патологии большого дуоденального сосочка (относительная первичная внешнесекреторная недостаточность). Вторичные механизмы развития экзокринной панкреатической недостаточности включают случаи, когда в ДПК поступает достаточное количество панкреатических ферментов, которые не принимают адекватного участия в пищеварении за счет недостаточной активации, инактивации, нарушений сегрегации. В основе развития внешнесекреторной недостаточности ПЖ у пациентов после гастрэктомии лежит несколько механизмов, как первичных, так и вторичных [15] (Рисунок 1).
Рис. 1. Основные патофизиологические механизмы развития экзокринной панкреатической недостаточности после гастрэктомии
В ранний период после оперативного вмешательства, занимающий недели и месяцы, доминируют вторичные механизмы; далее могут присоединиться первичные за счет прогрессирования ХП и уменьшения стимулирующих влияний на ПЖ.
В первую очередь, особенно при модификации по Бильрот-II, нарушается адекватное перемешивание химуса с панкреатическим соком и желчью в силу чисто анатомических причин (отсутствие пассажа по ДПК при Бильрот-II или быстрый транзит по ДПК при модификации Бильрот-I). Данный факт наиболее ярко охарактеризован E.L. Bradley и соавт. и назван асинхронной панкреатической моторикой, заключающаяся в нарушении скорости продвижения химуса и экзокринного секрета по кишке [10].
Достаточно быстро присоединяется синдром избыточного бактериального роста (СИБР) в тонкой кишке за счет банального отсутствия желудочного антибактериального барьера и несостоятельности антибактериального барьера в ДПК вне зависимости от методики оперативного вмешательства. Избыточный бактериальный рост в тонкой кишке играет огромную роль в развитии синдрома экзокринной панкреатической недостаточности за счет разрушения бактериями панкреатических ферментов, развития воспаления в эпителии тонкой кишки с последующим постепенным развитием атрофии слизистой (снижение секреции кишечных ферментов и снижение выработки холецистокинина и секретина), нарушение цикла энтерогепатической циркуляции желчных кислот (Рисунок 2). Все вышеперечисленное в комплексе усугубляет имеющую место агастральную и гепатогенную мальабсорбцию, потенцирует развитие или прогрессирование хронического панкреатита по билиарному механизму, способствует прогрессированию экзокринной панкреатической недостаточности за счет уменьшения секреции энтероцитами гастринтестинальных пептидов.
Рис. 2. Значение синдрома избыточного бактериального роста в тонкой кишке в развитии экзокринной панкреатической недостаточности после гастрэктомии
Последний механизм достаточно сложен. Исчезновение S- и I-клеток, секретирующих холецистокинин и секретин, локализованных в антруме, в результате гастрэктомии, и уменьшение их плотности в ДПК в результате атрофии ее слизистой вследствие денервации вагуса, в значительной степени влияет на панкреатическую секрецию. Дефицит секреции секретина приводит к снижению выработки бикарбонатов ацинарными клетками дуктул, что способствует образованию густого и вязкого панкреатического секрета, снижению общего объема с последующим повышением давления в панкреатических протоках. В условиях денервации вагуса и резко нарушенной анатомии желудочно-кишечного тракта, особенно в модификации Бильрот-II, у большинства больных отмечаются элементы синдрома приводящей петли снарушением ее опорожнения, что сопровождается существенным повышением давления в ДПК и спазмом сфинктера Одди, что еще больше способствует росту давления в протоковой системе ПЖ. Недостаточные стимулирующие влияния при дефиците экспрессии холецистокинина приводят к недостаточному содержанию ферментов в панкреатическом соке и уменьшению стимулирующих влияний на моторику билиарного тракта. Данные нарушения в сочетании с последствиями ваготомии усиливают нарушения моторики билиарного тракта, усугубляя поражение ПЖ по билиарному механизму. Дополнительным фактором, уменьшающим секрецию секретина и выработку бикарбонатов, является также снижение или полное отсутствие ацидификации ДПК. Безусловно, степень тяжести нарушения секреции гастроинтестинальных гормонов зависит от типа примененной реконструкции (создание резервуара, включения ДПК, без включения ДПК) [19] (Рисунок 3).
Рис. 3. Виды реконструкций после тотальной гастрэктомии: Roux-en-Y (A), создание резервуара (B) и создание резервуара без выключения двенадцатиперстной кишки (C) (по Kalmar K. и соавт., 2006 [19] ).
Рис. 4. Значение факторов самого оперативного вмешательства (гастрэктомии или резекции желудка) и ваготомии в развитии экзокринной панкреатической недостаточности
Синдром экзокринной панкреатической недостаточности помимо факторов, непосредственно связанных с удалением желудка или его большей части, также обусловлен сопутствующей гастрэктомии или резекции желудка ваготомией (Рисунок 4) из-за уменьшения стимулирующих влияний на секрецию панкреатического сока, желчи, кишечного сока, нарушений моторики билиарного тракта и начальных отделов тощей кишки, нарушений микроциркуляции в ПЖ и других органах, иннервируемых вагусом. Ваготомия оказывает прямое тормозящее действие на функцию ацинарного аппарата ПЖ и снижение реакции ПЖ на пищевые и сокогенные раздражители [3]. Следовательно, ваготомия в результате прямого (нейрогенного) и опосредованного (снижение плотности I- и S-клеток) снижения стимулирующих влияний на ПЖ и нейрогенно-обусловленных микроциркуляторных нарушений в ПЖ способствует прогрессированию ХП или развитию ХП de novo. Косвенно доказывают возможность прогрессирования ХП с экзокринной панкреатической недостаточностью у пациентов после гастрэктомии результаты экспериментальных исследований, в которых было доказано развитие нарушений толерантности к углеводам после гастрэктомии [12], то есть развитие эндокринной недостаточности ПЖ.
Таким образом, денервация органов гепатопанкреатодуоденальной зоны и нарушение их кровоснабжения в результате стволовой или селективной ваготомии и утрата функций желудка в результате гастрэктомии (резервуарной, эвакуаторной, отсутствие выработки соляной кислоты и пепсина) запускают все остальные патогенетические механизмы, приводящие к развитию функциональных осложнений. Механизмы развития панкреатической недостаточности сложны, многогранны и включают совокупность первичных и вторичных факторов, где порой сложно выделить доминирующий патофизиологический механизм. Нельзя забывать, что у больных после гастрэктомии, вторичная панкреатическая недостаточность может развиться как на фоне сохраненной экзокринной функции ПЖ, так и на фоне первичной внешнесекреторной панкреатической недостаточности, значительно усугубляя ее [3].
Синдром панкреатогенной мальабсорбции и трофологическая недостаточность. Итак, суммируя вышесказанное, можно отметить, что нарушение переваривания пищи в результате снижения синтеза панкреатических ферментов и желчи, недостаточного эмульгирования жиров, сложных нарушений моторики и синдрома избыточного бактериального роста, приводят к развитию синдрома мальабсорбции [6, 8, 10, 15, 16, 22]. Важнейшее значение при этом имеет ваготомия, которая приводит к нарушению моторики пищеварительного тракта, в частности к денервации ПЖ, тонкой кишки и печени, дискинезии желчных путей [18, 19], дистрофическим и атрофическим изменениям слизистой ДПК и тощей кишки. Поэтому можно совершенно справедливо говорить и о постваготомической мальабсорбции тоже.
Дефицит панкреатических ферментов, «асинхронная панкреатическая моторика», ускоренный пассаж химуса, воспалительные и атрофические изменения слизистой оболочки тонкой кишки, СИБР в совокупности приводят к развитию синдрома белково-энергетической недостаточности, характеризующегося прогрессирующим похуданием, нарушением всасывания ряда важнейших витаминов (особенно фолиевой кислоты и цианкобаламина) [9, 28] и микроэлементов (кальция, железа) [9], что нередко даже отражается в изменениях электролитного состава плазмы крови [20]. Снижение массы тела у больных после гастрэктомии наблюдается в 40-90% случаев [6, 22], что объясняется совокупностью факторов, включающих снижение энергетической ценности пищи, дефицит панкреатических ферментов, анорексию, неправильный режим питания, диарею у ряда больных и СИБР (расход макро- и микронутриентов). Тем не менее, в ряде работ отмечена возможность поддерживания положительного азотистого баланса у больных после тотальной гастрэктомии [10, 22], что дает серьезный повод для оптимизма.
Холецистолитиаз после гастрэктомии. Еще одним не менее значимым функциональным осложнением в отдаленным периоде после гастрэктомии является холецистолитиаз [23, 29]. Как мы отмечали выше, ускоренный транзит кишечного содержимого и СИБР способствуют ранней бактериальной деконъюгации желчных кислот, нарушению механизма их энтерогепатической циркуляции, увеличению пула свободных желчных кислот в кале, нарушению всасывания жира, жирорастворимых витаминов, повышенной потери желчных кислот с калом, приводя, к изменению коллоидного состояния желчи, билиарному сладжу, микролитам и холецистолитиазу, замыкая, тем самым, порочный круг патогенеза экзокринной недостаточности ПЖ после гастрэктомии (Рисунок 5).
Рис. 5. Гастрэктомия и холецистолитиаз.
Диагностика экзокринной панкреатической недостаточности после гастрэктомии основана на клинических маркерах – выявлении диареи, стеатореи, лиентереи, метеоризма, прогрессирующей трофологической недостаточности. Сложность заключается в том, что у пациентов могут доминировать в клинической картине другие постргастрорезекционные явления – демпинга, регургитации и изжоги, а также проявления анорексии и депрессии. Нередко проявления экзокринной панкреатической недостаточности маскируются или усугубляются адъювантной химиотерапией.
Лабораторный скрининг экзокринной панкреатической недостаточности сводится к серии копрологических исследований, позволяющих выявить общую тенденцию к выявлению стеатореи и ее степени, особенно на фоне проводимого лечения. Определение фекальной эластазы-I необходимо у больных, исходно страдающих ХП (до гастрэктомии), когда функциональная недостаточность ПЖ может прогрессировать в послеоперационном периоде и мы сможем выявить сниженные цифры эластазы кала. Значимость теста также возрастает по истечении нескольких лет после гастрэктомии, когда тест может использоваться не только для диагностики, но и для оценки динамики процесса. Диагностика СИБР основана на водородном дыхательном тесте, однако у ряда больных он может иметь ложно-отрицательный результат за счет ускорения транзита реактива (обычно лактулозы). В этом случае на помощь может прийти эндоскопия с осмотром отводящей петли и забором аспирата на бактериологическое исследование. По нашему опыту диагностика СИБР у больных после гастрэктомии не нужна, поскольку этот синдром имеет место у подавляющего числа большинства больных. Скорее это удел клинических испытаний для подтверждения эффективности того или иного метода лечения, подтвержденного фактом временной редукции СИБР или уменьшения степени и качества контаминации бактериями.
Лечение. Заместительная ферментная терапия. Поскольку этиопатогенетические аспекты развития внешнесекреторной недостаточности ПЖ у больных после операций на желудке мультифакториальны, лечение этого синдрома требует комплексного подхода. Ключевым моментом коррекции внешнесекреторной недостаточности ПЖ у больных после гастрэктомии или резекции желудка является применение заместительной ферментной терапии [16]. В настоящее время принято считать, что у больных после гастрэктомии и тотально-субтотальной резекции желудка показана пожизненная заместительная терапия панкреатическими ферментами. Ранее заместительная ферментная терапия назначалась пациентам после гастрэктомии в раннем послеоперационном периоде сроком на 3-6 месяцев. Однако, исходя из изложенного выше, экзокринная панкреатическая недостаточность после гастрэктомии имеет определенную тенденцию к прогрессированию за счет сочетанного патологического влияния многих факторов. Поэтому ограничение сроков ее использования, по крайней мере, не имеет смысла.
После резекции желудка в объеме 2/3, особенно по Бильрот-1, сохраняется ряд функций желудка, поэтому показания к заместительной ферментной терапии формируются, как и в прочих случаях. Абсолютными показаниями к заместительной ферментной терапии у пациентов с внешнесекреторной недостаточностью ПЖ после резекции желудка являются: 1) диагностированная стеаторея при потере с калом > 15 г/день жира; 2) снижение массы тела; 3) стойкий диарейный синдром и диспепсические жалобы [4, 25, 26]. J.Mossner считает, что неприятные ощущения (дискомфорт) в животе следует отнести к относительным показаниям для заместительной ферментной терапии, напрямую связанными с развитием мальабсорбции у таких больных или у пациентов с ранее диагностированным ХП [28].
Таким образом, пациентам после тотальной гастрэктомии показана обязательная пожизненная заместительная ферментная терапия, а после резекции желудка заместительная ферментная терапия проводится только в случае развития клинически значимой внешнесекреторной недостаточности ПЖ [14]. Разумеется, дозы панкреатина могут варьировать не только в зависимости от клинического эффекта, уровня фекальной эластазы, но и от объема оперативного вмешательства на желудке и типа реконструкции.
Если заместительная терапия панкреатическими ферментами начата в раннем послеоперационном периоде после гастрэктомии параллельно с началом энтерального питания и у больного не было исходной (до оперативного вмешательства) трофологической недостаточности, ее можно признать достаточной и рекомендовать прием панкреатических ферментов при каждом приеме пищи. Однако, данная рекомендация может быть адекватной и не требовать коррекции только в том случае, если у пациента имеет место полноценный рацион питания и в силу отсутствия других постгастрорезекционных расстройств имеется достаточный объем потребляемой пищи, обеспечивающий адекватный энергетическим потерям калораж. В противном случаев только препаратами панкреатина не удастся компенсировать синдромы мальабсорбции и трофологической недостаточности. Потребуется коррекция питания назначением элементных или полуэлементных смесей для энтерального питания в качестве добавки к пищи. Ограничением к использованию смесей являются далекие от совершенства органолептические свойства и высокая осмолярность смесей, способная усилить диарею. Отчасти из-за этого крайне редко удается применить объем смеси, способный полностью компенсировать дефицит потребления питательных веществ. Поэтому рацион питания необходимо обогащать витамино-минеральными комплексами, особенно с достаточным содержанием жирорастворимых витаминов, цианокобаламина и железа, всасывание которых страдает в первую очередь, а клинические признаки недостаточности диагностируются достаточно часто.
У больных с тяжелой экзокринной недостаточностью после гастрэктомии даже при помощи высоких доз ферментных препаратов порой не удается полностью ликвидировать стеаторею [4, 7, 11]. Полная ликвидация стеатореи остается на сегодняшний день целью дальнейших научно-клинических исследований. Пока критерием адекватности подобранной дозы пищеварительных ферментов служит увеличение массы тела, нормализация частоты стула (менее 3 раз в день), уменьшение диспепсических проявлений, положительная картина при динамических копрологических исследованиях (уменьшение выраженности или редукция стеатореи; уменьшение содержания жира в стуле) [4].
Главным фактором, определяющим эффективность заместительной ферментной терапии, является правильный выбор лекарственного препарата. У больных после гастрэктомии рекомендован прием пищи 6-8 раз в сутки, и каждый раз пациент должен принимать панкреатин. Таблетированные препараты панкреатина не подходят для этой цели, поскольку разрушение кислотозащитной оболочки (ей покрыты все зарегистрированные в настоящее время в РФ таблетки панкреатина) происходит дистальнее потенциальной зоны пристеночного пищеварения и всасывания. Можно было бы использовать для этой цели порошок панкреатина, однако он в настоящее недоступен. Кроме того, использование порошка не гарантирует осаждения его части на слизистой пищевода с усугублением часто сопутствующего состоянию после гастрэктомии эрозивного рефлюкс-эзофагита. Казалось бы идеально подходящие в данной ситуации препараты панкреатина с компонентами желчи являются препаратами выбора, однако все они являются таблетированными, а желчные кислоты могут усилить диарейный синдром. Необходимо отметить, что поскольку в первую очередь нарушается переваривание жиров (дефицит амилаз и протеаз частично компенсируется кишечными ферментами), в препарате для заместительной терапии после гастрэктомии должно быть достаточное содержание липазы.
Таким образом, можно предполагать, что препаратами выбора являются галенические формы панкреатина 4 поколения, содержащие минимикросферы или микротаблетки, удовлетворяющие как минимум двум требованиям – небольшой размер частиц панкреатина и высокое содержание липазы в препарате (не менее 10000 ЕД липазы). Именно поэтому все известные исследования, в которых изучались различные аспекты применения панкреатина после операций на желудке, проведены на препаратах 4 поколения [8, 24], а также во всех авторитетных публикациях рассматриваются именно эти препараты, обеспечивающие наиболее равномерное смешивание и одновременное поступление с химусом в проксимальные отделы тонкой кишки [25, 26, 30].
В настоящее время на Российском рынке имеется два оригинальных препарата панкреатина 4 поколения – Креон и Панцитрат. Однако, использование этих препаратов в нативной форме в виде капсул минимизирует потенциально благоприятный эффект и приравнивает эти препараты к таблетировнным ввиду того, что на разрушение наружной капсулы также необходимо время. Поэтому, для наиболее адекватной имитации нормального пищеварения после гастрэктомии минимикросферы креона необходимо использовать без наружной капсулы (вскрывать ее). Микросферы добавляются непосредственно в пищу, запиваются глотком воды. Тем самым обеспечивается практически сопоставимое с физиологическим перемешивание панкреатических ферментов с химусом. Безусловно, выпадение функции желудка должно быть компенсировано использованием полужидких и протертых блюд, а недостаточное перемешивание с желчью – высокой дозой панкреатина, в первую очередь липазы. Согласно инструкции к применению в настоящее время Панцитрат нельзя использовать в таком виде. Кроме того, можно предполагать потенциально меньшую эффективность Панцитрата ввиду большего диаметра микротаблеток и меньшего их количества, однако подобных сравнительных исследований проведено не было.
В клинических исследованиях продемонстрировано, что на фоне терапии препаратами 4 поколения у пациентов с внешнесекреторной недостаточностью ПЖ после гастрэктомии улучшалось переваривание и всасывание питательных веществ, увеличивалась масса тела, повышались показатели альбумина, холестерина, железа в сыворотке крови [8, 24].
Таким образом, наиболее эффективным в настоящее время препаратом для заместительной терапии экзокринной панкреатической недостаточности после гастрэктомии является Креон. Однако, как мы отмечали выше, даже пожизненный прием Креона, так или иначе контролирующий экзокринную недостаточность, не всегда способен полностью купировать ее. Причиной тому служит многогранность патогенеза синдрома и необходимость порой воздействовать на различные патологические механизмы.
Важнейшими факторами, затрудняющими проведение эффективной заместительной ферментной терапии у больных после операций на желудке является ускоренный пассаж химуса и избыточный бактериальный рост в тонкой кишке.
Больным с внешнесекреторной недостаточностью ПЖ после гастрэктомии с симптоматической целью короткими курсами могут быть назначены препараты, ослабляющие кишечную перистальтику, энтеросорбенты, вяжущие и обволакивающие средства [4]. С целью устранения нарушения микробиоценоза кишечника и для обеспечения наиболее адекватной терапии экзокринной недостаточности необходимо обязательное включение в состав лечебного комплекса препаратов про- и пребиотиков. Предпочтительнее препараты с пребиотическими свойствами, стимулирующими, в отличие от пробиотиков, рост собственной микрофлоры, что не вызывает лишней антигенной нагрузки на организм [1].
Монотерапия пробиотиками при избыточном бактериальном росте после гастрэктомии чаще всего малоэффективна ввиду практически непрерывного персистирования синдрома и чрезвычайно высокого содержания бактерий в тонкой кишке. Поэтому препаратами выбора являются лекарственные средства, не оказывающие системного токсического действия, длительность применения которых не лимитирована короткими курсами, и к которым практически не развивается резистентность микроорганизмов. Всем выше указанным требованиям удовлетворяет недавно появившийся на российском рынке, но уже давно зарекомендовавший себя в мировой практике кишечный антисептик рифаксимин (Альфа-нормикс).
Таким образом, экзокринная панкреатическая недостаточность после гастрэктомии имеет сложный многофакторный патогенез, включающий механизмы развития и первичной и вторичной недостаточности, а чаще всего их комбинации. Единственным средством адекватной компенсации панкреатической недостаточности является пожизненный прием препарата Креон без наружной капсулы во время каждого приема пищи в индивидуально подобранной дозе (не менее 30000 ЕД липазы в сутки). Эффективность Креона определяется соотношением колипаза/липаза, которое равно 1,9 (должно быть выше 1). Малый размер микросфер, кроме адекватного смешивания ферментного препарата с химусом, обеспечивает большую площадь соприкосновения ферментов с пищевым субстратом. Кроме того, растворимая в кишечнике оболочка минимикросфер Креона 10 000 не содержит кополимера метакриловой кислоты, способного вызывать развитие такого осложнения, как фиброзирующая колонопатия. Учитывая выраженность панкреатической недостаточности крайне удобным становиться прием Креона, содержащего 40 000 ЕД липазы.
Добиться высокой эффективности лечения может помочь соблюдение больным диеты с использованием полужидких и протертых блюд, обогащение рациона питания (по показаниям) витамино-минеральными комплексами, лечение синдрома избыточного бактериального роста в тонкой кишке. Только комплексный подход способен предотвратить развитие трофологической недостаточности и улучшить качество жизни таких больных.