Как набрать вес после удаления желудка
Как набрать вес после удаления желудка
Как набрать вес после удаления желудка
Питание больных раком при потере веса
При рассматривании нутритивной поддержки для ракового больного должны быть четко поставлены цели лечения. Если лечение, потенциально способное помочь больному, рассматривается вместе с операцией, химиотерапией или радиотерапией, существуют факты, свидетельствующие о том, что эффективная нутритивная поддержка может улучшить его действие.
Хорошо питающиеся раковые пациенты часто теряют вес в результате операции, химиотерапии или радиотерапии. Если эффекты радикального лечения сохраняются около недели или больше, вероятно, что питательные добавки улучшат состояние пациента. Если не существует плана лечения, то питательные добавки будут паллиативной процедурой. Агрессивные и некомфортабельные способы поддерживающего питания здесь полностью не подходят.
На данный момент не существует свидетельств того, что прогрессивное ухудшение питания и опустошение, которые сопровождают запущенный и неизлечимый рак, могут быть сняты любой формой питания. Каждый раковый пациент должен оценивать потери веса и аппетита. Если потеря более чем 10% от веса тела, рекомендовано получить совет диетолога в разработке плана для нутритивной поддержки.
Кишечное питание больных раком
Внимание к питанию и продуктам, потребляемым пациентом, имеет огромное значение. Оно включает в себя обсуждение с пациентом его любимых блюд. Существенной частью плана являются советы по питанию от диетолога и поддержка семьи в обеспечении пациента любимой едой.
Обычно помогает частый прием пищи небольшими порциями. Нередко рацион пациента пополняют питательные добавки, включающие высококалорийные жидкости, такие как Hycal и более сложные белковые или углеводные смеси (например, Complan или Clinifeed). Также доступны белковые гидролизаты, обеспечивающие в рационе больного небольшие пептиды и фрагменты аминокислот (Vivonex).
Они снабжают питательными веществами в жидкой форме в тот момент, когда пациенту будет тяжело принимать еду в твердом виде. Такие гидролизаты могут вызвать осмотические расстройства, и многие пациенты считают их невкусными. В короткие промежутки времени полезны такие стимуляторы аппетита, как ацетат медроксипрогестерона и дексаметазон.
Иногда пациенту тяжело глотать или есть вообще. Жидкие пищевые добавки вводят с использованием гибкого тонкого назогастрального кормящего зонда или посредством эндоскопического гастростомального кормления. Последнее широко используется при раке органов головы, шеи и пищевода. Цель такой процедуры в обеспечении пациента около 2000-3000 ккал/день.
Эти добавки высокоосмолярны. Они могут вызывать тошноту и понос и дают большую водно-солевую нагрузку на почки. Для снижения этой водно-солевой нагрузки требуются большие количества жидкости, даже если почечная функция не нарушена.
Полное парентеральное питание больных раком
Тех пациентов, кто не может употреблять пищу через рот или назогастральный зонд, возможно обеспечивать достаточным количеством калорий внутривенно. Доступ пищи осуществляется через катетер, помещенный в глубокую вену, так как парентеральные питательные растворы вызывают раздражение. Риск венозного тромбоза при помещении катетеров внутрь подключичной вены мал.
С применением всех подкожных катетеров связан риск инфекции, особенно у пациентов с подавленным иммунитетом. Разнообразные синтетические растворы для полного парентерального питания, доступные коммерчески, обычно состоят из растворов аминокислот с декстрозой, витаминами, электролитами и микроэлементами.
Некоторые метаболические нарушения, представленные у плохо питающихся пациентов, могут быть сняты полностью парентеральным питанием. Хотя продемонстрировать преимущество такого подхода трудно, но иногда является оправданным держать пациента на парентеральном питании в течение интенсивного, но потенциально приводящего к исцелению лечения.
Сюда относятся больные, подвергшиеся радикальной гастроинтестинальной операции или химиотерапии с поражением костного мозга. Полное парентеральное питание — сложная, дорогая и потенциально опасная процедура. Она не оправданна в качестве типичного мероприятия для пациентов, подвергшихся специфической терапии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лечебное питание для онкобольных
Распростаненность и причины недостаточности питания (нутритивной недостаточности) у онкобольных
Около трети пациентов с установленным онкологическим заболеванием непреднамеренно теряют более 5% от изначальной массы тела. Врачи называют такое состояние раковой кахексией [1, 2]. Причем, потери веса происходят не только за счет снижения жировых отложений, а в основном по причине уменьшения массы мышечной ткани.
Риску развития недостаточности питания (нутритивной недостаточности) и кахексии подвержены около 70% пациентов с раком желудка, 80% пациентов с раком легких и 90% пациентов с раком печени и поджелудочной железы [2].
Проблема потери веса и недостаточности питания у тех, кто сражается с онкологическими заболеваниями связана с аномальным потреблением энергии клетками опухоли, а общий эффект на организм нельзя сравнивать даже с голоданием. Ведь при голодании снижается расход энергии и протеиновый (белковый) обмен, а при онкологии – повышается из-за преобладания процессов распада (катаболизма).
Какая польза от лечебного питания для онкобольных?
Недостаточность питания и отсутствие набора веса у онкологических пациентов связана с низкой выживаемостью 4, со снижением пользы от проведения хирургического [6, 7] и медикаментозного лечения [8, 9], повышенной послеоперационной смертностью, снижением ответа опухоли на лучевую терапию, химиотерапию и иммунотерапию [10, 11], повышением риска повторных госпитализаций [12].
Кроме того, снижается качество жизни 13, то есть уменьшается работоспособность, силы для качественного удовлетворения своих социальных и духовных потребностей, поддержания на привычном уровне культурного, интеллектуального и физического развития, а также возможности иметь должную степень защищенности и чувствовать себя безопасно. Большинство из этого, конечно, связано с мышечным истощением и прогрессирующей мышечной слабостью.
Как не потерять вес и способствовать его набору при онкологии с помощью лечебного энтерального питания?
В борьбе с недостаточностью питания и кахексией у онкобольных все внимание врачей обращено на диетические вмешательства. Но очень часто у онкологических пациентов снижен аппетит, могут быть нежелательные эффекты от проводимой терапии, например, тошнота, рвота, диарея, воспалительные поражения слизистых оболочек (мукозиты). Пациенты не могут поддерживать получение необходимого количества калорий, белков, жиров и витаминов из обычных продуктов питания. Поэтому при онкологии требуется лечебное энтеральное питание – получение необходимых питательных веществ из специализированных продуктов.
Ведущие мировые ассоциации по клиническому питанию, такие как Европейское общество клинического питания и метаболизма (ESPEN), Американская диетическая ассоциация (American Dietetic Association), Американское общество парентерального и энтерального питания (American Society for Parenteral and Enteral Nutrition) рекомендуют применение специализированного лечебного питания у пациентов с кахексией и у тех онкологических пациентов, у которых ожидаются трудности с приемом пищи 19.
Энтеральное питание чаще всего бывает в виде жидких напитков для сипинга – то есть для употребления маленькими глотками в течение длительного времени, но бывают продукты с консистенцией йогурта или заварного крема. Их применение актуально для онкологических пациентов, которым трудно глотать жидкую пищу.
Для нутритивной поддержки каждого пациента для набора веса индивидуально и персонализировано подбираются подходящие виды лечебного энтерального питания, в том числе и в зависимости от его вкусовых предпочтений.
Лечебное энтеральное питание обладает приятным вкусом, точнее многими приятными вкусами – можно выбрать несколько наиболее понравившихся видов или экспериментировать. И то, и другое способствует приверженности лечению – а от этого зависит своевременное получение пациентом необходимого количества питательных веществ и поддержка стабильного эмоционального фона. Также можно выбрать питание в форме жидкого продукта с высоким содержанием энергии, белка и жиров, например, Суппортан (вкус тропических фруктов или капучино), или в форме йогурта и крема, например, Фрезубин, который также содержит большое количество белка и калорий, а также имеет еще большее разнообразие вкусов (земляники, капучино, пралине, шоколада или ванили). Больше информации о видах лечебного энтерального питания на сайте https://enteral-nutrition.ru/
Польза нутритивной поддержки для онкобольных, получающих специализированное лечение
Лечебное энтеральное питание при онкологии способствует получению оптимального количества питательных веществ и калорий ежедневно, восполняя дефициты, которые могут возникнуть как вследствие повышенного разрушения тканей болезнью и проявлений побочных эффектов лечения (химотерапии, лучевой терапии), так и по причине потери аппетита, выраженной слабости или развития депрессии.
Нутритивная поддержка (в первую очередь, белковая) помогает избежать потери веса и способствует улучшению многих аспектов качества жизни пациентов, получающих агрессивное лечение: повышает общее качество жизни, улучшает эмоциональное функционирование, корректирует потерю аппетита, снижает одышку, помогает набрать вес. То есть в целом способствует вовлеченности в обычную жизнь несмотря на проводимое лечение, поддерживает энергию для социальной жизни, а не только для выживания и борьбы с болезнью.
Дополнительное к обычному рациону белковое энтеральное питание способствует поддержке нормального веса, его набору и защищает от недостаточности питания и кахексии. Благодаря этому наблюдается большая эффективность и меньшее количество осложнений после проведения хирургического лечения, а также химиотерапии и лучевой терапии. Недостаточность питания, напротив, может не только снижать эффективность противоопухолевого лечения, но и вынуждать прервать специализированное лечение (например, увеличивать временной промежуток между курсами химиотерапии, откладывать хирургическое лечение и т.д.).
Состав нутритивной поддержки и виды необходимых полезных нутриентов в лечебном питании для онкобольных
Целый ряд преимуществ для онкологических пациентов в клинических исследованиях показали продукты для энтерального питания с повышенным содержанием белка (20 г в 1 флаконе), входящими в состав полезными полиненасыщенными жирами (омега-3). Более того, диетологи предполагают, что комбинация нескольких питательных веществ имеет больше преимуществ для поддержки организма в борьбе с раком, поэтому имеет смысл отдавать предпочтение многокомпонентным сбалансированным продуктам [20].
Так, сочетание высокого содержания белка (27% от энергетической ценности), повышенного содержания полезных жиров (40% от энергетической ценности) и сниженной доли углеводов (31% от энергетической ценности) в препарате сипинга «Суппортан напиток» способствует предотвращению потери мышечной массы и соответствует особенностям обмена веществ пациентов онкологического профиля. В препарате для лечебного питания содержится широкий профиль витаминов и микроэлементов, а также пищевые (пребиотические) волокна.
Важно, что в нутритивной терапии пациентов с онкологией диетологи советуют в первую очередь обращать внимание не на расчетное количество калорий, а на восполнение необходимых питательных веществ. Поэтому одним из преимуществ Суппортан напитка является сниженное количество сахара, то есть нужное количество калорий поступает в организм из белков и жиров.
Высокопротеиновая (высокобелковая) диета может способствовать процессам восстановления мышечной ткани у онкологических пациентов [21]. Согласно клиническим рекомендациям ежедневное поступление белка должно составлять не менее 1 г/кг массы тела, а при возможности – должно быть увеличено до 1,5 г/кг массы тела [16].
Польза омега-3 ПНЖК для пациентов с потерей веса при борьбе с онкологией описана в исследованиях: более 1,5 г ежедневно улучшают аппетит и качество жизни, а также предотвращают потерю веса и улучшают состояние пациентов после хирургического лечения [22]. Положительное влияние добавления омега-3 ПНЖК в рацион пациентов во время химиотерапии и/или лучевой терапии также имеет ряд положительных эффектов, в первую очередь, для предотвращения развития раковой кахексии [23].
Непротеиновое лечебное питание при химиотерапии и лучевой терапии
В некоторых случаях, в частности при развитии мукозитов для улучшения восстановления клеток слизистых оболочек врачи рекомендуют использовать нутритивные добавки с глутамином. Глутамин – это аминокислота (вещество, необходимое для синтеза белков в организме), которая считается условно незаменимой в периоды стресса [24], каковым для организма является как само онкологическое заболевание, так и его агрессивное лечение (лучевая и химиотерапия). Глутамин – важный источник топлива для быстро делящихся клеток, таких как выстилающий эпителий желудочно-кишечного тракта и клетки иммунной системы. Предполагается, что глутамин способствует заживлению слизистой оболочки желудочно-кишечного тракта после повреждения лучевой терапией или химиотерапией [25]. Глутамином редко обогащают готовые жидкие продукты протеинового энтерального питания, содержащие много важных компонентов, но дополнить им свой рацион можно, используя порошок или смесь для приготовления жидкой суспензии для приема внутрь Глутамин Плюс. Глутамин Плюс – специализированный пищевой продукт для диабетического лечебного питания. Смесь Глутамин Плюс помимо глутамина содержит комплекс витаминов и микроэлементов.
Таким образом, применение нутритивной поддержки, то есть дополнительного к ежедневному рациону жидкого протеинового энтерального питания у онкобольных помогает решать целый ряд первостепенных задач в борьбе с заболеванием и улучшением качества жизни.
Как набрать вес после удаления желудка
Питание после гастрэктомии. Поддержка при постгастррезекционной дистрофии
Развитие хирургической техники привело в последние годы к выполнению в широких масштабах сложных оперативных вмешательств, к которым относятся и различные виды резекций желудка. Одновременно с этим увеличился и процент таких последствий хирургического лечения, которые надолго выводят из строя оперированных пациентов и в ряде случаев приводят к инвалидности.
Среди отдаленных последствий операций на желудке, приводящих к инвалидизации, вполне определенное место занимает синдром постгастррезекционной (и как крайнее проявление, постгастрэктомической) дистрофии. По данным ряда исследователей, эта патология встречается как сопутствующий синдром в отдаленном послеоперационном периоде при рефлюкс-эзофагитах, пептической язве анастомоза, гипогликемическом и демпинг-синдроме.
В 0,6 ± 0,08% — 0,9 ± 0,03% случаев постгастррезекционная дистрофия встречается как самостоятельный синдром.
Снижение веса после гастрэктомии наблюдается у 75% больных (Ю.К. Квашнин, Ю.К. Панцырев). Несмотря на некоторые различия в механизмах и клинических проявлениях данного типа патологии (после гастрэктомии, например, в 25% встречаются различной выраженности дисфагические расстройства, эзофагальный рефлюс после резекций встречается реже в сравнении с гастрэктомиями; диарея после гастрэктомии отмечается у 15—20% больных и др.), изменения метаболизма и, в частности, нарушения трофологического гомеостаза в подобных ситуациях носят главным образом однонаправленный характер.
Больные с постгастрэктомической дистрофией имеют метаболические нарушения, без адекватной коррекции которых резко снижается качество жизни.
Существует достаточно много рекомендаций по восстановлению организма в таких ситуациях (L.H. Moyes, R.F. МсКее, A. Thomson).
В настоящее время появились два принципиально новых фактора, обусловливающих внесение корректив в сложившиеся реабилитационные схемы. Один из этих факторов — новые принципы и критерии инвалидности, другой — появившиеся в последние годы фундаментальные разработки по оценке трофологического статуса и возможностям его коррекции на основе современных достижений в области изучения особенностей всасывания питательных веществ в измененном желудочно-кишечном тракте.
При выполнении скопии пищеварительного канала через сравнительно большой промежуток времени после гастрэктомии (1,5— 10 лет) с анализом биопсийного материала в 18% случаев установлены признаки рефлюкс-эзофагита, в 11% — анастомозита, в 4% — язв анастомоза, в 3,4% — рецидива опухоли.
При этом при более детальном изучении восстановления функциональной активности кишечного канала и выяснения состояния приспособительных реакций в отдаленном периоде после оперативного лечения выявлялись особенности его двигательной функции, снижение переваривающей (в т.ч. в системе полостного гетерофазного гидролиза нутриентов) и всасывательной активности, секреторной.
Данные обзорного ультразвукового исследования органов живота брюшной полости, почек позволили выявить в отдаленном периоде после гастрэктомии (без указаний в анамнезе о предсуществующей патологии этих органов) диффузные изменения в поджелудочной железе у пациентов с дистрофией в зависимости от степени ее выраженности в 9—11 % случаев, в печени — в 4— 18%, признаки желчно-каменной болезни — в 3—4%, мочекаменную болезнь — в 1,5—1,7%.
В лабораторных параметрах выявляются снижение концентрации белка, изменения в электролитном обмене, билирубиновом метаболизме и выраженные признаки агастральной анемии, нарушенного витаминообмена.
Выявленные нарушения функций пищеварительного канала проявляются также на интегральных характеристиках, отражающих трофологический гомеостаз (сниженный ИМТ, КЖСТ, ОП, ОМП, лабораторно-нутриционные показатели). На основании изучения метаболитов кишечной микрофлоры четко выявляются эффекты ее транслокации после различных по объему операций на желудке.
В целом пациенты в отдаленном периоде после операции (если не было показаний для релапаротомии) постепенно расширяли диету, снижая дозы вводимых ферментных препаратов в соответствии с приспособительными ферментными процессами, однако всегда у них сохранялись нарушения, обусловленные изменениями в системе полостного гетерофазного гидролиза. В связи с этим основная нагрузка по гидролизу питательных компонентов приходилась на пристеночный сектор пищеварения и кишечную микрофлору. Поэтому важным моментом реабилитационной нутриционной поддержки являлся подбор заместительной терапии, учитывающей перечисленные особенности (отсутствие формирования флокулярных структур гетерофазного гидролиза в полости кишки, изменения микробиоценоза).
При этом тактика этого вида коррекции продолжает дискутироваться. В последнее время появились новые данные о возможности совершенствования нутритивной поддержки рассматриваемого контингента, опираясь на механизмы позитивных функций микробиоты кишечника, в частности, на данные об эффектах короткоцепочечных жирных кислот, выделяемых микрофлорой, на состояние эпителия кишечника, обеспечивающего поступление нутриентов из энтеральной во внутреннюю среду (В.М. Бондаренко, Л.И. Шапошникова, Кузьмина Т.Н.). На основании этих данных рекомендуется в структуру алиментационно-волемического диагноза вносить и критерий состояния микробиоценоза.
В зависимости от тяжести состояния Т.Н. Кузьминой предлагается в структуру терапии белково-энергетической недостаточности вводить фармкорректоры микрофлоры кишечника, мукофальк. В этом случае при отсутствии показаний к оперативному лечению постгастррезекционного синдрома нутритивная поддержка может осуществляться по схемам, определяемым степенью скомпенсированности функций пищеварительного аппарата.
При средней степени тяжести ПГРС показана парентеральная коррекция с постепенным переходом на нутритивную поддержку по сипинговой схеме: солевой энтеральный раствор — химусоподобная смесь (например, нутрихим) — сбалансированные специальные продукты (например, типа клинутрен) с добавлением строго расчетных количеств мукофалька — клинутрен без добавок мукофалька — стандартные диетстолы — естественное питание в зависимости от адаптивных возможностей кишечника).
При легкой степени выраженности последствий операций на желудке можно сразу начинать корригирующую алиментацию по сипинговой схеме без предварительного парентерального ее компонента.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Жизнь после резекции желудка: простые правила и советы
Жизнь после резекции желудка: как правильно составить рацион питания, какие физические нагрузки разрешены. Что противопоказано. Какие назначаются лекарства. Подбираем индивидуальное решение для каждого пациента и помогаем преодолеть все сложности.
Удаление части желудка — операция бариатрической хирургии, которая показана при ожирении. Жизнь пациента после резекции меняется, но в лучшую сторону. Следует избегать гастрономических излишеств, но питание полноценное, все натуральные продукты разрешены. Ограничивать физическую активность не нужно. В пожизненном приеме лекарственных препаратов необходимости нет.
Эффективность операции
Главный вопрос, который возникает в контексте бариатрической хирургии, всегда связан с эффективностью хирургического лечения ожирения. Еще на первичной консультации пациент обычно спрашивает врача, как быстро удается похудеть после операции, на какой итоговый результат можно рассчитывать.
Ответ на первую часть вопроса — не быстро. Хирургическое лечение — не «волшебная таблетка», а один из этапов комплексной программы, направленной на планомерное снижение веса. Клинические испытания показали, что при соблюдении полученных от врача инструкций пациенты теряют от 10 до 15 килограмм в течении полугода. Следовательно, если вам предстоит сбросить 50 кг, настраивайтесь на полтора или даже два года.
На какой отметке зафиксируется вес? Если мы говорим о продольной резекции желудка (рукавная гастропластика, или тубулярная гастрэктомия), пациентам удается избавиться от 65-70 % избыточной массы.
На практике результат хирургического вмешательства может быть более впечатляющим, вплоть до полной нормализации индекса массы тела. Многое зависит от решимости пациента, его готовности менять привычки, терпеть трудности, работать на результат. Но даже если получается далеко не все, масса тела после хирургического лечения ожирения стабильно идет вниз, а затем стабилизируется.
Влияние операции на обменные процессы
Похудение — важный результат резекции желудка и других бариатрических операций, но не единственный. Более того, с медицинской точки зрения, а также в контексте качества и продолжительности жизни, куда важнее нормализация обменных процессов и регресс хронических заболеваний, повышающих риск преждевременной смерти.
После резекции желудка у пациента улучшается углеводный и липидный обмен. Проявляется это снижением уровня сахара в крови натощак и после еды, снижением концентрации атерогенных липопротеидов низкой плотности (ЛПНП), холестерина и триглицеридов. Восстанавливается чувствительность клеточных рецепторов к инсулину, уменьшается риск депонирования жиров, ускоряется их расщепление и сжигание.
Нормализация метаболизма после хирургического вмешательства снижает риск развития следующих заболеваний:
Нельзя забывать о том, что снижение массы тела позволяет избежать дегенеративных изменений в позвоночнике и суставах нижних конечностей. Варикозная болезнь — еще одно заболевание, ассоциированное с проблемой лишнего веса. В числе других опасных болезней — жировая дистрофия печени, цирроз, синдром ночного апноэ.
Если у пациента диагностированы заболевания, связанные с обменными нарушениями на фоне лишнего веса, продольная резекция желудка поможет достичь стойкой ремиссии, остановит необратимые дегенеративные процессы, повысит качество и увеличит продолжительность жизни.
Питание
Продольная гастрэктомия — первый этап лечения тяжелого заболевания, коим признано ожирение. В качестве второго этапа следует рассматривать жизнь после резекции желудка, в которой нет места старым гастрономическим привычкам, а есть приверженность сбалансированному и правильному питанию, которое укрепляет здоровье.
Питание после хирургического вмешательства рассматривается в специальной публикации, в рамках данной статьи остановимся на ключевых моментах. Объем желудка после операции уменьшается до 150-200 мл, а потому есть нужно маленькими порциями. Рекомендовано принимать пищу не менее 5 раз в день.
Из рациона навсегда исключаются продукты с низкой питательной ценностью и высокой калорийностью. К ним относятся всевозможные сладости (конфеты, батончики, тортики), сдоба, белый хлеб, сладкие напитки, соки. Настоятельно рекомендуется исключить жирные сорта мяса, животные жиры (сало, сливочное масло), кондитерский жир.
Меню строится вокруг продуктов, которые богаты незаменимыми веществами, в первую очередь, аминокислотами. Приветствуются нежирные источники белка: обезжиренный творог, постное мясо, рыба, курица, индейка, яичный белок. Организму также нужны жиры растительного происхождения (содержатся в орехах, семенах), а также витамины и минералы, лучшим источником которых были и остаются овощи, ягоды, фрукты.
Рекомендуемая норма белка — 100 грамм/сутки. Жиры желательно ограничить 50-70 граммами. Углеводов может быть больше, до 200 грамм/сут, но при условии, что это сложные «медленные» углеводы из круп и овощей, а не сахар из сладких напитков, булочек или тортов. Калорийность суточного меню — 1600-2000 килокалорий.
Питьевой режим
У многих пациентов возникают трудности с питьевым режимом. После резекции желудок не способен вместить большое количество жидкости. Пить приходится небольшими порциями, и нужно пить часто. Не стоит недооценивать важность этого вопроса. Обезвоживание — одна из главных причин госпитализации после бариатрической операции.
Пить лучше чистую воду, без газа. Газированные напитки создают ощущение переполнения желудка, кроме того, углекислота негативно влияет на слизистую оболочку. Врачи рекомендуют выпивать полстакана воды за полчаса до еды, и примерно столько же — через 30 минут после приема пищи. Также необходимо регулярно выпивать 50-100 мл воды, даже если пить, казалось бы, не хочется.
Физические нагрузки и спорт
После резекции желудка и других бариатрических операций пациенту рекомендуют планомерно наращивать физические нагрузки. С первых дней после операции тренироваться нельзя, можно только ходить по палате или по дому, а вот после завершения реабилитационного этапа стоит записаться в спортзал. Или выбрать другой вид активности, который вам больше нравится.
Какие физические нагрузки больше подходят? Бег — хороший вид аэробной активности, но на первых порах его сложно назвать оптимальным выбором. Во время бега коленные суставы испытывают осевые ударные нагрузки, что при лишнем весе чревато развитием артроза.
Идеальным выбором после оперативного вмешательства станут длительные прогулки на свежем воздухе, которые дают хорошую физическую нагрузку и одновременно успокаивают нервную систему. Еще один прекрасный вид спорта — плавание. Силовые тренировки в тренажерном зале — приемлемый вариант, если здоровье позволяет, и тренинг одобрен лечащим врачом.
Медикаментозное сопровождение
В этом разделе говорим о лекарственных препаратах, а заодно и пищевых добавках, которые могут быть назначены или рекомендованы пациенту с ожирением после продольной резекции желудка.
Для профилактики осложнений и снижения кислотности желудочного сока врач может назначить антацидные средства. По показаниям пациентам назначают сахароснижающие и гиполипидемические средства, которые отменяют после нормализации обменных процессов.
Всасывание нутриентов после резекции желудка не страдает, но для профилактики гиповитаминоза все же могут быть назначены витаминные комплексы, в состав которых входит кальций, железо, витамин В12, витамин D3. Чтобы увеличить потребление белка, пациентам можно принимать пищевые добавки с аминокислотами или протеином.
Следующий нюанс касается формы выпуска лекарственных средств. Поскольку объем желудка после резекции уменьшается, прием крупных таблеток и капсул может сопровождаться дискомфортом. Избежать этого помогут следующие формы выпуска: порошок, гель, сироп, таблетки, которые можно измельчать, жевательные таблетки.
Влияние резекции на прием лекарственных препаратов
Все люди принимают лекарственные препараты. Одни принимают лекарства систематически, для лечения хронической патологии, другие — эпизодически, чтобы снять головную боль, боль в спине или в суставах. Вопрос в том, какие лекарства после резекции принимать можно, а от каких лучше отказаться?
Настоятельно рекомендуется ограничить прием лекарственных средств из группы НПВС. К оным относится ацетилсалициловая кислота, диклофенак, ибупрофен и другие. НПВС блокируют синтез защитных простагландинов в желудочной стенке, что повышает риск развития воспалительных процессов, гастрита, язвенной болезни. Если вам необходимо принять средство от головной боли, сделайте это после еды, запивая таблетку молоком.
Примечание. НПВС в форме инъекций (уколы) тоже опасны. С кровью действующее вещество попадает в клетки желудка, оказывая аналогичное негативное действие.
Кортикостероиды, которые пациенты с определенной патологией принимают постоянно, не противопоказаны, но предпочтительнее использовать инъекционные препараты. В отличие от НПВС, кортикостероиды действуют локально и почти не проникают в кровь, что позволят избежать возможного негативного влияния на слизистую желудка.
Касательно других препаратов уместно сказать следующее. Некоторые лекарства приходится принимать в повышенных дозировках, поскольку их всасывание после оперативного вмешательства ухудшается. К этой группе относятся, например, некоторые антидепрессанты. В любом случае, коррекция дозы осуществляется постепенно и под контролем специалиста, которому вы всегда можете задать волнующие вас вопросы.
Кофе, никотин и алкоголь
В первый месяц после оперативного вмешательства кофе противопоказан. В дальнейшем допускается употребление одной-двух чашек кофе в день, но нужно помнить, что кофеин усиливает желудочную секрецию, а этого после операции не приветствуется. Следовательно, пить кофе нужно только после еды, и не растворимый, а натуральный.
С алкоголем все просто. От спиртных напитков лучше отказаться даже здоровым людям, тем более пациентам с ожирением после бариатрических операций, а все разговоры о пользе малых порций не имеют доказательной базы. Алкоголь противопоказан. Точка.
Курение? Здесь все еще более очевидно — от пагубной привычки лучше отказаться. Навсегда.
Прямого отношения к операции сон не имеет, но он оказывает влияние на ее результат. Полноценный отдых способствует нормализации обменных процессов. Людям, которые хорошо спят, проще контролировать аппетит. Они реже сталкиваются с тем ложным чувством голода, которое часто возникает на фоне переутомления и усталости.
Чтобы высыпаться, старайтесь выключать все источники информации (телевизор, ноутбук, мобильный телефон) как минимум за час до отхода ко сну. Вечером гуляйте на свежем воздухе. Не тренируйтесь менее чем за 2 часа до сна, тем более в душном спортзале. Нормализовать сон помогают теплые ванны, медитационные практики, аутотренинг, расслабляющий массаж.
Итоги
Жизнь после резекции желудка отличается от той, к которой привык человек с ожирением, но она почти идентична тому образу жизни, который принято называть здоровым. Питание полноценное, практически все натуральные и полезные продукты разрешены и даже приветствуются. Ограничивать физические нагрузки не нужно.
Пожизненно принимать лекарственные препараты не придется, более того, через полгода или год после резекции пациент может снизить дозировки или полностью прекратить прием гиполипидемических и сахароснижающих препаратов. Что касается алкоголя и курения, здесь действует правило, актуальное для всех — от вредных привычек лучше отказаться.
Если у вас остались вопросы, запишитесь на консультацию специалиста «Центра снижения веса». Филиалы медицинского центра находятся в Санкт-Петербурге и Сестрорецке.
Показания к операции
Индекс массы тела 30-35 кг/м2, а также возраст до 30 лет
Особенности питания после резекции желудка
За последние несколько десятков лет значительно возросла заболеваемость органов желудочно-кишечного тракта. Патологии желудка составляют существенную часть этой тревожной статистики.
К сожалению, целый ряд заболеваний желудка (некоторые виды язвенных процессов, полипов, других новообразований) не поддаются консервативному лечению и тогда медики прибегают к подчас единственному способу спасти жизнь и здоровье пациенту — оперативному вмешательству.
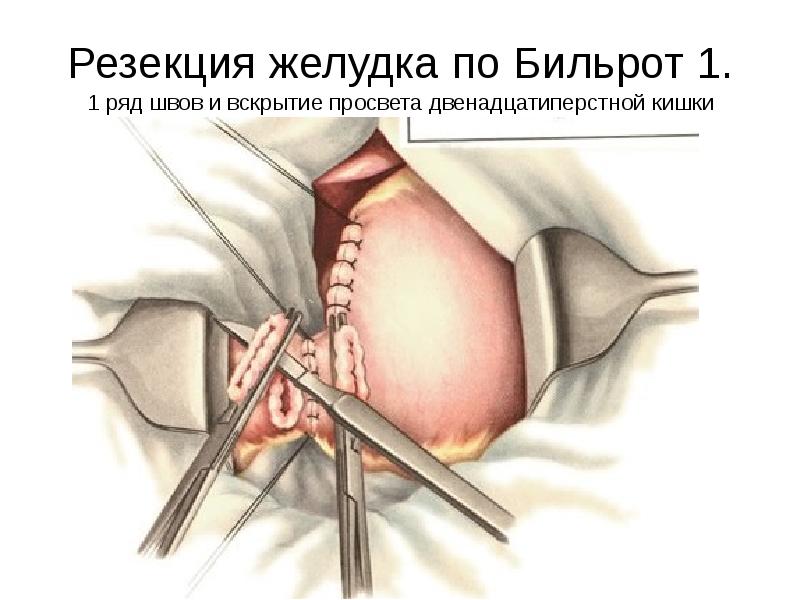
Что такое резекция желудка
Операция по удалению желудка или его части называется резекцией и ее целью является восстановление процесса прохождения пищи и улучшение работы органов пищеварения. Резекция желудка также используется как метод лечения тяжелых форм ожирения.
Это сложная и травматичная хирургическая процедура, период восстановления после которой длится от нескольких месяцев до года. От того, насколько успешно пройдет реабилитация после оперативного лечения, будет зависеть и состояние пациента, и общий исход заболевания.
Диетическое питание после резекции желудка
Значительную роль в процессе восстановления после резекции желудка играет диетическое питание. Диета после подобной операции достаточно строгая и для того, чтобы все прошло успешно, нужно неукоснительно соблюдать рекомендации врача
Только квалифицированный специалист сможет разработать индивидуальный план питания с учетом тяжести заболевания, состояния пациента, особенностей его организма.
Принципы диеты после резекции
Первые сутки диеты
В первые сутки после резекции желудка кушать ничего нельзя, пациенту показан голод, чтобы органы пищеварения находились в полном покое. Питание осуществляется парентерально, т.е. минуя желудочно кишечный тракт: все необходимые питательные вещества вводятся непосредственно в кровяное русло.
Следующие дни диеты
Последующие 10-12 дней имеет место так называемая хирургическая диета, после которой врач назначает щадящую диету. Такая система питания призвана обеспечивать организм всеми необходимыми веществами при максимальном щажении желудка и других органов пищеварительного тракта.
Важность диеты после резекции
Система питания после резекции призвана обеспечивать организм всеми необходимыми веществами при максимальном щажении желудка и других органов пищеварительного тракта.
Основная задача щадящей диеты после подобной операции — минимизировать механическое, химическое и термическое раздражение желудка. Все важнейшие для жизни организма вещества должны поступать в легкоусвояемом виде, чтобы облегчить функционирование желудочно-кишечного тракта. Поэтому поначалу все блюда и продукты употребляются в протертом виде.
Дисо Нутримун
Белок для лечения и реабилитации
Легкоусвояемая белковая смесь для приготовления блюд и напитков. Источник необходимых организму аминокислот для борьбы с болезнями, восстановления после травм, болезней и операций.
Какие принципы диеты в период восстановления после резекции желудка
Содержание углеводов снижается до 300-320 гр за счет легкоусвояемых (простых) углеводов, употребление которых может проявиться демпинг-синдромом, проявляющегося слабостью, сердцебиением, ознобом, чувством жара, болями и вздутием живота, диареей. В таком случае продукты, содержащие сахар, полностью исключаются из рациона.
Что нельзя есть в период восстановления после резекции желудка
Запрет на употребление молока уместен только в случае непереносимости продукта. В таком случает его с успехом можно заменить кисломолочной продукцией, обогащенной белковой смесью, которая и содержит ценный молочный белок
Что рекомендуется есть в период восстановления после резекции желудка
Дисо Нутримун при гипертонии
С помощью Нутримуна удается улучшить и увеличить белковую часть рациона. При этом практически не увеличивается объем порций и калорийность пищи.
Нутримун станет идеальным помощником в питании, позволяя покрыть суточную потребность в белке без увеличения животного жира в рационе и не перегружая желудочно-кишечный тракт.
Что такое Нутримун
СБКС Дисо Нутримун представляет из себя концентрат белков молока, у которого нет ярко выраженного вкуса и запаха. Он не изменяет привычных характеристик любимых блюд, и при этом обогащает их полноценным легкоусвояемым белком, необходимым для жизнедеятельности организма.
Как он помогает
Дисо Нутримун — это 5 грамм белка в мерной ложке, он разработан учеными и рекомендован врачами к употреблению постоянно. Добавлять его можно в любые блюда: супы, бульоны, пюре, суфле, каши и т.д.
Можно размешивать Нутримун в напитках: некрепком чае, компоте, киселе.
Нутримун — это специализированный продукт питания, увеличивающий и улучшающий белковую часть рациона питания. Он содержит все необходимые организму аминокислоты в правильном соотношении друг к другу для лучшего усвоения и большей пользы.
Белок из белковой смеси Дисо Нутримун не только полноценен и сбалансирован по аминокислотному составу, он легко расщепляется в пищеварительном тракте и легко усваивается организмом.
Хотите быть здоровыми и держать тело в тонусе?
Присоединяйтесь к 1000+ людей, кто получает интересные инсайдерские советы и рекомендации на тему здорового образа жизни, правильного питания и тренировок!
Никакого спама, только полезный и интересный контент!
Вывод
Восстановительный период после резекции желудка занимает значительное время и длится месяцы. Это очень важный момент в реабилитации пациента, который определяет дальнейшее качество его жизни.
Если все проходит успешно и без осложнений, то переход на обычное питание по разрешению врача возможен уже через полгода после проведения операции.
Только строгое выполнение рекомендаций гастроэнтеролога по медикаментозному лечению и соблюдение всех правил лечебного питания, назначенного и скорректированного диетологом, ускорят процесс выздоровления и нормализации работы ЖКТ.
Питание после гастрэктомии
Эта информация поможет вам правильно питаться после гастрэктомии (операции по полному или частичному удалению желудка).
После гастрэктомии вы будете есть и переваривать (усваивать) пищу по-другому. Ваш желудок станет меньше, или его полностью удалят. Это означает, что вы станете наедаться быстрее, чем до операции.
Во время операции также могут удалить или заменить клапан, который контролирует попадание пищи из желудка в кишечник. Это означает, что вы станете переваривать пищу слишком быстро, не усваивая питательные вещества так же эффективно, как до операции.
Если во время пребывания в больнице у вас возникли вопросы о рационе питания, попросите записать вас на прием к врачу-диетологу. После выписки из больницы вы можете позвонить по телефону 212-639-7312, чтобы задать интересующие вас вопросы или записаться на амбулаторный прием к клиническому врачу-диетологу.
Общие рекомендации по рациону питания после операции гастрэктомии
После проведения операции ваш желудок не будет вмещать столько же, сколько вмещал до нее. Вам придется есть понемногу 6 раз в день или чаще, вместо того чтобы делать 3 основных приема пищи. Это позволит вам употреблять необходимое количество пищи даже несмотря на то, что размер желудка уменьшился или желудок полностью удалили.
Сообщайте своему врачу и клиническому врачу-диетологу о потере веса, если она происходит помимо вашего желания.
Рекомендации по употреблению пищи
Рекомендации по употреблению напитков
Витамин B12
Если во время операции вам удалили большую часть желудка, вам нужно будет принимать витамин B12. Витамин B12 можно принимать как добавку к пище (в виде таблеток) или ежемесячно делать уколы.
Возможно, вам также понадобятся витамины и минеральные добавки. В этом случае ваш врач или клинический врач-диетолог обсудит с вами этот вопрос.
Непереносимость продуктов после операции
Непереносимость продуктов — это дискомфорт или неприятные симптомы, возникающие после употребления определённой еды или напитков. После операции у вас может появиться непереносимость продуктов, которые не вызывали проблем до операции.
Непереносимость сахара
У некоторых людей возникают спазмы, боли в желудке или диарея (мягкий или жидкий стул) через 20 минут после употребления продуктов или напитков с высоким содержанием сахара. Это называется синдромом оперированного желудка. Этот синдром также может появиться, если вы съедите много пищи за один раз.
Некоторые люди испытывают слабость, голод, тошноту (чувство, что вас сейчас вырвет), тревогу, у них возникает дрожь или потливость через 1–2 часа после употребления сахаросодержащей пищи. Это происходит потому, что ваш организм выделяет слишком много инсулина после употребления большого количества сахара. Когда в крови много инсулина, снижается содержание сахара в крови.
Синдром оперированного желудка и пониженное содержание сахара в крови можно контролировать, внося изменения в рацион питания и следя за тем, что вы едите. Постарайтесь не употреблять еду и напитки, содержащие много сахара, например:
Можно есть в умеренных количествах торты, печенья и конфеты, подслащённые сахарными спиртами (такими как сорбит и маннит). Если съесть слишком много, может возникнуть понос или диарея.
Чтобы избежать этих симптомов, ешьте маленькими порциями, включайте в рацион белок, старайтесь есть продукты, содержащие растворимую клетчатку (например, консервированные фрукты, бананы, арахисовое масло и овсяную кашу).
Непереносимость жиров
Некоторые люди испытывают проблемы с перевариванием большого количества жиров. Начните с небольшого количества, а затем постепенно увеличивайте количество жиров в своем рационе. К продуктам с высоким содержанием жиров относятся:
Если ваш стул (кал) бледный, маслянистый или легкий, или его запах более неприятный, чем обычно, возможно, у вас плохо перевариваются жиры. При наличии любого из этих симптомов проконсультируйтесь со своим врачом или клиническим врачом-диетологом амбулаторного отделения. Возможно, вам необходимо принимать лекарство, способствующее перевариванию жиров. Это случается крайне редко.
Непереносимость лактозы (молочных продуктов)
Лактоза — это разновидность сахара, которая содержится в молочных продуктах. Некоторые люди испытывают проблемы с перевариванием лактозы после операции гастрэктомии. Это называется непереносимостью лактозы. Симптомы непереносимости лактозы включают газообразование, вздутие и диарею. Они могут появляться в период от 30 минут до 2 часов после употребления молочных продуктов.
После операции постепенно вводите молочные продукты в свой рацион питания. В молоке, мороженом и мягких сырах содержится большое количество лактозы. В твердых сырах, йогурте и сливочном масле ее меньше.
Чтобы проверить, можете ли вы переносить молочные продукты, начните с одной порции молока объемом 4 унции (½ чашки или 120 мл).
Если вы подозреваете у себя непереносимость лактозы:
В некоторых случаях непереносимость лактозы, появившаяся после операции, со временем проходит. Через пару месяцев вы можете снова попробовать употреблять молочные продукты, чтобы проверить, остались ли еще симптомы.
Контроль наиболее распространённых проблем
Ниже описаны распространенные проблемы, возникающие после проведения операции гастрэктомии. Ведение журнала потребляемых продуктов и запись любых возникающих у вас симптомов и проблем поможет вам понять, почему эти проблемы появляются. Вы можете воспользоваться бланком журнала учёта потребляемых продуктов и напитков, который приводится в конце этого материала.
Если вам не помогут изложенные ниже советы, проконсультируйтесь с клиническим врачом-диетологом или к своим лечащим врачом.
Советы по контролю тошноты
Советы по контролю переедания
Советы по предотвращению поноса
Еда в ресторане и во время общественных мероприятий
На многих общественных мероприятиях еда занимает основное место. Помните, что порции на различных мероприятиях и в ресторанах бывают довольно большими. Обычно требуется время, чтобы привыкнуть питаться в ресторанах или посещать такие мероприятия, как свадьбы и званые обеды.
Учет потребления пищи и жидкости
После операции гастрэктомии у вас может быстрее появляться чувство насыщения, или могут возникнуть другие изменения, сказывающиеся на приёме пищи. Ведение журнала учета потребляемых продуктов и напитков поможет вам понять, какие продукты и размеры порций подходят вам больше всего. Он также позволит убедиться в том, что вы получаете достаточное количество калорий.
В журнале учета потребляемых продуктов и напитков:
Ниже приводится пример журнала учета потребляемых продуктов и напитков. Также в конце данного материала приведён незаполненный бланк журнала, который вы можете использовать.
| Время (Time) | Размер порции | Описание | Калории | Наличие симптомов |
|---|---|---|---|---|
| 7:00 | 4 унции (120 мл) | Яблочный сок | 60 | Нет |
| 8:00 | 1 очень крупное яйцо (jumbo) 5 унций (150 мл) | Яичница-болтунья Картофельное пюре | 100 160 | Нет |
| 10:00 | 6 унций (180 мл) | Йогурт | 105 | Нет |
| 14:00 | 5 унций (150 мл) 4 унции (120 мл) | Картофельное пюре Ванильный пудинг | 160 110 | Нет |
| 16:00 | 1 очень крупное яйцо (jumbo) | Яичница-болтунья | 100 | Нет |
| 18:00 | 6 унций (180 мл) 5 унций (150 мл) ¼ чашки ¼ чашки | Картофельное пюре Разваренная мускатная тыква Тушеная курица Подлива | 192 75 58 50 | Сильное насыщение, не в состоянии доесть |
| Суточное потребление 1130 калорий |
Отслеживание веса
Также очень важно следить за своим весом. Взвешивайтесь каждые 3–5 дней. Желательно каждый раз взвешиваться в одно и то же время дня. Следите за тем, чтобы каждый раз на вас было надето одинаковое количество одежды. Если вы заметите, что теряете вес, запишитесь на контрольный амбулаторный прием к клиническому врачу-диетологу.
Определение количества продуктов
Для точного определения количества продуктов, пользуйтесь мерными ложками, мерными чашками или пищевыми весами. Можно также воспользоваться приведёнными на рисунке 1 рекомендациями, чтобы примерно определять количество некоторых продуктов.
Рисунок 1. Рекомендации по определению размеров порций
Поиск информации о калорийности
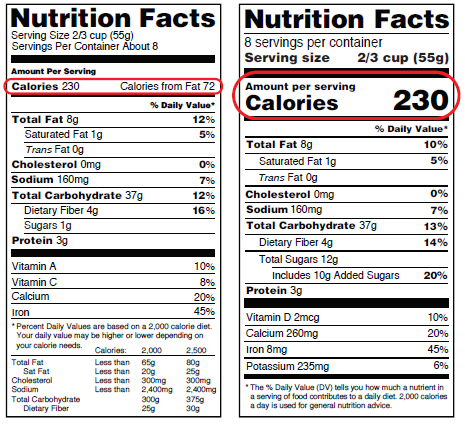
Информация о калорийности фасованных продуктов приводится на этикетке, в таблице пищевой ценности (см. рисунок 2).
Если на продукте нет этикетки с указанием пищевой ценности, информацию о его калорийности можно найти на веб-сайтах с информацией о питании, например CalorieKing.com или MyFitnessPal.com. Вы также можете загрузить на свой смартфон приложение MyFitnessPal.
Рисунок 2. Где искать информацию о калорийности на этикетке «Пищевая ценность продукта»
Источники информации
Вспомогательные службы MSK
Служба интегративной медицины (Integrative Medicine Service)
www.mskcc.org/integrative-medicine
Наша Служба интегративной медицины предлагает пациентам различные услуги в дополнение к традиционному медицинскому уходу. Сюда входит музыкальная терапия, терапия души/тела, танцевальная и двигательная терапия, йога и тактильная терапия. Она также предлагает консультации по вопросам питания и диетических добавок. Чтобы записаться на прием для получения этих услуг, позвоните по номеру 646-449-1010.
Вы также можете запланировать консультацию с медицинским сотрудником службы интегративной медицины. Совместно вы составите план, который поможет вам придерживаться здорового образа жизни и справляться с побочными эффектами. Для записи на прием позвоните по номеру 646-608-8550.
Программа «Ресурсы для жизни после рака» (Resources for Life After Cancer Treatment [RLAC] Program)
646-888-8016
В MSK уход за пациентами не заканчивается после завершения активной стадии лечения. Программа «Ресурсы для жизни после рака» (RLAC) создана для пациентов, которые уже завершили свое лечение, а также для членов их семей. Эта программа предлагает разнообразные услуги, например семинары, мастер-классы, группы поддержки, консультации, касающиеся жизни после лечения. Она также помогает решать проблемы, связанные с медицинской страховкой и трудоустройством.
Внешние ресурсы
Академия питания и диетологии (Academy of Nutrition and Dietetics [AND])
www.eatright.org/public
AND является профессиональной организацией для зарегистрированных диетологов. На веб-сайте представлена информация о новейших рекомендациях и исследованиях в области питания. Там же вы сможете найти диетолога недалеко от места вашего проживания. Академия также публикует «Полное руководство по пищевым продуктам и питанию» (The Complete Food and Nutrition Guide), где более чем на 600 страницах излагается информация о пищевых продуктах, питании и здоровье человека.
Американский институт исследований раковых заболеваний (American Institute for Cancer Research)
www.aicr.org
800-843-8114
Предоставляет информацию об исследованиях в области диетологии и предотвращения рака, а также образовательные материалы.
Центр по безопасности пищевых продуктов и практическим вопросам питания при Управлении по контролю качества пищевых продуктов и лекарственных средств США (FDA Center for Food Safety and Applied Nutrition)
www.fda.gov/AboutFDA/CentersOffices/OfficeofFoods/CFSAN/default.htm
Предоставляет полезную информацию о безопасности пищевых продуктов.
Примеры меню для диеты на 6 приемов пищи
Ниже приводятся примеры меню щадящей диеты на 6 приемов пищи. Они предусматривают по 4 унции (120 мл) жидкости для каждого приема пищи (чтобы избавить вас от ощущения переполнения желудка во время еды) и по 8 унций (240 мл) жидкости в промежутках между приемами пищи (чтобы предотвратить обезвоживание). Помните, что суп и белковый коктейль также считаются жидкостью.
Питание после операции при раке желудка
При онкологических заболеваниях есть особенно высокий риск развития нутритивной недостаточности. Особенно усугубляется ситуация при хирургическом вмешательстве и поражении органов ЖКТ. Правильные режим и питание после операции при раке желудка способны снизить вероятность развития нутритивной недостаточности и способствовать эффективности лечения.
Основные принципы правильного питания
Потребность в энергии у организма наступает сразу после хирургического вмешательства. Независимо от состояния пациента питательные растворы или смесь начинают давать примерно через 6 часов после операции. Как правило, это энтеральное питание, то есть кормление специальными коктейлями, например от Nutrien®. Если у человека сохраняются глотательные рефлексы и не нарушена работа органов ЖКТ, то он способен принимать их самостоятельно, если же есть какие-то осложнения, то они вводятся через зонд. Уже через неделю-две, если не проявилось никаких последствий, больной способен питаться обычной пищей. Главное – соблюдать несколько основных принципов:
Разрешенные и запрещенные продукты
При раке желудка независимо от стадии лечения необходимо соблюдать определенную диету. И если точные пропорции должен назначать врач, то список разрешенных и запрещенных продуктов можно изучить самостоятельно.
Что можно: перетертые супы на крупяных и овощных отварах, но без белокочанной капусты и пшена; каши без сахара и соли; мучные изделия, но нельзя свежую выпечку, сдобное печенье и сладкое; яйца, но не больше одного в день, сваренного вкрутую; нежирную рыбу, в частности – треску, карпа, щуку, судака и сазана, и блюда из нее; нежирное мясо и блюда из него, в частности – телятину, курицу и индейку; некислый протертый творог; овощи в вареном и протертом виде; ягоды и фрукты, но в ограниченном количестве; слабый чай, несладкие соки и некрепкий кофе.
Важно отметить, что итоговые рекомендации по продуктам дать может только врач, опираясь на показатели конкретного пациента, на течение его восстановления.
Питание после операции при раке желудка имеет много нюансов, но в целом не должно стать проблематичным. Соблюдайте показания врача, помните основные принципы и запреты и не забывайте следить за состоянием.
Продольная резекция желудка при ожирении – о чем должен знать пациент
Структура статьи
 |
Насколько нова эта операция?
Многих пациентов пугает словосочетание «резекция желудка». Насколько обоснованны эти опасения?
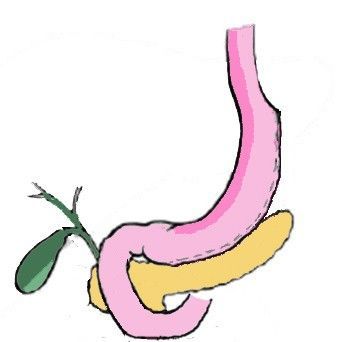
Продольная резекция желудка – это совсем не та резекция, которая выполняется при онкологических заболеваниях или язвенной болезни. При ПРЖ удаляется боковая часть желудка, при этом важные физиологические клапаны желудка (кардиальный сфинктер и привратник) сохраняются, и, таким образом, желудок после ПРЖ остается физиологически вполне функциональным. Из объемного мешка желудок превращается в узкую трубку, где пища долго не задерживается и довольно быстро уходит в кишечный тракт. Секреторная активность желудка, при этом, конечно, уменьшается, но это тоже играет на руку задаче снижения веса.
В каких ситуациях продольная резекция желудка может быть операцией выбора?
Продольную резекцию желудка вполне можно рассматривать как операцию выбора у пациентов с относительно умеренным избытком веса (при индексе массы тела от 35 до 45), у пациентов с тяжелыми сопутствующими заболеваниями, а также в других ситуациях, когда выполнение более сложных операций рискованно по тем или иным причинам. ПРЖ может быть предложена пациентам вне зависимости от возраста, в том числе подросткам и лицам пожилого возраста. ПРЖ у нас хорошо зарекомендовала себя и в тех случаях, когда бандажирование желудка не дало желаемых результатов.
Можно ли рассматривать ПРЖ как альтернативу, например бандажированию желудка?
Да, вполне. В отличие от бандажирования желудка, после ПРЖ в организме не остается инородного материала (силикона). При ПРЖ снижение веса начинается сразу после операции, завершается раньше, чем после бандажирования и не зависит от дополнительных манипуляций с регулируемой системой, а фактически определяется новой анатомией желудка. При бандажировании желудка результат лечения наступает не сразу, а лишь по мере наполнения системы, и в дальнейшем будет зависеть от того, как функционирует система бандажа. Со временем желудочный бандаж, как и любая техника, может выйти из строя, потребовать устранения неисправности, а то и вовсе замены. При ПРЖ это невозможно, т.к. никаких имплантатов здесь не используется. Хотя, надо признаться, что операция ПРЖ технически сложнее и несколько более рискованнее, чем бандажирование желудка. Операцию можно выполнять как открытым способом, так и лапароскопически. Сроки пребывания в стационаре на 1-2 дня больше, чем при бандажировании.
В чем отличие ПРЖ от более сложных операций?
Если сначала планировать ПРЖ, а затем, в случае необходимости, гастрошунтирование или билиопанкреатическое шунтирование, будет ли выше стоимость такой, двухэтапной операции?
Да, поскольку стоимость ПРЖ сопоставима как с бандажированием желудка, так и с гастрошунтированием и билиопанкреатическим шунтированием (см. прейскурант). Дело в значительной стоимости расходных материалов, используемых для этой операции. Выполнение второго этапа также потребует определенных затрат, связанных с пребыванием в клинике, наркозом, использованием расходных материалов.
На какую потерю веса можно рассчитывать после ПРЖ?
Средний процент находится на уровне 60 % от лишнего веса, имевшегося у пациента перед операцией. Это показатель может значительно варьировать в ту или другую сторону у каждого пациента. Средняя потеря веса при ПРЖ несколько выше, чем при бандажировании желудка, сопоставима с вертикальной гастропластикой, но меньше, чем после гастрошунтирования и билиопанкреатического шунтирования.
Какова вероятность второго этапа лечения?
К 2008 году ответа на этот вопрос пока еще не знает никто, поскольку нет больших статистик 5 – летних результатов ПРЖ. Тем не менее, по оценке специалистов, примерный процент пациентов, которые будут нуждаться во втором этапе лечения, может находиться где-то на уровне 30 %. Для остальных пациентов ПРЖ может быть вполне самодостаточной операцией.
Некоторые пациенты интересуются, не является ли ПРЖ аналогом ранее применявшейся вертикальной гастропластики (ВГП) или других модификаций гастропластики.
Некоторые пациенты прямо спрашивают, не станут ли они инвалидами после ПРЖ.
При неосложненном послеоперационном течении ПРЖ не приводит к инвалидности. Наоборот, по мере потери массы тела пациенты получают возможность нормально жить и работать, избавляются от многих сопутствующих ожирению заболеваний, переходят в новое качество жизни. Это верно для любой бариатрической операции. Здесь уместно напомнить, что само ожирение при неэффективном лечении является инвалидизирующим заболеванием.
Возможны ли послеоперационные осложнения? Какова их вероятность?
Гарантировать отсутствие осложнений невозможно ни при какой операции. При ПРЖ накладывается скрепочный шов по ходу всего желудка. Хотя эти швы выполняются с помощью высококачественных сшивателей и всегда укрепляются дополнительно, все же имеется небольшой риск послеоперационных кровотечений, а также недостаточности (прорезывания) некоторых швов, что в редких случаях может потребовать лапароскопической или хирургической ревизии. Для профилактики недостаточности швов в первые две недели после ПРЖ питание должно быть в жидком виде, без излишней нагрузки на швы желудка. Поскольку операция проходит в зоне ворот селезенки, мы всегда предупреждаем, что в случае возникновения значительного кровотечения из селезенки она может быть удалена. Об этом мы предупреждаем и при других операциях на желудке, выполняемых в связи с ожирением.
Нуждаются ли пациенты в приеме дополнительных препаратов после ПРЖ?
Помимо упомянутых противоязвенных препаратов в первые 2-3 месяца, может понадобиться назначение поливитаминов (центрум, витрум) в период интенсивной потери массы тела. Необходимость назначения других препаратов будет определяться результатами анализов крови, которые необходимо будет периодически выполнять. Пациентки, которые планируют беременность (возможна только после завершения потери веса) нуждаются в приеме фолиевой кислоты в течение всего периода беременности.
Какое, на Ваш взгляд, место может занять ПРЖ в ряду других известных операций при ожирении? Какие у нее перспективы?
По всей вероятности, ПРЖ может стать вполне разумной альтернативой бандажированию желудка и вертикальной гастропластике. Операция может найти достойную область применения у подростков, людей пожилого возраста и у лиц с умеренным избытком массы тела. Может быть ряд и других конкретных ситуаций, при которых ПРЖ может стать операцией выбора. При сверхожирении (индексе массы тела свыше 50 кг/м2), ПРЖ следует рассматривать скорее как первый этап лечения. Вопрос, насколько стабилен эффект ПРЖ и в какой мере эта операция сопоставима по эффективности с гастрошунтированием и билиопанкреатическим шунтированием, покажет только время.
Жизнь после удаления желудка
Удаление желудка — это не приговор
Рак желудка занимает пятое место в мире по числу диагностированных случаев онкологических заболеваний, второе — в структуре смертности от опухолей. Самым действенным методом лечения выступает полное либо частичное удаление органа. Операция сложная, требует тщательной подготовки, соблюдения правил длительного реабилитационного периода. Люди, которые придерживаются всех рекомендации врачей, имеют большой шанс на долгую, полноценную жизнь.
Хирургическое лечение рака
Основным методом терапии желудочных опухолей является их резекция. На начальных стадиях рака органа возможно эндоскопическое вмешательство, при котором удаляется только пораженный измененными клетками участок слизистой оболочки. Метод относится к малоинвазивным. Жизнь после удаления желудка таким способом быстро возвращается в привычное русло. Однако, показания к эндоскопическому вмешательству часто отсутствуют.
Диагноз рак желудка крайне редко подтверждают на ранних стадиях развития заболевания, большинству людей проводят радикальную операцию с частичным либо полным удалением органа.
Количество отсекаемых тканей зависит от размера опухоли, наличия метастаз. Во время вмешательства врачи выполняют реконструкцию пищеварительной системы. Например, замещают удаленную часть органа петлями тонкой кишки. Длится операция в среднем от двух до пяти часов. За ней следует продолжительный период реабилитации больного раком, направленный на восстановление полноценной работы пищеварительного тракта.
Особенности пищеварения после резекции
Вне зависимости от того, полностью либо частично удален орган, процесс пищеварения пациента кардинально меняется. Важно скорректировать рацион, работу ЖКТ таким образом, чтобы организм продолжал получать все необходимые вещества. Больной может не испытывать чувства голода. Питаться придется по времени, четко рассчитывая калории.
Распространенное постоперационное отклонение — демпинг-синдром. Под этим понятием врачи подразумевают ускоренный выброс содержимого культи органа в кишечник на фоне нарушений синтеза ферментов, нервной регуляции работы пищеварительных органов. Приступы, как правило, начинаются после еды, богатой углеводами.
Среди признаков демпинг-синдрома:
У больных раком с удаленным желудком часто развивается непереносимость определенных веществ. Чаще:
Недостаток витаминов в организме врачи компенсируют с помощью их введения. Пищевые нарушения корректируют соблюдением специального рациона питания.
Еда в ранний послеоперационный период
Первые два дня после операции пациенту запрещен пероральный прием пищи. Больного кормят белковыми, аминокислотными растворами внутривенно. Состав коктейлей питательных веществ определяют, основываясь на результатах анализов крови. Задача послеоперационного питания — восполнить потребность организма в тех или иных веществах.
Затем рацион больного раком постепенно пополняется новыми продуктами. С третьего дня к еде добавляют:
На 5-6 день (если организм пациента хорошо переносит еду) питание дополняют омлетами, приготовленными на пару, перетертыми кашами, овощными пюре. Белковую составляющую рациона включают в каждый прием пищи. Продукты питания вводят только с разрешения лечащего врача, постоянно отслеживающего состояние больного раком, реакцию его организма на еду.
Объем порций наращивают постепенно. Начинают с 50 мл за один прием пищи (включая жидкость), доводят до 300-400 мл к десятому дню после операции.
Примерно через две недели пациента переводят на специальную диету, предполагающую полноценный высокобелковый рацион с добавлением нормального количества сложных углеводов, жиров.
Врачи-диетологи минимизируют потребление больным раком:
Полностью исключают из рациона продукты, вещества, стимулирующие отведение желчи, секрецию поджелудочной железы, кишечника. Пищу тщательно перетирают. Придерживаться такого режима питания надо 2-4 месяца.
Затем, если отсутствуют признаки оперированного желудка, допустимо отказаться от измельченной еды. Готовить твердую пищу. Определенные правила питания больному раком придется соблюдать минимум пять лет.
Общие принципы питания
Люди с удаленным желудком должны постоянно следить за тем, чтобы потреблять достаточно пищи для поддержания полноценной жизнедеятельности. Размер органа после операции существенно уменьшается (либо он полностью отсутствует), культя не может вмещать прежнее количество еды.
Чтобы избежать критической потери веса при лечении рака, нужно придерживаться следующих рекомендаций:
Внимание: нельзя полностью отказываться от жиров, углеводов. Они снабжают организм больного раком необходимой энергией, поддерживают здоровье кожи, волос, ногтей.
Люди после операции по удалению желудка должны потреблять около 3000 ккал в день. Примерный баланс веществ врачами рекомендован следующий:
Врачи советуют пациентам с удаленным органом вести дневник потребления еды. В нем надо указывать съеденные продукты питания, их количество, время приема пищи, реакцию организма на компоненты рациона, калорийность. Это помогает контролировать массу тела, исключить вещества, провоцирующие признаки оперированного органа.
Внимание: после хирургического лечения рака надо взвешиваться каждые 3-5 суток. Если наблюдается снижение веса, следует обратиться к врачу-диетологу, скорректировать рацион.
После операции при раке важно полностью отказаться от вредных привычек, правильно выбирать продукты питания для пациента.
Рекомендованные продукты питания
В рацион больного раком после резекции части желудка врачи разрешают включать:
Пить пациентам, которым удалили орган пищеварения, врачи разрешается пить:
Если отсутствует выраженная симптоматика оперированного желудка, допустимо изредка есть закуски в виде нежирной сельди, домашнего мясного паштета, заливного из рыбы либо мяса.
Запрещенные продукты
Исключить из рациона пациента после полного или частичного удаления органа во время реабилитационного периода, свести к минимуму в долгосрочной перспективе (через несколько лет после операции) врачи рекомендуют следующие продукты питания:
Запрещено при раке пить газированные, алкогольные напитки, крепко заваренные кофе, чай, пакетированные соки.
Как сгладить основные негативные моменты в еде
Часто больные раком боятся, что каждый прием пищи будет причинять мучения, уменьшают количество еды. Чтобы не допустить критической потери веса, нужно научиться купировать основные негативные моменты питания, характерные для оперированного желудка без изменения рекомендованного рациона.
Справиться с тошнотой, перееданием помогают следующие методы:
Для предотвращения диареи врачи рекомендуют:
При непереносимости жиров, лактозы, сахара, вводить в рацион содержащие их ингредиенты постепенно, небольшими порциями. Когда негативные проявления сохраняются, проконсультироваться с врачом. Возможно потребуется прием ферментных веществ, обезболивающих препаратов, витаминных комплексов.
Физкультура в лечении рака
Важной частью реабилитации больных раком после удаления органа выступает ЛФК. Среди основных задач гимнастики:
Внимание: занятия должны проходить под контролем врача-физиотерапевта.
Помимо упражнений, больным раком показаны прогулки на свежем воздухе минимум полчаса в день. Дозированные физнагрузки улучшают работу органов пищеварительной системы, стимулирую обмен веществ, усваивание пищи, повышают настроение пациента.
Подъем тяжестей больным противопоказан. В первый год после удаления нельзя поднимать суммарно более 3 кг, затем — более 5 кг.
Прогноз выживаемости
Продолжительность жизни после резекции желудка при раке зависит от многих факторов:
Внимание: огромное влияние на продолжительность жизни оказывает тщательность соблюдения пациентом рекомендаций врача в послеоперационный период.
Согласно статистическим данным, в зависимости от стадии рака на момент начала лечения прогноз пятилетней выживаемости следующий:
Без операции продолжительность жизни пациентов с раком составляет в среднем 13-14 месяцев. Паллиативная помощь врачей направлена в первую очередь на смягчение негативной симптоматики, предотвращение закупорки кишечника. Поэтому важно обращаться к врачу при первых признаках нарушений со стороны органов ЖКТ, даже если они кажутся незначительными.
Рак желудка — тяжелый диагноз. Однако, уровень развития современной медицины позволяет поддерживать жизнь пациента на достойном уровне на протяжении многих лет. Главное не заниматься самолечением, не отказываться от операции, выполнять все рекомендации лечащего врача. Заниматься физкультурой, употреблять в пищу только разрешенную еду.
Компания «Пациент менеджмент» на протяжении многих лет занимается организацией индивидуального медицинского обслуживания высокого качества.
За годы работы мы накопили статистику по ведущим зарубежным клиникам и готовы рекомендовать пациентам для ведения беременности после рака молочной железы только те медицинские центры, где действительно окажут наиболее эффективную помощь.
Потеря веса при раке
Потеря веса при раке является распространенным симптомом многих видов злокачественных новообразований. Из-за распространения болезни возникают факторы, которые затрудняют поддержание нормального веса больного. Если понять причины потери веса при раке, пациент сможет свести к минимуму их негативное влияние на лечение.
Неожиданная и необъяснимая потеря веса является распространенным симптомом при раке. При его появлении необходимо немедленно сообщить лечащему врачу, чтобы он мог принять соответствующие меры, прежде чем ситуация выйдет из-под контроля. По данным статистики общества клинической онкологии, около 40% онкологических больных сообщают о необъяснимой потере веса на момент постановки диагноза, а до 80% онкологических больных теряют вес на поздних стадиях развития заболевания.
Причины потери веса при раке
Злокачественные клетки в организме человека, своей жизнедеятельностью захватывают вещества, требуя затраты большего количества энергии, чем получает человек с питательными веществами. Плюс ко всему раковая опухоль значительно ухудшает аппетит, нарушая естественные процессы пищеварения. В 25% случаев САКОБ (синдром анорексии-кахексии) становится причиной смерти.
Потеря веса при раке происходит по следующим причинам:
Побочные эффекты, которые возникают при лечении рака, могут затруднить прием пищи и сделать пациентов уязвимыми.
Кахексия не только приводит к недомоганию, но также способствует изменению реакции на проводимое противоопухолевое лечение, ухудшая переносимость. Это фатально сказывается на качестве и продолжительности жизни больного.
Чем опасна потеря веса у онкологического пациента
Онкологические больные, независимо от количества пищи, которую они едят, и их физической активности, страдают от гиперметаболизма (увеличение расхода энергии). Лизис или разрушение отложений сахаров, белков и жиров, вызывает дефицит запасов, ослабляет организм в борьбе с раком, если при этом возникают еще и трудности с едой.
В результате развивается анорексия со снижением аппетита и истощением. Появляются следующие осложнения:
И это еще не все осложнения, которые ухудшают качество жизни пациентов, повышают инертность и зависимость. Изменения внешнего вида чреваты ухудшением психосоциальной обстановки, затрудняют лечение рака и ухудшают прогноз выздоровления.
Для выявления пациентов с риском недоедания необходимо знать локализацию опухоли, стадию, лечение, интеркуррентные заболевания и проблемы, которые ухудшают потребление пищи. При этом учитываются следующие симптомы:
Пациенты с распространенной формой онкологии и без активного онкологического лечения (фаза паллиативной помощи) имеют, независимо от других факторов, высокий риск недоедания. Это отмечается преимущественно при раке пищеварительного тракта, головы, шеи, легких или яичников.
Высокий риск нарушения пищеварения и потери аппетита возникает при проведении химиотерапии (30-50% вероятность возникновения симптомов с серьезным воздействием на питание). Требуется немедленное проведение профилактических мер для предотвращения токсичных явлений, включая рвоту, мукозит, диарею и сенсорные изменения, вызывающие отвращение к определенным продуктам.
Какие виды рака провоцируют похудение?
Снижение массы тела – не первый признак онкологического заболевания. Данный симптом развивается на поздних стадиях, когда уже нет сомнений в прогрессировании злокачественного процесса в организме. В большинстве случаев, если диагноз по той или иной причине поставлен не был, а человек резко и изрядно похудел, речь идет о метастазировании, а не о начальных этапах развития болезни.
Потеря веса при раке желудка или поджелудочной железы, при которых у 8 из 10 пациентов развивается кахексия. При появлении данного признака операбельность опухоли является редкостью. При злокачественной опухоли легкого к резкому снижению веса присоединяются сильные суставные и мышечные боли, а также лихорадка. В этом случае потеря массы тела является вторичным симптомом.
Для синдрома анорексии-кахексии характерны 4-е симптома:
Потеря веса в рамках САКОБ характерна при раке матки, простаты и легких. У больных злокачественной опухолью молочных желез встречается в ¾ случаев. На поздних стадиях прогрессирования злокачественного процесса синдром анорексии-кахексии развивается при любых формах и типах рака.
При лечении злокачественных новообразований больному приходится неоднократно похудеть. Перед проведением операции аппетит ухудшается из-за стресса. После хирургического вмешательства нельзя питаться так, как хочется. Потому что нужно придерживаться особой диеты. В этом случае аппетит восстанавливается через 3-4 недели и масса тела нормализуется. При раке кишечника потеря веса более длительная, что связано с большим периодом реабилитации.
Курс химиотерапии сопровождается развитием таких побочных реакций, как тошнота и рвота, а также повреждение слизистых оболочек желудочно-кишечного тракта и ротовой полости. В этот период пациентам вовсе не до еды. Медикаментозная анорексия характеризуется выраженным подавлением аппетита.
При лучевой терапии рака органов средостения, молочной железы и легкого с зонами лимфатического оттока также инициируется тошнота из-за повреждения слизистых оболочек пищевода. При воздействии на органы мочеполовой системы поражается прямая кишка и кишечник, что также приводит к ухудшению аппетита. В этом случае также возникает необходимость в ограничении питания для сокращения количества дефекаций.
В рассмотренных ситуациях масса тела снижается не более чем на 5% от первоначальных показателей и после окончания лечебных манипуляций индекс стремится к повышению. Главный критерий раковой кахексии или химио- и лучевой терапии – бесперебойный набор веса после окончания процедур.
Сколько теряют в весе онкологические больные?
Потеря более 5% массы тела, когда не предпринимается никаких попыток для направленного похудения, может быть ранним признаком рака. Поэтому нельзя оставлять без внимания необъяснимую потерю веса.
Неясно, что вызывает синдром истощения, вызванный раком, или кахексию рака. Предполагаются, что злокачественные клетки реплицируются экспоненциально* и потребляют энергию при репликации.
*реплицироваться экспоненциально – увеличение со временем не только значения, но и скорости роста
Как остановить похудение и набрать потерянные килограммы?
Рак является одной из самых больших угроз для жизни человека. При многих онкологических заболеваниях внезапное похудение является одним из наиболее опасных проявлений. И это должно стать безотлагательным поводом для посещения врача.
Основные проблемы большинства онкологических больных связаны с потреблением малого количества белка и недостаточного количества калорий. Калорийная и богатая белком пища необходима для получения энергии, которая поможет организму бороться с болезнью.
Рекомендации по питанию при раке:
Недостаток этих питательных веществ может привести к тому, что больные раком будут чувствовать усталость, слабость и хуже переносить лечение.
Даже если процесс истощения организма уже зашел слишком далеко, перед врачами стоит задача поддержания жизни больного и улучшения его состояния. Принятые меры направлены на устранение симптомов, которые негативно влияют на поступление питательных веществ: повреждение слизистых оболочек, тошнота и рвота. Также назначаются препараты, купирующие боль и улучшающие аппетит.
Что можно сделать самостоятельно?
Одной из главных целей при борьбе с раком является поддержка веса, поэтому правильное питание имеет первостепенное значение. При развитии кахексии, необходимо увеличить общее потребление полезных питательных веществ.
Независимо от причин истощения у больных раком проводится терапия по уменьшению влияния лечения и побочных эффектов. Команда врачей, тесно сотрудничая с пациентом, прилагает все усилия, чтобы поддерживать вес в здоровом диапазоне. Также могут быть назначены лекарства для лечения тошноты и рвоты и стероидные препараты для повышения энергии.
При этом каждый пациент должен предпринимать самостоятельные шаги для поддержания здорового веса и наращивания силы:
Диетические рекомендации для онкологических больных направлены на то, чтобы помочь пациенту справиться с последствиями заболевания и ускорить выздоровление. Диетотерапия помогает получить достаточное количество калорий для поддержания здорового веса, укрепления сил, предотвращения разрушения тканей организма и инфекции.
Что делать при резком падении веса
Каждый четвертый пациент из 20 больных при онкологических заболеваниях умирает от раковой кахексии. При снижении массы тела рекомендуется незамедлительно уведомить врача, чтобы принять лечебные меры, направленные на коррекцию состояния пациента. Воспользуйтесь услугами врачей-онкологов с большим практическим опытом, которые ведут прием в клинике «Медскан» в Москве.
В нашем медицинском центре используется особый подход к лечению онкологических больных, который отличается от общепринятых. Чтобы предотвратить непреднамеренную потерю веса, используется стратегия раннего вмешательства и практикуется мультидисциплинарный подход. Лечащий врач работает в команде с онкопсихологом и нутрициологом. Комплексный подход направлен на компенсацию энергетического баланса и сохранение высокого качества жизни больного.
Осложнения противоопухолевой терапии на желудочно-кишечный тракт
В данной статье рассматриваются следующие осложнения противоопухолевого лечения со стороны желудочно-кишечного тракта:
Снижение массы тела (недостаточность питания)
Снижение массы тела у онкологического пациента возникает вследствие многих факторов: необходимо учитывать лечение пациента сейчас и в прошлом, состояние больного, объем операционных вмешательств и т.д.
Причины потери массы тела:
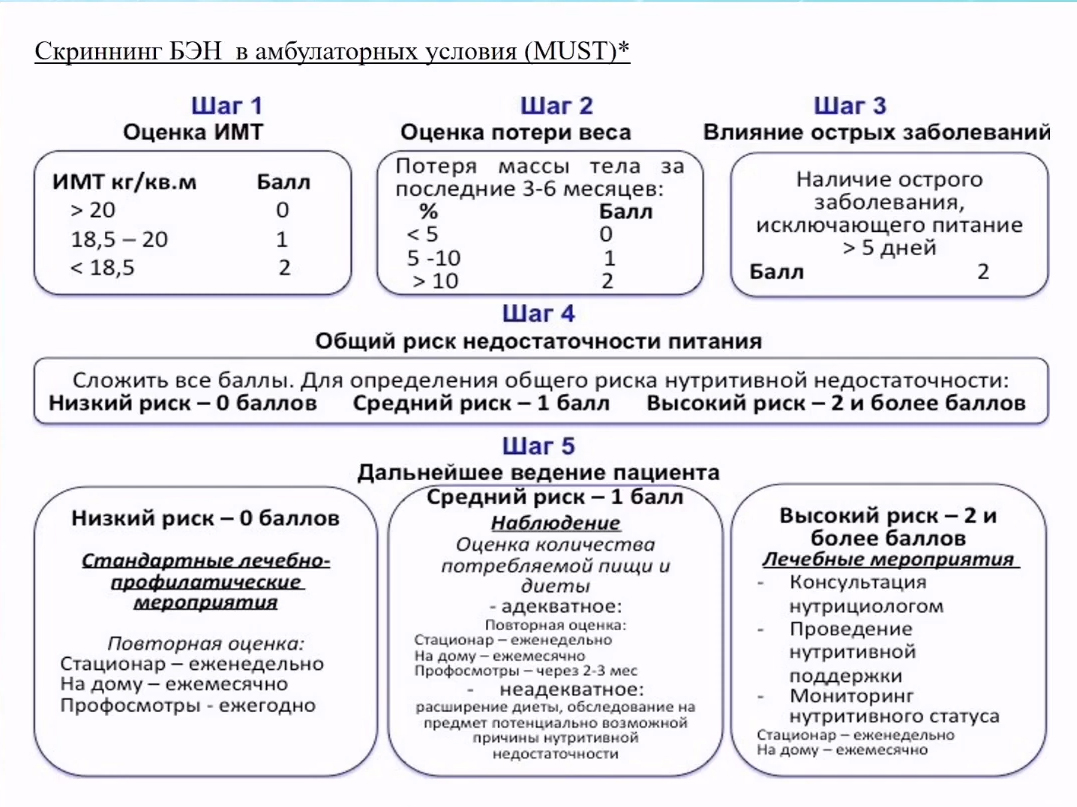
Оценка недостаточности питания
В амбулаторной практике используются различные шкалы для оценки недостаточности питания.
Оценка ситуации должна включать в себя как минимум следующие вопросы:
Алгоритм назначения нутриционной поддержки
Данный алгоритм должен разрабатываться совместно со специалистом, поскольку пациент не может самостоятельно подобрать для себя адекватную терапию, которая поспособствует улучшению самочувствия и облегчению симптоматики.
Для алгоритма назначения нутриционной поддержки необходимо ответить на следующие вопросы:
Для расчета энергетических потребностей пациента необходимо оценить имеющуюся недостаточность питания, риски прогрессирования недостаточности питания.
Осуществляется выбор оптимального пути введения лечебного питания. Возможны следующие варианты: сиппинг (лечебное питание, которое пациент может употреблять самостоятельно), зондовое питание, комбинированная нутриционовая поддержка (совмещение парентерального и энтерального питания). Отдельно стоит рассматривать ситуации, когда у пациента есть стома (гастростома, энтеростома, эзофагостома): в этом случае введение препаратов лечебного питания может осуществляться через нее.
Определяется режим кормления, режим введения препаратов лечебного питания.
Определяются сроки нутриционной поддержки пациента.
Осуществляется выбор препаратов для конкретной ситуации.
Методы оценки эффективности проводимой нутриционной поддержки
Эти методы часто используются в рутинной практике. Они позволяют оценить изменение состава тела на фоне нутриционной поддержки, оценить объем жировой массы, внеклеточной и внутриклеточной жидкости, косвенно оценить количество мышечной массы.
Эти методы редко используются в рутинной практике. Однако их достоинство в доступности – врач может осуществить оценку состояния тела прямо во время приема.
Пострезекционные синдромы
Синдромы оперированного желудка
К ним относятся – депминг-синдром, гипогликемический синдром, анемический синдром, синдром приводящей петли, рефлюкс-эзофагит, недостаточность питания, моторные нарушения культи желудка, анастомоза.
Чаще всего с этими синдромами сталкиваются пациенты, которые перенесли операции на желудке, пищеводе или поджелудочной железе. Данные симптомы могут развиваться, как в раннем, так и в более отсроченном периоде.
Демпинг-синдром. Как правило, проявляется слабостью, потливостью после приема пищи, головокружением, зачастую возникает при приеме углеводистой пищи. Развивается, как в раннем, так и в позднем послеоперационном периоде. Синдром обусловлен быстрой эвакуацией пищи из пищевода в тонкую кишку с последующим развитием гипергликемии, то есть пища быстро попадает из пищевода в тонкую кишку, что вызывает повышение уровня глюкозы (сахара) в крови.
Обычно регулируется подбором режима питания и рациона, а также медикаментозными препаратами.
Пациентам, страдающим демпинг-синдромом, необходимо вести пищевой дневник. Это поможет отследить причины синдрома (определенное время суток, определенная еда и т.д.).
Гипогликемический синдром. Проявляется недостаточным уровнем сахара в крови. Является разновидностью позднего демпинг-синдрома.
Анемия. Обусловлена дефицитом железа и витамина В-12 после удаления желудка. Данное состояние необходимо корректировать и компенсировать препаратами.
Рефлюкс-эзофагит. Это заброс пищи из тонкой кишки в пищевод. Самыми частыми проявлениями рефлюкс-эзофагита является изжога, горечь во рту, тяжесть после приема пищи, ощущение жжения по ходу пищевода. Реже симптом проявляется жжением в области языка, кислым привкусом во рту. Корректируется режимом питания, новыми жизненными привычками и назначением медикаментозной терапии.
Недостаточность питания или потеря массы тела. Данный синдром требует коррекции рациона и режима питания, а также назначения дополнительной нутриционной поддержки.
Важно знать, сколько массы пациент потерял до операции, после операции, во время химио/лучевой терапии. Исходя из этого подбираются препараты лечебного питания.
Нарушение культи желудка, анастомоза (т.е. места соединения органов). Осложнение, которое относится к моторно-эвакуаторным нарушениям. Корректируется медикаментозно.
Болевой синдром. Может быть обусловлен разными факторами. При обращении к врачу важно описать, когда возникают боли, связаны ли они с приемом пищи, через какое время и в каком месте после приема пищи возникают, проходят самостоятельно или требуют применения препаратов, сопровождаются ли тошнотой, рвотой, нарушением стула.
Астения. Состояние общей слабости и утомляемости.
Эти и другие симптомы, которые могут беспокоить пациента в послеоперационном периоде или на фоне проводимого лечения. Любые жалобы требуют обращения к врачу.
Диагностика синдромов оперированного желудка
Обследования позволяют подобрать терапию, дать точные рекомендации по образу жизни.
Как установить причину рефлюкса (заброса пищи обратно в пищевод)?
В сложных случаях для оценки характера рефлюктата и оценки того, что именно забрасывается в пищевод, используется суточная импеданс-pH-метрия. Данное исследование особенно актуально для пациентов, которые перенесли гастрэктомию (удаление желудка), резекцию пищевода.
Обследование выполняется в тех клинических ситуациях, когда пациент получает медикаментозное лечение, но улучшения не наблюдаются. Либо, когда жалобы не соответствуют характеру проведенного оперативного вмешательства.
Консервативная терапия после оперативного вмешательства на желудке
Последствия оперативного вмешательства на поджелудочной железе
Хирургические вмешательства на поджелудочной железе зачастую влекут за собой недостаточность выработки ряда ферментов и гормонов в организме. Нехватка данных веществ может привести к потере массы тела, вторичному диабету, диарее, синдрому избыточного бактериального роста. Вторичной проблемой становится боль в животе.
Чтобы оценить недостаточность ферментов проводится анализ кала на панкреатическую эластазу.
Основное лечение патологии заключается в заместительной ферментативной терапии, подбор питания.
Нарушение стула на фоне лечения (диарея/запор)
Диарея
Основные факторы, которые вызывают диарею (в зависимости от них подбирается терапия):
Любой из вышеперечисленных симптомов требует обращения к врачу для назначения терапии.
Если на фоне диареи, у пациента отмечается подъемы температуры, интоксикация, то необходимо дополнительное обследование на псевдомембранозный колит.
Диарея и недержание кала
После операций на органах, расположенных в малом тазу, у пациента может наблюдаться комбинация сразу двух синдромов – диареи и недержания кала. Чаще всего данное расстройство наблюдается у пациентов гинекологического профиля.
У больного может наблюдаться неоформленный или полуоформленный стул, а также фрагментная дефекация в течение дня, трудности с удержанием кала и газов после возникновения позывов на дефекацию. Иногда бывает ночное недержание кала.
Чтобы оценить состояние анального сфинктера специалисты назначают сфинктерометрию.
При лечении патологии применяется комбинация методов – лекарственная терапия, физиотерапия, физические упражнения.
Запор / задержка стула
Симптом может сопровождаться такими жалобами, как напряжение и/или боли в животе, натуживание, вздутие живота, твердый кал, ощущение неполного опорожнения кишечника, необходимость ручного пособия при опорожнении, отсутствие позывов на дефекацию или ложные позывы на дефекацию без опорожнения кишечника.
Причинами запора/задержки стула могут послужить:
Если пациент наблюдает у себя запор или задержку стула, необходима консультация специалиста.
Методы диагностики, которые помогут установить причину запоров:
Если на фоне лечения задержка стула длится от 4 суток, а также отмечаются повышенное газообразование, тошнота и/или рвота, боли в кишечнике, то необходима срочная консультация специалиста!
Терапия запора/задержки стула
Традиционным методом лечения является медикаментозная терапия. В случае спаечного процесса может потребоваться хирургическое лечение.
Отметим, что противоболевая терапия может усугубить ситуацию.
Лучевые поражения кишечника
Лучевые поражения кишечника проявляются в виде колитов – воспалительного заболевания слизистой оболочки кишечника. Колиты преимущественно развиваются у пациентов, получающих терапию на область малого таза (матка, цервикальный канал, простата, прямая кишка, мочевой пузырь).
Колиты могут возникнуть на любом этапе лечения: во время начала лучевой терапии и в течении 3 месяцев после окончания лечения. Существуют и позднеотстроченные лучевые колиты, которые возникают в течение первого года после проведенной лучевой терапии.
Симптомы
К основным симптомам лучевого поражения кишечника относят: нарушение стула, диарея, ложные позывы к дефекации, боли по ходу кишечника и боли в заднем проходе, в зависимости от зоны, куда пациент получает лучевую терапию. При достаточно выраженном воспалении появляются следующие симптомы — недержание кала и газов, диспепсия, метеоризм, рвота, тошнота, снижение массы тела на фоне диареи.
Если в начале лучевой терапии, во время нее, после нее у пациента отмечается выделение крови с каловыми массами – стоит немедленно обратиться к врачу! Он назначит необходимые обследования и лечение.
Диагностика лучевых поражений кишечника
Исследования, которые позволяют определить степень поражения и назначить терапию:
Терапия
При лучевых поражениях желудочно-кишечного тракта терапия зависит от локализации патологического процесса. В основном используются:
Срок лечения определяется специалистом. Стоит отметить, что лучевой колит невозможно вылечить за 2-3 недели, терапия должна быть длительной и систематической.
Питание после резекции желудка и гастрэктомии (подробная версия)
Операция на желудке – серьезное вмешательство, требующее тщательной подготовки, проводимой не только медицинским персоналом, но и самим пациентом и его близкими.
Предоперационная подготовка заключается в общеукрепляющем лечении – богатая белком пища, достаточное количество жидкости, витамины, тонизирующие средства. А при наличии сужения выходного отдела желудка и задержке пищевых масс в нем – питание только мягкой, иногда протертой пищей для адекватной эвакуации ее из желудка.
Послеоперационный период требует не менее серьезного отношения. В раннем послеоперационном периоде пациенты лишены возможности принимать воду и пищу через рот. Питание проводится внутривенным введением питательных растворов, в том числе белковых и аминокислотных. Потребность организма в различных веществах определяют на основании исследования крови.
В этот период больному на 2 дня назначают голод, проводят активную аспирацию желудочного содержимого. С 3-х суток, если нет застойных явлений в желудке, можно давать «слабый» чай, отвар шиповника, не очень сладкий компот без ягод небольшими порциями (20 – 30 мл) 5 – 6 раз в день. Для введения с первых дней белковых продуктов рекомендуется применение белкового энпита (40 г на стакан воды). Обычно в первые 2 – 3 дня дают по 30 – 50 г такого раствора через зонд, а позднее, после удаления зонда – через рот. Режим питания строится по принципу постепенного увеличения нагрузки на желудочно-кишечный тракт и включения достаточного количества белка. Конкретный вид энтерального питания должен рекомендовать врач.
Использование энпитов позволяет довести количество животного белка в рационе до физиологической нормы, обеспечить организм необходимыми витаминами и минеральными солями.
С 3 – 4-го дня после операции начинают расширять диету и назначать слизистые супы, мясные, рыбные и творожные пюре и суфле, яйцо всмятку;
с 5 – 6-го дня – паровые омлеты, протертые каши и овощные пюре в малом количестве (50 г на порцию). С 5-го дня при хорошей переносимости такого питания уже каждый прием пищи должен включать белковые продукты. Постепенно порции пищи, принимаемой за один раз, увеличивают (с 50 мл на 3-й день до 200 – 250 мл на 7-й день и до 300 – 400 мл на 10-й день).
Таким образом, в раннем послеоперационном периоде больные будут получать достаточное количество полноценного белка в легкоусвояемом виде.
Щадящую диету назначают больным через 1 – 2 нед. после операции на 4 мес. При наличии таких осложнений, как гастрит культи желудка, анастомозит, пептическая язва, больные должны соблюдать диету более длительное время. Основное назначение диеты – профилактика или уменьшение воспалительного процесса, предупреждение демпинг-синдрома.
Демпинг-синдром (от англ. dumping – сбрасывание), синдром сбрасывания – одно из ведущих пострезекционных расстройств. Он возникает у некоторых больных после частичного или полного удаления желудка вследствие нарушения нервной и ферментативной регуляции работы органов, участвующих в пищеварении. Как правило, наблюдаются ускоренная эвакуация («сбрасывание») пищи из культи желудка в кишечник, нарушение углеводного обмена и функции оставшейся части желудка. Приступ начинается после еды (чаще после приёма легкоусвояемой пищи, богатой углеводами) и проявляется резкой общей слабостью (иногда с расстройством сознания), головокружением, обильным потоотделением, учащением пульса и снижением артериального давления, сонливостью, отрыжкой, срыгиванием или рвотой, болями в подложечной области, который лучше употреблять «вприкуску». Поваренной соли 8-10 г. Режим питания дробный – 5-6 раз в день. Температура пищи: не выше 55-65° – для горячих блюд и не ниже 15° – для холодных.
Это физиологически полноценная диета с высоким содержанием белка (мясо, рыба), нормальным содержанием сложных углеводов (зерновые продукты, крупы, овощи, несладкие фрукты) и резким ограничением легкоусвояемых углеводов (сахар, сладости, кондитерские изделия, фруктовые воды, консервированные соки), с нормальным содержанием жира, ограничением механических и химических раздражителей слизистой оболочки и рецепторного аппарата желудочно-кишечного тракта, с максимальным ограничением азотистых экстрактивных веществ (особенно пуринов), тугоплавких жиров (баранина), продуктов расщепления жира, получающихся при жарении (альдегиды, акролеины), с исключением сильных стимуляторов желчеотделения и секреции поджелудочной железы и кишечных желез, продуктов и блюд, вызывающих демпинг-синдром (сладких жидких молочных каш, например, манной, сладкого молока, сладкого чая, горячего жирного супа и др.).
Мясо дают в измельченном виде, а гарниры в непротертом виде (каши-размазни, мятый картофель). Салаты, свежие фрукты и овощи, черный хлеб исключают. Все блюда – отварные, протертые или приготовленные на пару. Третьи блюда в обед – несладкие (без сахара) или с добавлением ксилита (10-15 г на порцию). Больному выдают строго ограниченное количество сахара.
Исключаются тугоплавкие жиры, экстрактивные вещества, легкоусвояемые углеводы, свежее молоко. Больные должны соблюдать режим дробного питания. Необходимо строго ограничить прием легкоусвояемых углеводов во избежании развития гипогликемического и демпинг-синдрома. В то же время назначение только белковой диеты без достаточного количества углеводов нецелесообразно, потому что в условиях ограничения углеводов могут неэкономно расходоваться белки для покрытия энерготрат, что ведет к увеличению дефицита белка в организме. Однако, учитывая выпадение у таких больных пептического фактора, следует отдавать предпочтение белковым продуктам, легко «атакуемым» трипсином – рыбным и молочным. Прием продуктов с грубой клетчаткой и большим количеством соединительной ткани надо ограничивать или же их подвергают тепловой обработке.
Примерная диета на этот период:
В дальнейшем, даже при отсутствии признаков болезни оперированного желудка, следует в течение 2-5 лет придерживаться дробного режима питания (4-5 раз в день), ограничивать использование продуктов и блюд, содержащих легко всасывающиеся углеводы, свежее молоко. Рацион должен быть достаточно разнообразным с учетом индивидуальной переносимости продуктов. Больные с хорошим результатом операции и при соблюдении дробного режима питания, как правило, не нуждаются в медикаментозной терапии.
При наличии симптомов постгастрорезекционных расстройств их лечение может быть консервативным и хирургическим. Диетотерапия занимает ведущее место в консервативном лечении болезни оперированного желудка. Пища должна быть разнообразной, высококалорийной, с большим содержанием белка, витаминов, нормальным содержанием жира и сложных углеводов при резком ограничении простых углеводов. Следует также учитывать индивидуальную переносимость продуктов и блюд. Больные обычно хорошо переносят отварное мясо, нежирную колбасу, котлеты из нежирного мяса, рыбные блюда, супы на некрепких мясных и рыбных бульонах, кисломолочные продукты, овощные салаты и винегреты, заправленные растительным маслом. Хуже всего переносятся сахар, молоко, сладкий чай, кофе, компот, мед, сладкие жидкие молочные каши, выпечка из сдобного теста, особенно горячая. Прием пищи должен быть дробным, не менее 6 раз в день.
При демпинг-синдроме начинать еду рекомендуется с плотных блюд, после приема пищи желательно лежать в постели или полулежать в кресле 30 мин. Продукты применяют непротертые, их химический состав и энергетическая ценность – 138 г белка, 110–115 г жира, 390 г углеводов, общая энергетическая ценность – 3000 ккал. Режим питания дробный – 5-6 раз в день. По набору продуктов диета существенно отличается от протертой.
Перечень рекомендуемых блюд:
Запрещается употреблять те же продукты и блюда, что и при назначении протертой диеты, кроме белокочанной капусты.
Примерное однодневное меню при использовании непротертой диеты:
Все блюда должны быть вареными или приготовленными на пару в непротертом виде. Допускаются отдельные блюда в запеченом виде без грубой корки, третье блюдо в обед – несладкое или на ксилите (10—15 г на порцию). Сахар выдают больному в строго определенном количестве.
Медикаментозная терапия при демпинг-синдроме значительно менее эффективна, поэтому разумные диетические рекомендации оказываются более полезными.
Химиотерапия: как правильно питаться во время лечения?
Что может помешать в организации правильного питания онкологического пациента?
Течение онкологического процесса часто сопровождается снижением аппетита и депрессией, поэтому количество потребляемой пищи может резко уменьшиться. Но даже если объем питания не меняется, то нужно иметь в виду, что обычные продукты отличаются относительно низкой нутриентной плотностью, то есть в них недостаточно питательных веществ, необходимых для удовлетворения повышенных потребностей организма в условиях онкологического заболевания. Обеспечить организм достаточным количеством нутриентов возможно только с помощью специализированных продуктов – питательных смесей, но не все пациенты привержены к их употреблению. При этом врачи часто сталкиваются и с низкой осведомленностью пациентов о вреде некоторых диет и токсичном действии пищевых добавок.
Существуют и другие причины, которые усложняют организацию питания:
Важно убедить родственников в тщетности и даже вреде насильственного кормления, необходимо понимать, что больной имеет право питаться в том объеме, в котором может.
Для достижения лучшего результата коррекции нутритивной недостаточности необходимо:
Для возбуждения деятельности желез и слизистой оболочки ЖКТ в диету разрешается включать кислые продукты: сухие вина, кисломолочные продукты, квас, кислые соки и сиропы из плодов и ягод, кислые и маринованные овощи.
По возможности пациенту следует питаться за столом и одеваться к каждому приему пищи.
Не следует часто взвешивать больного, это может увеличить психологическую нагрузку.
Вопросы выбора продуктов питания
К рекомендованным продуктам относятся:
Белок является важным компонентом рациона пациента, так как представляет собой основной строительный материал для организма.
Для повышения усвояемости белка могут быть рекомендованы следующие комбинации продуктов:
Употребление этих продуктов может быть связано с высоким риском инфицирования, поэтому важно не ухудшить состояние больного неправильным питанием!
Онкологические пациенты в силу ряда причин подвержены заражению различными инфекциями, а при нутритивной недостаточности риск инфицирования резко возрастает.
Следует также избегать продуктов длительного переваривания, так как они задерживают эвакуацию пищи из желудка. К таким продуктам относятся квашеная капуста, баклажаны, свинина, сало и копчености.
Выбор лечебного питания при онкологических заболеваниях
Правильная организация питания для пациентов с диагностированным злокачественным новообразованием нередко играет ключевую роль в реабилитации и часто оказывает существенное влияет на эффективность лечения.
Питание при раке желудочно-кишечного тракта, особенно у стомированных больных, требует еще большего внимательного подхода. Нарушение работы пищеварительной системы приводит к выраженному дефициту необходимых витаминов и микроэлементов, усугубляя проблемы, вызванные онкологическим процессом.
Эффективной коррекции рациона не всегда можно добиться назначением пероральной диеты обычной пищей. Для поддержки пациентов в онкологии разработаны специальные продукты в виде питательных смесей на основе большого количества белка, сбалансированного состава углеводов и жиров, которые также содержат витамины и минералы. Такое питание более эффективно усваивается организмом, дополняет или может заменить прием еды, когда это необходимо.
При значительной потере массы тела или опухолях верхних отделов ЖКТ требуется энтеральное питание: через зонд или гастро- или еюностому. Это существенно расширяет возможности восстановления пациентов.
Рацион онкологического пациента должен быть сбалансированным, богатым белком, витаминами и микроэлементами. Критериями грамотно подобранного питания служат:
Всем перечисленным требованиям соответствуют продукты от компании Nestle:
Каждый их них обладает своей спецификой, их назначение осуществляется по показаниям, на усмотрение специалиста.
Peptamen®
Уникальный состав Peptamen® предназначен для пациентов с резко пониженной способностью усваивать питание из-за проблем желудочно-кишечного тракта.
Тошнота, рвота, тяжелая диарея, воспалительные явления в кишечнике часто сопровождающие лечение в онкологии, изматывают пациентов, ослабляют силы и существенно угнетают самочувствие. В таких случаях требуется питание с гарантией усвоения. Таким питанием является Пептамен.
В его основе – белок молочной сыворотки, гидролизованный ферментативным путем до небольших пептидов. Небольшие пептиды усваиваются даже при дефиците ферментов поджелудочной железы и нарушении функций кишечника. До 70% жирового компонента составляют среднецепочечные триглицериды, которые также полноценно усваиваются и служат быстрым источником энергии для организма.
Пептамен доступен в двух формах: в виде сухой смеси для приготовления напитка и в виде специализированного зондового питания (готовый к употреблению продукт в специальных контейнерах по 500 мл — Peptamen® Enteral, Peptamen® AF). Сухая смесь адаптирована по вкусу для перорального применения, но может использоваться и для питания через зонд или стому. Специализированные зондовые формы отличаются по количеству белка (Peptamen® Enteral – 4 г/100 мл смеси, Peptamen® AF – 9 г/100 мл смеси) и используются для введения в стому или зонд.
Смесь отлично переносится даже очень ослабленными пациентами за счет хорошей усвояемости гидролизованного белка 100% молочной сыворотки. Дополнительным плюсом является быстрый пассаж ее из желудка, что снижает риск рефлюкса. Низкая осмолярность, наличие в составе полного спектра жизненно важных минеральных веществ и витаминов позволяют назначать Пептамен в качестве добавки к основному питанию или в качестве единственного продукта онкологическим больным с проблемами ЖКТ.
Resource ®2.0 + Fibre
Полноценный и вкусный продукт от Nestle в бутылочках по 200 мл, который содержит большое количество белка и калорий для восстановления сил, необходимые витамины и минералы, а также пищевые волокна, необходимые для нормальной работы кишечника. Он предназначен для возмещения недостаточности питания, предотвращения снижения массы тела до и после противоопухолевого лечения, может применяться в качестве единственного или дополнительного питания. Смесь нормализует работу кишечника, способствует ускорению восстановления после операций, улучшает переносимость и эффективность терапии.
В 200 мг Resource ®2.0 + Fibre содержится 18 г высококачественного белка, 400 килокалорий энергии, 5г пищевых волокон, все необходимые минеральные вещества, витамины группы B, витамины C, D, E, K, A, биотин, пантотеновая кислота и др. Высокая калорийность и хорошая усвояемость продукта помогают поддерживать силы организма во время агрессивного лечения и восстанавливать самочувствие и физическую форму после операций. Подходит для замещения рациона и зондового питания. Натуральный состав позволяет использовать смесь в течение длительного времени, если это необходимо. Может использоваться у пациентов с сахарным диабетом.
Resource®DiabetPlus
Resource®Diabet Plus также относится к высокобелковым продуктам (18 г полноценного молочного белка в 200 мл напитка). Состав разработан под пищевые потребности людей с сахарным диабетом или нарушением толерантности к глюкозе. Углеводный компонент на 90% представлен медленными углеводами и изомальтозой. Пребиотические волокна Prebio1+ в сочетании с PHGG волокнами (частично гидролизованная гуаровая камедь) улучшают состояние кишечной стенки, способствуют нормализации работы ЖКТ и благотворно влияют на гликемический профиль. Одна бутылочка напитка заменяет полноценный прием пищи.
Продукт может использоваться как перорально, так и через зонд, как добавка к рациону, так и как его полная замена. Введение Resource®Diabet Plus в рацион при злокачественных новообразованиях в сочетании с нарушением толерантности к глюкозе или сахарным диабетом.
Resource®Optimum
Универсальный продукт назначается для предотвращения или коррекции потери мышечной массы до и после операции, в период длительного консервативного лечения, паллиативной терапии и просто для укрепления и поддержания физических сил и нормального самочувствия.
Для активной регенерации организм требует большое количество протеина, и смесь Ресурс Оптимум полностью покрывает его нужды. 50% казеина и 50% белка молочной сыворотки предоставляют полный набор аминокислот, необходимый для построения клеточных структур. Пищевые волокна-пребиотики улучшают состояние пищеварительного тракта и процессы всасывания. Живые пробиотики Lactobacillus Paracasei стимулируют иммунитет.
Дозировку Resource®Optimum, так же как Peptamen® можно менять, растворяя в воде необходимое количество смеси, в зависимости от питательных потребностей и состояния пациента. При необходимости продукт может стать единственным компонентом суточного рациона.
Реабилитация после операции. Выбор правильного питания
Полноценное, сбалансированное, легко усваиваемое питание обязательно включается в программу послеоперационной реабилитации.
Хирургическое вмешательство является для организма большим стрессом, как психологическим, так и физиологическим. Ответ организма на травматическое воздействие, которым по факту является операция, нейроэндокринная мобилизация защитных сил как реакция на угрожающую ситуацию, а также адаптация к изменившимся условиям функционирования прооперированных органов, – все это требует значительных энергетических затрат. В послеоперационном периоде усиливается распад белков, из которых строится новая соединительная ткань, усиленно расходуются углеводы, витамины и микро- и макроэлементы. В связи с ухудшением состояния желудочно-кишечного тракта после хирургического вмешательства, а в частности, с замедлением нормального всасывания, имеется большой риск возникновения белково-энергетической недостаточности.
Именно поэтому полноценное, сбалансированное, и что немаловажно – легко усваиваемое питание обязательно включается в программу послеоперационной реабилитации. К сожалению, часто специалисты, борясь с непосредственной угрозой для организма, забывают о создании условий для обеспечения процессов регенерации и восстановления полноценного функционирования.
Тяжесть заболевания и объем хирургического вмешательства — не единственные факторы влияния на продолжительность реабилитации и прогноз восстановления. Индивидуальные особенности каждого человека, его пол, возраст, вредные привычки, набор хронических заболеваний, общее физическое и психологическое состояние должны непременно учитываться не только для разработки программы восстановительного лечения, но и для подбора оптимального рациона. Только питание обеспечивает доступ энергии для нормального метаболизма и строительного материала для новых тканей.
Оптимальная диета после перенесенных хирургических вмешательств должна:
Специализированные смеси от Nestle были созданы с учетом особенностей патофизиологии пост-хирургических процессов и питательных нужд ослабленных пациентов:
Impact®Oral
Иммунопитание Impact®Oral показано для взрослых и детей от 7 лет перед и/или после операций на желудочно-кишечном тракте, в области головы, шеи и на других органах и системах.
Обогащенный аргинином молочный белок служит прекрасным материалом для регенерации тканей.
Иммуностимулирующий эффект питания, доказанный в рандомозированных исследованиях с участием более 2 000 пациентов в «большой» абдоминальной хирургии, обусловлен наличием в продукте аргинина, омега-3 жирных кислот и нуклеотидов в определенном соотношении.
Impact®Oral содержит среднецепочечные триглицериды (22% от общего жирового компонента) в качестве быстрого источника энергии для восстановления и пищевые волокна, которые улучшают работу пищеварительной системы, и подстегивают «кишечный» иммунитет.
Прием смеси в течение 5-7 дней в качестве дополнительного или единственного источника питания позволяет нормализовать метаболизм, иммунитет, скорректировать общие клинические показатели. После операции Impact®Oral применяют также в течение 5-7 дней в качестве дополнительного питания по 2-3 пакетика в день, в качестве единственного источника пищи 5 пакетиков в день. Смесь помогает быстрее восстановить силы, физическую форму и вернуться к нормальной жизни.
Resource®Diabet Plus
Продукт предназначен для пациентов с сахарным диабетом или нарушением толерантности к глюкозе, в частности, перенесшим хирургическую операцию.
Готовая смесь, содержащаяся в бутылочке объемом 200 мл, достаточно калорийна (320 ккал), чтобы побороть чувство голода и обеспечить организм энергией, но в то же время имеет низкий гликемический индекс и благотворно влияет на гликемический и жировой профиль. Углеводный компонент на 90% состоит из «медленных» углеводов и изомальтулозы. Высокая концентрация белка (смесь белков молочной сыворотки и казеина) – 18 г на одну бутылочку – полностью покрывает нужды восстанавливающегося организма в аминокислотах, расходном материале для создания клеточных структур. Пищевые волокна Prebio1+ и PHGG (частично гидролизованная гуаровая камедь) нормализуют работу пищеварительного тракта и благотворно влияют на гликемический профиль.
Смесь предназначена для перорального приема маленькими глоточками или через соломинку. Одна бутылочка по составу питательных веществ заменяет полноценный прием пищи. Resource®Diabet Plus можно использовать в качестве дополнения к пищевому рациону или в качестве единственного источника питания. Можно использовать для питания через зонд или стому.
Peptamen®
Пациентам, перенесшим большие операции, у которых в послеоперационном периоде наблюдается выраженное истощение, необходимо более интенсивное питание с гарантией усвоения питательных веществ. В таких случаях рекомендуется продукт Peptamen®. Даже при значительно сниженной способности кишечника к всасыванию и при поврежденной кишечной стенке, компоненты смеси Пептамен хорошо усваиваются организмом, снабжая организм необходимым количеством белков, жиров, углеводов, витаминов и микроэлементов.
Гидролизованный белок молочной сыворотки покрывает 12% энергетических затрат, снижает риск рефлюкса и диареи. Среднецепочечные триглицериды, составляющие 70% жирового профиля Пептамена, являются легкодоступным источником энергии, снижают риск жировой мальабсорбции. Цистеин, Омега-3 жирные кислоты и сбалансированное соотношение ARA (арахидоновой кислоты) и DHA (докозагексаеновой кислоты) способствуют контролю воспалительных реакций, ускоряют процессы регенерации.
Peptamen®Junior
Лечебное питание Peptamen®Junior рекомендовано для использования в педиатрии. Полноценное полуэлементарое питание на основе гидролизоанного белка молочной сыворотки подходит для детей от года до 10 лет. Продукт подходит маленьким пациентам с нарушением работы пищеварительной системы и с непереносимостью стандартных смесей, в частности, на основе казеина.
Помимо гидролизованого белка молочной сыворотки, Пептамен Юниор также как Пептамен для взрослых содержит среднецепочечные триглицериды (СЦТ) — 55% жирового профиля, витамины и минеральные вещества, которые с успехом обеспечивают организм энергией для быстрого восстановления. Поскольку Peptamen®Junior – сухая смесь для приготовления напитка, можно адаптировать ее концентрацию индивидуально под нужды малыша и использовать в качестве дополнительного или единственного источника питания.
Уменьшение желудка — не гарантия похудения
Люди, страдающие от ожирения, готовы на все, только бы избавиться от лишнего веса. По крайней мере, большинство из них в это верит.
Иначе вряд ли решились бы они на операцию для уменьшения объема желудка. Но почему не всегда результат удовлетворяет похудевшего? MedAboutMe рассматривает варианты последствий операции.
Почему необходимо снижение веса при ожирении
Ожирение — настоящий бич современности. От лишнего веса страдают буквально все органы и системы организма, начиная от костей и суставов и заканчивая эндокринной системой. В самых тяжелых случаях человек просто теряет способность выполнять простейшие действия, так как оказывается не в состоянии пошевелиться.
Если посмотреть на список рекордсменов по весу, можно заметить, что мало кому из них удалось прожить больше 50 лет. И это не удивительно: организм человека не рассчитан на подобные нагрузки. Значит, похудение становится вопросом жизни и смерти.
Лишний вес не появляется из ниоткуда. Это всегда результат переедания. Все люди, страдающие ожирением, очень много едят. От большого количества пищи их желудок растягивается, и еды требуется все больше и больше. Операция на желудке призвана уменьшить объем желудка.
Большинство тучных людей уверенно говорят, что едят совсем мало. Но если начать разбираться, то окажется, что это совершенно не так, просто таково их восприятие. Из памяти выпадают перекусы, булочки, бутерброды, шоколадки и большое количество другой пищи. Мы уже привыкли к тому, что редкий пациент честно признается в том, что ест много.
В Европе на лечение последствий ожирения расходуется 6% средств, выделяемых на здравоохранение. 7% взрослых жителей планеты страдают от ожирения и его последствий. В России лишний вес есть у 40% граждан, ожирение — у 5%. Примерно такая же картина наблюдается и в Беларуси. Почти 3% белорусских мужчин и почти 4% женщин весят вдвое больше нормы.
Но на операцию берут не всех. Есть ограничения по состоянию здоровья, и не только. В нашей больнице есть ограничения и по весу: не более 180 кг. Это связано не только с более высокими рисками при наркозе, но и с тем, что не всякий хирургический стол выдержит такой вес, необходимо специальное оборудование.
Для снижения веса применяется несколько методов уменьшения желудка. Некоторые из них являются временной мерой, другие носят необратимый характер.
Операции для борьбы с лишним весом
Если лишних килограммов не слишком много, пациенту могут предложить поместить в желудок специальный баллон, заполненный водой или специальным раствором. Баллон заполняет желудок, оставляя для пищи совсем немного места, но создавая при этом ощущение наполненности. Соответственно, больной начинает потреблять намного меньше пищи, чем раньше.
Недостаток метода состоит в том, что через несколько месяцев баллон необходимо удалять. Если больному не удастся справляться самостоятельно с привычкой заполнять желудок до отказа, лишний вес вернется очень быстро.
Еще один обратимый метод — наложение бандажа на верхнюю часть желудка. Бандаж не дает пище «проваливаться», и чувство насыщения приходит быстрее. Кольцо можно расширять и сужать, можно снять его вообще или оставить на длительный срок. Недостатки у этого метода тоже имеются: постоянные ограничения в рационе питания, довольно высокая вероятность развития отдаленных осложнений. Пациенты, любящие побаловаться сладостями, могут не получить ожидаемого снижения веса.
Любители сладкого могут похудеть намного эффективнее, если врачи проведут более сложную операцию, при которой часть стенки желудка вворачивается во внутреннюю полость и фиксируется в таком положении. Образовавшийся валик уменьшает внутренний объем, а также всасываемость питательных веществ. Из-за этого больному придется потом постоянно принимать витаминно-минеральные комплексы, чтобы компенсировать недополученное естественным путем.
Необратимой является также операция, называемая резекцией желудка. Пациенту удаляют большую часть желудка, превращая его в подобие трубки или рукава вместо «мешка». После выполнения резекции не только потребуется меньше пищи, но она еще будет быстрее проходить в кишечник. Но главное — вместе с частью желудка удаляется участок, ответственный за выработку грелина, гормона голода. Больной теряет интерес к еде. Правда, некоторые продолжают набивать ушитый желудок даже «через не могу». И в результате приходится проводить повторную операцию, чтобы исправить последствия. К недостаткам метода можно отнести довольно длительный период восстановления, требующий строгой диеты, ограничения физических нагрузок и тщательного соблюдения врачебных рекомендаций.
При выполнении желудочного шунтирования ничего не удаляется, но форма желудочно-кишечного тракта изменяется. Желудок разделяют на две части: маленькую верхнюю и большую нижнюю. К верхней подшивается петля тонкого кишечника. Таким образом достигается сразу две цели: уменьшается объем потребляемой пищи за счет уменьшения объема желудка и снижается всасываемость за счет уменьшения длины тонкого кишечника, через который проходит пища. Неиспользуемые части остаются в организме и просто выключаются из процесса пищеварения.
Проведение любой из этих операций дает больному шанс на решительное похудение. Но снижение веса не всегда является устойчивым явлением, и с течением времени килограммы могут вернуться. Кроме того, некоторым пациентам похудение приносит вместо счастья разочарование и депрессию.
Депрессия из-за похудения: нужен психотерапевт?
Как показывает практика, причины ожирения часто находятся не столько в желудке, сколько в голове человека. И резекция желудка, обеспечивающая похудение, не дарит ощущения сбывшейся мечты, достижения желанной цели.
Жительница Калифорнии Паулин Портер была одной из самых тучных женщин в мире, что подтверждено Книгой рекордов Гиннесса. Из-за большого веса, превышающего три центнера, женщина не могла обслуживать себя даже в самых элементарных потребностях. Она практически не двигалась и была узницей собственного огромного тела. Никакие диеты не помогали.
Паулин удалось попасть в телепрограмму, которую вел врач, помогающий похудеть людям с большим весом. Он согласился провести операцию шунтирования желудка бесплатно. После проведения операции Паулин сбросила за короткий срок больше половины веса: без малого 200 кг. Женщина покинула клинику с весом в 112 кг.
Однако вскоре зрители программы снова увидели Паулин, причем она опять весила экстремально много, набрав более 130 кг. Операция не смогла изменить менталитет женщины и заставить ее следовать курсом на похудение. Паулин Портер отказалась от физиотерапии, не следовала диете и продолжала оставаться «толстой в душе».
История Паулин Портер не единственная в своем роде.
Малисса Джонс из Великобритании также не обрела счастья, расставшись со 139 кг из 215. Девушка в 17 лет была самым толстым подростком в стране. После резекции желудка Малисса быстро похудела, но не смогла стать счастливой.
Одна форма пищевого расстройства сменилась у Малиссы другой: место неудержимого обжорства заняла анорексия, и девушка едва не умерла от истощения. Она неоднократно говорила о том, что предпочла бы остаться толстой, потому что похудение не принесло ей ни лучшего самочувствия, ни уверенности в себе, ни чувства удовлетворения.
От потери веса на теле Малиссы обвисла кожа, а средств на косметическое устранение этой проблемы у нее не было. Кроме того, последствия операции на желудке мешали Малиссе выносить ребенка: все беременности заканчивались выкидышами. Отношения не складывались. Потребовался не один год, чтобы справиться с психологическими проблемами, и буквально чудом стало рождение сына. Малисса набрала вес, но не критично. Она намерена никогда не допускать, чтобы ее сын столкнулся с проблемой лишнего веса, потому что ей хорошо известно, к каким бедам это может привести.
Некоторые хирурги, проводящие операции по резекции желудка, рассказывают о пациентах, оставшихся неудовлетворенными результатом. Нет, им удалось похудеть и даже удерживаться в новом весе. Но эти люди упрекают врачей в том, что после операции вместе с лишним весом ушло одно из главных удовольствий в жизни: наслаждение едой.
Не зря помимо обследования здоровья пациентам рекомендуется получить консультацию психотерапевта. Хирургическое вмешательство может оказаться бесполезным, если человеку не удастся изменить свое отношение к собственному телу и к образу жизни. Можно уменьшить желудок, убрать лишний жир, но если не устранить «внутреннего толстяка-обжору», все окажется бессмысленным. Ожирение начинается не с боков или живота, а с головы. С нее и надо начинать путь к похудению.
Внутрижелудочные баллоны для лечения ожирения
Структура статьи
Не так давно на нашем сайте была опубликована статья врача-хирурга Центра Ю.И. Яшкова, посвященная хирургическим методам лечения ожирения. После ее выхода на наш сайт пришло большое количество вопросов, касающихся методики снижения массы тела с использованием внутрижелудочного баллона Вопросов оказалось настолько много, что мы решили встретиться с Юрием Ивановичем еще раз и задать ему наиболее важные из них.
Что представляет собой методика снижения массы тела с использованием баллонов?
Кому может быть предложено такое лечение?
Методика лечения с помощью внутрижелудочного баллона может применяться у больных с индексом массы тела (масса тела, деленная на рост2) от 30 до 40 кг/кв. м., когда хирургическое лечение еще преждевременно, но уже имеются медицинские или социально обусловленные показания к снижению массы тела. Чаще это пациенты, весящие 80-120 кг, более тучным пациентам обычно предлагаются более сложные хирургические методы лечения. Иногда баллоны используются для подготовки сверхтучных больных к хирургическому лечению. Данная методика может быть использована и для подготовки пациентов с избыточной массой тела к операциям с искусственным кровообращением, артропластикеи протезированию суставов, операциям при грыжах в тех случаях, когда ожирение затрудняет проведение подобных операций.
На какую потерю избыточного веса можно рассчитывать, применяя внутрижелудочные баллоны?
Потеря избыточной массы тела при этом методе лечения может варьировать от 3-4 до нескольких десятков килограммов, а в среднем, по нашим данным, пациенты теряют около трети избыточной массы тела.
Какое место занимает лечение с помощью баллонов среди других известных методов снижения массы тела?
По эффективности лечение с помощью баллона превосходит известные консервативные (нехирургические) методы лечения, но уступает хирургическим методам (гастропластике, шунтированию желудка и т.д.). Поэтому при крайне выраженных формах ожирения лечение с применением внутрижелудочных баллонов не может рассматриваться как альтернатива более сложным хирургическим методам лечения.
В целом, методика представляется весьма перспективной, поскольку это вполне реальный шанс избавиться от значительной части избыточной массы тела. Однако тем, кто страдает тяжелыми формами ожирения, не следует переоценивать возможностей этого метода, им мы рекомендуем хирургические методы лечения.
Каковы особенности конструкции самого баллона?
От чего зависит результат лечения с помощью баллонов?
“Фактор пациента” играет важную роль. Пациент должен настроить себя на серьезное лечение в течение нескольких месяцев, ограничить свой рацион, пересмотреть состав потребляемой пищи, уменьшив процент содержания в ней жиров и углеводов. В настоящее время разработаны комплексные программы по снижению веса. Помимо лечения с помощью баллона, такие программы включают диетотерапию, дозированные физические нагрузки, иглоукалывание. Пациент, рассчитывающий только на то, что баллон сделает за него все необходимое, получит результат хуже, чем тот, кто будет серьезно работать весь этот период.
Какова продолжительность лечения с помощью баллона?
Рекомендуемый срок нахождения баллона в желудке составляет 6 месяцев. Иногда, по усмотрению специалиста этот период может быть несколько увеличен. Расчет делается на то, что за это время пациент привыкнет к ограниченному режиму питания и в дальнейшем сумеет закрепить этот стереотип пищевого поведения. Весь период лечения пациент находится под наблюдением специалиста.
Как переносится лечение с помощью баллона?
Большинство пациентов в течение всего периода лечения почти не ощущают баллона, они могут вести привычный образ жизни, заниматься физическими упражнениями, что очень приветствуется. Вместе с тем, в первые 2-4 дня после установки баллона, как правило, отмечаются тошнота, иногда рвота, изжога, слюнотечение, тяжесть под ложечкой, тупые боли. Эти симптомы связаны с реакцией желудка на наличие инородного тела в нем. В дальнейшем желудок “привыкает” к баллону и в последующем лечение обычно переносится хорошо.
Нуждается ли пациент в дополнительном лечении в период нахождения баллона в желудке?
Да, в течение всего периода лечения пациенту необходимо ежедневно принимать препарат, снижающий секрецию желудка (Омепразол по 1 капсуле в сутки). Это необходимо для предупреждения развития воспаления и язв в желудке. С 3-4 месяца лечения рекомендуется прием Ксеникала по 1 капсуле во время каждого приема пищи. Расчет при этом делается на улучшение результата лечения, поскольку этот препарат способствует уменьшению всасывания жира в тонкой кишке, Как уже указывалось, лечение с помощью баллона целесообразно сочетать с диетотерапией, психотерапией, рефлексотерапией, обучением в школе снижения массы тела.
Возможны ли осложнения в ходе лечения?
Осложнения наблюдаются редко, но гарантировать их отсутствие невозможно. При непереносимости лечения возможно досрочное удаление баллона. Известны случаи обострения гастрита и язвенной болезни желудка во время нахождения в нем баллона. Для предупреждения этих осложнений пациент должен ежедневно, вне зависимости от самочувствия, принимать препарат, снижающий секрецию желудка (Омепразол, Омез, Ранитидин), а также избегать переполнения желудка во время еды. Это означает необходимость прекращения приема пищи при первых сигналах насыщения.
Имеются ли противопоказания к снижению веса с помощью баллона?
Противопоказаниями к установке внутрижелудочных баллонов являются эрозии и язвы пищевода, желудка и 12- перстной кишки, операции на желудке в анамнезе, беременность, прием антикоагулянтов, стероидов и нестероидных противовоспалительных препаратов, наркотическая и алкогольная зависимость, цирроз печени, выраженные нарушения психики.
Где можно будет провести лечение с помощью баллона?
Прежде всего, такое лечение должен осуществлять специалист, работающий в области лечения ожирения и прошедший специальную подготовку по применению этой методики. Манипуляции, связанные с установкой и особенно с удалением баллона, требуют участия квалифицированного врача-эндоскописта, а также анестезиолога. Поэтому применение данной методики наиболее оправдано в условиях клиник, где имеются указанные специалисты. В Центре эндохирургии и литотрипсии созданы все условия для проведения подобных манипуляций: бригада опытных хирургов, многолетний опыт проведения эндоскопических операций, высокая квалификация как врачей, так и среднего медицинского персонала. Немаловажно то, что все это подкреплено новейшим медицинским оборудованием ведущих фирм Японии, США, Германии, что делает выполнимой задачу любой сложности. Работу такой крупной многопрофильной клиники, как ЦЭЛТ, где проводится более 3 000 операций в год, сложно представить без наличия серьезной службы анестезиологии и реанимации. Сочетание огромного практического опыта сотрудников отделения, современного оборудования и новейших лекарственных препаратов позволяет проводить операции любой сложности на максимально безопасном для пациентов уровне. После операции пациент попадает в заботливые руки врачей и медсестер отделения анестезиологии и реанимации. Их задача: устранить риск постоперационных осложнений, блокировать послеоперационную боль, обеспечить тщательный уход за больными и подготовить его к переводу в профильное отделение, под контроль лечащего врача. Сочетание всех этих факторов говорит о том, что ЦЭЛТ – одно из оптимальных мест для проведения хирургического лечения пациентов с избыточной массой тела.
Как происходит удаление баллона?
Удаляется баллон также при помощи эндоскопа и специально разработанных инструментов. Эта процедура длится примерно 15-20 минут, но ее проведение обычно требует легкого внутривенного наркоза.
Существует ли опасность восстановления массы тела после удаления баллона?
Да, поскольку после удаления баллона пациент остается “один на один” со своим прежним желудком. Ожирение – это пожизненное заболевание, и потерянный вес может начать восстанавливаться, если пациент не привыкнет за эти полгода питаться ограниченно. Обучение, проводимое в период лечения, и ставит своей задачей выработать правила поведения пациента после удаления баллона.
Возможно ли повторное лечение с помощью баллонов?
Да, лечение может предприниматься неоднократно. Если после удаления баллона имеется тенденция к восстановлению массы тела, через несколько недель после удаления первого может быть установлен другой баллон.
Диета после удаления желудка при раке
Проблему питания после операции по удалению желудка, в том числе при раковых заболеваниях, приходится решать не только сразу после операции, но и много месяцев спустя.
Об удалении желудка при раке
После удаления желудка особое внимание уделяется питанию первые 2-3 месяца после операции, пока организм приспосабливается к новым условиям.
Операция по удалению желудка проводится, когда другие методы лечения неэффективны.
ское щажение пищеварительного тракта. Спустя несколько месяцев переходят к более расширенному рациону.
Виды операций удаления желудка при раке
Тип оперативного вмешательства и способ удаления зависит от формы и стадии заболевания, его выбирает врач.
Удаление желудка при раке весьма эффективно, вероятность пятилетней выживаемости достигает 80%. При этом крайне важно своевременно распознать болезнь и начать лечение.
Продолжительность периода восстановления зависит от состояния здоровья и возраста пациента, строгого соблюдения рекомендаций врача, в том числе относительно питания.
Как удаление желудка влияет на пищеварение
После операции пища поступает либо в значительно уменьшенный в объеме желудок, либо напрямую в тонкий кишечник, в зависимости от объёма хирургического вмешательства.
Соляная кислота, которая должна вырабатываться в желудке, исключается из цепочки пищеварения, соответственно, ухудшается переваривание, в первую очередь это касается белковой пищи.
Однако человеческий организм быстро приспосабливается. Все необходимые для расщепления пищевых веществ ферменты вырабатывает тонкий кишечник и поджелудочная железа.
Последствия удаления желудка
В период восстановления пациент чувствует боли, его организм ослаблен. После приёма пищи появляются неприятные симптомы: ощущение тяжести, сердцебиение, сухость во рту, вздутие живота. Избежать неприятных последствий помогает грамотно организованный режим и рацион питания.
Дисо Нутримун
Белок для лечения и реабилитации
Легкоусвояемая белковая смесь для приготовления блюд и напитков. Источник необходимых организму аминокислот для борьбы с болезнями, восстановления после травм, болезней и операций.
Основные принципы диеты
Как составить меню?
Составляя меню после удаления желудка при раке, важно соблюдать рекомендации врача и следить за тем, чтобы пища была вкусной и разнообразной. Особое внимание – витаминам и полноценным белкам.
В диете после удаления желудка важно употреблять полноценные животные белки. Они содержатся в нежирном мясе, курице, рыбе, молочных продуктах, яйцах и Дисо Нутримун.
Чтобы уменьшить нагрузку на пищеварительный тракт и восполнить дефицит легкоусвояемых белков, введите в рацион питания СБКС Дисо Нутримун.
Продукт является источником полноценных и сбалансированных по аминокислотному составу белков, хорошо усваивается организмом даже при отсутствии желудочной фазы пищеварения. Он добавляется во время приготовления и совершенно не влияет на вкус готовых блюд.
Что такое Дисо Нутримун?
Дисо Нутримун – легкоусвояемая белковая смесь, дополнительный источник пищевых белков и необходимых аминокислот для ежедневного потребления. Не имеет запаха и ярко выраженного вкуса.
Меню после удаления желудка
Прежде всего, следует выполнять все рекомендации врача по режиму питания и способам приготовления пищи.
Что нельзя есть после удаления желудка
Что рекомендуется есть после удаления желудка
После удаления желудка важно обеспечить достаточное поступление витаминов и микроэлементов. Особенно важны для диеты железо, кальций, витамин D. В них организм в первую очередь нуждается из-за ограничений, накладываемых диетой.
Проблема с питанием после удаления желудка
Демпинг-синдром – специфическая проблема питания, возникающая после удаления желудка. Она связана со слишком быстрым попаданием пищи в тонкий кишечник.
Основные проявления синдрома – слабость, головокружение, сердцебиение сразу или через некоторое время после приёма пищи.
Хотите быть здоровыми и держать тело в тонусе?
Присоединяйтесь к 1000+ людей, кто получает интересные инсайдерские советы и рекомендации на тему здорового образа жизни, правильного питания и тренировок!
Никакого спама, только полезный и интересный контент!
Как избавиться от неприятных синдромов после удаления желудка
Вывод
Сбалансированное меню после удаления желудка – важная составляющая лечения. При соблюдении диеты и рекомендаций лечащего врача пищеварение восстанавливается быстрее, избавляя от неприятных ощущений при приёме пищи.
Правильно организовать питание поможет врач-диетолог. Он поможет вам составить диету и организовать питание так, чтобы организм получал все необходимые вещества для скорейшего восстановления.
Скопировать ссылку Скопировано
Похожие статьи
Диета при язве 12-перстной кишки
Правильное и эффективное питание при переломах
Алопеция — симптомы, лечение и питание
Цирроз — симптомы, лечение и питание
Псориаз — симптомы, лечение и питание
Стоматит — симптомы, лечение и питание
Катаракта — симптомы, лечение и питание
Цистит — симптомы, лечение и питание
Синдром Жильбера — симптомы, лечение и питание
Артериальная гипотензия — симптомы, лечение и питание
Комментарии (49)
Нутримун устойчив к термообработке, что позволяет использовать его для выпечки, тушения и варки. Рекомендуется размешать его в теплой воде и ввести в блюдо на любой стадии приготовления!
Здравствуйте! Как мы можем Вам помочь?
А можно кушать манты приготовленные своими руками на пару при полном удалении желудка?
Манты, даже если они приготовлены дома, никак нельзя считать диетическим блюдом. Лучше приготовить паровые котлеты или нежные тефтели из нежирного мяса. После гастрэктомии отсутствует желудочная фаза пищеварения, поэтому пища должна быть максимально легкая для усвоения, а манты не из этого числа. Рекомендуем добавлять в блюда смесь белковую композитную сухую «Дисо» «Нутримун». Такой белок точно расщепится и усвоится непосредственно в 12-перстной кишке даже без «обработки» в желудке. А вот белок из натуральных продуктов (особенно мяса)без воздействия желудочного сока усваивается хуже и не полностью, это важно учитывать при составлении диеты.
Здравствуйте! Без назначения врача никаких дополнительных препаратов употреблять нельзя. Особенно это касается совета пить во время еды слабые растворы соляной или лимонной кислот. Это может привести к ухудшению состояния, дополнительному раздражению и без того пострадавшей слизистой оболочки. Любые свои действия координируйте с врачом, не стесняйтесь задавать вопросы по питанию, лечению, использованию препаратов. Тошнота, тяжесть в эпигастральной зоне, к сожалению — довольно частые симптомы после гастрэктомии, особенно в ранний послеоперационный период, но если это сохраняется длительное время, то нужно сказать доктору. Очень важна сейчас диета с увеличенным количеством легкого для усвоения белка. Рекомендуем использовать СБКС «Дисо» «Нутримун» как источник полноценного белка, который усвоится организмом даже в условиях отсутствия желудочной фазы пищеварения. Это снизит нагрузку на органы пищеварения, поможет предотвратить белково-энергетическую недостаточность, ускорит процессы заживления и восстановления.
Здравствуйте, как уменьшить желчевыделения, большом количестве изливается из за рта
Описанный симптом регулярного заброса желчи в ротовую полость требует обязательной и срочной консультации врача-гастроэнтеролога. Врач назначит обследование и лечение. Нужно найти и устранить причину, по которой желчь забрасывается в верхние отделы желудочно-кишечного тракта. Не затягивайте с визитом к врачу, лечитесь и будьте здоровы!
Можно с вами связаться у нас так же с желчью
Здравствуйте, подскажите пожалуйста а можно кушать изюм? И орехи? После операции
Здравствуйте, Анастасия! Диета после удаления части или всего желудка — самая важная часть последующего лечения и восстановления. Поэтому необходимо придерживаться всех рекомендаций лечащего врача. После такой операции весь желудочно-кишечный тракт начинает работать по-другому, кроме того, имеются воспалительные процессы, а также нарушения расщепления и всасывания веществ. Рацион должен содержать пищу, которая не окажет раздражающего действия, как механического, так и химического. Поэтому, если врач разрешил употреблять орехи в небольшом количестве, то они, как правило, перетираются до состояния «муки» и в таком виде добавляются в блюда. По поводу изюма, то его в сыром виде употреблять не стоит, лучше добавить в компот из сухофруктов, отвар или кисель. Особое внимание нужно уделить белковой части рациона, ведь после операций на желудке содержание белка в рационе должно быть высоким. Рекомендуем добавлять в диетические блюда СБКС «Дисо» «Нутримун», как источник полноценного белка, который легко усвоится организмом даже при отсутствии желудочной фазы пищеварения. Пищу лучше готовить вязкой или желеобразной консистенции, ограничивать количество жидкости во время еды для профилактики развития демпинг-синдрома, питание дробное, все блюда готовят в вареном виде или на пару. Но самые точные рекомендации может дать только лечащий врач, так как многое зависит от особенностей течения болезни, наличия осложнений, состояния пациента, его возраста и так далее.
Здравствуйте,как заказать СБКС»Дисо» или нутринум с отправкой по России,но оплатить из другой страны?Спасибо
Татьяна, Здравствуйте! для оплаты нужно сделать заказ на сайте и оплатить по карте. Если программа зависнет напишите на ватсап номер телефона мы свяжемся с вами, расчитаем стоимость заказа и вышлем ссылку на оплату. телефон для связи 79859977017, можно по whatsApp. Благодарю!
Добрый вечер! Год назад маме удалили желудок. До сих пор больно глотать и постоянно тошнит и рвет, как долго организм восстанавливается после такой операции
Здравствуйте! К сожалению, после такого серьезного хирургического вмешательства, как резекция желудка, часто возникают осложнения как немедленного, так и отсроченного характера. Это происходит потому, что при удалении желудка полностью меняется весь процесс пищеварения и организм не всегда может быстро перестроиться. Описанные Вами симптомы скорее всего говорят о том, что имеет место эзофагит (воспаление слизистой оболочки пищевода), плюс к этому налицо так называемые «проблемы оперированного желудка». Вам обязательно нужно показать маму лечащему врачу и решить вопрос о назначении лечения этого состояния, а также откорректировать диету. Диета после операции должна содержать высокое количество полноценного белка, который легко и полностью усвоится организмом в условиях отсутствия желудка. Для этого хорошо включать в рацион питания смесь белковую композитную «Дисо» «Нутримун» — это поможет обеспечить организм белком даже в маленьких объемах порций.
После резекции желудка при раке первой ст. прошло полтора месяца. Чувствую себя нормально. С приемом пищи все в порядке, стул в норме. Но по ночам мучает сухость во рту, даже сильнее пересыхают губы. Пробовала вставать ночью и кушать, вроде сухость после еды меньше. Днем этого не ощущаю совсем. В чем может быть причина?
Антонина, здравствуйте! У описанных Вами симптомов может быть несколько причин и любая из них требует консультации с лечащим врачом.
Это может быть и временный сбой в работе вегетативной нервной системы (которая в том числе регулирует выработку слюны), и проявления воспалительного процесса еще не зажившей полностью слизистой оболочки, даже кандидоз полости рта (молочница) дает такие симптомы. К тому же, снижение саливации (слюноотделения) — частое побочное действие медикаментов, которые Вы сейчас принимаете по назначению врача, или результат уменьшения выработки соляной кислоты в организме (что естественно после таких операций). Также для контроля стоит сдать анализ на уровень сахара в крови. В любом случае, со всеми послеоперационными жалобами должен разбираться лечащий врач, знакомый с индивидуальными особенностями течения заболевания. Напоминаю Вам, что включение в рацион белковой смеси «Дисо» «Нутримун» снабдит организм высококачественным легкоусвояемым белком даже в минимальных объемах пищи. Этот специализированный продукт питания рекомендован после подобных операций как дополнительный источник белка.
Здравствуйте, только перенес операцию по полному удалению желудка. Спасибо, очень полезная статья, но всё же появляются некоторые недопонимания. Овощные, фруктовые соки разве все можно? Тот же томатный, яблочный, содержат кислоты. Не будет ли последствий? Как и с молочными продуктами: раньше все любил и вроде тут сказано- «можно», но слышал, большая вероятность, что пронесет. Как быть? Пробовать каждый и смотреть, что будет или же повременить?
Здравствуйте, Дмитрий! Наша статья имеет информационный характер и освещает принципы диеты после резекции желудка лишь в общих чертах. Как и в любом другом вопросе лечения и питания — все очень индивидуально. Мы не даем рекомендаций и не назначаем диету — это все должен делать исключительно Ваш лечащий врач, только он может сделать правильные выводы на основе лабораторных исследований, полной информации об особенностях течения болезни. По поводу овощных и несладких фруктовых соков, то они в принципе категорически не запрещены (кроме виноградного), но, конечно, вводить их надо небольшими порциями и смотреть на реакцию организма. Органические кислоты есть во всех фруктах, даже некислых и в некоторых овощах, в томате, например, Вы совершенно правы! Но если их умеренное количество, а не переизбыток, то они напротив, сыграют хорошую роль. Поэтому лучше поначалу фрукты и ягоды перерабатывать (кисель, отвар, компот), от томатного сока пока воздержаться. По молоку также: при хорошей переносимости почему нет? Но поначалу его лучше вводить в блюда (молочные каши пока не надо для профилактики демпинг-синдрома) или к чаю, например, посмотрите опять-таки на реакцию. Цельное молоко продукт непростой и для относительно здорового ЖКТ. После резекции мы рекомендуем использовать смесь «Дисо» «Нутримун», добавляйте ее в любые блюда, будете иметь пользу от полноценных белков молока и не иметь никакого дискомфорта, как от цельного продукта. И второй момент: помните, что диета у Вас сейчас с повышенным содержанием белка, а питание дробное небольшими порциями. «Дисо» «Нутримун» — идеальный способ «добрать» белок в небольших объемах пищи. Кефир можно пробовать не ранее, чем через 2 месяца после операции. Творог некислый протертый в диете после резекции применяется, кальцинированный тоже. Повторюсь, только лечащий врач может дать исчерпывающие ответы на Ваши вопросы по лечению и питанию.
Здравствуйте, у моего отца полностью убрали желудок и селезенку(рак), хотела спроосить а из-за чего у него может быть изжога сильная!?Ему пока химиотерапию не назначили….
Здравствуйте! Изжога после удаления желудка связана с тем, что в пищевод затекает щелочное содержимое 12-перстной кишки и раздражает его слизистую оболочку. После подобных операций это часто бывает, ведь организму нужно время, чтобы приспособиться к новым условиям пищеварения. Очень важно правильно питаться после удаления желудка, лечащий врач должен дать вам подробные разъяснения по этому вопросу. В том числе, он подскажет как бороться с такой изжогой.
Здравствуйте! Удалён полностью желудок. Проходим химиотерапию. Но с питанием все сложно. На тощак чувствует себя хорошо, ничего не болит. Но как только попадает еда начинаются боли и тяжесть. Как будто «ком» стоит внутри. Как с этим бороться?
После такой сложной операции, как удаление желудка, полностью перестраивается весь процесс пищеварения. И такие ощущения (боли и тяжесть после приема пищи, другие дискомфортные явления) вполне объяснимы. Удален желудок — поэтому пища проходит сразу в 12перстную кишку, она растягивается, напрягается, что и приводит к таким ощущениям. Пищеварительная система должна «понять» что произошло и приспособиться к новым условиям. Для этого нужно время. Постепенно интенсивность таких ощущений должна снизиться. Пищеварение вполне может осуществляться и без желудочной фазы, однако для этого придется создавать условия, придерживаться определенных правил и диеты, особенно первое время. Соблюдайте все рекомендации врача по диете: как, сколько, когда и что кушать — во всем прислушивайтесь к врачу! Питание дробное и частое. Пища легкая для усвоения, правильно обработанная и полноценная. Обязательна медикаментозная поддержка ферментативной функции (должен назначить врач). Очень важно помнить, что в отсутствии желудка белок из традиционных продуктов питания очень плохо переваривается и усваивается организмом. А ведь белок сейчас очень нужен! Используйте в рационе белковую смесь Нутримун — такой белок точно полностью переварится даже без обработки желудочным соком, ему «хватит» собственных ферментов 12перстной кишки. Напоминаю, что наши рекомендации носят общий характер, по любым конкретным вопросам обращайтесь к лечащему врачу. Только он знает все индивидуальные особенности течения болезни.
Здравствуйте, можно ли приобрести данную продукцию на территории Республики Беларусь? «Дисо®» «Нутримун»
Здравствуйте, Владимир! Мы можем доставить продукт в Республику Беларусь после оплаты заказа. Заказ можете сделать по телефону – +7 (495) 997-70-17 или по электронной почте – zakaz@di-so.ru.
Нам нужно знать количество банок, адрес доставки и контактную информацию (не пишите личную информацию в комментариях). После рассчитываем стоимость, вы оплачиваете картой (мы отправляем вам ссылку на оплату). Далее, мы отправляем заказ. Доставка наложенным платежом в вашу республику пока не возможна.
После операции по резекции желудка рацион должен быть полноценный, богатый белковой пищей, витаминами и микроэлементами. Простые углеводы (сахара) и соль, как и насыщенные животные жиры, резко ограничиваются.
Вы можете использовать в меню для папы протертые супы на овощном отваре, изредка можно варить на нежирном и некрепком мясном бульоне.
Мясо — тоже нежирное: курица, говядина, телятина, нежирная рыба (треска, сазан, хек, судак, щука).
Все отваривать или готовить на пару, поначалу давать в измельченном виде или в виде суфле, потом посмотрите по состоянию.
Можно нежирный некислый творог (из него можно делать запеканки или суфле) или творог кальцинированный, иногда яйца всмятку или омлет. Молочные сладкие каши пока нельзя. Пока варите каши на воде, например, рисовую, овсяную, гречневую, можно вермишель. Манку — не надо.
Овощи пока отваривайте и протирайте (или измельчайте в блендере, как Вы и делаете). Используйте любые овощи (полезны цветная капуста, кабачки, тыква, картофель, морковь). Свежие фрукты пока не давайте, лучше варите из них компоты или кисели, можно печеные яблоки.
В питании должно быть много белка, это очень важно после подобных операций для лучшего восстановления.
Поэтому рекомендуется в качестве дополнительного источника качественного и легкого для усвоения белка использовать смесь Нутримун.
Добавляйте ее по 1-2 мерные ложки 2-3 раза в день в любое блюдо.
Наталия здравствуйте подскажите пожалуйста мне не давно моему мужу оперировали желудка третий степен рака в бишкеке и унего появилось панос это от чего ваши лекарство где можно взять пожалуйста помогите ваш товар бишкеке продаются
Здравствуйте, Раймма! После операции по резекции желудка могут возникать разного рода проблемы с пищеварением, в том числе и расстройство стула. Все жалобы и вопросы нужно решать с лечащим врачом, которому известны все нюансы течения болезни. Наш продукт — не лекарство, это белковая смесь, которую полезно добавлять в пищу в том числе после таких операций, чтобы восстановление шло быстрее и эффективнее. Заказать Нутримун с доставкой в свой регион вы можете на нашем сайте https://nutrimun.ru, нажав на кнопку «заказать».
Здравствуйте! Мужу удалили желудок 15.01.21. Следую рекомендации врача. Только сегодня получили гистологию, рекомендуют ехать на консультацию для назначения химиотерапии. Год назад была операция по замене шейки бедра. Скажите положена ли ему группа инвалидности, ведь реабилитация требует больших затрат, которые нам не по карману, мы пенсионеры? И почему нужно делать химию если всё удалили?
Здравствуйте! Для разъяснений по оформлению инвалидности Вам лучше обратиться в соответствующие структуры, мы такой информацией не владеем. Если после гистологического исследования врач назначает химиотерапию, нужно обязательно прислушаться к рекомендациям, поскольку они продиктованы результатами анализов. Это необходимо для того, чтобы исключить возможность возобновления патологических процессов
Наталья.нам поставили диагноз рак желудка.показали где находится очаг.что будут удалять эту часть желудка..только на операции взяли анализ на гистологию. анализ будет готов только через неделю.а желудок удалили весь. Мужу 73года. Правильно сделали онкологи что говорили одно а удалили все без результата анализов
Ни одно современное обследование внутреннего органа, и желудка в том числе, не дает абсолютно точной и достоверной картины всех патологических процессов в нем происходящих. Во время проведения операции врач что называется глазами все видит и руками все чувствует и тактика вмешательства может меняться тут же, исходя из полной картины. Все действия операционной бригады подчинены только интересам пациента, поэтому даже не сомневайтесь: врачи сделали имеено так, как требовалось для успешного проведения операции, во благо пациента и для его скорейшего выздоровления. Результаты гистологии лишь определят тактику послеоперационного лечения, они никак бы не повлияли на объемы оперативного вмешательства. Выполняйте все назначения врача по лечению и диете, чтобы не было осложнений и реабилитационный период прошел быстро и успешно. Используйте смесь Нутримун как дополнительный источник белка в питании, это сейчас будет очень полезно и уместно. Выздоравливайте!
Здравствуйте! Мне сделали операцию в 11.02.21,удалили весь желудок. вопрос мне дали в больнице хирургическое питание все через блендер, и чай с сахаром и каша на молоке сладкая протертая,, а почему в больнице дают же сладкое и в тексте говорите надо ограничивать…
2)я ем в основном детское питание которое продаётся в детском мире и йогурты. разные. пока бывает иногда стул жидкий и иногда обычный. Разрещается детское питание и йогурты сладкие?
3)бульон куриный и говяжий пью
Действительно, после удаления желудка в раннем послеоперационном периоде ограничивается потребление быстрых углеводов, поэтому и в чай, и в кашу сахара нужно добавлять меньше, чем обычно и обязательно смотреть на переносимость. Если после умеренно сладкого становится хуже — сахар исключается полностью, если переносимость нормальная — можно оставить небольшое количество сахара в блюдах. Пища должна быть вкусной и не должна вызывать неприязни. Детское питание употреблять можно, йогурты тоже, желательно без наполнителей. Повторяю: соблюдайте все рекомендации врача и при этом смотрите на переносимость. Это же касается бульонов — все по переносимости. Конечно, бульон не должен быть концентрированным и жирным, употреблять его нужно понемногу и как отдельный прием пищи. Лучше варить на некрепком бульоне овощные супы.
Здравствуйте.
У меня год назад удалили желудок, ваши рекомендации очень хорошие, спасибо, но я нигде не могу найти ответ, чем можно заменить конфеты или сахар, когда пьёшь чай. Пожалуйста, скажите, с чем можно пить чай. Мне нужно прикусывать сахар, а не растворять. Как быть? Или пить не сладкий без конфет чай?
Жидкие сладкие блюда после удаления желудка исключают из питания с целью предупреждения развития демпинг-синдрома. У всех он проявляется по-разному, от разных блюд и продуктов, здесь очень большую роль играет индивидуальная переносимость. Поэтому ориентируйтесь только на свои ощущения, попробуйте и слегка сладкий чай, и с сахаром вприкуску, и с ложечкой варенья. Организм сам даст понять какой вариант ему подходит больше. Четкой диетологической рекомендации здесь быть не может, повторюсь — все очень индивидуально. А вот конфеты стоит совсем исключить из списка сладостей к чаю.
Образ жизни после удаления желчного пузыря
Врачи
Желчнокаменная болезнь (ЖКБ) нередко приводит пациентов на операционный стол к хирургу. После проведения операции по удалению желчного пузыря с камнями (холецистэктомия) у пациентов часто остается множество вопросов по образу жизни, питанию, медицинскому сопровождению. В этой статье мы постарались охватить все возможные аспекты этой проблемы.
Решает ли операция проблему камнеобразования?
Поскольку проблема ЖКБ изначально находится в изменении состава желчи, операция по удалению пузыря не решает проблему камнеобразования.
Около 30% прооперированных пациентов испытывают такие симптомы, как:
При серьезных проявлениях, таких как повышение температуры, рвота, острая боль необходимо срочно вызвать скорую помощь, т.к. скорее всего, это признаки того, что потребуется повторная операция.
В новых анатомических условиях (без желчного пузыря) необходимо регулярно отслеживать состояние желчевыводящих протоков при помощи УЗИ и наблюдения у врача-гастроэнтеролога. Если этого не делать, высок риск:
Пациенты, игнорирующие заболевание, могут стать постоянными посетителями операционных. В дальнейшем может даже потребоваться повторное хирургическое вмешательство в виде установки стента, дренажа, наружного дренажа (чрезкожного вывода желчи при помощи трубочки).
Медицинское наблюдение после операции
После операции по удалению желчного пузыря врач-хирург зачастую не дает никаких долгосрочных рекомендаций. Однако чтобы избежать повторных операций, осложнений и возобновления симптомов желчнокаменной болезни, необходимо:
Работа других органов после удаления желчного пузыря
Наблюдение гастроэнтеролога требуется и по другой причине. В новых анатомических условиях, в которых отсутствует желчный пузырь, зачастую происходят изменения в работе остальных органов желудочно-кишечного тракта. Печень, поджелудочная железа, кишечник, желудок, сами желчевыводящие пути после удаления желчного пузыря работают по-другому.
При удалении желчного пузыря:
Некоторых пациентов беспокоит вопрос, нужна ли печени дополнительная поддержка после удаления желчного пузыря. Ответ зависит от того, есть ли установленное заболевание печени, повреждение ее ткани (фиброз или цирроз), изменения в биохимических анализах крови и т.д. Точный ответ даст врач гастроэнтеролог-гепатолог на основании обследования, анализа жалоб и истории заболевания. Если есть необходимость, врач назначит специальное лечение для печени и гепатопротекторы. Самостоятельно назначать себе препараты опасно.
Образ жизни и питания после удаления желчного пузыря
Среди факторов, приводящих к желчнокаменной болезни и удалению желчного пузыря, важное место занимают неправильное питание и малоподвижный образ жизни. После удаления оба эти аспекта, конечно, требуют контроля со стороны пациента.
Питание
Следует придерживаться лечебной диеты (Стол №5), которая исключает тяжелые и вредные продукты: жареное, жирное, соленое, копченое. В исключение попадают также алкогольные напитки, сдобное тесто, жирные сорта мяса и рыбы и другие продукты.
Образ жизни и физическая активность
Заниматься спортом и вести активный образ жизни необходимо для правильной работы пищеварительной системы. Если операция прошла успешно и вы больше не ощущаете боли, тяжести, тошноты и других симптомов, то через 3-6 месяцев можно постепенно увеличивать физические нагрузки.
Можно ли заниматься спортом после удаления желчного пузыря?
Виды спорта с поднятием значительных тяжестей (тяжелая атлетика, пауэрлифтинг и прочие), а также различные направления боевых искусств не относятся к видам спортивных занятий, рекомендованным врачами после холецистэктомии. Ведь эти виды спорта порой вызывают проблемы даже у крепких и выносливых людей. В редких случаях могут быть сделаны исключения при условии хорошего состояния здоровья и постоянного контроля со стороны лечащего врача.
Часто задаваемые вопросы
Дают ли инвалидность после удаления желчного пузыря?
Инвалидность после удаления холецистэктомии может быть присвоена, если во время или после операции появились осложнения.
Для получения группы инвалидности необходимо обратиться за медико-социальной экспертизой (МСЭ).
Может ли болеть печень после удаления желчного пузыря?
Если симптомы не проходят, это может свидетельствовать о развитии постхолецистэктомического синдрома (ПХЭС), с чем рекомендуется обратиться к гастроэнтерологу.
Допустимо ли заниматься сексом?
Сексуальная активность, подобно спорту, характеризуется большим диапазоном возможных физических и физиологических нагрузок. После успешного завершения послеоперационного восстановления пациенты могут возвращаться к обычной половой жизни. Однако следует помнить, что определенные позы при половом акте, сопряженные с поднятием партнера или сдавливанием области живота, должны использоваться осторожно и в разумных пределах.
Можно ли вынашивать беременность после удаления желчного пузыря?
Планировать беременность следует не раньше, чем через 3-6 месяцев после успешной операции. За этот период организм восстановит силы и станет ясно, есть ли негативные последствия после вмешательства.
Допустимо ли поднимать тяжести?
Это зависит прежде всего от вида проведенной операции. При менее инвазивном лапароскопическом удалении желчного пузыря ограничения по подъему тяжестей в послеоперационный период менее значительны: не поднимать вес выше 9-10 кг в первые 4-6 недель. При открытом хирургическом вмешательстве по удалению желчного пузыря предельный вес — 5-6 кг.
После завершения восстановительного периода можно пробовать поднимать более значительные веса, однако при этом необходимо прислушиваться к своему самочувствию. Если вы почувствуете неприятные ощущения в области живота, то следует прекратить подъем тяжестей и проконсультироваться с доктором.
Опасна ли простуда сразу после операции?
Обычная простуда, ОРЗ или ОРВИ могут поразить любого человека, а организм пациента после удаления желчного пузыря особенно уязвим, так как его иммунитет снижен в первые недели после операции и общего наркоза. Именно поэтому для профилактики простудных заболеваний важно избегать переохлаждения, сквозняков и соблюдать режим, предписанный врачом.
Опасность заключается в том, что у некоторых людей после проведения хирургических операций может развиться послеоперационная пневмония. Симптомы этого заболевания на начальных стадиях напоминают обычную простуду. Если после операции возникают проявления, похожие на простуду, однако затем температура существенно повышается (выше 38 °C), следует незамедлительно обратиться к лечащему врачу.
Аналогичным образом следует поступить в случаях, когда температура 37,1-38 °C держится на протяжении нескольких дней или простудные симптомы постепенно усиливаются.
Можно ли принимать горячие ванны, посещать баню и когда?
Необходимо быть аккуратным:
Можно ли курить и употреблять алкоголь после удаления желчного пузыря?
Это же касается и употребления алкогольных напитков. Принятие алкоголя в послеоперационный восстановительный период может приводить к повышенному риску осложнений, например диарее, повышению печеночных ферментов в крови и замедлению восстановления организма.
Как меняется образ жизни после удаления желчного пузыря?
Образ жизни кардинально не меняется после восстановительного периода, поэтому через 1 месяц, как и через 2, 3, 4, 5, 6 месяцев, через год или два главное придерживаться общих рекомендаций.
Основные изменения после холецистэктомии фокусируются на рационе и физических нагрузках. Они должны быть щадящими и вводиться постепенно и осторожно. В случае тревожных проявлений следует безотлагательно обратиться к лечащему врачу. Хорошей идеей будет ведение дневника, по которому можно будет отследить реакцию организма на конкретные нововведения.
Важно не подстегивать организм, а постепенно и осторожно вводить в свой распорядок новые элементы, оздоравливающие и укрепляющие тело в новых реалиях. Полезно активно практиковать наиболее щадящие и гармоничные виды спорта, улучшающие обмен веществ и снижающие уровень стресса (йогу, скандинавскую ходьбу, плавание). Пищеварительная система чутко реагирует на уровень стресса, поэтому важно избегать предельных эмоциональных нагрузок, осваивать различные методы защиты от переутомления (аутогенные тренировки, техники дыхания) или обратиться за помощью к психотерапевту.
Подведем итоги
Удаление желчного пузыря не решает проблему сгущения желчи и образования камней. Кроме того, хирургическое вмешательство может привести к ухудшению пищеварения и даже повторному появлению болей и других симптомов при ПХЭС.
Поэтому каждому пациенту после удаления желчного пузыря необходимо наблюдение, в том числе:
Если после операции на желчный пузырь вы остались без медицинской поддержки, доктора гастро-гепатоцентра ЭКСПЕРТ смогут помочь вам сохранить здоровье на высоком уровне.
Приветствую вас на моем официальном сайте!
Мои профессиональные интересы долгое время складывались вокруг большой интересной темы – местно-распространенных и рецидивных опухолей малого таза.
Я посвятил ей десятилетия исследований и свою докторскую диссертацию. Но в государственной медицине, при всех преимуществах, есть и некоторые ограничения для углубления.
Спешите и успевайте пройти предоперационное обследование. Буду рад помочь каждому.
250-300 тыс.руб.) на бариатрическую операцию (лапароскопическая продольная резекция желудка или гастрошунтирование).
В стоимость входит:
Предоперационное обследование оплачивается отдельно, поскольку перечень всегда индивидуален.
Срок действия акции с 1 августа до 30 ноября 2022 г.
Спешите записаться на бесплатную консультацию и успевайте пройти предоперационное обследование. Буду рад помочь каждому обратившемуся.
Резекция желудка для похудения
Резекция желудка (или рукавная гастропластика, рукавная резекция желудка, «слив»-резекция желудка) — это особый вид бариатрической хирургической операции, при которой большая часть желудка удаляется (резецируется). В результате он становится похож на трубку или рукав, поэтому операция и называется «рукавной» или «трубчатой» резекцией.
Резекция затрагивает около 75% поверхности органа, соответственно уменьшается объем потребляемой пищи до 100мл за прием. Однако при этом сохраняются основные «рабочие» части желудка — кардиальный сфинктер и привратник, то есть функциональность желудка не изменяется, он работает так же, как до операции.
Еще одно важное преимущество данного вида хирургического вмешательства — это удаление той части желудка, в которой вырабатывается гормон, стимулирующий аппетит — грелин. После операции человек не испытывает чувство голода, перестает переедать.
Узнать полную цену операции рукавной резекции в Москве для уменьшения желудка и похудения можно после оценки имеющихся показаний и противопоказаний. Ориентировочная стоимость указана в таблице ниже.
Почему стоит сделать операцию по резекции желудка в ФНКЦ ФМБА?
ФНКЦ ФМБА — одна из ведущих многопрофильных клиник России, где можно пройти все необходимые предоперационные и послеоперационные обследования, чем значительно сэкономить время и средства. Благодаря комплексному подходу, в клинике доступна оптимальная цена на операцию по уменьшению желудка в Москве.
С 2011 года в отделении бариатрической хирургии ФНКЦ ФМБА России проводятся операции пациентам с высоким индексом массы тела. Многолетний опыт борьбы с ожирением позволил нам:
В зависимости от программы, минимум в течение года после операции пациентам ФНКЦ ФМБА доступны консультации бариатрического хирурга и врачей других специальностей, которые облегчают прохождение реабилитационного периода. К данной программе также могут подключиться пациенты, перенесшие резекцию желудка в других клиниках.
Показания к резекции желудка
Резекция желудка проводится лапароскопическим методом и считается одной из основных методик хирургического снижения веса. Показания к этому способу:
Какого эффекта можно ожидать после продольной резекции желудка?
Снижение массы тела после продольной резекции желудка начинается непосредственно после операции. Небольшой объем желудка позволяет сразу сократить количество съедаемой пищи. Быстрое снижение веса положительно влияет на психологический настрой пациента, решившего уменьшить размер желудка. Операция дает стабильный долгосрочный эффект: потеря массы тела составит около 60-70% от избыточной массы тела.
Из-за уменьшенного потребления пищи нормализуются показатели глюкозы, липидов крови, стабилизируется уровень холестерина. Это позволяет снизить риск развития атеросклеротических изменений в сосудах, сахарного диабета, у пациентов, у которых еще нет данных заболеваний.
Подготовка к операции
Данный этап не отличается от предоперационных обследований и режима подготовки к другим бариатрическим операциям. Подготовка включает:
Реабилитация после резекции
В первые дни возможно появление болей в области разрезов. При необходимости врач может назначить обезболивающий препарат в виде инъекций.
Вечером после операции разрешается сидеть в кровати и ходить по палате. Ранняя активизация необходима, чтобы не формировался застой крови в венах ног и активнее расправлялись легкие при дыхании. Эти простые действия значительно снижают риск послеоперационных тромбоэмболических осложнений и пневмонии. Со второго дня пациенту рекомендуется двигаться больше – ходить по отделению, а в теплое время года и в хорошую погоду выходить на территорию клиники в сопровождении родственников.
В первые сутки после операции разрешается пить малыми глотками. На следующий день будет проведено рентгенологическое исследование резецированного желудка, и только после этого будет решен вопрос о приеме жидкой пищи: протеиновые коктейли, бульон.
Перед выпиской (как правило, на 3-4 день) даются индивидуальные рекомендации по питанию, физической активности, уходу за швами. Затем необходимо пройти контрольные осмотры и консультации в соответствии с программой «Послеоперационное обследование бариатрического пациента». Узнать больше о программе вы можете у наших специалистов по телефону.
Резекция желудка
Резекция желудка – хирургическая операция по удалению отдельных частей органа с последующим восстановлением пищеварительного тракта путем анастомоза (шовного соединения гастро-кишечной трубки). Ее назначают при тяжелых поражениях желудка, а также в качестве эффективного способа снижения веса.
В Поликлинике Отрадное проводятся хирургические вмешательства любой сложности на высоком профессиональном уровне. Для записи на консультацию достаточно оставить свои контакты через онлайн-форму или позвонить по телефону, указанному на сайте.
Наши врачи
В каких случаях назначают
Удаление части желудка – радикальный способ лечения. Операция тяжелая, поэтому ее проводят только при наличии серьезных показаний. Среди них:
Противопоказания
Во многих случаях резекция желудка – единственный вариант лечения, но даже здесь возможны противопоказания. Наиболее распространенные:
Подготовка к операции
Операция может быть плановой или экстренной (при прободении язвы). В первом случае пациент проходит предварительное обследование и подготовку.
Список лабораторных и инструментальных тестов:
По итогам всех тестов и анализов пациент проходит осмотр у терапевта и лечащего специалиста, где может сообщить о наличии аллергический реакций, приеме тех или иных препаратов. Непосредственно перед операцией проводят очистку кишечника и промывание желудка.
Ход операции
Операция длится в среднем 3 часа. Последовательность действий:
Методы резекции
Техники операции во многом зависят от причины вмешательства и места расположения патологического очага. Особенно непредсказуем ход операции при язвенной болезни – эрозивный процесс может поражать различные участки внутренних стенок, поэтому хирург вынужден в прямом смысле «выкраивать» новый орган из тканей желудка.
Виды хирургического вмешательства можно разделить по положению и объему удаляемой ткани. Различают:
По объему вмешательства резекция бывает:
На заметку! Тотальная резекция с удалением более 90% тела органа носит название гастроэктомии. При этом пищеварительная трубка восстанавливается прямым соустьем двенадцатиперстной кишки с пищеводом.
Техники проведения операции:
Второй вариант более предпочтителен при раке желудка с высоким риском метастазирования. Именно его хирурги выбирают чаще всего.
Возможные осложнения
После резекции желудка, пациент рано или поздно сталкивается с различного рода реакциями, которые входят в отдельную группу постгастрорезекционных синдромов. К ним относятся:
Период восстановления и пожизненная диета
Восстановление способности нормально питаться проходит в несколько этапов. Первые 2 дня пациента держат на внутривенном питании – все необходимые аминокислоты, витамины, углеводы и частично жиры он получает через капельницу. По истечении этого периода разрешают понемногу пить жидкости – воду, компоты, травяные чаи. По мере улучшения состояния через зонд начинают вводить детские питательные смеси.
Через 2 недели пациент может самостоятельно есть, придерживаясь строгой щадящей диеты и дробного питания. В рационе уже присутствуют различного рода пюре, овощные супы, жидкие каши (за исключением пшена), нежирные сорта мяса и рыбы, допускается небольшое количество молочных продуктов и яиц. По мере выздоровления расширяются способы обработки продуктов – варка, запекание, готовка на пару. Исключение составляет лишь жареная пища.
Питание должно быть частым (не менее 5 раз в день), есть нужно обязательно маленькими порциями. Попытки увеличить разовый объем пищи способен привести к повторному растягиванию желудочных стенок и выраженному дискомфорту, вплоть до болевого синдрома. При соблюдении всех предписаний врача риск осложнений сильно сокращается
На заметку! Пациентам с пептическими язвами следует ограничить количество кислых и кислотообразующих продуктов. В рацион необходимо включить специальные минеральные воды, антацидные препараты и антибактериальные средства, направленные на устранение хеликобактерий.
Энтеральное питание
Почему так важно, чтобы питание усваивалось через кишечник, если это в принципе возможно?
1. Что такое энтеральное питание (ЭП)
Это вид искусственного питания, когда человек получает с едой или вместо нее специальную смесь, которая составлена из белков (или продуктов их гидролиза), жиров, углеводов, витаминов и минералов. Компоненты смеси подобраны таким образом, что они усваиваются полнее и легче, чем полезные вещества из обычной пищи. Специализированные продукты лечебного питания можно использовать по-разному, в зависимости от состояния человека. Можно добавлять в обычные уже готовые блюда, обогащая их белком, энергией, витаминами и микроэлементами. Можно использовать в виде напитка или коктейля, выпивая смесь медленно через соломинку, чтобы все компоненты лечебного продукта сразу усваивались и включались в обмен веществ человека. Такой способ приема лечебного питания называется сиппингом (от английского слова sipping, что в переводе означает питье мелкими глотками).
У пациентов, которые не могут сами глотать, пить, используют введение лечебных смесей через зонд или гастростому.
2. Методы применения питательных смесей и показания для употребления
Питание после резекции желудка
Была сделана операция по поводу язвы желудка, проведена резекция 2/3 по бильрот 1 с сохранением привратника, я очень похудел, питаюсь дробно и каждый раз что- то белковое, но вес не прибавляется
После операции прошло почти два месяца, может принимать протеин? Конечно я понимаю что желудок стал меньше, но разве это может повлиять на усвоение белков?
Спасибо Нормально ли это?
Ответы врачей
Диета после резекции желудка
Здравствуйте. у меня произвели резекцию 2/3 желудка. подскажите как правильно питаться после операции в дальнейшем?
Когда была проведена операция? Сколько прошло времени?


12 дней назад, из больницы уже выписали
рекомендую придерживаться следующих принципов и списка разрешенных и запрещенных продуктов:
Химический состав, г: белков — 90 (60—65 % животных), жиров — 90 (20—25 % растительных), углеводов — 300—350, натрия хлорида — 10; свободной жидкости — 1,5 л.
Пища в вареном или приготовленном на пару виде, полужидкой и пюреобразной консистенции.
Соблюдайте режим питания. Пищу принимайте через каждые 2—3 ч 6 раз в сутки дробными небольшими порциями в теплом виде (40—50 градусов С).
Рекомендуемые и исключаемые продукты и блюда
1. Хлеб и мучные изделия.
Р е к о м е н д у ю т с я : белых сухарей и сухого бисквита 70—100 г.
И с к л ю ч а ю т с я другие хлебобулочные изделия.
2. Мясо и птица.
Р е к о м е н д у ю т с я : нежирные сорта мяса (говядина, телятина, кролик) без сухожилий, фасций и жира. Птицу очищают от кожи. Употребляют в виде пюре или парового суфле, кнели, фрикадели, пюре, суфле из вареного мяса 1 раз в день.
И с к л ю ч а ю т с я другие блюда из мяса и птицы.
3. Рыба.
Р е к о м е н д у е т с я : паровое суфле из отварной рыбы нежирных сортов (судак и др.) 1 раз в день (вместо мяса).
И с к л ю ч а ю т с я : жирные виды и прочие блюда.
4. Яйца.
Р е к о м е н д у ю т с я : всмятку или в виде парового омлета (до 3—4 штук в день).
И с к л ю ч а ю т с я в другом виде.
5. Молочные продукты.
Р е к о м е н д у ю т с я : молоко, сливки, творожное паровое суфле, протертый творог с молоком.
И с к л ю ч а ю т с я : сыр и молочнокислые продукты (кефир, простокваша, сметана, творог и др.).
6. Жиры.
Р е к о м е н д у ю т с я : масло сливочное несоленое и хорошо очищенное масло оливковое в натуральном виде, добавленные в блюда.
И с к л ю ч а ю т с я прочие разновидности.
7. Крупы, макаронные изделия и бобовые.
Р е к о м е н д у ю т с я : молочные жидкие каши из манной крупы, рисовой и гречневой муки (можете перемолоть гречку на кофемолке), толокна.
И с к л ю ч а ю т с я : макаронные изделия, бобовые и другие каши.
8. Овощи.
Рекомендую т с я гомогенизированные (детского питания).
И с к л ю ч а ю т с я в другом виде.
9. Супы.
Р е к о м е н д у ю т с я : слизистые или протертые супы, отвары на молоке из риса, перловой и овсяной (геркулеса) круп.
И с к л ю ч а ю т с я : бульоны из мяса, курицы, рыбы, овощей, грибов.
10. Плоды, сладкие блюда и сладости.
Р е к о м е н д у ю т с я : сахар, мед, молочный кисель: желе, кисель, мусс на желатине из некислых ягод и фруктов; снежки и меренги.
И с к л ю ч а ю т с я : фрукты и ягоды в сыром виде.
11. Соусы и пряности.
Р е к о м е н д у ю т с я : из свежей сметаны.
12. Напитки.
Р е к о м е н д у ю т с я : отвары шиповника, пшеничных отрубей, соки свежих некислых фруктов и ягод, разведенные водой с сахаром, некрепкий чай с молоком или сливками.
И с к л ю ч а ю т с я : кофе, какао, квас, газированные напитки.
Примерное меню диеты.
1- й завтрак: два яйца в смятку, молоко.
2- й завтрак: молоко.
Обед: суп овсяный слизистый, суфле куриное паровое, кисель фруктовый.
Полдник: крем молочный, отвар шиповника.
Ужин: каша рисовая молочная протертая, молоко.
На ночь: молоко.
Можем составить индивидуальное меню с рецептами на 7 дней, но эта услуга платная. Цена 2500 рублей.
Бариатрическая хирургия
ФГБУ «НМИЦ радиологии» Минздрава России проводит оперативное лечение неопухолевых заболеваний прорывными методами и технологиями, в частности, применяя бариатрическую хирургию
Улучшение качества жизни
Пациенты из любой точки России, ближнего и дальнего зарубежья
Бариатрическая операция или бариатрия — это методика лечения ожирения с помощью оперативного вмешательства. В тех случаях, когда ожирение становится не просто неприятной проблемой, но и серьезно угрожает здоровью пациента, а методы консервативной медицины и диетологии себя исчерпали, прибегают к бариатрии. Бариатрическая хирургия — это безопасный и эффективный метод современной медицины.
Бариатрическая хирургия
Помимо этого, бариатрическая хирургия также занимается лечением:
Бариатрическая операция (бариатрия) приводит к существенному снижению веса (потеря достигает до 80% избыточной массы тела), и, как следствие, — исчезновению сопутствующих ожирению заболеваний.
Бариатрическая хирургия — это способ, к которому прибегают только в случае, если терапевтические методы коррекции веса неэффективны для лечения пациента.
Бариатрическая операция (бариатрия) может быть назначена только по рекомендации врача.
Виды бариатрической операции
Бариатрическая операция (бариатрия) бывает нескольких видов. Все из них успешно применяет современная хирургия:
Какая именно бариатрическая операция (бариатрия) подойдет пациенту, решает лечащий врач на основании истории болезни, особенностей пищевых привычек больного, его общего состояния и веса.
Результаты бариатрической операции
Эффект от бариатрии наступает в течение полугода.
Как правило, пациенты:
Бариатрическая хирургия достигла существенного снижения рисков развития онкологических заболеваний благодаря проведению бариатрических операций.
Показания к бариатрической операции
Бариатрия — серьезное вмешательство в организм человека, поэтому операцию назначают только в случаях, когда:
Решение о том, показана бариатрическая операция (бариатрия) пациенту или возможны другие варианты похудения, принимает лечащий врач после комплексного обследования.
Противопоказания к бариатрической операции
Как и любое другое оперативное вмешательство, бариатрия (бариатрическая операция) имеет ряд противопоказаний. К ним относятся:
К временным противопоказаниям относят обострение хронических заболеваний (в том числе и язва желудка).
Реабилитационный период
Бариатрическая операция (бариатрия) требует длительного периода восстановления, которое проводится в отделении интенсивной терапии. Во время пребывания на лечении пациент проходит профилактику тромбоэмболических осложнений, медикаментозную терапию. Обязательно назначается специальная диета, разработанная врачом-диетологом.
После восстановительного периода пациенты получают индивидуальные рекомендации относительно питания и образа жизни. Зачастую рекомендуют прохождение физиотерапии и умеренные физические нагрузки. Это необходимо не только для ускорения восстановления здоровья пациента, но и для предотвращения рецидивов и стабилизации процесса похудения.
Побочные эффекты после бариатрии
Как и любая другая хирургическая операция, бариатрия сопряжена с риском возникновения осложнений в дальнейшем. Важно понимать, что бариатрическая операция — это внутриполостное хирургическое вмешательство.
Ранние (в течение месяца после операции) осложнения возникают редко, это примерно два процента от всех случаев. Если подобное происходит, пациент остается в клинике на более долгий реабилитационный срок и проходит необходимое лечение.
К ранним осложнениям относят:
Хирурги назначают профилактическое лечение с целью предотвращения осложнений: медикаментозную терапию (антибиотики и лекарства, разжижающие кровь), ношение компрессионных чулок.
Врачи внимательно следят за диетой пациента, чтобы предупредить возможные проблемы с желудком в послеоперационный период.
К поздним осложнениям относят:
Бариатрическая операция (бариатрия) может стать причиной возникновения побочных эффектов не более чем в трех процентах случаев. В случае появления любого из них следует обратиться к врачу.
Необходимо внимательно следить за состоянием желудка на протяжении всего периода реабилитации и регулярно проходить обследования у гастроэнтеролога.
Бариатрическая хирургия учитывает возможность возникновения осложнений и располагает комплексом предупреждающих методов. Для предотвращения возникновения дефицита витаминов врачи могут назначить прием витаминных комплексов и железа.
Соблюдение назначенной диеты и врачебных рекомендаций значительно снижает риск развития побочных эффектов и заболеваний желудка после проведенного оперативного вмешательства.
Преимущества проведения бариатрической хирургии.
Ожирение — серьезное заболевание, которое несет угрозу здоровью и жизни человека. Поэтому доверять лечение необходимо только профессионалам. В торакоабдоминальном отделении работают опытные хирурги, которые владеют современными техниками бариатрических операций.
Бариатрическая хирургия в нашей клинике сочетает достижения современной медицины и эффективных методик, проверенных временем.
Хирургическое вмешательство проводят на новейшем высокотехнологичном оборудовании. Для каждого пациента подбирается оптимальный вид бариатрической хирургии. В расчет принимаются сопутствующие заболевания, состояние больного, историю болезни и другие особенности конкретного случая.
Сотрудники отделения владеют современными методиками выполнения бариатрических операций. Это позволяет добиться стойкого эффекта по избавлению от лишнего веса, в том числе минимально травматичным лапароскопическим доступом.
Контактная информация
Для записи на обследование, лечение и уточнения стоимости бариатрической оерации можно позвонить по телефону или воспользоваться специальной формой на сайте:
+7 (495) 150-11-22
Единая справочная служба
125284, г. Москва, 2-й Боткинский пр., д.3
Часы работы:
с 8:30 до 17:15 (по будням)
Часы посещения пациентов в стационаре:
с 16:00 до 20:00 (ежедневно)
Часы работы приемного отделения:
с 9:00 до 15:00
Медицинский радиологический научный центр имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
+7 (495) 150-11-22 многоканальный телефон (Москва) – с 08.-20.00
+ 7 (484) 399–31–30 многоканальный телефон – с 08.-20.00, г. Обнинск
Научно-исследовательский институт урологии и интервенционной радиологии имени Н.А. Лопаткина – филиал ФГБУ «НМИЦ радиологии» Минздрава России
8 (499) 110-40-67
(многоканальный)
call@niiuro.ru
Задать вопрос по электронной почте
105425, Москва,
ул. Парковая 3-я, 51, стр. 1
ФГБУ «НМИЦ радиологии»
МНИОИ им. П.А. Герцена
тел.:+7 (495) 150-11-22
НИИ урологии и интервенционной
радиологии им. Н.А. Лопаткина
тел.:+7 (499) 110-40-67
© 2021 — Официальный сайт «НМИЦ радиологии» Минздрава России.
Политика конфиденциальности
Жизнь после резекции желудка
Операция продольная резекция желудка на сегодняшний день является самой популярной бариатрической процедурой в мире. Ее популярность растет в геометрической прогрессии год за годом. Важно знать и понимать нюансы жизни после резекции желудка, чтобы морально и физически подготовиться к своему будущему.
Какова жизнь после операции на желудке?
После резекции желудка жизнь резко меняется. Потеря веса, а вместе с ней уверенность в себе, комплименты приходят очень быстро. Как бы вы себя ни чувствовали, важно знать, как меняется тело с новым, меньшим желудком.
Чувство голода – препятствие для любой диеты. Вот почему диеты так редко приводят к успеху. После операции этот фактор исчезает. Вы больше не будете постоянно чувствовать голод. Вы будете утолять его очень малым количеством пищи. А чувство насыщение будет долгим.
При этом пациенты не производят грелин (гормон голода) с той же скоростью, что и нормальный человек, потому что 85% их желудка удалено. В том числе и та область, где этот гормон вырабатывается.
Из-за отсутствия голода пациенты, могу вообще забыть о еде. И это плохо. Есть нужно, иначе вам не будет хватать энергии для жизни. Но есть надо правильно, иначе весь эффект операции улетучится. Вот почему соблюдение правильной послеоперационной диеты и плана питания важно для поддержания здоровья и счастья вашего тела.
Повседневная жизнь после резекции желудка
Успешная, долгосрочная потеря веса после рукавной гастропластики зависит от здорового питания и образа жизни, а также адаптации пациента к операции. Вы должны понимать свои ожидания после операции и планировать посвятить себя долголетию вашего здоровья и хорошего самочувствия.
В первый год после желудочного рукава вес обычно снижается независимо от того, что вы едите или сколько вы едите. Этот период называется “медовым месяцем” бариатрической операции. По-прежнему важно следовать рекомендациям, потому что они подготовят почву для успешной потери веса, когда период медового месяца закончится, и худеть станет труднее.
Что происходит в первый год после операции на желудке?
Первый год дает пациентам возможность выбирать здоровую пищу и вести здоровый образ жизни. Важно создать позитивные привычки питания и исследовать новые блюда и группы продуктов, чтобы подготовиться к следующим нескольким годам.
Ключевой вывод: развивайте позитивные привычки питания
Второй год после операции слив
На втором году потеря веса начинает замедляться, а тяга к еде немного увеличивается. Ваше тело становится более адаптированным к новому желудку. Если вы все делали правильно – у вас появились новые, правильные привычки. Они позволят легко удерживать достигнутый результат похудения.
Обращаем внимание, что небольшой откат веса на второй год после операции – это норма (5% возврата от потерянной массы тела).
Размеры порций могут слегка увеличиться, хотя они все еще незначительны по сравнению с тем, что было до операции.
Ключевой вывод: создайте цели, чтобы улучшить свою мотивацию.
Третий год после резекции желудка
На третьем году жизни успех обычно исходит от окружающей среды: общение с людьми, физическая активность, а самое главное, правильное пищевое поведение. В этот период физические упражнения, занятия спортом – важны как никогда!
Аппетит возвращается еще больше. Этого не стоит пугаться. Размеры порций продолжают расти и примерно вдвое меньше, чем до операции на желудке.
Этот период очень опасен. Организм ищет способы обмануть операцию и реализовать свою тягу к полноте. Не давайте себе много вольностей в еде. Ешьте белковую пищу, а не быстрые углеводы и сахар.
Ключевой вывод: регулярно взвешивайтесь и сохраняйте мотивацию, занимайтесь спортом.
10 лет после продольной резекции желудка
Через 10 лет после резекции, вы скорее всего забудете название своей операции. Но она будет действовать в той же степени, что и в первый год после операции. По ощущениям, вы будете обычным человеком. Мало чем отличаясь от окружающих. Порции еще небольшие, но примерно столько же едят и другие. Если вы все делали правильно – вес продолжает сохраняться на прежнем уровне. Вы занимаетесь спортом, придерживаетесь правильного пищевого поведения, делаете акцент на белковый рацион.
Важно не забывать, что когда-то вы были толстым. Как только вы дадите слабину (например, перейдя на жидкую пищу, или полюбив тонны сахара), вес очень быстро вернется обратно.
Если же Ваши старые привычки вернулись – время подумать о повторной операции. После резекции желудка обычно выполняют шунтирование желудка, которое усиливает эффект и дает вам второй шанс на похудение.
Ключевой вывод: каждый день принимайте сознательное решение питаться здоровой пищей и быть активным
Напоследок
Помните, что операция на желудке — это удивительный инструмент для борьбы с лишним весом. Если он используется правильно, если пациенты полностью понимают, как им пользоваться, эффект будет вас радовать всю вашу жизнь.
Вы должны четко понимать, где кроется успех, иметь реалистичные ожидания, достаточную мотивацию, дисциплину. Все это приведет Вас к здоровой, счастливой и качественной жизни без лишних килограммов.