Анатомия прямой кишки и заднего прохода у мужчин
Анатомия прямой кишки и заднего прохода у мужчин
Рекомендуем:
Гастроэнтерология:ГастроэнтерологияФизиология желудочно-кишечного трактаБолезни пищеводаБолезни желудкаБолезни двенадцатиперстной кишкиБолезни тонкой кишкиБолезни толстой кишкиБолезни печениБолезни поджелудочной железыКниги по гастроэнтерологииФорум
Анатомия анального канала, его сфинктеров и пространств
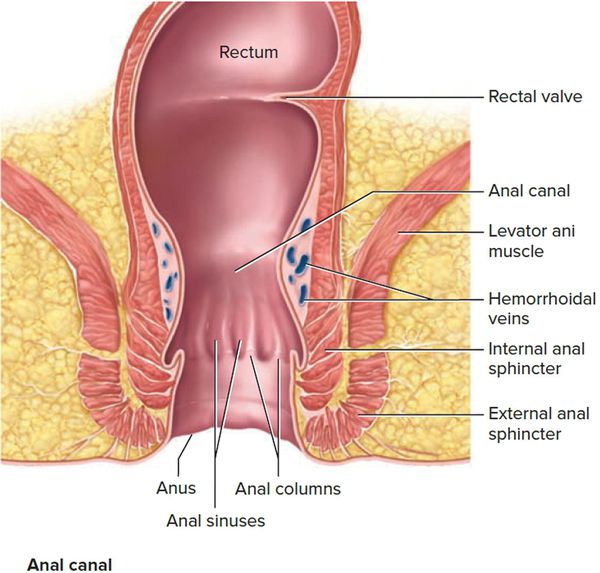
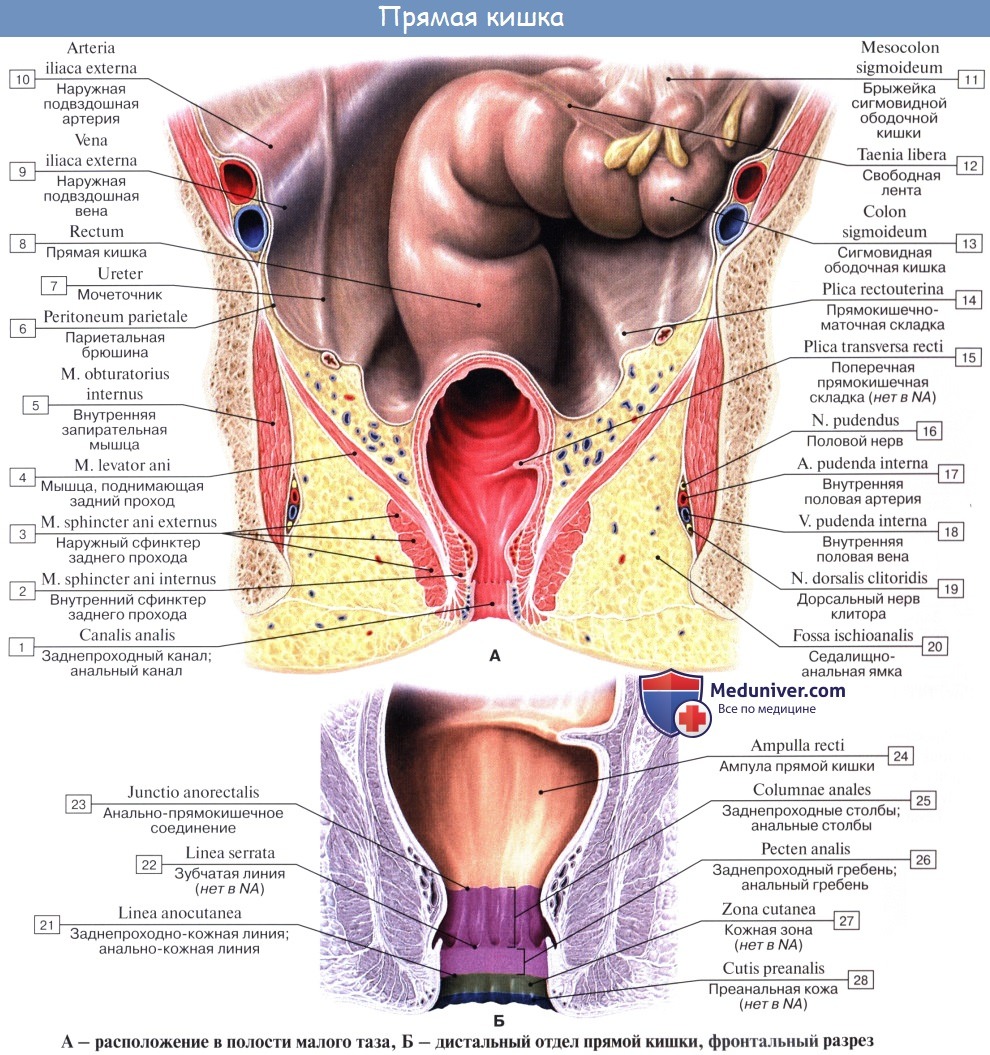
Анальный канал — конечная часть толстой кишки, длиной 3—4 см, проходит от аноректального соединения до анального отверстия. В середине анального канала ясно заметна линия анальных заслонок, часто называемая зубчатой линией. Вверх от нее поднимаются заднепроходные столбы.
В верхней части анального канала происходит замещение столбчатого эпителия прямой кишки смешанным столбчатым и плоским эпителием, что соответствует эмбриологической зоне слияния задней кишки и проктодеума. Эпителий между зубчатой линией и нижним краем внутреннего сфинктера многослойный плоский, эту часть еще можно называть гребешковой линией. В области истинного анального края эпителий переходит в кожу, покрытую волосами.
Анальный канал окружает два сфинктера: внутренний, представляющий собой растянутую дистальную часть циркулярных гладких мышц толстой кишки, и наружный, состоящий из поперечнополосатой мускулатуры тазового дна, лобково-прямокишечной мышцы и мышцы, поднимающей задний проход.
В данной области находятся три важных пространства. Межсфинктерное пространство содержит терминальные волокна продольных мышц кишки и анальные межмышечные железы, играющие значительную роль в патогенезе абсцессов и свищей. Седалищно-прямокишечная ямка лежит вне наружного сфинктера. Супралеваторное пространство находится между прямой кишкой и мышцей, поднимающей задний проход.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рак прямой кишки
Рак прямой кишки – что это такое?
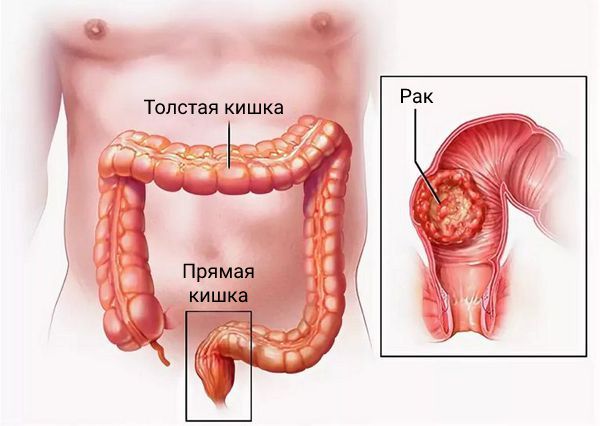
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
О заболевании
Слизистая оболочки конечного участка толстой кишки покрыта цилиндрическим эпителием с большим количеством желез. Их клетки продуцируют слизь. Под влиянием факторов риска появляются патологические клетки с бесконтрольным делением и утратой механизма апоптоза – запрограммированной гибели. Постепенно из них формируется опухоль прямой кишки.
Предположительно установлены причины рака прямой кишки:
Виды рака прямой кишки
Тип опухоли определяется ее локализацией:
Характер роста опухоли может быть:
По гистологической картине новообразование бывает:
Симптомы рака прямой кишки, первые признаки
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
Как выглядит рак прямой кишки – фото
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Диагностика
После обращения к врачу, определяют симптомы, которые беспокоят пациента и позволяют предположить болезнь ректального отдела.
Стадии рака прямой кишки
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
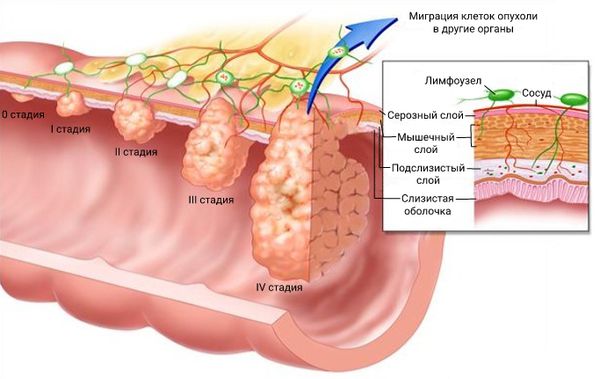
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
1 стадия – опухоль небольших размеров, растет на слизистом слое, не поражает соседние органы и лимфоузлы.
2 стадия делится на А и Б. 2А – это поражение от трети до половины окружности кишечной трубки, но растет строго в стенке или просвете, метастазов нет. 2Б – размер очага такой же, но есть метастазы в околокишечных лимфоузлах.
3А – опухоль занимает более половины окружности кишки, прорастает через все слои и околокишечную клетчатку. Могут быть единичные метастазы в ближайших лимфоузлах.
3Б – любой размер опухоли, метастазы в отдаленных лимфоузлах, принимающих лимфу от ректальной области.
4 стадия – метастазы распространяются по внутренним органам и отдаленным лимфатическим узлам. Размер первичной опухоли может быть любой.
Методы лечения рака прямой кишки
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Прогноз выживаемости
После проведения радикальной операции выживаемость в течение 5 лет колеблется в пределах 34-68%. На исход лечения влияет стадия, на которой была диагностировна опухоль, состояние самого пациента, его возраст, сопутствующие заболевания.
В зависимости от стадии опухолевого процесса, пятилетняя выживаемость определена следующими цифрами:
4 стадия не рассматривается в данной статистике. Радикальные операции зачастую провести невозможно, т.к. метастазы опухоли диссеминрованы по всему организму. Летальный исход зависит от общего состояния больного.
Противопоказания
Операция противопоказана при следующих условиях:
При распространенном процессе с метастазированием во многие органы применяют паллиативные резекции, направленные на облегчение состояния больного. Симптоматические операции – наложение обходных анастомозов, чтобы разгрузить кишечник и избежать осложнений на последних стадиях рака.
Лечение до и после операции
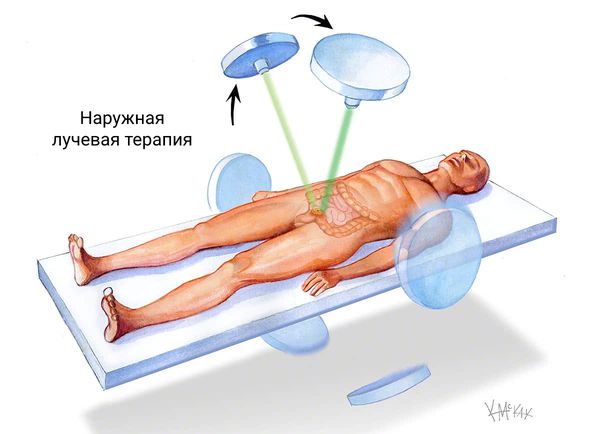
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов. Этот способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
Анатомия прямой кишки и заднего прохода у мужчин
екомендуем:
Анатомия человека:Анатомия человекаАнатомическая терминологияАнатомия костей и суставовАнатомия мышцАнатомия внутренних органовАнатомия эндокринных органовАнатомия сердца и сосудовАнатомия нервной системыАнатомия органов чувствВидео по анатомииКниги по анатомииТопографическая анатомияФор
Оглавление темы «Анатомия толстой кишки»:
Прямая кишка. Топография прямой кишки. Стенки, отношение к брюшине прямой кишки.
Rectum, прямая кишка, служит для скопления каловых масс. Начинаясь на уровне мыса, она опускается в малый таз впереди крестца, образуя два изгиба в переднезаднем направлении: один, верхний, обращенный выпуклостью кзади, соответственно вогнутости крестца — flexura sacralis; второй, нижний, обращенный в области копчика выпуклостью вперед, — промежностный — flexura perinealis.
Верхний отдел rectum, соответствующий flexura sacralis, помещается в тазовой полости и называется pars pelvina; по направлению к flexura perinealis он расширяется, образуя ампулу — ampulla recti, диаметром 8 — 16 см, но может увеличиваться при переполнении или атонии до 30 — 40 см.
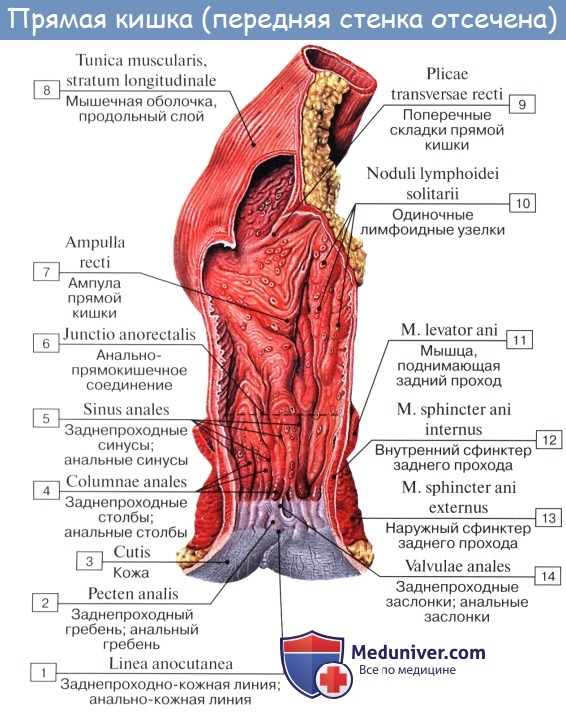
С развитием хирургии прямой кишки в настоящее время удобнее пользоваться делением ее на пять отделов: надампулярный (или ректосигмо-видный), верхнеампулярный, среднеампулярный, нижнеампулярный и промежностный (или canalis analis).
Стенка прямой кишки состоит из слизистой и мышечной оболочек и расположенных между ними мышечной пластинки слизистой оболочки, lamina muscularis mucosae, и подслизистой основы, tela submucosa.
Слизистая оболочка, tunica mucosa, благодаря развитому слою подслизистой основы собирается в многочисленные продольные складки, легко разглаживающиеся при растягивании стенок кишки. В canalis analis продольные складки в количестве 8 — 10 остаются постоянными в виде так называемых columnae anales. Углубления между ними носят название анальных пазух, sinus anales, которые особенно хорошо выражены у детей. Скапливающаяся в анальных пазухах слизь облегчает прохождение кала через узкий canalis analis.
Анальные пазухи, или, как их называют клиницисты, анальные крипты, являются наиболее частыми входными воротами для патогенных микроорганизмов.
В толще тканей между пазухами и заднепроходным отверстием находится венозное сплетение; его болезненное, сильно кровоточащее расширение называют геморроем.
Кроме продольных складок, в верхних отделах прямой кишки имеются поперечные складки слизистой оболочки, plicae transversdles recti, аналогичные полулунным складкам сигмовидной кишки. Однако они отличаются от последних малым числом (3 — 7) и винтообразным ходом, способствующим поступательному движению каловых масс. Подслизистая основа, tela submucosa, сильно развита, что предрасполагает к выпадению слизистой оболочки наружу через задний проход.
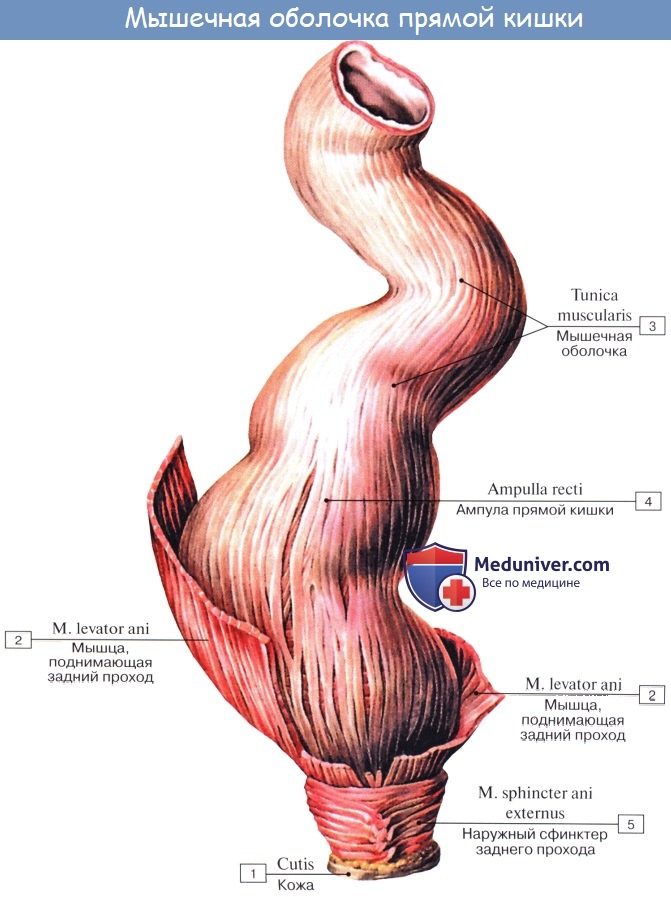
Мышечная оболочка, tunica muscularis, состоит из двух слоев: внутреннего — циркулярного и наружного — продольного. Внутренний утолщается в верхней части промежностного отдела до 5 — 6 мм и образует здесь внутренний сфинктер, т. sphincter ani internus, высотой 2 — 3 см, оканчивающийся на месте соединения анального канала с кожей. (Непосредственно под кожей лежит кольцо из исчерченных произвольных мышечных волокон — m. sphincter ani externus, входящий в состав мышц промежности).
Продольный мышечный слой не группируется в teniae, как в colon, а распределяется равномерно на передней и задней стенках кишки. Внизу продольные волокна сплетаются с волокнами мышцы, поднимающей задний проход, m. levator ani (мышца промежности), и частично с наружным сфинктером.
Из приведенного описания видно, что конечный отрезок кишечника — прямая кишка — приобретает черты проводникового отдела пищеварительной трубки, как и начальная ее часть — пищевод. В этих обоих отрезках пищеварительного канала слизистая оболочка имеет продольные складки, мускулатура располагается в два сплошных слоя (внутренний — круговой, суживающий и наружный — продольный, расширяющий), причем по направлению к отверстию, открывающемуся наружу, миоциты дополняются исчерченными произвольными волокнами.
Сходство имеется и в развитии: по обоим концам первичной кишки в процессе эмбриогенеза происходит прорыв слепых концов трубки — глоточной перепонки при образовании пищевода и клоачной — при образовании прямой кишки. Таким образом, сходство развития и функции (проведение содержимого) пищевода и прямой кишки определяет и известное сходство их строения.
Указанными чертами сходства с пищеводом конечная часть прямой кишки отличается от остальной ее части, которая развивается из энтодермы и содержит гладкую мускулатуру.
Топография прямой кишки
Кзади от прямой кишки находятся крестец и копчик, а спереди у мужчин она примыкает своим отделом, лишенным брюшины, к семенным пузырькам и семявыносящим протокам, а также к лежащему между ними не покрытому ею участку мочевого пузыря, а еще ниже — к предстательной железе.
У женщин прямая кишка спереди граничит с маткой и задней стенкой влагалища на всем его протяжении, отделенная от него прослойкой соединительной ткани, septum rectovaginale. Между собственной фасцией прямой кишки и передней поверхностью крестца и копчика нет каких-либо прочных фасциальных перемычек, что облегчает при операциях отделение и удаление кишки вместе с ее фасцией, охватывающей кровеносные и лимфатические сосуды.
Абсцессы и cвищи прямой кишки
4.00 (Проголосовало: 6)
Свищи прямой кишки представляют собой группу колопроктологических заболеваний, существенно снижающих качество жизни. В этом разделе Вы узнаете о симптомах и основных методах лечения прямокишечных свищей.
Анатомия прямой кишки и перианальной области, функции запирательного аппарата
Кнаружи от слизистой оболочки расположен комплекс мышц – это упоминаемые выше мышцы-сфинктеры, обеспечивающие функцию удержания и выведения. Выделяют внутренний и наружный сфинктеры. Внутренний сфинктер формирует так называемый тонус покоя, бесперебойно обеспечивая герметичность анального канала. Регуляция и сокращение его происходят неосознанно, то есть без нашей воли. Наружный сфинктер окружает внутренний и состоит из нескольких слоев (порций). Его сокращение происходит за счет нашего волевого усилия (Рис.1).
Рисунок 1. Схематичное изображение сфинктеров прямой кишки
Что такое свищ
Свищ – это патологический, в норме не существующий, ход в виде трубки, сообщающий просвет какого-нибудь полого органа с внешней средой или просветом другого органа. Прямокишечный свищ своеобразным “тоннелем” соединяет просвет прямой кишки с кожей промежности, ягодиц или (редко)других полых органов, резко снижая качество жизни пациента. Этот патологический процесс может вовлекать крупную порцию мышц-сфинктеров, что изначально характеризует такой свищ, как сложный и не позволяет обойтись «миниинвазивным» лечением. В такой ситуации требуется тщательная оценка степени вовлеченности мышечных структур и планирование специальных методик экономного иссечения свища с последующим пластическим закрытием образовавшегося дефекта.
Важно! Подобные операции должны выполняться хирургами экспертного уровня, имеющими большой опыт подобных вмешательств, иначе вероятность рецидива (повтора заболевания) повышается в несколько раз.
Свищи имеют следующее строение:
— внутреннее отверстие: им обычно является пораженная анальная крипта (то есть самый конечный участок протока железы). Крипта соединяется протоком с анальной железой, расположенной в пространстве между сфинктерами. Именно воспаление этой железы в подавляющем большинстве случаев приводит к развитию заболевания (Рис.2).
Важно! При возникновении малейшего подозрения на наличие свища прямой кишки необходимо незамедлительно обратиться к специалисту. При несвоевременном или неадекватном лечении заболевание может осложниться острым воспалением и дополнительными гнойными затеками, что значительно ухудшает прогноз!
Однако бывает и так, что свищевой ход заканчивается слепо в параректальной (околопрямокишечной) клетчатке, тканях промежности, ягодиц, то есть имеет только внутреннее отверстие свища, которое открывается со стороны слизистой оболочки прямой кишки и не имеет «выхода» наружу.
Рисунок 3. Наружное отверстие свища
Как часто встречается свищ прямой кишки?
Заболеваемость в европейских странах составляет около 10-25 человек на 100 тысяч населения. Страдают от свищей прямой кишки в основном люди трудоспособного возраста. Мужчины болеют в 2-3 раза чаще женщин.
Важно! Данное заболевание, являясь доброкачественным, способно резко снизить качество жизни человека. Серьезным и наиболее частым осложнением неадекватного лечения перианальных свищей является нарушение функции держания из-за повреждения мышечного аппарата анального канала.
Причины появления свищей
Именно это повторное вмешательство направлено на радикальное избавление от свища и требует не только крайне вдумчивого подхода к выбору лечебной тактики, но и большого хирургического опыта у хирурга.
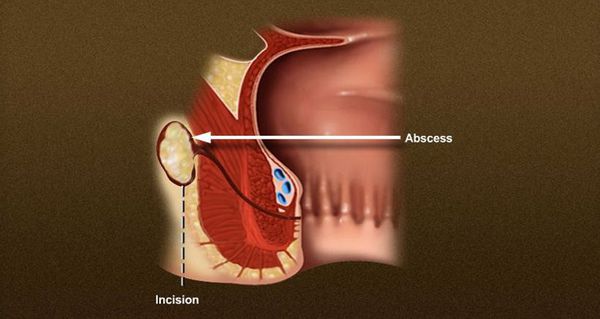
Важно! Вскрытие гнойника является относительно простой операцией, но при неправильном выполнении именно на этом этапе чаще всего повреждается мышечный комплекс анального канала, что приводит к нарушению функции контроля кишечного содержимого!
В случае, если Ваш визит к врачу откладывается, абсцесс может вскрыться самостоятельно с выделением гноя, после чего самочувствие, как правило, улучшается и боль в области промежности резко снижается. Симптомы могут стихнуть или полностью исчезнуть на период от нескольких недель или месяцев до многих лет. Несмотря на улучшение общего самочувствия, самопроизвольное вскрытие абсцесса – относительно неблагоприятный вариант развития событий, т.к. при этом не происходит полной эвакуации содержимого гнойной полости, а происходит отток лишь части гнойного отделяемого через сформировавшееся отверстие, которое вскоре может закрыться вновь. Правильное лечение абсцесса заключается в создании адекватного дренирования путем формирования достаточного отверстия, эвакуации содержимого, промывании полости абсцесса растворами антисептиков и, по возможности, удалении воспаленной железы, являющейся причиной воспаления.
Важно! Иногда, в руках хирурга экспертного уровня, при относительной простоте свищевого хода возможно радикальное иссечение свища на этапе хирургического вскрытия гнойника, однако выполнение данного вмешательство крайне опасно в руках недостаточно опытного специалиста и сегодня не рекомендовано в большинстве международных рекомендаций.
При самопроизвольном вскрытии абсцесса вероятность возврата острого заболевания увеличивается и процесс приобретает хроническое течение с формированием свища. Длительное течение болезни с периодическим обострением приводит к рубцовому изменению окружающих тканей и, что особенно важно, мышц-сфинктеров, отвечающих за функцию держания. Кроме того, в условиях постоянного воспаления относительно простой свищевой ход может давать дополнительные ходы и затеки, что значительно затрудняет последующее лечение.
Своевременное обращение к врачу на ранней стадии заболевания может снизить вероятность развития свища и таких грозных осложнений воспалительного процесса, как флегмона малого таза. Поэтому даже незначительные симптомы, не влияющие существенно на качество жизни, требуют внимания и оценки квалифицированным специалистом.
Какие бывают свищи?
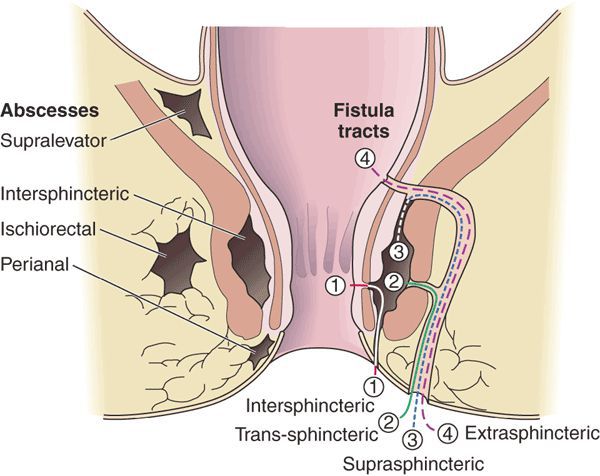
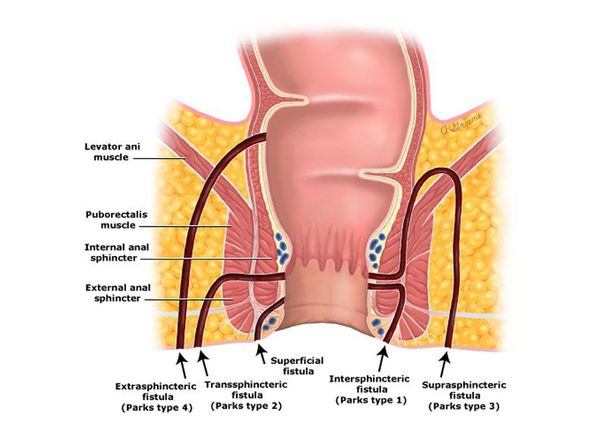
Традиционно свищи прямой кишки классифицируют по их расположению относительно мышц-сфинктеров. В соответствии с этим различают интрасфинктерный, подкожно-подслизистый, межсфинктерный, транссфинктерный, супрасфинктерный, экстрасфинктерный свищи (Рис.4).
Рисунок 4. Виды свищей
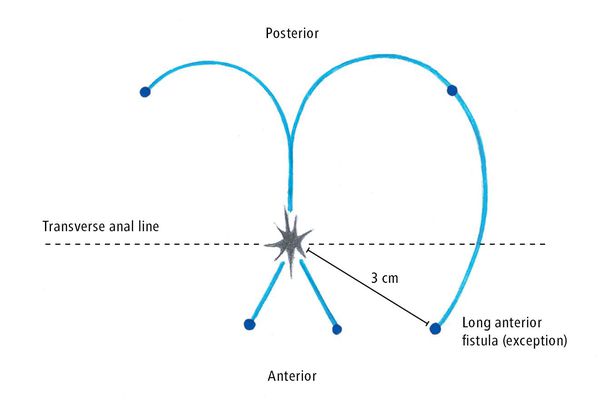
Свищевой ход может располагаться на небольшом расстоянии от края ануса и занимать не более 1/3 нижней части мышц-сфинктеров – тогда говорят о низком (простом) свище, или уходить высоко вверх, пересекая значительную порцию мышечного комплекса – это высокие (сложные) свищи. Сложность свища определяется не только степенью вовлечения мышц, но и наличием затеков, активного воспаления, наличием рубцового процесса вокруг свища.
Транссфинктерные свищи прямой кишки встречаются чаще экстрасфинктерных и могут затрагивать более обширные слои (порции) сфинктерного комплекса. При этом свищевой ход вовлекает как наружный, так и внутренний сфинктеры.
Важно! Извилистые свищевые ходы, гнойные полости в околопрямокишечной клетчатке, рубцовый процесс в окружающих тканях (в том числе в сфинктере) чаще встречаются, если свищ расположен высоко по отношению к сфинктеру.
Супрасфинктерные (от supra – сверху (лат.)) свищи, начинаясь в межсфинктерном пространстве, поднимаются кверху и пересекают мышечные структуры анального канала в самой его верхней точке, вовлекая таким образом, весь запирательный аппарат.
При таких свищах могут формироваться высокие слепые ответвления, которые иногда можно определить через стенку прямой кишки.
В 3-5% наблюдений встречаются экстрасфинктерные свищи, при которых свищевой ход идет, огибая наружный сфинктер, а внутреннее отверстие свища находится низко, в области крипт. Для этих свищей характерно формирование извилистого хода, затеков, рубцовых изменений.
Кроме того, от основного свищевого хода могут отходить дополнительные свищевые ходы в различных направлениях, а по ходу свища могут формироваться полости со скоплением слизи, гноя, некротизированных (разрушенных) тканей.
Если пациенту уже была выполнена операция по поводу ликвидации свища прямой кишки, а симптомы заболевания возобновились через какое-то время, свищ называют рецидивным.
Важно! Лечение рецидивных и послеоперационных свищей должно проводиться только в специализированных клиниках и только опытными хирургами!
Симптомы заболевания
При неполном свище проявления на коже могут быть стертыми или отсутствовать, а симптомы могут варьировать от легкого дискомфорта, чувства стянутости или распирания, наличия уплотнения в области заднего прохода до выделений из прямой кишки.
При обострении заболевания в области наружного отверстия на коже отмечается болезненное уплотнение, боль часто носит пульсирующий, распирающий характер. Это может сопровождаться повышением температуры, общей слабостью – таковы симптомы острого абсцесса или парапроктита.
Важно! Острый парапроктит должен быть вскрыт в максимально ранние сроки, в условиях хирургического стационара!
Иногда пациенты принимают болезненный процесс за обострение геморроидальной болезни и приступают к самолечению, чего делать ни в коем случае нельзя до моменты установки правильного диагноза!
К какому врачу нужно обратиться при возникновении симптомов
В случае появления у вас или ваших близких описанных жалоб, следует в максимально ранние сроки обратиться к врачу-колопроктологу, который после консультации и осмотра установит предварительный диагноз и определит дальнейшую тактику и срочность лечения или же при сомнениях в диагнозе, перечень необходимых дополнительных исследований.
В случае, если понадобится операция, Вам предложат госпитализацию в стационар, где, после оценки результатов проведенных исследований, которые, как правило, не занимают много времени и просты в исполнении, будет проведена операция.
Какие исследования следует выполнить при подготовке к оперативному лечению
Перед операцией Вам необходимо выполнить ряд стандартных анализов, однако при обострении заболевания с формированием абсцесса операция выполняется по экстренным показаниям, поэтому ожидание результатов анализов не должно задерживать хирургическое лечение.
Чтобы объективно оценить функциональное состояние сфинктера (то есть, насколько хорошо он сокращается и выполняет свою функцию), в некоторых случаях необходимо выполнить аноректальную манометрию. Показания и необходимость ее проведения в Вашем случае определит лечащий врач.
Кроме того, обычно пациенту предлагают заполнить специальный опросник, по результатам анализа которого можно определить степень континенции (удержание твердого и жидкого стула и газов) до операции.
У женщин часто необходимо проведение влагалищного исследования для исключения сообщения свищевого хода с влагалищем при передней локализации свища.
Для исключения других заболеваний толстой кишки (у пациентов старше 45 лет, при наличии случаев онкологических заболеваний толстой кишки у родственников, наличии двух и более свищевых ходов) может понадобиться колоноскопия.
Лечение
Единственным радикальным методом лечения свища прямой кишки является хирургический. Цель операции – ликвидация свища и одновременное сохранение функции сфинктеров. Это два обязательных условия, которые нужно соблюсти при лечении. Когда диагноз установлен, Ваш лечащий врач расскажет Вам о всех вариантах лечения данного заболевания, их рисках и эффективности каждого из методов, а также обозначит, какой из видов лечения оптимален именно в Вашем случае.
Тип свища и степень вовлечения в патологический процесс сфинктера определяют выбор и объем оперативного вмешательства.
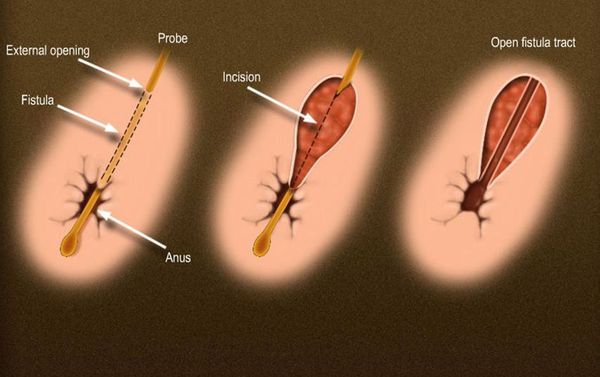
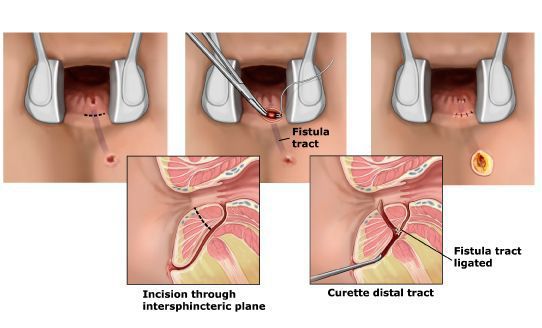
При низком расположении свищевого хода, затрагивающего не более 1/3 высоты сфинктерного аппарата (подкожно-подслизистые, интерсфинктерные, низкие транссфинктерные свищи без дополнительных затеков) проводят удаление свищевого хода в пределах здоровых тканей с рассечением незначительного объема волокон сфинктера, которые затем сшивают (Рис.5). При наиболее низкорасположенный свищах, эффективным способом является простое рассечением свища.
Рисунок 5. Вид послеоперационной раны после иссечения свища с ушиванием сфинктера. Отмечены швы на мышцах
При этом виде оперативного лечения после иссечения образуется практически безболезненный раневой дефект, который заживает с образованием едва заметного рубца. При использовании данного оперативного вмешательства излечение наступает в 92-97% случаев.
При высоких или рецидивных свищах применение вышеуказанного метода рассечения свища недопустимо из-за риска развития недержания кишечного содержимого или газов в результате повреждения большого объема мышечного массива. Вместо этого свищевой ход высекается в виде трубочки в пределах здоровых тканей. При этом в стенке прямой кишки образуется дефект, который закрывается небольшим участком слизисто-подслизистой оболочки кишки так называемая пластика перемещённым лоскутом (Рис.6).
Рисунок 6. Схематичное изображение операции с использованием перемещенного лоскута.
Еще одной относительно малотравматичной для сфинктерного аппарата является методика перевязки свищевого хода в межсфинктерном слое – LIFT (ligation of intersphincteric fistula tract), предложенная в 2007 году тайским хирургом A. Rojanasakul. При данной операции участок свища иссекается через небольшой доступ в проекции межсфинктерного пространства, оставшиеся участки свища перевязываются. При такой методике не происходит повреждения сфинктера, дефект мягких тканей незначительный, рана заживает быстрее. Однако, выдающихся результатов лечения с частотой излечения до 94% удалось добиться лишь автору этой методики. Современная мировая статистика свидетельствует об эффективности данной операции на уровне 60-70%.
Лечение сложных свищей должно быть разделено на 2 этапа
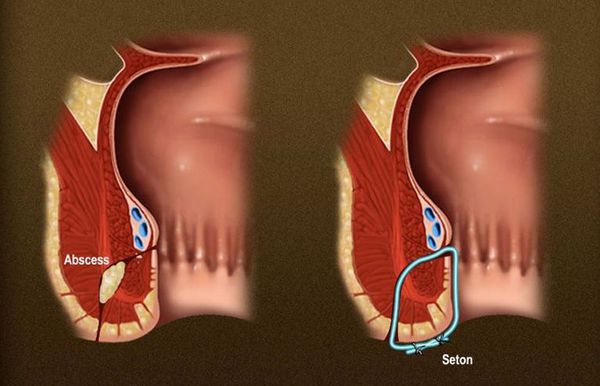
На первом этапе в свищевой ход устанавливается дренирующая лигатура – тонкий, практически незаметный шовный материал (Рис.7). Основными целями этого этапа лечения являются: формирование вокруг лигатуры прямого свищевого хода, дренирование возможных затеков, уменьшение воспалительного процесса, предотвращение самостоятельного закрытия наружного отверстия для постоянного дренирования воспалительного и/или гнойного отделяемого.
Рисунок 7. Дренирующая лигатура
На втором этапе после стихания острого воспаления (через 4-6 недель) проводится основное хирургическое лечение – иссечение свища.
Важно! Двухэтапное оперативное лечение обеспечивает условия, при которых выполнение радикального оперативного вмешательства становится возможным с минимальными осложнениями.
В настоящее время при лечении свищей прямой кишки широко используются различные биологические материалы на основе соединительной ткани (Permacol), фибриновый клей, коллагеновая паста, которые вводятся в свищевой ход, тампонируя его. Данные методы в меньшей степени влияют на замыкательный аппарат прямой кишки, их использование не приводит к формированию массивного раневого дефекта. Однако частота возврата заболевания значительно выше радикального хирургического вмешательства.
Перспективными современными методиками лечения свищей являются технологии эндоскопического (VAAFT) и лазерного (FiLaC) удаления пораженных тканей. Данные технологии практически исключают возможность повреждения сфинктерного аппарата, однако, на сегодняшний день, эффективность в ведущих клиниках мира не превышает 50-60%.
Анестезия и обезболивание после операции
Подавляющее большинство оперативных вмешательств по поводу свищей прямой кишки проводятся под субарахноидальной или, как ее еще называют, спинальной анестезией. Она относится к регионарным методам анестезии, при которых происходит блокада передачи нервных импульсов в определенной части тела. Отличительной особенностью любого метода регионарной анестезии является минимальное количество осложнений, в частности, со стороны сердечно-сосудистой системы, органов дыхания, головного мозга. Вы при этом находитесь в сознании или, по Вашей просьбе, пребываете в поверхностном медикаментозном сне (седация).
В случае проведения субарахноидальной анестезии при операциях на промежности блокада нервного импульса происходит на пояснично-крестцовом уровне. В нашей клинике врачи анестезиологи-реаниматологи предпочитают выполнение “седельного” блока, обеспечивающего идеальную анестезию промежности практически без моторного блока, т.е. с сохранением двигательной функции. При необходимости анестезию возможно дополнить внутривенной седацией. Все это обеспечивает максимальный комфорт для пациента и идеальные условия для работы хирурга.
Если Вы постоянно принимаете ряд препаратов, например, гипотензивных, влияющих на свертываемость крови или других, за несколько дней до операции обязательно сообщите об этом врачу анестезиологу-реаниматологу.
Оперативные вмешательства на промежности также можно провести и под общей анестезией.
После операции в обязательном порядке в плановом режиме Вам будет назначено обезболивание в течение нескольких дней, которое можно с легкостью проводить в домашних условиях с помощью таблетированных препаратов. К ним относят местноанестезирующие препараты, внутривенные анальгетики и, при выраженном болевом синдроме, сильнодействующие средства.
Как вести себя после операции?
После операции Вы будете находиться в стационаре от 1 до 5 суток, в зависимости от сложности перенесённой операции. Вам будет назначена, при необходимости, антибактериальная терапия, выполняться перевязки с ранозаживляющими мазями. После операции может потребоваться задержка стула для заживления раны.
Ваш лечащий врач обучит Вас уходу за раной и эти рекомендации крайне важно соблюдать неукоснительно. Одной из важных рекомендаций является орошение раны струей воды 3-4 раза в день с целью механической ее очистки и периодический врачебный контроль правильного заживления в направлении «от дна раны». После обучения, как правило, перевязки Вы сможете выполнять самостоятельно в домашних условиях.
Какие могут быть осложнения после операции?
В настоящее время при наличии стандартизированной техники и комплексного подхода в диагностике и лечении прямокишечных свищей неприятные последствия сводятся к минимуму. Однако следует отметить, что риск развития осложнений всегда существует.
К наиболее грозному осложнению после оперативных вмешательств по поводу прямокишечных свищей относят развитие анального недержания. Риск его возникновения особенно высок при выполнении повторных вмешательств, когда анатомия значительно изменена, а функция держания может быть исходно скомпрометирована. Стоит отметить, что при выполнении операций опытным специалистом, выполняющим данный вид вмешательств на постоянной основе, риск недержания практически отсутствует.
Помимо этого, возможно развитие кровотечения, как в ранний послеоперационный период, так и через несколько дней после выполненного оперативного вмешательства. Характер и тяжесть осложнения определяются только после осмотра. Остановка кровотечения, как правило, возможна в условиях перевязочной. В отдельных случаях может потребоваться повторная операция.
Кроме того, при лечении сложных и рецидивных свищей из-за выраженных рубцовых изменений возможно расхождение швов, фиксирующих слизисто-мышечный лоскут, что ведет к возникновению воспаления в ране и требует повторных вмешательств.
Что делать при наличии сопутствующего заболевания анального канала?
Выполнение вмешательства, направленного на лечение сразу нескольких заболеваний должно проводиться в специализированном учреждении, так как может привести к увеличению операционной травмы, усилению болевого синдрома.
Какова вероятность возврата заболевания?
Риск рецидива заболевания при сложных, высоких свищах несколько выше, чем при простых интрасфинктерных свищах и зависит от типа свища, его локализации, наличия предшествующих оперативных вмешательств. Лечение рецидивных свищей представляет особо трудную задачу для хирурга-колопроктолога. Предшествующие операции на анальном канале формируют грубые рубцовые деформации, изменяя анатомию и существенно нарушая функцию держания, а длительное течение заболевания или неадекватно проведенное ранее лечение может приводить к формированию дополнительных затеков и ходов. В таких условиях планирование оперативного вмешательства должно осуществляться после полноценного обследования.
Успех предстоящего оперативного вмешательства во многом зависит от комплексной оценки имеющихся данных с помощью различных методов диагностики и обязательной беседы с хирургом. Важным фактором является и выполнение оперативного вмешательства в условиях специализированного стационара, где проведение подобного рода лечения основано на данных мировых исследований, собственном многолетнем опыте и осуществляется специалистами, успешно прошедшими тренинги, курсы по совершенствованию навыков лечения данного заболевания.
Важно! По умению правильно оперировать аноректальные свищи во всем мире судят о квалификации колопроктолога, поскольку с тех пор как существует проктология лечение свищей представляло и представляет сейчас возможно самый сложный раздел заболеваний аноректальной зоны!
Почему Вы выбираете нас?
ПРЯМАЯ КИШКА
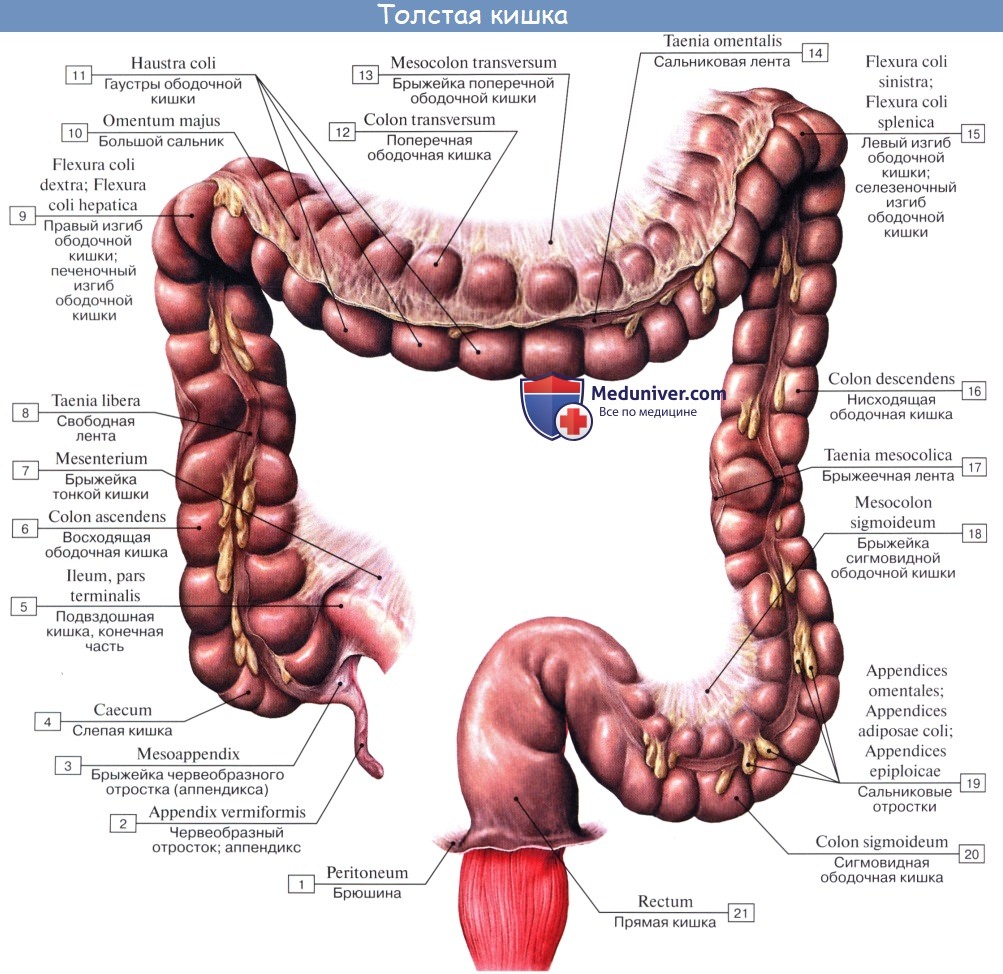
ПРЯМАЯ КИШКА [rectum (PNA), intestinum rectum terminale (JNA), intestinum rectum (BNA)] — конечный отдел толстой кишки, служащий для накопления и выведения каловых масс.
Содержание
ЭМБРИОЛОГИЯ
АНАТОМИЯ
П. к. расположена в полости малого таза, сзади к ней прилежат крестец и копчик. Спереди от нее у мужчин находится перепончатая и начало губчатой части мочеиспускательного канала, семенные пузырьки, ампулы семявыносящих протоков, предстательная железа, часть задней поверхности мочевого пузыря; у женщин — матка, ее шейка и задний свод влагалища, покрытый брюшиной. Они отделены от П. к. фронтально расположенной прямокишечно-пузырной (у мужчин) и прямокишечно-влагалищной (у женщин) перегородкой, к-рая связывает брюшину таза с сухожильным центром промежности (брюшинно-промежностная фасция, Т.). Верхняя граница П. к. проходит по верхнему краю III крестцового позвонка. При операциях границу между сигмовидной кишкой и П. к. целесообразнее определять по мысу (promontorium). Длина П. к. от мыса до заднепроходного отверстия в среднем составляет 15—16 см (от III крестцового позвонка 12—15 см). Выделяют 3 части П. к.: надампулярную длиной 4—5 см; ампулу (ampulla recti) — 8—10 см; заднепроходный (анальный) канал (canalis analis) с промежностной частью и с зоной сфинктеров— 2,5—4 см. Длина окружности ампулярной части П. к. равна 8—16 см. Ее просвет имеет форму фронтально расположенной щели, при заполнении приобретающей овальную форму с более длинным поперечным диаметром. Длина окружности анального канала составляет от 5 до 9 см. Просвет его узкий. Различают два сагиттально расположенных изгиба: крестцовый (flexura sacralis) на границе надампулярной части и ампулы и промежностный (flexura perinealis) — на границе ампулы и анального канала (рис.2). В П. к. имеется несколько фронтально расположенных изгибов. Надампулярная часть П. к. покрыта брюшиной со всех сторон (интраперитонеальное положение) и часто имеет остроугольной формы брыжейку (mesorectum). Ампула П. к. покрыта брюшиной (см.) с трех сторон (мезоперитонеальное положение). У боковых ее стенок под брюшиной имеется рыхлая клетчатка. Нижний отдел П. к. расположен экстраперитонеально и брюшиной не покрыт. У мужчин брюшина переходит на верхнюю поверхность семенных пузырьков и на задневерхнюю поверхность мочевого пузыря, у женщин— на влагалище и матку, образуя углубления: excavatio rectovesicalis (у мужчин) и excavatio rectouterina (у женщин). По бокам углубления имеются складки: у женщин прямо-кишечно-маточная (plica rectouterina), а у мужчин спереди между дном мочевого пузыря и П. к.—прямокишечно-пузырная (plica rectovesicalis). Кнаружи от нее определяются небольшие околопрямокишечные углубления брюшины. П. к. окружена фасцией, между ней и кишкой расположен слой рыхлой клетчатки, что позволяет во время операции выделить П. к. подфасциально.
Лимфоотток. Лимф, сосуды кожи и подкожной клетчатки в области заднего прохода впадают в паховые и во внутренние подвздошные лимф, узлы. Из слизистой и мышечной оболочек ампулы П. к. лимфа оттекает в крестцовые лимф. узлы.
Иннервация. Симпатическая иннервация П. к. осуществляется из нижнего брыжеечного сплетения и сплетения на средних и нижних прямокишечных артериях. Парасимпатическая иннервация — тазовыми внутренностными нервами (nn. splanchnici pelvini) от крестцового парасимпатического ядра. В стенке кишки формируется подслизистое и межмышечные нервные сплетения. Наружный сфинктер (произвольный) иннервируется половым нервом (n. pudendus).
ГИСТОЛОГИЯ
Слизистая оболочка П. к. состоит из эпителия, собственной и мышечной пластинок. Эпителий, выстилающий слизистую оболочку ампулы П. к., однослойный цилиндрический, ниже переходящий в многослойный кубический, в заднепроходной части — в многослойный плоский. Собственная пластинка образована рыхлой волокнистой неоформленной соединительной тканью. Мышечная пластинка состоит из двух полосок гладких мышечных клеток. В толще слизистой оболочки расположены лимф, фолликулы, много либеркюновых желез. Подслизистая основа представлена рыхлой клетчаткой, что позволяет отделить слизистую оболочку от мышечной.
ФИЗИОЛОГИЯ
Основное назначение П. к. — окончательное формирование, накопление и выведение из кишечника каловых масс. Верхний отдел (надампулярная часть и ампула) и нижний отдел П. к. (заднепроходной канал с промежностной частью и с зоной сфинктеров) имеют различное функциональное значение. Верхний отдел выполняет в основном резервуарную и эвакуаторную функции, нижний отдел осуществляет удержание каловых масс и произвольный контроль за актом дефекации (см.).
Резервуарная функция П. к. обусловлена способностью ее стенок изменять тонус при повышении в ней давления в момент поступления кишечного содержимого и тем самым поддерживать внутрикишечное давление до определенных пределов на одном уровне. Давление в П. к. в пе риоды между дефекациями у здоровых людей колеблется от 2 до 4 мм рт. ст. Повышение давления в П. к. до 40—50 мм рт. ст. вызывает начало эвакуаторной деятельности. При этом увеличивается амплитуда пропульсивных волн, возникает ответная реакция сфинктеров и ощущение позыва на дефекацию.
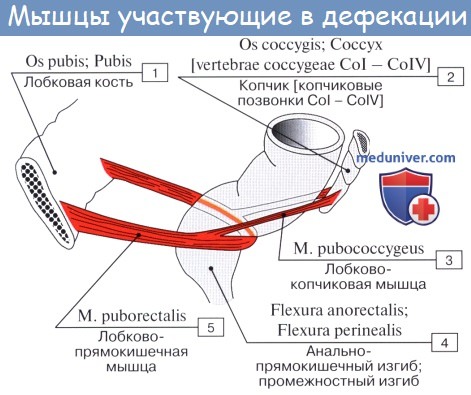
Удержание каловых масс основано на деятельности запирательного аппарата П. к., мышцы к-рого постоянно находятся в состоянии тонического напряжения. Его уровень зависит от положения тела, величины внутрибрюшного давления, а также от колебаний давления в П.к. В момент ее наполнения возникает ректоанальный рефлекс, в результате к-рого внутренний сфинктер заднего прохода расслабляется, появляется возможность контакта кишечного содержимого со слизистой оболочкой анального канала, в к-ром расположена сенсорная зона. Удержание каловых масс в этот момент обеспечивается вначале рефлекторным, а затем произвольным сокращением наружного сфинктера и мышц, поднимающих задний проход. Особое значение в удержании каловых масс имеет лонно-прямокишечная мышца, к-рая при сокращении изменяет угол между П. к. и анальным каналом и тем самым способствует герметизации его просвета.
В отличие от других отделов кишечника чувствительность П. к. к наполнению и увеличению внутрикишечного давления проявляется ощущением наполнения или позыва к дефекации, тогда как повышение давления в сигмовидной кишке воспринимается как дискомфорт.
По сравнению с другими отделами кишечника давление на уровне П. к. возрастает. В зоне проксимального края анального канала отмечается значительное увеличение внутриполостного давления, обусловленное деятельностью запирательного аппарата П. к.
В функции удержания П. к. участвуют как гладкие (внутренний сфинктер заднего прохода), так и поперечнополосатые мышцы, причем поперечнополосатые мышцы (наружный сфинктер заднего прохода) в отличие от других скелетных мышц находятся в состоянии постоянного высокого тонического напряжения, обеспечивая удержание каловых масс.
Слизистая оболочка П. к. обладает хорошей всасывательной способностью, на чем основан ректальный метод введения жидкостей, а также лекарственных средств.
МЕТОДЫ ОБСЛЕДОВАНИЯ
Функциональное состояние наружного сфинктера П. к. определяют с помощью сфинктерометрии. Простейшим по конструкции является пружинный сфинктерометр А. М. Аминева (рис. 4), оливу к-рого вводят в П. к. и при извлечения ее с помощью пружинного динамометра определяют в граммах силовое усилие сфинктера. Используют также более точные сфинктерометры, предложенные Л. С. Гельфенбейном, А. И. Тупиковой п др. Они основаны на применении пьезодатчиков и определяют усилия в разных сегментах сфинктера (см. Сфинктерометр).
В современных условиях для оценки состояния запирательного аппарата П. к. при различных нарушениях его функций важное значение приобретают электромиография (см.) и дилатометрия (см.). Первая из этих методик позволяет оценить сократительную способность наружного сфинктера заднего прохода в целом, а также его отдельных порций и сегментов, что позволяет установить локализацию поражения. Дилатометрия с помощью механодилатометра (рис. 5) дает представление об эластичности сфинктера.
В диагностике заболеваний П. к. важное значение имеют специальные методы исследования.
После осмотра области заднего прохода производят пальцевое исследование П. к. (см. Ректальное исследование). При выявлении пальцем изменений стенки анального канала и ампулы кишки (дефекты слизистой оболочки, новообразования, геморроидальные узлы и др.) иногда осматривают кишку с помощью ректального зеркала или аноскопа. Осмотр ректальным зеркалом лучше производить под местным или общим обезболиванием, т. к. нормально функционирующий сфинктер оказывает большое сопротивление, и растяжение его сопровождается значительными болевыми ощущениями. Это ограничивает диагностическое значение метода, тем более что есть более информативные способы исследования (аноскопия и особенно ректороманоскопия).
Аноскопию выполняют с помощью аноскопа — короткой цилиндрической трубки с рукояткой, имеющей боковое отверстие или скошенный срез по периферии (рис. 6). Основным методом, применяемым для осмотра П. к., является ректороманоскопия (см.). При рубцовых сужениях заднего прохода, органических стриктурах ампулы П. к. и деформациях ее после травм и операций применяют колоноскопию (см.).
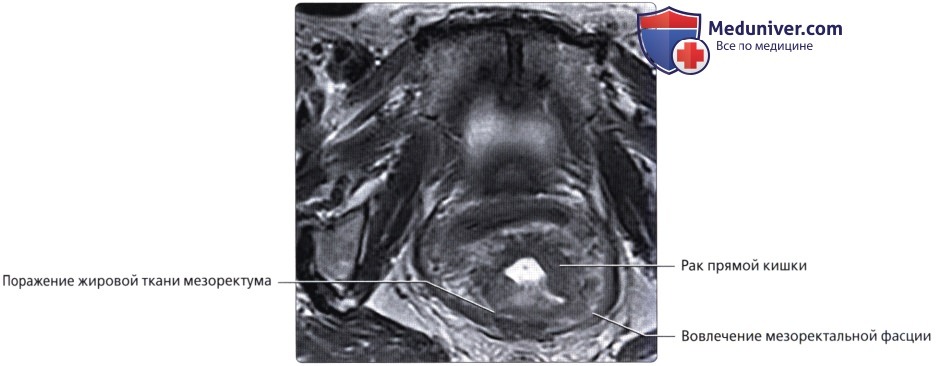
Рентгенол. исследование П. к. показано в тех случаях, когда диагноз не удается установить с помощью других методов, а также для распознавания послеоперационных осложнений и лучевых повреждений, обусловленных лучевой терапией.
Для рентгенол, диагностики заболеваний П. к. применяют проктографию, париетографию (см.), а также селективную ангиографию — нижнюю мезентерикографию (см.) и фистулографию (см.).
Проктографию выполняют путем заполнения П. к. через клизму взвесью сульфата бария (снимки делают в двух проекциях). При этом можно получить данные, характеризующие опухолевые или воспалительные поражения П. к., а также ее функциональное состояние. Обязательным методом исследования П. к. является ирригоскопия (см.). Уточнение состояния стенки П. к. и окружающих ее тканей и органов можно получить при париетографии. Ангиографию П. к. применяют чаще всего при сосудистых опухолях (гемангиомах). Фистулография при свищах П. к. требует специального оснащения в виде аноректальной линейки для маркировки верхней и нижней границы анального канала, специальных канюль с присосками для герметизации наружного отверстия свища и определения его хода по отношению к волокнам наружного сфинктера заднего прохода.
Большую роль рентгенол, исследование играет в диагностике пороков развития П. к., в частности аноректальной атрезия, а также свищевых форм атрезии.
Использование комплекса рентгенол. методик весьма эффективно в диагностике опухолей П. к., а также в определении их локализации, размеров, характера и формы роста. С помощью париетографии П. к. можно выявить степень распространения опухоли в окружающие органы и ткани. Важную роль играет рентгенол, исследование в распознавании малигнизации доброкачественных опухолей.
Рентгенол. исследование может быть применено для диагностики воспалительных заболеваний П. к. Рентгенол. картина проктита складывается из следующих симптомов: молниеносное или, наоборот, замедленное заполнение П. к. контрастной взвесью, мелкая зазубренность контуров, сглаженность изгибов, деформация, утолщение и сглаженность складок слизистой оболочки, наличие большого количества свободной слизи в П. к. При неспецифическом язвенном колите П. к. выпрямляется, суживается, ее контуры и рельеф слизистой оболочки сглаживаются, складки деформируются, выявляются множественные поверхностные изъязвления. Рубцовая стриктура характеризуется значительным сужением, чаще анального канала и нижнеампулярного отдела П. к. Суженный участок кишки имеет неровные, но четкие контуры, выраженную границу с расположенным выше, обычно расширенным отделом кишки (рис.7).
Радиоизотопное исследование П. к. основано на изучении накопления в ней и выделения меченых соединений. Наиболее широко применяют методы исследования всасывательной и экскреторной функции (см. Всасывание, радиоизотопное исследование); полученные при этом данные могут быть использованы для оценки распространенности поражения слизистой оболочки П. к.
В диагностике заболеваний П. к. большое значение имеет морфол, исследование биопсийного материала, полученного с помощью инструментальных методов. Можно выделить два вида биопсии П. к. — поверхностную и глубокую. Поверхностную биопсию слизистой оболочки осуществляют с помощью специальных щипчиков, петель и других инструментов. При этом удаляют для гистол. исследования участки ткани, располагающиеся на уровне слизистой оболочки и не достигающие мышечного слоя кишки. Остановка кровотечения при этом происходит самопроизвольно или наступает под действием лекарственных средств (нитрата серебра), или, чаще, благодаря применению электрокоагуляции. Глубокую, или операционную, биопсию выполняют трансанально под местным или общим обезболиванием, захватывая глубокие слои стенки П. к. (подслизистый и мышечный). Такая биопсия бывает необходимой при эндофитных опухолях (при отрицательном результате поверхностной биопсии) и при мегаколон, когда необходимо исследование состояния интрамурального нервного аппарата.
ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Дистрофические изменения в тканях П. к. не имеют специфических особенностей, которые отличали бы их от аналогичных процессов в других органах. Однако отмечается своеобразное нарушение пигментного обмена — отложение коричневого пигмента в слизистой оболочке прямой и ободочной кишок, проявляющееся ее черно-коричневой окраской и называемое меланозом (см.). Меланоз следует отличать от коричневой пигментации, вызываемой отложением цероида в гладких мышечных волокнах кишки и от гемоглобиногенной пигментации, обусловленной кровоизлияниями или резорбцией крови из просвета кишки при кровотечениях.
При общем амилоидозе (см.) отложения амилоида можно обнаружить и в тканях П. к., гл. обр. под эндотелием сосудов и по ходу ретикулярной стромы. Обнаружение масс амилоида в слизистой оболочке П. к. при гистол, исследовании биопсийного материала имеет несомненное диагностическое значение.
Некроз П. к. развивается чаще всего при ошибочном введении в просвет кишки кислот, щелочей, сулемы и т. п. В зависимости от концентрации, количества и темпов введения участки некроза могут иметь разные размеры и глубину. Воспалительный процесс, развивающийся в подлежащих тканях, заканчивается обычно стойкими стриктурами. Другая группа некрозов П. к. обусловлена нарушениями кровообращения. Ишемический некроз в этой области наблюдается редко, что обусловлен но хорошей васкуляризацией и многочисленными коллатералями. Иногда такой некроз развивается после перевязки верхней прямокишечной артерии во время операции или у больных с длительным падением АД (инфаркт миокарда, кровопотеря и др.) на фоне атеросклеротического поражения брыжеечных артерий. Ишемический некроз ограничен, как правило, пределами слизистой оболочки, в поверхностных слоях к-рой обнаруживают колонии микробов, в сосудах пристеночные и обтурирующие тромбы, множественные кровоизлияния, в собственной пластинке слизистой оболочки скопления макрофагов, содержащих гемосидерин. Изредка в слизистой оболочке П. к. возникают ограниченные некрозы, этиология которых не выяснена. На их месте образуются солитарные или простые язвы диаметром от 1 до 5 мм с приподнятыми краями, неровным, покрытым серым налетом дном. В подлежащих тканях — круглоклеточная инфильтрация, в отдельных сосудах обнаруживаются тромбы. Язвы проникают до мышечного слоя стенки кишки, в их краях обнаруживается склероз собственного слоя и деформация крипт слизистой оболочки.
В П. к. могут развиться различные воспалительные процессы (см. Крона болезнь, Проктит, Язвенный неспецифический колит), изредка встречается лучевой проктит — осложнение лучевой терапии по поводу опухолей органов малого таза (см. Лучевые повреждения).
Введение в П. к. взвеси бария или масляных р-ров препаратов при поврежденной слизистой оболочке кишки может сопровождаться проникновением этих веществ в подслизистый слой (подслизистая основа, Т.), где развиваются резорбтивные бариевые гранулемы или олеогранулемы (см. Липогранулема).
К своеобразным процессам, редко встречающимся в П. к., относится малакоплакия (см.), при к-рой обнаруживаются на слизистой оболочке серовато-буроватые, слегка возвышающиеся пятна или язвы, реже образования, сходные с полипом. В инфильтрате преобладают макрофаги, в цитоплазме которых определяются базофильные включения — тельца Михаэлиса — Гутманна.
ПАТОЛОГИЯ
В патологии П. к. выделяют пороки развития, повреждения и заболевания.
Пороки развития
Частота пороков развития П. к. (аноректальных аномалий) составляет 1:1500—1:5000, в равной степени у мальчиков и девочек. По мнению Стефенса и Смита (F. D. Stephens, Е. D. Smith, 1971), пороки развития П. к. возникают в стадии разделения клоаки и формирования промежности между 4-й и 8-й нед. эмбрионального развития, причем в зависимости от пола эмбриона возникают различные варианты аномалий.
Предложено ок. 40 классификаций пороков развития П. к.; к числу наиболее полных относится классификация А. И. Ленюшкина (1976).
1. Атрезия анального канала и прямой кишки.
2. Атрезия анального канала.
3. Атрезия прямой кишки.
1. В половую систему у девочек.
2. В мочевую систему у мальчиков.
3. На промежность.
B. Врожденная клоака.
Врожденные сужения (стенозы)
1. Заднего прохода и прямой кишки.
2. Заднего прохода.
Врожденные свищи при нормально сформированном заднем проходе
1. В половую систему у девочек.
2. В мочевую систему у мальчиков.
3. На промежность.
Эктопия анального отверстия (ануса)
1. Промежностная (у мальчиков и девочек).
Атрезии составляют наиболее многочисленную группу, на к-рую приходится 70—80% всех пороков развития П. к. Особенности их клин, проявлений, распознавания и лечения связаны с анатомической формой патологии.
При атрезии со свищами (см. Кишечные свищи) заднепроходное отверстие на естественном месте отсутствует и кишечное содержимое выделяется через свищ, который может открываться в мочеполовую систему или на промежность. Если свищ короткий и достаточно широкий, у ребенка отмечается более или менее регулярный самостоятельный стул на протяжении первых месяцев жизни. При переходе на прикорм или искусственное вскармливание нарастают запоры, позднее развивается мегаколон (см.).
Свищ в половую систему при атрезии П. к. наблюдается только у девочек. Обычно он открывается в преддверие влагалища и наружное отверстие его локализуется в области ладьевидной ямки; реже наблюдается ректовагинальное соустье, открывающееся на задней стенке влагалища выше девственной плевы. При ректовестибулярных свищах атрезия П. к. в большинстве случаев низкая, и наружные половые органы, как правило, развиты нормально. В случаях ректовагинальных свищей атрезия всегда высокая и обычно сочетается с инфантилизмом наружных половых органов.
Свищ в мочевую систему при атрезия П. к. характерен для мальчиков. Он открывается в мочеиспускательный канал или мочевой пузырь. Атрезия при этом всегда высокая. Преобладают свищи узкого диаметра; нормальное опорожнение кишечника при них практически невозможно, вследствие чего рано развивается непроходимость кишечника.
Свищ, открывающийся на промежность, встречается у мальчиков и у девочек. У девочек он бывает коротким и обычно широким. У мальчиков же протяженность и ширина свища сильно варьируют; наружное отверстие может открываться в непосредственной близости от нормального места расположения заднего прохода, а также на мошонке (рис. 9) и даже половом члене. Для диагностики атрезий П. к. со свищами проводят рентгенол, исследования с введением контрастного вещества, что позволяет определить дистальный конец П. к. и расположение свищевых отверстий.
Своеобразным пороком развития П. к. является врожденная клоака, когда единым отверстием на промежность открываются мочевой пузырь, прямая кишка и влагалище.
Лечение атрезий П. к. только оперативное. Операцию выполняют в первые часы жизни или в более поздние сроки. У новорожденных по жизненным показаниям оперативное вмешательство предпринимают при всех формах атрезии без свищей, а также при свище в мочевую систему. Детей более старшего возраста оперируют при широких промежностных свищах и свищах в половую систему. Все корригирующие операции имеют единое название «проктопластика» (замещение атрезированной части вышележащим отде лом кишки), к-рая в зависимости от доступа может быть промежностной или комбинированной брюшно-промежностной. Принципиально первая показана при низкой атрезии, вторая — при высокой. Выбор вида проктопластики строго индивидуален, обусловлен конкретным анатомическим вариантом патологии.
При низкой атрезии без свища выполняют промежностную проктопластику по Диффенбаху — Ленюшкину. Производят крестообразный небольшой разрез кожи в области нормального расположения заднего прохода (рис. 10, а). Четыре образовавшихся лоскута отводят в стороны. Отыскивают наружный сфинктер заднего прохода, в центральной части к-рого с помощью хирургического зажима проделывают канал. Обнаруживают слепой конец кишки и осторожно мобилизуют его с расчетом свободного выведения наружу за пределы кожного разреза (рис. 10, б). Выведенную кишку за наружную оболочку подшивают к сфинктеру или мышцам диафрагмы таза узловыми кетгутовыми швами, а четыре кожных лоскута фиксируют к выступающей части кишки, к-рую оставляют свободно висящей (рис. 10, в). Избыток выведенной кишки отсекают через 18—20 дней. За этот срок на ее культю нарастает своеобразная кожная «муфта», к-рую используют для окончательной анопластики. Циркулярный разрез по краю «муфты» производят до слизистого слоя выступающей культи, слизистую оболочку отсепаровывают вглубь на 1 — 1,5 см и там пересекают (рис. 10, г). Край слизистой оболочки узловыми швами сшивают с краем «муфты» (рис. 10, д).
При атрезии П. к. с ректовестибулярным свищом наилучшей является проктопластика по Стоуну. Вначале делают разрез вокруг свищевого отверстия (рис. 11, а), по краю его слизистой оболочки, начинают мобилизацию свища и прилегающего участка кишки. Показателем достаточной мобилизации служит свободное выведение конца кишки в рану. Затем овальным разрезом иссекают участок кожи в области нормального расположения анального отверстия. После раздвигания волокон наружного сфинктера заднего прохода инструмент проводят к ране половой щели, захватывают лонно-прямокишечную мышцу и оттягивают ее назад. Образуется канал, через который за нити-держалки конец мобилизованной кишки переводят на промежность, свищ резецируют (рис. 11, б). Край здоровой кишки подшивают двумя рядами швов к тканям промежности (рис. 11, в); первый — на мышечную оболочку кишки и мышцы промежности, второй —на край слизистой оболочки кишки и край кожного разреза.
При высокой атрезии П. к. без свища, а также при ректоуретральном и ректовагинальном свищах показана комбинированная проктопластика. Наиболее предпочтительна так наз. интраректальная брюшно-промежностная проктопластика по Ромуальди — Ребейну — Ленюшкину. Разрез на промежности производят так же, как при промежностной проктопластике. Лапаротомию производят срединным разрезом. Сигмовидную кишку пересекают на несколько сантиметров выше переходной складки брюшины. Периферический (слепой) конец прямой кишки освобождают от мекония и демукозируют (рис. 12, а). При наличии соустья с соседними органами во время демукозации (см.) стараются обойти со всех сторон слизистую оболочку свища и перевязать ее, что обычно удается при высоких свищах, напр, в мочевой пузырь, предстательную часть мочеиспускательного канала (рис. 12, б). При низко расположенных свищах (напр., во влагалище), когда этот прием технически труден или невозможен, слизистую оболочку выворачивают через наружное свищевое отверстие и перевязывают со стороны промежности (рис. 12, в). Выведение кишки на промежность осуществляют после совмещения ректального канала с разрезом на промежности и определения хода аноректального канала (рис. 12, г). Перфорируют слепо заканчивающийся серозно-мышечный футляр со стороны брюшной полости с таким расчетом, чтобы тоннель проходил внутри лонно-прямо-кишечной мышцы. Конец мобили зованной сигмовидной кишки низводят на промежность (рис. 12, д), где избыток резецируют, а часть кишки (3—4 см ) оставляют свободно висящей. Заключительный этап (анопластику) производят, как при промежностной проктопластике. При атрезии П. к. с ректоуретральным свищом накладывают эпицистостому на 10—14 дней.
При врожденной клоаке не существует типовой операции. В каждом конкретном случае выбор метода оперативного вмешательства строго индивидуален. Обычно приходится выполнять серию пластических операций. В периоде новорожденности при затруднениях опорожнения кишечника и опасности восходящей инфекции мочевых путей операцией выбора следует считать наложение противоестественного заднего прохода (предварительный этап лечения).
Летальность при атрезиях П. к. составляет, по данным Г. А. Покровского, 10—20%. Летальность особенно велика при высоких атрезиях. Функциональные результаты при этих формах также заметно хуже, т. к. имеют значение сопутствующие пороки развития дистального отдела позвоночника.
Врожденные сужения (стенозы) прямой кишки встречаются сравнительно редко. Клин, проявления схожи с таковыми при стенозе заднего прохода (см. Задний проход). Изолированный стеноз, расположенный на небольшой глубине, легко распознается при пальцевом ректальном исследовании. Однако в ряде случаев стенозирующее кольцо может располагаться глубже, и его невозможно обнаружить с помощью этого метода исследования. В таких случаях диагностике помогает ректоскопия.
Лечение оперативное. В случаях сравнительно низкого расположения стенозирующего участка вполне приемлемо продольное рассечение тканей (рис. 13, а) с последующим наложением поперечного шва на рану (рис. 13, б). Когда же суживающее кольцо плотное и малоподатливое, его иссекают циркулярно трансанальным или чрезбрюшинным доступом. После операции возможен рецидив сужения П. к.
Врожденные свищи при нормально сформированном заднем проходе в подавляющем большинстве случаев встречаются у девочек и открываются в преддверие влагалища или во влагалище. Эту патологию иногда называют двухканальной промежностью, промежностным каналом, удвоением П. к.
Ректовестибулярный и влагалищный свищи клинически характеризуются самопроизвольным отхождением кала и газов через половую щель на фоне нормального регулярного стула естественным путем. Первоначальные проявления свищей у 1/4 детей обнаруживают сразу после рождения, в 3/4 случаев — позднее, обычно на 2—3-м мес. жизни. Выделению кала через половую щель нередко предшествует нагноение тканей в области половых губ. Наружное отверстие свища обычно локализуется центрально на дне ладьевидной ямки (ямка преддверия влагалища, Т.) или же на задней стенке влагалища над девственной плевой, что характерно для первичных свищей. Если же свищ открывается позднее, после воспалительного процесса, наружное отверстие может локализоваться у основания большой половой губы; при этом иногда обнаруживают два отверстия — в половой губе и в преддверии влагалища с кожной перемычкой между ними.
Лечение оперативное; его проводят больным в возрасте старше 1 года. При ректовестибулярном свище надежные результаты обеспечивает инвагинационная экстирпация свища по Ленюшкину. Разрезом, очерчивающим наружное свищевое отверстие (рис. 14,а), свищевой ход выделяют на всем протяжении до стенки кишки. Последнюю несколько отсепаровывают в стороны, после чего весь мобилизованный свищ (рис. 14, б) выворачивают в просвет кишки. Со стороны раны промежности устье свища ушивают узловыми синтетическими швами, захватывающими мышечный слой кишки (рис, 14, в). Послойно ушивают ткани промежности. В заключение со стороны заднего прохода основание вывернутого свища прошивают, перевязывают и отсекают (как грыжевой мешок). В послеоперационном периоде в течение 6—8 дней катетеризируют мочевой пузырь для отведения мочи.
При ректовагинальном свище подход к нему осуществляют чреспромежностным доступом. Делают поперечный или дугообразный разрез между задним проходом и задней спайкой промежности. В глубине раны обнажают со всех сторон место соустья и вокруг него тщательно освобождают стенку кишки. Затем свищ пересекают ближе к влагалищу, на стенку к-рого накладывают узловые швы. Оставшуюся центральную часть свища выворачивают в просвет кишки, где перевязывают и отсекают. Ректовагинальные свищи часто рецидивируют.
Эктопия анального отверстия — см. Задний проход.
Повреждения
Повреждения П. к. могут быть внутри- или внебрюшинными, открытыми или закрытыми. Причины травмы бывают самыми разнообразными: падение областью промежности на острый или тупой предмет; разрывы при родах или так наз. самопроизвольные разрывы, чаще всего встречающиеся у пожилых людей и лиц, страдающих выпадением прямой кишки; ранения осколками костей при переломах таза или при операциях на соседних органах; ранение наконечником клизмы или ректоскопом в момент осмотра и др.
Любое повреждение П. к. является опасным для жизни из-за возможности возникновения тяжелых осложнений. Наиболее серьезной травмой П. к. является ее внутрибрюшинный разрыв, при к-ром быстро развиваются признаки перитонита.
При внебрюшинном повреждении П. к. основными симптомами являются боль и наличие крови в кале. При открытом повреждении иногда уже во время осмотра промежности можно обнаружить наличие кишечного содержимого в ране. Труднее установить диагноз у больных с закрытой внебрюшинной травмой П. к. Поэтому при малейшем подозрении на разрыв стенки П. к. необходимо тщательное обследование больного (пальцевое исследование кишки, ректороманоскопия, колоноскопия, проктография). При выявлении разрыва П. к. необходимо срочное оперативное вмешательство. Тактика операции определяется высотой расположения раны П. к. При низкой локализации дефекта (до 8 см) возможно ушивание его через просвет кишки (трансанально). Если же рана находится высоко (выше 8 см), то производят парасакральный или промежностный разрез, через который ушивают разрыв стенки кишки. Для лучшего заживления стенки П. к. во всех случаях, за исключением низких и небольших ран, нужно отключать ее путем наложения двуствольной сигмостомы (см. Anus praeternaturalis, Сигмостомия) с последующим орошением р-рами антисептиков и дренированием промежностной раны. Если эти мероприятия не проведены в ближайшие часы после травмы, то кишечное содержимое проникает в параректальную клетчатку и способствует возникновению абсцессов в полости малого таза.
При обширных повреждениях П. к. в первую очередь накладывают двуствольную сигмостому, затем производят широкие разрезы со стороны промежности, иногда с резекцией части крестца и удалением копчика, чтобы иметь хороший доступ для ушивания дефекта стенки кишки и обработки загрязненной клетчатки таза. Промежностную рану ушивают частично или оставляют открытой с введением мазевых тампонов.
Боевые повреждения прямой кишки — см. Таз.
Заболевания
Прокталгия характеризуется выраженными спастическими болями в области П. к. Различают первичную и вторичную прокталгию. Причины первичной прокталгии не установлены. Характерна выраженная психическая астенизация и лабильность больных. Лечение: физиотерапевтические процедуры, ново-каиново-спиртовые блокады области крестца, копчика и боковых отделов П. к. Вторичная прокталгия обычно бывает обусловлена заболеванием соседних органов. Излечение основного заболевания устраняет и боли в области П. к.
Сужение прямой кишки бывает приобретенным и врожденным. Врожденное сужение прямой кишки — см. выше «Пороки развития».
Приобретенное сужение может быть обусловлено травмой, воспалением (чаще гонорейным проктитом), опухолью П. к., а также сдавлением ее извне. Диагноз ставят на основании анамнеза и результатов обследования.
Лечение приобретенного сужения П. к. может быть консервативным или оперативным. Консервативное лечение сводится к назначению медикаментозных средств и физиотерапии, иногда применяют бужирование. При далеко зашедшем процессе показано оперативное лечение, к-рое может быть паллиативным (рассечение стриктуры, пластика слизистой оболочки и кожи) или радикальным (резекция или ампутация П. к.). Прогноз зависит от основного заболевания.
Воспалительные заболевания
Наиболее часто встречаются неспецифические воспаления П. к.— проктит (см.) и парапроктит (см.). К специфическим воспалительным процессам П. к. относят сифилис, гонорею, мягкий шанкр, паховый лимфогранулематоз, туберкулез, грибковые заболевания.
Поражение П. к. при сифилисе (см.) зависит от стадии заболевания и может проявляться в форме твердого шанкра, язвенного проктита, гуммозного поражения тканей, окружающих П. к. Первичный сифилис (твердый шанкр) в П. к. имеет вид язвы (редко их бывает несколько) с гладким плотным красноватого цвета дном. При вторичном сифилисе может развиться проктит, сочетающийся с отеком и мацерацией кожи промежности, иногда с возникновением широких кондилом. При третичном сифилисе в стенке П. к. обнаруживаются мелкие или крупные гуммозные инфильтраты. Слизистая оболочка над ними часто изъязвляется. Образовавшиеся плоские язвы имеют неправильную форму с гладкими плотными стенками и сальным желтовато-сероватого цвета дном. Иногда образуются внутренние свищи, при усилении распада — гуммозные язвы П. к., которые клинически напоминают рак. Поэтому обязательно должны быть проведены серологические реакции на сифилис (см.), а в случае сомнения — биопсия язвы. После подтверждения диагноза назначают специфическое лечение. При излечении в стенке кишки могут развиться рубцы, приводящие к сужению ее просвета.
Первичная гонорея П. к. встречается редко, обычно это осложнение гонореи половых органов (см. Гонорея). Выделяют три стадии заболевания: первая стадия — острое воспаление, продолжается 2—7 дней; вторая стадия — подострое воспаление, может длиться 2 не д. и более, и третья стадия — переход заболевания в хрон, форму. В первой и второй стадиях основными симптомами являются боли и наличие крови со слизью в кале. Третья стадия обычно протекает бессимптомно. Лечение проводят антибиотиками и сульфаниламидами, которые вводят парентерально или per rectum. Прогноз зависит от своевременности лечения, в случаях позднего начала лечения могут развиться стриктуры П. к.
Поражение П. к. при мягком шанкре (см.) встречается редко. Заражение происходит обычно половым путем. Основные симптомы — наличие крови и гноя в кале, множественные болезненные язвы на слизистой оболочке П. к., кровоточащие, мягкие на ощупь. Они могут сливаться, образуя большую язву. Нередко встречается паховый лимфаденит, иногда происходит нагноение паховых лимф, узлов. Диагноз ставят на основании указанных признаков и при нахождении в мазке стрептобацилл Петерсена — Дюкрея. Лечение — микроклизмы с р-ром антисептиков и антибиотиков.
При паховом лимфогранулематозе (см. Лимфогранулематоз паховый) в третичном периоде может поражаться П. к.; при этом развиваются симптомы проктита (см.) и пара-проктита (см.).
При туберкулезе поражение прямой кишки и заднего прохода встречается редко. Туберкулезные язвы на слизистой оболочке П. к. единичные или множественные, неправильной формы с подрытыми краями. Дно их ровное или мелкозернистое, покрыто пленкой фибрина, кишечная стенка в этой области утолщена, содержит туберкулезные гранулемы с зонами казеозного некроза в центре. При распространении процесса на окружающие ткани могут развиться свищи и стриктуры П. к. Клинически отмечаются явления проктита, выделение слизи, крови и гноя, тенезмы. Язвы обычно болезненные, иногда могут привести к перфорации стенки кишки. Длительное течение туберкулеза приводит к рубцовому сужению П. к. Диагноз ставят на основании клин, и лаб. данных (см. Туберкулез). В сомнительных случаях проводят биопсию стенки кишки для гистол, исследования. Лечение специфическое.
Поражение прямой кишки при актиномикозе (параректальный актиномикоз) встречается редко. В стенке кишки появляется плотный малоболезненный инфильтрат, который очень медленно увеличивается и вскрывается, после чего остаются свищи, не склонные к заживлению. Инфильтрат все расширяется, число свищей увеличивается. В свежем отделяемом из свищей, реже в биопсийном материале, удается обнаружить друзы актиномицетов. Иногда наблюдается вторичное поражение окружающих органов и тканей. Болезнь может продолжаться десятки лет. Распознавание возможно на основании длительного течения, наличия плотных инфильтратов и свищей, нахождения в гное друз актиномицетов. Лечение— удаление в пределах здоровой ткани всего инфильтрата, вскрытие и выскабливание очагов поражения с последующей обработкой спиртовым р-ром йода. Применяют также рентгенотерапию, иммунотерапию актинолизатом.
При кокцидиоидозе (см.) споры грибка попадают в организм человека через дыхательные пути или через жел.-киш. тракт. Плотный, медленно увеличивающийся инфильтрат в стенке П. к. в дальнейшем самостоятельно вскрывается. Для диагностики применяют реакцию преципитации, реакцию связывания комплемента, кожную реакцию на аллерген кокцидиоидин. Лечение — иссечение или выскабливание свищей П. к. с ушиванием раны. Применяют также парентерально и местно сульфаниламиды. Иногда оказывается эффективной лучевая терапия.
Вовлечение в патол, процесс П. к. отмечается также при лейшманиозе (см.), трихоцефалезе (см.), энтеробиозе (см.), амебиазе (см.), балантидиазе (см.), трихомонозе (см.), шистосоматозе (см.).
Опухоли
Среди опухолей П. к. встречаются доброкачественные и злокачественные.
Доброкачественные опухоли
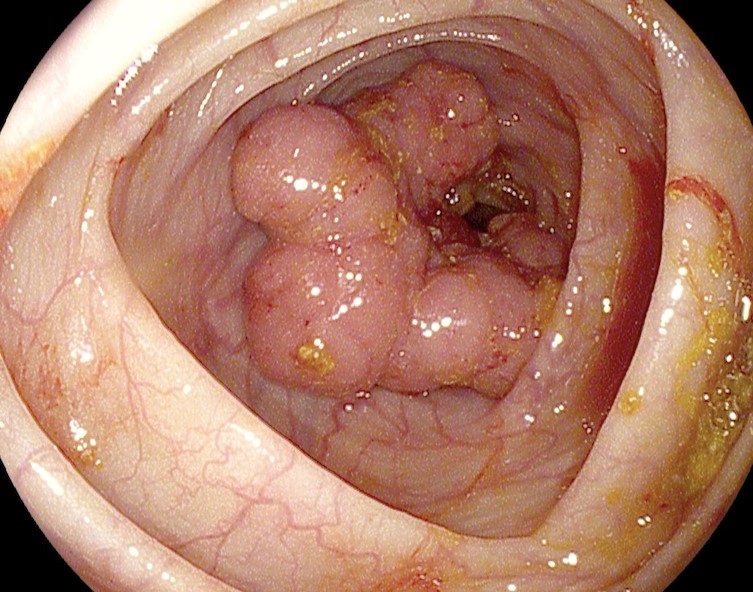
Эпителиальные опухоли (полипы) представляют собой экзофитно растущие на узкой ножке или широком основании вдающиеся в просвет кишки опухолевидные образования, покрытые нормальной или изъязвленной слизистой оболочкой (см. Полип, полипоз). Наиболее часто полипы П. к. встречаются в возрасте 40—60 лет одинаково часто у мужчин и женщин.
Полипы могут располагаться в любом отделе П. к. Поверхность полипа гладкая или бугристая, может иметь вид цветной капусты. По степени морфол, дифференцировки выделяют доброкачественные полипы, полипы с атипией и анаплазией, полипы с фокусами неинвазивного рака, железистые полипы с переходом в инвазивный рак. По данным
В. Д. Федорова с сотр. (1976), Маркса (G. Marks, 1979), малигнизация полипов наступает в 5—20% случаев. С увеличением числа и диаметра полипов опасность малигнизации возрастает.
Симптомов, патогномоничных для одиночных и групповых полипов, нет. Большинство их в начальном периоде не дает никаких симптомов и диагностируется лишь случайно при ректоскопии или рентгенол, исследовании толстой и прямой кишок по другому поводу. Нарушение кишечной проходимости, боли в животе, дискомфорт, кровотечение из заднего прохода — симптомы, характерные для больших полипов с изъязвлением и малигнизацией.
При пальцевом исследовании П. к. удается диагностировать полипы ампулярного отдела кишки. Ректоскопия позволяет обнаружить полипы на расстоянии 20—30 см от заднего прохода. При рентгенол, исследовании полипы П. к., как правило, проявляются центральным правильной сферической формы небольшим дефектом наполнения с ровными четкими контурами. Такие дефекты наполнения хорошо выявляются при рентгенографии жестким излучением при полутугом заполнении кишки контрастным веществом. Особенно хорошо видны полипы при исследовании кишки, наполненной воздухом. Дополнительная тень на фоне воздуха имеет правильную округлую форму с гладкой или слегка дольчатой поверхностью. В дифференциальной диагностике со злокачественными опухолями большую роль играет биопсия (см.).
Одиночные или групповые полипы без признаков малигнизации могут быть удалены путем трансанального иссечения, электрокоагуляции через ректоскоп или с использованием фиброколоноскопа (см. Колоноскопия). Если (по результатам гистол, исследования) имеются признаки малигнизации, показана резекция или экстирпация П. к. с регионарными лимф, узлами.
Полипоз П. к. чаще встречается у нескольких членов одной семьи. В отличие от одиночных и групповых полипов диффузный полипоз почти в 100% случаев подвергается малигнизации (облигатный предрак). Основное клин, проявление диффузного полипоза — систематическое кровотечение. При этом выделяется большое количество слизи, периодически наблюдаются плохо поддающиеся лечению поносы, развиваются анемия и истощение. В ряде случаев при диффузном полипозе П. к. диагностируются доброкачественные опухоли костей, кожи и мягких тканей — синдром Гарднера (см. Гарднера синдром) или наблюдается очаговый меланоз кожи и слизистых оболочек — синдром Пейтца — Егерса (см. Пейтца-Егерса синдром).
Диагноз ставят на основании данных ректороманоскопии (см.), фиброколоноскопии и ирригоскопии (см.). Если ректороманоскопия позволяет осмотреть слизистую оболочку прямой кишки и дистальной части сигмовидной кишки, то с помощью фиброколоноскопии удается обследовать другие отделы толстой кишки и получить материал для морфол, исследования. Рентгенол, метод позволяет уточнить распространение полипоза на вышележащие отделы толстой кишки.
Радикальным методом лечения является оперативный. Выбор характера вмешательства определяется локализацией процесса, размерами поражения и общим состоянием больного.
Прогноз при одиночных полипах благоприятный, при диффузном полипозе — серьезный в связи с опасностью малигнизации.
Фиброзные полипы — это соединительнотканные полипозные образования, часто сопровождающиеся хрон, воспалительными явлениями. Клинически могут отмечаться боли в заднем проходе, выпадение из него полипообразных образований диам. от 0,3 до 5 см, с гладкой поверхностью. Диагностируют фиброзные полипы при пальцевом исследовании и ректоскопии (цветн. рис. 1). Лечение оперативное. Фиброзные полипы, как правило, не подвергаются малигнизации.
Среди эпителиальных доброкачественных опухолей П. к. (цветн. рис. 2) отличается своеобразием ворсинчатая опухоль (см.).
Неэпителиальные опухоли — лимфаденома, лейомиома (см.), липома (см.), гемангиома (см.) и др. встречаются редко и составляют от 1 до 4% среди всех доброкачественных опухолей П. к.
Лимфаденома бывает одиночной, изредка множественной. Располагается в ампуле П. к. в виде небольших плотных сероватых узлов, выступающих в просвет кишки в виде полипов на широком основании с короткой ножкой.
Клин, проявления такие же, как при полипах. Диагноз устанавливают только после гистол, исследования биопсийного материала. Лечение оперативное.
Липома П. к. встречается крайне редко. Она располагается под нормальной слизистой оболочкой и при ректоскопии оценивается как аденоматозное образование. Лечение оперативное.
Лейомиома располагается в толще мышечной оболочки или непосредственно под слизистой оболочкой. Чаще диагностируется как аденоматозное полипозное образование. Диагноз устанавливается после гистол, исследования биопсийного материала. Лечение оперативное.
Гемангиома располагается в ампуле П. к., сопровождается кровотечениями, а иногда прогрессирующей анемией. Диагноз устанавливают при пальцевом исследовании и ректоскопии. Лечение оперативное.
Злокачественные опухоли
Эпителиальные опухоли
Эпителиальные опухоли (рак). Заболеваемость и смертность от рака П. к. выше среди мужчин, чем среди женщин. По мнению Беркитта (1975), заболеваемость раком толстой и прямой кишок более, чем другие формы рака, связана с уровнем экономического развития страны: наивысшая заболеваемость встречается в наиболее индустриально развитых странах, самая низкая заболеваемость регистрируется в сельских р-нах Африки.
Важное значение для развития рака толстой и прямой кишок имеет характер питания, который влияет на скорость продвижения каловых масс, их объем, содержание, бактериальную флору и периодичность стула. При питании легкоусвояемыми продуктами, которые обычно употребляются в экономически развитых странах, продвижение пищи по кишечнику происходит очень медленно. При этом Онкогенные вещества, которые могут входить в состав пищевых продуктов или вырабатываться флорой толстой кишки, длительно воздействуют на ее стенку. В сельских р-нах Африки, где злокачественные опухоли кишечника встречаются очень редко, пища состоит из богатых углеводами продуктов, содержит много растительных белков и бедна животными белками; она употребляется в большем объеме и проходит по кишечнику значительно быстрее.
Среди других этиол, факторов, способствующих возникновению злокачественных новообразований толстой и прямой кишок, можно назвать уменьшение физической активности, влияющей на деятельность кишечника, изменение хим. состава кала, запоры, приводящие к замедленному прохождению каловых масс по кишечнику, и др.
Более чем в 70% случаев опухоль располагается в ампуле П. к., в 20— 21 % — в ректосигмоидном и лишь в 7 % — в анальном канале и нижнеампулярном отделе кишки. Опухоли, располагающиеся в ампуле кишки, обычно имеют вид полипообразных грибовидных образований или более или менее глубоких язв с подрытыми, валикообразными краями. Рак ректосигмоидного отдела чаще имеет циркулярную форму в виде фиброзного кольца, суживающего просвет кишки, или муфтообразного утолщения стенки. Рак анального канала характеризуется обычно ростом как в просвет кишки, так и за ее пределы, прорастая параректальную клетчатку и кожу перианальной области.
В нашей стране принята классификация рака П. к., разработанная С. А. Холдиным (1955), согласно к-рой различают следующие формы его роста: 1) экзофитную; 2) эндофитно-язвенную, язвенно-инфильтративную; 3) диффузно-инфильтрирующую (фиброзного и коллоидного типа); 4) плоскостную.
При экзофитной форме, встречающейся в 45—50% случаев, рост опухоли направлен в просвет кишки; она имеет полипообразную или папилломатозную форму, иногда внешне напоминает цветную капусту (цветн. рис. 3, 6, 8, 9).
При эндофитно-язвенной форме, встречающейся примерно в 40% случаев, рост опухоли направлен в глубь стенки кишки; она имеет вид язвы часто с утолщенными валикообразно возвышающимися над слизистой оболочкой кишки краями (рис. 15).
При диффузио-инфильтрирующей форме, на к-рую приходится 10— 11% случаев, рост опухоли происходит преимущественно в кишечной стенке; это приводит к резкому утолщению и уплотнению стенки кишки, приобретающей иногда хрящевую консистенцию.
Плоскостная форма рака встречается в перианальной области. Опухоль исходит из слизистой оболочки анального канала или из кожи перианальной области. Иногда такие опухоли могут встречаться и выше перианальной линии, в других отделах ампулы П. к., где они возникают из дистопических островков плоского эпителия. Опухоли подобного типа встречаются в 1,5—2% случаев.
Микроскопическое строение рака П. к. отличается большим разнообразием. Аденокарцинома (см. Рак) — наиболее часто встречающаяся гистол, форма рака П.к. (составляет более 90% случаев). Плоскоклеточный рак отмечается не более чем у 2—2,5% больных. Другие гистол, формы наблюдаются в 6—6,5% случаев.
Основной путь метастазирования рака П. к.— лимфогенный. При локализации опухоли в ректосигмоидном и верхнеампулярном отделах кишки метастазирование происходит, в первую очередь, в лимф, узлы по ходу верхней прямокишечной артерии, а затем в параортальные (поясничные, Т.) лимф. узлы. При раке среднеампулярного и нижнеампулярного отделов П. к. метастазирование происходит в лимф, узлы первого порядка, расположенные позади П. к. (околопрямокишечные лимф. узлы), затем во внутренние подвздошные (крестцовые) и лимф, узлы области мыса (общие подвздошные узлы). Рак анального и супраанального отделов метастазирует в паховые лимф. узлы.
В клин. течении рака П. к. выделяют четыре стадии.
I стадия: небольшая, четко отграниченная, вполне подвижная опухоль или язва, локализующаяся на небольшом участке слизистой оболочки и подслизистого слоя кишки; метастазов в регионарных лимф, узлах нет.
II стадия: а) опухоль или язва занимает до половины окружности кишки, не выходя за ее пределы; метастазы отсутствуют; б) опухоль того же или меньшего размера; имеются одиночные подвижные метастазы в регионарных лимф, узлах.
III стадия: а) опухоль занимает более полуокружности кишки, прорастает стенку или спаяна с окружающими тканями и органами; б) опухоль любых размеров с множественными метастазами в регионарных лимф, узлах.
IV стадия: обширная распадающаяся неподвижная опухоль, прорастающая окружающие органы и ткани с метастазами в регионарных лимф, узлах или отдаленными метастазами.
Начальный период заболевания протекает скрыто, и проявления его минимальные или вообще отсутствуют. В 2—2,5% случаев рак П. к. характеризуется бессимптомным течением. С развитием признаков кишечной непроходимости и распадом опухоли появляются многообразные характерные клин, симптомы.
У 90% больных отмечаются патол, выделения из П. к. Кровотечение как один из ведущих симптомов бывает более выражено при локализации рака в средне- и верхнеампулярном отделах П. к. При этом кровь смешивается с массами распадающейся опухолевой ткани, и выделения из прямой кишки приобретают вид мясных помоев со зловонным запахом.
Функциональные расстройства в виде изменения ритма стула, чувства неполного опорожнения, ощущения инородного тела в П. к., кишечный дискомфорт наблюдаются у большинства больных. Тенезмы отмечаются у 40% больных. При локализации опухоли в верхнеампулярном и ректосигмоидном отделах кишки в 9—10% случаев возникают поносы, являющиеся обычно следствием вторичного проктита.
Боль отмечается при всех локализациях рака П. к., но ее характер, степень выраженности, локализация и время наступления зависят от расположения опухоли и стадии заболевания. При раке анального отдела боль — это ранний симптом, встречающийся почти в 100% случаев. При локализации опухоли в ампуле П. к. боль чаще связана с актом дефекации и иррадиирует в копчик и крестец. Боли при расположении опухоли в ректосигмоидном и верхне-ампулярном отделе чаще непостоянные, схваткообразные, связаны с явлениями непроходимости. Характерной их локализацией являются нижние отделы живота, левая подвздошная область, что порой у женщин ошибочно расценивают, как симптом воспаления придатков матки. Более поздними симптомами являются анемия и потеря в весе, которые имеют важное значение в общем симптомокомплексе рака прямой кишки.
По данным А. М. Аминева [1965], С. А. Холдина (1977), В. Д. Федорова с соавт. (1974), Бэкона (H. Е. Bacon, 1972), Годаля (A. Godai, 1975), 70—80% больных раком П. к. поступают на стационарное лечение в III—IV стадии заболевания. По данным Всесоюзного онкологического научного центра АМН СССР, у 56% больных, поступивших на лечение по поводу рака П. к., длительность заболевания составляла от 3 до 6 мес., а у 44%—6 мес. и более.
Для диагностики рака прямой кишки применяют пальцевое ректальное исследование, аноскопию, ректороманоскопию, методы рентгенологического и радиоизотопного исследования.
Пальцевое ректальное исследование и аноскопия являются самыми простыми и доступными методами исследования, благодаря к-рым можно обнаружить рак П. к. в 80—85% случаев (опухоли, расположенные в анальном и среднеампулярном отделах).
Опухоли, расположенные в верхне-ампулярном и ректосигмоидном отделах, не доступны для пальцевого ректального исследования и выявляются при ректороманоскопии (цветные рис. 4, 5, 7), с помощью к-рой удается обследовать прямую и дистальный отрезок сигмовидной кишки на расстоянии 25—30 см от заднего прохода и произвести биопсию.
Проктография позволяет уточнить размеры опухоли, протяженность поражения, форму роста, степень сужения просвета кишки, наличие или отсутствие второго опухолевого узла.
Лимфография позволяет уточнить состояние паховых, подвздошных и поясничных лимф, узлов. Она показана при местно распространенном раке П. к., при начальных формах ее применение нецелесообразно. Контрастное вещество с добавлением красителя или без него вводят в лимф, сосуд в области I межпальцевого промежутка стопы и производят рентгенограммы паховой, подвздошной и поясничной области в прямых, косых и боковых проекциях. По данным Е. А. Моторина (1978), И. А. Переслегина (1973), Редера (K. Röder, 1977), этот метод в 85—93% случаев позволяет диагностировать метастатическое поражение паховых, подвздошных и поясничных лимф, узлов при раке П. к.
Ангиография дает возможность определить протяженность опухоли вдоль стенки кишки. Наличие скоплений контрастного вещества свидетельствует об изъязвлении опухоли. Участки нарушения сосудистого рисунка в стенке кишки с образованием патологически измененных сосудов и вкраплениями контрастного вещества вне стенки свидетельствует о вовлечении в опухолевый процесс параректальной клетчатки.
Прямая кишка

Прямая кишка располагается в полости малого таза, начинаясь на уровне 3–го крестцового позвонка и заканчиваясь анальным отверстием в области промежности. Длина прямой кишки примерно 14–18 см, диаметр — от 4 см в начале до 7,5 см в самой широкой части, находящейся в середине прямой кишки, толщина стенки — 2,4–8 мм. Своё название прямая кишка получила из-за того, что не имеет изгибов. Верхняя, более широкая часть прямой кишки, проходящая в области крестца называется ампулой прямой кишки (лат. ampulla recti), нижняя, узкая — заднепроходным каналом (лат. canalis analis).
Функциональное назначение прямой кишки — накопление и выведение кала. Прямая кишка, активно участвуя в эвакуации кишечного содержимого, выполняет одновременно и резервуарную функцию.
Внутренний сфинктер заднего прохода – следующий слой стенки анального канала представляет собой утолщение циркулярного гладкомышечного покрова прямой кишки и является его продолжением. Он заканчивается закругленным краем на 6-8 мм выше уровня наружного отверстия заднего прохода и на 8-12 мм ниже уровня заднепроходных клапанов. Толщина этого сфинктера варьирует от 0,5 до 0,8 и даже 1,2 см, длина – от 3 до 3,6 см.
Наружный сфинктер заднего прохода располагается снаружи, окружая внутренний сфинктер. Он состоит из поперечно-полосатой мускулатуры. Он распространяется ниже внутреннего, фиксируясь к коже заднепроходного отверстия.
Составной частью запирательного аппарата прямой кишки являются мышцы диафрагмы таза, в первую очередь, мышцы, поднимающие задний проход, и пуборектальная мышца. Удерживание кишечного содержимого обеспечивают все многочисленные компоненты, координирующие работу запирательного аппарата прямой кишки, в состав которого входят не только мышечный компонент, но и сенсорная и моторная деятельность заднепроходного канала и кожи перианальной области, прямой и сигмовидной кишок (Парфенов А.И. и др., из этой же работы взят верхний рисунок).
Анатомия прямой кишки и заднего прохода у мужчин
Железы прямой кишки. Кровоснабжение прямой кишки для проктолога.
Большое значение в происхождении воспалительных патологических процессов дистального. отдела прямой кишки имеют эпителиальные погружения этой области.
В 1879—1880 гг. Herrmann впервые описал трубчатые и трубчатоальвеолярные железы, располагающиеся в подслизистом и в подэпитедиальном слоях промежностного отдела прямой кишки. Эти синусы Германа имеют глубину от 1—2 до 5 мм и более. В каждой крипте открывается несколько отверстий таких ходов. Из отечественных авторов этот вопрос подвергли подробному изучению П. А. Евдокимов, И. Я. Дейнека, А. И. Когон и др.
Кровоснабжение прямой кишки обеспечивается пятью артериями — непарной верхней прямокишечной и двумя парами средних и нижних прямокишечных артерий. Верхняя артерия является конечной ветвью нижней брыжеечной артерии. Средние и нижние прямокишечные артерии отходят как вариабельные и непостоянные ветви подчревных артерий.
Вены прямой кишки сопутствуют артериям. Нижние и средние прямокишечные вены через подчревную вену несут венозную кровь в систему нижней полой вены. Верхняя прямокишечная вена является одним из истоков воротной вены печени. Таким образом, обширная венозная сеть, окутывающая и пронизывающая всю толщу прямой кишки и особенно густо расположенная в дистальной ее части, в зоне геморроидального кольца, представляет собой большой соединительный коллектор между нижней полой и воротной венами. Эти наиболее мощные портокавальные анастомозы расширяются при наличии препятствия для оттока крови в той или иной системе.
На основании экспериментальных работ В. М. Бехтерев и его ученик И. Мейер (1892) установили, что центр сфинктера прямой кишки у собак занимает небольшой участок в наружном отделе задней части сигмовидной извилины вблизи наружной крестовидной борозды (sulcus cruciatus). Соответственно в этой же области предполагается и центр иннервации произвольного сфинктера прямой кишки у человека. Произвольные мышцы — наружный сфинктер и подниматели заднего прохода, иннервируются ветвями крестцового сплетения через нижний геморроидальный нерв.
Вегетативные нервы — симпатические и парасимпатические, образуют в стенках прямой кишки обширную сеть с отдельными скоплениями нервных клеток — узлами. Это нервное сплетение обеспечивает широкую нервнорефлекторную связь прямой кишки со всеми органами тканями организма.
Лимфатические сосуды прямой кишки располагаются преимущественно по ходу кровеносных сосудов. Лимфа от нижнего, промежностного отдела прямой кишки оттекает как в область малого таза, так и в сторону паховых областей. Из вышележащих отделов кишки лимфа поднимается вверх, проходит через тазовые, гипогастральные, парааортальные и другие забрюшинные лимфатические узлы.
Сосудистая, нервная и лимфатическая сети прямой кишки широко сообщаются с соответствующими сетями рядом расположенных органов малого таза как у мужчин, так и у женщин.
Проктит
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Второе мнение
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
По направлению врачей эндоскописта (после колоноскопии), гастроэнтеролога или гинеколога «МедикСити» консультация врача-прокт.
Абдуллаев Рустам Казимович
Врач-колопроктолог, общий хирург
Пак Алексей Геннадиевич
Сазонов Виктор Васильевич
Аноскопия
Мы в Telegram и «Одноклассниках»
Проктит – это воспаление слизистой оболочки прямой кишки. Проктит не нужно путать с парапроктитом, при котором происходит воспаление тканей, находящихся рядом с прямой кишкой.
Заболевание проктитом начинается с простого покраснения и может дойти до глубоких язв. Болезнь довольно деликатная, поэтому не всякий человек при появлении первых симптомов сразу же обращается к врачу. А зря! Постоянные боли и зуд в заднем проходе, бессонница, трудности с дефекацией, могут привести к нервным срывам и проблемам на работе и в личной жизни. Кроме того, проктит может развиваться на фоне таких серьезных заболеваний, как геморрой, микротрещины заднего прохода и рак прямой кишки!
Строение прямой кишки
Прямая кишка – заключительный отдел кишечника, она начинается в сигмовидной кишке и заканчивается анальным отверстием. Оболочка прямой кишки состоит из мышц и имеет большое количество слизи, что помогает проталкивать остатки еды.
Два мышечных кольца (анальные сфинктеры), сжимаясь, задерживают кал. А во время их расслабления, происходит дефекация. У мужчин прямая кишка присоединяется к простате и мочевому пузырю, у женщин – к влагалищу и матке.
Проктит, его виды
Проктит может быть в острой или хронической форме.
Острый проктит имеет постоянные симптомы, которые проявляются у человека в течение короткого времени. Воспаление прямой кишки в острой форме сопровождается повышением температуры, общей слабостью, недомоганием. Причиной его могут быть острые инфекционные заболевания и травмы прямой кишки.
Разновидности острого проктита:
Катаральный проктит
Катаральный проктит может подразделяться на:
Полипозный проктит
При полипозном проктите на слизистой оболочке прямой кишки вырастают небольшие уплотнения, напоминающие полипы.
Эрозивный проктит
Эрозивный проктит характеризуется образованием эрозии на слизистой оболочке. Язвенный проктит – разновидность эрозивного проктита, когда на слизистой оболочке прямой кишки начинают открываться язвы. Бывает язвенно-некротический и гнойно-фиброзный проктиты.
Лучевой проктит
Лучевой проктит появляется в финале лучевой терапии. Характеризуется приступами острой боли, стул сопровождается гноем и кровью, на прямой кишке образуются язвы, может открыться свищ или даже лимфостаз, который, разрастаясь, способен закрыть пространство в прямой кишке.
Хронический проктит
Симптомы проктита в хронической форме проявляются не так интенсивно, но могут беспокоить в течение долгого времени. Периодически повторяются циклы обострения и ремиссии. Этот вид воспаления прямой кишки вызывается хроническими инфекциями, аутоиммунными заболеваниями, злокачественными опухолями прямой кишки, патологией сосудов.
Толстый кишечник
Толстый кишечник (лат. – intestinum crassum) является конечным отделом ЖКТ (желудочно-кишечного тракта).
Анатомия и физиология

В сравнении с другими отделами ЖКТ толстый кишечник имеет особенности. В отличие от розового тонкого кишечника толстый имеет сероватый цвет. Снаружи он покрыт серозной соединительнотканной оболочкой. Участки ободочной кишки, а у некоторых и слепая кишка, фиксируются к стенкам брюшной полости брыжейкой. Это подвижное анатомическое образование образовано двумя листками брюшины. По брыжейке к кишечнику проходят сосуды и нервы.
Средняя мышечная оболочка представлена внутренним круговым или циркулярным слоем, и наружным продольным слоем. Перистальтические (волнообразные) сокращения этих мышц обеспечивают продвижение пищевого комка по кишечной трубке.
Но, в отличие остальных отделов ЖКТ, наружный мышечный слой здесь сплошной только в месте перехода слепой кишки в аппендикс, и в прямой кишке. А на большей части он представлен тремя лентами. Эти ленты как бы стягивают кишечную трубку. В результате на ее поверхности образуются выпячивания, гаустры. Между собой гаустры разделены поперечными бороздами. Этим бороздам соответствуют полулунные складки слизистой оболочки.
На слизистой нет ворсин, как в тонком кишечнике. Она содержит секреторные железы, выделяющие пищеварительный сок. Толстокишечный сок выделяется в покое, но его количество невелико.
Пищевое содержимое поступает в толстый кишечник из тонкого маленькими порциями в момент открытия илеоцекального сфинктера. В ответ на механическое раздражение секреция сока многократно увеличивается. В его составе находятся: амилаза, липаза, и ряд других пищеварительных ферментов. Но в целом содержание ферментов в соке толстого кишечника невелико, в 20 раз меньше, чем в соке толстого кишечника.
Невелико и количество всосавшихся компонентов пищи. Здесь в небольшом количестве усваиваются те компоненты пищи, которые не всосались в тонком кишечнике. Основная функция толстого кишечника заключается во всасывании воды из пищевого комка, и в формировании каловых масс в суточном количестве от 150 г и более.
При питании растительной пищей кала образуется больше, чем при питании продуктами животного происхождения. Растительная пища содержит большое количество неперевариваемых волокон, которые впитывают в себя кишечные токсины. Конечный отдел ЖКТ, прямая кишка, служит резервуаром для каловых масс. Акт дефекации контролируется мышечными клапанами – внутренним и наружным сфинктером.
На работу толстого кишечника в значительной степени влияет содержащаяся в нем микрофлора, представленная бифидобактериями, лактобактериями, бактероидами.
Основные функции физиологической кишечной микрофлоры:
Наряду с микрофлорой иммунную защиту обеспечивают расположенные в слизистой оболочке скопления лимфоидной ткани, лимфатические фолликулы.
Заболевания и симптомы
Заболевания толстого кишечника:
Типичные симптомы хронических заболеваний:
Кишечная непроходимость и другие остро протекающие заболевания характеризуются тяжелым общим состоянием пациента. Возможен перитонит (воспаление брюшины) с резкими болями и напряжением мышц брюшной стенки. Интоксикация сопровождается тошнотой, рвотой. При кишечной непроходимости рвота может принимать каловый характер.
Хронические заболевания толстого кишечника, как правило, протекают на фоне дисбактериоза с исхуданием, малокровием, авитаминозами, и снижением иммунитета.
Диагностика
Диагностика толстого кишечника начинается с пальцевого исследования заднего прохода. Далее приступают к лабораторным и инструментальным исследованиям. Среди инструментальных исследований диагностически ценной является эндоскопия толстого кишечника – ректороманоскопия и колоноскопия. При ректороманоскопии врач осматривает прямую и сигмовидную кишку, а при колоноскопии – весь толстый кишечник.
Ирригоскопия – это рентгенологическая диагностика толстого кишечника после наполнения через задний проход контрастной бариевой взвесью. Обзорная рентгенография органов брюшной полости без использования контраста информативна при кишечной непроходимости. На рентгенограмме видны т.н. чаши Клойбера, горизонтальные уровни жидкости в просвете кишечника. Это специфический для непроходимости кишечника признак.
Из лабораторных анализов основное место занимает диагностика кала. В зависимости от поставленных задач кал берут на:
Вспомогательную роль играет общий и биохимический анализ крови, иммунодиагностика и посев крови на питательные среды.
Что такое рак прямой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гармановой Татьяны Николаевны, проктолога со стажем в 15 лет.
Определение болезни. Причины заболевания
Рак прямой кишки — это злокачественное заболевание, при котором опухолевые клетки образуются из ткани прямой кишки.
Распространённость рака прямой кишки
Причины рака прямой кишки
Однозначная причина развития рака прямой кишки до сих пор не ясна, но известны предрасполагающие факторы. К ним относятся полипы в прямой кишке. Их появление иногда связано с цепочками генетических мутаций в клетках слизистой оболочки кишки. Частично такие генетические изменения возникают и при развитии раковой опухоли.
Факторы риска рака прямой кишки:
Наличие этих факторов не означает, что человек обязательно заболеет раком, а и их отсутствие — что рак у него никогда не возникнет.
Симптомы рака прямой кишки
Первыми симптомами рака прямой кишки могут стать нарушения стула или примесь крови в испражнениях. Но ощутимые признаки болезни, как правило, появляются уже при крупной опухоли. Ранняя стадия рака прямой кишки и крупные полипы (предрасполагающие факторы) практически никак не проявляются.
В целом к симптомам болезни относятся:
Эти симптомы не являются специфическими: они могут возникнуть и при других патологиях, например при онкозаболеваниях (раке желудка, лёгких, мочевого пузыря), воспалительных заболеваниях кишечника (язвенном колите и болезни Крона), некоторых болезнях печени и поджелудочной железы.
Патогенез рака прямой кишки
Обычно повреждённые клетки слизистой либо уничтожаются клетками иммунной системы, либо отделяются в просвет кишки и выходят с калом. Но при ослабленном иммунитете или избытке мутаций изменённые клетки начинают бесконтрольно размножаться.
Если мутировавшие клетки всё ещё сохраняют свойства, присущие здоровым клеткам слизистой оболочки толстой кишки, то сформировавшаяся из них опухоль будет называться аденомой. Она не выходит за пределы кишечной стенки, растёт довольно медленно и никак не проявляет себя клинически, поэтому её называют доброкачественной опухолью. Обнаружить её можно только с помощью колоноскопии.
Классификация и стадии развития рака прямой кишки
Выделяют пять стадий рака прямой кишки:
На 0 стадии рака прямой кишки симптомы не возникают. Обнаружить опухоль можно лишь во время колоноскопии. Аномальные клетки находят в слизистой оболочке — самом внутреннем слое прямой кишки. Такая стадия называется карциномой in situ, т. е. опухолью, которая не выходит за пределы слизистой оболочки. Несмотря на это, есть риск, что аномальные клетки могут стать злокачественными и распространиться в окружающие здоровые ткани.
На I стадии рака симптомы также не возникают. Опухоль формируется в пределах слизистой оболочки и распространяется на подслизистый или мышечный слой прямой кишки.
На II стадии рака могут возникнуть незначительные симптомы в виде примеси крови в кале, которые зачастую остаются незамеченными. Также может развиться усталость, недомогание, слабо выраженная диарея или запор.
Эта стадия делится на три подстадии:
На III стадии рака пациенты могут заметить усталость, недомогание, потерю веса, изменения характера стула, дискомфорт в животе, частые диареи или запоры и иногда примесь крови в кале. После испражнения может возникать ощущение, что кишечник опорожнён не полностью.
Эта стадия разделяется на три подстадии:
На IV стадии рака появляются отдалённые метастазы, например в печени, лёгких, яичниках или отдалённых лимфоузлах. Эту стадию разделяют на три подстадии:
В зависимости от строения опухоли выделяют восемь форм рака прямой кишки:
Наиболее неблагоприятный прогноз наблюдается при перстневидноклеточном раке и муцинозной аденокарциноме.
По степени дифференцировки, т. е. по степени отличия мутировавших клеток от здоровых, выделяют высоко- и низкодифференцированные опухоли. Наиболее благоприятный прогноз наблюдается при высокодифференцированной аденокарциноме (G1): её опухолевые клетки наиболее «зрелые», т. е. больше похожи на клетки, из которой они переродились. Низкая дифференцировка клеток (G3) говорит о более высокой степени злокачественности и худшем прогнозе.
Осложнения рака прямой кишки
Помимо того, что рак прямой кишки является онкологическим заболеванием, которое за несколько лет без адекватного лечения приводит к неминуемой гибели пациента, течение этой болезни сопровождается ярко выраженной болью в области малого таза, а также желтухой из-за поражения печени.
При местном распространении опухоль может прорасти в кожу промежности, простату, влагалище, матку, крестец и мочевой пузырь, вызывая соответствующие симптомы.
Диагностика рака прямой кишки
Для диагностики рака прямой кишки используются стандартные и специальные методы обследования и тесты. К ним относятся:
Осмотр и сбор анамнеза
Чтобы оценить общее состояние здоровья, врач осматривает пациента, спрашивает, что его беспокоит, какие изменения произошли в организме за последние несколько лет, принимает ли пациент какие-либо препараты. Особенно важна информация о вредных привычках, перенесённых заболеваниях и проводимом лечении. Доктор также может уточнить, чем болеют или болели близкие родственники, диагностировали ли у них рак.
Пальцевое ректальное исследование прямой кишки
Врач или медсестра надевает перчатку и вводит палец в нижнюю часть прямой кишки, чтобы на ощупь оценить состояние стенки и слизистой оболочки прямой кишки и анального канала. При правильно выполненном исследовании можно диагностировать большую часть опухолей прямой кишки.
Женщинам также могут провести влагалищное исследование. Оно помогает определить, насколько опухоль распространилась на стенку влагалища.
Колоноскопия и ректоскопия с биопсией
Эти исследования крайне необходимы для диагностики рака прямой кишки, так как они позволяют точно установить диагноз, определить тип опухоли и стадию опухолевого процесса.
При колоноскопии через анальное отверстие в кишечник вводят гибкий, тонкий, похожий на трубку колоноскоп с лампочкой и линзой. С его помощью можно осмотреть и оценить не только состояние слизистой прямой кишки, но и других отделов толстого кишечника.
Внутри колоноскопа также есть инструмент, который позволяет выполнить биопсию — взять образцы поражённых тканей, чтобы затем исследовать их под микроскопом. Это абсолютно безболезненная процедура.
Опухолевую ткань, взятую во время биопсии, также могут проверить на наличие генетической мутации, вызывающей наследственные формы колоректального рака.
Во время ректоскопии прямую кишку осматривают с помощью жёсткой трубки. При этом обследовании также можно выполнять биопсию.
МРТ и УЗИ
МРТ органов малого таза также относится к обязательным исследованиям при диагностике рака прямой кишки. Оно позволяет сканировать нужную область и получить изображение внутренних органов. С его помощью можно более полно оценить выраженность и распространённость опухоли, определить, поражены ли лимфоузлы и можно ли удалить прямую кишку вместе с опухолью.
Похожую информацию можно получить и при выполнении УЗИ с помощью ректального датчика, но это обследование получается провести не во всех случаях.
КТ с внутривенным контрастированием
КТ проводится в обязательном порядке всем пациентам при диагностике рака прямой кишки. Цель этого исследования — определить, есть ли отдалённые метастазы в печени и лёгких. Именно в эти органы чаще всего метастазирует рак прямой кишки.
КТ-колонография проводится после предварительной очистки толстой кишки.
Ирригоскопия
Ирригоскопия — это рентгенологическое исследование толстой кишки, требующее предварительной очистки. Оно применяется при опухолях, сужающих просвет кишки, поскольку колоноскоп в этом случае не может пройти опухолевый канал.
ПЭТ-КТ
Это обследование не является обязательным. Оно также, как и КТ, может потребоваться для выявления злокачественных опухолей в организме.
При этом исследовании в вену вводится небольшое количество радиоактивной глюкозы (сахара). ПЭТ-сканер вращается вокруг тела и делает снимки тех зон, где глюкоза используется в организме. Злокачественные опухолевые клетки выглядят на картинке ярче остальных тканей, так как они более активны и поглощают больше глюкозы, чем нормальные клетки.
Данное исследование абсолютно безопасно для пациентов, поскольку в нём используются незначительные для организма дозы радиоактивных препаратов.
Анализ крови на онокомаркеры
Косвенно указать на наличие рака могут онкомаркеры — это белки, которые вырабатывают клетки опухоли. Но они не всегда повышаются при раке прямой кишки, а также могут увеличиваться при других злокачественных опухолях, поэтому данный метод не является высокоспецифичным. Чаще всего при раке прямой кишки повышается уровень антигенов РЭА, СА-242 и СА-19-9.
Анализ кала на скрытую кровь
Данный метод диагностики позволяет заподозрить развитие рака прямой кишки или полипов. При положительном результате анализа нужно в обязательном порядке пройти ректоскопию или колоноскопию.
Лечение рака прямой кишки
Рак прямой кишки лечится различными методами, чаще всего сразу несколькими. Некоторые из них признаны и считаются стандартами лечения, некоторые проходят клинические испытания. Как только усовершенствованные или новые методы терапии превзойдут эффективность общепринятого стандартного лечения, они также смогут войти в повседневную практику.
Сейчас используются шесть вариантов лечения рака прямой кишки:
Хирургические методы лечения
Операция — основной метод лечения рака прямой кишки, но после или до неё может потребоваться лучевая, химиотерапия или их комбинация — химиолучевая терапия.
Вид хирургического лечения зависит от стадии рака, расположения опухоли и цели операции. Например, в зависимости от цели она может быть радикальной или паллиативной. Радикальная операция проводится на начальных стадиях рака, когда опухоль ещё можно полностью удалить, а паллиативное вмешательство — на последних стадиях болезни, когда опухоль уже не операбельна: она помогает улучшить самочувствие пациента, избавить его от симптомов опухоли и предупредить осложнения.
Опухоль удаляется одним из перечисленных методов:
После LAR большинство пациентов проводят несколько дней в больнице. В дальнейшем они восстанавливаются дома примерно 3–6 недель. Во время этого периода рекомендуется соблюдать щадящую диету с достаточным содержанием калорий, не курить и не употреблять алкоголь, каждый день заниматься умеренной физической активностью в течение 30 минут и принимать препараты, предупреждающие образование тромбов.
После пробуждения от анестезии может возникнуть боль. Чтобы приглушить её, потребуется приём анальгетиков в течение нескольких дней.
На протяжении двух дней после операции пациенту нельзя пить и есть, чтобы кишечник смог восстановиться. Все питательные вещества в это время вводят внутривенно. Затем пациенту разрешают есть небольшие порции химически и термически щадящей пищи.
Осложнения после операции
Возможные риски и побочные эффекты хирургического лечения зависят от нескольких факторов, включая сложность вмешательства и общее состояние пациента до операции.
К осложнениям во время или вскоре после лечения относятся послеоперационное кровотечение, инфекции в месте разрезов и образование тромбов в сосудах ног. При развитии таких осложнений повышается температура тела до 38–39 °C, усиливается сердцебиение, снижается артериальное давление, возникает одышка и боль в животе, не характерная для нормально протекающего послеоперационного периода, из раны выделяется гной.
В редких случаях шов между двумя концами кишки может разойтись, тогда содержимое кишки будет протекать в брюшную полость. Это может вызвать сильную боль в животе, лихорадку и очень сильное напряжение мышц живота. А незначительная утечка кала может стать причиной задержки стула, несмотря на хороший аппетит.
Негерметичное соединение между частями кишки также может привести к развитию инфекционных осложнений. В таком случае потребуется дополнительная операция. А открытая рана, которая может образоваться на месте разреза передней брюшной стенки, будет требовать особого ухода.
Избыток рубцовой ткани в брюшной полости, которая формируется после операции, может привести к слипанию органов и других тканей. Такие рубцы называются спайками. В некоторых случаях они могут вызвать перекручивание кишечника и блокировать его перистальтику. При этом может наблюдаться боль и отёк в животе, которые часто усиливаются после еды. Для удаления рубцовой ткани может потребоваться дальнейшая операция.
Колостома или илеостома
Некоторые пациенты с раком прямой кишки нуждаются в создании временной или постоянной стомы после операции. Стому, сформированную из участка тонкой кишки, называют илеостомой, а из участка толстой кишки — колостомой. Они выводятся наружу через отверстие в стенке живота.
Привыкнуть к стоме непросто: требуется время, чтобы изменить привычный образ жизни. Но калоприёмники, которые крепятся к стоме, и специальные средства для ухода помогают больным практически полностью реабилитироваться и заниматься привычными делами, не отстраняясь от общества.
Пациенту нужно следить за наполнением калоприёмника и своевременно его опустошать. Обычно он заполняется калом в одно и то же время суток. Также важно обрабатывать кожу вокруг стомы и правильно подбирать одежду: она не должна сильно стягивать и пережимать калоприёмник. Чрезмерные физические нагрузки противопоказаны.
Тем, кому планируют сформировать стому, нужно подготовиться: узнать, как и где заказать нужные расходные материалы и как ими пользоваться. По этим вопросам можно проконсультироваться со специально обученными медсёстрами, терапевтом и лечащим врачом. Также есть онлайн-группы и чаты поддержки людей со стомой, к которым можно присоединиться. С их помощью люди делятся опытом и полезными советами по уходу за стомой и образу жизни, а также оказывают психологическую поддержку.
Сексуальная жизнь и фертильность
Осложнения всегда индивидуальны, поэтому перед операцией стоит поговорить с лечащим врачом о том, что изменится после вмешательства и как оно повлияет на сексуальную жизнь. Пациент и его партнёр должны быть готовы к возможным изменениям:
На образ жизни и уровень сексуального комфорта также может повлиять стома, но она не должна мешать вести активную сексуальную жизнь.
Лучевая терапия
Лучевая терапия — это один из методов лечения онкологических заболеваний, при котором используются высокоэнергетические рентгеновские лучи или другие виды излучения. Они уничтожают опухолевые клетки или не дают им расти.
Есть два вида лучевой терапии:
Рак прямой кишки лечат только с помощью наружной лучевой терапии. Оно проводится по показанию коротким или длинным курсом, чтобы уменьшить опухоль перед операцией.
Дозы облучения меньше, чем при стандартном лечении. Операция проводится через несколько дней или недель после последней процедуры. Также есть режимы послеоперационного облучения.
Лучевая терапия также может быть единственным способ лечения рака прямой кишки. Её проводят тогда, когда нельзя полностью удалить опухоль, нужно облучить вторичные очаги опухоли (метастазы) или есть тяжёлая сопутствующая болезнь, которая не позволяет провести операцию.
В целом лучевая терапия безболезненна. Иногда у пациентов могут появиться временные симптомы недомогания.
Химиотерапия
Химиотерапия — это способ лечения онкологических заболеваний с помощью лекарств, которые подавляют рост опухолевых клеток, разрушают их или не дают им делиться. За счёт этого опухоль перестаёт расти и постепенно уменьшается.
Есть два вида химиотерапии:
Химиотерапия, как и лучевая терапия, может быть самостоятельным методом лечения рака, например при невозможности полностью удалить опухоль или наличии у пациента тяжёлой сопутствующей болезни, которая не позволяет провести операцию.
Активное наблюдение
Если болезнь не прогрессирует, доктор пристально наблюдает за состоянием пациента без какого-либо лечения. Такая тактика позволяет вовремя обнаружить первые признаки ухудшения болезни.
При активном наблюдении пациентам проводятся определённые обследования и тесты:
Активное наблюдение обязательно длится не меньше пяти лет. В течение первых трёх лет нужно минимум раз в полгода проходить колоноскопию и МРТ, а затем — раз в год.
После пяти лет наблюдения пациент считается излеченным от онкологического заболевания.
Таргетная терапия
При таргетной терапии используют лекарства или другие вещества, которые распознают и атакуют определённые клетки опухоли, не повреждая при этом здоровые ткани. К таким препаратам относят моноклональные антитела. Их получают в лаборатории из одного типа клеток иммунной системы. Эти антитела вводят внутривенно. Они находят изменённые белки на поверхности опухолевых клеток или другие вещества, которые способствуют росту опухоли. Антитела прикрепляются к этим белкам и убивают опухолевые клетки, блокируют их рост или не дают им распространяться.
Такой метод лечения применяют только в отдельных случаях при неэффективности операции и химиолучевой терапии.
Иммунотерапия (вариант таргетной терапии)
Данный вид лечения стимулирует иммунитет бороться с опухолевыми клетками. Вещества, которые производят в лаборатории или вырабатывает сам организм, позволяют усилить, направить или восстановить естественную защиту организма.
По-другому такой тип лечения рака называют биологической терапией, или биотерапией. Его назначают при множественных метастазах в других органах, устойчивости к химиолучевой терапии и неэффективности других методов лечения.
Одним из видов иммунотерапии является лечение ингибиторами иммунных контрольных точек. Эти препараты воздействуют на белок PD-1, который находится на поверхности Т-клеток («клеток иммунитета») и помогает контролировать иммунные реакции организма. Когда PD-1 присоединяется к другому белку на опухолевой клетке (PDL-1), он останавливает Т-клетку от уничтожения мутировавшей клетки. Чтобы помочь организму бороться с опухолью, ингибиторы PD-1 присоединяются к PDL-1 и позволяют Т-клеткам разрушить клетки опухоли.
К ингибиторам иммунных контрольных точек относится Пембролизумаб. Но принимать этот препарат нужно с осторожностью и только по показаниям врача, так как он может привести к таким побочным действиям, как пневмонит, колит, диарея, лихорадка, надпочечниковая недостаточность, аутоиммунный гепатит и поражение щитовидной железы.
Варианты лечения рака в зависимости от стадии
На 0 стадии (карцинома in situ) могут рассматриваться следующие варианты лечения:
На I стадии могут рассматриваться:
На II и III стадиях может потребоваться:
На IV стадии могут рассматриваться:
Лечение метастазов
Выбор метода лечения зависит от поражённого органа. Например, лечение метастазов рака прямой кишки в печень включает:
Также выбор метода лечения зависит от резектабельности метастазов, т. е. возможности их удалить. Если метастазы нерезектабельны, лечение начинают с химиотерапии, чтобы уменьшить их размер и количество, таким образом подготовив их к удалению.
Прогноз. Профилактика
Прогноз выздоровления и варианты лечения зависят от ряда факторов:
Профилактика рака прямой кишки
Чтобы не допустить развитие болезни, нужно вести здоровый образ жизни и снизить воздействие факторов риска: курения, злоупотребления алкоголя, ожирения, дефицита витамина D и избытка красного мяса в рационе.
Вторичная профилактика заключается в своевременной диагностике предраковых состояний, раннем выявлении симптомов рака и лечении самой болезни.
Тем, кто входит в среднюю группу риска (у кого нет индивидуального или семейного анамнеза, связанного с полипами или опухолями толстой кишки), колоноскопию нужно проходить минимум 1 раз в 10 лет, начиная с 45–50 лет.
Если кто-то из близких родственников болел раком толстой кишки, профилактическую колоноскопию следует начинать с 40 лет либо на 10 лет раньше возраста, в котором диагностировали рак у близкого родственника (если на момент постановки диагноза ему было меньше 50 лет).
При наследственных синдромах и воспалительных заболеваниях толстой кишки формируется индивидуальная программа обследования.
Геморроидальные узлы
Геморроидальные узлы — расширенные вены заднего прохода и прямой кишки в виде небольших узелков в области ануса. Это специфический симптом геморроя. Геморроидальные узлы бывают наружные — расположенные под кожей промежности у края заднего прохода, и внутренние — локализуются в подслизистом слое просвета кишечника. Наличие геморроидальных узлов сопровождается жжением, зудом в заднем проходе, ощущением тяжести, ректальным кровотечением. Диагноз подтверждают на основании данных внешнего осмотра, пальцевого ректального исследования, аноскопии, ректороманоскопии. Наиболее эффективно хирургическое лечение геморроидальных узлов, но также используют консервативные методы терапии.
Виды геморроидальных узлов
Различают внутренние, наружные и комбинированные геморроидальные узлы. Наружные или подкожные узлы располагаются ниже зубчатой линии прямой кишки. Изменения затрагивают дистальный (задний) отдел прямой кишки и мышечно-связочный аппарат ануса. Наружные геморроидальные узлы видны при внешнем осмотре. Это уплотнения небольшого размера, выпячиваются наружу в виде шишечек или пальпируются под кожей.
Внутренние или подслизистые геморроидальные узлы находятся в прямой кишке под слизистой оболочкой выше зубчатой черты. Геморроидальные узлы, если не выпадают из анального отверстия, можно обнаружить лишь с помощью осмотра прямой кишки специальным прибором. Узлы имеют круглую форму с гладкой слизистой поверхностью, на толстой ножке, при надавливании легко опорожняются.
При комбинированной форме геморроя определяют внутренние и наружные геморроидальные узлы.
Причины геморроидальных узлов
Ухудшают кровообращение кишки и провоцируют формирование узлов опухоли малого таза, кишечные инфекции, портальная гипертензия (повышенное давление в воротной вене), сердечная недостаточность.
Справка! Сосудистый фактор преобладает на ранних стадиях геморроя, когда имеется возможность обратимости патологического процесса.
Второй фактор — механический. Дистрофические изменения в мышечно-связочном аппарате, который закрепляет узлы внутри анального отверстия, приводят к постепенному и необратимому смещению узлов в направлении ануса и выпадению из анального прохода. Механический фактор доминирует на поздних стадиях геморроя.
К заболеванию предрасполагают другие факторы:
малоподвижный образ жизни,
длительное вынужденное положение: сидя, стоя на ногах,
злоупотребление острой, соленой пищей,
длительные запоры, диарея,
травмы при родах,
врожденные дефекты в связочном аппарате.
Благоприятным фоном для развития геморроя служат постоянные стрессы, психоэмоциональное переутомление, психические расстройства. Все эти факторы негативно сказываются на состоянии организма в целом, в том числе нарушают функциональность прямой кишки. У лиц преклонного возраста расширение вен прямой кишки связано со слабостью и атрофией мышечных волокон.
У женщин риск формирования геморроидальных узлов связан с беременностью. Увеличенная матка сдавливает кишечник, нарушая процесс дефекации. К запорам в период беременности предрасполагает прием железосодержащих препаратов, повышенный уровень прогестерона в крови.
Справка! Повторное деторождение увеличивает риск приобрести геморроидальные узлы.
Симптомы геморроидальных узлов
Первый симптом наружного геморроя — боль в области прямой кишки. Болезненные ощущения возникают спонтанно или связаны с актом дефекации. Интенсивность болевого синдрома разная: от незначительного дискомфорта до невыносимой боли.
зуд и жжение в перианальной области,
ощущение тяжести и инородного тела в кишечнике,
возникновение прозрачных слизистых выделений из заднего прохода,
выпадение геморроидальных узлов,
Кровотечение при наружном геморрое появляется редко. Как правило, кровь остается на туалетной бумаге или нижнем белье, в редких случаях на верхушке каловой массы. Также человек самостоятельно может прощупать болезненные образования в области ануса, похожие на шишечки. При воспалении узлов болезненность усиливается, повышается температура тела до 37,1–38°С.
В развитии внутреннего геморроя выделяют четыре стадии:
I стадия. Варикозное расширение вен незначительное, и не доставляет ощутимого дискомфорта. При травмировании узлов твердыми каловыми массами возникает воспалительный процесс. Пациенты жалуются на болезненность в области прямой кишки во время дефекации, зуд и жжение вокруг анального отверстия. На туалетной бумаге и нижнем белье определяются вкрапления крови.
II стадия. Геморроидальные узлы увеличиваются в размерах. Каждый акт дефекации сопровождается болезненностью. При тяжелой физической нагрузке, во время кашля, опорожнения кишечника узлы выпадают наружу из заднего прохода, потом скрываются самостоятельно. Кровянистые выделения более обильные. Из-за потери крови появляются симптомы анемии: слабость, быстрая утомляемость, головокружение, бледность и сухость кожи.
III стадия. Внутренние узлы выпадают из анального отверстия при малейшей физической нагрузке. Самопроизвольно не втягиваются, узлы приходится вправлять вручную. Пациента беспокоит острая непроходящая боль, ощущение инородного тела в области прямой кишки. Формируются анальные трещины, которые сопровождаются зудом, жжением, спазмом анального сфинктера.
IV стадия. Геморроидальные узлы постоянно провисают, их невозможно вправить. Боль постоянная, усиливается после дефекации, при ходьбе, сидении. Характеризуется частыми рецидивами и ярко-выраженной симптоматикой.
Клиническая картина и скорость формирования внутренних геморроидальных узлов зависит от особенностей организма и интенсивности провоцирующих факторов.
Осложнения геморроидальных узлов
Крупные по размеру геморроидальные узлы снижают качество жизни, доставляют постоянный дискомфорт и боль, у пациента развивается ректофобия (стулобоязнь). Выход узлов за пределы анального канала, особенно у лиц преклонного возраста, приводит к бесконтрольному выделению газов, твердых и жидких каловых масс.
Частое осложнение внутреннего геморроя — тромбоз геморроидального узла. Если своевременно не оказать медицинскую помощь происходит некроз и изъязвление слизистой оболочки. В отдельных случаях патологический процесс затрагивает жировую ткань, которая окружает прямую кишку, развивается гнойный парапроктит, в тяжелом случае — сепсис.
Непрекращающиеся кровотечения угрожают железодефицитной анемией. Люди с таким диагнозом плохо переносят физические нагрузки, быстро устают, ослаблены, часто болеют ОРВИ, бронхитами. Беспокоит бессонница, непроизвольное мочеиспускание, отсутствие аппетита, со стороны сердечно-сосудистой системы — пониженное артериальное давление, обмороки, учащенное сердцебиение.
Диагностика геморроидальных узлов
При формировании наружных геморроидальных узлов или подозрении на внутренний геморрой необходима консультация проктолога. При первичном обращении врач проводит проктологический осмотр. На проктологическом кресле осматривает задний проход и перианальную область. Пальпаторно определяет места варикозного расширения вен в виде плотных узлов разной локализации и размера. Обращает внимание на цвет и состояние кожи заднего прохода, степень выпадения узлов, оценивает возможность их вправления.
Для более детального осмотра прямой кишки используют аноскоп, сигмовидной кишки — специальную трубку (ректороманоскоп). Эндоскопические исследования позволяют увидеть количество геморроидальных узлов на глубину до 25 см, степень их выпячивания, определить другие патологические изменения, провести биопсию видоизмененного участка.
Ирригоскопия толстого и тонкого кишечника с помощью введения контрастного вещества информативна в рамках внутренних геморроидальных узлов, опухолей, аномалий развития. Исследование незаменимо для детей. Его не назначают при геморроях, сопровождающихся интенсивной болью из-за риска спровоцировать массивное кровотечение.
К вспомогательным методам относят анализ на скрытую кровь, расширенный анализ кала. Данные исследований позволяют судить о функциональной деятельности кишечника.
В ходе диагностики необходимо исключить другие патологии со схожими симптомами: рак прямой кишки, выпадение прямой кишки, кондиломы, анальную трещину и бахромки, проктит, варикоз ректальных вен.
Лечение геморроидальных узлов
Лечение может быть консервативное и хирургическое. Всем пациентам рекомендована диета с большим содержанием клетчатки. Для нормализации стула в рацион включают продукты слабительного действия: свеклу, чернослив, инжир.
Консервативная терапия
Медикаментозное лечение эффективно на ранних стадиях заболевания. С учетом выраженности симптомов и причин формирования геморроидальных узлов назначают разные группы препаратов:
нестероидные противовоспалительные — уменьшают выраженность боли, тормозят воспалительный процесс;
лактобактерии — нормализуют микрофлору кишечника и функции ЖКТ;
антикоагулянты — снижают степень проницаемости сосудов, профилактируют тромбообразование;
венопротекторы — нормализуют микроциркуляцию, повышают тонус венозных стенок.
При запорах возможно назначение слабительных препаратов. Эффективна лечебная физическая культура, дозированные прогулки. Выпавшие узлы вправляют вручную.
Хирургические методы
Малоинвазивные или радикальные операции показаны в случае отсутствия эффективности консервативной терапии, осложнений в виде тромбозов, воспалений и внутренних кровотечений.
На ранних стадиях геморроидальных узлов наиболее востребованы малоинвазивные методы:
Склеротерапия. В геморроидальные узлы инъекционно вводят специальные препараты, которые вызывают слипание сосудистых стенок.
Латексное лигирование. На ножку геморроидального узла набрасывают латексное кольцо, которое пережимает сосуды, кровоснабжение нарушается, ткани узла отмирают.
Криодеструкцию. Сосуды замораживают жидким азотом.
Радиоволновое удаление. Иссекают патологические участки радиоволнами высокой частоты.
Фотокоагуляция. Прижигают основание узла лазерным лучом.
Дезартеризация геморроидальных узлов. Перевязывают и ушивают артерии, которые кровоснабжают узлы.
Несмотря на высокую безопасность для пациентов, малоинвазивные методики не всегда применимы. На последних стадиях геморроя необходимы радикальные операции. По показаниям проводят хирургическое удаление узлов III и IV степени (геморроидэктомия Миллигана-Моргана) или геморроидэктомию по Лонго. Участок слизистой прямой кишки удаляют с последующим подтягиванием и спаданием увеличенных геморроидальных узлов.
Важно! После операции пациент должен через 2‒4 недели пройти обследование у проктолога. План дальнейшего наблюдения определяет врач в индивидуальном порядке.
При условии своевременного и грамотного лечения геморроидальных узлов прогноз благоприятный. Вероятность выздоровления при консервативной терапии на ранних стадиях достигает 70%, после хирургического лечения — 90‒95%. Однако полностью исключить рецидивы невозможно.
Профилактика геморроидальных узлов
Чтобы снизить риск возникновения геморроидальных узлов, важно вести активный образ жизни, получать умеренные физические нагрузки, соблюдать правила здорового питания, избегать длительного нахождения в положении сидя, стоя.
Профилактика рецидивов заключается в терапии венотонизирующими препаратами. С этой же целью принимают препараты для нормализации функций ЖКТ, чтобы не допускать запоров, диареи.
Что такое свищ прямой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьева Дмитрия Павловича, проктолога со стажем в 19 лет.
Определение болезни. Причины заболевания
Свищ заднего прохода (прямой кишки) — это патологический ход, покрытый грануляционной тканью и соединяющий первичное отверстие внутри анального канала со вторичным отверстием на перианальной коже или промежности; вторичные ходы могут быть множественными и могут начинаться от одного и того же первичного отверстия.
Описание свищей прямой кишки уходят далеко в прошлое, еще Гиппократ, примерно в 430 г. до н. э., описывал хирургическое лечение свищей и был первым человеком, использовавшим сетон (от латинского seta — щетина).
В 1376 году английский хирург Джон Ардерн (1307-1390) написал «Трактат о свищах заднего прохода, геморрое и клизмах», где описывал фистулотомию и использование сетона. [1]
В конце 19-го и начале 20-го веков выдающиеся врачи хирурги, такие как Гудсал и Майлз, Миллиган и Морган, Томпсон и Локхарт-Маммери, внесли существенный вклад в лечение анальной фистулы. Эти врачи предложили теории патогенеза и системы классификации для анальных свищей. [2] [3]
В 1976 году Паркс уточнил систему классификации, которая все еще широко используется. За последние несколько десятилетий многие авторы представили новые методы, чтобы свести к минимуму частоту рецидивов и осложнений, связанных с недержанием, но, несмотря на более чем два тысячелетия опыта, анальная фистула остается сложной хирургической проблемой. [4]
Анатомия
Понимание анатомии тазового дна и анатомии сфинктера является предпосылкой для четкого понимания системы классификации анальных свищей.
Наружный сфинктер представляет собой поперечно-полосатую мышцу, подвластную произвольному контролю сознания, состоящую из трех частей: подкожной, поверхностной и глубокой.
В большинстве случаев правило Goodsall помогает понять анатомию анального свища. Это правило гласит, что свищи с внешним отверстием перед плоскостью, проходящей поперек через центр ануса, будут соответствовать прямому переднему свищевому ходу. Свищи с их отверстиями, расположенными сзади этой линии, будут соответствовать извитому ходу к задней средней линии. Исключениями этого правила являются внешние отверстия, лежащие на расстоянии более 3 см от анального края. Они почти всегда происходят как первичный или вторичный тракт с задней средней линии, что соответствует предыдущему подковообразному абсцессу. [7] [8]
Истинная распространенность свищей неизвестна. Частота развития свищей после анального абсцесса колеблется от 26% до 38%. [5] [12] Одно исследование показало, что распространенность свищей составляет 8,6 случая на 100 000 населения. У мужчин распространенность составляет 12,3 случая на 100 000 населения, а у женщин это 5,6 случая на 100 000 населения. Соотношение между мужчинами и женщинами составляет 1,8:1. Средний возраст пациентов составляет 38,3 года. [13]
Симптомы свища прямой кишки
При сборе анамнеза заболевания можно уточнить информацию о ранее возникавших болях, инфильтратах, уплотнениях и спонтанном или неотложном хирургическом дренировании аноректального абсцесса.
Признаки и симптомы аноректальных свищей:
Важные моменты в анамнезе пациента, которые помогают предположить сложный свищ:
Разнообразие симптомов и пациентов с аноректальными свищами может включать:
Патогенез свища прямой кишки
В подавляющем большинстве случаев свищ прямой кишки является следствием аноректального абсцесса. Как правило, на уровне зубчатой линии по окружности в анальном канале расположено от 8 до 10 анальных желез. Эти железы проходят через внутренний сфинктер и заканчиваются в межсфинктерном пространстве, что в последующем обеспечивает путь распространения инфекции. Криптогландулярная гипотеза утверждает, что инфекция начинается в анальных железах и распространяется через сфинктер, вызывая аноректальный абсцесс.
После хирургического или спонтанного дренирования на перианальной коже иногда остается свищевой ход. Образование свищевого тракта после аноректального абсцесса происходит в 7-40% случаев. [10] [11]
Другие свищи развиваются вторично: после травмы (инородные тела), болезни Крона, анальных трещин, опухолей, лучевой терапии, актиномикозов, туберкулеза, венерических заболеваний.
Классификация и стадии развития свища прямой кишки
Классификация, наиболее полезная в клинической практике, по отношению свища к волокнам сфинктера (Классификация по Parks): [3]
1. интерсфинктерные (интрасфинктерные);
Классификация процедурных терминологических кодов (CPT, американская медицинская ассоциация)
Классификация, разработанная Parks et al., не включает подкожные свищи. Эти свищи не относятся к криптогландулярным, обычно возникают вследствие незаживающих анальных трещин или аноректальных процедур (например, геморроидэктомии или сфинктеротомии).
Осложнения свища прямой кишки
Отсроченные послеоперационные осложнения:
Послеоперационные показатели рецидива и недержания (варьируют в зависимости от выполняемой процедуры):
Диагностика свища прямой кишки
Осмотр
Врач должен осмотреть всю промежность, включая внешнее отверстие, которое представляет собой открытый синус или возвышение грануляционной ткани. Спонтанное выделение гноя или крови через наружное отверстие может быть видимым или появляться при пальцевом ректальном исследовании.
Пальцевое ректальное исследование может выявить свищевой ход в виде шнура под кожей, это также помогает определить острое воспаление, которое еще не купировалось. Боковое или заднее уплотнение предполагает глубокий позадианальный или ишиоректальный затек.
Врач должен определить взаимосвязь между аноректальным кольцом и расположением свищевого тракта до того, как пациент расслабится после анестезии. Тонус сфинктера и волевое усилие должны быть оценены до любого хирургического вмешательства, чтобы определить, показана ли предоперационная сфинктерометрия. Обычно для идентификации внутреннего отверстия требуется аноскопия. Большинство пациентов испытывают боль при зондировании свищевого тракта в кабинете, и этого следует избегать.
Лабораторные исследования
Никаких специальных лабораторных исследований не требуется при диагностике свищевого хода (проводятся стандартные предоперационные исследования в зависимости от возраста и сопутствующих заболеваний). Результаты локального осмотра остаются основой диагностики.
Инструментальные исследования
В рутинной практике рентгенологические методы исследования не проводятся, так как в большинстве случаев анатомию свищевого тракта можно определить в операционной. Однако такие исследования могут быть полезны, когда первичное отверстие трудно идентифицировать или когда заболевание рецидивирует. В случае рецидивных или множественных свищей такие исследования могут быть использованы для идентификации вторичных трактов или пропущенных первичных отверстий. [14]
Фистулография
Этот метод включает введение контраста через внутреннее или наружное отверстие, с последующими рентгеновскими снимками, чтобы определить ход свища.
Фистулография хорошо переносится, но может быть болезненной при введении контрастного вещества в свищевой тракт. Точность колеблется от 16% до 48%. [15]
Эндоанальная или эндоректальная ультрасонография
Эндоанальная/эндоректальная ультрасонография на 50% эффективнее, чем только осмотр, помогает обнаружить внутреннее отверстие, которое трудно локализовать. [16]
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) показывает соответствие 80-90% с интраоперационными результатами. МРТ становится исследованием выбора для оценки сложных свищей и рецидивирующих свищей, что снижает частоту рецидивов, предоставляя информацию о неизвестных дополнительных ходах и полостях. [17] [18]
Анальная манометрия
Проводится при планировании операции, в том числе:
Лечение свища прямой кишки
Рассечение свища, фистулотомия
Рассечение свища (фистулотомия) используется для 85-95 % первичных свищей (подкожных, интерсфинктерных и низких трансфинктерных).
Зонд проводится в свищевой тракт через внешнее и внутреннее отверстия. С помощью скальпеля или электрокоагулятора рассекаются кожа, подкожная клетчатка и внутренний сфинктер, таким образом открывается весь свищевой тракт.
При низком расположении свища внутренний сфинктер и подкожную часть наружного сфинктера можно разделить под прямым углом к основным волокнам. Кюретаж выполняется для удаления грануляционной ткани на дне раны. Рану оставляют открытой и не ушивают.
Иссечение свища (фистулэктомия) — полное удаление свищевого хода с окружающими его тканями, что оставляет раневые дефекты, требующие большего времени для заживления и не дает никаких преимуществ по сравнению с фистулотомией.
Проведение лигатуры (сетон, seton)
Сетон можно поставить отдельно, в сочетании с фистулотомией или поэтапно.
Помимо визуального определения количества вовлеченной мышцы сфинктера, лигатуры дренируют свищ, стимулируют фиброз и постепенно прорезают фистулу. Сетоны могут быть изготовлены из не рассасывающихся нитей или латекса.
Одномоментная техника (разрезание)
Лигатура проводится через свищевой ход и затягивается снаружи.Со временем свищевой ход постепенно прорезывается, выше лигатуры происходит фиброз. Время лечения составляет 6-8 недель.
Рецидивирование и недержание кала являются важными факторами, которые следует учитывать при использовании этого метода. Показатели успеха для режущих сетонов колеблются от 82-100%; однако долгосрочные показатели недержания могут превышать 30%.
Двухступенчатая техника (дренаж/фиброз)
Лигатура проводится вокруг глубокой части наружного сфинктера после разреза кожи, подкожной ткани, внутренней мышцы сфинктера и подкожной порции наружного сфинктера.
В отличие от режущего сетона, при данном варианте лигатура остается свободно завязанной, чтобы дренировать межсфинктерное пространство и стимулировать фиброз в глубокой части сфинктера. Как только поверхностная рана полностью заживает (через 2-3 месяца), мышца сфинктера, связанная лигатурой, разделяется.
Перемещение лоскута слизистой оболочки (FLAP-техника, Advancement Rectal Flap)
Перемещение слизистой оболочки показано у пациентов с хронической высокой фистулой, но показания могут быть те же, что и при проведении лигатуры. [19] Преимущества: одномоментная методика, без дополнительного повреждения сфинктера. Недостатки: малая эффективность у пациентов с болезнью Крона или острой инфекцией.
Эта процедура включает в себя полную фистулотомию с удалением первичного и вторичного трактов и полное удаление внутреннего отверстия.
Выделяется слизисто-подслизистый лоскут с широким проксимальным основанием (в два раза больше ширины вершины). Внутренний дефект мышц ушивается рассасывающимися швами, а лоскут подшивается над внутренним отверстием, так что его линия шва не перекрывает швы на сфинктере.
Штепсели и клеи («фибриновый клей» (fibrin glue) и «коллагеновая пробка» (collagen plug)
Достижения в области биотехнологии привели к разработке новых тканевых адгезивов и биоматериалов, сформированных в виде фистулярных пробок. В связи с менее инвазивным характером эти методы лечения приводят к уменьшению послеоперационных осложнений и риска недержания, но долгосрочные результаты, особенно в сложных свищах, имеют высокую частоту рецидивов.
Зарегистрированные формы, содержащие фибриновый клей для лечения анальных свищей, имеют частоту рецидивов в течение года от 40 до 80%.
Есть данные об успешном применении более новых материалов, таких как бесклеточная дермальная матрица и биоабсорбируемая вилка Gore Bio-A, при низких свищах. Оценка долгосрочных показателей успеха с помощью технологий штепселей для комплексного заболевания будет основываться на дополнительных данных рандомизированных исследований.
В рандомизированном контролируемом исследовании, предназначенном для оценки эффективности и безопасности пробки у пациентов с перианальными свищами при болезни Крона, Senéjoux et al. не обнаружили, что штепсельная вилка превосходит сетон для закрытия свища, независимо от того, был свищ простым или сложным.
Также было предложено комбинированное сфинктерсохраняющее лечение, которое включает в себя как пробку в свищевой тракт, так и низведение лоскута прямой кишки для лечения трансфинктерных свищей.
Процедура LIFT (Ligation of Intersphincteric Fistula Tract)
Лигирование межсфинктерного свищевого тракта (LIFT) является процедурой, сохраняющей сфинктер при сложных трансфинктерных свищах, впервые описанной в 2007 году. Выполняется путем доступа к межсфинктерному пространству с целью обеспечения безопасного закрытия внутреннего отверстия и удаления пораженной криптогландулярной ткани.
Межсфинктерный ход идентифицируют и разделяют, выполняя тщательное рассечение через межсфинктерное пространство после того, как сделали небольшой разрез над зондом, соединяющим внешние и внутренние отверстия. После выделения межсфинктерный тракт лигируется вблизи внутреннего сфинктера, а затем выводится в дистальную сторону от точки лигирования. Перекись водорода вводится через внешнее отверстие, чтобы подтвердить правильное разделение свищевого хода. Проводится кюретаж оставшейся части свища. Межсфинктерный разрез ушивается рассасывающимся материалом. Рану в области наружного отверстия оставляют открытой для перевязок.
Из-за относительной новизны метод LIFT не был широко исследован. В рандомизированном исследовании участвовали 39 пациентов со сложной фистулой, у которых были неудачные предыдущие операции, и их лечили методом LIFT, показатели успеха были сопоставимы с показателями, наблюдаемыми с помощью FLAP-техники. Вероятность рецидива в течение 19 месяцев составляла 8% для метода LIFT против 7% для FLAP-техники. Время восстановления работоспособности было короче в группе LIFT (1 против 2 недель), но не было разницы в показателях недержания.
Лазерное лечение свищей (FiLaC – Fistula laser closure)
FiLaC — лечение свища прямой кишки при помощи изобретенного радиально излучающего лазерного зонда. Представляет собой новый, недостаточно изученный метод лечения хронического парапроктита с использованием специального лазерного зонда, который ликвидирует свищевой эпителий и одновременно уничтожает оставшиеся свищевые ходы. При этом аноректальный свищ удаляется мягко, без травмы сфинктера с сохранением функции анального сфинктера. Недавние исследования показали весьма обнадеживающие результаты этого нового вида лечения свищей.
Стома
В редких случаях может быть показано создание отводящей колостомы, чтобы облегчить лечение сложного рецидивирующего анального свища. Наиболее распространенные показания:
Послеоперационный уход
После операции большинство пациентов могут лечиться в амбулаторных условиях, с соблюдением рекомендаций при выписке и тщательным наблюдением. Сидячие ванны, анальгетики и средства для размягчения стула (например, отруби и препараты подорожника) используются при последующем уходе.
Прогноз. Профилактика
Динамическое наблюдение колопроктолога в течение первых нескольких недель помогает обеспечить правильное лечение и заживление ран.
Важно обеспечить, чтобы внутренняя рана не закрывалась преждевременно, вызывая повторный свищ. Пальцевое обследование может помочь выявить ранний фиброз. Заживление ран обычно происходит в течение 6 недель.
Анатомия прямой кишки и заднего прохода у мужчин
Лучевая анатомия (рентген, КТ анатомия) толстой кишки
а) Обзор:
• Толстая кишка (большая кишка): наиболее дистальный отдел желудочно-кишечного тракта, осуществляющий абсорбцию воды и солей из содержимого кишечника (химуса) не переваренного и не абсорбированного в тонкой кишке:
о Превращает переваренную пищу в полутвердые каловые массы, накапливающиеся здесь до начала дефекации
б) Отделы толстой кишки:
• Слепая кишка: слепо-замкнутый первый отдел толстой кишки (приблизительно 7 см в длину), продолжающийся в восходящую ободочную кишку и получающий пищевую массу из дистального отдела подвздошной кишки через подвздошно-слепокишечный клапан:
о Определяется как отдел правой половины толстой кишки ниже подвздошно-слепокишечного перехода
о Не имеет собственной брыжейки, но разделяет брыжейку с подвздошной кишкой:
— Непрочно прикреплена к задней и боковой стенкам брюшной полости складками брюшины (слепокишечными)
о Соединяется с терминальным отделом подвздошной кишки посредством подвздошно-слепокишечного клапана:
— Створки клапана имеют жировую ткань в подслизистом слое, обычно визуализируемую на КТ (возможна физиологическая гипертрофия, потенциально имитирующая объемное образование, содержащее жировую ткань)
— Клапан обычно предупреждает заброс содержимого слепой кишки в тонкую кишку
о Придаток («червеобразный» отросток):
— Узкая слепо-замкнутая трубчатая структура (также называемая дивертикулом) 6-15 см в длину, берущая начало от слепой кишки, обычно по задне-срединной поверхности
— Всегда начинается от вершины слепой кишки, но возможно множество вариантов хода и расположения (2/3-позади слепой кишки)
— Имеет собственную брыжейку (брыжейка червеобразного отростка)
о Слепая кишка и червеобразный отросток расположены внутрибрюшинно
о Артериальное кровоснабжение: слепая кишка и червеобразный отросток кровоснабжаются подвздошно-ободочной артерией [ветвь верхней брыжеечной артерии (ВБА)]
о Венозный отток: отток крови от слепой кишки и червеобразного отростка осуществляется в подвздошно-ободочную вену [приток верхней брыжеечной вены (ВБВ)]
• Восходящая ободочная кишка:
о Идет от слепой до поперечно-ободочной кишки (соединяется с поперечно-ободочной кишкой на уровне печеночного изгиба, где поворачивает на 90° влево)
о Расположена забрюшинно
о Артериальное кровоснабжение: правая ободочная артерия (ветвь ВБА)
о Венозный отток: правая ободочная вена (приток ВБВ)
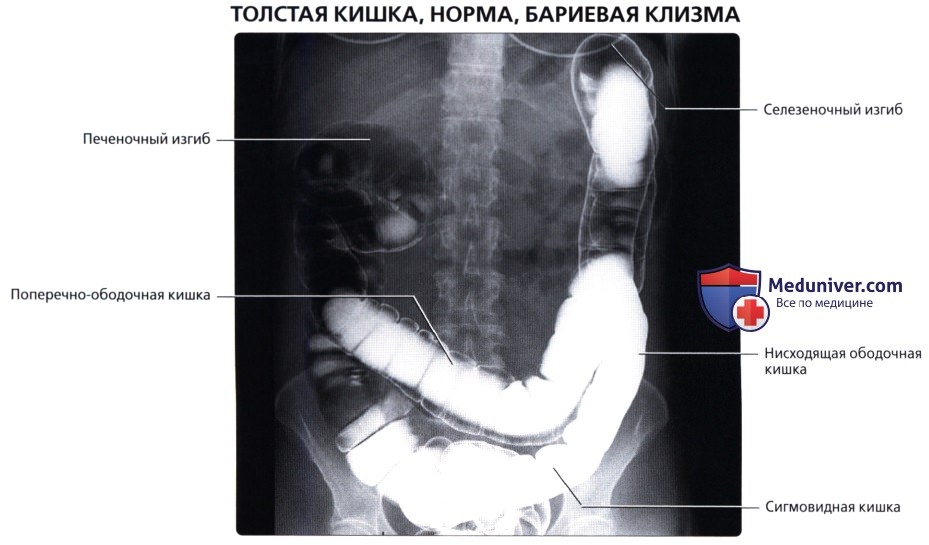
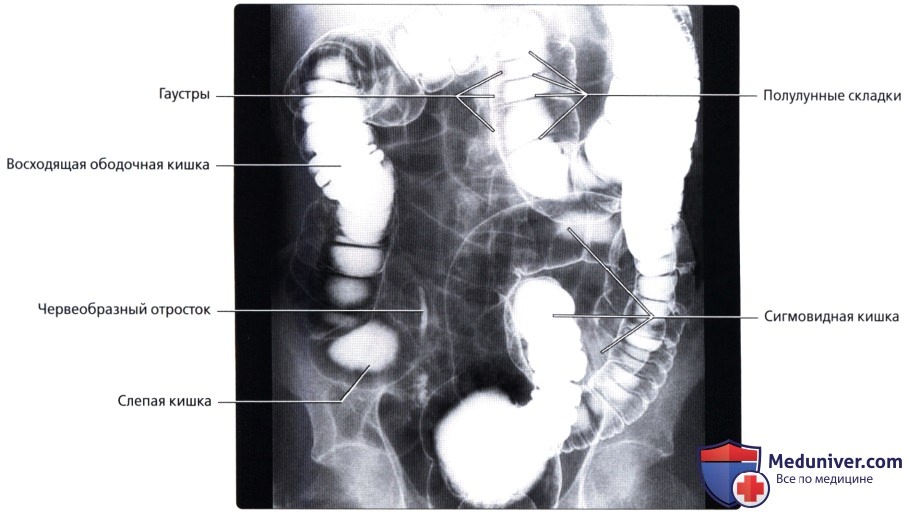
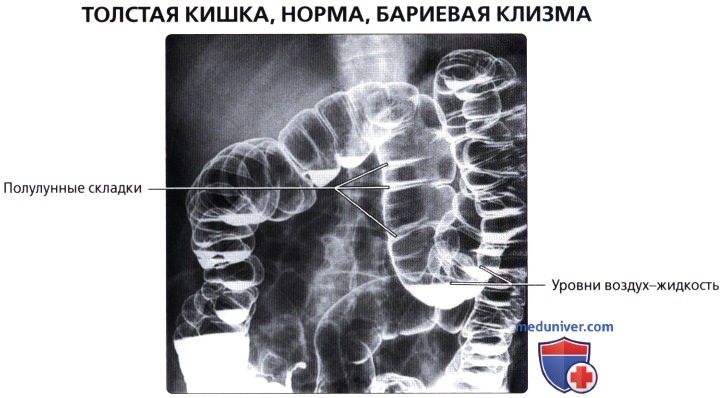
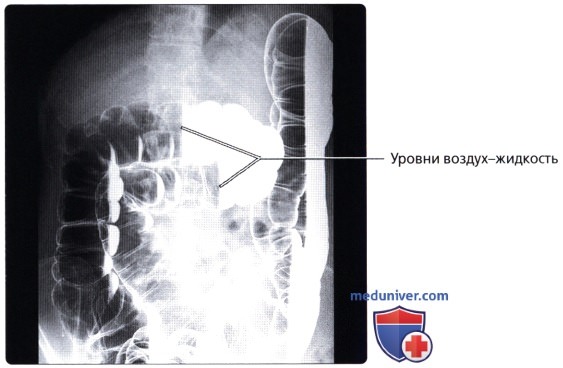
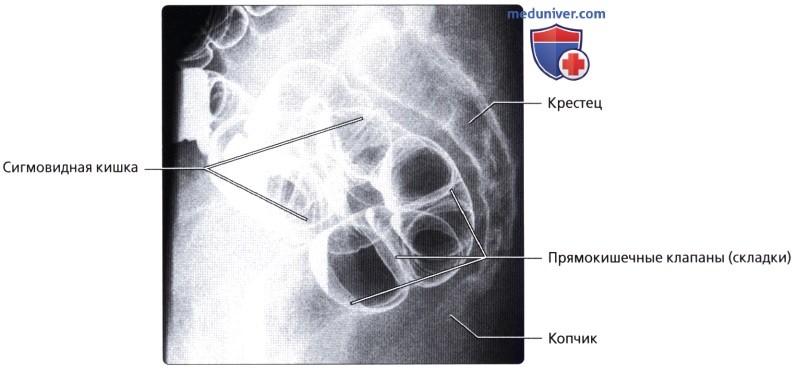

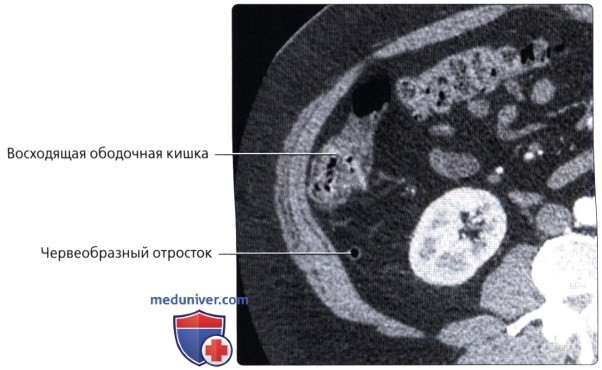
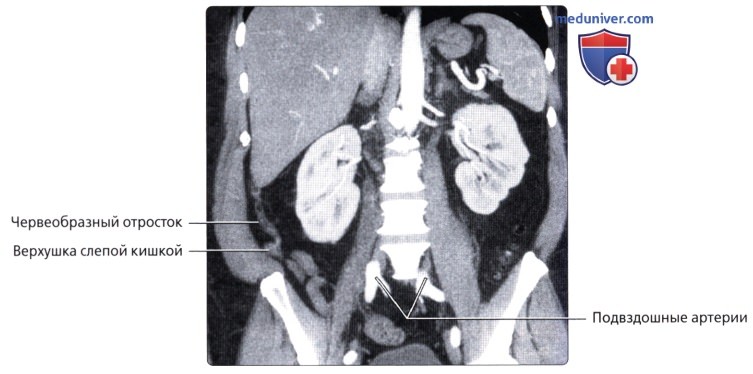
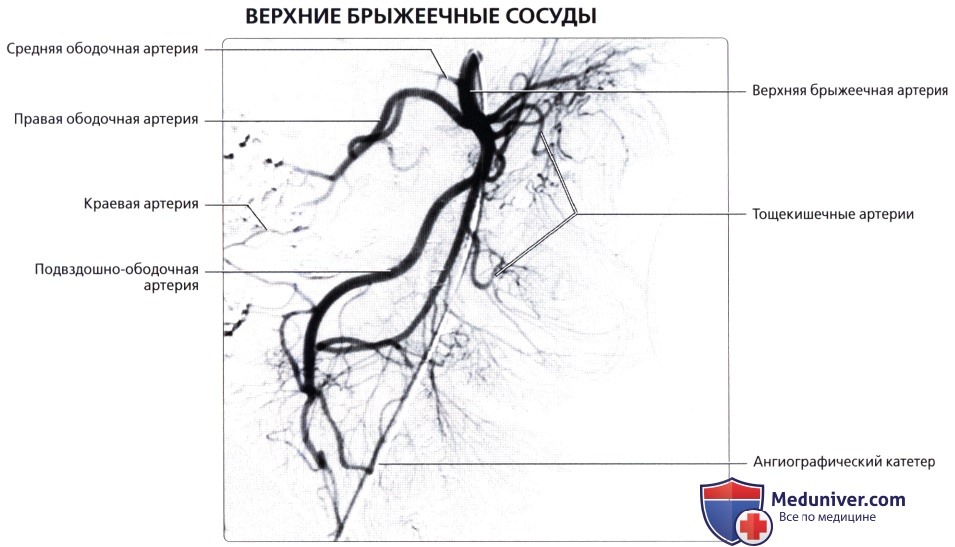
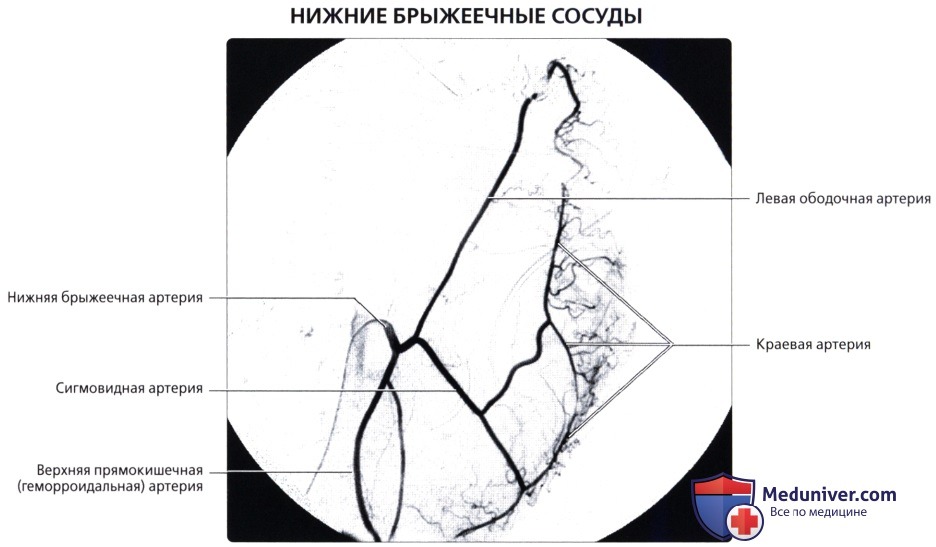
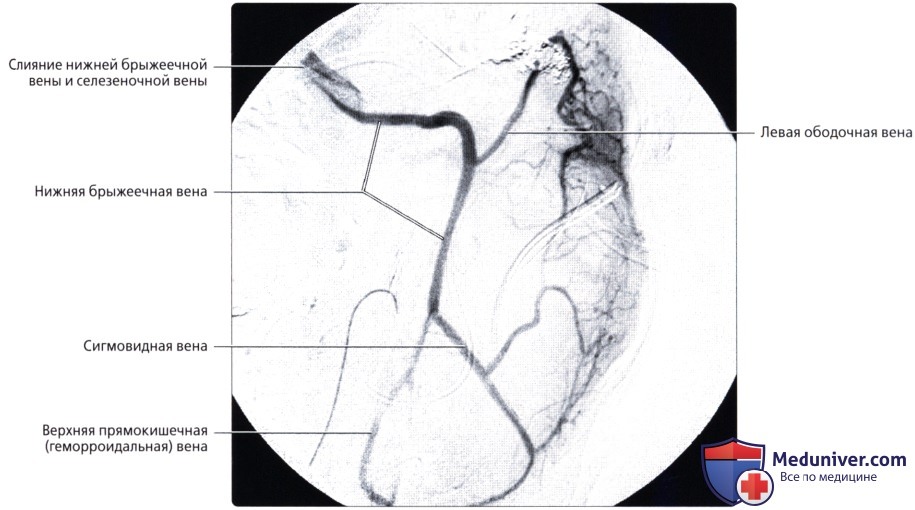
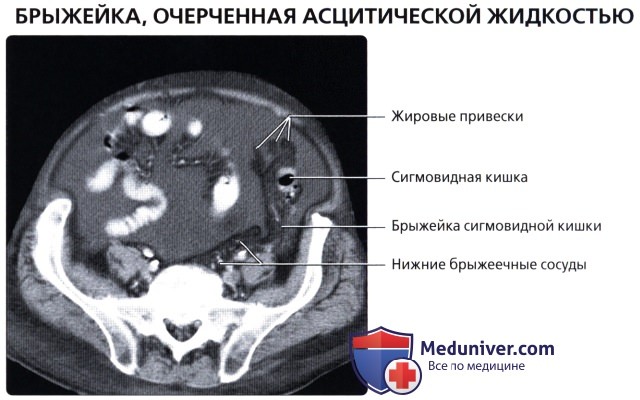
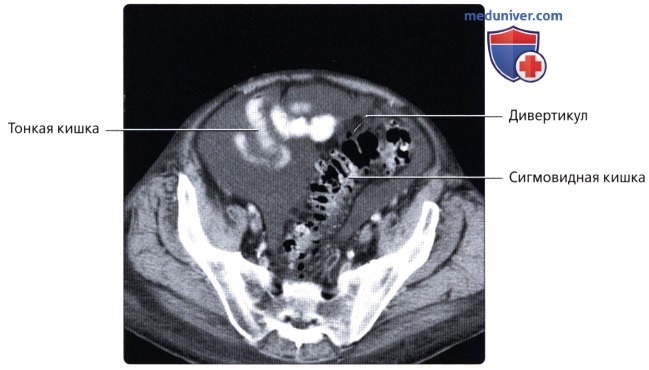
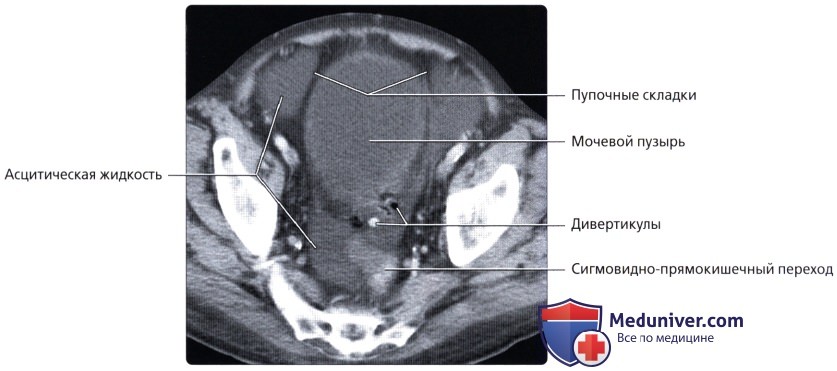
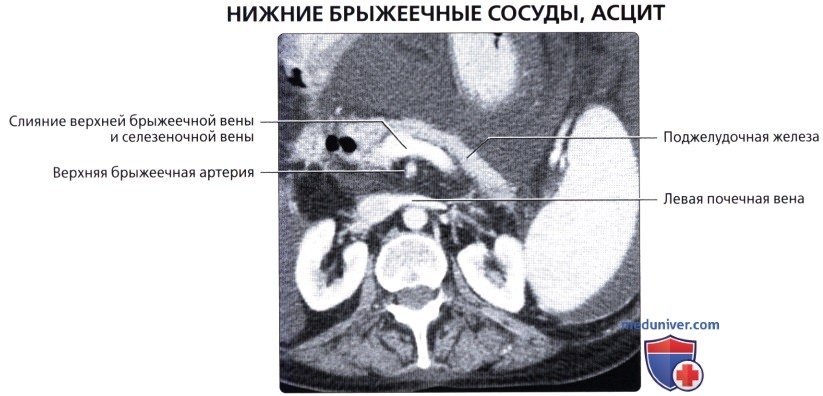
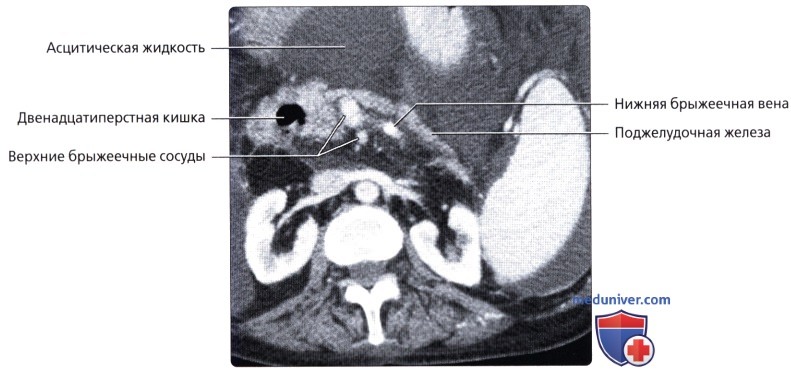
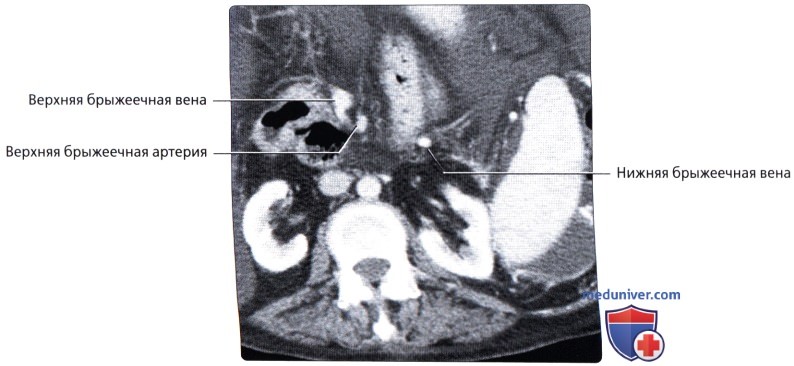
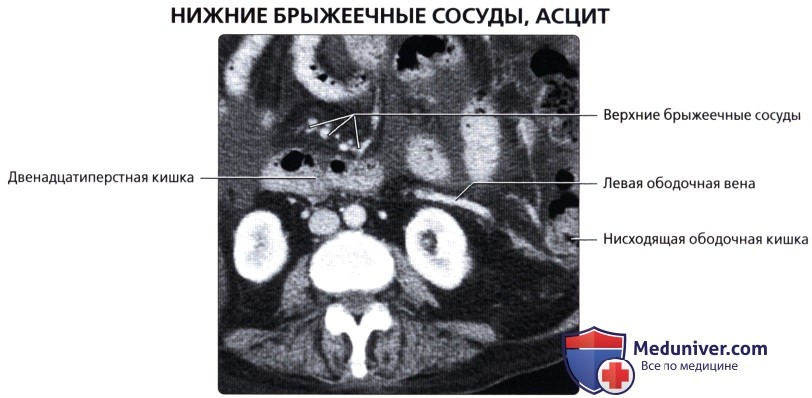
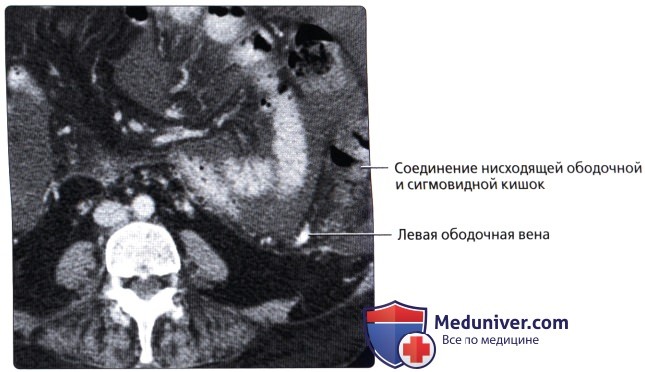
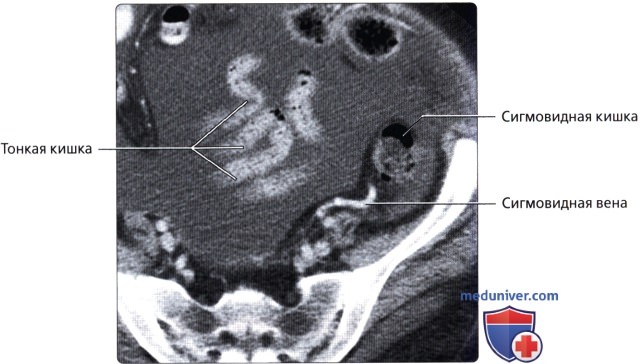
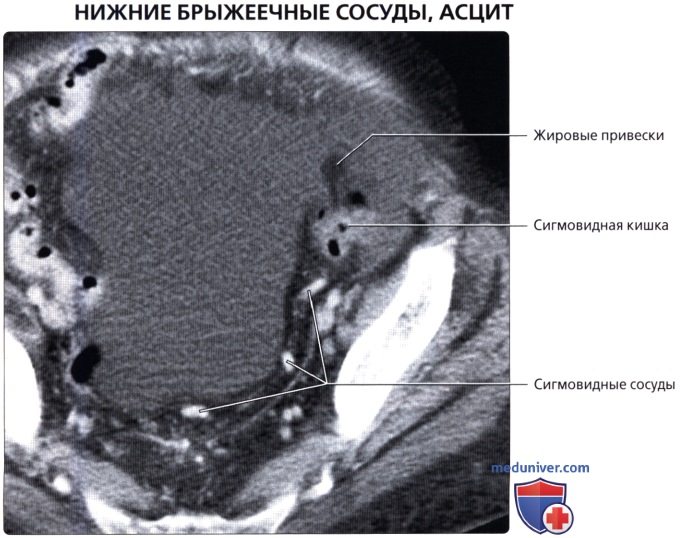
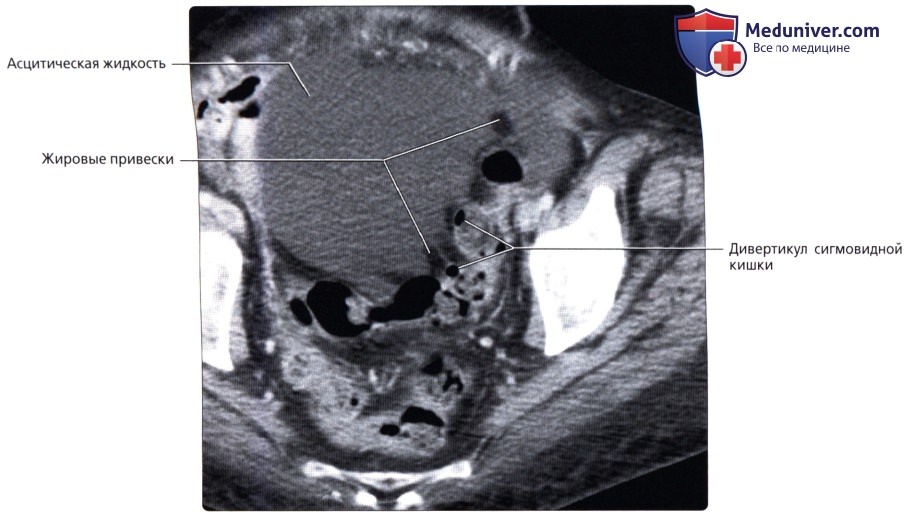
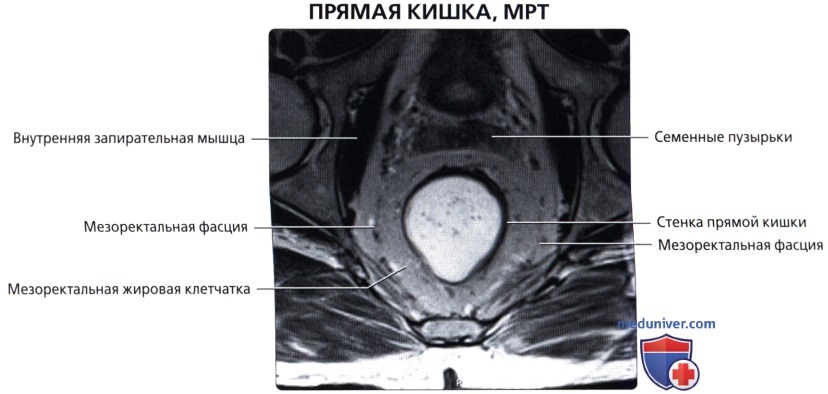
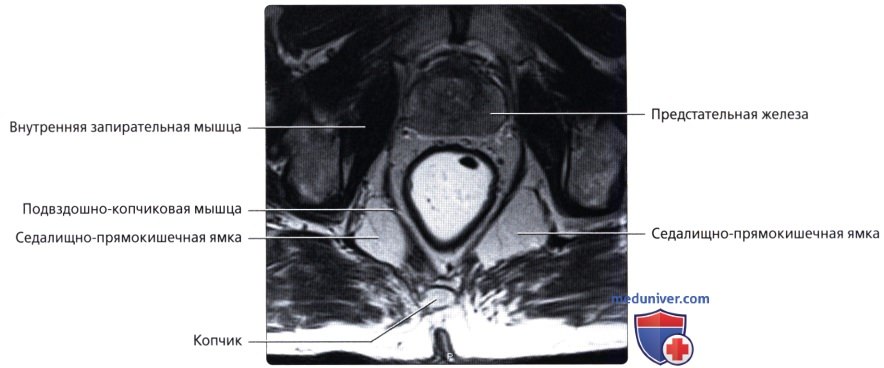
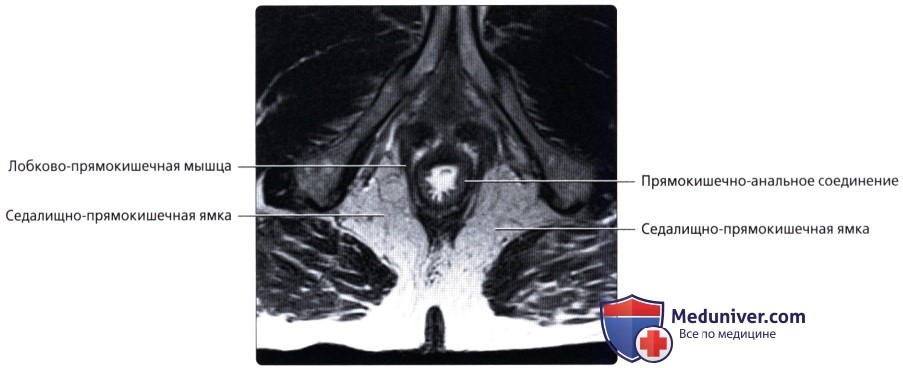
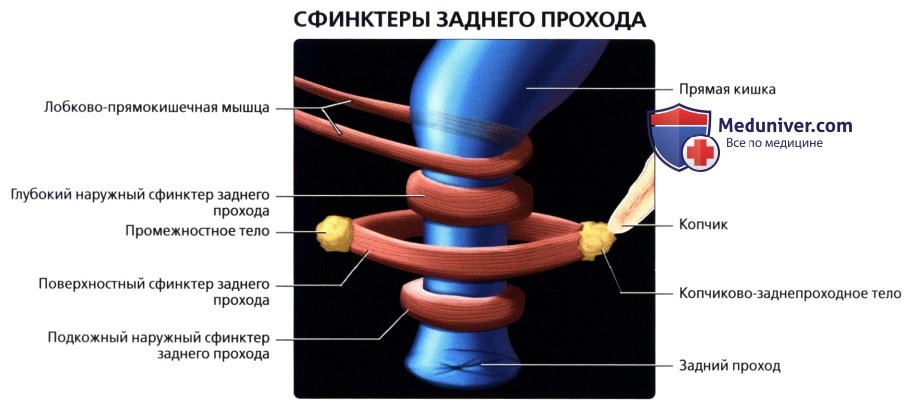

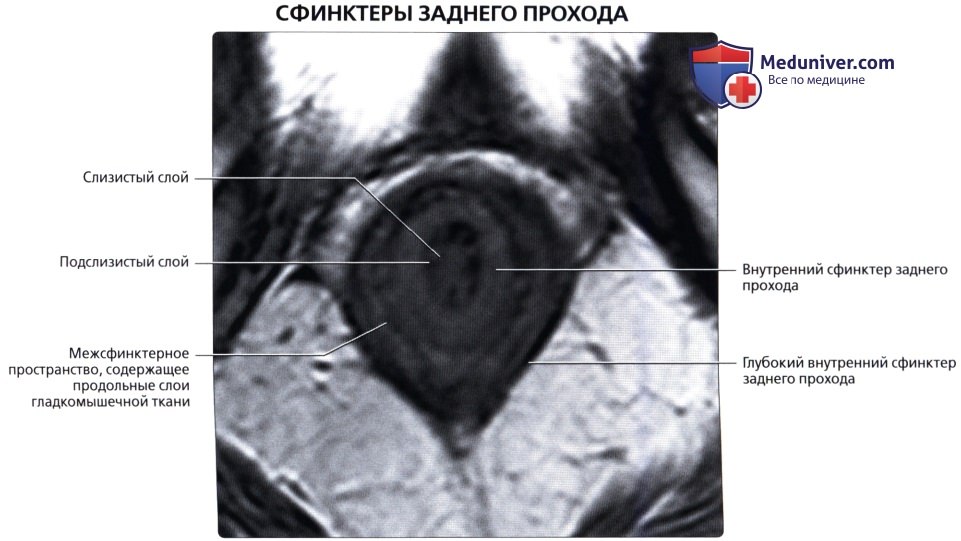
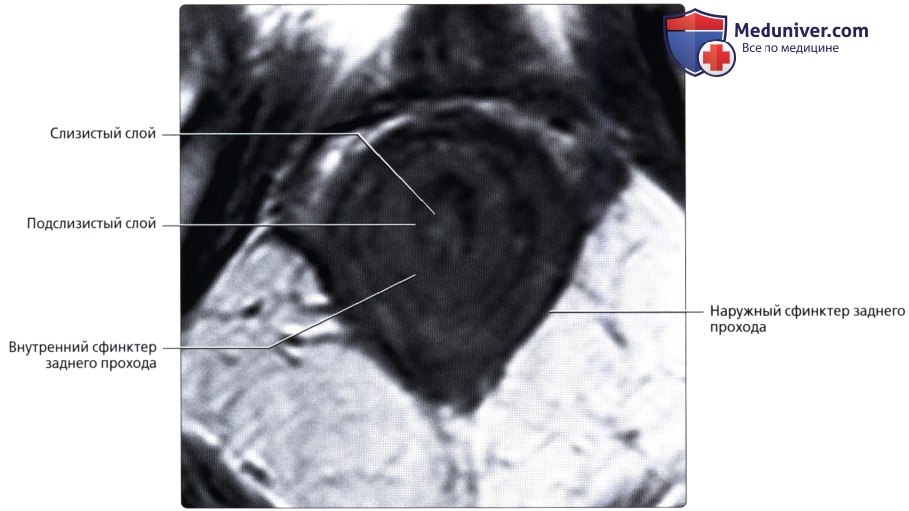
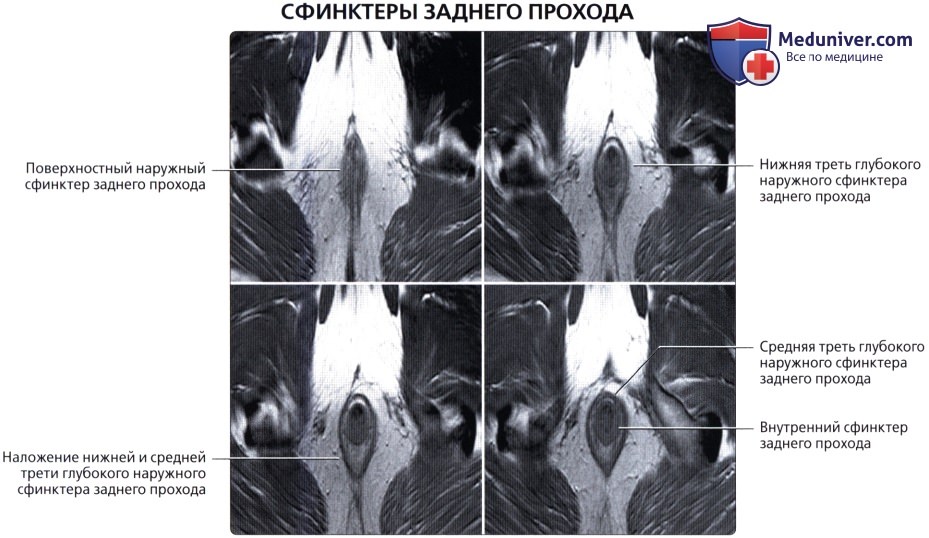
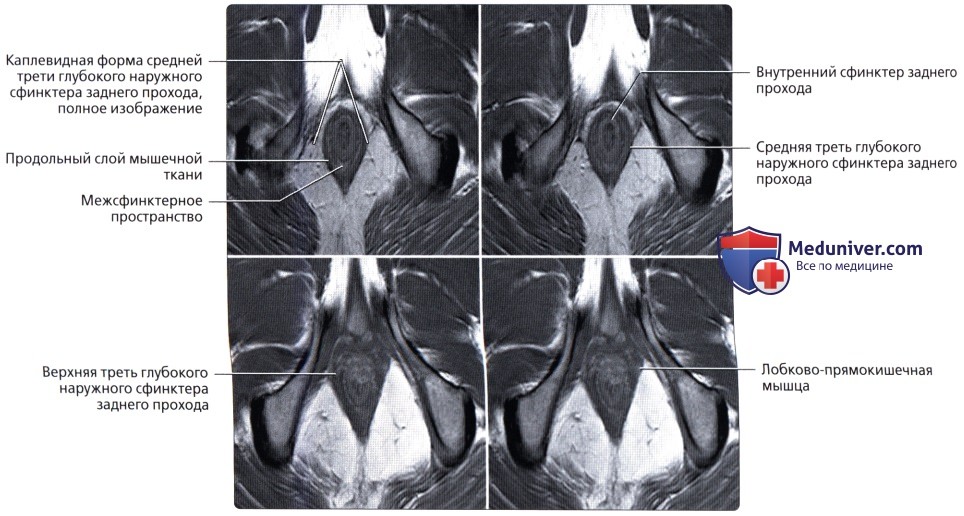
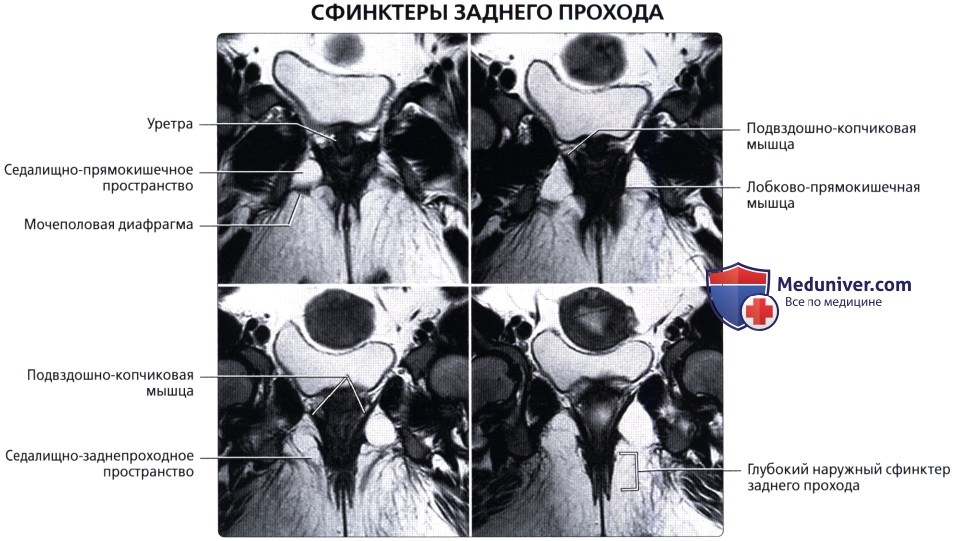
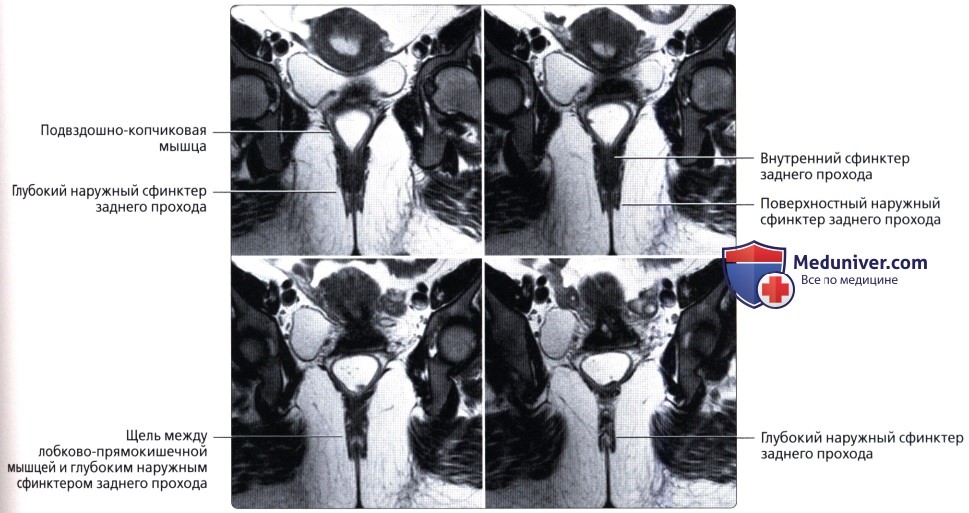
• Поперечно-ободочная кишка:
о Пересекает брюшную полость от восходящей ободочной кишки (у печеночного изгиба) до нисходящей ободочной кишки (у селезеночного изгиба), где совершает поворот вниз на 90°:
— Наиболее вариабельный отдел толстой кишки, поскольку может значительно изгибаться и опускаться до полости таза
— Поперечно-ободочная кишка расположена внутрибрюшинно
— Поперечно-ободочная кишка обладает собственной брыжейкой (брыжейка поперечно-ободочной кишки), в которой проходят сосуды, нервы и лимфатические сосуды
— Большой сальник свисает вниз с поперечно-ободочной кишки, желудочно-ободочная связка соединяет большую кривизну желудка и поперечно-ободочную кишку
о Артериальное кровоснабжение: средняя ободочная артерия (ветвь ВБА)
о Венозный отток: ВБВ
• Нисходящая ободочная кишка:
о Забрюшинный отдел левой половины толстой кишки, идущий от селезеночного изгиба вниз и поворачивается в медиальном направлении, переходя в сигмовидную кишку
о Артериальное кровоснабжение: левая ободочная артерия и верхняя сигмовидная артерия [ветви нижней брыжеечной артерии (НБА)]
о Венозный отток: нижняя брыжеечная вена (НБВ)
• Сигмовидная кишка:
о Подвижный S-образный внутрибрюшинный отдел левой половины толстой кишки:
— Достаточно вариабельные по длине, растяжимости и локализации
— Обладает собственной длинной брыжейкой (брыжейка сигмовидной кишки)
о Артериальное кровоснабжение: сигмовидные артерии (ветви НБА)
о Венозный отток: НБВ
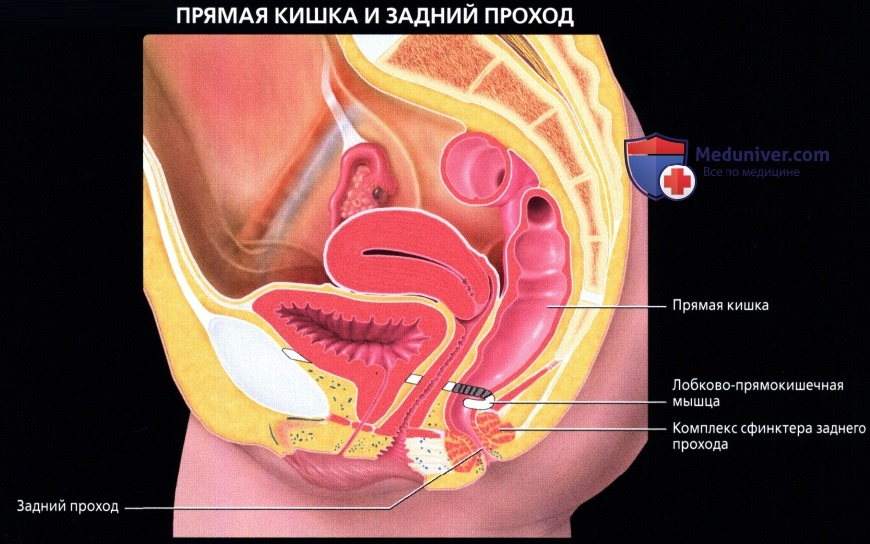
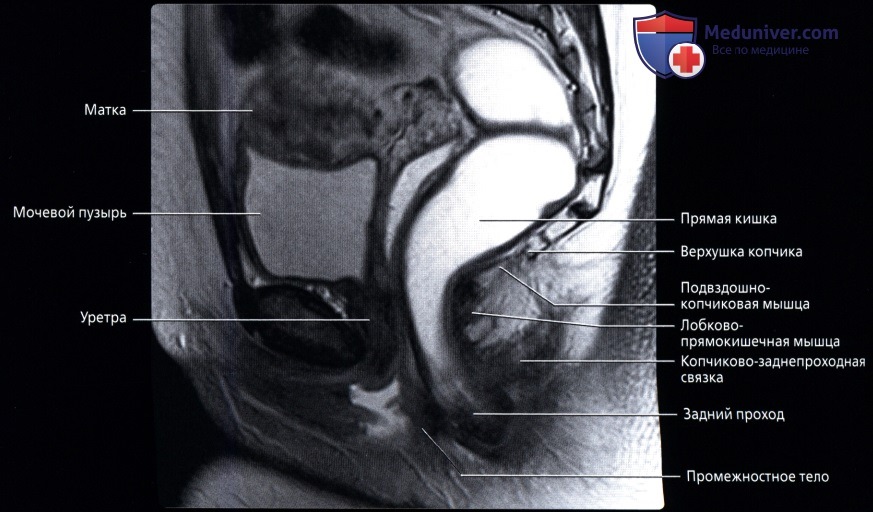
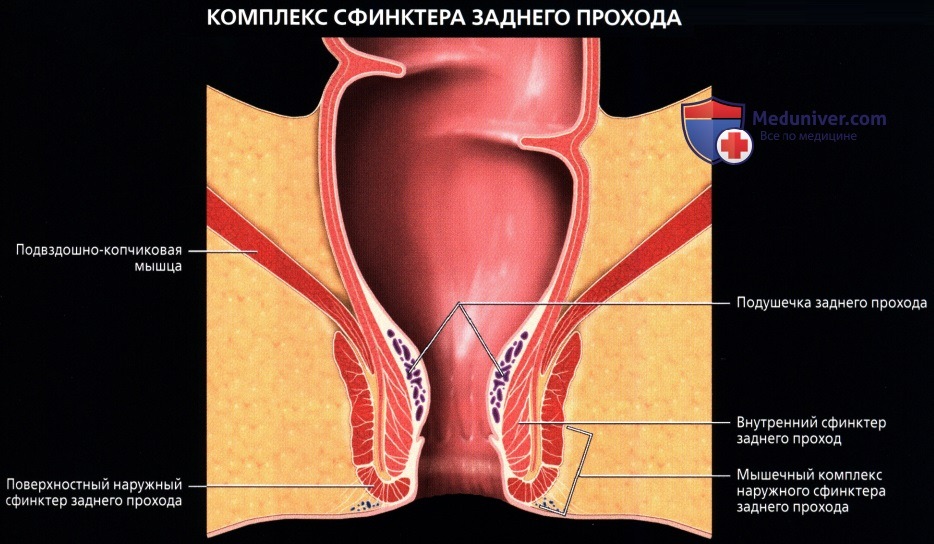
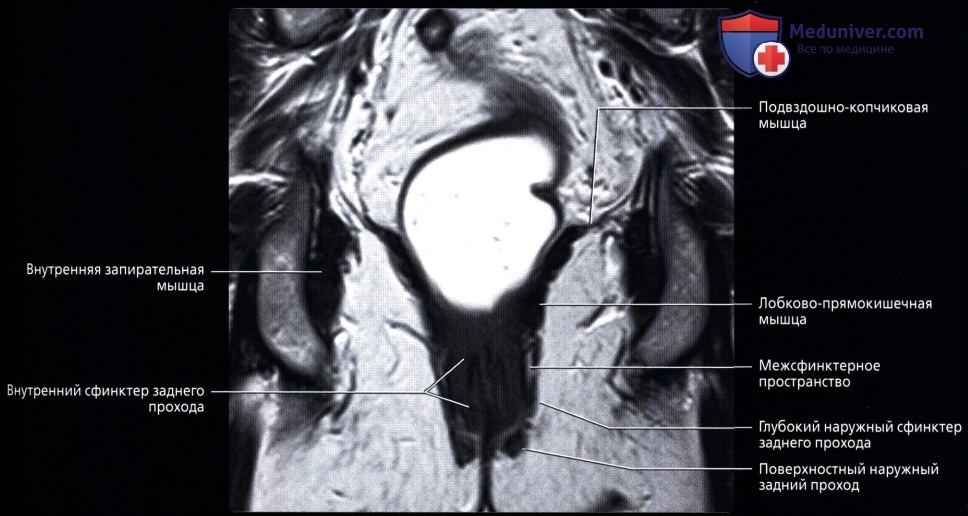
• Прямая кишка:
о Последние 15-20 см толстой кишки, идущие от сигмовидно-прямокишечного перехода (расположение варьирует, но обычно начинается на уровне S3) до анального прохода:
— Разделена натри отдела: нижняя 1/3 (7-10 см от края ануса), средняя 1/3 (4-5 см в длину) и верхняя 1/3 (последние 4-5 см)
— Расположена во внебрюшинном отделе полости таза и окружена околопрямокишечной жировой тканью («брыжейка прямой кишки»), ограниченной среднепрямокишечной фасцией:
Под среднепрямокишечной фасцией понимают «кольцевой край резекции», используемый при полном удалении среднего отдела прямой кишки при раке прямой кишки (ключевой признак при стадировании рака прямой кишки по данным МРТ)
— Верхняя 1/3 спереди и сбоку покрыта брюшиной, в то время как средняя 1/3 покрыта брюшиной только спереди; нижняя 1/3 не покрыта брюшиной:
Складки брюшины образуют позадипузырный карман у мужчин и позадиматочный карман (Дугласа) у женщин, оба являются самыми нижними углублениями брюшины
Лишь верхняя 1/3 прямой кишки расположена внутрибрюшинно
— Имеет несколько прямокишечных складок (клапанов), схожих с полулунными складками толстой кишки
— Имеет продолжающийся слой продольных мышц, а не тяжи (обособленные полосы мышечной ткани), встречающиеся в проксимальных отделах толстой кишки
о Дистальный отдел прямой кишки расширяется и накапливает каловые массы перед дефекацией («ампула» прямой кишки)
о Артериальное кровоснабжение: кровоснабжение брыжейки и органа осуществляется через верхнюю прямокишечную артерию (конечная ветвь НБА), среднюю прямокишечную артерию (ветвь нижней подвздошной артерии) и нижнюю прямокишечную артерию (ветвь внутренней срамной артерии от внутренней подвздошной артерии)
о Венозный отток: верхняя прямокишечная вена (отток в систему воротной вены), средняя прямокишечная вена (отток от органа) и нижняя прямокишечная вена (отток от органа)
о Иннервация:
— Симпатическая иннервация через поясничные внутренностные нервы и верхние/нижние подчревные сплетения
— Парасимпатическая иннервация через тазовые внутренностные нервы и нижние подчревные сплетения
о Лимофоотток: околопрямокишечные лимфатические узлы осуществляют отток лимфы в нижние брыжеечные лимфатические узлы и внутренние подвздошные лимфатические узлы
• Боковые каналы брюшной полости:
о Правый и левый боковые каналы являются частью брюшинной полости и проходят чуть латеральнее правой и левой половин толстой кишки и достигают полости таза
о Служат путем проникновения инфекции или воспалительных нарушений (включая начинающиеся в правой/левой половинах толстой кишки) из верхнего отдела брюшной полости в полость таза
о Правый боковой канал начинается у печеночного изгиба и достигает полости таза:
— Сообщается с правым подпеченочным и поддиафрагмальным пространствами
о Левый боковой канал начинается от селезеночного изгиба и достигает полости таза:
— Отделен от левого поддиафрагмального пространства диафрагмально-ободочной связкой
в) Строение стенки:
• Слизистый, подслизистый, двойной мышечный, серозный (у внутрибрюшинных отделов) и подслизистый (адвентициальная оболочка внебрюшинных отделов)
• Продольный мышечный слой не однородный (в отличие от тонкой кишки), а разделен на полосы (кроме прямой кишки)
• В отличие от тонкой кишки, слизистая оболочка толстой кишки не покрыта ворсинами
• Подслизистый слой содержит множество обособленных лимфатических бляшек, которые могут наблюдаться в виде едва заметных узелков размерами 3-4 мм при исследовании с двойным контрастированием с бариевой клизмой
• Ленты ободочной кишки: три утолщенных плоских ленты гладкомышечной ткани, составляющих внешний продольный гладкомышечный слой
• Гаустры: мешотчатые структуры толстой кишки, образованные сокращением лент ободочной кишки и разделенные полулунными складками
• Полулунные складки (plicae semilunares):
о Борозды между гаустрами, состоящие из слизистого, подслизистого и циркулярного мышечного слоя (в складках тонкой кишки мышечный слой отсутствует)
• Жировые (сальниковые) привески (или отростки):
о Карманы жировой ткани в подсерозном слое, отходящие от поверхности толстой кишки
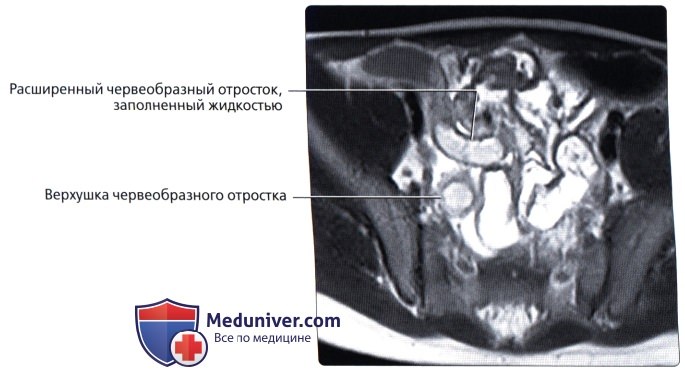
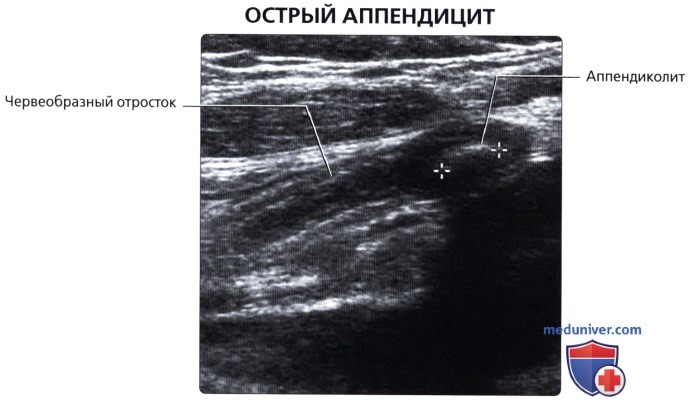
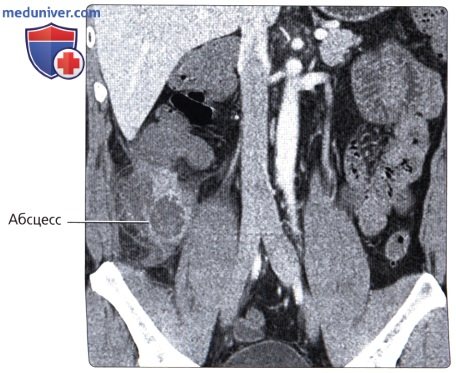
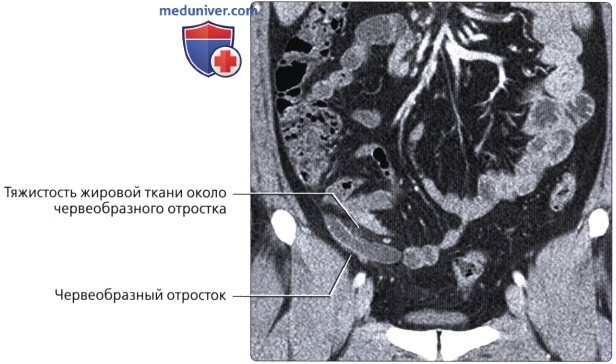
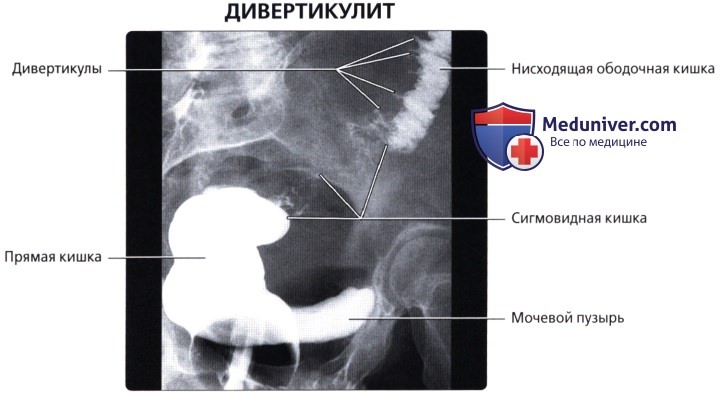
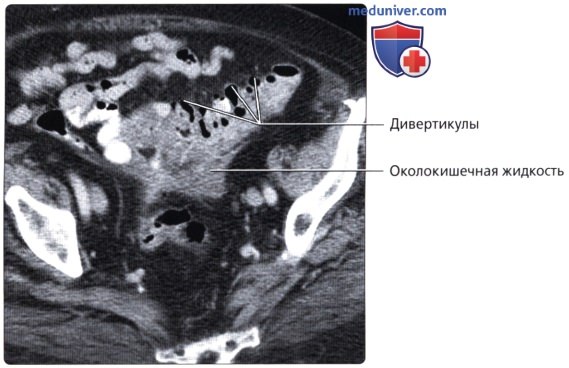
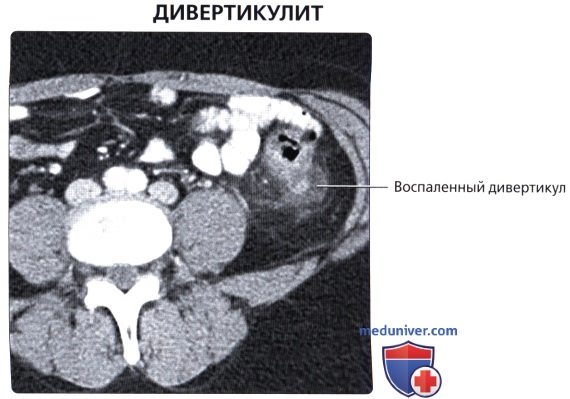
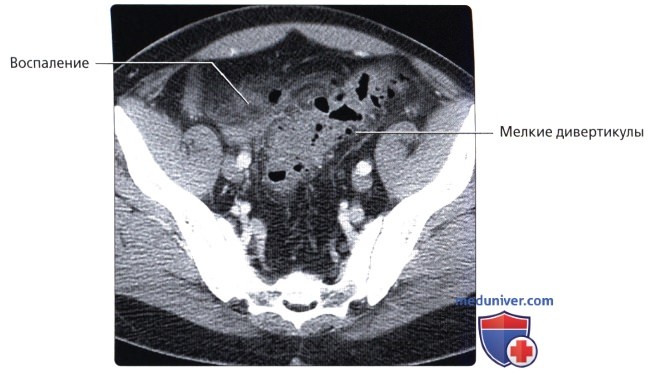
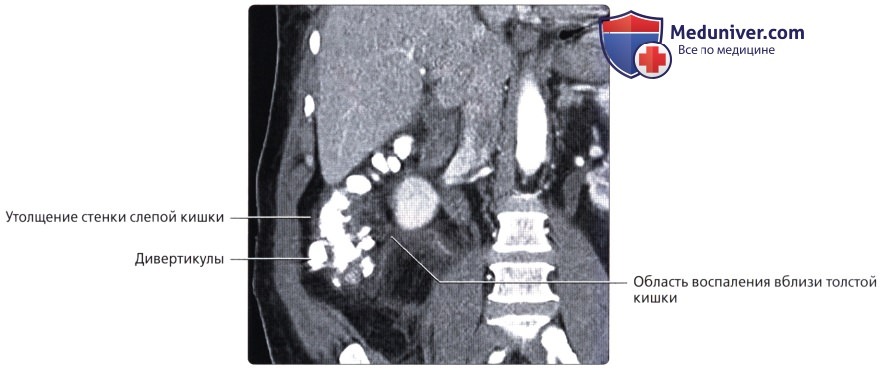
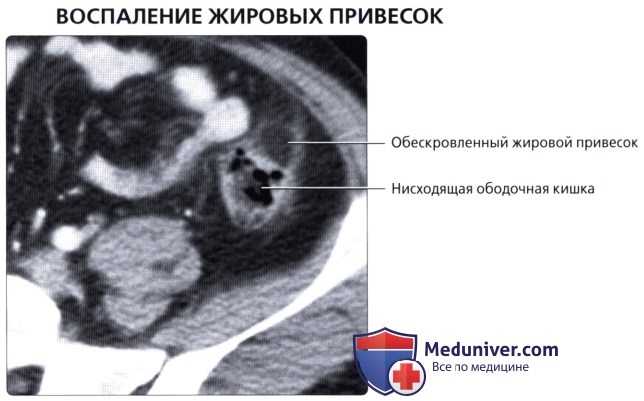
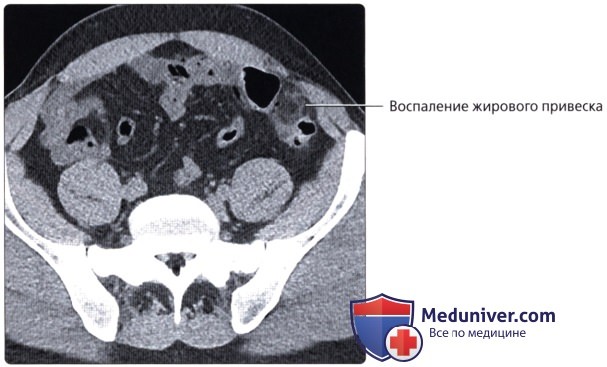
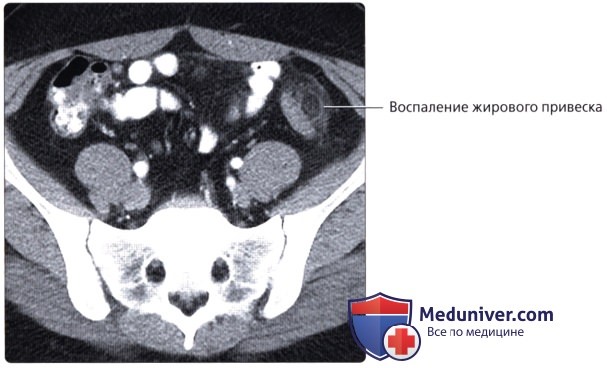
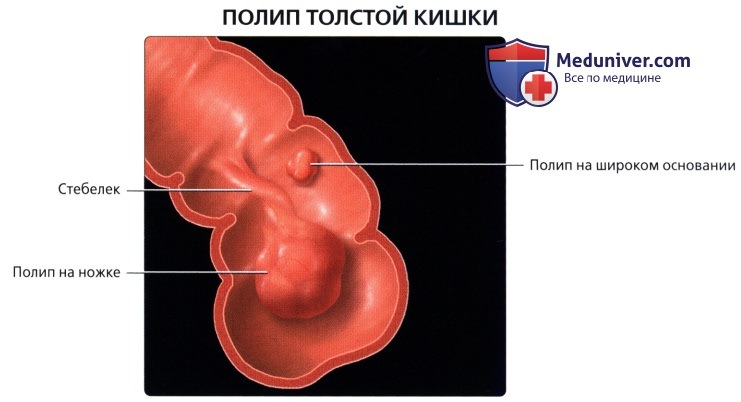
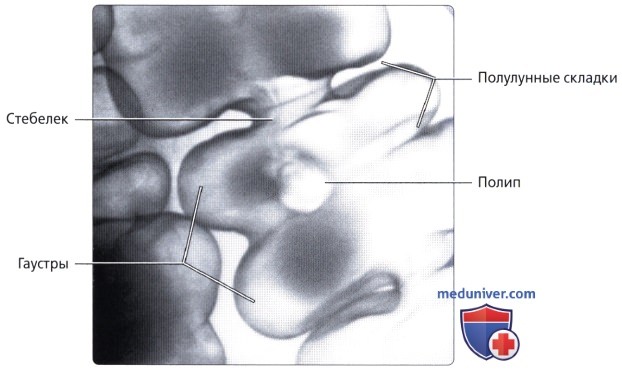
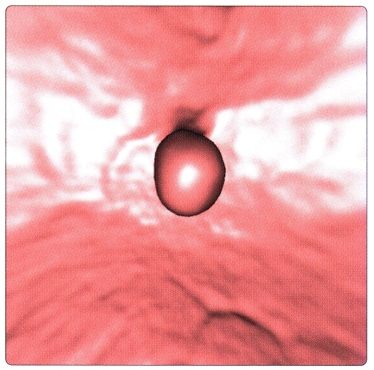
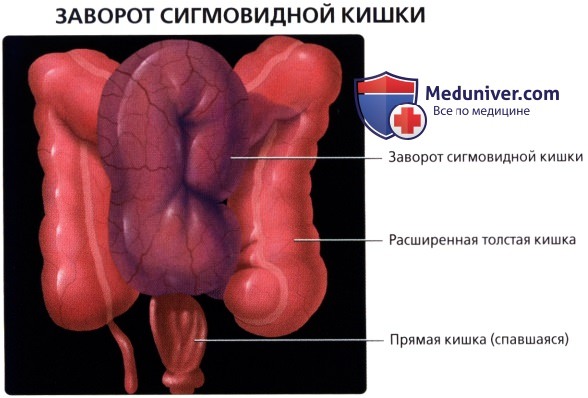
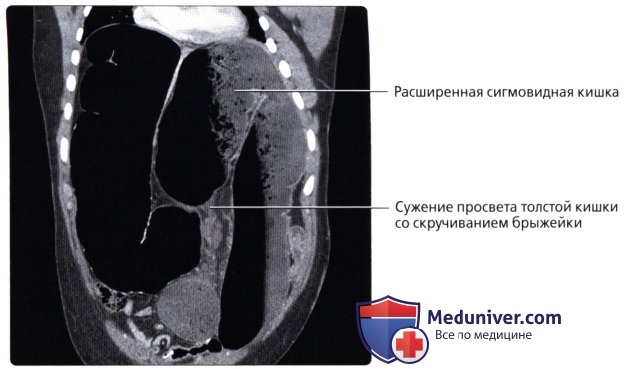
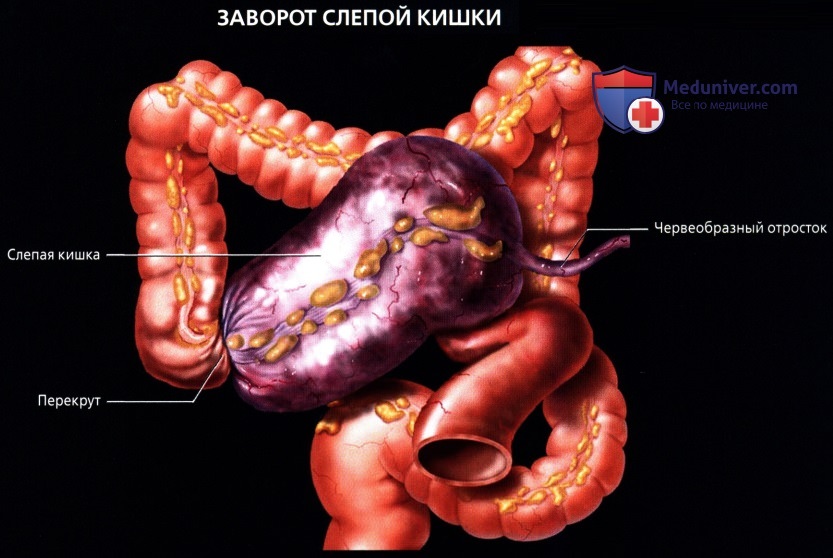
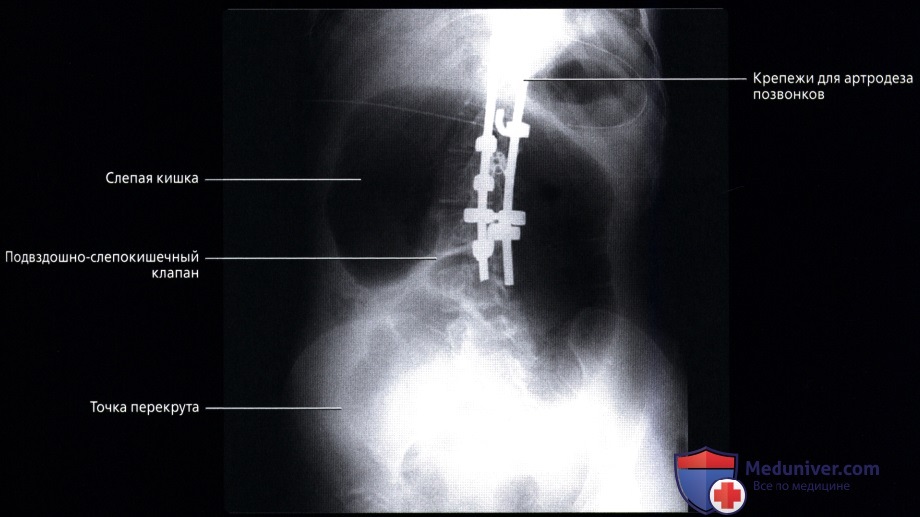
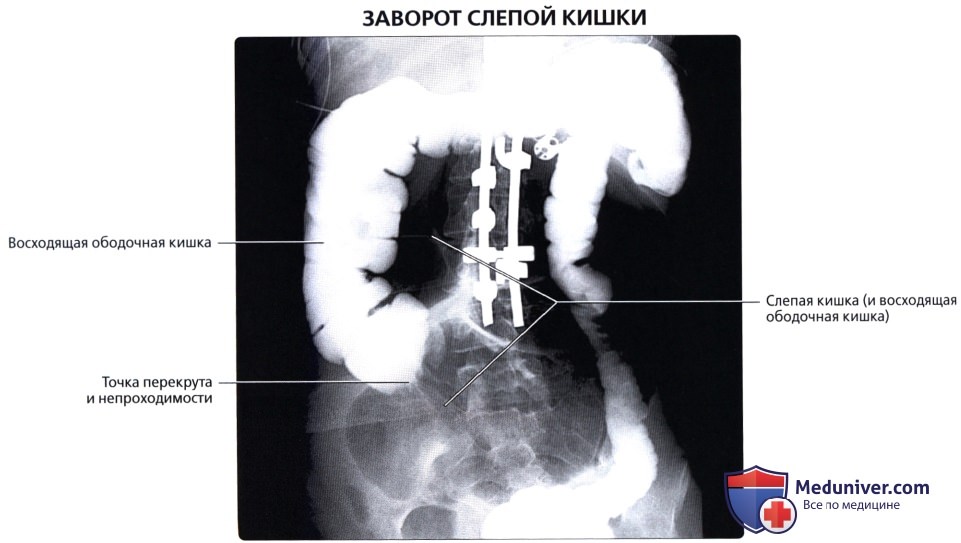
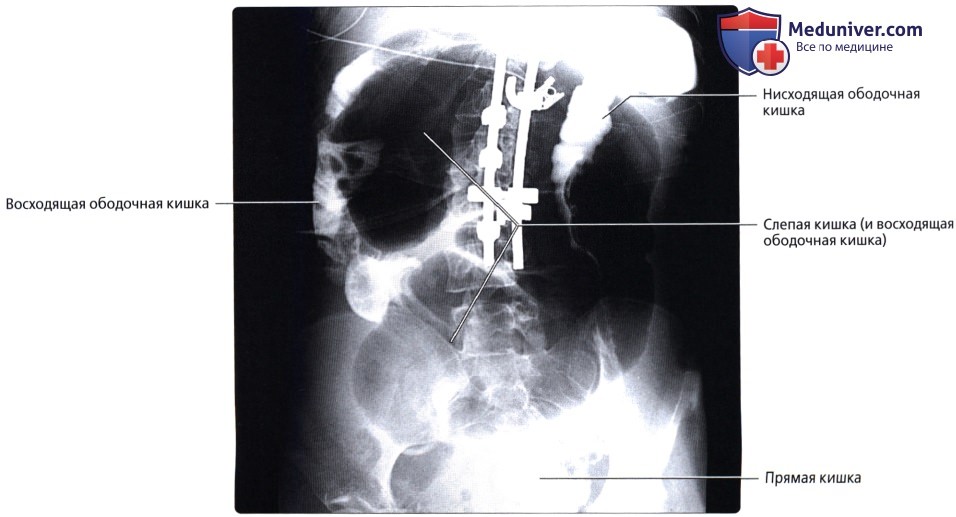
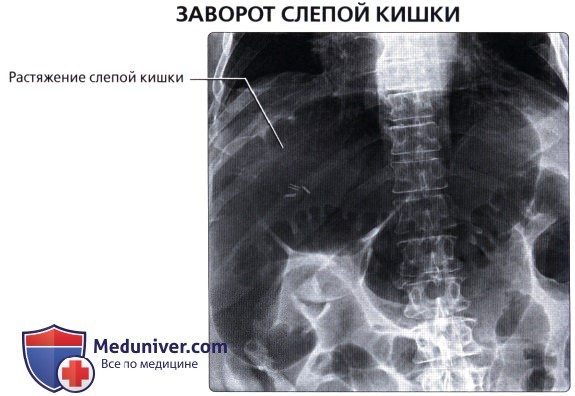
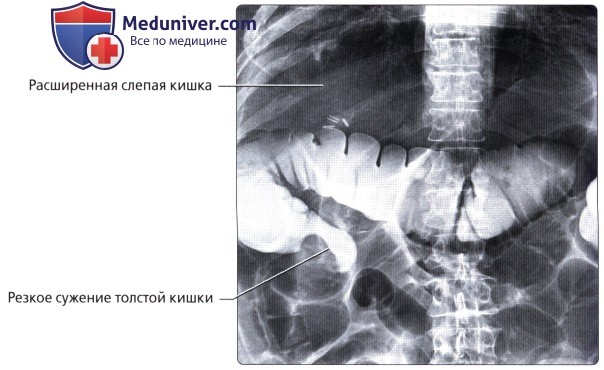
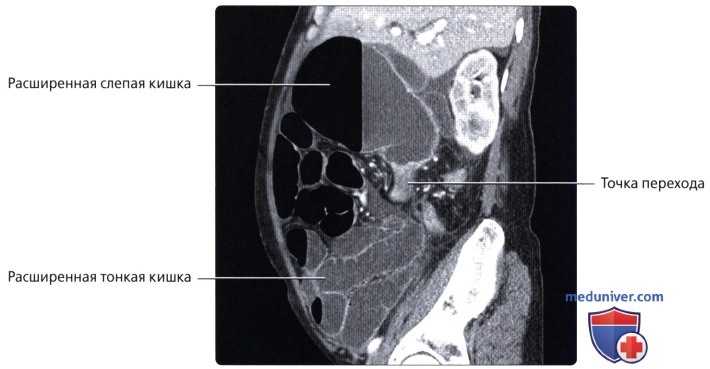
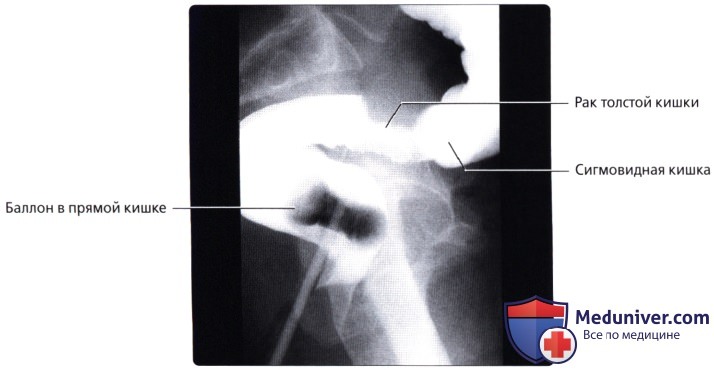
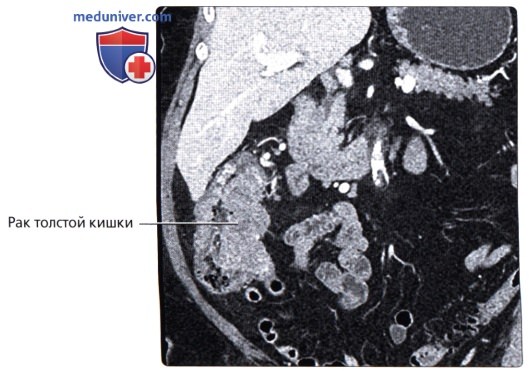
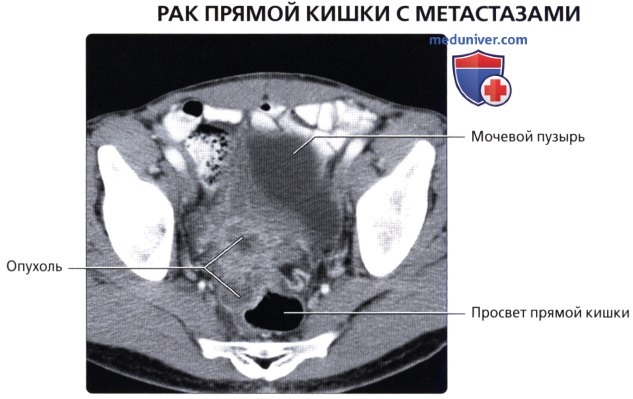
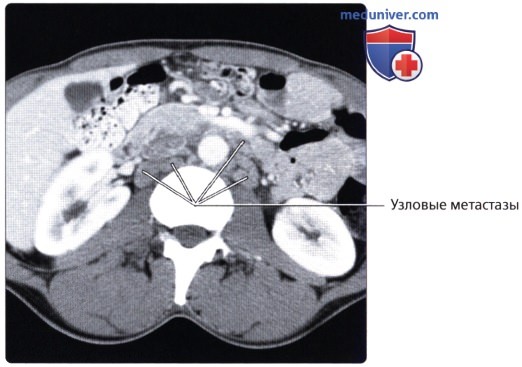
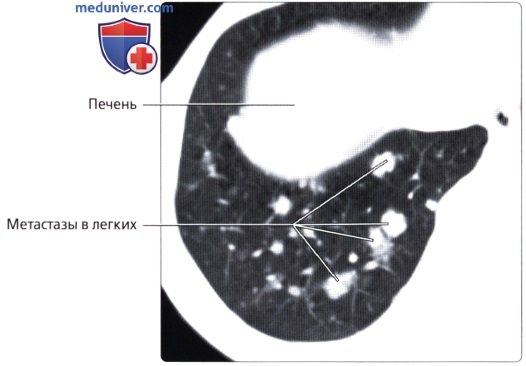
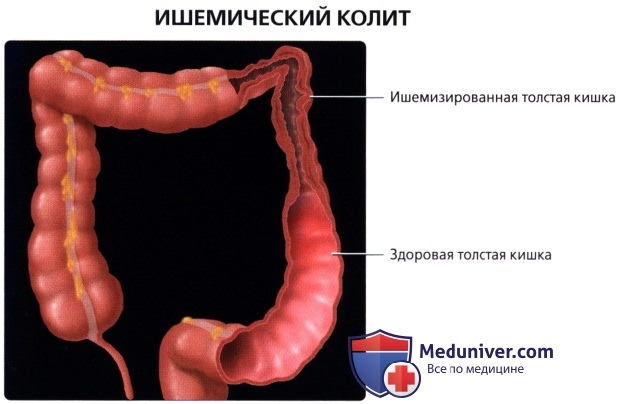
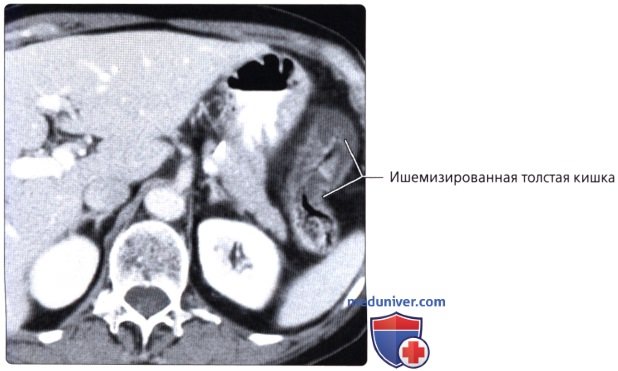
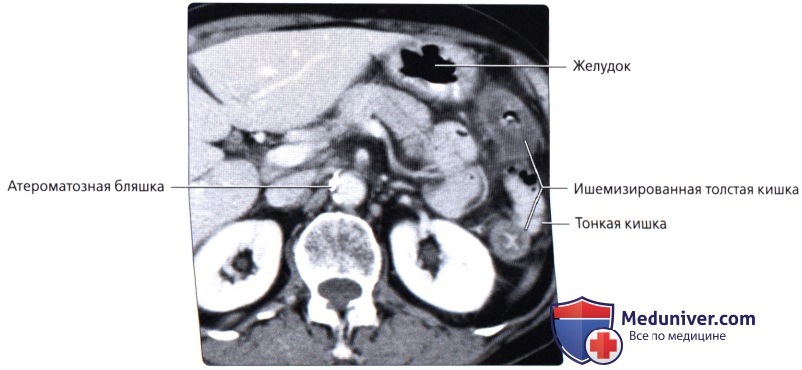
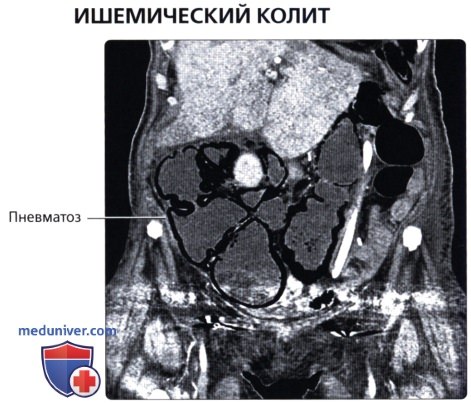
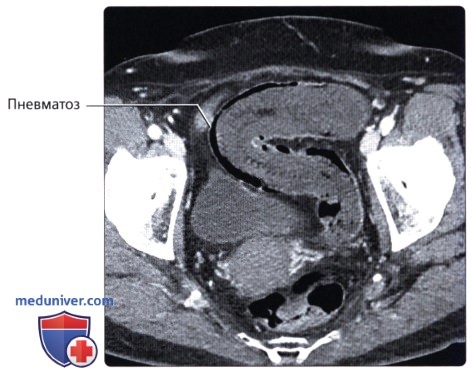
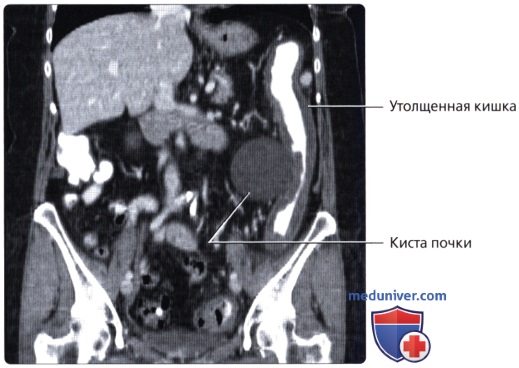
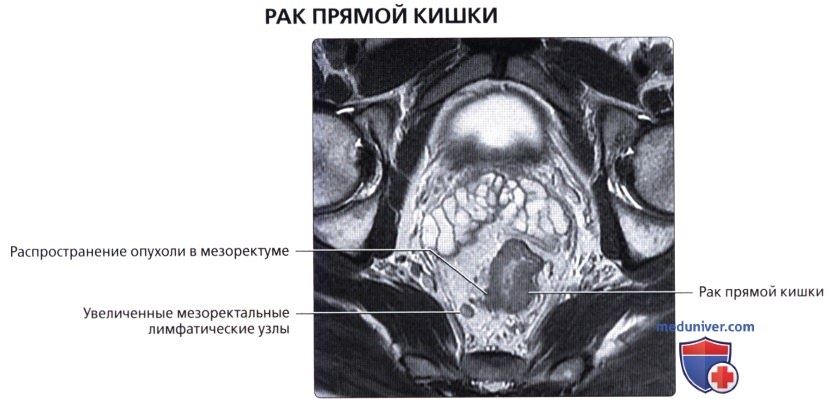
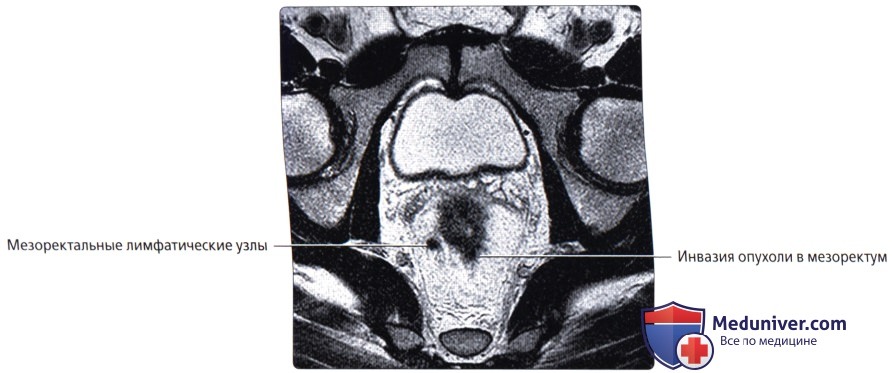
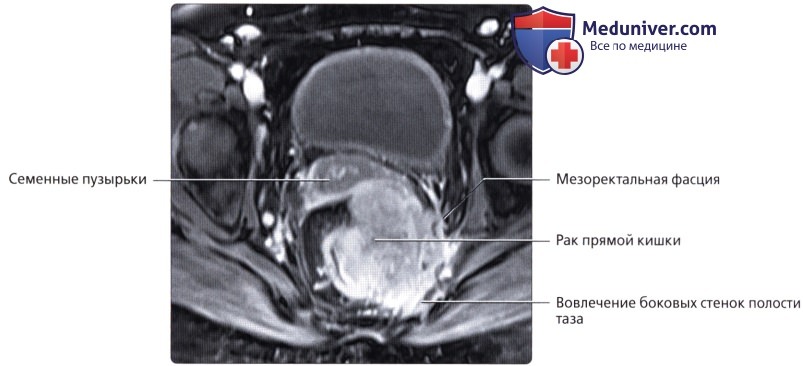
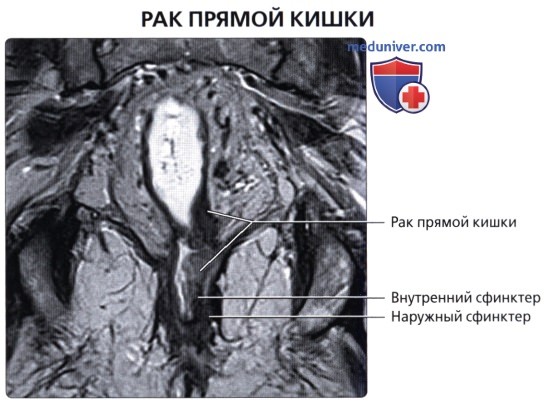
|
МРТ, Т2-ВИ, аксиальный срез: циркулярное узловое утолщение прямой кишки, что соответствует первичному раку прямой кишки. Опухоль прорастает в прилегающую мезоректальную жировую ткань в нескольких местах, имеются признаки прорастания наружу с вовлечением мезоректальной фасции—ключевой признак для определения стадии рака прямой кишки по данным МРТ. МРТ, Т2-ВИ, аксиальный срез: полиповидное объемное образование в нижнем отделе прямой кишки, четко отграниченное от прилежащей стенки прямой кишки, гипоинтенсивной на Т2-ВИ. В этом случае признаков инвазии мезоректальной жировой ткани опухолью не наблюдается.
г) Клинические особенности патологии толстой кишки:
• Воспаление червеобразного отростка:
о Возникает при непроходимости просвета червеобразного отростка, приводящего к его воспалению
о Увеличенный воспаленный червеобразный отросток с толстой гиперемированной стенкой и тяжистостью жировой ткани вблизи червеобразного отростка на КТ
• Дивертикулез:
о Во всех отделах толстой кишки кроме прямой кишки могут образовываться дивертикулы (наиболее часто в сигмовидной кишке):
— Дивертикулы выпячиваются через слабые точки толстой кишки, в которых питающие артерии проникают через мышечный слой
о Возможно прободение дивертикулов, что приводит к воспалению толстой кишки (дивертикулит)
• Воспаление жировых подвесок:
о Отростки толстой кишки могут перекручиваться с нарушением кровоснабжения, что приводит к развитию клинической картины, имитирующей дивертикулит
• Заворот толстой кишки:
о Брыжейка сигмовидной кишки может иметь большую длину и узкое основание, прикрепленное к задней стенке брюшной полости:
— Предрасполагает к завороту (закручиванию) толстой кишки с часто возникающей непроходимостью просвета и сжатию сосудов, что может приводить к ишемии и прободению
о Слепая кишка также может иметь длинную брыжейку, что предрасполагает к завороту, непроходимости и ишемии («заворот слепой кишки»)
• Рак прямой кишки:
о Отток крови в нижнюю полую и воротную вены позволяет метастазам проникать в органы (легкие, кости и т. д.) до проникновения в печень (в то время как при опухолях других отделов толстой кишки в первую наблюдается метастатическое поражение печени)
о МРТ является ценным методом визуализации при стадировании рака прямой кишки
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 21.4.2020