Псевдоэксфолиативный синдром как фактор риска развития синдрома «сухого глаза»
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Цель работы: оценить влияние псевдоэксфолиативного синдрома (ПЭС) на развитие и клиническое течение синдрома «сухого глаза» (ССГ).
Материал и методы: в рамках поперечного исследования «случай – контроль» обследовано 120 пациентов (240 глаз) с ПЭС и 120 лиц (240 глаз) без признаков ПЭС (сопоставимая по возрастно-половой структуре контрольная группа). Диагноз ПЭС устанавливался при наличии псевдоэксфолиативных отложений по зрачковому краю радужки и/или на передней капсуле хрусталика (в условиях максимально достижимого медикаментозного мидриаза). Функциональные методы диагностики ССГ включали определение времени разрыва слезной пленки (ВРСП) и величины суммарной слезопродукции (тест Ширмера I).
Результаты: установлено снижение показателей ВРСП и теста Ширмера I в группе пациентов с ПЭС в сравнении с контрольной группой. Среднее значение ВРСП у лиц с ПЭС составило 7,93±2,14 с, в контрольной группе – 10,37±3,0 с (p Для цитирования: Брежнев А.Ю., Баранов В.И., Петров С.Ю. Псевдоэксфолиативный синдром как фактор риска развития синдрома «сухого глаза» // РМЖ. Клиническая офтальмология. 2016. № 1. С. 30–34.
Для цитирования: Брежнев А.Ю., Баранов В.И., Петров С.Ю. Псевдоэксфолиативный синдром как фактор риска развития синдрома «сухого глаза». РМЖ. Клиническая офтальмология. 2016;17(1):30-34.
1 Kursk State Medical University, Kursk, Russia
2 The Scientific Research Institute of Eye Diseases, Moscow, Russia
Статья посвящена псевдоэксфолиативному синдрому как фактору риска развития синдрома «сухого глаза»
Введение
В последние годы вопросы диагностики, профилактики и лечения синдрома «сухого глаза» (ССГ) приобретают все большую актуальность. В настоящее время это состояние вышло за рамки отдельной нозологической формы, распространенность ССГ составляет среди общей популяции 35% [1], а среди пациентов офтальмологического профиля – 45%, увеличиваясь с возрастом [2]. Определен спектр основных заболеваний глаз, имеющих тесную патогенетическую связь с ССГ, не ослабевает значимость общих расстройств организма, нередко сопровождающихся его развитием. Однако наряду с общеизвестными нозологическими формами ССГ осложняется еще целый ряд заболеваний органа зрения, традиционно не учитывающихся практикующими офтальмологами.
Псевдоэксфолиативный синдром (ПЭС), представляющий собой системную патологию с преимущественным поражением органа зрения, характеризуется избыточной продукцией и накоплением в различных структурах глаза патологического экстрацеллюлярного материала [3]. Псевдоэксфолиативные отложения обнаружены и в поверхностных тканях глаз, изменения которых нередко ассоциированы с развитием ССГ [4]. Опубликован ряд исследований, касающихся изменений функциональных и морфологических показателей прероговичной слезной пленки у пациентов с ПЭС [5–7], однако их единичный характер, наряду с высокой распространенностью ПЭС в Центральной России [8] и клинической значимостью ПЭС и ССГ, обусловливают необходимость дальнейшего углубленного изучения этого вопроса.
Цель исследования
Оценить влияние ПЭС на развитие и клиническое течение ССГ.
Материал и методы
В рамках поперечного исследования «случай – контроль» обследовано 120 пациентов (240 глаз) с ПЭС различной степени выраженности, составивших основную группу, и 120 лиц (240 глаз) без признаков ПЭС (контрольная группа). Основная и контрольная группы были сопоставимы по возрастно-половой структуре (табл. 1).
Выборка формировалась сплошным методом по мере госпитализации больных для планового хирургического лечения катаракты в профильные отделения. Критериями исключения являлись: глаукома, любые операции и травмы глаз в анамнезе, патологические процессы органа зрения, затрудняющие диагностику ПЭС (воспалительные заболевания сосудистого тракта, изменения роговицы и т. п.), общие заболевания (аутоиммунные, сахарный диабет), а также местное и общее использование медикаментозных средств, способных вызвать снижение стабильности слезной пленки и угнетение слезопродукции.
Всем пациентам проводилось стандартное офтальмологическое обследование, включавшее визометрию, биомикроскопию, тонометрию по Маклакову, офтальмоскопию. Диагноз ПЭС устанавливался при наличии псевдоэксфолиативных отложений по зрачковому краю радужки и/или на передней капсуле хрусталика (в условиях максимально достижимого медикаментозного мидриаза). Степень выраженности ПЭС оценивали по классификации Е.Б. Ерошевской (1997). Функциональные методы диагностики ССГ включали определение времени разрыва слезной пленки (ВРСП) (проба Норна) и величины суммарной слезопродукции (тест Ширмера I с использованием тест-полосок фирмы Bausсh & Lomb, Германия).
Статистическая обработка данных осуществлялась с использованием пакета прикладных программ Statistica 8.0 (StatSoftInc., США). Анализ выборок на соответствие закону нормального распределения проверяли критерием Колмогорова – Смирнова. Результаты представлены в таблицах в виде медианы (Me), верхнего и нижнего квартилей (Q25%; Q75%), а также в формате М±σ (где М – среднее значение, σ – стандартное отклонение среднего значения), что позволило сопоставить полученные данные с данными ранее опубликованных исследований. Выборки не подчинялись закону нормального распределения на уровне значимости p 2 (метод Пирсона), при анализе взаимосвязи между признаками использовали непараметрический ранговый r-коэффициент корреляции Спирмена. Критический уровень значимости при проверке статистических гипотез принимался равным 2 =22,428) (рис. 1).
С увеличением возраста исследуемых наблюдалась тенденция к уменьшению ВРСП как в основной, так и в контрольной группе (коэффициент корреляции r=0,557 и r=0,502 соответственно; p Литература
Псевдоэксфолиативный синдром
Автор:

Синдром характеризуется дегенеративными изменениями радужной оболочки и цилиарного тела, снижением прочности цинновой связки, нарушением гидродинамики глаза, усиленной пигментацией угла передней камеры, а на поздних стадиях процесса и помутнением хрусталика.
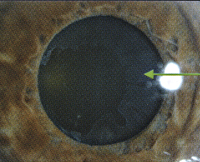
На задней поверхности роговицы, псевдоэксфолиативные отложения имеют вид светловато-серых комочков, которые по структуре своей напоминают пепел либо войлок. На радужке (передней и задней ее поверхности) они обнаруживаются в виде серых комочков, хлопьев или щеточек, а на поверхности цилиарного тела – кустиками, высота которых достигает 90 мкм. В проекции угла передней камеры, серые комочки псевдоэксфолиативных отложений, а также отложения пигментного эпителия становятся одним из проявлений деструктивных изменений трабекулярной ткани и причиной сужения межтрабекулярных щелей. При этом, в шлеммовом канале подобные отложения не образуются. На поверхности передней капсулы хрусталика в зоне зрачка и в преэкваториальной зоне, псевдоэксфолиативные отложения чаще представляют собой серые пленки, края которых нередко отслаиваются и закручиваются в сторону хрусталиковой периферии. Из-за пленчатого характера таких образований некоторые специалисты принимали их за отслойку дегенеративно измененной хрусталиковой капсулы и называли эксфолиациями.
При выполнении электронно-микроскопического исследования псевдоэксфолиации предстают в виде нежных фибрилл, с гранулярной структурой. Гистохимическое исследование этих отложений показывает, что они представляют собой нейтральные мукополисахариды.
По мнению некоторых исследователей, причинами возникновения таких отложений могут быть: дистрофии сосудистой оболочки глаза; нарушения процессов полимеризации с выпадением гиалуроновой кислоты, перенасыщающей влагу глаза; патологические изменения межуточной ткани; патологии биохимических процессов, вызывающие денатурацию особого типа мукополисахаридов; нарушения функций ЦНС, ведущие к расстройству кровоснабжения цилиарного тела. Некоторые авторы утверждают, что псевдоэксфолиативный материал образуется в эпителии герминативной зоны хрусталика.
Подтверждается это и тем фактом, что экстракция катаракты снижает количество псевдоэксфолиаций или они исчезают вовсе, кроме того, существует сходство мукополисахаридов капсулы хрусталика и псевдоэксфолиативных отложений.
По данным большинства исследований псевдоэксфолиации присутствуют практически у половины больных глаукомой. Однако, единого мнения о влияния отложений на возникновение глаукомы нет. Большинство специалистов полагают, что псевдоэксфолиации могут блокировать пути оттока внутриглазной влаги, создавая условия для повышения ВГД. Они предлагают глаукому с псевдоэксфолиациями называть «капсульной глаукомой». Правда существует и другое мнение, утверждающее, что это параллельные проявления первичной фазы дегенерации хориоидеи. По мнению третьих, и псевдоэксфолиации, и глаукома являются процессами совершенно самостоятельными, не зависящими друг от друга.
Помутнения хрусталика, развиваются при псевдоэксфолиациях чаще, причем, в этом случае, преобладают корковые катаракты. Покрытые псевдоэксфолиативными отложениями волокна цинновой связки имеют деструктивные изменения. Это может становится причиной спонтанных подвывихов хрусталика.
Крайне редко псевдоэксфолиативный синдром встречается у людей не достигших 50 лет, его частота увеличивается с возрастом и достигает максимума к 70-80 годам. Как правило, поражение имеет двусторонний характер, хотя процесс может проходить не одновременно, а с промежутком в несколько лет.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Псевдоэксфолиативный синдром
Псевдоэксфолиативный синдром – это увеопатия, характеризующаяся отложением амилоидоподобного вещества на структурах переднего сегмента глазного яблока. Клиническая картина представлена зрительной дисфункцией, появлением «помутнений» и «радужных кругов» перед глазами, затуманиванием зрения. Диагностика базируется на проведении ультразвуковой биомикроскопии, классической биомикроскопии с использованием щелевой лампы, скополаминовой пробы, УЗИ, визометрии, тонометрии, периметрии, гониоскопии. Консервативная терапия основывается на применении антиоксидантов, антигипоксантов, гипотензивных средств, витаминов группы В, А, Е.
Общие сведения
Псевдоэксфолиативный синдром впервые был описан финским ученым Дж. Линдбергом в 1917 году. Наблюдается взаимосвязь между развитием болезни и возрастом пациента. В 50-59 лет вероятность возникновения патологии составляет 1-2,5%, в 60-69 лет – 30%, после 70 лет – 42%. Согласно статистическим данным, заболевание диагностируется у 30% россиян старше 50 лет. Риск развития глаукомы у пациентов с псевдоэксфолиативным синдромом равен 64,6%. Патология чаще встречается среди представителей женского пола, однако тяжелее протекает у мужчин. Распространенность наиболее высока в серверных регионах.
Причины псевдоэксфолиативного синдрома
Этиология заболевания до конца не изучена. Продолжительное время ученые связывали развитие патологии с изменениями строения эпителия хрусталика, однако диагностика псевдоэксфолиативного синдрома после интракапсулярной экстракции катаракты позволила опровергнуть эту теорию. На сегодняшний день ведущая роль в развитии болезни отводится действию следующих факторов:
Ученые полагают, что развитию болезни способствует курение и аутоиммунные патологии. Удается проследить взаимосвязь между возникновением ПЭС и артериальной гипертензией, атеросклерозом, аневризмой аорты в анамнезе. Некоторые исследователи полагают, что данные изменения – это следствие системной васкулопатии, поэтому пациенты с ПЭС часто страдают кардиоваскулярными заболеваниями.
Патогенез
Ключевая роль в механизме развития заболевания отводится образованию и депонированию аномального экстрацеллюлярного микрофибриллярного белка на поверхности передней капсулы хрусталика и радужки, цилиарном теле, цинновых связках, по краю зрачкового отверстия. Реже визуализируются патологические отложения в области передней камеры. Установлено, что белок относится к амилоидоподобной субстанции, за его синтез отвечает пигментный эпителий и меланоциты радужки. Согласно современным представлениям, патогенез ПЭС связан с нарушением эпителио-мезенхимальных взаимоотношений в структурах глазного яблока. Проникновение белковых структур в толщу его оболочек ведет к их дистрофическому перерождению.
Псевдоэксфолиативный синдром принято рассматривать как системное нарушение метаболизма соединительной ткани. Подтверждением этой теории является обнаружение специфических отложений в паренхиматозных органах (печень, почки, сердце, головной мозг) и кожных покровах. Учеными было обнаружено 14 антигенов главного комплекса гистосовместимости (HLA) при наследуемой форме патологии. Прогрессирование заболевания ведет к атрофии пигментной каймы, что проявляется выраженной дисперсией пигмента. Пигментоциты удается обнаружить в УПК и на радужной оболочке. Из-за поражения дренажной сети нарушается отток водянистой влаги с последующим повышением внутриглазного давления.
Классификация
В офтальмологии различают генетически детерминированный и иммуноопосредованный вариант развития. Вне зависимости от патогенеза болезнь всегда возникает в преклонном возрасте. По выраженности дистрофических изменений выделяют следующие степени псевдоэксфолиативного синдрома:
Клиническая классификация базируется на результатах ультразвуковой биомикроскопии. Различают следующие стадии патологического процесса:
Симптомы псевдоэксфолиативного синдрома
Для заболевания характерно длительное бессимптомное течение. Вначале поражается один глаз (зачастую левый). Вовлечение второго глазного яблока, как правило, наблюдается спустя 5-10 лет после развития первых симптомов. Жалобы обычно возникают уже после массивного отложения амилоида. Пациенты отмечают появление «помутнений» перед глазами. При взгляде на источник света появляются специфические «радужные круги». Снижение остроты зрения обусловлено поражением хрусталика, повышением ВГД и атрофией сфинктера радужки. Нарушается аккомодационная способность, в дальнейшем расстройства аккомодации сопровождаются затуманиванием зрения, нарушением рефракции. Болевой синдром появляется только при повреждении связочного аппарата.
Заболевание очень медленно прогрессирует. Пациенты часто игнорируют клинические проявления. Помимо жалоб со стороны глаз при отложении белка во внутренних органах возникают симптомы их поражения. При депонировании амилоида в печени отмечается чувство тяжести в правом подреберье, реже – желтушность кожных покровов. Боль в пояснице по типу почечной колики, нарушения мочеиспускания являются типичными признаками скопления белковых масс в паренхиме почек. При распространении патологического процесса в толщу миокарда наблюдается ощущение сдавливания за грудиной, покалывание в области сердца. Доказано, что ПЭС широко распространена среди больных сенильной деменцией, когнитивными расстройствами, хронической ишемией головного мозга, болезнью Альцгеймера.
Осложнения
Отложение белка в толще хрусталиковых масс провоцирует развитие вторичной катаракты ядерного типа, которая зачастую сопровождается слабостью связочного аппарата. Это приводит к тому, что более чем у половины больных катарактой возникает сублюксация, реже – люксация хрусталика. В большинстве случаев патология осложняется офтальмогипертензией. Поражение трабекулярной сети ведет к возникновению псевдоэксфолиативной открытоугольной глаукомы, а с прогрессированием заболевания – к глаукомной оптической нейропатии или слепоте. Поражение мейбомиевых желез становится причиной ксерофтальмии.
Диагностика
Постановка диагноза на доклинической стадии затруднена. Выявить первые признаки можно только при помощи ультразвуковой биомикроскопии. Специфические методы диагностики включают:
Пациентам с данной патологией в анамнезе показана консультация невропатолога, ревматолога, кардиолога, гастроэнтеролога, отоларинголога. Необходимость проведения комплексного обследования вызвана системным поражением фиброзной ткани. Часто выявление первых симптомов поражения глаза позволяет диагностировать отложения амилоида в других паренхиматозных органах.
Лечение псевдоэксфолиативного синдрома
Этиотропная терапия псевдоэксфолиативного синдрома не разработана. Цель консервативного лечения – предупредить развитие тяжелых осложнений. На ранних стадиях показано применение:
При длительном течении патологии целью лечения является устранение или снижение выраженности вторичных осложнений. Медикаментозная терапия псевдоэксфолиативной глаукомы зачастую не оказывает должного эффекта. Возникает необходимость в лазерном или хирургическом вмешательстве. Наиболее целесообразно проведение ранней лазерной трабекулопластики, однако спустя 3-4 года возникают рецидивы повышения ВГД. При выборе метода удаления сублюксированного хрусталика следует отдавать предпочтение факоэмульсификации. Методикой резерва остается экстракапсулярная экстракция.
Прогноз и профилактика
Исход заболевания зависит от степени тяжести, характера поражения структур переднего отдела глаз и типа осложнений. При своевременной диагностике и лечении осложнений прогноз в отношении зрительных функций благоприятный. Возникновение вторичной глаукомы ассоциировано с резистентностью к консервативной терапии и риском необратимой потери зрения. Специфическая профилактика не разработана. Даже при ранних симптомах псевдоэксфолиативного синдрома необходима постановка на диспансерный учет у офтальмолога из-за высокой вероятности развития глаукомы. Показан регулярный контроль внутриглазного давления. Больные должны проходить комплексное офтальмологическое обследование не реже, чем два раза в год.
Псевдоэксфолиативная глаукома
Автор:

Этим заболеванием в большей степени страдают женщины. Риск глаукомы увеличивается после возникновения псевдоэксфолиативного синдрома.
Примерно в 25% случаев ПЭГ у пациентов выявляется офтальмогипертензия. Частота данного заболевания у лиц с глаукомой напрямую связана с распространенностью в регионе проживания псевдоэксфолиативного синдрома. Методов профилактики ПЭГ не существует.
Механизм развития заболевания
Факторами развития псевдоэксфолиативной глаукомы являются деструктивные процессы, происходящие в базальной мембране хрусталикового эпителия, трабекул, цилиарного тела или радужки.
Активация данных процессов, приводит к выработке псевдоэксфолиативного материала. Этот, сероватого оттенка материал, состоит из фибрилл, при грануляции, откладывающихся на конъюнктиве и стекловидном теле. Такими отложениями перекрывается межтрабекулярное пространство и отток внутриглазной жидкости блокируется. Это становится причиной увеличения уровня внутриглазного давления.
Классификация ПЭГ
Специалисты-офтальмологи имеют разные взгляды на развитие данного заболевания, что и отразились в существующих ее классификациях. Отечественные ученые, склонны рассматривать ПЭГ, как один из видов первичной открытоугольной глаукомы. При этом, основным фактором развития заболевания признается псевдоэксфолиативный синдром (ПЭС).
В зарубежных источниках, глаукому на фоне ПЭС называют вторичной и не ограничивают открытым углом.
Мировая и российская научная офтальмология не продвинулись дальше попыток применения ПЭС классификационных схем.
К первому пункту относится стадия раннего, скрытого ПЭС. В этот период выявляются отложения псевдоэксфолиативного материала на передней камере гомогенным слоем, получившим определение «матового стекла». Скрытый ПЭС сопровождается появлением задних синехий.
Дальнейшее развитие болезни приводит к стадии «мини-ПЭС», которая заканчивается формированием классического синдрома. Этот период характеризуется локальным возникновением нарушений прекапсулярного слоя, появляющихся, как правило, в верхней хрусталиковой зоне.
Благодаря электронной микроскопии удалось определить и доклиническую стадию заболевания.
Более адаптированной к практике представляется классификация, предложенная проф. Е. Б. Ерошевской. Она учитывает характер и выраженность атрофии в радужке, а также объем эксфолиативных отложений. Согласно ей:
Необходимо упомянуть, что характеристики ПЭС, не ограничиваются биомикроскопией. Четвертая стадия ПЭС была установлена по итогам ультразвуковых исследований, опираясь на данные об интенсивности эксфолиативных отложений, их локализации, состояния волокон цинновой связки, а также наличия иных типов структурных изменений переднего сегмента глаза.
Симптомы заболевания
При псевдоэксфолиативной глаукоме больные могут ощущать следующее:
Кроме того, отмечается болезненность в глазном яблоке, появление красных кругов перед глазами при взгляде на яркий свет, «пелена» на глазах.
При возникновении приступа, из-за повышения давления начинаются головные боли. При прогрессировании глаукомы ухудшается периферическое зрение, что влечет за собой необратимое снижение остроты зрения всей области зрительного поля. Эти патологические изменения, в итоге приводят к слепоте.
Диагностика заболевания
Диагностика заболевания начинается со сбора анамнеза с учетом жалоб больного на ухудшение зрения, возникновение «пелены» перед глазами, чувство давления. Для подтверждение диагноза, проводят детальное исследование с применением таких методов, как:
Диагноз считается подтвержденным, если тонометрия выявляет повышенное внутриглазное давление, а визуально устанавлено наличие псевдоэксфолиативных отложений на радужке, трабекулах, хрусталике.
Лечение ПЭГ
Терапия псевдоэксфолиативной глаукомы преследует цель торможения прогрессирования процесса или снижения его скорости, так как полностью ликвидировать процесс невозможно.
Наши врачи, которые сохранят Вам зрение при глаукоме:
В лечении заболевания применяют следующие методы:
Консервативное лечение предусматривает назначение следующих групп препаратов:
Лазерное лечение применяют при невозможности медикаментозной терапии (непереносимость препаратов) или ее неэффективности. Это направление обычно включает:
Хирургическую операцию назначают в случае отсутствия результатов медикаментозного и лазерного лечения ПЭГ. В этом случае может быть назначена операция, призванная облегчить отток внутриглазной жидкости или вмешательство, в результате которого, выработка влаги сократится.
Раннее обнаружение и своевременная терапия данного заболевания, в большинстве случаев позволяет стабилизировать снижение зрения.
В медицинском центре «Московская Глазная Клиника» все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника открыта семь дней в неделю и работает ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 (800) 777-38-81, 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.