Гемодиализ
Если из-за патологии либо ранения почки отказывают, их функции берет на себя мембрана диализатора. Уже более 60 лет гемодиализ, непрерывно совершенствуясь, спасает и продлевает жизнь больных. Уремическая кома, бич почечников в старину, наблюдается всё реже. Жизнь с искусственной почкой из экстренной почки превратилась в повседневность со своими правилами, которые необходимо знать.
Гемодиализ – это процедура, которая позволяет очищать организм пациента с нарушенной работой почек от лишней жидкости и токсинов. При острой или хронической почечной недостаточности почки не способны выводить воду и продукты метаболизма белка — мочевину и креатинин, поддерживать стабильный уровень калия, фосфора. В этом случае необходимо экстракорпоральное, т.е. внепочечное, удаление ненужных веществ. В быту гемодиализ называют «искусственной почкой» или просто диализом.
Как проходит гемодиализ
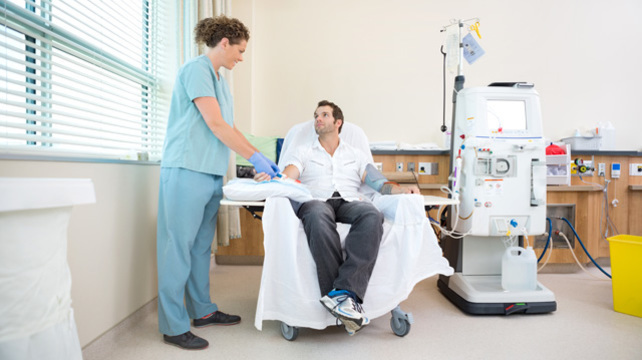
Во время процедуры диализа в фистулу вводят иглу с подсоединенной гибкой трубкой, по которой кровь поступает в диализный аппарат. Там происходит удаление токсинов, избыточного количества электролитов и жидкости. После этого кровь возвращают в сосудистое русло больного. Чтобы кровь не сворачивалась и не забила тромбами диализную систему, вводят гепарин. В экстренных случаях, когда нет готового доступа, пациенту устанавливают катетер в крупный сосуд. Гемодиализ делают трижды в неделю, в среднем процедура занимает 4 часа. Все это время пациент лежит в функциональном кресле, подсоединенный к аппарату; можно читать, смотреть ТВ, спать, слушать музыку.
Показания к началу гемодиализа
Гемодиализ проводят при остром повреждении почек и при хронической почечной недостаточности. Так как острое повреждение может быть обратимым, то и процедур в этом случае требуется лишь несколько, обычно от 2 до 5. С восстановлением функции почек гемодиализ прекращают.
При хронической недостаточности или при остром повреждении с неблагоприятным исходом почки полностью перестают выполнять свои функции. Происходит это из-за гибели почечных клубочков и замещения их рубцовой тканью. В этом случае гемодиализ замещает работу почек и проводится до момента пересадки донорского органа либо до смерти пациента.
Показания к началу процедуры определяет врач-нефролог. Специалист в первую очередь ориентируется на состояние пациента, но учитывает и результаты анализов. Симптомы, которые указывают на необходимость скорейшего начала диализа у пациентов с тяжелым заболеванием почек:
Противопоказания к процедуре гемодиализа
Осложнения гемодиализа
Самыми частыми проблемами бывают:
Несколько реже может быть тошнота, нарушения ритма сердца, тромбоз артерио-венозной фистулы.
Для профилактики осложнений важно принимать предписанные препараты для снижения давления, в период между процедурами гемодиализа соблюдать диету с ограничением жидкости. В междиализный период прирост веса не должен превышать 5 процентов от идеального «сухого» веса. При нарушении фосфорно-кальциевого обмена нужно корригировать уровни кальция, паратгормона, фосфора и витамина D3. Не стоит самостоятельно принимать препараты, влияющие на свертываемость крови.
Образ жизни пациента на гемодиализе
В России пациенты с почечной недостаточностью получают диализное лечение за счет государственных средств.
Хронический гемодиализ значительно изменяет жизнь пациента, так как необходимо посещение диализного центра три раза в неделю. К счастью, сейчас все более широкое распространение получает так называемый «гостевой» диализ. Например, если пациент хочет уехать в отпуск или навестить родственников в другом городе, он может заблаговременно связаться с ближайшим диализным центром этого города и попросить зарезервировать ему время на процедуры. После приезда в гости программный гемодиализ проводят не в домашнем, а в гостевом центре весь период пребывания. Для пациента это обычно бесплатно, три процедуры в неделю оплачивает государство. Оплата может быть нужна во время заграничных поездок, при необходимости делать диализ чаще или при внезапной поездке без предварительного согласования с гостевым центром.
Диета при гемодиализе
Для того, чтобы хорошо переносить очищение крови, важно постоянно контролировать свой вес, не допуская большого набора жидкости между процедурами, придерживаться диеты с ограничением продуктов, богатых калием (сухофрукты, орехи, картофель) и фосфора (сыр, рыба).

Существуют нормы потребления белка. Определяются они из расчета 1,2 г белка/ 1 кг веса в сутки. Половина этого белка должна быть животного происхождения. Пациенту весом 65 кг полагается получать с пищей 78 граммов белка. При недостаточном питании начинается истощение. В таких случаях нужно дополнительное питание, например, жидкие питательные смеси и белковые порошки. Если они не оказывают эффекта, назначают питание по зонду, а если и оно не помогает, то питательные вещества вводят парентерально (внутривенно).
Очень часто у диализных пациентов возникает железодефицитная анемия, что требует введения стимулирующих образование красных кровяных клеток средств (эритропоэтинов) и препаратов железа.
Перспективы
Несмотря на некоторые сложности, большинство пациентов на гемодиализе живут полноценной жизнью: они могут работать, учиться, заниматься физкультурой, посещать бассейн, ездить в отпуск. В настоящее время пациенты на искусственной почке могут жить 20-30 лет. Если гемодиализ начинают в возрасте старше 75 лет и уже есть тяжелые заболевания сердца, сосудов или сахарный диабет, то прогноз ухудшается.
Гемодиализ: показания и особенности проведения процедуры
Нефролог, Терапевт, Ревматолог, Кардиолог
Врач-нефролог медцентра «Надежда», Родин Игорь Николаевич, рассказывает об особенностях проведения гемодиализа.
Гемодиализ — это метод заместительной почечной терапии, основанный на законах физики обратного осмоса. Суть метода заключается в том, что из организма больного удаляется до 5000 различных токсических веществ, которые накапливаются в крови при почечной недостаточности. В норме, если почки здоровы, вся эта гамма веществ выводится с мочой.
Нормальные показателя креатинина крови — от 60 до 100 мкмоль/л. Этот показатель является универсальным маркером функционального состояния почек. При таком уровне креатинина считается, что почки абсолютно здоровы. Когда в силу ряда заболеваний, нефроны повреждаются (всего в организме человека до 2 млн нефронов), из общего количества остается всего 250000 функционирующих нефронов. Врачи-нефрологи говорят, что наступает дебют почечной недостаточности, уровень креатинина повышается выше 110-120 мкмоль/л.
— Когда применять гемодиализ?
Гемодиализ применяют, когда уровень креатинина повышается до 500-600 мкмоль/л. В организме происходят существенные гомеостатические изменения, накапливается калий, возникает гиперкалиемия, накапливается в избытке жидкость, возникает метаболический ацидоз. В норме с мочой выводятся ионы водорода. В этой ситуации они перестают выводиться, возникает серьезное закисление организма, накапливается весь спектр уремических токсинов (их до 5000 различных наименований). Среди них различают низкомолекулярные токсины с молекулярной массой до 1000 и менее 1000 Da — вода, калий, магний, натрий, хлор и другие ионы, такие как мочевина, креатинин, индолы, скатолы и прочее.
Среднемолекулярная группа веществ — до 2000-2500 Da; высокомолекулярные — это осколки белков, состоящие из аминокислот, осколки гормонов, которые тоже выводятся почками из нашего организма. Высокомолекулярные — с молекулярной массой до 3000 Da и выше. Все эти вещества, комбинированно накапливаясь в организме, вызывают клинические проявления почечной недостаточности. На сегодняшний день универсального уремического токсина не найдено, то есть ученые различных специальностей до сих пор не определили, какое же вещество вызывает клинические проявления почечной недостаточности. На эту роль, по данным американских и английских исследователей, претендует в большей степени паратгормон (паратиреоидный), который также накапливается в крови больных. Его уровень можно отслеживать в зависимости от величины, при почечной недостаточности он начинает повышаться.
— Какие клинические проявления почечной недостаточности?
Наиболее ранние — слабость, вялость, быстрая утомляемость, нарушения сна (бессонница), у ряда больных возможна тошнота, в более тяжелых случаях — рвота. По мере нарастания интоксикации у ряда больных в 1 стадии анемии нет, а во 2-ой стадии у 20 % пациентов возникает анемия, снижается уровень гемоглобина и число эритроцитов в единице объема крови. В более тяжелой стадии почечной недостаточности в 3-ю и в 4-ю, терминальную, у всех больных поголовно имеет место анемия, высокое артериальное давление и возможны признаки нарушения функций жизненно важных органов.
Наблюдается расширение камер сердца, так называемая дилатационная уремическая кардиомиопатия со снижением сократимости миокарда, снижением фракции выброса и развитием достаточно тяжелой сердечной недостаточности, от которой больные могут погибать. Нарушается работа нервной системы — возникает энцефалопатия, уремическая полинейроэнцефалопатия, которая проявляется нарушением координации движений, возникают парестезии — необычные ощущения в виде зуда, мурашек, онемения конечностей, так называемые беспокойные ноги.
Наблюдаются тяжелые повреждения желудочно-кишечного тракта, которые сводятся к появлению эрозий на поверхности желудка и 12-перстной кишки, слизистая желудочно-кишечного тракта компенсаторно пытается вывести все эти токсины, которые не выводятся почками и при этом возникают некрозы слизистой, десквамация эпителия и эрозивные кровотечения, поэтому очень грозный симптом в терминальной стадии — это желудочно-кишечные кровотечения, от которых пациенты могут погибнуть. Страдает печень как паренхиматозный орган, может развиваться так называемая уремическая гепатопатия, которая может сопровождаться повышением уровня трансаминаз.
В некоторых случаях может повышаться даже билирубин — клиническая картина напоминает паренхиматозную желтуху, но это в тяжелых случаях. Гемодиализ — один из основных методов заместительной почечной терапии. Он позволяет убрать все токсины, которые накапливаются в крови у больного с почечной недостаточностью, скоррегировать водно-электролитный, кислотный обмен, таким образом привести больного в состояние так называемой субуремии. В качестве почечной заместительной терапии применяются еще такие методы, как перитонеальный диализ и трансплантация почки. Они не менее эффективны, но гемодиализ наиболее просто организовать в начале лечения. Все вышеназванные методы заместительной терапии взаимозаменяемые. Если невозможно провести гемодиализ, больному организуют перитонеальный диализ. У ряда больных, если это возможно, выполняется трансплантация трупной почки или трансплантация родственной почки.
Ваш запит успішно відправлено!
У найближчий час з Вами зв’яжеться специаліст
call-центра і уточнить всі питання.
— Вы говорите, если невозможно. А когда невозможно провести гемодиализ?
Гемодиализ — это метод, который требует свободный доступ крови. Для проведения гемодиализа надо обеспечить сосудистый доступ, в остром случае, если нужно сегодня провести диализ больному, ставится специальный гемодиализный сет, подключичный катетер или яремный катетер, через который врач берет кровь для проведения диализа. За сеанс диализа через аппарат искусственной почки прокачивается масса крови, сопоставимая с весом тела пациента (если человек весит 70 кг., значит, 70 л крови, если 100 кг., то 100 л крови). Скорость кровотока в диализном катетере — 300-400 мл крови в минуту. Если вы не обеспечите такой доступ для забора крови, значит, диализ будет неэффективным, и состояние больного будет продолжать ухудшаться.
Доступ крови для проведения диализа — это подключичный диализный катетер или яремный диализный катетер (временный доступ). Такой катетер может функционировать месяц, максимум полтора-два. Потом его надо удалять, поскольку туннель, в котором стоит катетер инфицируется. На коже обитают сапрофитные бактерии, патогенные бактерии. Попадая в этот тоннель, они вызывают воспаление и нагноение. При несвоевременном удалении такого инфицированного катетера у больного может развиться сепсис, и это может привести к гибели больного. Поэтому долго катетер выдерживать нельзя.
Современная медицина нашла выход, как преодолеть эти осложнения, поэтому был предложен другой сосудистый постоянный доступ —так называемая фистула. Она накладывается на предплечье левой или правой руки, обычно используется рука менее функциональная. Если сосуды не повреждены, между лучевой артерией руки и одной из вен предплечья в анатомической табакерке делается анастомоз между лучевой артерией и веной предплечья. Благодаря этому соустью или анастомозу артериальная кровь из лучевой артерии попадает в вены предплечья, вены предплечья расширяются, поскольку в артериях скорость кровотока огромная, гораздо больше, чем в венах. Вены расширяются и становятся для пункции доступны толстой иглой. Диаметр иглы, так называемой фистульной иглы, которая используется для этих целей — 1,5-1,8 мм. Вот такая игла позволяет забирать кровь со скоростью до 500 мл в минуту. После наложения анастомоза рана зашивается наглухо, проходит где-то месяц для формирования фистулы, набухания вен, и только после этого надо пунктировать сосуд и брать кровь для проведения диализа. Пока созревает фистула, врачи-нефрологи используют временный доступ с помощью диализного сета подключичного или яремного.
— А могут быть какие-то последствия после проведения диализа?
После проведения диализа последствия сводятся к улучшению состояния больного. В процессе диализа врач решает вопрос забора избыточной жидкости. Из организма больного можно забирать 2-3-4, по показаниям 6 литров жидкости. Все пациенты после проведенного гемодиализа худеют на 5-6 кг. Многие больные, которые лечатся диализом, не справляют нужду, то есть воду не выводят. В междиализный период они пьют воду чай и кушают первое блюдо, водосодержащие продукты, овощи, фрукты, поэтому вода накапливается в организме. Все больные взвешиваются, определяется сухой вес (вес больного без жидкости), затем на диализе больной приводится к сухому весу.
Кроме того, периодически контролируются показатели уремической интоксикации по уровню креатинина, ведя диализ, врач снижает креатинин после диализа до субуремических цифр (до 300мкмоль/л). До нормы не снижаем, потому что длительность диализа в таком случае должна быть увеличена до 5 и более часов. Но все-равно это бессмысленно, поскольку буквально через какой-то час после диализа начинается выброс тех токсинов, которые остались в клетках, в общий кровоток, уровень токсинов в крови тут же возрастает. То есть суть диализа заключается в том, что токсины выбираются все из крови, но они равномерно распределены между кровью и цитозолем, содержимым клетки. В целом уровень интоксикации конечно уменьшается. Для проведения диализа используется примерно 150-180 л диализного раствора, мало того, что 70-80 л и более крови прокачивается, используется диализный раствор.
— В чем заключается суть метода?
Суть метода заключается в том, что кровь течет по специальному диализатору, состоящему из пучка капилляров, а по периферии этого пучка капилляров течет диализный раствор. Поскольку капилляры имеют полупроницаемые поры, все токсины и лишняя вода выходят в диализный раствор. Таким образом, эти токсины уходят в диализный раствор и удаляются безвозвратно из организма, а кровь циркулирует по замкнутому контуру.
— А детям можно проводить процедуру?
Детям по показаниям — да, но для детей, поскольку у них очень тонкие сосуды, в большей степени применяют перитонеальный диализ. Дети лучше переносят эту процедуру, поскольку укол иглой и формирование самой фистулы у них крайне затруднительно из-за особенностей сосудов.
— То есть только по крайним показаниям будут проводить гемодиализ?
Вследствие длительного использования перитонеального диализа возникает фиброз брюшины, ее утолщение, тогда брюшина теряет диффузабельные свойства, то есть способность пропускать уремические токсины, и метод перестает работать. Суть перитонеального диализа заключается в том, что в брюшную полость вливают специальный диализный раствор в объеме 2 л, а поскольку в растворе токсинов нет, через брюшину идет диффузия в этот раствор всех токсинов, потом раствор сливают и заливают свежую порцию.
— Сливают как?
Сливают в окружающую среду. Специальный пакет. Суть метода заключается в том, что используется два пакета: один сливной, один заливной. Сливной позволяет слить содержащийся перитонеальный раствор, уже насыщенный уремическими токсинами в пакет и после промывания заливается свежая порция на 4-6 часов. В некоторых случаях используются специальные циклеры, которые в ночной период времени самостоятельно заливают в брюшную полость раствор и сливают. И заливается в брюшную полость спящего больного до 10-12 л за ночь раствора, который потом сливается и уже с сухой брюшной полостью, так называемой, больной идет на работу или занимается своими повседневными обязанностями.
— Я так понимаю, трансплантация почки применяется в более серьезных ситуациях?
Трансплантация почки в настоящее время является на самом деле рутинным методом лечения. Единственная проблема в трансплантации — это отсутствие трансплантата. Задача — найти подходящий трансплантат и пересадить. Сама методика трансплантации она уже отработана до мелочей, и хирург средней руки легко может ее провести. Задача в нашей стране — отсутствие адекватного закона, регулирующего вопросы донорства, поэтому в настоящее время выполняется исключительно родственная трансплантация.
— Если почку забирают, через какое время ее нужно пересадить?
Почка может быть законсервирована в специальных растворах до 3-х суток. В настоящее время в силу появления эффективных иммуносупресивных препаратов, которые подавляют иммунитет и не позволяют почке отторгнуться, спектр показателей, ограничивающих трансплантацию, сузился. Важны только группа крови и Cross-Match (кросс-матч) тест. Раньше занимались нефрологи типированием по HLA системе, подбирался наиболее благоприятный фенотип. Сейчас этим нигде в мире не занимаются, подбирают по группе крови и по кросс-матч тесту.
Гемодиализ
Что такое гемодиализ?
Процедура гемодиализа базируется на диффузии через полупроницаемую мембрану токсических веществ, которые накапливаются в крови и других биологических жидкостях человека при наличии у него уремии. Процедура представляет собой внепочечное очищение крови и применяется в случае острой или хронической почечной недостаточности, ее не следует путать с перитонеальным или кишечным диализом. Гемодиализ позволяет нормализовать нарушения водного и электролитного балансов, вывести из организма токсические продукты метаболизма, что обычно входит в функцию почек.
Процесс диализа опосредован механизмами диффузии осмоса и ультрафильтрации. Диализное лечение может быть стационарным или домашним.
Для проведения гемодиализа применяются аппараты «искусственная почка», самые эффективные из которых позволяют сократить время процедуры до 3-4 часов и их можно использовать для проведения диализа в домашних условиях.
Однако для уменьшения анемии, проявлений полинейропатии, остеопатии, перикардита, невыносимого зуда нужно продолжить медикаментозное лечение, которое проводилось до диализа, а иногда и прибегать к гемофильтрации или плазмаферезу.
Время проведения диализа зависит от состояния пациента и колеблется от 12 до 24 часов в неделю. В последнее время наметилась тенденция к сокращению времени проведения диализа до 4 часов один раз в два дня.
Режим и программа гемодиализа определяются строго индивидуально. Регулировать частоту гемодиализа можно посредством выбора мембран, отличающихся площадью поверхности. Это может быть ежедневный двухчасовой диализ, а может быть и двухразовый за неделю. Еще реже проводить гемодиализ становится возможным, если сохранена выделительная функция почек.
Показания к гемодиализу
Качество крови больного требует применения гемодиализа при следующих патологиях:
Лечение программным гемодиализом показано при таких клинических показателях:
Противопоказания к гемодиализу
Абсолютными противопоказаниями к лечению программным гемодиализом являются:
Относительными противопоказаниями являются:
При язвенной болезни и неспецифическом язвенном колите перед началом программного гемодиализа необходимо провести радикальное лечение больного, включая и хирургическое.
Пожилой возраст больных не является противопоказанием к гемодиализу, но в возрасте 65 лет эффективность его значительно снижается и в течение последующих двух лет выживаемость оценивается в 50% пациентов, тогда как в молодом и среднем возрасте продолжительность жизни больных, находящихся на гемодиализе, достигает 5-10 лет и более.
Как устроен гемодиализ?
Классическая процедура гемодиализа требует следующего:
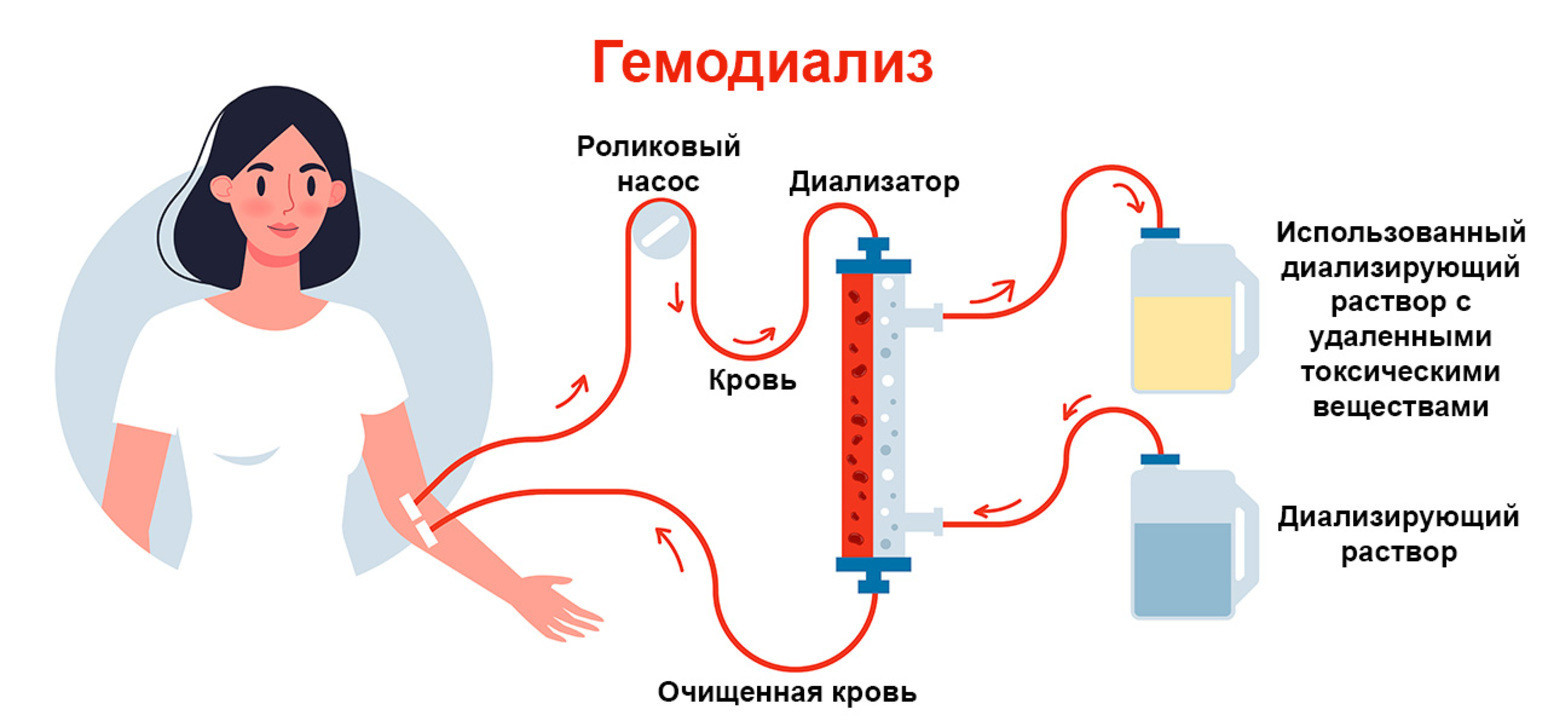
Наличие роликового насоса кровь изымается по трубкам в диализатор. На ее пути происходит замер скорости поступления крови и ее давление, нормальным считается ток в 300-450 мл крови в минуту. В то же время происходит приготовление диализирующего раствора, он поступает в диализатор, пройдя мимо мембраны со скоростью 500 мл в минуту по направлению обратному к току крови.
Состав диализирующего раствора обычно сходен с плазмой крови. Иногда (зависимо от уровня электролитов в крови и для регулирования количества удаляемой крови) состав корректируется в количестве калия или натрия, а количество хлора, кальция и бикарбоната обычно остается без изменений.
Обычно процедуру выполняют амбулаторно, но разработаны (и популярны за рубежом) портативные аппараты, позволяющие производить гемодиализ в домашних условиях. Достоинствами домашнего гемодиализа являются возможность более частого его проведения и отсутствие необходимости постоянного посещения медицинского центра, что делает его совместимым с максимально приближенными к нормальным работой, диетой и образом жизни.
Смежные с гемодиализом процедуры
Гемофильтрация основывается на конвекторной транспортировке жидкой части крови и растворенных в ней веществ через мембрану с высокой гидравлической проницаемостью с частичной или полной обработкой ультрафильтрата стерильным раствором.
Гемодиафильтрация сочетает эффекты гемофильтрации и гемодиализа.
Применение перитонеального диализа основывается на том, что кровеносные сосуды внутри брюшины отделены от ее полости лишь тонким слоем мезотелия, общая площадь которого составляет 1-2 мг. В брюшную полость на 3-4 см ниже пупка вводят пластиковый катетер разной конструкции, проксимальный отдел которого смещают в подкожный туннель (длиной 10 см), направленный вверх, чтобы предотвратить инфицирование брюшины. После этого конец катетера выводят наружу через дополнительное отверстие в коже.
В последние годы широкое распространение получил постоянный амбулаторный перитонеальный диализ: в брюшной полости несколько раз в сутки меняется
по 2 л диализата, который вводят из специального мешка. Состав его подбирают индивидуально для каждого пациента, в зависимости от характера нарушений гомеостаза и уровня азотемии.
Применение перитонеального диализа ограничено из-за вероятности развития осложнений:
Перитонеальный диализ показан в терминальной стадии хронической почечной недостаточности:
Противопоказаниями по перитонеальному диализу являются:
Таких ограничений лишена трансплантация почки, что по своей эффективности значительно превосходит диализ, поскольку открывает возможность для восстановления всех функций здоровых почек и нормализации свойственных уремии нарушений обмена веществ.
Диета при гемодиализе
Питание при гемодиализе играет далеко не второстепенную роль. Составление рациона должно преследовать цель максимально снизить накопление продуктов жизнедеятельности в крови, а потому учитываются следующие нюансы:
Настоятельно рекомендуется лицам, находящимся на гемодиализе, не скрывать от своего лечащего врача случаи нарушений диеты. От таковых никто не застрахован, однако осведомленность об этом врача позволит скорректировать программу гемодиализа максимально благоприятным для пациента образом.