Протонная терапия
Протонная терапия
Онкология – серьезная проблема современной медицины. С каждым годом процент раковых заболеваний поднимается в популяции все выше. Но с другой стороны, в ответ на это улучшаются возможности необходимой диагностики и лечебной терапии. Один из методов, отлично зарекомендовавших себя при онкологии – протонная терапия, которая сегодня успешно используется во всем мире.
Принцип действия протонной терапии
Протонная терапия – это один из самых современных, высокотехнологичных методов борьбы с раковыми заболеваниями различной локализации. Вместе с высокой эффективностью протонная терапия славится своими щадящими возможностями, позволяя избежать активного негативного воздействия на органы и ткани, которые не затронуты раковыми клетками.
Принцип действия протонов кажется относительно простым:
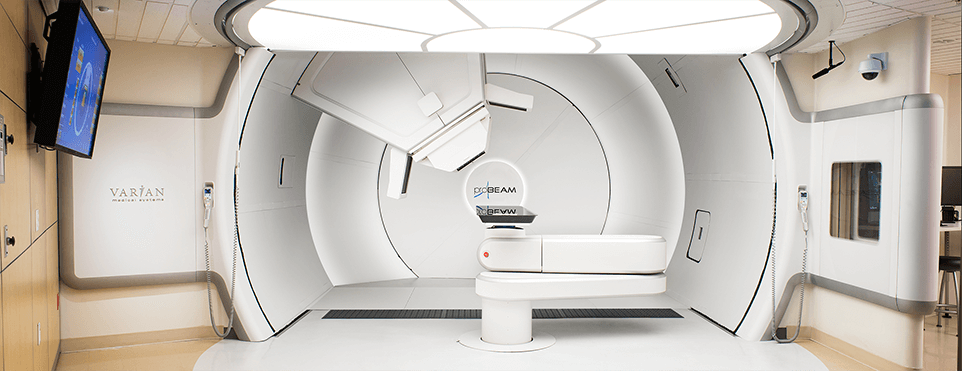
Чтобы проводить протонную терапию, клинике требуется дорогостоящее, сложное оборудование, которое сможет обеспечить поступление протонов в помещение, а также их доставку в область опухоли каждого конкретного пациента.
Протонная терапия в сравнение с классической фотонной терапией (при лечении онкологии)
Протонная терапия у многих пациентов вызывает закономерный страх, так как ассоциируется с классической лучевой терапией, основанной на действии фотонов. Однако сегодня доказано на практике, что разница между этими подходами колоссальна.
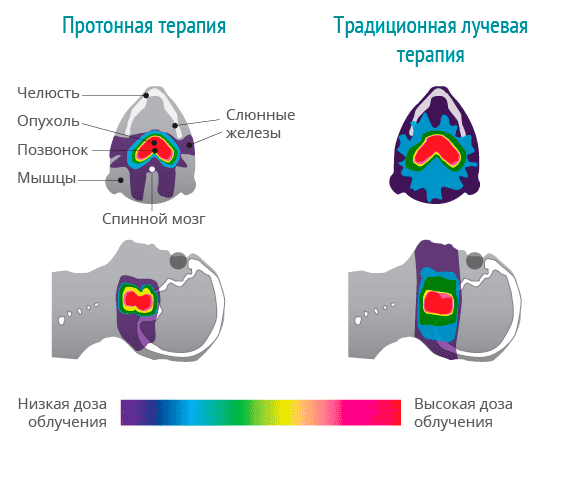
В классической лучевой терапии используется гамма-излучение. Оно, проходя через ткани к опухоли, затрагивает не только патологически-измененные клетки, но и здоровые. Как итог, развивается множество тяжело корректируемых побочных эффектов, переносимость терапии значительно снижается.
Совсем другое дело – протонная терапия. Протоны способны выбрасывать большую часть своей энергии в конечной точке своего маршрута. Как итог, повреждение здоровых тканей на их пути минимально. Естественно, снижается количество и выраженность побочных эффектов, улучшается переносимость и, как следствие, эффективность.
Сегодня с помощью специальной техники есть возможность направить протонный луч на строго заданную глубину, рассчитав все таким образом, чтобы поражалась только опухолевая ткань.
Еще одно преимущество протонной терапии – возможность лечить пациентов, страдающих от неоперабельных опухолей.
Показания к протонной терапии
Протонная терапия сегодня используется при многих видах рака. Наибольшая ее эффективность проявляется при плотных онкологических образованиях т.е. при онкологии без метастазирования. Объясняется это тем, протоны выбрасывают энергию в конце своего пути и, как следствие, должны иметь четкую цель для воздействия. Если же опухоль уже дала метастазы, остается возможность уничтожить основное образование с помощью протонов, а затем закончить лечение с помощью других доступных средств.
Протонная терапия показана при следующих заболеваниях:
Использование протонной терапии при лечении детской онкологии
Детская онкология, славящаяся довольно высокой смертностью и высокой вероятностью рецидивов, – одна из самых значимых проблем в структуре онкологических заболеваний в целом. Практика показала, что протонная терапия может применяться в лечении детей, страдающих от рака, чувствительного к лучевой терапии. При этом удается повысить точность воздействия на пораженные патологией ткани, улучшить переносимость.
Вопрос с переносимостью терапии у детей стоит часто особенно остро, так как реакция детского организма на классическую лучевую терапию бывает гораздо острее, чем у взрослых. Порой приходится даже прекращать лечение, чтобы компенсировать возникшие побочные реакции, что негативно сказывается на эффективности терапии.
Из-за улучшенной переносимости протонной терапии в современной медицине появилась возможность лечить даже детей, страдающих от высокой чувствительности к лучевой методике. Сегодня с помощью протонной терапии лечат детей с опухолями позвоночника, головы и шеи, разными формами саркомы и др.
Применение протонной терапии в мире
Протонная терапия – метод, который стал использоваться с середины 20-ого века. Однако в течение длительного времени подход оставался экспериментальным, и применяли его только в закрытых лабораториях. Лишь сравнительно недавно протонная терапия стала использоваться полноценно, в различных странах и городах.
Первый доступный для многих больных центр, специализировавшийся на протонной терапии, был открыт в Калифорнии только в 1990 году. До этого подход не был доступен большому количеству пациентов.
Только после успеха центра в Калифорнии протонная терапия стала распространяться дальше. До России методика дошла только в 2017 году, когда в Санкт-Петербурге открыли первый на просторах СНГ центр протонной медицины.
Сегодня помимо США обратиться за помощью можно в центры, расположенные в Китае, Германии, Канаде, Франции и многих других странах.
Стоимость протонной терапии в России и других странах
Несмотря на то, что протонную терапию начали применять уже с середины 20-ого века, в широкое использование методика вышла только недавно. Этим объясняется высокая цена на аппаратуру для проведения лечения, а также сравнительно-небольшое количество центров в России и вообще в мире, специализирующихся на методике протонной терапии.
Лучевая аппаратура стоит миллионы долларов, и именно цена на нее закладывает стоимость на протонную терапию для пациентов в целом.
Израиль, Германия, США – страны, которые запрашивают за курс протонной терапии как минимум 40 тысяч Долларов. Однако в каждом конкретном случае итоговая стоимость рассчитывается в индивидуальном порядке. Например, если зона опухолевого поражения очень обширна, цена может возрастать до 100 тысяч Долларов. Также доктора, рассчитывая стоимость протонной терапии, учитывают рецидивы, степень прогрессирования онкологического процесса, наличие сопутствующих заболеваний, и многие другие факторы.
Что такое протонная терапия?
Стандартная лучевая терапия возникла и совершенствовалась долгие годы. Она является эффективным средством лечения многих типов рака. Однако у лучевой терапии есть побочный эффект. Энергия первичных фотонов и вторичных электронов выделяется вдоль всего пути луча, радиация затрагивает здоровые ткани как до намеченной опухоли, так и за ее пределами. Такая «сквозная доза» радиации повреждает нормальные клетки и может привести впоследствии к проблемам со здоровьем.
Преимущество протонной терапии состоит в том, что протоны выделяют основную часть своей энергии точно в месте локализации раковой опухоли. По мере продвижения по телу протоны замедляются, взаимодействуют с электронами и выделяют максимум радиации в конце пути. То место, где происходит наибольший выброс энергии, называется пиком Брэгга. Врач может рассчитать пик Брэгга в теле пациента таким образом, чтобы он совпал с центром раковой опухоли. Воздействие протонов точно соответствует по форме и глубине новообразованию, в то же время не затрагивая здоровые ткани и органы.
Преимущества протонной терапии
Минимальное повреждение здоровых тканей и связанная с этим возможность лечения опухолей, находящихся вблизи жизненно важных органов
Низкий риск побочных эффектов в процессе и по окончании радиотерапии и более быстрое восстановление пациентов после лечения
Снижение риска рецидивов злокачественных опухолей благодаря точной фокусировке протонной терапии
Минимальное повреждение здоровых тканей и связанная с этим возможность лечения опухолей, находящихся вблизи жизненно важных органов
Низкий риск побочных эффектов в процессе и по окончании радиотерапии и более быстрое восстановление пациентов после лечения
Снижение риска рецидивов злокачественных опухолей благодаря точной фокусировке протонной терапии
Как это работает?
Чтобы понять, как работает протонная терапия, рассмотрим физические процессы, протекающие внутри протонного ускорителя, циклотрона и системы передачи луча.
Сканирование карандашным пучком
Сканирование карандашным пучком (pencil beam scanning, PBS) или остронаправленным лучом – передовой способ в использовании протонов для лечения рака, применяемый пока в немногих протонных центрах мира. Команда Центра протонной терапии МИБС освоила технологию PBS.
Технология «карандашного» сканирования базируется на сложных системах планирования лечения и множественных магнитах, которые направляют узкий протонный луч, по сути, «нанося» дозу радиации слой за слоем. Остронаправленный пучок протонов перемещается вдоль вертикальной и горизонтальной осей, подобно кончику карандаша «заштриховывая» всю опухоль. В процессе движения луча его интенсивность модулируется. Радиация максимально допустимой интенсивности подается точно в раковые клетки, не задевая нормальные ткани.
Сканирование карандашным пучком очень эффективно при лечении самых сложных онкопатологий, таких как опухоли простаты, мозга, глаза, рака у детей. Протонная терапия с модулированной интенсивностью наиболее подходит для доставки мощной и точной дозы протонов к сложным или имеющим вогнутую форму опухолям, которые могут находиться вблизи позвоночника или внутри головы, шеи или у основания черепа.
История
Кому показано лечение?
Протонная терапия в мире применяется при многих видах онкологических патологий. И зачастую оказывается единственным выходом для пациентов.
Мы с радостью ответим на них или предоставим необходимую информацию
Протонная терапия при раке
К основным плюсам метода следует отнести:
Главный недостаток протонной терапии перед лучевыми методами, которые используются в настоящий момент, — большие размеры и вес установок старого поколения. Ранее для монтажа и работы таких установок было необходимо создание специальных условий.
Данное обстоятельство до сих пор существенно ограничивало доступность метода. Благодаря внедрению во врачебную практику компактных инновационных ускорителей, создание системы протонной терапии стало проще. Появляется все больше центров и данный метод лучевой терапии все чаще включается в схемы лечения пациентов.
Центры протонной терапии
Стоимость протонной терапии в Санкт-Петербурге — 1 800 000 руб.
Также вы можете отправить заявку на бесплатную врачебную консультацию, заполнив поля и загрузив медицинские документы в нижеследующей форме. Это позволит понять причину обращения и оперативно связаться с Вами ближайшее время.
Чтобы сразу получить подробную консультацию ведущих онкологов, загрузите имеющиеся у вас документы: выписки, результаты ПЭТ КТ, МРТ, КТ, онкомаркеры.
Всего в мире действует более 50 центров, основная масса сосредоточена в США (18 штатов). Европейские страны: Германия, Чехия, Греция. Азиатские и юго-восточные страны: Корея, Индия, Китай, Катар, Япония.
Примечания и пояснения к таблице:
Планы по развитию протонной терапии в России
Поскольку строительство центров с ускорителем требует значительного финансирование, развитие этого метода к сожалению проходит медленно. Единственный центр с современной технологией 3D позиционирования запущен только в Санкт-Петербурге, c привлечением частных инвестиций. Лечение платное, но при получении пациентами квот от министерства здравоохранения может оплачиваться из государственного бюджета.
Также на базе Балакинского ускорителя в Обнинске и Протвино построены центр с более примитивной консолью, которая позволяет формировать пучок с использованием 2D проекций, что снижает точность попадания в мишень, и может задевать здоровые ткани. Также консоль ограничивает область применения – на сегодня лечатся только опухоли головы и шеи. Лечение пока проводится не системно, в экспериментальном режиме.
| Город – название центра | Технология (область) | Год открытия |
|---|---|---|
| Санкт-Петербург – МИБС | 3D (все тело) | 2017 |
| Обнинск – Экспериментальный радиологический сектор | 2D (голова, шея) | 2017 |
| Подольск – «Медицинский синхротрон» | 2D (голова, шея) | 2015 – работает в экспериментальном режиме |
| Димитровград – Центр ПЛТ | 3D (все тело) | 2019 |
| Владивосток — Центр Ядерной Медицины | 3D (все тело) | 2021 |
| Москва, Обнинск, Новосибирск | 3D (все тело) | 2022 |
В чем преимущества протонного излучения?
Поток протонов с заданной энергией имеет следующие отличия от других типов излучения:
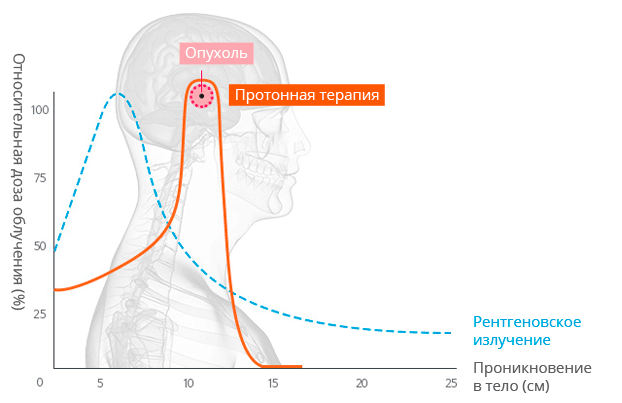
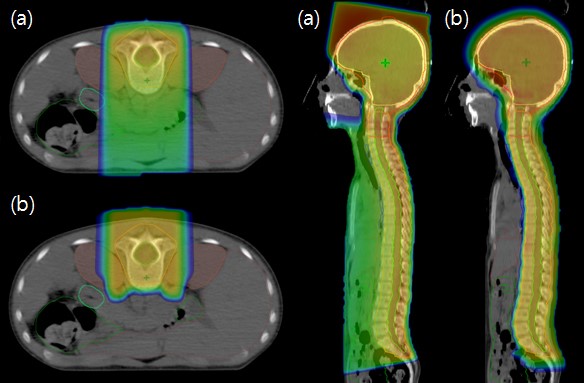
На диаграмме представлен принцип действия облучения протонами в сравнении с традиционными методами лучевой терапии.
Как мы видим, использование протонов позволяет донести максимум энергии рассеивания непосредственно до опухоли. При этом другие виды ионизирующего излучения, применяемые в традиционной лучевой терапии, по пути к цели рассеиваются и в здоровых тканях. В итоге облучаются здоровые ткани, а воздействие на опухоль снижается. Применение облучения протонами успешно решает эту проблему.
Для еще большей точности излучатели протонов монтируются на подвижной консоли (gantry), которая вращается вокруг тела пациента и корректирует направление излучения с учетом движения органов и тканей, например при дыхании. Это высокоточная система позиционирования с погрешностью не превышающей десятые доли милиметра. Такая коррекция фактически сводит к нулю воздействие радиации на ткани, расположенные за пределами области облучения.
Благодаря этим особенностям при лечении рака, протонная (корпускулярная) терапия отличается исключительной избирательностью и максимально щадящим действием и позволяет проводить сложные и безопасные радиохирургические операции в том числе на мозге или глазном яблоке.
При каких заболеваниях используют этот метод?
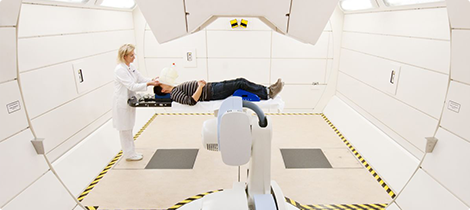
Как проходит лечение?
Подготовка пациента
От пациента какой-то специальной подготовки не требуется. Накануне процедуры необходимо избегать курения, употребления алкоголя, переедания и излишней физической нагрузки. Врачи также могут сделать дополнительные анализы на наличие таких хронических заболевания как диабет, аллергия, для предотвращения интоксикации организма продуктами распада злокачественных клеток.
Последствия лечения и особенности восстановительного периода
Как в процессе, так и после сеанса облучения пациент не испытывает никаких ощущений. Отдаленные последствия лечения зависят от локализации раковой опухоли и ее размера, и не отличаются от последствий разрушения злокачественных новообразований вследствие действия других видов облучения.
В период между сеансами и после окончания курса лечения рекомендуется придерживаться распорядка дня и режима питания, рекомендованного врачом. Как правило последующей госпитализации не требуется, процедура проходит амбулаторно. В дальнейшем только проводится контрольная диагностика, для оценки эффективности пройденного лечения.
Консультации и запись на протонную терапию по телефону:
Возможности протонной терапии. Клинические аспекты.
Первый в России клинический центр протонной терапии, оборудованный поворотным Гентри, начал работу в IV квартале 2017 года. Строительство центра заняло 4 года. Сегодня центр функционирует в рабочем режиме, проводя лечение на протонном ускорителе как взрослых, так и маленьких пациентов с злокачественными опухолями различных локализаций.
Резюме.
В настоящее время идет активное накопление опыта клинического применения протонной терапии. Представленные в статье исследования свидетельствуют о потенциальном преимуществе протонной терапии при лечении опухолей ЦНС, хордом и хондросарком основания черепа и скелета, опухолей головы и шеи, злокачественных опухолей у детей. Активно изучается роль протонов при раке прямой кишки, желудка, предстательной железы, поджелудочной железы. Полученные результаты должны помочь определить группы пациентов, для которых протонная терапия будет иметь решающее значение в улучшении контроля над заболеванием, повышении общей выживаемости и сохранении качества жизни.
Ключевые слова: протонная терапия, хордома, хондросаркома, злокачественные опухоли у детей, радиоиндуцированные опухоли.
Рентгеновское излучение в терапии онкологических заболеваний применяется более 100 лет. На протяжении всего периода существования радиационная онкология постоянно совершенствуется: место гамма-аппаратов заняли высокоэнергетические линейные ускорители, многолепестковые коллиматоры дают возможность создавать поля сложной формы. Методика модулированной по интенсивности лучевой терапии (IMRT) позволяет существенно снизить лучевую нагрузку на здоровые ткани. Интеграция с компьютерной и магнитно-резонансной томографией помогает улучшить визуализацию, определение объемов и зон облучения. Синхронизация облучения с дыханием пациента позволяет компенсировать смещения мишени и органов риска, тем самым повышая эффективность и безопасность лечения.
Противоопухолевый эффект лучевой терапии в большей степени определяется дозой ионизирующего излучения. В тоже время безопасность лечения напрямую зависит от того, насколько удалось снизить лучевую нагрузку на здоровые ткани. Несмотря на технический прогресс, в некоторых случаях методика фотонной терапии не позволяет подвести необходимую тумороцидную дозу таким образом, чтобы избежать тяжелых лучевых повреждений.
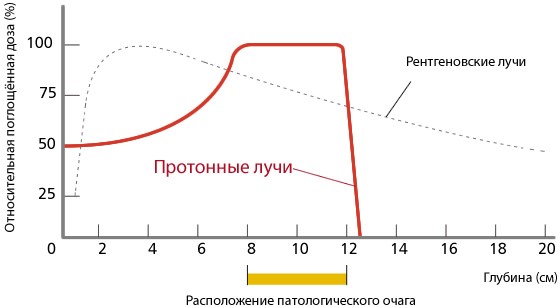
В отличии от других излучений, глубинное распределение дозы для протонов имеет зону медленного подъема с увеличением глубины проникновения, называемую “плато”, за которым следует дозовый максимум, называемый “пиком Брэгга”. Амплитуда этого пика в три-четыре раза превышает дозу на поверхности среды. За пиком Брэгга доза очень быстро падает практически до нуля. Протонная терапия является в настоящее время наиболее мощным средством для получения высокой конформности дозных распределений. На рисунке 1 показаны глубинные распределения доз для ионизирующих излучений. Пониженная величина дозы в области плато по сравнению с дозой в максимуме и быстрый спад дозы за пиком Брэгга создают принципиально новые возможности для формирования “идеальных”распределений дозы. Такая особенность протонной терапии позволяет значительно уменьшить лучевую нагрузку на нормальные ткани по сравнению с традиционными методами лучевой терапии пучками фотонов и электронов. В результате создаются условия для безопасного повышения дозы в объеме мишени (без превышения толерантных доз для нормальных тканей), даже если мишень вплотную прилежит к критическим структурам организма. Более высокая доза приводит, соответственно, к повышению вероятности гибели раковых клеток [1].
Несмотря на очевидные преимущества протонной терапии, клиническая значимость и экономическая эффективность данной методики по-прежнему активно изучаются. С каждым годом проводится все больше исследований по сравнительной оценке протонной и фотонной терапии у пациентов со злокачественными опухолями различных локализаций.
Опухоли центральной нервной системы
У пациентов с опухолями центральной нервной системы (ЦНС) лучевая терапия может применяться на всех этапах лечения – в качестве самостоятельной методики, в послеоперационном периоде, в комбинации с химиотерапией, с радикальной и паллиативной целью. Особенности расположения опухоли существенно ограничивают возможности фотонной лучевой терапии. Доза, необходимая для достижения стойкого контроля над опухолью, зачастую превышает значения, допустимые для органов риска. В подобной ситуации радиотерапевту приходится принимать сложные клинические решения, делая выбор между подведением высокой дозы, способной обеспечить противоопухолевый эффект, и риском повреждения жизненно важных структур. Даже в том случае, если удастся избежать летальных лучевых повреждений, существует высокий риск развития тяжелых нейрокогнитивных расстройств, которые могут быть временными у взрослых, но у детей часто носят необратимый характер. В подобных случаях любые методики, повышающие конформность облучения и позволяющие снизить нагрузку на органы риска (IMRT, протонная терапия), являются предпочтительными. Исследования по сравнению протонной и фотонной лучевой терапии у пациентов с опухолями ЦНС показывают, что применение пучка протонов позволяет значительно снизить нагрузку на здоровые ткани [2].
Хордома, хондросаркома
Заболеваниями, при которых протонная терапия применяется наиболее широко, являются хордомы и хондросаркомы основания черепа. В редких случаях эти опухоли могут быть удалены хирургически. Применение лучевой терапии также ограничено из-за расположения опухоли в непосредственной близости от жизненно важных структур – ствола головного мозга, черепных нервов, спинного мозга. Конформная лучевая терапия в дозах 50-60 Гр не обеспечивает требуемого противоопухолевого эффекта, демонстрируя неудовлетворительные показатели безрецидивной выживаемости (5-летняя безрецидивная выживаемость III ст. у 2-х пациентов (некроз головного мозга, потеря зрения на стороне облучения)
Okano и соавт., 2012 [33]
Химиотерапия, протонная терапия ± цисплатин
Потери зрения, некроза мозга не отмечено
Протонная терапия позволяет проводить химиолучевое лечение при T4b стадии
Zenda и соавт., 2011 [42]
Протонная терапия. Средняя доза 65 Гр
Ранней токсичности III-V ст. не отмечено. Поздняя токсичность III-V ст. – 12,8%
Протонная терапия позволяет добиться высоких результатов при нерезектабельных опухолях
Resto и соавт., 2008 [43]
Местно-распространенная синоназальная карцинома
Протонная терапия или протоны+фотоны, ± хирургическое лечение. Средняя доза 71,6 Гр
5-летняя БРВ 90% 5-летняя ОВ 90%
Протонная терапия позволяет добиться высоких показателей ЛК. Полное удаление опухоли ассоциируется с высокими показателями БРВ
Lin и соавт., 1999 [40]
Рецидивы после лучевой терапии
Повторное облучение, протонная терапия. Средняя доза 59,4 – 70,2 Гр
Не отмечено тосичности со стороны ЦНС
Лучшее покрытие мишени способствует увеличению ОВ
Slater и соавт., 2005 [44]
Протонная + фотонная терапия. 75,9 Гр
Поздняя токсичность III ст. у 3-х пациентов
Протонная терапия в качестве последовательного буста после фотонной терапии позволяет подводить высокие дозы, сохраняя токсичность на приемлемом уровне
ОВ – общая выживаемость, ЛК – локальный контроль, БРВ – безрецидивная выживаемость
Злокачественные опухоли у детей
Согласно данным РОНЦ им. Н.Н. Блохина, онкологическая заболеваемость в России составляет 9,5 – 13 на 100.000 детского населения. Среднее число ежегодно регистрируемых детей со злокачественными опухолями увеличилось за последнее десятилетие на 20% и достигло 6,45 тысяч. В большинстве случаев лучевая терапия является неотъемлемым компонентом, значительно повышая эффективность лечения. В тоже время, облучение способно оказывать пагубное воздействие, замедляя рост и развитие костей, мышц, органов нервной системы. Также повышается риск развития радиоиндуцированных опухолей
По данным литературы, риск развития вторичных радиоиндуцированных опухолей у пациентов, в детстве получавших лучевую терапию по поводу злокачественных новообразований ЦНС, составляет 10,7% [45]. Вторичные опухоли являются второй по частоте причиной смерти у данной группы пациентов [46]. Также они являются основной причиной гибели тех, кто преодолел 10-летний рубеж с момента лечения [47].
Среди вторичных радиоиндуцированных опухолей у пациентов, получавших в детском возрасте лечение по поводу новообразований ЦНС, наиболее часто встречаются глиомы, менингиомы, саркомы, злокачественные опухоли щитовидной железы [48]. Установлено, что радиоиндуцированные глиомы развиваются в среднем спустя 9 лет, а менингиомы спустя 17 лет после лечения.
В немногочисленных клинических исследованиях отмечено, что проведение протонной терапии сопровождается существенно меньшим риском развития вторичных радиоиндуцированных опухолей, нежели при использовании фотонов. В одном из ретроспективных исследований оценивался риск развития вторичных опухолей у взрослых, получавших протонную и фотонную лучевую терапию. В каждую группу было набрано по 558 пациентов. Медиана наблюдения в группе протонной терапии составила 6,7 лет, в группе фотонной терапии – 6 лет. Частота развития вторичных опухолей после облучения протонами была ниже и составила 6,9 случаев на 1000 пациентов против 10,3 в группе фотонной терапии [49].
Применение протонной терапии при краниоспинальном облучении также должно способствовать снижению риска развития радиоиндуцированных опухолей. В исследованиях, основанных на математическом моделировании и данных о биологических эффектах ионизирующего излучения, предиктивный риск развития вторичных опухолей оказался в 4 – 10 раз выше, а предиктивный риск смерти от вторичных опухолей в 2 – 5 раз выше при использовании фотонной лучевой терапии, чем в случае применения протонов [50]. При оценке рисков, связанных с проведением краниоспинального облучения у пациентов с медуллобластомой было установлено, что вероятность развития радиоиндуцированных опухолей при использовании протонной терапии существенно ниже, чем при использовании фотонов и составляет 4% и 30% соответственно (Таб. 3) [51]. Показатели лучевой нагрузки на улитку и сердце при проведении краниоспинального облучения с применением различных методик лучевой терапиипредставлены в таблице 4 [52].
Таблица 3. Вероятность развития радиоиндуцированных опухолей после краниоспинального облучения при медуллобластоме
Фотонная лучевая терапия (IMRT)
3D-конформная фотонная лучевая терапия
Таблица 4. Показатели лучевой нагрузки на улитку и сердце при проведении краниоспинального облучения по поводу медуллобластомы в зависимости от методики лучевой терапии
| Вид лучевой терапии | Доза на 90% объема улитки, % | Доза на 50% объема сердца, % | |
|---|---|---|---|
| Фотонная терапия | Протонная терапия | Различие | |
|---|---|---|---|