Кт легких расшифровка
Помогите расшифровать кт легких. Компьютерная томография
GE Optima 16 срезов
Ф.И.О. пациента: Шумеев П.Н.
Возраст: 17.05.1986 г.
Область исследования: органы грудной клетки
Дата исследования: 18.11.2020 г.
Эффективная доза: 8,9 мЗв
Контрастирование: не проводилось
При скрининговом МСКТ-исследовании легких:
Грудная клетка правильной формы, не деформирована.
В паренхиме легких дополнительные образования, свежие очаговые и инфильтративные
изменения не определяются. Пневматизация легочной ткани равномерная, симметричная.
В паренхиме легких с обеих сторон, в базальных отделах, отмечаются линейные участки
отграниченного пневмофиброза. Отмечается умеренно выраженное утолщение
перикостальной плевры на уровне S6 сегментов билатерально.
Корни легких структурны, не расширены. Бронхиальное дерево развито правильно.
Просвет трахеи и главных бронхов не деформирован, свободный. Просветы бронхов с
обеих сторон прослеживаются до субсегментарного уровня, стенки их не утолщены.
Жидкости, газа в плевральной полости и жидкости в полости перикарда не определяется.
Органы средостения не смещены, дополнительные образования в его структуре при
нативном исследовании не определяются.
Медиастинальные лимфатические узлы немногочисленные, поперечником по короткой
оси до 6.0 мм, внутренняя структура однородная.
Над-, подключичные, подмышечные лимфатические узлы немногочисленные, без
признаков кальцинации.
ЗАКЛЮЧЕНИЕ: Данных за наличие в паренхиме легких дополнительных образований,
«свежих» инфильтративных изменений, в том числе за внутригрудную лимфаденопатию.
Рентген или КТ легких и бронхов, что лучше?
Для диагностики заболеваний легких используются как рентген, так и КТ
Что выбрать – рентген или КТ – этот вопрос часто встает, когда необходимо пройти обследование органов грудной клетки. Рентген – более привычный и доступный метод. КТ – это современная разновидность рентгенологического метода исследования.
И рентгенодиагностика, и томография с успехом применяют при обследовании легких и бронхов. Оба метода основаны на использовании рентгеновских лучей, что затрудняет более широкое их применение, т.к. противопоказания есть и в том, и в другом случае, несмотря на то, что современные аппараты позволили значительно уменьшить дозу получаемого ионизирующего излучения.
Рентгенологический метод чаще используют для проведения профилактических, массовых, осмотров (флюорографию) и в качестве первичной диагностики. КТ – метод более высокого, экспертного, уровня, чаще используется для уточняющей диагностики.
Есть и другие существенные отличия этих методов:
Врачи назначают способ обследования с учетом преимуществ и недостатков каждого метода:
Полости распада (абсцесс) в легком при рентгенографии (слева) и КТ (справа)
КТ осуществляют только по врачебным показаниям, это исследование не рекомендуется проходить часто, поэтому не применяют для массовых осмотров. С профилактической целью используют флюорографию.
КТ легких и бронхов с контрастом и без, в чем разница
КТ с введением контраста
В большинстве случаев при КТ легких и бронхов можно обойтись без контрастного усиления, т.к. методики спиральной и мультиспиральной томографии являются достаточно информативными для выявления большинства патологических состояний. Поэтому КТ с контрастом проводят строго по показаниям.
В качестве контрастных веществ для исследования бронхов и легких используются неионные изоосмолярные или низкоосмолярные йодсодержащие водорастворимые контрастные препараты для внутривенного введения:
Препараты вводят только в тех случаях, когда у пациента никогда не было аллергии на йод или лекарственные препараты, он не страдает бронхиальной астмой, сахарным диабетом, у него нет заболеваний щитовидной железы или почечной недостаточности.
При склонности к аллергическим реакциям перед использованием контраста обязательно проводят кожный тест на индивидуальную переносимость контраста: с помощью скарификатора на кожу наносят каплю препарата и через 30 минут анализируют реакцию. В норме не должно быть ни отека, ни покраснения, ни зуда.
Препараты вводят внутривенно:
Контрастное усиление увеличивает время проведения КТ, т.к. необходимо сделать две серии снимков одной и той же зоны – с контрастом и без.
Введение контрастных веществ может сопровождаться появлением нежелательных побочных реакций:
Контрастное усиление при обследовании легких проводят тогда, когда необходимо усилить четкость изображения в таких ситуациях:
Очаг некроза в легком: снимок без контраста слева и с контрастом справа
Какие патологии показывает КТ легких и бронхов
КТ позволяет обнаружить любую патологию легких и бронхов. Применение мультиспиральной методики и контрастного усиления значительно увеличивают вероятность обнаружения даже самых незначительных по размерам и распространенности патологических очагов на ранних стадиях болезни. С помощью КТ значительно легче отличить характер выявленных новообразований: доброкачественные от злокачественных, воспалительные от опухолевых, пневмонические очаги от туберкулезных.
Наиболее часто при КТ врачи отмечают характерные признаки таких патологических состояний:
Рак правого легкого с метастазами
Характерные признаки коронавирусной пневмонии при КТ (симптом «матового стекла»)
Двухсторонняя эмфизема легких
Врожденное недоразвитие правого легкого (кистозная гиполазия)
Бронхоэктатическая болезнь с развитием кистозного фиброза
Скопление жидкости (гидроторакс) в плевральной полости в результате плеврита
Противопоказания к проведению КТ легких
Все ограничения при проведении КТ легких связаны либо с томографией, либо с использованием контрастных препаратов.
Противопоказания к КТ легких без контраста
Противопоказания к КТ легких с контрастом
Что показывает КТ легких и бронхов
Что показывает КТ легких и бронхов
МСКТ позволяет выявить любую патологию бронхиального дерева, легочной ткани, плевры.
На КТ снимках хорошо видны главные бронхи с диаметром около 18 мм, их разветвления до бронхиол, которые делятся на альвеолярные ходы, и легочная ткань. В альвеолах происходит газообмен, кровь очищается от углекислоты и насыщается кислородом. После внедрения в клиническую практику методов многоспиральной КТ стало возможным исследовать мягкие ткани, паренхиматозные органы, в том числе легочную ткань, получить достаточный объем информации для определения широкого спектра патологических состояний:
Воспалительные изменения в легких (пневмония слева и абсцесс справа)
Инфекции (туберкулез легких), паразитарные инвазии (эхинококкоз).
Новообразования доброкачественного и злокачественного генеза и метастазы.
Наличие жидкости в плевральных полостях (серозный выпот, гной, кровь).
Травматические повреждения легких и бронхов.
Кистозные образования в легких.
Нарушение проходимости бронхов, деформация стенок, бронхоэктазы, ХОБЛ.
Хроническая обструктивная болезнь легких (ХОБЛ)
Спаечный процесс в плевральных полостях.
Разрастание фиброзной и соединительной ткани в легких.
Инородные тела в бронхах.
По плотности легочной ткани выявляется ее уплотнение, безвоздушные участки, очаги повышенной воздушности.
Врожденные и приобретенные аномалии развития бронхов и легких.
Чувствительность компьютерной томографии в выявлении объемных образований (кист, опухолей, метастазов) в легких составляет 98 %. Метод позволяет дифференцировать опухоли доброкачественные от злокачественных, от туберкулезных очагов, абсцессов и свищей.
КТ грудной клетки используют хирурги перед операцией для решения вопроса оптимального доступа к патологическому очагу, в послеоперационном периоде для контроля результатов хирургического вмешательства.
Таким образом, томография легких необходима для диагностики большинства из известных заболеваний бронхов и легких. Именно этот метод в последние годы позволяет обнаружить рак (карциному) легкого на ранней стадии, а в период коронавирусной пандемии своевременно поставить диагноз атипично протекающей пневмонии.
Ещё статьи.
ПЦР (COVID-19) РНК коронавируса SARS-CoV2
результат в течение 24часов- 2000 рублей
Антитела IgM/IgG к коронавирусу SARS-CoV-2
полуколич. результат в течение 72 часов- 2500 рублей.
Возможное выездное тестирование на территории работодателя для организованных групп, с оплатой по безналичному расчёту.
ТУБЕРКУЛЕЗ БРОНХОВ — проблемы патогенеза и дифференциальной диагностики
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
Как проявляется неосложненный локальный туберкулез бронхов?
С какими заболеваниями следует дифференцировать туберкулез бронхов?
Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
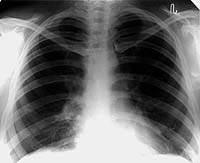 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
В зависимости от того, поражена туберкулезом стенка сегментарного-субсегментарного бронха или крупного его ветвления (долевого, промежуточного, главного), клиническое течение заболевания будет неодинаковым. Но и в том и в другом случае крайне редко (по нашим данным, менее чем в 1% случаев) удается выявить туберкулез слизистой субсегментарных и более крупных бронхов в ранней и неосложненной фазе течения заболевания. Причина в том, что симптоматика его ничем не отличается от признаков затяжного или рецидивирующего бронхита и характеризуется кашлем со скудной мокротой, более выраженным при поражении стенки главного и долевого бронха, в комочках мокроты не постоянно, а лишь периодически, нередко только методом посева удается обнаружить микобактерии туберкулеза (МБТ). Рентгенологическое обследование органов грудной клетки патологии не выявляет. Вот почему ранняя диагностика неосложненного течения туберкулеза бронхов требует тщательного и многократного исследования мокроты на МБТ методом не только бактериоскопии, но и посева у всех больных с затяжным, рецидивирующим и хроническим бронхитом.
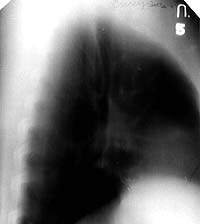 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Проведенная после обнаружения в мокроте МБТ фибробронхоскопия позволяет установить локализацию процесса и его форму: локальный катаральный эндобронхит, инфильтративный, язвенный, а иногда и рубцовый туберкулез слизистой бронха (рис. 1 и 2).
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Чаще всего (46,9% случаев) туберкулез субсегментарных бронхов диагностируется в клинике в фазе обострения заболевания, протекающего с экссудативной воспалительной реакцией и выраженной перибронхиальной инфильтрацией легочной ткани. Для него характерно острое или подострое начало заболевания, интоксикация, кашель с небольшим количеством слизисто-гнойной мокроты, в которой во всех случаях бактериоскопией или посевом определялись микобактерии туберкулеза. Фибробронхоскопия выявляла изменения на слизистой субсегментарных или даже сегментарных бронхов: от локального эндобронхита вплоть до инфильтративного или даже рубцового туберкулеза.
 |
| Рисунок 3. Томограмма левого легкого больного Н. 47 лет (срез 8 см). В 1-2-м сегменте — фокусного характера тень с тяжистыми контурами и очаговыми изменениями по периферии. МБТ+ в мокроте. Диагноз диспансера: инфильтративный туберкулез |
Рентгено-томографическое исследование легких, произведенное в двух проекциях, позволяло установить перибронхиально расположенное затемнение легочной ткани, нередко с очагами лимфогенной диссеминации в окружающую легочную ткань. Стенки субсегментарных и сегментарных бронхов в зоне инфильтрации были уплотнены, просвет их не определялся, местами были видны очагового и мелкофокусного характера включения (заполненные бронхоэктазы) и просветления (свободные от содержимого бронхоэктазы), которые чаще начинали определяться только по ходу лечения вследствие восстановления бронхиальной проходимости. Первоначально половине больных из этой группы ставился диагноз «острая пневмония» и только после обнаружения МБТ он был изменен: все они направлялись в клинику с диагнозом инфильтративного туберкулеза легких. Однако локализация процесса, отсутствие
 |
| Рисунок 4. Боковая томограмма левого легкого того же больного (срез 7 см). Стенки Б1+2 уплотнены, а его субсегментарные ветвления инфильтрированы, видны очаги лимфогенной диссеминации. Бронхоскопия — рубцовая деформация устий Б1 и Б2. Клинический диагноз: туберкулез субсегментарных бронхов в фазе инфильтрации, МБТ+ |
характерного для инфильтративного туберкулеза распада в виде пневмониогенной каверны, а также установленное с помощью эндоскопии и томографии ведущее участие в процессе бронхиального дерева давало возможность без большого труда изменить трактовку диагноза в пользу туберкулеза бронхов (рис. 3, 4).
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
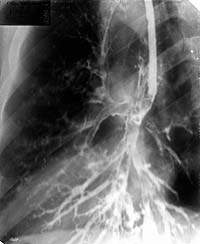 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
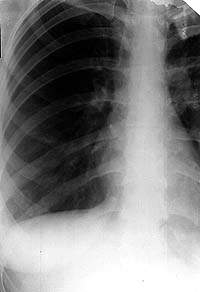 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
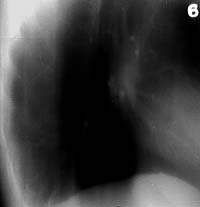 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
При рентгенологическом исследовании легких на ограниченном участке определялось затемнение тяжистого характера, располагающееся по ходу бронхососудистого рисунка (рис. 6, 7). Среди наблюдавшихся нами больных этой группы у половины заболевание было выявлено при флюорографическом обследовании населения, у остальных — в связи с появлением кашля с мокротой и нерезко выраженных признаков интоксикации; у большинства (25 из 27) в мокроте, причем только методом посева, было обнаружено скудное бактериовыделение. Следует отметить, что более выраженная клиническая симптоматика имела место у тех больных описываемой группы, у которых наряду с туберкулезом стенки субсегментарного была поражена и слизистая сегментарного бронха. При рентгенологическом исследовании легких затемнения тяжистого и очагового характера располагались по ходу ветвления бронхов разных сегментов легкого, но преобладало поражение 1 — 2 и 6 — 10 сегментов. При этом у двух третей больных затемнения тяжистого характера в дистальных отделах завершались крупноочаговыми и фокусными затемнениями типа мелких туберкулом. Все больные, у которых туберкулез субсегментарных бронхов протекал с формированием мелких, чаще множественных туберкулом, подверглись оперативному лечению. Данные рентгено-морфологических сопоставлений показали, что эти крупноочаговые и фокусного характера тени явились отображением либо заполненных бронхоэктазов, либо очагов казеозного некроза, в центре которых гистологические срезы позволяли выявить остатки стенки бронха. Все больные этой группы направлялись в клинику с диагнозом очагового туберкулеза легких или туберкуломы легкого. При фибробронхоскопии только у двух третей больных удалось осмотреть стенку субсегментарных бронхов и обнаружить на слизистой локальные туберкулезные изменения. У остальных диагноз заболевания устанавливался на основании клинико-рентгенологических данных и результатов бактериологического исследования мокроты. Отличить этот вариант туберкулеза бронхов от очагового туберкулеза и туберкуломы легкого помогал основной скиалогический признак — тени тяжистого характера, располагавшиеся на ограниченных участках по ходу ветвления сегментарных бронхов, которые ни по своей локализации, ни по связи их с очаговыми и фокусными тенями в легких не могли быть отображением дренажного перибронхиального лимфангита.
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
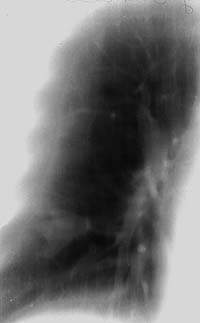 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
За последние 20 лет в хирургическом отделении клиники фтизиопульмонологии ЦКБ МПС было прооперировано 146 больных с ретенционными бронхиальными кистами легкого. У 70 из них до операции возникли затруднения в дифференцировании их с туберкуломой или раком легкого. В 30 случаях речь шла о множественных затемнениях фокусного характера, некоторые из них представляли собой ретенционные кисты, а еще часть — туберкуломы легких. В остальных 40 случаях отличить по рентгенологической картине ретенционную кисту от туберкуломы легкого и переферического рака легкого также не представлялось возможным. И только локализация фокусного характера тени ближе к корню легкого и тяжистого характера изменения по периферии давали основание предположить наличие этой патологии. У 76 прооперированных до вмешательства рентгеносемиотика легочных изменений была характерной для заполненной ретенционной кисты легкого: тень в виде реторты, грозди винограда, двух-трехлистника, расположенная по ходу ветвления сегментарных и субсегментарных бронхов (рис. 8).
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
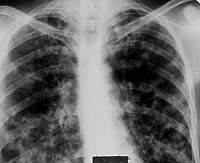 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
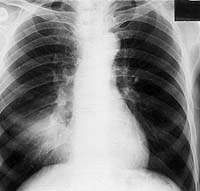 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Крайне редко, всего у трех больных, туберкулез крупных бронхов протекал с полным перекрытием просвета главного или долевого бронха и развитием ателектаза всей доли с воспалительно-нагноительным процессом в ней, потребовавшим в двух случаях неотложной операции, приведшей к выздоровлению больных. У остальных —
 |
| Рисунок 11. Боковая рентгенограмма правого легкого того же больного. Средняя доля легкого уменьшена в размере и гомогенно затемнена. При бронхоскопии обнаружен «опухолевой» стеноз среднедолевого бронха. Оперирован. Биопсия: бугорковый туберкулез в подслизистой главного и промежуточного бронхов, туберкулезная грануляционная ткань в просвете среднедолевого бронха, фиброателектаз средней доли с осумкованными очагами казеозного некроза. В лимфоузлах корня легкого — гиперплазия ткани и запыление |
воспалительно-гранулематозный процесс в стенке бронха стенозировал его просвет не полностью и воспалительно-ателектатические изменения не распространялись целиком на все легкое или его долю. После рассасывания свежих воспалительных изменений, заживления язв на слизистой и устранения грануляций контрольные бронхоскопии устанавливали развитие и нарастание рубцового стеноза крупного бронха, причем одновременно с этим выявлялись и более старые специфические изменения на стенке сегментарных бронхов.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).

















