Свечи от простатита с прополисом
Общие сведения
Прополис – это вещество, которое производит уникальный лечебный эффект. Он отличается очень активным противомикробным и противовоспалительным действием, помогает преодолеть аллергию. При этом препараты, основой которых является прополис, не только более дешевые по сравнению с антибиотиками, но и имеют намного меньше побочных эффектов. Единственное, что следует учесть тем, кто использует прополис и средства, его содержащие, что высокая чувствительность к меду и всем другим продуктам пчеловодства является противопоказанием к применению любой из форм таких лекарств.
Так как этот продукт пчеловодства – полностью натуральный, то он производит исключительно положительное действие на организм. Качественный продукт всегда очень ароматный, легкий, имеет светлый цвет. Чтобы получить тот эффект, на который рассчитывает пациент, необходимо использовать исключительно качественный прополис. Так как в настоящее время очень легко оказаться обманутым недобросовестными производителями, предлагающими подделки, покупатели должны быть внимательными. Ведь некоторые «дельцы» подмешивают в прополис смолы, битум, ряд других веществ. Это не только снижает эффективность лечения, но и может оказывать негативное влияние на организм.
Для лечения разных болезней прополис применяют по-разному. При гинекологических недугах используют вагинальные свечи, для лечения простатита и геморроя, применяют свечи из прополиса в домашних условиях. Преимущества такого лечения в том, что это местные средства, не вызывающие болезненности при использовании.
Ниже речь пойдет о том, как изготовить самостоятельно свечи, чтобы провести лечение прополисом простатита, а также о том, какие свечи на основе этого продукта пчеловодства предлагают современные производители.
Как действует прополис?
Суппозитории, содержащие прополис, действуют местно и регионарно. Местно они действуют на те ткани, с которыми происходит их соприкосновение. Регионарное действие связано с тем, что активные вещества частично всасываются в кровь и лимфу и проникают в близко расположенные ткани и органы.
Прополис производит следующие эффекты:
Как сделать свечи из прополиса самостоятельно?
Применять свечи с прополисом в гинекологии, для лечения простатита и геморроя можно как аптечные, так и приготовленные самостоятельно.
Как приобретенные в аптеке, так и самостоятельно изготовленные свечи нужно вводить вечером, перед сном. Лечение длится 30 дней, потом его можно еще провести через 2-3 месяца.
Можно использовать разные способы для приготовления такого средства. Приведем несколько разных способов, пригодных, чтобы изготовить и впоследствии использовать прополисные свечи в гинекологии и не только.
Первый способ
Необходимые ингредиенты: ланолин, приобретенный в аптеке, или любой жир – смалец, козий, бараний — 200 г; воск – 50 г; прополис – 50 г.
Приготовление: изначально нужно растопить жир на водяной бане, в жидкий жир добавить нарезанный кусочками прополис. Медленно перемешивать, пока прополис не растворится. Добавить в смесь воск. Нужно учесть, что чем больше воска будет содержаться в свечах, тем меньше они будут таять в руках. Все ингредиенты нужно хорошо перемешать, после чего слить в другую посуду только ту часть, которая является жидкой. Охладить полученную смесь, порезать ее на частички и придать им форму свечей, каждая из которых должна весить 7-11 г. Нужно стараться делать их в форме цилиндра с заостренным концом, диаметр – 1 см, длина — 5-6 см. Свеча будет содержать около 0,40 г экстрактивных веществ прополиса. Средство хранят в холодильнике.
Второй способ
Необходимые ингредиенты: спирт – 220 мл; прополис – 40 г; жир или сливочное масло – 200 г.
Приготовление: прополис нужно измельчить, добавить в него спирт и настаивать на протяжении 10 дней. Смесь время от времени нужно взбалтывать. Когда настой выстоится, его нужно уварить на медленном огне, помешивая, пока спирт не испарится, а остатки не приобретут бурый оттенок. После этого к смеси добавляют масло или жир, перемешивают и растапливают. После того, как смесь остынет, ее нужно вынуть и сделать из нее десять свечей. Их завернуть в фольгу и хранить в холодильнике.
Метод выливания
На водяной бане в емкости из фарфора нужно постепенно расплавить смесь глицерина, желатина, воды, пропорция — 5:1:2. Полученную смесь охлаждают до тех пор, пока она полностью не остынет, после чего добавляют прополис, при этом тщательно перемешивая. Далее все выливают в формы из пергамента и охлаждают.
Свечи, заказанные в аптеке
Свечи с прополисом для простаты можно также заказать в рецептурном отделе аптеки. Для этого необходим рецепт врача. Готовят эти средства в аптеке по рецептам А. А. Барскова или В. П. Кивалкиной. Основа для изготовления суппозиториев – гели из желатина и глицерина, какао масло, сплавы парафина с ланолином, бутирол.
Введение прополиса прямое
В процессе лечения можно практиковать и прямое введение прополиса в прямую кишку. Чтобы провести такую процедуру, нужно 40 г прополиса подогреть на водяной бане и добавить 200 г масла из миндаля или облепихи. Когда смесь раствориться, ее нужно набрать в 5-кубовый шприц без иглы. Надев на шприц катетер, ввести его в прямую кишку на расстояние 7 см и выдавить содержимое.
Готовые свечи
Те, кому требуется такое лечение, могут приобрести свечи от простатита, недорогие и эффективные, в аптеке. Прополисные свечи от простатита содержат этот компонент в качестве основного активного вещества. Однако современный фармакологический рынок предлагает ректальные свечи от простатита с прополисом, в которых также содержатся в составе другие действующие вещества. Поэтому при простатите не всегда назначают свечи с антибиотиками, ведь отзывы о свечах при простатите часто подтверждают, что именно натуральные компоненты могут произвести ощутимый эффект в процессе лечения.
Лучшие суппозитории содержат в составе жиры, которые расплавляются при температуре 37 градусов, чтобы активные вещества высвобождались внутри, а при комнатной температуре суппозиторий сохранял свою форму. Также это средство часто содержит ланолин, который придает свечам гладкость.
Большинство суппозиториев имеют торпедообразную форму, желтую или коричневую окраску.
Те, кому нужны свечи от простатита, список названий могут узнать в аптеке. Однако о том, какие свечи лучше при простатите, должен рассказать индивидуально специалист после установления диагноза.
Цена свечей с прополисом зависит от производителя и препарата. Купить их можно в любой аптеке. Например, цена свечей Прополис ДН – от 300 руб. за упаковку, цена свечей Прополис Д с димексидом — от 360 руб. Тем, кто все же стремится изготовить такое средство своими руками, можно купить прополис натуральный в аптеке. Цена в аптеке за 1 грамм этого натурального средства – 15-20 руб. Ниже содержится более детальное описание наиболее популярных препаратов с этим действующим веществом.
Прополис ДН
Ректальные свечи Прополис ДН (1 шт.) содержат в составе какао масло (1,5 г), прополис (0,5 г).
Препарат обладает противовоспалительными, ранозаживляющими, гепатозащитными свойствами.
Инструкция по применению свечей с прополисом предусматривает, что Прополис ДН применяют при лечении простатита, аденомы простаты, гиперплазии простаты. Назначают этот препарат и после операции, проведенной на органах малого таза. Тем, кому необходимы свечи с прополисом от геморроя, можно применять свечи Прополис ДН при геморрое.
По поводу противопоказаний инструкция на свечи Прополис ДН содержит информацию о том, что их нельзя применять при аллергических реакциях на продукты пчеловодства, при беременности и кормлении.
В качестве негативных эффектов могут развиваться аллергические проявления.
Применять свечи нужно на протяжении 10 дней, вводя их по 1 шт. трижды в день, после гигиенических процедур. Для профилактики применяют по 1 шт. трижды в день 30 дней. Отзывы свидетельствуют об эффективности препарата при простатите при регулярном применении. Отзывы на свечи Прополис ДН в гинекологии также положительные.
Стоимость упаковки 6 шт. от 300 руб.
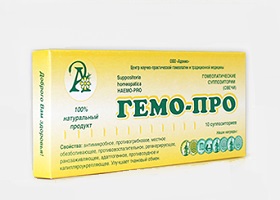
Гемо-Про
Это комбинированное гомеопатическое средство, применяемое для терапии геморроя, простатита, гинекологических болезней.
В состав входит масло облепихи (0,2 г), прополис (0,1 г), какао масло (2 г), экстракт лечебной грязи Тамбуканского озера (0,2 г), а также эссенции окопника, руты, зверобоя.
Гемо-Про применяют при простатите, геморрое, снижении потенции, проктосигмоидите, язве и трещинах ануса, парапроктите, воспалительных болезнях женской половой системы.
Оказывает местный обезболивающий, противовоспалительный, регенерирующий, ранозаживляющий, антимикробный, противогрибковый, адаптогенный эффект. Устраняет зуд и укрепляет капилляры.
Способствует улучшению тканевого обмена. Так как в процессе изготовления этого препарата используется особая технология, это позволяет улучшить всасывание всех компонентов, которые действуют и в тканях, и поверхностно.
Благодаря наличию в составе масла облепихи препарат улучшает работу сосудов и сердца. Повышает потенцию, приводят в норму щитовидную железу и печень.
Концентрат грязи обеспечивает антимикробное действие, улучшает иммунитет, снимает воспаление, активизирует заживление ран.
Не применяют Гемо-Про при увеличенной чувствительности к любому из составляющих.
Суппозиторий вводят перед сном, глубоко ректально. Применение длятся от 10 до 30 дней, в зависимости от назначений врача. Стоимость 10 шт. от 350 руб.
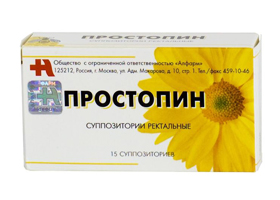
Простопин
В состав этого препарата входит активированный прополис, какао масло, перга сушеная, обножка цветочной пыльцы, маточное молочко, воск пчелиный, горный мед, ланолин.
Средство применяют в составе лечения урологических и проктологических болезней. Простопин обладает адаптогенными, тонизирующими, общеукрепляющими свойствами.
Применяют Простопин при простатите в острой и хронической форме, эректильной дисфункции, доброкачественных гипертрофиях простаты, везикулитах, ухудшении сперматогенеза и уменьшению активности сперматозоидов, уретритах. Также средство показано при геморрое, ослаблении иммунитета, проявлениях хронической усталости.
Не следует применять при невосприятии продуктов пчеловодства
Средство вводят по 1 шт. в прямую кишку, лечение продолжается от 15 до 30 дней.
Стоимость 15 шт. от 600 руб.
Прополис Д с димексидом
Свечи Прополис Д содержат экстракт прополиса, димексид, масло какао.
Оказывает выраженное антибактериальное влияние, обеспечивает быструю регенерацию, рассасывание, обезболивает. Также при применении этого средства отмечается стимуляция защитных реакций организма.
Какао масло стимулирует всасывание действующих компонентов, а также важных для организма биологических веществ.
Димексид, растворяет ряд химических соединений, он увеличивает чувствительность микрофлоры к антибиотикам.
Применяют Прополис Д в комплексном лечении хронических и острых простатитов, его назначают людям с доброкачественной гипертрофией простаты. Используется в гинекологической практике при лечении воспалительных болезней.
Не применяют при наличии аллергических реакций на продукты пчеловодства.
Суппозитории нужно вводить на ночь, желательно после теплой ванны. Курс длится 30 дней. Как правило, назначают два-три таких курса, делая перерывы в два месяца между ними. Стоимость 10 шт. от 360 руб.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Прополис свечи : инструкция по применению
Состав лекарственного средства
действующее вещество: фенольный гидрофобный препарат прополиса;
вспомогательные вещества: диметилсульфоксид, пропиленгликоль, твердый жир.
Лекарственная форма
Суппозитории от светло-коричневого до темно-коричневого цвета, шарообразной формы, со специфическим запахом. Допускается наличие налета и неоднородность окраски в виде вкраплений и мраморности.
Название и местонахождение производителя
АО «Лекхим-Харьков». Украина, 61115, г.. Харьков, ул. 17-го Партсъезда, 36.
Фармакологическая группа
Препараты для лечения геморроя и анальных трещин для местного применения. Код АТС C05A X.
Фенольный гидрофобный препарат прополиса обеспечивает противовоспалительное, репаративной и антимикробным действием. Присутствие димексида в составе суппозиториев дополняет спектр активности препарата обезболивающими свойствами, повышает резорбцию фармакологических веществ сквозь слизистую оболочку.
Пропиленгликоль и основа создают условия для реализации терапевтических эффектов действующих веществ суппозиториев.
Показания
Проктиты, анальные трещины, послеоперационные раны дистального отдела прямой кишки.
Противопоказания
Повышенная чувствительность к компонентам препарата, аллергические реакции на продукты пчеловодства.
Особые предостережения
Перед применением суппозитория необходимо:
Применение в период беременности или кормления грудью
В период беременности и кормления грудью применение препарата возможно по назначению врача в случае, если ожидаемая польза для матери превышает потенциальный риск для плода / ребенка.
Способность влиять на скорость реакции при управлении автотранспортом или другими механизмами
Каких-либо данных о влиянии препарата на способность управлять автомобилем или работать с механизмами нет.
Препарат применяется для лечения детей в возрасте до 7 лет.
Способ применения и дозы
Взрослым и детям старше 7 лет по 1 суппозиторию 3 раза в сутки после опорожнения кишечника. Продолжительность курса лечения определяет врач в зависимости от тяжести заболевания и может составить от 8-10 дней до 14-21 дня.
Передозировка
Побочные эффекты
Возможны аллергические реакции.
Взаимодействие с другими лекарственными средствами и другие виды взаимодействий
Можно применять в комбинации с другими препаратами, предназначенными для лечения сопутствующих заболеваний. Не рекомендуется одновременное применение с другими продуктами пчеловодства.
Срок годности
Условия хранения
Хранить в недоступном для детей месте при температуре не выше 25 ° С.
Упаковка
По 5 суппозиториев в блистере, по 1 или 2 блистера в пачке.
Кызылмай® с прополисом : инструкция по применению
Фармакотерапевтическая группа
Прочие препараты. Другие терапевтические препараты все. Другие лекарственные препараты. V03AХ
Показания к применению
В комплексной терапии
— эрозия шейки матки, кольпиты, вагиниты, эндоцервициты
— геморрой, трещины ануса, колиты, энтероколиты, проктиты.
Противопоказания
Гиперчувствительность к действующему веществу или к вспомогательным веществам.
Необходимые меры предосторожности при применении
Взаимодействия с другими лекарственными препаратами
Специальные предупреждения
Нет опыта применения препарата в детской практике.
Препарат можно использовать беременным и кормящим женщинам.
Препарат не влияет на способность управлять автотранспортом и потенциально опасными механизмами.
При появлении нежелательных явлений и других реакций, применение препарата следует прекратить.
Рекомендации по применению
Метод и путь введения
Суппозитории Кызылмай ® с прополисом предназначаются для ректального (в задний проход) и вагинального (во влагалище) применения. В ходе терапии стоит придерживаться следующих важных условий:
— открывать и извлекать суппозиторий стоит непосредственно перед процедурой введения;
— суппозитории должны вводиться быстро, иначе из-за воздействия тепла рук они начнут плавиться;
— перед введением суппозиториев в задний проход необходимо осуществить дефекацию (если больному не удается самопроизвольно опорожнить кишечник, следует поставить клизму);
— перед введением суппозиториев обязательно провести гигиенические процедуры области заднего прохода и влагалища.
1. Перед тем, как приступить к процедуре введения осуществите дефекацию, проведите гигиену области заднего прохода и влагалища и тщательно вымойте руки.
2. Оторвите или отрежьте контурную ячейку с одним суппозиторием.
3. Чтобы раскрыть контурную ячейку, со стороны острого конца суппозитория, разъедините конец контурной ячейки и потяните в разные стороны, как показано на рисунке (3).
4. Полностью освободите суппозиторий от контурной ячейки.
Используйте прокладку, чтобы не испачкать белье. После введения необходимо принять положение лежа, суппозиторий растает и впитается. После того, как встанете, уберите вытекшие излишки салфеткой либо теплой водой.

Частота применения с указанием времени приема
по 1 суппозиторию 1-2 раза в день в зависимости от степени заболевания.
Курс лечения 7-10 дней.
Меры, которые необходимо принять в случае передозировки
Передозировка не выявлена
Описание нежелательных реакций
В редких случаях: зуд, жжение, гиперемия.
При возникновении нежелательных лекарственных реакций обращаться к медицинскому работнику, фармацевтическому работнику или напрямую в информационную базу данных по нежелательным реакциям (действиям) на лекарственные препараты, включая сообщения о неэффективности лекарственных препаратов РГП на ПХВ «Национальный Центр экспертизы лекарственных средств и медицинских изделий» Комитет контроля качества и безопасности товаров и услуг Министерства здравоохранения Республики Казахстан http://www.ndda.kz
Состав
Один суппозиторий содержит
активные вещества: «кызыл май» масло полифитовое 0.55 г, прополис 0.05 г
вспомогательные вещества: масло какао, воск желтый, бентонит
Описание
Суппозитории от кремовато-бурого до бурого цвета, с заостренным концом, легким запахом прополиса, однородные или с вкраплениями прополиса на разрезе. При хранении в холодильнике возможно появление кристаллов воска, исчезающих при комнатной температуре.
Форма выпуска и упаковка
По 5 суппозиториев помещают в контурную ячейковую упаковку из поливинилхлорид/полиэтилена (ПВХ/ПЭ) молочно-белого цвета.
По 2 контурные ячейковые упаковки вместе с инструкцией по медицинскому применению на казахском и русском языках помещают в коробку из картона коробочного марки хром-эрзац или из картона хром-эрзац для складных коробок.
По 48 штук коробок помещают в транспортную тару.
Срок хранения
По истечении срока годности не применять!
Условия хранения
Хранить в сухом месте при температуре не выше +18 о С.
Современные аспекты лечения воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза характеризуются различными проявлениями, в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хлами
Воспалительные заболевания органов малого таза характеризуются различными проявлениями, в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место в послеродовом или послеабортном периодах, во время менструаций, при различных внутриматочных манипуляциях (введении внутриматочных контрацептивов (ВМК), гистероскопии, гистеросальпингографии, диагностических выскабливаниях) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалища, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний, способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции.
В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Эндометрит
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как Т-лимфоциты и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой, и возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом с палочкоядерным сдвигом, увеличением скорости оседания эритроцитов (СОЭ). Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс заканчивается, реже переходит в подострую и хроническую форму, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя, дозы и длительность применения антибиотиков определяются тяжестью заболевания. Из-за угрозы анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительны цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день внутримышечно или внутривенно капельно + гентамицин по 80 мг 3 раза в сутки внутримышечно + метронидазол по 100 мл внутривенно капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз в сутки. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не менее 7–10 дней.
В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250 000 ЕД 4 раза в день или флуконазол по 50 мг в день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать назначение инфузионных средств, например: раствор Рингера — 500 мл, полиионные растворы — 400 мл, 5% раствор глюкозы — 500 мл, 10% раствор хлорида кальция — 10 мл, унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза в сутки. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин), кровозамещающих растворов, плазмы, эритроцитарной массы, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем высокой частоты или ультравысокой частоты (УВЧ), магнитотерапию, лазеротерапию.
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день — 10 дней;
– диклофенак ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
– метилглукамина акридонацетат по 250 мг внутримышечно через день — 10 дней;
– оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
Рекомендуется дополнительное лечение.
– этинилэстрадиол 30 мкг + левоноргестрел 150 мкг (ригевидон);
– этинилэстрадиол 35 мкг + норгестимат 250 мкг (силест);
– этинилэстрадиол 30 мкг + гестоден 75 мкг (фемоден);
– этинилэстрадиол 30 мкг + дезогестрел 150 мкг (марвелон).
Дополнительное лечение в дни менструаций включает следующее.
Тетрациклины (обладают широким спектром действия: грамположительные кокки, спорообразующие бактерии, неспорообразующие бактерии, грамотрицательные кокки и палочки, хламидии, микоплазмы): доксициклин по 100 мг 2 раза в день.
Макролиды (активны в отношении грамположительных кокков, грамотрицательных бактерий, гарднерелл, хламидий, микоплазм, уреаплазм):
– азитромицин по 500 мг 2 раза в день;
– рокситромицин по 150 мг 2 раза в день;
– кларитромицин по 250 мг 2 раза в день.
Фторхинолоны (активны в отношении всех грамположительных и грамотрицательных бактерий): ципрофлоксацин по 500 мг 2 раза в день; офлоксацин — 800 мг однократно в день в течение 10–14 дней.
Производные нитроимидазола (активны в отношении анаэробов, простейших): метронидазол по 500 мг 4 раза в день.
Противогрибковые средства (активны в отношении грибов рода Candida):
– нистатин по 250 000 ЕД 4 раза в день;
– натамицин по 100 мг 4 раза в день;
– флуконазол — 150 мг однократно.
Острый сальпингоофорит
Относится к самым частым заболеваниям воспалительной этиологии у женщин. Каждой пятой женщине, перенесшей сальпингоофорит грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки, и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать более широкие области малого таза, распространяясь на все близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да в этом и нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных пациентов наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания воспаления.
Острый сальпингоофорит лечится также антибиотиками, (предпочтительнее фторхинолоны III поколения — ципрофлоксацин, офлоксацин, пефлоксацин), так как нередко сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
При нетяжелой форме назначается следующее.
1. Антибактериальная терапия перорально в течение 5–7 дней.
– азитромицин по 500 мг 2 раза в день;
– рокситромицин по 150 мг 2 раза в день;
– кларитромицин по 250 мг 2 раза в день.
– ципрофлоксацин по 500 мг 2 раза в день;
– офлоксацин — 800 мг однократно в день — 10–14 дней.
2. Производные нитроимидазола перорально (активны в отношении анаэробов, простейших):
– метронидазол по 500 мг 3 раза в день;
– орнидазол по 500 мг 3 раза в день.
3. Противогрибковые средства перорально (активны в отношении грибов рода Candida):
– нистатин по 500 000 ЕД 4 раза в день;
– натамицин по 100 мг 4 раза в день;
– флуконазол — 150 мг однократно.
4. Антигистаминные препараты перорально (предупреждают развитие аллергических реакций):
– фексофенадин по 180 мг 1 раз в день;
– хлоропирамин по 25 мг 2 раза в день.
Дополнительное лечение включает следующее.
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день;
– диклофенак или индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
При тяжелом течении назначаются препараты следующих групп.
1. Антибактериальная терапия перорально в течение 7–10 дней. Во время антибактериальной терапии оценка клинической эффективности комбинации препаратов проводится через 3 дня, при необходимости — смена препаратов через 5–7 дней.
– ципрофлоксацин 1000 мг однократно в день;
– пефлоксацин, офлоксацин по 200 мг 2 раза в день внутривенно.
– гентамицин по 240 мг 1 раз в день внутривенно;
– амикацин по 500 мг 2 раза в день внутривенно.
2. Противогрибковые средства (активны в отношении грибов рода Candida): флуконазол 150 мг однократно перорально.
3. Производные нитроимидазола (активны в отношении анаэробов, простейших): метронидазол по 500 мг 2 раза в день внутривенно.
4. Коллоидные, кристаллоидные растворы (внутривенно капельно):
– реополиглюкин 400 мл;
– глюкоза 5% раствор 400 мл.
5. Витамины и витаминоподобные вещества (оказывают антиоксидантное действие). Внутривенно струйно или капельно в 0,9% растворе натрия хлорида:
– аскорбиновая кислота 5% раствор 5 мл;
– кокарбоксилаза 100 мг.
Дополнительное лечение включает следующее.
– метилглукамина акридонацетат по 250 мг внутримышечно через день — 10 дней;
– оксодигидроакридинилацетат натрия по 250 мг внутримышечно через день — 10 дней.
Лечение при хроническом сальпингоофорите включает следующее.
– парацетамол + ибупрофен по 1–2 таблетки 3 раза в день после еды — 10 дней;
— диклофенак или индометацин ректально в свечах или перорально по 50 мг 2 раза в день — 10–15 дней;
– напроксен по 500 мг 2 раза в день ректально в свечах или перорально — 10–15 дней.
Рекомендуется дополнительное лечение.
– этинилэстрадиол 30 мкг + левоноргестрел 150 мкг (ригевидон)
– этинилэстрадиол 35 мкг + норгестимат 250 мкг (силест).
– этинилэстрадиол 30 мкг + гестоден 75 мкг (фемоден)
– этинилэстрадиол 30 мкг + дезогестрел 150 мкг (марвелон).
Низкодозированные пероральные контрацептивные препараты нормализуют функцию гипоталамо-гипофизарно-яичниковой системы. При длительном приеме необходим контроль гемостаза, функций печени.
Пельвиоперитонит
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните средней тяжести температура повышается, пульс учащается, однако функция сердечно-сосудистой системы нарушается незначительно. При пельвиоперитоните кишечник остается невздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг лейкоцитарной формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — следует определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как цефтриаксон, перазон, цефтазидим, предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение цефотаксима в дозе 1,0–2,0 г 2–4 раза в сутки внутримышечно или 1 дозу — 2,0 г внутривенно в сочетании с гентамицином по 80 мг 3 раза в сутки (можно гентамицин вводить однократно в дозе 160 мг внутримышечно). Обязательно следует сочетать эти препараты с введением метронидазола внутривенно по 100 мл 1–3 раза в сутки. Курс лечения антибиотиками следует проводить не менее 5–7 дней и варьировать можно в основном базисный препарат, назначая цефалоспорины II и III поколения (цефамандол, цефуроксим, цефтриаксон, перазон, цефтазидим и другие в дозе 2–4 г в сутки) [14].
При неэффективности стандартной антибиотикотерапии применяется ципрофлоксацин в дозировке 500 мг 2 раза в день в течение 7–10 дней.
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если в этом возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессировании воспаления и о возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов реополиглюкина, Рингера, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза в сутки внутривенно [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту по 0,25 г/сут в течение 7–10 дней, а также внутривенно введение реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапию, тиосульфат натрия, гумизоль, плазмол, алоэ, фиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, который обеспечивает анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Гнойные тубоовариальные образования
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие особенности, касающиеся формирования гнойных тубоовариальных абсцессов:
Встречаются следующие морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково — антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. При гнойных процессах последствия воспалительной реакции в тканях носят зачастую необратимый характер. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью. Часто наблюдается тяжелое нарушение функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют собой тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить характерные синдромы.
Стратегия лечения данной группы больных строится на органосохраняющих операциях, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной и время операции, и выбор ее объема должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток, особенно при дифференциации с онкологическим процессом. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно целесообразно введение одной суточной дозы антибиотиков на операционном столе, сразу после окончания операции. Эта концентрация является необходимой и создает барьер для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры b-лактамные антибиотики (цефоперазон, цефтриаксон, цефтазидим, цефотаксим, имипинем/циластатин, амоксициллин + клавулановая кислота).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками. Курс лечения назначается в соответствии с клинической картиной, лабораторными данными; он не должен быть прекращен ранее чем через 7–10 дней. Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, гипербарическая оксигенация, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетается с иммуностимулирующей терапией (ультрафиолетовое облучение, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью восстановления функции органа и профилактики.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва