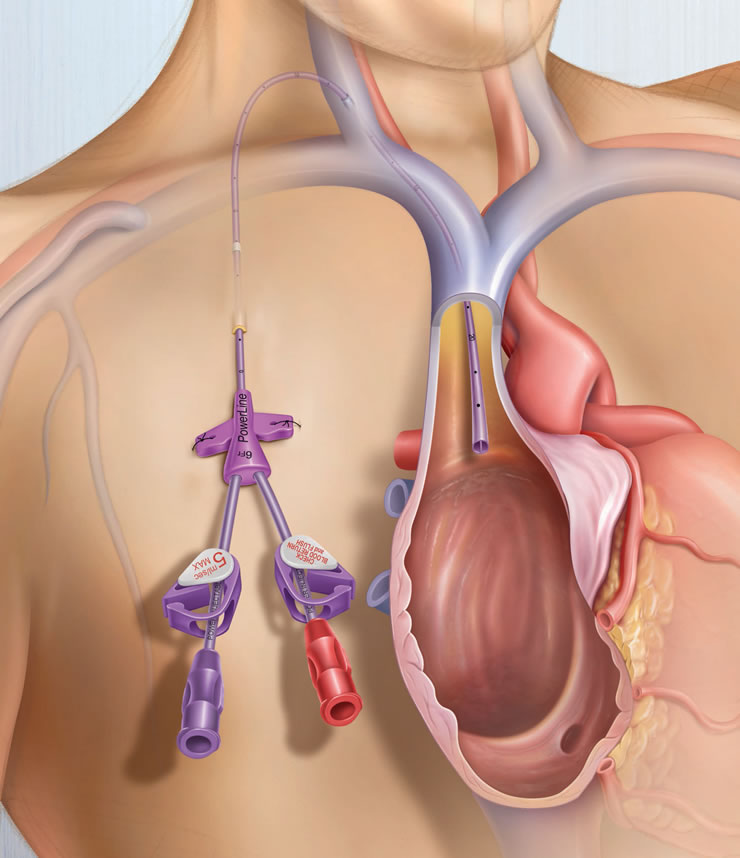
Катетеризация вен.
Катетеризация вен. Показания, меры профилактики, осложнения, уход за катетером.
Самое главное что нужно помнить! Использовать инфузию раствора, соответствующий путь и способ их введения нужно только тогда, когда лечение без катетеризации вены опаснее, чем сама катетеризация.
Показания
Меры профилактики осложнений во время катетеризации
— Наклон стола или кровати (опущен головной конец) на 15-20 градусов,
— соблюдать правила асептики и антисептики, как в операционной,
— работать только в стерильных перчатках;
— оснащение: манипуляционный столик, стерильная простыня, иглодержатель с хирургической иглой, шприц, инъекционные иглы, скальпель, ножницы, хирургический зажим, пункционная игла, катетер с канюлей и заглушкой, проводник, шелковые лигатуры, марлевые шарики и салфетки, пелёнка с разрезом, стакан для новокаина;
для венесекции — дополнительно: зажим «Москит», ранорасширители,
— место венесекции или пункции обрабатывать как операционное поле. По окончании место прокола кожи заклеивать »БФ-6». Рана и большая часть катетера укрываются стерильной наклейкой. Особая герметичность — при катетеризации большой подкожной вены бедра (клеёнка поверх стерильной наклейки);
— подключичную и внутреннею яремную вены предпочтительнее пунктировать с правой стороны;
— длина иглы для пункции (у взрослых) — не более 1-см, на игле сделать разметку через 1 см, оптимальный угол заточки колющего конца 35 градусов,
— оптимальный диаметр катетера — 1-1,8 мм. Чтобы леска была мягче, подвергать длительному кипячению,
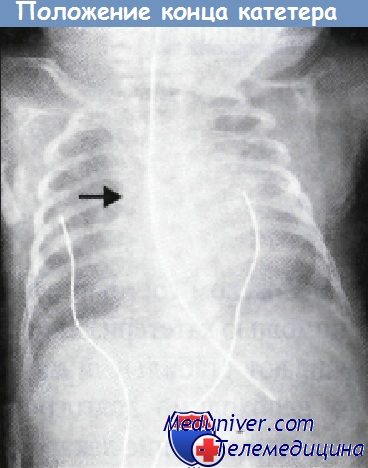
— при малейшем подозрении на повреждение лёгкого и плевры или неправильное расположение катетера — Рентген-контроль. Быть готовым к ликвидации пневмоторакса, тампонады сердца,
— тщательно фиксировать катетер (пришить к коже).
Профилактика осложнений, связанных с эксплуатацией катетера
— Считать область стояния катетера открытой раной. Стерильную наклейку менять ежедневно, а при загрязнении — немедленно. При этом катетер и кожа вокруг него обрабатываются йодонатом или спиртом, а место входа катетера в кожу смазывается «БФ-6» или клеолом. Работать в стерильных перчатках;
— перед подключением капельницы или инъекции через заглушку руки обрабатывать спиртом;
— вне использования катетера для инфузий через заглушку он оборачивается стерильной салфеткой;
— ежедневно осматривать и пальпировать область вокруг катетера: при малейшем подозрении на инфицирование — удалить;
— одноразовые системы менять через сутки, обычные системы каждые 12 часов;
— считать основной причиной тромбирования катетера поступление в него крови. Если это произошло — немедленно промыть катетер (1 мл гепарина на 100 мл физиологического раствора) через пробку-заглушку. Промывание катетера также: а)после окончания инфузии, б)после каждой в/в инъекции, производимой во время инфузии, в)не менее 3-4 раз в сутки;
— считать катетер и капельницу единым целым: просвет катетера не должен сообщаться с атмосферой даже не сколько секунд (за исключением случаев замены заглушки). Инфузии и в/в инъекции только путём прокола пробки-заглушки;
— ежедневно контролировать свёртываемость крови (3-пробирочная проба);
— не делать попыток восстановления проходимости катетера при малейшем подозрении на нарушение его проходимости или при его смещении.
В дневное время катетеризация магистральных вен осуществляется подготовленными анестезиологами и реаниматологами, выделенными для этого заведующим отделением и утверждёнными главным врачом больницы. Во время дежурства катетеризацию производит наиболее опытный врач из числа дежурного персонала (по согласованию с ответственным дежурным).
Врач, осуществляющий катетеризацию вены, заполняет специальную карту, вклеенную в историю болезни, и делает отметку в истории болезни в разделе регистрации операций.
Каждый случай особенности катетеризации, а также осложнений подлежит разбору на врачебной конференции.
Промывать венозный катетер чем
Показания. Для поддержания проходимости и предотвращения образования сгустков крови в катетере, когда его используют непостоянно. С помощью этой методики можно сохранить проходимость только в крупнопросветных катетерах (2,5 Fr и больше). В катетерах размером 2 Fr и меньше легко образуются сгустки при прерывании постоянной инфузии.
Оборудование
1. Шприц объемом 10 мл, содержащий 3 мл гепа-ринизированного физиологического раствора (10 ЕД/мл); относительно размера шприца следует следовать рекомендациям производителя.
2. Салфетки со спиртом.
3. Зажимы для катетера (должны быть без зубчиков или иметь подушечки на браншах) или зажим, поставляемый вместе с катетером.
4. Перчатки.
5. Колпачок для внутривенных инъекций (рекомендуют безыгольный).
Методика ухода за центральным венозным катетером
1. Формирование гепаринового замка.
а. Тщательно моют руки.
б. Надевают стерильные перчатки.
в. Подготавливают стерильный рабочий участок.
г. Соблюдают стерильность, вскрывают упаковку со стерильным инъекционным колпачком и заранее заполняют его гепаринизированным физиологическим раствором.
д. Обрабатывают антисептиком, например, спиртовыми салфетками, внешнюю сторону места соединения павильона катетера и системы для внутривенной инфузии. Повторяют с другой стороны. Дают антисептику высохнуть.
е. Накладывают на катетер кровоостанавливающий зажим, на бранши которого надеты подушечки, или закрывают зажим катетера.
ж. Придерживая спиртовой салфеткой, отсоединяют павильон катетера от системы для внутривенных вливаний.
з. Соединяют заранее заполненный инъекционный колпачок к павильону катетера, медленно промывая во время присоединения, что может предотвратить попадание в катетер воздуха.
и. Снимают зажим и промывают катетер 1-3 мл гепаринизированного физиологического раствора (в зависимости от размера катетера).
к. Снова накладывают зажим, одновременно нажимают на поршень шприца с гепарином, что предотвращает обратный ток крови в катетер (положительное давление).
л. Фиксируют катетер пластырем к грудной клетке или животу.
м. Промывают катетер гепаринизированным физиологическим раствором каждые 6-12 ч (в соответствии с рекомендациями конкретного лечебного учреждения).
2. Промывание катетера. Оборудование то же, что и для «гепаринового замка».
а. Тщательно моют руки.
б. Надевают перчатки и подготавливают стерильное поле.
в. Обрабатывают инъекционный колпачок раствором антисептика, дают ему высохнуть.
г. Если инъекционный колпачок — часть безыгольной системы, присоединяют к нему промывочный шприц. В противном случае вставляют иглу в пробку катетера. Всегда используют иглу размером 2,5 см. Более длинной иглой можно пунктировать катетер.
д. Снимают зажим с катетера и медленно вводят 1-2 мл раствора гепарина (в зависимости от размера катетера). Снова накладывают на катетер зажим, одновременно вводят раствор для предотвращения обратного тока крови в нем. Выпускают инъекционные колпачки с положительным давлением для предотвращения обратного тока.
е. Сменяют инъекционный колпачок. Большинство производителей рекомендуют менять инъекционные колпачки каждые 3-7 дней, после введения препаратов крови или при признаках повреждения (см. инструкции отдельные для производителя).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Как ухаживать за порт-системой и для чего она нужна?
Лечение многих заболеваний подразумевает многочисленные капельницы и внутривенные уколы. Частое введение игл доставляет серьезный дискомфорт, травмирует вены и серьезно усложняет терапию. Чтобы избежать уколов, врачи рекомендуют установку инфузионного катетера, или порт-системы. Она делает лечение простым, безболезненным и комфортным — как для пациента, так и для медперсонала. Операцию по установке и уход за порт-системой выполняют опытные специалисты — их помощь позволяет избежать осложнений и неприятностей при использовании устройства.
Содержание
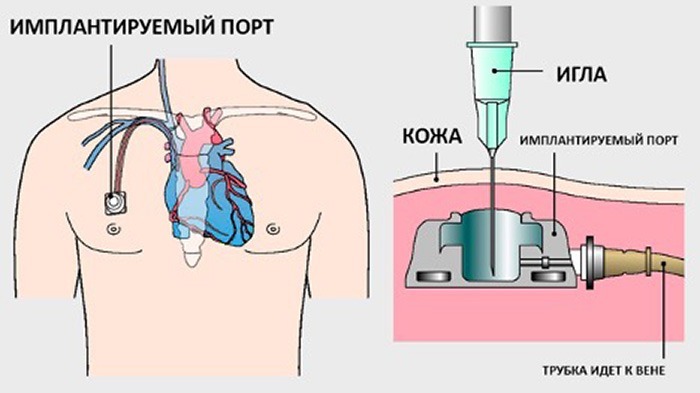
Что такое порт-система и как она выглядит?
Порт-система — устройство, которое вживляют под кожу больного, чтобы получить доступ к кровотоку. Это тонкая, эластичная трубка из силикона диаметром около 2 мм. Материал инертен и не вызывает нежелательных реакций в организме человека.
Один конец трубки выводится в центральную вену, а на втором находится резервуар с мембраной для введения лекарств. Место для установки катетера выбирает врач — обычно его имплантируют в области груди (под ключицей) в руку или в бедро. На теле порт-система абсолютно незаметна — в месте, где находится резервуар с мембраной, будет небольшая выпуклость.
Когда рекомендуется имплантация порт-систем?
Установка катетеров рекомендуется людям, которые регулярно получают лекарства или другие вещества внутривенно. В число показаний входит:
Основное показание к имплантации порт-систем — лечение раковых болезней. Постоянные вливания противоопухолевых препаратов внутривенно ухудшают состояние сосудов и приводят к тромбофлебиту. Вены «западают», поставить капельницу становится сложно, а каждая манипуляция становится для пациента мучительно.
А еще лекарства, использующиеся в терапии рака, разрушают стенки сосудов, что также вызывает осложнения. Специального ухода устройство не требует, а промывка порт-системы для химиотерапии проводится раз в 4-6 недель.
Важно! В Европе и США установка катетеров рекомендуется всем раковым больным на первых этапах химиотерапии. Это «золотой» стандарт лечения злокачественных опухолей, позволяющий избежать побочных эффектов и облегчить терапию.
Как выбрать устройство?
Качественная порт-система должна иметь сертификаты и соответствовать международным стандартам. При выборе устройства учитываются следующие характеристики:
Чтобы правильно выбрать порт-систему, необходимо проконсультироваться с врачом, который сможет учесть все характеристики устройства и особенности организма пациента.
Как проводится имплантация?
Установка порт-системы — хирургическая операция, которая проводится амбулаторно под местным наркозом, занимает 30-45 минут и состоит из нескольких этапов:
Все манипуляции выполняют под контролем рентгеновского аппарата или УЗИ. Он позволяет правильно расположить катетер под кожей и избежать неприятных последствий.
Важно! Документ, который выдается больному после операций, необходимо возить с собой во время путешествий. Обычно металлодетекторы в аэропортах не реагируют на устройство, но иногда бывают непредвиденные ситуации.
В первую неделю после операции следует исключить тяжелые физические нагрузки, особенно поднятие тяжестей. На протяжении 2-4 недель следует отказаться от посещения бассейнов, бань, саун и пляжей. После заживления операционного шва ограничения снимаются.
На что обратить внимание после операции?
При правильной установке порт-системы побочные эффекты и осложнения исключены. Согласно статистике, серьезные осложнения развиваются только у 2% больных. В первое время возможен легкий дискомфорт в месте введения, который исчезает через 2-3 дня по мере заживления. О возможных осложнениях свидетельствуют следующие признаки:
При появлении подобных симптомов нужно немедленно обратиться к врачу. Они свидетельствуют об инфицировании места операции или врачебных ошибках при имплантации. Об осложнениях свидетельствует любой дискомфорт, который возникает во время эксплуатации устройства. Использование правильно установленного и нормально функционирующего катетера абсолютно безболезненно.
На какое время устанавливается порт-система?
Срок зависит от длительности терапии — в среднем от нескольких месяцев до 3-4 лет. В России порт-системы устанавливают максимум на 5 лет, но в Европе известны случаи, когда катетеры устанавливали на 10 лет и более.
Внимание! Устройство сохраняет функциональность даже в том случае, если его не используют на протяжении определенного времени.
Есть ли противопоказания?
Одно из преимуществ порт-систем — минимальное количество противопоказаний. Установку нельзя проводить при следующих состояниях:
Операцию необходимо отложить, если у пациента наблюдается повышение температуры, серьезное ухудшение общего состояния, кожные болезни или воспалительные процессы в месте установки. При других заболеваниях решение о проведении процедуры принимает врач.
Можно ли удалить устройство?
После окончания курса лечения порт-систему удаляют оперативным путем. Заметных шрамов на теле не остается — место, куда вживлялось устройство, практически незаметно. Пациент должен соблюдать врачебные рекомендации, пока место разреза не заживет. После этого можно вести привычный образ жизни.
Как пользоваться порт-системой?
Установка катетера не накладывает каких-либо ограничений на повседневную жизнь. Заживление после операции длится 7-10 дней, после чего можно возвращаться к привычным занятиям. С порт-системой можно купаться в бассейне, носить любую одежду и вести активный образ жизни. Она не доставляет ни физического, ни психологического дискомфорта, так как незаметна окружающим. Единственное, от чего нужно отказаться — контактные или экстремальные виды спорта, связанные с высоким риском повреждения системы.
Введение препаратов осуществляется с помощью специального приспособления — иглы Губера (использовать другие инструменты запрещено). Она не прокалывает мембрану, а бережно раздвигает материал, благодаря чему система остается целой.
После окончания курса лечения иглу вынимают, на место прокола накладывают стерильную повязку. После заживления ее можно снять и вернуться к привычному образу жизни.
Внимание! Пациента с установленной порт-системой важно следить за массой тела. Из-за резкого похудения приспособление может сдвинуться, что повлечет за собой серьезные неприятности.
Как промывать порт-систему?
Промывка порт-системы позволяет избежать ее закупорки, обычно проводится до и после использования. Для этого используется обычный физиологический раствор (натрия хлорид) или гепарин. Это препарат, который препятствует свертываемости крови. Во время проведения терапевтических процедур она может попадать в катетер или другие элементы устройства, образовывая сгустки.
Промывания гепарином могут вызвать серьезный побочный эффект — тромбоцитопению. Поэтому многие врачи отказались от использования этого средства. Современные производители порт-систем предлагают специальные жидкости для ухода за катетерами, которые предотвращают закупорку и снижают риск осложнений.
Преимущества и недостатки порт-систем
Плюсы имплантации и использования порт-систем оценили десятки тысяч пациентов по всему миру:
Недостатков у порт-систем практически нет. Побочные эффекты и осложнения возможны только в случае неправильного выбора и установки устройства. Чтобы избежать осложнений, все процедуры, связанные с имплантацией и использованием катетеров для инфузий, должен проводить опытный медицинский персонал.
Специалисты нашей клиники осуществляют качественный уход за порт-системами, промывку катетеров и необходимые терапевтические процедуры. Мы сделаем все, чтобы лечение с использованием устройства проходило безболезненно и комфортно.
Промывать венозный катетер чем
При госпитальном лечении пациентов лекарства вводятся в их организм в основном путем внутривенных инъекций [4, 17], которые нередко производятся с помощью внутрисосудистых катетеров [7, 8, 17]. В последние годы показано, что многие растворы лекарственных средств, подготовленные для инъекций, имеют очень высокую кислотность [2, 11, 13], которая способна обеспечить кислотный ожог мягких и жидких тканей, включая кровь [12, 13, 16]. В частности, «кислые» лекарства способны вызывать кислотное свертывание белков плазмы крови, поэтому гепарин не способен сохранить кровь в жидком состоянии внутри катетеров и вен при внутривенных инъекциях таких лекарств [10, 12].
В связи с этим сегодня катетеры устанавливают в вены не более чем на трое суток, а при их ранней закупорке проходимость восстанавливают с помощью мандрена, которым выталкивают сгусток в общее кровеносное русло [1]. Причем влияние такой манипуляции на здоровье пациента не изучается, хотя ее последствия могут оказаться весьма печальными: могут возникать тромбозы легочных артерий, ишемия, инфаркт и абсцесс легкого.
Предполагается, что предотвратить прижигающее действие «кислых» лекарств на кровь и эндотелий сосудов можно с помощью «щелочных» лекарственных средств и локальной гипотермии [19]. Результаты предыдущих наших исследований показывают, что самым безопасным и эффективным из них является гидрокарбонат натрия, который способен растворять густой гной, серные пробки и пятна крови на одежде [5, 6, 15]. Однако прямое влияние его на кровь и тромбы внутри катетеров и вен остается недостаточно изученным. При этом наш опыт показывает, что визуализировать локальное раздражающее действие катетеров и лекарств на стенку вен можно с помощью инфракрасной термографии [3, 9, 14, 18], а влияние их на кровь – с помощью ультразвукового исследования [12].
Цель исследования – изучение особенностей местного раздражающего действия сосудистых катетеров и прижигающего действия лекарств внутри вен до и после введения раствора 4 % натрия гидрокарбоната и разработка новых технологий катетеризации вен и внутривенных инъекций.
Материалы и методы исследования
Обследовано 89 пациентов в возрасте от 16 до 88 лет, поступивших с различными вариантами сочетанных травм туловища и конечностей в БУЗ УР ГКБ № 9 МЗ УР г. Ижевска в период с марта 2008 по август 2013 года. Катетеризация вен осуществлялась с применением упругих тефлоновых катетеров марок Vasofix и Romed и эластичных полиуретановых катетеров марок Vasofix Certo, Venflon Pro и BD Insyte. Изучено состояние изолированных отрезков подкожных вен кисти, предплечья и плеча в месте их катетеризации у 5 человек после их смерти, наступившей несмотря на оказанное реанимационное пособие.
Мониторинг состояния области катетеризации проводился в инфракрасном спектре излучения с помощью тепловизора марки NEC TH91XX и последующей обработкий информации с применением программ Thermography Explorer и Image Processor. При этом появление очага локальной гиперемии, гипертермии и болезненности по ходу катетеризированной вены рассматривалось как проявление флебита. Ультразвуковое исследование состояния вен после их катетеризации выполнялось с помощью аппарата марки Logik Book ХР, снабженного линейным датчиком 8L.
Статистическая обработка результатов проведена с помощью программы BIOSTAT по общепринятой методике.
Результаты исследования и их обсуждение
С помощью инфракрасной термографии установлено, что первые очаги локальной гипертермии в конечностях пациентов появляются на удалении 3,67 ± 0,14 см (Р ≤ 0,05, n = 84) от места прокола кожи и установки сосудистых катетеров. При этом сами катетеры вводятся внутрь вены на глубину 3,44 ± 0,11 см (Р ≤ 0,05, n = 84). Следовательно, первый очаг флебита локализуется в месте нахождения рабочего конца сосудистого катетера.
Проведенное нами при венесекциях визуальное исследование внутренних поверхностей вен, расположенных в области кисти, предплечья и плеча у 5 пациентов, умерших после катетеризации вен, позволило выявить следующие повреждения вен. Во-первых, в каждой вене обнаружен сквозной разрез в форме серпа, образованный проколом ее стенки инъекционной иглой. Во-вторых, во всех исследованных нами венах на противоположной стороне венозной стенки напротив этого разреза имелось повреждение эндотелия в форме царапины, вероятно образованное рабочим концом инъекционной иглы, вводимой внутрь вены. Указанные царапины имели ширину не более 1 мм и длину 7,3 ± 0,77 мм (Р ≤ 0,05, n = 5). В третьих, на расстоянии 3,35 ± 0,45 см (Р ≤ 0,05, n = 5) от места серповидного разреза находилось начало других царапин эндотелия, которые имели длину от 2 до 4 мм. Количество их в отдельных венах было различным: от одной царапины шириной около 1 мм до множества царапин, слившихся в сплошное поле скарификации эндотелия.
С помощью инфракрасной термографии конечностей пациентов показано, что первые очаги локальной гипертермии и другие симптомы флебитов появляются в них в зависимости от упругости катетеров и подвижности суставов. В частности, при установке в вены упругих тефлоновых катетеров в область работающих локтевых, лучезапястных и голеностопных суставов первые очаги локальной гипертермии появляются в местах расположения рабочих концов катетеров через 9,10 ± 0,70 мин (Р ≤ 0,05, n = 20), а при установке эластичных полиуретановых катетеров при предварительной иммобилизации суставов (примененной в связи с наличием переломов костей конечностей у пациентов) первые очаги локальных гипертермий появляются позже, а именно – через 45,95 ± 4,10 часов (Р ≤ 0,05, n = 20).
Полученные данные позволили предположить, что катетеризация вен, осуществленная за пределами линии сгиба суставов, может уменьшить раздражающее действие катетеров на эндотелий вен. Проверка этого предположения проведена с помощью инфракрасной термографии поверхности рук у 24 пациентов, у которых катетеризация вен предплечий осуществлялась в местах, удаленных от линии сгиба локтевого сустава на расстояние, превышающее длину используемого катетера. Показано, что у всех 24 пациентов при каждом инфузионном введении растворов лекарственных средств температура кожи над венами и внутривенными катетерами не повышалась, а снижалась. Отмечено, что охлаждение начиналось через 1–5 с после начала инфузионного введения растворов лекарственных средств, температура над охлаждаемыми венами снижалась на 0,5–7,0 °С, а локальная гипотермия сохранялась на протяжении всей инфузии. При указанной технологии катетеризации вен у 21 из 24 пациентов очаги локальной гипертермии и тромбозы вен и катетеров «по ходу внутрисосудистых катетеров» не выявлялись на протяжении 5 суток нахождения катетеров в венах. У остальных 3-х пациентов очаги локальной гипертермии выявлялись «по ходу внутрисосудистых катетеров» к концу 2-х суток после их установки. Проведенное ультразвуковое исследование позволило обнаружить пристеночные тромбы, которые находились непосредственно у дистальных концов катетеров [12].
Проведенное нами сопоставление времени появления очагов локальной гипертермии, закупорки вен и введения лекарств в вену показало, что у 3-х пациентов очаги локальной гипертермии появились через 5–8 минут после начала введения раствора допамина, тогда как у других 4-х пациентов раствор допамина не вызывал появление очага локальной гипертермии. Анализ фармакотерапии показал, что перед введением содержимое ампулы допамина (раствор объемом 5 мл) вводилось в 100 мл 0,9 % раствора натрия хлорида, но у этих 4-х пациентов допамин вводился вместе с раствором 4 % натрия гидрокарбоната.
Нами была определена кислотность готовых растворов допамина и раствора гидрокарбоната натрия. Показано, что кислотность допамина, разведенного раствором 0,9 % натрия хлорила, находится в диапазоне значений рН от 4,2 до 4,7, а кислотность этого же допамина, разведенного раствором натрия гидрокарбоната, находится в пределах рН 8,4.
На основании полученных данных было сделано предположение о том, что локальную агрессивность допамина можно уменьшить сочетанием его с раствором 4 % натрия гидрокарбоната. Для проверки этого предположения была проведена инфракрасная термография рук у 10 пациентов, у которых многократные внутривенные введения стандартного раствора допамина сопровождались введением раствора 4 % натрия гидрокарбоната. Оказалось, что немедленное заполнение внутрисосудистых катетеров и вен раствором 4 % натрия гидрокарбоната комнатной температуры (+24–26 °С), производимое после каждой инъекции допамина, позволило исключить появление очагов локальной гипертермии «по ходу сосудистого катетера» и обеспечило «бесперебойное» использование внутрисосудистых катетеров на протяжении 5 суток у всех 10 пациентов.
Вслед за этим были проведены аналогичные опыты in vitro с кровью, свежими тромбами и гидрокарбонатом натрия при температуре +24, +37 и +42 °С. Полученные результаты показали, что раствор 4 % натрия гидрокарбоната действительно растворяет свежие тромбы. Причем тромболитическое действие препарата тем выше, чем выше его температура.
Полученные данные позволили изобрести способ катетеризации локтевой вены и многократного внутривенного введения лекарств [10]. Сущность данного изобретения сводится к тому, что для инъекции выбирают место, удаленное от линии локтевого сгиба на расстояние, превышающее длину катетера, катетер используют с рабочей частью, представляющей собой размягчающийся и растягивающийся при температуре выше +33 °С плавающий ниппель, выбранный участок вены наполняют кровью путем приподнимания охлажденного предплечья до вертикального положения и скользящего сдавливания его в этом положении от кисти в направлении выбранного участка вены, в качестве противосвертывающего средства используют раствор 4 % гидрокарбоната натрия, которым заполняют иглу с катетером перед введением ее в вену, затем повторно заполняют катетер немедленно после удаления из него иглы и после каждого введенного лекарства.
Затем нами было изучено состояние крови внутри сосудистых катетеров и поверхностных вен предплечий у 5 пациентов при введении в них допамина по общепринятой технологии и в сочетании с полным заполнением их просвета на 3 минуты раствором 4 % натрия гидрокарбоната при температуре +42 °С. Для этого предварительно на конечность ниже и выше места нахождения катетеров накладывали два жгута вплоть до полной остановки движения крови, после чего из изолированного отрезка вены полностью удаляли всю кровь и вводили в него 0,5 мл раствора 2 % лидокаина гидрохлорида. Полученные нами результаты показали, что промывание установленных катетеров и катетеризированных вен теплым раствором 4 % натрия гидрокарбоната предотвращает развитие локальной гипертермии в месте нахождения рабочего конца катетера, а также закупорку катетеров и вен сгустками крови у всех 5 пациентов.
Полученные данные позволили изобрести способ катетеризации вен конечностей [7]. Сущность этого изобретения сводится к выявлению с помощью инфракрасной термографии участка локальной гипертермии и с помощью ультразвукового исследования – тромба в вене по ходу установленного внутрисосудистого катетера, после чего ниже и выше тромба и очага локальной гипертермии накладываются кровоостанавливающие жгуты, с помощью которых полностью останавливается движение крови на участке вены между ними. Затем из этого отрезка вены удаляется кровь вплоть до ее опустошения, определяется объем изъятой порции крови, тут же вводится в вену 0,5 мл 2 % раствора лидокаина гидрохлорида и раствор 4 % натрия гидрокарбоната при температуре +42 °С в объеме, необходимом для полного заполнения этого участка вены. Через 3 минуты все жидкое содержимое вены удаляется через катетер наружу, жгуты удаляются, состояние вены оценивается с помощью УЗИ, а при наличии тромба способ применяется повторно вплоть до стабилизации размеров тромба.
Таким образом, «правильное» промывание внутривенных катетеров и отрезков вен раствором 4 % натрия гидрокарбоната предотвращает закупорку их сгустками крови и удлиняет сроки их использования для внутривенных инъекций лекарственных средств.
Рецензенты:
Инчина В.И., д.м.н., профессор, заведующая кафедрой фармакологии с курсом клинической фармакологии, ГБОУ ВПО «Мордовский государственный университет им. Н.В. Огарева» Министерства образования и науки Российской Федерации, г. Саранск;
Зорькина А.В., д.м.н., профессор, заведующая кафедрой госпитальной терапии, ГБОУ ВПО «Мордовский государственный университет им Н.В. Огарева» Министерства образования и науки Российской Федерации, г. Саранск.