Центр Колопроктологии
Проктосигмоидит
Классификация и причины возникновения
По морфологическим изменениям в стенке кишки:
По причине возникновения:
Причину возникновения проктосигмоидита удается установить далеко не всегда. Наиболее частыми факторами, вызывающими легкую хроническую форму заболевания без очевидных причин, считаются: неправильное питание, с регулярным и чрезмерным потреблением острых и соленых блюд, пряностей, алкоголя (алиментарный проктосигмоидит); хронические запоры, которые сопровождаются венозным застоем в стенке прямой кишки и травмами ее слизистой оболочки плотными каловыми массами (застойный проктосигмоидит); возрастной фактор, когда атеросклеротические изменения могут затрагивать и сосуды, питающие толстую и прямую кишку (ишемический проктосигмоидит).
Кроме того, острые формы прокосигмоидита могут быть следствием отравления различными ядами и грибами (токсический проктит) или следствием длительного приема антибиотиков. В последнем случае существенно нарушается баланс микрофлоры кишки, что может вызвать поражение ее слизистой оболочки патогенной микрофлорой, в том числе микотическое поражение. Отдельно нужно выделить длительно текущий, и трудно поддающийся лечению лучевой проктит, который часто наблюдается после лучевой терапии злокачественных опухолей органов малого таза.
Клиническая картина
Острый проктит проявляется постоянными болями в прямой кишке, императивными позывами на дефекацию, часто с непроизвольными выделениями из заднего прохода гнойных, серозных, слизистых или сукровичных выделений. Часто отмечается подъем температуры тела до 37,5—38°. Реже отмечается слабость или спастическое состояние сфинктера заднего прохода. Исходом острого проктосигмоидита может быть либо полное выздоровление, либо переход в хроническую стадию. В особо тяжелых случаях после выздоровления возможны рубцовые сужения прямой кишки.
Хронический проктит протекает с периодическими умеренными болями в левой подвздошной области, расстройством стула, наличием в нем слизи. Довольно часто хронический проктит протекает без ярко выраженных симптомов. В таких случаях пациента беспокоят косвенные признаки заболевания – периодическое выделение слизи с каловыми массами, зуд в области заднего прохода.
Диагностика
Лечение
Основные методы лечения проктита:
Диета является важным условием достижения хороших результатов лечения. Пища должна быть механически щадящей. Ограничивается употребление пищевых продуктов, содержащих большое количество клетчатки, исключаются жареные, острые, копченые блюда, прием спиртных напитков.
В случаях острых проктитов и проктосигмоидитов с выраженными изменениями слизистой оболочки кишки, активно используются антибиотики и сульфаниламидные препараты. При легких хронических формах необходимости в их назначении нет.
При нетяжелых формах заболевания назначаются микроклизмы (30-50 мл) с раствором колларгола, отваром ромашки, маслами (облепиховым, шиповниковым), рыбьим жиром. Хороший лечебный эффект дают ректальные свечи, особенно при сочетании проктита с другими заболеваниями аноректальной зоны (геморрой, анальные трещины, криптиты, папиллит и т.д.). Выбор препаратов довольно большой, из хорошо себя зарекомендовавших в нашем учреждении можем отметить Проктозан (многокомпонентные свечи, содержащие буфексамак, оказывающий выраженное противовоспалительное действие) и отечественный препарат Натальсид, получаемый из бурых морских водорослей.
В случае тяжелых язвенных проктитов и проктосигмоидитов показана гормонотерапия. Используются микроклизмы с гидрокортизоном, свечи с преднизолоном или сульфасалазином.
Прогноз при правильном и своевременном лечении чаще всего благоприятный. Профилактика проктита сводится к своевременному лечению заболеваний, способствующих его появлению.
Что такое сигмоидит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Оганяна А. С., проктолога со стажем в 15 лет.
Определение болезни. Причины заболевания
Сигмоидит — это изолированный процесс воспаления в конечном отделе толстого кишечника, который называется сигмовидным из-за своей формы в виде буквы «сигма» (ϛ). Может быть острым или хроническим.
Краткое содержание статьи — в видео:
Согласно данным Всемирной организации здравоохранения, сигмоидитом чаще болеют женщины, чем мужчины. Зачастую он развивается после 40 лет. У людей с хроническими заболеваниями кишечника после 60 лет сигмовидная кишка периодически воспаляется — это нормальное явление в этом возрасте.
Причины сигмоидита весьма разнообразны. Их можно разделить по группам:
Симптомы сигмоидита
Проявления сигмоидита многообразны. Они зависят от варианта течения болезни (острого или хронического), возникших повреждений кишечной стенки, особенностей моторики (сокращения) кишки. К основным симптомам болезни относят:
При острой форме болезни эти проявления могут быть наиболее выраженными. При хроническом течении некоторые из вышеперечисленных симптомов или не выражены, или вообще отсутствуют.
В подавляющем большинстве случаев болевой синдром располагается в левой нижней части живота (в левой подвздошной области). Интенсивность боли варьируется от умеренной до достаточно интенсивной. В некоторых случаях она бывает схваткообразной из-за особенности расположения сигмовидной кишки и отдаёт в поясницу или левую ногу.
Патогенез сигмоидита
Механизм развития заболевания отчасти связан с особенностями расположения и функциями сигмовидной кишки. В этом отделе кишечника формируются каловые массы. Там же они уплотняются благодаря интенсивному всасыванию жидкости. Поэтому при воспалении сигмовидной кишки возникают нарушения стула: изменяется его плотность и появляется слизь.
Если каловые массы застаиваются или становятся чересчур плотными, риск повреждения изгибов кишки увеличивается. Когда слизистая оболочка всё же повреждается, в неё проникают микроорганизмы, находящиеся в кишечнике, которые провоцируют воспаление.
Острый сигмоидит в основном вызывают такие патогенные микроорганизмы, как амёбы, протеи, дизентерийные бактерии, сальмонеллы, стафилококки и др. Также воспаление может возникнуть из-за воздействия пищевых аллергенов, некоторых медикаментов, инфекционных и вирусных заболеваний.
Гельминтозы также нередко принимают участие в развитии сигмоидита. Потребляя из организма хозяина все необходимые для себя вещества, гельминты приводят к пищеварительным расстройствам, нарушают всасывание витаминов, минеральных веществ, углеводов, белков и жиров. В то же время продукты жизнедеятельности глистов угнетают нормальную микрофлору кишечника, снижают иммунные силы организма и травмируют стенки слизистой кишечника, что в дальнейшем приводит к воспалению.
Иногда сигмоидит развивается при наличии очагов инфекции в органах, расположенных рядом с симговидной кишкой, т. е. при воспалительных процессах в органах малого таза, например, в женских половых органах.
Классификация и стадии развития сигмоидита
При классификации сигмоидита также необходимо учитывать типы поражения стенок кишки и локализацию воспаления:
Осложнения сигмоидита
На перитонит указывают следующие симптомы:
Диагностика сигмоидита
Диагноз заболевания можно установить, основываясь на истории болезни, клинических проявлениях, лабораторных и инструментальных обследованиях. При этом важно отличить сигмоидит от других заболеваний с похожими симптомами — опухолей толстой кишки (при раке просвет сигмовидной кишки обычно сужается), заболеваний мочевых путей и женских половых органов, воспаления атипично расположенного аппендикса или дивертикула Меккеля.
Для постановки и подтверждения диагноза проводятся следующие исследования:
Лечение сигмоидита
Выбор тактики лечения зависит от причины и вида сигмоидита. Однако в любом случае восстановление будет длительным и сложным. Пациент должен строго следовать назначенному лечению, чтобы добиться положительного результата. Основу терапии составляет приём препаратов и витаминов, соблюдение специальной диеты, а также постельного режима (при обострении).
Кишечные кровотечения при сигмоидите могут вызвать анемии. Для их лечения вводят препараты железа внутривенно (полифер) или внутримышечно ( феррум лек ). При более тяжёлых анемиях показано переливание крови.
Лучевой сигмоидит лечится также, как и язвенные колиты — с помощью сульфасалазина в форме клизм или свечей.
Местное лечение сигмоидита назначается при проктосигмоидитах и хрончиеских сигмоидитах. Отличается целенаправленным действием и минимальными побочными эффектами. Используются микроклизмы с вяжущим и адсорбирующим действием с добавлением ромашки, зверобоя, танина. Также назначаются микроклизмы с раствором фурацилина, эмульсией синтомицина. Масляные, бальзамические микроклизмы с облепихой снимают раздражение, помогают быстрее заживлять эрозии и язвы. Микроклизмы солкосерила также ускоряют заживление дефектов кишечника.
Хирургическое лечение показано при перфорации язв, выраженных сужениях кишки, внешних или внутренних свищах, токсическом расширении кишечника, кровотечениях, не поддающихся лечению, образовании злокачественных опухолей.
В день следует потреблять не больше 2000 калорий. Меню на неделю рассчитывается врачом с учётом возраста пациента, тяжести болезни и сопутствующей патологии.
Прогноз. Профилактика
Прогноз при вовремя начатом лечении достаточно благоприятный. Если сигмоидит имеет острое начало, то при своевременной терапии наступает полное выздоровление в течение нескольких недель. Хронический сигмоидит чаще протекает безрецидивно. При наличии заболеваний, провоцирующих воспаление в сигмовидной кишке (язвенном колите и болезни Крона) прогноз будет зависеть от основных патологий.
Меры профилактики сигмоидита :
Проктит
Что такое проктит?
Часто проктит сочетается с воспалительными изменениями в сигмовидной кишке — проктосигмоидит.
Причины возникновения проктита
В развитии проктита имеют значение различные факторы, с учетом которых выделяют:
Симптомы, характерные для проктита
По клиническому течению проктит подразделяют на острый и хронический.
Острый проктит имеет внезапное начало, сопровождается повышением температуры тела, ознобами, тенезмами (ложными позывами) на фоне запоров, ощущением тяжести в прямой кишке, сильным жжением в ней. Острый проктит встречается нечасто, но, возникнув, протекает тяжело вследствие выраженных субъективных местных ощущений.
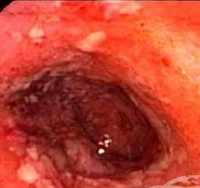
Острый проктит может проявляться в различных морфологических формах. Катарально-геморрагическая форма характеризуется гиперемией слизистой оболочки кишки и точечными рассеянными кровоизлияниями. При катарально-гнойной форме наблюдается гиперемия слизистой оболочки с наличием гноя на ее поверхности. Катарально-слизистая форма проявляется гиперемией слизистой оболочки прямой кишки с наличием на ее поверхности слизи. При полипозной форме на слизистой оболочке кишки выявляются полиповидные образования. Эрозивный проктит характеризуется наличием эрозий на слизистой оболочке кишки, язвенный проктит — образованием язвенных дефектов.
Язвенный проктит характеризуется наличием множественных эрозий или даже язв на слизистой оболочке прямой кишки. Язвенный проктит представляет одну из форм язвенного колита. Однако клиническое течение и методы лечения язвенного проктита отличаются. При язвенном проктите процесс, захвативший отрезок или всю прямую кишку, может не распространяться выше. Клинические проявления заболевания весьма характерны. Внезапно появляется кровь в виде капель на поверхности кала. Она может быть как яркой, так и темной, в виде незначительных сгустков. В дальнейшем появляются кровянистые или кровянисто-слизистые выделения перед стулом или при ложном позыве. Функция кишечника не нарушается. Больной, как правило, не испытывает никакой боли. Характерное для проктита ощущение жжения и зуда наблюдается редко. Лучевой язвенный проктит часто развивается не сразу, а спустя несколько месяцев после рентгенотерапии по поводу опухоли предстательной железы или женских половых органов. У больных появляются кровянистые выделения из прямой кишки, чувство тяжести, давления в кишке, частые ложные позывы.
Хронический проктит в отличие от острого — весьма распространен. Возникает незаметно, исподволь. Общие симптомы почти отсутствуют. Местные симптомы также выражены неярко: или только зуд в анальной области, или мокнутие, или жжение. Иногда все эти явления наблюдаются одновременно.
Зачастую проявления хронического проктита настолько незначительны, что больной избегает обращения к врачу, пользуется домашними средствами и продолжает вести обычный образ жизни. Процесс же тем временем развивается: при употреблении острой пищи усиливается жжение в прямой кишке, появляются слизистые или слизисто-гнойные выделения, иногда на первый план выступает резкий зуд в области заднего прохода. Функция кишечника при этом обычно не нарушается.
Хронический проктит может протекать в гипертрофической, нормотрофической и атрофической формах. При гипертрофическом проктите складки слизистой оболочки утолщены, рыхлые, при нормотрофическом имеют обычный вид, при атрофическом — сглажены, слизистая оболочка истончена. Определяется различная степень гиперемии и отека слизистой оболочки, иногда контактная ее ранимость.
Осложнения
Одним из осложнений может быть сужение прямой кишки.
Профилактика
Профилактика проктита сводится к своевременному лечению заболеваний, способствующих его появлению.
Прогноз
Острый проктит при правильном лечении заканчивается выздоровлением. При хроническом проктите прогноз отягощается более или менее частыми обострениями, дискомфортом и зудом в заднем проходе.
Лечение
Что может сделать врач?
Врач устанавливает диагноз на основании анамнеза, данных осмотра, ректального исследования и ректоскопии (ректороманоскопии). Для определения степени и характера воспалительных изменений проводятся цитологическое исследование кишечного содержимого, посев кала с целью определения состава кишечной микрофлоры, биопсия слизистой оболочки.
При тяжелых формах острого проктита (катарально-гнойной, эрозивной, полипозной, язвенной) лечение проводят в стационаре. Показаны постельный режим, диета с ограниченным количеством клетчатки, исключением острых, жареных блюд, пряностей и алкоголя. Противовоспалительную терапию (антибиотики, сульфаниламиды) назначают с учетом результатов посева кала и чувствительности микрофлоры к лекарственным препаратам. Местно применяют микроклизмы с колларголом, настоем ромашки. При стихании явлений острого воспаления назначают масляные микроклизмы, сидячие ванны с 0,01% перманганата калия, промежностный теплый душ. При тяжелых формах неспецифических язвенных проктитов благоприятный эффект дает применение кортикостероидов.
Лечение хронического проктита можно проводить амбулаторно, используя те же средства, что и для лечения острого проктита. Целесообразно курортное лечение. Назначают грязелечение, кишечные промывания теплой щелочной водой типа Боржоми, Ессентуки, которые способствуют отторжению слизи и активизируют двигательную функцию толстой кишки. Используют комплекс лечебных мероприятий, направленных на борьбу с запорами (массаж, гимнастику брюшного пресса для выработки закрепления рефлекса на дефекацию), но нельзя применять слабительные средства. Лечение осложнений болезни (выраженных рубцовых сужений) оперативное.
Что можете сделать Вы?
При появление какого-либо ощущения дискомфорта, чувства жжения или зуда в области заднего прохода не надо заниматься самолечением или закрывать глаза на это и думать, что все пройдет само. За это время процесс может только усугубиться и привести к осложнениям. И, конечно же, необходимо обязательно лечить основное заболевание, приведшее к проктиту.
Ректосигмоидит – это воспаление дистальных отделов толстого кишечника (прямой и сигмовидной кишки). Может быть острым либо хроническим. Острая форма заболевания проявляется схваткообразными болями, диареей, тенезмами, тошнотой, слабостью, ознобом и гипертермией. При хроническом ректосигмоидите боли ноющие или тянущие, ложные позывы и поносы наблюдаются реже, синдром интоксикации отсутствует или слабо выражен. Патология диагностируется с учетом жалоб, данных осмотра, ректального исследования, эндоскопического исследования, анализов кала и результатов биопсии. Лечение – диета, антибактериальная терапия, симптоматическая терапия, местные противовоспалительные средства.
МКБ-10
Общие сведения
Ректосигмоидит (проктосигмоидит, дистальный колит) – группа острых и хронических воспалительных процессов различного генеза, поражающих прямую и сигмовидную кишку. Ректосигмоидит является наиболее распространенной разновидностью колита, занимает первое место по частоте среди проктологических заболеваний. Чаще диагностируется у взрослых, вероятность развития повышается в возрасте 20-40 лет и после 55 лет. Отмечается некоторое преобладание больных женского пола. Может протекать остро или хронически. Хронический ректосигмоидит нередко сочетается с другими заболеваниями пищеварительной системы. У 10% пациентов выявляются врожденные аномалии нижних отделов желудочно-кишечного тракта.
Причины ректосигмоидита
Данное заболевание может возникать при некоторых специфических и неспецифических инфекциях, воспалительных заболеваниях кишечника, гельминтозах, нарушениях питания и застое каловых масс. Кроме того, причиной ректосигмоидита могут стать отравления токсичными соединениями, локальные нарушения кровоснабжения, распространение воспалительного процесса с соседних органов, хронические заболевания верхних отделов ЖКТ, печени и поджелудочной железы, а также лучевая терапия.
Инфекционный ректосигмоидит развивается под влиянием болезнетворных микроорганизмов. К числу неспецифических проктосигмоидитов относят воспаление нижних отделов кишечника при сальмонеллезе, дизентерии, холере и других подобных инфекциях с фекально-оральным путем передачи. Специфические ректосигмоидиты могут наблюдаться при местном инфицировании возбудителями сифилиса, гонореи и некоторых других заболеваний, передающихся половым путем.
Паразитарный проктосигмоидит может возникать при лямблиозе, аскаридозе, энтеробиозе и других гельминтозах. Причиной алиментарного ректосигмоидита становится злоупотребление алкоголем, чрезмерное пристрастие к острой, соленой и жирной пище. Застойный проктосигмоидит развивается при запорах вследствие травматизации кишечной стенки слишком плотными каловыми массами. Токсический ректосигмоидит может диагностироваться при передозировке некоторых лекарственных препаратов, отравлении грибами и т. д.
Иногда проктосигмоидит возникает при переходе инфекции с близлежащих органов и тканей (например, при парапроктите, вагините или уретрите). Ректосигмоидитом достаточно часто страдают пациенты с другими хроническими заболеваниями пищеварительной системы, в том числе – гастритом, холециститом, болезнями поджелудочной железы, печени и желчного пузыря. Кроме того, причиной развития ректосигмоидита может стать лучевая терапия при онкологических заболеваниях органов малого таза (обычно – при раке простаты).
Классификация
С учетом особенностей течения заболевания в современной проктологии выделяют острый и хронический ректосигмоидит, с учетом характера расстройств функции кишечника – паралитический и спастический. На основании морфологических изменений острый проктосигмоидит подразделяется на:
Хронический ректосигмоидит может быть атрофическим, гипертрофическим или нормотрофическим.
Симптомы ректосигмоидита
Для острой формы заболевания характерно внезапное начало с появлением слабости, разбитости, выраженного ухудшения самочувствия, гипертермии, ознобов, тошноты, реже – рвоты. Пациенты с ректосигмоидитом жалуются на интенсивные режущие схваткообразные боли в левой части живота. Наблюдаются диарея и кишечные тенезмы, сопровождающиеся выделением небольшого количества каловых масс, крови и слизи. Отмечаются метеоризм и ощущение неполного опорожнения кишечника. При проведении ректального исследования на начальных стадиях выявляется спазм, в последующем – расслабление сфинктера.
При хроническом ректосигмоидите клиническая картина менее яркая, обострения чередуются с ремиссиями различной продолжительности. Причиной появления симптомов обычно становятся нарушения питания или злоупотребление алкоголем. В период обострения больные ректосигмоидитом предъявляют жалобы на ноющие или тянущие боли в левой половине живота. Боли нередко иррадиируют в промежность и поясницу. Во время дефекации болевой синдром усиливается. Наблюдаются зуд в области ануса, учащение стула, тенезмы и вздутие живота. Спазм и расслабление сфинктера выражены слабее, чем при остром ректосигмоидите.
Диагностика
Диагноз ректосигмоидит выставляется врачом-проктологом с учетом жалоб, истории болезни, данных осмотра перианальной области, пальпации живота, пальцевого ректального исследования, ректороманоскопии и лабораторных анализов. При пальпации живота определяется болезненность в левой подвздошной области. При исследовании перианальной зоны могут выявляться участки раздражения и мацерации. При проведении ректального исследования обнаруживаются спазм либо расслабление сфинктера и отечность слизистой прямой кишки. На перчатке видны следы крови и слизи. Ректороманоскопия подтверждает наличие воспаления, дает возможность определить вид и выраженность воспалительного процесса при ректосигмоидите.
По анализам крови выявляются лейкоцитоз и увеличение СОЭ. Копрограмма свидетельствует о наличии крови, слизи и элементов слизистой оболочки кишечника в каловых массах. При ректосигмоидите, обусловленном гельминтозом, в кале обнаруживаются острицы, аскариды и другие паразиты. При ректосигмоидите, развившемся вследствие кишечной инфекции, в фекальных массах присутствуют болезнетворные микроорганизмы. В сомнительных случаях в ходе ректороманоскопии осуществляют биопсию, окончательный диагноз выставляют с учетом результатов гистологического исследования.
Лечение ректосигмоидита
Лечение консервативное, включает в себя этиопатогенетическую и симптоматическую терапию. Пациентам назначают щадящую диету, позволяющую уменьшить раздражение стенки кишечника. Исключают грубую клетчатку, слишком холодную и слишком горячую, острую, жареную, копченую и жирную пищу. Рекомендуют употреблять теплые супы и диетические вторые блюда, приготовленные на пару. При паразитарном ректосигмоидите назначают противопаразитарные средства, при лучевой форме заболевания прекращают лучевую терапию, при выявлении патогенных бактерий проводят антибактериальную терапию.
При всех видах ректосигмоидита применяют очищающие клизмы, клизмы с отваром ромашки, рыбьим жиром, раствором колларгола и облепиховым маслом. Используют сидячие ванночки, свечи с противовоспалительным и регенерирующим действием. Назначают обволакивающие и вяжущие средства. При выраженных болях показаны спазмолитики, при метеоризме – препараты для уменьшения газообразования. При язвенном ректосигмоидите может потребоваться гормонотерапия, обычно в виде местных средств (свечей, микроклизм). После купирования острого воспалительного процесса рекомендуют прием препаратов для восстановления кишечной микрофлоры. При своевременной адекватной терапии ректосигмоидита прогноз благоприятный.
Лечение проктосигмоидита
Проктосигмоидит – это воспаление слизистой оболочки сигмовидной и прямой кишок. Он бывает острым и хроническим. Лечением проктосигмоидита занимается врач-колопроктолог.
Симптомы заболевания
Острый проктосигмоидит сопровождается повышением температуры до 38-38,5С, возникают ложные позывы к дефекации, чувство тяжести, жжения и наличия инородного тела в заднем проходе. При хронической форме воспаления общие симптомы не выражены или отсутствуют, преобладает местный дискомфорт, боль, жжение в области прямой кишки, зуд ануса, выделения гнойного или слизистого характера из заднего прохода.
Причины проктосигмоидита
Проктосигмоидит может возникнуть в результате следующих причин:
Как диагностируется проктосигмоидит
Врач проведет осмотр и направит на дополнительную диагностику. Могут потребоваться следующие исследования:
Особенности лечения
Лечение проктосигмоидита любой формы требует строгого соблюдения диеты. Врач порекомендует отказаться от маринадов, соленых, копченых, острых и пряных блюд, питаться дробно, пить не меньше двух литров воды в день.
Основа терапии – применение медикаментов. Могут быть назначены противомикробные и противовоспалительные кишечные средства, местные препараты и растворы для снятия раздражения, воспаления и боли. Схему лечения врач составляет индивидуально, учитывая особенности здоровья пациента, тяжесть состояния и выраженность симптомов.