Проксимальный
Анатомическая терминология служит для точного описания расположения частей тела, органов и других анатомических образований в пространстве и по отношению друг к другу в анатомии человека и других животных с билатеральным типом симметрии тела используется ряд терминов. Причём, в анатомии человека имеет ряд терминологических особенностей, которые описываются здесь и в отдельной статье.
Содержание
Используемые термины
Термины, описывающие положение относительно центра масс и продольной оси тела или выроста тела:
Термины, описывающие положение относительно основных частей тела:
Основные плоскости и разрезы:
Направления
У животных обычно на одном конце тела располагается голова, а на противоположном — хвост. Головной конец в анатомии именуют краниальным, cranialis (cranium — череп), а хвостовой носит название каудального, caudalis (cauda — хвост). На самой же голове ориентируются на нос животного, и направление к его кончику называют ростральным, rostralis (rostrum — клюв, нос).
Поверхность или сторона тела животного, направленная вверх, против силы тяжести, называется дорсальной, dorsalis (dordum — спина), а противоположная сторона тела, оказывающаяся наиболее близко к земле, когда животное находится в естественном положении, то есть ходит, летает или плавает, — вентральная, ventralis (venter — живот). Например, спинной плавник дельфина расположен дорсально, а вымя у коровы на вентральной стороне.
Для конечностей справедливы понятия: проксимальный, proximalis, — для точки менее удалённой от туловища, и дистальный, distalis, — для удалённой точки. Те же термины для внутренних органов означают удаленность от места начала данного органа (например: «дистальный отрезок тощей кишки»).
Применение в анатомии человека
Все описания в анатомии человека основаны на убеждении, что тело находится в позиции анатомической стойки, то есть человек стоит прямо, руки опущены, ладони обращены вперёд.
Области, расположенные ближе к голове, называются верхними; дальше — нижними. Верхний, superior, соответствует понятию краниальный, а нижний, inferior, — понятию каудальный. Передний, anterior, и задний, posterior, соответствуют понятиям вентральный и дорсальный. Причём, термины передний и задний по отношению к четвероногим животным некорректны, следует употреблять понятия вентральный и дорсальный.
Если рассматривается желудочно-кишечный тракт человека, то направление от рта к анусу называют каудальным.
Обозначение направлений
Образования, лежащие ближе к срединной плоскости — медиальные, medialis, а расположенные дальше — латеральные, lateralis. Образования, расположенные на срединной плоскости называют срединными, medianus. Например, щека располагается латеральнее крыла носа, а кончик носа — срединная структура. Если орган лежит между двумя соседними образованиями, его называют промежуточным, intermedius.
Образования, расположенные ближе к туловищу будут проксимальными по отношению к более удалённым, дистальным. Эти понятия справедливы также и при описании органов. Например, дистальный конец мочеточника проникает в мочевой пузырь.
Центральный — находящийся в центре тела или анатомической области;
периферический — внешний, удалённый от центра.
При описании положения органов, залегающих на различной глубине, используют термины: глубокий, profundus, и поверхностный, superficialis.
Понятия наружный, externus, и внутренний, internus, используют при описании положения структур по отношению к различным полостям тела.
Термином висцеральный, visceralis (viscerus — внутренность) обозначают принадлежность и близкое расположение с каким-либо органом. А париетальный, parietalis (paries — стенка), — значит имеющий отношение к какой-либо стенке. Например, висцеральная плевра покрывает лёгкие, в то время как париетальная плевра покрывает внутреннюю поверхность грудной стенки.
Обозначение направлений на конечностях
Поверхность верхней конечности относительно ладони обозначают термином palmaris — ладонный, а нижней конечности относительно подошвы — plantaris — подошвенный.
Край предплечья со стороны лучевой кости называют лучевым, radialis, а со стороны локтевой кости — локтевым, ulnaris. На голени край, где располагается большеберцовая кость, называется большеберцовым, tibialis, а противоположный край, где лежит малоберцовая кость — малоберцовым, fibularis.
Проксимальный и дистальный
Проксимальный (от лат. proximus — ближайший) термин, указывающий на расположение органа или его части ближе к центру тела или к срединной (медианной) его плоскости; противоположен термину дистальный, например в руке человека плечо — проксимальный отдел, а кисть — дистальный.
Плоскости
В анатомии животных и человека принято понятие об основных проекционных плоскостях.
Применение в анатомии человека
Отношение тела к главным плоскостям проекции важно в таких системах медицинской визуализации, как компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография. В таких случаях тело человека, находящегося в анатомической стойке, условно помещается в трёхмерную прямоугольную систему координат. При этом плоскость YX оказывается расположенной горизонтально, ось X располагается в переднезаднем направлении, ось Y идёт слева на право или справа на лево, а ось Z направляется вверх и вниз, то есть вдоль тела человека.
Движения
Термином сгибание, flexio, обозначают движение одного из костных рычагов вокруг фронтальной оси, при котором угол между сочленяющимися костями уменьшается. Например, когда человек садится, при сгибании в коленном суставе уменьшается угол между бедром и голенью. Движение в противоположном направлении, то есть, когда происходит выпрямление конечности или туловища, а угол между костными рычагами увеличивается, называется разгибанием, extensio.
Исключением является голеностопный (надтаранный) сустав, в котором разгибание сопровождается движением пальцев вверх, а при сгибании, например, когда человек встаёт на цыпочки, пальцы движутся книзу. Поэтому сгибание стопы называют также подошвенным сгибанием, а разгибание стопы обозначают термином тыльное сгибание.
Движениями вокруг сагиттальной оси являются приведение, adductio, и отведение, abductio. Приведение — движение кости по направлению к срединной плоскости тела или (для пальцев) к оси конечности, отведение характеризует движение в противоположном направлении. Например, при отведении плеча рука поднимается в сторону, а приведение пальцев ведёт к их смыканию.
Под вращением, rotatio, понимают движение части тела или кости вокруг своей продольной оси. Например, поворот головы происходит благодаря вращению шейного отдела позвоночника. Вращение конечностей обозначают также терминами пронация, pronatio, или вращение кнутри, и супинация, supinatio, или вращение кнаружи. При пронации ладонь свободно висящей верхней конечности поворачивается кзади, а при супинации — кпереди. Пронация и супинация кисти осуществляются благодаря проксимальному и дистальному лучелоктевым суставам. Нижняя конечность вращается вокруг своей оси преимущественно за счёт тазобедренного сустава; пронация ориентирует носок стопы внутрь, а супинация — кнаружи. Если при движении вокруг всех трёх осей конец конечности описывает окружность, такое движение называют круговым, circumductio.
Антероградным называют движение по ходу естественного тока жидкостей и кишечного содержимого, движение же против естественного тока называют ретроградным. Так, движение пищи изо рта в желудок антероградное, а при рвоте — ретроградное.
Мнемоническое правило запоминания терминов супинация и пронация
Для запоминания направления движения кисти руки при супинации и пронации обычно используют аналогию с фразой «Суп несу, суп пролил».
Проксимальные отделы конечностей что это
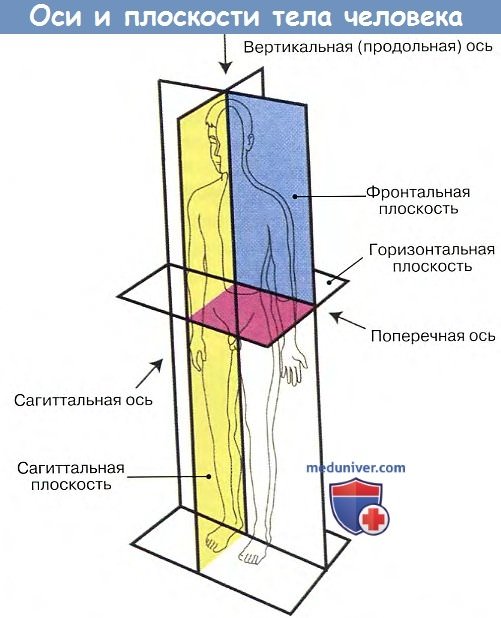
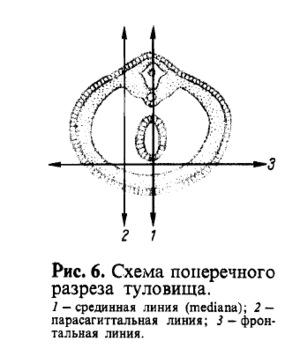
В анатомии пользуются общепринятыми обозначениями взаимно перпендикулярных плоскостей, которые уточняют определение положения органов или их частей в пространстве. Таких плоскостей три: сагиттальная, фронтальная, горизонтальная. Нужно помнить, что при отношении этих плоскостей к телу человека имеется в виду его вертикальное положение (рис. 5).
Под сагиттальной плоскостью понимается вертикальная плоскость, посредством которой мы мысленно (а на фиксированном, например на замороженном, трупе и фактически) рассекаем тело в направлении пронзающей его стрелы (sagitta) спереди назад и вдоль тела.
Третья, горизонтальная, плоскость проводится горизонтально, т. е. под прямым углом как к сагиттальной, так и к фронтальной плоскостям. Она делит тело на верхний и нижний отделы.
Термины «наружный», externus, и «внутренний», internus, применяются преимущественно для обозначения положения в отношении полости тела и целых органов, в смысле «более кнутри» или «более кнаружи» лежащий; «поверхностный», super-ficialis, и «глубокий», profundus, для обозначения соответственно «менее глубоко» или «более глубоко» отстоящий от поверхности тела или органа.
Форма различных образований, особенно в отделе дается целым рядом названий, смысл которых лучше при непосредственном знакомстве с этими образованиями
На VI Международном съезде анатомов, состоявшемся в Париже в 1955 г., была принята анатомическая номенклатура, названная Парижской (PNA). В настоящем издании анатомические термины приводятся соответственно новейшей анатомической номенклатуре, исправленной и дополненной на последних международных конгрессах, включая X Международный анатомический конгресс в Токио в 1975 г.,-«Международная анатомическая номенклатура» под редакцией С. С. Михайлова (М.: Медицина).
Отдельные термины действовавшей ранее Базельской номенклатуры, употребляющиеся в клинической литературе и отсутствующие в PNA, приводятся с обозначением (BNA).
— Вернуться в раздел статей по «Анатомии человека».
Статьи
Вам поставили диагноз ПТФС- что это такое?
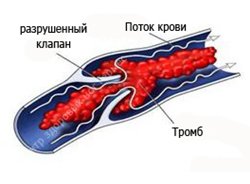
Формирование посттромбофлебитического синдрома связано с судьбой тромба, образовавшегося в просвете пораженной вены.
Наиболее частым исходом тромбозов глубоких вен является частичное или полное восстановление проходимости вены (реканализация) с утратой клапанного аппарата, реже полное закрытие её просвета (облитерация). Процесс рассасывания тромба с замещением его соединительной тканью (организация) начинается со 2-3-й недели от начала заболевания и заканчивается частичной или полной реканализацией вены в сроки от нескольких месяцев до 3-5 лет. В результате воспалительно-дистрофических изменений вена превращается в неподатливую склерозированную трубку с разрушенными клапанами.
Клиническая картина ПТФБ складывается из явлений хронической венозной недостаточности разной степени выраженности и расширения подкожных вен (усиленный сосудистый рисунок или варикоз), которые берут на себя большую часть функции по обеспечению оттока крови от нижних конечностей. Лишь у 12% пациентов появляется заметная симптоматика в первый год болезни. Эта цифра возрастает на протяжении нескольких лет и к 6 годам достигает 40-48%, а у 10% этих больных выявляется трофическая язва.
Выраженный отек конечности является одним из первых и главных симптомов ПТФБ. Возникая в период острого венозного тромбоза он, по мере реканализации просвета вены и формирования коллатеральных путей, оттока постепенно регрессирует, однако полностью обычно не исчезает. Для ПТФБ характерно развития отека как в дистальных отделах конечности (голень), так и в проксимальных (бедро, при илеофеморальной локализации тромбоза), чего никогда не наблюдается при отеках другой этиологии.
Вторым по значимости симптомом ПТФБ является чувство тяжести и боль в пораженной конечности, усиливающаяся при длительном пребывании в неподвижном ортостазе (стоя или сидя без движений в голеностопном суставе). Боль тянущая, тупая, распирающая, лишь изредка бывает интенсивной, успокаивается в положении лежа с приподнятой ногой. Нередко беспокоят судороги икроножных мышц во время длительного стояния и в ночное время. Иногда самостоятельные боли в конечности отсутствуют, но появляются при пальпации икроножных мышц, надавливании на внутренний край подошвы или сдавливании тканей между берцовыми костями.
В 65-70% случаев развивается вторичное варикозное расширение подкожных вен (варикозный синдром). Для большинства пациентов типичным является рассыпной тип расширения боковых ветвей основных венозных стволов на голени и стопе. Сравнительно редко наблюдается расширение стволов БПВ или МПВ.
В зависимости от преобладания тех или иных симптомов различают четыре клинические формы посттромбофлебитического синдрома:
Диагностика.
Помимо клинической картины, золотым стандартом диагностики тромбоза глубоких вен и следующих за ним посттромботических изменений является ультразвуковое ангиосканирование с цветным картированием кровотока (УЗАС, триплексное ангиосканирование), которое позволяет оценить не только структурные изменения вены (проходимость, наличие тромботических масс), но и её функциональное состояние (скорость кровотока, наличие патологических токов крови, состоятельность клапанов).
УЗАС при ПТФБ преследует несколько целей:
Лечение.
Лечение посттромбофлебитического синдрома преимущественно консервативное и включает традиционные мероприятия: эластическую компрессию, коррекцию образа жизни, лечебную физкультуру и гимнастику, физиотерапевтические мероприятия, фармакотреапию, направленную как на купирование явлений хронической венозной недостаточности, так и на предотвращение рецидива тромбоза, местное лечение трофических расстройств.
Предотвращение повторного тромбоза глубоких вен.
Всем пациентам перенесшим тромбоз глубоких вен показано проведение антикоагулянтной терапии прямыми (гепарин, фраксипарин, фондапаринукс) или непрямыми (варфарин) антикоагулянтами. Срок терапии определяется индивидуально на основании причин развития ТГВ и сохранения факторов риска. При спровоцированном тромбозе глубоких вен (травма, операция, острое заболевание, длительная иммобилизация) срок антикоагулятной терапии составляет от 3-х (при локализации процесса в венах голени) до 6 (вены бедра) месяцев. При идиопатическом тромбозе (причину которого установить не удалось) срок приема антикоагулянтов должен составлять не менее 6 месяцев. При рецидивирующем тромбозе, наличии подтвержденной тромбофилии (заболевания крови со склонностью к тромбозу), онкологического заболевания, имплантации постоянного кава-фильтра антикоагулянты необходимо принимать неопределенно долго (пожизненно).
| Основной предраспологающий фактор и характер ТГВ нижней конечностей | Длительность терапии |
| Обратимый фактор риска (травма, операция, острое нехирургическое заболевание) | 3 месяца (голень) 6 месяцев (проксимальный тромбоз) |
| Впервые возникший (идиопатический) | От 6 месяцев до неопределенно долгого лечения у больных с проксимальным ТГВ и низким риском кровотечений |
| Рецидивирующий | Неопределенно долго (пожизненно) |
| Некоторые тромбофилии (антифосфолипидный синдром, дефицит протеинов С или S, гомозиготность по фактору V Лейден, гомозиготы по варианту протромбина G20210A) | Неопределенно долго (пожизненно) |
| Имплантация кава-фильтра | Неопределенно долго (пожизненно) |
| Онкология | Как минимум до излечения рака |
Эластическая компрессия
Компрессионная терапия применяется на протяжении всего периода лечения хронической венозной недостаточности и трофической язвы голени. Эффективность компрессионной терапии подтверждена многолетними клиническими наблюдениями. Длительное использование хорошо подобранных для пациента эластичных чулок или бинтов позволяет добиться улучшения в 90% и заживления язвы голени в 90-93% случаев. В зависимости от степени выраженности трофических нарушений показано применение эластического бандажа из бинтов средней и короткой растяжимости или специального индивидуально подобранного компрессионного трикотажа 2-3 класса компрессии.
Фармакотерапия
Медикаментозная терапия ПТФБ направлена на борьбу с явлениями хронической венозной недостаточности. Для этого применяют разнообразные препараты улучшающие микроциркуляцию, реологию крови, увеличивающие венозный тонус, защищающие стенку сосуда от повреждения, препятствующие выходу активированных лейкоцитов в окружающие ткани, улучшающие лимфодренажную функцию. Наиболее часто используются поливалентные флеботоники, из которых наибольшую доказанную эффективность в борьбе с отеком, тяжестью в ногах, судорогами икроножных мышц, трофическими расстройствами проявляет микронизированная очищенная фракция диосмина (детралекс). Также применяются противовоспалительные препараты в виде топических форм (мази и гели), дезаггреганты, курсы инфузионно-реологической терапии.
Медикаментозное лечение необходимо проводить периодическими курсами длительностью до 2-2,5 мес. Лечение должно быть строго индивидуализировано в соответствии с клиническими проявлениями болезни.
Хирургическое вмешательство
Хирургическое лечение посттромбофлебитического синдрома обычно применяют после завершения процесса реканализации глубоких вен, когда восстанавливается кровоток в глубоких, коммуникантных и поверхностных венах. При частичной или полной реканализации глубоких вен, сопровождающейся расширением подкожных вен, операцией выбора является сафенэктомия в сочетании с перевязкой несостоятельных перфорантов.
Операция позволяет ликвидировать стаз крови в варикозно-расширенных подкожных венах, устранить ретроградный кровоток по коммуникантным венам, уменьшить венозную гипертензию в области пораженной голени, ускорить кровоток по глубоким венах и уменьшить риск развития повторного тромбоза и, следовательно, улучшить кровообращение в микроциркуляторном сосудистом русле.
В случае же недостаточной реканализации глубоких вен операция на подкожной венозной системе может оказаться пагубной и ухудшить состояние пациента в связи с устранением коллатерального пути оттока крови. Поэтому показания к оперативному вмешательству на подкожных венах при ПТФБ должны определяться очень строго и индивидуально.
Нарушение кровообращения в конечностях
Большинство пациентов началом своего заболевания считают возникновение болей в мышцах нижних конечностей. Однако, за 2-3 года до их возникновения у многих пациентов отмечаются повышенная усталость мышц ног при физических нагрузках, зябкость и похолодание стоп. На ранних стадиях характерны повышенная чувствительность к низким температурам и чувство онемения пораженной конечности. Больные вынуждены независимо от погоды ходить постоянно в теплых носках. Могут отмечаться гипотрофия мышц, выпадение волос, медленный рост ногтей на пальцах ног. Пациенты, как правило, не обращают внимания на эти «продромальные» явления, так как они не вызывают нарушения функции конечности и не ограничивают трудоспособности.
Основным клиническим признаком недостаточности кровоснабжения ног является симптом перемежающейся хромоты. Чаще всего он проявляется болями в икроножных мышцах, которые возникают при ходьбе и заставляют пациента остановиться. После кратковременного отдыха боль прекращается и пациент вновь способен пройти определенное расстояние. Вначале боли носят периодический характер и чаще возникают после длительной физической нагрузки, особенно после интенсивной ходьбы. При подъеме в гору или по лестнице боли возникают значительно быстрее, чем при ходьбе по ровному месту. Снижении нагрузки улучшает самочувствие больного, и, сам того не замечая, он старается уменьшить скорость передвижения. При окклюзии аорты или подвздошных артерий ишемические мышечные боли могут локализоваться в ягодичных мышцах, пояснице и мышцах бедра («высокая перемежающаяся хромота»). В ранней стадии этот вид перемежающейся хромоты проявляется как тянущие болезненные ощущения в области ягодиц и по задней поверхности бедер. Врачи часто трактуют эти боли как проявление пояснично-крестцового рдикулита. При прогрессированиизаболевания боли становятся постоянным спутником во время ходьбы. Они появляются через определенное расстояние, заставляют больного останавливаться и отдыхать. По мере развития заболевания, расстояние при ходьбе сокращается, а времени для отдыха требуется больше. А когда кровоток становится недостаточным для удовлетворения метаболических потребностей тканей конечности в отсутствие движений, появляется боль в покое. Она обычно возникает ночью, когда больной находится в горизонтальном положении и ощущается в пальцах и стопе. Боль вынуждает пациента опускать ногу с постели каждые 2-3 часа. Боль в покое – грозный симптом, указывающий на критическое нарушение кровообращения в конечности и скорое развитие язвенно-некротических изменений мягких тканей стопы, вплоть до гангрены. Окклюзия бифуркации аорты и подвздошных артерий (синдром Лериша) проявляется симптомами хронической артериальной недостаточности обеих ног и нарушением функции тазовых органов, таких как импотенция и недержание газов.
При осмотре пораженной конечности выявляют бледность и истончение кожных покровов, выпадение волос и гипотрофию мышц. На нарушение кровоснабжения ног указывают также снижение кожной температуры и отсутствие пульсации артерий на всех уровнях дистальнее места окклюзии.
Стадии хронической ишемии
Выраженность болевого синдрома при различных функциональных состояниях и трофические нарушения отражают степень нарушения артериального кровообращения в конечности и позволяют определить стадию заболевания. В клинической практике широко используется классификация выраженности хронической ишемии нижних конечностей Fontaine – Покровского, которая выделяет четыре стадии (табл. 3. ).
В настоящее время третью и четвертую стадии принято объединять под общим названием «критическая ишемия». Выделение больных с этими степенями ишемии в отдельную группу связано с высокой вероятностью ампутации и необходимостью их стационарного лечения в сосудистых отделениях.
Степени острой ишемии
Острый тромбоз и эмболия проявляются синдромом острой ишемии конечности. При этом у больного внезапно возникает боль в пораженной конечности, появляются чувство онемения и похолодания, расстраивается поверхностная и глубокая чувствительность. При выраженной ишемии быстро нарушаются активные движения в конечности, вплоть до полной обездвиженности. Появление субфасциального отека мышц служит признаком тяжелой ишемии конечности. Самым грозным признаком острой артериальной непроходимости служит ишемическая мышечная контрактура с нарушением пассивных движений в суставах. Этот симптом свидетельствует о начинающихся некробиотических изменениях в мягких тканях и угрозе гангрены конечности. Степень выраженности клинических проявлений и скорость их нарастания зависит от состояния коллатерального кровообращения в пораженной конечности и отражает степень ее ишемии. По клиническим признакам различают три степени острой ишемии конечности (табл. 4. ).
Более точно оценить степень нарушения кровообращения в конечности, уровень и распространенность поражения позволяют инструментальные методы диагностики.
Инструментальная диагностика
Пациентам с ишемией конечностей в первую очередь необходимо выполнить ультразвуковое допплеровское исследование. Этот метод дает возможность определить уровень окклюзии и объективно оценить степень нарушения кровоснабжения дистальных отделов пораженной конечности.
При допплерографии производят измерение максимального артериального систолического давления на разных сегментах конечности и рассчитывают так называемые индексы давления. Чаще всего определяют лодыжечно-плечевой индекс (ЛПИ), который выражает соотношение давление в артериях голени и плечевой артерии. В норме данный индекс равен или превышает единицу. Индекс ниже 0, 9 почти всегда отражает наличие гемодинамически значимого стеноза или окклюзии магистральной артерии. Величина этого показателя ниже 0, 3 отражает критическое снижение кровообращения и угрозу развития гангрены конечности. Более полную информацию о состоянии артериального русла дает ультразвуковое ангиосканирование. Метод позволяет точно определить степень и протяженность поражения сосуда и выбрать адекватный метод хирургического вмешательства.
Тактика лечения
Определение стадии хронической ишемии у конкретного больного имеет принципиальное значение, так как это определяет тактику лечения. При наличии I или II «А» стадии ишемии больному проводится главным образом только консервативная терапия. При наличии II «Б» стадии ишемии лечение начинают с консервативной терапии и в зависимости от ее эффективности может быть принято два решения: или продолжить консервативную терапию, или выполнить больному реконструктивную сосудистую операцию, особенно если больной настаивает на улучшении качества жизни и уменьшении перемежающейся хромоты. Определение лодыжечно-плечевого индекса в сочетании с тредмил-тестом позволяет уточнить стадию заболевания и выделить среди больных с «перемежающейся хромотой» пациентов, близких к критической ишемии. Больные, не способные пройти 200 м или прошедшие данное расстояние, но время восстановления лодыжечно-плечевого индекса у которых превышает 15-16 минут, нуждаются в хирургическом восстановлении магистрального кровотока.
Другой принципиальный подход должен быть к больным с III и IV стадиями ишемии. При этих степенях ишемии конечности наилучшие результаты дает реконструктивная сосудистая операция. При IV стадии ишемии реконструктивная операция сочетается с некрэктомией или малой ампутацией. При невозможности улучшения кровообращения у больных с критической ишемией производят ампутацию конечности. Следует подчеркнуть, что 90% ампутаций нижних конечностей во всем мире выполняется именно по поводу критической ишемии. На фоне сахарного диабета критическая ишемия встречается примерно в 5 раз чаще.
Тактика лечения острой артериальной непроходимости зависит от причины ее вызвавшей и определяется степенью ишемии конечности (табл. 5). При умеренной ишемии крайней необходимости в экстренной операции нет и существует возможность для проведения пробной консервативной терапии. Это может быть антикоагулянтная терапия, катетерный тромболизис или катетерная тромбэктомия. При безуспешности подобного лечения больным показана срочная тромбэмболэктомия или реконструктивная операция на магистральных сосудах. Выраженная острая ишемия конечности требует экстренного восстановления артериального кровотока. В этой ситуации только полноценное хирургическое устранение окклюзии обеспечивает сохранение жизнеспособности конечности и восстановление ее функции. При тотальной ишемической контрактуре конечности восстановление артериального кровотока противопоказано в связи с развитием некорригируемого постишемического синдрома и угрозой полиорганной недостаточности. В подобной ситуации срочная первичная ампутация конечности может быть единственно возможной мерой спасения жизни больного.
Ни возраст больного, ни наличие ИБС, ни перенесенные ранее инфаркты миокарда, ни артериальная гипертензия, ни другие заболевания не являются противопоказанием для проведения сосудистой операции. Противопоказаниями могут служить лишь сердечная недостаточность 2Б-3 степени, наличие крайней степени хронической почечной недостаточности, требующей проведения гемодиализа и тяжелая декомпенсированная легочная недостаточность.
Методы хирургического лечениия
Техника большинства реконструктивных сосудистых операций хорошо отработана. Изучение многолетних отдаленных результатов выявило малые различия в проходимости различных шунтов при дистальном анастомозе с подколенной артерией выше щели коленного сустава. Поэтому в этой позиции все чаще используются синтетические протезы из политетрафторэтилена. При необходимости шунтирования артерий с дистальным анастомозом ниже щели коленного сустава предпочтительнее использовать большую подкожную вену больного.
В последнее десятилетие в лечении облитерирующих заболеваний артерий нижних конечностей все шире используются эндовазальные вмешательства. Стентирование артерий нижних конечностей выполняют начиная со II стадии заболевания. Наиболее часто выполняется стентирование подвздошных, поверхностной бедренной и подколенной артерий. Однако, с каждым годом диапазон эндоваскулярных вмешательств расширяется. В настоящее время появилась возможность лечить миниинвазивным способом поражения и более мелких артерий. Идеальным для стентирования типом поражения является короткий концентрический стеноз или изолированная окклюзия протяженностью менее 5 см для подвздошных и менее 10 см для поверхностной бедренной артерий. Полное исчезновение или значительное уменьшение выраженности симптомов ишемии нижних конечностей отмечается в 90-95% наблюдений. Проходимость расширенного просвета подвздошных артерий в течение 5 лет после эндоваскулярных операций составляет 85-90%, бедренных артерий – 60-75%. Чем дистальнее располагается оперированный сегмент и меньше его диаметр, тем хуже результаты реваскуляризации. Причинами рестеноза в отдаленные сроки после стентирования является гиперплазия неоинтимы, реже – механическая деформация стента.
Общность патофизиологичеких механизмов развития нарушений артериального кровоснабжения в различных органах определяет и единые принципы их устранения. Знание их, как выразился П. Эрлих, освободит нас от необходимости отливать свою «магическую пулю» для каждой болезни. Лечение нарушений любого регионарного артериального кровотока должно быть направлено на замедление основного патологического процесса, улучшение кровообращения и метаболизма в пораженной зоне и профилактику острого тромбоза. Принимая во внимание хроническое течение заболевания терапия должна быть непрерывной и пожизненной у всех пациентов, в том числе и перенесших реконструктивную операцию на магистральных артериях.
Диагностические критерии неспецифического аортоартериита
(Американская ревматологическая ассоциация, 1990) Таблица 1.
¨ Возраст менее 40 лет
¨ «Перемежающаяся хромота» верхних конечностей – быстрое развитие усталости и ощущуение дискомфорта при работе руками.
¨ Ослабление пульса на лучевой артерии, ослабление пульсации на одной или обеих плечевых артериях.
¨ Разница систолического АД на правой и левой плечевых артериях более 10 мм рт. ст.
¨ Систолический шум над подключичными артериями или брюшной аортой.
¨ Ангиографические изменения: сужение или окклюзия аорты и/или ее ветвей, не связанное с атеросклерозом, фибромускулярной дисплазией или другими причинами. Изменения обычно локальные или сегментарные.
Диагностические критерии облитерирующего тромбангиита
¨ Начало до 45 летнего возраста
¨ Отсутствие источника эмболии
¨ Отсутствие травмы
¨ Отсутствие аутоиммунного заболевания
¨ Отсутствие диабета
¨ Отсутствие гиперлипидемии
¨ Отсутствие гиперкоагуляции
¨ Нормальные проксимальные артерии
¨ Объективное доказательство дистальных окклюзий (ангиография, ангиосканирование и т. д. )
Диагностические критерии облитерирующего тромбангиита:
— Большой критерий – ишемия нижних конечностей у курящих молодых людей при отсутствии гиперлипидемии, сахарного диабета, системных заболеваний соединительной ткани, гематологической патологии или троьбоэмболии.
— Повторный мигрирующий тромбофлебит.
— Ишемия верхних конечностей.
Стадии хронической артериальной недостаточности. Таблица 3.
I – Начальные проявления (зябкость, похолодание, парестезии,
безболевая ходьба до 1 000 м).
II – Недостаточность кровообращения при функциональной нагрузке
(«перемежающаяся хромота»). Проходимое без боли расстояние:
III – Недостаточность кровообращения в покое (боли в покое или при
IV – Язвенно-некротические изменения конечности.
Степени острой ишемии конечности Таблица 4.
I – Онемение, парестезии, боль в покое или при физической нагрузке.
II – Двигательные расстройства и/или субфасциальный отек:
III – Контрактура конечности:
Тактика ведения больных с острой артериальной окклюзией
Характер артериальной окклюзии
Эмболия
Тромбоз
Баллонная ангиопластика и стентирование
Срочная реконструктивная операция
Экстренное хирургическое восстановление
Экстренное хирургическое восстановление
артериального кровотока + фасциотомия
Экстренное хирургическое восстановление артериального кровотока + фасциотомия + некрэктомия
Срочная первичная ампутация
Автор статьи:
Баринов Виктор Евгеньевич
Статья добавлена 23 мая 2016 г.