Что такое аневризма аорты? Причины возникновения, диагностику и методы лечения разберем в статье доктора Густелёва Юрия Александровича, флеболога со стажем в 16 лет.
Определение болезни. Причины заболевания
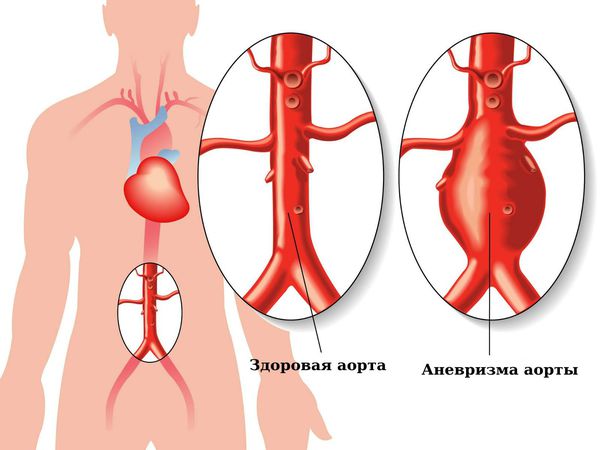
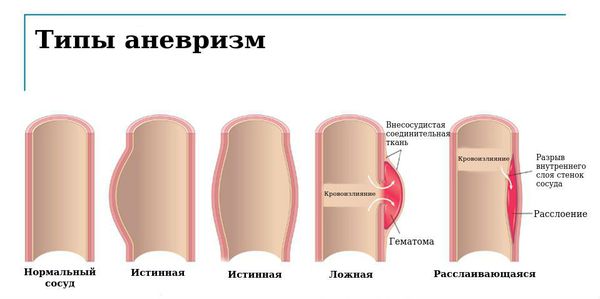
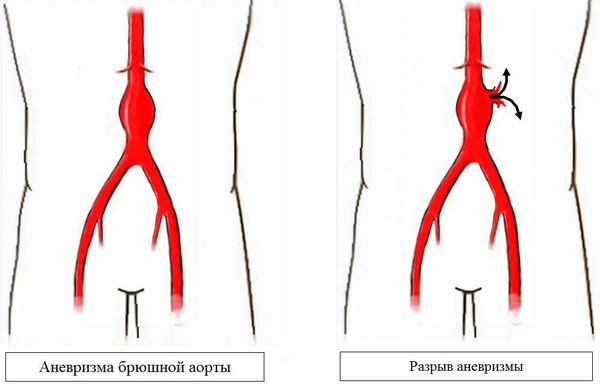
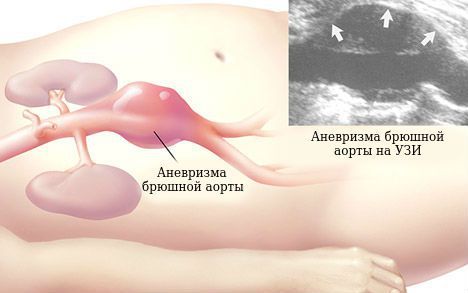
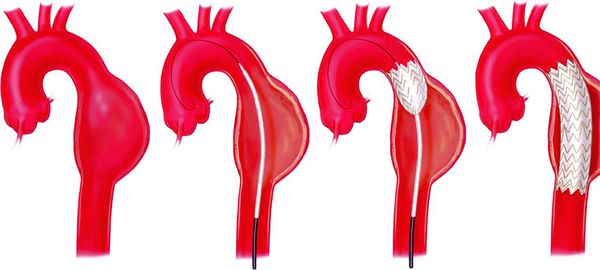
Аневризма аорты — это расширение аорты, диаметр которого в 1,5 раз превышает нормальные показатели.
Строение аорты и расположение аневризмы:
Распространённость аневризм аорты в общей популяции сильно зависит от возраста, пола и географического места жительства.
Причины аневризмы аорты
Причины формирования аневризм до конца ещё не выяснены. Чаще всего болезнью затрагивается конечный (инфраренальный) отдел брюшной аорты. С увеличением размера аневризмы повышается площадь поражения, происходит истончение средней оболочки сосуда и потеря эластических волокон. Эти изменения приводят в дальнейшему прогрессирующему расширению диаметра аорты.
Симптомы аневризмы аорты
Заболевания аорты могут часто не сопровождаться какими-либо клиническими проявлениями. Особенно это касается аневризматических выпячиваний небольших и умеренных размеров. При постановке диагноза у 75 % пациентов отсутствуют какие-либо жалобы. Тем не менее существует ряд симптомов аневризмы аорты, на которые необходимо обращать внимание, особенно при наличии вышеперечисленных факторов риска.
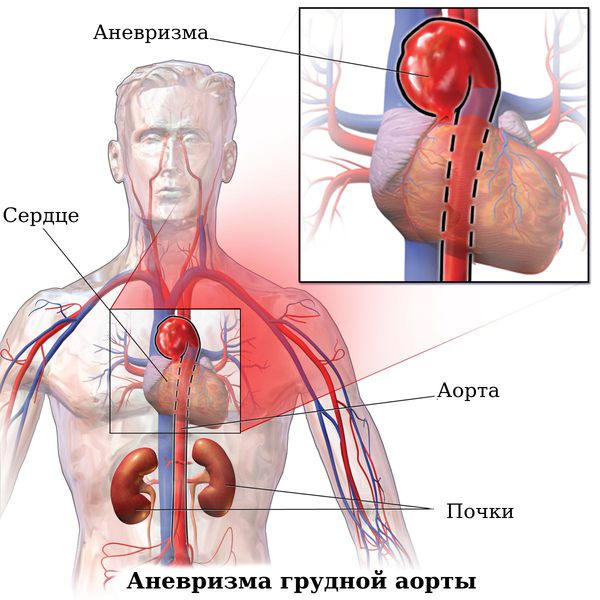
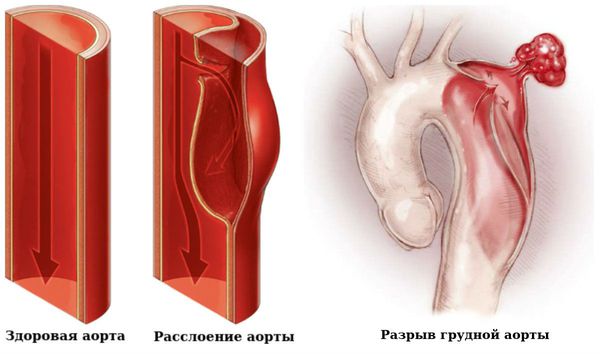
В первую очередь, это болевой синдром. При аневризмах аорты пациенты могут чувствовать ломящую, резкую или пульсирующую боль в груди или животе. Эта боль может распространяться в область спины, поясницы, ягодиц, пах или в нижние конечности. Подобная симптоматика, особенно при ощущении распирания и пульсации может свидетельствовать о разрыве расширенного сосуда, что является жизнеугрожающим состоянием, сопровождающимся шоком.
Бывает так, что пациенты с недиагностированными аневризмами аорты обращаются к врачу по другому поводу. Например, могут отмечаться инсульты из-за закупорки сосудов головного мозга фрагментами тромбов из аневризматического аортального мешка. Или перемежающаяся хромота (боль в ногах при ходьбе), посинение стоп, что является следствием закупорки небольших артерий нижних конечностей. При быстром увеличении объёма восходящего отдела грудной аорты пациент может страдать из-за осиплости голоса, которое возникает вследствие сдавления и паралича левого гортанного нерва.
Патогенез аневризмы аорты
На микроскопическом уровне при аневризмах грудной аорты происходят изменения в каркасе средней оболочки (медии) сосуда, которые сопровождаются разрушением эластических волокон. В дальнейшем наблюдается дегенерация гладкомышечного компонента аортальной стенки с нарастанием атеросклеротических изменений и появлением воспалительных изменений. Это приводит к расширению просвета аорты и нарушению тока крови в ней, что, в свою очередь, становится причиной недостаточного питания почек. Почки реагируют тем, что начинают вырабатывать специальное вещество — ренин, повышающее артериальное давление.
Постепенно присоединяется нарушение работы аортального клапана с формированием его недостаточности: он перестает работать правильно и начинает пропускать кровь в обратном направлении.
Классификация и стадии развития аневризмы аорты
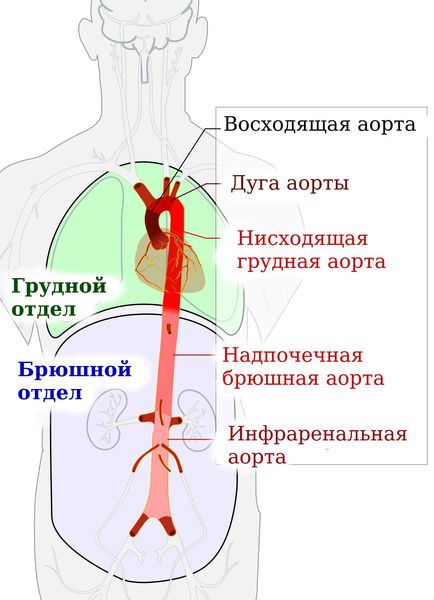
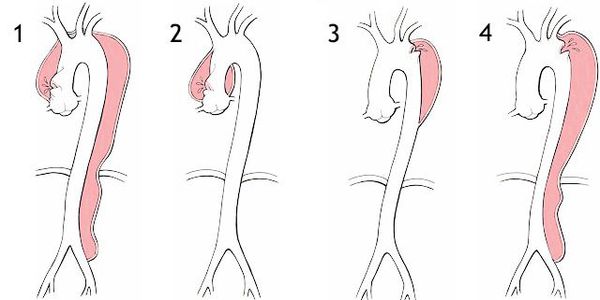
Прежде всего, аневризмы грудной аорты, т. е., находящейся в грудной полости, классифицируются по локализации.
Также в классификации применяется этиологический принцип, основанный на причине заболевания. Выделяют два вида:
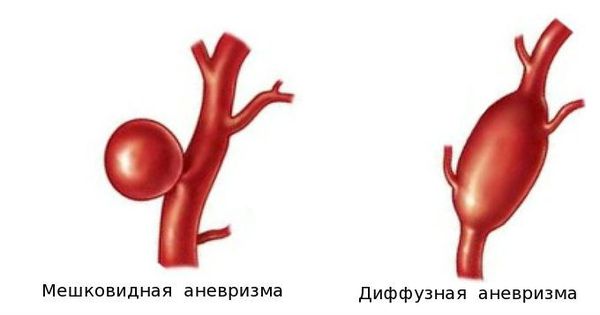
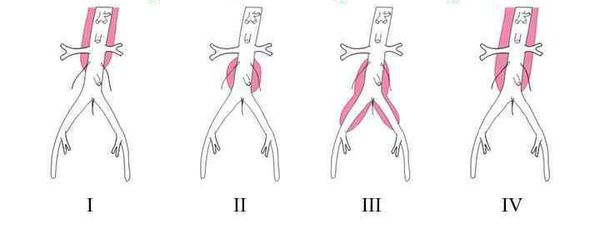
Классификация аневризм брюшной аорты носит похожий характер и обусловлена необходимостью определения наилучшего способа хирургического лечения. Она предложена известным сосудистым хирургом А.В. Покровским и учитывает причины, строение (морфологию), локализацию и клиническое течение аневризм.
По этиологии (причине):
По клиническому течению:
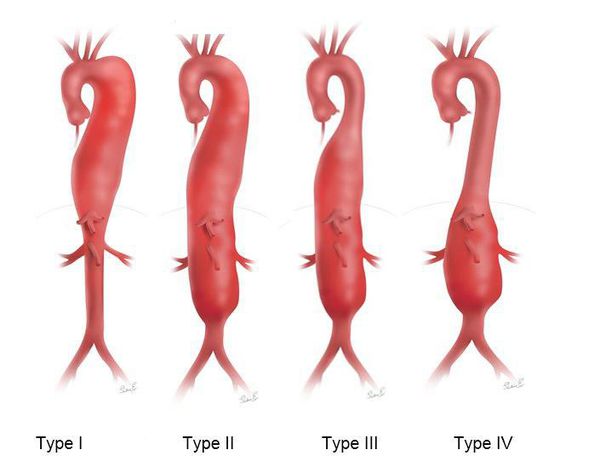
С позиции врача важнейшее значение имеет градация заболевания по месту расположения и протяжённости. При этом хирурги выделяют четыре типа:
Осложнения аневризмы аорты
Диагностика аневризмы аорты
Осмотр
Любое обследование начинается с физикального осмотра. В отличие от аневризм в брюшном отделе, наличие данной патологии в грудном отделе редко удаётся определить при объективном осмотре. Её признаки носят неспецифический характер и часто связаны с другими заболеваниями сердца и сосудов или осложнениями. Чаще всего аневризмы грудной аорты выявляют при плановом медосмотре или обследовании по поводу другого заболевания. Поэтому ведущую роль в диагностике играют дополнительные инструментальные методы.
Рентгенография и эхокардиография
Обычная рентгенография нередко позволяет впервые визуализировать характерное расширение тени сердца. Также бывает полезно УЗИ сердца – эхокардиография. Однако этих методов недостаточно, поскольку они не позволяют увидеть все необходимые участки аорты в грудной клетке. Эту проблему может решить транспищеводная эхокардиография, но она, как правило, выполняется уже перед операцией.
КТ и МРТ
Очень чётко определить диаметр и протяжённость аневризмы, а также наличие тромбов в ней позволяют компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Сканирование может проводиться как с контрастом, так и без него.
Для диагностики аневризмы аорты также может применяться мультиспиральная компьютерная томография, чаще всего она требует дополнительного введения контрастного вещества.
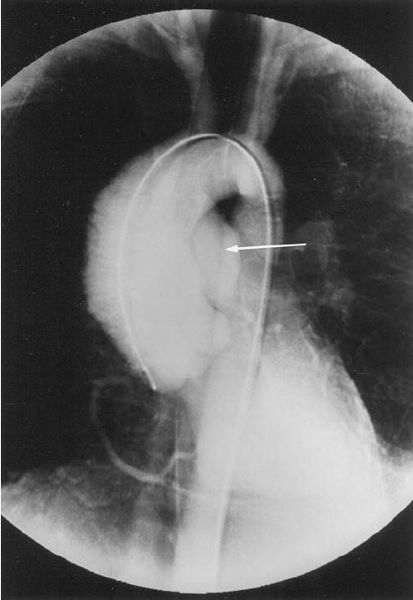
Аортография
Лечение аневризмы аорты
Лечение аневризм аорты направлено на предотвращение её разрыва. Оно бывает консервативным и хирургическим.
Консервативное лечение
Главное предназначение консервативной терапии — это снижение артериального давления и силы сокращения сердца, а также коррекция сопутствующих заболеваний, например ишемической болезни сердца, диабета, болезней почек и т. д. [1]
Хирургическое лечение
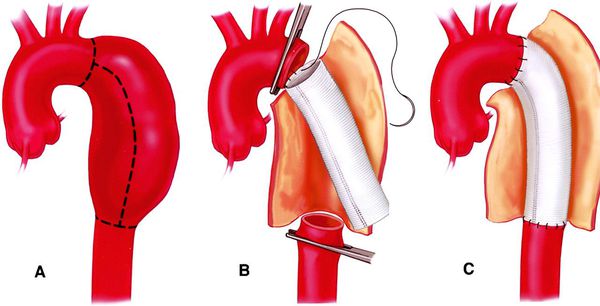
Современные хирургические методики лечения аневризм аорты делятся на эндоваскулярные и традиционные оперативные вмешательства.
При оперативном лечении таких тяжелейших заболеваний (как и при других лечебных и диагностических вмешательствах) есть вероятность осложнений. Также стоит отметить, что далеко не во всех областных, краевых и республиканских медицинских центрах есть специалисты, которые работают на открытом сердце.
Прогноз. Профилактика
Отдельно стоит остановится на профилактике аневризм аорты. Исключая врождённые состояния, на которые невозможно оказать превентивного воздействия, во многих случаях удаётся снизить риск заболевания путём воздействия на модифицируемые, т. е. управляемые, факторы риска. В первую очередь, это профилактика атеросклероза, как одной из причин развития аневризм аорты. Для этого необходимо:
Аорта уплотнена: что это значит, лечение, симптомы и причины
Нарушение функциональной активности сосудов — распространенная в кардиологической практике проблема. В основном имеет органическое происхождение, дефекты приводят к невозможности адекватного кровообращения в тканях. Это опасно.
Уплотнение аорты это — не диагноз. Речь о случайная клиническая находка, полученная в результате инструментального исследования. Объективно представляет собой гипертрофию, (разрастание) тканей по всей толщине структуры сосуда.
Вопреки возможному заблуждению, это не хорошо. Ригидность (падение эластичности), сказывается на способности сосуда переносить колоссальные нагрузки.
Возможно, и даже вероятно развитие множества опасных осложнении: от аневризмы до моментального разрыва с массивным кровотечением и смертью в продолжение считанных секунд.
Если аорта уплотнена, это значит, что имеет место сторонняя патология, отклонение не бывает первичным, оно всегда обусловлено другим заболеванием.
Подавляющее большинство случаев связано с туберкулезом, артериальной гипертензией и атеросклерозом. Соответственно, показана терапия главного состояния.
Механизм развития
Основу патологического процесса составляет деструкция стенки аорты или постоянное повышенное воздействие на структуру.
В первом случае речь идет о инфекционно-воспалительных, реже аутоиммунных процессах. В результате постоянного нарушения анатомической целостности эндотелия и прочих тканей возникает грубое рубцевание.
Эпителизация приводит к постепенному зарастанию просвета, плотной, соединительной тканью и его сужению. Кровоток ослабевает, а давление на локальном участке становится выше за счет необходимости преодоления механического препятствия.
Второй фактор примерно идентичен, в плане создания избыточной нагрузки на стенки сосудов. Основной этиологический момент — рост артериального давления и постоянная сохранность показателей тонометра на стабильно высоких цифрах.
Оба варианта несут колоссальную опасность для жизни и здоровья человека.
Органические нарушения сложно лечатся, да и браться за столь непредсказуемые случаи готов не каждый врач. Потому логичным решением станет проведение лечения на ранних этапах, когда анатомических отклонений еще нет.
Причины
Существуют как фундаментальные факторы, так и моменты риска, которые непосредственно не обуславливают развития патологического процесса. Первая группа:
Текущий или перенесенный туберкулез
Это опасное инфекционное заболевание. Провоцируется микобактерией, также она называется палочкой Коха. Может длительное время существовать без симптомов. Клиника формируется уже на выраженных стадиях.
Поражение аорты выступает осложнением, распространенность — до 25% от общего количества случаев. Сроки не имеют значения, возможно вовлечение на первых же этапах, что сказывается на общем прогнозе.
Происходит разрушение стенок сосуда и их рубцевание, просвет суживается, процесс самостоятельно прогрессирует. Восстановление возможно только при комплексном лечении туберкулеза в условиях стационара.
Общая длительность курации — 6-12 месяцев. Госпитальный этап — не более 3-х. Остальной период приходится на амбулаторную помощь. В течение всей последующей жизни пациент должен проверяться на предмет рецидивов.
Сифилис
Опасность приходит не сразу. Эта венерическая инфекция может передаваться неполовым путем, но вероятность такого варианта крайне мала.
Требуется срочное лечение состояния. Потому как поражение аорты встречается примерно в 30% ситуаций.
Уплотнение стенок аорты возникает не сразу, это позднее осложнение. Известны случаи развития отложенного явления после 10-20 лет от условного излечения сифилиса.
Потому таким пациентам рекомендуется каждые 6 месяцев проходить хотя бы эхокардиографию и внимательно следить за самочувствием.
Аортит
Воспалительный процесс в соответствующем сосуде. Встречается относительно редко. Опять же, как следствие перенесенного инфекционного заболевания.
Выступает осложнением герпеса, поражения пиогенной флорой, миокардита септического плана. В редких случаях развивается как результат аутоиммунных патологий. Например, ревматизма или васкулита.
Лечить воспалительные заболевания нужно своевременно, потому как вероятность осложнений значительная.
Аортит купируется антибиотиками или же иммуносупрессорами, зависит от этиологии процесса. В любом случае показана госпитализация в кардио-стационар.
Гипертензия
Стабильный рост артериального давления. Возникает по множеству причин, которые сами требуют выявления и квалифицированной оценки докторами.
На первой стадии отклонения, когда болезнь еще непостоянна в проявлениях, есть шанс на нормализацию. Как только состояние прогрессирует, риски нарушения растут. Третья степень гипертонической болезни лечению не поддается.
Как было сказано, уплотнение аорты сердца — результат дегенерации, чрезмерной нагрузки на стенки или же сочетания этих факторов.
В отсутствии терапии велика вероятность разрыва сосуда. Рано или поздно это произойдет. Назначают специфические медикаменты для понижения артериального давления (ингибиторы АПФ и прочие, по показаниям).
Возрастные изменения
Нарушение функциональной активности, анатомических характеристик соединительной ткани, из которой состоит аорта и ее стенки. В основном оказывается результатом возрастных изменений.
Возможны варианты. Те же явления наблюдаются при сахарном диабете, генетических патологиях, аномалиях внутриутробного развития со спонтанными чертами.
Атеросклероз
Постепенно образование кальцифицируется, покрывается минеральными солями. Такую атеросклеротическую бляшку статинами уже не растворить. Требуется проведение оперативного лечения.
Факторы риска
И соответствующие им группы повышенной вероятности развития уплотнения:
Гиподинамия
Недостаточная двигательная активность человека. Присуща как лежачим больным, прикованным к инвалидной коляске, так и к лицам, ведущим сидячий образ жизни. Коих большинство в наши дни.
Развивается застой крови, нарушается общая гемодинамика. Уплотнение аорты — возможный вариант, но не единственная проблема.
Для снижения рисков процесса, достаточно хотя бы часа пеших или велосипедных прогулок. Больше можно, на усмотрение самого человека. Если нет противопоказаний.
Чрезмерная физическая активность
Приводит к росту артериального давления, выбросу неадекватного количества кортизола, стрерлидных гормонов и катехоламинов.
Это провоцирует сужение просвета сосудов, в том числе аорты. Нарушается кровоток, повышается нагрузка на структуры. Организм вынужден сопротивляться.
Вообще же, уплотнение стенок аорты — это компенсаторный механизм, направленный на предотвращение разрыва в результате избыточной нагрузки.
Ожирение
Сказывается не повышенная масса тела, хотя и она играет роль. Ответственность лежит на нарушении нормального липидного обмена. Жиры депонируются (откладываются), быстрого катаболизма, то есть расщепления, нет.
Избыток попадает в кровеносное русло. Ввиду своей структуры, липиды хорошо закрепляются на сосудах. Затем процесс продолжается, образование разрастается, стенки аорты утолщаются и теряют эластичность.
Остановить нарушение можно только с помощью препаратов, статинов. Также показано изменение рациона. Меньше жиров и легкоусвояемых углеводов, больше белка, растительной пищи.
Лишний вес вызывает повышение артериального давления, ускорение сердечной деятельности за счет высокой нагрузки на мышцы (достаточно представить, кому будет легче: человеку с пустыми руками или тому, кто несет на себе мешок картошки).
Сахарный диабет
Вызывает генерализованное нарушение работы всех органов и систем. В том числе и кровеносной.
Процесс двойственный. С одной стороны стабильное сужение аорты и прочих структур, с другой нарушение липидного обмена. Развивается атеросклероз.
Вероятность смерти в результате разрыва сосуда растет без лечения каждый месяц, если не ежедневно. Потому необходима своевременная диагностика эндокринного заболевания.
Курение
Длительное. На фоне постоянного потребления табака, смол, кадмиевых соединений формируется физиологическое привыкание организма. Развивается стенозирующий атеросклероз.
Даже после отказа от вредной привычки спонтанного регресса сужения на наступает. Необходимо лечение. Учитывая, что многие возвращаются к пагубному пристрастию, вероятность дальнейшего развития патологии увеличивается.
Причины исключаются постепенно. По одной в ходе диагностики.
Симптомы
Как таковых проявлений нет. Если стенки аорты уплотнены клиническая картина отсутствует. Признаки и нарушения самочувствия возникают позже, после осложнения патологического процесса.
Органические изменения, вроде аневризмы аорты, дают такие моменты:
Далее проявления зависят от того, какой участок подвергся изменения.
Дуга, нисходящий отдел:
Такие состояния подлежат срочному лечению, возможны необратимые изменения со стороны опорно-двигательного аппарата.
Уплотнение корня аорты, и восходящего отдела:
Классические признаки поражения кардиальных структур.
Ориентироваться на симптомы при выявлении причин плохого самочувствия нельзя. Это ненадежные клинические признаки.
Диагностика
Проходит в амбулаторных условиях, под контролем врача-кардиолога или сосудистого хирурга. Показаны следующие мероприятия:
Методы дают крупицы ценной информации. Чтобы составить полную картину нужно провести все указанные мероприятия. Они не опасны и безболезненны. Потому медлить не рекомендуется.
Лечение
Зависит от первичного диагноза. Задачи терапии — предотвратить осложнения, устранить происхождение состояния. Применяются медикаменты.
Какие — определяет врач, исходя из основного заболевания:
Операция требуется при формировании угрожающей аневризмы, на фоне кальцификации холестериновой бляшки. На усмотрение специалиста после тщательного обдумывания всех вариантов.
На протяжении жизни показано изменение рациона. Меньше жиров, легкоусвояемых углеводов, больше белка и растительных продуктов, пешие прогулки, минимально допустимая физическая активность, полноценный отдых в ночное время. Вопросы коррекции образа жизни также решаются специалистом.
Прогноз
Само по себе уплотнение аорты — это не диагноз, а всего лишь находка инструментального плана. Сказать что-либо конкретное можно после оценки первопричины.
Большую роль играют такие факторы:
В общем и целом даже аневризма, как одно из наиболее тяжелых осложнений ассоциирована с выживаемостью в 85-90%.
Сердечная недостаточность, нарушения кровообращения в головном мозге снижает шансы больного на 30-40%.
Осложнения
Уплотнение стенок аорты — это не самостоятельное заболевание. Оно не считается диагнозом и не представлено в классификаторе МКБ-10. Это следствие, случайная находка.
После устранения первопричины есть все шансы остановить прогрессирование, добиться результата, без влияния на качество и продолжительность жизни.
Болезни аорты причины, симптомы, методы лечения и профилактики
Аорта является самым крупным сосудом тела, несущим артериальную кровь от левого желудочка сердца в большой круг кровообращения — ко всем органам и тканям тела. Анатомически выделяют грудную аорту, состоящую из восходящего отдела, отходящего непосредственно от сердца, дуги аорты и нисходящего отдела, и брюшную аорту. Грудной отдел переходит в брюшной, проходя через отверстие диафрагмы. Заболевания могут поражать различные отделы сосуда и иметь воспалительную и невоспалительную природу. Лечением болезней аорты занимается сердечно-сосудистый хирург.
Причины и виды болезней аорты
В зависимости от причины выделяют следующие заболевания аорты:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 08 Декабря 2021 года
Содержание статьи
Симптомы болезней аорты
Поскольку аорта — это единственный сосуд, осуществляющий поступление артериальной крови к тканям тела, ее заболевания приводят к развитию сердечной недостаточности. Симптомами болезни аорты могут служить неясные боли в груди или животе и постепенное или резкое нарушение кровообращения. При разрыве или расслоении аорты с кровотечением — резкая боль и потеря сознания.
Методы диагностики
Болезни аорты нередко становятся случайной находкой при исследовании органов груди или живота. Для дифференциальной диагностики в “ЦМРТ” применяют следующие методы исследования:
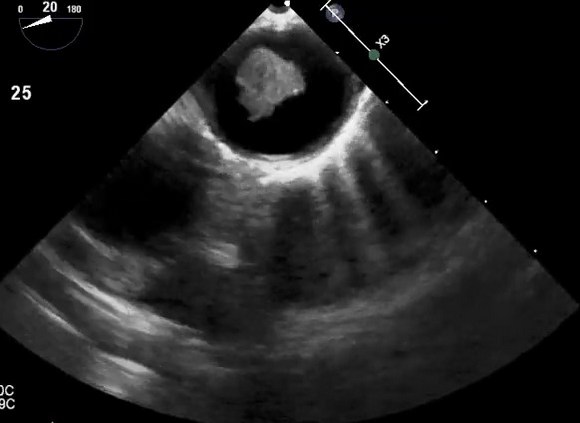
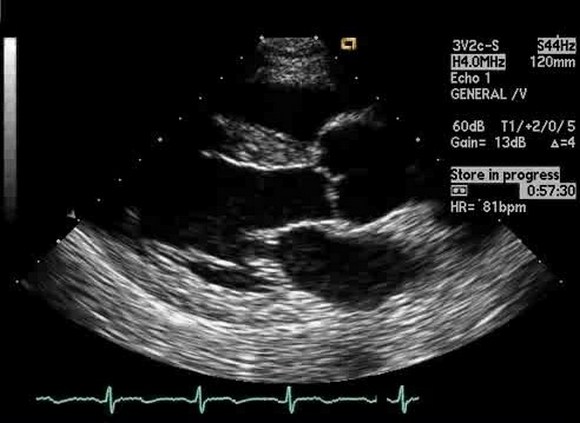
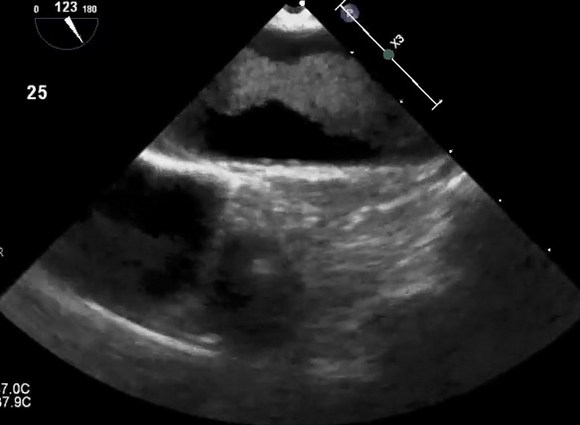
Уплотнение аорты сердца на эхокардиографии
Атерома грудной аорты на эхокардиографии
Атерома грудного отдела аорты обычно адекватно не визуализируется с помощью трансторакальной эхокардиографии и чаще всего в заключении пишут об уплотнении аорты. Таким образом, предпочтительным методом визуализации является ЧПЭхоКГ. Обычно аорта делится на три части: восходящая часть, дуга аорты и нисходящая аорта. С точки зрения риска церебральной эмболии наибольший интерес представляют восходящая грудная аорта и дуга аорты, проксимальнее места начала левой общей сонной артерии. При чреспищеводной эхокардиографии корень аорты лучше всего виден в продольной оси аортального клапана (
120°). Незначительное выдвижение датчика с уменьшением угла поворота (
90–100°) даст удовлетворительную визуализацию по длинной оси восходящей аорты в виде трубчатой структуры. На стыке верхней восходящей аорты и дуги аорты имеется эхокардиографическое слепое пятно из-за взаимного расположения левого главного бронха. Визуализация нисходящей аорты начинается в трансжелудочном разрезе.
Эхокардиографическое обследование при уплотнении аорты
Атеросклеротические изменения грудной аорты все чаще признаются потенциально важным источником эмболии. Обычно сообщается о вращении ультразвукового зонда, при котором нисходящая грудная аорта попадает в окно визуализации. Нисходящая аорта находится позади и очень близко к верхней части желудка и пищевода, и глубина плоскости изображения должна быть отрегулирована для увеличения аорты.
Зонд постепенно извлекается, чтобы визуализировать всю нисходящую аорту грудного отдела, которая при 0° вращения появляется на ее короткой оси. Любое отклонение от нормы, начиная с уплотнения стенок, следует оценивать по его короткой и длинной осям с визуализацией при вращении 0 ° и 90 ° соответственно. Когда зонд введен на глубину примерно на 20 см от резцов, начнет появляться дуга аорты. Лучше всего это визуализировать, повернув зонд кпереди, чтобы открыть вид по длинной оси аорты и визуализировать истоки магистральных сосудов. Визуализация дуги аорты обычно сохраняется до конца исследования, поскольку многие пациенты испытывают рефлекторное рвотное движение от датчика в этом положении и считается его наиболее неудобной частью исследования, требующей его удаления. Эхокардиография может отличить слой интима-медиа сосуда от окружающих тканей, а также обнаруживает изменение между прилегающими тканями и яркой адвентицией. Поэтому для целей количественной оценки стандартно измерять толщину до уровня ярких адвентиций и маркировать это как толщину «атеромы» при уплотнении аорты. Традиционно атерома аорты классифицируется с использованием балльной системы I–IV, хотя, вероятно, лучше измерить глубину (толщину) бляшки и описать ее характеристики (наличие участков изъязвления, кальциноза, сидячей или педункулированной (на ножке) и / или степени поражения, подвижность атеромы). При гистологическом сравнении чреспищеводная эхокардиография при уплотнении аорты показала хорошую корреляцию в разделении нормального и минимального утолщения интимы от более сложных атером (93% совпадение) со 100% совпадением в обнаружении мобильного тромба.
Ассоциация атеромы грудной аорты и инсульта на эхокардиографии
Эмболия во время манипуляции с аортой
Существует риск эмболии при манипуляциях на аорте во время кардиохирургических операций или катетеризации левых отделов сердца. Эмболические осложнения при катетеризации сердца редки (частота инсульта 0,5%). Однако, когда все же возникают эмболические осложнения, часто встречается атерома аорты. Сообщаемая частота эмболических осложнений во время кардиохирургических вмешательств с использованием искусственного кровообращения составляет 2–7%. Пациенты с атеромой аорты> 5 мм на ЧПЭхоКГ имеют значительно более высокий риск интраоперационного инсульта. Интраоперационная или эпикардиальная эхокардиография используется для оценки аорты, чтобы помочь стратифицировать риск этих пациентов и найти безопасную точку для введения канюли и пережатия.
При эпикардиальной эхокардиографии используется высокочастотный малогабаритный (трансторакальный) датчик, покрытый стерильной оболочкой, помещенный непосредственно на аорту для визуализации восходящей аорты и дуги аорты с отличным разрешением. «Стойка» (перчатка, заполненная физиологическим раствором) может увеличить расстояние между датчиком и аортой, обеспечивая удовлетворительную визуализацию передней стенки, которую бывает трудно увидеть (слишком близко), если датчик размещен непосредственно на аорте.
Ведение пациентов с атеромой аорты
Не существует единого мнения относительно оптимального ведения пациентов со сложной атеромой аорты. Использование антитромботических агентов и / или антикоагулянтов представляется логичным, учитывая ключевую роль тромба в эмболических событиях. Терапия аспирином обычно назначается всем пациентам со значительным атеросклеротическим заболеванием. Также обычно рассматриваются ингибиторы HMGCo-A-редуктазы (статины) с их документально подтвержденными преимуществами у людей с атеросклерозом. Уменьшение частоты инсульта было зарегистрировано у пациентов с гиперлипидемией, а также у пациентов с более «нормальным» уровнем холестерина. Несмотря на то, что антикоагулянтная терапия не была проспективно оценена для пациентов с атеромой аорты, данные наблюдений предполагают, что она, вероятно, полезна.
Тромбэктомия и эндартерэктомия сложной атеромы дуги аорты могут рассматриваться как хорошие кандидаты на хирургическое вмешательство с рецидивирующими эмболическими событиями, несмотря на оптимальную медикаментозную терапию. Однако такой подход связан с высоким уровнем неврологических и сосудистых осложнений.
Общий подход к оценке атеросклероза аорты на эхокардиографии
Сердечно-сосудистый источник эмболии все чаще выявляется при обследовании пациентов с острой церебральной, периферической или висцеральной ишемией. Большинство отчетов сосредоточено на источниках эмболии у пациентов с инсультом. Как уже отмечалось, уровень доказательств, демонстрирующих убедительные причины и следствия, ограничен, и эти потенциальные источники лучше всего описывать как «ассоциации», а не как убедительные причины. Важно тщательно оценить пациентов на предмет всех потенциальных источников, и не исключено обнаружение у него более одного потенциального источника, тем более что распространенность многих из этих факторов увеличивается с возрастом. Кроме того, как заболевание сонной артерии, так и атерома грудной аорты являются проявлениями одного и того же патологического процесса, и неудивительно, что пациенты со значительным атеросклерозом сонных артерий имеют более высокую распространенность атеросклероза дуги аорты, чем пациенты без заболевания сонных артерий. Следовательно, может потребоваться оценка аорты, особенно если неврологическое событие контралатерально стенозу сонной артерии или если заболевание сонной артерии связано с периферическими или висцеральными эмболами.
Влияние эхокардиографии на ведение пациентов
Кардиоэмболические события, связанные с вмешательством
При расширенном использовании вмешательств во время лечении сердечно-сосудистых заболеваний наблюдались побочные эффекты, такие как ятрогенные инсульты и системная эмболизация. Коронарная ангиография, одна из наиболее широко используемых процедур, наряду с чрескожной реваскуляризацией, произвела революцию в лечении ИБС. Однако, когда инсульт усложняет эти процедуры, он сводит на нет получаемые от него преимущества и ускоряет нанесение вреда. Использование определенных методов может помочь снизить этот риск. Исследователи показали, что промывание катетеров в нисходящей аорте с последующим продвижением к корню аорты значительно снизило частоту микроэмболизации по сравнению со стандартным препарированием катетера в восходящей аорте.
Кроме того, сведение к минимуму количества маневров с катетером значительно снижает риск микроэмболизации головного мозга. Также, было обнаружено, что левый лучевой доступ имеет меньший риск эмболизации мозга, чем правый лучевой. Этот результат был в основном связан с меньшим количеством маневров катетера, необходимых для левостороннего лучевого доступа. Более того, технологические достижения позволили ввести новые процедуры в мир лечения сердечно-сосудистых заболеваний. Одной из таких сложных процедур является чрескожное транскатетерное введение аортального клапана (TAVI), которое стало предпочтительной процедурой для пациентов с аортальным стенозом высокого хирургического риска. Было показано, что TAVI связан с повышенным риском сосудистых эмболий (частота 30-дневного инсульта колеблется от 2 до 5%). Точно так же аблация фибрилляции предсердий в настоящее время выполняется все чаще. Многие обсервационные исследования показали, что тихие инсульты вторичны по отношению к этим процедурам.
Следовательно, взвешивая риск сосудистых событий, связанных с этими вмешательствами, ожидается, что с развитием технологий, повышением квалификации и тщательным отбором пациентов эти процедуры должны стать более безопасными со временем. Примером модификации технологии для уменьшения инсульта является введение кругового катетера MER при абляции фибрилляции предсердий.
Новая пероральная антикоагулянтная терапия (NOAC)
Недавнее внедрение новых методов лечения пероральными антикоагулянтами (NOAC) предоставило больше возможностей для пациентов с неклапанной фибрилляцией предсердий. Основные преимущества NOAC заключаются в том, что эти агенты не требуют мониторинга, имеют быстрое начало действия и значительно снижают риск внутричерепного кровотечения по сравнению с пероральным антагонистом витамина K (VKA). Основные недостатки этих агентов заключаются в том, что их использование противопоказано при тяжелой почечной недостаточности и отсутствии антидота, чтобы обратить их действие, когда это необходимо. В дополнение к использованию NOAC в качестве хронической замены VKA, недавно исследование XVeRT показало, что пероральный ривароксабан можно безопасно использовать в качестве возможной альтернативы терапии VKA для предотвращения тромбоэмболических событий у пациентов, подвергающихся плановой кардиоверсии.
Предпринята попытка расширить использование NOAC для механических сердечных клапанов. Испытание дабигатрана по сравнению с варфарином у пациентов с механическими клапанами сердца было преждевременно прекращено после включения 252 пациентов из-за повышенного количества случаев тромбоэмболии и кровотечений среди пациентов в группе дабигатрана. Аналогичным образом, исследование RE-ALIGN было прекращено на раннем этапе из-за более высоких тромботических осложнений у пациентов с механическими сердечными клапанами, получавших дабигатран, по сравнению с пациентами, получавшими варфарин. Таким образом, до сих пор данные не подтверждают использование терапии NOAC у пациентов с механическими сердечными клапанами.