Малигнизация
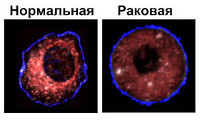
Малигнизация – процесс трансформации доброкачественных клеток в злокачественные. Может происходить в любых нормальных тканях или тканях доброкачественных опухолей. Сопровождается снижением уровня дифференцировки, изменением морфологических свойств, нарушением функции и бурным размножением клеток, прогрессирующим ростом новообразования и развитием отдаленных метастазов. Малигнизацию подтверждают на основании клинических данных, результатов лабораторных и инструментальных исследований. В процессе лечения опухоли обычно применяют хирургические вмешательства, химиотерапию и радиотерапию. Возможно использование гормонов, иммуностимуляторов и других препаратов.
Общие сведения
Малигнизация (озлокачествление, злокачественное перерождение) – сложный патоморфологический процесс, в ходе которого доброкачественные клетки приобретают свойства злокачественных. Малигнизации могут подвергаться как нормальные клетки, так и уже измененные, но не проявляющие признаков злокачественности. Чаще всего очаги озлокачествления возникают в области язв, полипов и различных доброкачественных опухолей. Причиной малигнизации могут стать генетическая предрасположенность и вредные факторы окружающей среды.
На начальных стадиях малигнизация протекает бессимптомно, поэтому ранняя диагностика злокачественных новообразований сопряжена со значительными затруднениями, однако регулярные профилактические осмотры, использование современных лабораторных и инструментальных методов исследования позволяют частично решить проблему раннего выявления малигнизации. Диагностику и лечение осуществляют специалисты в области онкологии, гастроэнтерологии, пульмонологии, неврологии, дерматологии, отоларингологии, гинекологии, ортопедии и врачи других специальностей (в зависимости от локализации опухоли).
В настоящее время злокачественные опухоли являются второй по распространенности причиной смертности после сердечно-сосудистых заболеваний. В 2012 году от рака умерло более 8 миллионов человек. Вероятность малигнизации увеличивается с возрастом, однако, наряду с людьми преклонных лет, злокачественные опухоли нередко поражают детей и пациентов трудоспособного возраста. Самыми распространенными видами рака являются рак легких, рак желудка, рак молочной железы, рак печени и рак толстого кишечника.
Причины малигнизации
Причиной малигнизации клеток является сочетание нескольких факторов, в числе которых специалисты указывают химические канцерогены, особенности окружающей среды, некоторые вирусы, состояния гормонального дисбаланса, возраст, вредные привычки и неблагоприятную наследственность. При проведении исследований было установлено, что малигнизацию могут провоцировать более 2000 различных химических веществ, однако степень их влияния на процессы злокачественного перерождения клеток может сильно различаться.
В перечень химических соединений, безусловно, вызывающих малигнизацию клеток, входят полициклические ароматические углеводороды (источниками являются транспорт, промышленные предприятия и отопительные системы), нитрозамины (содержатся в сигаретах, некоторых сортах пива и амидопирине), производные гидразина (входят в состав гербицидов и некоторых лекарственных средств), асбест и другие минеральные волокна (источником являются промышленные производства), а также некоторые соединения металлов.
Самым значимым физическим фактором малигнизации является солнечное излучение, от уровня которого напрямую зависит вероятность развития рака кожи. Чем светлее кожа и волосы и чем дольше человек подвергается воздействию солнечных лучей – тем выше риск развития меланомы, базалиомы и плоскоклеточного рака кожи. Кроме того, малигнизацию может стимулировать ионизирующее излучение, провоцирующее возникновение лейкозов, костных опухолей (радиоактивный стронций) и рака щитовидной железы (радиоактивный цезий и йод).
Доказано, что вероятность малигнизации повышается при воздействии на клетки определенных вирусов, в частности – вируса ATLV (вызывает лейкоз), вируса Эпштейна-Барр (провоцирует развитие лимфомы Беркитта), вируса папилломы человека (играет определенную роль в возникновении рака шейки матки) и вируса герпеса II типа. Малигнизации также способствуют нарушения гормонального баланса. Гормоны могут напрямую провоцировать озлокачествление, действовать на клетки опосредованно, стимулируя их пролиферацию, оказывать негативное влияние на иммунитет и изменять метаболизм некоторых канцерогенов.
Существенную роль в процессе малигнизации играет генетическая предрасположенность. Описано множество наследственных заболеваний с высокой вероятностью малигнизации, например, системный полипоз кишечника, при котором у большинства пациентов к 40-50 годам развивается рак толстой кишки, или болезнь Дауна, при которой риск развития лейкоза в 11 раз выше, чем в среднем по популяции. Прослеживается связь между малигнизацией и врожденными пороками развития.
Выявляется зависимость между вероятностью малигнизации тканей определенных органов и полом пациента. Мужчины в 2,4 раза чаще страдают опухолями глаз, в 2,1 раза чаще – новообразованиями желудка, в 2 раза чаще – злокачественными поражениями носоглотки, в 1,7 раза – опухолями костей. У женщин вдвое чаще выявляется малигнизация тканей щитовидной железы. Первое место по распространенности у мужчин занимают опухоли дыхательных путей, у женщин – опухоли половых органов и молочной железы. В большинстве случаев вероятность малигнизации у пациентов обоих полов увеличивается с возрастом, однако некоторые виды новообразований чаще выявляются у детей или молодых людей.
В число привычек, оказывающих наиболее сильное влияние на малигнизацию клеток, входят курение, неправильное питание и прием алкоголя. У курящих рак легких развивается в 11 раз чаще; опухоли полости рта, гортани и глотки – в 7 раз чаще; новообразования мочевого пузыря – в 2,2 раза чаще; опухоли поджелудочной железы – 1,7 раз чаще, чем у некурящих. Основными пищевыми привычками, увеличивающими вероятность малигнизации, являются прием большого количества мясной, жирной, острой и пряной пищи, склонность к пересаливанию и употребление недостаточного количества растительной клетчатки. Алкоголь сам по себе не вызывает малигнизацию, но выступает в роли активатора, усиливая воздействие других факторов.
Стадии и этапы малигнизации
Начальной стадией малигнизации является инициация – мутация клеток под воздействием внутренних или внешних вредных факторов. В геноме клетки появляются клеточные или вирусные онкогены – измененные гены, вызывающие рост и размножение дефектных клеток. В организме человека постоянно образуются дефектные клетки, но в норме процесс малигнизации прерывается на этапе инициации, поскольку такие клетки подвергаются апоптозу – регулируемому процессу клеточной гибели. При одновременном выключении генов, вызывающих апоптоз, и активации генов, препятствующих апоптозу, дефектные клетки не погибают, а продолжают развиваться.
При повторном воздействии на клетки того же или другого вредного фактора наступает вторая стадия малигнизации – промоция. Онкогены активизируются, стимулируя пролиферацию дефектных клеток. Однако, даже этого недостаточно для развития злокачественной опухоли. Рост новообразования становится возможным только после прохождения третьей стадии малигнизации – уклонения дефектных клеток от процесса дифференцировки. Уклонение обычно происходит под влиянием определенных микроРНК.
Кроме того, переход на третью стадию малигнизации может быть обусловлен недостатком цитокининов, способствующих переходу клетки на более высокий уровень дифференцировки. Со временем количество низкодифференцированных клеток увеличивается, возникает микроскопический участок измененной ткани. Клетки с преобладающим набором хромосом формируют так называемую стволовую линию – основу опухоли. Одной из особенностей малигнизации является генетическая нестабильность клеток, из-за которой клеточный состав новообразования постоянно меняется, вместо одной стволовой линии появляются другие.
Измененные клетки, утратившие способность реагировать на внешние воздействия (влияние микросреды, иммунный надзор), продолжают активно делиться. Наступает четвертая стадия развития злокачественного новообразования – опухолевая прогрессия. Ткань, изменившаяся в процессе малигнизации, прорастает соседние органы, разрушает стенки кровеносных и лимфатических сосудов. Клетки новообразования попадают в кровь и лимфу, а затем разносятся по организму, «оседая» в лимфатических узлах и отдаленных органах. Из «осевших» клеток формируются новые очаги опухолевого роста – вторичные новообразования (метастазы).
С точки зрения свойств ткани можно выделить следующие этапы малигнизации: гиперплазия ткани, появление участков очаговой пролиферации, возникновение доброкачественной опухоли, образование участков дисплазии, рак in situ (злокачественная опухоль, не прорастающая окружающие ткани), инвазивное злокачественное новообразование. В ряде случаев этап доброкачественной опухоли может отсутствовать. Этапы очаговой пролиферации, доброкачественной опухоли и дисплазии рассматриваются, как предраковые состояния.
Свойства опухоли после малигнизации
Злокачественные новообразования обладают рядом свойств, отсутствующих у любых нормальных клеток и тканей организма:
Меланома
Меланома, что это такое?
Меланоциты синтезируют пигменты, отвечающие за окрашивание кожи, цвет глаз, волос. Пигментированные образования, переполненные меланином, называются родинками и могут проявляться в течение всей жизни. Определенные причинные факторы экзогенного (от греч. «exo» — внешнего) и эндогенного («endo» — внутреннего) характера способны вызвать озлокачествление невусов. Вследствие этого, риску развития меланомы подвергаются участки тела, где имеются врожденные или приобретенные невусы: кожа, реже слизистые оболочки и сетчатка глаза. Измененные клетки способны бесконтрольно размножаться и расти, формируя опухоль, метастазируя. Чаще всего, среди доброкачественных «собратьев», обнаруживают одиночное злокачественное новообразование.
Клиническая картина разнообразна. Размеры, очертание, поверхность, пигментация, плотность опухоли варьируются в широких пределах. Любые изменения, происходящие с родинкой, должны насторожить.
Характерные черты
Опухоль меланома, развивающаяся из невуса, отличается продолжительным нарастанием изменений (вплоть до нескольких лет) и последующей агрессивной трансформацией (1-2 месяца). Ранняя самодиагностика и своевременный осмотр у специалиста помогут выявить симптомы меланомы:
Внезапное появление подкожных уплотнений и узелков также может свидетельствовать о развивающемся заболевании.
Клиническая классификация. Виды меланомы
Меланома проявляется в различных формах, выделяют 3 основных типа:
Опухоль меланоцитарного происхождения. Наиболее часто встречающееся заболевание (от 70 до 75% случаев) среди людей европеоидной расы, среднего возраста. Сравнительно небольшая, сложной формы с неровными краями. Окрас неравномерный, рыже-бурый или бурый, с мелкими вкраплениями синюшного оттенка. Новообразование имеет тенденцию к дефекту ткани, сопровождающемуся выделениями (чаще кровянистыми). Рост возможен как по поверхности, так и вглубь. Переход к фазе вертикального роста может занимать месяцы и даже годы.
Как выглядит меланома на фото?
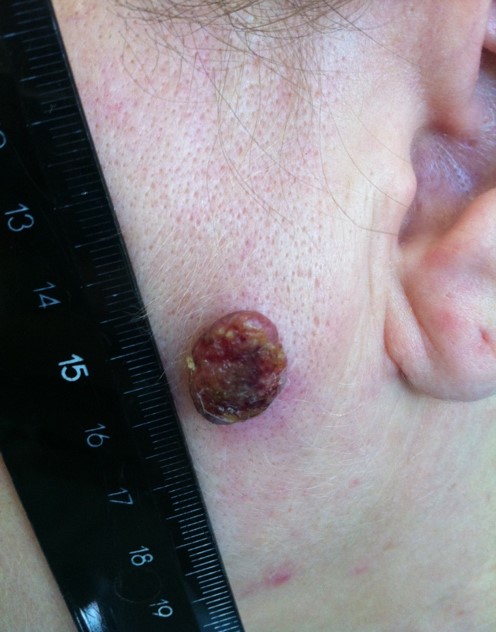
Нодулярное (уменьшительное от лат. «nodus» — узел) образование встречается реже (14-30%). Наиболее агрессивная форма. Рак меланома характеризуется быстрым ростом (от 4 месяцев до 2 лет). Развивается на объективно неизмененной коже без видимых повреждений или из пигментного невуса. Рост вертикальный. Окрас равномерный, темно-синий или черный. В редких случаях подобная опухоль, имеющая сходство с узелком или папулой может быть не пигментированной.
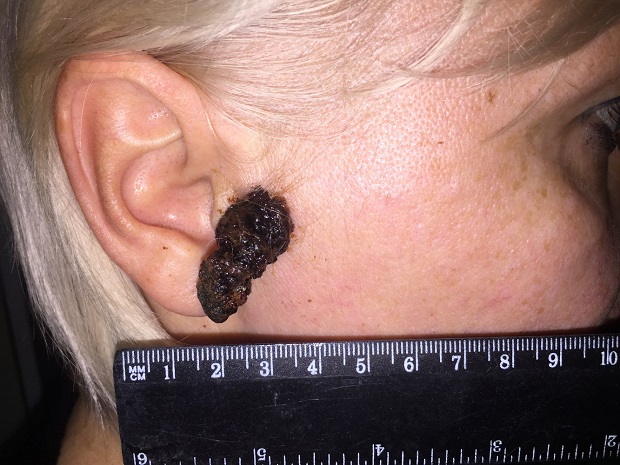
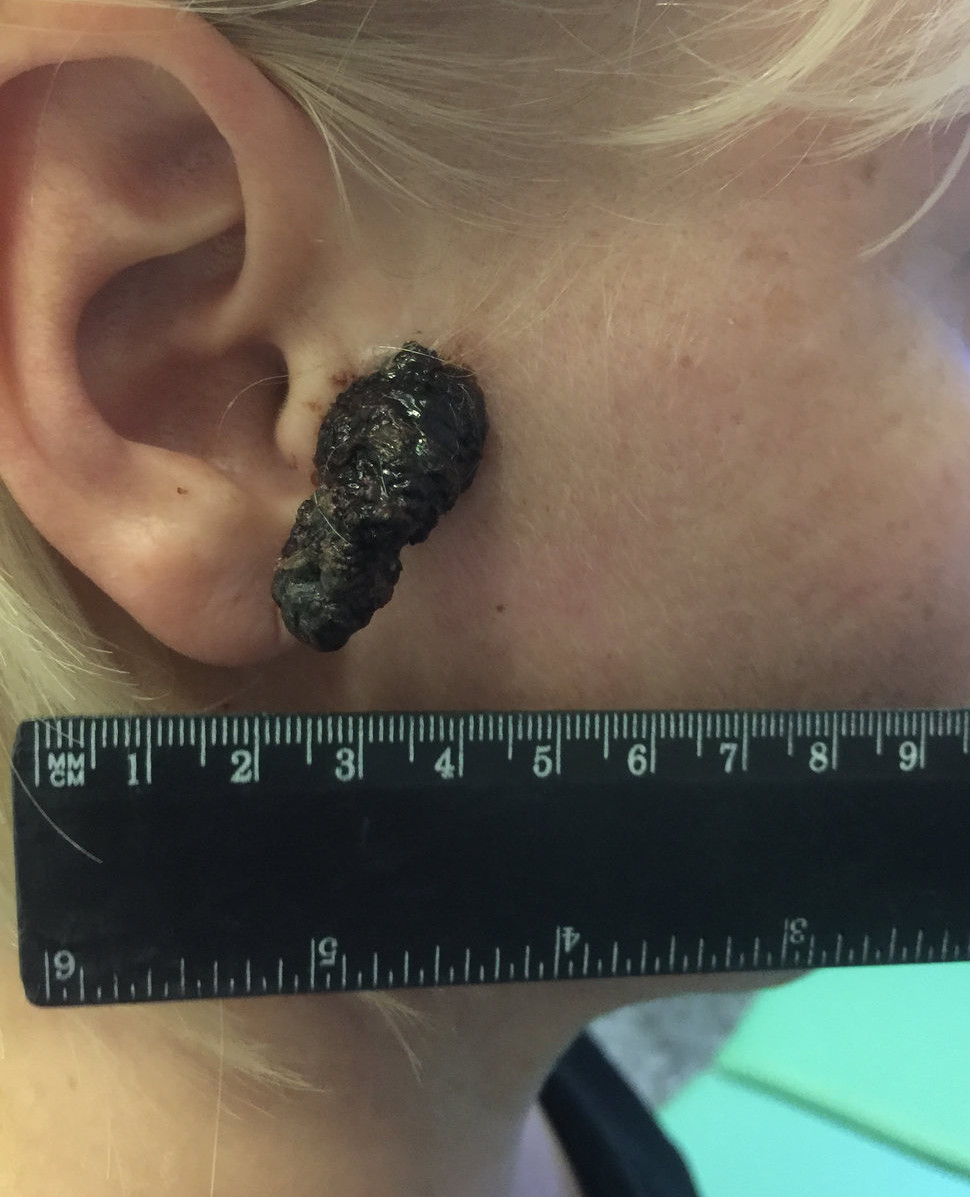
Заболеванию подвержены лица пожилого возраста (после 60 лет) и выявляется в 5-10% случаев. Открытые участки кожного покрова (лицо, шею, руки) захватывают узелки темно-синего, темно- или светло-коричневого цвета диаметром до 3мм. Медленный радиальный рост опухоли в верхних отделах кожи (20 лет и дольше до вертикальной инвазии в глубокие слои дермы) может захватывать волосяные фоликулы.
Первые признаки меланомы
Меланома – это приобретение клетками неблагоприятных признаков малигнизации (свойств озлокачествления), выраженное различными симптомами.
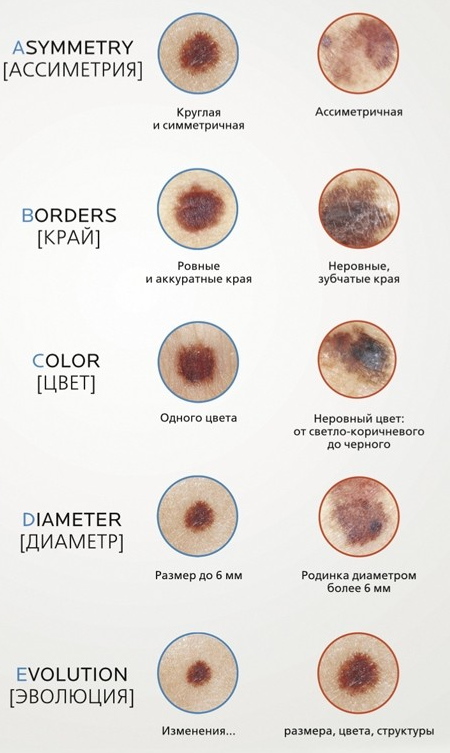
Для удобства запоминания признаков меланомы используют правило «ФИГАРО»:
Форма – вздутая над поверхностью;
Изменения – ускоренный рост;
Границы – ажурные, неправильные, изрезанные;
Асимметрия – отсутствие зеркальной схожести двух половинок образования;
Размер – критической величиной считается образование диаметром более, чем 6 мм;
Окраска – неравномерность цвета, включение беспорядочных пятен черного, синего, розового, красного цвета.
В широкой практике также популярен англоязычный вариант, суммирующий основные, наиболее типичные признаки – «правило ABCDE»:
Asymmetry – асимметричность, при которой, если провести воображаемую черту, делящую образование пополам, одна половина не будет похожа на другую.
Border irregularity – край неровный, фестончатый.
Color – цвет, отличный от других пигментных образований. Возможны вкрапления участков синего, белого, красного цветов.
Diameter – диаметр. Любое образование более 6 мм требует дополнительного наблюдения.
Evolution – изменчивость, развитие: плотности, структуры, размера.
Без специальных исследований сложно определить тип невуса, но вовремя замеченные изменения в характере пятна помогут обнаружить озлокачествление.
Диагностика
Стадии меланомы
Опухоль имеет несколько стадий развития.
Лечение
Меланома. Прогноз выживаемости
Толщина новообразования, глубина инвазии, локализация, наличие изъязвлений и радикальность вмешательства при лечении болезни имеет важное прогностическое значение.
Радикальное воздействие на поверхностные меланомы обеспечивает пятилетнюю выживаемость в 95 процентах заболеваемости. Опухоль с поражением лимфатических узлов снижает этот процент до 40.
Противопоказания
Принадлежность человека к светочувствительному фототипу, большое количество невусов, атипичные родинки, наличие наследственной предрасположенности, иммунных и эндокринных нарушений – дополнительные факторы в пользу внимательного отношения к кожным новообразованиям. Противопоказано:
Лечение после операции
При локальных стадиях наблюдение проводится в течение 5 лет. 10 лет – при других формах. Этот срок считается достаточным для обнаружения появления рецидива заболевания. Пациент инструктируется о применении соответствующих средств защиты от УФ лучей, в условиях естественного и искусственного излучения.
Авторская публикация:
ГАФТОН ИВАН ГЕОРГИЕВИЧ
врач-онколог
НМИЦ онкологии им Н.Н. Петрова
Фотографии из личного архива:
РАДЖАБОВА ЗАМИРА АХМЕДОВНА
врач-онколог, заведующий хирургическим отделением опухолей головы и шеи
НМИЦ онкологии им. Н.Н. Петрова
Что вам необходимо сделать
Публикации по теме:
Здравствуйте, скажите как долго будет длится таргет терапия? В 01.04.15г. диагноз меланома 1А стадия, широкое иссечение (после операции лечение не проводилось). В 09.04.21г. метостаз в один аксилярный лимфоузел, лечение ЛАЕ. ПЭТ КТ показало все чисто (делали через 2 мес. после операции)
Малигнизация
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Малигнизация – отклонение развития клетки организма человека, обусловленное обретением тканевого материала нормальной или патологически преобразованной структуры.
В основе этого явления лежит сбой в процессе реализации генетически обусловленной программы формирования специализированного фенотипа клеток, а так же активизация разрастания ткани организма путем размножения клеток делением.

Причины малигнизации
Несмотря на упорные многолетние исследования, на сегодняшний день лекарства, способного победить рак, не существует. И немалая доля в отсутствии решения приходится на неустановленность причин, по которым происходит дезинтеграция и дедифференцирование здоровых клеток.
Каковы же предполагаемые причины озлокачествления? На сегодняшний день насчитывается множество различных гипотез, но доподлинного подтверждения ни одна из них, пока, не нашла. Ясно только, что наступает определенное сочетание неблагоприятных факторов, которое и запускает процесс перерождения.
Предположительно, причины малигнизации делят по направленности воздействия:
Естественно, это не полный список предполагаемых причин, из-за которых наблюдается озлокачествление клеток, ведущих за собой такие страшные последствия.

Малигнизация клеток
Малигнизация клеток – это автономно прогрессирующий процесс появления в человеческом организме раковых новообразований, путем перерождения в них здоровых клеток, либо уже патологически измененных клеток, но доброкачественного характера. Перестройке подвергается вся структура перерождаемой клетки, она активно начинает разрастаться. На начальном этапе больной не испытывает дискомфорта, даже не догадываясь о своем заболевании. На данном этапе затруднена и диагностика патологии.
В большинстве своем, озлокачествлению подвержены структуры, отягощенные эрозиями, язвенными поражениями, а так же полипами и опухолями доброкачественного генезиса. Процесс злокачественного перерождения клеток является нерегулируемым и необратимым, создавая все новые очаги поражения (метастазы), что способствует стремительному росту процента летальных исходов.
Причина такого сбоя может быть как генетического характера, так и связанная с внешними и внутренними факторами. Купирование ранних стадий заболевания, делает дальнейший жизненный прогноз достаточно благоприятным.

Признаки малигнизации
Во многом, симптоматика заболевания зависит от места локализации патологии. Раковые клетки, поражающие определенный орган, дают симптоматику поражения данного места. Но существуют признаки малигнизации, которые сродни каждой патологии:
Малигнизация полипа
Например, при единичных наростах, диагностируемых в толстой кишке, озлокачествление полипа составляет два – семь процентов. В случае скопления полипов, процесс перерождения встречается гораздо чаще и достигает 95%. Если же диагностирован папилломатоз, являющийся симптоматикой синдрома Тюрко, уровень перерождения – 100%. Исходя из этого, врачами выработана своя тактика лечения, которая и зависит от принадлежности полипов к тому или иному типу.
За редким исключением, полипы всех категорий подлежат иссечению и тщательному гистологическому исследованию. Инновационная эндоскопическая аппаратура дает возможность осуществлять данную процедуру быстро и безболезненно, в условиях поликлиники.
В случае обширного поражения папилломатозом (полипозом) кишечника, когда уровень перерождения обозначается как 100%, медиками назначается классическая полосная операция, предполагающая резекцию части пораженного кишечника с последующей восстановительной пластикой.
Малигнизация язвы желудка
Не редки случаи (от 3 до 15%) перерождения язвенных патологий желудочного тракта в раковые опухоли – этот процесс и называют малигнизация язвы желудка. На сегодняшний день досконально не известны причины, катализирующие развитие рака, но множественные исследования с большой долей вероятности позволяют констатировать неправильное питание, бедное овощами и фруктами, употребление большого количества жареной, копченой пищи, а так же наследственная предрасположенность.
Симптоматика озлокачествления язвы желудка такова:
Диагностируют злокачественное перерождение данного органа теми же методами, что и в случае с язвой желудка.
Малигнизация аденомы
Уже изначально аденому относят к настоящим опухолям. По статистике их раз в 16 реже диагностируют чем, например, констатируют диагноз гиперплазиогенные полипы или фовеолярная гиперплазия. Но озлокачествление аденомы, в зависимости от места ее локализации, встречается в широком процентном диапазоне – от 6 до 75%. Например, у больных, страдающих на рак желудка, озлокачествление аденомы наблюдается в 29 – 59 случаях из ста. Во многом процесс перерождения зависит от размера новообразования.
Наиболее опасными в смысле трансформации являются новообразования диаметром более двух сантиметров. Исходя из этого, можно утверждать, что проведенная эндоскопическая полипэктомия небольших полипов способна снизить процент малигнизированных аденом.
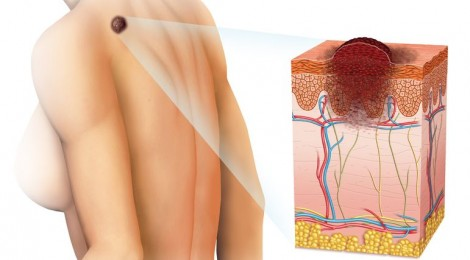
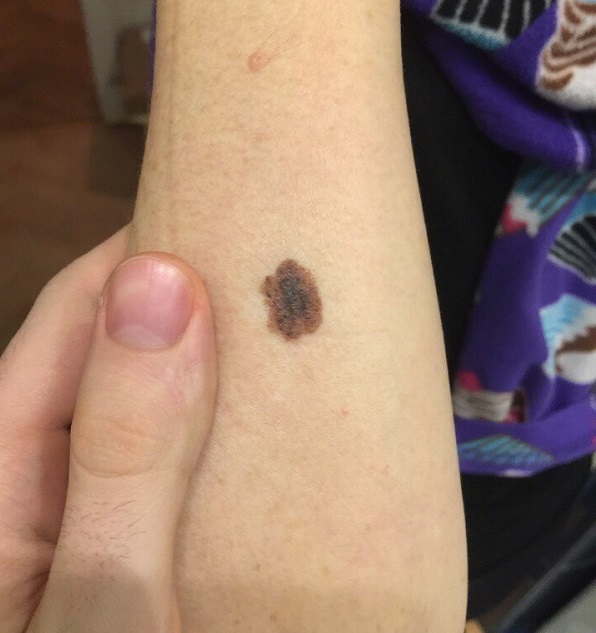
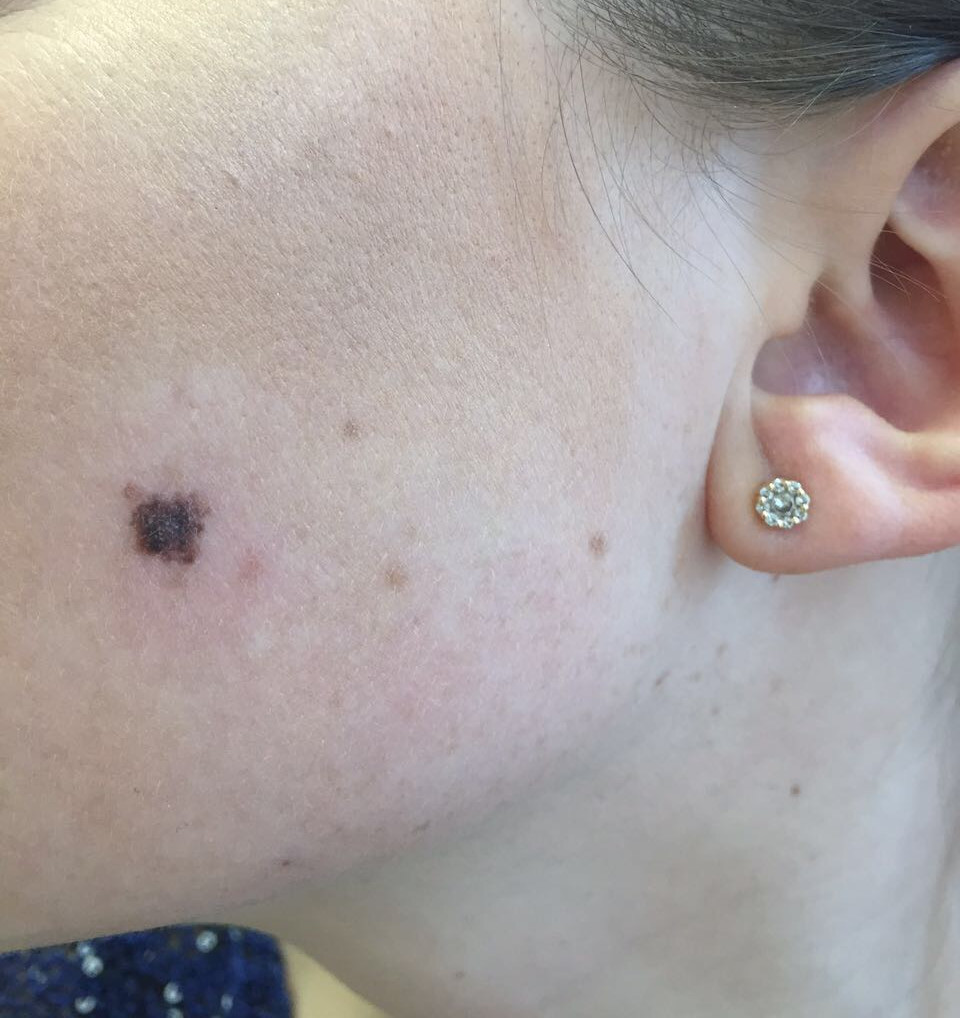
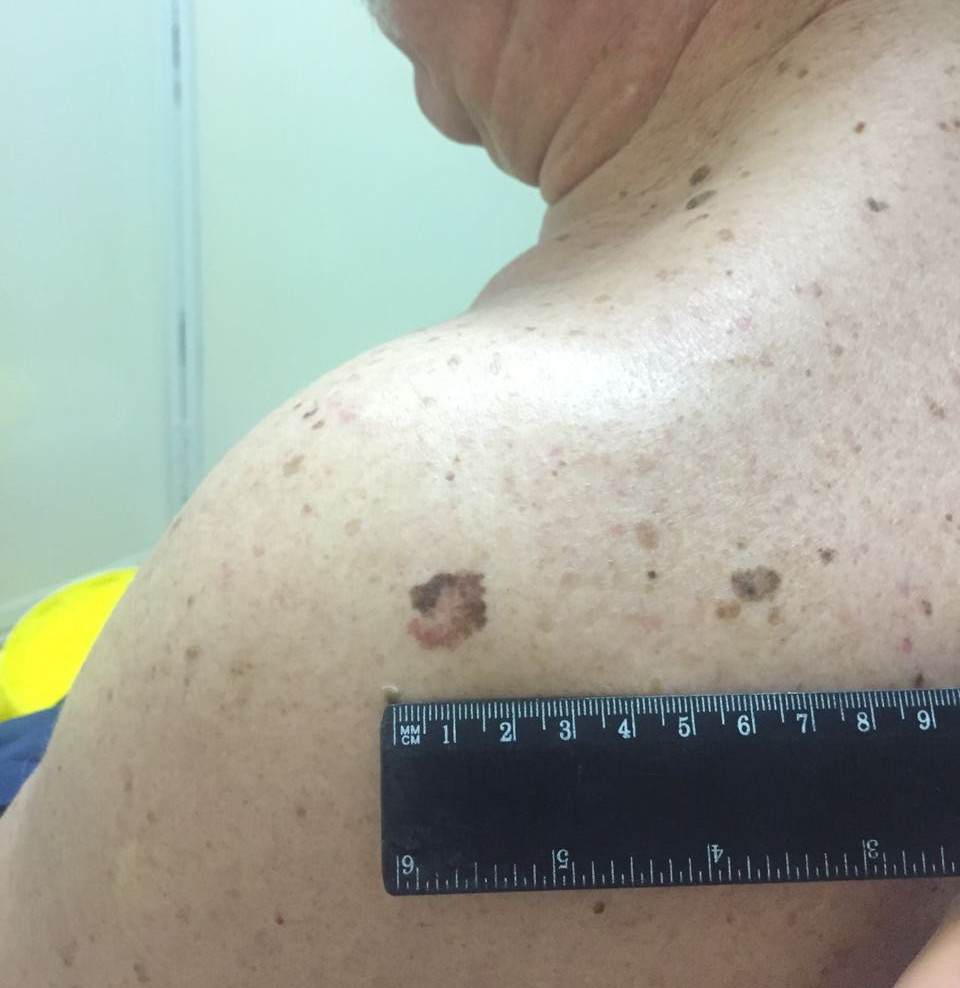
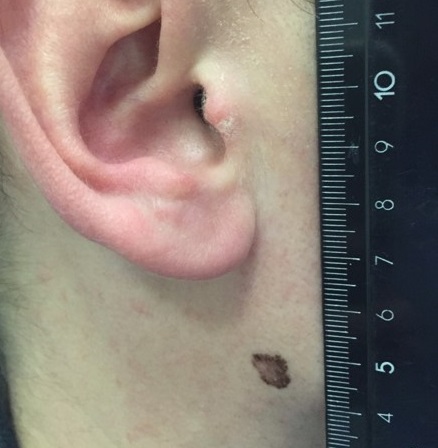
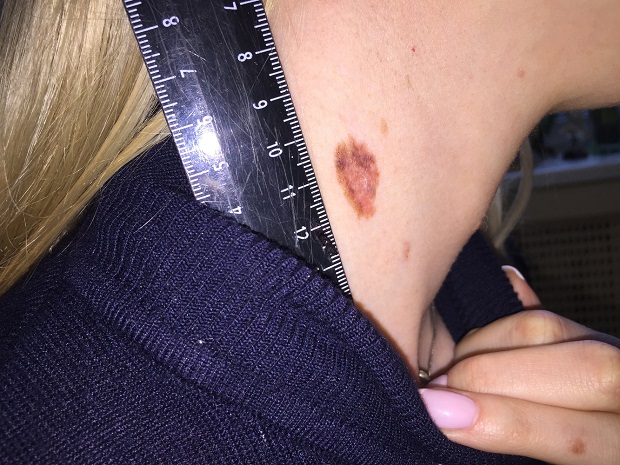
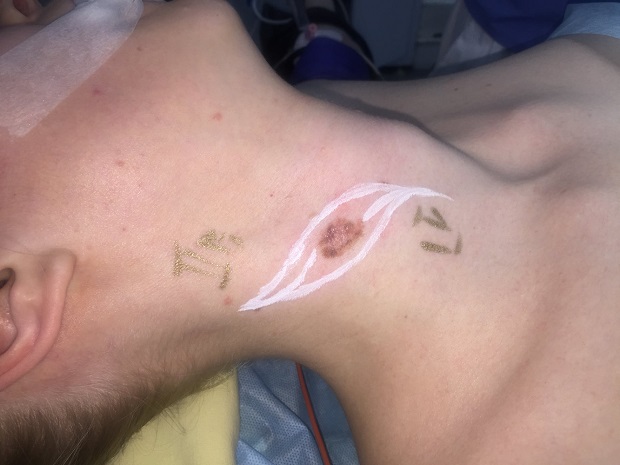
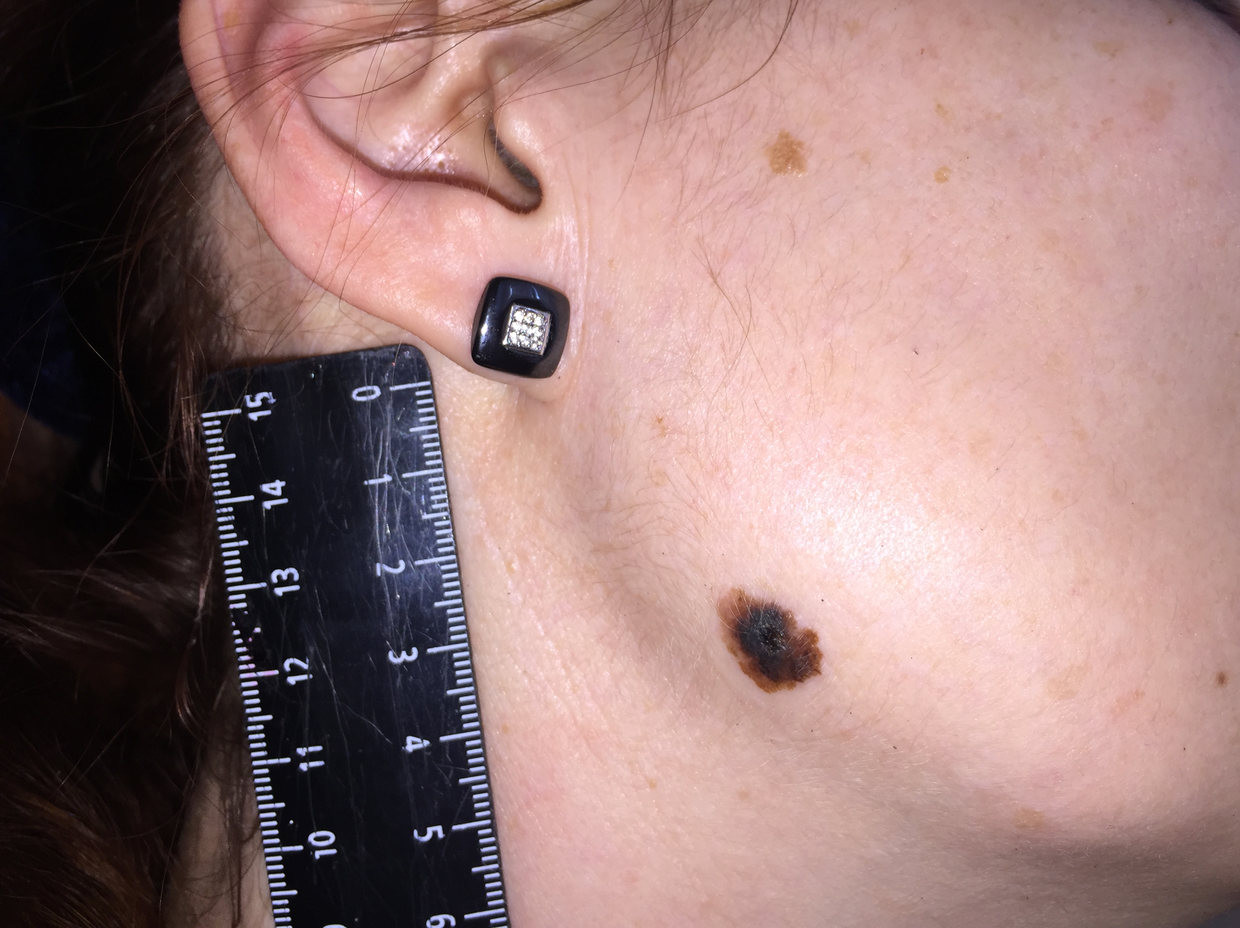
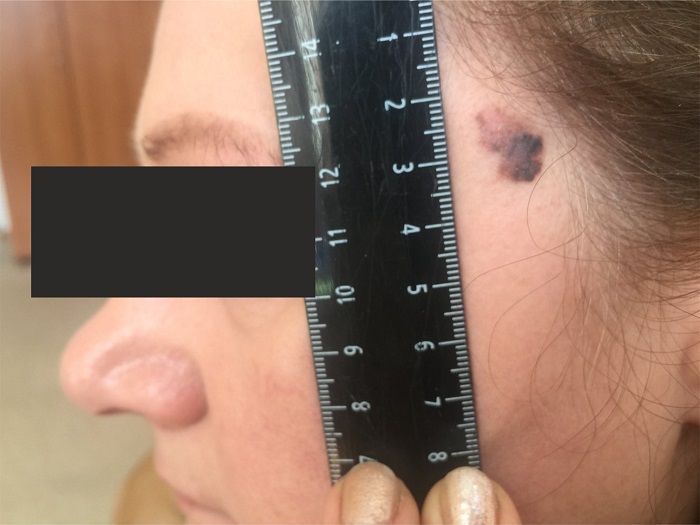
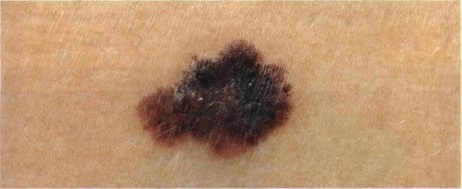
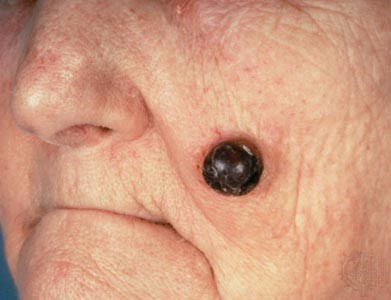
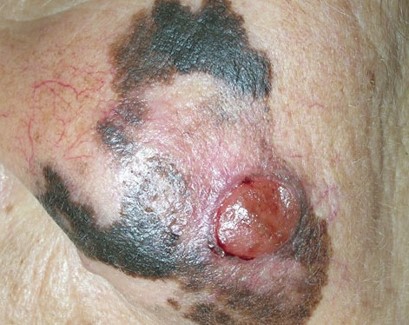
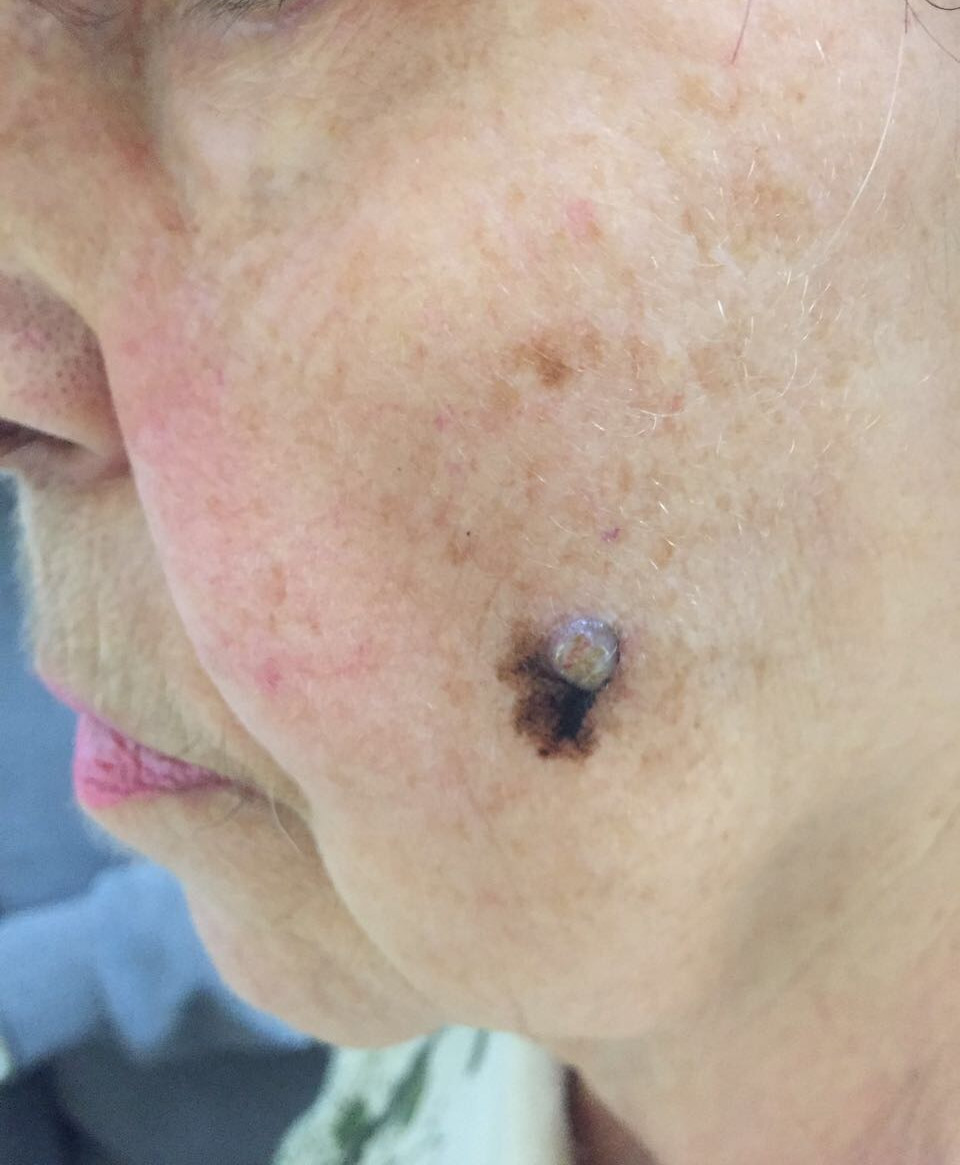
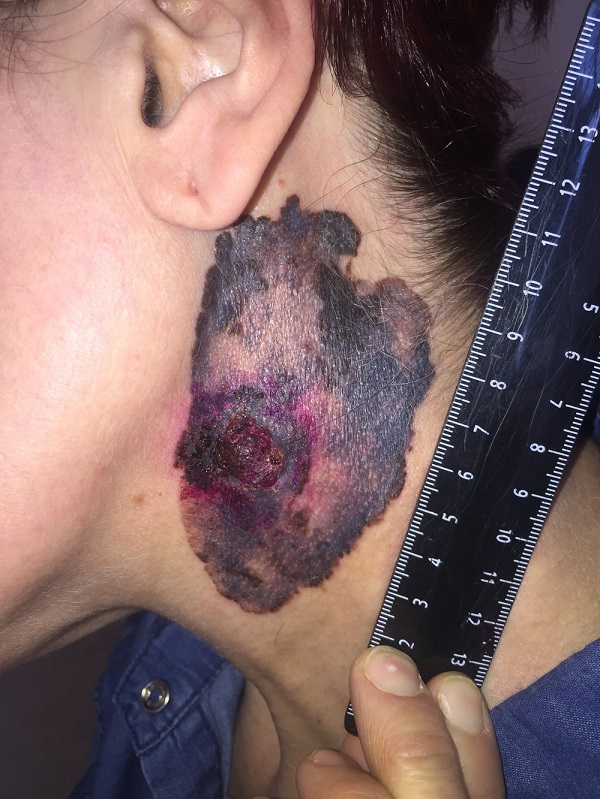
Малигнизация невуса
Родинка на лице может придать шарма ее обладателю, а может обезобразить. Но с медицинской точки зрения, обладатель невусов является потенциальным претендентом на развитие меланомы кожи, пожалуй, самого опасного ракового новообразования. Риск перерождения тем больше, чем значительнее количество родинок на теле человека. Во многом злокачественное перерождение невуса зависит и их формы. Риск перерождения больше у тех новообразований, которые имеют выступающую над поверхностью кожного покрова форму.
Катализатором озлокачествления невуса может стать:
Наиболее подвержены озлокачествлению два типа невусов: врожденные и диспластические. При стечении определенных факторов, малигнизация показывает 100% перерождение клеток в злокачественные опухоли, особенно это касается диспластических невусов.
В связи с тем, что в половине случаев меланома перерождается из невусов – их рассматривают как предраковые новообразования. Поэтому онкологи рекомендуют, по возможности, удалить все выпуклые невусы на теле.
Малигнизация папилломы
На сегодняшний день известно около 70 видов вируса папилломы человека, среди которых наблюдаются и те, которые обладают высокой предрасположенностью к онкологии. Попадая в организм человека, провоцируется малигнизация папилломы. То есть папиллому так же можно назвать предраковым образование, при определенных условиях провоцирующих развитие рака кожи. Хотя онкогенез папилломы и происходит достаточно редко.
Записаться на осмотр к дерматологу должна заставить следующая симптоматика:
Озлокачествление папилломы связывают с ростом активности вируса папилломы человека. Причинами, провоцирующими эту активизацию, называют гормональные сбои в организме, воспалительные процессы хронического характера, подавление иммунитета. Определить причину патологии сможет только врач. Пройдя необходимое обследование, можно выявить признаки раковых преобразований. Только после этого онколог сможет назначить необходимое лечение. Обычно доктор рекомендует в срочном порядке удалить и доброкачественные и малигнизированные папилломы.
Малигнизация узла щитовидной железы
Обнаружение в процессе обследования доброкачественных образований на щитовидной железе побуждает доктора более внимательно относиться к такому пациенту. С этого момента он должен находиться под постоянным медицинским контролем. Ведь такие опухоли могут расти, увеличивая давление на близлежащие органы, что существенно сказывается на их работе. Хоть и незначительна, но существует вероятность озлокачиствления узлов. Озлокачествление узла щитовидной железы выявлена лишь у 5% пациентов, тогда как вообще узлы на щитовидке находят у 95% населения. Но даже такого незначительного процента перерождений достаточно, чтобы не выпускать пациента из поля зрения онкологов, хотя малигнизация узла щитовидной железы большинством оппонентов и отрицается.
Малигнизация миомы
Миома – это уже доброкачественное новообразование, культивирующее на слизистой матки, и состоящее из мышечных волокон или соединительных тканей. Достаточно сильно миома колеблется и в размерах: от нескольких миллиметров до размера кулака взрослого человека. Преимущественно данная патология встречается в лоне матки, меньше на шейке матки. Реже встречаются одиночные миомы (они «любят» соседство себе подобных).
Причиной развития миомы у женщины, гинекологи называют:
Структура миомы неоднородна и их патологичность достигает 75 %, но лишь один процент из них подвергается озлокачествлению.
Малигнизация миомы матки
Миому матки относят к доброкачественным новообразованиям. Данное заболевание составляет треть всех гинекологических заболеваний и обнаруживается в основном у женщин от 30 до 45 лет. Морфологическая неоднородность структур миомы делит ее на три формы:
Малигнизация эпителия эндометрия
Гипертрофия эндометрия (утолщение) развивается за счет увеличения объемов межклеточных структур, количественного и размерного роста клеточного эпителия железистых и соединительных тканей. Гипертрофические изменения и приводят к гиперплазии эндометрия. Наиболее опасным осложнением развития данной патологии является малигнизация эпителия эндометрия, то ест его озлокачествление.
В зависимости от возраста женщины, тяжести ее анамнеза и темпов развития заболевания, озлокачествление эпителия эндометрия проявляется в 1 до 55 случаев из ста.
К гиперплазии эндометрия могут привести:
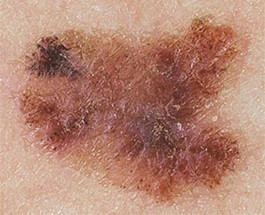
Малигнизация родинки
Меланома или рак кожи – это результат озлокачествлевания доброкачественного образования (родинки) или малигнизация родинки. Причиной данного процесса считают стремительный неконтролируемый рост меланоцитов в кожных структурах человека. В норме меланоциты производят пигмент меланин, который отвечает за темный оттенок кожи. Под воздействием прямых солнечных лучей выработка этого пигмента усиливается, кожа приобретает темный оттенок (загар). Меланин является защитой организма от солнечного излучения. Превышение меланина в определенном участке кожи и образует родинку.
Раковая меланома – это наиболее тяжелый случай онкологического заболевания кожи. При несвоевременном удалении злокачественной родинки, раковая опухоль начинает очень быстро метастазировать.
Наибольший риск озлокачествления родинки:
Зачастую злокачественная меланома возникает в области родинки (хотя может поразить и любой другой участок кожи). Злокачественное перерождение родинки можно наблюдать и визуально:
Малигнизация эпителия шейки матки
Эндометрий шейки матки – наиболее частая область локализации злокачественных новообразований репродуктивной системы женщины. Малигнизация эпителия шейки матки происходит путем преобразования элементов многослойного плоского эпителия, либо клеток железистой эпителиальной ткани, устилающих полость цервикального канала.
Обычно процессу озлокачествления эпителия шейки матки предшествуют другие болезни органов малого таза:
Все эти заболевания, при сложившихся условиях способны озлокачествливаться, перерождаясь в рак шейки матки.
Диагностика малигнизации
Способы распознания озлокачествления в различных органах человека несколько отличны, но все же существуют какие-то устоявшиеся методики, с помощью которых и ведется диагностика малигнизации.

Подозрение на малигнизацию
Диагностические критерии, вызывающие подозрение на малигнизацию при разной ее локализации несколько разнятся:
К кому обратиться?
Лечение малигнизации
Однозначно описать лечение малигнизации достаточно проблематично в связи с широкой морфологией и «географией» поражения. Ведь человек может долгие годы жить с родинками и папилломами, не чувствуя дискомфорта. В этом случае никакого лечения не требуется, но если есть подозрение или диагностировано озлокачествление образования, его необходимо удалить. Таких современных методик достаточно много. Один из наиболее эффективных методов – это удаление новообразований путем их выжигания (лазерная терапия, криодеструкция, электрокоагуляция и другие).
Магализированные новообразования однозначно подлежат удалению. Лечение малигнизации – это лечение непосредственно того органа, клетки которого начали озлокачествляться. Методы удаления новообразований различны и применяются в зависимости от их большей эффективности в том или ином случае.
Например, протокол лечения в случае озлокачествления язвенной болезни желудка идентичен курсу лечения рака желудка. Даже в случае отсутствия однозначной симптоматики озлокачествления язвенных структур в рак, хирургическое вмешательство все равно показано. В данном случае онкологи пользуются простым медицинским постулатом: чем глубже и обширнее поражение, чем больше возраст больного, чем ниже уровень кислотности желудочного сока, тем меньше времени до эффективного оперативного вмешательства.
Профилактика малигнизации
Для того чтобы избежать или хотя бы диагностировать патологию на ранних сроках развития, необходима профилактика малигнизации.
Придерживаясь этих несложных правил можно, если и не предотвратить озлокачествление здоровых или доброкачественных клеток, то, хотя бы диагностировать ее на ранней стадии перерождения.
Прогноз малигнизации
Применение современных методов диагностики и лечения онкологических заболеваний делает прогноз малигнизации более благоприятным. Важным для его оценки является локализация патологии, степен злокачественности, временной фактор ее обнаружения. Не последнее место в прогнозе на будущее занимает возраст пациента, а так же его общее состояние здоровья.
После своевременного удаления перерожденной папилломы или невуса, человек может долго и счастливо прожить до глубокой старости. В случае же озлокачествления язвы желудка, тут прогноз не менее оптимистичен, но качество жизни страдает. При этом не стоит забывать, что если не провести своевременной диагностики и лечения, результат один – летальный исход.