Как избежать обострения язвы желудка? 3 вопроса гастроэнтерологу
Весной язвенники с тревогой прислушиваются к своему самочувствию, ожидая обострения болезни. Как им вести себя и питаться, чтобы прожить опасный сезон спокойно?
Обострение язвы желудка и двенадцатиперстной кишки
Что вызывает обострение язвы желудка?
Прежде всего, надо различать язвенную болезнь желудка и двенадцатиперстной кишки. Они протекают по-разному, и у них разный прогноз: язва желудка может закончиться раком, а язва двенадцатиперстной кишки – нет.
Обострения язвы желудка вызывают:
Кстати, еда всухомятку на появление язвы желудка не сильно влияет.
Язвы желудка чаще развиваются у мужчин. Женщин от этой болезни защищает их половой гормон эстроген. Именно этим объясняются случаи самоизлечения от обострения язвенной болезни во время беременности. Но после наступления менопаузы риск заболеть язвенной болезнью у женщин становится таким же, как у мужчин.
А вообще язвенной болезнью страдает до 10% жителей планеты. Причем в Европе и Северной Америке язва желудка встречается в 4 раза реже, чем язва двенадцатиперстной кишки, а на Юго-Востоке Азии – наоборот, язвой желудка жители страдают чаще.
Как проявляется обострение язвы желудка?
В первую очередь – болью. Если при язве двенадцатиперстной кишки боль обычно возникает, когда человек долго не ел, и часто ночью, то при язве желудка боль появляется после еды, особенно после еды, неподходящей для больного – грубой, плохо проваренной пищи, сырых овощей и фруктов. Как правило, болит под ложечкой, в верхней части живота. Нередко возникают отрыжка, изжога, ощущается общая слабость, страдает аппетит.
Если язва проникает сквозь слизистую желудка, боль бывает очень сильной, кинжальной.
Лечение обострения язвенной болезни желудка
Как диагностируют обострение язвы желудка, как его лечат?
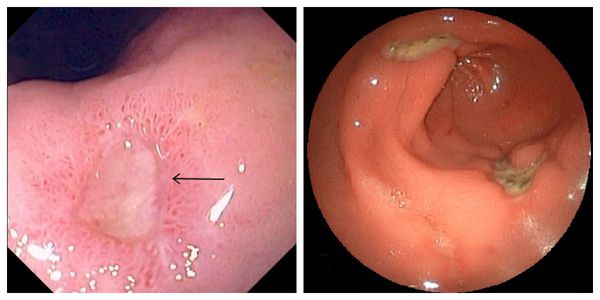
Основной метод диагностики – гастроскопия.
Поскольку язва желудка может, в отличие от язвы двенадцатиперстной кишки, перерасти в онкологическое заболевание, больному во время гастроскопии обязательно делают биопсию из дух-трех мест, потому что раковых клеток на одном участке язвы может не быть, а на другом они будут.
Лечение надо начинать с диеты и изменения образа жизни.
Стоит заняться своим эмоциональным состоянием: перестать нервничать.
Питание при язве желудка должно быть щадящим. Есть надо только все отварное и печеное, протертое и без специй. Небольшими порциями. Ничего жареного, острого, никаких сырых овощей и фруктов. В общем, диета № 1. Полезно пить молоко, оно связывает кислоту в желудке, обволакивает слизистую, действует как лекарство. Режим питания – перерывы между приемами пищи не больше 4 часов.
Врач-гастроэнтеролог назначит препараты. В первую очередь – ингибиторы протонной помпы, которые нейтрализуют соляную кислоту. Антибиотики, если в желудке найдут бактерию Хеликобактер пилори, а она выявляется у 70−85% больных язвой желудка.
Во время обострения надо максимально снизить физические нагрузки.
Лечение обострения длится примерно месяц, иногда дольше, это зависит от того, какого размера язва, в каком месте она расположена.
Если лечение начать вовремя и выполнять все назначения врача, на месте язвы образуется рубец, который со временем уйдет, оставив лишь небольшой след. Но позднее начало лечения и неправильная терапия могут привести к осложнениям: грубым рубцам, которые, если они расположены на выходе из желудка, вызывают стеноз – сужения просвета. Пища перестает проходить, требуется операция.
Среди осложнений также такие грозные состояния, как прободение язвы, то есть появление сквозного отверстия в желудке, кровотечение, рак желудка.
Если у вас остались вопросы, вы можете задать их врачу-гастроэнтерологу, воспользовавшись сервисом Доктис.
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
© 2016-2021, ООО «Диджитал Медикэл Оперейшнс»
Лицензия на осуществление мед деятельности ЛО-76-01-002757.
Адрес: 121205, г. Москва, Территория Сколково Инновационного Центра, бульвар Большой, д. 42, стр. 1, эт. 4, пом. 1594, раб. 2
Филиал в г. Ярославль: 150062, Ярославская область, г. Ярославль, ул. 5-я Яковлевская, д.17
Обострение язвы желудка как стадия заболевания
Язвенная болезнь протекает волнообразно, периоды обострения язвы желудка чередуются со светлыми периодами, когда количество жалоб у больного сокращается до минимума, а сама язва заживает, исчезает бесследно или оставляет рубец.
При легкой форме язвенной болезни обострения могут возникать раз в 1–3 года, протекают довольно легко, купируются в течение недели, и симптомы заболевания полностью исчезают вместе с заживлением язвы.
В случае среднетяжелого течения язвенной болезни рецидивы язвы случаются не менее двух раз в год, сопровождаются весьма тягостными симптомами, которые могут сохраняться две недели даже при грамотном лечении. Воспаление может захватывать все ткани желудка, иногда возникают язвенные кровотечения.
Тяжелое течение язвенной болезни врачи констатируют при рецидивах язвы чаще двух раз в год, выраженной симптоматики и похудании больного, возникновении таких осложнений, как кровотечение, прорыв стенки желудка (прободение язвы), прорастание язвы в другие органы (пенетрация) и перерождении ее в рак (малигнизация).
Причины обострения язвы желудка
Образование язвы на стенке желудка связано с повреждающим воздействием на нее пищеварительных ферментов, соляной кислоты и Helicobacter pylori. Преобладание этих факторов над механизмами защиты желудка приводит к повреждению его слизистой и формированию дефекта.
Причиной обострения язвы желудка чаще всего становятся погрешности в диете и прием алкоголя. Нарушение режима питания, употребление острой, соленой, копченой, пряной, грубой, горячей пищи и спиртных напитков ведет к раздражению слизистой желудка и образованию язвы. Курение как фактор провокации тоже играет определенную роль.
Из состояния покоя язву может вывести эмоциональные стресс, нарушающий нервные механизмы регуляции желудочной секреции и моторики. Сказывается и чрезмерная физическая нагрузка, сопровождающаяся выбросом катехоламинов.
Иногда причиной обострения становится прием лекарственных препаратов, в частности, нестероидных противовоспалительных средств, обладающих выраженным ульцерогенным действием.
Обострения язвенной болезни желудка чаще всего имеют четкую сезонность и привязаны к весеннему и осеннему периодам. Сказываются колебания барометра и температуры воздуха, вспышки ОРВИ, перестройки эндокринной системы, нарушающие системы защиты организма. Именно поэтому в опасный период всем «язвенникам» советуют упорядочить режим труда и отдыха, пересмотреть питание в сторону ужесточения лечебной диеты, обратиться к врачу и пройти курс профилактической терапии.
Боль — основной симптом обострения

Желудок человека, хотя в целом и напоминает мешок, имеет различные отделы со специфическими функциями, поэтому язвы различаются симптомами в зависимости от места появления.
Язва кардиального отдела желудка, располагающаяся недалеко от места впадения пищевода в желудок, проявляется ноющей болью под ложечкой, возникающей сразу после еды, особенно употребления острой и горячей пищи. Боль иногда отдает в область сердца, затрудняет диагностику язвенной болезни, и только появление упорной изжоги, отрыжки кислым содержимым желудка, склоняет в сторону язвы.
Обострение язвы, располагающейся в теле и в дне желудка, то есть в его среднем отделе, приводит к тупой боли под ложечкой натощак или через 30–40 минут после еды. Отрыжка и изжога бывают редко, на языке появляется густой серо-белый налет.
Язва выходного, пилорического, отдела желудка, появляющаяся в месте его перехода в двенадцатиперстную кишку, сопровождается сильными болями в подложечной области, возникающими через 3–4 часа после еды. Часто больных беспокоят ночные и голодные боли в желудке, которые успокаиваются после приема пищи, особенно молока. Наряду с болями беспокоят изжога, отрыжка кислым, иногда возникает рвота, приносящая некоторое облегчение.
Что делать при обострении язвы желудка?
Прежде всего, важно осознать необходимость госпитализации: лечить язву желудка нужно в больнице под наблюдением врачей.
Внимание! Не стоит заниматься самодиагностикой и самолечением. Симптомы, схожие с язвенной болезнью, имеют многие заболевания брюшной полости, например панкреатит, холецистит, в некоторых случаях под язву маскируется инфаркт миокарда. Своевременное обращение к врачу — единственная возможность разобраться в этой путанице и предотвратить тяжкие последствия.
Строгая диета показана с первых дней обострения язвенной болезни. Питание должно быть максимально химически, термически и механически щадящим, чтобы не раздражать и без того страдающий желудок. Исключаются все острые, пряные, кислые, соленые, сладкие, твердые продукты, чай, кофе и газированные напитки, фрукты и овощи показаны только в отварном и протертом виде. Принимать пищу нужно маленькими порциями 5–6 раз в день. Диету необходимо соблюдать в течение 3–4 месяцев, пока язва не затянется и слизистая желудка полностью не восстановится.
Лекарственная терапия язвенной болезни направлена на регуляцию секреторной функции желудка, его защиту от агрессивных факторов, создание условий для быстрого восстановления слизистой.
Внимание! Лекарства при язве желудка, в том числе обезболивающие препараты, можно принимать только по назначению врача.
Записаться на на приём к гастроэнтерологу в нашем медицинском центре Вы можете по телефону:
или через E-mail: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Язва желудка: симптомы, диагностика, лечение язвенной болезни
Язва желудка – это распространенная хроническая патология гастроинтестинальной системы с периодическими рецидивами, характеризующаяся повреждением стенки желудка в виде раны (эрозии или язвы), которая может углубляться вплоть до полного разрыва, что угрожает жизни.
Язвенной болезнью страдает около 6-14% населения [1, 3, 5]. Так в России на диспансерном учете состоит около 3 млн пациентов с язвой, а 50% всех лиц с инвалидностью, связанной с заболеваниями ЖКТ, приходится на пациентов с язвенной болезнью [6].
Соотношение мужчин и женщин с язвой желудка составляет 2:1, у молодых мужчин язвенная болезнь встречается чаще и протекает тяжелее, но после 40 лет оба пола сравниваются между собой. В целом язва желудка встречается преимущественно в возрастной группе от 40 до 60 лет [2].
Под воздействием различных причин нарушается баланс между повреждающими и защитными факторами. Агрессивное воздействие на слизистую оболочку бактерий, продуктов питания или лекарственных средств не компенсируется выработкой слизи и бикарбонатов. В итоге не происходит в должном объеме восстановление эпителиальных клеток, ухудшается кровоснабжение. Формируется вначале неглубокое (эрозия), а затем и значительное (язва) повреждение слизистой, мышечной и даже серозной оболочек желудка круглой, щелевидной форм, а реже – в виде глубокой воронки или кратера.
Причины язвы желудка
Язвенная болезнь может быть ассоциированной с бактерией Helicobacter pylori или идиопатической, самостоятельной (эссенциальной) или симптоматической (на фоне воздействия провоцирующих факторов). Ее причинами считаются нарушение гормональной и центральной нервной регуляции, эндокринные нарушения, циркуляторно-гипоксические язвы, лекарственные, токсические и аллергические изъязвления, специфические язвы желудка.
Этиологически язва желудка или двенадцатиперстной кишки связана с наличием бактерии Helicobacter pylori. Путь передачи инфекции – фекально-оральный, поэтому язву можно считать «болезнью грязных рук». Бактерии находятся в эпителии слизистой желудка, выделяя ферменты уреазу и протеазу, которые и сами по себе повреждают его стенку, повышают кислотность желудочного сока, что также способствует изъязвлению. Около 80% язв желудка формируются под влиянием хеликобактера [3].
Наследственная предрасположенность аутосомно-рецессивного типа не приводит к обязательному образованию язвы желудка, но создает такую возможность. Современные диагностические методы позволяют выявить основные маркеры наследственно-обусловленной язвы желудка. При выявлении риска следует с профилактической целью соблюдать определенные ограничения, избегая предрасполагающих факторов. На генетические факторы как на цепочку нанизываются воздействия внешней среды, способствующие развитию язвенной болезни.
Провоцирует формирование язвы желудка прием нестероидных противовоспалительных препаратов (аспирин, вольтарен, парацетамол) и кортикостероидных гормонов, что повышает уровень кислотности желудочного сока и приводит к появлению эрозий и язв.
Предрасполагающие факторы язвенной болезни
Острый или хронический стресс сам по себе не образует дефектов слизистой оболочки, но провоцирует обострения язвы желудка. Помимо стресса, на пациента влияют травмы, регулярное нарушение режимов сна и питания, гормональные возрастные изменения, заболевания поджелудочной железы, дефицит антитрипсина желудка.
Тесно связан с язвой желудка гастрит – воспаление слизистой оболочки желудка, предшественник язвенной болезни, имеющий такую же этиологию. Воспаление способствует нарушению структуры стенки желудка. Сопутствует язва желудка ишемической болезни сердца, хронической обструктивной болезни легких, распространенному остеохондрозу.
Способствуют обострениям язвы желудка нарушения питания с использованием острой, кислой, соленой или маринованной, слишком холодной или горячей пищи. Курение, прием алкоголя и энергетических коктейлей, крепкого кофе приводят к нарушениям защитных функций слизистой и повышению кислотности желудочного сока.
Осенне-весенний период сопровождается более частыми обострениями. В межсезонье нередки простуды, при которых пациенты неконтролируемо принимают противовоспалительные препараты, также провоцирующие язвенную болезнь.
Симптомы язвы желудка
Признаки язвы желудка могут различаться в зависимости от особенностей функционирования ЖКТ, глубины и локализации повреждения; а при бессимптомном течении – вовсе отсутствовать.
Осложнения язвенной болезни
При язвах желудка и хронических гастритах отмечается и низкая кислотность, в этих случаях риск озлокачествления выше.
Диагностика язвы желудка
Постановку диагноза начинают со сбора анамнеза и осмотра. Отмечаются белый налет на языке, болезненность при пальпации или перкуссии в эпигастрии.
Анализы при язве желудка
Лечение язвы желудка
Неосложненную язву желудка лечат в поликлинике. Госпитализация показана при осложнениях, с целью диагностики и при очень выраженных обострениях. Лекарства при язве желудка направлены на уничтожение инфекционного агента, прекращение воздействия агрессивных факторов, купирование болевого и диспептического синдромов, лечение воспаления, профилактику осложнений.
Пациенты с язвой желудка находятся на диспансерном наблюдении и получают противорецидивную терапию. После обострения рекомендовано лечение в специализированных санаториях.
Диета при язве желудка
Применение лечебного питания регламентируется Приказом МЗ РФ от 23 сентября 2020 г. N 1008н «Об утверждении порядка обеспечения пациентов лечебным питанием» [4].
Согласно Номенклатуре стандартных диет, особое питание для взрослых пациентов при язвенной болезни желудка назначается в период ремиссии. Основной вариант стандартной диеты (ОВД), а при обострении – вариант диеты с механическим или химическим щажением (ЩД). После оперативного вмешательства по поводу резекции желудка рекомендован вариант диеты с повышенным количеством белка (высокобелковая диета – (ВБД) [4]. При язве желудка нужно предпочитать продукты с буферными свойствами, способные нейтрализовать и связывать соляную кислоту.
Что и как едят при язве желудка?
В рацион входят отварные, паровые или тушеные мясо или рыба; кисломолочные нежирные продукты, иногда молоко; подсушенный хлеб, макароны, сухое печенье; отварные, тушеные, печеные или паровые овощи; яйца; каши; кисель, какао, чай, ягодные и фруктовые муссы, желе, запеченные фрукты.
Питание требуется частое, малыми порциями, в теплом виде. Температура готовых блюд может быть от 15 °С до 65 °С. Еду не следует подогревать и готовить в СВЧ-печах. Прием пищи должен быть нетороплив, проходить в спокойной обстановке.
Что такое язва желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Язвенная болезнь желудка (Stomach ulcers) — это хроническое рецидивирующее заболевание, при котором возникают дефекты в слизистой оболочке желудка. При отсутствии или несвоевременном лечении может стать причиной инвалидности или гибели человека.
Краткое содержание статьи — в видео:
Распространённость
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
Причины язвы желудка
На третьем месте среди причин появления язв желудка и двенадцатиперстной кишки находятся заболевания, повышающие выработку гастрина — гормона, который увеличивает выработку соляной кислоты и усиливает агрессивность желудочного сока. К ним относятся B12-дефицитная анемия, гастринома (опухоль поджелудочной железы) [14] и др.
На вероятность развития язвенной болезни большое влияние оказывают предрасполагающие факторы, которыми являются:
Симптомы язвы желудка
Боль — наиболее частый симптом при язвенной болезни желудка. Она локализуется в верхних отделах живота, может уменьшаться или усиливаться сразу или через время после приёма пищи в зависимости от места расположения язвенного дефекта. А при локализации язвы в двенадцатиперстной кишке боль может усилиться (или уменьшиться) спустя 30-40 минут после еды.
Чувство «раннего насыщения» и тяжести в желудке также являются признаками язвенной болезни. Человек часто начинает уменьшать порции еды, так как поглощение даже небольшого количества пищи, которая попадает на воспалённые участки слизистой желудка и язвы, может вызывать эти неприятные ощущения.
Запах изо рта, тошнота, изменение вкусовых ощущений, налёт на языке — частые спутники любых воспалительных заболеваний верхних отделов желудочно-кишечного тракта, в том числе и гастрита (воспаления желудка), на фоне которого язвы чаще всего и появляются.
Патогенез язвы желудка
Язва желудка образуется при нарушении равновесия между агрессивными факторами желудочного сока — соляной кислоты и ферментов — и защитными свойствами слизистой оболочки — обновлением эпителия (поверхности слизистой желудка), выработкой слизи, адекватным кровоснабжением, выработкой гормонов простагландинов.
Роль агрессивности желудочного сока в образовании язвы зависит от желудочной секреции, которая по И. П. Павлову [12] проходит три фазы:
Большая роль в язвообразовании отводится инфекции H. pylori, которая действует двояко: с одной стороны — бактерии прикрепляются к клеткам, вырабатывают токсины и вызывают воспаление, что делает слизистую оболочку чувствительнее к воздействию агрессивных факторов; с другой — вырабатывают определённые вещества, из-за чего клетки желудка вырабатывают излишнюю соляную кислоту.
При длительном бесконтрольном приёме нестероидных противовоспалительных средств (НПВС) нарушается защита слизистой желудка. Одновременно с этим увеличивается агрессивность желудочного сока, из-за чего клетки слизистой повреждаются и погибают, после чего постепенно образуется язва.
Ряд заболеваний сопровождается стойко повышенной гиперпродукцией соляной кислоты, из-за чего компенсирующие возможности тканей желудка истощаются и появляются множественные язвы.
Отдельная роль отводится предрасполагающим факторам. Например, действие никотина при употреблении табака приводит к спазму сосудов всего организма, в том числе сосудов стенки желудка и двенадцатиперстной кишки, нарушая в них кровообращение. Из-за этого слизистая испытывает кислородное голодание, обменные процессы в ней ухудшаются, что приводит к ослаблению защиты тканей и создаёт предпосылки для язвообразования.
Этапы образования язвы
Язва желудка крайне редко возникает у абсолютно здорового человека. Её появлению предшествует ряд патологических изменений.
Вначале из-за нарушенного равновесия между факторами агрессии и защиты появляется банальное хроническое воспаление желудка — хронический гастрит. Состояние это может длиться годами, а его проявления варьируются от отсутствия каких-либо жалоб до возникновения болей в верхних отделах живота и нарушения пищеварения. Хронический гастрит протекает с периодами обострения, чаще весной и осенью.
Без лечения на фоне всё тех же негативных факторов, повышенной агрессивности желудочного сока и истощения защитных свойств слизистой оболочки её клетки начинают активно погибать, что приводит к появлению поверхностных дефектов — эрозий. Организм борется с этими процессами, заполняя эрозированные участки фибрином — своеобразной «монтажной пеной». Но когда и этот ресурс исчерпан, агрессивный желудочный сок начинает поражать оставшиеся без защиты глубокие слои стенки желудка и двенадцатиперстной кишки, таким образом формируя язвенный дефект.
Классификация и стадии развития язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки — разностороннее по своим проявлениям и течению заболевание, которое классифицируют по различным факторам.
По причине появления чаще встречаются:
По характеру течения выделяют:
По клиническому течению язва бывает типичной и атипичной.
По кислотпродуцирующей функции выделяют язву с повышенной, нормальной или пониженной кислотностью.
По локализации язвенного дефекта выделяют язву желудка, язву двенадцатиперстной кишки или сочетанную форму болезни.
По количеству дефектов встречаются единичная язва и множественные язвы.
По максимальному размеру дефекта язвы делятся на:
Эти варианты течения язвенной болезни отличаются по симптомам и выраженности клинических проявлений. В зависимости от них лечение может проводиться как в амбулаторных условиях с помощью диеты и таблеток, так и в стационаре в виде экстренных операций.
Осложнения язвы желудка
Когда язвенный дефект и источник кровотечения расположены в нижних отделах желудка или в луковице двенадцатиперстной кишки, то сначала проявляются симптомы кровопотери, а затем возникает жидкий дёгтеобразный («чёрный») стул.
Перфорация стенки желудка — образование сквозного отверстия при распространении язвы сквозь все слои стенки желудка. Через это отверстие содержимое желудка вытекает в брюшную полость и вызывает перитонит — тотальное воспаление тканей брюшной полости. Момент прободения сопровождается резкой чрезвычайно интенсивной болью, вплоть до болевого шока, снижением артериального давления, резкой бледностью кожи. В дальнейшем нарастает интоксикация (симптомы «отравления») и полиорганная недостаточность. Без экстренной медпомощи при таком осложнении человек погибает.
Пенетрация язвы также может осложнить течение болезни. Если язва находится на стенке желудка, с которой граничит другой орган — поджелудочная железа или стенка кишки, то она может распространиться в этот соседний орган. Тогда первыми проявлениями язвенной болезни желудка могут стать постепенно нарастающие симптомы воспаления во вторично поражённых органах.
Малигнизация — перерождение язвенного дефекта в рак желудка со всеми вытекающими последствиями. Риск такого перерождения появляется, если язва существует долгое время.
Диагностика язвы желудка
Сложнее установить диагноз при атипичной или безболевой язве, особенно когда появляются осложнения в виде пенетрации — распространения язвы на соседний орган.
Первым признаком бессимптомной или «немой язвы» часто становится её осложнение в виде кровотечения, из-за которого пациент в экстренном порядке попадает в хирургический стационар, где и проводится врачебный осмотр, выясняется анамнез, берётся кровь на анализы, при необходимости выполняются ЭГДС, УЗИ, рентген.
С помощью специальных технологий во время ЭГДС определяют кислотность желудочного сока и наличие инфекции H.Pylori, забирают мелкие фрагменты слизистой желудка из новообразований для гистологического исследования — определения типа опухоли.
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Очень важно при язвенной болезни отказаться от пагубных привычек, в первую очередь — от курения и чрезмерного употребления алкоголя. Это позволит исключить риск развития осложнений.
Также во время лечения нужно придерживаться определённой диеты — диеты № 1. Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
После восстановления баланса между агрессивными и защитными факторами язвы заживают самостоятельно в течение 10-14 дней.
Прогноз. Профилактика
Прогноз при язвенной болезни зависит от самого пациента. При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Нарушение режима сна и питания, переутомления, стрессы, пренебрежение плановыми медосмотрами, игнорирование собственных, казалось бы, незначительных неприятных ощущений часто приводят к развитию осложнённых форм.
Предупредить язвенную болезнь намного проще, быстрее и дешевле, чем лечить её развившиеся формы и осложнения. С этой целью Всемирная организация здравоохранения (ВОЗ) рекомендует, начиная с 25 лет, ежегодно проходить профилактические осмотры у врача-терапевта или гастроэнтеролога. Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. pylori и гистологическим изучением подозрительных участков. Она проводится раз в два года. При отсутствии жалоб профилактическая комплексная ЭГДС показана раз в два года после 35 лет. Выявленные при этом и своевременно пролеченные на ранних стадиях болезни — гастрит, дуоденит, инфекция H. pylori — позволят избежать развития не только язвенных процессов, но и онкозаболеваний.
Различаются три ступени профилактики:
Правила первичной профилактики:
Во вторичной и третичной профилактике ко всем правилам из первой ступени добавляются: