Пуповина – норма и патология
Пуповина представляет собой спиралевидно закрученную трубку, которая соединяет плод с плацентой. Снаружи пуповина покрыта плодными оболочками. Она содержит две артерии и одну вену.
По вене пуповины течет артериальная кровь, несущая кислород к органам плода. По пупочным артериям течет венозная кровь от плода к плаценте, эта кровь содержит продукты обмена веществ плода. Сосуды пуповины находятся в особом студнеобразном веществе, которое фиксирует их и предохраняет от травм, а также осуществляет обмен веществ между кровью плода и амниотической жидкостью. Пуповина начинает формироваться с 2–3 недели беременности и растет вместе с малышом. К моменту рождения ее длина составляет 45–60 см (длина пуповины в среднем соответствует росту ребенка), а диаметр — 1,5–2 см.
Пуповина может по-разному прикрепляться к плаценте. В одних случаях прикрепление происходит в центре плаценты (центральное прикрепление), в других — сбоку (боковое прикрепление). Иногда пуповина прикрепляется к плодным оболочкам, не доходя до самой плаценты (оболочечное прикрепление). В этих случаях сосуды пуповины подходят к плаценте между плодными оболочками. Такое прикрепление плаценты является фактором риска по возникновению плодово-плацентарной недостаточности.
У пуповины могут быть и такие особенности, как истинные и ложные узлы. Ложные узлы представляют собой местные утолщения пуповины вследствие варикозного расширения вены пуповины или скопления вартонова студня. Они не влияют на развитие плода и процесс родов. Истинные узлы пуповины образуются на ранних сроках беременности, когда плод еще мал, что позволяет ему проскочить через петлю пуповины. Истинные узлы пуповины могут повлиять на исход родов. При натяжении пуповины узел затягивается, прекращаются поступление и отток крови по сосудам. В этом случае возникает острая гипоксия плода.
Патологией развития пуповины является также состояние, при котором сформирована только одна артерия пуповины вместо двух, у некоторых плодов с одной артерией пуповины наблюдаются различные пороки развития. Причиной такого формирования пуповины могут стать факторы, вызывающие пороки развития плода — так называемые тератогенные факторы (химические вещества, некоторые лекарственные препараты, ионизирующая радиация, генетические заболевания родителей).
Некоторые проблемы могут возникнуть и в связи с укорочением пуповины. Укорочение пуповины можно подразделить на абсолютное и относительное. При абсолютном укорочении пуповины длина пуповины составляет менее 45 см. В течение беременности это состояние никак не сказывается на развитии малыша. Во время родов как при относительной, так и при абсолютной короткости пуповины из-за ее натяжения преждевременно может отслоиться плацента, которую пуповина тянет за собой, что создает прямую угрозу жизни плода.
Ложное укорочение пуповины возникает при обвитии пуповины вокруг шеи и туловища плода. Причиной обвития пуповины может являться чрезмерно большая ее длина (более 70 см), а также повышенная двигательная активность плода, которая может быть связана с хронической внутриутробной гипоксией плода. Причины хронической нехватки кислорода различны — это и заболевания матери, и заболевания плода, и патология плаценты. Обвитие пуповины может быть однократным, двукратным и даже трехкратным. Во время беременности это состояние, как правило, не влияет на плод, но во время родов могут возникнуть проблемы. Натяжение или пережатие сосудов пуповины приводит к нарушению тока крови.
Такие состояния, как укорочение пуповины (абсолютное и относительное) и истинные узлы пуповины, во время родов могут привести к острой внутриутробной гипоксии плода. Она проявляется изменением числа сердцебиений. (В норме сердцебиение плода составляет 120–160 ударов в минуту). При возникновении острой внутриутробной гипоксии плода в околоплодных водах появляется первородный кал (меконий), воды окрашиваются в зеленый цвет. Появление всех этих симптомов требует неотложной терапии. В первую очередь необходимо устранить причину гипоксии, что достигается путем скорейшего родоразрешения. Метод родоразрешения зависит от периода родов и оттого, как далеко продвинулась предлежащая часть плода (головка или тазовый конец) по родовым путям. Если острая гипоксия возникла во время беременности или в первый период родов, женщине делают кесарево сечение. Во втором периоде родов, когда головка или тазовый конец уже близко к выходу из малого таза, применяют различные акушерские пособия, ускоряющие завершение второго периода родов.
К счастью, подобное состояние возникает не часто. Поэтому обвитие пуповины и узлы пуповины не являются абсолютным показанием к плановой операции кесарева сечения (абсолютную короткость пуповины диагностировать до родов невозможно). Эти состояния являются относительным показанием к операции, т.е. кесарево сечение делают лишь в тех случаях, когда кроме них, имеются еще и другие относительные показания к операции (возраст женщины старше 30 лет, нетяжёлые формы гестоза и т.п.).
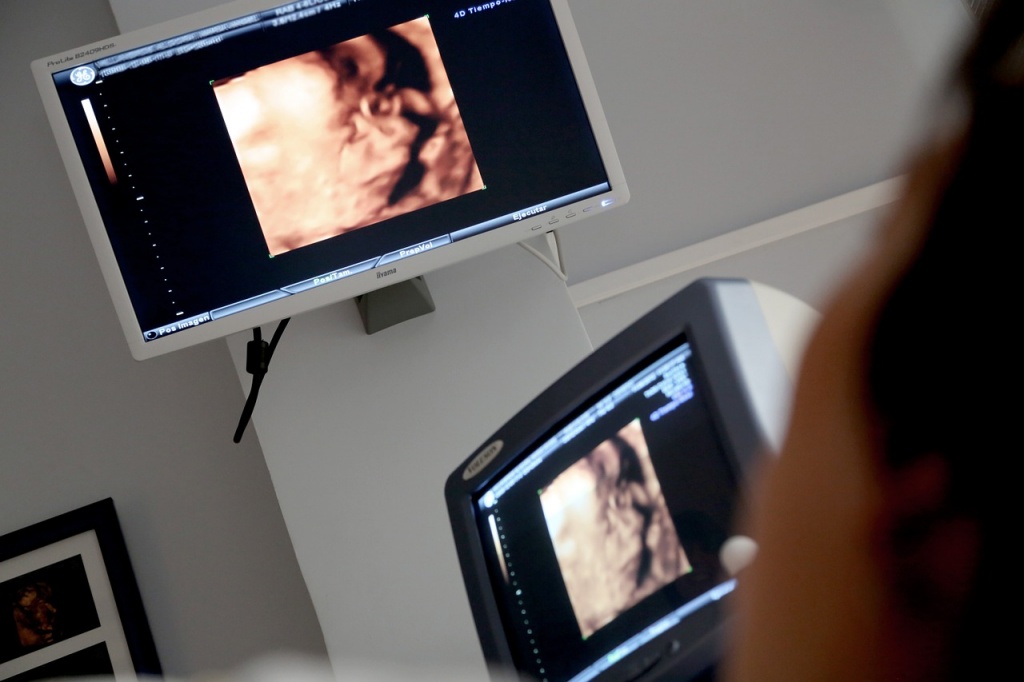
Единственным методом, позволяющим предположить патологию пуповины, является ультразвуковое сканирование. С помощью УЗИ можно выявить аномалии пуповины, такие, как неправильное развитие сосудов (единственная артерия пуповины), истинные и ложные узлы пуповины, обвитие пуповиной. А вот длину пуповины во время беременности определить практически невозможно.
Особо надо сказать о диагностике обвития пуповины. Порой при исследовании видны только петли пуповины в области шеи, но определить, обвивают ли они шею, невозможно. В этих случаях помогает допплерометрическое исследование, в ходе которого можно изучить движение крови по сосудам — в том числе и пуповины. Кроме того во время родов используют метод кардиотокографии, который позволяет следить за числом сердечных сокращений, или выслушивают сердце¬биение плода при помощи стетоскопа.
Таким образом, во время беременности патологию пуповины можно лишь заподозрить. Однако своевременно проведенные ультразвуковые исследования помогут врачам сделать ваши роды безопасными.
Скрининг на выявление врожденных заболеваний плода при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между и неделями. Нет смысла проходить это обследование ранее — до недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для беременности эти нормы составляют:
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30- неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Заболевания пуповины
Между плодным местом и плодом существует связь через пуповину или пупочный канатик (funiculus umbilicalis), который в норме состоит из трех сосудов: одной вены, по которой в плод поступает кровь, насыщенная кислородом и питательными веществами, и двух артерий, по которой венозная кровь возвращается от плода к плаценте.
На ранних этапах развития эмбриона пуповина имеет две вены, но в 4 недели беременности правая пупочная вена закупоривается и к 7 неделям беременности исчезает. В очень редких случаях левая пупочная вена становится непроходимой, а правая снабжает плод необходимой кровью, при этом развитие плода не нарушается.
Около 80% крови из пупочной вены попадает в системный кровоток плода через специальный венозный проток, который впадает в нижнюю полую вену. Остальные 20 % крови попадают в портальный (печеночный) кровоток плода.
Объем кровотока в пуповине увеличивается со сроком беременности — с 35 мл/мин в 20 недель до 240 мл/мин в 40 недель.
Виды патологических состояний пуповины
Все нарушения и патологические состояния пуповины можно разделить на следующие:
Любое отклонение в строении пуповины, найденное на УЗИ, требует детальный осмотр строения всех органов плода, так оно может ассоциироваться с другими пороками развития плода.
Единственная пупочная артерия
В 1% всех беременностей вместо двух артерий пуповина содержит одну, что в 75% случаев является изолированным отклонением, которое не отражается на развитии плода и заканчивается рождением здорового ребенка. Однако в 25% случаев единственная пупочная артерия ассоциируется с другими отклонениями в развитии плода, в частности наличии пороков сердца, почек, кишечника и скелетной системы. Также такой вид патологии пуповины чаще встречается при тримосомии 18 (синдром Эдвардса).
При обнаружении единственной пупочной артерии рекомендуется провести кариотипирование плода через забор ворсин хориона или околоплодных вод, детальное анатомическое УЗИ, а также ЭХО-кардиографию.
При отсутствии других отклонений в развитии плода, прогноз и исход беременности положительный, как и в случаях здоровой беременности.
Короткая или длинная пуповина
Нормальные размеры пуповины к моменту родов составляют 55-61 см, хотя могут быть незначительно меньше или больше. Определить истинную длину пуповины плода с помощью УЗИ не всегда возможно из-за компактной позы плода и его постоянных движений.
Леонардо да Винчи, который был не только известным художником и математиком, но и отличным анатомом, утверждал, что длина пуповины обычно соответствует длине плода, и оказался в этом прав. В 8 недель беременности пупочный канатик имеет длину в 0.5 см, в 20 недель – около 16-18 см. Скорость роста пуповины замедляется после 28 недель беременности.
Одним из первых признаков длинной пуповины – это наличие обвития пуповины или узлов пуповины. Средняя длина пуповины при обнаружении таких отклонений составляет от 75 до 95 см.
Короткая пуповина ограничивает движения плода и нередко является вторичным признаком патологии плода (на фоне имеющихся отклонений в развитии плода). Короткой считают пуповину, если ее размеры меньше 32-40 см в 38-40 недель. Такой вид отклонения пуповины наблюдается в 2% родов и осмотра плаценты.
Чаще всего короткая пуповина сопровождается поражениями нервной системы плода, скелетной дисплазии и другими пороками развития, а также заторможенным умственным развитием детей. Чем короче пуповина, тем больший риск поражения плода серьезными пороками развития. При длине пуповины меньше 15 см часто встречаются пороки развития передней стенки живота, позвоночника, конечностей.
Роды естественным путем при короткой пуповине невозможны, если плод рождается головкой, и могут сопровождаться отслойкой плаценты во время родов, сильным кровотечением и другими негативными последствиями таких осложнений родов.
В возникновении длинной пуповины могут играть генетические факторы (наследственность), так как замечено, что такая пуповина наблюдаться у одной и той женщины при последующих беременностях. Данные о том, что, чем длиннее пуповина, тем активнее плод и тем активнее в будущем ребенок, противоречивые и не подтверждены клиническими исследованиями.
Если диагностика короткой пуповины обычно не является сложной, единого согласия среди врачей в отношении диагностики длинной пуповины нет. До сих пор не принят стандартный минимум допустимой максимальной величины пуповины – он колеблется в районе 70-90 см.
Измерение длины пуповины после нормальных родов обычно не проводится, поэтому большинство случаев длинной пуповины остается не диагностированным. После патологических родов или рождения детей с пороками развития обычно исследуют плаценту и редко обращают внимание на размеры пуповины, за исключением случаев, когда имеются патологический перекрут пуповины, узлы пуповины, единственная пупочная артерия.
Длинная пуповина чаще сопровождается с внутриутробной гипоксией плода, задержкой роста плода, внутриутробной гибелью плода, большим количеством аномалий развития мозга, неврологическими нарушениями, нарушениями неврологического развития детей и нарушениями свертываемости крови у новорожденных.
Патологический перекрут пуповины
В норме сосуды пуповины равномерно закручены против часовой стрелки влево (как серпантин) с определенной частотой перекрута слева направо (7:1.4). Среднее количество закруток пупочных артерий и вен по всей длинне пуповины 40. Индексом закручивания пуповины считают количество закруток на 1 см, что в норме составляет 0.2.
Закручивание пуповины появляется на ранних сроках беременности и его можно обнаружить на УЗИ в 9 недель. Причина и механизм закручивания неизвестен, но предполагается, что это связано с поворотами и движением плода. Индекс закручивания может характеризовать низкую или высокую подвижность плода.
Также закручивание пуповины может быть из-за разной скорости роста сосудов пуповины.
Изменения в направлении перекрута не влияют на развитие плода, но чаще сопровождаются с предлежанием плаценты и кровотечениями во время беременности.
Отсутствие закручивания или низкий индекс закручивания ассоциируются с хромосомными аномалиями, пороками развития плода, дистрессом плода, повышенной смертностью плода и новорожденного.
Усиленная закрученность или патологический перекрут пуповины чаще сопровождается с преждевременными родами, гибелью плода и новорожденного из-за асфиксии, так как могут привести к нарушению кровотока в пуповине, что в свою очередь может закончиться тромбозом, разрывом, расширением (коарктацией) сосудов пуповины. Патологический перекрут пуповины чаще наблюдается при длинных пуповинах.
Сдавление и закупорка пуповины
Пуповина находится за пределами тела плода в полости матки и окружена околоплодными водами, а также имеет специфическое строение: сосуды пуповины покрыты оболочкой и имеют прослойку из студенистой массы, чем-то напоминающей желе (Вартонов студень), — производным соединительной ткани. Это не только улучшает прочность пуповины, делая ее жесткой на ощупь (как резина), но и защищает от полного сдавливания.
Плод часто сдавливает пуповину, но из-за постоянного шевеления и поворотов, такое сдавливание очень кратковременное. Если пуповина имеет патологические изменения, любое сдавливание может привести к серьезном негативным последствиям, в первую очередь закупорке просвета сосудов и нарушению кровотока в пуповине.
Все причины сдавливания пуповины можно разделить на наружные (плод, опухоль матки больших размеров) и внутренние (структурные аномалии пуповины, узлы, перекрут, грыжи, опухоли пуповины и др.). Если сдавливание развивается постепенно и не перекрывает просвет сосудов полностью, возникает состояние хронической обструкции (закупорки) кровотока. Плод при этом может развиваться нормально, но чаще всего наблюдается задержка роста плода.
Острая обструкция возникает чаще ближе к родам или в родах, особенно предлежащей частью – рождающейся головкой или телом плода. Она наблюдается при наличии другой патологии пуповины (истинных узлах пуповины). Острое сдавление пуповины может закончиться образованием тромбоза пуповины, ее разрывом.
Сдавление пуповины в родах может привести к гипоксии плода и асфиксии новорожденного, что отразится повреждением мозга из-за кислородного голодания. Такие дети страдают неврологическими заболеваниями разной степени. Повышается также риск гибели плода в родах.
Так как пупочная вена несет в себе «свежую» кровь от плаценты к плоду, ее сдавливание характеризуется более серьезными осложнениями, чем сдавливание пупочных артерий. В плаценте наблюдается застой крови, а у плода – анемия и гипоксия.
Диагностировать сдавливание пуповины с помощью УЗИ не просто, однако изучение кровотока в сосудах плода, его биофизического профиля позволяют заподозрить гипоксию плода и провести более тщательный поиск причины таких нарушений. Лечение такой патологии будет зависеть от состояния плода, срока беременности и может проявляться более частым наблюдением за развитием плода или же срочным родоразрешением.
Нарушение кровотока пуповины
Практически все патологические состояния пуповины могут привести к нарушению кровотока в пупочных сосудах. Часто сдавление сосудов приводит к образванию тромба. Тромбоз пуповины нередко обнаруживают после родов, особенно патологических, при осмотре плаценты и пуповины. Нередко наличие тромбов сопровождается участками кальцификации пуповины, что ассоциируется с рядом инфекций (например, сифилисом).
Тромбоз сосудов пуповины может также быть из-за нарушения свойств крови при ряде когулопатий плода, при поражении центральной нервной системы плода, когда нарушаются процессы регулирования кровотока с сосудах плода и пуповины.
Диагностика тромбоза пупочных сосудов с помощью УЗИ затруднена и не всегда ее можно провести до рождения ребенка.
Узлы пуповины
Существуют ложные и истинные узлы пуповины. Ложные узлы представляют собой утолщения пуповины, связанные с образованием петли или расширения пупочной вены без перекрытия ее просвета, поэтому большинством врачей узлами не называются. Иногда это локальное варикозное расширение пупочной вены, но внешне оно может выглядеть как настоящий узел. Клинического значения ложные узлы не имеют и совершенно безопасны для плода.
Истинные узлы пуповины находят в 0,4-3% случаев родов. Они сопровождаются высоким риском заболеваемости новорожденных (до 11% случаев). Истинные узлы могут быть тугими, что приводит к повреждению студня Вартона и сосудов пуповины. В месте узла может наблюдаться варикозное расширение пупочной вены, а также образование тромбов не только в пуповине, но и плацентарных сосудах.
Чаще всего истинные узлы наблюдаются при длинной пуповине и ее чрезмерном закручивании, многоводии, многоплодной беременности. У женщин, страдающих гестационным диабетом, чаще наблюдаются истинные узлы. Также замечена связь между формированием истинных узлов и амниоцентезом, что объясняют большей подвижностью плода и сокращениями матки во время процедуры.
Диагностировать истинные узлы с помощью УЗИ сложно и чаще всего их обнаруживают после родов. Допплер-исследование может помочь в исследовании кровотока в пуповине.
В большинстве случаев истинные узлы пуповины не осложняют протекание беременности и их наличие не отражается на росте и развитии плода, как и на исходе беременности. Если узел тугой и его диаметр и просвет пуповины меньше 1.5 см, могут наблюдаться нарушения кровотока в магистральных сосудах плода, гипоксия плода и очень редко другие осложнения со стороны развития плода.
Так как часто истинные узлы сопровождаются многоводием, частота оперативных вмешательств (кесаревых сечений) в таких случаях выше.
Данные о повышенном уровне мертворождений или смертности новорожденных противоречивые и требуют проведения клинических исследований.
Грыжи пуповины
Два наиболее часто встречаемые дефекты стенки живота являются грыжа пупочного канатика и омфалоцеле. При омфалоцеле пупочное кольцо расширено и через него наружу могут выходить внутренние органы плода (кишечник, селезенка, печень, желчный пузырь), покрытые амниотическими оболочками. В таких случаях прикрепление пуповины не является нормальным, а происходит снаружи грыжевого мешка.
В отличие от омфалоцеле, при грыже пуповины ее прикрепление прикреплено нормальное – в области пупочного кольца, при этом кожа и мышцы, формирующие и покрывающие кольцо, не повреждены. Другими словами, это расширенное пупочное кольцо, что напоминает пупочную грыжу взрослого человека.
Если омфалоцеле сопровождается рядом серьезных осложнений беременности и часто бывает при хромосомных аномалиях плода, грыжи пуповины – очень редкое являени и протекают чаще всего без вреда для плода и новорожденного. В некоторых случаях может наблюдаться повреждение кишечника.
Диагностика грыжи пуповины сопровождается часто тем, что ошибочно ставится диагноз омфалоцеле и нередко женщине предлагают прервать беременность. Поэтому важно провести кариотипирование плода (при грыжах хромосомный набор ребенка в норме), а также МРТ для детального изучения строения пупочного кольца и соотношения органов в месте грыжи. Прогноз для грыжи пуповины положительный.
Патологическое прикрепление пуповины
В норме пуповина прикрепляется по центру плаценты со стороны ее плодной поверхности. В 7% случаев прикрепление происходит по краю плаценты и такое прикрепление называют краевым или маргинальным. В 1% случаев прикрепление пуповины происходит за пределами плодной части плаценты к плодным оболочкам и такое прикрепление называют оболочечным или веламентозным. Очень редко наблюдается расхождение сосудов пуповины в районе прикрепления и такое прикрепление называют фуркатным. Чаще всего патологическое прикрепление пуповины наблюдается при многоплодной беременности.
Особенность веламентозного прикрепления пуповины в том, что в районе прикрепления и формирования сосудов плаценты защитная желеобразная масса (Вартонов студень) отсутствует, что может сопровождаться сдавлением пуповины, образованием тромбов, разрывом плодных оболочек, травмой пуповины.
Чем дальше от края плаценты прикреплена пуповина, тем больше такое прикрепление сопровождается высоким риском повреждения сосудов и серьезными осложнениями беременности.
При vasa previa пуповина прикреплена в области внутреннего зева шейки матки и может быть повреждена при родах естественным путем.
Кровотечение из-за разрыва сосудов пуповины встречается в 1 на 50 случаев оболочечного прикрепления пуповины, но сопровождается высоким уровнем гибели плода (от двух до трех четвертей случаев). При патологическом прикреплении пуповины у плодов чаще наблюдается гипоксия, учащение сердцебиения, задержка развития, внутриутробная гибель, а также у новорожденных чаще диагностируют низкий вес, тромбоцитопению, и другие отклонения, связанные с гипоксией и анемией.
Диагностировать патологическое прикрепление пуповины можно на ранних сроках беременности, но чаще всего при проведении УЗИ второго триместра, когда плацента сформирована. Все же в большинстве случаев патологическое прикрепление пуповины обнаруживают уже после родов при осмотре родившегося детского места.
Лечения этого порока развития пуповины не существует, но в ряде случаев может быть проведено лечение плода (внутриутробное переливание крови при анемии и гипоксии плода).
Роды требуют хороших навыков врача и постоянное наблюдение за состоянием плода. Частота оперативного родоразрешения при патологическом прикреплении пуповины выше из-за дистресса и гипоксии плода.
Обвитие пуповиной
Обвитие пуповиной, особенно шеи плода, — это частое явление, которое находят при проведении УЗИ, начиная с 10 недель беременности. Оно встречается в 15-20% всех беременностей. Помимо шеи, пуповина может обвивать другие части тела, особенно конечности. Чаще всего обвитие происходит при наличии длинной пуповины.
Причина обвития пуповины неизвестна, комбинация длинной пуповины и поворотов плода могут быть ключами в понимании механизма возникновения такого состояния. Чаще обвитие наблюдается при многоводии.
Обвитие вокруг шеи может быть в виде простой петли и петли с «замком» (завязанной), также количество петель может быть несколько (зарегистрировано 8 петель пуповины вокруг шеи плода). Чем туже петля и чем больше петель, тем прогноз исхода беременности хуже.
Обвитие пуповиной может привести к сдавлению пуповины и нарушению кровотока в ней. Это в свою очередь может привести к гипоксии плода и в некоторых случаях к его гибели. Но в большинстве случаев обвития пуповины, которое было обнаружено во втором триместре, ближе к родам на УЗИ не находят. При наличии пуповины вокруг шеи рост, развитие и состояние плода остается нормальным до конца беременности, потому что преимущественное большинство петель являются свободными (не тугими).
Опасность возникает чаще всего в родах, когда петля может затягиваться из-за продвижения ребенка по родовому каналу. При тугом обвитии дети рождаются с признаками гипоксии, а также уровень мертворождений незначительно выше, по сравнению с нормальными родами. Существует также взаимосвязь между тугим обвитием пуповиной и большей частотой возникновения детского церебрального паралича.
Кесарево сечение показано только в случаях тугого обвития пуповины и признаков гипоксии плода. Во всех остальных случаях его проведение должно быть рациональным, так как уровень осложнений после оперативного вмешательства значительно превышает риск негативного исхода при наличии обвития пуповины.
Опухоли пуповины
Из всех опухолевидных образований пуповины, чаще всего встречаются гемангиомы, гематомы, аневризмы и реже другие.
Гемангиомы пуповины являются такими же производными сосудов крови, как и гемангиомы тела, и часто их наличие на пуповине может ассоциироваться с наличием гемангиом у плода. Чаще всего они наблюдаются в месте прикрепления пуповины к плаценте, также при наличии многоводия и водянки плода.
Гемангиомы являются доброкачественными образованиями. Небольшие по размерам опухоли не влияют на развитие плода и обычно не представляют опасности для беременности. Большие гемангиомы опасны высоким риском повреждения и возникновения кровотечения. Размеры некоторых гемангиом могут быть больше размеров головки плода.
Ведение женщин с гемангиомами пуповины требует частого проведения УЗИ и слежения за ростом опухоли. Лечения гемангиом не существует. При больших размерах гемангиом проводят кесарево сечение.
Гематомы в отличие от гемангиом сопровождаются высоким уровнем гибели плода и серьезного неврологического поражения новорожденных в 50% случаев), так как у плода развивается выраженная анемия. Гематомы появляются в результате внутреннего надрыва одного из пупочных сосудов и кровь скапливается под оболочкой пуповины.
Диагностируют такое состояние с помощью УЗИ, но так как развитие гематом может быть быстрым, часто их обнаруживают уже после родов. В большинстве случаев появление гематомы, особенно больших размеров, требует срочного родоразрешения.
Аневризма пупочных сосудов имеет тот же механизм возникновения, что и аневризма аорты или других сосудов у человека – нарушается эластичность сосуда, стенка истончается и его просвет расширяется. Чаще всего встречается аневризма пупочной вены (несущей кровь от плаценты к плоду). Нередко аневризма сдавливает прилегающие сосуды и может привести к их тромбозу, разрыву, образованию гематом.
Аневризма сочетается с другими патологиями пуповины – единственной пупочной артерией, патологическим прикреплением пуповины, другими отклонениями, и ассоциируется с большим уровнем гипоксии плода, его гибели, поражением мозга с развитием серьезных неврологических заболеваний у новорожденного, поэтому требует своевременной диагностики, тщательного наблюдения за плодом и оптимального родоразрешения.
Другие виды опухолей и опухолевидных образований пуповины встречаются очень редко и чаще всего диагностируются уже после родов.
Травма пуповины
Проведение инвазивных диагностических тестов и методов лечения, когда в полость матки и плодный мешок вводятся инструменты (фетоскоп) и иглы, всегда сопровождается риском повреждения пуповины и плода, что может повлечь за собой кровотечение, гибель плода, а также травму мозга из-за острой анемии и развитие неврологических заболеваний у ребенка в будущем.
Незначительное повреждение пуповины иглой чаще всего к плохому исходу не приведет, и в большинстве случаев такой травмы защитные силы плода стараются «залатать» место повреждения. Следы таких проколов пуповины и плаценты в виде рубцов и старых гематом (скопления крови) можно увидеть после родов. Также околоплодные воды могут иметь окраску вина (чаще смеси вина и воды) из-за распада эритроцитов после кровотечения.
Травма пуповины может наблюдаться и в родах, когда медперсонал старается форсировать выделение плаценты и сильно тянет за пуповину. Обычно разрыв пуповины в таких случаях для новорожденного не опасен, так как чаще всего пуповина уже перевязана.
Травма пуповины наблюдается и при патологическом прикреплении пуповины из-за нехватки защитного слоя желеобразного студня. Но в целом, спонтанная травма пуповины – это чрезвычайно редкое явление. Чаще всего повреждение пуповины все же связано с инвазивными процедурами.
Выпадение пуповины
Выпадение или пролапс пуповины характеризуется появлением сосудов пуповины в родовом канале впереди прилежащей части плода и нередко возникает при преждевременном разрыве плодных оболочек, при искусственном разрыве плодных оболочек с форсированной потерей околоплодных вод, тазовом предлежании, патологическом прикреплении пуповины (vasa previa), при длинной пуповине и реже в других случаях.
Пролапс пуповины – это всегда ЧП в акушерстве, потому что сопровождается высоким риском ее повреждения и острого массивного кровотечения, а поэтому гибели плода. Попытки ввести пуповину в полость матки, то есть удалить ее из родовых путей, могут закончиться повреждением пуповины. Поэтому чаще всего проводят срочное кесарево сечение.
Несмотря на разные причины и механизмы развития, разные патологические состояния пуповины часто встречаются в комбинации друг с другом, поэтому могут осложнять исход беременности из-за увеличения суммарного негативного эффекта на плод и беременность в целом. К счастью, частота таких аномалий очень низкая и чаще всего их наличие не сопровождается серьезными осложнениями беременности.