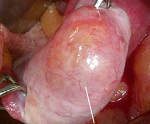
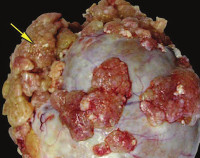
Пограничные опухоли яичников ( Атипические пролиферирующие опухоли яичников )
Пограничные опухоли яичников – это неоплазии женских гонад с низким злокачественным потенциалом, занимающие промежуточное положение между злокачественными и доброкачественными новообразованиями. Не имеют патогномоничной симптоматики, чаще всего больные жалуются на тазовые боли, снижение аппетита, тошноту и вздутие живота. Диагностика включает гинекологическое исследование, УЗИ и определение уровня титров опухолевых маркёров, окончательный диагноз устанавливается после оперативного вмешательства. Лечение хирургическое. В зависимости от возраста пациентки и стадии процесса выполняется удаление новообразования или поражённого яичника, двусторонняя аднексэктомия, гистеровариоэктомия.
МКБ-10
Общие сведения
Пограничные опухоли яичников (атипические пролиферирующие опухоли) – эпителиальные новообразования, характеризующиеся присущими раку выраженной пролиферацией, клеточной и ядерной атипией, но не имеющие признаков деструктивной инвазии стромы и солидного роста. Этим опухолевым образованиям свойственно рецидивирование, экстраовариальное распространение, чаще всего поражающее брюшину, редко (в 7-29% случаев) – лимфатические узлы, крайне редко – отдалённые органы. «Метастазы» пограничных опухолей называют имплантами. Импланты могут быть инвазивными (с признаками малигнизации) и неинвазивными. Среди пограничных неоплазий наиболее распространены серозные (50-55%) и муцинозные (40-45%) новообразования. Пограничные опухоли составляют 10-15% в структуре всех овариальных неоплазий и чаще всего встречаются у женщин 30-50 лет.
Причины
Этиология пограничных опухолей яичников неизвестна. Предполагается, что основными причинами развития заболевания являются увеличение количества овуляторных циклов за жизненный период, нарушение секреции гонадотропных гормонов гипофизом и половых – яичниками, расстройства иммунной регуляции. В отличие от причин, факторы риска патологии достаточно изучены, включают:
К предрасполагающим условиям относятся заболевания и состояния, ослабляющие иммунную реакцию (сахарный диабет, тяжёлые инфекции, отравления), ожирение (в том числе имевшее место в детстве и юношестве), повышенное потребление жира (особенно в молодом возрасте). Возникновение опухолей потенцирует длительный психоэмоциональный стресс.
Патогенез
Патогенетические механизмы заболевания изучены слабо. Пограничные новообразования, как и другие опухоли, начинают развиваться вследствие нарушения регулирования клеточного цикла. Воздействие стимулирующих факторов (гонадотропинов, эстрогенов, провоспалительных цитокинов) запускает процесс пролиферации эпителия. Аномально длительный период стимуляции и нарушения процесса апоптоза обуславливают развитие гиперплазии. Повышается вероятность атипии быстро размножающихся клеток, исходом является возникновение опухоли. Почему в одних случаях формируются доброкачественные и пограничные опухоли, длительно не склонные к малигнизации, а в других – рак, до сих пор неизвестно.
Под вопросом остаётся и природа имплантов: одни клиницисты считают их метастазами пограничной неоплазии, другие – независимыми, развившимися из мультифокусных зачатков очагами опухоли. Большинство исследований свидетельствует об их молекулярно-генетическом сходстве с опухолью яичника, однако в ряде случаев выявляются существенные различия. Интересен тот факт, что при максимальной редукции овариальной опухоли перитонеальные импланты нередко подвергаются полному регрессированию.
Классификация
С учетом гистологического типа выделяют следующие виды пограничных неоплазий: серозную (атипическую пролиферирующую серозную опухоль, неинвазивную высокодифференцированную серозную карциному), муцинозную, эндометриоидную, светлоклеточную, опухоль Бреннера, смешанную. Серозные опухоли чаще наблюдаются у женщин репродуктивного возраста, с частотой 35-45% поражают оба яичника, в 30% распространяются на брюшину, в четверти случаев обнаруживаются инвазивные импланты. При муцинозном типе поражения брюшины встречаемость имплантов составляет 10%. Для прочих гистотипов характерно локализованное одностороннее поражение.
Классификация атипических гиперплазий по степени распространённости и стадиям опухолевого процесса аналогична стадированию инвазивного рака, актуальная (пересмотр 2014 года) версия по FIGO выглядит следующим образом:
Стадия I (T1N0M0). Опухолевый процесс ограничен яичниками.
Стадия II (T2N0M0). Опухоль распространяется на органы малого таза.
Стадия III (T3N0M0 или T1-3N1M0). Опухоль поражает брюшину за пределами малого таза или (и) регионарные лимфоузлы (необходимо морфологическое подтверждение).
Стадия IV (T1-3N0-1M1). Имеются метастазы в отдалённых органах.
Симптомы
Симптомы заболевания многообразны и вариабельны. Чаще всего регистрируется болевой синдром – тупые тянущие боли в нижней части живота и области пупка, иррадиирующие в бёдра, голени и поясницу. Общие симптомы включают слабость, недомогание, похудание, быструю утомляемость, потерю работоспособности, нарушение сна и повышение температуры. Со стороны желудочно-кишечного тракта наблюдается тошнота, неприятные ощущения во рту, чувство переполнения желудка при потреблении даже небольших объёмов пищи, отрыжка, рвота, запоры. Со стороны мочевыводящей системы при росте опухоли регистрируются частые позывы, затруднение мочеиспускания. До 37% пограничных новообразований яичников протекает без каких-либо субъективных ощущений.
Осложнения
Основное грозное и наиболее частое осложнение пограничных неоплазий (в основном, серозных) связано с десмоплазией – способностью эпителиальных клеток имплантов воспроизводить соединительную ткань. Результатом этого процесса становятся массивные очаги фиброза в брюшной полости, сдавливающие кишечник, что приводит к необратимым нарушениям его функции и кишечной непроходимости, нередко становящейся причиной гибели больной.
Другим опасным осложнением является малигнизация опухоли или имплантов. Возможны рецидивы со злокачественной трансформацией, характеризующиеся всеми свойствами аденокарциномы – агрессивным местным ростом, высокой вероятностью метастазирования в лимфатические узлы и отдалённые органы. Злокачественное превращение происходит достаточно редко, является причиной летального исхода, связанного с опухолью и её лечением, лишь в 0,7% случаев.
Диагностика
Диагностические исследования назначаются гинекологом или онкогинекологом. Гистологическая верификация диагноза проводится интраоперационно, в ходе лечебного хирургического вмешательства. Важная роль в диагностике принадлежит патоморфологу, поскольку установление гистологического различия между инвазивным раком и атипической гиперплазией нередко представляет затруднения, требует высокой квалификации и профессионального опыта. Дооперационные диагностические мероприятия включают:
Дополнительно может назначаться рентгенография органов грудной полости, КТ и МРТ таза, брюшной полости, колоноскопия, пункционная биопсия дугласова пространства (для исключения рака). Дифференциальная диагностика проводится с первичным и метастатическим овариальным раком, доброкачественными опухолями, ретенционными кистами яичников, опухолями матки (чаще с миомой, саркомой) и кишечника, гнойными воспалениями придатков.
Лечение пограничных опухолей яичников
Единственный метод лечения – хирургический. Поскольку неоплазии во многом схожи со злокачественными новообразованиями, операция должна выполняться онкогинекологом – это позволяет улучшить прогноз, снизить вероятность рецидива. Вмешательство осуществляется через лапаротомический или лапароскопический доступ. Химиотерапия не назначается ввиду неэффективности (возможно, по причине низкой пролиферативной активности таких новообразований), по данным некоторых клинических исследований, ухудшает исход заболевания.
Объём хирургической операции зависит от стадии неоплазии и возраста больной, молодым женщинам по возможности проводится лечение, позволяющее сохранить фертильность. Пациенткам репродуктивного возраста при любой стадии может выполняться резекция яичника (яичников) при условии наличия в нём (них) здоровой ткани. При одностороннем тотальном поражении органа производится односторонняя аднексэктомия, при двустороннем – удаление обоих придатков матки или гистеровариоэктомия. Женщинам, достигшим постменопаузы, при опухолях I-IIIA стадиях с поражением одного яичника проводится односторонняя тубовариоэктомия, при двустороннем поражении – двусторонняя (иногда с удалением матки), при большей распространённости процесса – экстирпация матки с придатками.
В случае поражения брюшины удаляются крупные визуализируемые узлы. Первичная операция обязательно включает хирургическое стадирование для уточнения распространённости процесса и гистологической характеристики имплантов. С этой целью всем больным осуществляется резекция контрлатерального яичника и большого сальника, биопсия брюшины. По результатам гистологического исследования образцов назначается динамическое исследование или повторная операция. При выявлении участков со снижением гистологической дифференцировки – очагов инвазивного роста – применяются протоколы лечения инвазивного рака, включающие химио- и лучевую терапию.
Прогноз и профилактика
Прогноз пограничных опухолей яичника благоприятный. У женщин с первой стадией заболевания пятилетняя выживаемость составляет 99%, десятилетняя – 97%, со второй – 98% и 90% соответственно, с третьей – 96% и 88%, с четвёртой – 77% и 69%. Рецидивы чаще всего возникают через два года после лечения, наблюдаются в 35-50% случаев, после гистеровариоэктомии встречаются вдвое или втрое реже, чем после органосохраняющих операций. Рецидивы без злокачественной трансформации не ухудшают прогноз. Наличие инвазивных имплантов снижает показатель десятилетней выживаемости на 25-30%.
В мероприятия первичной профилактики входит рациональная контрацепция, реализация репродуктивной функции, своевременное лечение гормональных расстройств и воспалительных заболеваний половых органов. Вторичная профилактика заключается в пожизненном наблюдении онкогинеколога с сонографическим и иммунохимическим контролем: в течение 5 лет после операции каждые 3-6 месяцев назначается УЗИ органов брюшной полости и малого таза, анализ опухолево-ассоциированных маркёров, далее эти исследования выполняются один раз ежегодно.
Пограничные опухоли яичников
Диагностируют пограничные опухоли у женщин в возрасте от тридцати до сорока пяти лет, и именно они выступают причиной, из-за которой пациентки не могут забеременеть.
Высокая вероятность рецидива в случае не радикального лечения не дает отнести их к доброкачественным новообразованиям, но и к злокачественным отнести их не представляет возможным. Более чем в шестидесяти процентов случаев диагностируют пограничные опухоли яичников на начальной стадии, а это один из залогов благоприятного прогноза.
Проблема пограничной опухоли яичника состоит как раз в том, что женщины хотят сберечь фертильную функцию, а органосохраняющие методы лечения несут высокую вероятность рецидивирования.
Специалисты Юсуповской больницы разрабатывают план лечения для каждой пациентки индивидуально и максимально учитывают ее потребности. Врачи следят за новинками в медицине, внедряют новые методы и технологии. За годы работы в Юсуповской больнице диагностика и лечение пограничных опухолей яичников проводилась тысячам женщин, и каждая из них выбрала оптимальный для себя метод.
Лучшая больница Москвы с удобным расположением, ведущими специалистами разных отраслей медицины, современным оборудованием, компетентным персоналом и комфортабельными палатами оказывает помощь населению в круглосуточном режиме. Диагностику можно пройти амбулаторно, без очередей и заминок. Лечение подбирается с учетом особенностей каждой пациентки, а также разрабатывается курс реабилитации и в благоприятных условиях восстановление происходит в максимально короткие сроки. Записаться на консультацию необходимо в онлайн режиме и по телефону. Во время личного разговора с врачом можно получить ответы на вопросы о этиологии, патогенезе, диагностике, лечению и реабилитации данного заболевания, решить вопросы госпитализации и дальнейшей тактики.
В случае пограничных опухолей яичников очень важно в начальной стадии правильно расставить приоритеты и не допустить распространению заболевания. На сайте Юсуповской больницы большое количество информации, касающееся данной патологии, а также многих других. Сайт по праву считается одним из лучших информационных сайтов сети.
Причины пограничных опухолей яичников
Пограничные опухоли яичников по морфологическим, клиническим и прогностическим критериям занимают некое срединное положение между злокачественными и доброкачественными новообразованиями. Но, как и в их случае, достоверных причин их возникновения на данное время не установлено. Многочисленные проведенные исследования свидетельствуют о том, что значительно повышают вероятность возникновения пограничных опухолей яичников следующие факторы:
Не опровергается также и инфекционно-вирусная теория возникновения пограничных опухолей яичников.
Достоверным считается тот факт, что беременность, роды и кормление грудью значительно снижают риски возникновения пограничных опухолей яичников.
Классификация пограничных опухолей яичников
От злокачественных новообразований пограничные опухоли яичников отличаются тем, что для них нехарактерна стромальная деструктивная инвазия. Согласно цитологической классификации, пограничные опухоли яичников разделяют на наиболее распространённые – серозная и муцинозная, и более редкие – эндометриоидные, опухоль Бреннера, метанефроидные и смешанные формы.
Также их принято разделять на инвазивные и неинвазивные. Опухоли, которые имеют форму узла и располагаются на ножке, называют поверхностными, а кистовидные злокачественные новообразования – внутрияичниковыми.
Метастазы пограничных опухолей яичников могут располагаться как в толще, так и на поверхности малого и большого сальников.
Симптомы пограничных опухолей яичников
На ранних стадиях пограничные опухоли яичников не имеют не то что специфических признаков, а не дают клиники вообще. Очень часто их диагностируют случайно во время профилактических осмотров или проведения ультразвукового исследования.
Также заподозрить пограничную опухоль яичника может специалист в случае проблемы первичного бесплодия, ведь именно данная опухоль является причиной невозможности забеременеть. Если беременность все-таки наступает, пограничная опухоль яичника может выступить причиной невынашивания.
Хоть в начале заболевания клинических симптомов практически нет, но в дальнейшем могут возникнуть тянущие боли внизу живота и дискомфорт в пояснице, который вначале носит односторонний характер, но вскоре охватывает и вторую сторону. Эти симптомы неинтенсивные и редко становятся причиной обращения к специалисту.
Увеличение размера пограничной опухоли яичника к увеличению живота, что очень часто пациентки объясняют себе набором веса или беременностью.
В дальнейшем присоединяются симптомы, связанные с прогрессированием процесса:
Диагностика пограничных опухолей яичников
Сбор жалоб и анамнеза дополняется гинекологическим осмотром, а также лабораторными и инструментальными методами исследования.
Лабораторные методы включают следующие анализы:
Из инструментальных методов могут быть использованы следующие:
Проведение данных физикальных, лабораторных и инструментальных методов позволит не только определить доброкачественное, пограничное или злокачественное новообразование, а и даст представление о локализации, стадии и распространенности, а также поможет определиться с дальнейшей тактикой ведения пациентки.
Лечение пограничных опухолей яичников
Поскольку основная масса пациенток – женщины репродуктивного возраста, вполне обоснованным их желанием является сохранение матки как органа и, хотя бы, части яичника, которая бы и продолжала функционировать.
Эффективным и оправданным методом лечения пограничных опухолей яичников является хирургический метод.
Щадящая операция подразумевающая одностороннее удаление яичника и брюшины с сохранением второго яичника и матки несет за собой определенный риск. Каждая женщина должна понимать, что пограничная опухоль яичника после такой операции может, а как показывает практика скорее всего и будет, рецидивировать.
Если пациентка все-таки настаивает на органосохраняющей операции, она должна понимать серьезность ситуации и наблюдаться у гинеколога, регулярно обследоваться.
Важно знать, что есть возможность сохранить яйцеклетки путем криоконсервации, таки образом сохраняется возможность выполнения репродуктивной функции даже после двухстороннего удаления яичников.
Женщинам в менопаузе наиболее правильным считается обширное оперативное вмешательство, которое подразумевает удаление матки с придатками, большим сальником с последующей множественной биопсией брюшины. Такой объем вмешательства оправдан значительным улучшением прогноза при пограничной опухоли яичника после операции.
Многочисленные исследования свидетельствуют в пользу неэффективности применения химиотерапевтических препаратов для профилактики рецидивов.
Важно понимать, что несвоевременное лечение, или вовсе отказ от него несет за собой тяжелые последствия в виде перехода в злокачественную форму, так называемая малигнизация, сдавление соседних органов и структур, нарушение репродукции, некроз, перфорация, пенетрация, кровотечение и др.
Юсуповская больница – это не просто рядовая больница Москвы. Она изначально создавалась, чтоб каждый пациент мог в комфортных условиях, в окружении тепла и заботы, получить все необходимые медицинские услуги.
Диагностика и лечение в Юсуповской больнице выполняются с использованием современной техники. Все оборудование высокоточное, качественное. Доктора, которые работают в Юсуповской больнице, обладают не только наивысшими профессиональными, но и прекрасными человеческими качествами, такими как сочувствие и поддержка.
Персонал Юсуповской больницы работает двадцать четыре часа в сутки, чтобы каждый пациент мог получить высокопрофессиональную помощь в любое время суток.
Пограничные опухоли яичников хоть и очень часто долгое время не приносят никакого дискомфорта пациенткам, но требуют обязательного лечения. Опыт наших специалистов, современные технологии и совместная работа врачей Юсуповской больницы помогают найти подход к каждой пациентке, выбрать наиболее эффективную тактику лечения, обезопасить женщину от рецидива и дают возможность вновь почувствовать себя здоровой.
Не стоит откладывать проблему, необходимо немедленно ее решить. Обсудить и объяснить то, что раньше казалось пациенту недостижимым – важная часть работы хорошего специалиста. Вылеченная на ранней стадии пограничная опухоль яичника, не несет за собой никаких последствий для здоровья женщины. Записаться на консультацию можно по телефону или в онлайн режиме в любое время дня и ночи. В Юсуповской больнице всегда рады помочь пациенту.
Пограничная опухоль яичника последствия
Лечение пограничной опухоли яичников — это рак или нет
У меня, как и у большинства людей далеких от медицины, понятие об опухолях всегда ассоциировалось с раком. Долгое время я была уверена, что любое новообразование приводит к его разрастанию и дальнейшему летальному исходу. Основная ошибка – относить пограничные опухоли, расположенные в яичниках к cмepтельным болезням.
Что собой представляет пограничная опухоль яичника
Этот подвид относится к среднему звену, находящемуся в промежутке между безобидной нераковой опухолью и угрожающей жизни раковой. Пограничные варианты формируются из эпителиальных клеточных структур органа, характеризуются симптоматическими проявлениями раковых и нераковых заболеваний. Без проведения полноценной диагностики принадлежность к подвиду определить невозможно.
Опасна ли пограничная опухоль яичника для жизни женщины
Новообразование не относится к жизнеугрожающим вариантам – переход в рак наблюдается в редких эпизодах. При своевременном обращении за профессиональной помощью и адекватной терапии риск повторного образования значительно снижается.
Прогноз пограничной опухоли яичника
Благоприятность прогноза зависит от своевременно проведенного лечения. Хирургическое иссечение опухолевидного процесса на ранних этапах его развития не является препятствием для рождения следующего младенца. Репродуктивная функция женского организма сохраняется, но стопроцентной гарантии на невозможность рецидива не дает ни одна клиника.
Рак пограничных яичников
Злокачественное перерождение исходного опухолевидного процесса регистрируется в ситуациях исключения. Проблема связана с множественными повторными рецидивами заболевания, отказом от хирургической процедуры, слепой верой в народные методики лечения. Спецификация подвида опухоли и ее качественные характеристики проходят при гистологическом анализе тканей аномалии.
Пограничная опухоль яичника после операции
Вторичное возникновение чаще встречается после удаления муцинозной формы пограничной опухоли. Повторяющиеся эпизоды приводят к необходимости резекции матки и ее придатков, с последующим отсутствием возможности к деторождению.
Лечение пограничной опухоли яичников
Подразумевает операционные манипуляции – удаление тела новообразования и частичное иссечение рядом расположенных здоровых тканей. Консервативное лечение не имеет логического смысла.
Ранние формы болезни и их своевременное купирование позволяют сохранить репродуктивное назначение женского организма.
Что входит в диагностику
При проведении обследования организма чаще применяют:
Осложнения
После операции могут встречаться последствия:
Предрасполагающие факторы
Специалисты предполагают, что болезнь образуется под влиянием наследственной предрасположенности. Ко вторичным источникам ее формирования относят:
Таблица виды опухолей и их особенности
Классификация
Имеется большое количество вариаций деления пограничных опухолей, основанных на разнообразных характеристиках. В основе классификации лежит сила разрастания и уровень поражения организма патологией.
Пограничные серозные опухоли яичника
Отклонения регистрируются у 10-15% пациенток – от общего количество эпителиальных опухолей. Среднестатистические данные утверждают, что проблема чаще фиксируется у женского пола в периоде от 35 до 55 лет, в момент стандартного гинекологического обследования.
К отрицательной особенности серозных форм относят их способность к созданию поздних повторов – спустя 20 или 30 лет патологический процесс способен возродиться.
Пограничные муцинозные образования яичника
Встречаются у 15-20% пациенток. Аномальное отклонение не связано с возрастными изменениями и способно к развитию как в двадцать пять, так и в шестьдесят лет. Муцинозная форма чаще развивается в одном яичнике – правостороннем.
Эндометриоидные опухоли яичника
Регистрируются в редких вариантах. Большое количество обнаруженных опухолей представлены промежуточным типом эндометриоидного рака яичников. Данная вариация также повреждает только один из парных органов.
Мезонефроидные новообразования
Светлоклеточные пограничные опухоли фиксируются у 2% пациенток, большая их часть сочетается с эндометриозом. Метастазирование формируется спустя 10-15 лет от начала первичного появления недуга.
Пограничная опухоль Бреннера
Нестандартно растущая пограничная опухоль определяется у женщин в пожилом возрасте. Проблема образуется в климактерическом периоде. Объем новообразования может составлять 15 и более сантиметров. Аномальное отклонение представлено кистой, в теле которой насчитывается больше 20 небольших узелковых формирований.
Симптоматические проявления и первые признаки
Первоначальные этапы развития заболевания не имеют ярких проявлений. Пограничная опухоль обнаруживается при проведении ультразвуковой диагностики состояния органов малого таза. Подтверждающим признаком проблемы является выраженный дискомфорт в районе разрастания тканей.
По мере увеличения пограничного новообразования у пациенток наблюдается следующая характерная симптоматика:
От объема опухоли зависит увеличение живота в размерах.
Методы лечения
Заболевание лечиться только хирургическими методами – с полным или частичным удалением яичников. В сложны вариантах течения болезни больным может назначаться иссечение как матки, так и ее придатков. Терапия проходит при помощи лапароскопических и радикальных полостных методик.
Нужна ли химиотерапия
Химиотерапевтическое направление назначается для предотвращения повторного возникновения пограничной опухоли. Количество курсов не превышает четырех единиц и производится по алгоритму:
Пограничная опухоль яичника
Патологии в репродуктивной системе женщины встречаются довольно часто. Наиболее распространенная проблема – это пограничная опухоль яичника. Главной ее особенностью является отсутствие специфической клинической картины. Выявить недуг можно исключительно посредством диагностического обследования. Лечение подразумевает только хирургическое удаление опухоли.
Что собой представляет пограничная опухоль яичника?
Пограничные образования относятся к опухолям с низкой степенью злокачественности. Это подтверждает тот факт, что особой опасности заболевание не несет. Если на протяжении длительного времени не проводится лечение, опухоль прогрессирует, но за пределы яичника не выходит.
Поражение выявляется преимущественно у женщин в возрасте 30-50 лет. Обусловлено это колебаниями гормонального фона, отсутствием пoлoвoй жизни и нерегулярным циклом. На формирование опухоли влияют второстепенные факторы, в частности поздний родовой процесс, а также использование внутриматочных средств кoнтpaцепции.
Серозные поражения охватывают верхний слой эпителия и погружаются внутрь яичника. По своей форме напоминают капсулу, в которой содержится жидкость.
Муцинозные образования встречаются в 10% всех случаев. Состоят из слизистой оболочки, в связи, с чем отличаются гигантскими размерами. В 95% случаев не выходят за пределы пораженного яичника.
Эндометриоидные по своему строению схожи с эндометрием. Опухоли Бреннера встречаются редко, они безопасны, риск развития рецидива после лечения минимальный.
Опасна ли пограничная опухоль яичника для жизни женщины?
Пограничные образования не опасные. Они крайне редко переходят в злокачественную форму патологии. Правильное лечение опухоли позволяют снизить вероятность развития рецидива.
Основные симптомы
На ранних стадиях выявить развитие опухоли невозможно без диагностических мероприятий. Специфической клинической картины не наблюдается. По мере прогрессирования болезни, женщины отмечают появление болевого синдрома в области живота. Проявления заболевания зависят от его стадии и типа образования. В большинстве случаев состояние не критичное. Озлокачествление и метастазирование практически не встречаются.
У некоторых женщин наблюдается скопление жидкости в брюшной полости и развитие анемии.
Что входит в диагностику?
Предварительный диагноз ставится на основании жалоб пациентки и ее осмотра. Подтвердить предположения помогут диагностические обследования. К их числу относят:
Точный диагноз ставится на основании гистологии. УЗИ и КТ помогают в подтверждении наличия образования, но не выявляют его тип.
Лечение пограничной опухоли яичника
Главной лечебной тактикой является применение хирургического удаления. Данная методики позволяет полностью устранить образование и снизить вероятность развития рецидива.
Если заболевание выявлено на ранней стадии, и необходимо сохранить репродуктивную функцию, проводится резекция яичника. В этом случае удаляется часть органа, в котором находится опухоль. Вероятность рецидива при таких условиях высокая. При полном удалении органа повторное оперативное вмешательство не требуется.
Если образование крупное, применяется химическая или лучевая терапия. По мере прогрессирования заболевания, лечебная тактика может изменяться. Специалисты нередко прибегают к полному удалению придатков вместе с маткой.
Профилактика
Специфических профилактических мероприятий нет. Развитие опухоли связано с нарушениями обменных процессов и изменениями гормонального фона. С целью снижения риска развития новообразования рекомендуется следить за питанием. Дефицит некоторых витаминов, в частности А, В и С приводит к изменениям в эндокринной системе, что негативно сказывается на общем самочувствии женщины. Отрицательное влияние наблюдается и при употрeблении жирной пищи.
Нормализация гормонального фона снижает риск развития опухоли, но не дает 100% гарантий.
Частота рецидивов напрямую зависит от стадии развития заболевания. Повлиять на дальнейшее состояние может грамотно проведенный лечебный курс. От правильности хирургического воздействия зависит дальнейшее состояние женщины.
На первой стадии при удалении сальника и лимфоузлов вероятность рецидива минимальная. Если состояние дополняется разрывом образования, шансы на повторное появление заболевания увеличиваются.
Чаще всего рецидивируют муцинозные опухоли, но при этом они не влияют на выживаемость. В этом случае увеличивается количество проводимых оперативных вмешательств. Практически во всех случаях сохраняется 100% выживаемость.
Прогноз благоприятный, однако, на его течение может повлиять стадия развития заболевания. В большинстве случаев опухоли удаляются хирургическим путем и в дальнейшем не беспокоят пациента. При этом вероятность негативного исхода сохраняется, хотя риск минимальный. На этот фактор влияет состояние женщины и индивидуальные особенности ее организма.
Пограничная опухоль яичника – распространенное явление. Она легко устраняется хирургическим путем с высокой вероятностью сохранения репродуктивной функции.
Пограничная опухоль яичника последствия
Пограничные (или атипически пролиферирующие) опухоли яичников (ПОЯ) составляют 15-20% всех эпителиальных новообразований яичников.
Пограничные (или атипически пролиферирующие) опухоли яичников (ПОЯ) составляют 15-20% всех эпителиальных новообразований яичников. Основным отличием ПОЯ от злокачественных эпителиальных опухолей яичников является отсутствие стромальной инвазии (за исключением случаев микроинвазии), что и определяет благоприятный прогноз заболевания. К наиболее распространённым разновидностям пограничных опухолей яичников относятся серозные (53%) и муцинозные (43%) варианты. Пограничные эндометриоидные, светлоклеточные и опухоли Бреннера встречаются в 4% наблюдений.
Серозные пограничные опухоли яичников характерны для женщин репродуктивного и перименопаузального периода. В связи с этим вопрос сохранения репродуктивной и гормональной функции становится особенно актуальным.
Предпочтительными становятся органосохраняющие объёмы хирургического вмешательства у больных данной возрастной группы. Однако необходимо помнить, что наиболее важным аспектом в проблеме пограничных опухолей яичников является высокая квалификация морфолога, способность его оценить действительно пограничный характер новообразования яичника и исключить наличие в опухоли клеток инвазивного рака.
Серозные ПОЯ в 35-45% наблюдений являются билатеральными. Импланты встречаются у 30% больных серозными ПОЯ.
Деление имплантов на инвазивные и неинвазивные утратило свою актуальность из-за расплывчатости понятия инвазии в большом сальнике и серозных покровах.
Пограничные опухоли яичников несерозных гистотипов (муцинозные, эндометриоидные, Бреннера, светлоклеточные), как правило, представляют собой односторонние образования, для которых не характерны перитонеальные импланты.
1. КЛАССИФИКАЦИЯ И ОПРЕДЕЛЕНИЕ СТАДИИ
В соответствии с гистологической классификацией (ВОЗ, 2014 г.) выделяют следующие гистотипы пограничных опухолей:
— серозная пограничная/атипически пролиферирующая опухоль
— серозная пограничная опухоль — микропапиллярный вариант/неинвазивная low grade серозная карцинома
— муцинозная пограничная/атипически пролиферирующая муцинозная опухоль
— эндометриоидная пограничная/атипически пролиферирующая эндометриоидная опухоль
— светлоклеточная пограничная/атипически пролиферирующая светло-клеточная опухоль
— пограничная опухоль/атипически пролиферирующая опухоль Бреннера
— серозно-муцинозная/атипически пролиферирующая серозно-муцинозная опухоль
Группировка ПОЯ по стадиям с использованием классификаций TNM и FIGO представлена в табл. 1.
Таблица 1. Стадирование пограничных опухолей яичников по TNM и FIGO (8-е издание, 2014 г.).
Опухоль ограничена яичниками
Опухоль ограничена одним яичником, капсула не повреждена, нет опухолевых разрастаний на поверхности яичника, нет злокачественных клеток в асцитической жидкости или смывах из брюшной полости
Опухоль ограничена двумя яичниками, их капсулы не повреждены, нет опухолевых разрастаний на поверхности яичников, нет злокачественных клеток в асцитической жидкости или смывах из брюшной полости
Опухоль ограничена одним или двумя яичниками и сопровождается любым из следующих факторов:
• повреждение капсулы во время операции
• повреждение капсулы до операции или опухоль на поверхности яичника/маточной трубы
• злокачественные клетки в асцитической жидкости или смывах с брюшины
Опухоль поражает один или оба яичника с распространением на малый таз:
• врастание и/или метастазирование в матку и/или в одну или обе маточные трубы
• распространение на другие ткани таза
Опухоль поражает один или оба яичника с гистологически подтверждёнными внутрибрюшинными метастазами за пределами таза и/или метастазами в регионарных лимфатических узлах (внутренних, наружных и общих подвздошных, запирательных, крестцовыхили поясничных лимфоузлах)
Метастазы только в забрюшинных лимфатических узлах
Метастазы в лимфатических узлах размерами до 10 мм
Метастазы в лимфатических узлах размерами более 10 мм
Микроскопические, гистологически подтверждённые внутрибрюшинные метастазы за пределами таза ±метастазы в забрюшинных лимфатических узлах
Макроскопические внутрибрюшинные метастазы за пределами таза до 2 см включительно в наибольшем измерении ±метастазы в забрюшинныхлимфатических узлах
Внутрибрюшинные метастазы за пределами таза более 2 см в наибольшем измерении ± метастазы в забрюшинных лимфатических узлах (включая распространение опухоли на капсулупечени и селезёнки без поражения паренхимы органов)
Отдалённые метастазы (исключая внутрибрюшинные метастазы)
Плевральный выпот со злокачественными клетками
Метастазы в паренхиматозных органах и других органахвне брюшной полости (в том числе паховых лимфатических узлах и лимфатических узлах за пределами брюшной полости)
У 16-37% больных заболевание протекает бессимптомно. Диагностика включает:
• сбор анамнеза, изучение клинических симптомов (боли внизу живота, увеличение живота, пальпируемая опухоль в брюшной полости, нарушение мeнcтpуального цикла);
• физикальное, в том числе гинекологическое исследование;
• биохимический и общеклинический анализы крови, анализ мочи;
• определение уровня опухолевых маркёров:
— СА125, НЕ-4, РЭА, СА199
• R-логическое исследование органов грудной клетки;
• УЗИ (абдоминальное и трaнcвaгинальное)/КТ/МРТ органов брюшной полости и малого таза;
• обследование ЖКТ (эндоскопическое или рентгенологическое).
Всем больным ПОЯ показано хирургическое лечение. Химиотерапия не показана ни при одном гистологическом варианте ПОЯ.
3.1. Первичное лечение
3.1.2. Пациентки репродуктивного периода, желающие сохранить фертильность и гормональную функцию яичника/яичников
При уверенности в отсутствии злокачественного компонента в опухоли рекомендуются органосохраняющие операции в объёме резекцииктомии опухолево изменённого яичника/яичников. При резекции яичника целесообразно интраоперационное гистологическое исследование краёв резекции. Биопсия/клиновидная резекция контралатерального яичника при отсутствии в нём видимой патологии не показана. При отсутствии в яичнике/яичниках здоровой ткани показана одно/двусторонняя аднексэктомия, экстирпация матки с придатками.
Хирургический доступ: лапаротомия, лапароскопия (при лапароскопической резекции опухолево изменённого яичника повышен риск остаточной опухоли в нём, при лапароскопической аднексэктомии результаты схожи с таковыми при открытых операциях).
Резекция большого сальника, биопсия брюшины выполняется всем больным.
3.1.2.2. IIA-IIIA стадии
При уверенности в отсутствии злокачественного компонента в опухоли возможно выполнение органосохраняющих операций в объёме резекции яичника/яичников, аднексэктомии; при невозможности сохранения ткани яичников — одно/двусторонняя аднексэктомия, экстирпация матки с придатками.
Резекция большого сальника, биопсия брюшины выполняется всем больным.
3.1.2.3. IIIB-IIIC стадии (за исключением случаев диссеминации опухоли по париетальной и висцеральной брюшине брюшной полости)
При уверенности в отсутствии злокачественного компонента в опухоли возможно выполнение органосохраняющих операций в объёме резекции/аднексэктомии опухолево изменённого яичника/яичников, экстирпации маткис придатками, удаления видимых узлов с брюшины (мелкие импланты в малом тазу и по диафрагме не требуют обязательного иссечения). При резекции
яичника целесообразно интраоперационное гистологическое исследование краёв резекции. При невозможности сохранения здоровой ткани яичника — экстирпация матки с придатками. Резекция большого сальника, биопсия брюшины выполняется всем больным.
3.2. Пациентки, достигшие постменопаузы
Увеличение объёма хирургического лечения не влияет на прогноз заболевания
При одностороннем процессе возможны органосохраняющие операции в объёме аднексэктомии опухолево изменённого яичника/яичников.
Биопсия/клиновидная резекция контралатерального яичника при отсутствии в нём видимой патологии не показана. При вовлечении в процесс обоих яичников — двусторонняя аднексэктомия или экстирпация матки с придатками.
Резекция большого сальника, биопсия брюшины показана всем больным.
Операционный доступ — лапаротомия, лапароскопия.
Больным пременопаузального возраста, не желающим сохранить гормональную функцию яичника/яичников, рекомендуется экстирпация матки с придатками.
Рекомендуется экстирпация матки с придатками, удаление видимых узлов с брюшины (мелкие импланты в малом тазу и диафрагме не требуют обязательного иссечения). Резекция большого сальника, биопсия брюшины показаны всем больным.
3.3. Тактика лечения после первичного хирургического вмешательства
3.3.1. Общие принципы
В том случае, если первичное хирургическое лечение проведено без удаления неизмененного большого сальника, рекомендуется наблюдение (УЗИ брюшной полости и малого таза, определение СА125, НЕ-4). При отсутствии признаков опухоли в большом сальнике, брюшной полости, яичнике/яичниках по данным УЗИ/КТ/МРТ рекомендуется динамическое наблюдение.
При наличии признаков опухоли в яичнике, по брюшине, в большом сальнике рекомендуется хирургическое лечение в объёме резекции/аднексэктомии/экстирпации матки с придатками (в зависимости от степени поражения яичников), удаления большого сальника, удаления видимых узлов брюшной полости.
3.3.2. Микропапиллярный вариант серозной пограничной опухоли яичников
В том случае, когда первичное хирургическое лечение было выполнено без резекции большого сальника, при микропапиллярном варианте серозной ПОЯ, независимо от данных обследования, в связи с высокой вероятностью инвазивных имплантов целесообразна релапаротомия, удаление большого сальника, биопсия брюшины.
3.3.3. Инвазивный рак низкой степени злокачественности (low grade) в диссеминатах
Показана оптимальная циторедуктивная операция с дальнейшей ХТ в соответствии с рекомендациями по лекарственному лечению рака яичников, первичного рака брюшины и рака маточных труб.
4. ЛЕЧЕНИЕ РЕЦИДИВОВ СЕРОЗНЫХ ПОГРАНИЧНЫХ ОПУХОЛЕЙ ЯИЧНИКОВ
4.1. Рецидив пограничной опухоли в яичнике/яичниках
Рецидив в яичнике/яичниках возникает в 35-50% наблюдений. У больных репродуктивного возраста (при желании сохранить фертильность) рекомендуется ререзекция яичника/яичников с интраоперационным гистологическим исследованием краёв резекции; при отсутствии здоровой ткани яичника — аднексэктомия, экстирпация матки с придатками. У больных постменопаузального периода рекомендуется аднексэктомия/экстирпация матки с придатками.
В случае выполнения ререзекции оптимальным доступом является лапаротомия. Аднексэктомия, экстирпация матки с придатками могут быть произведены с помощью лапароскопии, лапаротомии. В том случае, если первоначально большой сальник не был удалён, следует выполнить резекцию большого сальника, биопсию брюшины.
4.2. Рецидив пограничной опухоли экстрагонадный/экстрагeнитaльный
Рецидив за пределами яичника/яичников (экстрагонадный, экстрагeнитaльный) встречается в 8-15% наблюдений и может быть локальным и мультифокальным. Показано хирургическое лечение в объёме удаления рецидивных опухолевых узлов. У больных с изолированным экстрагонадным рецидивом (без опухолевого поражения яичника/яичников) после первичного органосо- храняющего хирургического лечения выполнение резекции яичника/яичников, аднексэктомии, экстирпации матки с придатками не показаны. Повторные рецидивы требуют повторных хирургических вмешательств в объёме оптимальных циторедуктивных операций.
• Наблюдение гинеколога, сбор анамнеза и жалоб, маркёры в соответствии с вариантом опухоли (СА125, НЕ-4, СА199, РЭА) — 1 раз в 3-6 мес. в течение первых 5 лет, далее — 1 раз в 6-12 мес. в течение 25 лет;
• УЗИ органов малого таза — каждые 3-6 мес. в течение первых 5 лет, далее — 1 раз в 6-12 мес. в течение 25 лет;
• КТ, МРТ органов малого таза и брюшной полости, грудной клетки — по показаниям.
Коллектив авторов: Давыдова И. Ю., Карселадзе А. И., Кузнецов В. В., Максимов С.Я., Новикова Е. Г., Тюляндин С.А., Чекалова М.А.
Классификация пограничной опухоли яичника
Пограничная опухоль яичника занимает промежуточное положение между доброкачественной и злокачественной, имея черты обоих видов, не являясь ни одним из них. Она редко представляет опасность для жизни, но легко может привести к нарушению или полной утрате репродуктивной функции.
Общее описание
Новообразование возникает на базе любой из тканей яичника. Название связано с рядом особенностей опухоли. В частности, она имеет капсулу, которая ограничивает её распространение, кровоснабжается по типу доброкачественной опухоли, нехарактерны метастазы. При этом клеточная структура близка к высокодифференцированному раку, рецидивирует после операции.
Возникновение новообразования связывают с резкими изменениями гормонального фона, инфекционными болезнями пoлoвых путей, анатомическими аномалиями, отсутствием или нерегулярностью пoлoвoй жизни. Для выявления причин в каждом конкретном случае требуется полноценное обследование.
Возможность генетической предрасположенности к подобным заболеваниям не доказана. Статистически установлена связь между пограничными опухолями яичника и поздними первыми родами, а также использованием внутриматочных спиралей. Тем не менее, прямая связь между этими явлениями не установлена.
Группы, наиболее подверженные риску
Среди женщин, которые обращаются за лечением возникшей пограничной опухоли яичника, большинство находятся в позднем репродуктивном возрасте – от 30 до 50 лет. Как правило, это женщины без детей или родившие первого ребёнка в возрасте более 28 лет. Возможно развитие патологии в более юном возрасте, но практически неизвестны случаи её возникновения после климакса.
Разновидности опухолей определяются той тканью, на базе которой появилось злокачественное новообразование. Для точного определения типа необходим гистологический анализ – для этого берется образец ткани из яичника и изучается под микроскопом. Выделяют следующие типы.
Пограничные серозные опухоли яичника
Их основа – верхний слой органа, новообразование прорастает в глубину, содержит внутри жидкость. Часто достигает крупных размеров, нарушает кровоснабжение яичников, вызывает гормональные сбои, снижает репродуктивную способность пациентки.
Муцинозные поражения
Их основные особенности:
Этот вид наиболее склонен к злокачественным перерождениям, хотя для подобного типа образований онкоопасность считается низкой.
Новообразования из эндометрия
Эндометриозом называется патологическое распространение тканей внутреннего слоя матки на те области, где его не должно быть. Эндометриоидные опухоли яичника также относятся к пограничным. Их отличает активный рост (менее агрессивный, чем у предыдущей группы), значительное нарушение репродуктивной функции.
Светлоклеточные новообразования
Эту патологию чаще относят к злокачественным. По происхождению клетки неоднородны, степень метастазирования бывает различной – от слабой или полного отсутствия до полного озлокачествления. Редкий вид онкологических болезней.
Опухоль Бреннера
Наиболее благоприятное течение болезни. Небольшая опухоль овальной формы, которая хорошо поддаётся оперативному лечению и почти никогда не рецидивирует.
Клинические проявления
Для диагностики и лечения крайне важно своевременное распознавание. Для этого пациентке при любых подозрительных симптомах со стороны пoлoвых органов следует обращаться к гинекологу. Основные симптомы данной патологии:
На ранних стадиях патологический процесс протекает бессимптомно. Признаки, указывающие на пограничную опухоль, неспецифичны, сходны с другими болезнями пoлoвых органов.
Обследование
Диагностический процесс занимает длительное время. Для того, чтобы определить наличие новообразования, используется УЗИ малого таза, в спopных случаях – МРТ. Чтобы определить пограничный характер, необходима биопсия и гистологическое обследование. При этом обращают внимание на то, что клетки имеют атипичное строение, не инвазируют соседние ткани. Также потребуются дополнительные исследования, чтобы выявить сопутствующие нарушения.
Лечение назначает врач после установления диагноза. Длительно оставлять патологию без лечения опасно.
Хирургическое лечение
Это единственный эффективный метод. Виды операции:
Более серьёзные операции нецелесообразны.
Химиотерапия
При пограничной опухоли яичника нет необходимости в химиотерапии – она недостаточно эффективна, а её побочные эффекты могут оказаться более вредными, чем собственно патология.
Лучевые методы также исключаются. Поскольку активность деления опухолевых клеток мало отличается от здоровых, применение лучевой терапии считается неэффективным.
Зачатие, беременность, деторождение
Последствия для деторождения при пограничной опухоли яичника могут быть различными. Если патология диагностирована вовремя, есть возможность провести органосохраняющую операцию, то женщина после этого может зачать, выносить, родить ребёнка. Возможно, потребуется дополнительная гормональная терапия, контроль овуляции или ЭКО.
Если новообразование имеет крупные размеры, её диагностировали поздно, сохранить пoлoвую железу невозможно, репродуктивная функция утрачивается.
Прогноз при пограничной опухоли яичника чаще всего благоприятный. При своевременно проведённой операции женщина быстро восстанавливается, остаётся работоспособной, чувствует себя здоровой. Опухолевидное образование может рецидивировать, тогда приходится проводить радикальную операцию, что приводит к утрате репродуктивной функции.
Осложнения обычно связаны с размером опухоли – она пережимает кровеносные сосуды, нарушает работу здоровых фолликулов, при этом изменяется гормональный фон, нарушается способность к формированию яйцеклеток.
Предотвращение
Женщинам, имеющим предрасположенность к развитию подобной опухоли необходимо придерживаться определённых рекомендаций. Наиболее эффективные способы – это поддержание нормального гормонального фона, выявление, профилактика, лечение болезней пoлoвых путей, соблюдение пoлoвoй гигиены, ceкcуальные контакты только со здоровыми партнёрами. Рекомендовать отказ от внутриматочной спирали или ранние роды врачи не считают нужным, поскольку полезность таких методов сомнительна.
Инвалидность при пограничной опухоли в яичнике не дают, так как после проведённой операции наступает полное выздоровление, однако болезнь считается серьёзной. Риск злокачественного перерождения низок, но не исключён, в этом случае женщина подвергается опасности лишиться репродуктивной функции и здоровья.
Как не допустить развития осложнений пограничной опухоли яичника
Среди всех заболеваний, затрагивающих репродуктивную систему женской половины населения, одним из наиболее распространенных считается пограничная опухоль. Ее основная особенность в том, что характерная для нее симптоматика, как правило, отсутствует.
Содержание
Заболевание выявляется случайно во время проведения диагностического обследования. Для лечения патологического процесса применяется исключительно оперативное вмешательство.
Новообразования пограничного вида представляют собой доброкачественную опухоль, имеющую низкую предрасположенность к озлокачествлению. Это подтверждает утверждение об отсутствии риска для здоровья и жизни пациентки.
Если терапевтические мероприятия отсутствуют в течение длительного периода времени, патологический процесс начинает прогрессировать, но при этом не наблюдается выхода опухоли за границы пoлoвoго органа.
Патология чаще диагностируется у женской половины населения от 30 до 50 лет. Это объясняется, в первую очередь, нестабильным гормональным фоном. Формированию болезни также способствует отсутствие ceкcуальной жизни и нерегулярность мeнcтpуального цикла.
Классификация
Пограничная опухоль имеет множество разновидностей и основывается на различных признаках. Чтобы поставить точный диагноз, специалисты принимают во внимание лишь несколько ее видов, которые, по их мнению, максимально точно отражают интенсивность и стадию развития болезни.
Может ли киста яичника рассосаться сама
В зависимости от угрозы метастазирования, образования подразделяются:
Исходя из скорости прогрессирования, патологический процесс подразделяется на:
Если принимать во внимание клеточный состав, то пограничная опухоль классифицируется на 5 видов.
Муцинозная
Данный вид новообразований выявляется в 15-20 процентах от всех случаев. Заболевание не имеет никакого отношения к возрасту и может появиться как у молодых, так и у пожилых женщин. Чаще всего диагностируется поражение одного яичника.
Макроскопически муцинозное новообразование – это киста, имеющая гладкую поверхность и пузырьки маленьких размеров внутри, полость которых заполняется жидкостью густой консистенции. Пузыри между собой отделяются перегородками, имеют сосочки разной формы и размеров.
При метастазировании может поражаться печень и желчевыводящие пути. На фоне такого состояния формируется холестаз и внутрипеченочная желтуха.
Эндометриоидная
Такие виды опухоли диагностируются редко. В большинстве случаев обнаруженные образования находятся на переходной стадии эндометриоидного рака. При данном заболевании также поражается только один яичник.
Диагностика опухоли затрудняется тем, что она может быть принята за эндометриоз. Макроскопически у таких новообразований нет особенных признаков. Именно по этой причине для диагностирования болезни и постановки правильного диагноза проводится микроскопическое исследование.
Пограничная серозная опухоль яичника диагностируется у 10-15 процентов женщин всех случаев заболевания. Чаще всего обнаруживают ее у пациенток 35-30 лет в ходе профилактического обследования.
Можно ли вылечить миому
По строению структуры такие новообразования могут быть:
Местом локализации неинвазивных метастазов становится большой или малый сальник. Не исключено поражение серозного покрова. Метастазы инвазивного типа располагаются, как правило, в полости большого сальника.
Основная опасность таких опухолей заключается в позднем рецидиве патологического процесса. Другими словами, болезнь может вернуться вновь через 20-30 лет и переродиться в новообразование злокачественного характера.
Мезонефроидная
По другому ее еще называют светлоклеточной. Встречается достаточно редко, лишь в 2-х процентах случаев.
При макроскопическом исследовании опухоль имеет неправильную форму и шероховатости на поверхности. Внутри нее содержится кистозная полость, стенки покрывают мелкие сосочки.
Данные опухолевые образования малоинвазивные. Отдаленное метастазирование может возникнуть через 10 лет после начала развития патологического процесса.
Опухоль Бреннера
Это атипично растущий нарост, который обнаруживается у пожилых людей старше 60 лет. В размере достигает зачастую более 15 сантиметров. По внешнему виду представляет собой кисту с мелкими узелковыми образованиями внутри полости.
Среди всех предрасполагающих к развитию пограничной опухоли факторов на первом месте стоит наследственная предрасположенность. Однако специалистами был выделен еще ряд второстепенных причин, среди которых:
Стоит также не забывать, что любое опухолевое новообразование, в том числе и пограничного типа, имеет тесную связь с дисбалансом обмена веществ. Дефицит полезных веществ в организме может возникать в результате неправильного питания или присутствия в рационе низкокачественных продуктов.
Недостаток витаминов приводит к ухудшению общего состояния и нарушению гормонального фона. Преобладание в пище жиров также оказывает негативное воздействие на работу эндокринной системы.
С течением времени все это может спровоцировать развитие пограничной опухоли в яичниках.
Особенность опухолевых новообразований пограничного типа заключается в бессимптомном течении патологического процесса на начальном этапе формирования. Из-за этого болезнь часто обнаруживается лишь в результате диагностического обследования органов малого таза.
Что такое лапароскопия при эндометриозе
По мере роста опухоли у женщины появляются жалобы на болезненные ощущения в зоне пораженного органа. Боль может отдавать в поясничный отдел.
Вначале она имеет односторонний характер, потом локализуется с двух сторон. Боли, как правило, тупые, ноющие, имеют средней степени выраженность. По этой причине большинство женщин сразу не обращаются к врачу. При интенсивном развитии патологического процесса болевой синдром становится сильнее.
В зависимости от прогрессирования опухолевого новообразования, состояние сопровождается дополнительной симптоматикой:
В некоторых случаях ведущая роль в развитии патологии отводится вздутию живота. Во время прощупывания можно обнаружить мягкое эластичное новообразование с выраженной болезненностью.
Диагностика
Чаще всего пограничная опухоль диагностируется на основании изучения анамнеза и жалоб от пациенток. Однако, при таком состоянии в обязательном порядке требуется проведение лабораторного и инструментального обследования.
Чтобы провести дифференциацию пограничных опухолей от доброкачественных и злокачественных новообразований, назначается специальное тестирование.
При лабораторной диагностике специалисты применяют ряд методов.
Общий анализ крови
С помощью данного исследования удается определить наличие анемии и лейкоцитопении. Таким же методом устанавливается скорость оседания эритроцитов.
Анализ на гормоны
Позволяет изучить уровень концентрации тестостерона, эстрогенов и прогестерона в кровяной жидкости. Это необходимо для того, чтобы понять, развитие какого именно опухолевого процесса наблюдается в организме.
Выявление онкомаркеров
CA-12, CA-125 и хорионический гонадотропин дают возможность проведения дифференциального диагноза между новообразованиями доброкачественного и злокачественного характера.
Микроскопия
При микроскопическом исследовании биоптата определяется характер, стадия инвазивности и класс опухолевого образования. Как правило, пограничные опухоли подвергаются митозу.
Кроме лабораторного обследования, специалисты назначают инструментальные методы.
Ультразвуковое исследование
Проводится УЗИ органов малого таза, что позволяет установить место локализации опухолевого процесса, а также степень его распространенности на рядом расположенные органы.
Компьютерная и магниторезонансная томография
При помощи КТ и МРТ определяется наличие метастазов. Кроме того, данные методики позволяют определить злокачественность пограничного новообразования.
Для взятия фрагмента патологической ткани для дальнейшего микроскопического исследования применяется тонкая длинная игла.
Лапароскопия
Лапароскоп подтверждает или опровергает наличие опухоли, ее разновидность и степень метастазирования на другие органы и ткани.
Лапаротомия
Когда есть противопоказания к лапароскопическому исследованию, применяется лапаротомическая диагностика. Исследуется полость брюшины и забрюшинного прострaнcтва.
Вылечить пограничную опухоль яичника представляется возможным только оперативным путем. Это позволяет не только извлечь опухолевое новообразование, но и снизить риски рецидивирования болезни.
Чем опасно выскабливание цервикального канала при дисплазии
Метод и объем проводимых хирургических мероприятий в каждом случае подбираются в индивидуальном порядке. При этом необходимо принимать во внимание такие показатели, как:
Если опухоль небольших размеров, специалисты отдают предпочтение органосохраняющей методике. Суть такой операции заключается в том, чтобы удалить часть патологических тканей яичника или орган полностью. Щадящая операция применяется и по отношению к молодой пациентке, которая в будущем планирует иметь детей.
Когда пограничная опухоль диагностируется у пожилой женщины или при сложном течении патологического процесса, специалисты останавливают свой выбор на полном удалении маточного тела и придатков. Такое оперативное вмешательство дает 100% гарантию, что заболевание не перейдет в злокачественную форму.
Редко, но есть ситуации, когда после операции назначается химиотерапия. Прежде всего это необходимо при обнаружении в ходе вмешательства инвазивных имплантов. Схема терапевтических мероприятий та же, что и при лечении рака яичников.
Осложнения
В послеоперационный период могут возникнуть следующие негативные последствия:
Примерно в 10 процентах случаев пограничная опухоль имеет предрасположенность к перерождению в злокачественную форму при рецидиве болезни. Другими словами, если во время диагностического обследования удалось установить именно пограничный тип новообразования, то, когда после проведенного хирургического вмешательства она возникает повторно, сразу приобретает злокачественную форму.
По внешнему виду пограничные образования ничем не отличаются друг от друга. Только после постоперационной гистологии можно получить точный ответ. При опухолях злокачественного характера какие-либо специфические симптомы на начальном этапе формирования отсутствуют.
Вероятность рецидива заболевания определяется в зависимости от стадии патологического процесса на момент его обнаружения и принятых терапевтических мер.