Боль в суставах. Лечение боли в суставах
Боль в суставах. Лечение боли в суставах
Боль в суставах может быть незначительной по интенсивности или же сильной и изнурительной. В течение жизни до 85 % взрослого населения, так или иначе, испытывали болевые ощущения в суставах. Причиной появления болей в суставах могут быть сотни заболеваний, при которых повреждение суставов может быть как первичным, так и вторичным (за счет интоксикации продуктами метаболизма).
Чаще всего сопровождаются болями в суставах следующие заболевания:
В статистическом отношении наибольшее внимание заслуживают 4 заболевания с наличием артралгий (болей в суставах).
Остеоартрит
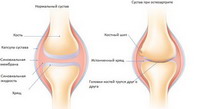
Ревматоидный артрит
Бурсит
Подагра
При подагрическом поражении суставов обычно наблюдаются приступообразные эпизоды с болью, тугоподвижностью, воспалением и покраснением в суставах. Причина этого кроется в избыточной выработке мочевой кислоты, которая не полностью утилизируется почками и откладывается в виде кристаллов в суставах, что и приводит к воспалению. Как правило, это заболевание развивается после 50 лет. Поэтому, необходимо помнить, что с возрастом выделительная функция почек может снижаться, что и может привести к подагре. Обычно при подагре поражаются стопы, но при отсустсвии лечения могут быть вовлечены и другие суставы.
Системная красная волчанка
Фибромиалгия
Остеопороз
Заболевание, характеризующееся уменьшением плотности костной ткани за счет превалирования процессов катаболизма над анаболизмом в костных структурах. В основном болеют женщины постклимактерического возраста. Боли в суставах связаны с измененими, происходящими в костной ткани.
Мифы и факты
Миф N1
Все боли в суставах связаны с артритами. Хотя существует не менее 50 видов артритов, но воспаление и боли в суставах не означает наличие артрита. Боль в области суставов может быть связана с повреждением мягких тканей или синовиальных оболочек (бурсит). Поэтому для постановки диагноза необходима консультация врача.
Миф N2
Щелканье суставами вызывает артрит. Насколько известно щелчок при вытяжении сустава связан лишь с вакуумным эффектом и не более того.
Миф N3
Миф N4
Нельзя остановить процесс разрушения суставов при артрите. Современные препараты (НПВС, стероиды, антиревматические) позволяют уменьшить воспаление, снять боль и, таким образом, тормозят деструктивные процессы в суставе. При отказе пациентов от лечения суставов отмечались необратимые, выраженные изменения в суставах, причем, иногда, за очень короткий промежуток времени (3-6 месяцев). Поэтому, лучше прислушаться к советам врача – это поможет сохранить качество жизни.
Факт N1
Пациенты с артритами метеочувствительны. Они плохо переносят влажную погоду и хорошо себя чувствуют в сухую ясную погоду. Связано это с чувствительностью этих пациентов к атмосферному давлению.
Факт N2
Диета может быть фактором профилактики артрита. И, да и нет. При повышении веса возрастает риск появления остеоартрита, особенно страдают тазобедренный сустав и коленные. Но при других формах артрита эффективность диеты не столь очевидна.
Артриты
Артриты характеризуются болью, скованностью и отечностью в суставах, также и уменьшением объема движения в них. Существуют различные формы артритов в т.ч. вторичных (подагра, СКВ, фибромиалгия). Артриты можно разбить на три группы:
Диагностика артритов
Как только появляются симптомы артрита, а именно боли в суставах, необходимо обратиться к врачу. Для диагностирования может потребоваться ряд диагностических тестов:
Для диагностики могут быть использованы не все тесты, но лишь комбинация, позволяющая максимально точно поставить диагноз. При позитивных результатах анализов может потребоваться консультация врача- ревматолога.
Учитывая, что артриты разные, для диагностики потребуется разный объем исследований и разное время. К примеру, постановка диагноза остеоартрита не вызывает трудностей, в то время как для диагностирования ревматоидного артрита необходима визуализация и анализы крови и только совокупность обследований позволяет поставить такой диагноз (аналогично сборке пазла). При других поражениях суставов, возможно, требуются дополнительные методы исследования. Например, псориатический артрит, как осложнение заболевания под названием псориаз или реактивный артрит, сопровождающий инфекционные заболевания. В некоторых случаях, основное заболевание доминирует в клинической картине и мешает диагностики артритов. Например, при ревматической полимиалгии или при болезни Бехтерева ( анкилозирующий спондилит).
Лечение артритов
Претерпело большие изменения за последнее время. В один промежуток времени лечение артритов заключалось в назначении аспирина, тепловых процедур и иммобилизации поврежденных суставов с помощью различных ортопедических ортезов. Оказалось, что иммобилизация, для якобы снятия болей, больше приносит вреда, чем пользы. В настоящее время суставам дают меньше времени на отдых и постоянная подвижность в них залог сохранения его функций. Современное лечение остеоартрита состоит в комбинации упражнений, физиотерапии, медикаментов, внутрисуставных инъекций и снижения веса. Отмечается очевидная связь избыточного веса с поражением крупных суставов (коленных, тазобедренных). И снижение веса очень благотворно действует в этих случаях.
В лечении ревматоидного артрита отмечен тоже прогресс. В середине 20 века был впервые применен преднизолон и первые результаты лечения были очень обнадеживающими. Но оказалось, что побочных действий у стероидов не меньше, чем терапевтических. Определенные надежды связывают с недавно открытыми селективными иммунодепрессантами Адалимумаб (Хумира) и другими. Время покажет их эффективность.
Медикаментозное лечение
В настоящее время существует целая группа препаратов: аспирин, индометацин, ибупрофен, напроксен, ингибиторы ЦОГ-2 (целебрекс), стероиды, траматодол, метотрексат, пеницилламин, различные кремы и гели, хондроитинсульфат.
Все медикаменты обладают в той или иной степени рядом побочных действий и их назначение, дозировка и длительность являются исключительной прерогативой врача.
Физиотерапия. Современные физиотерапевтические методики помогают в ряде случаев уменьшить отечность в суставе, увеличить подвижность, снизить болевые ощущения. Но иногда даже длительные курсы физиопроцедур не дают эффекта.
Физические упражнения
Пациенты с болями в суставах стараются избегать физических упражнений, дабы их не травмировать. И, казалось бы, такие виды активности, как длительная ходьба, велоэргометрия или занятия на тредмиле являются уделом только здоровых людей. Но разумные нагрузки с постепенным увеличением объема выполненных упражнений очень благотворно воздействуют на больных с артритом. Наряду с медикаментами и ортезами, физические упражнения помогают улучшить следующие параметры: снизить скованность в суставе и боль, увеличит эластичность мышц и связок сустава, улучшить кровоснабжение хрящевой ткани, улучшить общее самочувствие (сон, настроение), снизить вес.
Естественно, не каждое упражнение подходит пациентам с артритом. И даже подобранное упражнение работает не всегда. Упражнения при артритах- это разновидность различных гимнастик( йога, ци-гун) и физической активности ( плаванье, ходьба, езда на велосипеде). В зависимости от наличия болевого синдрома интенсивность нагрузок может меняться, но не прекращаться.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Современный подход к терапии боли при остеоартрозе
Представлены современные подходы к терапии пациентов с остеоартрозом, предусматривающие применение нестероидных противовоспалительных препаратов, имеющих различные формы — инъекционные и пероральные, а также медленнодействующих симптоматических препаратов
Up-to-date approaches to therapy of patients with osteoarthritis are presented that presuppose application of different type non-steroidal anti-inflammatory drugs by injection or per os as well as slow-acting symptomatic preparations.
Остеоартроз (ОА) является наиболее распространенным хроническим заболеванием опорно-двигательного аппарата в популяции. В России только по обращению в лечебные учреждения зарегистрировано более 4 млн больных ОА [1]. От начала болезни до обращения к врачу проходит значительный период времени, что, в первую очередь, обусловлено медленным развитием болезни, стадийности болезни [2, 3].
ОА преимущественно поражает нагрузочные диартрозные суставы — коленные, тазобедренные, однако и суставы кистей, преимущественно дистальные, вовлечены в патологический процесс. При ОА поражаются все ткани сустава, но в большей степени хрящевая пластина и субхондральная кость.
Среди факторов, влияющих на прогрессирование ОА, выделяют: возраст старше 45 лет, женский пол, наследственность, постменопаузу, предшествующую травматизацию сустава. Ряд факторов, имеющих отрицательное воздействие на хрящ, могут быть устранены самим пациентом: снижение массы тела, повышение физической нагрузки, уменьшение нагрузки на проблемные суставы, дозированное ношение груза. Обучению пациентов уделяется большое внимание в школах для больных ОА.
По мере изучения патогенеза болезни, внедрения новых методов диагностики стало ясно, что это заболевание характеризуется хроническим воспалением, при котором в патологический процесс вовлечены все компоненты сустава, включая синовиальную оболочку, хрящ, суставную капсулу, связки, сухожилия, субхондральную кость.
Хрящевая ткань не васкуляризирована, и ее питание и оксигенация происходит за счет хондроцитов — клеток, ответственных за сохранение экстрацеллюлярного матрикса. На ранней стадии кластеры хондроцитов образуются в поврежденной области и там повышается уровень ростовых факторов, что способствует регенерации ткани. Со временем повышается синтез тканеповреждающих протеиназ (металлопротеиназ 1, 3, 9, 13 и аггреканаз), стимулирующих апоптозную гибель хондроцитов, что приводит к образованию матрикса, не способного противостоять нормальному механическому стрессу. Эти изменения протекают асимптомно, т. к. хрящ не имеет нервных окончаний. Клинические симптомы ОА начинают проявляться при вовлечении в процесс иннервируемых тканей, что является одной из причин поздней диагностики ОА [4].
Ключевым фактором в патофизиологии ОА является синовит, для диагностики которого используют инструментальные методы — ультразвуковое исследование (УЗИ) сустава, магнитно-резонансная томография (МРТ), а также гистологическое исследование биопсийного материала синовия. Синовит является предиктором повреждения хряща. Синовиальные макрофаги продуцируют катаболические и провоспалительные медиаторы, результатом чего является нарушение баланса репарации и деградации хряща с преобладанием последней. Все больше данных в литературе, свидетельствующих о том, что изначально процесс начинается в результате хронического воспаления в синовиальной оболочке, субхондральной кости и связочном аппарате [5]. Воспаление в этих структурах приводит к развитию синовита, остита, энтезитов, что подтверждается результатами МРТ. Исход воспаления завершается формированием остеофитов и деструкцией суставной поверхности. Первым симптомом, заставляющим пациента обратиться к врачу, является боль, усиливающаяся при ходьбе, спуске по лестнице и так называемая «стартовая» боль, возникающая после длительного сидения или отдыха.
Европейской антиревматической лигой (European League Against Rheumatism, EULAR) и Международным обществом по изучению ОА (The Osteoarthritis Research Society International, OARSI) разработаны рекомендации по лечению ОА, котoрые включают нефармакологические, фармакологические и хирургические методы лечения [6].
Учитывая тот факт, что больные с ОА имеют достаточно большое число сопутствующих заболеваний, требующих приема гипотензивных, сахароснижающих препаратов и других, при выборе схемы лечения этого заболевания необходимо учитывать совместимость лекарственных средств, безопасность проводимой терапии.
Лечение ОА до настоящего времени остается сложной проблемой, основанной на комплексном индивидуальном выборе тактики лечения, в зависимости от локализации и распространенности ОА, выраженности клинических проявлений, деструкции сустава, функциональной активности пациента, наличия у него сопутствующих заболеваний.
Основной целью лечения ОА является уменьшение или купирование боли, улучшение функции сустава, улучшение качества жизни пациентов. Это достигается, в первую очередь, назначением быстродействующих симптоматических препаратов, к каковым относятся парацетамол и нестероидные противовоспалительные препараты (НПВП). Однако при длительном приеме парацетамола и в высоких суточных дозах он проявляет гепато- и нефротоксичность. НПВП широко применяются в ревматологии благодаря их анальгетическому и особенно противовоспалительному действию. При выборе НПВП у пожилых больных, а это большинство больных с ОА, необходимо учитывать особенности фармакодинамики препарата, его совместимость с препаратами для лечения сопутствующих заболеваний, безопасность в плане возникновения нежелательных явлений, а также влияние на хрящ.
Боль при ОА чаще всего носит хронический характер, но при нарушении конгруэнтности суставных поверхностей могут возникать и острые боли. Поэтому для больных ОА желательно использовать НПВП, имеющие различные формы — инъекционные для купирования острой боли и пероральные — для хронической боли. Одним из таких препаратов является лорноксикам [7].
Фармакокинетические исследования свидетельствуют о том, что при пероральном и парентеральном введении препарата его абсорбция быстрая, дозозависимая. Связывание с белками плазмы (в основном с альбумином) составляет 97–99%. Исследование концентрации препарата в плазме и синовиальной жидкости показало, что его максимум в синовиальной жидкости наступает через 4 часа, составляя 50% от концентрации в плазме, в которой отмечено 2 пика — через 30 мин и через 4 часа. Препарат короткоживущий, период его полувыведения около 4 часов, следовательно, нет опасности накопления его в организме. Важен тот факт, что не отмечено изменений фармакокинетики у лиц пожилого возраста. Следует учитывать, что лорноксикам, как и другие НПВП, взаимодействует с другими препаратами: снижает концентрацию Аспирина в плазме, эффект эналаприла, фуросемида, повышает антидиабетический эффект сахароснижающих препаратов. Не выявлено повышения печеночных ферментов при лечении лорноксикамом [8]. Безопасность препарата подтверждена и на основании метаанализа клинических исследований [9].
Еще одно преимущество лорноксикама выявлено при внутривенном введении у больных с болями в нижней части спины, показавшее повышение уровня эндогенных морфинов (динорфина и В-эндорфина), что свидетельствует о его анальгетическом эффекте через ЦНС [11].
Эффективность лорноксикама при ОА показана в ряде исследований. Так, мультицентровое рандомизированное двойное слепое плацебо-контролируемое лечение различными дозами (6, 8, 12 мг) больных с артрозом коленных и тазобедренных суставов показало преимущество дозы 12 мг по индексу Лекена. Лабораторные показатели не выявили токсичности препарата, были отмечены незначительные нежелательные явления со стороны желудочно-кишечного тракта (ЖКТ) [12]. В другом исследовании 135 больных ОА получали более высокую дозу препарата — 12 мг или 16 мг в день в течение 12 недель в сравнении с 150 мг диклофенака, причем 85 из них лечение лорноксикамом продолжили в течение 40 недель, что позволило оценить не только положительный клинический эффект, но и безопасность препарата. Хороший и отличный анальгетический эффект получен у 80% и 89% больных при хорошей переносимости препарата [13].
Наши данные, основанные на лечении 25 больных с гонартрозом и коксартрозом в течение 4 недель лорноксикамом в дозе 16 мг/день, показали достоверное улучшение по выраженности боли, утренней скованности, индексу Ричи, снижению С-реактивного белка. Эффект как улучшение и значительное улучшение отметили 24 пациента. Не выявлено повышения печеночных ферментов, отрицательного влияния на функцию почек. Частота нежелательных явлений со стороны ЖКТ слабой выраженности была у 20% больных [14]. Выраженный анальгетический эффект 8 мг лорноксикама получен у 75% из 30 пациентов ОА с вторичным синовитом и выраженностью боли более 60 мм по ВАШ. Уже на 7-й день 60% больных отметили улучшение по выраженности боли в покое и при движении (до 30–40 мм по ВАШ) с купированием признаков воспаления. Отмены препарата не было [15].
Интересны данные по лечению артроза дугоотростчатых суставов позвоночника у 24 пациентов. Препарат вводили в дозе 8 мг на 20 мл 0,5% раствора Новокаина паравертебрально, создавая вокруг дугоотростчатого сустава большую концентрацию. Контролем служили пациенты, получавшие ту же дозу внутривенно или внутримышечно. Уже через 15–20 мин в основной группе боль резко уменьшилась, больные смогли ходить. Острый период длился до 6 дней, в группе сравнения до 15 дней [16].
В работе W. A. Herrmann [17], в которой эффект лорноксикама сравнивали с диклофенаком или плацебо при острой боли в позвоночнике, было установлено, что после приема первой дозы лорноксикама боль достоверно уменьшалась. За 5 дней у 93% больных получен хороший/очень хороший результат.
В ревматологии и особенно в ревмаортопедии возможно внутрисуставное введение лорноксикама [18], что особенно важно для пациентов пожилого возраста, которым противопоказано внутрисуставное введение глюкокортикоидов.
В работе [19] представлены данные о положительном эффекте внутрисуставного введения лорноксикама пациентам ОА с синовитом коленного сустава. 8 мг препарата разводили 10 мл воды для инъекций, препарат вводили 1 раз в неделю, на курс 4 инъекции. К четвертой неделе лишь у 6,9% сохранялась боль, оцениваемая как «слабая», у остальных купирована боль и синовит. Аналогичные результаты получены в работе Н. А. Никитина и соавт. [20], в ходе которой трехкратно с интервалом в 72 часа внутрисуставно вводили 8 мг лорноксикама с предварительной эвакуацией синовиальной жидкости и оценкой эффекта клинически и по УЗИ сустава. После третьей инъекции только у 5 из 57 больных оставались по УЗИ признаки синовита. Очень хороший эффект получен у 70% больных, хороший — у 20% и у 10% — удовлетворительный. Нежелательных явлений не было.
Эти работы были выполнены на ограниченном числе пациентов и не могут быть рекомендательными. Требуется проведение многоцентровых исследований по единому протоколу с объективизацией результатов.
Важным вопросом для пациентов старшей возрастной группы является возникновение переломов, которые (особенно переломы в области шейки бедренной кости) приводят к обездвиженности, а нередко и летальным исходам. Этому способствует повышение риска падений из-за слабости мышц нижних конечностей, боли при движении, церебральной патологии и изменения структуры костной ткани [21].
Ранее ОА и остеопороз (ОП) считались взаимоисключающими заболеваниями. Основанием для этого служили данные, полученные при исследовании минеральной плотности костной ткани (МПКТ), которая, как правило, была повышена у женщин с рентгенологически подтвержденным кокс- и гонартрозом, артрозом суставов кисти. А вот снижения риска переломов у пациентов с ОА и увеличенной МПКТ выявлено не было. Результаты проспективных исследований показали, что у больных ОА не снижается риск внепозвоночных переломов по сравнению с больными без ОА, а у больных с коксартрозом наблюдается двухкратное увеличение риска переломов бедренной кости. Эти результаты важны для понимания необходимости профилактики остеопоретических переломов не только у пациентов со сниженной, но и нормальной или «повышенной» МПКТ. Среди факторов, играющих роль в предрасположенности к ОА и ОП, есть общие: женский пол, пожилой возраст, семейная агрегация, дефицит эстрогенов, дефицит витамина D и др. По данным исследований гормональная заместительная терапия эстрогенами приводит не только к замедлению развития ОП, но и снижению частоты развития кокс- и гонартроза [22].
По современным представлениям, одним из важных факторов развития ОП является дефицит витамина D, который является не только регулятором кальциевого обмена в организме, но и обладает внескелетными эффектами: повышает мышечную силу, снижает риск падений, аутоиммунных и других заболеваний. С возрастом происходит снижение его абсорбции в кишечнике и образования в коже. Дефицит витамина D приводит к вторичному гиперпаратиреозу и остеомаляции с субклиническим течением. Дефицит витамина D широко распространен в популяции и особенно выражен у людей пожилого возраста.
Имеются данные о том, что витамин D участвует не только в метаболизме костной, но и хрящевой ткани, снижая активность металлопротеиназ, стимулируя синтез протеогликана хондроцитами. У женщин пожилого возраста с низким потреблением витамина D с пищей и низким уровнем 25(ОН) в сыворотке крови отмечается трехкратное увеличение риска прогрессирования коксартроза, образования остеофитов, трехкратное увеличение частоты развития коксартроза [23]. Нормальным уровнем 25(ОН) в сыворотке крови считается 50–75 нмоль/л. Выравнивание дефицита витамина D играет важную роль не только в предупреждении развития ОП и остеопоретических переломов, но и прогрессировании ОА.
Для лиц старше 50 лет суточной нормой витамина D считается 800 МЕ, кальция — 1000–1500 мг. Суточная потребность в витамине D и кальции в более 60% случаев не покрывается пищевым рационом. Наиболее эффективным комбинированным препаратом для восполнения дефицита кальция и витамина D является Кальций-Д3 Никомед Форте, в 2 таблетках которого содержится 800 МЕ витамина Д3 и 1000 мг кальция. Имеются данные, что прием необходимой суточной дозы кальция и витамина D в виде комбинированного препарата снижает риск переломов на 17%, а риск переломов дистального отдела предплечий — на 30%. При этом снижается и риск падений [24].
Основной группой препаратов для лечения ОА являются медленнодействующие симптоматические препараты, анальгетический эффект которых отсрочен, но основан на патогенетическом структурно-модифицирующем действии: замедлении формирования эрозий, сохранении структуры хрящевой пластинки, нормализации костной структуры, что приводит к снижению необходимости эндопротезирования суставов [25, 26].
Снижение болевых ощущений у пациентов, страдающих ОА, повышает у них подвижность, возможность общения, нормализует сон, снимает депрессивные расстройства, приводит к улучшению качества жизни.
Литература
Р. М. Балабанова, доктор медицинских наук, профессор
ФГБУ НИИР им. В. А. Насоновой РАМН, Москва