Как справиться с аллергией во время беременности?
Аллергия сегодня настолько распространена, что иногда не считается заболеванием. Аллергия проявляется не только раздражением, но и гораздо более серьёзными осложнениями, и передаётся по наследству. Важно максимально обезопасить малыша ещё в утробе.
Виды аллергии
Самый распространённый вид аллергии — аллергический ринит. 40% беременных женщин сталкиваются с заложенностью носа и постоянным насморком. Иногда аллергическая реакция проявляется конъюнктивитом со слезотечением, светобоязнью и покраснением роговицы глаза. Обычно сопровождается ринитом. Важной особенностью беременности является наличие гормонального ринита. Если насморк появился только во время беременности и не проходит после привычных лекарств, скорее всего это реакция на плод. После родов заложенность пройдёт, и никакой аллергии малышу не грозит. Кожные реакции не характерны для беременности и потому требуют внимания. Возможно, желая вести здоровый образ жизни, девушка ввела в рацион сильный аллерген, например, коровье молоко.
Во время беременности имеющиеся аллергические реакции проявляются чаще, что важно учитывать. Одно из самых тяжёлых аллергических проявлений — бронхиальная астма. Также опасны отек Квинке, как побочная реакция, крапивница, а также самый серьёзный случай — анафилактический шок. Последствия таких реакций обычно тяжелы, потому необходима немедленная помощь. По статистике, у трети беременных состояние улучшается, ведь гормональный фон приходит в норму.
Появление аллергической реакции у беременных
Аллергия — это проявление повышенной чувствительности к аллергену иммунной системы. Аллергены могут быть самыми разными: пыль, запахи (точнее, вещества, которые источают этот запах), пыльца, шерсть животных, косметические компоненты. Во время беременности иммунная система работает за двоих, защищая организм и мамы, и ребёнка. Напряжённая работа порождает сбои, потому сложно предугадать, какова будет реакция на обычные вроде бы вещи вроде пыли или привычного крема для лица. Особенно важно внимательно выбирать новые средства. Популярные кремы от растяжек для улучшения кожи груди обычно выпускаются отдельно от массовых средств, потому выбирать их нужно аккуратно. Точно не стоит брать сразу большую бутыль нового лосьона. То же относится к продуктам.
Первый триместр беременности обычно самый сложный как в плане формирования плода и самочувствия матери, так и для здоровья ребёнка. Полноценная защита в виде плаценты ещё не сформирована, и аллергены попадают и к плоду через кровоток. Главная защита от аллергии — предупреждение заболевания. Не вводим новые продукты в рацион, продолжаем придерживаться обычной диеты, если она была назначена врачом.
Избавление от аллергии во время беременности
Лёгкие проявления аллергических реакций вполне можно вылечить самостоятельно, не прибегая к серьёзным лекарствам. Помогут мази, растворы и другие местные средства. Кожные реакции чаще всего безобидны, но раздражают не только кожу, но и глаза. Потому их нужно быстро лечить, дабы не портить себе настроение. Травяные мази с гипоаллергенными компонентами убирают раздражение кожи, дополнительно цинк подсушивает ее. Если аллергия проявляется насморком, то при лёгком недомогании помогают детские дозировки в сосудосуживающих средствах. Разнообразие капель, спреев ограничено только географическим выбором аптеки. А вот с популярными антигистаминными таблетками экспериментировать не стоит, это чревато: преждевременными родами, повышенным тонусом матки, токсичным отравлением плода, замедлением развития плода. И это только некоторые последствия.
Важно правильно питаться. Чаще всего аллергию вызывают курица, цитрусовые, шоколад. Хорошо помогают отвары при аллергии из следующих трав: чистотел, ромашка, календула, череда, бузина, крапива. При склонности к аллергии помогает пищевой дневник. Реакция на аллерген может быть индивидуальной, как не проявиться совсем, так и вылезти необычным образом. Возможно, во время беременности женщине захочется фиксировать события, тогда можно совместить приятное с полезным: записывать то, как изменяетесь вы и мир вокруг вас, и следить за тем, что могло вызвать аллергию.
Аллергия и беременность: мифы и реальность
Беременность для многих женщин – не только долгожданная радость, но и повод для тревоги. Информационное пространство изобилует статьями о самых разных факторах риска. Одни из которых действительно требуют внимания, тогда как другие – не более, чем миф.
«Опасность» аллергии у беременной для здоровья плода – один из распространенных поводов для беспокойства. Насколько беспокойство оправдано? Разбираемся.
Миф №1: обострение аллергии при беременности – риск «аллергизации» ребенка
Механизм развития аллергической реакции идентичен таковому при любом воспалении. Чужеродный объект – выработка антител – связывание, выведение и уничтожение антигена – выздоровление.
В случае аллергии такой «защитой» служат антитела класса Е, а чужеродным объектом – некоторые элементы окружающей среды или пищи. Вырабатываемые организмом после первой встречи с «неприятным» объектом, IgE сохраняются в крови как клетки «памяти» и молниеносно инициируют «атаку» (выброс гистамина и тому подобных веществ) при повторной встрече с аллергеном.
Однако, ввиду крупных размеров, антитела класса Е не способны проникать через плацентарный барьер, а точкой приложения гистамина и подобных ему веществ являются только «целевые» ткани аллергика (кожа, дыхательные пути и конъюнктива). Таким образом, ни IgE, ни «продукты» его деятельности не способны оказать на плод какого-то серьезного влияния.
Миф №2: беременность провоцирует обострение аллергии
Беременность известна некоторой «приглушенностью» иммунных процессов. Без относительного снижения защитных сил плод отторгался бы как чужеродный объект, но благодаря гормонам надпочечников этого не происходит.
В норме уровень кортизола у беременной остается повышенным вплоть до родов. Это ослабляет реактивность ее иммунитета, не только в отношении микроорганизмов, но и аллергенов, позволяя «отдохнуть» от неприятных симптомов аллергии.
Однако примерно у 10-30% будущих мам аллергия все же дает о себе знать. Что может быть связано с целым рядом причин, включая генетические особенности иммунного и гормонального статуса.
Миф №3: по анализу крови можно предугадать вероятную аллергию
Анализ крови на иммуноглобулин Е общий служит для подтверждения аллергенной природы уже имеющихся симптомов и не может быть маркером риска.
Надо сказать, что для подтверждения диагноза в комплексе с IgE показан общий анализ крови с лейкоцитарной формулой (внимание на эозинофилы) и эозинофильный катионный белок (при поллинозе).
Получение повышенных значений в результатах – обоснование для дальнейшего обследования, направленного либо на поиск непосредственно индивидуального аллергена, либо выявление реакции на определенную группу.
Стоит отметить, что наличие аллергии для некоторых становится «сюрпризом», поскольку в легкой форме симптомы могут ничем не отличаться от кожных заболеваний, ОРВИ и даже пищевой непереносимости. А ввиду сложной структуры некоторых аллергенов, гиперчувствительность, например, к березе, проявляется реакцией при употреблении персиков.
Таким образом, аллергия как таковая не способна нанести вреда плоду, в норме не должна появляться при беременности, спрогнозировать ее появление не представляется возможным, а выяснить уже имеющуюся реактивность может помочь простое и эффективное исследование крови.
Дать отпор аллергии под силу даже беременной женщине!
Родить здорового и крепкого малыша — желание любой беременной женщины. На протяжении всего периода вынашивания ребенка женщина старается оградить себя от стрессов, вести здоровый и по мере необходимости активный образ жизни, соблюдать указания доктора. Также ведет себя и кормящая мамочка, радеющая за здоровье своего чада. Однако аллергия при беременности — явление довольно частое и неожиданное, от которого никто не застрахован. Как уберечь себя от этой болезни, и что делать, если уже заболели?

Почему аллергия — нередкое заболевание у беременных?
Аллергия — реакция иммунной системы на, воспринимаемые в качестве «агрессоров» чужеродные вещества. Этим сбоям иммунной системы подвержены практически все беременные женщины. По утверждениям специалистов, более 30% будущих мамочек впервые испытывают на себе аллергию во время беременности. Практически все из них, ранее страдавших аллергией, чувствуют все «прелести» болезни в данный период. Медики склонны полагать, что причиной столь агрессивного поведения патологии служит сильное ослабление иммунитета у беременной женщины. Кроме того, немаловажное значение играют следующие факторы:
истощение ресурсов организма, большая часть которых направляется на формирование плода.
В любом из перечисленных случаев без внимания оставлять любые симптомы болезни нельзя. Аллергия может проявляться не только внешними признаками, в первую очередь, она сильно ослабляет состояние женщины, вызывая головные боли, бессонницу, стресс, а также различные расстройства психического типа.
Симптомы аллергии у беременных
По статистике чаще всего беременные женщины страдают от следующих симптомов болезни:
респираторного типа — чихание, кашель, слезотечение, насморк, конъюнктивит;
кожные проявления — атопический дерматит, зуд, шелушение, жжение, покраснение.
Средств от аллергии сегодня существует очень много. Лечить болезнь не просто нужно, а крайне необходимо. Однако беременной женщине за назначением правильной схемы терапии следует обратиться к врачу даже в том случае, если до беременности она использовала для лечения разные таблетки и мази. В этот сложный период они не подойдут, а в ряде случаев могут серьезно навредить ребенку.
Антигистаминные: в чем заключается вред?
Антигистаминные препараты в абсолютном большинстве категорически запрещены для приема в период беременности и кормления. Все без исключения лекарства этого вида имеют множество противопоказаний и побочных эффектов. Несмотря на то, что делятся средства по классам, начиная от первого, заканчивая третьим, различаются они лишь немногим, в основном скоростью действия, при этом побочные действия практически у всех идентичные.
В первом триместре беременности происходит закладка органов и систем плода, поэтому любое из антигистаминных категорически запрещено. Исключение составляют случаи, кода аллергическая реакция действительно угрожает жизни мамы. К примеру, сильный отек или надрывный кашель.
Во втором триместре антигистаминные принимают строго по назначению врача, когда польза от их приема для мамы реально превышает риск для ребенка. Но стоит помнить, что абсолютно безопасных препаратов данной группы просто не существует. Таблетки от аллергии при беременности несут потенциальную опасность для ребенка, поэтому самолечение в данном случае категорически недопустимо. Любой препарат следует принимать исключительно по назначению специалиста и в строго прописанных дозировках.
Для кормящих грудью мамочек антигистаминные тоже противопоказаны. Активные компоненты средств способны проникать в грудное молоко и негативно воздействовать на самочувствие и здоровье малютки.
Чем лечиться от аллергии при беременности?
Так что можно от аллергии при беременности, если антигистамины, считающиеся самыми популярными при лечении болезни, нельзя? В первую очередь стоит выяснить фактор, вызывающий столь сильное отторжение вашего организма. Исключение аллергена — первая и самая важная задача в данном случае. Если у вас аллергия на:
шерсть домашнего питомца — попросите маму присмотреть за ним во время вашей беременности;
бытовую химию — ограничьте ее использование, к примеру, вместо традиционного моющего средства пользуйтесь содой или горчицей;
любую еду — откажитесь от продуктов данной группы.
Устранив первопричину болезни, стоит задуматься о том, как вывести из организма аллергены, уже накопленные в нем и долгое время остающиеся токсичными. Нельзя позволить, чтобы они оставались внутри, потому что болезнь может затянуться.
В данном случае обратите внимание на энтеросорбент нового поколения Полисорб. Попадая в организм, он способен распознавать вредные вещества, обволакивать их, и лишать возможности действовать дальше. При этом все негативные компоненты выводятся наружу естественным путем. Таким образом, средство не только снимает симптомы, но и борется с самой причиной возникновения болезни.
Препарат разрешен к применению беременным и кормящим женщинам, детям, начиная с рождения. Активные вещества не всасываются в кровь, не оказывая негативного влияния на процесс жизнедеятельности органов и не затрагивая полезную микрофлору кишечника. В составе средства не содержится красителей, консервантов, сахара, кофеина. Вещество не имеет никакого запаха, что очень важно для будущих мамочек, страдающих токсикозом. Многочисленные лабораторные медицинские исследования подтвердили действенность препарата при аллергиях на любой раздражитель.
В инструкции Полисорба от аллергии указано, что одну ложку препарата следует разводить в стакане теплой воды и принимать три раза в сутки. Принимают средство от 10 до 14 дней в зависимости от сложности течения болезни. В период приема рекомендовано пить больше жидкости.
Профилактические мероприятия при аллергии
При появлении первых признаков аллергии следует ограничить рацион и соблюдать следующие рекомендации аллергологов:
соблюдение диеты, полностью исключающей оранжевые и красные фрукты, овощи, ягоды; желательно не употреблять в пищу мед, шоколад, орехи и полуфабрикаты;
ежедневно проводить влажную уборку жилого помещения;
каждый день гулять на свежем воздухе;
свести использование бытовой химии и косметики к минимуму;
исключить контакт с любыми домашними питомцами;
по максимуму удалить из квартиры предметы, собирающие на себе пыль — пледы, ковры, мягкие игрушки и т.д.
Чтобы избежать возобновления заболевания рекомендуется принимать Полисорб курсами 2-3 раза в год.
Почему Полисорб подойдет вам?
Рекомендован к применению людям всех возрастов.
Начинает действовать через 1-4 минуты после приема.
Не содержит консервантов, красителей и подсластителей. Нейтрален на вкус.
Мягко выводит вредное и нормализует микрофлору кишечника.
Дозировка препарата рассчитывается индивидуально в зависимости от его веса согласно инструкции.
Если у Вас возникли сложности для подсчета индивидуальной дозы препарата Полисорб, вы можете получить бесплатную консультацию по телефону: 8-800-100-19-89 или в разделе консультации.
Аллергия при беременности
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Сегодня даже бронхиальная астма не считается противопоказанием для беременности. Самое важное – постоянный контроль лечащего врача и соблюдение всех его рекомендаций, а также разумная профилактика перед наступлением беременности и во время 9 месяцев ожидания малыша. Кроме того, есть ряд препаратов, которые при необходимости применяют во втором и третьем триместрах во время беременности.
Если у женщины есть предрасположенность к аллергии, можно выделить три типа влияния беременности на аллергию:
В первом случае симптомы аллергии не усиливаются от беременности, а возникают, так же, как в обычное время от контакта с аллергенами. Если вы знаете, на что у вас аллергия, будьте очень осторожны и внимательны и избегайте контакта с аллергенами. Если вам неизвестно, на что у вас аллергия, и вы планируете беременность, обратитесь к аллергологу. Проведение специальных тестов с высокой долей вероятности поможет установить аллергены и, таким образом, предотвратить приступы аллергии. При планировании беременности учитывайте также время года – чаще всего обострения аллергии приходятся на апрель-май, время цветения большинства растений.
Второй вариант течения беременности тоже достаточно распространен. Ученые доказали, что во время беременности у женщины увеличивается выработка гормона кортизола, который обладает противоаллергическим эффектов. Поэтому у беременных женщин аллергии могут протекать в более мягкой форме, и даже проявления бронхиальной астмы и сенной лихорадки могут стать значительно слабее. После родов уровень кортизола в крови постепенно нормализуется, и проявления аллергии возобновляются. В течение последних 4 недель перед родами практически у всех женщин течение любых аллергических заболеваний значительно улучшается.
Возможен и более тяжелый вариант, когда беременность негативно влияет на аллергию. По статистике, наиболее распространенными аллергическими симптомами являются насморк и заложенность, которые возникают обычно с 12 недели беременности. Аллергический ринит, даже если раньше вы не страдали от него, может быть связан с цветением растений, домашней пылью или шерстью животных. В таком случае нужно постараться по возможности избегать контакта с аллергеном.
Другое аллергическое заболевание — бронхиальная астма — встречается у 2% беременных. Если женщина никогда не страдала от астмы, вероятность, что во время беременности она вдруг появится, очень мала. Если же бронхиальная астма есть, то ее обострения следует ждать с 24 по 36 неделю беременности. Разумеется, если у вас есть бронхиальная астма, вам необходимы регулярные консультации с аллергологом при планировании беременности и во время нее. В течение последних 4 недель перед родами течение астмы почти всегда улучшается.
Существуют ряд кожных проявлений аллергии (например, крапивница), которые часто встречаются как раз при первой беременности. Не стоит паниковать: если проявления крапивницы незначительны, они, скорее всего, пройдут самостоятельно. Если же аллергия вас беспокоит, не принимайте самостоятельно никаких мер и обратитесь к аллергологу.
Если установить аллерген не удается, врачи иногда говорят об аллергии на саму беременность. Существует предположение (хотя и спорное), что причиной обострения аллергических реакций может быть гормональный всплеск, сопровождающий беременность. По статистике, аллергия «на беременность» чаще возникает у женщин, ожидающих появления на свет сыновей. В таком случае остается только ждать, когда гормональный фон несколько нормализуется, организм привыкнет к новому положению и проявления аллергии, равно как и токсикоз, стихнут и исчезнут. Как правило, облегчение наступает на 12-14 неделе, когда формируется плацента.
Профилактика
Одним из основных способов профилактики аллергии у матери и будущего ребенка является гипоаллергенная диета. Всем беременным женщинам рекомендуется соблюдать ее, начиная с седьмого месяца. Если же будущая мама страдает аллергией, то придерживаться такой диеты ей необходимо уже с первых дней беременности.
Основной принцип этой диеты — исключение из рациона аллергенных продуктов. К ним относятся: молоко, яйца, орехи, мед, морепродукты (крабы, креветки, раки, устрицы), рыба, икра красная и черная, соя, малина, клубника, помидоры, шоколад, сыр, цитрусовые, консервированные продукты, все острое, соленое, копченое и маринованное, а также готовые соки.
Разрешаются: каши, крупы, нежирное мясо и птицу в отварном виде (телятину, индейку, цыпленка), свежие и приготовленные овощи и фрукты неяркой окраски (картофель, капуста, огурцы, кабачки, зеленые и желтые яблоки, груши и т.д.).
Совершенно недопустимо курение (как активное, так и пассивное) беременной и кормящей женщины. Чаще проветривайте помещение, ежедневно делайте влажную уборку, не реже раза в неделю пылесосьте ковры и мягкую мебель, выбивайте и просушивайте подушки. Постарайтесь на время беременности ограничить контакты с кошками и собаками, а также вывести тараканов и муравьев.
Что можете сделать Вы?
На консультацию к аллергологу следует сходить еще до наступления беременности. Врач назначит вам комплексное аллергологическое и иммунологическое обследование, даст направление на проведение аллергологических проб. Выяснив, какие именно вещества вызывают подобную реакцию организма, вы сможете оградить себя от них на время беременности.
Чтобы избавиться от аллергии, необходимо в первую очередь установить аллерген и устранить или свести к минимуму контакт с ним. Попробуйте принимать витамины, которые могут облегчить симптомы аллергии (см.статью). Соблюдайте рекомендации врача-аллерголога, не занимайтесь самолечением, ведите здоровый образ жизни – и беременность пройдет хорошо.
Лечение
Что может сделать врач?
Врач-аллерголог может с помощью специальных тестов выяснить, на что у будущей мамы аллергия, и таким образом, предотвратить обострения. Аллерголог для выявления аллергена проводит специальные обследования: кожные скарификационные тесты и, если необходимо, определяет содержания в крови IgE-антител, специфичных для определенных аллергенов.
И хотя избавиться от предрасположенности к аллергическим заболеваниям невозможно, но облегчить симптомы аллергии вполне можно. Для снятия симптомов в период беременности врач может порекомендовать антигистаминные препараты местного действия, такие как мази, гели, спреи. При необходимости аллерголог может прописать и препараты для приема внутрь, но только во время второго и третьего триместров.
Лекарственные препараты от аллергии во время беременности
При беременности следует с большой осторожностью относиться к лекарствам, в том числе и к противоаллергическим препаратам. Необходимо постоянно консультироваться с аллергологом и принимать лекарства только в том случае, если возможный риск влияния на плод не превышает полученную пользу. Все препараты строго не рекомендуется принимать в I триместре беременности, во II и III триместрах ограничения менее жесткие.
Ни один из противоаллергических препаратов не гарантирует полной безопасности для будущего ребенка. Принимать какой-либо препарат следует только по рекомендации и под контролем врача. Антигистаминный препарат тавегил при испытании на беременных крысах вызвал у детенышей пороки сердца и дефекты лап.
Применение антигистаминных препаратов в период беременности:
КЛАРИТИН – Абсолютного противопоказание на применение Кларитина при беременности нет. Применение препарата возможно в том случае, если предполагаемая польза для матери превышает потенциальный риск для плода.
Современный подход к лечению аллергических заболеваний во время беременности
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В статье представлены результаты систематического анализа данных, имеющихся в современной литературе и касающихся тактики ведения беременных с аллергическими заболеваниями. Сложности диагностики связаны с физиологическими изменениями и невозможностью проведения стандартных проб. Все диагностические процедуры, направленные на выявление аллергических заболеваний, должны быть проведены на этапе планирования беременности, что связано с повышенным риском использования кожных проб и стресс-тестов. Наиболее частыми во время беременности являются вазомоторный ринит беременных, аллергический ринит, синусит и медикаментозный вазомоторный ринит. Лечение таких заболеваний следует начинать с немедикаментозных методов (промывание солевыми растворами), затем ингаляционными препаратами кромолина натрия, глюкокортикостероидов и блокаторами Н1-гистаминовых рецепторов. Лечение атопического дерматита проводится с применением эмолентов и оральных антигистаминных средств. Дополнительное лечение включает гидрокортизон в формах для местного применения (2С). Аллергические реакции напрямую не оказывают влияния на риск развития акушерских осложнений.
Ключевые слова: аллергия, вазомоторный ринит, аллергический ринит, синусит, крапивница, дерматоз беременных, глюкокортикостероиды, блокаторы гистаминовых рецепторов.
Для цитирования: Боровкова Е.И., Боровков И.М., Королева В.И., Пащенко А.А. Современный подход к лечению аллергических заболеваний во время беременности. РМЖ. Мать и дитя. 2020;3(2):70-76. DOI: 10.32364/2618-8430-2020-3-2-70-76.
Current treatment approach to allergic disorders in pregnancy
1 Pirogov Russian National Research Medical University, Moscow, Russian Federation
2 Sechenov University, Moscow, Russian Federation
3 National Medical Research Center of Obstetrics, Gynecology and Perinatology named after V.I. Kulakov, Moscow, Russian Federation
The article addresses the results of systematic review of current published data on management strategy of pregnancy associated with allergic disorders. Difficulties in the diagnosis are accounted for by physiological changes and failure to perform standard testing. All diagnostic procedures aimed at identifying allergic diseases should be carried out at the stage of pregnancy planning, which is associated with an increased risk of using skin tests and stress tests. Vasomotor rhinitis of pregnancy, allergic rhinitis, sinusitis, and rhinitis medicamentosa are the most common conditions during pregnancy. Their treatment should be started with non-medical therapies, i.e., nasal lavage with salt solutions, inhalations of cromolyn sodium preparations, corticosteroids, and H1 blockers. Treatment for atopic dermatitis includes emollients and oral antihistamines. Topical hydrocortisone formulations (2C) are additional therapies. Allergic reactions do not directly affect the risk of obstetric complications.
Keywords: allergy, vasomotor rhinitis, allergic rhinitis, sinusitis, urticaria, dermatosis of pregnancy, corticosteroids, histamine receptor blockers.
For citation: Borovkova E.I., Borovkov I.M., Koroleva V.I., Pashchenko A.A. Current treatment approach to allergic disorders in pregnancy. Russian Journal of Woman and Child Health. 2020;3(2):70–76. DOI: 10.32364/2618-8430-2020-3-2-70-76.
Аллергические заболевания в популяции достаточно распространены и чаще всего проявляются поражением кожных покровов и слизистых оболочек. Главным элементом их лечения является предотвращение или максимально возможное уменьшение контакта с аллергеном [1].
Все диагностические процедуры, направленные на выявление аллергических заболеваний, должны быть проведены на этапе планирования беременности, что связано с повышенным риском использования кожных проб и стресс-тестов. Особенно важна прегравидарная диагностика, если присутствуют [1]:
аллергическая реакция на препараты, рутинно использующиеся во время беременности и родов (местные анестетики, препараты для наркоза);
аллергические заболевания (инсектные аллергии), для лечения которых применяется аллерген-специфическая иммунотерапия;
анафилактический шок в анамнезе.
Назначение любых лекарств во время беременности требует сопоставления потенциального риска и пользы, а также последствий для здоровья в случае отказа от терапии. Большинство лекарственных средств ограничены в применении при беременности в связи с недоказанностью их безопасности, хотя в клинической практике менее 1% пороков развития плода ассоциировано с применением лекарств [1].
Многие аллергические заболевания хорошо поддаются терапии местными формами препаратов (интраназальные спреи, глазные капли, мази, кремы). Это связано с созданием максимальной концентрации действующего вещества в области приложения и снижением риска побочных эффектов из-за минимального проникновения препарата в системный кровоток.
Для характеристики безопасности применения лекарств во время беременности Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (The US Food and Drug Administration, FDA) разработало категории (A, B, C, D и X), которые с 1980 г. указываются в инструкции к препаратам (табл. 1) [1].
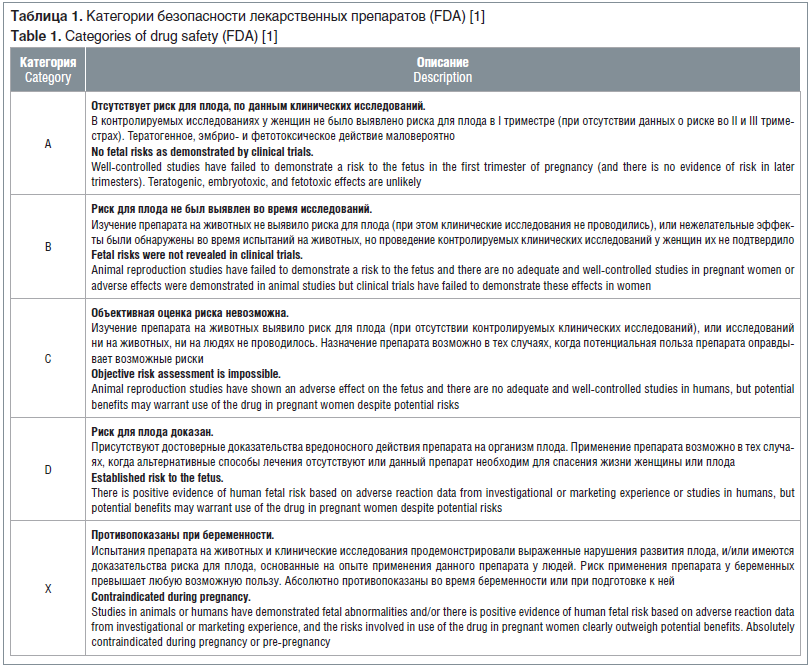
В настоящее время препаратов категории А для лечения аллергических заболеваний не существует, а большая часть лекарств категории В испытывалась только на животных. В связи с этим выбор между препаратами категорий B и C должен основываться на их эффективности и качестве проводимых доклинических исследований [1, 2].
Ринит
Основными причинами слизистых выделений из носа во время беременности являются ринит (вазомоторный, аллергический, медикаментозный) и синусит [2]. Вне зависимости от их формы в основе терапии первого выбора лежат немедикаментозные методы.
Спреи на основе солевых растворов снижают выраженность симптомов ринита, они характеризуются крайне низким риском развития побочных эффектов из-за отсутствия в них фармакологических компонентов [3]. Для орошения полости носа используются насадки и небулайзеры, при этом в каждый носовой ход должно поступать до 200 мл раствора. Применять спрей можно как ежедневно, так и по мере необходимости. Согласно результатам рандомизированных клинических исследований использование спреев признано методом выбора лечения назальных симптомов во время беременности [3].
Регулярная физическая активность способствует физиологической вазоконстрикции и уменьшению симптомов заложенности носа и ринореи [3, 4]. Носовые расширители позволяют механически расширить носовые ходы, тем самым облегчая носовое дыхание. К плюсам можно отнести их высокую доступность, а также возможность применения ночью. Подъем головного конца кровати на 30–45 градусов значительно облегчает носовое дыхание во время сна [5].
Орошение полости носа солевыми растворами
Орошение солевыми растворами позволяет очистить полость носа от слизи и различных инородных частиц [3]. Солевые растворы обеспечивают увлажнение пазух.
Применение солевых растворов увеличивает активность клеток мерцательного эпителия слизистой полости носа.
Подготовьте предварительно стерилизованную стеклянную емкость.
Для наполнения емкости используйте большой медицинский шприц (30 кубических сантиметров), водосборник с ирригационной насадкой или Нети-пот. Выбранное приспособление для сбора жидкости также должно быть предварительно стерилизовано.
Наполните емкость дистиллированной или кипяченой водой.
Добавьте в воду от 1 до 1,5 чайной ложки консервированной соли. Использование пищевой соли не рекомендуется из-за большого количества в ней добавок.
Добавьте одну ложку поваренной соли.
Перемешайте полученный раствор.
Хранить раствор следует при комнатной температуре. Срок годности — 1 нед. с момента изготовления.
Инструкция по применению:
Промывайте нос солевым раствором 1–2 р./день.
Если вам были назначены лекарственные средства для интраназальных ингаляций, используйте их только после орошения полости носа подготовленным раствором. Предварительное очищение полости носа от слизи и инородных частиц увеличивает эффективность лекарственных препаратов.
Предварительно перелейте необходимый для орошения объем жидкости в чистую емкость. Сбор жидкости должен осуществляться каждый раз новым, стерильным шприцем. Для предупреждения загрязнения подготовленного раствора не используйте шприцы больше одного раза.
Слегка подогрейте раствор в микроволновой печи перед использованием.
Во время орошения наклоните голову вперед, аккуратно промывайте каждый носовой ход, направляя струю жидкости в сторону затылка. При правильном орошении раствор будет проходить через один носовой ход и выходить из другого.
У некоторых людей при первых орошениях может возникать ощущение жжения, однако чаще всего оно проходит после адаптации слизистой носа к процедуре.
Вазомоторный ринит беременных
Беременность часто сопровождается гиперемией и отеком слизистой оболочки полости носа, что не считается отклонением от нормы и не всегда характеризуется затруднением носового дыхания. В 20–30% случаев развивается симптоматическая заложенность носа, которая получила название «вазомоторный ринит беременных» [5]. Данное заболевание характеризуется выраженными симптомами, сохраняющимися на протяжении более 6 нед. при полном отсутствии других признаков инфекционных или аллергических заболеваний, и проходит в течение 2 нед. после родов [5]. Основной жалобой пациенток является постоянная заложенность носа, сопровождающаяся водянистыми или вязкими слизистыми выделениями. Данное состояние значительно ухудшает качество сна, вынуждая дышать ртом [6]. Точный механизм развития вазомоторного ринита беременных в настоящее время не ясен. Существует мнение, что в основе его лежит дисбаланс между уровнем эстрогенов и прогестерона. Одно из исследований показало увеличение риска развития вазомоторного ринита беременных при курении или аллергической сенсибилизации к пылевым клещам [5].
Лечение. При вазомоторном рините беременных специфическое медикаментозное лечение не проводится в связи с его низкой эффективностью. При значительном затруднении носового дыхания рекомендуется регулярное промывание солевым раствором. Из лекарственных средств эффективны интраназальные формы глюкокортикостероидных препаратов и псевдоэфедрин (пероральные вазоконстрикторы не рекомендуются в I триместре и при артериальной гипертензии) [5].
Влияние беременности на течение ринита
Течение ринита, развившегося до беременности, может претерпевать различные изменения как в сторону улучшения, так и в сторону значительного ухудшения [3]. Ринит не оказывает прямого негативного влияния на акушерские исходы [1]. Однако на его фоне ухудшается настроение, снижается качество сна, ухудшается аппетит, что негативно сказывается на состоянии матери и плода. Более того, выраженный ринит вынуждает дышать ртом во время сна, это может приводить к храпу и развитию гестационной гипертензии, преэклампсии и задержке роста плода [4]. Выраженный ринит во время беременности увеличивает риск развития синусита и ухудшает течение бронхиальной астмы [5].
Аллергические ринит и конъюнктивит
В большинстве случаев аллергический конъюнктивит впервые развивается до наступления беременности. Ведущими жалобами пациенток являются чиханье, зуд в носу и ринорея водянистого характера. В ряде случаев присоединяется раздражение слизистой глаз. Часто аллергический ринит развивается после контакта с такими аллергенами, как пылевые клещи, шерсть домашних животных, плесень и цветочная пыльца [5].
Диагностика во время беременности. Одним из наиболее эффективных методов диагностики аллергических заболеваний являются кожные пробы с аллергенами. Однако их проведение во время беременности не рекомендовано в связи с риском развития системных воспалительных реакций. В связи с этим для рутинного применения в клинической практике рекомендуется исследование уровня аллерген-специфического IgE в венозной крови [5, 6].
Лечение. Беременным с незначительными симптомами аллергии, в т. ч. при наличии отягощенного аллергологического анамнеза, следует проводить профилактические мероприятия и/или лечение немедикаментозными методами. При необходимости назначают антигистаминные препараты второго поколения, такие как лоратадин (10 мг 1 р./день) или цетиризин (10 мг 1 р./день) [5, 7].
При среднетяжелом и тяжелом рините в качестве базисной терапии рекомендуется будесонид, флутиказон или мометазон (в форме спрея для интраназальных ингаляций). Дополнительно возможно назначение антигистаминных препаратов второго поколения [7].
Кромоглициевая кислота (в форме для интраназальных ингаляций) считается препаратом первой линии при лечении легкого аллергического ринита у беременных. Данный препарат плохо проникает в системный кровоток, оказывая максимальное действие в месте приложения, и практически не вызывает побочных эффектов [7]. В ходе клинических исследований не выявлено какого-либо влияния интраназальных ингаляций кромолина натрия на рост и развитие плода [7]. Максимальной безопасной дозой считаются 6 ингаляций в день в каждую ноздрю. Недостатком препарата является необходимость частых ингаляций для достижения эффекта.
Препараты глюкокортикостероидов (ГКС) для интраназальных ингаляций обладают высоким муколитическим эффектом, что обеспечивает значительное облегчение заложенности и ринореи. ГКС — препараты выбора при лечении среднетяжелого и тяжелого аллергического ринита (табл. 2).
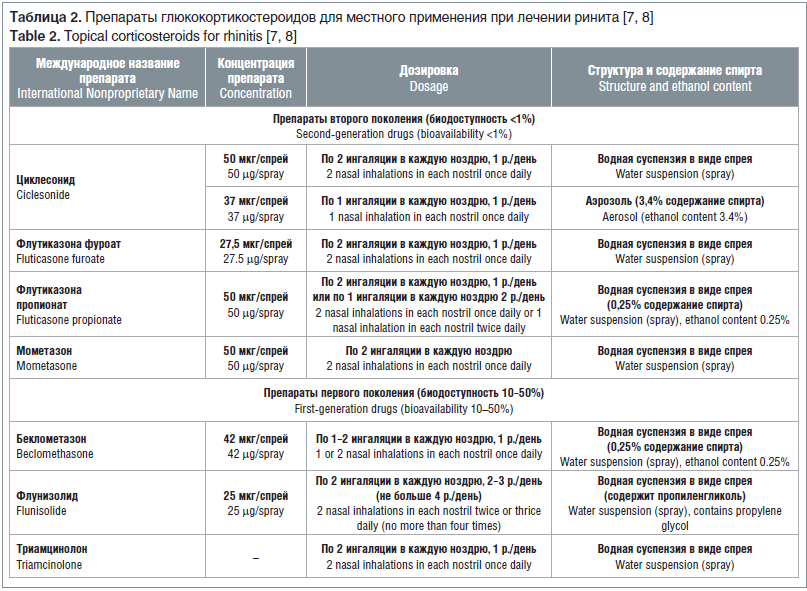
Перед ингаляцией ГКС рекомендуется проводить промывание полости носа солевым раствором. Препараты ГКС после ингаляции должны задерживаться в полости носа, а не стекать по задней стенке глотки, это обеспечивает максимальную эффективность процедуры [8].
По мере уменьшения заложенности носа и ринореи дозировка применяемого препарата должна снижаться до тех пор, пока не будет достигнута минимально возможная эффективная доза. Оценка безопасности интраназальных ингаляций ГКС основывается на клинических исследованиях применения ГКС при бронхиальной астме [6]. В 2016 г. было проведено исследование, включившее 140 000 беременных, получавших ГКС, у 2502 из них терапия начиналась с I триместра [6, 7]. Было доказано, что ингаляции ГКС не повышают вероятность задержки роста плода. Исключением является препарат триамцинолон, использование которого может увеличивать риск развития пороков дыхательной системы (отношение шансов: 2,71; 95% доверительный интервал: 1,11–6,64).
Многие клиницисты предпочитают начинать терапию с будесонида в связи с тем, что он относится к препаратам категории В и имеет большую доказательную базу по сравнению с другими ингаляционными ГКС, использующимися для лечения аллергического ринита [8]. В настоящее время безопасными для применения в I триместре признаны также флутиказон и мометазон [9].
Антигистаминные препараты для приема внутрь. Антигистаминные препараты отличаются от ГКС меньшим терапевтическим эффектом, но не влияют на рост плода [7]. Для лечения аллергического ринита рекомендуется использовать антигистаминные препараты второго поколения, отличающиеся от препаратов первого поколения менее выраженными седативным и холинергическим эффектами. Среди препаратов второго поколения предпочтительными являются лоратадин (по 10 мг 1 р./день) и цетиризин (по 10 мг 1 р./день). Оба препарата относятся к категории В и признаны безопасными при использовании во время беременности [8]. Применяются также левоцетиризин (категория В) и фексофенадин (категория С).
Препараты первого поколения характеризуются высокой распространенностью и низкой стоимостью. Препаратом выбора среди них является хлорфенамин, что связано с его безопасностью даже в I триместре, доказанной многими доклиническими и клиническими исследованиями [7]. Принимать хлорфенамин следует по 4 мг каждые 4–6 ч. Доступны также формы препарата, содержащие по 8 мг (принимать по 1 таблетке 3 р./день) и по 12 мг (принимать по 1 таблетке 2 р./день). Ежедневная доза не должна превышать 24 мг [7–9].
Антигистаминные препараты для интраназальных ингаляций (азеластин и олопатодин) не должны применяться в связи с отсутствием данных об их безопасности [4].
Антиконгестанты. Эти препараты обладают выраженным вазоконстрикторным действием. Данные об их способности проникать через плаценту отсутствуют. Антиконгестанты для интраназальных ингаляций используются в целях облегчения тяжелой заложенности носа во время беременности, но не более 3 дней подряд. Наибольшее распространение при этом получил оксиметазолин, однако существуют данные о его негативном влиянии на процессы роста плода [8]. Антиконгестанты для приема внутрь не рекомендованы в I триместре в связи с предполагаемым риском развития пороков у плода [8]. Во II и III триместрах рекомендуется использование псевдоэфедрина [8].
Псевдоэфедрин следует принимать по 60 мг не более 4 р./день или по 120 мг не более 2 р./день. Прием псевдоэфедрина в I триместре ассоциирован с повышенным риском развития у плода гастрошизиса (примерно 1 случай на 10 тыс. новорожденных) или недоразвития конечностей [9].
Фенилэфрин не рекомендуется использовать во время беременности, что связано с его низкой эффективностью и высоким риском побочных эффектов [9]. Для достижения выраженного терапевтического эффекта возможно одновременное использование антигистаминных средств с псевдоэфедрином (во II триместре) или с ГКС для интраназальных ингаляций (в I триместре) [10].
Лечение травами. Беременным женщинам не рекомендуется использовать лекарственные травы ввиду неизученности их безопасности.
Аллерген-специфическая иммунотерапия (АСИТ). Начинать любые формы АСИТ впервые во время беременности недопустимо из-за высокого риска развития анафилактического шока или других системных аллергических реакций. Если данная терапия была начата ранее, после наступления беременности возможно ее возобновление. Проведенные клинические исследования не выявили повышенного риска развития акушерских осложнений и пороков у плода при применении АСИТ [7].
Возобновлять АСИТ у беременных целесообразно, если:
до наступления беременности АСИТ приводила к снижению выраженности симптомов заболевания;
в анамнезе отсутствуют случаи системных аллергических реакций;
для достижения заметного эффекта достаточно поддерживающей или минимальной терапевтической дозы.
Во время беременности рекомендуется постепенно уменьшать дозу вводимого аллергена для снижения риска развития системных аллергических реакций. В случае развития подобной реакции проведение АСИТ полностью останавливается.
Медикаментозный вазомоторный ринит
Медикаментозный вазомоторный ринит развивается вследствие чрезмерного воздействия лекарственных препаратов на слизистую полости носа. Чаще всего причиной заболевания является слишком частое применение интраназальных спреев, содержащих оксиметазолин. В основе патогенеза заболевания лежит адаптация рецепторов слизистой носа и эндотелия сосудов к постоянному воздействию лекарства, что ведет к снижению его терапевтического эффекта и вынужденному повышению доз. Лечение медикаментозного вазомоторного ринита заключается в отмене принимаемого препарата и назначении интраназальных форм ГКС [6, 10].
Крапивница и ангионевротический отек
Крапивница (в т. ч. не сопровождающаяся ангионевротическим отеком) может развиться у беременных из-за обострения любых аллергических заболеваний, приобретенных ранее. В тех случаях, когда крапивница появляется впервые во время беременности, принято говорить о крапивнице беременных. Данное заболевание имеет тенденцию к повторению в следующей беременности [9, 11]. Патогенез крапивницы беременных до конца не ясен, существуют предположения о роли аллергической сенсибилизации к плацентарным гормонам.
Диагностика крапивницы беременных основывается на выявлении характерных изменений кожных покровов. Важно провести дифференциальный поиск между крапивницей и дерматозами беременных, аутоиммунным прогестероновым дерматитом, зудящими уртикарными папулами и бляшками беременных и другими зудящими дерматозами беременных (пемфигоид, пруриго, холестаз) [12].
Аутоиммунный прогестероновый дерматит беременных (АПД)
Для АПД характерны папулопустулезная сыпь, транзиторный артрит и эозинофилия в тканях и периферическом кровотоке. При внутрикожном введении водного раствора прогестерона у пациенток развивается реакция гиперчувствительности замедленного типа. Риск самопроизвольного выкидыша при данном состоянии повышен [12]. При аллергической сенсибилизации к прогестерону крапивница может развиваться даже вне беременности, обычно она проявляется за 7–10 дней до начала менструации [13–15]. В некоторых случаях возможно развитие прогестерон-индуцированного анафилактического шока.
Зудящие уртикарные папулы и бляшки беременных
Данное заболевание представляет собой зудящий дерматоз неясной этиологии, развивающийся примерно в 0,5% беременностей. Высыпания обычно изначально появляются в области стрий на животе, а затем распространяются на бедра, ягодицы и, иногда, руки. Высыпания никогда не затрагивают область пупка, что является отличительной особенностью данного заболевания [15].
Ларингопатия беременных — редкое воспалительное неинфекционное заболевание, развивающееся, как правило, при многоплодной беременности, клинически похожее на ангионевротический отек гортани [16, 17]. Точный патогенез заболевания неизвестен, однако высказываются предположения о патологической реакции слизистой гортани на вырабатывающиеся во время беременности гормоны. Выделяют острую форму ларингопатии, манифестирующую незадолго до родов, и хроническую форму, развивающуюся в более ранние сроки. Вне зависимости от формы заболевание полностью регрессирует после родов.
Симптомы ларингопатии беременных:
лейкоцитоз и повышенная СОЭ (40–60 мм/ч).
При осмотре слизистая гортани и надгортанника имеет пятнистый вид, воспалена и отечна. При микроскопическом исследовании определяется отек и инфильтрация лимфоцитами подслизистого слоя.
Лечение
Наиболее эффективным методом лечения острых аллергических заболеваний, проявляющихся изменениями кожных покровов, является исключение контакта беременной женщины с аллергенами. При необходимости симптоматического лечения назначают блокаторы Н1-гистаминовых рецепторов (достаточно 20 мг цетиризина
2 р./день). Обострения заболеваний обычно эффективно купируются пероральным приемом преднизолона (не рекомендован в I триместре). Для лечения хронических форм с выраженными симптомами возможно использование омализумаба [17].
Атопический дерматит
Течение атопического дерматита (АД), как и других атопических заболеваний, может во время беременности обостряться, ослабевать или оставаться неизменным [16, 17].
Диагностика. АД обычно манифестирует в юности или раннем детстве, поэтому пациентки хорошо информированы о своем заболевании. Наиболее характерными признаками этого заболевания являются [14, 15]:
хроническое рецидивирующее течение;
кожные поражения в виде сыпи, склонные к распространению;
Дифференциальная диагностика. При подозрении на АД дифференциальная диагностика должна включать в себя следующие заболевания [15]:
Идиопатический зуд беременных — обычно развивается в I триместре. Главным признаком его являются экскориации. Предполагается, что в основе патогенеза лежит вызванное эстрогенами изменение функции печени, приводящее к нарушению обмена билирубина.
Холестаз беременных — характеризуется преимущественно зудом ладоней и стоп. Из кожных поражений определяются только умеренные экскориации [18]. Зуд при холестазе объясняется повышением концентрации желчных кислот в сыворотке крови.
Пруриго беременных — развивается во II и III триместрах и характеризуется кожными поражениями в виде эритематозно-папулезной сыпи и экскориаций. Кожные поражения локализуются преимущественно на передней брюшной стенке.
Зудящий фолликулит беременных — чаще всего развивается в III триместре. Кожные поражения представлены фолликулярными папулами и пустулами, располагающимися на туловище или конечностях.
Лечение АД следует начинать еще до беременности. Основу лечения должны составлять мероприятия по предотвращению контакта беременной с аллергенами и различные симптоматические средства. Терапию метотрексатом или фотохимиотерапию следует прекратить за 3 мес. до планируемой беременности [18].
Эмоленты. Эффективны для контроля симптомов при АД. Безопасны во время беременности [18].
Антигистаминные средства для приема внутрь. Показанием к применению является выраженный зуд. Препараты выбора — лоратадин, цетиризин и хлорфенирамин. Так как хлорфенирамин обладает выраженным седативным действием, его рекомендуется принимать в вечернее время [18].
Топические формы глюкокортикостероидов. Местное применение ГКС (слабых и средней силы) оказывает выраженный терапевтический эффект при лечении АД и безопасно на протяжении всей беременности [18]. Применение же сильных и очень сильных ГКС следует ограничить (особенно в III триместре) ввиду доказанного риска рождения маловесного ребенка [19, 20].
Препаратом выбора является гидрокортизон (0,5–2,5%, 2 р./день, до полного купирования симптомов). Начинать терапию рекомендуется именно с этого препарата ввиду того, что по сравнению с другими он почти не угнетает синтез эндогенных ГКС [9]. Препараты средней силы и выше следует наносить с осторожностью и только на те места, зуд которых не облегчается слабыми ГКС. Если для облегчения симптомов необходимо назначение сильных или очень сильных ГКС, следует применять максимально низкую эффективную дозу препарата [18].
Глюкокортикостероиды для приема внутрь. Препараты ГКС следует назначать пациентам с АД только при неэффективности терапии местными формами. Препаратом выбора в таких случаях является преднизолон. Применения ГКС следует по возможности избегать в I триместре беременности.
Местные формы такролимуса и пимекролимуса. Несмотря на доказанную безопасность данных препаратов, их применение во время беременности следует ограничить ввиду недостаточного количества проведенных клинических исследований.
Дупилумаб обеспечивает эффективное облегчение симптомов АД путем связывания альфа-субъединицы рецепторов к интерлейкинам ИЛ-4 и ИЛ-13. Несмотря на обнадеживающие результаты испытаний на животных, ввиду отсутствия клинических исследований данный препарат не рекомендован во время беременности.
Лечение бактериальной суперинфекции. При развитии различных бактериальных осложнений АД (чаще всего из-за инфицирования Staphylococcus aureus) рекомендуется назначать препараты защищенных пенициллинов. При аллергии на пенициллин препаратом выбора является эритромицин.
Заключение
Диагностика и лечение аллергических заболеваний должны быть начаты до наступления беременности с целью безопасного проведения кожных проб и стресс-тестов.
Из рассматриваемых заболеваний наиболее частыми во время беременности являются вазомоторный ринит беременных, аллергический ринит, синусит и медикаментозный вазомоторный ринит. Лечение их следует начинать с немедикаментозных методов.
Вазомоторный ринит беременных клинически проявляется заложенностью носа и слизистыми выделениями из носа. Диагноз ставится при сохранении симптомов не менее 6 нед. и при отсутствии признаков ринита другой этиологии. Для купирования симптомов достаточно проведения регулярных орошений полости носа солевыми растворами.
Лечение аллергического ринита проводится ингаляционными формами кромолина натрия (2С), ГКС (2С) и блокаторами Н1-гистаминовых рецепторов (цетиризин и лоратадин (2С)).
Лечение АД следует начинать с мероприятий по предотвращению контакта с аллергенами, назначения эмолентов и оральных антигистаминных средств. Дополнительное лечение включает гидрокортизон в формах для местного применения (2С). ГКС средней силы и выше следует применять с осторожностью.
Сведения об авторах:
1 Боровкова Екатерина Игоревна — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0001-7140-262Х;
2 Боровков Иван Максимович — студент 5 курса, ORCID iD 0000-0002-2017-8047;
1 Королева Валерия Игоревна — клинический ординатор кафедры акушерства и гинекологии лечебного факультета, ORCID iD 0000-0003-0502-3802;
3 Пащенко Александр Александрович — клинический ординатор.
1 ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
2 ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет). 119146, Россия, г. Москва, ул. Большая Пироговская, д. 19/1.
3ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России. 117997, Россия, г. Москва, ул. Академика Опарина, д. 4.
Контактная информация: Боровкова Екатерина Игоревна, e-mail: Katyanikitina@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 16.10.2019.
1 Ekaterina I. Borovkova — MD, PhD, Professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0001-7140-262Х;
2 Ivan M. Borovkov — medical student of the 5th course, ORCID iD 0000-0002-2017-8047;
1 Valeriya I. Koroleva — MD, resident of the Department of Obstetrics and Gynecology, ORCID iD 0000-0003-0502-3802;
3 Aleksandr A. Pashchenko — MD, resident.
1 Pirogov Russian National Research Medical University. 1, Ostrovityanov str., Moscow, 117997, Russian Federation.
2 Sechenov University. 19/1, Bolshaya Pirogovskaya str., Moscow, 119146, Russian Federation.
3National Medical Research Center of Obstetrics, Gynecology and Perinatology named after V.I. Kulakov. 4, Oparina str., Moscow, 117997, Russian Federation.
Contact information: Ekaterina I. Borovkova, e-mail: Katyanikitina@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 16.10.2019.
Только для зарегистрированных пользователей


