О важности белков для восстановления после коронавируса
Рассказывает ведущий эксперт Центра молекулярной диагностики CMD ЦНИИ эпидемиологии Роспотребнадзора Маргарита Провоторова
На белки (протеины) приходится до 50 % от сухой массы клетки. Они же главная составная часть всех клеточных и межклеточных структур нашего организма. Мышцы, внутренние органы, гормоны, ферменты, антитела – это все белки по своей структуре.
Именно эти сложные органические вещества обеспечивают все основные процессы жизнедеятельности организма. Одни распадаются, на их месте появляются новые. Такие процессы происходят внутри нас каждую секунду. И чтобы здоровье не подводило, нужно вовремя подкармливать организм, поддерживать необходимый уровень белка.
Протеины состоят из 20 аминокислот. И 8 из них мы не может синтезировать самостоятельно. Поэтому полноценный набор белков растительного и животного происхождения, идеально дополняющих друг друга, организм может получить только из продуктов питания. Одна из основ нашего здоровья – это сбалансированное разнообразное питание.
Давайте подробно разберем, что же важного делают белки?
· Связывают и доставляют различные вещества из или внутрь клеток, являются главным транспортным средством для метаболитов по кровеносной системе нашего организма. Например, белок гемоглобин, транспортирует железо.
· Обеспечивают формирование полноценного иммунного ответа; как уже говорилось, все антитела по своей химической природе являются белками.
· Белки, входящие в состав свертывающей системы крови, участвуют в остановке кровотечения.
· Регулируют и поддерживают постоянство внутренней среды организма, участвуют в гормональной регуляции. Ведь гормоны это тоже белки.
· Белки актин и миозин помогают нашим мышцам сокращаться, а нам – свободно двигаться.
· Дают организму энергию, необходимую для нормальной жизни. 1 грамм белка в среднем обеспечивает нам 4 ккал.
И, конечно, невозможно приуменьшить значение белка в период восстановления после любого перенесенного заболевания, в том числе и COVID-19. Впрочем, в реабилитации после коронавируса есть свои детали.
Многие отмечают, что после выздоровления длительное время сохраняется сильная усталость – астения, которая сопровождается снижением аппетита. А на фоне нарушения работы органов чувств, запах и вкус белковых продуктов животного происхождения может казаться крайне неприятным, что может вообще отбить аппетит. Для полноценного же восстановления после заболевания рекомендуется употреблять до 1 грамма белка на 1 кг веса в сутки.
Что делать в этом случае? Постараться найти другие продукты, богатые белком, которые не вызывают отторжения. Удачной заменой могут стать бобовые, рыба, морепродукты, творог, молочные продукты, яйца, соя, киноа, орехи.
Есть и другая крайность, которая может негативно отразиться на нашем организме. Некоторые пациенты стараются как можно быстрее восстановить белковые запасы и употребляют белок в количествах, превышающих норму в несколько раз. Реабилитацию это не ускорит, а, например, при патологии почек, может ухудшить течение заболевания.
Как же составить правильный рацион, и на что еще обратить внимание при реабилитации?
Если вам кажется, что вы или кто-то из близких мало ест мяса, это не повод подозревать белковую недостаточность. Для этого состояния характерно не только снижение массы тела, но и снижение мышечной массы. И развивается оно не за одну-две недели. Определить, насколько пострадали мышцы самостоятельно сложно. Это можно сделать только с помощью специальных исследований.
Ориентируйтесь на свои вкусы. Красное мясо – не единственный источник белка. Не стоит заставлять себя есть его через силу, особенно если вкус или запах после болезни неприятен. Экспериментируйте с продуктами: курица, индейка, телятина, кролик, рыба и морепродукты обладают менее выраженными вкусовыми свойствами и легче усваиваются. Если отдадите предпочтение жирным сортам рыбы, то вместе с белком обеспечите себя еще и кислотами Омега-3.
2-3 порции молочных продуктов в день – достойная альтернатива мясу в период реабилитации. Творог, йогурт без сахара, сыр, кефир снабдят организм легкоусвояемым белком и кальцием, который просто необходим для костной ткани.
Если вы придерживаетесь веганского рациона, используйте по максимуму все богатое разнообразие бобовых продуктов. Нут, фасоль всех цветов, чечевица, горох, соя и соевый сыр тофу – рекордсмены по содержанию растительного белка.
Не забывайте об арахисе и орехах. Они богаты не только белком, но и содержат полезные ненасыщенные жиры, незаменимые для нормальной жизнедеятельности.
Когда используете в пищу растительное молоко, обращайте внимание на состав. Напиток без добавленных сахаров, обогащенный кальцием и витамином В12 – наилучший вариант. Для вегетарианцев это особенно актуально – в их рационе питания часто наблюдается дефицит последнего.
Говоря о полезных белковых продуктах, мы имеем в виду природные. Протеины в переработанных мясных изделиях, таких как сосиски, бекон, колбаса, ветчина, не имеют ценности для организма. Их из рациона нужно, по возможности, исключить.
Консультируйтесь с врачом и контролируйте основные лабораторные показатели. Самые распространенные дефициты, которые наблюдаются у пациентов после COVID-19 – недостаток железа, витамина В12, D, йода. Дефицит белка, к счастью, наблюдется несколько реже.
Если Вы не нашли необходимую информацию, попробуйте
зайти на наш старый сайт
Разработка и продвижение сайта – FMF
Почтовый адрес:
Адрес: 350000, г. Краснодар, ул. Рашпилевская, д. 100
Канцелярия +7 (861) 255-11-54
прием посетителей пн., вт., ср., чт. с 10.00 до 16.00
ПТ. и предпраздничные дни с 10.00 до 13.00
перерыв с 13.00 до 13.48
От царапины до столбняка один шаг?
В наше время столбняк утратил былой «авторитет» среди людей: благодаря вакцинации многие забыли, насколько грозной может быть эта болезнь.
Теплые деньки – хороший повод для отдыха на природе. Взрослые с удовольствием выбираются на рыбалку или в поход в лес, дети достают запылившиеся на балконе велосипеды и самокаты, а противники активного отдыха всегда найдут, чем занять себя на даче.
Но, к сожалению, независимо от того, экстремально ли вы катаетесь на роликах по парку или меланхолично чините забор на приусадебном участке, травмы – это неизбежность, с которой стоит смириться. Смириться, но никак не игнорировать. Потому что иначе разбитые коленки станут меньшей из проблем, а большей – столбняк.
Если бы среди ядов биологического происхождения проводился конкурс, тетаноспазмин уверенно занял бы второе место, уступив по смертоносности только ботулотоксину.
Попав в кровь, он медленно и планомерно поражает нервную систему. А начинается все невинно: с повышения температуры, недомогания, пульсирующей боли в месте повреждения и легких судорог.
Затем происходит спазм мимических мышц, который в медицинских кругах носит название «сардоническая улыбка». Улыбка эта не имеет никакого отношения к радости, а наоборот: говорит о прогрессировании болезни. Потому что то, что происходит потом, приятным никак не назовешь: из-за спазма мышц глотки человек не может глотать, а болезненные судороги постепенно охватывают все тело. Спина выгибается, голова запрокидывается назад – такая судорожная поза называется опистотонус. Но и это еще не все.
Откуда споры столбняка попадают в землю? Клостридии живут и размножаются в кишечнике у некоторых теплокровных животных, кстати в кишечнике человека они тоже могут неплохо существовать. Во внешнюю среду споры выделяются с экскрементами, а при травме грязным гвоздем или, скажем, проволокой, возбудитель попадает в организм человека.
А что будет, если клостридию съесть? Да ничего, ферментами желудочно-кишечного тракта она не разрушится, но и слизистой кишечника не всосется, поэтому возбудитель столбняка безопасен при попадании в организм через рот.
Обширную глубокую рану с рваными краями хорошо обработать в домашних условиях получится вряд ли, поэтому лучше обратиться в лечебное учреждение, где проведут все необходимые мероприятия по предотвращению развития столбняка.
Если человек получил две прививки более 5 лет назад или одну более 2 лет назад или не привит вовсе, необходим не только противостолбнячный анатоксин, но и противостолбнячный иммуноглобулин человека (ПСЧИ) или сыворотка противостолбнячная лошадиная (ПСС) – это готовые антитела, которые начнут защищать организм сразу же.
Будьте внимательны: перед введением ПСС врач должен провести внутрикожную пробу с разведенной сывороткой, чтобы предотвратить развитие аллергической реакции на чужеродный белок.
Если же у человека на руках есть документальное подтверждение о полном курсе вакцинации, проведенном не более 5 лет назад, то он молодец и может порадоваться своей предусмотрительности в полной мере, потому что в таком случае экстренное введение препаратов не требуется.
Взрослым с 18 лет рекомендуются повторять прививку против столбняка каждые 10 лет.
В заключении о профилактике травм. Вряд ли получится избежать их вовсе, но осторожность еще никому не вредила. Внимательно относитесь к здоровью, вовремя прививайтесь, чтобы знать о столбняке только понаслышке.
Болезнь кошачьих царапин
терапевт / Стаж: 37 лет
Дата публикации: 2019-03-27
гинеколог / Стаж: 27 лет
Возбудителем болезни кошачьих царапин являются грамотрицательные бактерии рода Bartonella. Примечательно, что практически во всех случаях возникновения болезни кошачьих царапин, инфекция попадает в организм через повреждения кожи, наносимые маленькими котятами, а не взрослыми особями. Среди животных болезнь переносят блохи. Также бартонеллы встречаются у собак, птиц и грызунов. Когда бактериальный агент попадает в организм пациента через микротравмы кожных покровов или слизистую оболочку глаз, то возникает определенная реакция организма, носящая название «первичный инфекционный аффект».
Причины болезни кошачьих царапин
В организме человека после того, как проник возбудитель инфекции, возникает первичный аффект. Большое значение имеет изначальный очаг заражения, с которого идет весь инфекционный комплекс. Под первичным аффектом врачи понимают первые изменения, происходящие в той области кожных покровов или слизистых, где произошло инфицирование. Впрочем, под первичным аффектом понимают не только местные изменения, но и первичные явления общей интоксикации организма. В измененной ткани, как правило, можно обнаружить большое скопление патогенных микроорганизмов. Бактериальные агенты сохраняются в пораженной ткани достаточно длительное время, и если у пациента снижен иммунитет, то могут возникать обострения заболевания или его прогрессирование.
Из места первичного заражения по лимфатической системе возбудитель попадает в ближайшие (регионарные) лимфоузлы. Здесь инфекция активно размножается, а в процессе жизнедеятельности микроорганизмов вырабатываются токсические вещества, провоцирующие лимфаденит. В лимфоидной ткани сначала образуются гранулемы, а позже — микроабсцессы.
Факторы, предрасполагающие к развитию болезни кошачьих царапин, следующие:
Симптомы болезни кошачьих царапин
Согласно варианту клинического течения заболевания принято выделять типичную и атипичную форму заболевания. Кроме того, заболевание имеет некоторую стадийность:
Инкубационный период протекает у каждого пациента индивидуально и составляет от трех дней до двух месяцев. Для типичной формы болезни кошачьих царапин характерно наличие таких симптомов, как первичный аффект, описанный выше, лимфаденит и явления общей интоксикации (лихорадка). Окончание инкубационного периода характеризуется появлением в месте инфицирования характерных папул с ярко выраженной гиперемией (покраснением). Укус или царапина, как правило, к этому времени уже заживают, а потому пациенты не обращают особого внимания на появившееся уплотнение.
Через несколько дней папула преобразуется в пустулу. Это образование вскрывается и образует небольшое изъязвление. Кроме кожных проявлений наблюдается воспаление и увеличение в размерах ближайших лимфоузлов (подключичных, подмышечных, паховых, шейных или подчелюстных). Именно изменения со стороны лимфатической системы являются наиболее устойчивыми и сохраняются от двух недель до нескольких месяцев.
Период разгара заболевания характеризуется, кроме прочего, явлениями общей интоксикации организма. У пациента наблюдаются лихорадка, общее недомогание, слабость, боль в мышцах, потливость, тошнота и другие признаки. В этом периоде может наблюдаться увеличение печени пациента и его селезенки (отмечается при пальпации).
Атипичные формы заболевания встречаются значительно реже, но именно они могут давать тяжелые осложнения на многие органы и системы организма. К атипичным формам болезни кошачьих царапин относятся:
При атипичных формах заболевания страдают многие органы, но больше всех печень и селезенка. Зафиксированы случаи развития у пациентов эндокардита и других проявлений со стороны сердечно-сосудистой системы, а также остеомиелита и других осложнений.
Болезнь кошачьих царапин, симптомы которой различаются, как правило, проходит через 2-4 месяца при условии адекватной вспомогательной терапии.
Диагностика болезни кошачьих царапин
В большинстве случаев диагноз данного заболевания не представляет сложности. Прежде всего, следует обратить внимание на наличие контакта с кошкой, отмечаемое в 95% всех клинических случаев. Самым характерным признаком является регионарный лимфаденит. При этом остальные лимфатические узлы не воспалены и не увеличены.
Подтвердить диагноз врачу помогают лабораторные исследования: гистологические исследования биоптата, взятого из имеющихся папул и измененных лимфатических узлов. Также проводятся печеночные пробы, в которых выявляются характерные изменения, связанные с повышенными данными практически всех показателей. Информативными могут стать такие анализы, как ПЦР (полимеразная цепная реакция), РИФ (реакция иммунофлюоресценции) или ИФА (иммуноферментный анализ). Один из наиболее прогрессивных методов диагностики — кожные пробы на болезнь кошачьих царапин или фелиноз.
Требуется дифференциальная диагностика с лимфомой, гистоплазмозом, туляремией, лимфогранулематозом, соркоидозом, мононуклеозом инфекционной этиологии, токсоплазмозом, цитомегаловирусом и некоторыми другими заболеваниями.
Если заболевание имеет атипичную форму, то пациенту могут понадобиться консультации узких специалистов: дерматовенеролога, офтальмолога, невролога, кардиолога, пульмонолога и других. Болезнь кошачьих царапин, диагностика которой не представляет сложности, требует комплексного подхода к выбору методов лечения.
Профилактика и лечение болезни кошачьих царапин
Болезнь кошачьих царапин, лечение которой требуется лишь в тяжелых клинических случаях и при атипичных формах заболевания, часто заканчивается самоизлечением.
Для того чтобы ускорить процесс выздоровления, применяют антибактериальную терапию. Сегодня препаратом выбора многих врачей стал «Кетолид» — антибиотик, принадлежащий к группе макролидов. Также применяются другие антибиотики различных групп согласно назначению лечащего врача, нестероидные противовоспалительные препараты и антигистаминные лекарственные средства.
Если у пациента наблюдаются тяжелые осложнения со стороны лимфатических узлов, то могут быть показаны физиотерапевтические процедуры, а в некоторых случаях — вскрытие абсцесса с последующей аспирацией гнойного содержимого. По медицинским показаниям лимфатический узел может быть полностью удален хирургическим путем. При атипичных формах заболевания лечение назначают врачи узкого профиля в соответствии с имеющимися симптомами и клинической картиной течения заболевания.
Специфических профилактических мер по предупреждению болезни кошачьих царапин не существует. Хозяевам домашних питомцев рекомендуется своевременно обрабатывать животных от блох, обрезать им когти, а также соблюдать гигиену. При факте наличия царапины кошки, ее необходимо оперативно обработать любым антисептическим раствором.
Медицинский прогноз заболевания рассматривается как условно благоприятный. Пациенту необходимо своевременно обратиться к врачу, пройти обследование и соответствующее лечение с целью недопущения нежелательных осложнений, способных стать причиной состояний, угрожающих здоровью и жизни человека.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Бешенство у человека
Контакты с агрессивным диким или домашним животным несут риск заражения бешенством. Это чрезвычайно опасное заболевание вызывает вирус Rabies virus, поражающий клетки нервной системы и головного мозга человека. В активной фазе оно протекает быстро и с тяжелой симптоматикой, причем вероятность летального исхода практически 100% при отсутствии профилактических мер.
Общие сведения о возбудителе
Резервуаром для вируса служат дикие и бродячие животные, преимущественно хищники, некоторые виды грызунов, а также лошади и домашний скот. Основным средством передачи вируса является слюна животного, способом заражения – укус животным человека. Инфекция развивается далеко не в каждом случае: при укусе конечности риск развития заболевания составляет около 23%, а в случае повреждения шеи или лица доходит до 90%.
Проникая в организм человека, вирус распространяется по нервным волокнам, может разноситься также током крови и лимфы. Он разрушает нервные клетки и на их месте оставляет специфические образования, названные тельцами Бабеша-Негри. Спустя некоторое время вирус достигает головного мозга, в котором вызывает воспалительный процесс, характеризующийся тяжелой симптоматикой. Из-за перерождения клеток нервных волокон развиваются функциональные расстройства внутренних органов и систем.
В наружной среде вирус слабо сохраняет жизнеспособность. Он мгновенно погибает под прямыми солнечными лучами и при высушивании, в течение десяти минут – при нагревании до 60°С. Желудочный сок уничтожает его в течение 20 минут, спирт и другие средства дезинфекции – практически мгновенно. При низких температурах вирус может сохраняться в течение нескольких недель, однако при этом теряет вирулентность.
Внешние проявления заболевания
Инкубационный период при заражении бешенством может составлять от 1,5 недель до 3 месяцев, в зависимости от локализации места укуса и глубины проникновения слюны зараженного животного. При множественных укусах в голову и шею заболевание развивается быстро, при единичном повреждении ноги, как правило, признаки бешенства у человека появляются спустя 2-3 месяца.
Далее наступает паралич дыхательных путей, заканчивающийся, как правило, смертью больного.
В некоторых случаях у больных отсутствует продромальная стадия, а иногда первые симптомы бешенства у человека появляются с развитием паралича. Из-за этого вовремя определить заболевание и оказать необходимую помощь медики не успевают. Поэтому при любых укусах животных необходимо сразу обратиться к врачу. Промедление может привести к необратимым последствиям.
Диагностические методы
В случае, когда пациент обратился к врачу сразу после контакта с агрессивным животным, огромное значение имеет наружный осмотр места укуса. Врач определяет характерные особенности ран, глубину прокола тканей зубами животного, оценивает степень ослюнения. Все это необходимо, чтобы определить предположительную длительность инкубационного периода.
При дальнейшем наблюдении врач отмечает наличие визуальных признаков бешенства – изменения в поведении, размерах зрачков и т.д. Лабораторная диагностика в обычных клиниках не проводится, так как практически все тесты специфичны и могут выполняться только в лабораториях, занимающихся исследованием опасных инфекций. Прижизненные исследования, как правило, оказываются бесполезными, так как их результаты появляются слишком поздно. В настоящее время медики могут:
Наиболее часто при отсутствии выраженных симптомов бешенства у человека и слишком позднем обращении за медицинской помощью приходится выполнять посмертные исследования, чтобы достоверно установить причину гибели:
Перечисленные методы позволяют установить бешенство как причину заболевания со стопроцентной точностью.
Современные методы лечения
Жизненно важное значение получает в этих условиях профилактика бешенства, которая заключается не только в вакцинировании здоровых людей, но и в обязательном проведении комплекса мер при укусах животных:
Схема введения вакцины и иммуноглобулина в каждом случае определяется индивидуально, в зависимости от места укусов, тяжести ран и степени ослюнения. При выполнении всех перечисленных мер вероятность заболевания удается свести практически к нулю.
Часто задаваемые вопросы
Как передается бешенство от человека к человеку?
Теоретически передача вируса от одного человека к другому возможна через поцелуй, если у больного он уже присутствует в слюне, а у здорового во рту имеются ранки. Однако на практике подобные случаи медицине не известны. Возможно заражение плода от инфицированной матери во время беременности, а также донорам при пересадке органов, однако эти случаи крайне редки.
Передается ли бешенство через царапину кошки?
Заражение возможно при:
Однако подавляющее большинство случаев инфицирования приходится на укусы больных животных.
Какие животные чаще всего болеют бешенством?
Наиболее часто в качестве резервуара вируса выступают дикие лисицы, волки и шакалы. Они заражают человека непосредственно либо через контакт с домашними животными, которые, в свою очередь, передают инфекцию человеку.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Осторожно, белочка!
Знакомство с белкой не всегда приносит радость.
Дружба с белками
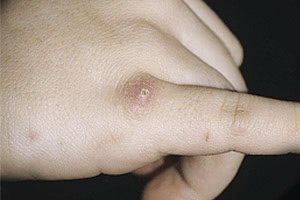
Белка бывает кусачей.
Наша дружба с белками дала трещину в конце зимы. Я пришла на их аллею, когда ребенок крепко заснул в коляске, достала мешочек с орехами и стала угощать хвостатых знакомых. Орехи разошлись с рук молниеносно. Но две серых белочки не убегали и ждали еще! Я пошарила по карманам, в них оказалось пусто. А когда достала из последнего руку, одна из белок резко прыгнула и вцепилась зубами мне прямо в указательный палец. Больно было ужасно! Я быстро скинула белочку на землю, она вскочила на ближайшее дерево и скрылась, оставив на память кровавую рану.
Последствия укуса
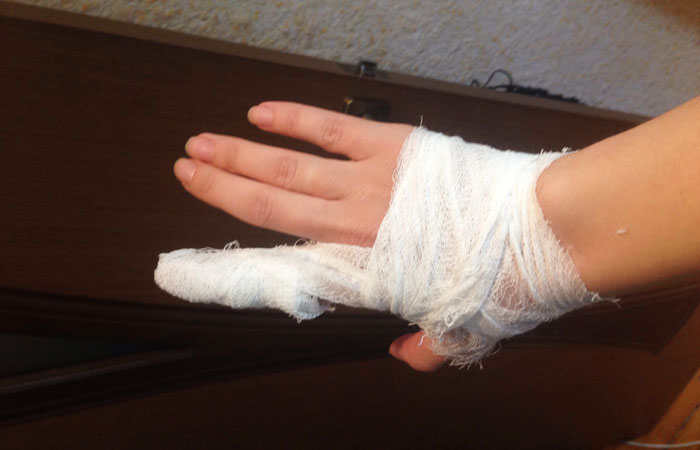
Вакцинация
Посоветовавшись с родными, я приняла решение ставить вакцину. Малыша пришлось резко отлучать от груди. Ох, чего мне это стоило! Только сейчас мы оба стали приходить в себя. А курс прививок до сих пор продолжается. Мне расписали его на 4 месяца. Болезненные уколы нужно ставить строго в те даты, которые указал в графике врач, опоздаю хотя бы на сутки, сказали медики, вакцина уже может потерять силу. А коварное бешенство способно таиться в организме около года, без всяких симптомов.
Только без рук!
Белочек в парках я больше не кормлю с рук. Теперь на всю жизнь усвоила : этим милым грызунам палец в рот не клади. Ребенка тоже к ним близко не подпускаю. Наблюдаем со стороны. Или ходим в зоопарки. Там все животные от инфекций привиты.