Всё прошло? Кому нужна углублённая диспансеризация после COVID-19
Нормализация температуры и два отрицательных ПЦР-теста означают лишь то, что острая фаза COVID‑19 уже позади. Человек больше не заразен и не опасен для окружающих. Но риск для его собственного здоровья и самой жизни всё ещё остаётся высоким даже после видимого выздоровления. Как не пропустить серьёзные последствия инфекции?

По мнению авторитетных мировых экспертов, даже спустя месяцы после перенесённого COVID-19 люди продолжают страдать от различных нарушений здоровья. Всего в общей сложности учёными было проанализировано 203 патологических симптома, которые могут входить в понятие «ковидный хвост». Причём проблемы могут возникнуть даже у тех, у кого болезнь протекала в лёгкой форме, и проявиться не сразу, а спустя месяцы после выздоровления.
Хроническим болезням – особое внимание
Пациенты с хроническими заболеваниями – самая уязвимая группа и в случае заражения коронавирусной инфекцией. Ведь любая инфекция – это стресс, способный привести к обострению таких патологий. А коронавирус – это очень тяжёлый стресс.
Среди всех хронических заболеваний наиболее опасными в сочетании с COVID-19 являются болезни лёгких, в частности бронхиальная астма, а также сахарный диабет, онкологические и аутоиммунные патологии. В повышенной группе риска по тромбозам находятся люди, имеющие хронические заболевания, связанные с нарушением обмена веществ, избыточным весом, хроническими заболеваниями сердца и сосудов (ИБС, атеросклероз).
Этим людям необходимо пройти углублённую диспансеризацию для предотвращения последствий постковидного синдрома, поскольку у них наиболее высок риск скрытого течения фатальных осложнений.
На этом этапе углублённой диспансеризации проводится обязательный осмотр врачом-терапевтом или врачом общей практики, а также несколько диагностических процедур:
Если на первом этапе диспансеризации были найдены осложнения (например, если показатель сатурации в покое у пациента 94 и ниже или результат теста с 6-минутной ходьбой или анализ на концентрацию D-димера в крови не в норме), то необходим второй этап.
При необходимости врач может назначить дополнительные обследования, а также направить к узким специалистам. При диагностировании осложнений или хронических заболеваний, в том числе связанных с перенесённой новой коронавирусной инфекцией, пациент направляется на диспансерное наблюдение. Там перечень обследований дополняется, назначается программа реабилитации и поддерживающей терапии.
КСТАТИ
При любых проблемах можно получить содействие страхового представителя. На этот случай разработан сервис «Линия помощи» на сайте любой страховой компании, работающей по ОМС. Эксперты помогут решить все вопросы относительно лечения с медицинскими организациями, проведут экспертизу качества медицинской помощи, дадут рекомендации по дальнейшим шагам, направив пациента в нужное медицинское учреждение.
Болезнь с продолжением
Такими терминами, как «долгий ковид», «ковидный хвост» или «постковидный синдром», врачи обозначают состояние, при котором последствия коронавирусной инфекции продолжаются ещё длительное время после окончания острой фазы заболевания. Считается, что патологические симптомы могут сохраняться на протяжении полугода и даже дольше.

Новый диагноз: Long-COVID
Эту болезнь и связанные с ней риски медикам ещё предстоит изучить. И диспансеризация – один из шагов на этом пути.

Несмотря на то что ВОЗ недавно внесла диагноз «Long-COVID» в МКБ‑10 (международную классификацию болезней), чёткое определение данного заболевания до сих пор не сформировано.
Опасный период
На данный момент у медиков ещё недостаточно достоверных знаний о причинах и самой сути постковидного синдрома. Тем не менее учёные рассматривают это явление не только как классическую постинфекционную астению, известную по таким заболеваниям, как грипп, пневмония и прочим, но и как более широкое понятие. Ведь и COVID-19, как уже известно, не просто респираторное, но мультисистемное заболевание.
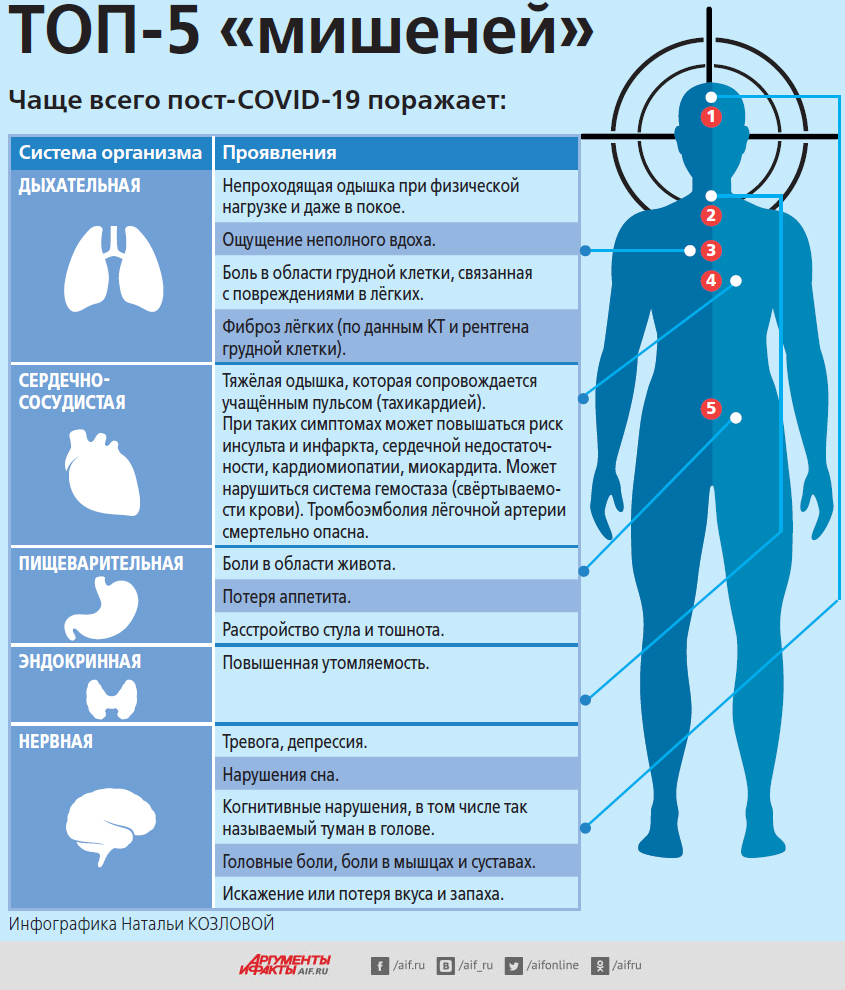
Симптомы «долгого ковида» крайне разнообразны. Но самыми распространёнными, по данным исследований, являются: усталость, одышка (ощущение нехватки воздуха), проблемы с концентрацией внимания, а также неврологические симптомы, в частности туман в голове, забывчивость, тревожность. Тем не менее могут возникать и другие, самые разнообразные проявления, начиная от головокружения, учащённого сердцебиения, тремора (дрожи в конечностях), мышечных и суставных болей и заканчивая выпадением волос и сыпью на коже. Кроме того, многие пациенты теряют ощущение вкуса и запаха. У большинства из них через полгода всё само собой восстанавливается, хотя есть люди, у которых более года с обонянием и вкусом остаются проблемы.
Также известно и тоже доказано исследованиями, что у пациентов, перенёсших коронавирусную инфекцию, гораздо чаще, чем в целом в популяции, возникают сердечно-сосудистые риски (инфаркты, инсульты, тромбоэмболия). Эта опасность максимальна в ближайшие 2–3 месяца после болезни.
Женский пол – фактор риска
Как показало китайское исследование, у людей, которые перенесли болезнь тяжело, постковидный синдром в течение полугода встречается чаще, чем у тех, кто болел в лёгкой форме. Тем не менее и легко переболевшие не застрахованы от развития «ковидного хвоста». Что касается связи постковидного синдрома с пожилым возрастом и другими хроническими заболеваниями, то тут данные исследований противоречивы. Несколько повышен такой риск у пациентов с бронхиальной астмой по сравнению с теми, у кого астмы нет. Тем не менее однозначно говорить о том, что «долгий ковид» угрожает в большей степени людям с хроническими заболеваниями, пока нельзя. Пожилой возраст также не является доказанным фактором риска, более того, судя по исследованиям, «ковидный хвост» чаще развивается у молодых людей.
Стоит сказать ещё об одном доказанном факторе риска, который подтвердили все исследования. Это женский пол. У женщин постковидный синдром встречается чаще, чем у мужчин. Относительно детей пока ещё мало данных для того, чтобы утверждать, что у этой группы пациентов «долгого ковида» не бывает, но совершенно точно, что у детей он встречается существенно реже, чем у взрослых.
Без самодеятельности
Как именно лечить постковидный синдром, медики пока не знают. Но есть довольно интересная и подкреплённая предварительными исследованиями версия, что можно помочь переболевшим бороться с негативными последствиями COVID-19. Но если вопрос лечения «долгого ковида» пока остаётся дискутабельным, то не вызывает сомнений необходимость оценить потенциальный вред, который мог нанести вирус организму. Для этого как раз и была придумана и введена углублённая диспансеризация. Конечно, если человек через 2–3 месяца после болезни нормально себя чувствует, у него нет никаких тревожных симптомов, он ведёт активную жизнь, занимается спортом, то ему совершенно необязательно ходить по врачам и искать у себя какие-то патологии, повышая свой уровень тревожности. Но если есть хоть малейшие симптомы, лучше, конечно, обследоваться, благо есть такая возможность, которой, кстати, нет в большинстве других стран.
С 1 июля этого года в России запущена расширенная программа диспансеризации для переболевших COVID-19. Она включена в Программу государственных гарантий бесплатного оказания гражданам медицинской помощи на 2021–2023 годы. То есть положена всем бесплатно по полису ОМС. Пройти углублённую диспансеризацию можно спустя 60 дней после заболевания. Если пациент болел дома, не обращаясь к врачу, и данные о перенесённом заболевании отсутствуют, то диспансеризацию можно пройти по своей инициативе. При этом очень важно удержаться от соблазна самостоятельно назначать себе анализы и особенно трактовать их. С этим может справиться исключительно врач, поскольку важны не только отклонения показателей от референтных значений, но и то, насколько они повышены или понижены, кроме того, необходимо учитывать соотношения разных показателей между собой. Те, кто не владеет этими специальными знаниями, рискуют как минимум потратить деньги зря, как максимум сделать неверные выводы и нанести себе вред самолечением.
Постковидный синдром и углубленная диспансеризация
Постковидный синдром и углубленная диспансеризация
Не так давно было введено понятие «постковидный синдром», который определяется как стойкие симптомы и/или отсроченные или долгосрочные осложнения по истечении 4 недель с момента появления симптомов. Изучение данного синдрома показало, что лица, переболевшие COVID-19, имеют симптомы, которые могут впоследствии вызывать осложнения и отклонения в деятельности систем органов. Так, тромбозы могут выявляться в 20-30% случаев, одышка в 31,7%, кашель встречается в 13,5%, жалобы на боль в груди и тахикардию отмечают 12,7% переболевших COVID-19 (по данным медицинского журнала Nature Medicine).
Углубленная диспансеризация и цели проводимых исследований
Поддержание здоровья лиц, перенесших COVID-19, стало одной из государственных задач. С 1 июля 2021 года на территории России стартовала углубленная диспансеризация, в рамках которой можно пройти необходимые исследования для своевременного выявления возможных осложнений.
Углубленная диспансеризация – это комплекс мероприятий, который проводится дополнительно к профилактическому медицинскому осмотру или диспансеризации и направлен на выявление опасных симптомов у тех, кто перенес новую коронавирусную инфекцию.
На первом этапе проводятся 7 ключевых методов исследований, по результатам которых гражданин может быть направлен на второй этап углубленной диспансеризации. Фокус внимания исследований преимущественно направлен на деятельность сердечно-сосудистой и дыхательной систем.
В первый этап углубленной диспансеризации входят общий клинический анализ крови, биохимический анализ крови, осмотр пациента и анкетирование, включающее вопросы в отношении основных жалоб после перенесенного COVID-19, что позволяет врачу сделать вывод в отношении состояния здоровья гражданина и скорректировать объём исследований.
При наличии специфических симптомов пациенты проходят специализированные исследования. Одышка, которая характеризуется затруднением дыхания в покое или при физической нагрузке, выявляется путем проведения спирометрии (исследование с использованием специального аппарата, который позволяет исследовать функцию внешнего дыхания).
Когда у пациента есть боли в груди и тахикардия (увеличение частоты сердечных сокращений), ему назначаются спирометрия, тест с 6-минутной ходьбой. На втором этапе данный симптом может быть выявлен при проведении эхокардиографии (УЗИ сердца) и компьютерной томографии (КТ) органов грудной клетки в случае наличия показаний.
Если присутствует кашель, проводится измерение уровня насыщения крови кислородом в покое (сатурация) и рентгенография органов грудной клетки (в случае, если не проводилась раннее в течение года).
Исследование уровня Д-димера в крови (продукт распада фибрина, который позволяет определить риск развития тромбозов) входит в первый этап, однако показано только лицам, перенесшим новую коронавирусную инфекцию в средней степени тяжести и выше.
Второй этап диспансеризации проводится по показаниям и включает эхокардиографию, компьютерную томографию органов грудной клетки и дуплексное сканирование вен нижних конечностей (УЗИ вен нижних конечностей).
По результатам углубленной диспансеризации врач определяет пациенту группу здоровья, направляет при необходимости на диспансерное наблюдение и реабилитацию.
Что включает в себя углубленная диспансеризация после ковида?
Её могут пройти не только переболевшие
Читать все комментарии
Войдите, чтобы добавить в закладки
С 1 июля 2021 года начала проводиться углубленная диспансеризация для граждан, переболевших новой коронавирусной инфекцией. Пройти её также смогут и лица, в отношении которых отсутствуют сведения о перенесённом заболевании COVID-19, по их желанию, в дополнение к профилактическим медицинским осмотрам и диспансеризации, предусмотренным Программой госгарантий.
Распространение новой коронавирусной инфекции повлияло на все сферы жизни. Системе ОМС пришлось оперативно подстраиваться под новые реалии, чтобы финансирование медицинской помощи застрахованным не останавливалось ни на минуту. COVID-19 все еще никуда не ушел, но последствия уже дают о себе знать.
Осложнения, вызванные коронавирусом, могут сказаться сразу, а могут и в более далекой перспективе. Поэтому возобновление профилактических осмотров и диспансеризации сейчас крайне необходимо, чтобы не допустить резкого роста хронических заболеваний, особенно вызванных осложнениями после COVID-19. С 1 июля для переболевших новой коронавирусной инфекцией проводится углубленная диспансеризация.
Для проведения углубленной диспансеризации, а также контроля, фонды ОМС перестраивают привычные схемы работы. Теперь реестр подлежащих диспансеризации граждан будет формироваться и отслеживаться Федеральным фондом ОМС. Территориальные фонды ОМС будут формировать выгрузку сведений о застрахованных в определенном формате, после чего уже в Федеральном фонде эта выгрузка будет обогащаться сведениями из регистра лиц, больных COVID-19.
Затем будет создан список застрахованных, которым должна быть проведена углубленная диспансеризация. Медицинские организации также будут дополнять эти списки своими сведениями: будут проверять и уточнять прикрепленное население, подготавливать график диспансеризации по периодам, а также будут определять место прохождения диспансеризации. Такие списки будут составляться еженедельно и находиться на контроле ФОМС.
В приоритетные группы пациентов для проведения углубленной диспансеризации входят лица, перенесшие COVID-19, и лица, не обращавшиеся в медицинскую организацию более 2 лет. Особое внимание будет уделяться коморбидным пациентам, то есть пациентам, имеющим хронические заболевания.
1-й этап углубленной диспансеризации для граждан, перенесших COVID-19, включает измерение насыщения крови кислородом (сатурация) в покое, тест с 6-минутной ходьбой, общий клинический анализ крови развернутый, биохимический анализ крови (холестерин, ЛПНП, СРБ, АЛТ, АСТ, ЛДГ, креатинин), рентгенография ОГК (1 раз в год), а также концентрация Д–димера в крови (для граждан, перенесших новую коронавирусную инфекцию средней степени тяжести и выше).
В рамках 2 этапа гражданам, перенесшим новую коронавирусную инфекцию, при сатурации в покое 94% и ниже по результатам теста с 6-минутной ходьбой смогут сделать компьютерную томографию легких, эхокардиографию и дуплексное сканирование вен нижних конечностей.
Информировать граждан о прохождении профосмотров и диспансеризации, в том числе углубленной, будут как медицинские, так и страховые организации совместно с Фондом ОМС. Информировать застрахованных будут через Единый портал государственных услуг, SMS-сообщения, а также через сайты профильных организаций и СМИ.
Записаться на прохождение профилактических мероприятий можно через регистратуру, call-центр, региональный портал госуслуг и личный кабинет «Мое здоровье» на ЕПГУ.
После прохождения профилактического медицинского осмотра и диспансеризации определяется группа здоровья. После чего по необходимости принимается решение о постановке на диспансерное наблюдение, направлении на оказание специализированной медицинской помощи или реабилитацию.
Медицинская помощь в первичном звене в условиях пандемии COVID-19 тоже приобретает свои особенности. Чтобы минимизировать личные контакты и риски заражения, активно развиваются дистанционные технологии её оказания. О перспективах такого развития рассказала директор департамента мониторинга, анализа и стратегического развития Минздрава РФ Евгения Котова на совещании в Минздраве РФ 21 июня 2021 года.
В настоящее время создаются и внедряются дистанционные формы работы, ориентированные на пациента. Колл-центры в системе ОМС обеспечивают информационную поддержку застрахованных лиц при дистанционной записи на прием и обследования, вызове врача на дом, а также проводят анкетирование по вопросам удовлетворенности оказанной медпомощью.
Кроме того, ключевыми направлениями в развитии технологий дистанционного формата оказания первичной медпомощи являются сервисы, обеспечивающие высокую пропускную способность поликлиники в условиях максимальной нагрузки на медицинский персонал, таких как телемедицинские центры, возможность дистанционного описания результатов рентгенологических исследований, возможность получения результатов контроля с носимых устройств (контроль артериального давления, контроль ЭКГ), а также использование сервисов для получения электронных рецептов и листков нетрудоспособности.
В необходимых случаях организуется доставка пациента для осмотров, проведения компьютерной томографии, забора анализов. Результаты обследований и анализов также возможно получить дистанционно, не выходя из дома. Также для пациентов применяются носимые устройства для контроля за состоянием здоровья. А передача информации о пациентах, выписанных и стационара в поликлинику по месту прикрепления, теперь происходит с применением дистанционных информационных технологий.
В период пандемии проект с использованием телемедицинских технологий еще раз подтвердил свою эффективность.
Углубленная постковидная диспансеризация с 1 июля 2021 года. К чему готовиться переболевшим
С 1 июля 2021 года в России вводится углублённая диспансеризация для тех, кто переболел COVID-19. Что собой представляет эта мера – и чего конкретно ждать гражданам?
👩⚕️ Что собой представляет углублённая диспансеризация
Планируемая диспансеризация преследует несколько целей:
Сама по себе программа связана с поручением Президента РФ Правительству и руководству регионов повысить контроль за состоянием здоровья населения.
📋 Условия для прохождения
Чтобы принять участие в этом мероприятии, необходимо:
На лиц младше 18 лет программа пока не распространяется
Переболевшие бессимптомно или перенёсшие коронавирус «на ногах» и обнаружившие это лишь по анализам на антитела программой тоже не охватываются
Нужно дождаться того, чтобы прошло два или более месяца после выздоровления
В первую очередь на диспансеризацию будут приглашать тех, у кого болезнь проходила в средней или тяжёлой форме. Остальные могут записаться добровольно, не дожидаясь приглашения.
✅ Процедура осмотра
Процедура осмотра будет проходить в два этапа.
Первый этап
Он включает в себя следующие процедуры:
Второй этап
Он проводится для того, чтобы уточнить состояние здоровья, если на первом этапе выявлены проблемы. В него входят:
🖌 Как записаться
Точный порядок направления граждан будет дополнительно установлен Министерством здравоохранения РФ, однако, в целом процедура должна выглядеть так:
В том случае, если гражданин хочет пройти процедуры самостоятельно, ему надо будет зайти на портал Госуслуги и там записаться на диспансеризацию, самостоятельно выбрав время.
Где будет проходить диспансеризация
Проверить своё состояние здоровья после перенесённого коронавируса можно будет в поликлинике по месту жительства. Точный перечень учреждений, оказывающих эту медицинскую услугу, можно будет на сайте регионального управления здравоохранения.
Правительство утвердило программу диспансеризации для переболевших COVID-19
Новые правила связаны с тем, что в 2020 году в России от болезней системы кровообращения умерло на 97 300 человек больше, чем в 2019 году. Известно, что болезни системы кровообращения — одно из осложнений коронавирусной инфекции. Примерно у каждого пятого заболевшего возникают тромбы, а из пациентов с COVID-19 и тромбозами погибают примерно 23%.
Будьте внимательны к источникам информации о здоровье — и сходите к врачу
Наши статьи написаны с любовью к доказательной медицине. Мы ссылаемся на авторитетные источники и ходим за комментариями к докторам с хорошей репутацией. Но помните: ответственность за ваше здоровье лежит на вас и на лечащем враче. Мы не выписываем рецептов, мы даем рекомендации. Полагаться на нашу точку зрения или нет — решать вам.
Чем диспансеризация для переболевших COVID-19 отличается от общей диспансеризации
Общая диспансеризация — это определенный набор анализов и обследований, которые делают бесплатно по полису ОМС. Обследования должны выявить самые частые заболевания.
Диспансеризация для переболевших COVID-19 — не отдельное мероприятие, а расширенная версия общей диспансеризации.
Общая диспансеризация проходит в два этапа. Обследования на первом этапе:
Пациентам от 40 лет и старше на первом этапе проводят еще несколько обследований:
После всех обследований пациент попадает на прием к терапевту. Врач осматривает кожу и слизистую рта, щитовидную железу и лимфатические узлы. Если по результатам осмотра и обследований терапевт заподозрит какое-то заболевание, на втором этапе диспансеризации проведут дополнительные обследования и направят к узким специалистам.
Как и в случае с общей диспансеризацией, для уточнения диагноза на втором этапе диспансеризации терапевт может назначить дополнительные обследования: эхокардиографию, КТ легких и дуплексное сканирование вен нижних конечностей, а также направить к узким специалистам.
Как победить выгорание
Кто может пройти углубленную диспансеризацию
С 2021 по 2023 год попасть на углубленную программу диспансеризации можно, если в этот период вам исполняется количество лет, кратное трем: 18, 21, 24, 27, 30, 33, 36, 39, а также если вам 40 и больше лет.
Если человек переболел коронавирусом в 34 года, он может пройти диспансеризацию в 36 лет. Но если после болезни у человека есть жалобы на здоровье и по возрасту он не попадает на диспансеризацию, за обследованиями можно обратиться в поликлинику по месту жительства. Медосмотр в таком случае могут назначать без диспансеризации, в рамках обычной помощи по ОМС.
Временные методические рекомендации по орагнизаии медосмотров во время COVID-19PDF, 992 КБ
Записаться на углубленную диспансеризацию можно самостоятельно в поликлинике по месту жительства или через портал госуслуг, если в вашем регионе возобновили общую диспансеризацию. Тем, кто перенес коронавирус в средней или тяжелой форме, позвонят из поликлиники, к которой они прикреплены, либо отправят оповещение в смс, по электронной почте или в личном кабинете на сайте госуслуг.
Диспансеризацию можно пройти за один день, но если вам назначат дополнительные обследования, этого дня может не хватить. На время диспансеризации работодатель предоставит один выходной с сохранением заработной платы, за пять лет до пенсии — два дня. Присутствие в поликлинике и сдачу анализов по программе диспансеризации нужно подтверждать справкой.
Переболел бессимптомно, узнал сдав тест на антитела по работе.
Попробую записаться, но уверен что скажут, что раз нет записей о болезни, значит не болел)
Да и вообще есть сомнения, что ОМС хоть как-то работает для взрослых. В городской поликлинике не был по-моему ни разу в жизни после 18 лет.
Да и обследования никакого нет.
Кузнецов, можете позвонить в страховую, от которой выдан вам полис и спросить, куда вам обращаться.
ТЕПЕРЬ, ЧТОБЫ ПОТЯНУТЬ С ВАС ОГРОМНЫЕ ДЕНЬГИ, У ВАС ОБЯЗАТЕЛЬНО НАЙДУТ ТЫСЯЧИ «БОЛЕЗНЕЙ».
Для чего этот странный опрос? Быть может в Москве и Питере и существует такая программа по углубленной диспансеризации, но в Новосибирске и, я уверена, в других городах, этого нет и, наверное, не будет. Зачем смешить народ?
Татьяна, как я с вами согласна. В Свердловской области, в городе Верхняя Пышма в больнице им Бородина медицинские работники не слышали ни о каком углубленно медосмотре для переболевших COVID-19.
Переболел ковидом
ПОПРОБУЮ Пройти углубленную диспансеризацию.










