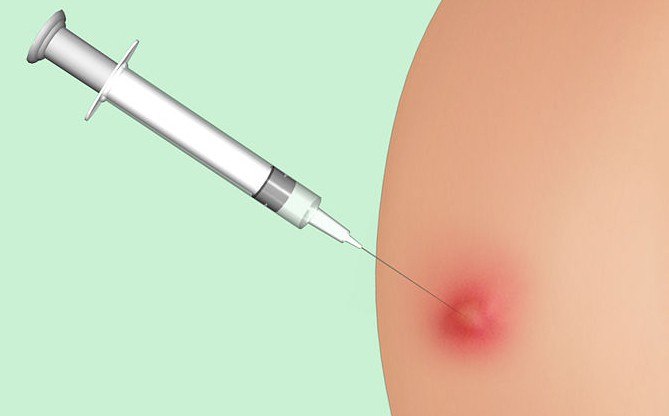
Как избавиться от шишек от уколов
Еще в третьем веке до нашей эры Гиппократ считал применение уколов важной составляющей терапевтических мероприятий, направленных на лечение различного рода хворей. В то время для инъекций он использовал свиной мочевой пузырь в тандеме с полой трубкой из тростника. Несмотря на это, шприц в привычном для всех виде был изобретен только в середине девятнадцатого века. Тогда стали применять многоразовые вариации со стальным поршнем и съемной иглой. Сегодня уколы делаются преимущественно одноразовыми стерильными разновидностями, что более оправдано с позиции безопасности.
Современные врачи охотно назначают внутримышечные инъекции, справедливо считая их одной из наиболее действенных и безопасных форм доставки медикаментозных препаратов в организм. Несмотря на все достоинства, этот метод не является идеальным ввиду наличия ряда побочных эффектов. Один из наиболее распространенных – шишки, образующиеся на коже после постановки уколов. В этой статье речь пойдет о природе таких явлений, потенциальной опасности, которую они несут здоровью пациента, методах борьбы с ними и профилактических мерах появления новообразований.
Отличительные особенности уколов
Стандартные медицинские протоколы предполагают использование внутримышечных инъекций. Сегодня с их помощью врачи могут лечить большинство различного рода недугов, не прибегая к назначению перорального приема лекарств. Врачи предпочитают такой метод терапии по нескольким причинам:
Относительных минусов применения уколов значительно меньше. Главный – необходимость наличия специальных знаний и навыков у человека, который делает инъекцию. Таблетку же может выпить любой человек после назначения врача.
Причины возникновения шишек
В медицинской литературе такие явления называются инфильтратами. Они представляют собой скопление под кожей клеток крови и лимфы. Такие уплотнения доставляют своему хозяину массу неприятностей, вызывая болевые ощущения и выступая в роли катализатора деструктивных процессов. Шишки могут появляться по нескольким причинам:
Влияние инфильтрата на здоровье и самочувствие
Некоторые люди переносят их без каких-либо осложнений и дискомфорта, дожидаясь, пока уплотнения начинают рассасываться естественным путем, но у большинства пациентов появление шишек сопровождается появлением таких симптомов:
Если вы заметили такие симптомы, следует обратиться за квалифицированной помощью к специалистам, они назначат адекватное лечение и помогут оперативно избавиться от негативных побочных эффектов в виде болезненных новообразований и кровоподтеков.
Консервативное лечение
Современная медицина обладает широким спектром методов и средств, способных в сжатые сроки убрать негативные последствия неправильно или непрофессионально сделанных уколов. Вот наиболее действенные:
Народные методы
Знахари и целители предлагают избавиться от уплотнений при помощи следующих средств:
Оптимально проводить лечение народными средствами в комплексе со средствами консервативной терапии. Так можно добиться наилучшего эффекта в кратчайшие сроки.
3 эффективных способа избавиться от шишек после уколов
Основные задачи средств от шишек — усилить кровообращение на проблемном участке, снять воспалительный процесс и улучшить проводимость мышечной ткани. При использовании домашних средств устранить проблему у вас получится за 14 дней.
Спиртовой компресс с аспирином
Прежде чем использовать спиртовой компресс, кожу смазывают жирным кремом или вазелином. Такая подготовка помогает предотвратить появление ожога. Для приготовления лечебного средства понадобится:
Таблетку аспирина измельчают до состояния порошка. Соединяют с медом и спиртом, а затем подогревают на водяной бане. Смесь накладывают на уплотнение в теплом состоянии. Накрывают пленкой и фиксируют бинтом. Компресс делают на ночь.
Компресс на основе магнезии
Компресс с магнезией уменьшает синяк в размерах и рассасывает уплотнение. Для приготовления лекарства:
Перед тем как поставить компресс, убедитесь, что отсутствует аллергия на лекарство. Если шишка маленькая, то можете зафиксировать ее пластырем, а крупное образование надо забинтовать.
Медовая лепешка
От застарелых шишек от уколов хорошо помогает медовая лепешка. Для приготовления используют:
Перечисленные компоненты соединяют и замешивают не крутое тесто. Отщипывают небольшой кусочек. Делают из него кружочек толщиной 1 см. Диаметр должен быть больше шишки на 1 см.
Лепешку прикладывают к уплотнению и фиксируют бинтом. Оставляют на ночь. Утром используют новую порцию.
Когда необходимо обращаться к врачу
Если вы обнаружили шишку на месте прокола, это совсем не значит, что нужно сразу бежать к врачу. Если же имеют место следующие симптомы, откладывать поход к доктору не следует:
При появлении подобных симптомов не стоит заниматься самолечением. Гораздо целесообразнее обратиться за помощью к опытным специалистам. В такой ситуации промедления недопустимы, так как шишки являются предвестником опасных осложнений, которые могут нанести серьезный вред здоровью.
Чем опасны шишки после уколов
Медики выделяют ряд осложнений, своевременная адекватная терапия которых не проводилась. Вот наиболее опасные:
Профилактические меры
Применение на практике следующих рекомендаций поможет минимализировать возможность появления уплотнений после внутримышечного введения препарата:
Чтобы избежать риска образования осложнений после уколов, следует доверять их выполнение квалифицированным специалистам, в полной мере обладающих соответствующими знаниями, практическими навыками и достаточным опытом. В таком случае возможность появления новообразований будет сведена к минимуму.
Видео
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Как быстро избавиться от шишек после уколов (2021-11-30 22:16:14)
Как быстро избавиться от шишек после уколов
В уколах вообще мало приятного. А если после курса лечения в месте инъекций еще и шишки остаются, становится еще неприятнее. Ведь уплотнение болит, отравляет жизнь. Расскажем, чем оно может быть опасно и как не допустить осложнений.
Медицинское название шишек от уколов — постинъекционный инфильтрат. Это ответ нашего организма на травматизацию и введение препарата. Главные причины появления шишек — несоблюдение гигиены, нарушение техники выполнения, аллергия.
Почему появляются шишки после уколов
Чаще всего такие последствия возникают после внутримышечных инъекций, обычно в ягодичной области — просто потому, что инъекции туда делают чаще. Для сравнения: лишь четверть случаев приходится на плечо.
Причин тому может быть много:
— сниженный иммунитет;
— перенапряженные мышцы;
— большое количество инъекций в одно и то же место;
— слишком короткая или тупая игла;
— попадание в нерв или сосуд;
— привычка массировать место прокола;
— маслянистый состав препарата, который долго рассасывается.
Вообще масляные растворы не рекомендуется вводить в мышцу, лучше внутривенно.
Чем опасны шишки
Если после укола вы почувствовали уплотнение на место прокола, нужно внимательно мониторить ситуацию, ведь обычный синяк или шишка могут обернуться абсцессом. Нередко бывает так, что в течение 7–10 дней гематома после инъекции не рассосалась, а к уплотнению присоединились сильная боль, отек, покраснение, повышение температуры. В этом случае не обойтись без помощи специалиста.
Лечат гнойный нарыв мазями, а в тяжелых случаях — хирургическим путем. При серьезном глубоком нагноении и симптомах общей интоксикации не обойтись без антибиотиков, иммуномодуляторов и комплекса витаминов. Поэтому чем раньше вы обратитесь к врачу, тем лучше.
Как избавиться от шишек после укола
Если шишка не болит и беспокоит лишь уплотнение, возможно, помогут мази. А вот если процесс затягивается, но явных улучшений нет, показан курс физиотерапии — УВЧ или светотерапия. Обычно через 5–7 процедур шишки полностью рассасываются. Конечно, перед любыми манипуляциями необходимо проконсультироваться с врачом, в противном случае можно не помочь, а навредить себе.
Народные способы
Из поколения в поколение передаются «бабушкины» рецепты против шишек от уколов: капустный лист, натертый картофель, алоэ, теплый творог… Но чудес ждать не стоит, как и скорого выздоровления, — кому-то помогает народная мудрость, а кому-то нет. Врачи не против полезных свойств овощей и растений, но призывают перед использованием методов нетрадиционной медицины убедиться, нет ли у вас аллергии на тот же мед.
Что касается йодной сетки, волшебные свойства, приписываемые ей, достаточно спорны. Некоторые препараты при взаимодействии с йодом могут давать непредсказуемую реакцию. Помимо этого, йод может вести себя агрессивно на коже и оставить ожог.
Абсолютные противопоказания к применению йода:
— повышенная температура тела,
— беременность,
— возраст до трех лет.
Здравый смысл
Поможет вернуть здоровье холод, покой и диета. Для того чтобы быстро избавится от последствий неудачной инъекции, необходимо соблюдать правила ухода за кожей, периодически прикладывать холод к месту укола, наносить рассасывающие и противовоспалительные препараты. Какие именно — подскажет врач. Одни мази способны лечить и старые, и новые уплотнения. Другие, за счет антибактериального действия, можно применять в виде повязок и компрессов на ночь. Третьи, несмотря на специфический запах, быстро помогают избавиться от инфекции и повышают местный иммунитет.
Чего категорически нельзя делать
В первую очередь нужно напрочь забыть два действия — греть и разминать места уколов. Необходимо воздержаться от горячих ванн и массажа на эту зону, а летом — прятаться от активного солнца. Почему? Да потому что высокая температура усиливает кровообращение, процесс нагноения может активизироваться, инфильтрат опухает еще больше и возникает абсцесс. Избыток углеводов мешает процессу восстановления так же, как и алкоголь.
Не стоит пускать все на самотек: заметили шишку — обратитесь к специалисту за консультацией и назначением, ведь справиться со «свежим» образованием гораздо проще, чем с запущенной ситуацией. Часто на приеме можно встретить пациентов, которые показывают уплотнения многолетней давности. Здесь на помощь приходят противофиброзные препараты, их ферменты способны свести шишку на нет уже после одного–трех уколов.
Подробнее
Медицинский лекторий
«ДомоденТ» — это многопрофильная клиника, которая оказывает все виды стоматологических и лор-услуг для жителей г. Домодедово и Московской области.
Промышленный холдинг Evers Group Rus – это компания производитель инновационных и традиционных медицинских изделий, входит в число лидеров отечественного рынка фармпредприятий.
Нова Клиник — сеть специализированных центров репродукции и генетики человека в Москве, где проводится полный комплекс диагностических и лечебных мероприятий, направленных на преодоление бесплодия.
Сахарный диабет и ожирение. Новый взгляд на проблему.
«Я беспокоюсь из-за всего»: как перестать тревожиться, если у вас тревожное расстройство
13 причин, почему закладывает уши
Российские ученые выявили пользу черного перца при коронавирусе
Лечение перекисью водорода по методике Неумывакина
Какие продукты вызывают зависимость? Выражение «шоколадный пьяница» появилось неспроста
5 главных мифов о витамине С
Кофе будет работать эффективнее, если пить его правильно
Самые полезные продукты в нашем рационе
20 причин для начала занятий ЛФК
Врач рассказал, что поможет в борьбе с метеозависимостью
Токсиколог объяснил, как действовать при отравлении грибами
Врач назвала овощ, который поможет укрепить печень и снизить давление
Что будет, если постоянно есть яблоки, рассказала диетолог
Причины отёков. Кто виноват и что делать
Гормоны и избыточный вес
Психолог рассказала, как провести нерабочие дни без ущерба для ментального здоровья
Администрация Московского района г.Минска
Тел. (+375 17) 260-63-96,
факс +375 17 368-14-07
Осложнения, возникающие при неправильном выполнении инъекций, их профилактика
Показания, противопоказания для внутривенного струйного введения лекарственных средств.
1) заболевания, при которых необходимо обеспечить быстрый терапевтический эффект;
2) введение лекарственных веществ, которые при подкожных, внутримышечных введениях вызывают раздражение или омертвение тканей.
Осложнения, возникающие при внутривенном струйном введении лекарственных средств и меры по их профилактике.
1) образование гематомы (кровоизлияние под кожу) при неумелой пункции вены;
2) тромбофлебит, флебит (воспаление вены с образованием тромба или без него) при нарушении правил асептики;
3) сепсис (общее инфекционное заболевание) при грубейших нарушениях правил асептики;
4) воздушная эмболия при нарушении техники введения лекарственного вещества;
5) анафилактический шок при аллергической реакции на данное лекарственное вещество.
6) заражение вирусным гепатитом, ВИЧ-инфекцией, вследствие несоблюдения правил асептики и антисептики.
Гематома (кровоизлияние под кожу) также может возникнуть во время неудачно проведенной венепункции. Под кожей при этом появляется багровое пятно, так как игла проколола обе стенки вены. Следует прекратить инъекцию и прижать место пункции на несколько минут ватой, смоченной спиртом. Назначенную больному внутривенную инъекцию в этом случае делают в другую вену, а на область гематомы следует сразу положить холод, на вторые сутки — местный согревающий (полуспиртовой) компресс.
Тромбофлебит— воспаление вены с образованием в ней тромба — наблюдается при частых венепункциях одной и той же вены или при использовании недостаточно острых игл. Признаками тромбофлебита являются боль, гиперемия кожи и образование инфильтрата по ходу вены. Температура тела может быть субфебрильной.
Лечение этого осложнения производится только по назначению врача.
Профилактика заключается в чередовании различных вен для инъекций и применении достаточно острых игл.
Сепсис(общее инфекционное заболевание) может возникнуть при грубейших нарушениях правил асептики во время инъекций или вливаний, а также при использовании нестерильных растворов.
Воздушная эмболияпри внутривенных инъекциях и вливаниях является таким же тяжелым осложнением, как масляная. Признаки воздушной эмболии те же, что и масляной, но появляются они очень быстро (в течение минуты), так как локтевая вена крупная и анатомически расположена близко от легочных сосудов.
Профилактика воздушной эмболии также проста: перед внутривенной инъекцией следует полностью вытеснить воздух из шприца или системы для капельного вливания. При заполнении системы для капельного вливания необходимо внимательно осмотреть прозрачные трубки системы одноразового использования и проследить за током жидкости через контрольное стекло многоразовой системы. Следует убедиться, что воздуха в системе нет, и только тогда начинать вливание. Иглу для инъекции подсоединяют к системе только при открытом зажиме.
Аллергические реакциина введение того или иного лекарственного препарата путем инъекции могут протекать в виде крапивницы, острого насморка, острого конъюнктивита, отека Квинке, анафилактического шока.
При крапивнице быстро появляются на коже эритематозные высыпания, варьирующие по форме, величине, расположению. Часто они сопровождаются зудом, могут сохраняться от нескольких часов до суток, а затем исчезают, не оставляя никаких следов.
Самая грозная форма аллергической реакции — анафилактический шок. Это острая генерализованная немедленная аллергическая реакция, в результате которой выделяются медиаторы, вызывающие угрожающие для жизни нарушения деятельности жизненно важных органов и систем. Симптомы шока многообразны: внезапная слабость, падение артериального давления, ярко выраженный кожный зуд, чувство жара во всем теле, одышка, сухой кашель, чувство сдавления грудной клетки, ринорея, головокружение, снижение зрения, потеря слуха, озноб, боль в сердце, боль в животе, тошнота, рвота, позывы к мочеиспусканию и дефекации, потеря сознания. Симптомы могут появляться в различных сочетаниях. Чем быстрее развивается шок, тем хуже прогноз для пострадавшего.
О развитии у больного аллергической реакции на введение лекарственного средства следует немедленно сообщить врачу и приступить к оказанию экстренной помощи. Чтобы не терять время на поиски нужных для оказания неотложной помощи лекарственных средств <фактор времени в данном случае может оказаться решающим!), в процедурном кабинете, а также у участковой медицинской сестры, выполняющей инъекции на дому, всегда должен быть в наличии противошоковый набор.
К отдаленным осложнениям, которые возникают через 2— 4 месяца после инъекции при несоблюдении правил асептики, можно отнести вирусный гепатит В (сывороточный гепатит) — инфекционное заболевание, инкубационный период которого длится 2—6 месяцев, а также ВИЧ-инфекцию, при которой инкубационный период очень длительный.
Профилактика осложнений:
С целью предупреждения гнойных осложнений необходимо исполнять инъекции стерильными шприцами и иглами, использовать антисептические и дезинфицирующие средства для обработки рук, мест предполагаемой инъекции, ампул (флаконов) лекарственных инъекционных форм, соблюдать правила асептики при разведении препарата, заборе его из ампулы (флакона) и введении в назначенную область, применять стерильные растворы для разведения препаратов, выдерживать сроки реализации растворов и режим их хранения после разведения.
Тщательная подготовка мест инъекции снижает вероятность инфицирования.
Использование стерильной фиксирующей повязки после выполнения внутривенной инъекции предотвращает попадание микроорганизмов под кожу.
Предупредить повреждение сосудов, плечевого седалищного нерва и надкостницы помогает знание их расположения в месте инъекции, соизмерение длины инъекционной иглы с толщиной подкожно-жирового слоя.
Избежать возникновения гематомы можно, если после введения иглы произвести контроль ее положения (при выполнении подкожных и внутримышечных инъекций убедиться в отсутствии крови в шприце; при выполнении внутривенной инъекции пунктируются только хорошо прощупываемые вены, что позволяет избежать прокола задней стенки сосуда).
Для предупреждения возникновения инфильтратов необходимо изучить инструкцию по применению препарата (подкожное применение препарата, предназначенного для внутримышечного введения, может привести к развитию инфильтрата; причиной инфильтратов также могут быть частые инъекции в одно и то же место.)
Во избежание поломки иглы при введении в ткань следует оставлять снаружи не менее 1/3 ее длины, обеспечить фиксацию иглы и места инъекции.
Воздушная эмболия предупреждается отсутствием воздуха в шприце или системе в процессе выполнения инъекции.
а) поверхностные вены локтевого сгиба,
б) поверхностные вены предплечья,
в) поверхностные вены кисти,
г) поверхностные вены области голеностопного сустава.
Наиболее часто для венепункции используют поверхностные вены верхних конечностей, особенно вены передней локтевой области, так как они многочисленны, легкодоступны и их пункция вызывает минимальный дискомфорт для пациента. К ним относятся: промежуточная вена локтя; латеральная подкожная вена руки (головная вена); медиальная подкожная вена руки. Чаще других используется промежуточная вена локтя, так как она, располагается близко к поверхности кожи и легко пальпируется. Пястные вены в большинстве случаев хорошо визуализируются и легко пальпируются, однако их пункция противопоказана при сниженном тургоре кожи и истощенной подкожной клетчатке. Чаще всего используют вены локтевой ямки, поскольку они имеют большой диаметр, лежат поверхностно и сравнительно мало смещаются, а также поверхностные вены кисти, предплечья, реже вены нижних конечностей. Теоретически, внутривенная инъекция может быть произведена в любую из вен человеческого организма.
В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют три типа вен:
– Хорошо контурированная вена. Вена хорошо просматривается, чётко выступает над кожей, объёмна. Хорошо видны боковые и передняя стенки. При пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
– Слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей.
– Не контурированная вена. Вена не просматривается, и очень плохо пальпируется, или вена вообще не просматривается и не пальпируется.
По степени фиксации вены в подкожной клетчатке выделяют следующие варианты:
– Фиксированная вена — вена смещается по плоскости незначительно, переместить её на расстояние ширины сосуда практически невозможно.
– Скользящая вена — вена легко смещается в подкожной клетчатке по плоскости, её можно сместить на расстояние больше её диаметра. При этом нижняя стенка такой вены, как правило, не фиксируется.
По выраженности стенки можно выделить следующие типы:
– Толстостенная вена — вена толстая, плотная.
– Тонкостенная вена — вена с тонкой, легко ранимой стенкой.
Следует избегать венепункции при наличии: признаков фиброза вен; гематомы/отека; местного очага инфекции/воспаления.
Не пунктируют вену в месте сосудистого доступа; месте шунта или сосудистого трансплантата.