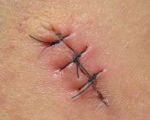
Послеоперационные рубцы
Ткань послеоперационного рубца отличается по внешнему виду и структуре от здоровой ткани, она более грубая и плотная. Рубцы формируются на протяжении 3-х месяцев после оперативного вмешательства.
Виды послеоперационных рубцов
Келоидный. Бугристый рубец из разросшейся соединительной ткани красного или синюшного цвета. На вид напоминает опухоль или шляпку гриба. Размер келоидного рубца больше самой раны, он болит, чешется, иногда пульсирует.
Гипертрофический. Внешне похож на келоидный, но его размеры не выходят за пределы раны. Гипертрофический рубец не доставляет неприятных ощущений, со временем светлеет.
Нормотрофический. Хорошо заживающий рубец – вначале выпуклый и покрасневший, спустя 3 месяца становится почти незаметным, чувствительность отсутствует.
Осложнения послеоперационных рубцов
Лигатурный свищ послеоперационного рубца. На месте шва образуется воспаленный полый канал (отверстие), из которого выделяется гной, иногда моча и кал. Причина осложнения – попадание через шов в организм инфекции или аллергия на нити, которыми зашивали рану. Свищ может перерасти в абсцесс, флегмону или сепсис.
Инфильтрат послеоперационного рубца. Это уплотнение на месте шва, внутри которого скапливается гной. На ощупь инфильтрат очень болезненный, горячий, красного цвета. Возникает из-за инфицирования шва.
Гранулема послеоперационного рубца. На месте рубца как реакция на инородные тела (нити швов) возникают гранулемы – узелки из плотной ткани до 2 мм в диаметре, иногда они содержат гной. Гранулемы сопровождаются повышением температуры тела у больного.
Эндометриоз послеоперационных рубцов. Возникает после гинекологических операций на полости матки, из-за попадания частиц эндометрия в рану. Пациентки чувствуют боль в области рубца, из шва выделяется кровь, на рубце появляются плотные узелки.
Лечение осложнений послеоперационных рубцов может быть как хирургическим, так и консервативным. Лигатурный свищ и инфильтрат обычно требуют оперативного вмешательства и повторного зашивания раны. Гранулемы чаще всего рассасываются самостоятельно, но нуждаются в асептической обработке и наблюдении врача. При лечении эндометриоза рубца назначают прием гормональных средств.
Для удаления келоидных рубцов используют методы эстетической хирургии.
Лазерное лечение послеоперационных рубцов
Обрабатывать шов лазером можно через марлевую повязку (1-3 слоя), однако в этом случае эффект будет меньше – из-за того, что повязка пропитана лекарственными мазями и выделениями из раны. Если в ране находится гной, воздействовать на нее не следует. Необходимо снять повязку, а сам шов очистить от гноя и высушить. Лучше всего процедуру лазерной терапии осуществлять в момент перевязки.
Рана обрабатывается на расстоянии 0,5-1 см. Вначале воздействуют на области вокруг раны, постепенно двигаясь к ее центру со скоростью 1 см в секунду.
Лечение будет эффективней, если дополнительно воздействовать через кожу на кровь на участках возле раны. Пациентам со слабой иммунной системой или интоксикацией организма целесообразно использовать добавочно метод «универсальная реабилитационная программа» и «общесоматическая биостимуляция».
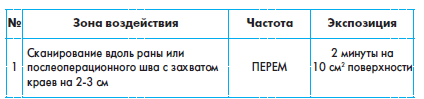
В день проводится 1 процедура, всего в курсе лечения от 7 до 10 процедур. После окончания процедуры на рану накладывается обычная повязка. Если рана полностью не зажила, курс можно повторить спустя месяц.
Обработку рубцов нужно начинать как можно раньше, но при этом не ранее, чем через 10 дней после того, как сняли швы, иначе может открыться кровотечение.
Усилить результативность лечения можно, добавив воздействие на крупные сосуды, расположенные рядом с рубцом. Это следует делать на протяжении 5 минут с частотой 50 Гц.
Лечение рубцов лазером включает от 2 до 5 курсов, каждый с перерывом в 30 дней. Курс состоит из 10-12 процедур. Длительность терапии тем дольше, чем больший «возраст» рубца.
Причины уплотнения или шишки на шве после операции?
После операции пациенты часто жалуются на состояние шва. Осложнения возникают по разным причинам.Твердая шишка на шве после операции – наиболее распространенное из них. Она не всегда является опасной для здоровья, и специального лечения, как правило, не требуется. Для того чтобы выявить причину появления уплотнения, необходимо обратиться к врачу. Самолечение приводит к развитию осложнений и возникновению необходимости в повторном хирургическом вмешательстве.
Опасным симптомом считается появление шишки на шве, сопровождающееся выделением гноя. Это частое явление, его можно заметить при самостоятельном осмотре области, в которую проводилось вмешательство. Проблемы могут возникать по разным причинам, среди которых: неправильное наложение швов, присоединение бактериальной инфекции, отторжение нитей организмом человека, использование некачественных материалов. Следует помнить о важности правильной обработки области операции, а при возникновении шишек, болевых ощущений или нагноения нужно срочно обратиться к врачу.
Виды послеоперационных осложнений
Лигатурный свищ
Уплотнение или шишка на шве после кесарева может представлять собой лигатурный свищ. Это наиболее частое осложнение полостных операций. По завершении хирургического вмешательства разрез сшивают специальными нитями – лигатурами. Они бывают рассасывающимися и обычными. От качества материала зависит срок заживления шва. При правильном использовании качественного материала риск осложнений сведен к минимуму. Если применялась нить с истекшим сроком годности, или в разрез 
Обнаружить это осложнение не сложно. Оно представляет собой незаживающую плотную ранку, из которой постоянное выделяется гнойное содержимое. Рана может зарастать корочкой, однако через некоторое время она вновь открывается, и выделения появляются снова. Образование свища сопровождается повышением температуры, общей слабостью, головными болями. При появлении шишки и нагноения следует обратиться к врачу.
Только он сможет обнаружить и удалить инфицированную нить. Если эту процедуру не провести, уплотнение будет постоянно расти. Средства наружного применения в этом случае оказываются неэффективными. После удаления лигатуры потребуется определенный уход за швом, правила которого вам расскажет хирург. Если воспалительный процесс присутствует длительное время и сопровождается появлением нескольких свищей, необходимо удаление рубцовых тканей с повторным наложением швов.
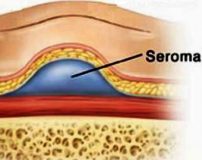
Самопроизвольная серома

Серома – шишка, заполненная жидкостью. Появляется она в местах, где пролегают лимфатические сосуды, восстановить целостность которых после рассечения невозможно. В местах пересечения сосудов образуется полость, которую заполняет лимфа.
Серома, не имеющая признаков нагноения, не опасна для здоровья и не требует лечения. При ее обнаружении нужно посетить хирурга, который поставит точный диагноз и исключит наличие инфекции.
Келоидный рубец
Келоидный рубец – не менее распространенное осложнение полостных операций. Распознать его не сложно. Шов грубеет и твердеет, поверхность его становится бугристой, что нормально! Болевые ощущения, покраснение и нагноение отсутствуют. Келоидный рубец не является опасным для здоровья, это лишь косметический дефект, который при желании можно устранить. Причинами его появления считают особенности строения кожных покровов.
Как избавиться от шишки на шве?
Существует несколько способов устранения подобного дефекта, все зависит от его типа. Для избавления от келоидных рубцов используется лазерная шлифовка. Несколько процедур делают шрам менее заметным. Гормональная терапия основывается на применении средств наружного и общего действия. Кремы способствуют размягчению рубцовых тканей, они делают шов светлее. Хирургическое лечение заключается в удалении шрама с последующим наложением нового шва. Этот метод не дает гарантии того, что келоидный рубец после операции не возникнет вновь.
Для того чтобы избежать появления уплотнений на месте разреза и некоторых других осложнений, необходимо правильно ухаживать за швом в послеоперационный период. При появлении шишки или нагноения нужно срочно обратиться к врачу.
Предотвратить любое осложнение проще, чем лечить. Процесс заживления раны длится около месяца. В период пребывания в стационаре все необходимые мероприятия будут проводить медработники. После выписки же пациент должен научиться выполнять все процедуры самостоятельно. Это не так сложно, как может показаться на первый взгляд.
Первое, о чем необходимо помнить, это недопущение инфицирования. Своевременное выполнение перевязки и правильная обработка кожных покровов ускорит процесс заживления. Если шишечка все же появилась, не стоит пытаться избавиться от нее самостоятельно. Серомы, как правило, рассасываются самопроизвольно. От келоидных рубцов так просто не избавиться.
Для дезинфекции кожных покровов в области разреза должны применяться антисептические растворы. При использовании мыла могут возникнуть аллергические реакции, делающие процесс заживления более длительным. Некоторые пациенты пытаются избавиться от уплотнения с помощью компрессов и примочек. Мочить шов категорически запрещено, так как повышенная влажность препятствует его заживлению. Такие процедуры способствуют раздражению кожи и инфицированию раны.
Душ в первые недели после операции должен занимать у человека не более 10 минут. Вода не должна быть слишком горячей или слишком холодной, перепады температуры тормозят процесс восстановления кожи. Принимать ванну рекомендуется не ранее, чем через месяц после операции.
После операции уплотнение возле шва что делать
Раневые осложнения в области хирургического вмешательства по поводу большой послеоперационной грыжи передней брюшной стенки по-прежнему занимают лидирующие позиции среди всего спектра осложнений у этой категории пациентов [1]. Серома, или лимфоцеле, длительная серозная экссудация являются самыми распространенными осложнениями после герниопластики [2]. Их частота варьирует в широких пределах — от 0,8 до 60% [3—8].
Серому определяют как любое подкожное жидкостное скопление, выявляемое клинически и/или при УЗИ послеоперационной раны [9]. Наличие идентифицированной серомы всегда увеличивает риски некроза подкожного жирового лоскута, вторичного инфицирования, снижает репаративную возможность тканей [3, 10, 11], что в свою очередь ведет к увеличению срока пребывания пациента в стационаре, повышает экономическую нагрузку на медицинское учреждение [8], а также приводит к значительному увеличению сроков реабилитации оперированного больного [12—15].
В литературе можно встретить такие понятия, как «клиническая серома» — видимая выпуклость или флюктуация без признаков инфекции, и «субклиническая серома», выявляемая при УЗИ послеоперационной раны без отклонений при физикальном исследовании [9], а также деление сером на 3 типа:
1-й тип — асимптомные (не требуют дополнительного лечения);
2-й тип — симптомные, требующие простой пункции и аспирации;
3-й тип — симптомные, требуют повторной операции.
Диагностика
Частота выявления серомы может изменяться в зависимости от метода, которым ее диагностируют. По клиническим данным, эта частота будет невысока, а при УЗИ может достигать 100%. Небольшое количество жидкости в области эндопротеза выявляется практически у всех пациентов на 5—7-й день после операции. Однако жидкость обнаруживается не только в пространствах, которые непосредственно контактируют с сеткой, но и в подкожной жировой или предбрюшинной клетчатке, например при расположении эндопротеза в позиции sublay [12, 16].
Для диагностики серомы наиболее информативным методом в настоящее время является повторное УЗИ послеоперационной раны, при котором определяют скопление жидкости в подкожной клетчатке, перипротезном пространстве. УЗИ дает возможность определить скопление жидкости значительно лучше по сравнению с осмотром, особенно у пациентов с ожирением. Помимо диагностики серомы, возможно выполнение пункции и эвакуации жидкости под УЗ-контролем [17]. Метод позволяет обнаружить скопления жидкости в разных слоях послеоперационной раны, оценить эхоструктуру и эхогенность тканей передней брюшной стенки в зоне операции, дифференцировать анатомические слои. При повторных исследованиях можно оценить изменение объема жидкости и ее характер. УЗИ предоставляет информацию о положении дренажей и адекватности их функции. С помощью данных УЗИ может быть принято решение о сроках удаления дренажей [17, 18]. Этот метод признается ведущим в выявлении на ранних стадиях формирования таких осложнений, как инфильтрат, абсцесс, серома, а также может выполняться непосредственно у постели больного [19].
С.Г. Измайлов [20] выполнял УЗИ раны на 3, 5, 7, 10, 12-й день после операции. Выявлено, что при неосложненном течении послеоперационного периода ширина гипоэхогенной зоны в области мышечно-апоневротического слоя передней брюшной стенки максимально увеличивается на 3—5-й день. Ее уменьшение происходит в фазе регенерации на 7—10-й день, тогда же появляются участки с повышенной эхогенной структурой. Увеличение ширины гипоэхогенной зоны через 5—7 дней после операции без тенденции к уменьшению свидетельствует о высокой вероятности развития нагноения раны.
Лечение
Четких критериев ведения пациентов с послеоперационной серомой брюшной стенки на сегодняшний день не разработано. Одни авторы активно пропагандируют пункционный способ лечения [21], другие — длительную вакуум-аспирацию [22]. Пункционное лечение под ультразвуковым контролем рекомендуют большинство авторов, которые отмечают высокую чувствительность и специфичность метода [23, 24].
Ф.Н. Ильченко и соавт. [25] отмечают значимость динамического УЗ-контроля раны и пункционного лечения сером в раннем послеоперационном периоде (в пределах 10 сут). По мнению авторов, это позволяет на ранних этапах выявить различные осложнения со стороны послеоперационной раны и вовремя профилактировать развитие нагноения. Клинически значимыми авторы считали жидкостные образования в подкожной клетчатке диаметром 3 см и более, лечение которых проводили пункционным способом под УЗ-контролем. Пункции были проведены в 25% наблюдений (всего 56 пациентов), число пункций варьировало от 2 до 8—10. Авторы сделали вывод, что использование разработанной тактики контроля состояния и ведения раны явилось эффективным способом профилактики нагноения послеоперационной раны у 97,1% пациентов.
УЗ-мониторинг состояния послеоперационной раны также нашел отражение в работе других авторов [26]. В частности, был разработан алгоритм УЗ-мониторинга послеоперационной раны после пластики послеоперационного грыжевого дефекта. Клинически значимыми скоплениями жидкости авторы считали 20 мл и более по данным УЗИ на 4—6-е сутки после операции, что требовало пункционного лечения. При получении серозно-геморрагического экссудата в объеме менее 10 мл требовалась повторная пункция через 2 сут. При схожем результате пункции прекращали. Если получали 50 мл и более, пункции повторяли ежедневно до уменьшения объема пунктата до 20 мл с контрольным УЗ-сканированием на 21-е сутки после операции. При получении жидкости во время пункции менее 50 мл повторные вмешательства проводили через 2—3 сут на протяжении 3 нед с контрольным УЗИ также на 21-е сутки и при положительной динамике (менее 20 мл) на 28-е сутки. Если по данным УЗИ на 4—6-е сутки после операции выявлялось жидкостное образование менее 20 мл, проводили контрольное УЗИ перед снятием швов (на 10—13-е сутки). Авторами работы был сделан вывод, что с 95% вероятностью предложенный алгоритм УЗ-мониторинга послеоперационной раны позволяет снизить общую частоту раневых осложнений. Однако такой алгоритм не лишен и недостатков, так как ежедневное повторение пункций на основании только однократного выявления жидкостного скопления в послеоперационной ране в объеме 50 мл грозит увеличением инфекционных осложнений, а также причиняет физическое и психологическое страдание пациенту.
В работе Н.К. Тарасовой и соавт. [28] описано выполнение пункции серомы под УЗ-контролем при скоплении жидкости более 20 мм. Закрытый способ ведения раны позволил авторам избежать высокой частоты гнойных осложнений, которая составила 0,32%.
А.В. Кузнецов и соавт. [29] провели работу, в которой были проспективно изучены результаты лечения 183 пациентов, оперированных по поводу послеоперационной вентральной грыжи с установкой сетчатого импланта onlay, послеоперационный период которых сопровождался формированием серомы. Пациенты были разделены на четыре группы в зависимости от способа опорожнения жидкостных образований: а) опорожнение через рану перчаточным выпускником; б) опорожнение через рану без дренажа с ежедневным зондированием линии швов; в) опорожнение полости серомы, установка вакуум-дренажа в полость серомы на 3 сут через отдельный прокол, минуя линию швов; г) пункционный способ. После 12 сут при сохранении экссудации всех больных из любой группы переводили на пункционное опорожнение серомы на 21, 36 и 45-е сутки. Лидерами по количеству экссудата явились группы с постоянным нахождением инородного тела (дренажной трубки) в ране. Авторы связывают это с раздражающим действием дополнительного инородного тела в брюшной стенке и активного движения интерстициальной и внутрисосудистой жидкости под действием вакуума. При количестве экссудата менее 5 мл пункции полностью прекращали. Минимально осложнения присутствовали в группе с пункционным ведением послеоперационного периода. Авторы пришли к следующим выводам: наименее желательным способом ведения сером является опорожнение полости с оставлением дренажной резиновой полоски; использование в раннем послеоперационном периоде вакуумного дренажа по Редону при грыжах среднего размера не имеет преимуществ перед пункционным методом; оптимальным для лечения сером после аллопластики грыжевого дефекта является пункционный способ. Это подтверждается на 11,1—27,2% более скорым исчезновением экстравазата, на 9,7—39,4% меньшим риском инфицирования полости серомы, более благоприятным и на 25,6—39,6% более краткосрочным восстановительным периодом.
Таким образом, лечение пациентов с большой послеоперационной вентральной грыжей, у которых течение послеоперационного периода осложнилось образованием серомы, является актуальной и не до конца изученной проблемой. Стандартом диагностики признано повторное УЗИ состояния послеоперационной раны, а лечения — пункционная аспирация серомы.
В настоящее время не разработано четкого и простого алгоритма диагностического мониторинга и лечения при острых жидкостных скоплениях у пациентов после пластики большого послеоперационного грыжевого дефекта передней брюшной стенки с использованием сетчатого эндопротеза, дифференцированного подхода к этой проблеме. Разработка гибкого подхода к данной проблеме с использованием УЗ-мониторинга по сей день актуальная и важная тема.
Авторы заявляют об отсутствии конфликта интересов.
Послеоперационная серома ( Серома шва )
Послеоперационная серома – это скопление серозной жидкости в зоне шва, обусловленное травматизацией мягких тканей. Является осложнением хирургических вмешательств. Рассасывается самостоятельно либо принимает хроническое течение. Проявляется припухл остью в области шва, чувством распирания, неприятными ощущениями и эффектом переливания жидкости при перемене положения тела. При крупных серомах наблюдаются нарушение общего состояния, субфебрилитет. Патология может осложняться инфицированием, формированием некроза. Лечение – пункции или дренирование с активной аспирацией на фоне медикаментозной терапии. В отдельных случаях требуются повторные операции.
МКБ-10
Общие сведения
Послеоперационная серома (серома шва) – распространенное осложнение раннего послеоперационного периода. Чаще всего встречается в общей хирургии, маммологии, онкологии и пластической хирургии. По различным данным, частота образования клинически значимых сером после операций, сопровождающихся значительной отслойкой мягких тканей, колеблется от 0,8% до 80% и более. Осложнение может развиваться у пациентов любого возраста и пола, чаще встречается у женщин средней и старшей возрастной группы.
Причины
Серома является полиэтиологическим состоянием, рассматривается как осложнение обширных хирургических вмешательств. Некоторые специалисты придерживаются мнения, что скопление жидкости в проекции послеоперационной раны нельзя считать осложнением, поскольку оно представляет собой нормальный процесс заживления в фазе экссудации.
В подтверждение своей точки зрения ученые приводят данные ультразвуковых исследований, согласно которым послеоперационные серомы (в том числе – клинически незначимые) обнаруживаются у 100% пациентов. Основными провоцирующими факторами образования крупных сером, требующих проведения активных лечебных мероприятий, являются:
К числу предрасполагающих условий относят индивидуальные особенности организма, нарушения иммунитета, сахарный диабет и хронические соматические заболевания, негативно влияющие на процесс заживления раны. Чаще всего послеоперационные серомы образуются после абдоминопластики, герниопластики, маммопластики, мастэктомии, аппендэктомии, холецистэктомии. При использовании имплантатов имеет значение раздражение окружающих тканей и развитие асептического воспаления вследствие контакта с эндопротезом.
Патогенез
Существуют различные точки зрения на патогенез сером. Согласно наиболее популярной, обширные разрезы, отслойка мягкотканных структур, раздавливание или прижигание тканей и другие факторы вызывают значительные повреждения мелких лимфатических сосудов. Лимфатические сосуды тромбируются медленнее кровеносных, в результате лимфа долгое время изливается в ткани. На этапе экссудации жидкая часть крови выходит за пределы кровеносных сосудов, что увеличивает количество жидкости в тканях.
В полостях, возникших в области послеоперационной раны, скапливается соломенно-желтая жидкость, содержащая макрофаги, тучные клетки, лейкоциты и белковые фракции. В норме эта жидкость асептическая. При попадании микроорганизмов возможно нагноение с формированием абсцесса. Крупные скопления жидкости оказывают давление на окружающие ткани, нарушают кровоснабжение, вследствие чего могут образовываться участки некроза по краю швов.
Классификация
В клинической практике используют классификацию, в основе которой лежит необходимость и тактика лечения патологии. Согласно этой систематизации выделяют три группы послеоперационных сером:
Симптомы послеоперационной серомы
Маленькие образования не вызывают неприятных ощущений и нарушений общего состояния. Единственными признаками серомы являются припухлость и положительный симптом флюктуации в области послеоперационных швов. Иногда пациенты отмечают ощущение переливания жидкости во время изменения положения тела. Гиперемия кожи в зоне швов обычно отсутствует.
Больные с крупными серомами жалуются на неинтенсивную тянущую боль, чувство давления или распирания, которые усиливаются в положении стоя. В проекции швов выявляется валикообразная флюктуирующая припухлость. Длина припухлости обычно совпадает с длиной шва, ширина может варьироваться от 2-3 до 10 и более сантиметров. Возможны локальная гиперемия, слабость, утомляемость, повышение температуры тела до субфебрильных цифр.
Осложнения
Наиболее серьезным осложнением является нагноение серомы. При большом количестве жидкости формируются крупные абсцессы. Возможно расплавление подлежащих тканей с развитием перитонита. У некоторых больных развивается сепсис. Некрозы при серомах, как правило, протекают более благоприятно, захватывают небольшие участки тканей в области швов. Хронические серомы ухудшают качество жизни, существенно увеличивают период нетрудоспособности после операций.
Диагностика
Обычно серомы развиваются в период стационарного послеоперационного лечения, поэтому диагноз выставляется лечащим врачом. Диагностика базируется на данных объективного осмотра, при необходимости назначаются дополнительные исследования. Программа обследования может включать:
Лечение послеоперационной серомы
Лечение осуществляется в стационарных условиях. При крупных образованиях, отсутствии признаков рассасывания показана комплексная терапия, включающая в себя консервативные и оперативные мероприятия.
Консервативная терапия
Целью консервативного лечения является снижение вероятности инфицирования, устранение асептического воспаления, уменьшение количества жидкости. Применяются медикаменты следующих групп.
Хирургическое лечение
Тактика хирургического лечения определяется размерами серомы, эффективностью лечебных мероприятий на предыдущих стадиях. При неосложненных серомах возможны следующие варианты:
При нагноившихся серомах производится вскрытие, дренирование гнойной полости. При образовании участков некроза проводят перевязки до отторжения струпа и полного заживления раны. Все хирургические методы применяют на фоне консервативной терапии.
Прогноз
Прогноз в большинстве случаев благоприятный. Небольшие серомы нередко рассасываются самостоятельно в течение 1-2 недель. Эффективность пункций при серомах на фоне плановых пластических и абдоминальных операций составляет около 90%. Реконструктивные вмешательства требуются редко. Процент нагноений незначительный, осложнение чаще развивается после экстренных операций, при наличии сопутствующей патологии, излишнем весе.
Профилактика
Профилактические мероприятия включают тщательную оценку риска хирургических вмешательств, детальное предоперационное обследование, соблюдение техники проведения операций. Хирургам необходимо воздерживаться от слишком широких разрезов, грубых манипуляций с тканями, чрезмерного использования коагулятора.