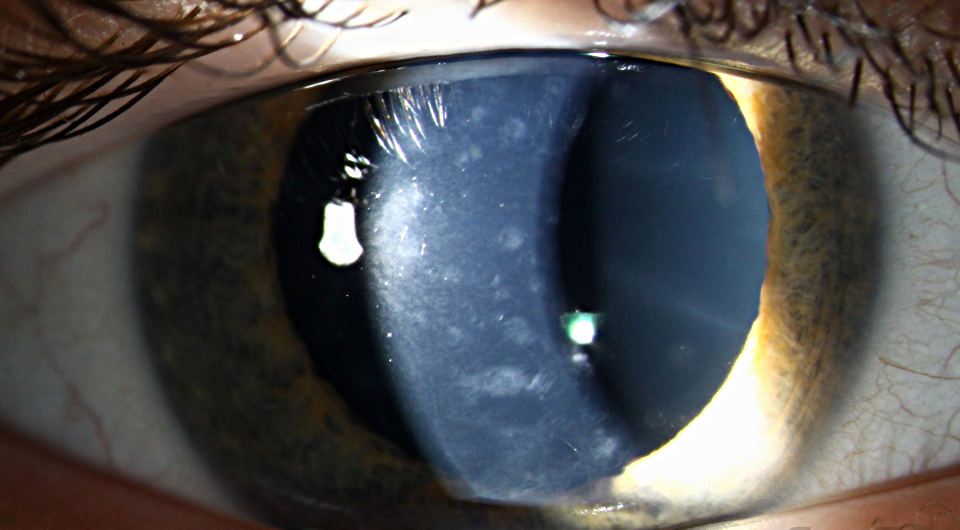
Кератиты
Кератиты в зависимости от свойств возбудителя могут сопровождаться изменением чувствительности роговицы. При этом возможно как понижение (даже потеря), так и повышение (обострение) чувствительности. Снижение чувствительности может быть не только в больном, но и в здоровом глазу, что свидетельствует об общем нарушении нервной трофики.
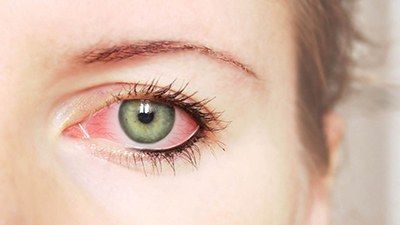
Клиника определенных видов и форм кератитов может изменяться в зависимости от возраста, общего исходного состояния организма, свойств возбудителя, путей распространения и локализации поражения, а также от состояния оболочек глаза. Воспаление роговицы глаза проявляется преимущественно её помутнением, изъязвлением, болью и покраснением глаза. Может иметь травматическое или инфекционное (грипп, туберкулёз и др.) происхождение.
Вирусный кератит. Вызывается вирусами, в 70% вирусом герпеса.
Герпетический кератит. Возникает в результате заражения вирусом простого герпеса или герпесом Зостера (Herpes Zoster). После герпетического кератита часто остаются так называемые «дендритные язвы», ] заболевание может носить рецидивирующий характер. Герпетический кератит может быть поверхностным или глубоким. Поверхностная форма имеет вид точечных помутнений, протекает без выраженной клиники — такая форма встречается редко. Глубокие формы захватывают внутренние слои роговицы, сопровождаются обширной язвой и формированием грубого бельма.
Онхоцеркозный кератит. В развитии онхоцеркозного кератита ведущую роль играют аллергические реакции. Различают поражения переднего и заднего отделов глаз. Экссудативно-пролиферативный процесс заканчивается склерозом оболочек глаз. Ранним признаком онхоцеркозного кератита является конъюнктивально-роговичный синдром: зуд, слезотечение, светобоязнь, блефароспазм. Характерны гиперемия и отек конъюнктивы с образованием валика вокруг лимба (лимбит). Часто это заболевание приводит к значительному снижению зрения или слепоте.
При поражении роговицы часто возникает блефароспазм (судорожное сжатие век). При обследовании обнаруживается нарушение блеска и гладкости поверхности роговицы, снижение чувствительности роговицы.
Лечение поверхностного кератита. Прежде всего необходимо вовремя лечить воспалительные заболевания век и конъюнктивы. Назначается закапывание в глаза растворов антибиотиков (пенициллин, эритромицин, макситрол, гентамицин) и сульфаниламидных (сульфацил-натрий, норсульфазол) препаратов и закладывание мазей с антибиотиками.
В клинике офтальмологии Национального медико-хирургического центра выполняются им. Н.И.Пирогова разработаны и выполняются лечебные эксимерлазерные операции при кератитах различной этиологии по специально разработанным авторским технологиям.
Гнойная язва роговицы
Лечение гнойной язвы роговицы заключается в назначении антибиотиков с учетом чувствительности микроорганизмов, вызвавших воспаление. Применяются лазерные и хирургические методы лечения. В клинике офтальмологии Национального медико-хирургического центра выполняются им. Н.И.Пирогова разработаны и выполняются по специально разработанным авторским технологиям лечебные эксимерлазерные операции при язвенных формах кератитов различной этиологии.
Ползучая язва роговицы возникает чаще всего после поверхностных травм роговицы мелкими инородными телами. Развитию процесса способствует дакриоцистит (гнойное воспаление слезного мешка). Течение обычно тяжелое. При отсутствии своевременного лечения возможны осложнения вплоть до прободения роговицы.
Грибковые поражения роговицы
Лечение грибкового поражения роговицы. Инфильтрат с грибками и некротизированной тканью роговицы необходимо удалить специальной ложечкой. Затем назначается закапывание в глаз противогрибковых капель (амфотерицин, акромицин, гризеофульвин, нистатин), кроме того эти же препараты назначаются внутрь. Активный подход к лечению грибковых кератитов предусматривает применение лазерных и микрохирургических методов лечения. В клинике офтальмологии Национального медико-хирургического центра выполняются им. Н.И.Пирогова разработаны и выполняются по специально разработанным авторским технологиям лечебные эксимерлазерные операции при грибковых поражениях роговицы различной этиологии.
ЭНДОТЕЛИАЛЬНАЯ ДИСТРОФИЯ РОГОВИЦЫ
Диагностика
Эндотелиальная дистрофия обнаруживается при обследовании глаза за щелевой лампой. Кроме того, применяется ультразвуковая пахиметрия для оценки толщины роговицы и выраженности ее отека. Четкое изображение эндотелия и возможность определить плотность клеток на единицу площади, их средний размер дает эндотелиальная микроскопия.
Лечение
Медикаментозными средствами нельзя добиться излечения от этого заболевания. Растворы с высокой осмолярностью, т.е. способностью притягивать воду, помогают обезводить роговицу и временно улучшить зрение. Пересадка роговицы при удачном исходе может дать хороший результат. Но из-за относительно высокого риска осложнений, связанных с операцией, она, как правило, назначается при остроте зрения менее 0,1. При наличии выраженного роговичного синдрома и болей показано проведение с лечебной целью эксимерлазерной эпителиэктомии и поверхностной кератоэктомии. Данные операции разработаны и выполняются с применением авторских технологий в клинике офтальмологии Национального медико-хирургического центра им. Н.И.Пирогова.
Кератит
Кератит – это воспалительное заболевание, которое локализовано в роговице глаза. Эта болезнь характеризуется неприятными симптомами, но благодаря достижениям современной медицины хорошо поддается лечению, главное – вовремя обратиться за квалифицированной врачебной помощью.
Роговица – это важнейшая часть так называемой оптической системы глаза, отвечающей за зрительные эффекты. Роговица представляет собой переднюю прозрачную оболочку глаза. От того, в каком состоянии находится роговица, во многом зависит четкость зрения и его острота. Есть набор параметров роговицы глаза, которые измеряют офтальмологи: кривизна поверхности, структура, прозрачность, сферичность и другие. Вследствие воспаления, которое возникает при кератите, в роговице могут происходить изменения. Не всегда эти изменения можно исправить лечением – они бывают необратимыми. Поэтому важно вовремя обратиться к врачу и начинать терапию как можно раньше, чтобы не усугубить проблему.
Факторы риска
Известны причины возникновения кератита, также существуют факторы риска, которые значительно увеличивают вероятность развития болезни.
К непосредственным причинам относят:
Эти причины приводят к возникновению соответственно инфекционного (например, герпетического), травматического или аллергического кератитов.
Среди факторов риска развития заболевания наибольшее значение имеют следующие:
По списку факторов риска понятно, что кератит – достаточно распространенная патология.
Осложнения и последствия кератита
Воспаление роговицы глаз приводит к ее помутнению – это тот симптом, на который сразу обратит внимание офтальмолог при первичном осмотре. Помутнение происходит из-за того, что в тканях роговицы скапливаются лейкоциты, лимфоциты и другие компоненты иммунной системы. Это естественный ответ на воспаление. Скопление клеточных элементов носит специальное название – инфильтрат. Он может быть один или их может быть много. Он может быть расположен ближе к поверхности или в глубине (строме) роговицы – тогда он называется стромальным.
В зависимости от расположения и размера инфильтрата, кератит может либо пройти самостоятельно, либо развиться в осложнения. Поверхностный инфильтрат вполне может рассосаться бесследно или с минимальными последствиями. А вот глубинное поражение обернется рубцами на роговице. Они в свою очередь приводят к стойким нарушениям зрения.
Клиническая картина этого заболевания характеризуется и другим неприятным проявлением – васкуляризацией роговицы. Этим термином обозначают врастание сосудов в какую-либо ткань. Сосуды нужны для улучшенного питания и ускорения рассасывания инфильтрата. Это защитная реакция на воспаление. Но и у нее могут быть неблагоприятные последствия – снижается прозрачность роговицы, которая в норме совсем лишена сосудов. В дальнейшей перспективе – проблемы со зрением.
Клиническая картина
Клиническая картина кератита – это ряд специфичных для данного заболевания проявлений, которые удостоились специального названия – роговичный синдром.
В него входят симптомы:
В тяжелых случаях воспалительный процесс распространяется на другие части глаза и поражает склеру, радужную оболочку. Еще одно возможное осложнение – изъязвление на месте воспаления. Оно может привести к перфорации, при которой инфекция попадает глубокие структуры глаза.
Классификация кератита
В зависимости от тех или иных параметров заболевания, существует ряд его классификаций. Так, исходя из слоя роговицы, который поражает патология, принято выделять:
В таблице, представленной ниже, приведена классификация кератита в зависимости от его этиологии.
Кератит: диагностика
Эффективность лечения кератита напрямую зависит от того, насколько правильно поставлен диагноз, поскольку нередко это заболевание принимают за аллергический конъюнктивит. Методы диагностики предусматривают следующее:
Дистрофии роговицы глаза
Дистрофии роговицы представляют собой большую группу наследственных заболеваний роговой оболочки, которые приводят к снижению ее прозрачности (помутнению). Как правило, заболевание поражает оба глаза, оно неизменно прогрессирует, при этом признаки воспаления могут отсутствовать. Чаще всего дистрофия роговицы диагностируется у пациентов в возрасте от 9 до 40 лет.
Строение роговицы
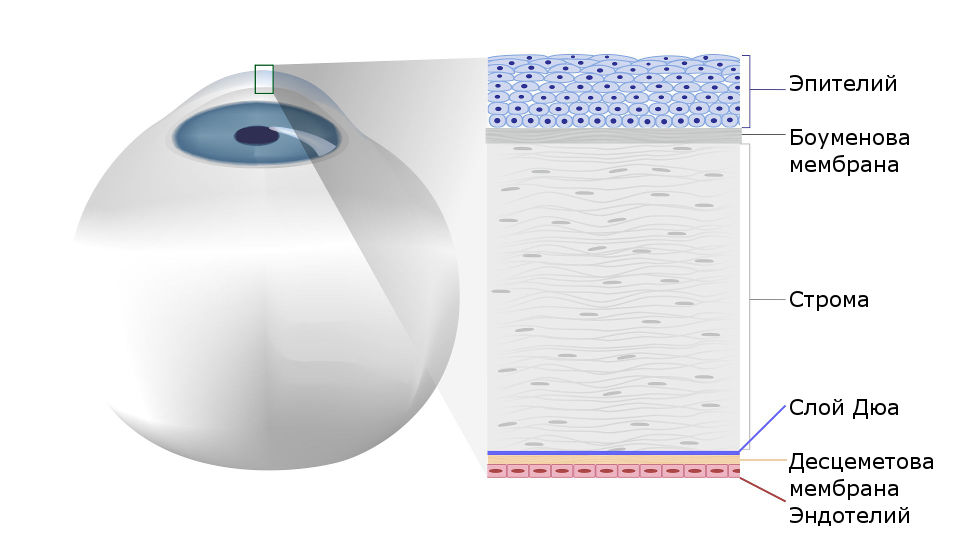
Рис.1 Строение роговицы глаза человека
Под боуменовой оболочкой находится строма (ее объем составляет до 95% объема всей роговицы). Строму составляют особые клетки – кератоциты, расположенные в строгом порядке, благодаря чему обеспечивается прозрачность роговой оболочки.
Самая прочная ткань роговой оболочки, прилегающая к строме – десцеметовая оболочка – представляет собой плотную мембрану, также выполняющую защитную функцию.
Виды дистрофий
В зависимости от расположения в структуре роговицы врожденного повреждения дистрофии роговицы могут быть следующими:
Несмотря на то, что дистрофии роговицы представлены множеством видов, все они имеют подобные симптомы и требуют подобных методов лечения. Основное их отличие заключается в закладке каждой конкретной дистрофии в определенном гене человека, что можно определить только путем проведения сложного генетического анализа. Некоторые отличия офтальмолог может определить с помощью микроскопа.
Симптомы (признаки)
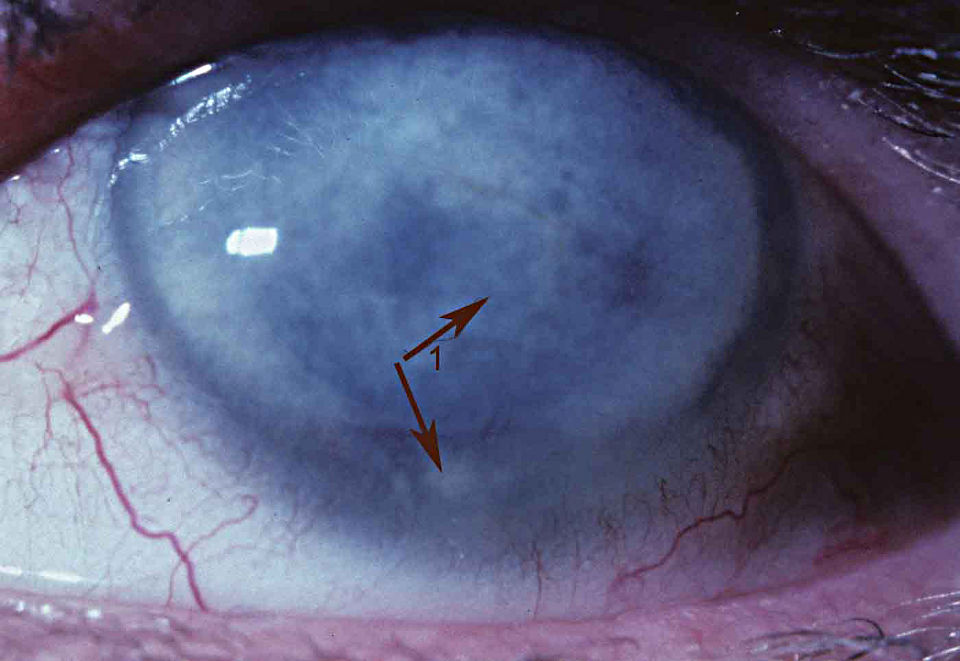
Рис.3 Эндотелиальная (задняя) дистрофия роговицы (вид в щелевой лампе)
Все виды дистрофий роговицы сопровождаются снижением зрения. Его ухудшение обусловлено отеком роговицы и ее помутнением, что связано с отложением различных продуктов клеточного метаболизма: холестерина, белковых и жировых соединений. Чем больше выражен отек и нарушена прозрачность ткани роговицы, тем сильнее снижается зрение.
Диагностика заболевания
Для установления диагноза «дистрофия роговицы» требуется тщательное обследование. Офтальмолог выясняет, когда возникли первые симптомы заболевания, существуют ли те или иные провоцирующие факторы, действие которых могло привести к возникновению патологии. Наиболее информативным исследованием для определения вида дистрофии роговицы является осмотр с помощью биомикроскопа.
Консервативное лечение дистрофии роговицы
При эрозиях роговицы, особенно при их частом повторении, пациентам назначается медикаментозное лечение: прием препаратов, действие которых направлено на восстановление эпителия роговицы – кератопротекторов: глазных мазей и капель, способствующих увлажнению поверхности роговицы. Применение глазных капель целесообразно в дневное время, глазных мазей – в ночное, т.к. они обладают наиболее пролонгированным действием.
В терапевтических целях пациентам может быть также рекомендовано ношение мягких лечебных контактных линз, снимающих болевой синдром, устраняющих ощущение инородного тела и создающих благоприятные условия, способствующие восстановлению эпителиального слоя роговицы.
Хирургическое лечение дистрофии роговицы
Наиболее эффективным методом лечения дистрофии роговицы считается хирургическая коррекция. При повреждении эпителиального слоя либо мембраны Боумена может использоваться лазерная хирургия, направленная на удаление участка дистрофии (ФТК – фототерапевтическая кератэктомия).
В профилактических целях, для «укрепления» структуры роговой оболочки, рекомендуют процедуру коллагенового кросслинкинга, если имеют место патологические процессы в строме.
При повреждении более глубоких слоев необходимо проведение операции – кератопластики с удалением поврежденного слоя ткани роговицы и пересадкой на его место донорской ткани.
Проводят два вида хирургических вмешательств:
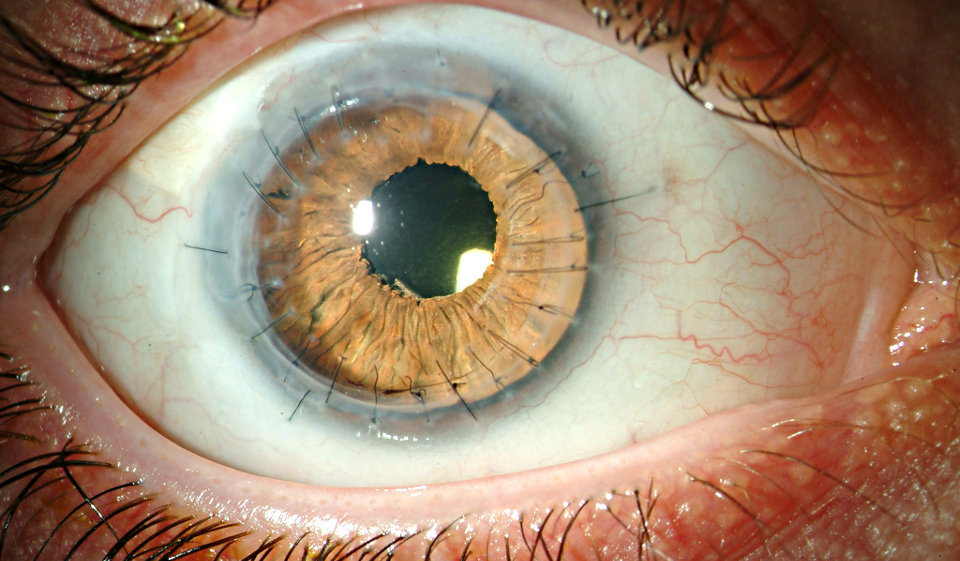
Рис.4 Глаз пациента через 6 мес. после операции сквозной кератопласстики
После пересадки донорской роговицы ее клетки начинают функционировать вместо собственных поврежденных, благодаря чему восстанавливается прозрачность роговицы и устраняются симптомы заболевания. В некоторых случаях при возникновении рецидива может потребоваться проведение повторной операции.
В нашем офтальмологическом центре у пациентов есть возможность получить высокотехнологичную офтальмологическую помощь мирового уровня: у врачей из Германии по 100% немецким технологиям!
Помимо сквозной кератопластики и фототерапевтической кератэктомии мы проводим уникальные операции послойной передней и задней пересадки роговицы, в том числе и с фемтосекундным сопровождением:
Стоимость операций
С расценками на различные виды хирургического лечения эпителиальных и эндотелиальных дистрофий роговой оболочки глаза Вы можете ознакомиться в нашем разделе ЦЕНЫ.
Помутнение роговицы
При всяком заболевании роговой оболочки образуется инфильтрат, который или проходит бесследно, или оставляет стойкие той или иной величины и интенсивности помутнения. Полностью рассасывается инфильтрат, образовавшийся в самых поверхностных слоях роговицы. Инфильтрат же, расположенный в строме роговицы, может резорбироваться, как это бывает при паренхиматозных сифилитических кератитах, или оставить помутнение. В зависимости от интенсивности помутнения различают облачко (nubecula corneae), пятно роговицы (macula corneae) и бельмо (leucoma).
Облачко
— это нежное сероватое помутнение, с нерезкими границами, почти или совсем не видимое простым глазом, а видимое с помощью бокового освещения или щелевой лампы.
Пятно
— сероватое или беловатое помутнение, заметное простым глазом. Если такое пятно расположено в центральной части против зрачка, то оно в той или иной степени нарушает зрение.
Бельмо
— это интенсивный белый рубец роговицы. Если он занимает всю роговицу, то она представляется несколько уплощенной (aplanatio corneae) или наоборот, поверхность лейкомы может быть выпячена (leucoma ectaticum). Если язвенный процесс в роговой оболочке сопровождался прободением роговицы, а в прободное отверстие выпала радужная оболочка и здесь зарубцевалась, то образуется лейкома, спаянная с радужкой (leucoma corneae adhaerens). Плоская, спаянная с радужкой лейкома под влиянием внутриглазного давления может растягиваться и выпячиваться, образуя так называемые стафиломы (staphyloma). Тонкая выпяченная стенка стафиломы легко доступна различным механическим повреждениям, которые могут открыть ворота для инфекции и привести к серьезному заболеванию, вплоть до панофтальмита. Бельмо роговицы, сращенное с радужкой, а особенно со стафиломой, часто кроме значительного, а иногда и полного снижения зрения приводит к вторичной глаукоме.
Лечение помутнений роговицы
для рассасывания свежих помутнений роговой оболочки применяют капли дионина в возрастающей концентрации (1-6%), у детей 1% желтую ртутную мазь, 0,5% преднизолоновую мазь, 2-3 раза в день 1% раствор лидазы. Физиотерапевтическое лечение (электрофорез с экстрактом алоэ, аскорбиновой кислотой, кортизоном), тканевую терапию (подкожные инъекции и имплантации экстракта плаценты, взвеси плаценты и др.
Надо отметить, что перечисленное лечение оказывает значительно лучший эффект у маленьких детей и значительно худший — у взрослых. Если образовалось стойкое бельмо, применяют хирургические способы лечения — пересадку роговой оболочки (рис. 33). Эта операция одинаково успешно проводится и детям раннего возраста, и пожилым больным. При неэффективности кератопластики проводится кератопротезирование
Помутнение роговицы глаза
Согласно статистике Всемирной организации здравоохранения, более 285 млн. человек в мире страдает от проблем со зрением. Одним из наиболее распространенных симптомов различных заболеваний и травм глаза является помутнение роговицы. Оно может принимать форму облаков, пятен и бельм. Их образование происходит в результате зарубцовки ткани под воздействием инфекций или травм. Даже незначительное помутнение роговицы глаза часто свидетельствует о серьезном заболевании, которое может привести к существенному ухудшению зрения без качественного лечения.
Симптомы, которые сопровождают помутнение роговицы
Обращать внимание на состояние глаза следует не только в случае снижения зрения. Помутнение роговицы можно обнаружить также при следующих симптомах:
Помутнение роговицы глаза: причины
Вызывать такой симптом может целый ряд инфекций, которые приводят к воспалительным процессам в структурах глаза. Очень часто причинами помутнения роговицы глаза являются:
Распространенной причиной помутнения роговицы также является использование контактных линз длительного ношения, которые можно не снимать, даже ложась спать. Под ними часто развиваются болезнетворные микроорганизмы, способствующие возникновению множества заболеваний.
Диагностика помутнения роговицы глаза
Чтобы избавиться от такой проблемы, необходима грамотная медикаментозная терапия. Провести эффективное лечение помутнения роговицы глаза можно исключительно под контролем опытного врача офтальмолога и на основании качественной диагностики. Наиболее распространенными типами обследования, которые позволяют определить причины и тип заболевания, являются:
| Методика диагностики | Время |
|---|---|
| УЗИ глаза | 15-30 минут |
| Оптическая когерентная томография | 30 минут |
| Биомикроскопия | 20 минут |
Стоит отметить, что каждый из указанных методов диагностики обладает своими преимуществами и недостатками. Например, как УЗИ, так и биомикроскопия являются вполне доступными обследованиями заболеваний глаза, однако, первая процедура направлена на изучение всего глаза, а вторая — его переднего отрезка. При этом, в случае возникновения помутнения роговицы рекомендуется проводить обе диагностические процедуры. Стоимость одного такого обследования может варьироваться в пределах от 500 до 2000 рублей.
Однако наиболее информативным методом диагностики, позволяющим проанализировать состояние структуры глаза, и предоставляющим качественные изображения органа, является оптическая когерентная томография. Это неинвазивное обследование, которое, как правило, не вызывает у пациента существенного дискомфорта. Оно основано на различии отображения световых волн разными структурами глаза. Для фиксации скорости световой волны в аппаратах когерентной томографии устанавливают интерферометр Майкельсона. Стоимость такой процедуры обычно составляет по 1500 до 5000 рублей.
Осуществить полное обследование роговицы и остальных структур глаза можно в медицинских центрах Москвы, где используется новейшее оборудование и практикуют ведущие специалисты. Они способны не только дать качественную расшифровку полученных изображений, но и назначить эффективное лечение, при этом гарантируется отличный сервис и высокая оперативность процедур.
Какой врач лечит помутнение роговицы глаза?
При появлении помутнения роговицы глаза следует обратиться к врачу следующей специальности: