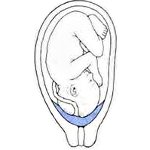
Предлежание плаценты
В норме она находится в верхнем сегменте матки — именно там обычно прикрепляется плодное яйцо. Но иногда имплантация не происходит своевременно в верхних отделах матки, и плодное яйцо опускается в нижний сегмент. Это может быть связано со следующими причинами:
Например, у многорожавшей женщины истончены стенки матки, сосуды расположены неправильно. В итоге имплантация не может произойти там, где положено, и плодное яйцо прикрепляется слишком низко.
В течение беременности плацента может подниматься, и это называется «миграцией». Но иногда она так и остается в нижнем сегменте матки с полным или частичным переходом на внутренний зев шейки матки. Это и есть предлежание плаценты.
Если она расположена на расстоянии до 3 см от внутреннего зева шейки матки, говорят о низкой плацентации, которая тоже опасна.
Плод при этом испытывает гипоксию, поскольку отслоившийся участок плаценты перестает участвовать в газообмене.
При предлежании плаценты кровотечение возможно на любом сроке, хоть в первом, хоть в третьем триместре. Спровоцировать отслойку могут самые обыденные вещи: физическая нагрузка, кашель, половой акт, натуживание при дефекации, влагалищное исследование, прием горячей ванны, прогревание в сауне. При этом кровотечение начинается внезапно (нередко в ночное время) и безболезненно.
Раньше считалось, что женщина с предлежанием плаценты должна с 16-ти недель беременности лежать в стационаре. Сегодня мы ведем таких пациенток амбулаторно. Но это тот самый случай, когда беременная должна беречь себя, как хрустальную вазу. Показан полный половой покой, исключение любых физических нагрузок и стресса, авиаперелетов.
Кровянистые выделения — как незначительные, так и обильные — могут начаться в любой момент. Если это происходит, необходимо принять горизонтальное положение и вызвать «Скорую помощь» для дальнейшей госпитализации. При небольшом кровотечении назначаются кровоостанавливающие лекарства, токолитики, препараты железа для профилактики анемии.
Если начинается массивное кровотечение, то беременность вне зависимости от срока завершается путем операции кесарево сечение.
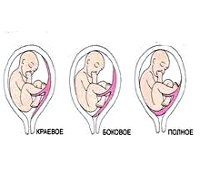
Нет, вне зависимости от вида предлежания — полного, бокового или краевого. А вот при низкой плацентации это допустимо.
«Такой вариант можно рассмотреть, если плацента расположена в 3 сантиметрах и выше от внутреннего зева шейки матки, нет кровотечения и соматических осложнений. Все зависит от акушерской ситуации. Но, на мой взгляд, лучше не рисковать», — отмечает врач.
Как правило, беременным с предлежанием плаценты делают операцию кесарево сечение на сроке 37-38 недель.
Случай из практики:
В Роддом №4 на сроке 35-36 недель поступила беременная с массивным кровотечением. Бригада «Скорой помощи» предупредила о ситуации, и специалисты роддома заранее подготовили операционную. Экстренно провели операцию кесарево сечение, и постфактум обнаружили предлежание плаценты и отслойку. Извлекли живого недоношенного ребенка весом 2500 гр, 6-7 баллов по шкале Апгар.
Предлежание плаценты
Предлежание плаценты – серьезный риск для мамы и малыша!
Предлежание плаценты – это аномальное прикрепление органа, когда плацента локализуется в нижней части матки и частично или полностью закрывает внутренний маточный зев. Такое состояние встречается у 30% беременных в начале второго триместра, а к родам процент патологии не превышает 1,04%, что обусловлено ростом матки и физиологическим перемещением плацентарного комплекса вверх.
Плацента — эмбриональный орган, который формируется к 12 неделе беременности и создает связь между организмом матери и ребенка вплоть до родов. Благодаря плаценте плод получает необходимые питательные вещества, поэтому любые аномалии этого органа чреваты серьезными осложнениями. В норме в третьем триместре плацентарный край находится на 7 см выше внутреннего зева.
Внимание
Предлежание плаценты в 34% случаев осложняется кровотечением при беременности, в 66% случаев — в периоде родов. Чтобы не допустить угрожающего для жизни состояния, нужно регулярно наблюдаться у акушера-гинеколога!
Причины
Точные причины предлежания плаценты пока не установлены. Выделяют 2 группы факторов, которые повышают вероятность развития патологии: материнские и факторы, обусловленные плацентарной патологией.
В материнским факторам относят повторные роды: до 80% случаев центрального предлежания плаценты происходит у много рожавших женщин (более 3 родов в анамнезе). Частичное предлежание чаще возникает у беременных старше 35 лет, а также у первородящих женщин, имеющих другие факторы риска.
Плацентарные предпосылки подразделяются на 2 группы: нарушения формирования и прикрепления плодного яйца (например, при генетических аномалиях, при экстракорпоральных методах оплодотворения) и анатомо-физиологические особенности матки и плаценты.
Вторая группа факторов является наиболее многочисленной, включает такие причины:
Классификация
С учетом расположения плаценты относительно матки в гинекологии выделяют 3 разновидности предлежания:
Существует более простая классификация, согласно которой выделяют полное (центральное) предлежание и неполное (частичное), объединяющее в себе боковое и краевое предлежание. В отдельную группу аномалий относят низкую плацентацию, при которой край органа находится менее, чем на 7 см от внутреннего зева (после 37 недели гестации) или менее 5 см (до 37 недели).
Окончательный диагноз устанавливается только в третьем триместре после завершения процесса миграции плаценты. Во втором триместре в 50% случаев орган расположен в нижнем маточном сегменте, поскольку до этого момента рост плодовых оболочек происходит быстрее, чем рост матки. С начала третьего триместра ускоряется формирование нижней части матки поэтому плацента смещается кверху на 3-9 см. Это объясняет, почему диагностированное на раннем сроке беременности предлежание плаценты не всегда сохраняется до момента родов[3].
Некоторые врачи выделяют в отдельный пункт шеечное прикрепление плаценты, при котором она прорастает внутрь шейки матки. Фактически это является вариантом полного предлежания и зачастую вызывает кровотечения еще на раннем сроке беременности.
Симптомы предлежания плаценты
В большинстве случаев патология протекает бессимптомно, и диагностируется при ультразвуковом скрининге беременности. Незначительные жалобы, которые могут возникать у женщины, в основном связаны с сопутствующими акушерскими или экстрагенитальными патологиями. По данным УЗИ могут обнаруживаться неправильные положения плода (косое, поперечное). Это первый период называют “немой фазой” заболевания.
Главный признак аномалий плацентарного прикрепления — кровянистые выделения из половых путей, которые указывают на начало отслойки плаценты от маточной стенки. Вытекающая кровь — материнская. Она появляется из сосудов плацентарной площадки, которые повреждаются при смещении плаценты относительно нижнего сегмента матки.
При неполном предлежании плаценты выделение крови обычно начинается в третьем триместре, особенно часто в последние 2-3 недели беременности, а при полном — во втором триместре. При этом центральное предлежание отличается более обильным кровотечением и чаще вызывает осложнения.
Кровотечение имеет ряд особенностей:
Величина кровопотери определяется степенью отслойки, и далеко не всегда зависит от вида аномалии прикрепления плаценты, поэтому не может рассматриваться как важный показатель для дифференциальной диагностики полного и частичного предлежания.
Чем опасно предлежание плаценты
Главная угроза предлежания плаценты — обильное кровотечение, требующее оказания экстренной комплексной помощи беременной или роженице. С учетом объема кровопотери выделяют 4 степени (Гостищев В.К., Евсеев М.А., 2005):
Осложнениями массивной кровопотери могут быть: респираторный дистресс-синдром — нарушения снабжения организма кислородом, ДВС-синдром — тяжелое расстройство свертывания крови, острая почечная недостаточность.
Менее распространенные, но не менее опасные осложнения предлежания плаценты включают:
Женщины, у которых было кесарево сечение, имеют высокий риск приращения плаценты на фоне ее предлежания. При этом орган глубоко проникает в стенку матки, поэтому после рождения ребенка послед не отходит, требуются дополнительные инвазивные манипуляции. После одного кесарева сечения вероятность врастания плаценты составляет 10%, а после 4 и более операций — до 60%.
Осложнения после родов
В послеродовом периоде у женщины может быть сильное атоническое кровотечение, которое возникает из-за неспособности нижнего сегмента матки быстро сократиться. Такое осложнение требует комплексных кровоостанавливающих мероприятий, при неэффективности которых врачи рассматривают вариант радикальной хирургической операции.
Еще одно опасное последствие предлежания плаценты — разрушение гипофиза (синдром Шихана) из-за нарушения кровоснабжения головного мозга на фоне обильного маточного кровотечения. Гипофиз — небольшая эндокринная железа, которая располагается в мозге и вырабатывает множество гормонов, регулирующих работу других желез внутренней секреции. При его поражении у женщин возникают сильная слабость, истощение, нарушения лактации, падение кровяного давления и другие опасные состояния.
Ведение беременных с предлежанием плаценты
Наблюдение и лечение беременной зависит от срока гестации, наличия или отсутствия кровотечений:
При неосложненных случаях предлежания плаценты беременность сохраняют до 37-38 недели — такая тактика оптимальна, поскольку к этому времени ребенок уже полностью формируется, и удается избежать большинства проблем (незрелости, асфиксии, респираторного дистресс-синдрома новорожденных).
Немедикаментозное лечение
Если у женщины был один или несколько эпизодов кровотечения, ей назначается постельный режим в стационаре, чтобы свести к минимуму риски отслойки плаценты. До самых родов женщине исключают физические нагрузки, советуют оставаться максимально спокойной, а мужу и родственникам рекомендуют не давать пациентке дополнительных поводов для волнения. Беременной требуется полноценное и разнообразное питание по общепринятым стандартам, однако необходимо следить за калорийностью рациона, учитывая отсутствие физической активности.
Медикаментозное лечение
Для сохранения беременности до срока минимум 36 недель назначается ряд препаратов, которые предупреждают сокращения матки, улучшают состав крови женщины и укрепляют сосудистые стенки. План лечения подбирается индивидуально.
Основные препараты при предлежании плаценты
Лекарство назначается в третьем триместре для ускорения развития легких у плода. С его помощью удается предотвратить проблемы с дыханием у новорожденного, даже если он рождается раньше срока
Партусистен, Бриканил, Фенотерол, Гексопреналин
Препараты уменьшают сократимость мышечного слоя матки, снижают риск спонтанного кровотечения, помогают максимально пролонгировать беременность. Они используются при отсутствии осложнений предлежания плаценты и наличии условий для безопасного вынашивания ребенка
Медикаменты улучшают кровоток в плацентарных сосудах, способствуют доставке питательных компонентов к плоду, предупреждают развитие фетоплацентарной недостаточности и задержки внутриутробного развития (ЗВУР)
Хлорид кальция, Викасол, свежезамороженная плазма
Препараты используются при начавшемся маточном кровотечении для его максимально быстрой остановки. Они содержат факторы свертывания крови или способствуют активации собственных факторов в организме матери
Лекарства уменьшают нервное напряжение матери, предупреждают преждевременные сокращения матки в ответ на действие эмоциональных стрессовых факторов
Поливитамины, комплексы микроэлементов
Медикаменты улучшают обмен веществ беременной, восполняют дефицитные состояния, способствуют активному поступлению полезных молекул в организм плода для его роста и полноценного развития
Феррум Лек, Тардиферон, Мальтофер
Лекарства используются для коррекции железодефицитной анемии, которая возникает у женщин после кровотечений
Тактика родов при предлежании плаценты
В большинстве случаев женщинам рекомендовано кесарево сечение, исключающее риск осложнений для матери и ребенка, которые могут возникнуть из-за внезапно начавшегося кровотечения. Операция может быть плановой на сроке 36-38 недель либо экстренной — в любой момент беременности при появлении осложнений. Если отсутствуют серьезные риски для здоровья роженицы и ребенка возможно ведение естественных родов.
Плановое кесарево сечение
Согласно клиническим рекомендациям Минздрава по предлежанию плаценты, плановая операция родоразрешения проводится при наличии таких показаний:
1. Полное предлежание. В этом случае ведение естественных родов невозможно, поскольку путь, через который должен пройти ребенок, перекрыт плацентой. При попытке самостоятельных родов развивается угрожающее жизни матери кровотечение, которое сложно остановить.
2. Неполное предлежание плаценты с сопутствующими патологиями:
Кесарево сечение является оптимальным вариантом родоразрешения. Некоторые женщины сомневаются в его проведении, остерегаясь рисков для ребенка или послеоперационных осложнений, однако операция намного менее опасна, чем открывшееся кровотечение. Опытные гинекологи проводят кесарево сечение быстро, точно и безопасно, а при использовании анестезии учитываются фармакологические особенности препаратов, чтобы не навредить ребенку.
Особенно внимательным врач должен быть при краевом предлежании плаценты по передней стенке, поскольку в этом случае после разреза возможны обильные кровотечения, которые потребуют радикальных мер вплоть до экстирпации матки. Чтобы этого избежать, существуют специальные техники выполнения кесарева сечения. В тоже же времякраевое предлежание плаценты по задней стенкенамного реже сопровождается осложнениями.
Экстренное кесарево сечение
Внеплановое оперативное родоразрешение в основном проводится при полном предлежании плаценты при беременности, которое зачастую проявляется маточным кровотечением. Оно выполняется на любом сроке после 22 недели по абсолютным показаниям:
После экстренного родоразрешения раньше срока рождаются незрелые дети, которым требуется специальный уход в отделении неонатологии. Для полноценного лечения применяются современные системы кислородной поддержки, парентерального питания, ряд медикаментов, что позволяет выхаживать младенцев даже с экстремальной низкой массой тела.
Естественные роды
Основные условия для проведения физиологического родоразрешения:
Роды проводятся по стандартному протоколу, однако есть важное отличие: показано раннее вскрытие плодного пузыря при установившейся родовой деятельности или появлении кровянистых вагинальных выделений. Такая манипуляция помогает головке плода быстрее опуститься в полость таза, за счет чего плацента прижимается к стенке матке, и кровотечение естественным образом останавливается. Для улучшения сократимости матки, ускорения родов и дополнительной профилактики кровотечения применяется окситоцин.
Ведение послеоперационного периода
У женщин с предлежанием плаценты после родов могут быть обильные кровотечения из открытых маточных сосудов, поэтому для их профилактики назначаются утеротонические препараты (повышающие сократимость мускулатуры матки). С этой целью применяется гормон окситоцин, препараты Динопрост, Динопростон. Они назначаются в первые 3-4 часа после родов.
Поскольку при предлежании плаценты наблюдается повышенный риск инфекций, сразу же после рождения ребенка в полость матки вводятся антибиотики широкого спектра, которые уничтожают большинство вредных бактерий. Антибиотикотерапия продолжается в течение нескольких дней послеродового периода.
Лысенко Наталия Владимировна, главный акушер-гинеколог, гинеколог-эндокринолог, главный врач.
Ведение беременности в медицинском центре ОН КЛИНИК.
Диагностика предлежания плаценты
Обследование у акушера-гинеколога начинается с выяснения жалоб и анамнеза, причем специалист обращает внимание на наличие абортов, осложнений предыдущей беременности, гинекологических заболеваний, дисфункции яичников. Врач проводит стандартное наружное акушерское исследование, при котором определяет неправильное или высокое расположение предлежащей части плода, также возможно менее четкое, чем в норме, ощущение головки плода при пальпации живота. Влагалищного осмотра беременной специалисты стараются избегать, поскольку оно может спровоцировать отслойку плаценты и развитие массивного кровотечения.
Затем проводится УЗИ живота, чтобы осмотреть прикрепление плаценты, подтвердить или опровергнуть диагноз. Исследование абсолютно безболезненно для женщины, к тому же ультразвуковые волны не вредят ребенку, поэтому диагностику можно проводить с любой частотой. Во втором триместре УЗИ делают в положении лежа на спине, в третьем — на боку. Диагноз предлежания плаценты ставят при беременности 20 недель и более, поскольку на раннем сроке не исключены ошибки из-за физиологически низкого расположения органа.
Важно
Ультразвуковая диагностика — самый информативный методы диагностики, точность которого составляет более 98%.
По результатам УЗИ можно определить 4 степени аномалий прикрепления плаценты:
Если у женщины присутствует высокий риск врастания плаценты (например, в анамнезе было несколько операций кесарева сечения), УЗИ дополняют проведением МРТ.
Дополнительное обследование
При патологии плаценты часто бывают нарушения развития ребенка, поэтому акушеры-гинекологи проводят информативный и безопасный тест — биофизический профиль плода (БПП). Он предполагает проведение ультразвукового и кардиотокографического исследования, занимает 1-1,5 часа, включает в себя несколько показателей:
Каждый из показателей оценивается в 0, 1 или 2 балла, после чего все значения суммируются. Нормой считается результат 8 и более баллов, а значения менее 8 указывают на недостаточное поступление кислорода в организм плода, что чревато различными осложнениями.
Для оценки состояния здоровья женщины проводится полный комплекс лабораторного обследования, куда входят следующие анализы:
Прогноз и профилактика
Прогноз при предлежании плаценты напрямую зависит от его вида (полное или частичное), времени диагностики патологии, адекватности и полноты медицинской помощи во время беременности, родов и послеродового периода. Если женщина находится под наблюдением опытного специалиста и соблюдает все рекомендации, прогноз благоприятный, врачам удается сохранить здоровье матери и ребенка.
Профилактика предлежания плаценты направлена на избегание факторов риска:
Для профилактики осложнений при диагностированном предлежании плаценты женщине нужно соблюдать физический и эмоциональный покой, ограничить половую жизнь, своевременно посещать врача для плановых осмотров и контроля течения беременности.
Предлежание плаценты
Предлежание плаценты – аномалия периода беременности, характеризующаяся прикреплением плаценты к нижнему сегменту матки с частичным или полным перекрытием внутреннего маточного зева. Клинически предлежание плаценты проявляется повторяющимися кровотечениями из половых путей, анемией беременной, угрозой выкидыша, плодово-плацентарной недостаточностью. Предлежание плаценты диагностируется при проведении влагалищного исследования, УЗИ. Выявление предлежания плаценты требует профилактики самопроизвольного прерывания беременности, коррекции анемии и гипоксии плода, выбора оптимальной тактики родоразрешения (чаще – кесарева сечения).
МКБ-10
Общие сведения
Плацента (послед, детское место) является важной эмбриональной структурой, плотно прилегающей к внутренней стенке матки и обеспечивающей контакт между организмами матери и плода. В процессе беременности плацента выполняет питательную, газообменную, защитную, иммунную, гормональную функции, необходимые для полноценного развития зародыша и плода. Физиологическим принято считать расположение плаценты в области задней и боковых стенок тела или дна матки, т. е. в зонах наилучшей васкуляризации миометрия. Прикрепление плаценты к задней стенке является оптимальным, поскольку защищает эту эмбриональную структуру от случайных повреждений. Расположение плаценты на передней поверхности матки встречаются редко.
В случае, если плацента крепится настолько низко, что в определенной степени перекрывает собой внутренний зев, говорят о предлежании плаценты. В акушерстве и гинекологии предлежание плаценты встречается в 0,1-1 % от всех родов. При тотальном закрытии плацентой внутреннего зева, возникает вариант полного предлежания плаценты. Такой тип патологии встречается в 20-30 % случаях от числа предлежаний. При частичном перекрытии внутреннего зева состояние расценивается, как неполное предлежание плаценты (частота 35-55 %). При локализации нижнего края плаценты в III триместре на расстоянии менее 5 см от внутреннего зева диагностируется низкое расположение плаценты.
Причины предлежания плаценты
Предлежание плаценты чаще бывает обусловлено патологическими изменениями эндометрия, нарушающими течение децидуальной реакции стромы. Такие изменения могут вызываться воспалениями (цервицитами, эндометритами), оперативными вмешательствами (диагностическим выскабливанием, хирургическим прерыванием беременности, консервативной миомэктомией, кесаревым сечением, перфорацией матки), многократными осложненными родами.
К числу этиологических факторов предлежания плаценты причисляются эндометриоз, миома матки, аномалии матки (гипоплазия, двурогость), многоплодная беременность, полипы цервикального канала. В связи с названными факторами нарушается своевременность имплантации плодного яйца в верхних отделах полости матки, и его прикрепление происходит в нижних сегментах. Предлежание плаценты чаще развивается у повторно беременных (75 %), чем у первородящих женщин.
Симптомы предлежания плаценты
Причиной кровотечений служит повторяющаяся отслойка предлежащей части плаценты, возникающая в связи с неспособностью последа растягиваться вслед за стенкой матки при развитии беременности или родовой деятельности. При отслойке происходит частичное вскрытие межворсинчатого пространства, что сопровождается кровотечением из сосудов матки. Плод при этом начинает испытывать гипоксию, поскольку отслоившийся участок плаценты перестает участвовать в газообмене. При предлежании плаценты кровотечение может провоцироваться физической нагрузкой, кашлем, половым актом, натуживанием при дефекации, влагалищным исследованием, тепловыми процедурами (горячей ванной, сауной).
Интенсивность и характер кровотечения обычно обусловлены степенью предлежания плаценты. Для полного предлежания плаценты характерно внезапное развитие кровотечения, отсутствие болевых ощущений, обильность кровопотери. В случае неполного предлежания плаценты кровотечение, как правило, развивается ближе к сроку родов, особенно часто – в начале родов, в период сглаживания и раскрытия зева. Чем больше степень предлежания плаценты, тем раньше и интенсивнее бывает кровотечение. Т. о., кровотечения при предлежании плаценты характеризуются наружным характером, внезапностью начала без видимых внешних причин (часто в ночное время), выделением алой крови, безболезненностью, обязательным повторением.
Рецидивирующая кровопотеря быстро приводит к анемизации беременной. Уменьшение ОЦК и количества эритроцитов может стать причиной ДВС-синдрома и развития гиповолемического шока даже в случае незначительной кровопотери. Беременность, осложненная предлежанием плаценты, часто протекает с угрозой самопроизвольного аборта, артериальной гипотонией, гестозом. Преждевременный характер родов чаще имеет место при полном предлежании плаценты.
Патология расположения плаценты самым неблагоприятным образом отражается на развитии плода: вызывает плодово-плацентарную недостаточность, гипоксию и задержку созревания плода. При предлежании плаценты часто наблюдается тазовое, косое либо поперечное положение плода. Во II-III триместрах беременности локализация плаценты может меняться за счет трансформации нижнего маточного сегмента и изменения роста плаценты в направлении лучше кровоснабжаемых областей миометрия. Этот процесс в акушерстве именуется «миграцией плаценты» и завершается к 34-35 неделе беременности.
Диагностика предлежания плаценты
При распознавании предлежания плаценты учитывается наличие факторов риска в анамнезе у беременной, эпизоды повторяющегося наружного маточного кровотечения, данные объективного исследования. При наружном акушерском исследовании выявляется высокое стояние дна матки, обусловленное расположением предлежащей части плода, нередко – поперечное или косое положения плода. При аускультации шум плацентарных сосудов выслушивается в нижнем сегменте матки, в месте расположения плаценты.
При проходимости цервикального канала в случае полного предлежания плацента закрывает все отверстие внутреннего зева, а ее пальпация приводит к усилению кровотечения. Если же в просвете маточного зева обнаруживаются плодные оболочки и плацентарная ткань, диагностируется неполное предлежание плаценты. Влагалищное исследование при предлежании плаценты выполняется крайне осторожно, в условиях готовности к оказанию экстренной помощи при развитии массивного кровотечения.
Наиболее безопасным объективным методом выявления предлежания плаценты, который широко использует акушерство и гинекология, является УЗИ. В ходе эхографии устанавливается вариант (неполный, полный) предлежания плаценты, размер, структура и площадь предлежащей поверхности, степень отслойки при кровотечении, наличие ретроплацентарных гематом, угроза прерывания беременности, определяется «миграция плаценты» в процессе динамических исследований.
Лечение при предлежании плаценты
Тактика ведения беременности при предлежании плаценты определяется выраженностью кровотечения и степенью кровопотери. В I-II триместре при отсутствии кровянистых выделений беременная с предлежанием плаценты может находиться под амбулаторным наблюдением акушера-гинеколога. При этом рекомендуется охранительный режим, исключающий провоцирующие кровотечение факторы (физическую активность, половую жизнь, стрессовые ситуации и т. д.).
На сроке гестации свыше 24 недель или начавшемся кровотечении наблюдение беременности проводится в условиях акушерского стационара. Лечебная тактика при предлежании плаценты направлена на максимальную пролонгацию беременности. Назначается постельный режим, препараты со спазмолитическим (дротаверин) и токолитическим (фенотерол, гексопреналин) действием, проводится коррекция железодефицитной анемии (препараты железа). С целью улучшения фетоплацентарного и маточно-плацентарного кровотока используют введение пентоксифиллина, дипиридамола, аскорбиновой кислоты, тиаминпирофосфата. При угрозе начала преждевременных родов на сроке от 28 до 36 недель беременности для профилактики репиратрных расстройств у новорожденного назначаются глюкокортикоиды (дексаметазон, преднизолон).
Показаниями к экстренному досрочному родоразрешению служат повторные кровотечения объемом свыше 200 мл, выраженная анемия и гипотония, кровотечение с одномоментной кровопотерей от 250 мл, кровотечение при полном предлежании плаценты. Кесарево сечение в этих случаях проводится для спасения матери независимо от срока гестации и жизнеспособности плода.
При успешном пролонгировании беременности до срока 37-38 недель выбирается оптимальный метод родоразрешения. Кесарево сечение показано абсолютно во всех случаях полного предлежания плаценты, а также при неполном предлежании, сочетающемся с поперечным положением или тазовым предлежанием плода; отягощенным акушерско-гинекологическим анамнезом; наличием рубца на матке, многоплодия, многоводия, узкого таза.
Естественные роды возможны только при неполном предлежании плаценты при условии зрелости шейки матки, хорошей родовой деятельности, головного предлежания плода. При этом проводится постоянный мониторинг состояния плода и сократительной деятельности матки (КТГ, фонокардиография плода). В ранние послеродовые сроки у рожениц нередко отмечаются атонические кровотечения, лохиометра, восходящая инфекция и метротромбофлебит. При невозможности консервативной остановки массивного кровотечения прибегают к удалению матки: надвлагалищной ампутации или гистерэктомии.
Профилактика
Мерами профилактики предлежания плаценты служат предупреждение абортов, раннее выявление и лечение генитальной патологии и гормональной дисфункции. При развитии предлежания плаценты в процессе беременности необходима ранняя достоверная диагностика аномалии, рациональное ведение беременности с учетом всех рисков, своевременная коррекция сопутствующих нарушений, оптимальное родоразрешение.