ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
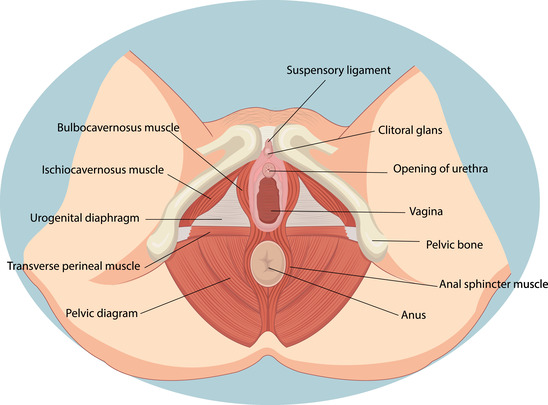
ОБЛАСТЬ ВОСПАЛЕНИЯ
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Показания к применению
Технология проведения процедуры
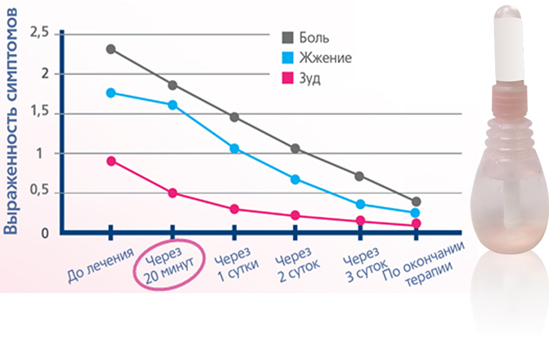
Рекомендуемые дозы и курс лечения [5]
ЛИТЕРАТУРА
© ООО «Анджелини Фарма Рус», Россия, 2020
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку «Поделиться в социальных сетях», я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Современные представления о лечении урогенитального кандидоза
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida. В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урог
Урогенитальный кандидоз — это грибковое заболевание слизистых оболочек и кожи мочеполовых органов, вызываемое дрожжеподобными грибами рода Candida.
В настоящее время описано более 170 биологических видов дрожжеподобных грибов, из них возбудителями урогенитального кандидоза являются: C. albicans — в 80% (за рубежом — в 45–70%), C. glabrata — в 15–30%, C. tropicalis, C. krusei, C. parapsilosis — в 4–7% случаев.
Заболевание поражает и мужчин и женщин, однако чаще встречается у женщин репродуктивного возраста. По распространенности кандидозный вульвовагинит стоит на втором месте среди всех вульвовагинальных инфекций. Пик заболеваемости отмечается в 20–45 лет.
Половой путь передачи инфекции встречается в 30–40% случаев. Чаще (60–70%) заболевание обусловлено эндогенной инфекцией. При беременности заболеваемость возрастает на 10–20%, риск передачи инфекции новорожденному в родах составляет примерно 70–85%.
К факторам риска обычно относят беременность, применение гормональной контрацепции и заместительной гормонотерапии (особенно гормональными препаратами первого поколения), длительное и бессистемное использование антибиотиков, иммунодепрессантов, цитостатиков и некоторых других препаратов. Однако необходимо отметить, что антибактериальные средства выступают как фактор риска только на фоне существующего кандидоносительства и их влияние кратковременно. Нарушения углеводного обмена, обусловленные сахарным диабетом, способствуют упорному течению урогенитального кандидоза с частыми рецидивами, плохо поддающимися терапии.
Иммунодефицитные состояния, системные заболевания, приводящие к иммунной недостаточности, также провоцируют возникновение и рецидивы урогенитального кандидоза. Особенно тяжело протекает кандидаинфекция у ВИЧ-инфицированных пациентов. Нередко в терминальной стадии СПИДа развивается генерализованная кандидаинфекция.
К основным патогенетическим факторам традиционно относят дисбаланс микрофлоры влагалища, повышение концентрации эстрогена и прогестинов в тканях, нарушение местного иммунитета половых путей.
Вульвовагинальный кандидоз — наиболее часто употребляемое название заболевания, поскольку его основными клиническими проявлениями являются вульвит и вагинит. Однако по локализации выделяют также кандидозный цервицит, кольпит, уретрит, бартолинит. По характеру течения заболевания различают:
Острый генитальный кандидоз характеризуется ярко выраженной воспалительной картиной. Основные жалобы и симптомы при кандидозном вульвовагините — зуд и жжение, постоянные или усиливающиеся во второй половине дня, вечером, ночью, после длительной ходьбы, а у пациентов с атопической предрасположенностью — под действием множества разных факторов. В области вульвы и половых губ зуд, как правило, интенсивный, сопровождается расчесами. Сильный, постоянный зуд нередко ведет к бессоннице, неврозам. Чувство зуда и жжения, боли, особенно в области расчесов, препятствует мочеиспусканию и может приводить к задержке мочи. Болезненность и чувство жжения во влагалище усиливаются во время коитуса и приводят к появлению страха перед половым сношением и расстройству половой жизни (диспареунии).
Следующий симптом — лейкорея. Бели не обильны, белого цвета, густые (сливкообразные) или хлопьевидные, творожистые, пленчатые, имеют нерезкий, кисловатый запах. Редко бывают водянистыми, с творожисто-крошковатыми вкраплениями. Могут отсутствовать полностью.
При поражении близлежащих кожных покровов отмечаются гиперемия, мацерация кожи, отдельные пустулезные элементы, зуд в области заднего прохода.
У пациентов, имеющих предрасположенность, кандидоз нередко рецидивирует, т. е. наблюдаются возвраты болезни после полного угасания клинических проявлений и восстановления нарушенных функций слизистой в процессе лечения. Если такие рецидивы наблюдаются не менее 4 раз в год, то заболевание классифицируется как хронический рецидивирующий вульвовагинальный кандидоз. Тактика лечения в этом случае отличается от таковой при спорадических эпизодах.
Другая форма течения хронической инфекции — персистирующий вульвовагинальный кандидоз, при котором клинические симптомы сохраняются постоянно и лишь несколько стихают после лечения. Рецидивы следует отличать от обострений, которые развиваются не после болезни, а на фоне сохраняющейся клинической симптоматики. Разумеется, и подход к лечению в этом случае несколько иной, чем при других формах.
Если ранее хронизацию и рецидивирование заболевания объясняли реинфицированием (либо эндо-, либо экзогенным), то в настоящее время причиной этих явлений считают состояние макроорганизма, так как постоянно выделяется один и тот же штамм гриба.
В зарубежной литературе нередко употребляют термины «осложненный» и «вторичный» вульвовагинальный кандидоз. К осложненному относят как хронические формы, так и нетипичную этиологию, выраженные клинические проявления, течение на фоне тяжелых предрасполагающих состояний (сахарный диабет, рак, болезни крови, иммунодефицит, в том числе ВИЧ-инфекция), т. е. случаи, плохо поддающиеся терапии.
К вторичному вульвовагинальному кандидозу обычно относят случаи возникновения инфекции на фоне существующего неинфекционного поражения половых органов при красном плоском лишае, болезни Бехчета, пемфигоиде.
Как правило, симптомы кандидоза развиваются быстро, за неделю до менструации и несколько стихают во время менструации. При хронической персистирующей форме нарастает их интенсивность.
В плане дифференциальной диагностики схожие симптомы имеют две другие наиболее частые инфекции влагалища — бактериальный вагиноз и трихомониаз.
Симптомы бактериального вагиноза, как правило, возникают в первую неделю менструального цикла и самостоятельно проходят в середине цикла. Рецидив бактериального вагиноза иногда следует за рецидивом вагинального кандидоза.
Для острого трихомониаза характерны зуд и более выраженное жжение. Выделения, как правило, более обильные, жидкие, пенистые.
Микроскопия нативного препарата или окрашенного мазка — наиболее простой и доступный метод выявления гриба, его мицелия и спор. Культуральная диагностика рекомендуется лишь в некоторых случаях:
Противокандидозные препараты включают:
Большинство случаев вульвовагинального кандидоза поддается терапии местными противогрибковыми средствами и антисептиками.
Преимуществом местных средств является безопасность, так как системная абсорбция практически невелика, в то же время создаются очень высокие концентрации антимикотика непосредственно в области поражения, т. е. на поверхности слизистой.
Вагинальные кремы рекомендуются для лечения вульвитов, таблетки и суппозитории — вагинитов.
При лечении беременных женщин местные антимикотики по показаниям можно назначать только во II и III триместрах. Системные антимикотики при беременности не рекомендуются.
Довольно часто при кандидозном вульвовагините отмечаются сопутствующие инфекции или нарушение влагалищного микробиоценоза. В таких случаях используются комбинированные препараты, которые отличаются высокой клинической эффективностью и могут с успехом применяться в терапии вульвовагинитов смешанной этиологии. Среди таких препаратов наибольшей популярностью пользуются:
Однако за рубежом комбинированные формы не рекомендуются к применению, так как, по мнению некоторых исследователей, они ухудшают фармакокинетику за счет конкуренции составляющих комбинированного препарата. В таких случаях предпочтение отдается сочетанию местного лечения с системным.
В терапии вульвовагинального кандидоза используются также местные антисептики:
При выраженном вульвите назначают теплые ванночки с содой и местные кортикостероидные кремы I и II классов. Отличных результатов в ходе терапии удается достигнуть, применяя при выраженном вульвите крем травокорт, который содержит антимикотик изоконазол в сочетании с кортикостероидом II класса дифлукортолона-21-валератом. Такое оптимальное сочетание позволяет быстро купировать симптомы у женщин и особенно у мужчин. Этот крем удобен в применении, так как назначается всего 1 раз в сутки (на ночь) у женщин и 2 раза (утром и вечером) — у мужчин. Травокорт не имеет запаха и не пачкает белье.
Высокоактивные кортикостероидные мази III и IV классов не рекомендуются, так как могут привести к обострению, усилению симптомов. Патогенетическая терапия включает также использование антигистаминных препаратов и кетотифена.
В упорных случаях и при диссеминированном кандидозе предпочтение отдается системной терапии, а в ряде случаев — сочетанию системного и местного лечения.
Препараты флуконазола являются «золотым стандартом» в лечении больных кандидозом. Для терапии данной патологии также применяются итраконазол и кетоконазол.
При беременности и лактации использовать системные препараты не рекомендуется, а существующие в некоторых работах ссылки на положительные результаты не доказаны достаточным количеством наблюдений и научных исследований.
Продолжительность системной терапии при неосложненном вульвовагинальном кандидозе минимальна (однократный прием, или прием пероральных препаратов не более 5 дней).
Общей рекомендацией по лечению осложненных форм является удлинение курса терапии (объем местной и системной терапии увеличивается вдвое).
На основании собственного опыта нами предложены схемы терапии неосложненного и осложненного вульвовагинального кандидоза (табл.).
Наши наблюдения свидетельствуют о том, что наиболее адекватными являются методы профилактики рецидивов при помощи как местных, так и системных препаратов.
Лечение хронического рецидивирующего вульвовагинального кандидоза
Лечение персистирующего вульвовагинального кандидоза
Начальный курс проводится такой же, как при хроническом рецидивирующем кандидозе. Поддерживающая терапия состоит в постоянном приеме противокандидозных препаратов: флуконазол (микофлюкан), таблетки по 150 мг,1–2 раза в месяц в течение 12–24 мес.
В лечении устойчивого к антимикотикам кандидоза, если терапия оказалась неэффективной, требуется повторно подтвердить диагноз, производя посев и выделение возбудителя с последующим определением его вида и чувствительности к противогрибковым препаратам. Выбор системного или местного антимикотика и его дозы далее осуществляется в соответствии с результатами исследования.
После повторного подтверждения диагноза возможен переход на местную терапию антимикотиками или антисептиками, назначаемыми в высоких дозах, часто и длительными курсами.
Целесообразно также использование витаминных комплексов, содержащих биотин.
Н. В. Кунгуров, доктор медицинских наук, профессор
Н. М. Герасимова, доктор биологических наук, профессор
И. Ф. Вишневская
Уральский НИИ дерматовенерологии и иммунопатологии Минздрава России, г. Екатеринбург
Полижинакс : инструкция по применению
Торговое наименование
Международное непатентованное название
Лекарственная форма, дозировка
Фармакотерапевтическая группа
Мочеполовая система и половые гормоны. Гинекологические протиоинфекционные и антисептические препараты. Противоинфекционные и антисептические препараты, исключая комбинации с кортикостероидами. Антибактериальные препараты. Нистатин в комбинации с другими препаратами.
Показания к применению
Местное лечение вагинита, вызванного чувствительными микробами (бактериальный вагинит, вульвовагинит, вызванный Candida albicans и Candida non-albicans, смешанный вагинит) и бактериальным вагинозом.
Следует учитывать официальные рекомендации по правильному использованию антибактериальных средств.
Противопоказания
— гиперчувствительность к действующим веществам или любому из вспомогательных веществ, перечисленных в п. 6.1 (или нескольким веществам),
— использование латексных презервативов и противозачаточных диафрагм,
— аллергия на арахис или сою в связи с наличием соевого масла
Необходимые меры предосторожности при применении
В случае местно-раздражающего действия или аллергической реакции следует прервать лечение.
Сенсибилизация к антибиотикам при местном применении может нести в себе риск по отношению к последующему системному применению того же антибиотика или родственных антибиотиков.
Взаимодействия с другими лекарственными препаратами
Местное лечение влагалища может инактивировать местную контрацепцию спермицидами.
Другие виды взаимодействия
+ презервативы и противозачаточные диафрагмы (латекс)
Специальные предупреждения
Продолжительность лечения следует ограничить в связи с риском селекции устойчивых микроорганизмов и суперинфицирования такими микроорганизмами.
В отсутствие данных о важности фракций Неомицина и Полимиксина В, которые резорбируются слизистой оболочкой, нельзя исключать риск системного действия, особенно сильного в случае почечной недостаточности.
Данное лекарственное средство содержит соевое масло и может вызывать реакции гиперчувствительности (крапивница, анафилактический шок).
Во время беременности или лактации
В связи с наличием аминогликозида, неомицина, который может оказывать ототоксическое действие, и его вероятным системным всасыванием не рекомендуется использовать данное лекарственное средство во время беременности.
В связи с незрелостью ЖКТ у новорожденных и фармакокинетическими свойствами этого лекарственного средства не рекомендуется использовать его во время кормления грудью.
Особенности влияния препарата на способность управлять транспортным средством или потенциально опасными механизмами
Рекомендации по применению
Только для взрослых.
при лечении следует выполнять гигиенические рекомендации (носить хлопчатобумажное нижнее белье, избегать спринцевания и использования внутренних тампонов и т.д.) и, по мере возможности, устранить факторы, способствующие развитию заболевания
лечение партнера обсуждается в каждом конкретном случае
не следует прекращать лечение во время менструации.
Режим дозирования
Одна вагинальная капсула вечером в течение 12 дней.
Дисбактериоз в гинекологии. Дисбактериоз влагалища, восстановление микрофлоры у женщин
Дисбактериоз влагалища – нарушение соотношения полезных и вредоносных микроорганизмов, населяющих влагалище женщины в здоровом состоянии. Вагинальный дисбактериоз обычно проявляется нарушением кислотности среды, что проявляется ощущением дискомфорта во время интимной близости и рядом других признаков. Кроме того, создаются благоприятные условия для избыточного размножения бактерий и грибов, количество которых в нормальном состоянии минимально.
Следует знать проявления вагиналного дисбактериоза для того, чтобы вовремя принять меры и не допустить осложнений. Ряд инфекций, развивающихся в женском организме при дисбактериозе влагалища, могут вызвать опасные гинекологические заболевания. Наибольшую опасность половые инфекции могут нести во время беременности, это грозит инфицированием младенца, врожденными дефектами и пороками развития плода.
Насколько актуальна проблема сегодня? Врачи утверждают:
(Цитата) Дисбактериоз влагалища – заболевание, которым в той или иной степени страдает большинство женщин! Часто первые проявления незначительны, но если не принять своевременно меры, вагинальный дисбактериоз может привести к ряду серьёзных проблем.
Одним из наиболее частых симптомов вагинального дисбактериоза врачи считают изменение количества и характера влагалищных выделений между менструациями.
Изменение характера выделений:
Преобладание болезнетворных микробов или грибов придают изменениям выделений свой, характерный вид.
Помимо изменения характера выделений, у женщин могут быть проявления страдания, как-то:
(Цитата) Если женщина испытывает боль и дискомфорт во время секса, либо не испытывает удовольствия от близости и не может достичь оргазма, всё это серьёзный повод обратиться к врачу с целью обследоваться на вагинальный дисбактериоз.
К сожалению, заболеванию подвержены пациентки самых разных возрастов. У молодых девушек нарушение состава микрофлоры может являться следствием гормонального взрыва, у взрослых женщин это чаще снижение иммунитета. Существуют и причины общего характера:
Дисбактериоз влагалища: заболевание или нет? Восстановление микрофлоры в гинекологии у женщин
Так что же, можно считать женщину с дисбактериозом влагалища заболевшей, или это всего лишь мелкие женские неприятности, не стоящие особого внимания?
(Цитата) Раньше дисбактериоз влагалища не считался заболеванием, и лечение его ограничивалось использованием методов нетрадиционной медицины. Сейчас дисбиоз (то есть, дисбактериоз) занесен в Международную классификацию болезней (МКБ-10) как «воспалительные болезни вульвы и влагалища».
Теперь врач имеет право официально прописывать диагноз и лечение этого страдания. А консультация врача необходима ещё и по следующей причине. Если дисбактериоз влагалища называют «вагинозом», подчёркивая тем самым ведущее звено недомогания – нарушение нормального микробного пейзажа влагалища, то совсем рядышком расположилось другое понятие – вагинит. Этот термин подчёркивает, что к прочим проблемам присоединилось воспаление стенок влагалища.
Это уже очень серьёзно, и от вагиноза до вагигнита один шаг. Если не принимать мер. Проявления, кстати, схожи: те же дискомфорт и боли при интимной близости, те же выделения зеленоватого или жёлтого цвета с неприятным запахом, зуд и жжение. Но присоединяется и ещё кое-что:
При такой яркой картине обычно сомнений не остаётся – необходимо обратиться к врачу-гинекологу и начинать лечение.
Видов вагинита много, медицинские классификации делят это заболевание на различные виды, формы, варианты течения. Уточнить этот вопрос, определиться с видом вагинита или вагиноза и выбрать правильную терапию – задача специалиста. Поэтому мы здесь ограничимся кратким обзором общих принципов лечения. Они включают диету с исключением сахара, острых приправ, копчёностей и маринадов. Следует также ограничить потребление газированные напитки и кофе. Уделяется большое внимание гигиене интимных зон, к ней предъявляются особые требования.
На период лечения можно подмываться отварами лекарственных трав с противовоспалительными, антисептическими и бактерицидными свойствами. Это календула, шалфей, зверобой, ромашка. При сильном воспалении кожи половых органов можно приготовить отвар коры дуба, мощный антисептик, не уступающий порой лекарственным препаратам.
Первостепенное значение имеет восстановление нормальной микрофлоры женщины. Здесь широко применяются вагинальные свечи с определённым набором пробиотиков: «Ацилакт», «Тержинан», «Пимофуцин», «Гинолакт», «Флагил» и другие. Это местное лечение, направленное непосредственно на больное место. Но могут применяться и системные препараты, оказывающие губительное действие на болезнетворных микробов через кровь. Таковы антибиотики различных групп, Трихопол, Метронидазол или Метрогил, Далацин. Однако не побоюсь повторить: правильную комбинацию этих препаратов, дозы и длительность курса лечения грамотно может назначить только врач на основе результатов обследования.

Ярким примером такого пробиотического кисломолочного продукта со 100% живыми и активными бифидобактериями и лактобактериями может служить применение проверенного и высокоэффективного продукта предприятия ООО «КУБАНЬТЕХНОСЕРВИС» бифилакта БИОТА. Бифилакт БИОТА является вкусным, клинически испытанным функциональным и диетическим пробиотическим кисломолочным продуктом питания для лечения и профилактики нарушений дисбактериозов с живыми бифидумбактериями и лактобактериями.
Здоровья вам, дорогие женщины!
Оценка эффективности и комплаентности вагинальных капсул Полижинакс при лечении неспецифических эндоцервицитов
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Воспалительный процесс наружных половых органов – наиболее часто встречающаяся патология в практике акушера–гинеколога.
В последнее время частота инфекций нижнего отдела половых путей имеет тенденцию к росту. Это обусловлено тем, что сапрофитная флора, входящая в состав нормальной микрофлоры влагалища, при определенных условиях приобретает патогенные свойства.
Вагиниты относятся к заболеваниям, которые сами по себе не представляют прямой угрозы здоровью женщины. Однако при этом в нижних отделах полового тракта накапливаются и постоянно сохраняются в чрезвычайно высоких концентрациях условно–патогенные микроорганизмы, которые являются основными возбудителями гнойно–воспалительных заболеваний органов малого таза. Такие бактерии, как Prevotella spp., Bacteroides spp., Staphylococcus spp., Streptococcus spp., колиформные бактерии, представители семейства Enterobacteriaceae – самые частые возбудители хориоамнионита, интраамниальной инфекции, послеродового эндометрита, послеоперационных воспалительных осложнений, перитонита после кесарева сечения, сепсиса.
В зависимости от причин возникновения воспалительные процессы нижнего отдела половых путей разделяют на:
– неспецифические, или бактериальные (вызываются условно патогенной флорой);
– специфические (хламидийные, трихомонадные, кандидозные, вирусные и т.д.).
Данные многочисленных исследований последних лет свидетельствуют о полиэтиологичной природе вульвовагинитов у пациенток репродуктивного возраста.
Эффективность лечения вульвовагинита во многом определяется точным выявлением возбудителя, назначением этиотропной терапии и хорошей приемлемостью лечебного средства. Большое значение при лечении вульвовагинитов смешанной этиологии имеет применение так называемых комплексных препаратов с широким спектром действия (антимикотическим и антибактериальным), способным воздействовать на несколько видов микроорганизмов. Данным требованиям соответствует препарат Полижинакс, обладающий выраженным антибактериальным и фунгицидным свойствами.
Цель исследования: оценить эффективность и комплаентность применения препарата Полижинакса для терапии неспецифического эндоцервицита у пациенток репродуктивного возраста, а также растворимость капсул препарата Полижинакс.
Материал и методы исследования: в исследование включены 25 пациенток репродуктивного возраста, обратившиеся к акушеру гинекологу в женскую консультацию. Средний возраст пациенток составил 24,3±3,6 лет.
При первичном обращении пациентки предъявляли жалобы на обильные выделения из половых путей, зуд и жжение. При гинекологическом осмотре и расширенной кольпоскопии у всех пациенток имели место гиперемия и отек слизистой оболочки влагалища, шейки матки и вульвы той или иной степени выраженности.
При микроскопическом исследовании неспецифический (бактериальный) эндоцервицит выявлен у 18 (72%) пациенток, у 7 (28%) пациенток смешанный бактериальный и кандидозный эндоцервицит.
С целью этиотропной терапии на основном этапе лечения нами был использован препарат Полижинакс в форме капсул, обладающий выраженной бактерицидным действием. Системную противовоспалительную и антимикотическую терапию на фоне лечения Полижинаксом не проводили.
Санация проводилась по следующей схеме: разовая доза 1 капсула интравагинально 1 раз сутки. Курс терапии составил 12 дней. По его окончании был проведен микроскопический и микробиологический контроль биоценоза влагалища.
Эффективность терапии оценивали по:
• динамике общего состояния и самочувствия пациенток;
• анализу лабораторных бактериоскопических данных.
Для оценки приемлемости и эффективности лечения проводилась кольпоскопия до начала лечения и через 12 дней терапии.
Для изучения скорости растворения вагинальной капсулы Полижинакс, пациенткам проводилась кольпоскопия через 15 минут и через 1 час после введения препарата.
Отмечена хорошая влагалищная растворимость капсул Полижинакса. Через 15 минут отмечено практически полное растворение оболочки капсулы в подавляющем большинстве случаев, у 9 (36%) пациенток наблюдалось наличие остатков оболочки капсулы при ее растворении. Через 1 ч после введения препарата у всех пациенток в 100% отмечено полное растворение препарата, без обнаружения капсулы, жидкое содержимое капсулы распределилось по слизистой влагалища (рис. 1).
Все пациентки отметили удобство введения Полижинакса, за счет мягкой, эластичной консистенции капсулы, ее гладкой поверхности, препарат вводился во влагалище безболезненно даже при наличии выраженного воспаления вульвы и влагалища, что способствовало повышению комплаентности лечения.
По результатам обследования и лечения выявлено: общее улучшение состояния и исчезновение симптомов эндоцервицита у подавляющего большинства пациенток. При динамическом контроле отмечено изменение клинической картины и субъективных ощущений (изменение характера белей, уменьшение и исчезновение раздражения, зуда, жжения).
Через 24 часа после начала приема препарата улучшение в виде исчезновения боли, зуда и жжения отметили 6 (24%) пациенток, через 48 часов еще 11 (48%), через 72 часа 8 (32%). Таким образом, на 3–й день лечения у всех пациенток было отмечено клиническое улучшение.
К концу курса лечения ни одна из пациенток жалоб на зуд, дизурию, жжение не предъявляла. Творожистые и пенистые выделения до терапии, после лечения приобрели характер слизистых. Таким образом, клиническую эффективность лечения Полижинаксом и пациентки, и врачи оценили как очень хорошую.
Конечная оценка эффективности применения препарата произведена на 12–е сутки от начала приема. Данные клинико–лабораторного исследования показали, что под влиянием Полижинакса произошла полная элиминация грибковой и кокковой флоры (табл. 1). Важно отметить, что наряду с элиминацией условно–патогенной флоры, под влиянием лечения Полижинаксом произошло восстановление лактобактерий, как микроаэрофильного, так и облигатно–анаэробного пула лактобацил (табл. 1), Полижинакс, таким образом, оказывает не только местное антибактериальное действие, но и способствует восстановлению микроценоза влагалища.
По данным гинекологического осмотра и контрольной кольпоскопии также отмечалось улучшение состояния слизистой влагалища и шейки матки (уменьшение отечности, сосудистого рисунка, и гиперемии). Побочные реакции на фоне терапии не отмечены ни у одной пациентки.
Данные исследования показали, что клинико–бактериологическая эффективность терапии препаратом Полижинакс составила при неспецифическом (бактериальном) эндоцервиците 95%, а при смешанном бактериальном и кандидозном эндоцервиците 100%.
Таким образом, хорошая переносимость, высокая эффективность и быстрая растворимость вагинальных капсул Полижинакс позволяют рекомендовать его для лечения неспецифических бактериальных и смешанных эндоцервицитов.